Похожие презентации:
Безопасность медицинского персонала и пациента
1. БЕЗОПАСНОСТЬ МЕДИЦИНСКОГО ПЕРСОНАЛА И ПАЦИЕНТА
2. Больничная среда
Факторы риска больничной среды:биологический (инфекционный)
химический (токсический) – воздействие
лекарственных средств, контакт с
дезсредствами
физический (травмирующий)
психологический (эмоциональный,
стрессорный).
3. Лечебно-охранительный режим госпитального отделения – комплекс профилактических и лечебных мероприятий, направленных на
обеспечение максимального физическогои психического покоя пациентов и медицинского персонала.
Элементы лечебно-охранительного режима отделения
Целесообразная физическая активность
Психологический комфорт пациента
Распорядок дня лечебного отделения
4. Освоение компетенций
ПК 7.8. Обеспечивать безопаснуюбольничную среду для пациентов и
персонала.
ПК 7.6. Оказывать медицинские
услуги в пределах своих
полномочий.
5. Остеопороз (от греч. osteon – кость и poros – пора, отверстие)
– системное заболевание организма споражением
костей
скелета.
Сопровождается снижением плотности и
прочности костей, уменьшением массы
костной ткани и приводящее к их
хрупкости.
Факторы риска :
принадлежность к женскому полу – снижение женских половых
гормонов в период менопаузы ведет к потере до 25 % костной массы;
гиподинамия;
эндокринная патология;
обменные расстройства при заболеваниях желудочно-кишечного тракта;
игнорирование принципов ЗОЖ: курение, злоупотребление алкоголем и
кофе.
6. Локализация повреждений при остеопорозе:
перелом шейки бедра – при падении,нарушении механики тела,
компрессионный перелом позвоночника –
после падения на спину или поднятия
тяжести,
перелом лучевой кости – при падении на
вытянутую руку.
Профилактика остеопороза:
отказ от вредных привычек,
занятия физической культурой,
восполнение кальция с продуктами питания.
Всасывание и переработка кальция в организме
происходит только в присутствии витамина D.
7. Остеохондроз (от греч. osteon – кость и chondros – хрящ)
– дистрофический процесс в костнойи хрящевой ткани.
Остеохондроз позвоночника – хр.
заболевание, обусловлено дистрофией
и истончением межпозвонковых
дисков.
Специфика сестринской профессии – нагрузки и перегрузки на опорнодвигательный аппарат в течение рабочего дня, связанных с
транспортировкой пациентов,
перемещением тяжелобольных в постели,
поднятием/передвижением аппаратуры и оборудования.
8.
Медработник долженуметь моделировать
рабочие позы в
зависимости от
конкретной процедуры
9. Выбор оптимальной рабочей позы:
нагрузки на диски имышцы спины 80 кг,
дополнительно
включены мышцы
плечевого пояса
10. Выбор оптимальной рабочей позы:
нагрузки на диски имышцы спины 100 кг,
выключены мышцы
пояса верхних
конечностей
11. Выбор оптимальной рабочей позы:
нагрузки на диски и мышцыспины 140 кг,
в основном в поддержании
позы участвуют мышцы
спины и брюшного пресса,
мышцы пояса нижних
конечностей практически
выключены
12. Выбор оптимальной рабочей позы:
нагрузки на диски и мышцыспины 190 кг,
в поддержании позы
участвуют только мышцы
спины,
мышцы брюшного пресса
выключены
13. Выбор оптимальной рабочей позы:
нагрузки на диски и мышцыспины 150 кг,
в поддержании позы
участвуют мышцы спины и
задние мышцы бедра
14. Выбор оптимальной рабочей позы:
нагрузки на диски и мышцыспины 170 кг,
в поддержании позы
участвуют мышцы спины и
передние мышцы бедра,
мышцы работают
нерационально
(сместился центр тяжести)
15. Выбор оптимальной рабочей позы:
нагрузки на диски имышцы спины 225 кг,
в поддержании позы в
основном участвуют
мышцы брюшного
пресса
16. Выбор оптимальной рабочей позы:
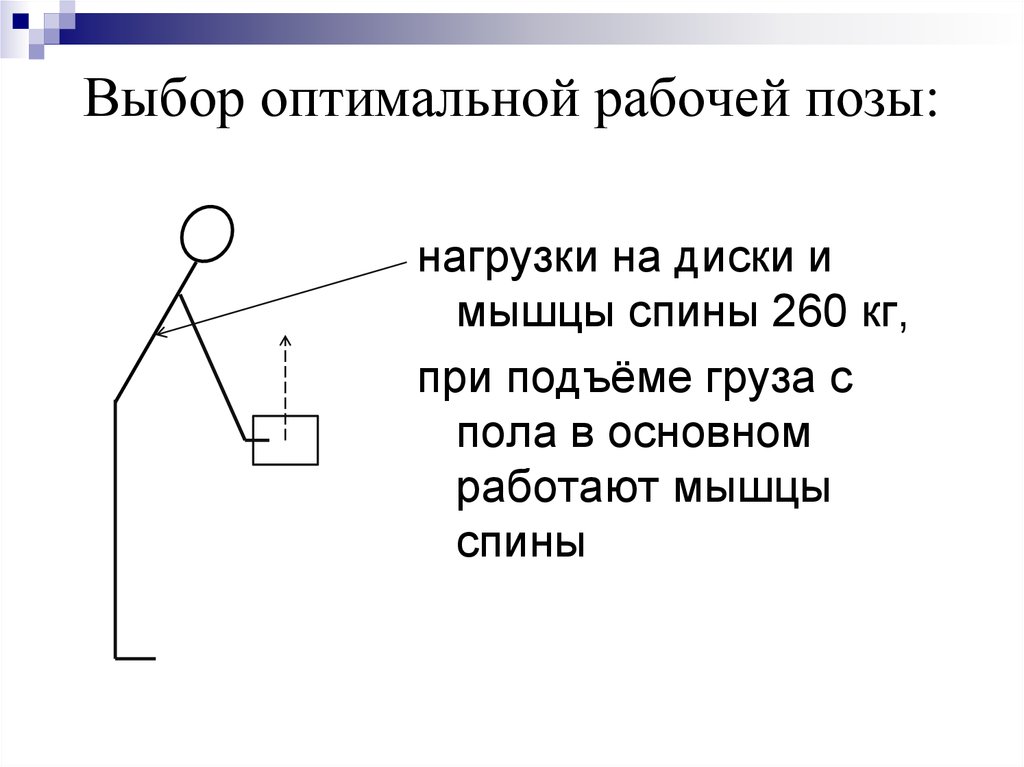
нагрузки на диски имышцы спины 260 кг,
при подъёме груза с
пола в основном
работают мышцы
спины
17. Выбор оптимальной рабочей позы:
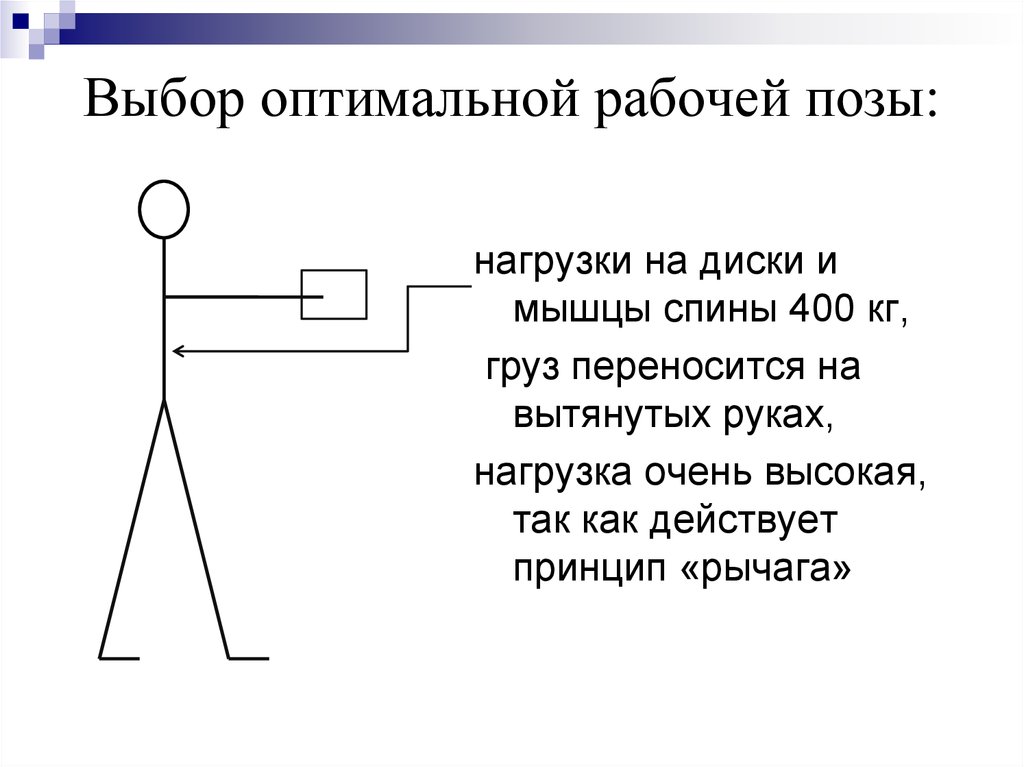
нагрузки на диски имышцы спины 400 кг,
груз переносится на
вытянутых руках,
нагрузка очень высокая,
так как действует
принцип «рычага»
18.
19.
Переход в положение «сидя»20. Переход в положение «стоя»
21. Усаживание в постели
22. Обучение перемещению к изголовью кровати из положения «сидя»
23. Обучение пациента повороту на бок
24. Обучение пациента смещению к краю кровати
25. Обучение пациента пересаживанию в кровати из положения «лёжа на боку»
26.
Обучение пациента пересаживанию скровати в кресло-каталку и обратно
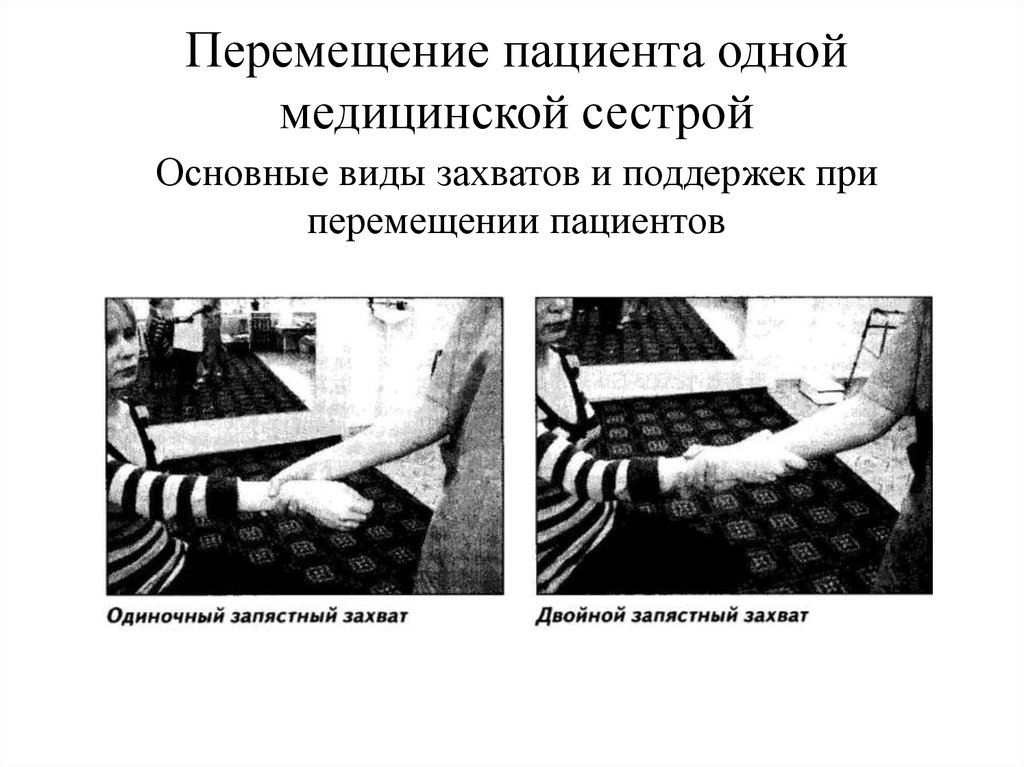
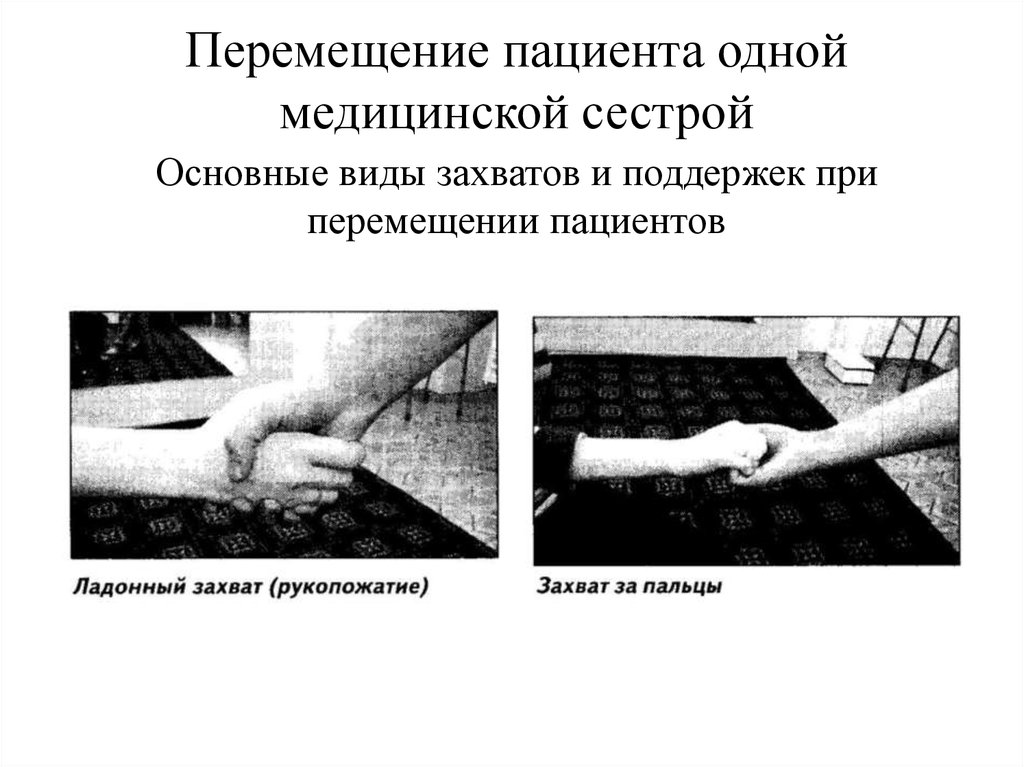
27. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
28. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
29. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
30. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
31. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
32. Перемещение пациента одной медицинской сестрой
Основные виды захватов и поддержек приперемещении пациентов
33. Усаживание пациента с использованием двойного заплечного захвата
34.
Усаживание пациента в постелив положение «сидя, свесив ноги»
из положения «лёжа на боку»
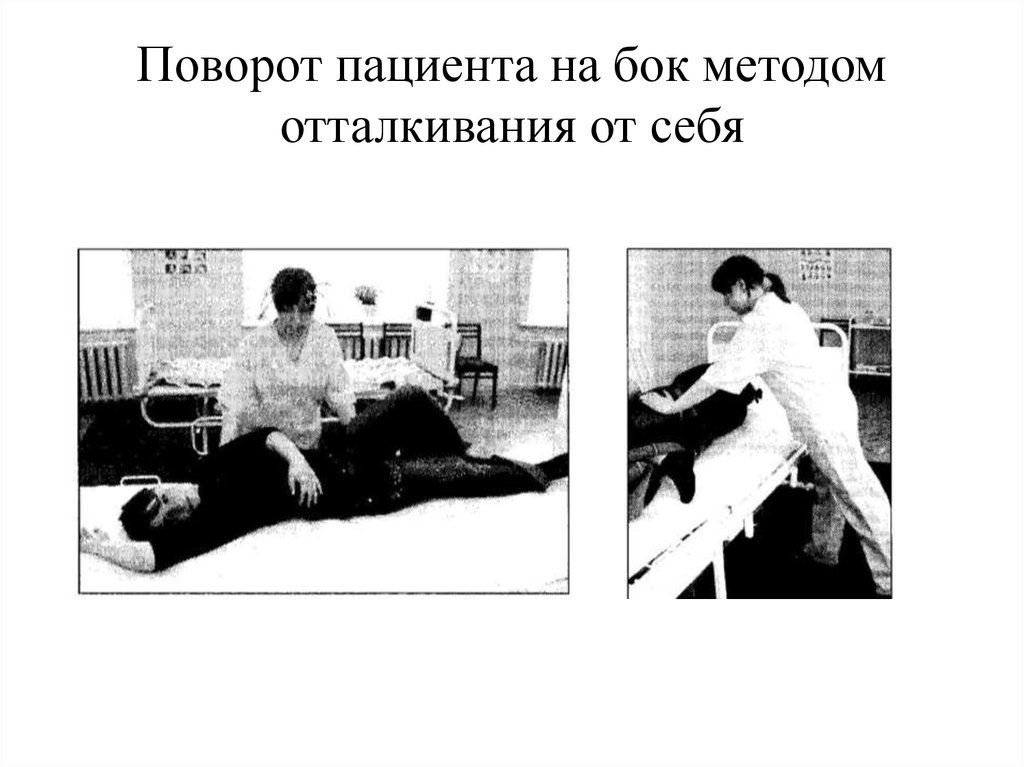
35. Поворот пациента на бок методом отталкивания от себя
36. Поворот пациента на бок, стоя коленом на кровати
37. Смещение пациента к краю постели методом контрбаланса (противовеса)
38. Смещение пациента к краю кровати методом переноса
Перемещение пациентадвумя медицинскими сестрами
Смещение пациента к краю
кровати методом переноса
39. Поворот пациента на левый бок
Перемещение пациентадвумя медицинскими сестрами
Поворот пациента
на левый бок
40. Усаживание пациента в положение «сидя, свесив ноги»
Перемещение пациентадвумя медицинскими сестрами
Усаживание пациента в
положение «сидя, свесив ноги»
41. Ртутная опасность в медучреждениях
Особую опасность представляютотработанные люминесцентные лампы
(ОЛЛ), а также энергосберегающие
лампы. Содержание в них ртути
невелико, но они хранятся в черте
города, непосредственно на территории
больниц,
учебно-воспитательных
и
культурно-развлекательных учреждений,
научно-исследовательских институтов.
Жидкая ртуть в обычных условиях испаряется тем быстрее,
чем выше её температура. Уже при 40С в воздухе регистрируется
наличие паров ртути, поэтому ингаляционный путь её поступления в
организм – наиболее частый.
42.
80 % вдыхаемой ртути остаётся в лёгких,образуя органические соединения, которые вследствие
своей высокой растворимости в липидах легко проникают
через клеточные мембраны, гематоэнцефалический и
плацентарный барьеры.
Контакт медицинских и фармацевтических
работников с ртутными соединениями и металлической
ртутью возникает при технической неисправности
измерительных приборов (термометры, манометры),
амальгирования металлов в зубоврачебной практике,
применение ртутьсодержащих препаратов (мази,
присыпки).
Особенно неблагоприятное в гигиеническом
отношении свойство ртути – способность испаряться
уже при минусовой температуре и депонироваться в
пористых материалах (дерево, кирпич, штукатурка и
пр.), что позволяет ей длительно сохраняться в
производственной среде (предельно допустимая
концентрация – ПДК – 0,01 мг/м2).
43.
Клиника острого отравленияПервые признаки – металлический привкус во
рту, слюнотечение, головная боль, общее
недомогание, диспепсические расстройства;
но типичная клиническая картина определяется
через 1-2 дня: болезненность и кровоточивость
дёсен, отсутствие аппетита, лихорадочные
состояния, рвота, понос.
Хроническая интоксикация парами ртути
Клиническая картина развивается постепенно и характеризуется
преимущественным поражением нервной системы.
Симптомы: повышенная утомляемость, сонливость, общая слабость,
головные боли, головокружения, апатия, а также эмоциональная
неустойчивость — неуверенность в себе, застенчивость, общая
подавленность, раздражительность.
Снижается память.
Один из наиболее ранних симптомов интоксикации – тремор пальцев рук.
44.
Иногда хр. ртутная интоксикация проявляетсявегетативно-сосудистой дистонией на фоне
неврастении: лабильность пульса,
АД (склонность к гипертензии),
гипергидроз, ярко-красный
стойкий дермографизм.
К числу наиболее постоянных симптомов
относятся изменения со стороны полости рта –
гингивит, стоматит.
У пациентов нередко обнаруживаются гастрит,
колиты, гепатиты.
45. Лечение ртутных отравлений
Для связывания и выведения ртути из организма применяют антидотнуютерапию.
Действия при разлитии ртути:
1 – ограничить вход людей в зону заражения. Это позволяет предотвратить
перемещение капель ртути на чистые участки;
2 – собрать пролитый металл;
3 – обработать заражённые поверхности химически активными веществами или их
растворами;
4 – провести влажную уборку.
Средства для обработки заражённой поверхности:
мыльно-содовый раствор (4 % раствор мыла в 5 % растворе соды);
пиролюзит (паста, состоящая из 1 весовой части пиролюзита и
2 весовых частей 5 % соляной кислоты)
0,2% водный р-р перманганата калия, подкисленный соляной кислотой (5мл
кислоты на 1л р-ра перманганата калия).
Влажная уборка после каждого этапа удаления ртути – поверхности обрабатывают
нагретым до 70-800С мыльно-содовым раствором (норма расхода 0,5–1 л/м2).
46.
1 энергосберегающая лампа содержит 2 – 7 мг ртути. ПДКпаров ртути для жилых помещений – всего 0,3 мкг/м3, так что 1
разбитая лампа способна отравить несколько тысяч кубометров
воздуха. В России практически не продуман механизм утилизации
люминесцентных энергосберегающих ламп.
Лампы нового поколения излучают более интенсивный свет,
чем обычные; от этого страдают прежде всего люди с повышенной
светочувствительностью кожи. Использование энергосберегающих
ламп может причинить вред человеку, страдающему кожными
заболеваниями (экземой, волчанкой, порфиритом), а также вызвать
мигрень у больных эпилепсией, а иногда и спровоцировать
эпилептический приступ.
Такие лампы безопасны только при их использовании не
более 1 часа в день, при этом расстояние между человеком и лампой
не должно составлять менее 30 см.







































 Медицина
Медицина








