Похожие презентации:
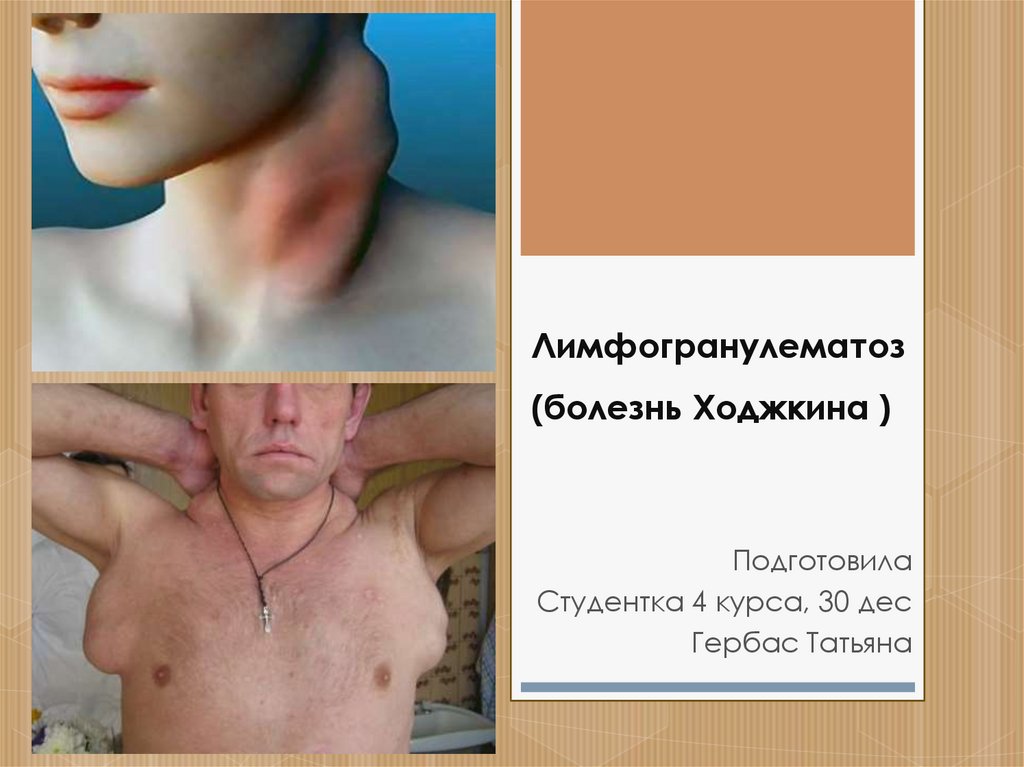
Лимфогранулематоз (болезнь Ходжкина )
1. Лимфогранулематоз (болезнь Ходжкина )
Лимфогранулематоз(болезнь Ходжкина )
Подготовила
Студентка 4 курса, 30 дес
Гербас Татьяна
2. Лимфогранулематоз (болезнь Ходжкина )
этозлокачественная опухоль
лимфоидной ткани со
специфической
гистологической структурой.
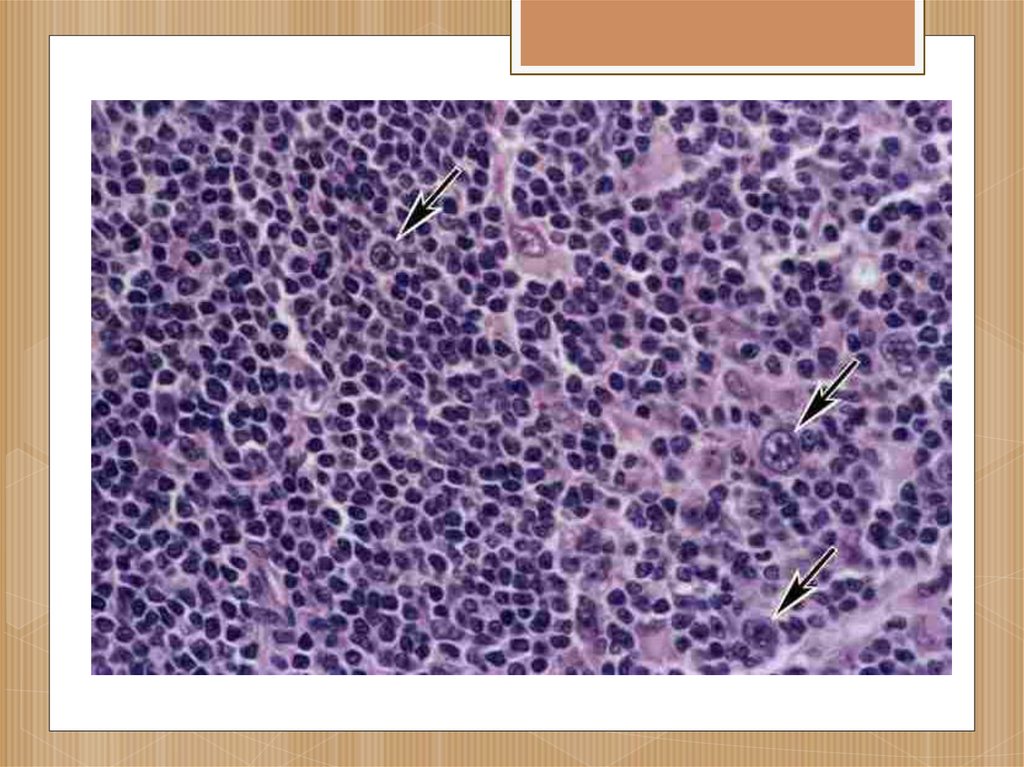
При микроскопическом
исследовании пораженных
тканей находят гранулемы,
содержащие клетки
Березовского-ШтернбергаРида.
3.
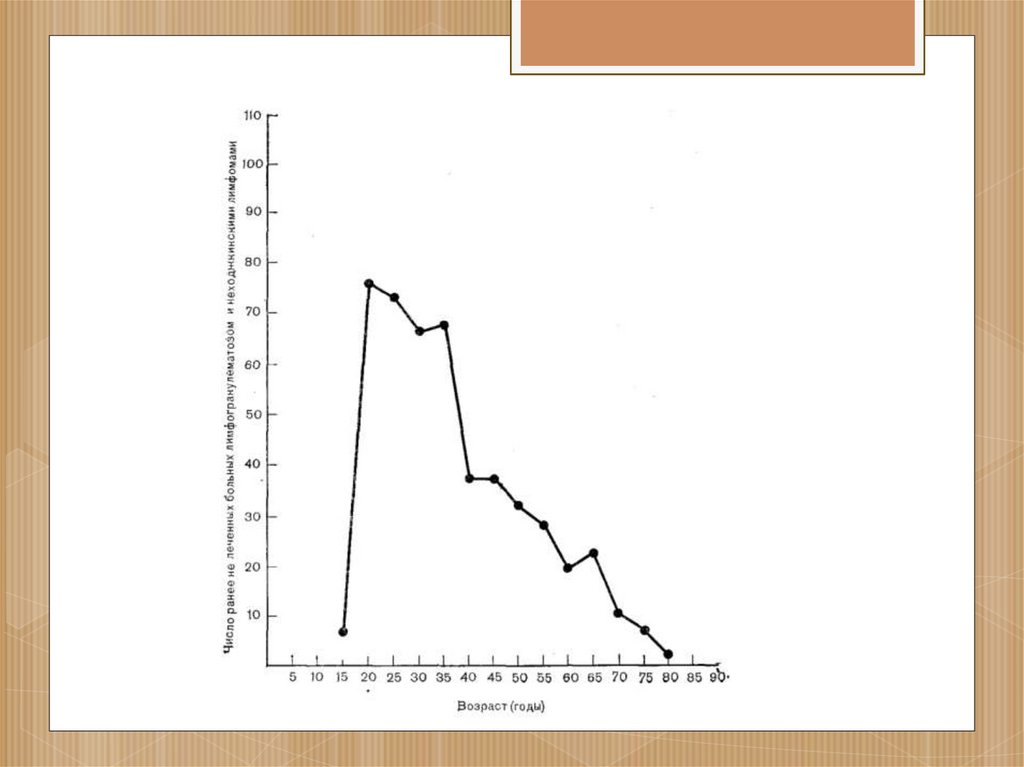
4. Эпидемиология
Частота лимфогранулематоза составляет около3 случаев на 1 млн населения в год.
Лимфогранулематоз часто встречается у детей
позднего подросткового возраста (13-15 лет) и
также имеет пики заболеваемости в 20 и 50 лет.
лимфогранулематоз у мужнин наблюдается в 1,5
раза чаще;
Заболеваемость злокачественными лимфомами
в 1999 году в Украине составила 7,2 на 100 тыс.
население. Среди Стран СНГ Украина по
заболеваемости находится среди лидеров.
В Украине первые места занимают: Винницкая,
Киевская и Полтавская области.
5.
6. Этиология
Этиологические факторы возникновениялимфогранулематозу окончательно не выясненные.
Продолжительное время основным
предположением причин возникновение болезни
Годжкина считался вирус Эпштейна-Барр.
Заметное увеличение заболеваемости в
определенном регионе указывает на то, что
этиологическими факторами могут быть вирусы и
вредные факторы внешней среды.
Доказано, что в развитых странах
лимфогранулематоз чаще встречается среди лиц с
высшим социально-экономическим положением.
Наблюдаются семейные формы
лимфогранулематоза (генетическая склонность).
7. Теории возникновения лимфогранулематоза
Вирусная: лимфогранулематоз ассоциирован свирусом Эпштейна- Барра. По крайней мере, в
20% клеток Березовского- Рида- Штейнберга находят
генетический материал этого вируса,
обладающего иммунодепрессивными свойствами
Генетическая: существует семейная форма
лимфогранулематоза, что может свидетельствовать
о генетической предрасположенности. Вероятность
возникновения заболевания возрастает при
иммунодефицитах (приобретенных и врождённых),
аутоиммунных заболеваниях
Иммунологическая: в основе лежит предложение о
возможности переноса малых лимфоцитов матери
в тело плода и развитие в организме реакции по
типу Трансплантат против хозяина.
8. Факторы риска
Возраст:дети пубертатного периода, между 15 и
35 годами, после 55 лет
9.
Семейнаяпредрасположенность:
Каждый человек, чьи
братья и сестры больны
Ходжкинской или
неходжкинской
лимфомой находиться в
группе риска
злокачественных
заболеваний
лимфатической
системы.
10.
Перенесеннаяинфекция Эпштейн-Барра.
Лица, перенесшие инфекционные
заболевания, вызванные вирусом ЭпштейнБарра, например, инфекционный
мононуклеоз, значительно чаще болеют
Ходжкинской лимфомой.
Ослабленная иммунная система.
Нарушения работы иммунной системы,
например носительство ВИЧ или
заболевание СПИДом, состояние после
пересадки органов (предусматривает
прием препаратов, угнетающих работу
иммунной системы) повышает вероятность
возникновения БХ.
11. Классификация
На основании морфологическогосубстрата опухоли выделяют
классические варианты :
1)нодулярный склероз,
2)смешанноклеточный вариант.
3)лимфоидное преобладание
4)лимфоидное истощение.
12. 1.Нодулярный склероз.
Пораженные лимфоузлы содержатклетки Березовского-Штернберга-Рид
вперемежку с нормальными
лейкоцитами. Обычно выражены
разрастания соединительной ткани,
формирующие узлы (нодули), что
объясняет название данного варианта.
Этот вариант составляет от 60% до 75%
всех случаев лимфогранулематоза,
чаще встречается у женщин и обычно
поражает подростков и молодых
людей.
13. 2.Смешанноклеточный вариант
Опухолевый инфильтрат состоит изсмеси разных клеток, в которой клетки
Березовского-Штернберга-Рид
относительно многочисленны.
Разрастаний соединительной ткани нет.
Этот подтип составляет от 5% до 15%
всех случаев лимфогранулематоза, в
первую очередь поражает людей
старше 40 и обычно диагностируется
на поздних стадиях.
14. 3.Лимфоидное преобладание
Опухолевый инфильтрат состоитпреимущественно из лимфоцито.
Клеток Березовского-Штернберга-Рид и
клеток Ходжкина мало. Этот вариант
составляет 5% от всех случаев
лимфомы Ходжкина, обычно
диагностируется у взрослых на ранних
стадиях и характеризуется наиболее
благоприятным прогнозом.
15. 4.Лимфоидное истощение
Ткань лимфоузла "истощена",поскольку обычно встречающихся в
ней клеток мало. В опухолевом
инфильтрате преобладают клетки
Березовского-Штернберга-Рид и
атипичные. Этот подтип
лимфогранулематоза встречается
менее, чем в 5% случаев, и обычно
выявляется на поздних стадиях.
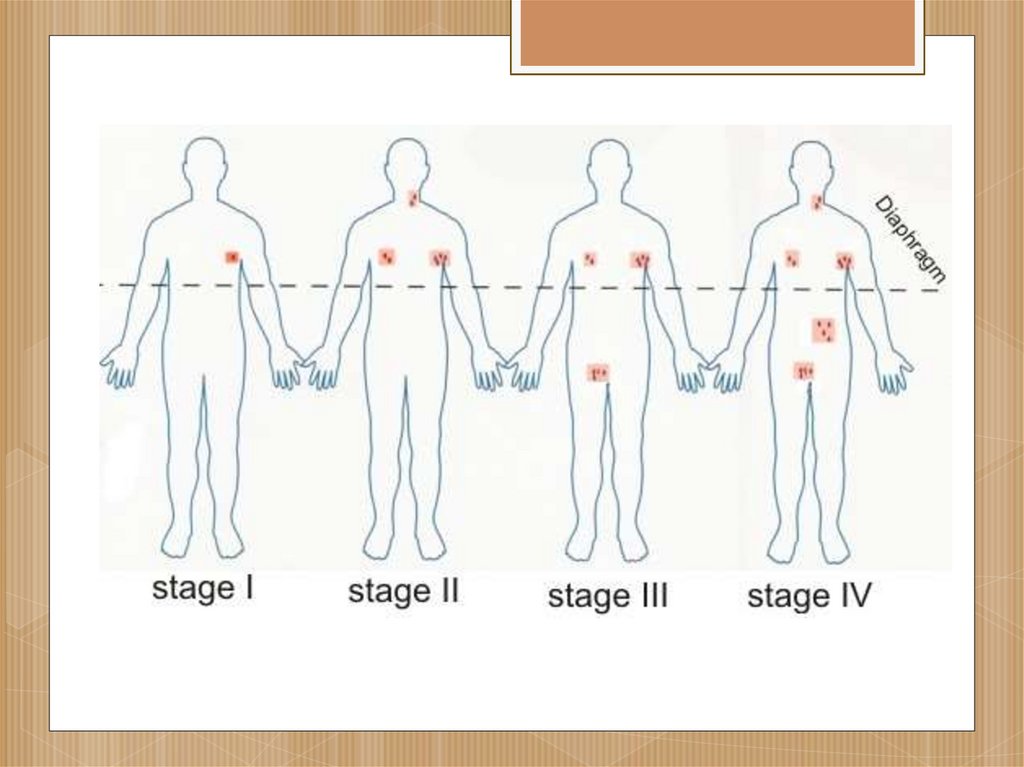
16. Стадии течения:
I стадияПоражение одной лимфатической
зоны или структуры или поражение
одного экстра лимфатического
органа или ткани в пределах одного
сегмента.
К лимфатическим структурам
относятся лимфатические узлы,
селезенка, вилочковая железа,
кольцо Вальдейера, червеобразный
отросток и пейеровы бляшки.
17.
II стадияПоражение двух и более
лимфатических зон по одну
сторону диафрагмы или
локализованное поражение
одного экстра
лимфатического органа
или ткани и их регионарных
лимфатических узлов с или
без поражения других
лимфатических областей
по ту же сторону
диафрагмы
18.
III стадияПоражение
лимфатических узлов и
структур по обе стороны
диафрагмы, которое
может сочетаться с
локализованным
поражением одного
экстра лимфатического
органа или ткани или с
поражением селезенки
или поражением того и
другого
19.
IV стадияДиссеминированное
поражение одного или
нескольких экстра
лимфатических органов с или
без поражения лимфатических
узлов или изолированное
поражение экстра
лимфатического органа с
поражением отдаленных не
регионарных лимфатических
узлов. Поражение печени и/или
костного мозга всегда
расценивается как IVстадия.
20.
21. Распространение ЛГМ в организме
1.Лимфогенный путьраспространения (теория
смежного распространения).
2.Гематогенный путь
распространения.
Метастазирование в этом случае
происходит в органы с развитой
капиллярной сетью: кости, печень,
легкие.
22. Клиника лимфогранулематоза складывается из трех основных компонентов:
1.Симптомокомплекс интоксикации.2.Симптоматика увеличения пораженных
лимфатических узлов.
3.Клиника распространения и
прогрессирования процесса,
поражений экстралимфатических
органов.
23. Симптомокомплекс интоксикации:
1.Повышенная утомляемость.2.Нарастающая слабость.
3.Снижение работоспособности. 4
.Серо-землистый цвет кожи.
5.Зуд кожи.
6.Выпадение волос.
7.Проливной ночной пот, повышенная
потливость.
8.Периодическая лихорадка.
9.Прогрессирующая потеря веса.
10.Неспецифические изменения со стороны
крови (лейкоцитоз или лейкопения,
моноцитоз, анемия, повышение СОЭ и др.).
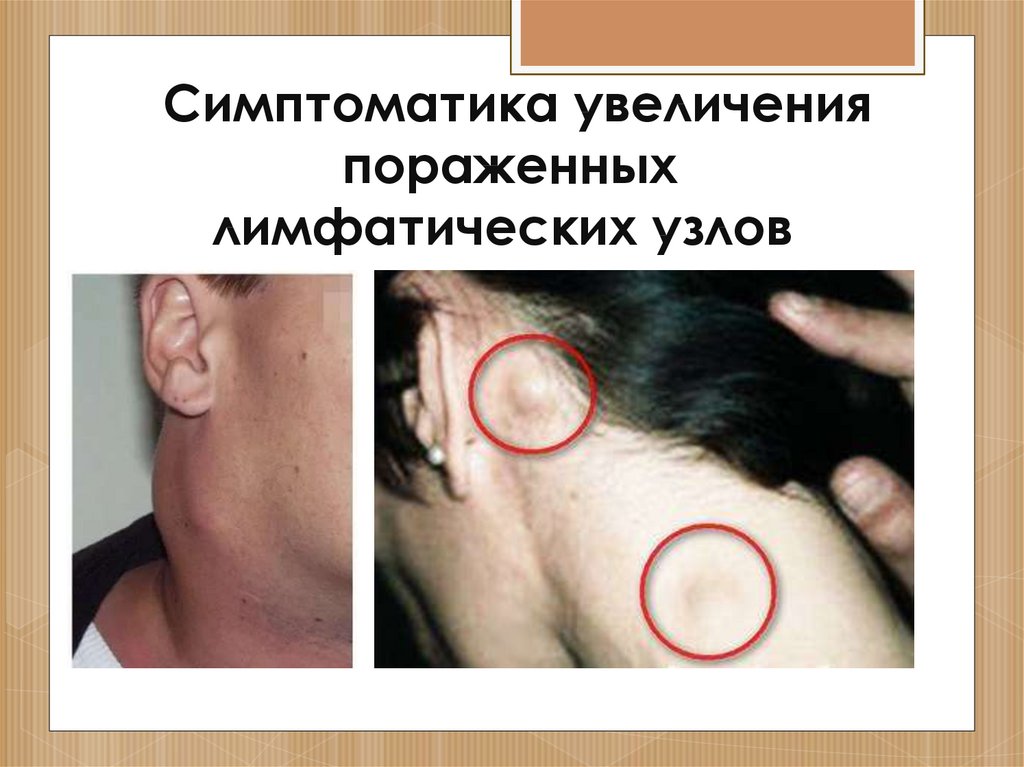
24. Симптоматика увеличения пораженных лимфатических узлов
Симптоматика увеличенияпораженных
лимфатических узлов
25. Клиника поражений экстралимфатических органов.
1.Поражается селезенка, что проявляетсясимптомокомплексом спленомегалии и
подтверждается при УЗИ селезенки и /или
сканировании.
2.Лимфогранулематоз внутренних органов
встречается реже, обычно в сочетании с
поражением лимфоузлов и только в единичном
случаях бывает первичным. Клинически проявляется
симптомами, свидетельствующими о наличии
нарушения функции органа.
3.Метастазы в кости характеризуются болевыми
ощущениями различной интенсивности, а при
поверхностном расположении очаговой
припухлостью.
26.
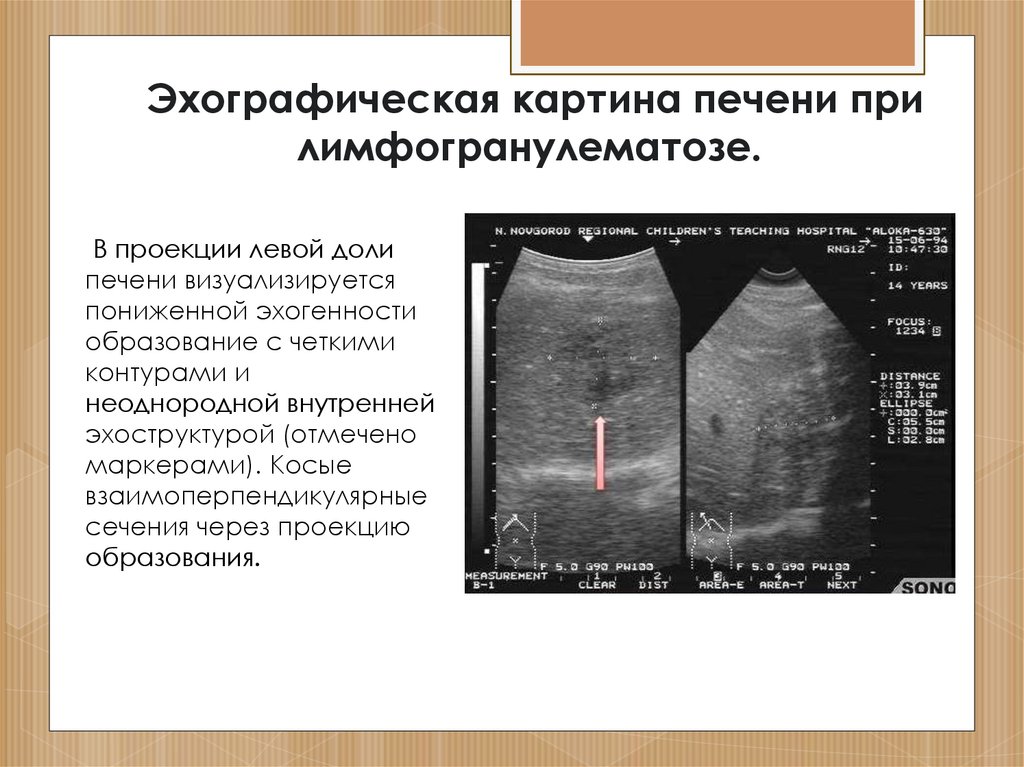
Эхографическая картина печени прилимфогранулематозе.
В проекции левой доли
печени визуализируется
пониженной эхогенности
образование с четкими
контурами и
неоднородной внутренней
эхоструктурой (отмечено
маркерами). Косые
взаимоперпендикулярные
сечения через проекцию
образования.
27.
Рентгенография груднойклетки
Расширение верхних
отделов срединной
тени вправо,
обусловленное
поражением
лимфатических
узлов.
28. Диагностика ЛГМ
Диагностика ЛГМ1. Анамнез заболевания
2. Осмотр больного с
регистрацией всех зон
поражения и размеров
опухолевых образований
3. Общий анализ крови с
подсчетом тромбоцитов
4. Общий анализ мочи
5. Биохимические исследования общий белок крови, фракции
белка, трансаминаз, билирубин,
креатинин, мочевина,
фосфотазы, фибриноген, сахар
29.
6. Рентгенография органов груднойклетки с томографией средостения и
определением соотношения
наибольшего диаметра
медиастинальных масс к размеру
грудной клетки (менее 0,33)
7. Ультразвуковое исследование
печени, селезенки, забрюшинных,
мезентериальных лимфатических
узлов и/или компьютерная
томография
8. Трепанбиопсия или стернальная
пункция с подсчетом миелограммы
9. Осмотр ЛОР-органов
30.
О «биологическойактивности» процесса
говорят:
1)гаптоглобин свыше 1,5 г/л;
2) церулоплазмин свыше 185 ед./л;
3)альфа-2-глобулин свыше 10,0 г/л;
4)фибриноген свыше 4,0 г/л.
Увеличение двух и более показателей
выше указанных значений позволяет
говорить об активности процесса.
31. Лечение
1.Индукция - этап введениябольного в ремиссию, в результате
которого исчезают увеличенные
лимфатические узлы, исчезают
симптомы интоксикации
2.Консолидация - этап проведения
курсов лучевой и химиотерапии для
получения стойкой ремиссии
32.
Выбор метода лечения зависит от стадии заболевания иморфологического варианта болезни Годжкина. Основными методами
лечения лимфогранулематоза являются лучевой (дистанционная гамматерапия по радикальной программе), полихимиотерапия и их
комбинация.
· При I-II стадиях лимфогранулематоза (варианты с благоприятным
прогнозом) основным методом лечения больных есть лучевой.
Радикальная программа телегамматерапии предусматривает
облучение пораженных зон суммарной очаговой дозой 40-45 Гр и
профилактическое облучение зон субклинического распространения
суммарной очаговой дозой 30-35 Гр.
· При II стадии лимфогранулематоза (варианты с неблагоприятным
прогнозом) методом выбора есть комбинированная терапия - 3 циклы
полихимиотерапии (COPP, CVPP, MOPP) с следующим облучением по
радикальной программе, после чего проводится еще 3 цикла
полихимиотерапии.
· При III-І стадиях (с генерализацией процесса) основным методом
лечения больных лимфогранулематозом есть полихимиотерапия.
Для лечения пациентов преклонного возраста и больных, которые
лечились многократно с признаками угнетения кроветворных органов
рекомендуется ограничиваться монохимиотерапией (винбластин,
прокарбазин, хлорбутин, циклофосфан). Необходимо помнить, что
химиотерапия и облучение всех групп лимфатических узлов есть очень
токсичными и сопровождаются частыми побочными реакциями.
33. Основные методы лечения лимфогранулематоза
лучевая терапиялучевая терапия
+
химиотерапия
химиотерапия
34.
Лучевая терапия в чистом видеиспользуется при лечении локальных
поражений I-IIА стадий с благоприятным
прогнозом.
Применяется лучевая терапия на очаги в
суммарной дозе 40 грей и облучения
смежных зон в дозе до 36 грей.
При проведении химиотерапии
необходимо циклы проводить до
достижения полной ремиссии
(исчезновения лимфоузлов), а затем еще
минимум 2 курса химиотерапии в
качестве консолидирующей терапии.




























 Медицина
Медицина








