Похожие презентации:
Дифференциальный диагноз артериальной гипертензии
1. vk.com/24kgt2 vk.com/snkkgt2
2. Дифференциальный диагноз артериальной гипертензии
Мелехов Александр Всеволодовичк.м.н., доцент кафедры госпитальной терапии № 2
лечебного факультета
ФГБОУ ВО РНИМУ им.Н.И.Пирогова
Заведующий кафедрой – д.м.н., профессор Никитин И.Г.
3.
4.
5. Артериальная гипертензия (АГ)
• симптом• синдром повышения АД при гипертонической болезни
и симптоматических АГ
Термин “гипертоническая болезнь”, предложенный Г.Ф.Лангом в
1948 г., соответствует употребляемому в других странах понятию
“эссенциальная гипертензия”.
Под гипертонической болезнью принято понимать хронически
протекающее заболевание, основным проявлением которого
является АГ, не связанная с наличием патологических процессов,
при которых повышение АД обусловлено известными, в
современных условиях часто устраняемыми, причинами
(симптоматические АГ).
6.
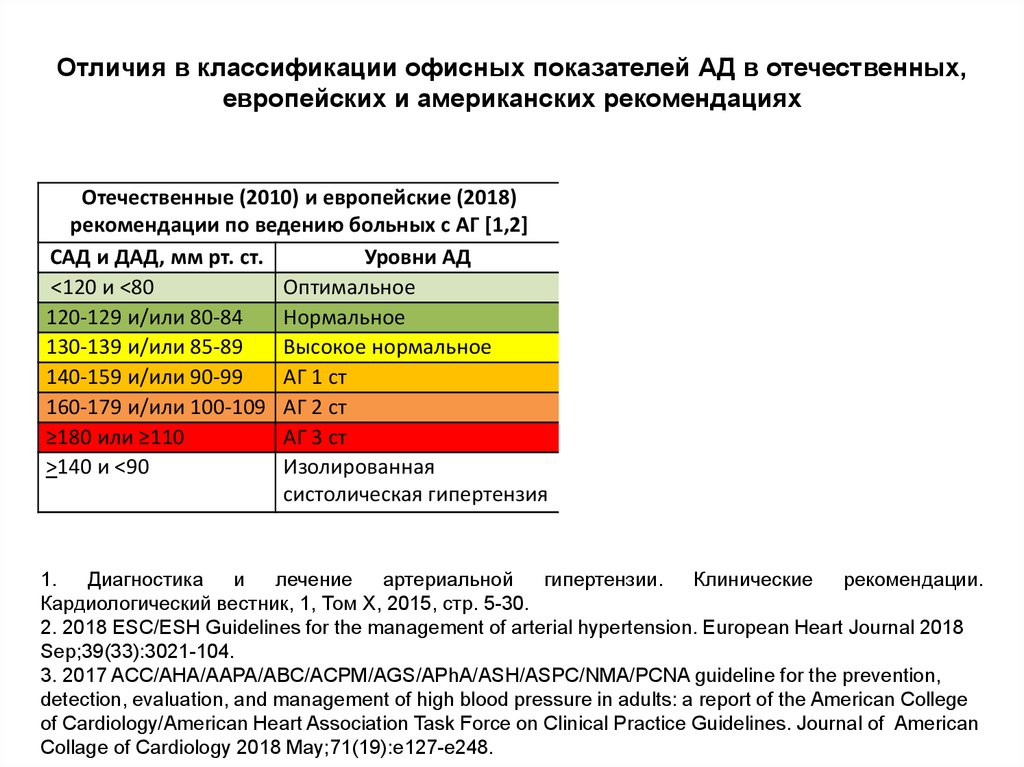
Отличия в классификации офисных показателей АД в отечественных,европейских и американских рекомендациях
Отечественные (2010) и европейские (2018)
рекомендации по ведению больных с АГ [1,2]
САД и ДАД, мм рт. ст.
Уровни АД
<120 и <80
Оптимальное
120-129 и/или 80-84
Нормальное
130-139 и/или 85-89
Высокое нормальное
140-159 и/или 90-99
АГ 1 ст
160-179 и/или 100-109 АГ 2 ст
≥180 или ≥110
АГ 3 ст
>140 и <90
Изолированная
систолическая гипертензия
Американские рекомендации по
ведению больных с АГ, 2017 [3]
САД и ДАД, мм рт. ст.
Уровни АД
<120 и <80
Нормальное АД
120-129 и < 80
Повышенное АД
130-139 или 80-89
АГ 1 степени
≥140 или ≥90
АГ 2 степени
1.
Диагностика
и
лечение
артериальной
гипертензии.
Клинические
рекомендации.
Кардиологический вестник, 1, Том X, 2015, стр. 5-30.
2. 2018 ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal 2018
Sep;39(33):3021-104.
3. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA guideline for the prevention,
detection, evaluation, and management of high blood pressure in adults: a report of the American College
of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Journal of American
Collage of Cardiology 2018 May;71(19):e127-e248.
7. Целевые значения АД
ESC, 2013< 140/90 мм рт.ст.
Сахарный диабет: ДАД < 85 мм рт.ст.
Пожилые: САД 140-150 при исходном > 160 мм рт.ст.
ACC/AHA, 2017
< 130/80 мм рт.ст.
ESC, 2018
< 130/80 мм рт.ст.
При хорошей переносимости можно ниже, но не меньше 120/70
Старше 65 или при ХБП 140-130/80-70
8.
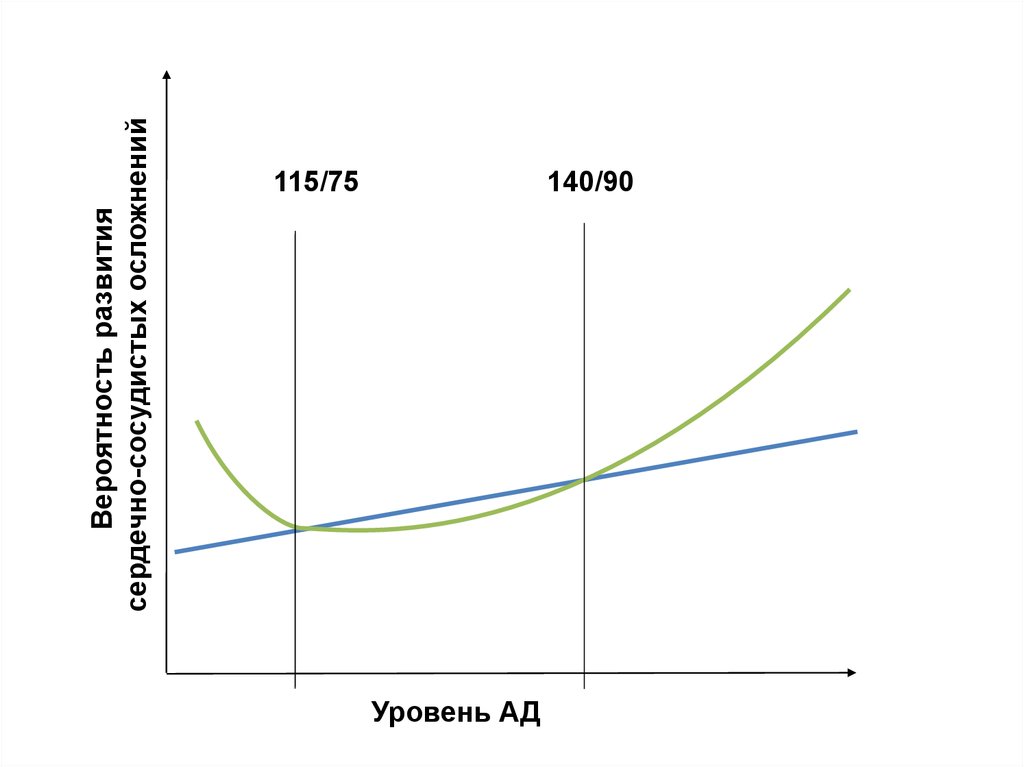
Вероятность развитиясердечно-сосудистых осложнений
115/75
140/90
Уровень АД
9.
Правилаизмерения
АД
Ортостатическая
гипотония:
снижение
САД >20 мм рт. ст.
или
ДАД >10 мм рт. ст.
через 3 минуты
пребывания в
положении стоя
10. Дневник самоконтроля
11. Суточное мониторирование артериального давления
• гипертония "белого халата”• маскированная гипертензия
• степень ночного снижения
АД и гипербарическая
нагрузка
• оценка эффективности
терапии
12.
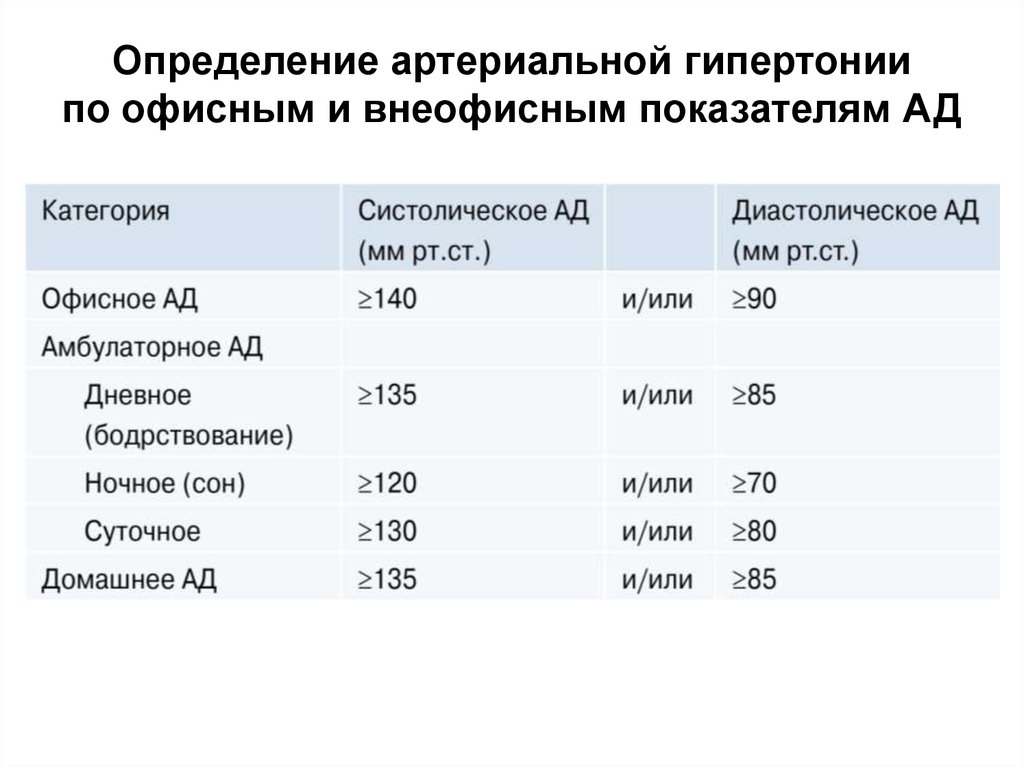
Определение артериальной гипертониипо офисным и внеофисным показателям АД
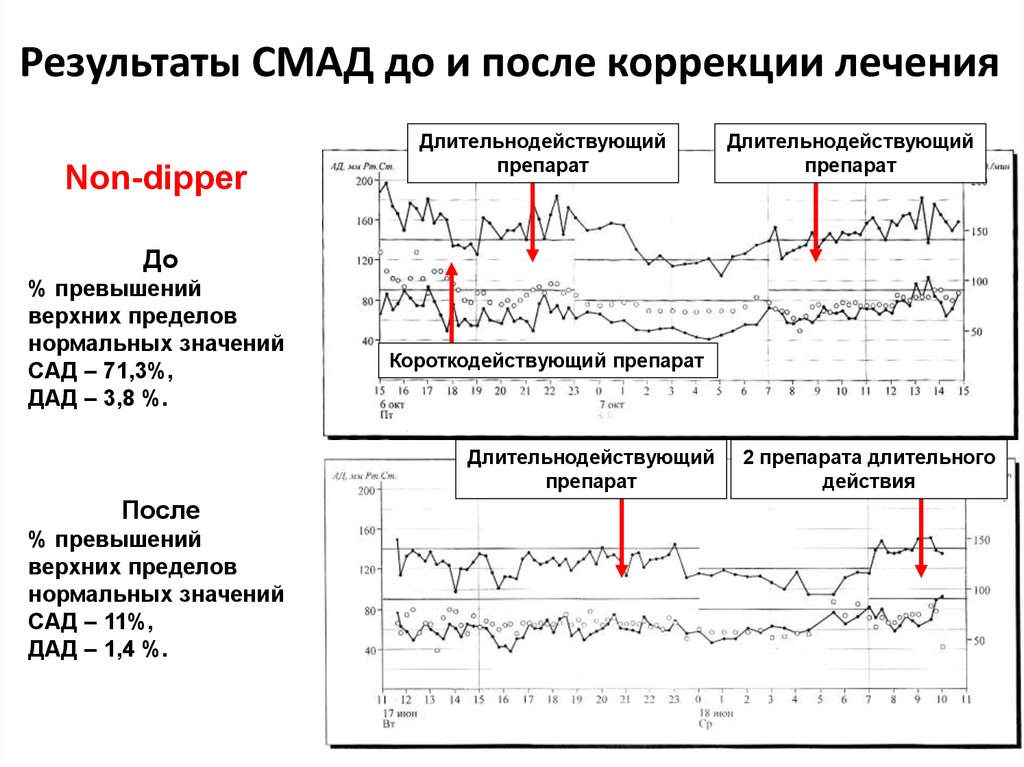
13. Результаты СМАД до и после коррекции лечения
Non-dipperДлительнодействующий
препарат
Длительнодействующий
препарат
До
% превышений
верхних пределов
нормальных значений
САД – 71,3%,
ДАД – 3,8 %.
Короткодействующий препарат
Длительнодействующий
препарат
После
% превышений
верхних пределов
нормальных значений
САД – 11%,
ДАД – 1,4 %.
2 препарата длительного
действия
14. Night-peaker по САД и ДАД. Нагрузка АД в ночное время превышает дневные значения, недостаточна степень ночного снижения АД
• нарушения сна, обструктивное апноэ сна, ожирение• большое потребление соли сользависимыми
пациентами
• ортостатическая гипотония, вегетативная дисфункция
• хроническая болезнь почек
• диабетическая нейропатия
• старческий возраст
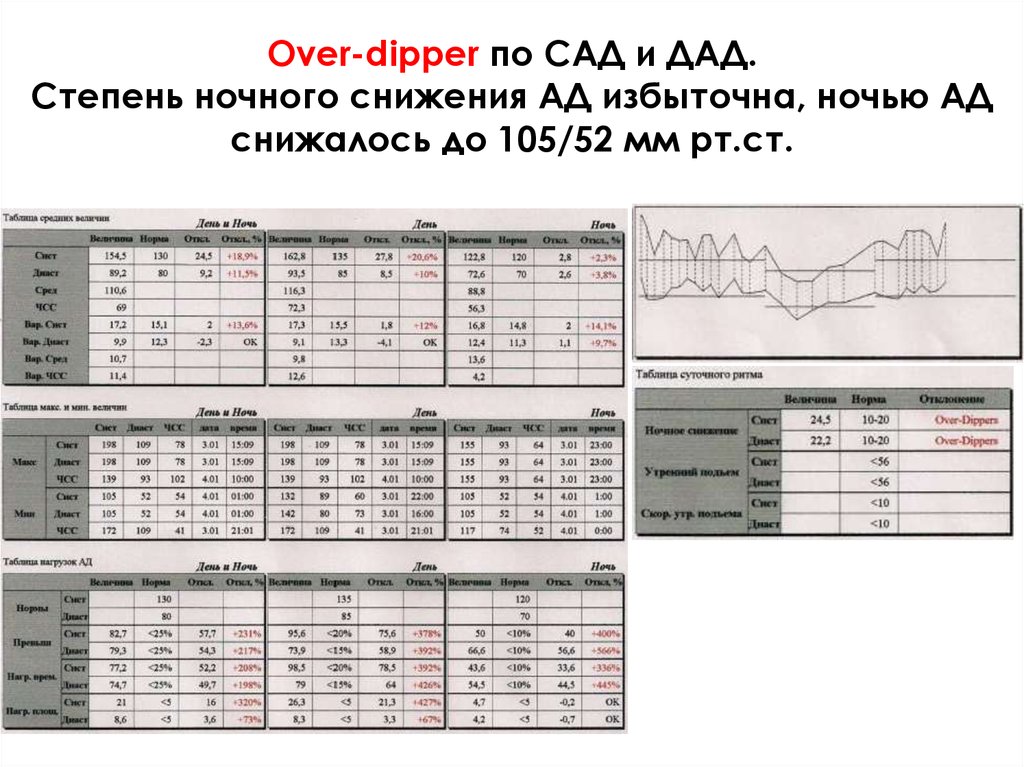
15. Over-dipper по САД и ДАД. Степень ночного снижения АД избыточна, ночью АД снижалось до 105/52 мм рт.ст.
16. Факторы риска
сердечно-сосудистых осложнений
и смерти
Величина пульсового давления у пожилых
Женщины > 65лет, мужчины > 55лет
Курение
Дислипидемия (ОХС > 5ммоль/л или ХС ЛПНП > 3.0 ммоль/л или ХС ЛПВП<1.0 ммоль/л для
мужчин и <1.2 ммоль/л для женщин, триглицериды > 1,7 ммоль/л)
Семейный анамнез ранних ССЗ (у женщин моложе 65 лет, у мужчин моложе 55 лет)
Абдоминальное ожирение (Объем талии> 102 см мужчин или > 88 см для женщин
Дополнительные ФР
концентрация глюкозы капиллярной крови натощак 5.6-6.9 ммоль\л
нарушенная толерантность к глюкозе (7.8-11.0 ммоль\л)
Сахарный диабет
Глюкоза крови натощак > 7.0ммоль/л
Глюкоза крови после еды или через 2 часа после приема 75 г глюкозы > 11ммоль/л
Метаболический синдром
Основной критерий – абдоминальное ожирение (объем талии > 102 см для мужчин и > 88 см для
женщин)
Дополнительные критерии: АД ≥ 140/90 мм рт.ст., ХСЛНП > 3,0 ммоль/л, ХС ЛВП < 1,0 ммоль/л для
мужчин или < 1,2 ммоль/л для женщин, ТГ > 1,7 ммоль/л, гипергликемия натощак ≥ 6,1 ммоль/л,
НТГ - глюкоза плазмы через 2 часа после приема 75г глюкозы ≥ 7,8 и ≤ 11,1 ммоль/л
Сочетание основного и 2 из дополнительных критериев указывает на наличие МС
17. Ассоциированные клинические состояния
с артериальной гипертензиейАссоциированные клинические состояния
ЦВБ
ишемический инсульт
геморрагический инсульт
ТИА
Поражение почек
ХБП 4 стадии (СКФ<30 мл/мин/1,73
м2; протеинурия >300 мг/сут
Тяжелая гипертоническая ретинопатия
кровоизлияния или экссудаты
отек соска зрительного нерва
Клинически значимое поражение
периферических артерий
расслаивающая аневризма аорты
симптомное поражение
периферических артерий
ИБС
Инфаркт миокарда
Стенокардия
Коронарная реваскуляризация
Сердечная недостаточность
2-3 стадии по Стражеско-Василенко
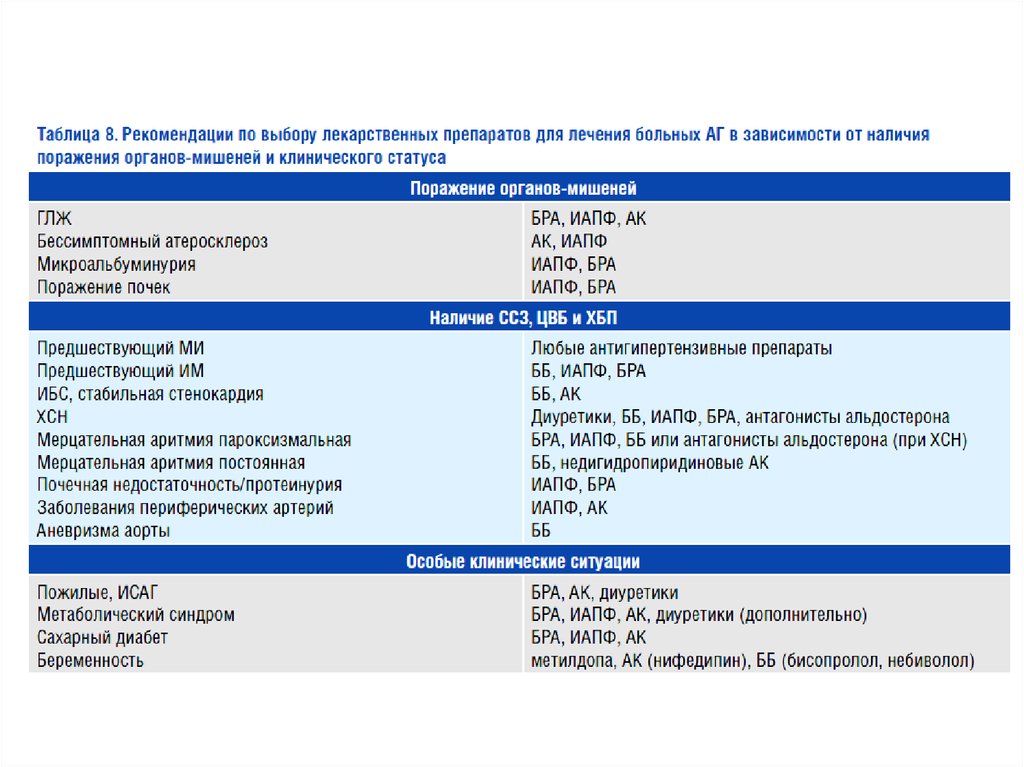
18. Поражение органов мишеней
ГЛЖ• ЭКГ: признак Соколова-Лайона > 35 мм;
• Корнельское произведение > 2440 мм*мс
• ЭхоКГ: ИММЛЖ ≥ 115 г/м2 для мужчин и ≥ 95 г/м2 для женщин
Сосуды
• УЗ признаки утолщения стенки артерии (ТИМ> 0,9 мм) или АСБ
• скорость пульсовой волны от сонной к бедренной артерии > 10 м/с
• лодыжечно/плечевой индекс <0.9
Почки
• небольшое повышение сывороточного креатинина: 115-133 мкмоль/л (1,31,5 мг/дл) для мужчин или 107-124 мкмоль/л (1,2-1,4 мг/дл) для женщин
• ХБП 3 стадии: снижение СКФ до <60 мл/мин/1.73м2 или низкий клиренс
креатинина <60 мл/мин
• микроальбуминурия 30-300 мг/сут или отношение альбумин/креатинин в
моче ≥ 22 мг/г (2,5 мг/ммоль) для мужчин и ≥ 31 мг/г (3,5 мг/ммоль) для
женщин
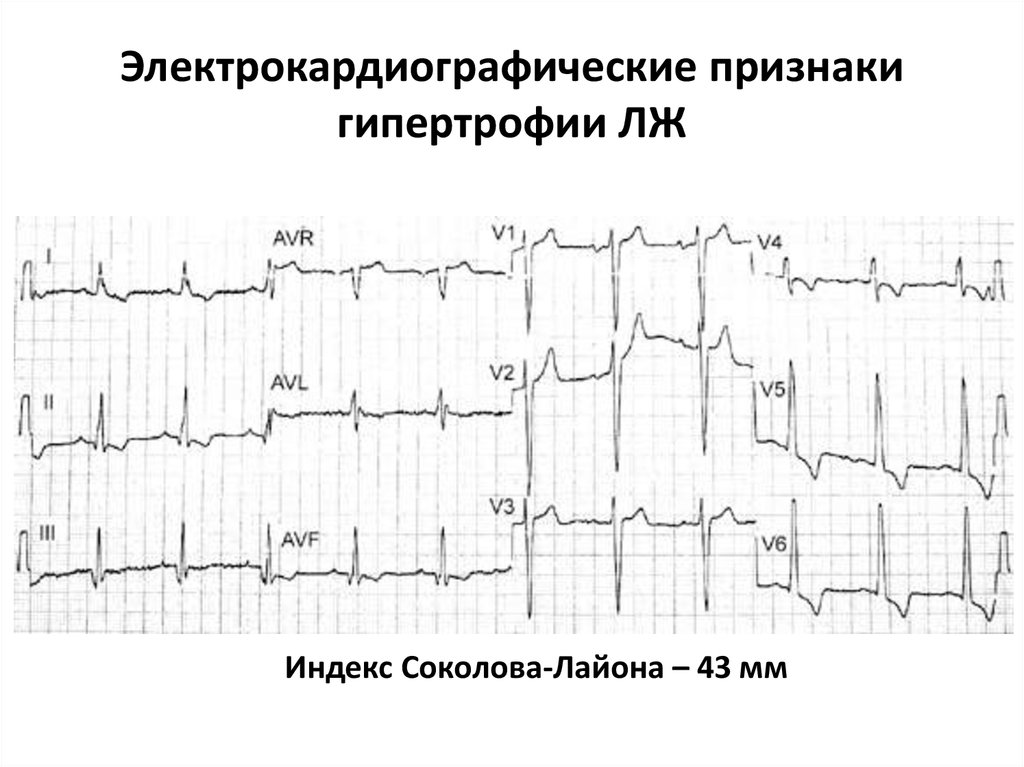
19. Электрокардиографические признаки гипертрофии ЛЖ
Индекс Соколова-Лайона – 43 мм20.
21. Рассчет индекса массы миокарда ЛЖ. М-режим, левый желудочек на уровне хорд митрального клапана
22.
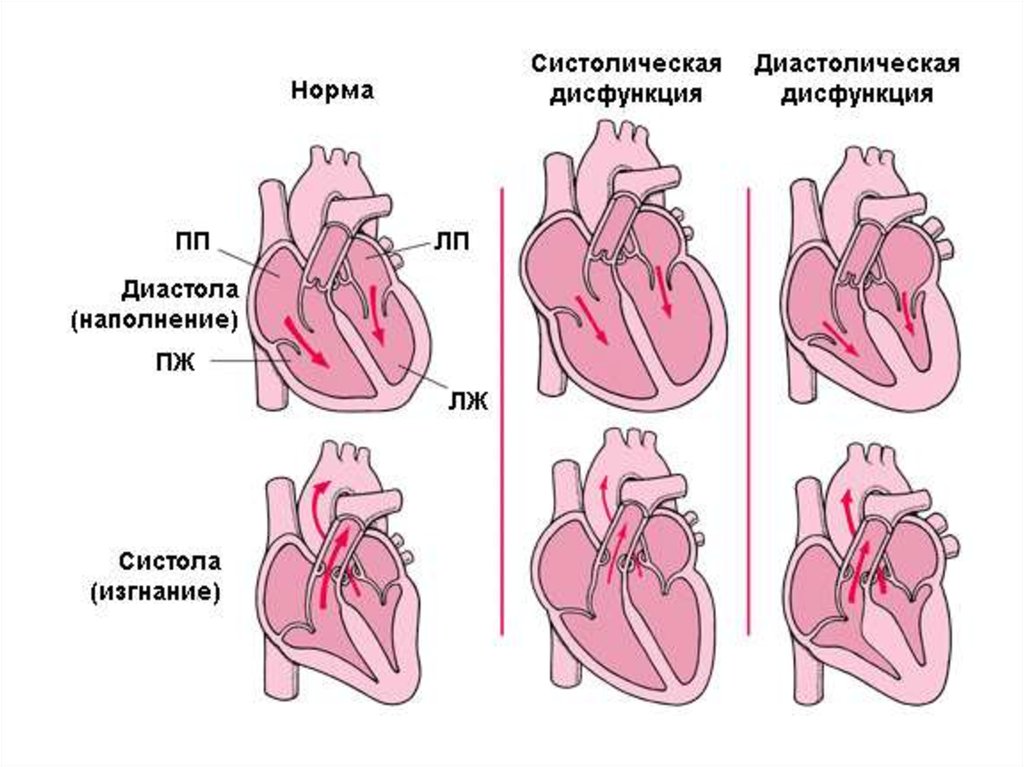
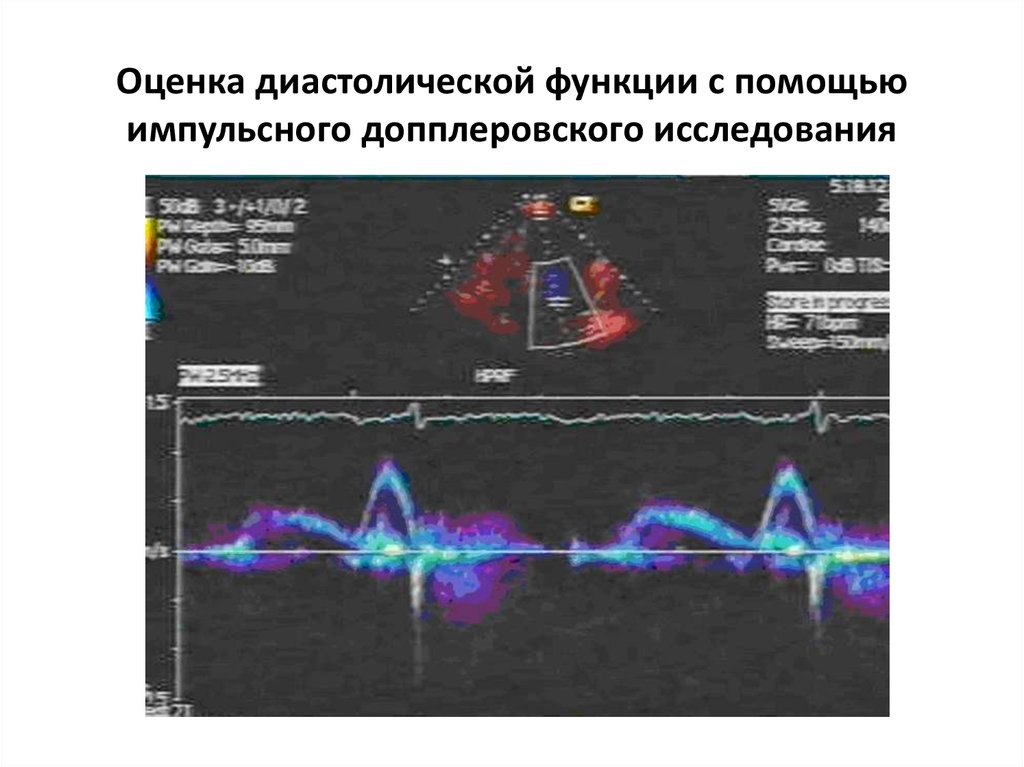
23. Оценка диастолической функции с помощью импульсного допплеровского исследования
24.
Хроническое заболевание почек (ХЗП) - структурное или функциональноепоражение почек, которое сохраняется в течение по крайней мере 3 мес и
манифестирует признаками повреждения почек (чаще всего персистирующей
микро- или макроальбуминурией) или снижением скорости клубочковой
фильтрации (СКФ).
Протеинурия — выделение с мочой белка в количестве более 50 мг/сут.
Микроальбуминурия — менее 30 мг/сут.
Скорость клубочковой фильтрации – скорость ультрафильтрации воды и
низкомолекулярных компонентов плазмы через клубочковый фильтр в
единицу времени. В норме составляет 100-120 мл/мин. Определяется
по клиренсу креатинина, но в практике ее приближенно оценивают по
формуле Кокрофта-Голта или MDRD.
25.
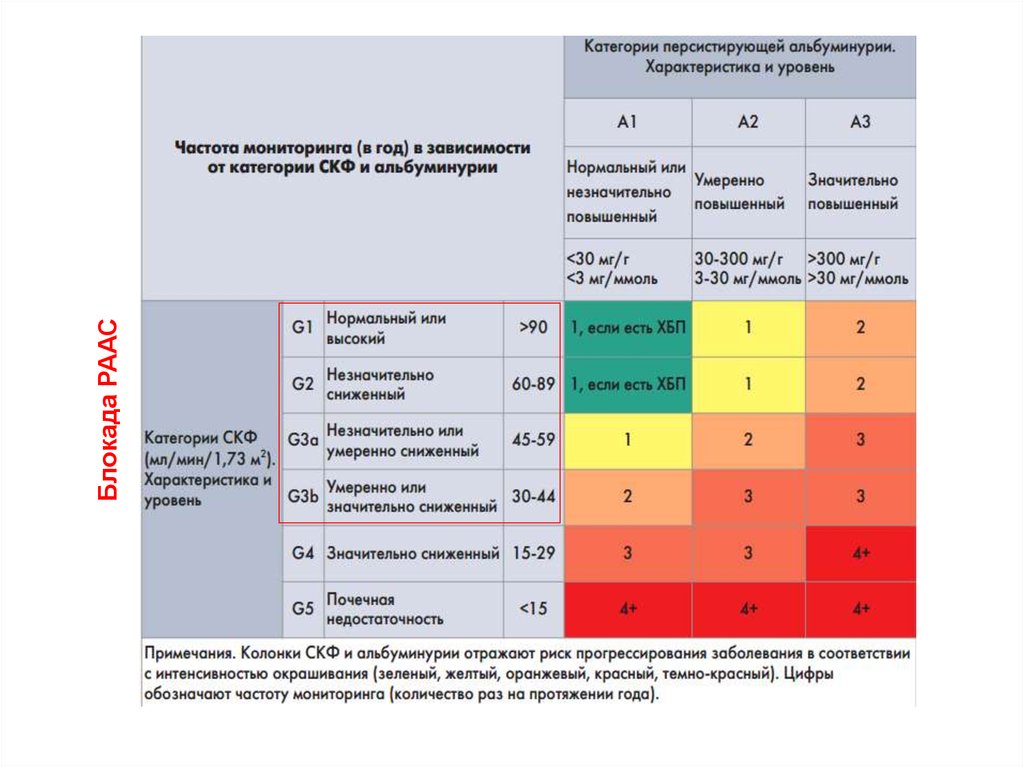
Блокада РААС26. Стадии гипертонической болезни
• ГБ I стадии - отсутствие изменений в органахмишенях• ГБ II стадии - наличие изменений органовмишеней, связанные с АГ
• ГБ III стадии - наличие ассоциированных
клинических состояний (заболеваний)
Приказ №4 МЗ РФ от 24.01.2003
27.
28. Немедикаментозные методы профилактики и лечения АГ
Прекращение курения
Ограничение употребления алкоголя (менее 20 мл этанола в день у мужчин и 10 мл
этанола у женщин)
Снижение избыточной массы тела (при ИМТ >25 кг/м2): низкокалорийная диета с
низким содержанием легкоусвояемых углеводов и насыщенных жиров; аэробные
физические упражнения
Увеличение физической активности:
– регулярные аэробные динамические нагрузки: быстрая ходьба, плавание, езда на велосипеде
– длительность занятий - 30 - 40 минут не менее 4 раз в неделю
– интенсивность нагрузок - умеренная (ЧСС 50 - 70% от максимально допустимой возрастной)
– изометрические нагрузки противопоказаны!!!
Ограничение потребления поваренной соли:
– потребление менее 5 г поваренной соли в сутки
– замена обычной соли солью с низким содержанием натрия и другими вкусовыми добавками
Комплексная модификация диеты:
– увеличение потребления фруктов и овощей, рыбы и морепродуктов
– употребление продуктов, богатых калием, магнием, кальцием
– ограничение потребления насыщенных жиров и холестерина
29.
5 основных классов гипотензивных препаратовдиуретики
блокаторы бета-адренергических рецепторов
антагонисты кальция
ингибиторы ангиотензинпревращающего фермента
антагонисты рецепторов к ангиотензину II
Дополнительно в комбинированной терапии могут
использоваться
• блокаторы альфа1- адренергических рецепторов
• агонисты имидазолиновых рецепторов
30.
31.
32.
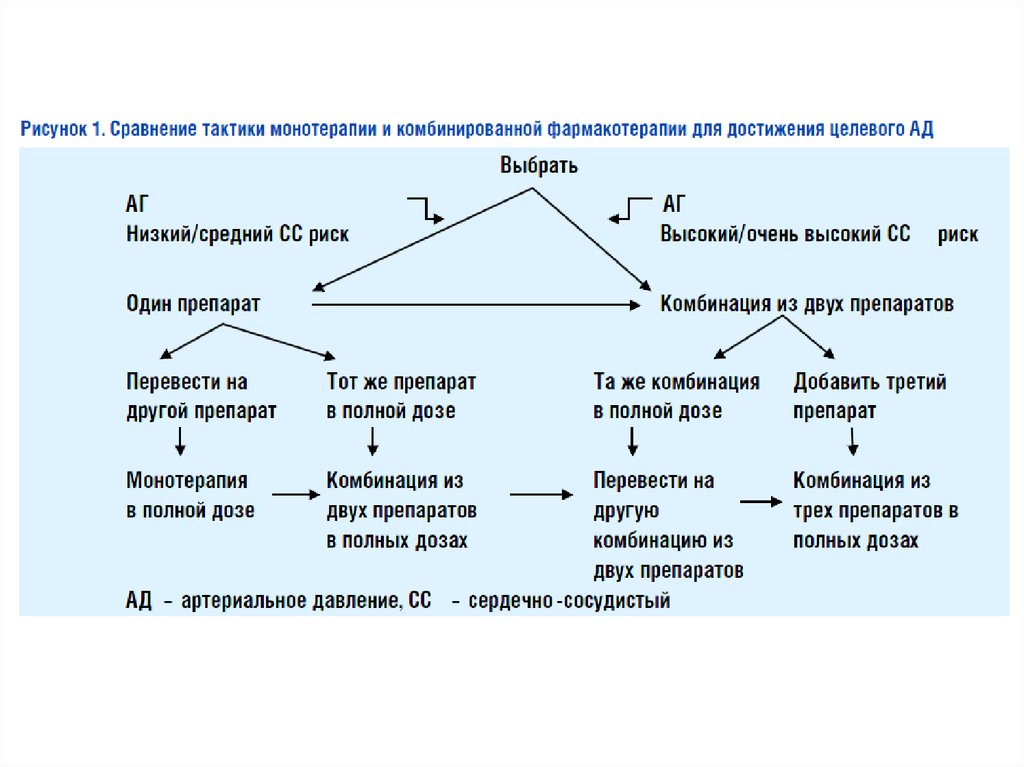
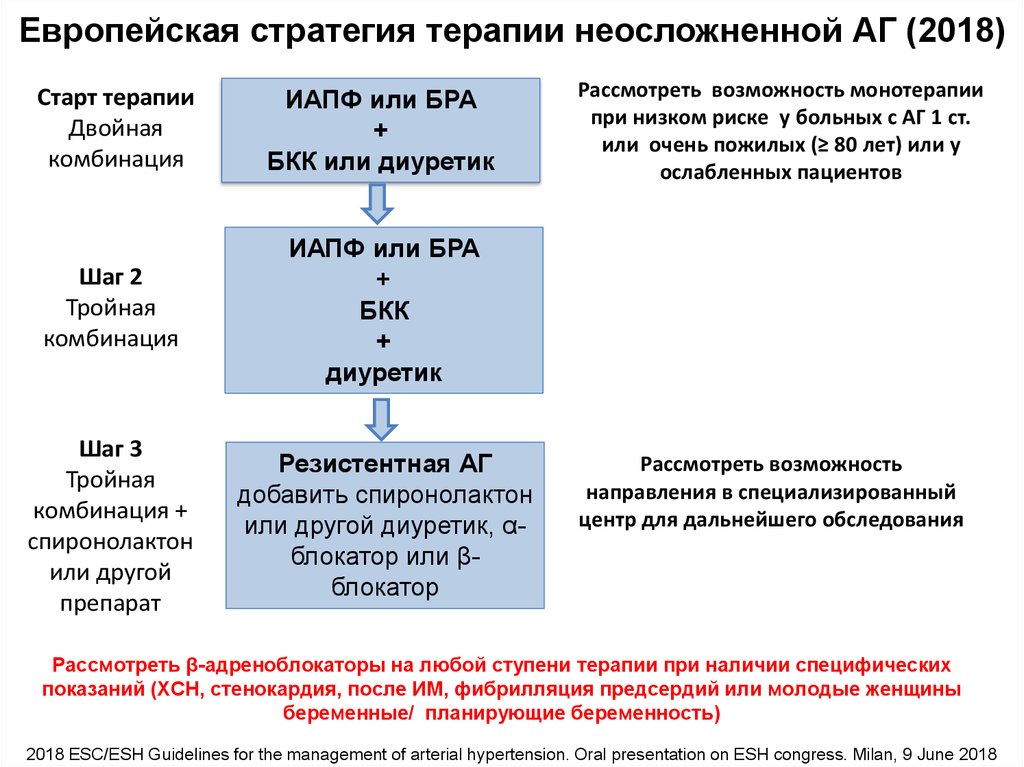
Европейская стратегия терапии неосложненной АГ (2018)Старт терапии
Двойная
комбинация
ИАПФ или БРА
+
БКК или диуретик
Шаг 2
Тройная
комбинация
ИАПФ или БРА
+
БКК
+
диуретик
Шаг 3
Тройная
комбинация +
спиронолактон
или другой
препарат
Резистентная АГ
добавить спиронолактон
или другой диуретик, αблокатор или βблокатор
Рассмотреть возможность монотерапии
при низком риске у больных с АГ 1 ст.
или очень пожилых (≥ 80 лет) или у
ослабленных пациентов
Рассмотреть возможность
направления в специализированный
центр для дальнейшего обследования
Рассмотреть β-адреноблокаторы на любой ступени терапии при наличии специфических
показаний (ХСН, стенокардия, после ИМ, фибрилляция предсердий или молодые женщины
беременные/ планирующие беременность)
2018 ESC/ESH Guidelines for the management of arterial hypertension. Oral presentation on ESH congress. Milan, 9 June 2018
33. «Резистентной" АГ называют АД > 140/90 мм рт.ст. на фоне лечения тремя препаратами, один из которых – диуретик, в
«Резистентной" АГ называют АД > 140/90 мм рт.ст.на фоне лечения тремя препаратами, один из которых – диуретик,
в субмаксимальных или максимальных дозах
Следует убедиться в отсутствии объективных причин резистентности
• нарушение или отказ от рекомендаций по изменению образа жизни: прибавка
веса, злоупотребление алкоголем, продолжение курения, избыточное
потребление поваренной соли
• продолжающийся прием лекарственных средств, повышающих АД или
снижающих эффективность антигипертензивной терапии (глюкокортикоиды,
нестероидные противовоспалительные препараты)
• неправильное измерение АД, например, при использовании стандартной
манжеты при окружности плеча >32 см.
• несоблюдение режима приема и доз назначенных препаратов
• нелеченный синдром обструктивного апноэ во время сна
• недиагностированная вторичная АГ
В случае истинной рефрактерноcти следует направить больного на
дополнительное обследование.
34. Факторы, влияющие на приверженность к гипотензивной терапии
Повышающиеприверженность
высокий исходный уровень АД
женский пол
высокий уровень образования
более высокий доход
состояние в браке
высокий уровень культуры
применение фиксированных
комбинаций
Снижающие
приверженность
• сложный режим дозирования
препарата
• комбинация препаратов
• побочные эффекты
• высокая цена
• быстрое снижение АД
• курение
• молодой возраст
• длительность лечения
• негативное отношение к лечению
• злоупотребление алкоголем
• низкий уровень культуры
35. Дифференциальный диагноз
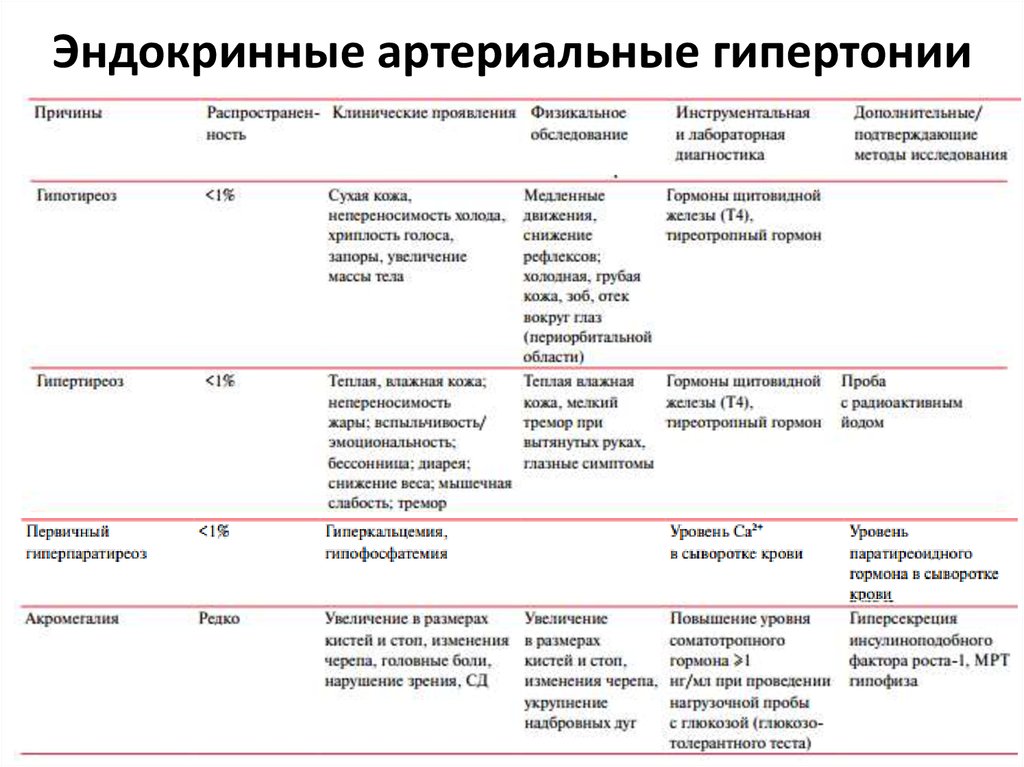
36. Основные причины вторичной артериальной гипертензии
I. Систолическая и диастолическая
1. Почечная: ренопаренхиматозная (острый гломерулонефрит, хронический нефрит, поликистоз
почек, диабетическая нефропатия, гидронефроз), реноваскулярная (стеноз почечной артерии,
интраренальный васкулит), ренопривная, первичная задержка натрия (синдром Лиддля, синдром
Гордона).
2. Эндокринная: акромегалия, гипотиреоидизм, гипертиреоидизм, гиперпаратиреоидизм,
синдром Кушинга, первичный гиперальдестеронизм, феохромоцитома, ренин-продуцирующие
опухоли, карциноид, экзогенные гормоны (эстрогены, глюкокортикоиды, минералкортикоиды,
симпатомиметики, пища, содержащая тиамин, ингибиторы моноаминоксидазы).
3. Коарктация аорты.
4. Беременность.
5. Неврологические заболевания: повышенное внутричерепное давление (опухоли мозга,
энцефалит, дыхательный ацидоз), ночное апноэ, квадриплегия, острая порфирия, отравление
свинцом, синдром Гиллиана-Барре.
6. Острый стресс, включая хирургическое вмешательство.
7. Увеличенный объем циркулирующей крови.
8. Злоупотребление алкоголем и лекарственными препаратами (включая кокаин).
II. Систолическая
1. Повышенный сердечный выброс (недостаточность аортального клапана, артериовенозная
фистула, открытый Боталлов проток, тиреотоксикозиз, болезнь Пажета, болезнь бери-бери,
гиперкинетическое состояние кровообращения).
2. Ригидность аорты.
37.
A Acromegaly, obstructve sleep apneaB Birth control, bad kidney
C Cushing’s syndrome, Cohn’s syndrom,
catecholamines, coarctation of the aorta
D Drugs (alcohol, nasal decongestants,
estrogens)
E Endocrine disorders, erythropoetin
F Pheochromocytoma, fibromuscular
dysplasia
38. Вторичные (симптоматические) артериальные гипертензии: современные методы диагностики и лечения (результаты обследования 2050
больных).Абдулгасанов Р.А., Иванов А.В., Галустов Д.В., Абдулгасанова М.Р., Себастиан С., Чамсаева У.М., Гасымов Э.Г.
ФГБУ «НЦССХ им. А.Н. Бакулева» Минздрава РФ
• 2050 больных со стойкой АГ (возраст 5-75 лет, длительность АГ 5+18 лет,
1986-2015)
• Вторичная АГ у 71,0 % больных
- Ренопаренхиматозная АГ 42,0%, расслаивающая аневризма у 9,7%,
коарктация аорты 2,5%, вазоренальная гипертензия 5,3%, поражения
артерий головного мозга 1,8%, лекарственная АГ 0,8%, алкогольная АГ
0,3%, кокаиновая АГ 0,3%.
- Эндокринная АГ у 15,8% (феохромоцитома 1,8%, первичный
гиперальдостеронизм 9,8%, синдром Иценко-Кушинга 0,8%),
Использование пероральных контрацептивов 0,5%.
• До 80% гормональноактивных опухолей небольших размеров
традиционными методами не выявляется. Хирургические методы лечения
позволяют у 80- 85% больных получить хороший и удовлетворительный
эффект, минимизировать дозы антигипертензивных препаратов,
уменьшить частоту осложнений, улучшить качество жизни.
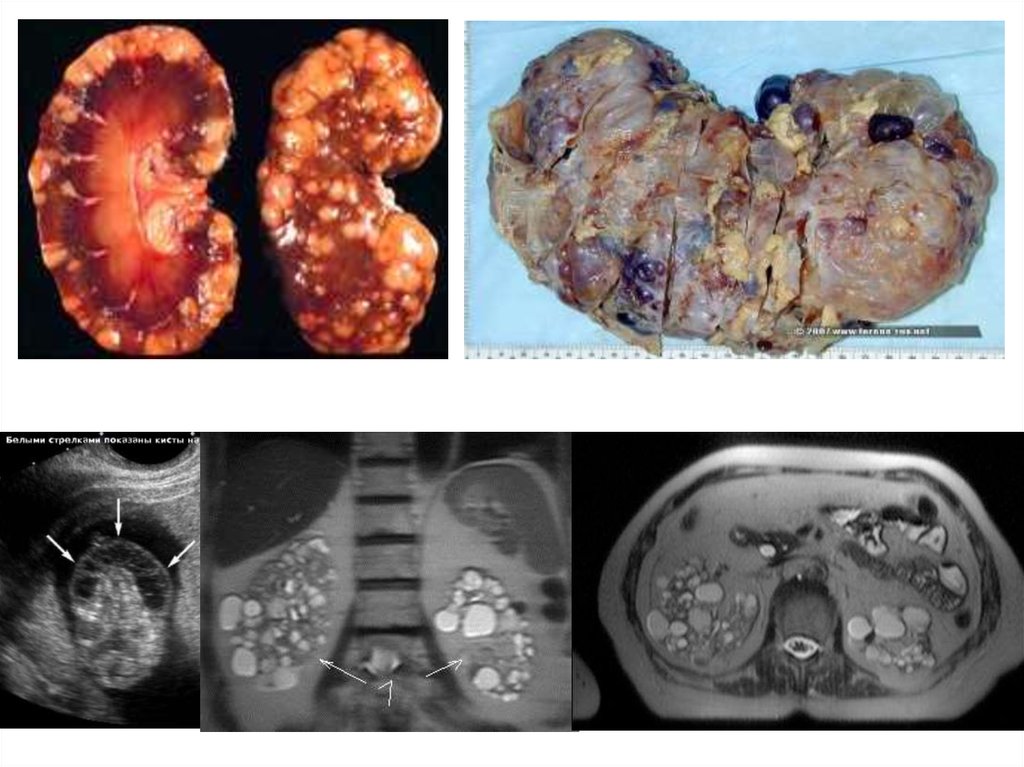
39. Ренопаренхиматозные артериальные гипертонии
острый и хронический гломерулонефрит и пиелонефрит
поликистоз почек
врожденный или приобретенный обструктивный гидронефроз
Whelton PK, Carey RM, Aronow WS, et al., 2017.
аномалии почек
ACC/AHA/AAPA/ABC/ACPM/AGS/ APhA/ASH/ASPC/NMA/PCNA Guideline
for the Prevention, Detection, Evaluation, and Management of High Blood
диабетический гломерулосклероз
Pressure in Adults: A Report of the American College of
Cardiology/American Heart Association Task Force on Clinical Practice
Guidelines. Hypertension. 2018;71(6):е13-115
волчаночный нефрит
Резник Е.В., Никитин И.Г. Новые рекомендации АСС/AHA и ESC/ESH
лучевое поражение почек
по артериальной гипертонии. Кардиоваскулярная терапия
и профилактика. 2018;17(5):99–119
40.
41.
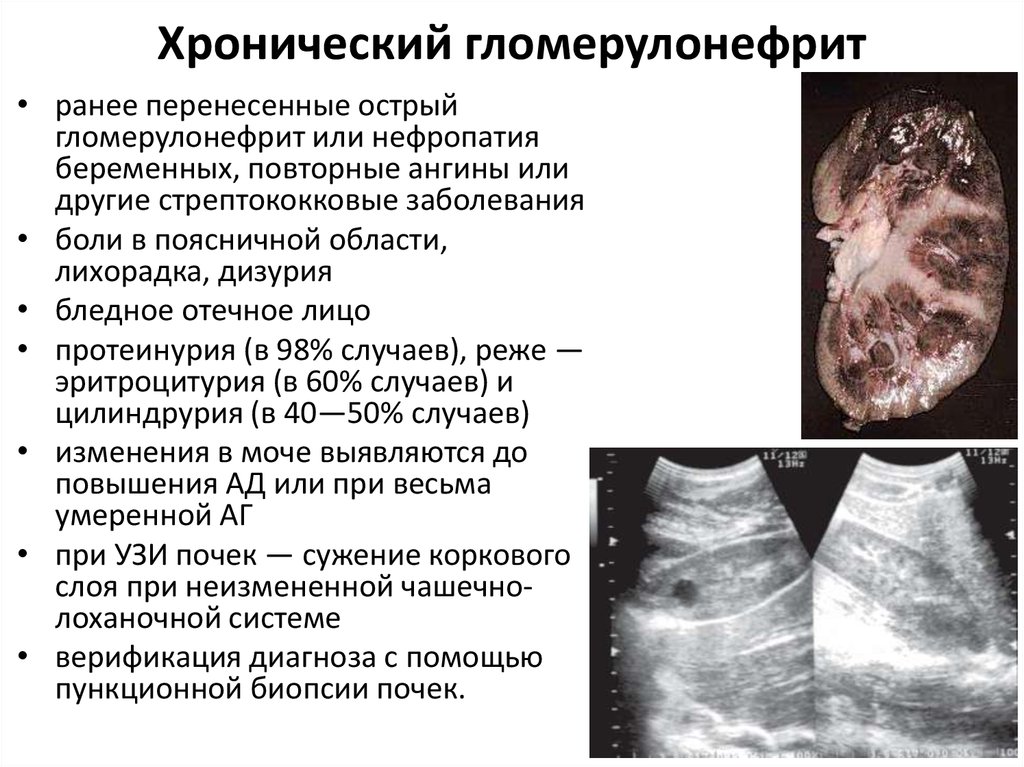
42. Хронический гломерулонефрит
• ранее перенесенные острыйгломерулонефрит или нефропатия
беременных, повторные ангины или
другие стрептококковые заболевания
• боли в поясничной области,
лихорадка, дизурия
• бледное отечное лицо
• протеинурия (в 98% случаев), реже —
эритроцитурия (в 60% случаев) и
цилиндрурия (в 40—50% случаев)
• изменения в моче выявляются до
повышения АД или при весьма
умеренной АГ
• при УЗИ почек — сужение коркового
слоя при неизмененной чашечнолоханочной системе
• верификация диагноза с помощью
пункционной биопсии почек.
43. Хронический интерстициальный нефрит
абактериальное недеструктивное воспаление межуточной ткани с
последующим вовлечением в патологический процесс всей ткани почек.
доброкачественная гипертензия, умеренный мочевой синдром (протеинурия,
гематурия), снижение концентрационной способности почек.
Факторы риска — длительный прием анальгетиков, мочекислый диатез с
гиперурикемией.
Может приводить к капиллярному некрозу, тогда наряду с гипертензией у
больного определяется стойкая значительная гематурия.
Точный диагноз может быть установлен только с помощью нефробиопсии.
Морфологически выявляются атрофические и дистрофические изменения в
канальцах, характерным является тиреоидоподобное превращение
канальцев нормируются воспалительные инфильтраты, в них как бы
вмурованы клубочки, которые могут склерозироваться. Часть клубочков при
этом остаётся интактной.
44. Диабетический гломерулосклероз
Проявление диабетической
микроангиопатии, развивается обычно на
поздних стадиях сахарного диабета у лиц
среднего и пожилого возраста.
Проявляется гипертонией, нефротическим
синдромом и хронической почечной
недостаточностью.
При диабетическом гломерулосклерозе
раньше, чем при АГ появляются такие
признаки поражения почек, как протеинурия
и отеки. Они могут наблюдаться длительно,
до 6—7 лет, артериальное давление при этом
нормальное.
Гломерулосклероз часто сочетается с другими
проявлениями диабетической
микроангиопатии, в частности, с поражением
сосудов сетчатки.
Иногда для верификации диагноза
приходится использовать биопсию почек.
45. Хронический пиелонефрит
• Факторы риска - указания в анамнезе на дизурию, боли в поясничнойобласти тупого или ноющего характера, немотивированную
лихорадку.
• бледность кожных покровов, параорбитальные отеки и
«синюшными» кругами под глазами. Возможна никтурия.
• гипоизостенурия, умеренная протеинурия (в 75% случаев), пиурия (в
50% случаев), реже — гематурия (в 30% случаев). Вне обострения
какие-либо изменения в моче могут отсутствовать.
• При посевах мочи диагностически значимым считается рост более 100
000 (105) колоний на 1 мл мочи или выделение одного и того же
возбудителя в случаях повторных посевов, даже если число колоний
не достигает 100 000 (105) на 1 мл мочи.
• диагностическая информация может быть получена в результате
радиоренографического исследования. Методами верификации
диагноза являются ультразвуковое исследование почек и
экскреторная инфузионная урография, реже — биопсия почки. Чаще
встречаются односторонние изменения
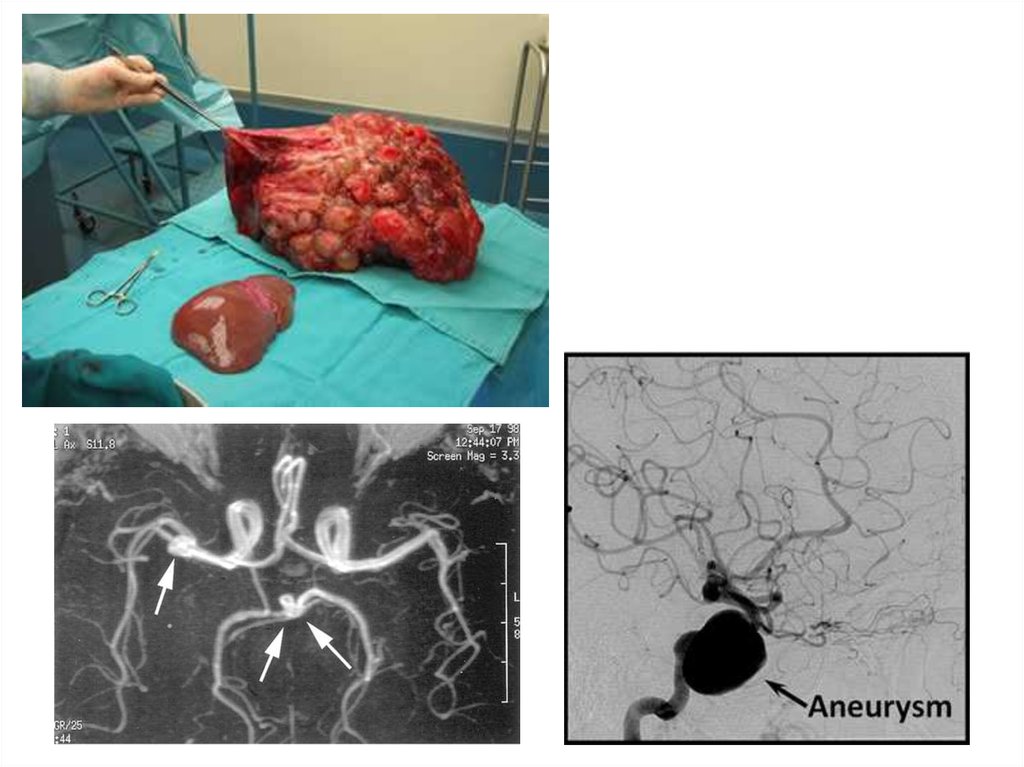
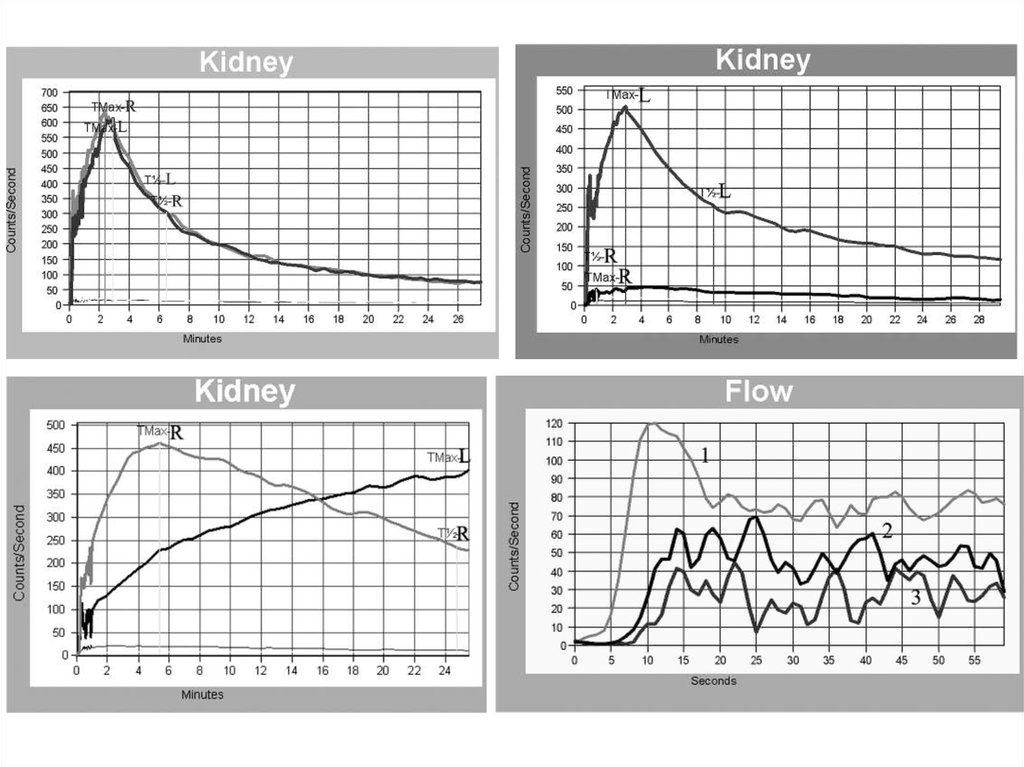
46. Вазоренальная гипертензия
47.
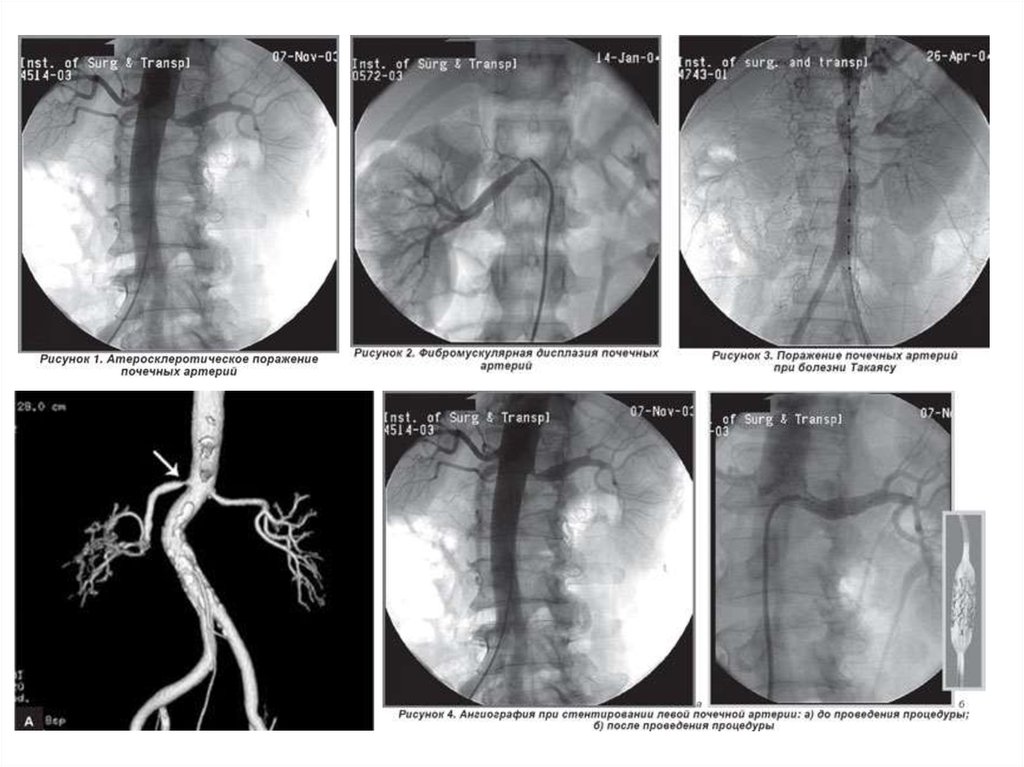
Атеросклеротическое поражение почечных артерий• около 70% реноваскулярных гипертензий
• факторы риска атеросклероза, гиперхолестеринемия, клиника
атеросклеротического поражения других артерий
• в 50 % выслушивается продолжительный систолический или
систолодиастолический шум в проекции почечных артерий
• инструментальная диагностика: изотопная ренография, экскреторная урография,
компьютерная томография, брюшная аортография, катетеризация почечных вен
(повышение содержания ренина в венозной крови пораженной почки)
• Лечение хирургическое - баллонная ангиопластика, хирургическая коррекция
стеноза, нефрэктомия.
Фиброзно-мышечная дисплазия почечных артерий
• 10—20% реноваскулярных гипертензий
• у женщин встречается в 4—5 раз чаще, чем у мужчин
• чаще врожденная патология, АГ обычно развивается в молодом возрасте (до 40
лет).
• при ангиографии стенозы почечных артерий имеют вид нитки бус или жемчуга.
Неспецифический аортоартериит (панартериит, болезнь отсутствия пульса,
синдром Такаясу)
• стенозирование аорты и магистральных артерий с ишемией пораженного
органа.
48.
49.
50. Эндокринные артериальные гипертонии
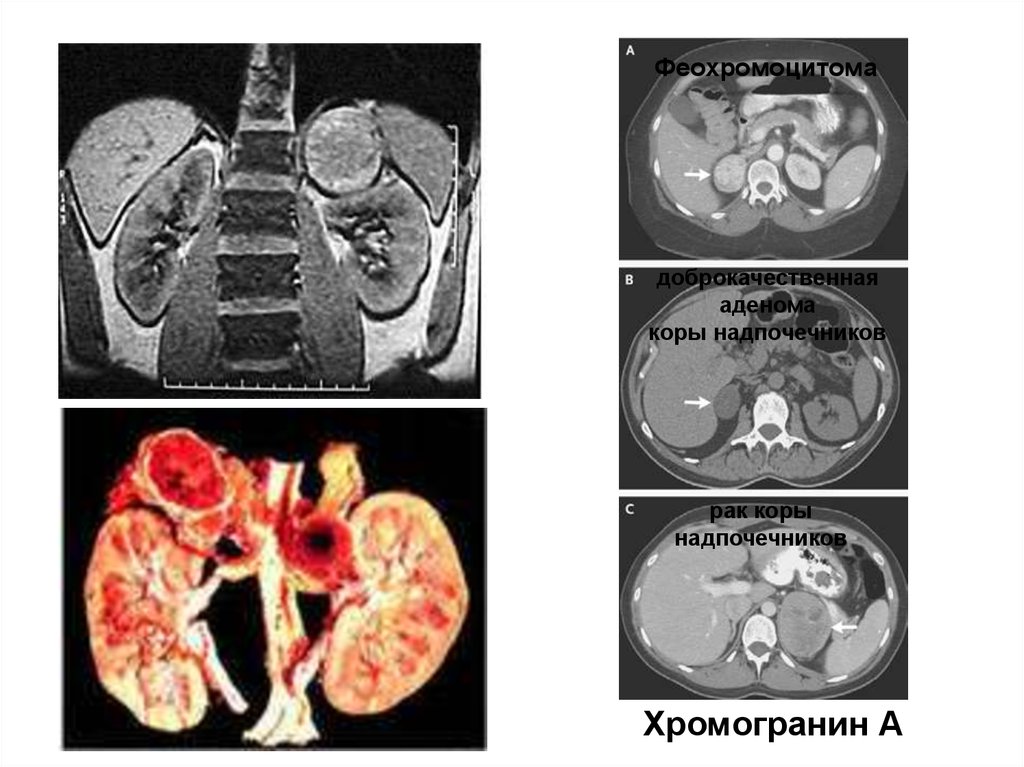
51. Феохромоцитома
Опухоль, как правило, доброкачественная, состоящая из хромаффинных клеток и
продуцирующая катехоламины.
При кризе АД повышается внезапно и в течение нескольких секунд достигает очень высокого
уровня (250-300/150-130 мм рт. ст.), сопровождается выраженной тахикардией, бледностью
лица, холодным потом, нарушение зрения. Возникает сильная жажда, позывы к
мочеиспусканию. В крови — лейкоцитоз и гипергликемия. Кризы могут провоцироваться
холодовой пробой, глубокой пальпацией живота, приведением нижних конечностей к животу,
приемом допегита, резерпина, клофелина.
При приеме 0,3 мг клофелина в норме уровень катехоламинов в крови (через 2—3 ч) и
суточной моче резко снижается. У больных с опухолью содержание катехоламинов в крови и
моче не изменяется. Предположение о наличии феохромоцитомы подтверждается
определением повышенной экскреции катехоламинов и их метаболитов в суточной моче:
адреналина — более 50 мкг, норадреналина — более 100—150 мкг, ванилилминдальной
кислоты (ВМК) — более 6 мкг, в том числе в течение 3 ч после очередного криза.
52. Клинические признаки
1. Классическая триада симптомов: сильная головная боль, потливость и сердцебиения.2. Трудно контролируемая АГ.
3. Необъяснимая синусовая тахикардия.
4. Ортостатическая гипотензия.
5. Возобновляющиеся аритмии.
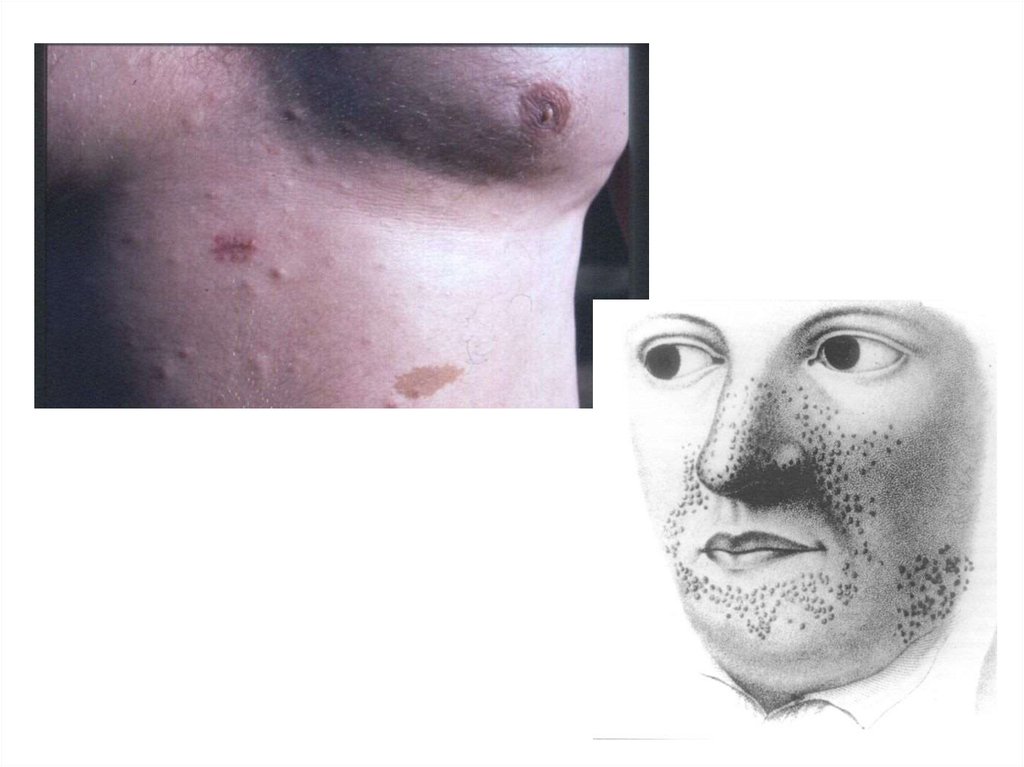
6. Нейрофиброматоз, пятна "кофе с молоком", болезнь Гиппеля-Ландау, болезнь Штурга-Вебера,
туберозный склероз.
7. Осложнения анестезии или хирургических вмешательств в анамнезе.
8. Прессорный ответ на бета-блокаторы.
9. Семейный анамнез феохромоцитомы, медуллярной карциномы щитовидной железы или
гиперпаратиреоидизма.
Специальные исследования
1. Концентрация метанефринов в моче, их отношение к креатинину мочи.
2. Повышенное содержание катехоламинов (адреналин, норадреналин, норметанефрин), а также
допамина в плазме крови в положении лежа на спине в покое не менее чем в течение 20 минут
до забора крови (наиболее важный специальный тест скрининга).
3. Тест подавления клонидином: отсутствие существенного уменьшения содержания
норадреналина и адреналина в плазме крови через 3 ч после приема 0,3 мг клонидина (тест
следует проводить в состоянии покоя у больных, не получающих гипотензивных препаратов).
4. Компьютерная, ЯМР томография или сцинтиграфия с МИБГ.
53.
Феохромоцитомадоброкачественная
аденома
коры надпочечников
рак коры
надпочечников
Хромогранин А
54.
55.
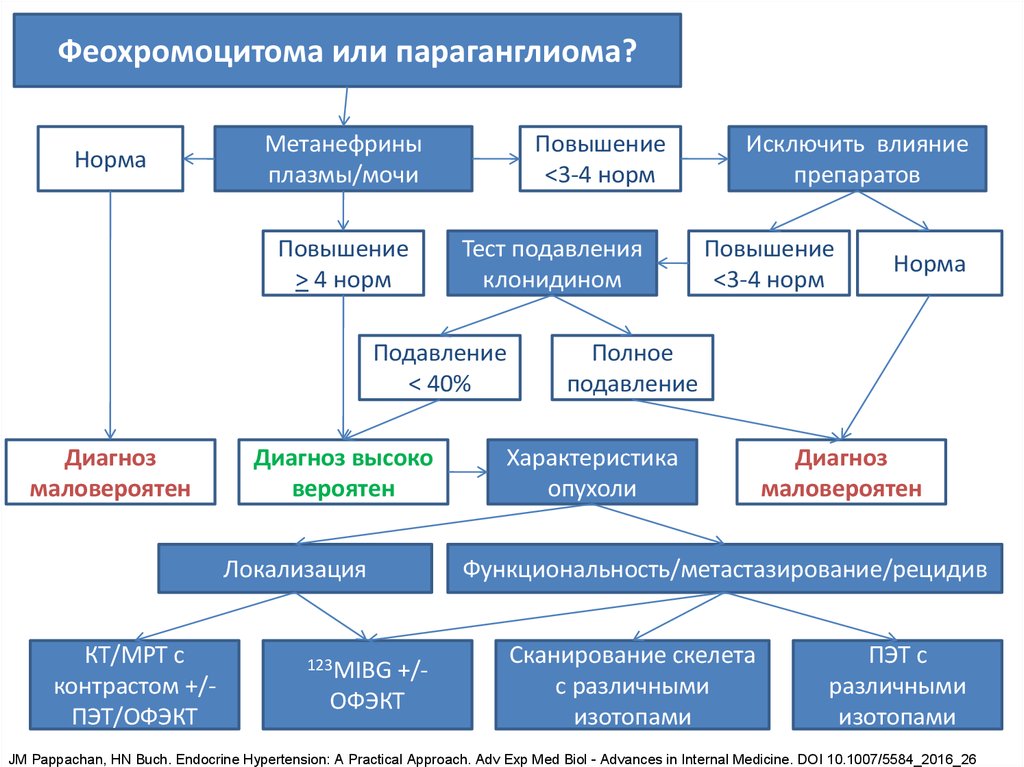
Феохромоцитома или параганглиома?Норма
Метанефрины
плазмы/мочи
Повышение
> 4 норм
Повышение
<3-4 норм
Тест подавления
клонидином
Подавление
< 40%
Диагноз
маловероятен
Диагноз высоко
вероятен
Локализация
КТ/МРТ с
контрастом +/ПЭТ/ОФЭКТ
123MIBG
+/ОФЭКТ
Исключить влияние
препаратов
Повышение
<3-4 норм
Норма
Полное
подавление
Характеристика
опухоли
Диагноз
маловероятен
Функциональность/метастазирование/рецидив
Сканирование скелета
с различными
изотопами
ПЭТ с
различными
изотопами
JM Pappachan, HN Buch. Endocrine Hypertension: A Practical Approach. Adv Exp Med Biol - Advances in Internal Medicine. DOI 10.1007/5584_2016_26
56.
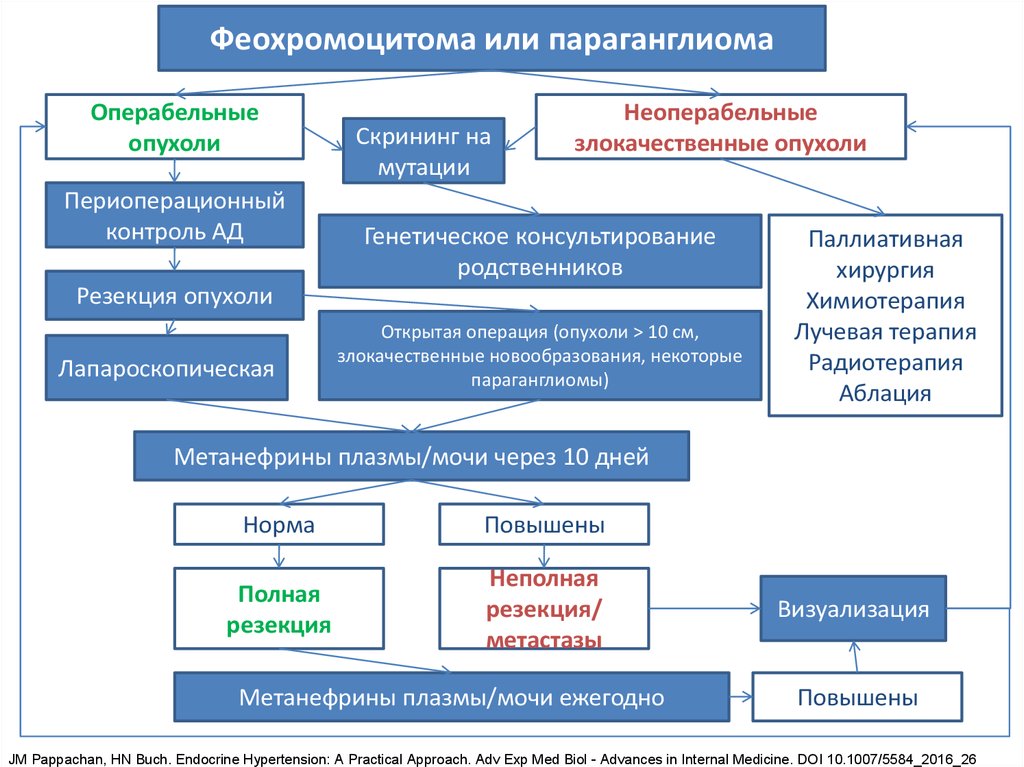
Феохромоцитома или параганглиомаОперабельные
опухоли
Периоперационный
контроль АД
Скрининг на
мутации
Неоперабельные
злокачественные опухоли
Генетическое консультирование
родственников
Резекция опухоли
Лапароскопическая
Открытая операция (опухоли > 10 см,
злокачественные новообразования, некоторые
параганглиомы)
Паллиативная
хирургия
Химиотерапия
Лучевая терапия
Радиотерапия
Аблация
Метанефрины плазмы/мочи через 10 дней
Норма
Повышены
Полная
резекция
Неполная
резекция/
метастазы
Метанефрины плазмы/мочи ежегодно
Визуализация
Повышены
JM Pappachan, HN Buch. Endocrine Hypertension: A Practical Approach. Adv Exp Med Biol - Advances in Internal Medicine. DOI 10.1007/5584_2016_26
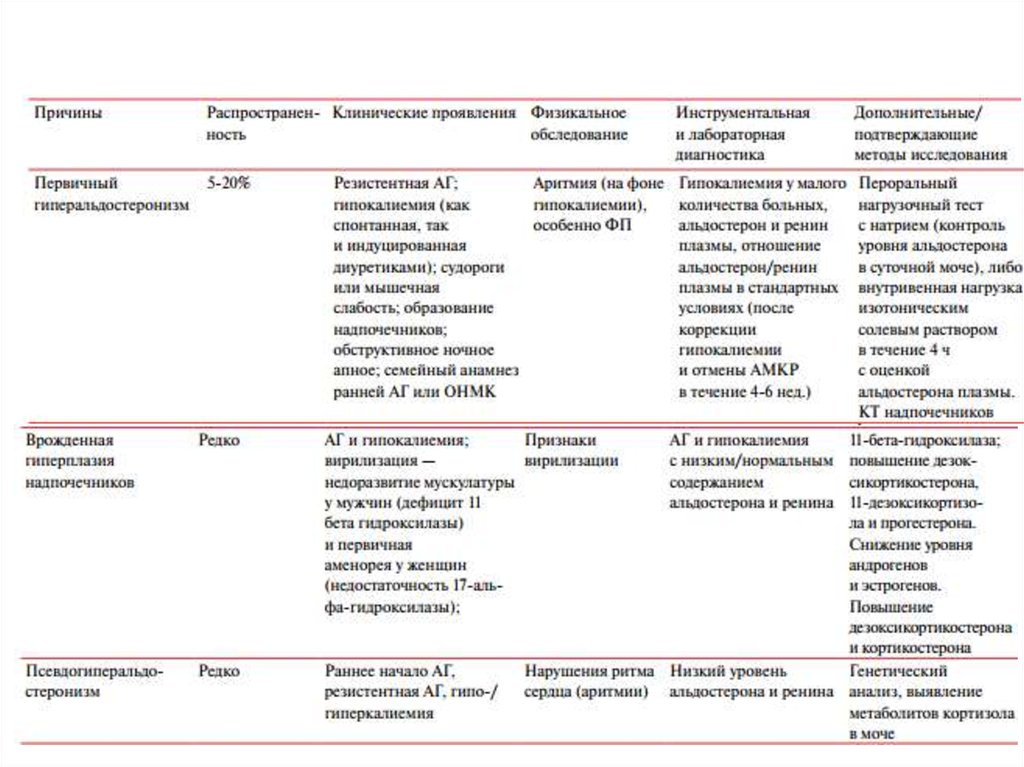
57. Первичный альдостеронизм (синдром Конна)
Стабильная АГ, чаще диастолическая вследствие увеличения синтеза альдостерона вклубочковом слое коры надпочечников. Прием антагонистов альдостерона
(верошпирон по 100 мг/сут в течение 4—5 недель) приводит к снижению
диастолического АД не менее чем на 20 мм рт.ст.
1. Спонтанная (ничем не спровоцированная) гипокалиемия (<3,5 мэкв/л).
2. Выраженная гипокалиемия, вызванная мочегонными (<3,0 мэкв/л).
3. Гипернатриемия (144-148 мэкв/л).
4. Семейный анамнез гипокалиемии, чаще встречается у женщин.
5. Необычная утомляемость.
6. Необъяснимые парестезии.
7. Полиурия (суточный диурез 2-7 л в сутки), никтурия, щелочная реакция мочи.
Низкая плотность мочи, изостенурия
9. Увеличение экскреции с мочой альдостерона
Специальные исследования
1. Низкая активность ренина плазмы крови, не увеличивающаяся в ответ на
уменьшение внутрисосудистого объема и переход в вертикальное положение.
2. Тест подавления альдостерона: после внутривенной инфузии 2 л физиологического
раствора в течение 4 ч уровень альдостерона в плазме не становится ниже 10 нг/дл
(наиболее важный специальный тест скрининга).
3. Отношение уровня альдостерона в плазме (пг/дл) к активности ренина в плазме
(нг/мл/ч) выше 400. Возможно выполнение теста через 2 ч после приема 25 мг
каптоприла.
4. Компьютерная томография и ЯМР томография живота.
58.
59.
АГ, связанная с повышением минералкортикоидов?Исходная оценка уровня альдостерона и ренина (отменить лекарства, способные их изменить) ,
расчет соотношения (АРС)
Низкое АРС
Гипокалиемиия и
алкалоз, семейный
анамнез
Синдром
мнимого
избытка МК
Синдром
Лиддла
Ограничение соли
+амилорид/
триамтерен
Ограничение
соли
+амилорид
Не обследовать
WNK1, WNK4,
KLHL3, CUL3
11β-HSD-2
Синдром
Гордона
Ограничение
соли
+тиазиды
АМКР +/тиазиды+
дексаметазон
Нагрузочный тест с
NaCl при умеренном
повышении АРС
Высокое АРС
Гиперкалиемия,
гиперхлоремиия и ацидоза,
семейный анамнез
ENaC
Синдром
Геллера
Нормальное АРС
КТ/МРТ
надпочечников
Аденома
надпочечников
Нет объемных
образований
Кровь из
надпочечниковых
вен
Семейный анамнез
ранней АГ
Одностороннее
поражение
Да
Адреналэктомия
Да
Идиопатическая
гиперплазия
Да
Нет
АКТГ, генетическое
тестирование
АМКР
Глюкокортикоиды +/АМКР
Нет
Врожденная
гиперплазия
Вирилизация
Нет
+ тест подавления
дексаметазоном,
генетическое
тестирование
Семейный
гиперальдостеронизм
JM Pappachan, HN Buch. Endocrine Hypertension: A Practical Approach. Adv Exp Med Biol - Advances in Internal Medicine. DOI 10.1007/5584_2016_26
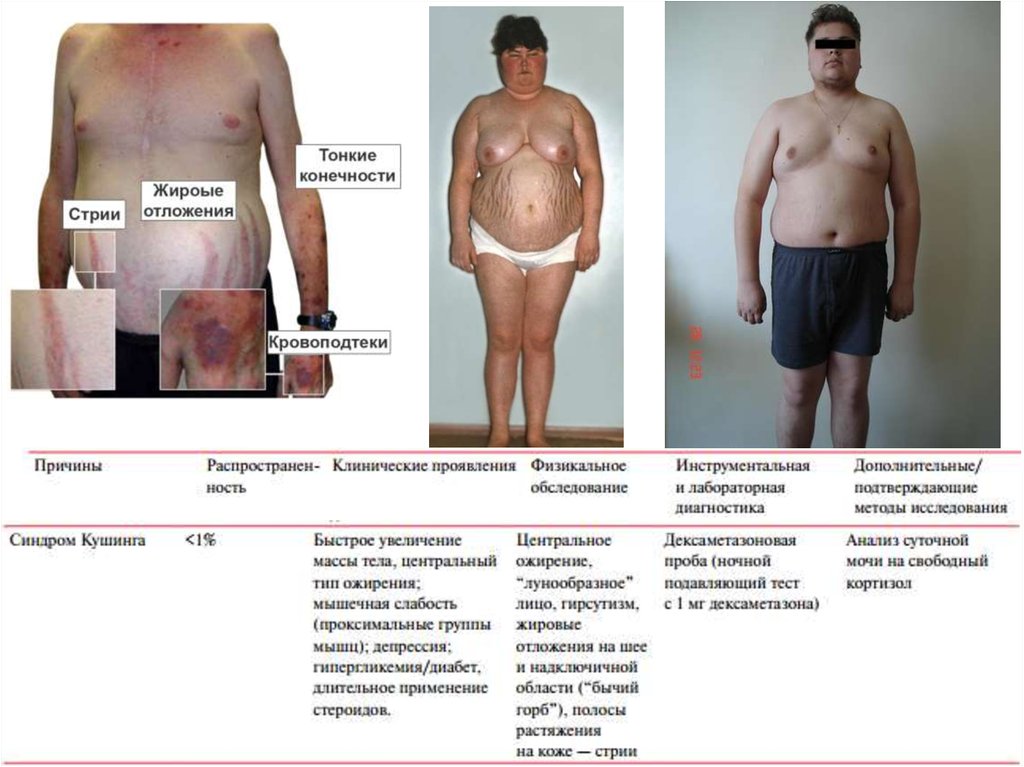
60. Синдром Иценко-Кушинга
1. Быстрое увеличение веса, ожирение туловища, луноподобное лицо с плеторой.2. Стрии растяжения (шириной более 1 см, обычно белого цвета).
3. Подушечки жира над ключицами.
4. Нарушение толерантности к глюкозе.
5. Гипокалиемия.
6. Acne, особенно не на лице.
7. Гирсутизм.
8. Олигоменорея или аменорея до менопаузы.
Специальные исследования
1. Высокий уровень кортизола в плазме крови (нормальные значения заболевания не исключают).
2. Повышенное содержание свободного кортизола в моче (наиболее важный специальный тест
скрининга) в двух или трех последовательных 24-часовых заборах мочи (при экскреции креатинина выше
10 мг/кг в день).
3. Увеличение выделения в суточном количестве мочи 11-кетостероидов и 17-оксикортикостероидов.
При гиперкортицизме выделение 17-ОКС превышает 16—55 мкмоль/сутки. При опухолях надпочечников
уровень АКТГ в плазме снижен (норма — 60— 120 пг/мл), при болезни Иценко—Кушинга он повышен, но
до умеренных цифр, при АКТГ-продуцирующей опухоли — резко повышен.
4. Ночной тест подавления с дексаметазоном (наиболее важный специальный тест скрининга): отсутствие
снижения содержания кортизола в плазме крови ниже 5 мкг/дл к 08:00 после приема внутрь 1 мг
дексаметазона в 23:00 накануне.
Информативна проба с дексаметазоном, когда больному назначается этот препарат по 2 мг каждые 6 ч в
течение 48 ч, а после этого исследуется суточная экскреция 17-ОКС. У больных болезнью Иценко—
Кушинга суточная секреция 17-ОКС снижается, при синдроме — не изменяется.
5. Определение АКТГ в плазме крови и другие тесты для более точной диагностики характера
заболевания.
6. Для поиска первичной опухоли используют компьютерную томографию надпочечников и грудной
клетки, ЯМР гипофиза, а также определяют содержание АКТГ в вене височной кости.
АКТТ может продуцировать рак легкого или опухоль средостения, опухоль яичников, поджелудочной
железы и почек.
61.
62.
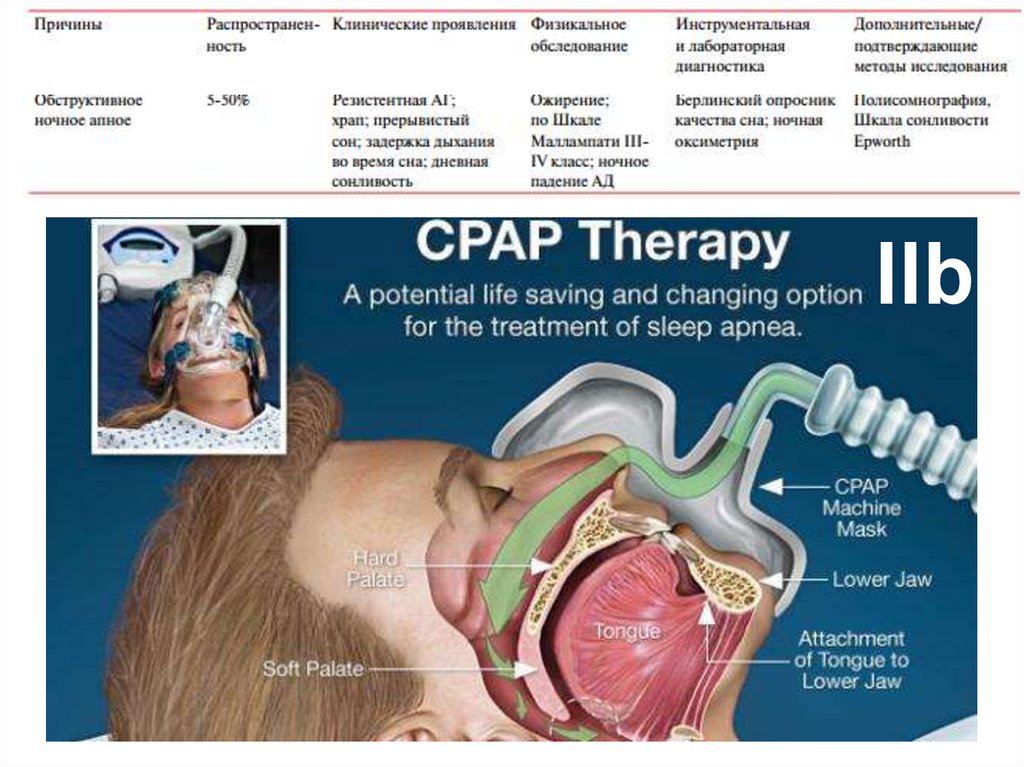
IIb63. Гемодинамическая гипертония
Гемодинамические, или кардиоваскулярные, артериальные гипертониивозникают в результате изменений гемодинамики, в основном за счет
механических факторов
систолические артериальные гипертонии
- атеросклероз аорты
- недостаточность аортального клапана
- открытый артериальный проток
- артериовенозная фистула
- полная атриовентрикулярная блокада
- болезнь Педжета
- тиреотоксикоз
систолодиастолическая гипертония
- коарктации аорты
64. Коарктация аорты
• врожденный порок сердца• к 20—30-летнему возрасту у больных развивается стойкая, высокая
гипертензия с повышением как систолического, так и диастолического
давления
• хорошо физически развита верхняя половина туловища, полнокровны лицо и
шея, в то же время отмечаются гипотрофия и бледность нижних конечностей
• четко различается величина пульса на руках и ногах, значительно ослаблен
пульс на бедренных и подколенных артериях, не определяется пульс на
тыльных артериях стоп
• иногда имеется различие пульса на обеих руках — на правой он больше, на
левой — меньше.
• в норме систолическое давление на ногах выше, чем на руках, на 15—20 мм
рт. ст., при коарктации аорты все наоборот: на руках АД выше, чем на ногах.
• при аускультации сердца и сосудов определяется шум изгнания, который
лучше всего выслушивается во II—III межреберьях слева от грудины, нередко
также и в межлопаточном пространстве.
• рентгенологически отмечаются выраженная пульсация аорты выше места
сужения, постстенотическое расширение аорты, аортальная конфигурация
сердца, узурация нижних краев IV—VIII ребер.
• решающим методом является аортография, которая позволяет уточнить место
коарктации и ее протяженность.
65.
66. Атеросклеротическая гипертония
встречается, как правило, у пожилых людей исочетается с другими признаками
атеросклеротического поражения сосудов,
особенно аорты. Это ретростернальная
пульсация, расширение сосудистого пучка, акцент
II тона на аорте, систолический шум на аорте,
рентгенологические и эхографические признаки
атеросклероза аорты. Нередко имеются
клинические признаки поражения коронарных и
мозговых сосудов.
67. Нейроциркуляторная дистония
68. Нейрогенные артериальные гипертензии
(около 0,5% всех АГ) возникают при очаговыхповреждениях и заболеваниях головного и спинного мозга
(опухолях, энцефалите, бульбарном полиомиелите,
квадриплегии), при возбуждении сосудодвигательного
центра продолговатого мозга, вызванном гиперкапнией и
дыхательным ацидозом.
69.
70.
Нестероидные противоспалительные средства
Кортикостероиды
Минералокортикоиды
Кокаин
Пищевые продукты, содержащие тирамин или
ингибиторы моноаминоксидазы
• Эритропоэтин
• Избыточная осмотически активная инфузионная
терапия
• Лечение несахарного диабета
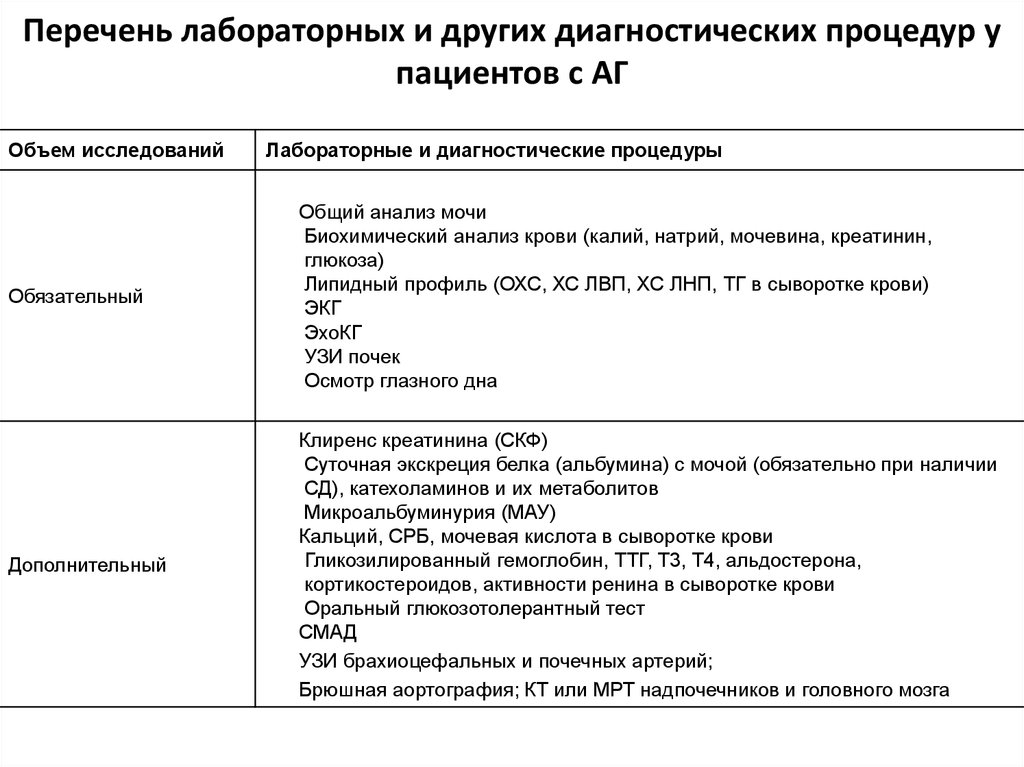
71. Перечень лабораторных и других диагностических процедур у пациентов с АГ
Объем исследованийЛабораторные и диагностические процедуры
Обязательный
Общий анализ мочи
Биохимический анализ крови (калий, натрий, мочевина, креатинин,
глюкоза)
Липидный профиль (ОХС, ХС ЛВП, ХС ЛНП, ТГ в сыворотке крови)
ЭКГ
ЭхоКГ
УЗИ почек
Осмотр глазного дна
Дополнительный
Клиренс креатинина (СКФ)
Суточная экскреция белка (альбумина) с мочой (обязательно при наличии
СД), катехоламинов и их метаболитов
Микроальбуминурия (МАУ)
Кальций, СРБ, мочевая кислота в сыворотке крови
Гликозилированный гемоглобин, ТТГ, T3, T4, альдостерона,
кортикостероидов, активности ренина в сыворотке крови
Оральный глюкозотолерантный тест
СМАД
УЗИ брахиоцефальных и почечных артерий;
Брюшная аортография; КТ или МРТ надпочечников и головного мозга











































 Медицина
Медицина








