Похожие презентации:
Ранний рак ЖКТ
1. Ранний рак ЖКТ ЛЕКЦИЯ
2. ОПРЕДЕЛЕНИЕ ПОНЯТИЯ РАННИЙ РАК
Раннийрак
комплексное
клиникоморфологическое понятие, подразумевающее
опухоль
распространенную
в
пределах
слизистого и подслизистого слоя, не зависимо от
наличия
или
отсутствия
метастазов
в
лимфатические узлы
-
3. Классификация раннего рака по глубине инвазии K. Nagassaco (1982)
• Карцинома in situ - это зоны тяжелой дисплазии иатипии эпителия, нарушены не столько очертания
желез,
сколько
выстилающий
их
эпителий,
прорастания базальной мембраны нет (соответствует
pT is Международной классификации TNM )
• Внутрислизистый рак - уже нарушено строение
желез, опухоль прорастает базальную мембрану, но
не выходит за пределы lamina muscularis mucosae
(соответствует pT 1).
• Инвазивный рост рака - опухоль прорастает за
пределы lamina muscularis mucosae, но при этом
процесс ограничен в пределах подслизистого слоя
без вовлечения мышечной оболочки (pT 2)
4. Современные дополнения классификаций раннего рака
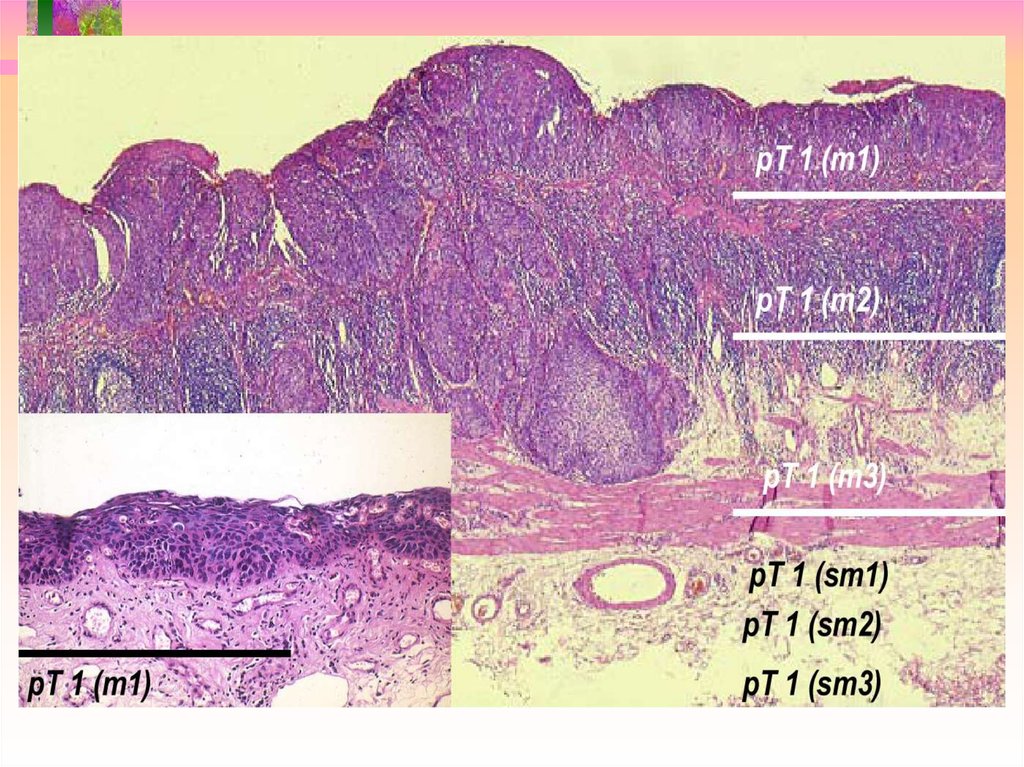
Детализированы глубина распространениявнутрислизистого рака ( m1; m2; m3)
Детализирована глубина прорастания в
подслизистый слой (sm)
в микромерах- микронах (0,001мm) т.н.
АБСОЛЮТНАЯ классификация
sm1 - до 200 - 500 мm
sm2 от 500 до 1500 мm
sm3 более 1500 мm
5.
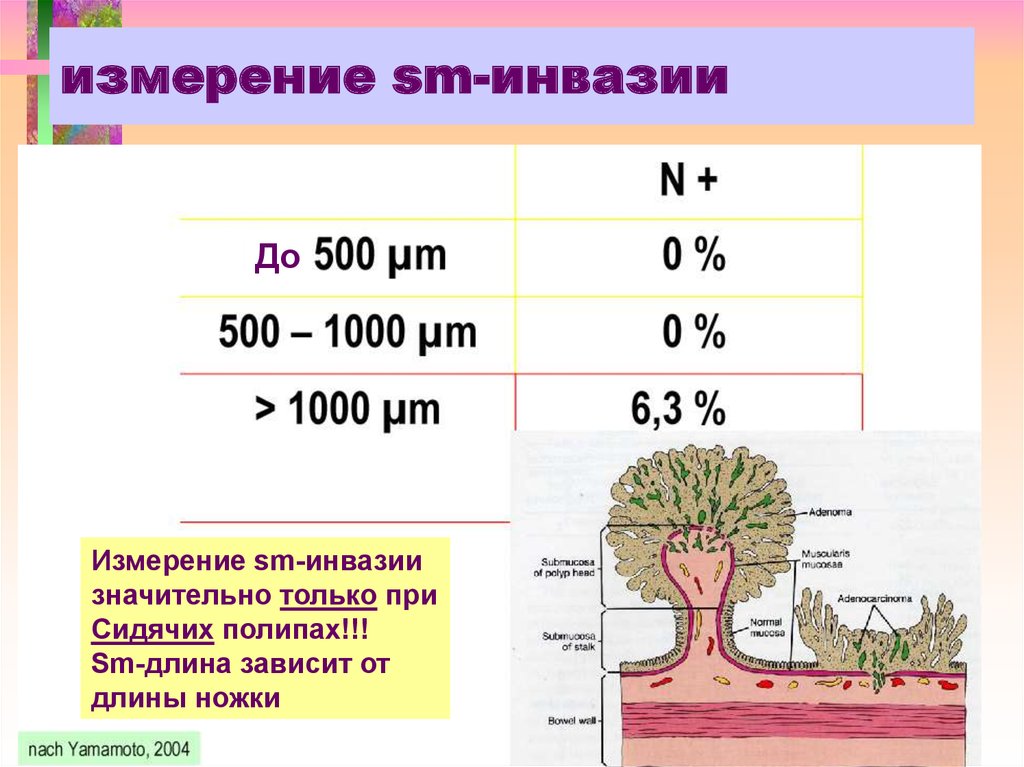
6. измерение sm-инвазии
ДоИзмерение sm-инвазии
значительно только при
Сидячих полипах!!!
Sm-длина зависит от
длины ножки
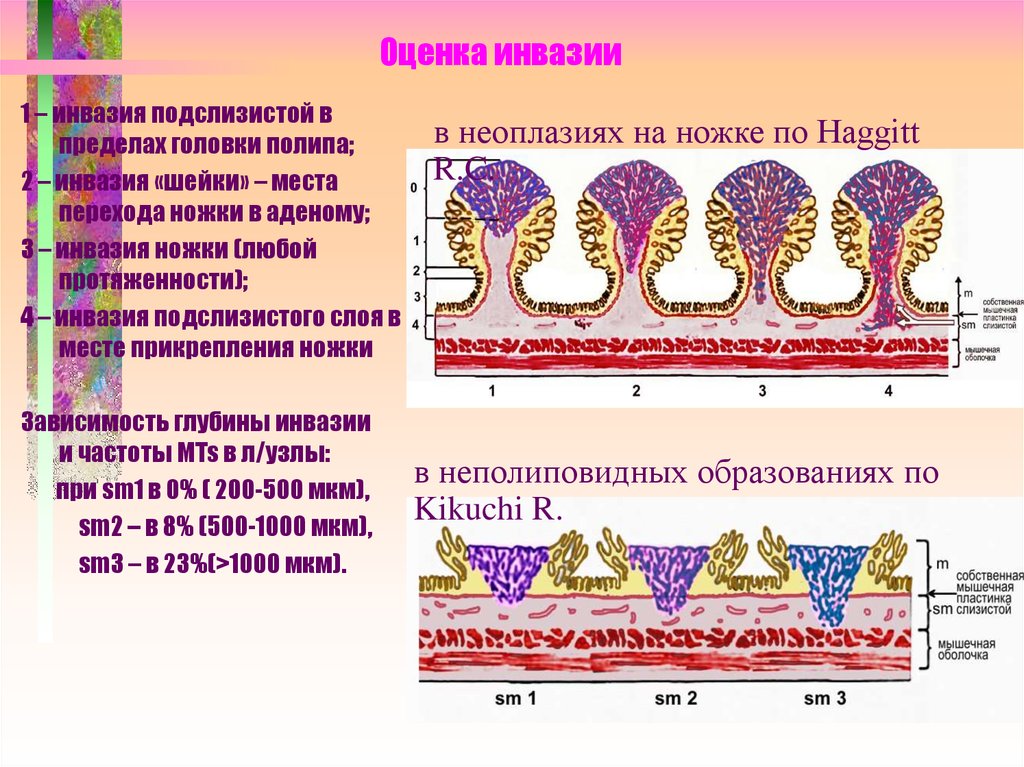
7. Оценка инвазии
1 – инвазия подслизистой впределах головки полипа;
2 – инвазия «шейки» – места
перехода ножки в аденому;
3 – инвазия ножки (любой
протяженности);
4 – инвазия подслизистого слоя в
месте прикрепления ножки
Зависимость глубины инвазии
и частоты MTs в л/узлы:
при sm1 в 0% ( 200-500 мкм),
sm2 – в 8% (500-1000 мкм),
sm3 – в 23%(>1000 мкм).
в неоплазиях на ножке по Haggitt
R.C.
в неполиповидных образованиях по
Kikuchi R.
8.
Данные закономерности имеют некоторые различиядля разных локализаций
это обусловлено различным строением lamina
muscularis mucosae, так в толстой кишке последняя
наиболее выраженная и нефрагментированная(ТК
более благоприятная локализация, чем желудок или
пищевод)
для разных макроскопических форм, так чем больше
изъязвление или шире втяжение (формы II C, IIA+ IIC ,
IIC+ IIA тем больше вероятность вовлечения ЛУ
больше вероятность вовлечения ЛУ при изъязвлении и
последующем рубцевании раннего рака (более
характерно для желудочной локализации
9.
Венскаяпатологоморфологическая
классификация
эпителиальных неоплазий (2002)
1. Без интроэпителиальной неоплазии.
2. Сомнительная интроэпителиальная
неоплазия.
3. Интроэпителиальная неоплазия низкой
степени.
Аденома/дисплазия
4. Неоплазия высокой степени без
инвазии (интраэпителиальная или
внутрислизистая)
Преимущества? Или
терминологическая путаница?
1. Закрепляет теорию развития рака из
интраэпителиальных неоплазий
2. Объединяет термины:
"adenoma/dysplasia, неинвазивная
carcinoma (carcinoma in situ) и
подозрение на инвазивную
carcinoma – в общую отдельную
категорию – «неоплазия высокой
степени без инвазии»
LITERATURE
Аденома/дисплазия
Неинвазивная карцинома
Подозрение на инвазивную
карциному
Внутрислизистая карцнома
(инвазия в собственную
пластинку)
5. Карцинома с подслизистой инвазией
Это позволило при неоплазиях, относящихся к
4-й категории, рекомендовать
малоинвазивное лечение – EMR /ESD
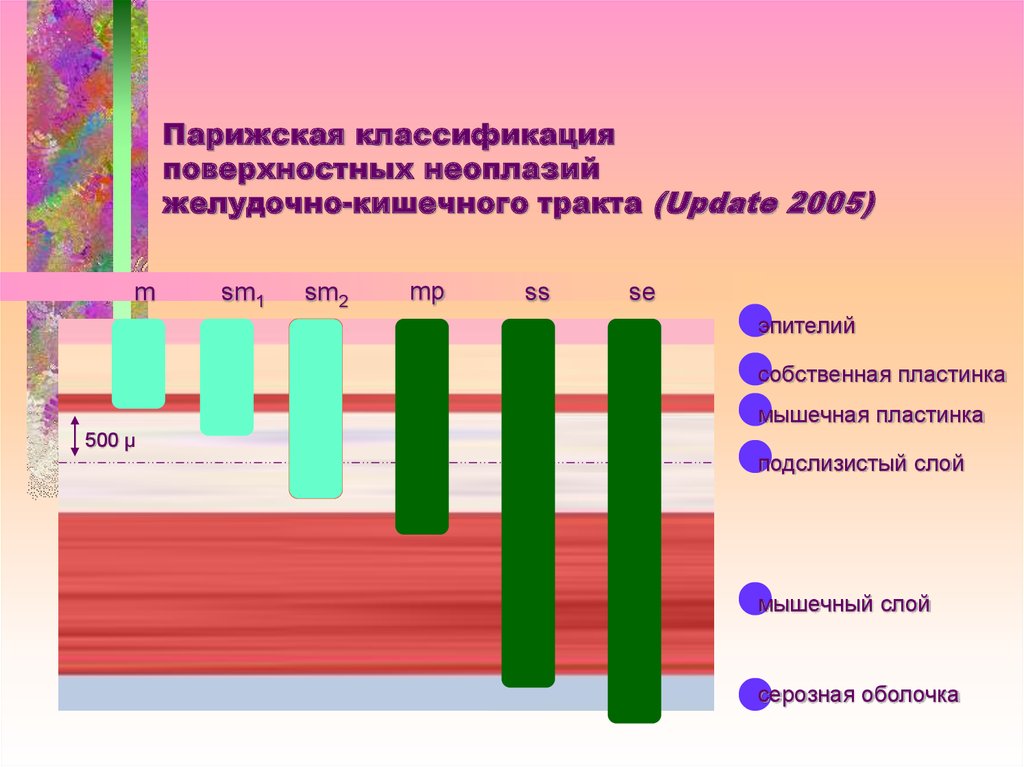
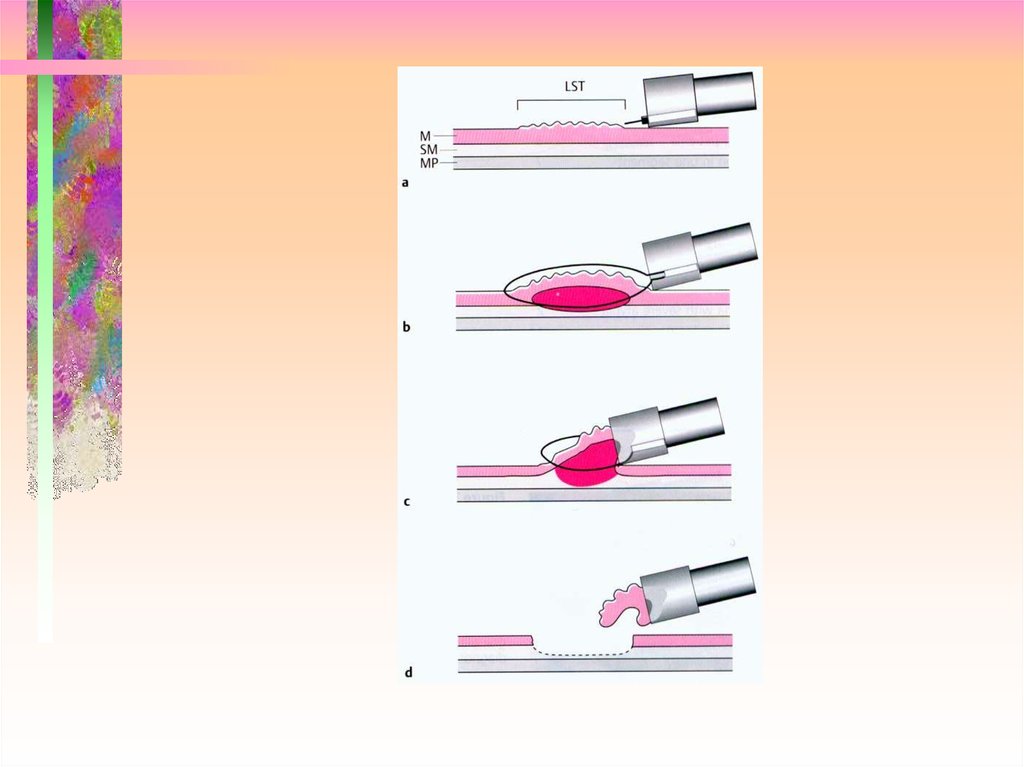
10. Парижская классификация поверхностных неоплазий желудочно-кишечного тракта (Update 2005)
msm1
sm2
mp
ss
se
эпителий
собственная пластинка
мышечная пластинка
500 µ
подслизистый слой
мышечный слой
серозная оболочка
11.
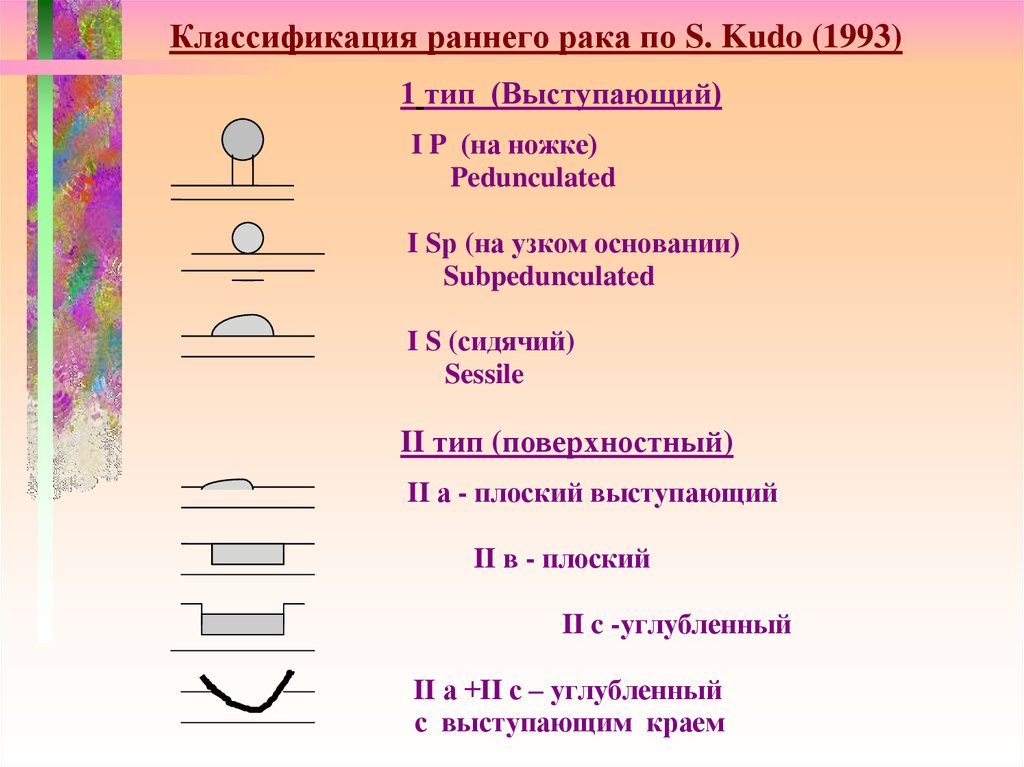
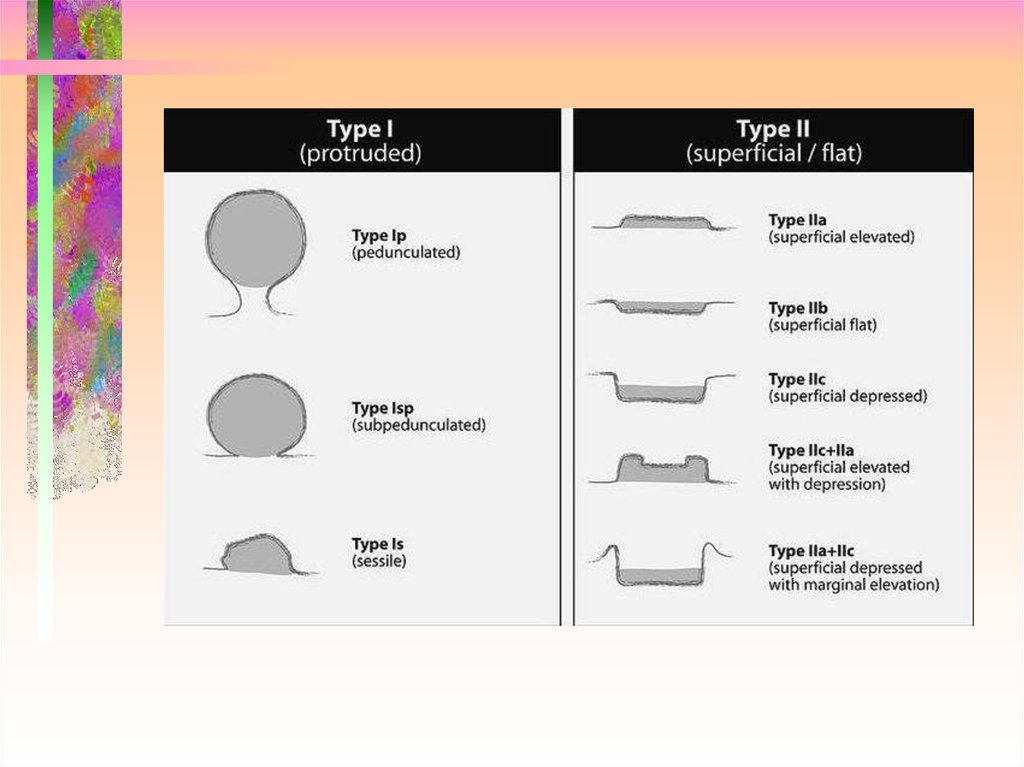
Классификация раннего рака по S. Kudo (1993)1 тип (Выступающий)
I P (на ножке)
Pedunculated
I Sр (на узком основании)
Subpedunculated
I S (сидячий)
Sessile
II тип (поверхностный)
II а - плоский выступающий
II в - плоский
II c -углубленный
II а +II с – углубленный
с выступающим краем
12.
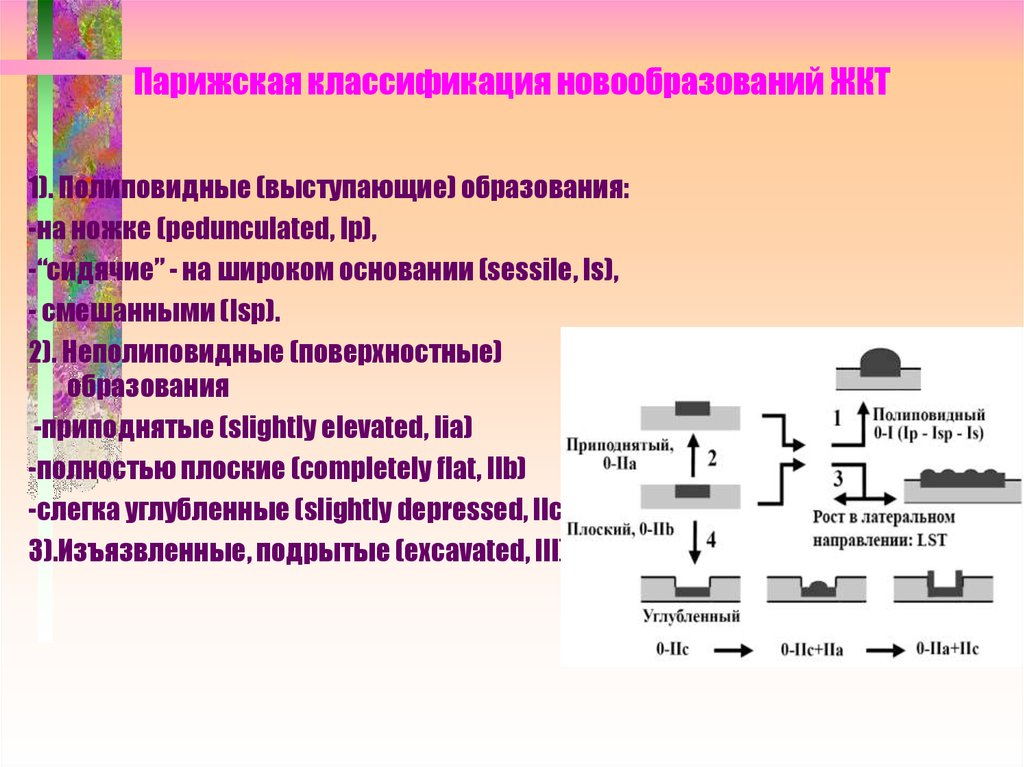
13. Парижская классификация новообразований ЖКТ
1). Полиповидные (выступающие) образования:-на ножке (pedunculated, Ip),
-“сидячие” - на широком основании (sessile, Is),
- смешанными (Isp).
2). Неполиповидные (поверхностные)
образования
-приподнятые (slightly elevated, Iia)
-полностью плоские (completely flat, IIb)
-слегка углубленные (slightly depressed, IIc).
3).Изъязвленные, подрытые (excavated, III)
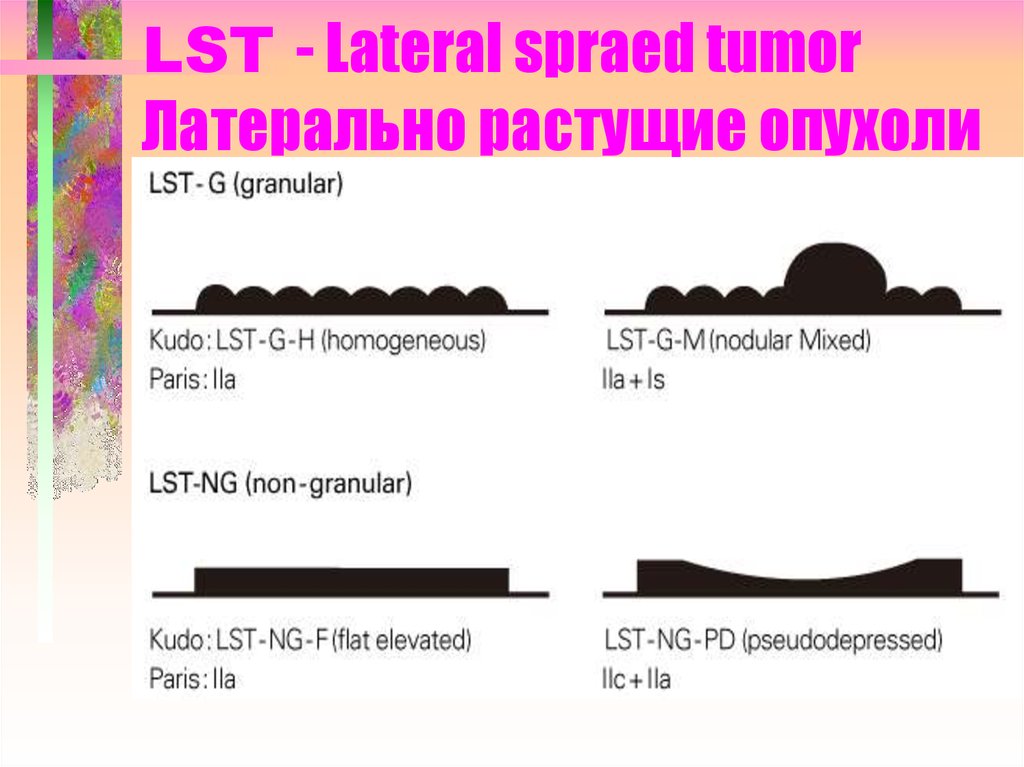
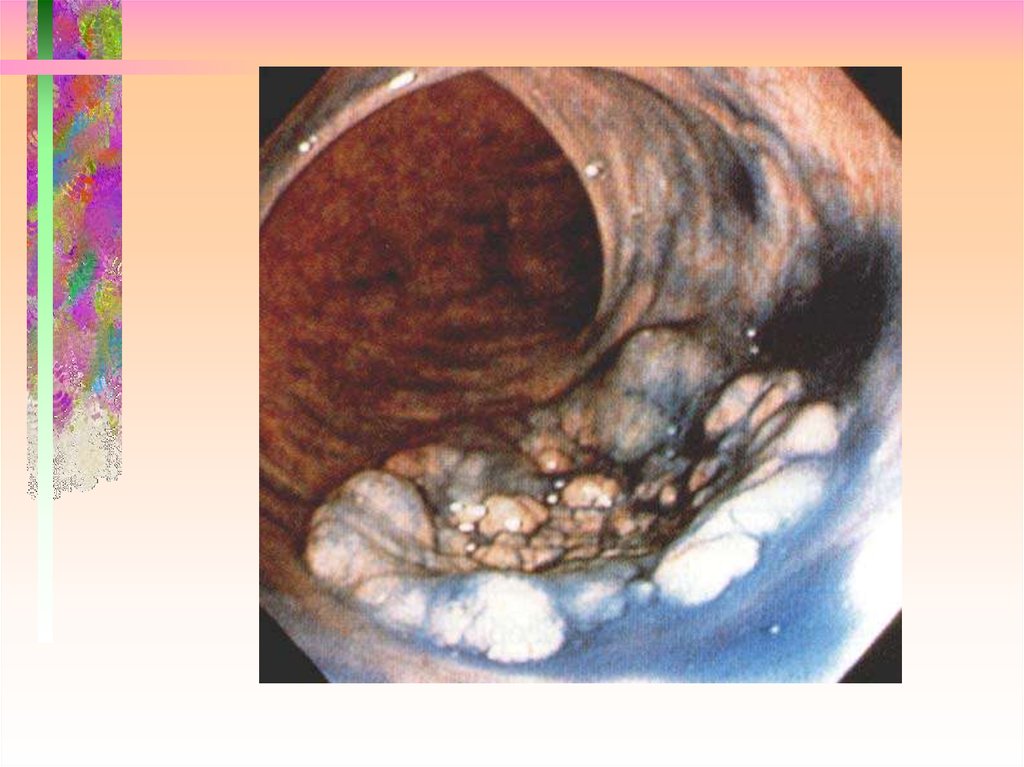
14. LST - Lateral spraed tumor Латерально растущие опухоли
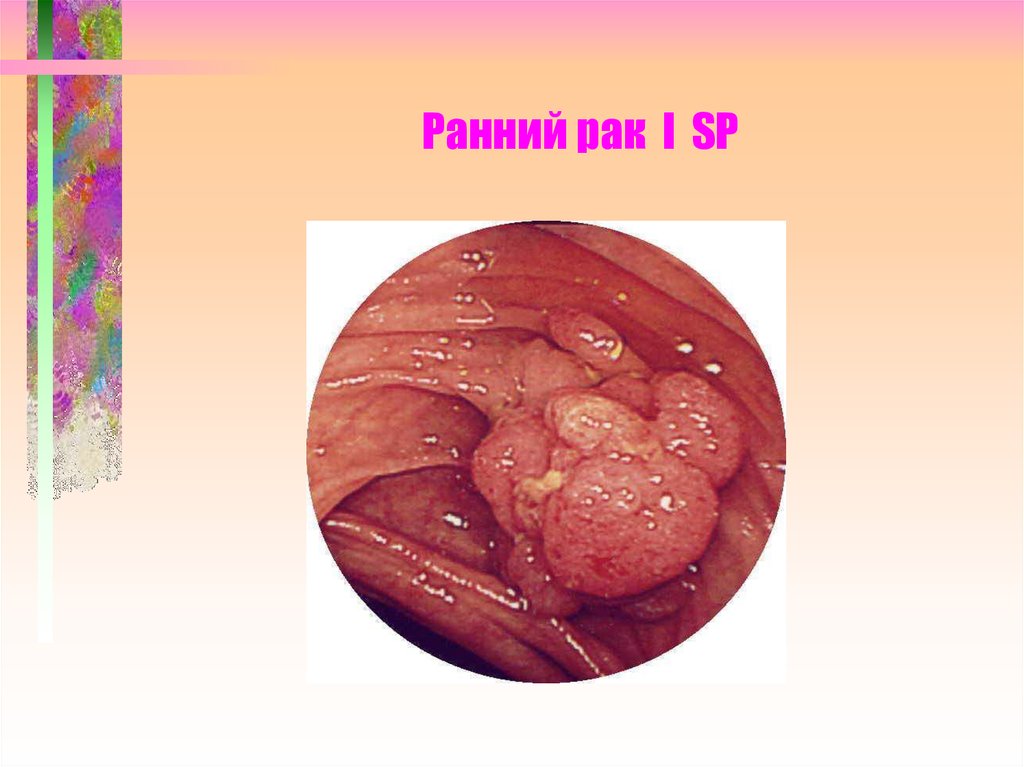
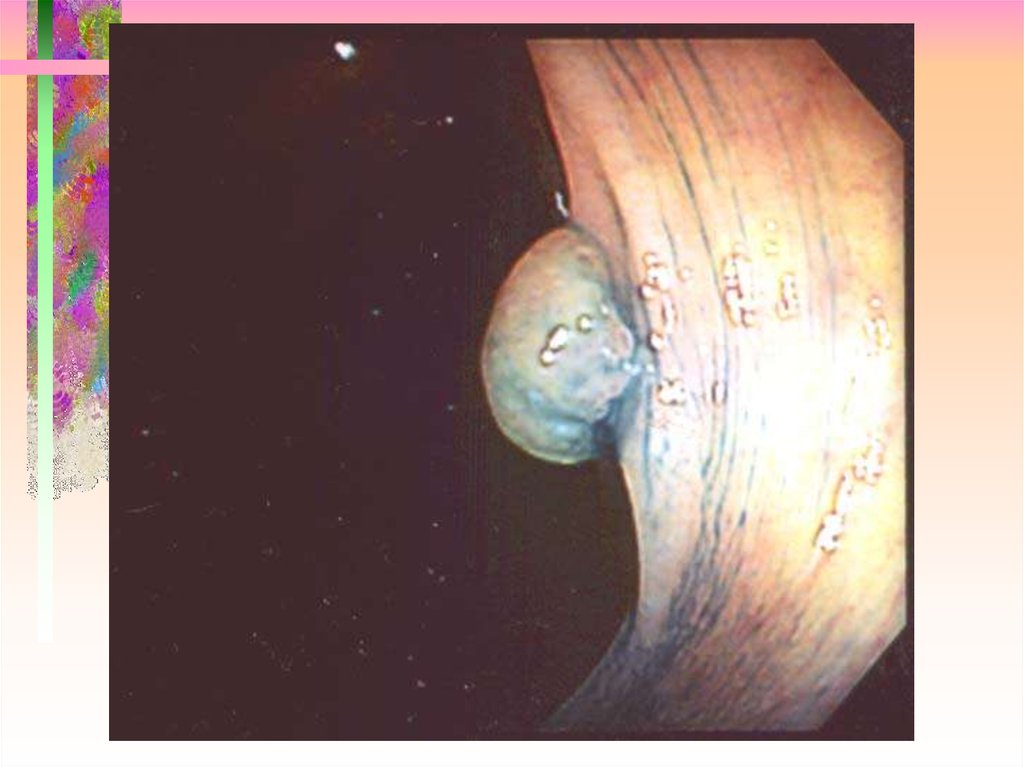
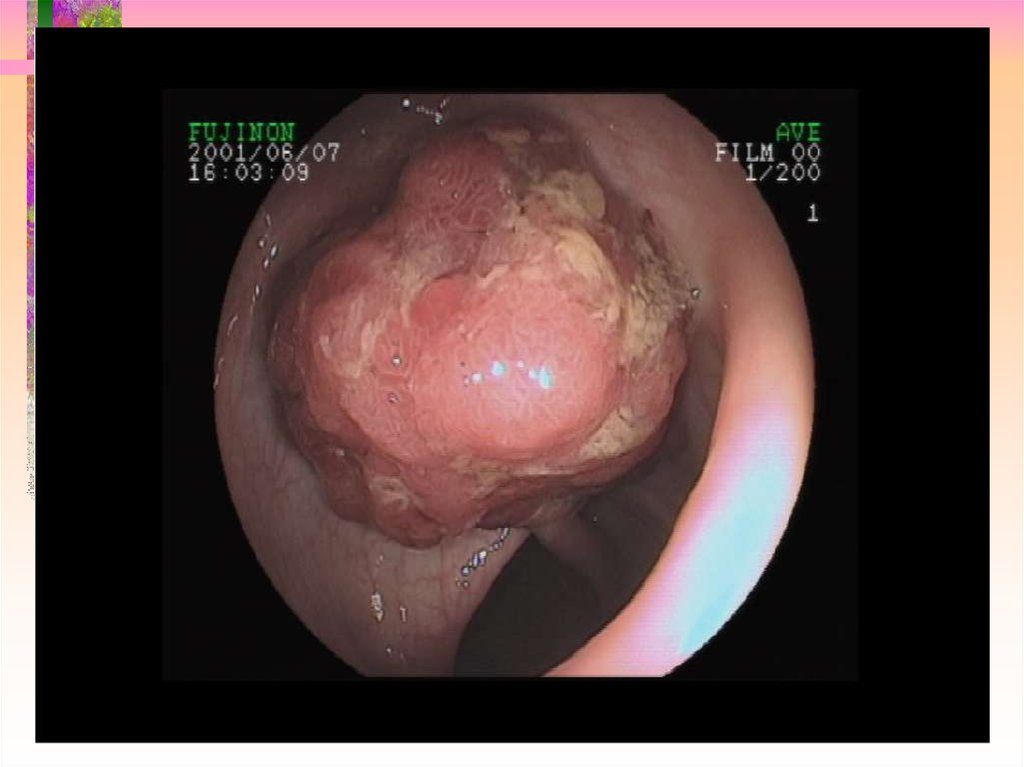
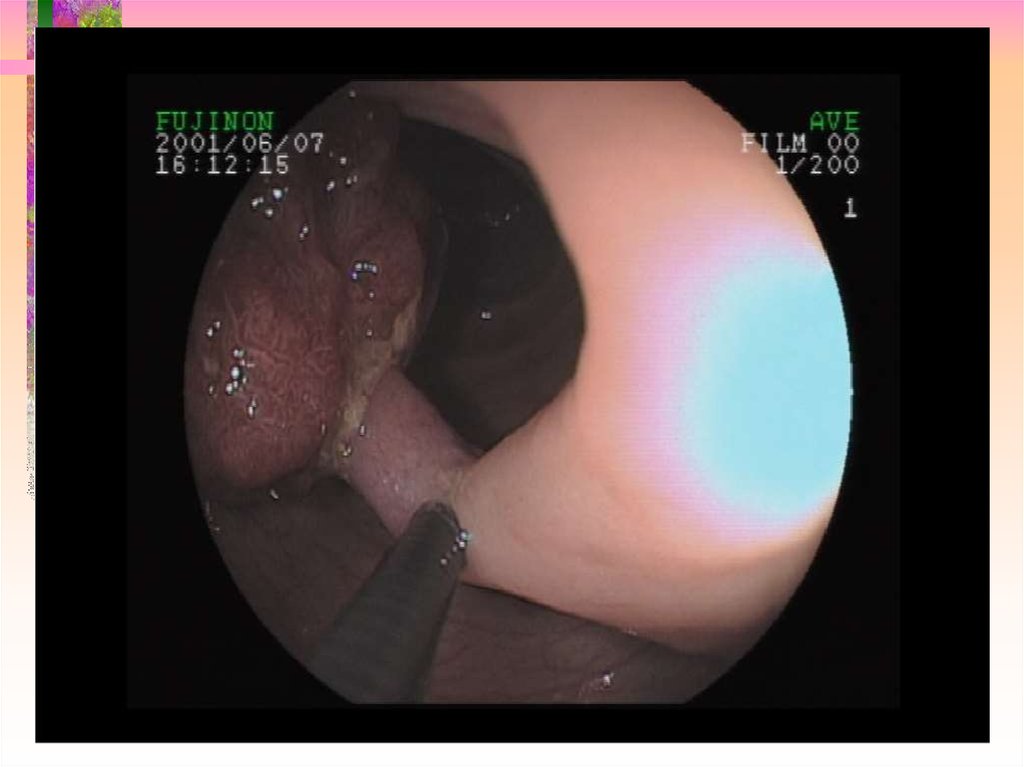
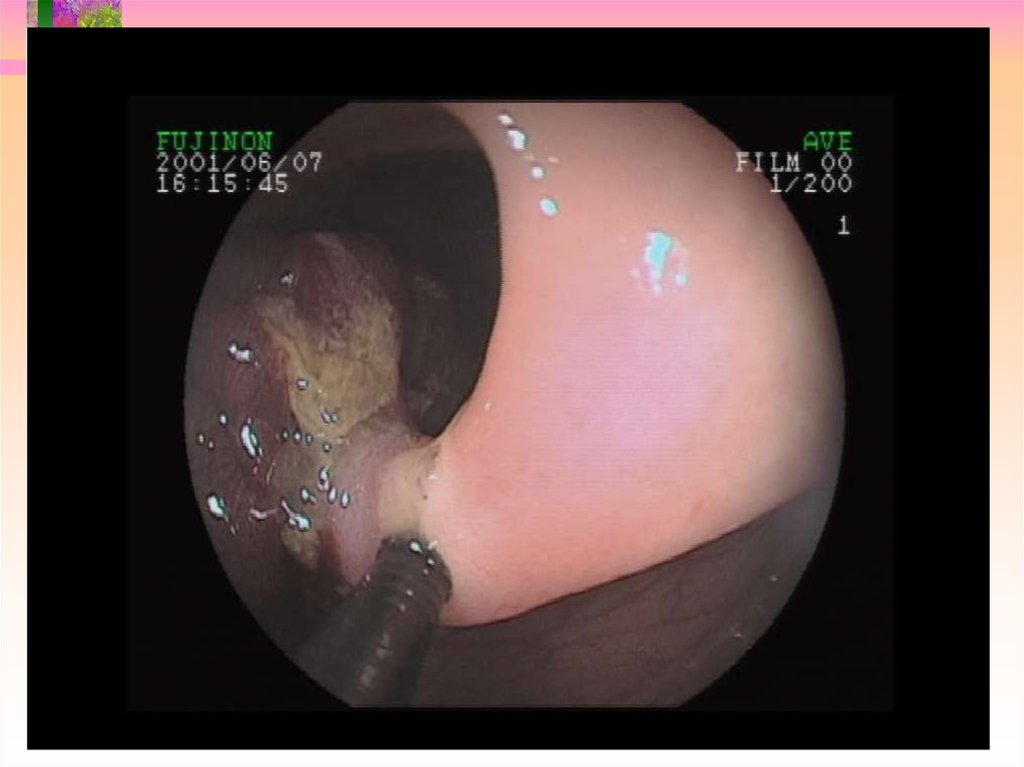
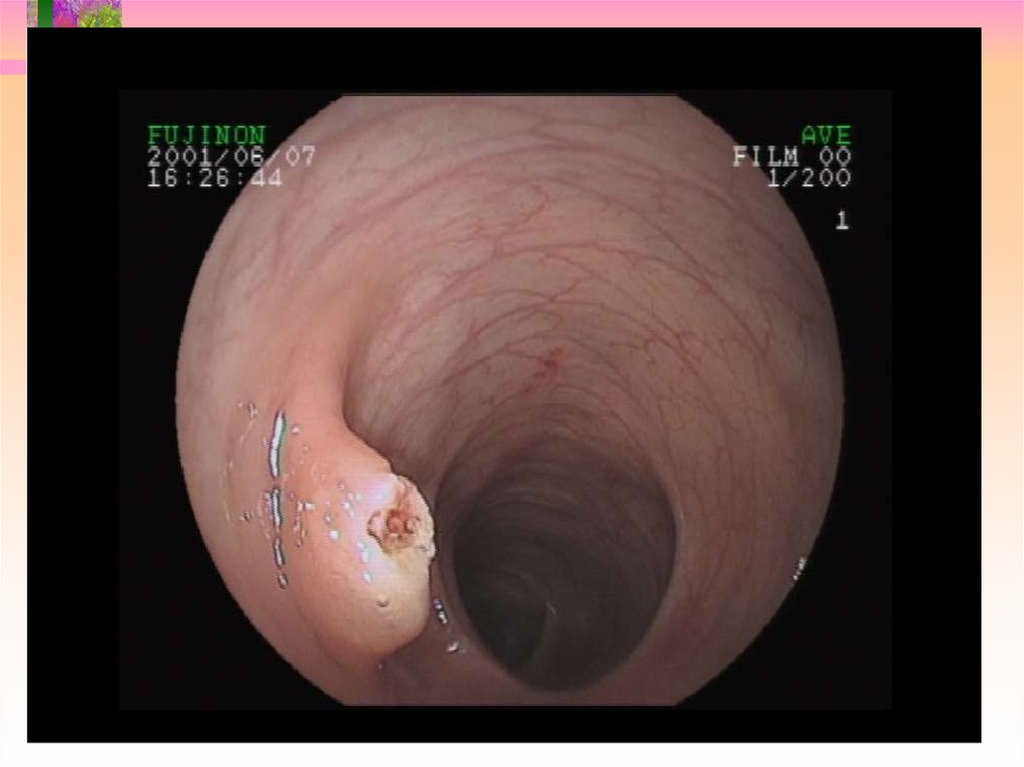
15. Ранний рак I SP
16. Ранний рак I S
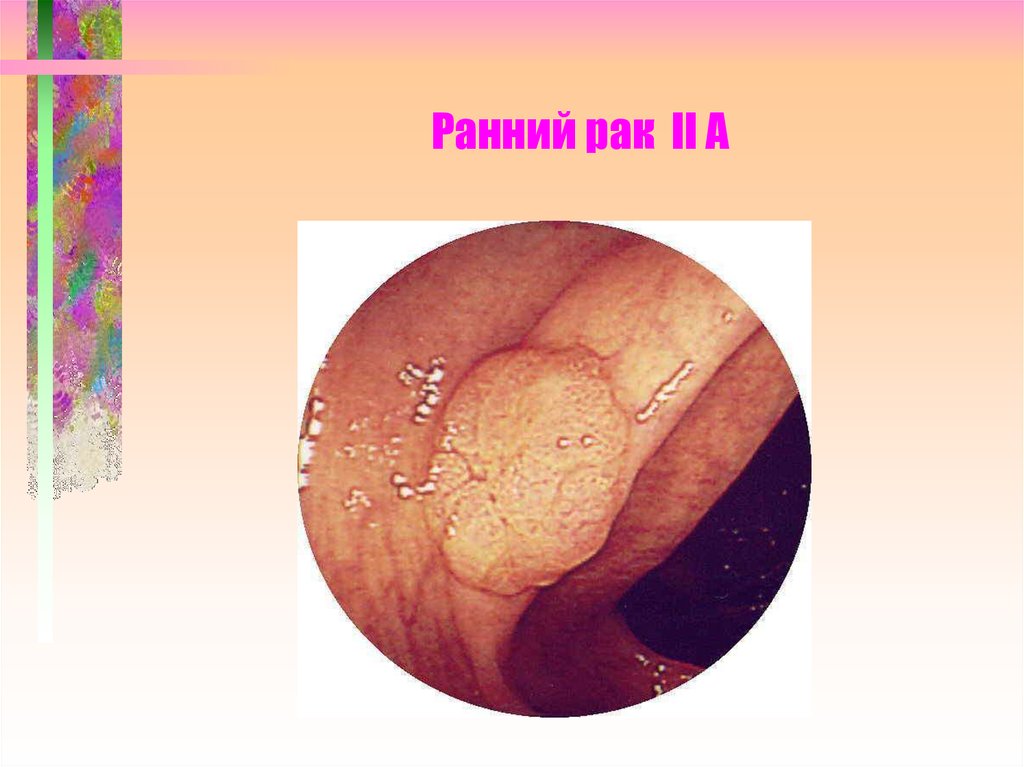
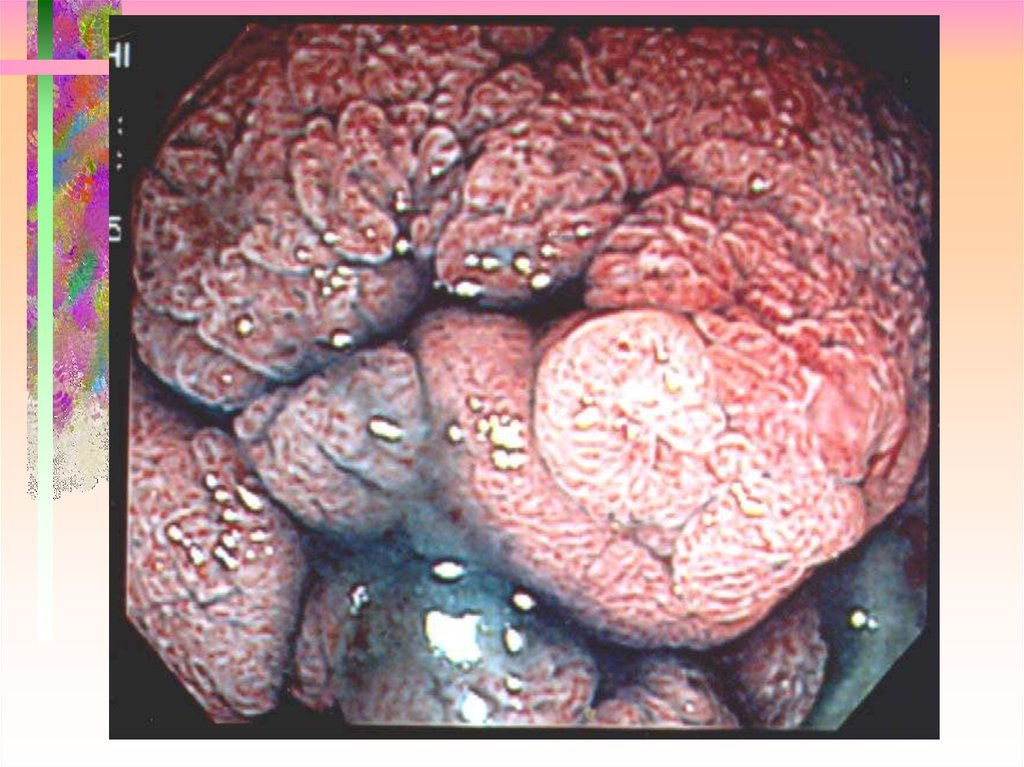
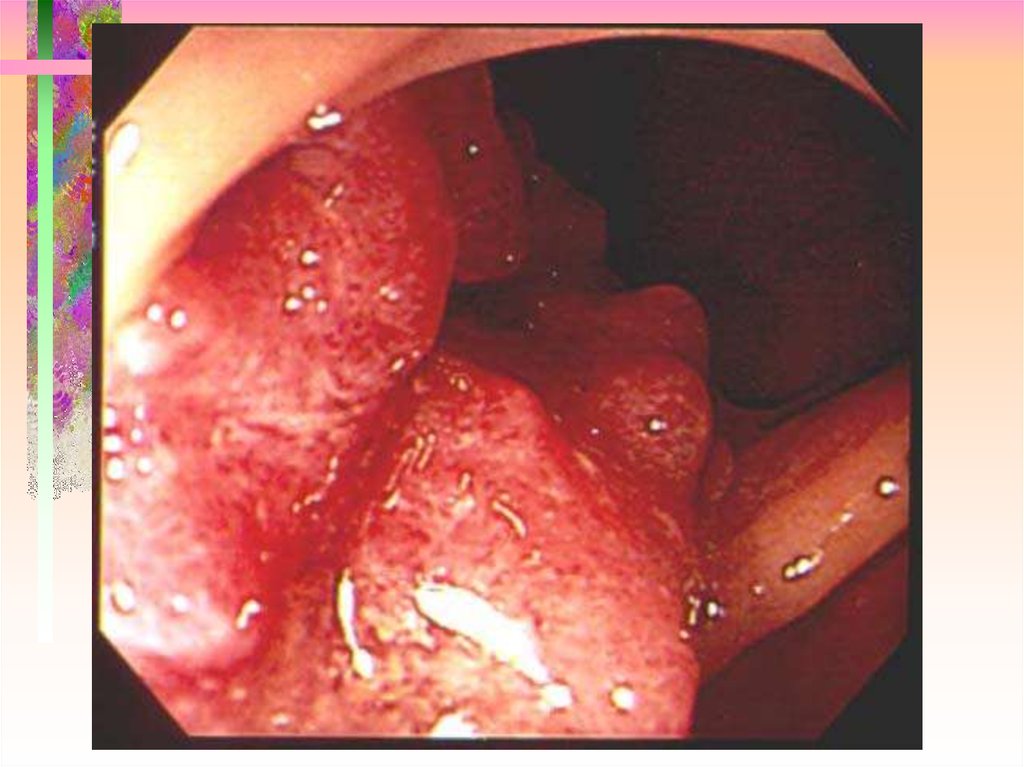
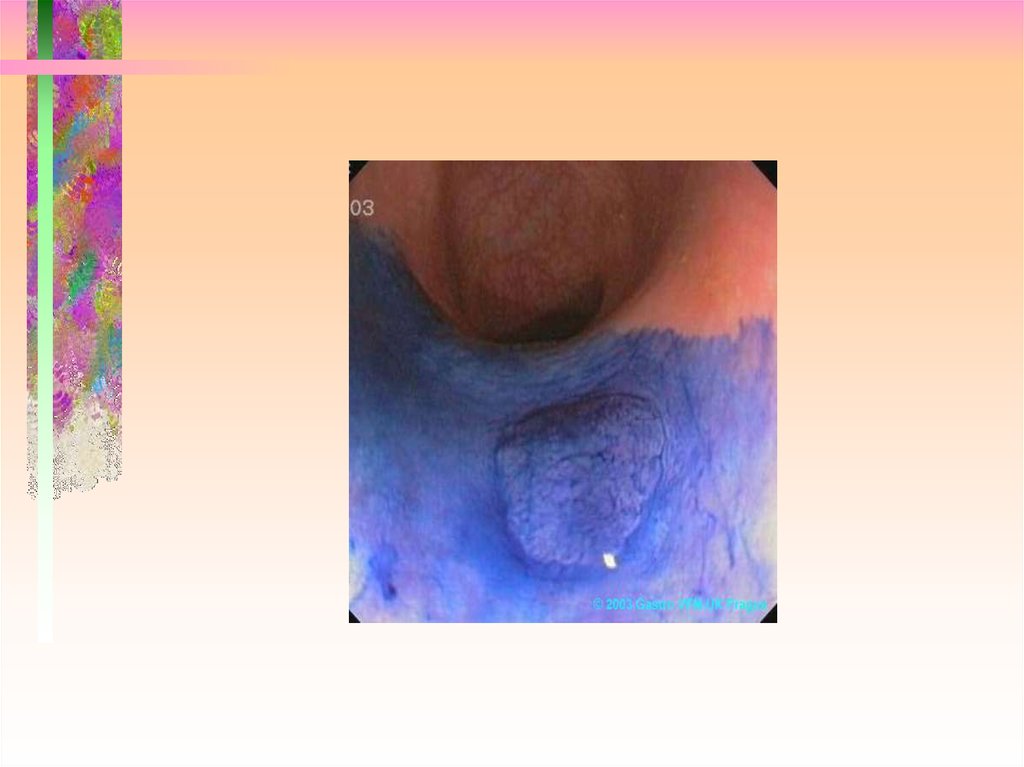
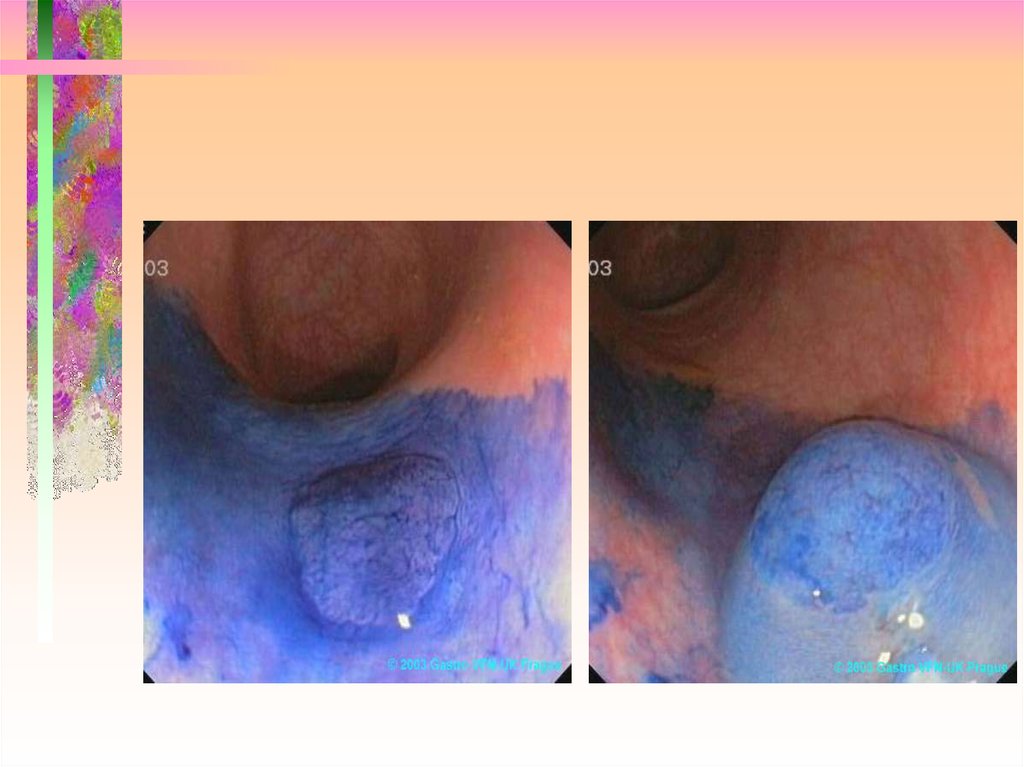
17. Ранний рак II A
18. Ранний рак II C
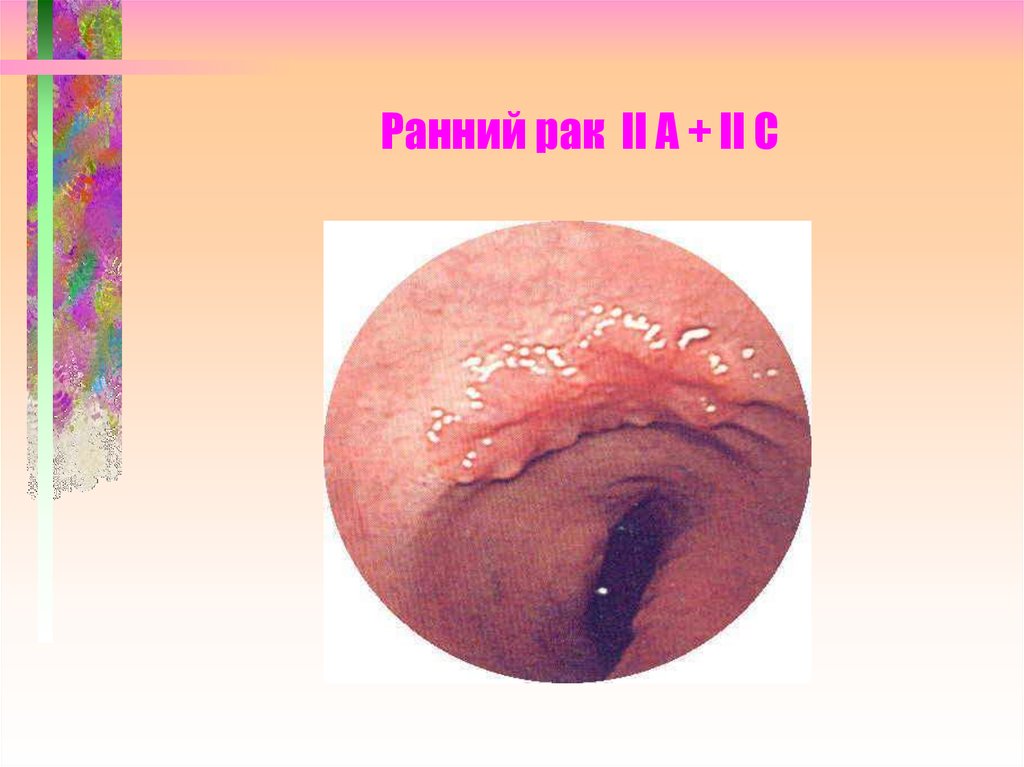
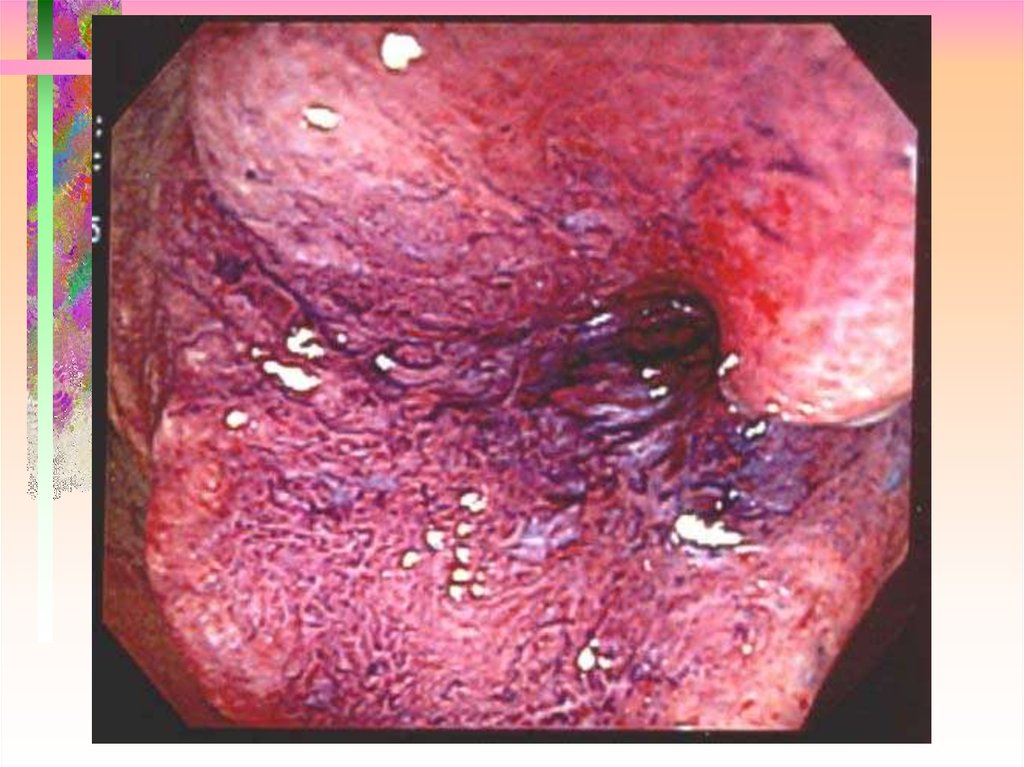
19. Ранний рак II A + II C
20. Эндоскопия при интестинальной неоплазии и раннем раке: на что следует обратить внимание?
• Усиленно-гипермированный ареал в окружениинормальной слизистой оболочки
(дифференцировать с ангиоэктазиями)
• Мелко-бугристая поверхность (апельсиновая корка)
• Поверхностные эрозии с отложением фибрина
• Углубление в слизистой оболочке
Внимание: возможность мультифакального поражения!!
21.
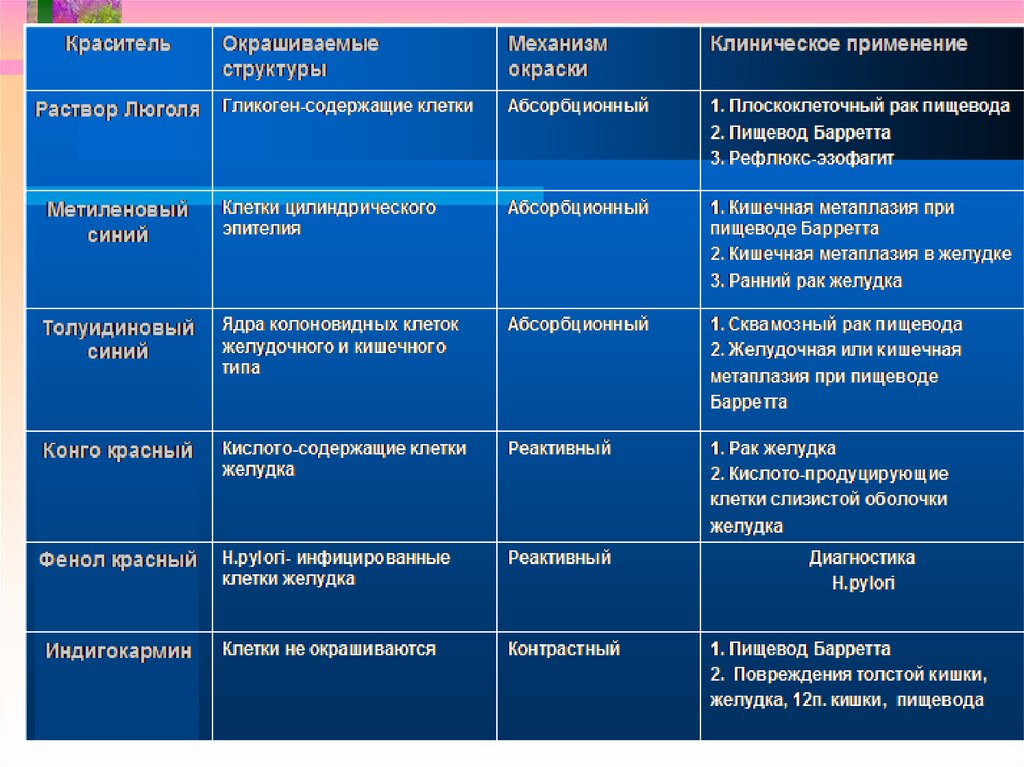
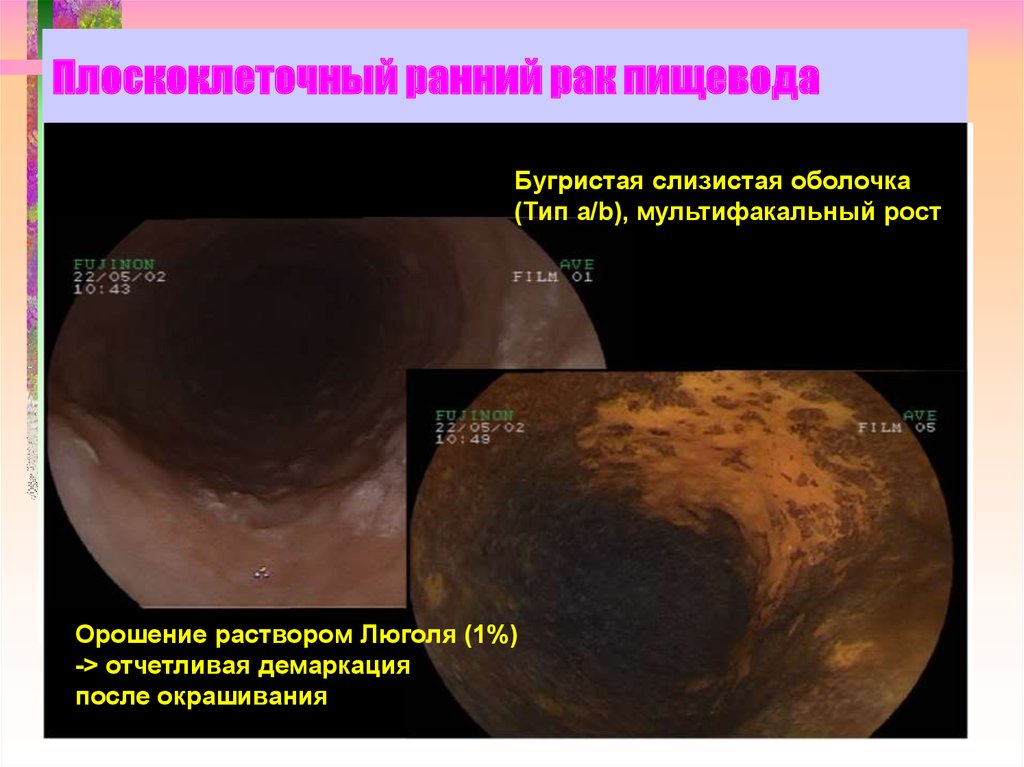
22. Плоскоклеточный ранний рак пищевода
Бугристая слизистая оболочка(Тип a/b), мультифакальный рост
Орошение раствором Люголя (1%)
-> отчетливая демаркация
после окрашивания
23.
24.
25.
26.
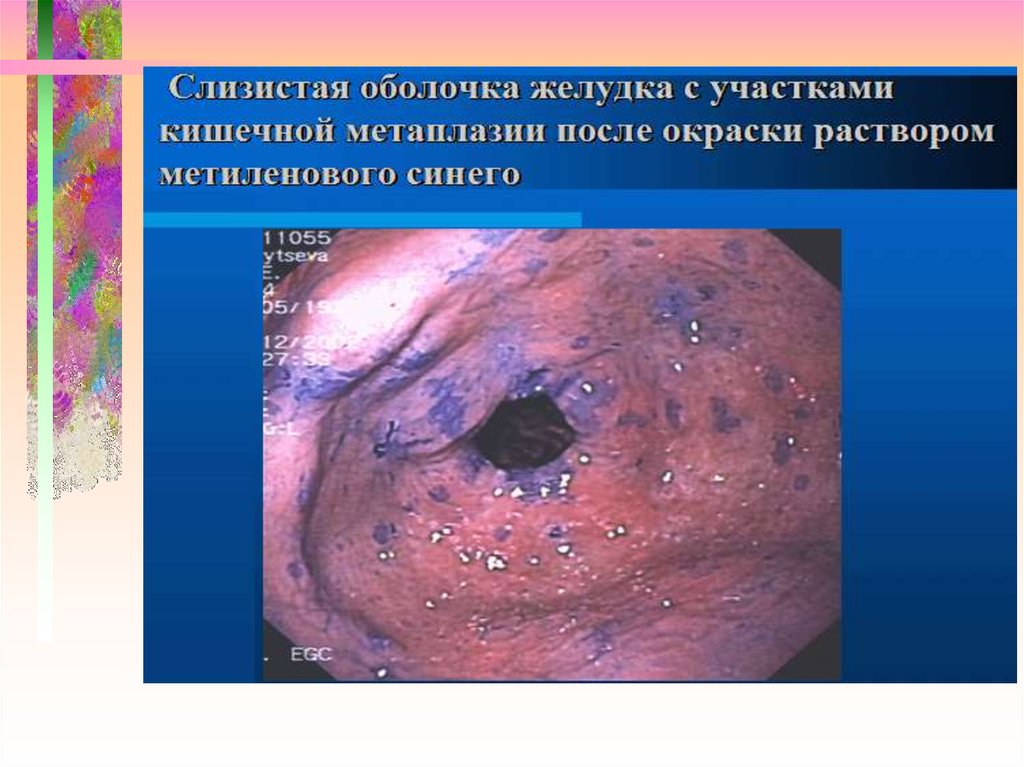
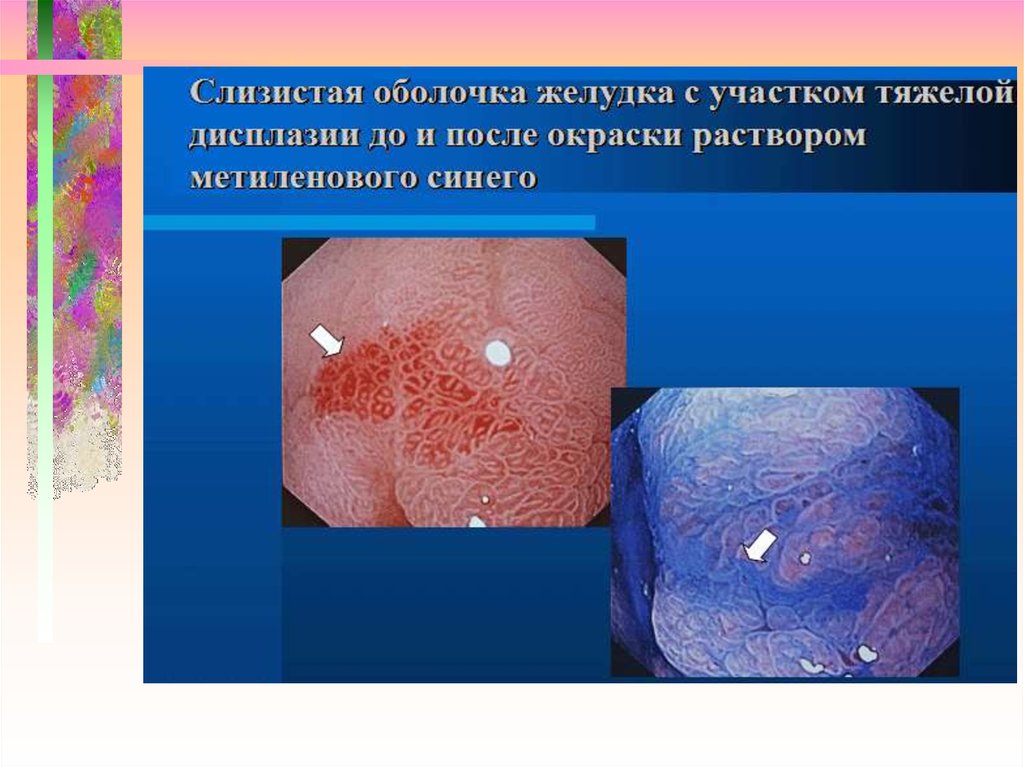
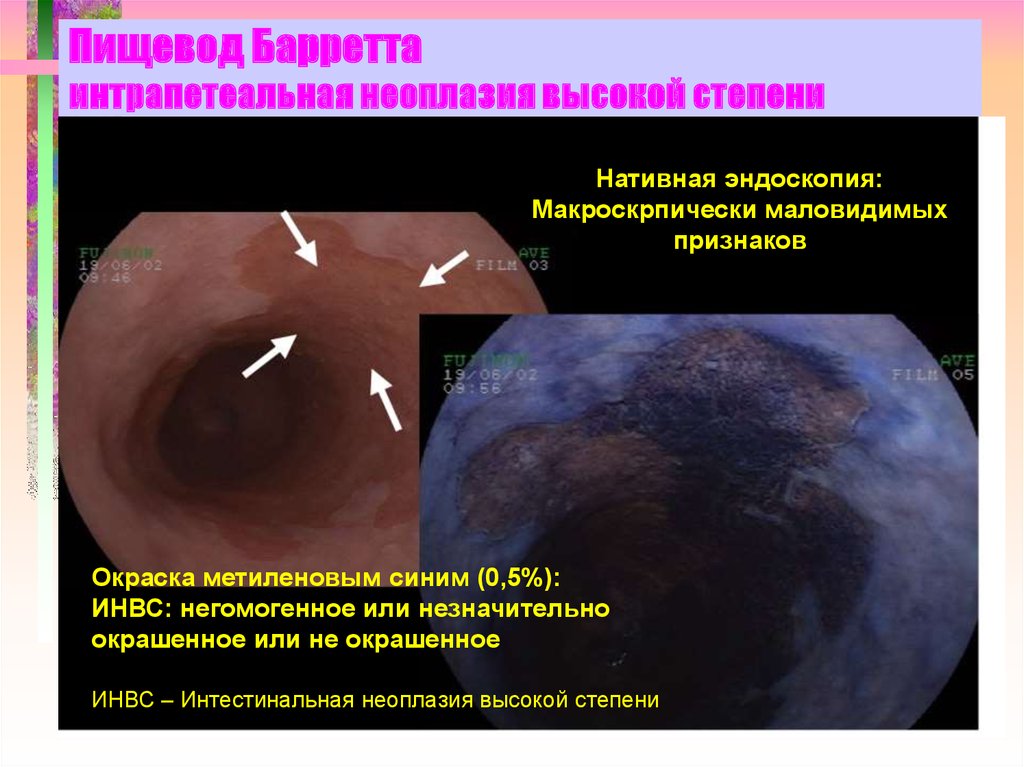
27. Пищевод Барретта интрапетеальная неоплазия высокой степени
Нативная эндоскопия:Макроскрпически маловидимых
признаков
Окраска метиленовым синим (0,5%):
ИНВС: негомогенное или незначительно
окрашенное или не окрашенное
ИНВС – Интестинальная неоплазия высокой степени
28.
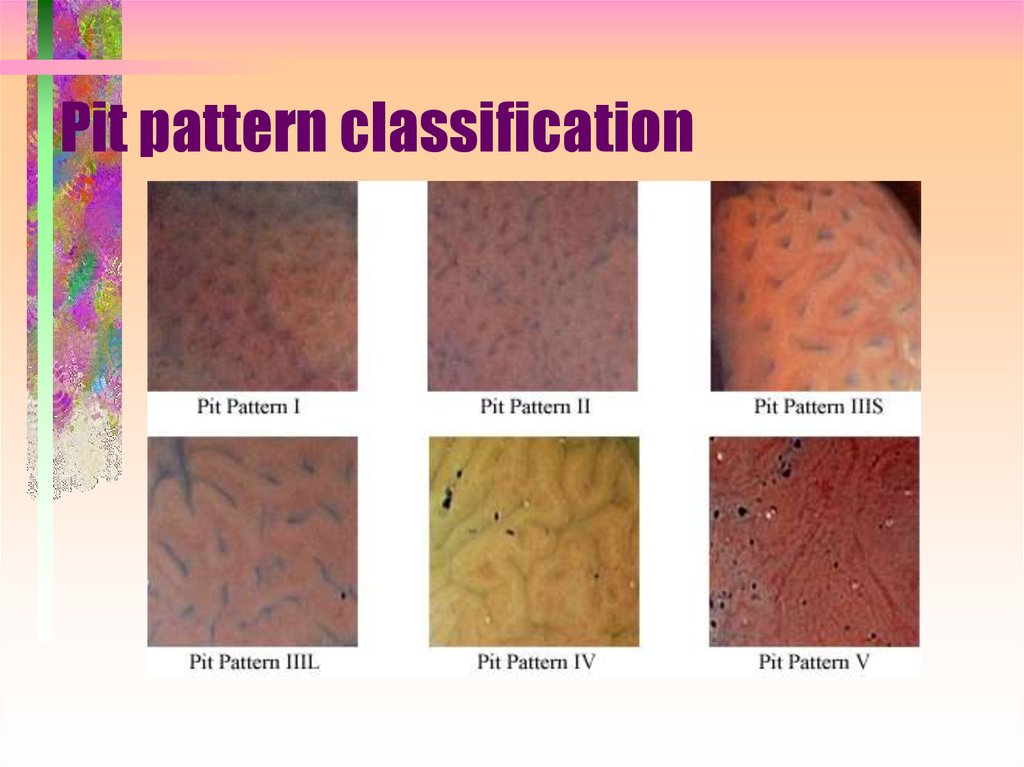
29. Pit pattern classification
30. Pit pattern – Type I
31. Pit pattern – Type II
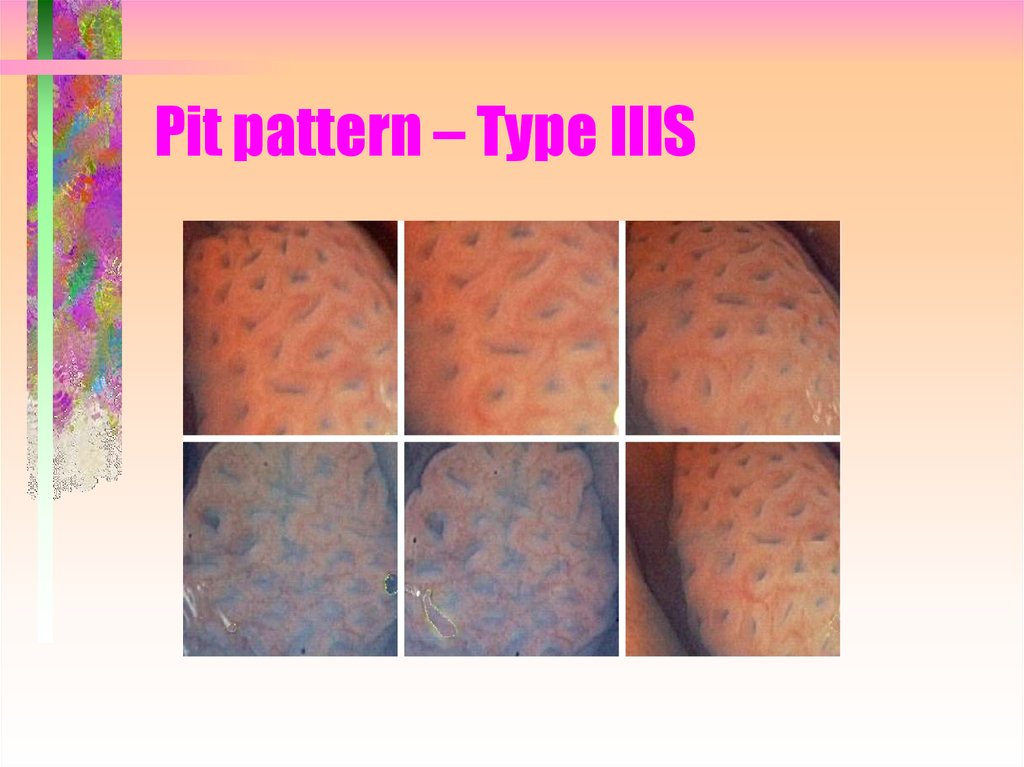
32. Pit pattern – Type IIIS
33. Pit pattern – Type IIIL
34. Pit pattern – Type IV
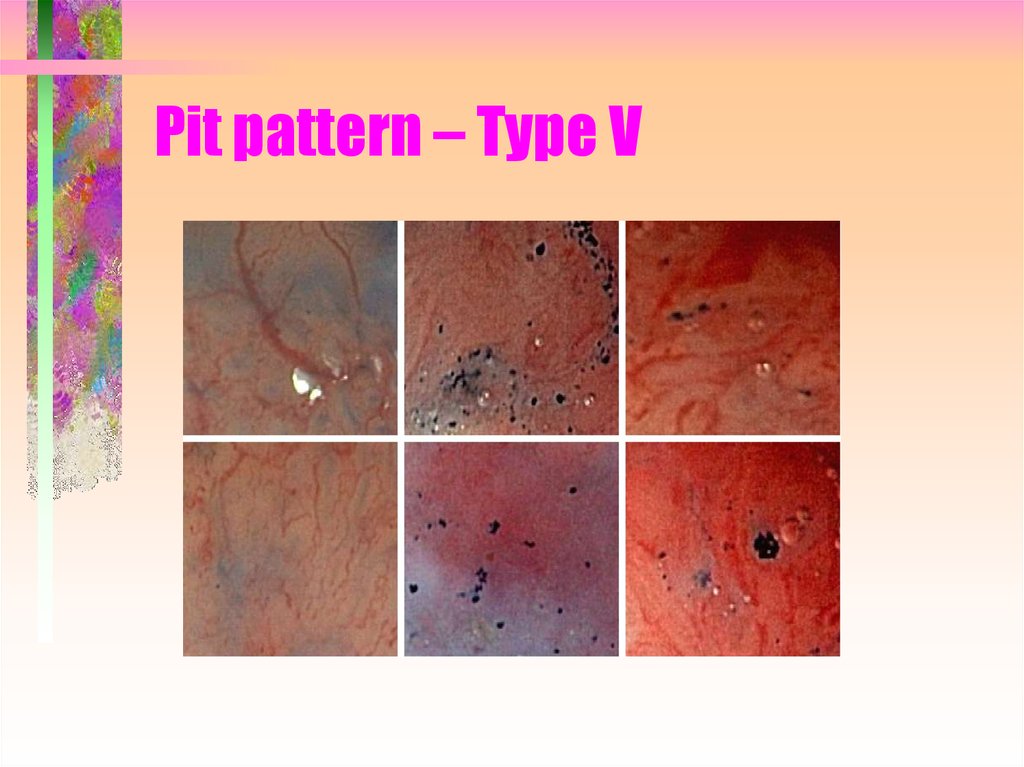
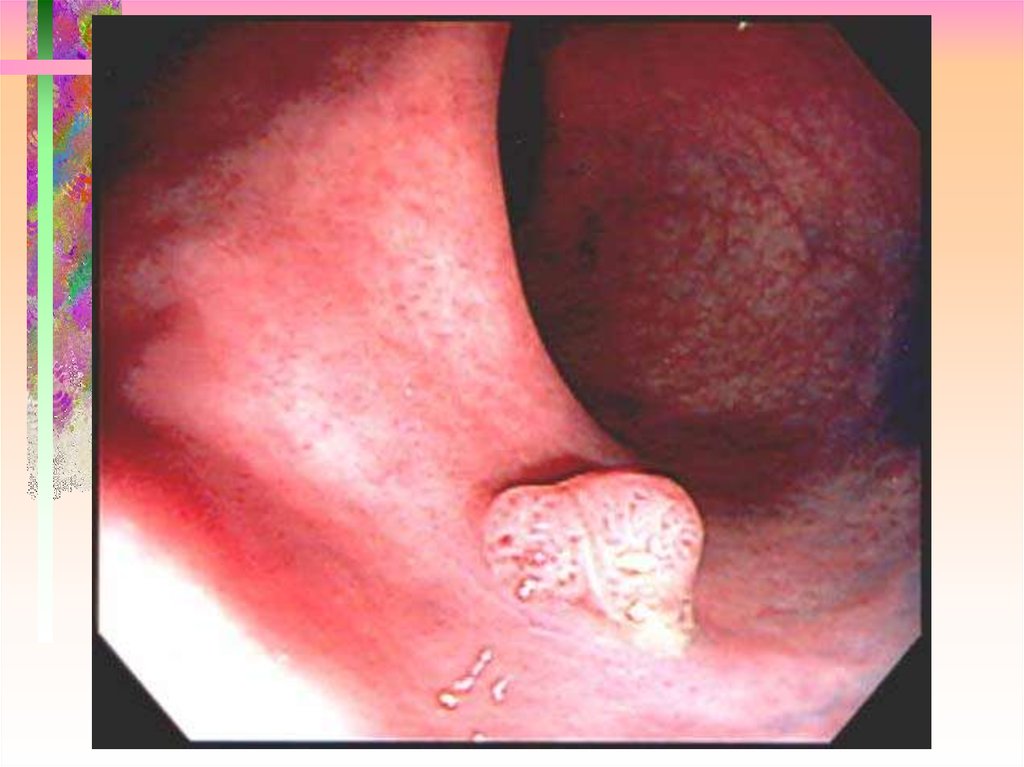
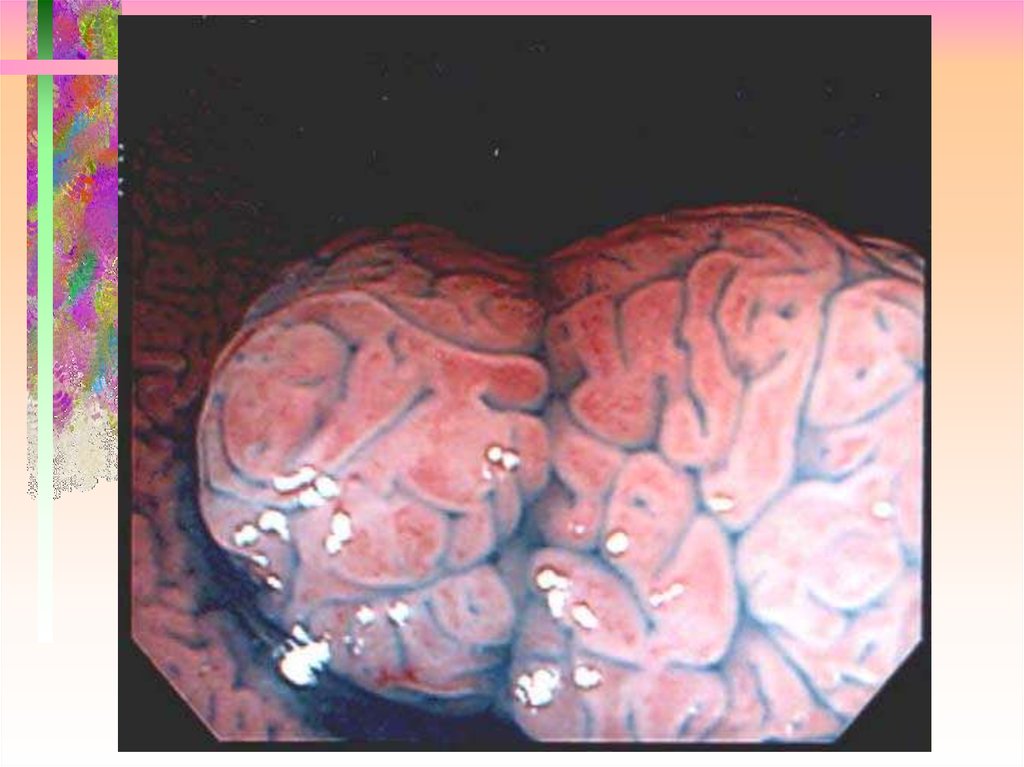
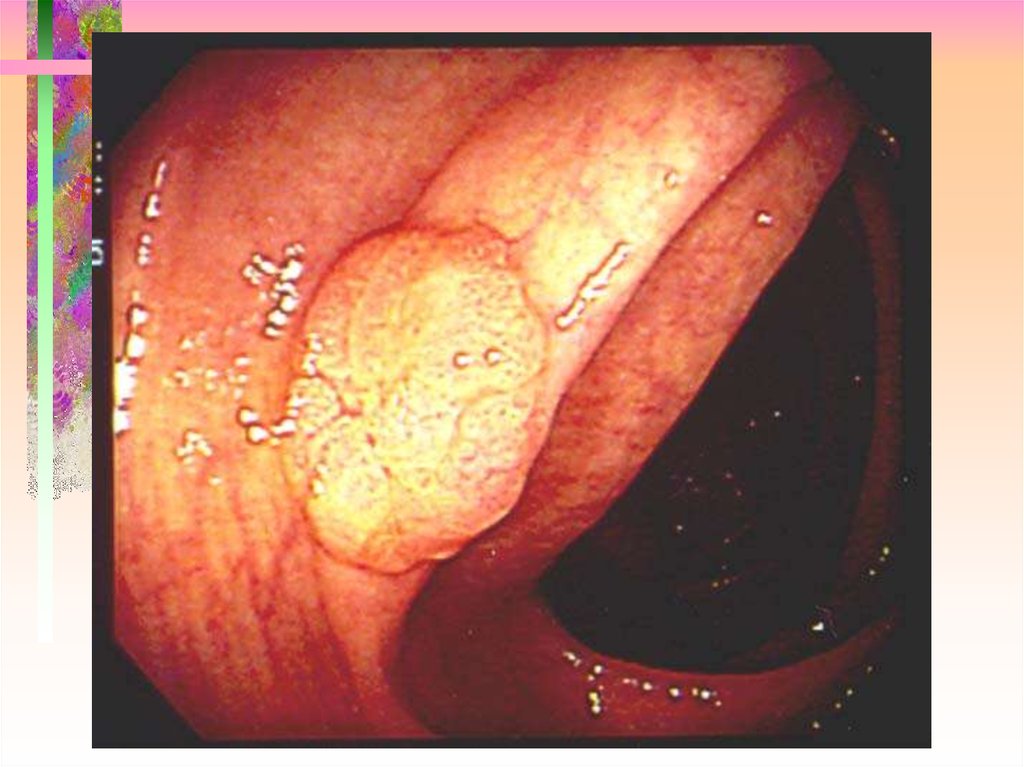
35. Pit pattern – Type V
36.
37.
38.
39.
40.
41.
42.
43.
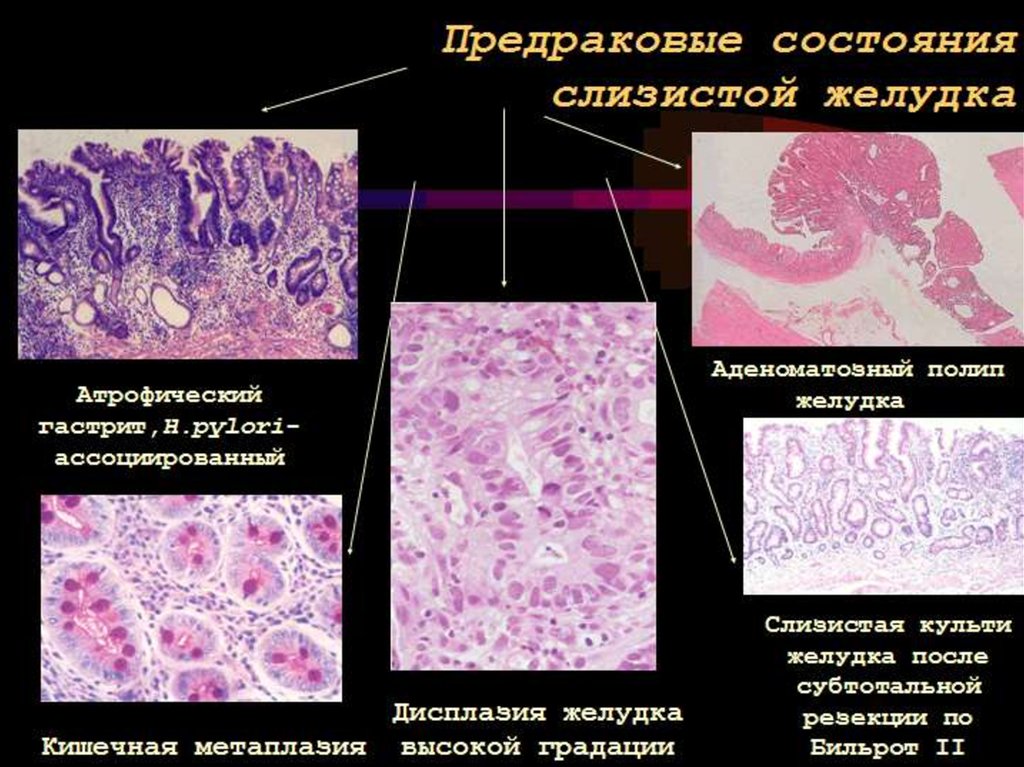
44. Предраковые состояния -заболевания, которые могут привести к развитию рака (хронический гастрит, аденомы, пищевод Баретта,
длительно существующийнеспецифический язвенный колит, диффузный
семейный полипоз, синдром Гарднера и т.д.)
Предраковые изменения- гистологически доказанные
изменения слизистой оболочки, приводящии к
развитию рака (метаплазия, дисплазия)
T. Nagayo 1976
45.
46. Методы эндоскопического лечения раннего рака
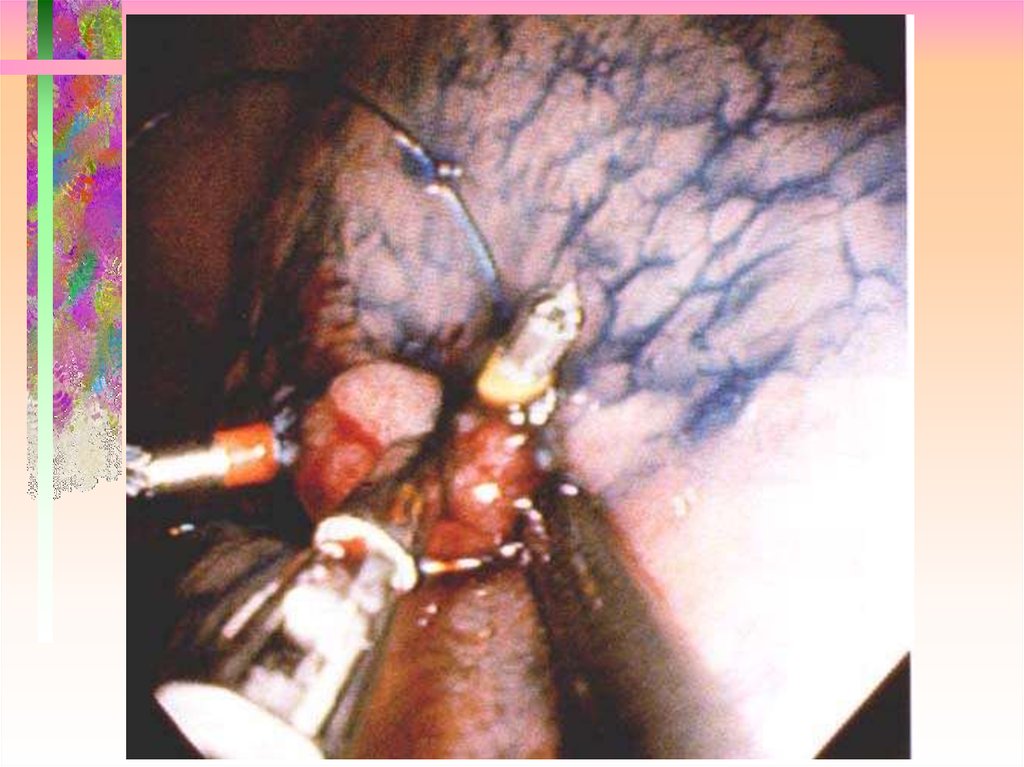
• Петлевая одномоментная электроэксцизия(полиповидные формы на ножке I P, на узком основании I SP)
• Петлевая электроэксцизия по частям
(крупные полиповидные формы на широком основании I S)
• Эндоскопическая резекция слизистой оболочки (полиповидные
формы на широком основании I S,
поверхностные типы II A, II B,
II C, IIA+ IIC
•Эндоскопическая резекция слизистой оболочки с подслизистой
диссекцией (поверхностные типы латерально растущих опухолей
«стелющийся тип» Преимущество: возможность
контролированного удаления одним блоком
• Аргоно-плазменная коагуляция ложа или трудноудалимых
остатков опухоли после проведения электроэксцизии и получения
данных о гистологической структуры и глубине инвазии
47.
48. 10 мм петля для эндоскопической резекции слизистой
49. Силовая петля
50.
51.
52.
53. Показания для EMR
• Макроскопические типы IIa, IIв (П, Ж, ТК) не более 2 см ,IIс, IIа +IIс - около 1 см
• глубина инвазии по данным EUS m1; m2(?) (П)
m1; m2; m3; sm1 (Ж, ТК)
если EUS не производилось, истинную глубину инвазии
можно оценить только после EMR или по косвенным
признакам соотношения размеров и вероятной
глубины инвазии с учетом более глубокой инвазии в
случае углубленных и изъязвленных форм
• высоко- и умеренно-дифференцированные формы
карцином(Ж, ТК)
• высокодифференцированные (П)
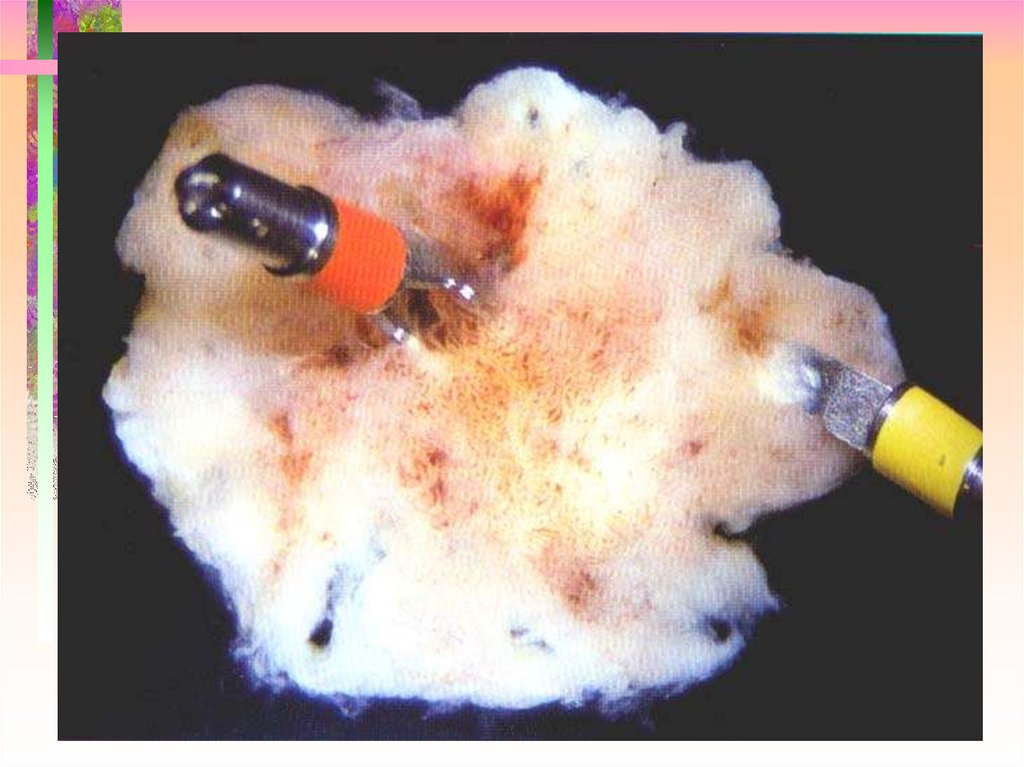
54. Необходимые этапы выполнения EMR
• Маркировка границы резекции (точечнойкоагуляцией, окрашиванием)
• создание инфильтрата инъекцией в подслизистый
слой физиологического раствора с адреналином
или без него
• захват и резекция образовании целиком или по
частям
• извлечение препарата и его расположение с
фиксацией
• контрольный осмотр
55.
56. Методики эндоскопической резекции слизистой оболочки (EMR)
• При помощи двухканального эндоскопа• При помощи операционного ректоскопа (3инструмента),
только для прямой кишки
• при помощи колпачка
• при помощи колпачка с предварительным
лигированием
• дополнение собственно EMR аргоноплазменной
коагуляцией, электродеструкцией, лазерной
деструкцией
В литературе описано до 9 различных модификаций
EMR, имеющие незначительные технические отличия
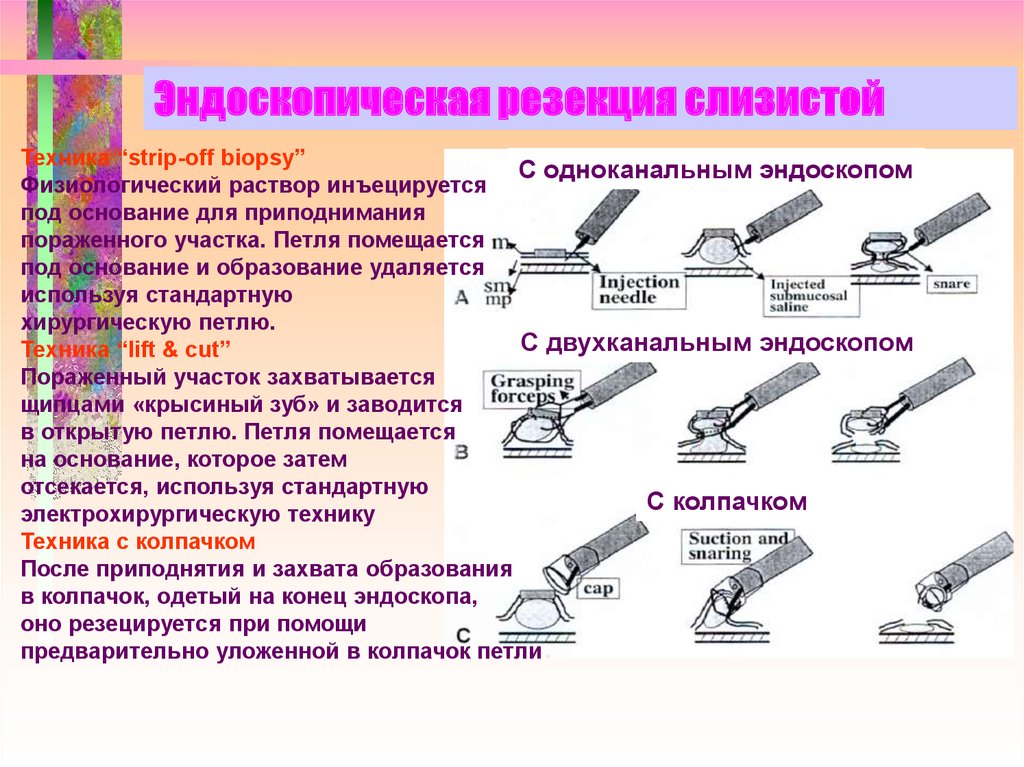
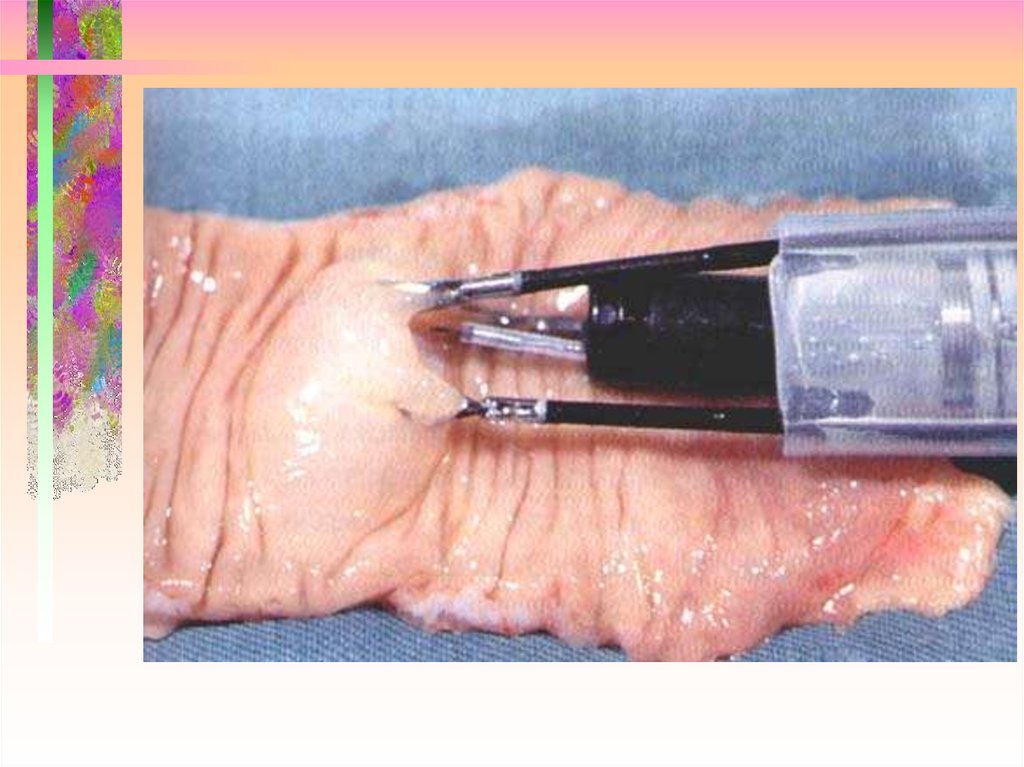
57. Эндоскопическая резекция слизистой
Техника “strip-off biopsy”С одноканальным эндоскопом
Физиологический раствор инъецируется
под основание для приподнимания
пораженного участка. Петля помещается
под основание и образование удаляется
используя стандартную
хирургическую петлю.
С двухканальным эндоскопом
Техника “lift & cut”
Пораженный участок захватывается
щипцами «крысиный зуб» и заводится
в открытую петлю. Петля помещается
на основание, которое затем
отсекается, используя стандартную
С колпачком
электрохирургическую технику
Техника с колпачком
После приподнятия и захвата образования
в колпачок, одетый на конец эндоскопа,
оно резецируется при помощи
предварительно уложенной в колпачок петли
58.
Muscularis .propria
59. Силовая петля
60. 10 мм петля для эндоскопической резекции слизистой
61. Петля с плоскими боками
62. Петля с плоскими боками с дополнительным раскрытием
63.
Изолированный кончикДополнительные усиленные тяги
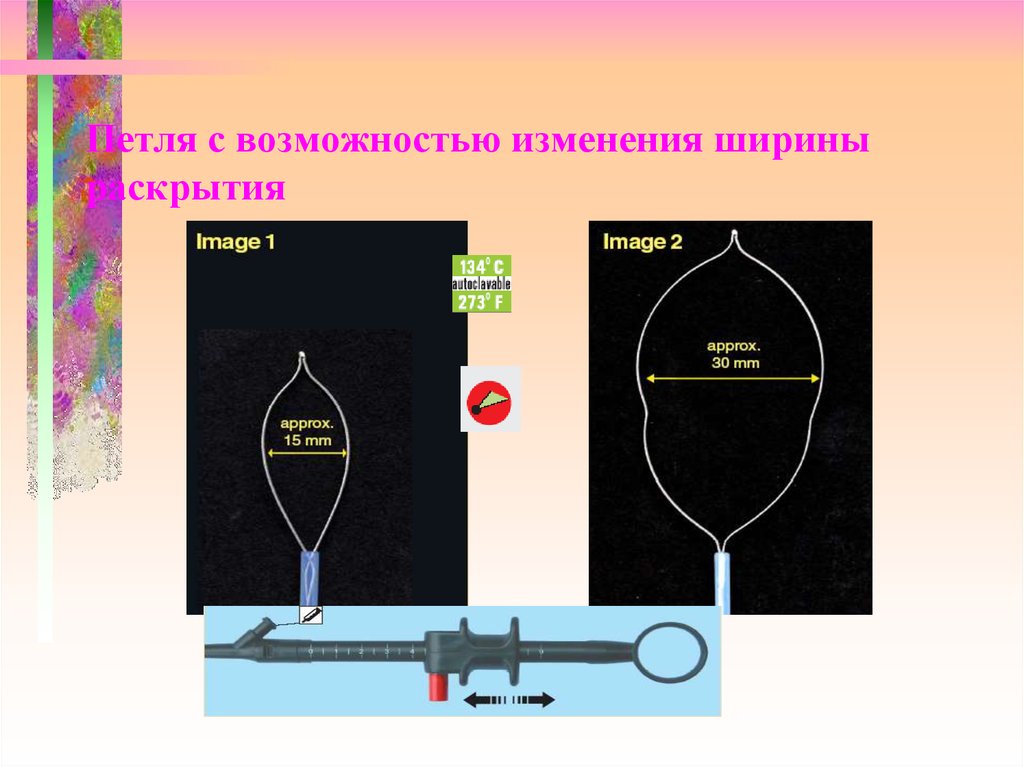
64. Петля с возможностью изменения ширины раскрытия
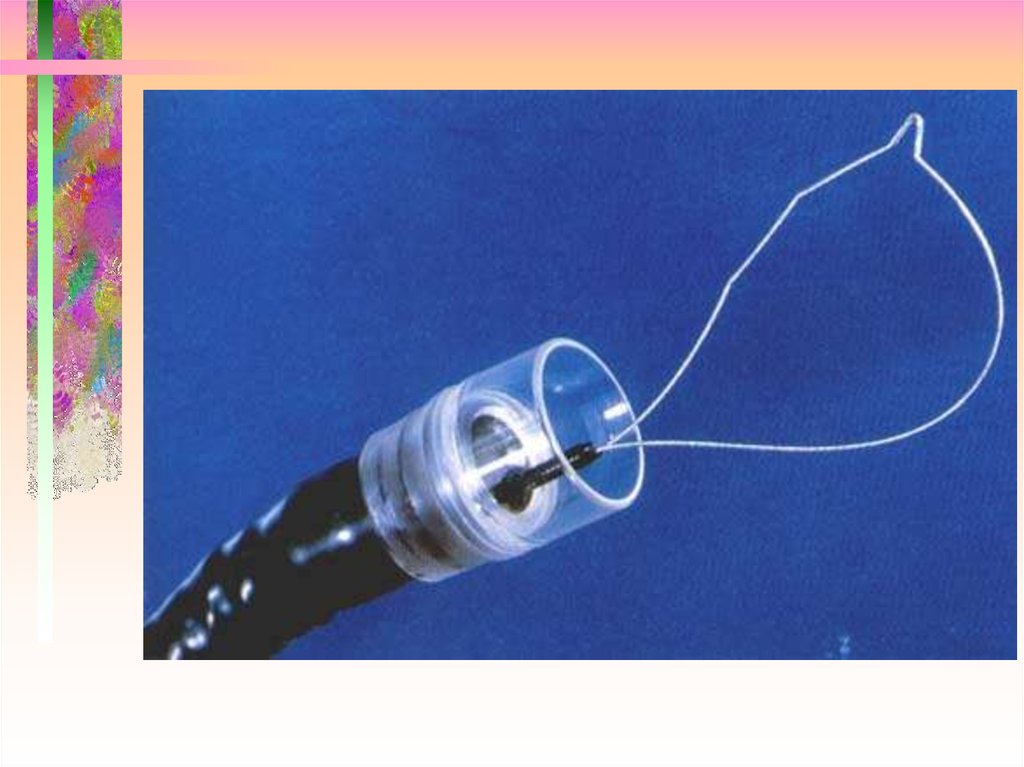
65. Петля-иньектор.
• Комбинированная петля-иньектор.Ширина раскрытия 20 мм.
монофильная струна,
игла диаметр 0,7 мм.
Диаметр инструмента 2,6 мм.
Длина 230 см.
66.
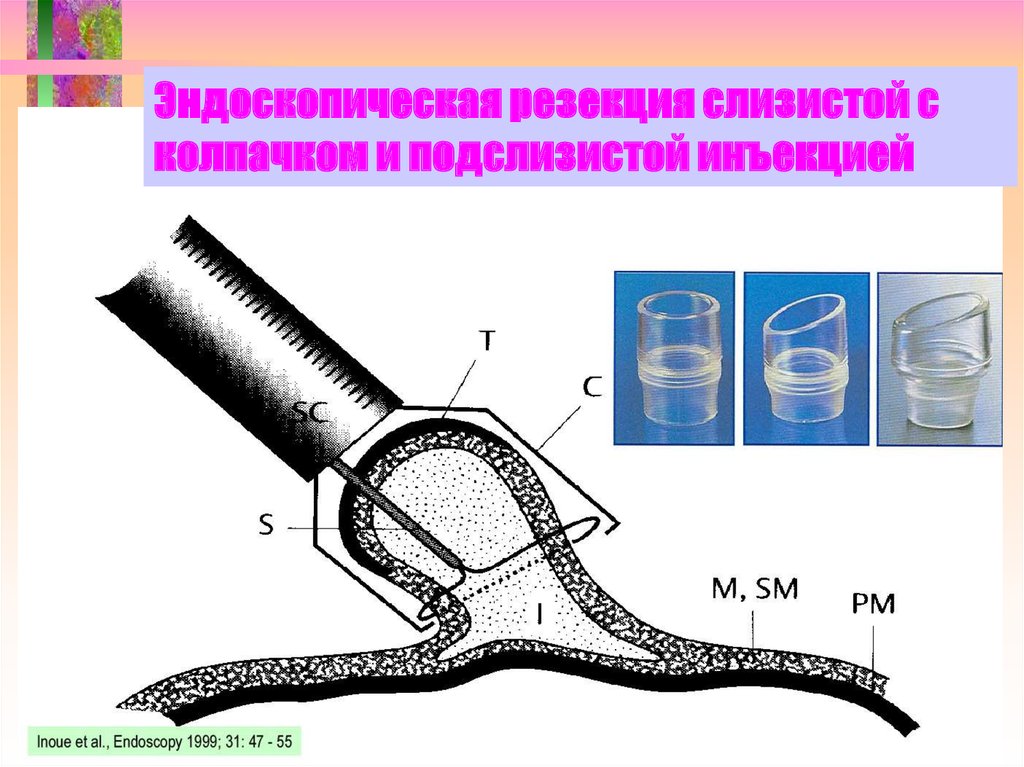
67. Эндоскопическая резекция слизистой с колпачком и подслизистой инъекцией
68. Эндоскопическая резекция сравнение метода с наложением колец и при помощи колпачка
Частота осложнений примерно одинаковая.Преимущество лигатуры: нет необходимости
инъекции
Преимущество колпачка: возможна резекция больших
поверхностей
69. эндоскопическое лечение больших поверхностных аденом («Латеральные стелющиеся опухоли»)
• Lift & cut метод• Suck & cut метод
Субмукозная диссекция
«кусочковая» резекция
резекция «единым блоком»
(большие затраты времени)
дополнительно аргоноплазменная коагуляция
краевых участков
различные техники
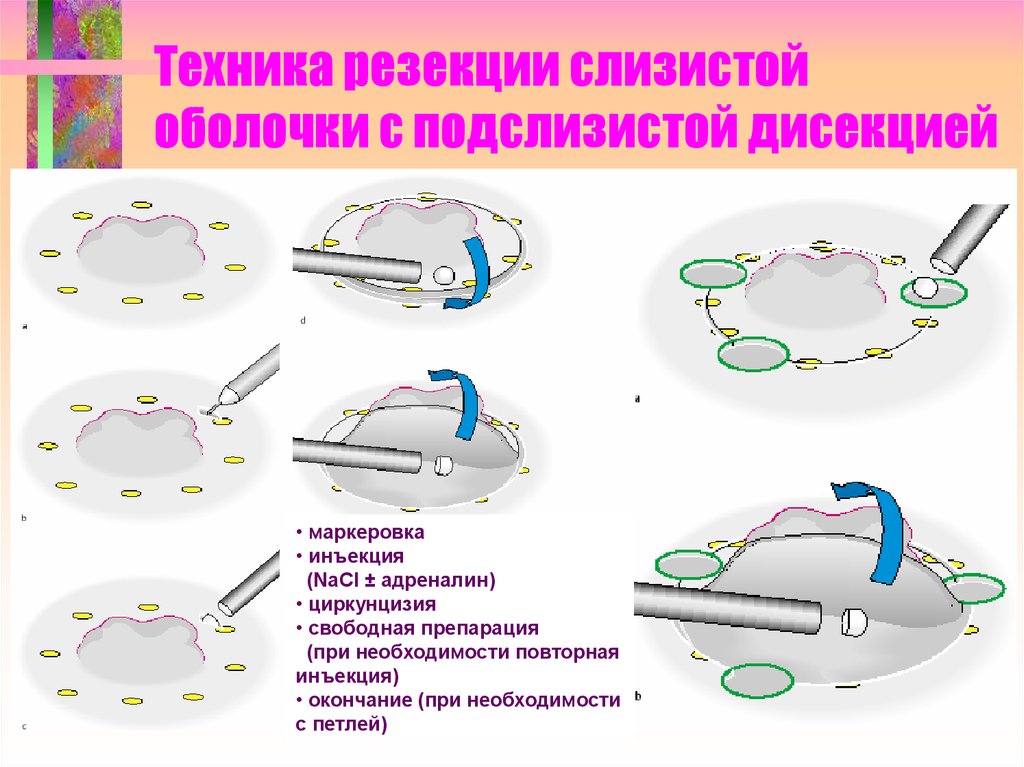
70. Техника резекции слизистой оболочки с подслизистой дисекцией
• маркеровка• инъекция
(NaCl ± адреналин)
• циркунцизия
• свободная препарация
(при необходимости повторная
инъекция)
• окончание (при необходимости
с петлей)
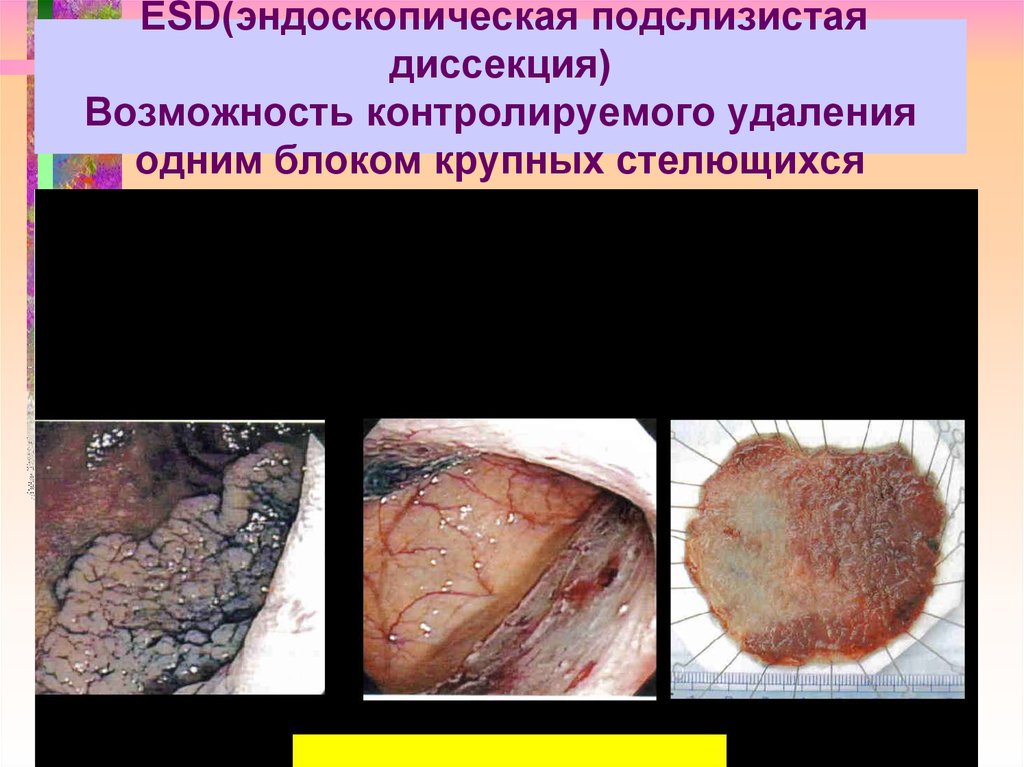
71. ESD(эндоскопическая подслизистая диссекция) Возможность контролируемого удаления одним блоком крупных стелющихся опухолей
72. ESD-Set MTW endoskopie для эндоскопической диссекции
Игла-нож модель «а»
Треугольный нож модель
«с»
ESD-нож,
изолированный
сапфировый кончик
модель «е»
ESD-нож с круглым
сапфировым кончиком
Нож-крюк, модель «с»
ESD-нож,
с изолированным
сапфировым кончиком
и треугольным ножом
73.
Blade typeGrasping type
Needle type
74.
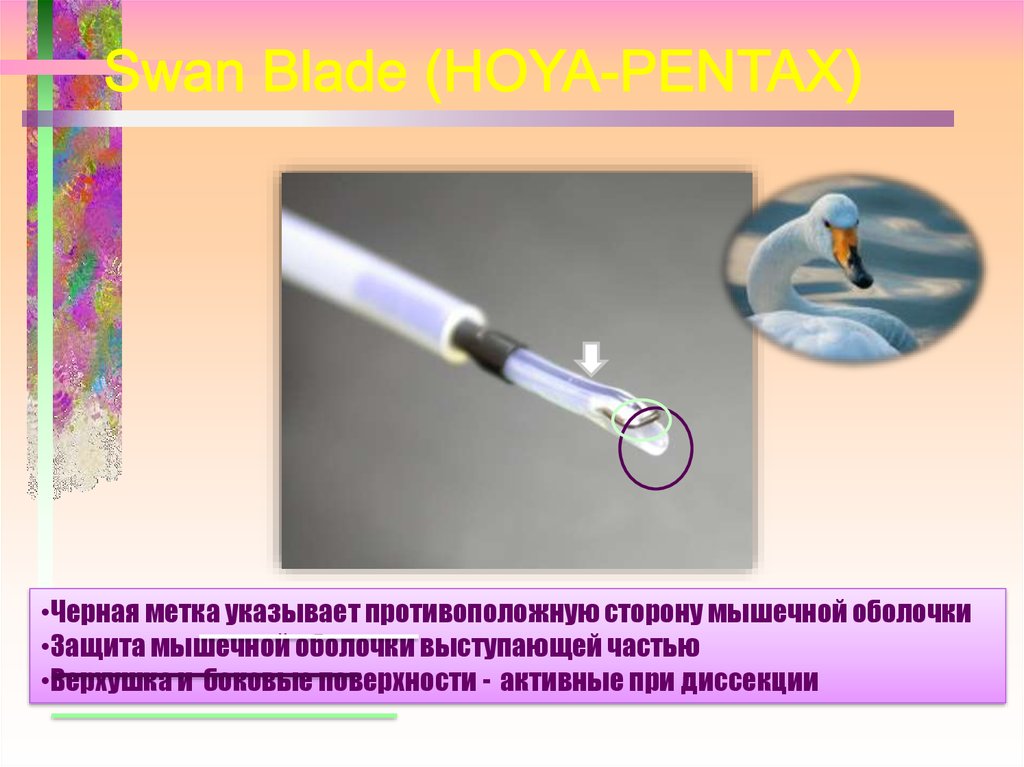
•Черная метка указывает противоположную сторону мышечной оболочки•Защита мышечной оболочки выступающей частью
•Верхушка и боковые поверхности - активные при диссекции
75.
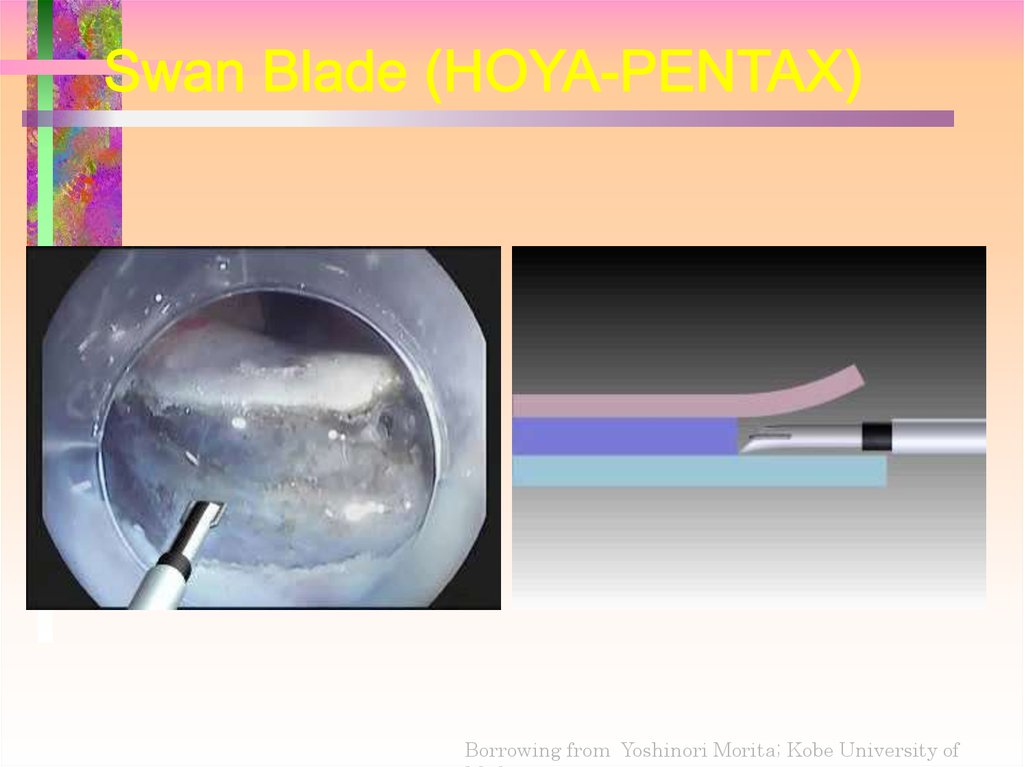
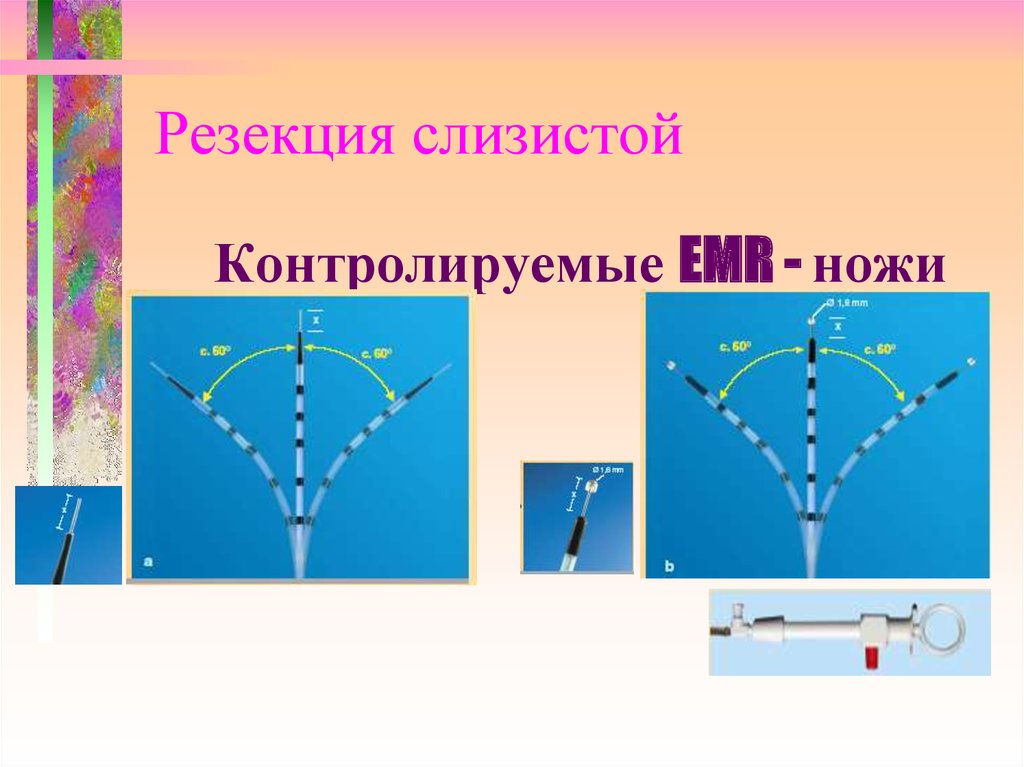
Borrowing from Yoshinori Morita; Kobe University of76. Резекция слизистой
Контролируемые EMR - ножи77. СО2 инсуфлятор
78. СО2 инсуфлятор
79. СО2 инсуфлятор
80.
81.
82.
83.
84.
85.
86.
87.
88.
89.
90.
91.
92.
93.
94.
95.
После любого вида эндоскопической операции прираннем раке (ЭПЭ, EMR, ЭПЭ по частям, EMR по
частям) должна быть оценена радикальность (или
предполагаемая эффективность) операции
в удаленном препарате была неинвазивная
форма роста
аденокарциномы
(карцинома in situ, внутрислизистый рак),
инвазия до уровня sm1(ТК, Ж), для П(сомнительно - ?)
опухоль удалена в пределах здоровых тканей,
фокус ее располагался в стороне от
электроразреза
• высоко- и умеренно-дифференцированные формы
карцином(Ж, ТК)
• высокодифференцированные (П)
96. Осложнения эндоскопического лечения
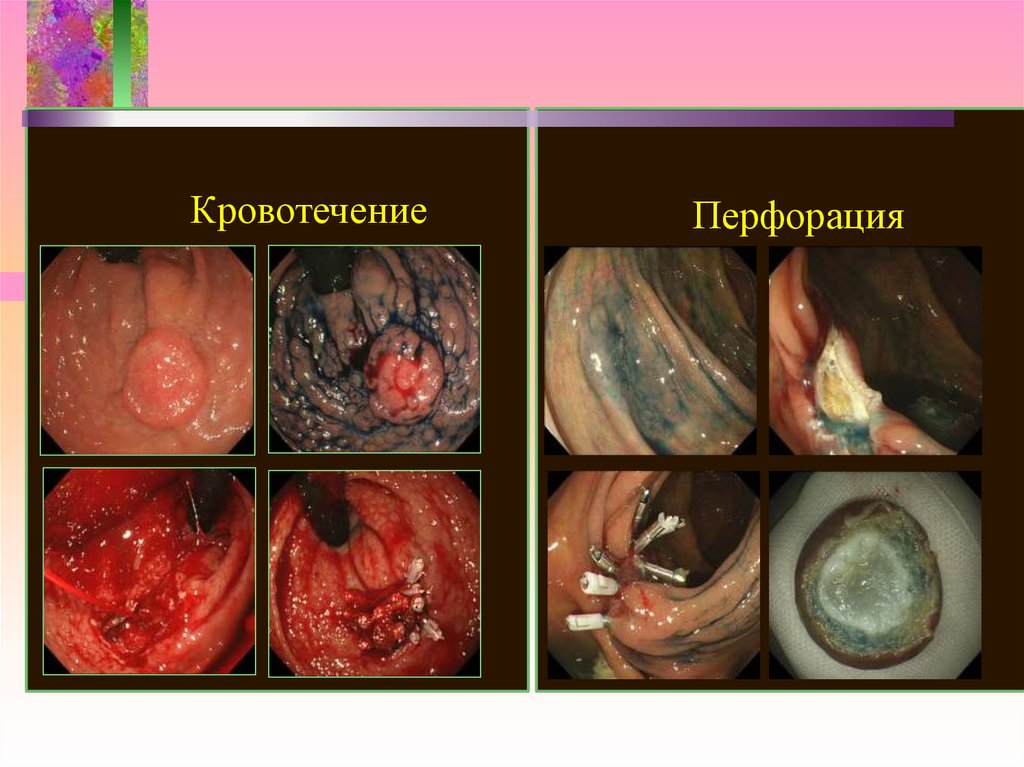
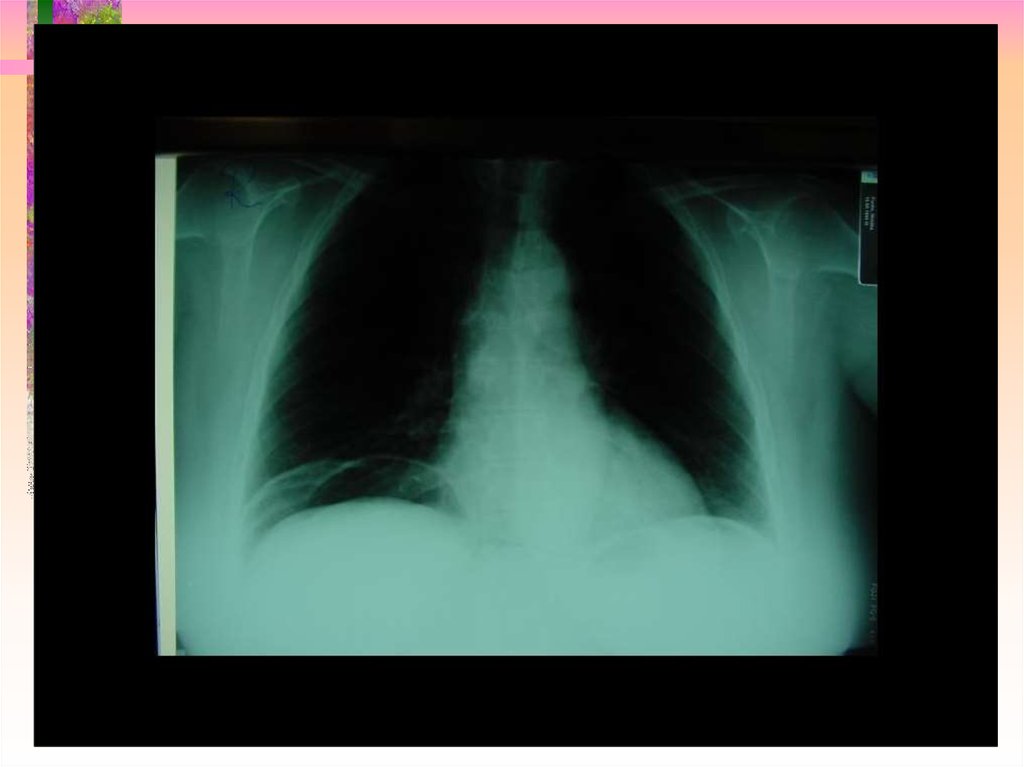
• КРОВОТЕЧЕНИЕ• ПЕРФОРАЦИЯ
• Тяжелые осложнения: сильное
кровотечение (шок, трансфузия,
госпитализация, операция),
перфорация, смерть
• Легкие осложнения: кровотечение
( остановка в течении исследования,
консервативная терапия)
97. осложнения полипектомии у 2257 пациентов
осложнения полипектомии2257 пациентов
у
Все осложнения
9,7%
Большие осложнения
2,7% (n=62)
Кровотечение
8,6%
Большие кровотечения
1,6% (n=36)
Малые кровотечения 7,0% (n=158)
Перфорация
1,1% (n=26)
Экстренная госпитализация
2,4% (n=55)
(n=14) или удлинение
госпитализации (n=41)
Смертность
0,0%
Heldwein et al., Endoscopy 2005; 37: 1116-1122
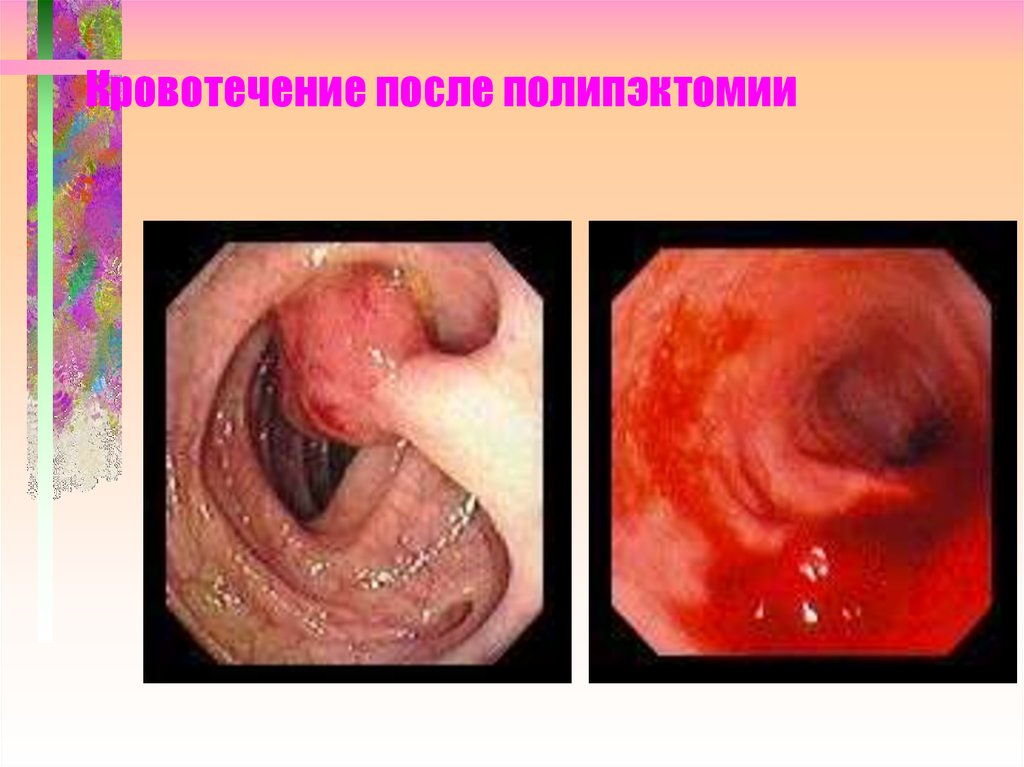
98. Кровотечение после полипэктомии
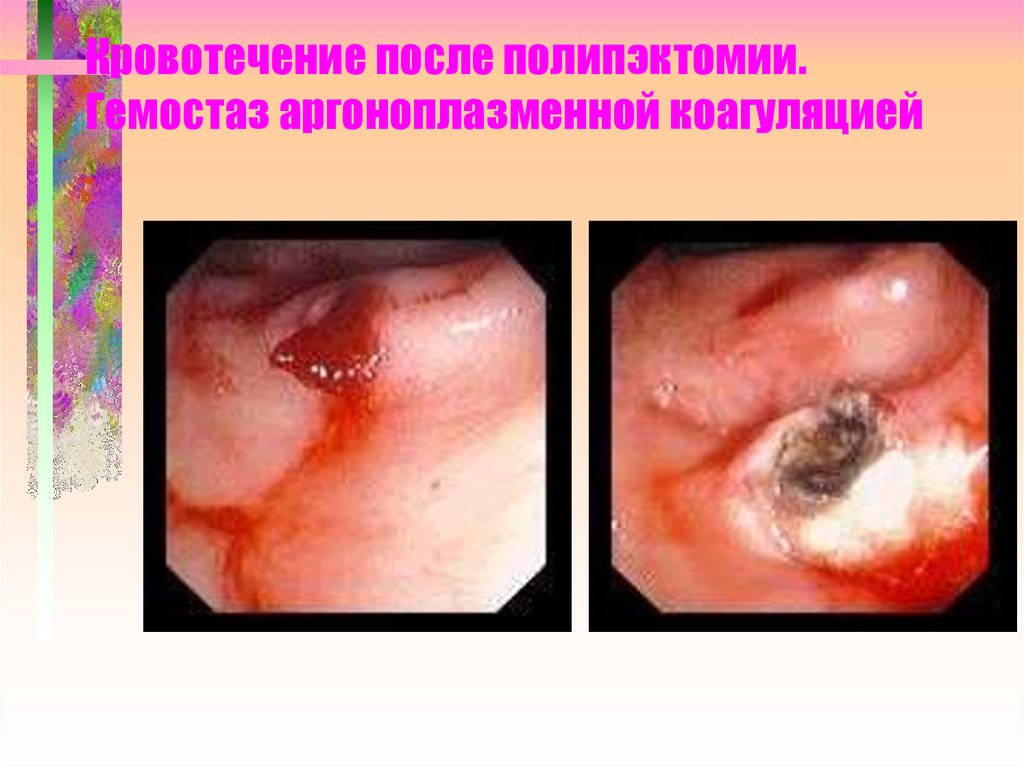
99. Кровотечение после полипэктомии. Гемостаз аргоноплазменной коагуляцией
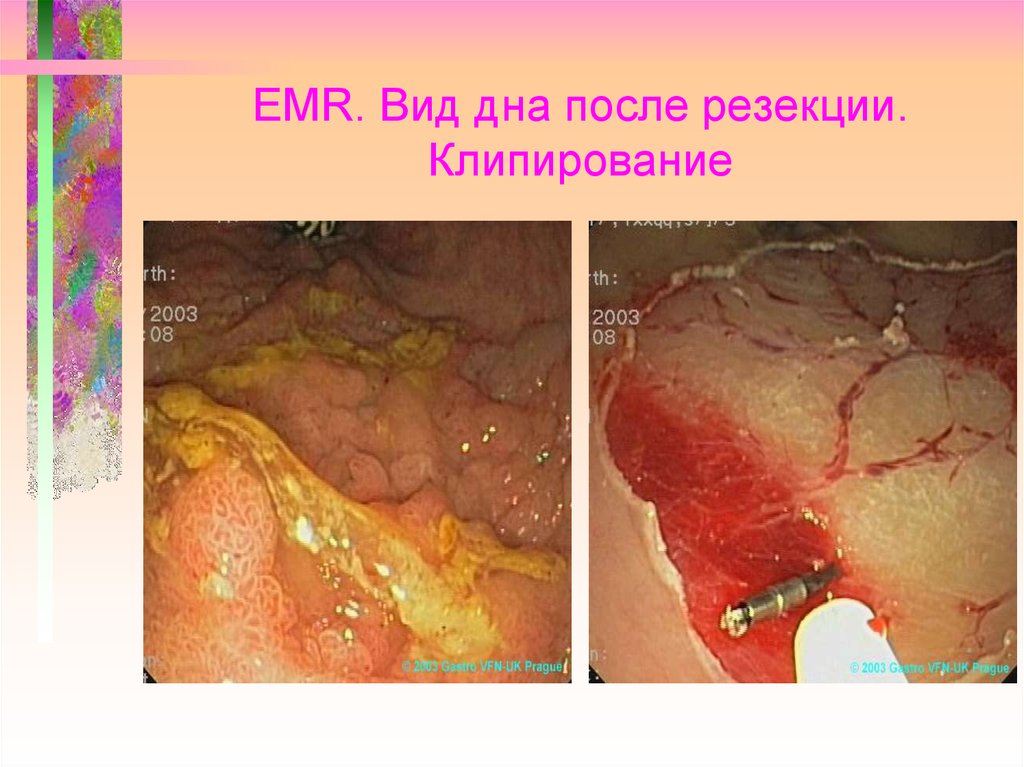
100. EMR. Вид дна после резекции. Клипирование
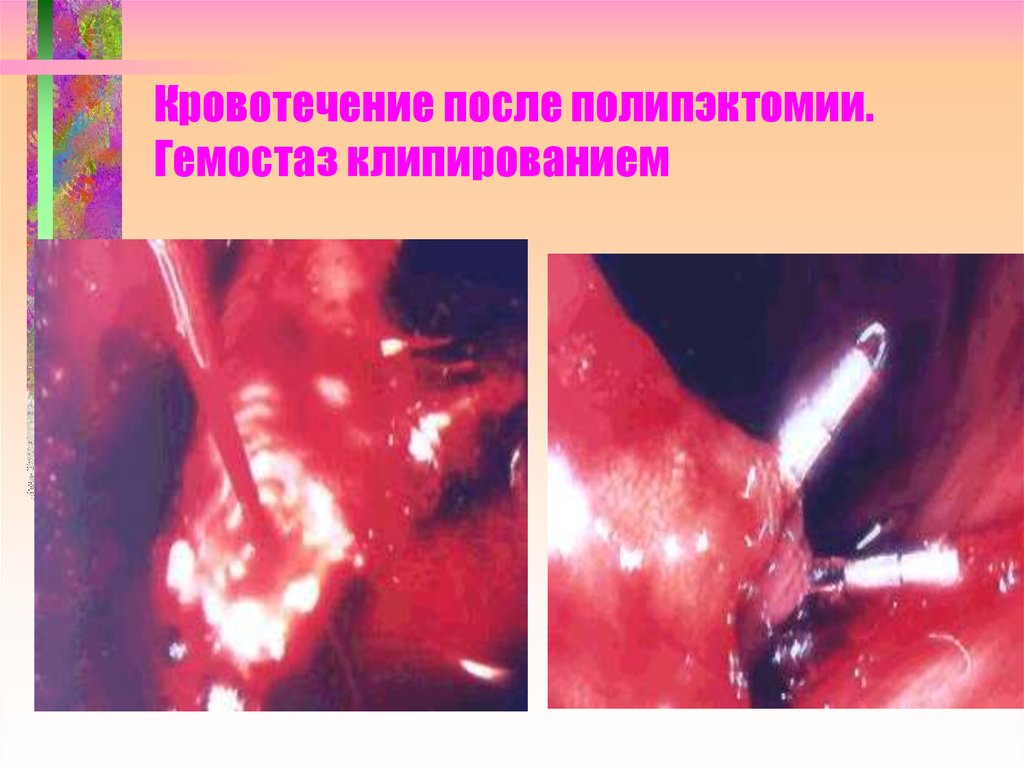
101. Кровотечение после полипэктомии. Гемостаз клипированием
102. Перфорация после EMR
103. Система эндоклипс OVESCO (Over‐The‐Scope‐Clipping) – Клипса Поверх Эндоскопа
104. Применение эндоклипс OVESCO для закрытия префораций и свищей
105.
КровотечениеПерфорация
106.
107.
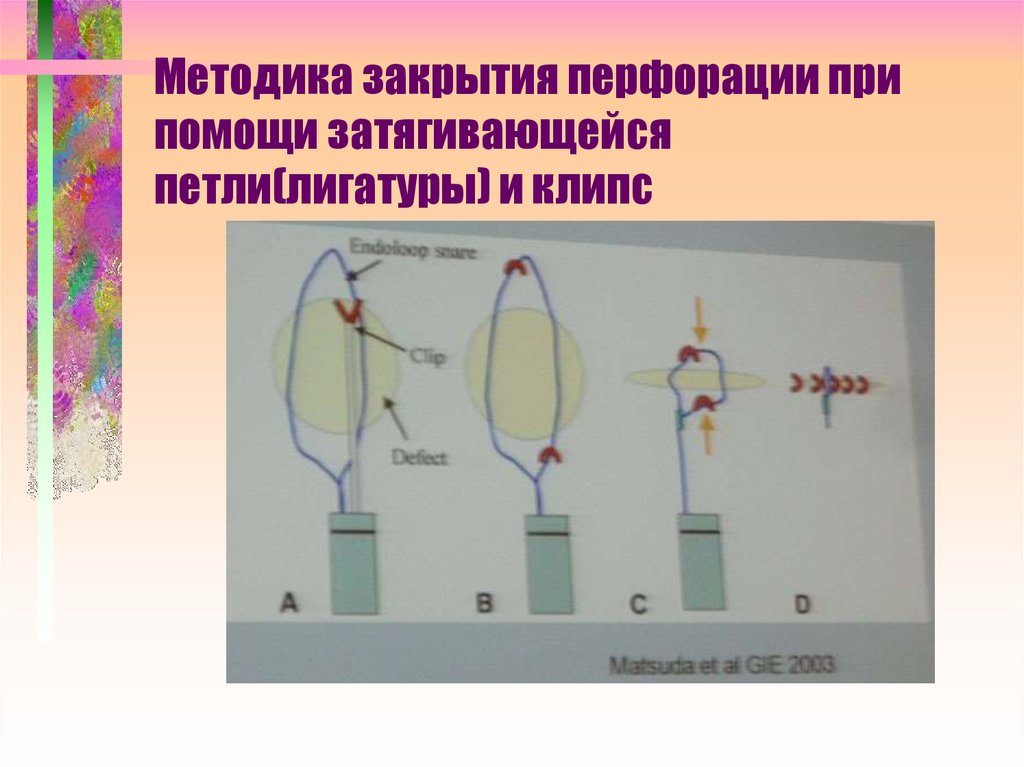
108. Методика закрытия перфорации при помощи затягивающейся петли(лигатуры) и клипс
109. Порядок наблюдения за больными после эндоскопических операций:
•если петлевая электроэксзизиямалигнизированного полипа на ножке признана
радикальной первый контрольный осмотры через
3 месяца, хотя вероятность рецидива в оставшейся
части ножки крайне мала.
•Всем больным с ранним раком на узком
основании, на широком основании IS и
поверхностными типами IIA II B проводили
обязательные ранние эндоскопические осмотры с
биопсией после отторжения струпа и завершения
эпителизации (соответственно через 2 недели и
через 4 - 6 недель), далее через 3, 6, 9, 12 месяцев,
затем 1 раз в 6 месяцев (в течении второго года),
затем 1 раз в год ежегодно.
110.
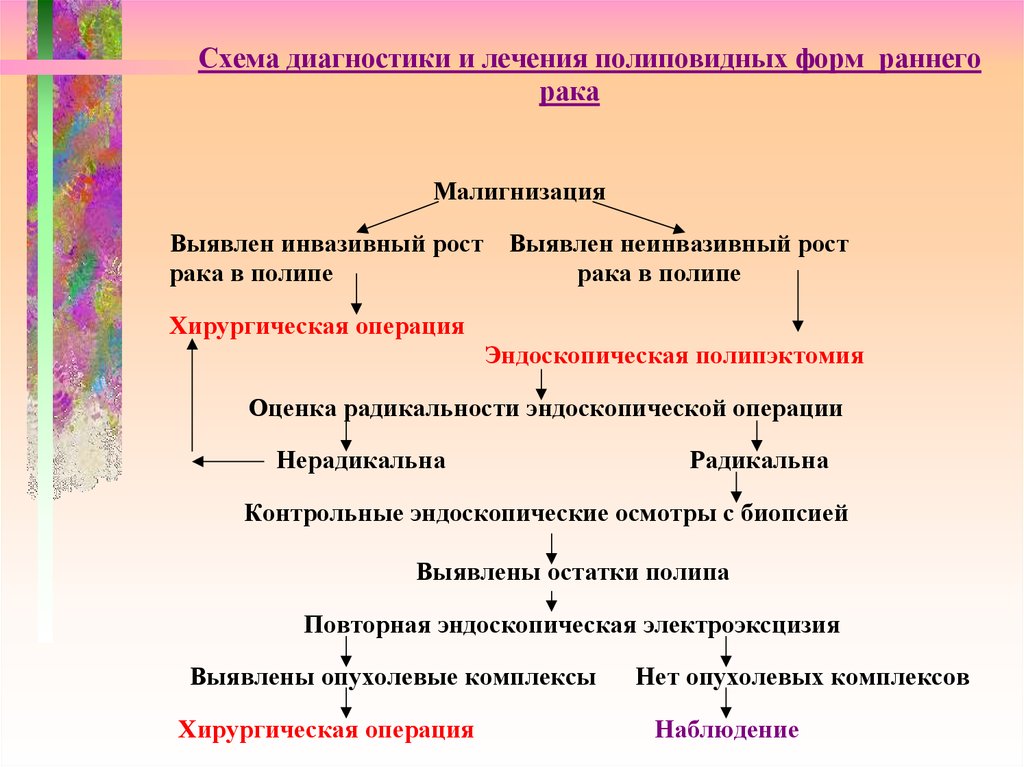
Схема диагностики и лечения полиповидных форм раннегорака
Малигнизация
Выявлен инвазивный рост Выявлен неинвазивный рост
рака в полипе
рака в полипе
Хирургическая операция
Эндоскопическая полипэктомия
Оценка радикальности эндоскопической операции
Нерадикальна
Радикальна
Контрольные эндоскопические осмотры с биопсией
Выявлены остатки полипа
Повторная эндоскопическая электроэксцизия
Выявлены опухолевые комплексы
Хирургическая операция
Нет опухолевых комплексов
Наблюдение
111.
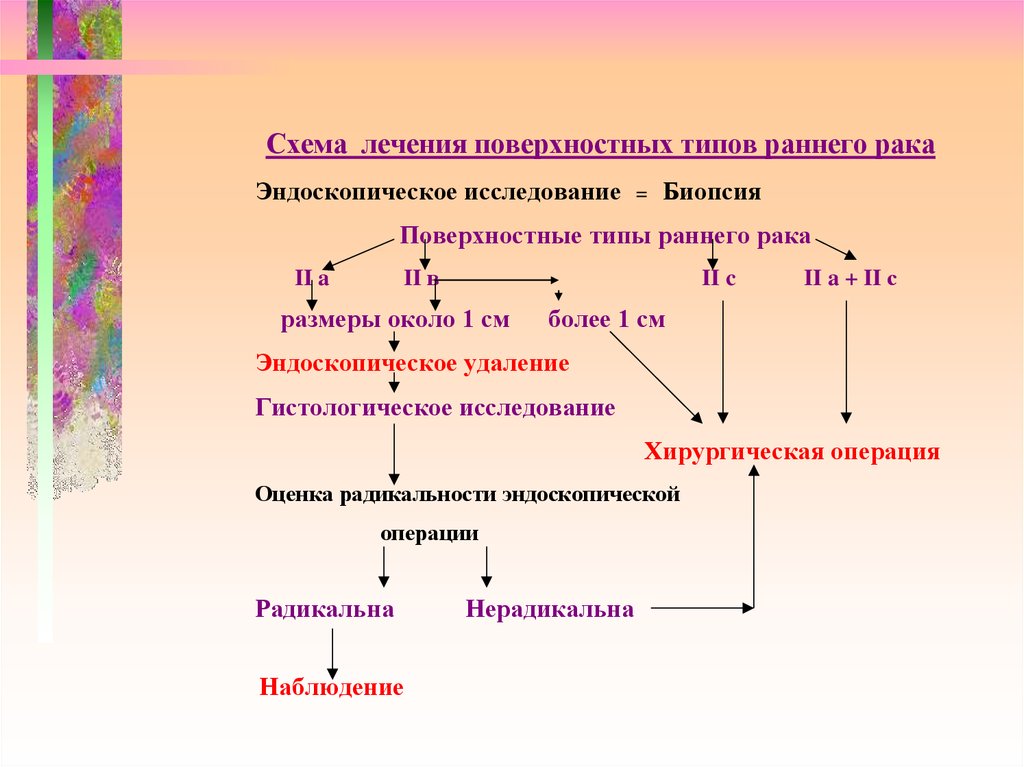
Схема лечения поверхностных типов раннего ракаЭндоскопическое исследование
=
Биопсия
Поверхностные типы раннего рака
II в
II a
II c
размеры около 1 см
II a + II с
более 1 см
Эндоскопическое удаление
Гистологическое исследование
Хирургическая операция
Оценка радикальности эндоскопической
операции
Радикальна
Наблюдение
Нерадикальна