Похожие презентации:
Болезнь вирусного происхождения корь
1. Презентация на тему : «Корь»
Выполнила студентка 41 группы Искендерова Наира2. Общая характеристика
Корь является крайне заразной тяжелой болезнью вирусного происхождения. Пооценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6
миллиона случаев смерти от кори.
Эта болезнь стается одной из основных причин смерти среди детей раннего возраста
во всем мире, даже несмотря на наличие безопасной и эффективной вакцины. По
оценкам, в 2015 году от кори умерло 134 200 человек, большинство из которых дети в
возрасте до 5 лет.
3.
Возбудителем кори является вирус изсемейства парамиксовирусов. Вирус
кори обычно передается через прямой
контакт, а также по воздуху,
инфицирует слизистую оболочку, а
затем распространяется по организму.
Корь является болезнью человека и не
регистрировалась у животных.
4. История и распространение
История и распространение. Корь известна с древних времен. В IXвеке н. э. описана арабским врачом Разесом, который считал ее
легкой формой натуральной оспы. Поэтому она получила название
morbilli — малая болезнь, в отличие от morbus — оспа (большая
болезнь). В XVII веке подробное описание клиники кори в Англии
дал Сиденхем (T. Sydenham) и Мортон (Th. Morton) во Франции.
Вирусную этиологию кори в 1911 г. доказали Андерсон (T. Anderson) и
Голдбергер (J. Goldberger) путем заражения обезьян фильтратом
крови и носоглоточной слизи больных людей, но культура
возбудителя была выделена только в 1954 г. Эндерсом (J. Enders).
Корь в средние века и в начале XX века была одной из самых
распространенных детских инфекционных болезней, которая
характеризовалась тяжелым течением и летальностью среди детей до
трех лет до 40%.
5. Этиология
Моrbillivirus – вирус кори – РНК-овыйпарамиксовирус, обладает
комплементсвязывающими,
гемагглютинирующими, гемолизирующими
свойствами и симпластобразующей активностью.
Вирус малоустойчив во внешней среде: быстро
погибает под влиянием солнечного света,
ультрафиолетовых лучей, при нагревании до 50˚ С.
При комнатной температуре сохраняет активность
около 1-2 суток, при низкой температуре - в
течение нескольких недель.
6. Патогенез
Возбудитель кори внедряется в организм через слизистые оболочкиверхних дыхательных путей, проникает в регионарные лимфоузлы, где
происходит его первичная репликация. Начиная с третьего дня
инкубационного периода вирус циркулирует в крови и гематогенным
путем диссеминирует в организме. При этом важную роль, как факт
переноса, играют лейкоциты, в которых размножается вирус.
7.
Дальнейшая репродукция и накопление вируса происходит во всех органахретикулоэндотелиальной системы, лимфатических узлах, миндалинах,
лимфоидных элементах всего организма, миелоидной ткани костного мозга.
При этом происходит пролиферация лимфоидных и ретикулярных элементов.
В инкубационном периоде начинается стимуляция иммунной системы.
Клетки, пораженные вирусом, атакуются специфическими антителами,
лимфоцитами-киллерами и другими факторами инфекционного иммунитета
и неспецифической защиты, в результате чего происходит их повреждение и
лизис. Это приводит к ряду патогенетически важных этапов: развивается
повторная интенсивная вирусемия, вирус фиксируется эпителиальными
клетками, прежде всего верхних дыхательных путей, кожи, а также
пищеварительного тракта.
8.
Попадая в ЦНС, вирус поражает нервные клетки. Поступающие в кровьобломки вирусных частиц и лизированных клеток сенсибилизируют
организм, вызывая аллергические реакции, сопровождающиеся
повреждением сосудов. Именно эти элементы патогенеза соответствуют по
времени началу болезни и определяют симптоматику болезни. Важное звено
патогенеза — развитие иммуносупрессии, которая наряду с повреждением
эпителиального покрова способствует развитию бактериальных осложнений.
9. Клиническая картина
Инкубационный период при заражении корью продолжаетсяу взрослых одну или две недели. При типичном течении
заболевания можно выделить три последовательные стадии:
катаральную, стадию высыпания и реконвалесценции.
Катаральный период начинается с острых проявлений
болезни. Пациент жалуется на общее недомогание, боль в
голове, снижение аппетита, потерю сна. При тяжелом
течении заболевания температура тела повышается до 40
градусов Цельсия, больного мучает сухой кашель, насморк с
обильным слизистым или гнойным отделяемым, при
врачебном осмотре слышны хрипы в легких, отмечается
жесткое дыхание. К характерным симптомам кори у
взрослых можно отнести увеличение лимфатических
шейных узлов.
10.
Спустя 3–5 суток лихорадка становится менеевыраженной, а самочувствие пациента
улучшается. Однако через сутки интоксикация
вновь усиливается и температура тела больного
опять становится высокой. Во время повторного
ухудшения самочувствия на слизистой щек
появляются белые пятна с красноватой каймой.
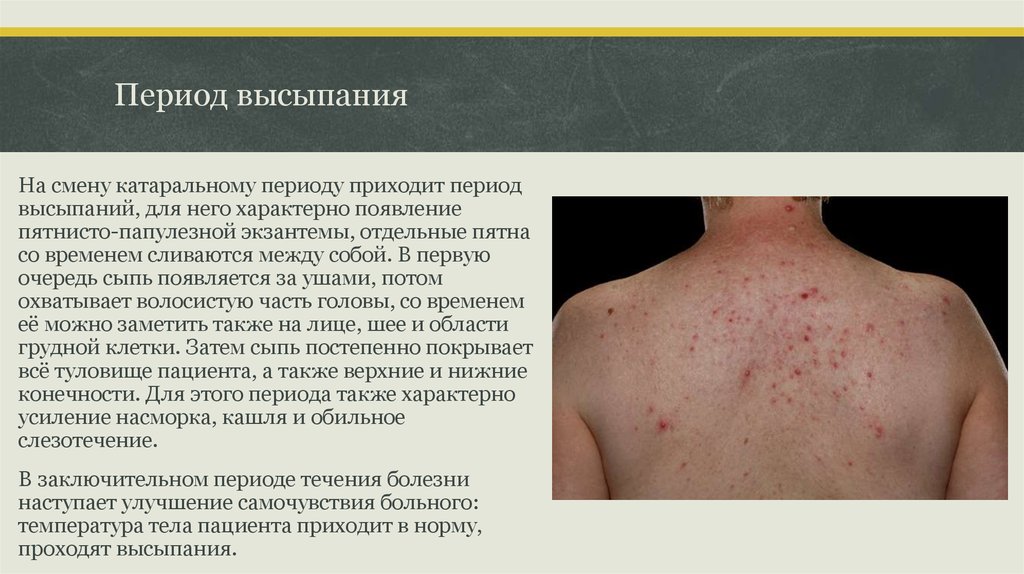
11. Период высыпания
На смену катаральному периоду приходит периодвысыпаний, для него характерно появление
пятнисто-папулезной экзантемы, отдельные пятна
со временем сливаются между собой. В первую
очередь сыпь появляется за ушами, потом
охватывает волосистую часть головы, со временем
её можно заметить также на лице, шее и области
грудной клетки. Затем сыпь постепенно покрывает
всё туловище пациента, а также верхние и нижние
конечности. Для этого периода также характерно
усиление насморка, кашля и обильное
слезотечение.
В заключительном периоде течения болезни
наступает улучшение самочувствия больного:
температура тела пациента приходит в норму,
проходят высыпания.
12.
Осложнения и последствияОсложнения кори делятся на первичные и вторичные.
Первичные осложнения, вызванные непосредственно вирусом кори: поражение
дыхательной системы – воспаление трахеи (трахеит), бронхов (бронхиты), легких
(пневмонии).
Вторичные осложнения, которые развиваются в результате присоединения
бактериальной инфекции и характеризуются поражением:
дыхательной системы;
глаз (вплоть до слепоты);
ушей (отиты);
нервной системы, что ведет к развитию параличей мышц, нарушению слуха и зрения.
13. Диагностика кори
Диагностика кори Диагноз устанавливают наосновании клинической картины.
Лабораторная диагностика включает:
выделение вируса из полученного от пациента
материала (мокрота, слизь), выявление
динамики нарастания специфических IgG, IgM
антител в парных сыворотках, изучение
параметров общего анализа крови, мочи.
Индивидуально, по медицинским показаниям,
проводятся дополнительные исследования,
направленные на диагностику осложнений
или коррекции терапии. По
эпидемиологическим показаниям этими же
методами обследуются контактные лица.
14. Лечение
Лечение кори у взрослых чаще всего направлено на облегчение симптомов заболевания. Припоявлении бактериальных осложнений могут назначаться антибиотики. Легкие формы
патологии не требуют госпитализации. Лечение в стационаре рекомендуется при тяжелом
течении болезни или по эпидемиологическим показаниям. В любом случае пациенту следует
соблюдать постельный режим во время проявления интоксикации.
Больному нет необходимости придерживаться какого-то определенного рациона, ему важно
только увеличить объем потребляемой жидкости.
Особого ухода во время кори требуют ротовая полость и глаза. Пациента следует оберегать от
яркого солнечного и искусственного света, так как во время болезни часто развивается
светобоязнь.
Также могут быть рекомендованы антигистаминные препараты, лекарственные средства
симптоматического действия, интерферон.Важно помнить о высоком риске развития у взрослых
осложнений, избежать которых поможет постоянное наблюдение у специалиста.
15. Особенности сестринского ухода
обеспечить доступ свежего воздуха;соблюдать масочный режим;
влажная уборка помещения ежедневно;
ухаживать за кожей и слизистыми:
регулярно проводить туалет кожных покровов;
глаза несколько раз в день промывать чаем или кипячённой водой. Можно
закапывать масляным раствором витамина А, или 0,25% раствором
левомицетина;
оберегать от сопутствующих инфекций, так как у больного развивается
иммунодефицитное состояние.
16. Профилактика кори
Специфическая профилактика проводится согласно национальномукалендарю профилактических прививок живой коревой вакциной с 1
года до - 1,5 лет. Ревакцинация - в 6 лет. Контактных,
невакцинированных и неболевших корью изолируют на 17 дней с
момента контакта или на 21 день, в случае, если им введен
иммуноглобулин, плазма или кровь.














 Медицина
Медицина








