Похожие презентации:
Современные диагностические возможности в работе кабинета контактной коррекции
1. Современные диагностические возможности в работе кабинета контактной коррекции зрения
Черных Евгения НиколаевнаСпециалист по профессиональной поддержке Bausch+Lomb/Valeant.
Врач-офтальмолог, к.м.н
2. Современное состояние ККЗ в РФ
Некоторые факты*Более 3 млн.человек пользуются контактными
линзами
Средний возраст начала использования КЛ 21,9 лет
В РФ около 3300 кабинетов/оптик, где проводится
подбор КЛ
Подбором КЛ занимаются около 6350 специалистов
70%
пациентов
подбирают
КЛ
в
специализированных салонах
* Cсылки: J&JVC Data on file 2014
3.
Основными целями диспансерногонаблюдения за лицами,
носящими контактные линзы, является профилактика осложнений
и создание оптимальных условий для успешного ношения линз.
Для достижения этих целей многие исследователи рекомендуют
более требовательно подходить
контактной коррекции зрения.
к отбору пациентов
для
Можно прогнозировать большую вероятность отказа от ношения
КЛ у пациентов с различными заболеваниями переднего отрезка
глаза (рецидивирующими блефаритами, конъюнктивитами), с
хроническими аллергическими состояниями. Рекомендовано с
настороженностью относиться к возрастным пациентам (особенно
женщинам
климактерического
возраста),
принимающим
медикаментозные препараты системно на протяжении длительного
времени.
С повышенным вниманием относиться к пациентам, работающим в
условиях запыления, сухой атмосферы, отравляющих паров, а
также к пациентам, не имеющим мотивации к применению средств
ККЗ.
4.
Беседа спациентом
Осмотр пациента с КЛ
Привычки:
Оценка зрения:
ношение КЛ вообще, использование очков
Визометрия, рефрактометрия
Переносимость КЛ:
качество зрения комфорт, время ношения
(фактическое и комфортное),
Осмотр глаза с КЛ на глазу:
Положение КЛ, общее состояние КЛ, общее
состояние переднего отрезка глаза, оценка
моргания
Уход за КЛ:
Очистка, хранение, регулярность замены
МФР и контейнера
Осмотр после снятия КЛ:
Детальный осмотр переднего отрезка
глаза, БМ с использованием красителей
Стиль и качество жизни:
Влияние ношения КЛ, ухода за КЛ на распорядок
дня,особые потребности в связи с
профессией/отдыхом
Общий осмотр глаза:
кератометрия, офтальмоскопия
Врачебные
рекомендации
Достижение
соглашения
Назначение даты
следующего осмотра
5.
Работа с пациентом: АНАМНЕЗ6. Клинические методы диагностики патологии переднего отрезка глаза
1. Целенаправленный сбор анамнестическихданных , касающихся общего статуса,
перенесенных заболеваний и травм органа
зрения.
2.
Первичный офтальмологический осмотр
пациентов должен быть ориентирован на поиск
(или исключение) специфических и косвенных
микропризнаков патологии переднего отрезка
глаза.
7. Анамнез …
Ношение КЛ в прошломРанее проводилось лечение ССГ
Частота и тяжесть симптомов
Опросники позволяют экономить
время,
оценить
тяжесть
и
эффективность лечения (Индекс
поражения
поверхности глаза
(опросник OSDI), Allergan Inc)
OSDI
–
надежный
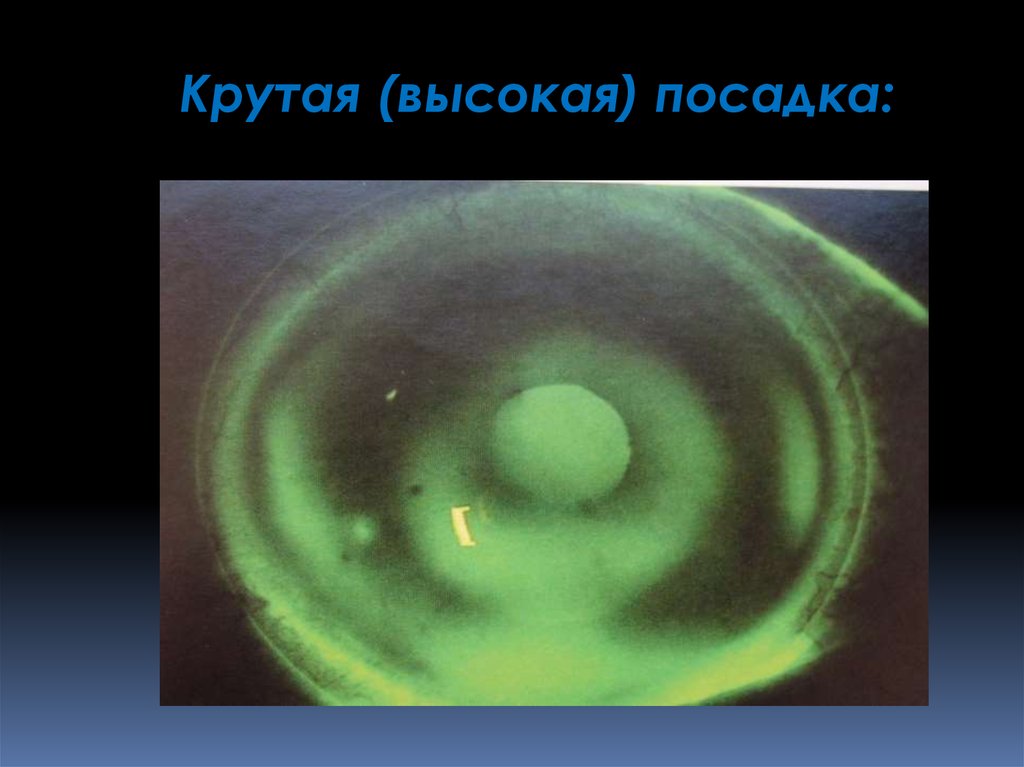
прогностический признак
Местные и системные ЛС
Сопутствующие заболевания
8. Пример опросника
Скрининг опросник для пациентов, пользующихся КЛ(использование опросников является неотъемлемой частью работы по
выявлению ССГ. Обычно опросники распечатывают и оставляют перед
кабинетом врача или делают доп.листом в амб.карту)
Примеры вопросов:
Время комфортного ношения менее 10ч\день
Дискомфорт к концу дня, ощущение сухости
Гало
Флюктуации остроты зрения в течение дня
Использование препаратов искусственной слезы более 2-х раз/день
Трудности при снятии линзы
При наличии 2-х и более положительных ответов у пациента –
с высокой вероятностью можно предполагать наличие проявлений ССГ
9. Визометрия (определение максимально корригируемой остроты зрения)
10. Диагностика патологии переднего отрезка глаза
11.
Влечебной работе врача-офтальмолога широко
используется метод биомикроскопии (БМ), который
позволяет под большим увеличением изучать структуру
органа зрения в условиях очень яркого, контрастного и
переменного освещения.
В
основе
диагностического
принципа
лежит
искусственное создание контраста
освещенных
участков глаза, подвергаемых
осмотру,
и
слабоосвещенных окружающих тканей. Этого эффекта
получается достигнуть с применением специального
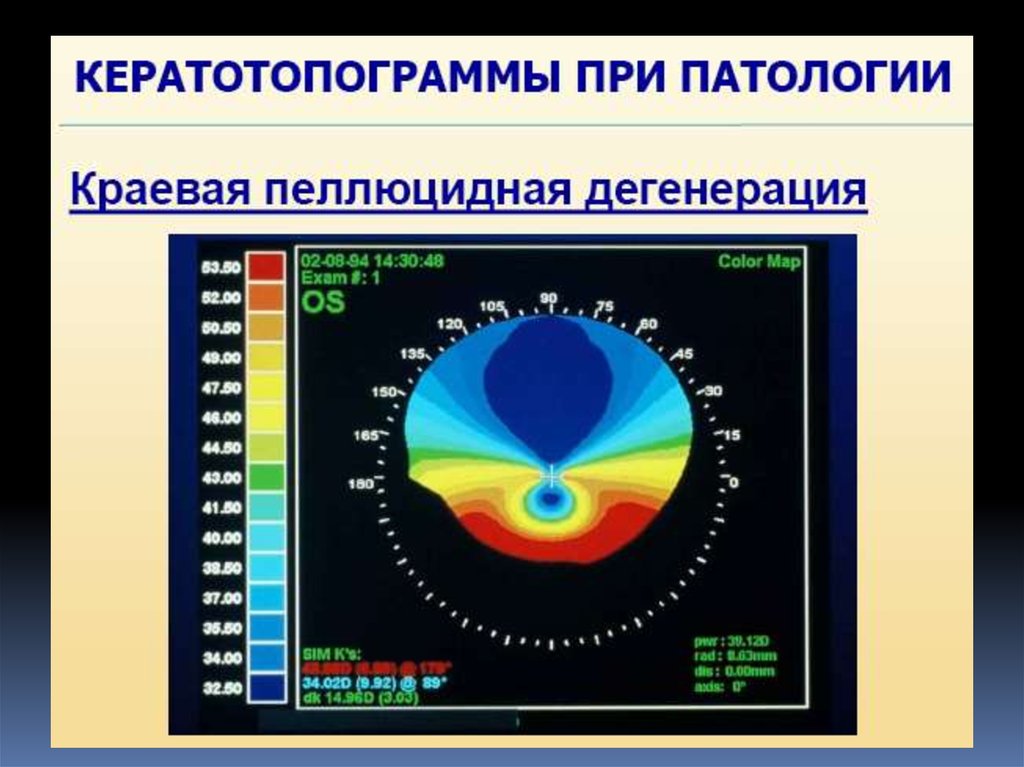
оборудования – щелевой лампы.
С помощью щелевой лампы
обеспечивается
качественная визуализация глазной
структуры,
детализация осуществляется посредством увеличения.
12. Биомикроскопия:
Главнымсодержанием БМ является оценка степени
оптической неоднородности тканей глаза.
Это становится возможным прежде всего при ограничении
площади засвета глазного яблока и резком увеличении
яркости источника света. Освещенный таким очерченным,
ярким световым пучком объект исследования виден в
основном вследствие рассеивания лучей в его толще.
В щелевой лампе сила света
вполне достаточна для того,
чтобы даже в таких тканях
глаза, как роговица или
хрусталик, которые обычно
считаются прозрачными, стало
заметным рассеивание света (феномен Тиндаля).
13.
Физические основы биомикроскопии:В толще не вполне
прозрачных объектов свет
рассеивается
в
самых
различных направлениях.
Глаз
наблюдателя,
расположенный сбоку от
освещенного
объекта,
улавливает лишь ту часть
рассеянного и отраженного
света, которая попадает в его
зрачок, но этого достаточно,
чтобы увидеть глубинную
структуру объекта (рис. 1).
14.
История метода:ввёл в глазную
практику бинокулярный микроскоп,
благодаря
чему
появилась
возможность исследовать передний
отрезок глаза под увеличением (однако
не было достаточной яркости и
контрастности)
1899
год:
Czapski
1911 год: создание шведским физиком
Gullstrand прибора, предназначенного
для освещения глазного яблока.
Основная часть прибора – диафрагма
в виде узкой щели, вследствие чего он
получил название щелевой лампы.
15.
История метода:Для
освещения глаза Gullstrand использовал не
сам источник света, а его действительное обратное
изображение, проецировавшееся в области
щелевидной диафрагмы. Таким путём был получен
узкий, резко отграниченный и гомогенный пучок
света, что позволило создать выраженную
контрастность
между
освещёнными
(исследуемыми) и неосвещёнными (соседними)
участками глаза.
Был получен феномен световой контрастности
(феномен Тиндаля), послуживший
основой
дальнейшего развития метода биомикроскопии
(БМ).
16.
История метода:Наиболее удачный вариант ЩЛ – система Komberg
(1935). Осветитель расположен не в горизонтальной,
а в вертикальной плоскости, на одной оси с
микроскопом (вертикальный тип)
ЩЛ Советского производства (ЩЛ 56), ЩЛ -2Б
Современные щелевые лампы:
Shinn-Nippon (Япония)
Nidek (Япония), Reichert (Германия)
Topcon (Япония): SL 115, XCEL 255
Серия SL (с видеоприставкой, позволяющей применить мини видеокамеру для лазерной хирургии)
17.
Основные блоки щелевой лампы:Система
наблюдения
(микроскоп)
Система
освещения
(щелевая лампа)
Вспомогательные
устройства
18.
Составные части щелевой лампы:Осветитель (собственно ЩЛ). Основная часть вертикальный полый цилиндр с рядом отверстий.
В нём находятся: электрическая лампа, конденсор,
система диафрагм и светофильтры.
Бинокулярный микроскоп (устроен по типу
обычного
микроскопа,
но
расположен
горизонтально). Состоит из 2 пар объективов,
окуляров и блока призм.
Головной упор (для фиксации головы пациента.
Состоит из подбородника и рамки с лобными
валиками)
штатив
19.
Методика обследования:Микроскопия живого глаза является дополнением
к другим общеизвестным методам исследования
глаза. Поэтому БМ, как правило, должен
предшествовать обычный офтальмологический
осмотр больного.
Метод
бокового
фокального
освещения,
исследования в проходящем свете, визометрия и
периметрия должны проводиться до выполнения
БМ.
Исследование внутриглазного давления должно,
как правило, производиться после БМ; в
противном случае следы краски, оставшейся на
роговице после тонометрии, будут мешать
детальному осмотру глаза со щелевой лампой.
20.
Методика обследования:Микроскопия живого глаза должна быть в известной
мере прицельной, т. е. исследователь должен
ставить перед собой определенные вопросы и
разрешать их при исследовании со ЩЛ. Такой подход
в значительной степени укорачивает время
исследования. Последнее особенно важно в тех
случаях, когда пациент страдает от боли,
светобоязни и слезотечения.
Должна производиться обязательно в затемнённом
помещении, но не в полной темноте. Однако, при БМ
очень тонких, мало отражающих свет структур
(стекловидное тело) необходима полная темнота.
На начальных этапах работы с ЩЛ рекомендовано
использование малого увеличения.
21.
Биомикроскопия глазаПОДГОТОВКА К ОБСЛЕДОВАНИЮ
22.
Подготовка к обследованию:1. отъюстировать окуляры
2. установить необходимое
положение фиксаторов
головы и подбородка
3. создать условия
пониженной освещённости
4. начинать с диффузного
освещения и небольшого
увеличения микроскопа
23.
Методика биомикроскопии:Биомикроскопия при помощи ЩЛ производится
под различными углами, но чаще под углом 30-45º.
Глубже расположенные отделы осматривают под
меньшим
углом
биомикроскопии.
Чем глубже в глаз, тем меньше (уже) угол
биомикроскопии (при осмотре стекловидного тела,
осветитель и микроскоп могут быть сдвинуты
вплотную).
При удалении инородных тел из конъюнктивы и
роговицы может быть использован один осветитель.
24. Клинические методы диагностики патологии переднего отрезка глаза
Желательно начинать с диффузного освещения и небольшого увеличениямикроскопа и обследовать:
Осмотр:
- оценка состояния век, определение степени достаточности их
смыкания
-биомикроскопия краёв век, слёзных менисков, прероговичной слёзной
плёнки, роговицы и конъюнктивы
-оценка характера отделяемого из конъюнктивальной полости (вид
«слизистых нитей»)
- исследование быстроты раскрытия нижнего свода конъюнктивы
-БМ лимба (шероховатые участки в меридиане 3 и 9 ч)
-БМ роговицы (снижение зеркальности, вплоть до «тусклости»,
обнаружение на её поверхности эпителиальных «нитей»)
- оценка глубины и равномерности передней камеры (ПК), исследование
влаги ПК
25. Основные свойства роговицы:
ПрозрачностьГладкость
Блеск
Зеркальность
Отсутствие сосудов
Сферичность
Влажность
Высокая тактильная (болевая) чувствительность
Нарушение
любого
из
свойств
может
свидетельствовать о патологии роговицы той или
иной природы.
26. Нормальная роговица
27. Обследование пациента методом биомикроскопии:
Использование ЩЛ вконтактной коррекции позволяет:
-
Определить состояние слёзной плёнки
-
Оценить посадку КЛ
-
Выявить осложнения, связанные с
ношением КЛ
-
Следить в динамике за состоянием
роговицы
-
Определить качество контактной
линзы
28.
ВИДЫ БИОМИКРОСКОПИИ29.
Виды освещения:Диффузное освещение
Прямое освещение
Непрямое освещение (исследование в тёмном поле)
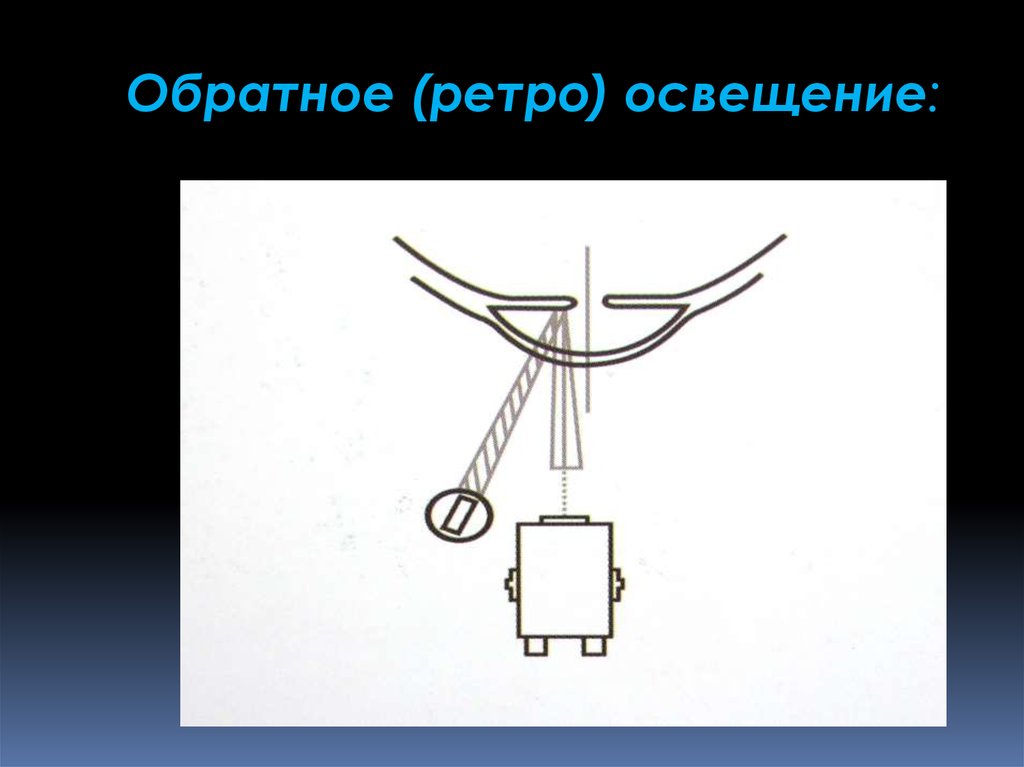
Обратное (ретро) освещение
Метод зеркального поля (отражённое освещение
поверхностей)
Переменное освещение (осцилляторное)
Исследование в проходящем свете
Метод исследования скользящим лучом
Освещение с применением фильтров
30.
ВИДЫБИОМИКРОСКОПИИ:
Диффузное освещение
31.
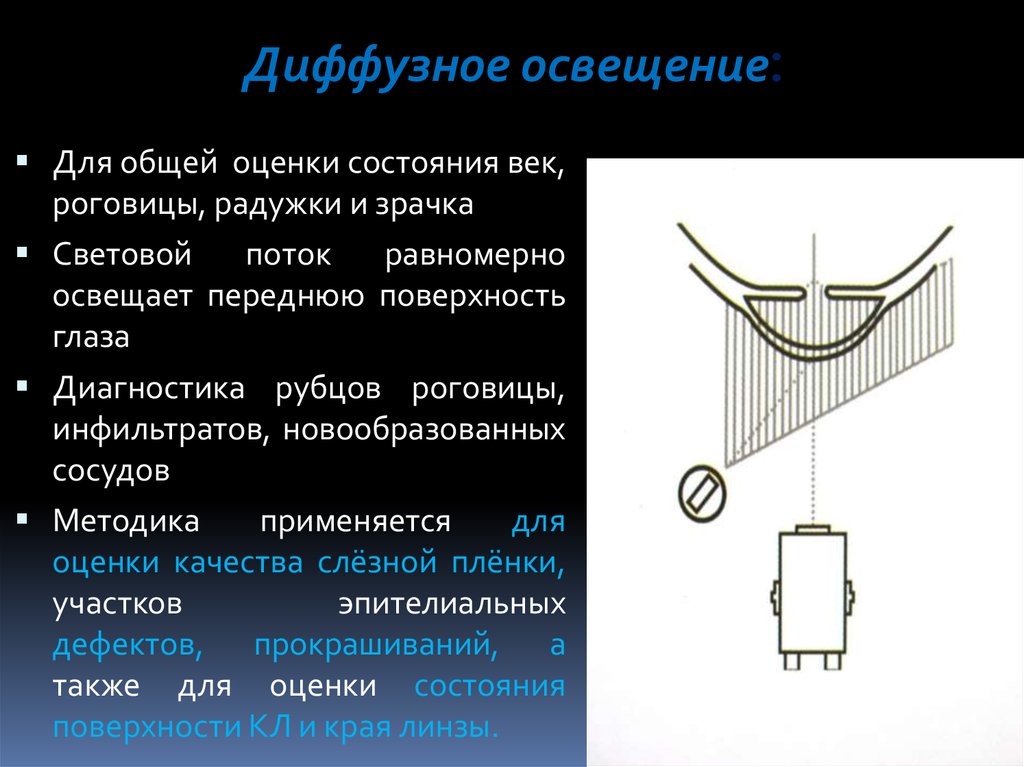
Диффузное освещение:Для общей оценки состояния век,
роговицы, радужки и зрачка
Световой
поток
равномерно
освещает переднюю поверхность
глаза
Диагностика рубцов роговицы,
инфильтратов, новообразованных
сосудов
Методика
применяется
для
оценки качества слёзной плёнки,
участков
эпителиальных
дефектов, прокрашиваний, а
также для оценки состояния
поверхности КЛ и края линзы.
32.
Диффузное освещение:Это тот же боковой фокальный свет, который используется
при обычном исследовании, но более интенсивный и
гомогенный, лишённый сферических и хроматических
аберраций
Порядок действий:
Максимальное раскрытие диафрагмы щели (щель
достаточно широкая)
Угол биомикроскопии может быть любым
Данное освещение, особенно при использовании небольших
степеней увеличения, позволяет осмотреть одновременно
почти всю поверхность роговицы, радужки, хрусталика
(определение протяжённости складок десцеметовой
оболочки или рубца роговицы, состояние капсулы
хрусталика, поверхности старческого ядра. Применяется для
определения качества подбора КЛ (её центрация,
подвижность) и оценки загрязнённости поверхности КЛ
33.
Диффузное освещение:Порядок действий:
- Угол между ЩЛ и
микроскопом может быть
любой
- Использовать широкую щель
лампы
- Установить диффузный
фильтр
- Увеличение «малое-среднее»
34.
ВИДЫ БИОМИКРОСКОПИИ:Прямое (фокальное)
освещение
35.
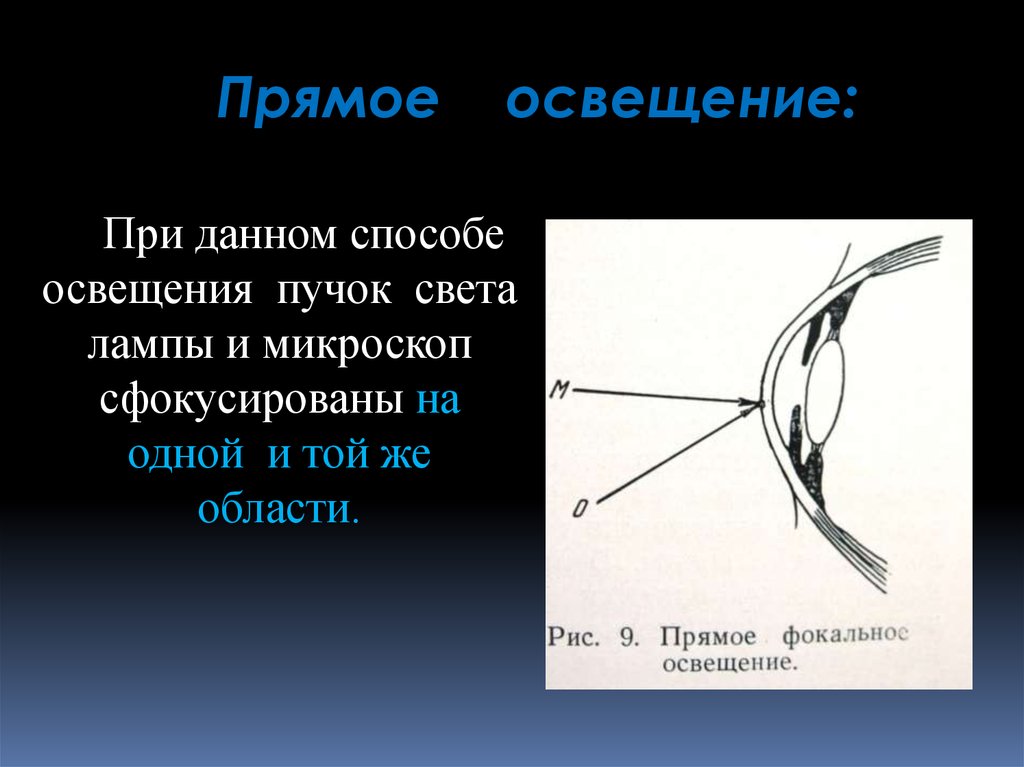
Прямоеосвещение:
При данном способе
освещения пучок света
лампы и микроскоп
сфокусированы на
одной и той же
области.
36.
Порядок действий:(рекомендации)
- установить угол 20-60º между ЩЛ и микроскопом
- использовать «среднее-большое» увеличение
- пучок света сфокусировать на роговице, можно
использовать как узкую, так и широкую щель:
а) узкая сформированная щель 1-2 мм (оптический срез
роговицы):
наблюдение
вариаций
кривизны
роговицы, толщины роговицы и локализации
патологического очага или инородного тела
б)
параллелепид
шириной
3
мм,
широкая
сфокусированная щель: исследование стромы
роговицы, эпителия (дефекты), оценка посадки линзы
и её поверхности, а также эндотелия
37.
«Оптический срез»Элементы оптического среза более просты, чем у «призмы». При прочих
равных условиях оптический срез тем протяженнее, чем толще изучаемый
объект и чем более косо падает на его поверхность световой поток.
Что же касается положения глаза наблюдателя (микроскопа), то от
него зависит лишь кажущийся поперечник среза: чем больше угол между
микроскопом и осветителем, тем более «широким» представляется
оптический срез. Если этот угол равен нулю, срез, по существу, вообще
исчезает; если угол приближается к 90°, видимый поперечник среза
предстанет перед нами в натуральную величину, т. е. достигнет
максимума.
Нетрудно заметить, что косо ориентированный оптический срез
является надежным средством для определения относительной глубины
элементов структуры объекта, различающихся между собой по
прозрачности или по преломляющей способности.
38.
Оптический срез роговицы:39.
Глубинная локализация патологическогоочага в роговице:
40.
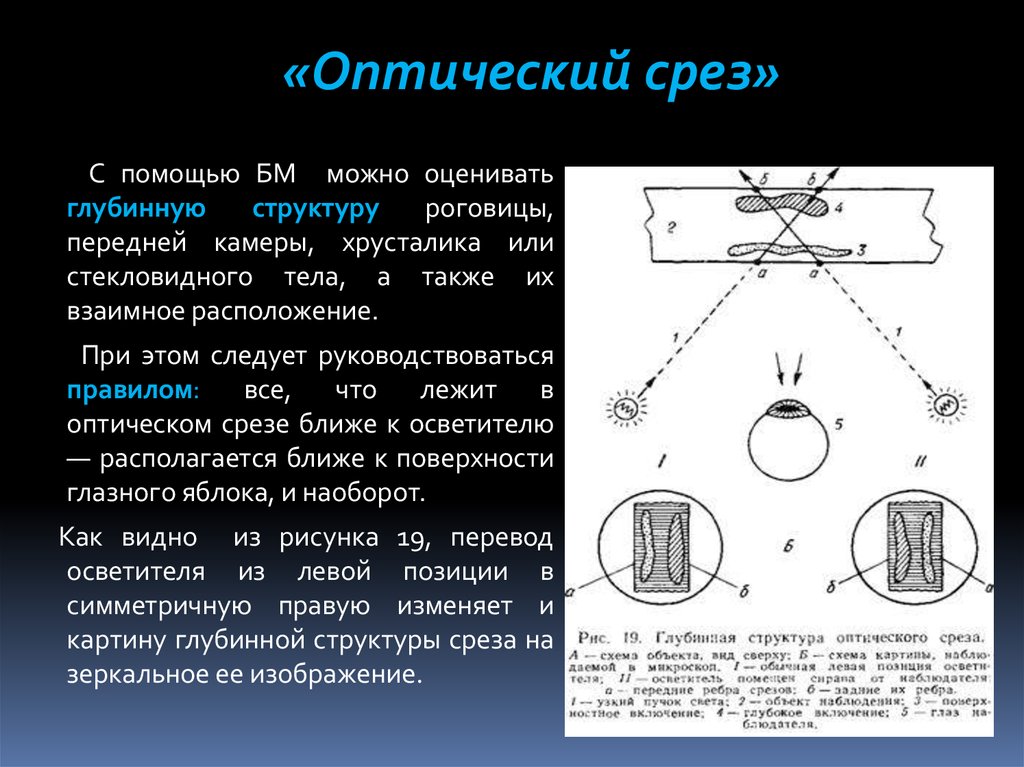
«Оптический срез»С помощью БМ можно оценивать
глубинную
структуру
роговицы,
передней камеры, хрусталика или
стекловидного тела, а также их
взаимное расположение.
При этом следует руководствоваться
правилом:
все,
что
лежит
в
оптическом срезе ближе к осветителю
— располагается ближе к поверхности
глазного яблока, и наоборот.
Как видно из рисунка 19, перевод
осветителя из левой позиции в
симметричную правую изменяет и
картину глубинной структуры среза на
зеркальное ее изображение.
41.
Сосуды конъюнктивы глазного яблока(оптический срез)
42.
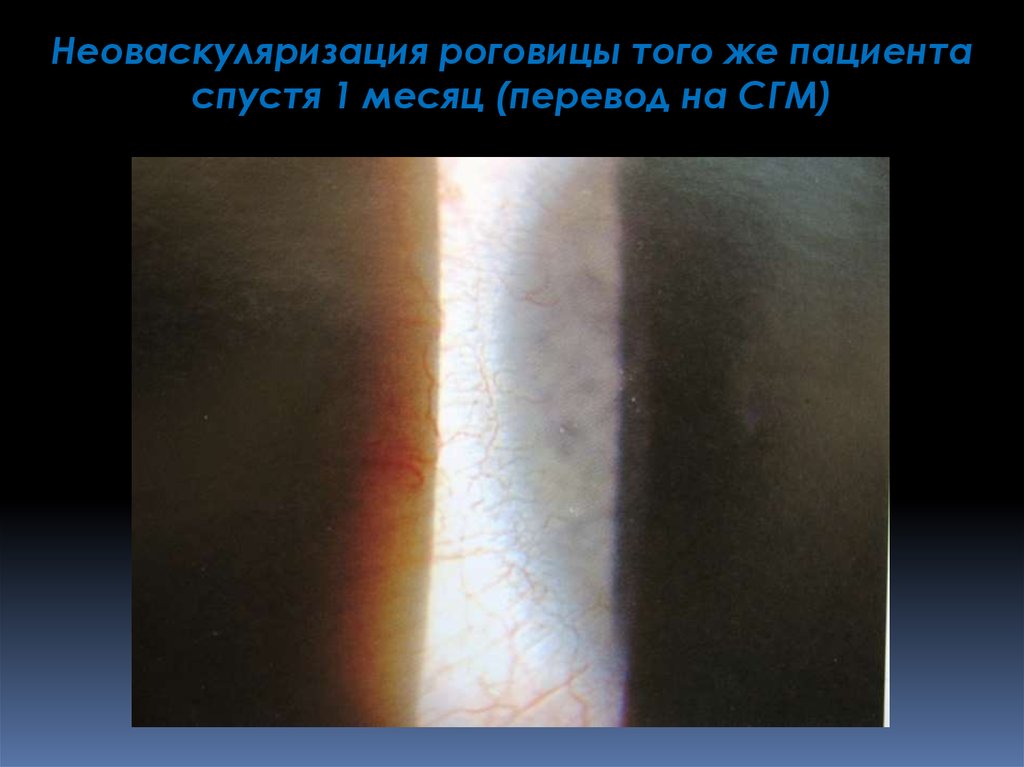
Неоваскуляризация роговицы пользователяКЛ из гидрогелевого материала
43.
Неоваскуляризация роговицы того же пациентаспустя 1 месяц (перевод на СГМ)
44.
ВИДЫ БИОМИКРОСКОПИИ:Непрямое освещение
(исследование в отражённом
свете или исследование в тёмном поле)
45.
Исследование в отражённом свете:- Этот способ освещения основан
на отражении света от структур,
находящихся позади той, которая
подлежит
обследованию
(свет
диффузно отражается в сторону
оптической системы
и освещает
оптические
среды,
находящиеся
впереди)
- Одной из таких структур является
радужка.
- При этом фокусы осветителя и
микроскопа не совпадают: фокус
осветителя направлен
в зону
фокального освещения, а
фокус
микроскопа – в зону затемнённого
поля.
46.
Обратное (ретро) освещение:47.
Исследование в отражённом свете:Объект может рассматриваться и
вне зоны прямого освещения, на
фоне
света,
рассеиваемого
(отражаемого) от более глубоко
расположенных
элементов
(«исследование
в
отраженном
свете»).
Более правильное название
такого
освещения
«диафаноскопическое»,
ибо
структура объектов изучается так
же, как и при любой диафаноскопии,— на просвет (рис. 4) .
48.
Исследование в отражённом свете:Порядок действий:
- изменяйте угол между ЩЛ и микроскопом, пока
не совместите сфокусированный объект с
отражённым световым лучом
- пучок света имеет форму параллелепипеда
- можно использовать прямое или непрямое
освещение
49.
Исследование в отражённом свете: обследованиелимбальных сосудов
Установки:
- Вертикальная щель –параллелепипед
(может меняться) обычно шириной 3-4 мм
- Средневысокая интенсивность освещения
- Угол осветителя 20-60º
- Различное увеличение
- Зафиксированная оптическая система
50.
Исследование в отражённом свете: обследованиелимбальных сосудов
- Васкуляризацию лимба трудно оценивать, используя прямое
освещение.
- Сосуды лимба сложнее дифференцируются относительно
более контрастной роговицы и белой склеры из-за ярких
рефлексов и бликов окружающих тканей. С этой целью
применяется метод непрямого освещения.
- Визуализацию, контрастность и детализацию изображения
можно улучшить с помощью сине-зелёного (бескрасного
фильтра) и большей степени увеличения.
- Лимбальные сосуды следует обследовать по всей окружности
роговицы, т.к. в отдельных меридианах проявления могут
быть более выраженными.
51.
ВИДЫБИОМИКРОСКОПИИ:
Отражённое освещение
поверхностей
(метод зеркального поля)
52.
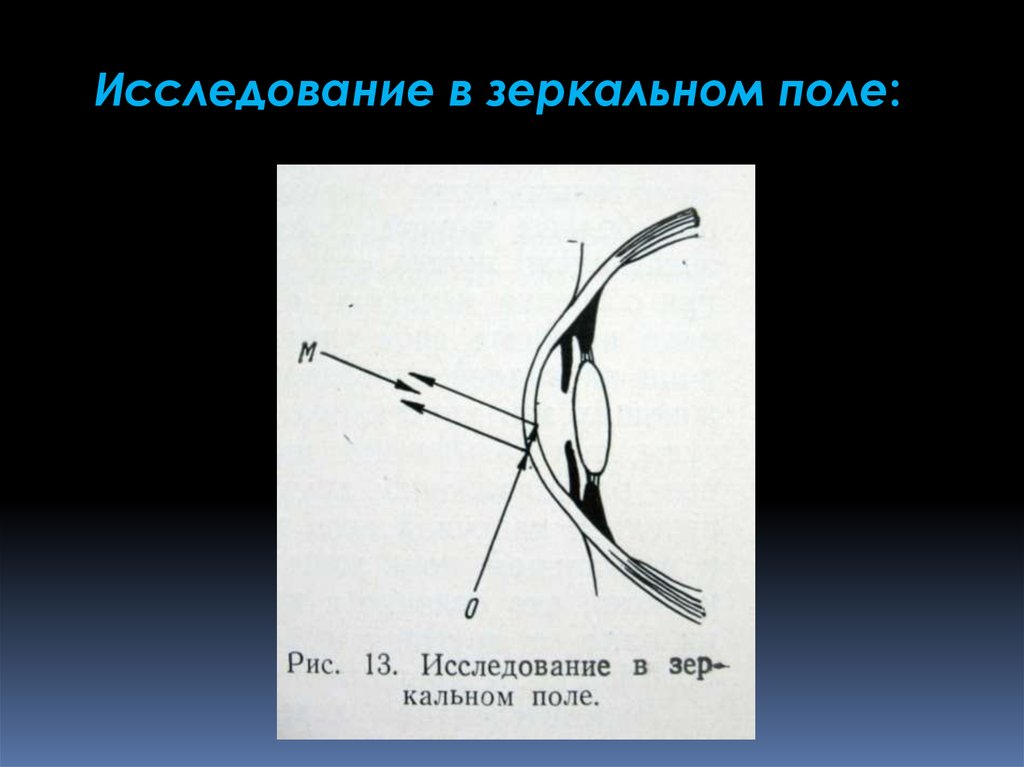
Исследование «в отражённой зоне» — основан наиспользовании зеркального отражения от поверхности
объектов (как непрозрачных, так и прозрачных).
Если изучаемая поверхность гладкая, но имеет
отдельные неровности или шероховатости, то
зеркальный отблеск от источника света деформируется
или даже исчезает. Это помогает судить о рельефе
поверхности.
Следует помнить, что зеркальные отражения от
поверхностей становятся заметными лишь тогда, когда
глаз наблюдателя располагается в определенном
пункте пространства — на пути правильно
отраженного светового пучка.
53.
Исследование в зеркальном поле:54. Отражённое освещение поверхностей (метод зеркального поля)
Методприменяется для
осмотра и
изучения зон
раздела оптических сред
глаза.
В
контактной коррекции
данная методика освещения
применима для осмотра
поверхностей роговицы, в
частности
эпителия
и
эндотелия.
55.
Поверхности роговицы(исследование в отсвечивающей зоне)
56.
Отражённое освещение поверхностей(метод зеркального поля)
Наблюдение:
Порядок действий:
- При большом увеличении
отдельные
- Установить угол 60º между можно увидеть
клетки
эндотелия
ЩЛ и микроскопом
(полимегатизм) и их отёк,
- световой луч имеет форму
преципитаты
параллелепипеда (ширина 3- можно оценить качество
4 мм)
поверхности
эндотелия
- перемещать ручку осветителя
(гладкость)
до тех пор, пока не появится
рефлекс на исследуемой - оценить стабильность слёзной
плёнки, качество липидного
поверхности
слоя
- помнить,что угол отражения
выявить
мельчайшие
равен углу падения
неровности эпителия, отёк
57.
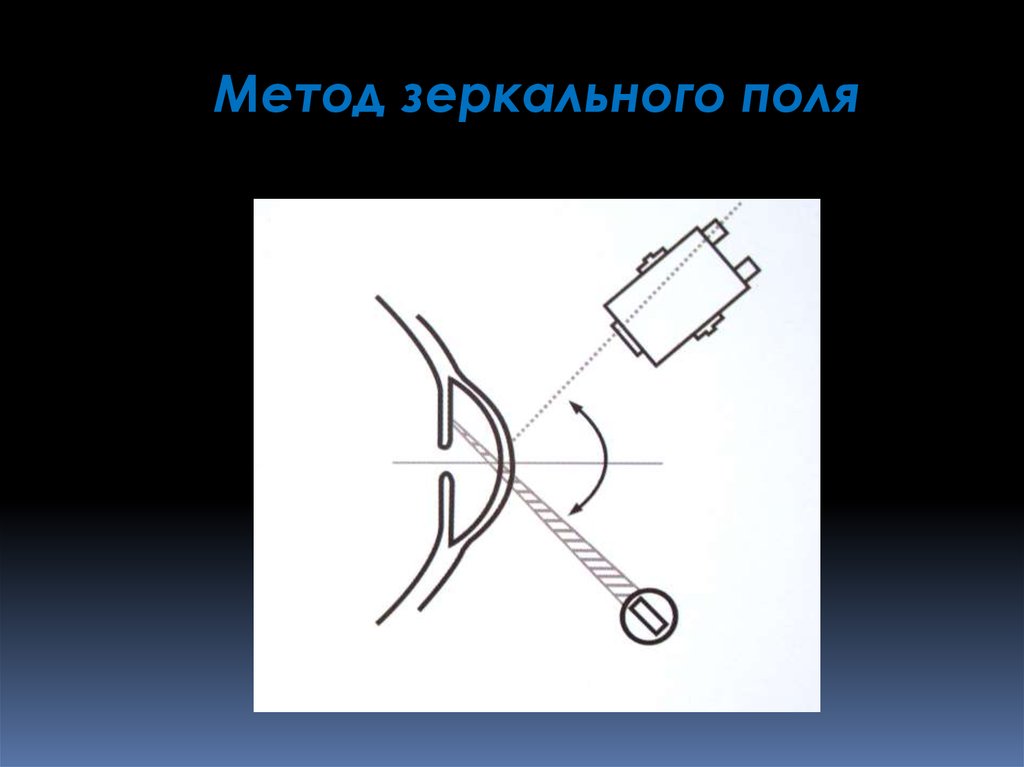
Метод зеркального поля58.
Метод зеркального поля:Метод зеркального поля позволяет выявить на задней
поверхности роговицы мозаичную структуру пласта
эндотелиальных клеток.
При патологических состояниях в зоне рефлекса можно
видеть складки десцеметовой оболочки, её бородавчатые
утолщения, отёк эндотелиальных клеток, разного рода
отложения на эндотелии.
При осмотре отражающих зон хрусталика хорошо видны
неровности его капсулы, так называемая шагрень,
обусловленная своеобразным расположением хрусталиковых
волокон и наличием под
передней капсулой слоя
эпителиальных клеток.
59.
Большое увеличение(включения в составе слёзной плёнки)
60.
ВИДЫ БИОМИКРОСКОПИИ:Переменное освещение
61.
Переменное освещение(колеблющееся, осцилляторное):
Представляет собой комбинацию прямого
фокального освещения с непрямым. Исследуемую
ткань при этом то ярко освещают, то затемняют.
- Переменное освещение можно получить путём
смещения осветителя или головного упора, а также
изменяя степень раскрытия диафрагмы щели.
- При этом: исследуемый участок последовательно
перемещается из фокально освещённой зоны в тёмное
поле.
62.
Переменное освещение(колеблющееся, осцилляторное):
- В процессе исследования микроскоп должен
неизменно находиться на нулевом делении шкалы.
- Переменное освещение
при биомикроскопии
применяют для определения реакции зрачка на
свет
- Для получения более точных данных необходимо
использовать очень узкую щель, иногда превращая
её в точечное отверстие (исследование больных с
гемианопсией, наблюдение за реакцией зрачка на
свет).
63.
Переменное освещение(колеблющееся, осцилляторное):
-
Переменное освещение применяют также с целью
обнаружения мелких инородных тел в тканях глаза, не
диагностируемых
методом
рентгенографии.
Металлические инородные тела при быстрой смене
освещения проявляются своеобразным блеском. Ещё
более выражен блеск осколков стекла, находящихся в
жидких средах, хрусталике и оболочках глаза.
- Переменное освещение может быть применено для
выявления отслойки или разрыва десцеметовой
оболочки, что наблюдается
после операции
циклодиализа, прободной травмы (выглядит в виде
«завитков», меняющих блеск).
64.
ВИДЫ БИОМИКРОСКОПИИ:Исследование
в проходящем свете
65.
Проходящий свет:- Применяется в основном для осмотра прозрачных
сред глаза, хорошо пропускающих лучи света, чаще
всего при исследовании роговицы и хрусталика.
- Чтобы провести исследование в проходящем свете,
необходимо получить позади исследуемой ткани по
возможности яркое освещение, которое должно быть
создано
на каком-нибудь экране, способном
отразить как можно больше падающих на него лучей
света.
66.
Проходящий свет:Отражённые лучи освещают исследуемую ткань сзади.
Т.е. исследование
в проходящем свете — это
исследование на просвечивание, прозрачность. При
наличии в ткани очень нежных помутнений последние
задерживают падающий сзади свет, меняют его
направление и вследствие этого становятся видимыми.
При исследовании в проходящем свете фокусы
осветителя и микроскопа не совпадают.
При наличии достаточно широкой щели фокус
осветителя устанавливают на непрозрачный экран, а
фокус
микроскопа
—
на
прозрачную
ткань,
расположенную перед освещённым экраном.
67.
Исследование в проходящем свете:68.
Исследование в проходящем свете:• При исследовании роговицы экраном является радужная
оболочка, для атрофичных участков радужки — хрусталик; для
передних отделов хрусталика — его задняя поверхность, для
задних отделов стекловидного тела - глазное дно.
• Нормальная роговая оболочка при БМ в проходящем свете
имеет вид еле заметной, совершенно прозрачной,
стекловидной , бесструктурной оболочки.
• Необходимо помнить, что в проходящем свете цвет
осматриваемых тканей представляется темнее, чем при
фокальном освещении.
• Поэтому при обнаружении
тех или иных изменений
целесообразно проводить осмотр различными способами.
69.
ВИДЫ БИОМИКРОСКОПИИ:Метод исследования скользящим
лучом
70.
Скользящий луч:Скользящий луч — метод освещения, введённый в
офтальмологию З.А.Каминской-Павловой в 1939 году.
Метод заключается в том, что свет от ЩЛ направляют
на исследуемый глаз перпендикулярно его зрительной
линии. Для этого осветитель необходимо отвести
максимально в сторону, к виску исследуемого.
Диафрагма осветительной щели должна быть
широкая. Пациент смотрит прямо вперёд.
При соблюдении перечисленных рекомендаций:
создаётся
возможность
почти
параллельного
скольжения лучей света по поверхности глаза.
71.
Скользящий луч:72.
Скользящий луч:Освещение скользящим лучом применяют для осмотра
рельефа оболочек глаза.
Давая различное направление лучу, можно заставить его
скользить по поверхности роговой, радужной оболочки и той
части хрусталика, которая расположена в просвете зрачка.
Чаще всего данным методом осматривается радужка (хорошо
выявляются мельчайшие изменения рельефа, например
сглаживание его при атрофии ткани радужки).
Исследование целесообразно применять в трудных случаях
диагностики новообразований радужной оболочки , особенно
при
дифференциальной
диагностике
между
новообразованием и пигментным пятном.
73.
Скользящий луч:Метод скользящего луча позволяет выявить
мелкие неровности
на поверхности передней
камеры хрусталика. Это имеет значение при
диагностике отщепления зонулярной пластинки.
Скользящий луч может быть применён и для
осмотра рельефа поверхности старческого ядра
хрусталика, на котором с возрастом формируются
выступающие бородавчатые уплотнения, дрожание
радужки и хрусталика.
При скольжении пучка света по поверхности ядра
эти изменения обычно легко обнаруживаются.
74. Эпителиопатия «отпечатков пальцев» Чвстый вид дистрофии при котором часты рецидивирующие эрозии. Отпечатки, напоминающие
географическую карту, вследствие образования дубликатур базальноймембраны. Обычно двусторонне заболевание с аутосомно-доминантным типом
наследования
75. Дистрофия базальной мембраны эпителия (нежные образования в виде мелких пузырьков отчётливо видно в проходящем свете. Эти
пузырьки могут сливаться в линии (вставка)76. Дистрофия Мессмана (это вид дистрофии по аутосомно-доминантному типу. Характеризуется образованием пузырьков в пределах
роговичного эпителия. Особенномногочисленны в интрапальпебральной области. Могут лопаться и
вызывать болезненные ощущения.Заболевание связано с мутацией генов
кератина.
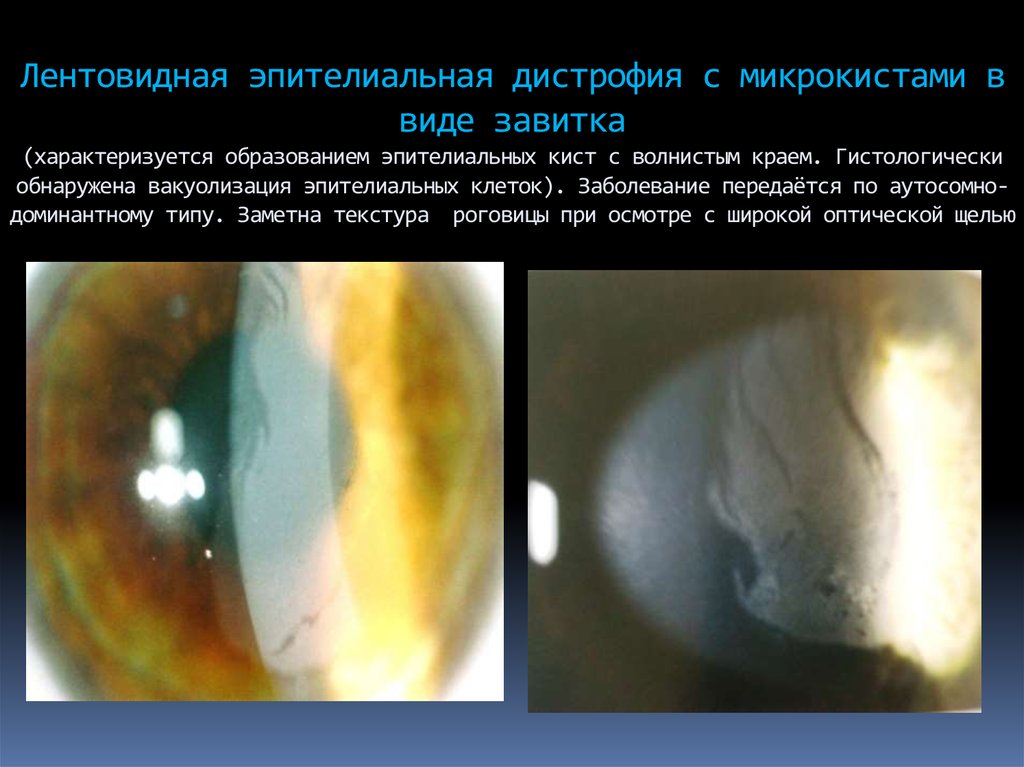
77. Лентовидная эпителиальная дистрофия с микрокистами в виде завитка (характеризуется образованием эпителиальных кист с волнистым
краем. Гистологическиобнаружена вакуолизация эпителиальных клеток). Заболевание передаётся по аутосомнодоминантному типу. Заметна текстура роговицы при осмотре с широкой оптической щелью
78. Желатинозная каплевидная дистрофия (субэпителиальные желатиновые депозиты из амилоида. Поверхность роговицы приобретает вид
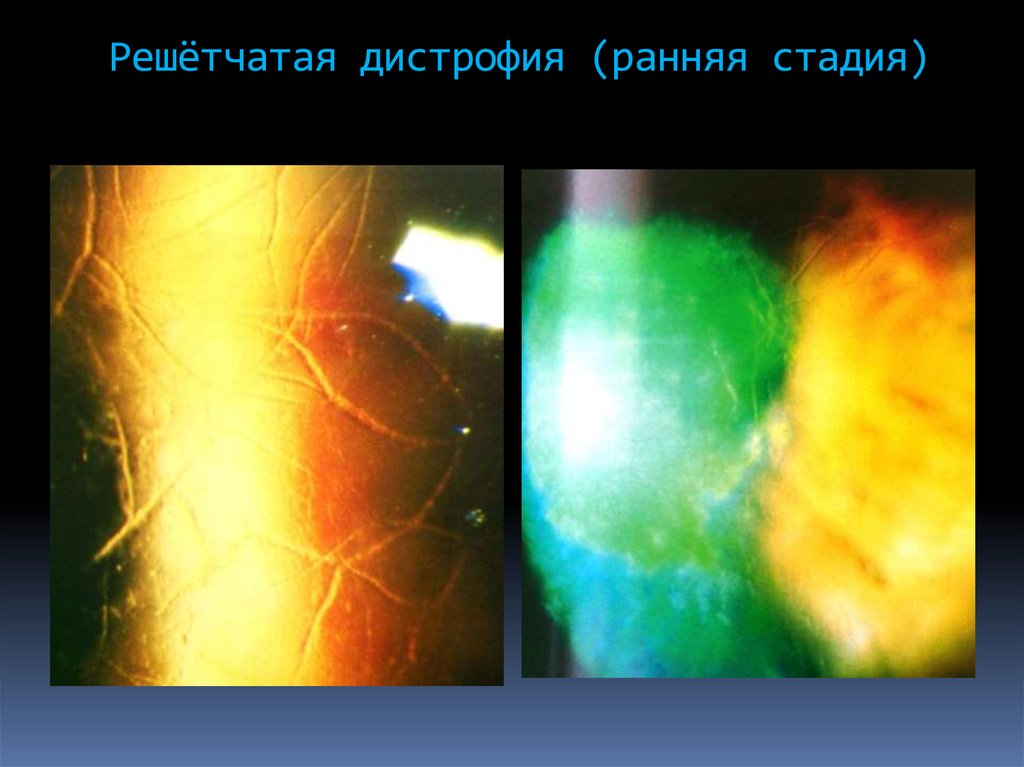
тутовой ягоды)79. Решётчатая дистрофия (ранняя стадия)
80. Решётчатая дистрофия II типа (синдром Маритоха)
Депозиты имеют грубый шероховатыйвид, плотную структуру и расположены на
средней периферии роговицы, доходя до
лимба
Линии решётки имеют грубый вид и
грушеобразные расширения в терминальной
зоне
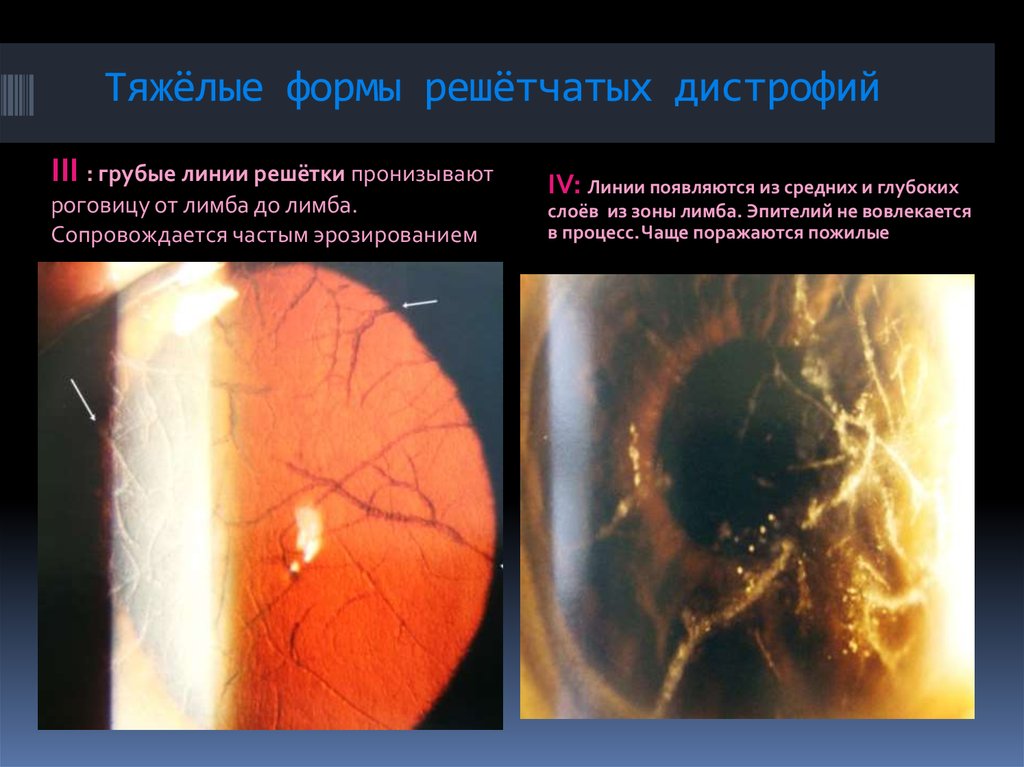
81. Тяжёлые формы решётчатых дистрофий
III : грубые линии решётки пронизываютроговицу от лимба до лимба.
Сопровождается частым эрозированием
IV: Линии появляются из средних и глубоких
слоёв из зоны лимба. Эпителий не вовлекается
в процесс. Чаще поражаются пожилые
82.
Особенности работы со щелевой лампой:83.
Особенности работы со щелевой лампой:При БМ глаза иногда может наблюдаться двоение
изображения. Если оно имеет горизонтальный характер, то
обычно исчезает при правильном сведении или разведении
окуляров по межзрачковому расстоянию глаз исследующего
(т. е. это обычно бывает из-за неправильно установленного
межцентрового расстояния наблюдателя).
Но может наблюдаться и вертикальная диплопия, что
наиболее заметно при быстром поочередном закрытии то
правого, то левого глаза. Бинокулярное зрение возможно не
при всех углах разворота осветителя относительно
микроскопа. Если этот угол имеет значение 3—4° в обе
стороны от нулевой точки, головная призма перекрывает
зрительную ось одного из глаз исследующего. Поэтому такие
углы между осветителем и микроскопом устанавливать не
следует.
84.
Чтобы фокальной зоной (срезом) охватитьвсе доступные осмотру части глаза, нужно не
только приближать прибор к глазу, но и
перемещать щелевую лампу в стороны —
боковыми наклонами рукоятки.
Рекомендуемое
последовательное
перемещение среза поперек объекта и в
глубину позволяет получить как бы
пространственную развертку топографии
патологических включений или изменений
(в трех измерениях).
85.
Калиброметрия:Несмотря на все преимущества витальной
микроскопии для изучения микроциркуляции
крови, которые достаточно отчетливо выявляются в
экспериментальных условиях, применение ее у
человека пока еще на целый ряд технических и
методических трудностей.
Это усугубляется несовершенством аппаратуры, с
которой приходится работать. И все же
информация,
извлекаемая
из
анализа
прижизненного
состояния
микрососудов,
оказывается чрезвычайно ценной, т.к. она дает
представление о функциональной лабильности
капиллярной гемодинамики в естественных
условиях.
86. Биомикроскопия с использованием витальных красителей и специальных фильтров
87.
Освещение с применением цветовыхфильтров:
- Используется в контактной коррекции для оценки
посадки ЖГКЛ, ОК-линз, оценки качества слёзной
плёнки в диагностических целях (определение
целостности эндотелия).
-
Исследование проводят в условиях высокой
освещённости с использованием флюоресцеина.
- Используется синий кобальтовый свет и жёлтый
фильтр (Wratten #12)
88. Клиническая характеристика витальных красителей (по Tseng S.C.G., 1994)
Оцениваемыепараметры
Красители
Флюоресцеиннатрия
Бенгальскийрозовый
Лиссаминовый
зелёный
Окрашивание здоровых
клеток
-
-
-
Окрашивание погибших и
дегенерированных клеток
-
+
+
Скорость диффузии в
строму роговицы
Очень быстрая
Очень медленная
Быстрая
Морфологическая основа
достижения эффекта
прокрашивания
Отсутствие клеток (эрозия
эпителия)
Наличие дегенерированных
клеток наружной
эпителиальной мембраны
Наличие дегенерированных
клеток наружной
эпителиальной мембраны
89.
Осмотр в синем свете с кобальтовым фильтром(с флюоресцеином)
90.
Правильно подобранная КЛ:91.
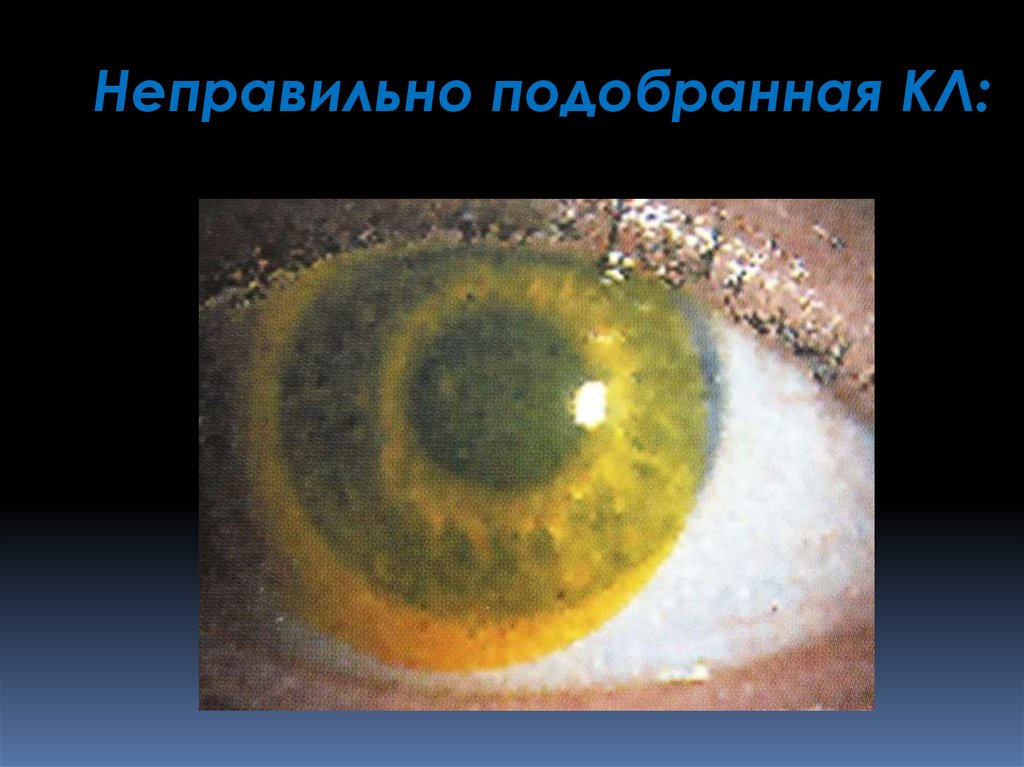
Неправильно подобранная КЛ:92.
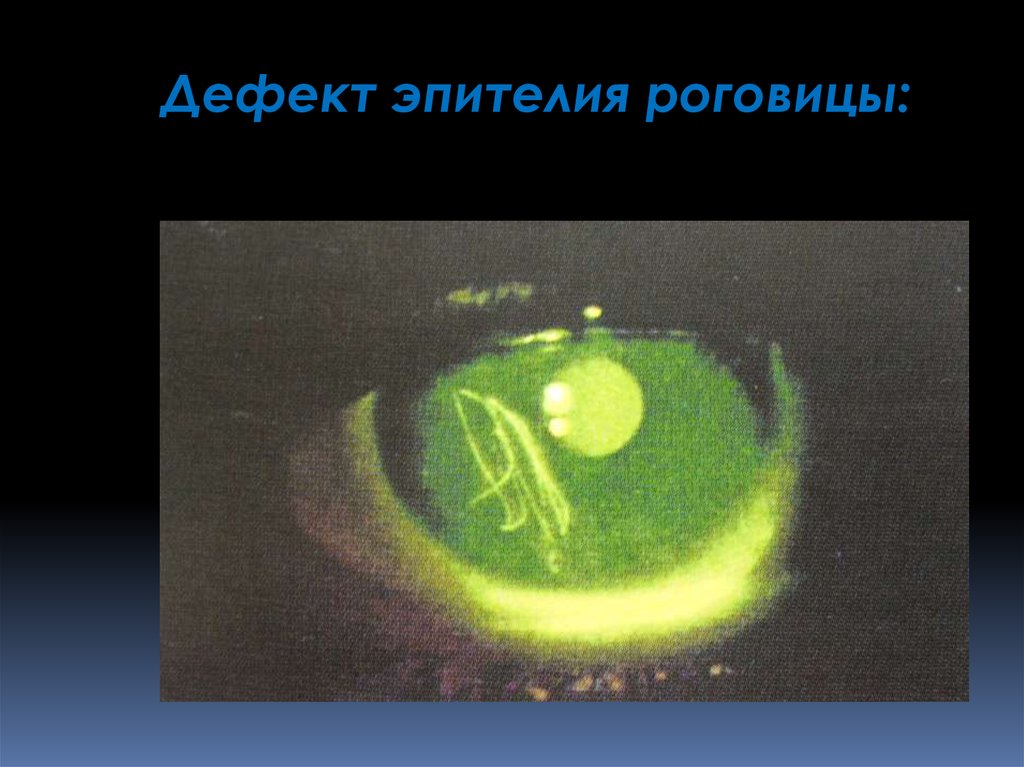
Дефект эпителия роговицы:93.
94.
Этапы подбора контактных линзОСМОТР ПАЦИЕНТА ПРИ ПОДБОРЕ
КОНТАКТНОЙ КОРРЕКЦИИ
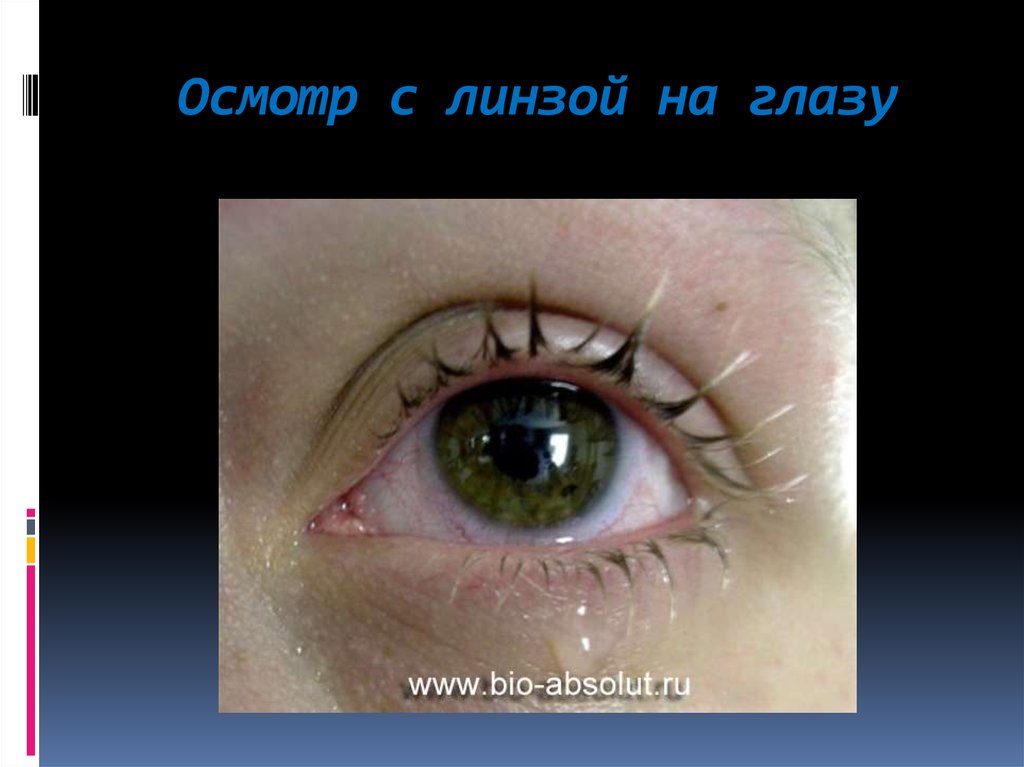
95. Осмотр с линзой на глазу
96.
Осмотр с линзой на глазу:- Необходимо оценить качество и остроту
зрения
- Проводить визометрию и записывать его
результаты перед исследованием состояния
глаза
- Обязательная визометрия монокулярно и
бинокулярно (особенно при назначении КЛ
высоких
рефракций).
Необходимо
соблюдение бинокулярного баланса и
доминантности глаз
97.
Состояние поверхности линзы:-
Выявление любых отложений на
поверхности КЛ и оценка её смачиваемости
нужно проводить при наличии линзы на
глазу
- Измерение предлинзовой слёзной плёнки
неинвазивными методами также позволяет
охарактеризовать качество поверхности
линзы и то, в какой степени создание
максимально комфортных условий для
ношения КЛ зависит от состояния
поверхности.
98.
Прилегание линзы:- Для МКЛ необходимо оценить покрытие роговицы,
центрацию, выравнивание края, движения при
фиксации взора и push-up тест.
- Для ЖГКЛ и ОК-линз:
покрытие роговицы,
центрацию, движения при моргании и положение
линзы на глазу. Оценка подлинзового пространства
(наличие пузырьков воздуха и детрита).
- Необходимо также оценить частоту морганий и
завершённость моргательного движения.
99.
Оптимальная посадка:100.
Виды неправильной посадки КЛ:Симптомы плоской посадки:
- избыточная подвижность КЛ - децентрация КЛ,
приподнятый нижний край - дискомфорт
- нестабильное зрение,
ухудшение после моргания
Симптомы крутой посадки:
недостаточная подвижность
или отсутствие подвижности
первоначальный
комфорт
постепенно
сменяется
ощущением линзы на глазу
затуманивание зрения через
некоторое время
после
надевания КЛ, улучшение
остроты
зрения
после
моргания
- признаки сдавления лимба,
гиперемия глаза
101.
Крутая (высокая) посадка:102.
Плоская (мелкая) посадка:103. Диагностика нарушений со стороны слёзной плёнки
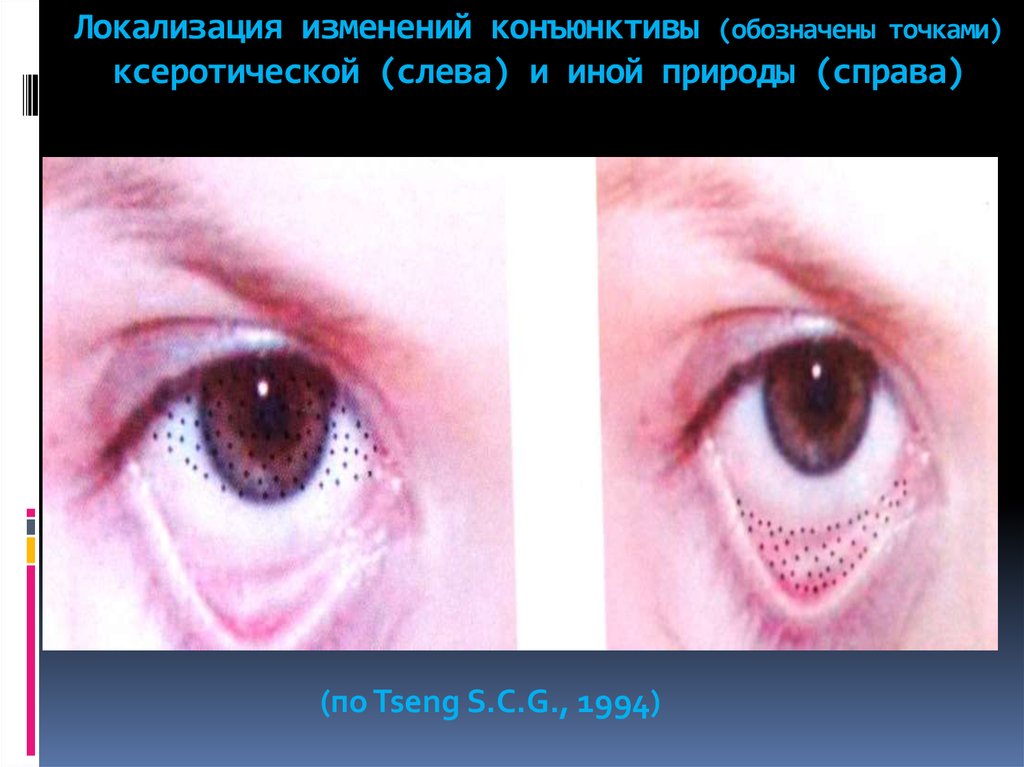
104. Локализация изменений конъюнктивы (обозначены точками) ксеротической (слева) и иной природы (справа)
(по Tseng S.C.G., 1994)105. Синдром Съегрена
106.
Исследование слёзного мениска:Слёзный мениск — это утолщение слёзной
плёнки по заднему краю нижнего века.
Для оценки его состояния используется техника
биомикроскопии, если возможно с «сеткой» при
большом увеличении (x25) и избегая яркого
освещения, чтобы не мешал слёзный рефлекс.
Методика:
- сравнивают оба глаза
- исследуют до каких-либо инстилляций и
манипуляций
107.
Исследование слёзного мениска помогаетоценить:
Объём слезы:
- в норме: ширина мениска 0,3-0,4 мм
- недостаточный объём слезы — мениск <0,3 мм
- идеальный мениск >1,0 мм
Качество слезы:
- в норме: граница мениска ровная, форма
выпуклая
- при патологии: неправильная форма и
фестончатый край
108.
Слёзный мениск:109. Исследование слёзного мениска
Позволяет судить об объёме слезыВысота мениска в норме 0,25-0,30 мм
(можно установить по откалиброванной высоте световой щели)
ССГ - уменьшение или отсутствие слезных менисков
Регулярность – в норме правильная форма, ровный край
ССГ - волнистый край часто при ДМЖ
Успешное ношение КЛ требует достаточного объёма слезы
110.
Исследование слёзной плёнки:- Толщина слёзной плёнки составляет 7мкм
- Средний объём слёзной жидкости
глаза — 6 мкл
- Время полного испарения слёзной плёнки
- 10-20 сек
- Время мигания в норме — каждые 5-10 сек
111.
Исследование слёзной плёнки:• Количественная оценка слёзной жидкости:
- исследование слёзного мениска
- проба Ширмера
• Качественная оценка слёзной жидкости:
- исследование слёзного мениска
- исследование времени разрыва слёзной плёнки
112.
Исследование времени разрыва слёзнойплёнки неинвазивными методами
Исследование проводится без использования
каких-либо красителей, что позволяет исключить
раздражающее и вызывающее слезотечение действие
медикаментов.
Обследование проводят на специальном
приборе — ксероскопе, но если его нет, можно
использовать обычный кератометр и, в этом случае,
показателем служит время, при котором картинка
меток, спроецированных на роговицу, начинает
расплываться.
113. Исследование стабильности слёзной плёнки/качества слезы
114.
Ксероскоп:115.
Исследование времени разрыва слёзнойплёнки неинвазивными методами
Метод позволяет оценить стабильность
слёзной плёнки, а именно функцию
муцинового слоя.
Результаты:
- норма > 30 с
- пограничные состояния: от 10 до 30 с
- патология <10 c
116. Результат осмометрии слёзного мениска, вызванного выраженным ксерозом глазной поверхности
В 85-90% случаевсиндром сухого глаза
связан с повышенным
испарением
(гиперосмолярность
слезы)
117. Стабильность слёзной плёнки
Слёзная плёнка быстро движется вверх в течение 2-3 с после моргания,после этого ее движение останавливается
Если предотвратить моргание, слезная пленка истончается и рвется
Разрывы слёзной плёнки хорошо видны при использовании
флюресцеина (важно использовать минимальное количество ФСЦ)
И при недостаточной слезопродукции, и при повышенном испарении
стабильность слёзной плёнки снижается
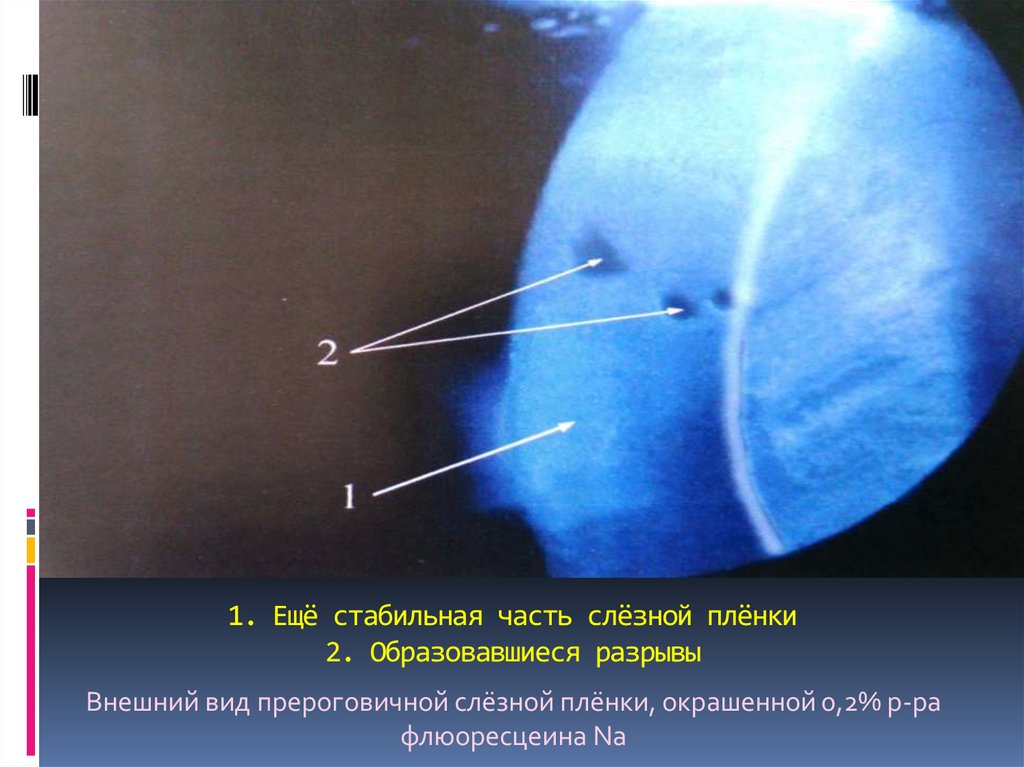
118. 1. Ещё стабильная часть слёзной плёнки 2. Образовавшиеся разрывы
Внешний вид прероговичной слёзной плёнки, окрашенной 0,2% р-рафлюоресцеина Na
119.
Исследование времени разрыва слёзнойплёнки c помощью флюоресцеина
Данный метод позволяет оценить стабильность
слёзной плёнки при помощи флюоресцеина (ФЛ).
После инстилляции ФЛ, используя синий
кобальтовый фильтр, определяем время, когда на
поверхности роговицы происходит разрушение
слёзной плёнки, что визуально определяется как
появление тёмных пятен на ровном фоне.
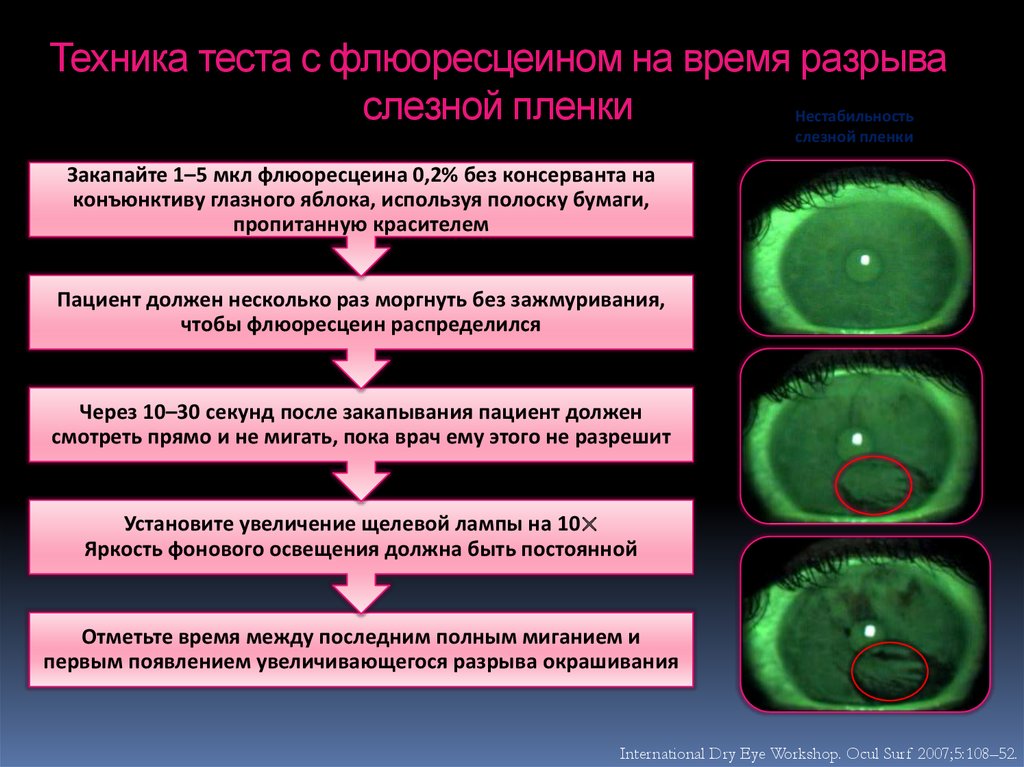
120. Техника теста с флюоресцеином на время разрыва слезной пленки
Нестабильностьслезной пленки
Закапайте 1–5 мкл флюоресцеина 0,2% без консерванта на
конъюнктиву глазного яблока, используя полоску бумаги,
пропитанную красителем
Пациент должен несколько раз моргнуть без зажмуривания,
чтобы флюоресцеин распределился
Через 10–30 секунд после закапывания пациент должен
смотреть прямо и не мигать, пока врач ему этого не разрешит
Установите увеличение щелевой лампы на 10×
Яркость фонового освещения должна быть постоянной
Отметьте время между последним полным миганием и
первым появлением увеличивающегося разрыва окрашивания
International Dry Eye Workshop. Ocul Surf 2007;5:108–52.
121. Результаты теста
10 секунд и более – норма< 10 секунд – снижение стабильности
< 5 секунд - выраженный синдром сухого глаза
Стабильность слёзной плёнки – обязательное
условие для безопасного и комфортного ношения
контактных линз
121
122. Индекс «защиты глаза» Ocular Protection Index (OPI)
Индекс «защиты глаза» – это отношение времени разрываслёзной плёнки к интервалу между морганиями (норма не
менее 5 с).
Если он больше 2 – считается, что глаз достаточно
«защищён». Например: 10:5=2
ИЗГ имеет большое значение в диагностике , если ВРСП
более 10 с., но имеются многочисленные жалобы и другие
симптомы проявления ССГ
123. Диагностика клинических проявлений ССГ
Окрашивание 1% лиссаминовымзелёным бульбарной конъюнктивы
Прокрашивание ФЛ маргинального края
верхнего ека (эпителиопатия края века)
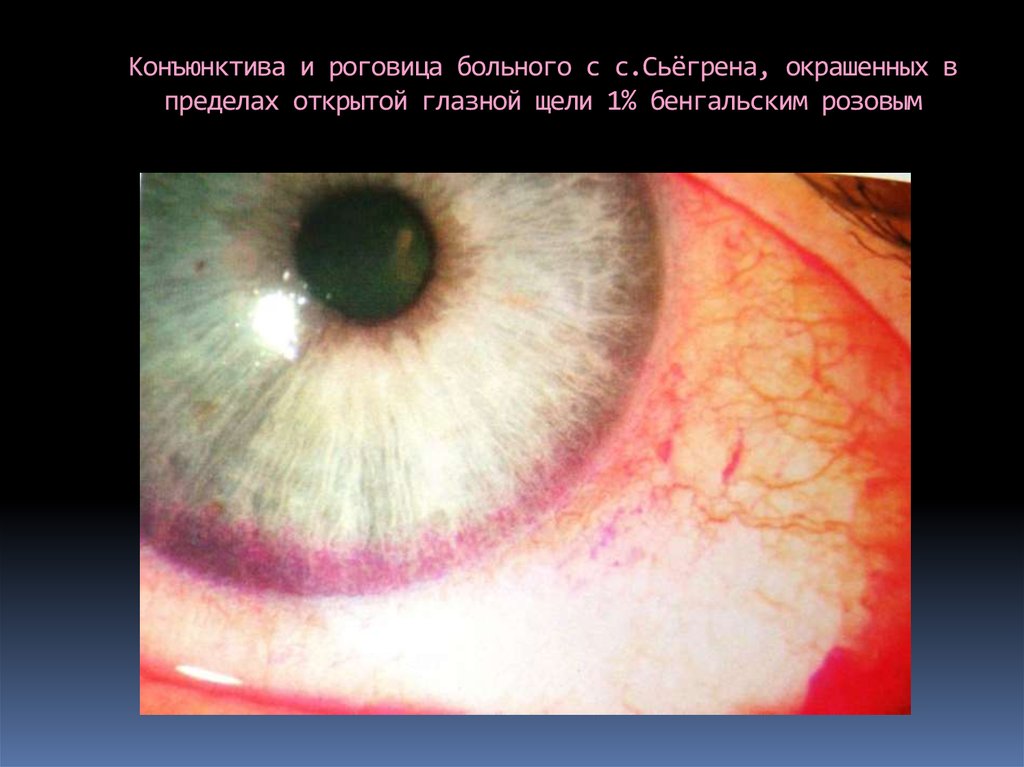
124. Конъюнктива и роговица больного с с.Сьёгрена, окрашенных в пределах открытой глазной щели 1% бенгальским розовым
125. Частота морганий
В норме – каждые 5-6 сек (10-12 в минуту)Более частое – при ССГ
Более редкое – при снижении чувствительности роговицы
Неполное – может быть при ношении контактных линз
Наблюдать незаметно для пациента, иначе поведение
пациента может значительно измениться
«Моргательные» упражнения действительно помогают
повысить содержание липидов в надлинзовой слезной
пленке и повышают ее стабильность
126. Исследование слёзопродукции
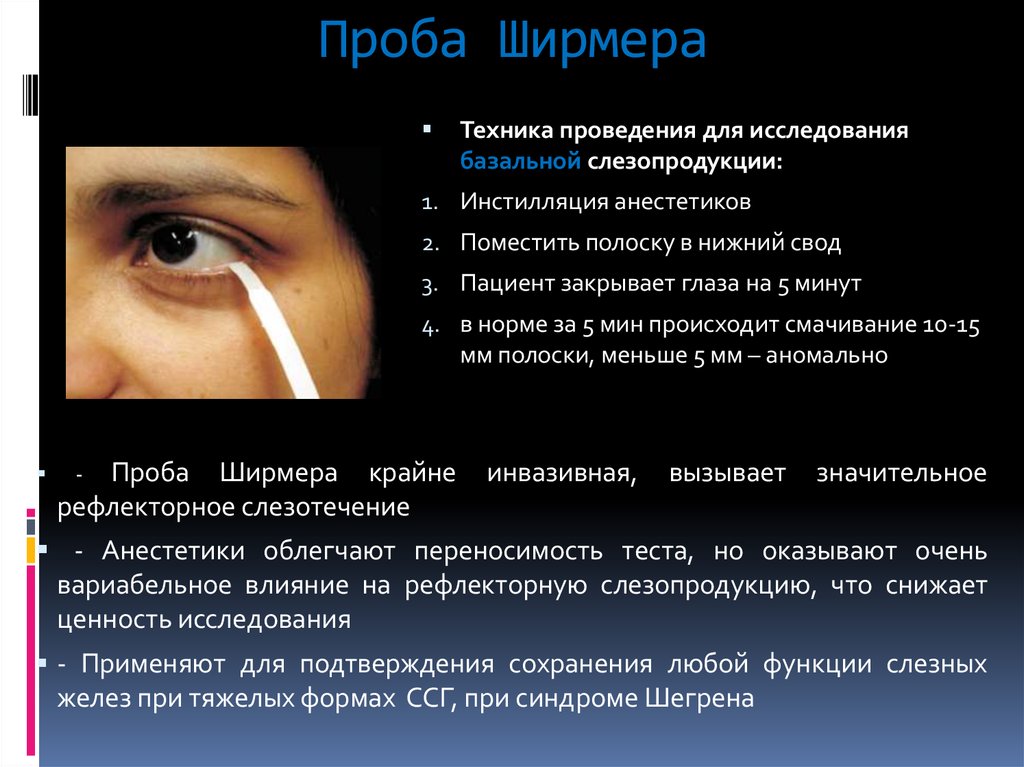
127. Проба Ширмера
Техника проведения для исследованиябазальной слезопродукции:
1. Инстилляция анестетиков
2. Поместить полоску в нижний свод
3. Пациент закрывает глаза на 5 минут
4. в норме за 5 мин происходит смачивание 10-15
мм полоски, меньше 5 мм – аномально
Проба Ширмера крайне
рефлекторное слезотечение
-
инвазивная,
вызывает
значительное
- Анестетики облегчают переносимость теста, но оказывают очень
вариабельное влияние на рефлекторную слезопродукцию, что снижает
ценность исследования
- Применяют для подтверждения сохранения любой функции слезных
желез при тяжелых формах ССГ, при синдроме Шегрена
128.
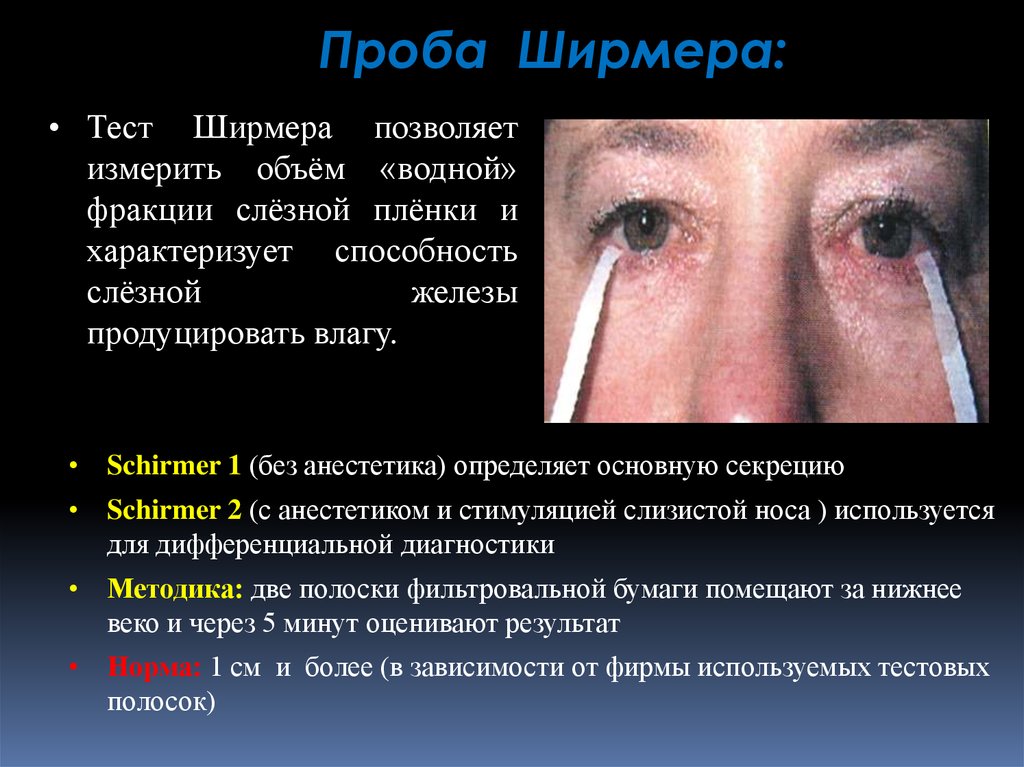
Проба Ширмера:• Тест Ширмера позволяет
измерить объём «водной»
фракции слёзной плёнки и
характеризует способность
слёзной
железы
продуцировать влагу.
• Schirmer 1 (без анестетика) определяет основную секрецию
• Schirmer 2 (с анестетиком и стимуляцией слизистой носа ) используется
для дифференциальной диагностики
• Методика: две полоски фильтровальной бумаги помещают за нижнее
веко и через 5 минут оценивают результат
• Норма: 1 см и более (в зависимости от фирмы используемых тестовых
полосок)
129.
130.
131.
132.
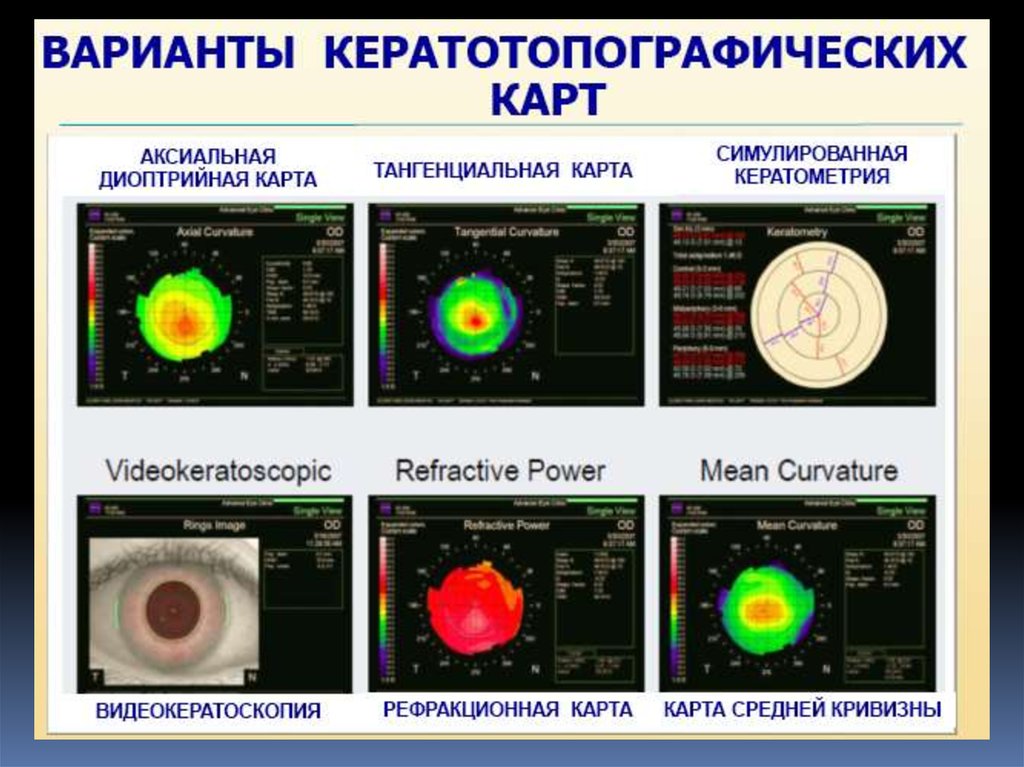
133. Современные методы диагностики при подборе ОК-линз
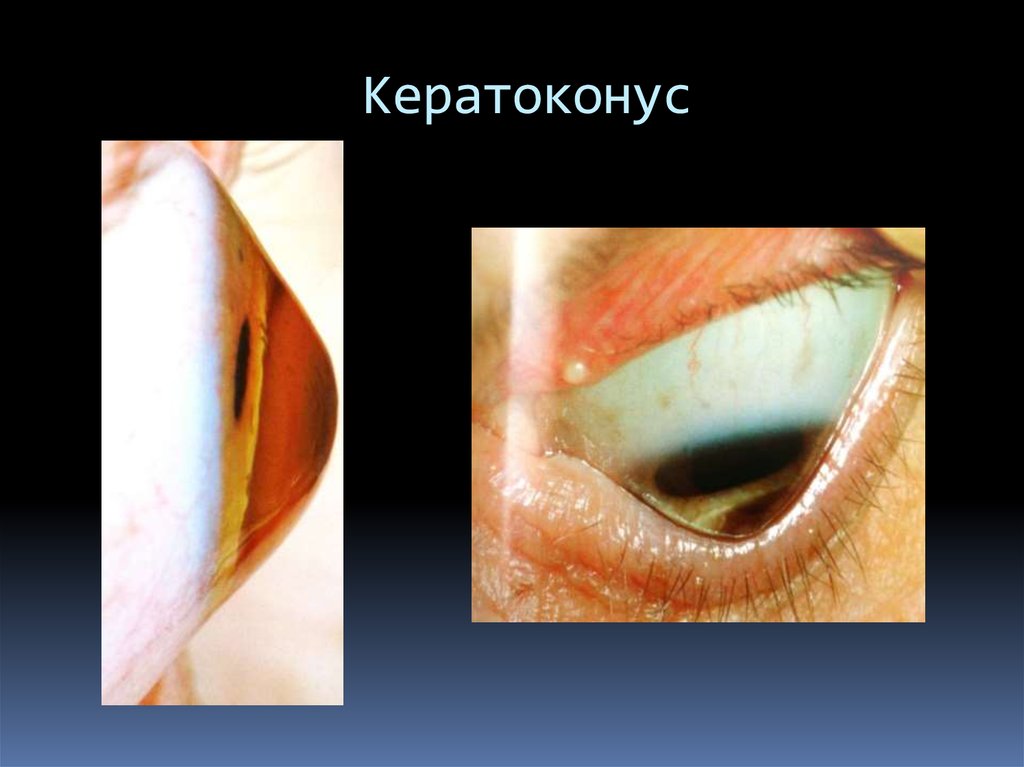
134. Кератоконус
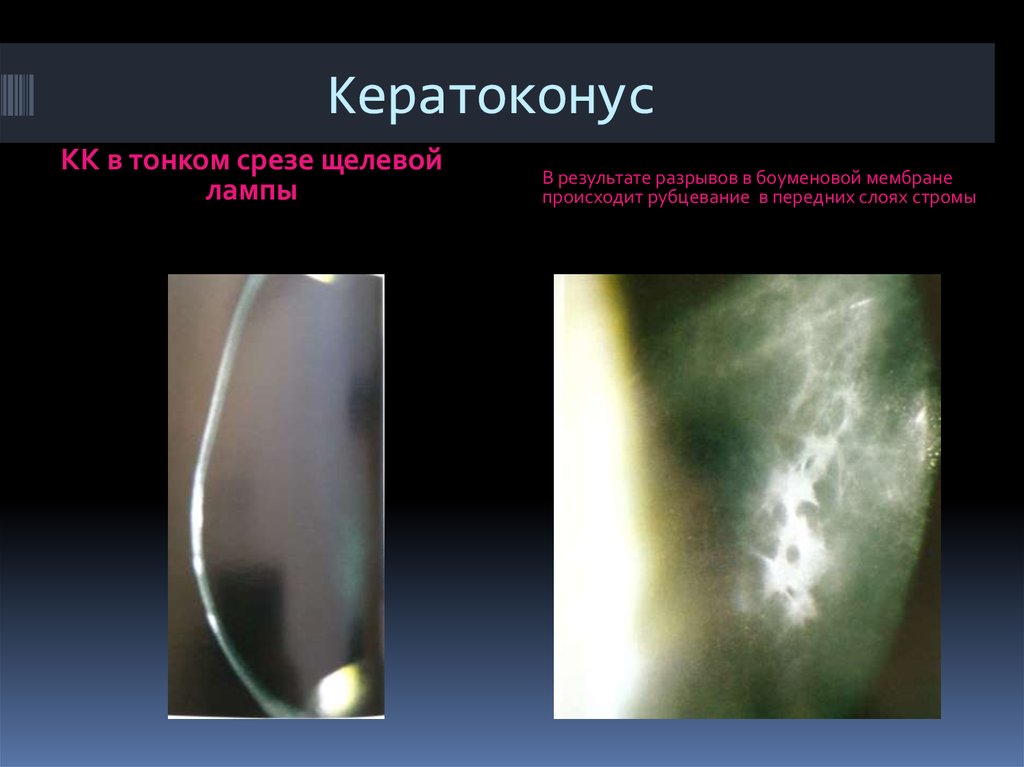
135. Кератоконус
КК в тонком срезе щелевойлампы
В результате разрывов в боуменовой мембране
происходит рубцевание в передних слоях стромы
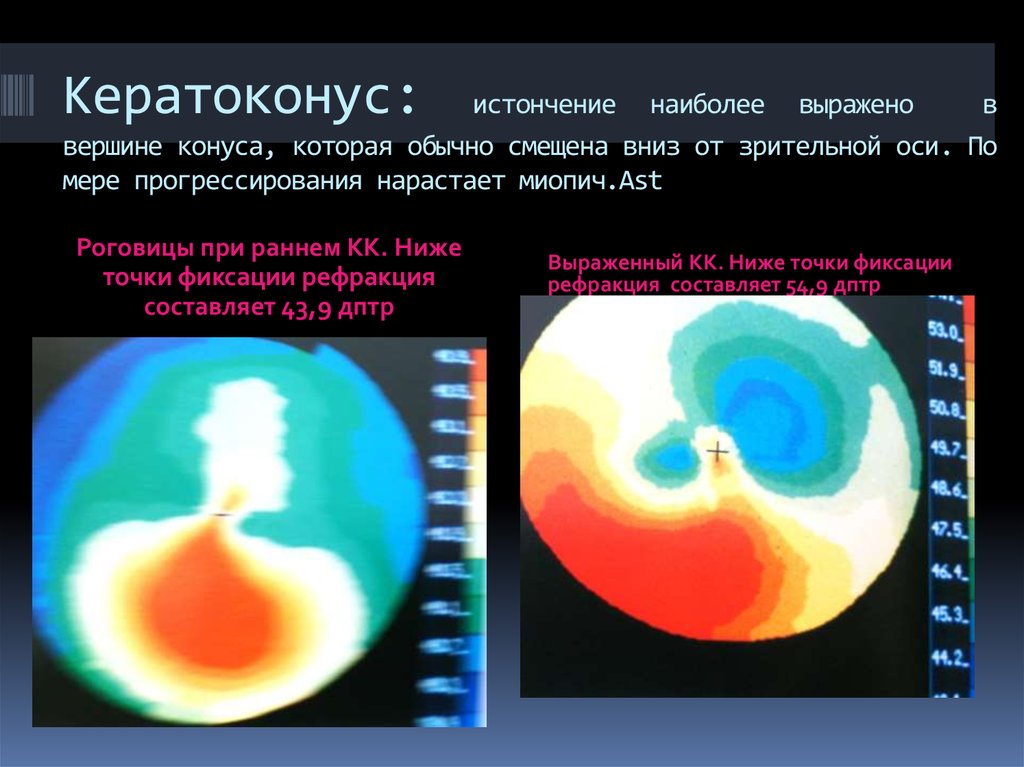
136. Кератоконус: истончение наиболее выражено в вершине конуса, которая обычно смещена вниз от зрительной оси. По мере
прогрессирования нарастает миопич.AstРоговицы при раннем КК. Ниже
точки фиксации рефракция
составляет 43,9 дптр
Выраженный КК. Ниже точки фиксации
рефракция составляет 54,9 дптр
137. Пеллюцидная маргинальная дегенерация
138. Краевая пеллюцидная дегенерация
В типичных случаях центральная зона имеетяйцеобразную форму. Как правило, обратный
астигматизм
В центре –выраженная кривизна роговицы по
горизонтальному меридиану.(обратный астигматизм).
«Целующиеся птички»
139.
140. Исследование эндотелиальных клеток
Нормальное количество ЭК от 3500 до 4000141. Альгезиметрия (исследование чувствительности роговицы)
Проверка чувствительности142. Конфокальная микроскопия
Роговица в норме(конфокальная микроскопия)
Проминирующие нервы
роговицы (вариант нормы)
143. Новые методы исследования: ОСТ
-Толщина слёзной плёнки
Геометрия слёзного мениска
(высота, ширина, объём)
-
Коэффициент поверхностного натяжения (0,0024
Н/м)
-
Состояние конъюнктивы (наличие складок)
-
Морфология мейбомиевых желез




















































































































 Медицина
Медицина








