Похожие презентации:
Хирургическое лечение рака яичника
1.
Хирургическое лечение рака яичникаВыполнила: Коночкина Вероника Игоревна,
студентка 5 курса СПбГУ
2.
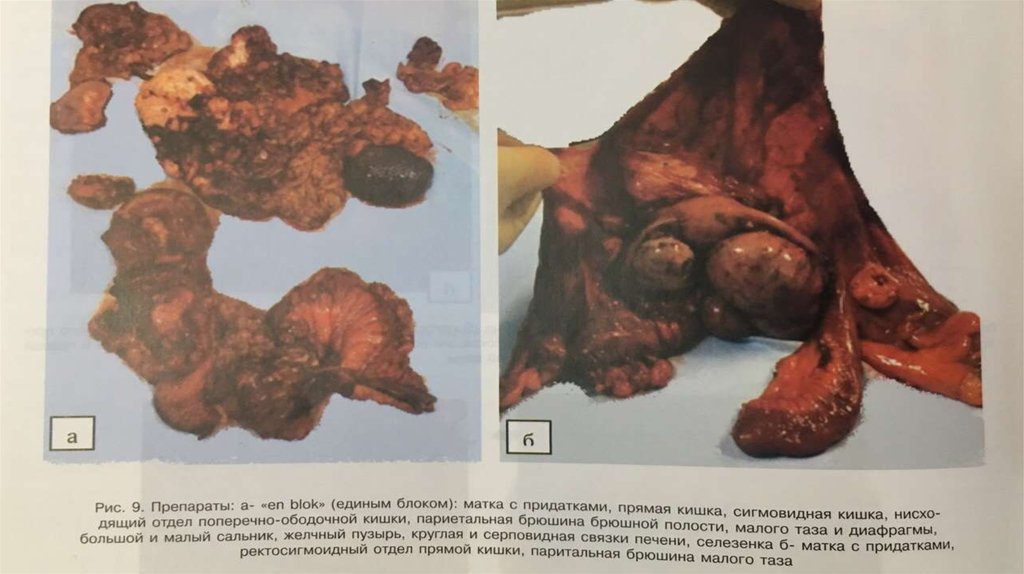
Термины и определенияПолная циторедуктивная операция – выполнение экстирпации матки с
придатками, удаление большого сальника, а также всех видимых
проявлений опухолевого процесса без макроскопически определяемых
остаточных опухолевых масс.
Оптимальная циторедуктивная операция – выполнение экстирпации матки
с придатками, удаление большого сальника, а также видимых проявлений
опухолевого процесса с макроскопически определяемыми остаточными
опухолевыми узлами, каждый из которых имеет диаметр не более 10 мм.
Неоптимальная циторедуктивная операция – экстирпации матки с
придатками, удаление большого сальника, проявлений опухолевого
процесса с макроскопически определяемыми остаточными узлами, из
которых хотя бы один более 10 мм в диаметре.
3.
Хирургическое лечение I–II стадий рака яичников• При I–II стадиях заболевания при ревизии органов брюшной полости необходимо обязательно выполнить
все процедуры хирургического стадирования.
1) Срединная лапаротомия используется:
-
Для хорошего обзора с целью полноценной ревизии органов брюшной полости и малого таза
-
Для обеспечения адекватного доступа к большому сальнику
- Чтобы исключить распад опухоли при ее удалении (если произошел распад опухоли, то это свидетельствует
о распространении опухолевого процесса по брюшной полости)
Малоинвазивные хирургические вмешательства могут быть использованы только для верификации
диагноза, определения стадии или для прогнозирования объема циторедуктивной операции.
2) Если морфологической верификации диагноза нет, лапаротомию следует проводить со срочным
интраоперационно-морфологическим исследованием.
3) Если обнаружен асцит, жидкость аспирируют для цитологического исследования.
4.
4) При отсутствии асцита выполняют цитологическое исследование смывов с брюшины (в том числе с еедиафрагмальной поверхности, латеральных каналов и малого таза).
5) Тщательно осматриваются все отделы:
- брюшной полости,
- малого таза,
- поддиафрагмальное пространство,
- большой и малый сальник,
- тонкую и толстую кишку и их брыжейки,
- поверхность париетальной и висцеральной брюшины,
- забрюшинное пространство,
Все участки брюшины и спайки, подозрительные в отношении метастазов, подвергают биопсии.
Вся поверхность брюшины должна быть осмотрена.
Спаечный процесс, препятствующий ревизии, должен быть отмечен.
5.
6) Если проведенная ревизия не подтвердила наличие метастазов, выполняют биопсию случайно выбранныхучастков:
- брюшины
- стенок малого таза,
- прямокишечно-маточного углубления,
- мочевого пузыря, латеральных каналов,
- правого и левого куполов диафрагмы (может быть выполнен соскоб с поверхностей диафрагмы).
7) Удаление большого сальника является обязательным и выполняется на уровне большой кривизны желудка
при распространенном раке яичников.
8) Тотальная тазовая и поясничная лимфаденэктомия до уровня почечных сосудов обязательна при I стадии
рака яичников (кроме муцинозной аденокарциномы) для решения вопроса о необходимости адъювантной
химиотерапии, во всех остальных случаях решается индивидуально.
9) Удаление аппендикса целесообразно в случае подозрения на его поражение.
10) При невыполнении процедур стадирования при подозрении на ранние стадии (I−II) заболевания во
время первой операции рекомендуется выполнение повторного хирургического вмешательства с целью
рестадирования.
6.
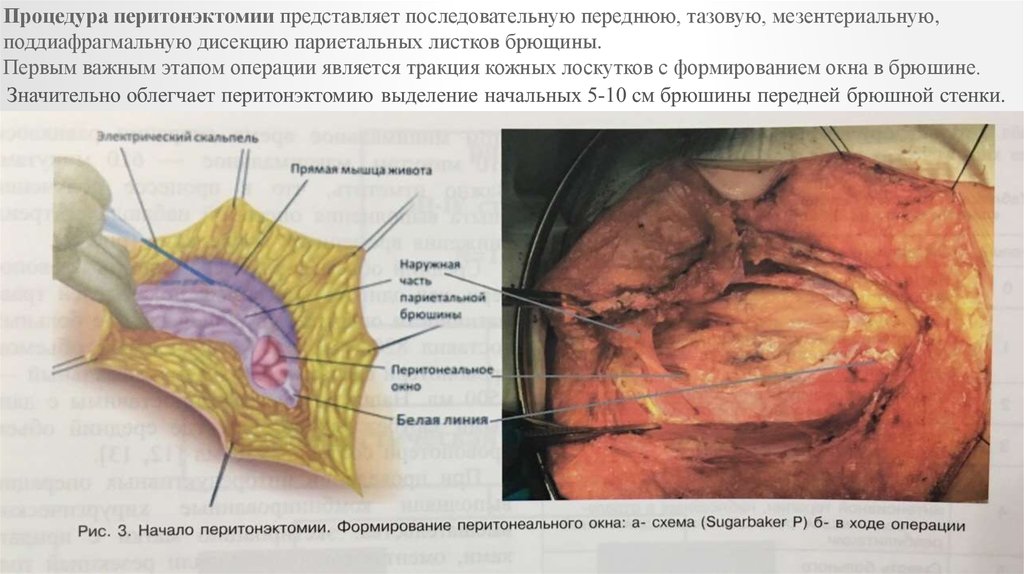
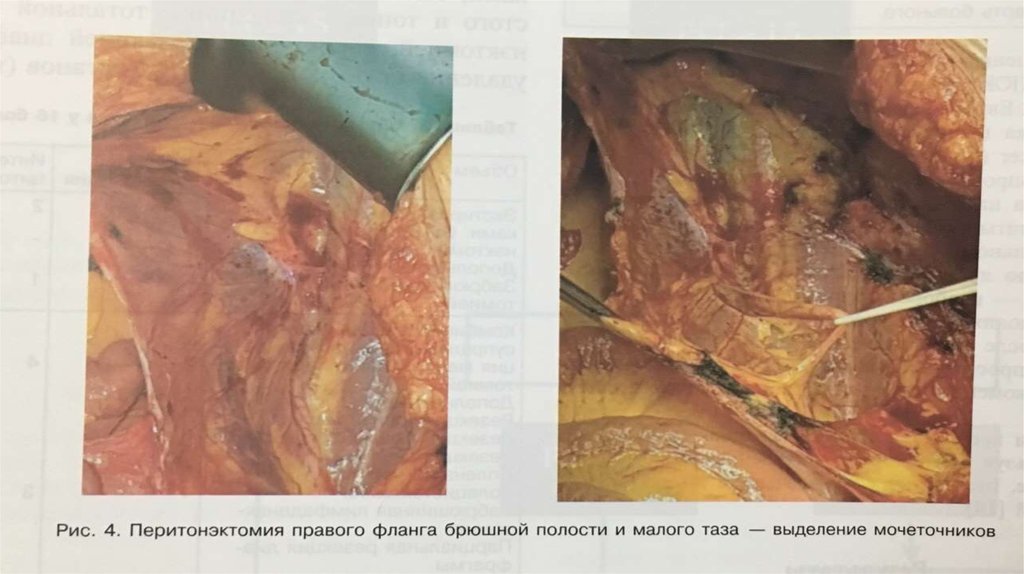
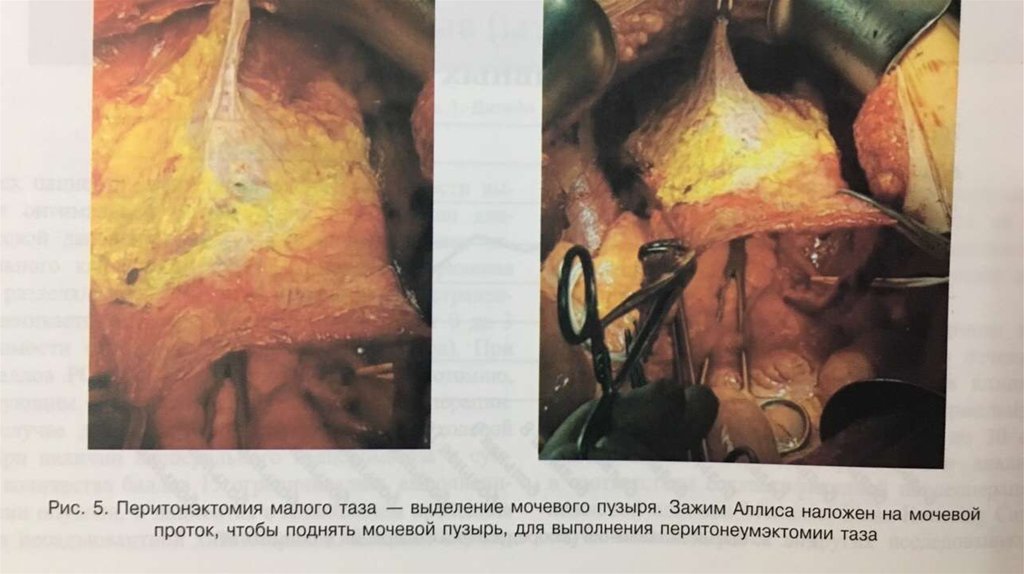
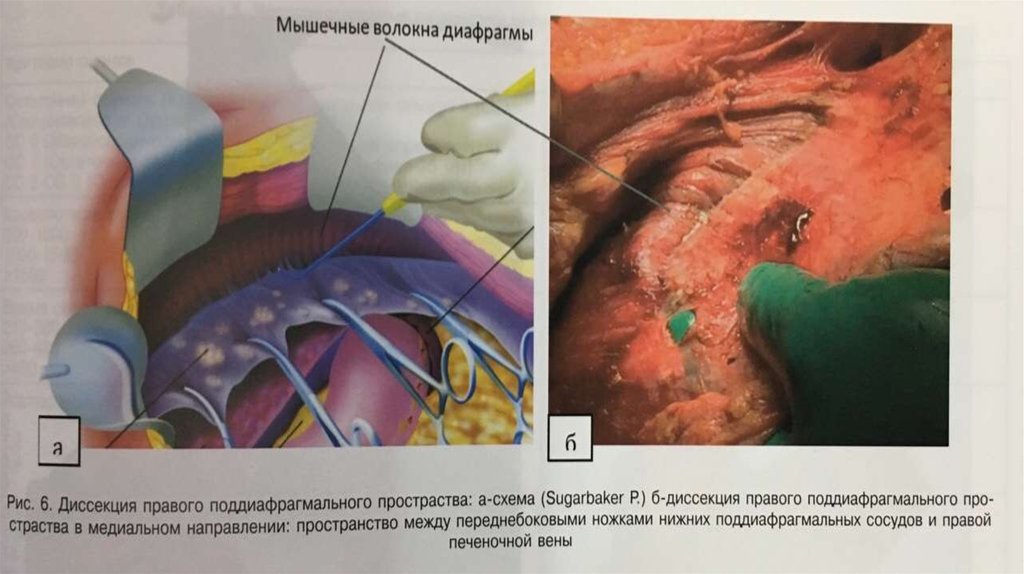
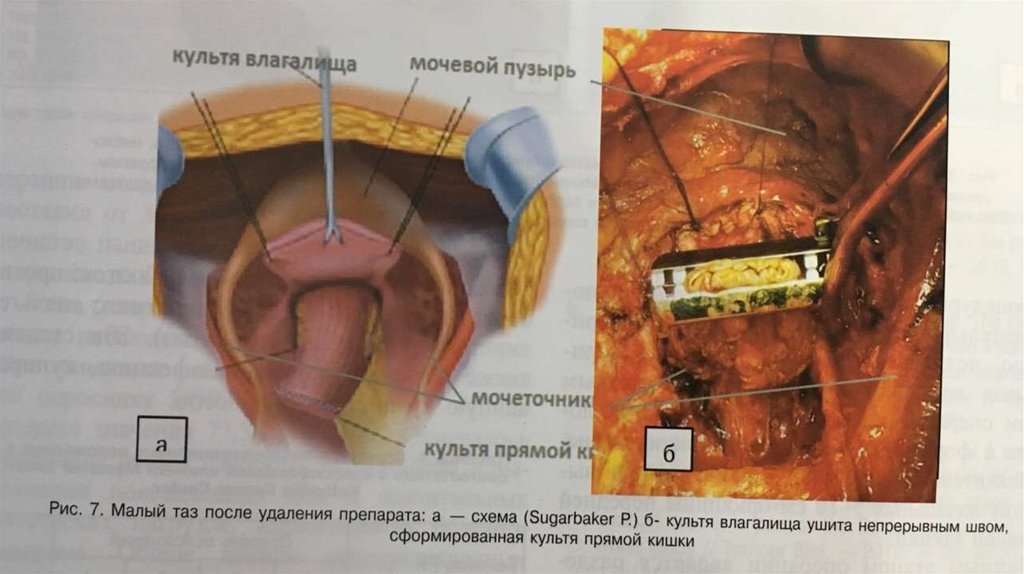
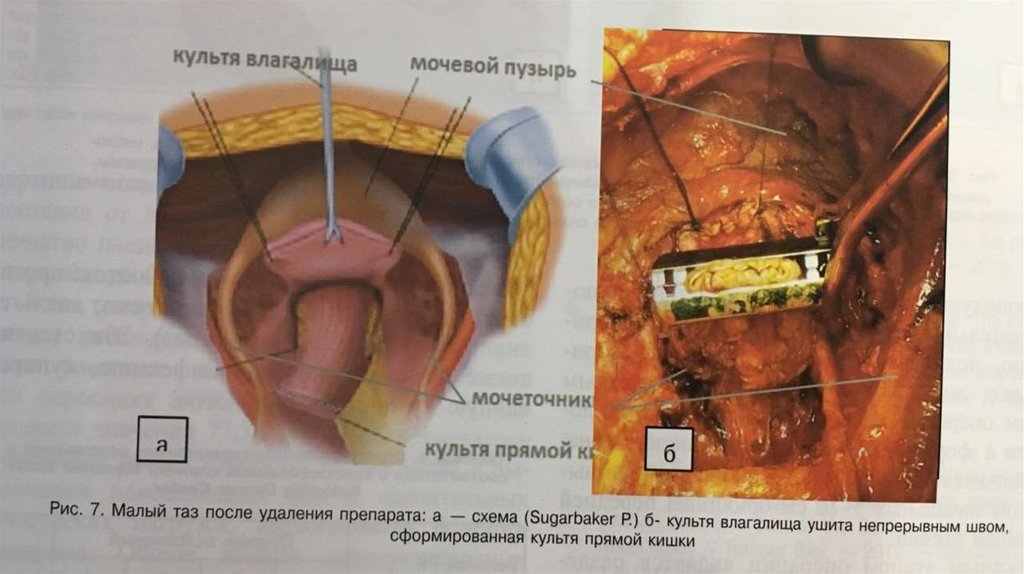
Процедура перитонэктомии представляет последовательную переднюю, тазовую, мезентериальную,поддиафрагмальную дисекцию париетальных листков брющины.
Первым важным этапом операции является тракция кожных лоскутков с формированием окна в брюшине.
7.
8.
9.
10.
11.
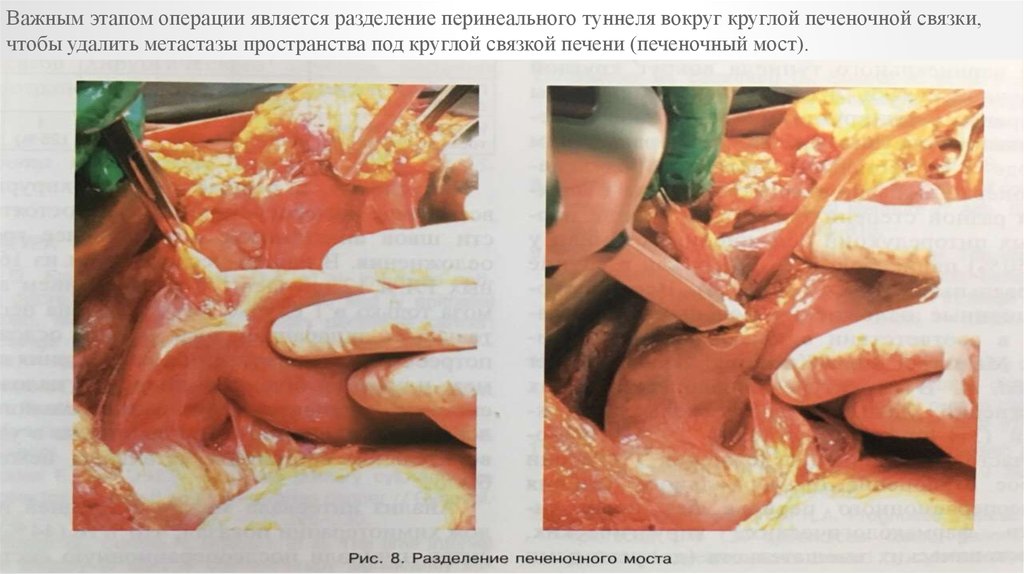
Важным этапом операции является разделение перинеального туннеля вокруг круглой печеночной связки,чтобы удалить метастазы пространства под круглой связкой печени (печеночный мост).
12.
13.
14.
15.
Классификация хирургических осложнений клиники Memorial Sloan-Kettering Cancer Center.Степень
Определение
0
Нет осложнений в течении 30 дней послеоперационного
периода
1
Коррекция требует использования пероральных препаратов
и/или манипуляций в кровати больного. Сюда же относится
лечение раневой инфекции
2
Коррекция требует использования гемотрансфузии,
энтерального или парентерального питания.
3
Требует хирургическое, эндоскопическое или радиологичесое
вмешательство.
4
Жизнеугрожающие осложнения (включая осложнения со
стороны ЦНС), требующие интенсивной терапии, наблюдение в
отделении реанимации, резекции органа, длительной
реабилитации
5
Смерть больного
16.
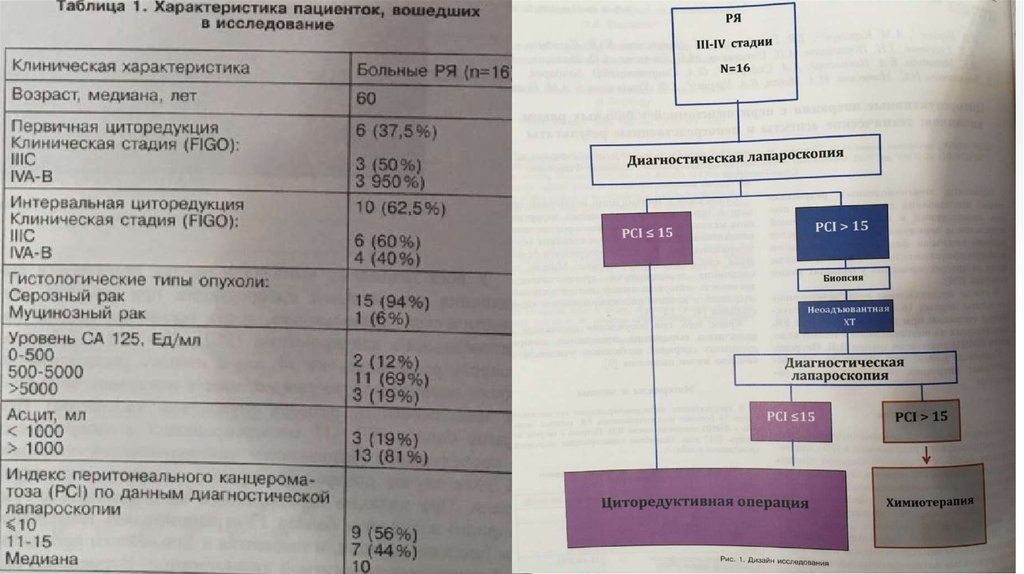
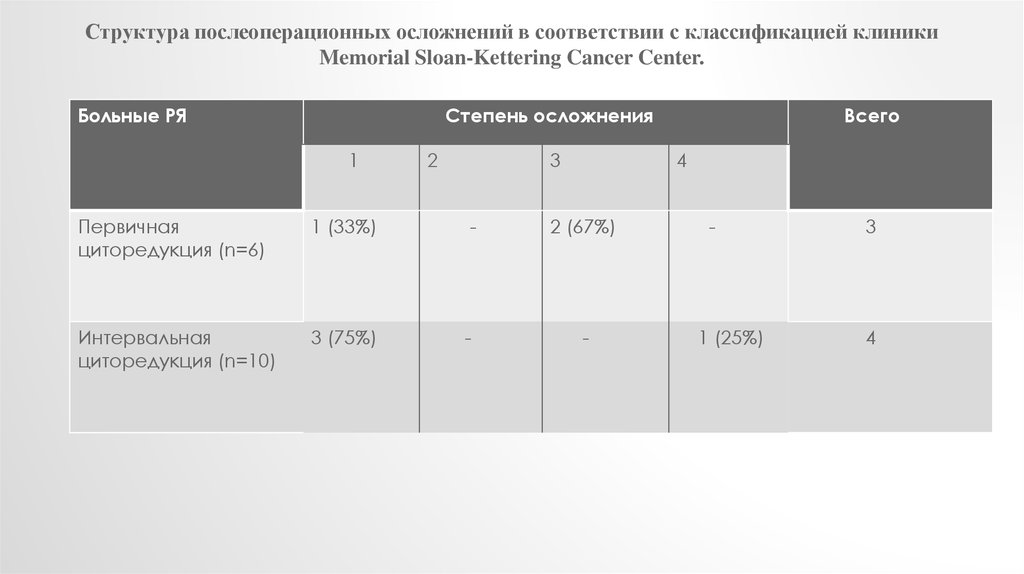
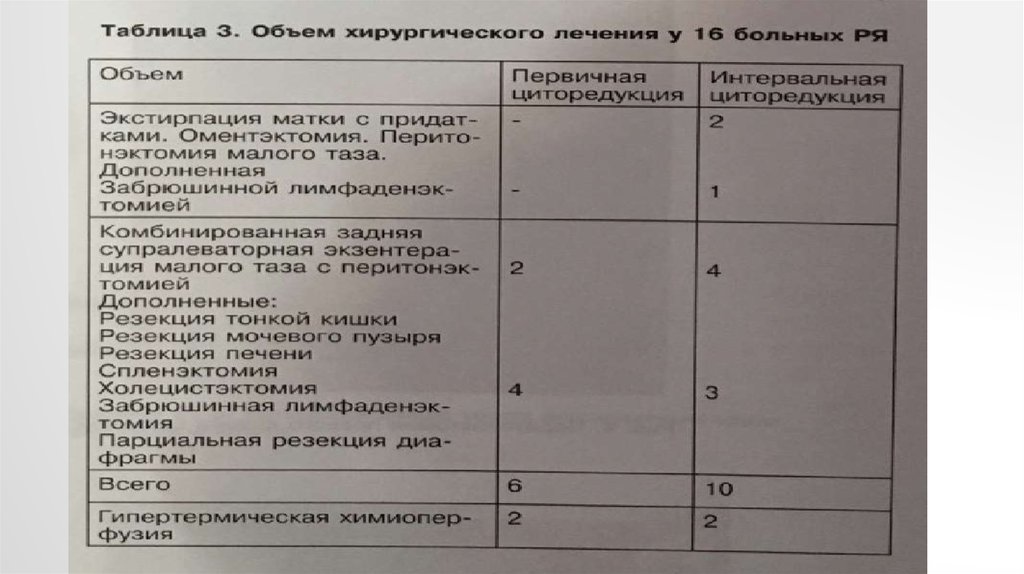
Структура послеоперационных осложнений в соответствии с классификацией клиникиMemorial Sloan-Kettering Cancer Center.
Больные РЯ
Степень осложнения
1
2
3
Всего
4
Первичная
циторедукция (n=6)
1 (33%)
-
2 (67%)
Интервальная
циторедукция (n=10)
3 (75%)
-
-
-
1 (25%)
3
4
17.
18.
Органосохраняющее хирургическое вмешательство (односторонняя аднексэктомия с резекциейвторого яичника, оментэктомия, тазовая и поясничная лимфаденэктомия и выполнение процедур
стадирования) в виде исключения возможно у молодых больных, желающих сохранить фертильность,
- при серозной карциноме низкой степени злокачественности, эндометриоидной или муцинозной
карциноме IA и IC1 стадий
- при наличии возможности тщательного диспансерного наблюдения и доказанном отсутствии
наследственного характера заболевания.
При эндометриоидном гистологическом варианте в этих случаях следует выполнить биопсию эндометрия
для исключения синхронного рака эндометрия.
19.
Хирургическое лечение III−IV стадий рака яичников• При распространенности опухоли и состоянии пациентки, позволяющих выполнить оптимальную
циторедуктивную операцию на первом этапе, рекомендуется проведение хирургического
вмешательства в объеме полной или оптимальной циторедукции, т.е. удаление всех видимых
проявлений болезни.
• При невозможности выполнения оптимальной циторедуктивной операции на первом этапе
рекомендуется начинать лечение с химиотерапии.
К пациенткам, которым показана предоперационная химиотерапия, могут относиться больные с
тяжелым соматическим статусом, а также пациентки с крайне выраженной распространенностью
опухолевого процесса, делающей невозможным выполнение оптимальной циторедукции. Эти
пациентки нуждаются в промежуточной циторедуктивной операции в максимально короткие сроки
(после 2–3 курсов индукционной химиотерапии). После операции пациенткам проводится
дополнительно 3–4 курса химиотерапии по той же схеме.
• Выполнение лимфаденэктомии при III–IV стадии целесообразно при полной циторедукции при
увеличенных, подозрительных на метастатическое поражение лимфоузлах по данным
предоперационного обследования или интраоперационной ревизии.
Удалению подлежат внутренние, наружные, общие подвздошные, запирательные, преаортальные,
парааортальные, аортокавальные, прекавальные и паракавальные лимфоузлы до уровня почечных
сосудов.
Клинические рекомендации. Рак яичников/рак маточной трубы/первичный рак брюшины. Кодирование по МКБ С48/C56/С57. Год 2019.
20.
Лимфаденэктомия не улучшает выживаемость«Пациенты, успешно прошедшие хирургическое лечение в специализированных центрах, имеют относительно
благоприятный прогноз»Общая выживаемость не различалась между двумя группами.
Женщины в группе без лимфаденэктомии жили в среднем 69,2 месяца после случайного назначения, а женщины в группе
с лимфаденэктомией жили 65,5 месяцев.
Медиана выживаемости без прогрессирования , которая представляла собой промежуток времени от случайного
назначения до возвращения болезни или смерти, составила 25,5 месяцев в обеих группах.
Когда патологи исследовали лимфатические узлы, удаленные от женщин в группе лимфаденэктомии, они обнаружили
микроскопический метастатический рак почти у 56% этих пациентов.
Одинаковая общая выживаемость в обеих группах в этом исследовании свидетельствует о том, что именно
неспособность контролировать заболевание в брюшной полости является наиболее частой причиной заболеваний и
смерти, связанных с раком яичников, а не какой-либо остаточной болезнью в лимфатических узлах.
Больше осложнений
Женщины в группе лимфаденэктомии имели более частые осложнения во время и после операции, чем женщины в
группе без лимфаденэктомии. Кроме того, приблизительно 3% пациентов в группе лимфаденэктомии умерли в течение
60 дней после операции, по сравнению с приблизительно 1% в группе без лимфаденэктомии.
Лимфаденэктомия обычно добавляет еще один час к уже длинной (4–5 часам) и сложной операции.
По ее словам, одним из важных выводов исследования является то, что «больше вреда в результате удаления большего
количества лимфатических узлов и более длительной операции».
«Новое исследования разрешил критику многих предыдущих исследований», в которых пытались оценить ценность
систематической лимфаденэктомии у женщин с распространенным раком яичников, у которых были удалены все
видимые признаки опухолевой ткани, которые были удалены хирургическим путем.
27 марта 2019 г., сотрудники NCI
21.
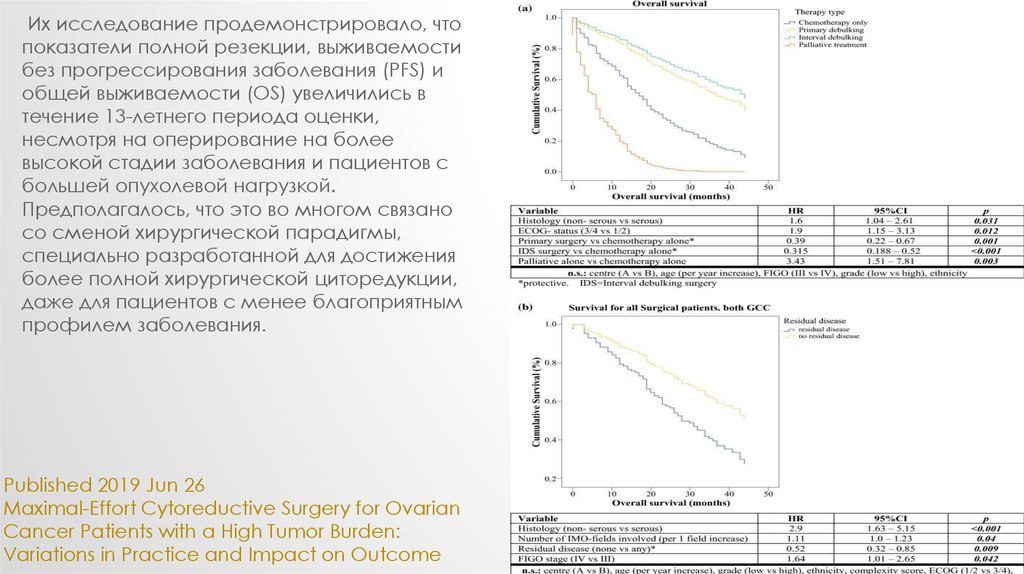
Их исследование продемонстрировало, чтопоказатели полной резекции, выживаемости
без прогрессирования заболевания (PFS) и
общей выживаемости (OS) увеличились в
течение 13-летнего периода оценки,
несмотря на оперирование на более
высокой стадии заболевания и пациентов с
большей опухолевой нагрузкой.
Предполагалось, что это во многом связано
со сменой хирургической парадигмы,
специально разработанной для достижения
более полной хирургической циторедукции,
даже для пациентов с менее благоприятным
профилем заболевания.
Published 2019 Jun 26
Maximal-Effort Cytoreductive Surgery for Ovarian
Cancer Patients with a High Tumor Burden:
Variations in Practice and Impact on Outcome
22.
Операция по сохранению фертильности (ФФС) основана на одностороннейсальпингоофрэктомии иполном хирургическом вмешательстве. Это управление кажется безопасным у пациентов с обычной
стадией IА низкой степени(серозный, эндометриоидный или муцинозный экспансионный подтип).
Использование ФСС у пациентов со стадией болезни IC должно быть определенос использованием
действующей в 2014 году системы организации FIGO. FSS приемлемо для опухолей стадии IC1,
причем половина этих рецидивов
изолированный на оставшемся яичнике и поэтому способный быть спасенным
путем последующей операции. Однако частота рецидивов выше
в стадии IC2, IC3 и 3 степени заболевания, хотя в основном в экстраовариальных участках и,
следовательно, не четко коррелируют с
фертильность-щадящий подход. Адекватное консультирование, следовательно, необходимо в этой
ситуации.В случаях заболевания стадии II или III применение ФСС является наблюдался высокий риск
рецидивов. ФСС остается противопоказан этим пациентам, хотя неясно, такие рецидивы связаны с
естественной историей болезни, а не с типом операции у этих пациентов с «высоким риском».
ФСС может быть безопасно предложена всем этапам IA и карциномы яичников низкой степени
тяжести IC1.
Published online 2 May 2019
ESMO–ESGO consensus conference
recommendations on ovarian cancer: pathology
and
molecular biology, early and advanced stages,
borderline tumours and recurrent disease
23.
Часто выполняемой висцеральной резекцией во время первичной циторедукции была резекциякишечника. В исследовании более 40% пациентов были подвергнуты резекции кишечника для
достижения полной резекции R0. Большие исследования уже продемонстрировали, что резекция
кишечника является одной из наиболее часто выполняемых процедур для удаления больших
опухолевых масс и оценили, что этот вид хирургии требуется почти в 50% оптимальных операций по
удалению пятель. Многочисленные исследования показали, что резекция кишечника может
значительно увеличить процент полной циторедукции и связана с аналогичными показателями
выживаемости по сравнению с пациентами, перенесшими резекцию R0, но не нуждающимися в
операции на кишечнике. Gillette-Cloven et al. продемонстрировали, что связь резекции кишечника с
целью получения полной резекции была связана с медианной общей выживаемостью 35 месяцев по
сравнению со средней выживаемостью 18 месяцев для случаев без резекции кишечника, но с
остаточным заболеванием. В этом исследовании 48 случаев с диагнозом эпителиальный рак III-IV
стадии ФИГО, подвергнутых резекции кишечника в рамках полной операции по циторедукции, Estes et
al. продемонстрировали, что резекция кишечника может повысить эффективность выживания за счет
увеличения скорости резекции R0; резекция кишечника была выполнена с приемлемой
предперационной заболеваемостью; утечка анастомоза произошла в 2% случаев, а
послеоперационная смертность составила 4%.
2015 International Institute of Anticancer Research
(Dr. John G. Delinassios), All rights reserved
Results of Primary Cytoreductive Surgery in
Advanced-stage Epithelial Ovarian Cancer: A Singlecenter Experience
24.
Оценка АГО (рабочей группы гинекологической онкологии) как предиктор хирургического исхода привторичной циторедукции у пациентов с раком яичников
25.
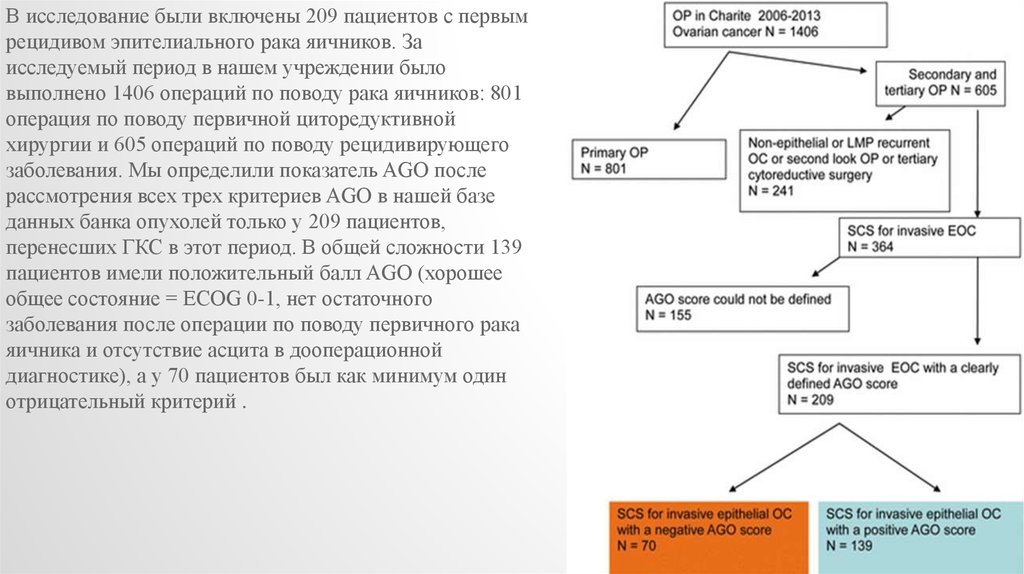
В исследование были включены 209 пациентов с первымрецидивом эпителиального рака яичников. За
исследуемый период в нашем учреждении было
выполнено 1406 операций по поводу рака яичников: 801
операция по поводу первичной циторедуктивной
хирургии и 605 операций по поводу рецидивирующего
заболевания. Мы определили показатель AGO после
рассмотрения всех трех критериев AGO в нашей базе
данных банка опухолей только у 209 пациентов,
перенесших ГКС в этот период. В общей сложности 139
пациентов имели положительный балл AGO (хорошее
общее состояние = ECOG 0-1, нет остаточного
заболевания после операции по поводу первичного рака
яичника и отсутствие асцита в дооперационной
диагностике), а у 70 пациентов был как минимум один
отрицательный критерий .
26.
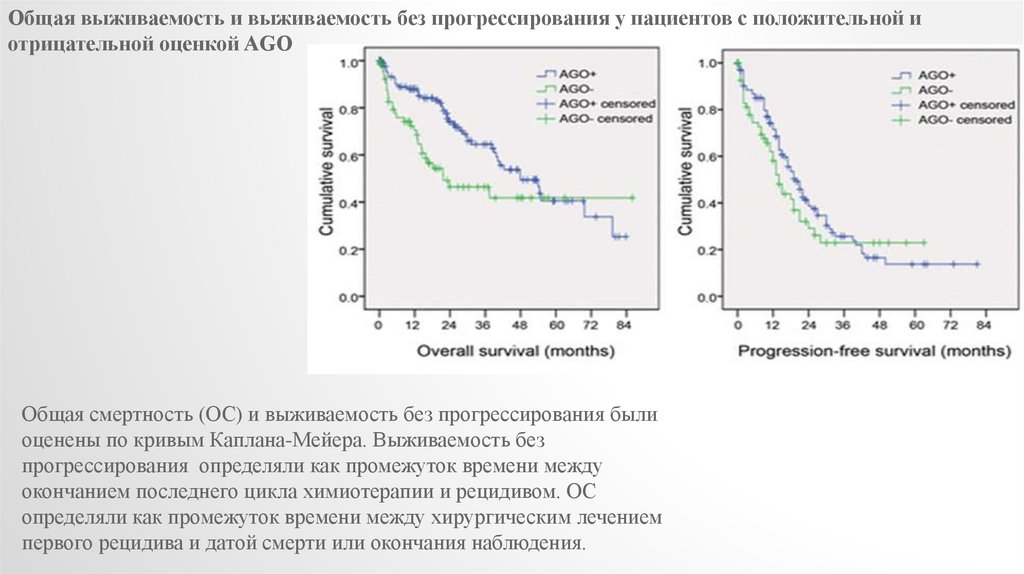
Общая выживаемость и выживаемость без прогрессирования у пациентов с положительной иотрицательной оценкой AGO
Общая смертность (ОС) и выживаемость без прогрессирования были
оценены по кривым Каплана-Мейера. Выживаемость без
прогрессирования определяли как промежуток времени между
окончанием последнего цикла химиотерапии и рецидивом. ОС
определяли как промежуток времени между хирургическим лечением
первого рецидива и датой смерти или окончания наблюдения.
27.
Вывод:Оптимизируя хирургические навыки и инфраструктуру, мы можем ожидать полной резекции опухоли для первого
рецидива рака яичника в более чем 60% случаев. Этот показатель не отклоняется от уровня полной резекции при
первичном запущенном раке яичников и не увеличивает заболеваемость и смертность. Показатель AGO является
полезным предиктором работоспособности у пациентов с раком яичников с первым рецидивом. Но пациенты с
отрицательными показателями AGO могут все еще иметь 50% -ную вероятность достижения оптимальной резекции
опухоли после вторичной циторедуктивной хирургии. Это будет ключевым фактором при консультировании пациентов с
рецидивирующим заболеванием о дальнейших вариантах лечения.













 Медицина
Медицина