Похожие презентации:
Синдром диссеменированного внутрисосудистого свертывания крови
1. Синдром диссеменированного внутрисосудистого свертывания крови.
Ростовский государственный медицинскийуниверситет.
Кафедра гематологии и трансфузиологии
ФПК и ППС.
Проф. Шатохин Ю.В.
2. ДВС синдром – это патологический процесс в основе которого лежит массивное свертывание крови, ведущее к блокаде
микроциркуляторного русла жизненно важныхорганов рыхлыми массами фибрина и
агрегатами клеток и сопровождающееся
избыточным потреблением факторов
коагуляции, тромбоцитов и других клеток в
многочисленные тромбы и сгустки крови наряду
с активацией фибринолиза и накоплением в
кровотоке продуктов протеолиза.
3. Абу - Ибрахим- Джурджани (1110 год нашей эры)
«- люди, укушенные, ядовитой змеей,погибают от свертывания крови в
полостях сердца, сосудах и истечения
крови из всех отверстий…»
4.
ДВС- синдром?5. Аксиомы ДВС- синдрома:
ДВС-синдром всегда вторичен, т.е.сопровождает или осложняет течение
основного заболевания – индуктора.
ДВС- синдром имеет «дозовую»
зависимость от выраженности и тяжести
основного заболевания.
ДВС- синдром всегда является
полиорганной патологией.
6. Система гемостаза – это совокупность функционально-морфологических и биохимических механизмов, обеспечивающих жидкое состояние
Система гемостаза – это совокупность функциональноморфологических и биохимических механизмов,обеспечивающих жидкое состояние крови,
предупреждение и остановку кровотечений.
В свертывающей системе гемостаза
выделяют два звена:
- клеточное (сосудисто-тромбоцитарное);
- плазменное (коагуляционное);
7. Сосудистое звено гемостаза:
В норме тромборезистентность эндотелияобеспечивается следующими механизмами:
контактная инертность внутренней, обращенной в
просвет сосудов поверхности эндотелиоцитов;
синтез ингибитора агрегации тромбоцитов –
простоциклинов;
высокое содержание на эндотелиацитах комплекса
гепарин-антитромбин III;
способность синтезировать и выделять тканевой
активатор фибринолиза;
способность стимулировать фибринолиз через
систему протеинов С и S;
8. Сосудистое звено гемостаза (повреждение сосуда):
обнаженный субэндотелий (коллагеновыеволокна, эластин, протегликан и др.)
вызывает лабилизацию мембран
тромбоцитов и стимулирует их агрегацию;
выделяется фактор Виллебранда,
стимулирующий адгезию тромбоцитов;
выделяемый АДФ, адреналин, серотони и
др. биологически активные вещества
стимулируют адгезию тромбоцитов;
выделяется тканевой тромбопластин,
являющийся кофактором активированного
седьмого фактора.
9. Тромбоцитарное звено гемостаза (функция тромбоцитов):
-ангиотрофическая;
адгезивно-агрегационная;
сорбционно-транспортная;
активация плазменного гемостаза;
ретракция кровяного сгустка;
10. Лабораторные показатели, характеризующие сосудистый компонент гемостаза:
Проба щипка или жгута;Манжеточная проба;
11. Лабораторные показатели, характеризующие тромбоцитарный компонент гемостаза:
длительность кровотечения по Дуке(норма 2-3 мин);
подсчет количества тромбоцитов в
крови;
исследование агрегации
тромбоцитов;
исследование адгезии тромбоцитов;
12. Причины увеличения времени кровотечения
Уменьшение количества тромбоцитов в крови;Тромбоцитопатии конституциональные и
приобретенные;
Дефицит и нарушение образования фибриногена;
Болезнь Виллебранда;
Наличие аномального коллагена (поражение
соединительной ткани типа синдрома ЭлерсаДанлоса);
13. Причины приобретенных тромбоцитопатий
Прием медикаментов (ацетилсалициловаякислота, тиклопидин, антибиотики и др.);
Наличие патологических изменений в
организме (миелопролиферативный
синдром, ХПН, печеночная
недостаточность, дисглобулинемии и т.д.);
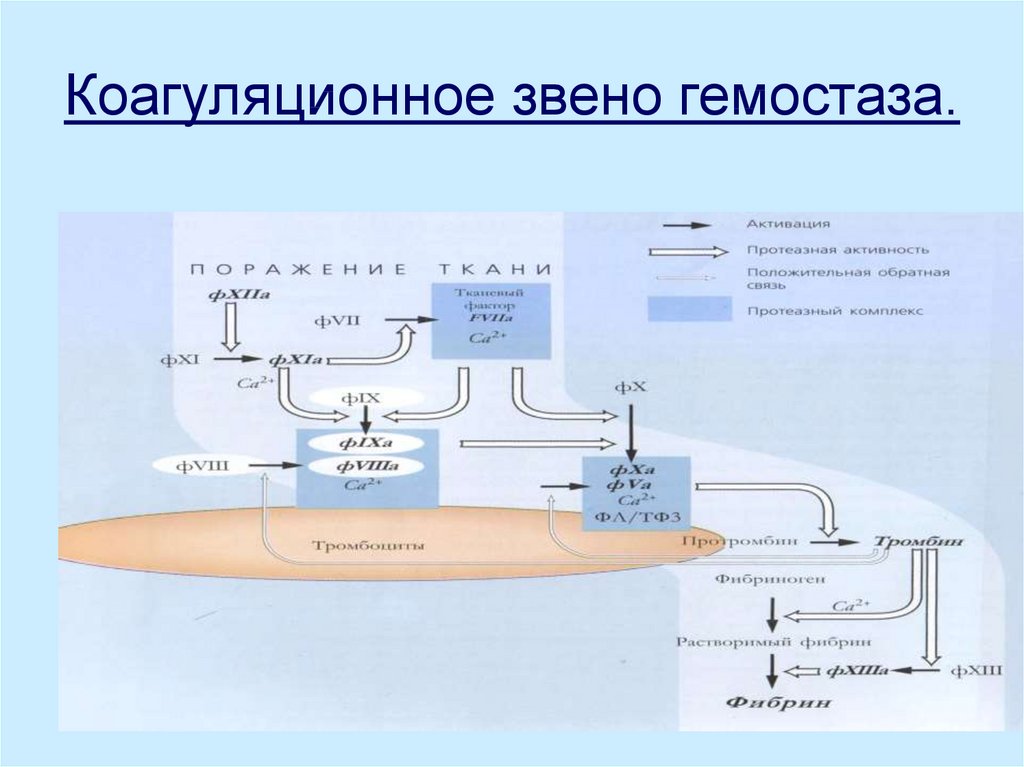
14. Коагуляционное звено гемостаза.
15. Лабораторные тесты, характеризующие внутренний путь свертывания крови:
-времясвертывания крови (8-12 минут по Ли
Уайту) – удлинено при дефиците XII,XI, IX,YIII,
фибриногена или при избытке антикоагулянтов;
- активированное парциальное
тромбопластиновое время АЧТВ (50-70 сек) –
изменено при дефиците: XII,XI,Х,IX,YIII, Y,II,
фибриногена, избытке антикоагулянтов;
- АВР активированное время рекальцификации
(60-120 сек) – нарушено при всех коагулопатиях
кроме: YII, XIII;
16. Лабораторные тесты, характеризующие внешний путь свертывания крови:
Протромбиновый индекс (90-105%)дефицит факторов:II, YII, Y, X;Протромбиновое время (по Квику 12-18
сек);
17. Лабораторные тесты, характеризующие превращение фибриногена в фибрин:
Тромбиновое время (12-17 сек)- пригипофибриногенемии, избытке антитромбина,
передозировке гепарина, накоплении
продуктов фибринолиза;
Фибриноген (повышение – при воспалении,
снижение- при потреблении);
РФМК- повышены при ДВС-синдроме;
РПДФ – повышены при ДВС-синдроме;
18. Основные антикоагулянты (первичные):
АнтитромбинIII;Гепарин;
Протеин С;
ПротеинS;
19. Основные антикоагулянты (вторичные):
Антитромбин I- фибрин;Антитела к факторам YII,Y
(волчаночный антикоагулянт);
Продукты фибринолиза (ПДФ);
20. Этиология ДВС- синдрома (Воробьев А.И. 2005 г.)
Все терминальные состояния и разновидности шока – травматический,ожоговый септический, кардиогенный, анафилактический и т.д.
Все острые инфекционно-септические заболевания, не зависимо от
входных ворот инфекции;
Тяжелые травмы, включая синдром сдавления, травматические
хирургические вмешательства;
При острой массивной кровопотере, а так же при необоснованных
массивных гемотрансфузиях;
Все виды острого внутрисосудистого гемолиза;
При акушерской патологии (эмболия околоплодными водами,
преждевременная отслойка плаценты, внутриутробная гибель плода при
длительной его ретенции в матке, при тяжелых поздних токсикозах
(эклампсия).
Острые массивные деструкции органов и тканей (панкреатиты, гепатиты,
ожоги);
Воздействие гемокоагулирующих змеиных ядов (гадюковые: гюрза, эфа и
др; гремучие змеи: кроталиды, ботропсы и т.д.);
21. Патогенез ДВС-синдрома:
Активация тромбоцитарного звенагемостаза:
- медикаментозная (рифампицин,
адреналин, аминокапр. к-та);
- выброс ф. Виллебранда;
- гипоксическое повреждение эндотелия;
- контактаная активация тромбоцитов;
22. Патогенез ДВС-синдрома:
Активация внешнего пути свертываниякрови:
- попадание в кровь избытка тканевого
тромбопластина;
- попадание в кровь избытка аналогов
тканевого тромбопластина;
23. Патогенез ДВС-синдрома:
Активация внутреннего путисвертывания крови;
- повышение в крови ЦИК;
- контактная активация 12 фактора
свертывания крови;
24. Патогенез ДВС-синдрома:
Уменьшение антикоагуляционногопотенциала крови:
- врожденные тромбофилии;
- приобретенные тромбофилии;
25. Классификация ДВС-синдрома:
Молниеносный;Острый;
Хронический;
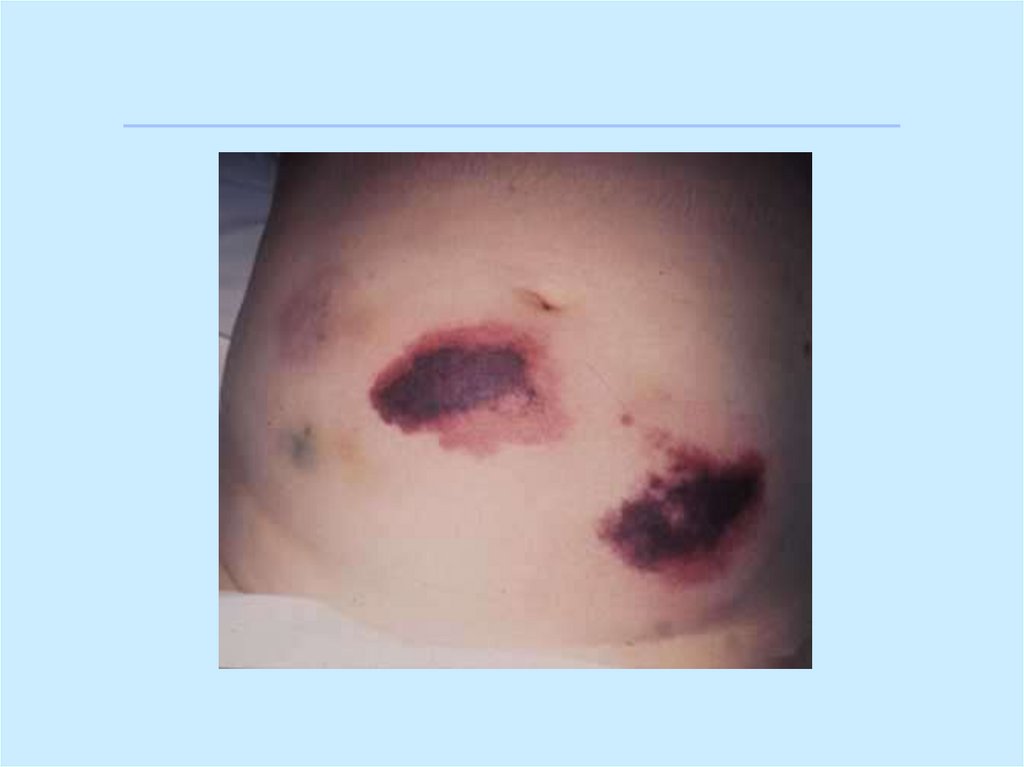
26. Клинические проявления ДВС-синдрома:
Клинические проявления ДВСсиндрома:Сочетание петехиального и
гематомного типов кровоточивости;
Тромботические осложнения;
Развитие полиорганной
недостаточности;
Наличие гемодинамических нарушений
(признаки шока);
27.
28.
29. Поражение слизистой оболочки желудка и кишечника проявляется при остром ДВС-синдроме следующими событиями:
Поражение слизистой оболочки желудка икишечника проявляется при остром ДВСсиндроме следующими событиями:
Образование гипоксических (шоковых)
обильно кровоточащих эрозий и язв;
Диапедезная кровоточивость слизистых
оболочек;
Снижение барьерной функции слизистой
оболочки кишечника, в результате чего
последняя становиться проницаемой для
микрофлоры кишечника – вторичный
эндогенный сепсис;
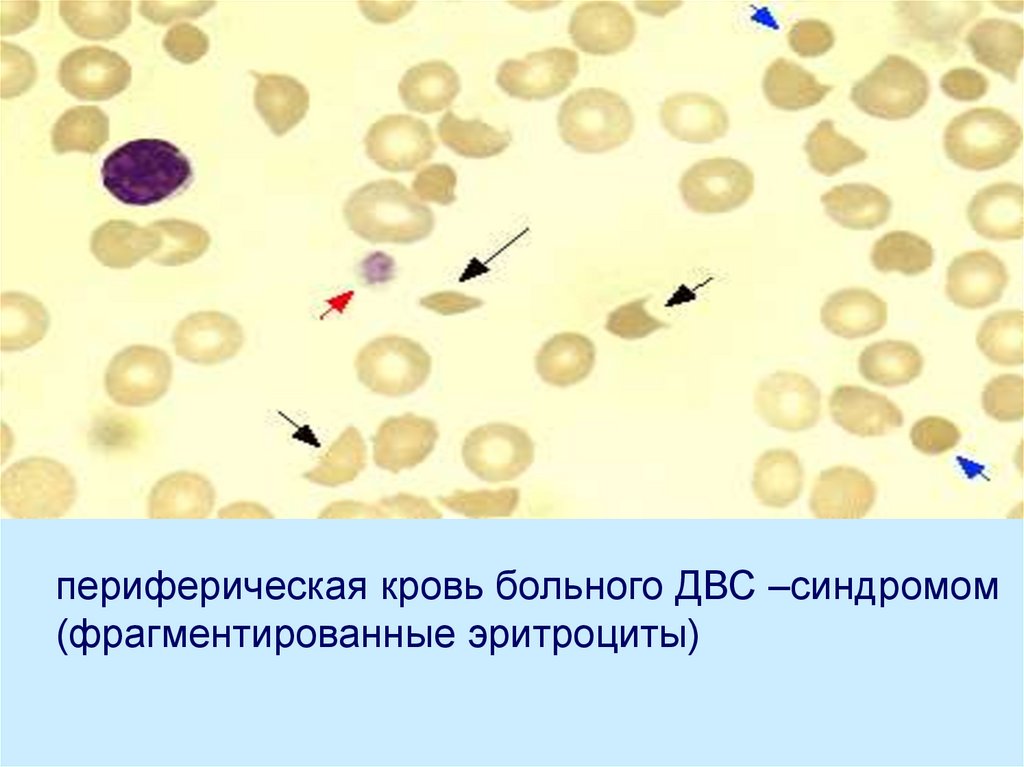
30. Лабораторная диагностика ДВС-синдрома.
Лабораторная диагностика ДВСсиндрома.Определение свидетелей
тромбообразования:
- повышение РФМК;
- фрагментация эритроцитов («шизоциты);
- снижение уровня тромбоцитов;
- повышение содержания тромбоцитарных
факторов;
31.
периферическая кровь больного ДВС –синдромом(фрагментированные эритроциты)
32. Лабораторная диагностика ДВС-синдрома.
Лабораторная диагностика ДВСсиндрома.Определение глубины синдрома
потребления:
- степень снижения тромбоцитов;
- снижение уровня антитромбина 3;
- снижение уровня плазминогена;
33. Лабораторная диагностика ДВС-синдрома.
Лабораторная диагностика ДВСсиндрома.Тесты, направленные на оптимизацию
терапии:
- уровень антитромбина3;
- уровень плазминогена;
- уровень РФМК;
- агрегация тромбоцитов;
- уровень фактора Виллебранда;
- количество тромбоцитов;
34. Общие принципы терапии ДВС:
Усилить антикоагуляционнуюактивность плазмы крови;
Усилить антиагрегационный потенциал
крови;
Убрать избыток активаторов
свертывания крови;
Усилить лизис тромбов;
Удалить патологические продукты,
образующиеся при свертывании крови;
35. Заместительная терапия при ДВС – синдроме (Воробьев А.И., 2005 г.)
Одновременное введение СЗП и гепарина неменее 20 тыс. ед в сутки;
Объем переливаемой плазмы не должне быть
меньше 10-15 мл/кг массы тела пациента (не
менее 1,0-1,5 литров в сутки для взрослых
пациентов);
Инфузии плазмы должны проводиться быстро;
Использование синтетических колоидных
растворов снижает коагуляционный потенциал
крови;
Введению эритроцитарной массы должны
предшествовать трансфузии СЗП.
36. Режимы разморозки СЗП (А.Г. Румянцев, В.А. Агрененко 1997 г.)
При температуре 37 градусов(законодательно определен);
При температуре 45 градусов (R.D. Plotc,
R.T.Giotola, 1988);
37. Заместительная терапия при ДВС – синдроме (Воробьев А.И., 2005 г.)
Использование рекомбинантных концентратовантитромбина III, протеина С (цепротин) и
тромбомодулина;
Использование рекомбинантного 7 фактора
свертываняи крови (ново-севан);
Трансфузии тромбоцитарной взвеси – не менее 46 доз в сутки;
Введение больших доз протеаз (контрикал – не
менее 500 тыс ед.);
Использование препаратов транексамовой
кислоты (транексам);
38. Профилактика септических осложнений
Антибактериальная кантаминация кишечника(ципрофлоксацин, котримоксазол);
Использование препаратов лактулозы;
При больших кровопотерях и острой
печеночной недостаточности:
- Инфузии раствора альбумина;




































 Медицина
Медицина








