Похожие презентации:
Анкилозирующий спондилоартрит
1. Анкилозирующий спондилоартрит
Подготовил: Сайынов М.716-2к
Проверила: Исаева Б.Г.
2.
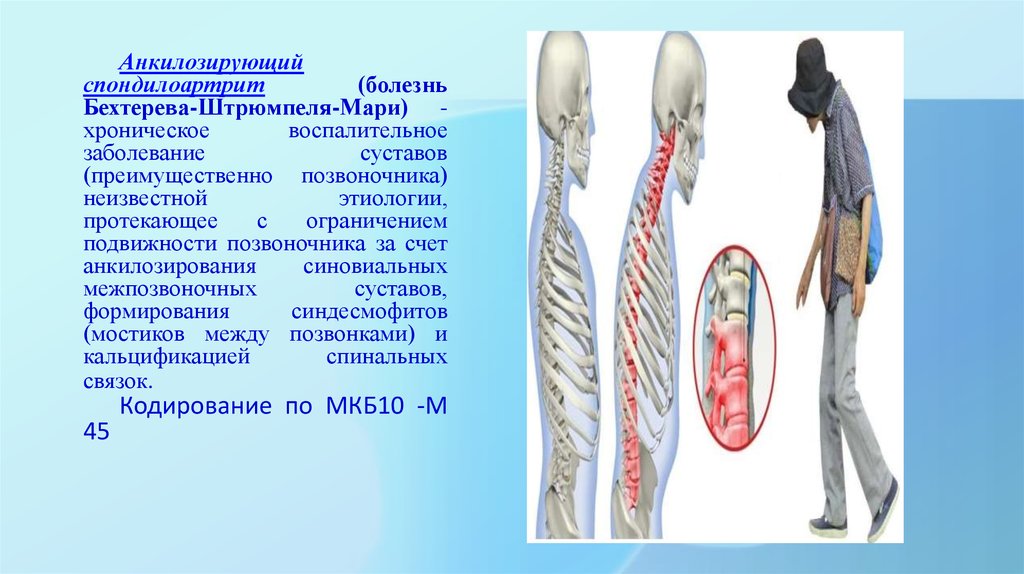
Анкилозирующийспондилоартрит
(болезнь
Бехтерева-Штрюмпеля-Мари) хроническое
воспалительное
заболевание
суставов
(преимущественно позвоночника)
неизвестной
этиологии,
протекающее
с
ограничением
подвижности позвоночника за счeт
анкилозирования
синовиальных
межпозвоночных
суставов,
формирования
синдесмофитов
(мостиков между позвонками) и
кальцификацией
спинальных
связок.
45
Кодирование по МКБ10 -М
3.
АС относится к группе спондилоартритов (СпА), куда включены также реактивный артрит,
псориатический артрит, спондилоартрит при воспалительных заболеваниях кишечника
(болезнь Крона и язвенный колит), а также недифференцированные спондилоартриты. Этим
заболеваниям свойственны следующие общие черты: боль в позвоночнике воспалительного
ритма, несимметричный олигоартрит (преимущественно нижних конечностей), энтезиты,
сакроилиит и поражение других отделов позвоночника, а также передний увеит, псориаз,
наследственная предрасположенность, частое наличие HLAВ27 и отсутствие ревматоидного
фактора.
4.
Этиология и патогенез• Этиология заболевания до настоящего времени остается не ясной. По
данным многочисленных семейных и близнецовых исследований, АС
относится к мультифакториальным заболеваниям, т.е. к болезням с
наследственной предрасположенностью, обусловленной многими
генетическими и средовыми факторами .
• Основное место среди них занимает HLA-B27. Его вклад составляет 1623% всего генетического риска этого заболевания[10]. К другим
дополнительным генам предрасположенности относятся гены кластера
IL1[11] вклад в наследуемость АС - 4-6% [12], ERAP1 - 0,34% [13], IL23R 0,31% [13], KIF21B -0,25% [13] и другие.
5.
• Многие факторы внешней среды являются триггерами развития заболевания у генетическичувствительных (или предрасположенных) к нему пациентов. Провоцирующими агентами могут
быть травма, различного рода стрессовые факторы, включая физиологические, холодовые и
психоэмоциональные стрессы.
6.
• В основе заболевания лежат два патофизиологических процесса - воспаление и образованиесиндесмофитов. Однако их взаимоотношение, а также факторы, контролирующие их, мало
изучены. Последние исследования, проведенные на экспериментальной модели мышей
(протеогликаниндуцированный спондилит - ПИС) показали, что остеопролиферация развивается
только в тех местах, где раньше имелось воспаление, доказывая, что воспаление и деструкция
межпозвонковых дисков необходимы для прогрессирования заболевания и формирования
новой, патологической костной ткани.
7.
ЭпидемиологияРаспространенность АС зависит в основном от частоты HLA-B27 в конкретной популяции, и составляет
среди взрослых от 0,02% до 2,0%. [15]. Так, среди жителей экваториальных стран, его распространенность
составляет практически 0%, а в приарктических популяциях Скандинавии, Чукотки, Аляски достигает 1,52% .
• Пик заболеваемости АС приходится на возрастной интервал 25-35 лет. Болезнь дебютирует в 10-20%
случаев до 18-летнего возраста, а возрасте старше 50 лет заболевает не более 5-7% больных. Мужчины в
3-6 раз чаще болеют, чем женщины .
• Исходы у больных АС обычно благоприятнее, чем при ревматоидном артрите (РА), хотя частота
инвалидизации примерно одинаковая .
8.
Клинические критерии:- Боль в нижней части спины, уменьшающаяся после физических упражнений, но
сохраняющаяся в покое (в течение более 3 месяцев)
- Ограничение движений в поясничном отделе позвоночника, как в сагиттальной, так и
во фронтальной плоскостях
- Ограничение дыхательной экскурсии грудной клетки в сравнении с показателями у
здоровых лиц
Рентгенологический критерий:
- Сакроилиит: двусторонний (стадия ≥2) или односторонний (стадия 3-4).
(Модифицированные Нью-Йоркские критерии,1984г.):
Диагноз устанавливается при наличии рентгенологического критерия и хотя бы одного
клинического критерия.
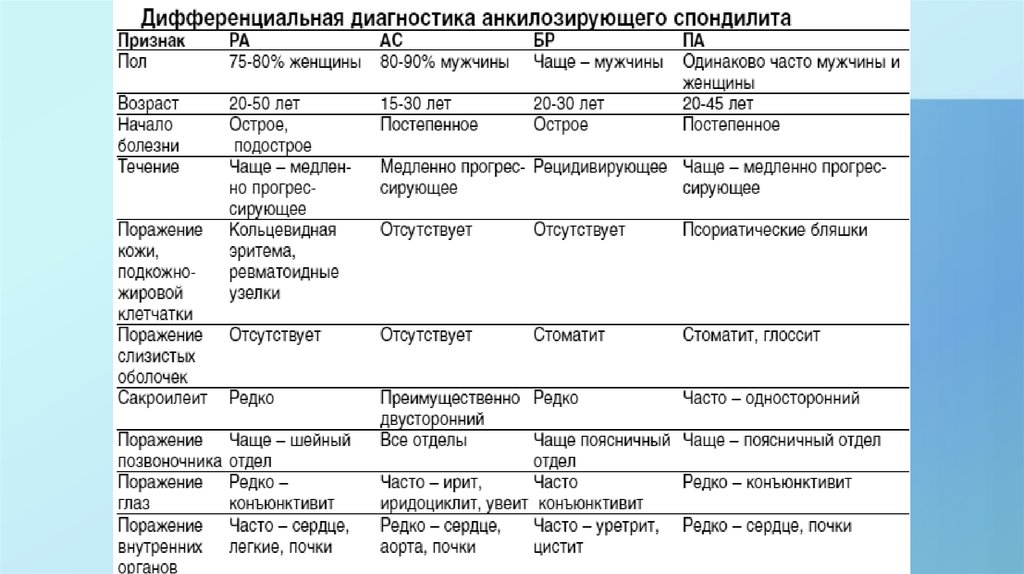
9. Клиническая классификация анкилозирующего спондилита
Стадия болезни:
1 (дорентгенологическая) ; 2 (развернутая) ; 3 (поздняя)
Активность болезни:
Низкая ; Умеренная ; Высокая ; Очень высокая
Внепозвоночные проявления:
Артрит (отдельно отмечается коксит) ; Энтезит ; Дактилит
Внескелетные проявления:
Увеит ; Воспалительные заболевания кишечника (болезнь Крона, язвенный
колит) ; Псориаз ; IgA- нефропатия ; Нарушение проводящей системы
сердца ; Аортит
Дополнительная иммуногенетическая характеристика:
HLAB27(+) ; HLAB27(-)
Осложнения:
Амилоидоз ; Остеопороз ; Атеросклероз ; Нарушение ритма сердца;
Аортальный порок сердца ; Перелом синдесмофитов; Подвывих атлантоаксиального сустава; Анкилоз височно-нижнечелюстных суставов; Шейногрудной кифоз (расстояние затылок стена); Нарушение функции тазобедренных
суставов
Функциональный класс :
1 ;2; 3; 4.
10. Стадии АС
11.
Активность болезни:• Эксперты рекомендуют определять по индексу ASDAS (Ankylosing
Spondylitis Disease Activity Score) и BASDAI (Bath Ankylosing Spondylitis
Disease Activity Index)
• Функциональные нарушения, которые возникают у больных АС,
объективизируются при помощи индекса BASDAI (Bath AS Disease Activity Index)
• Индекс BASDAI рассчитывается как среднее значение суммы 10-ти
показателей по ЧРШ (числовая рейтинговая шкала) и колеблется от 1 до 10.
Функциональные нарушения считаются выраженными при счете BASDAI> 4.
BASDAI (Bath AS Disease Activity Index) - это комбинированный индекс для
оценки подвижности в позвоночнике и функции тазобедренных суставов.
• Он представляет собой сумму из 5 стандартных измерений, выраженных в
баллах.
• Результаты оцениваются с использованием 3-х балльной шкалы (0отсутствие нарушений, 1 – умеренные нарушения, 2 – выраженные
нарушения). Общее значение индекса - от 0 до 10.
12. Стадии сакроилеита
Пациент по 10-бальной шкале отвечает на следующие вопросы, при
этом 10 соответствует крайней степени выраженности признака, 0- его
отсутствию; пациент оценивает выраженность симптомов за
последнюю неделю
Как бы Вы расценили уровень общей слабости (утомляемости)?
Как бы Вы расценили уровень боли в шее, спине или
тазобедренных суставах?
Как бы Вы расценили уровень боли (или степень припухлости) в
суставах (помимо шеи, спины или тазобедренных суставов)?
Как бы Вы расценили степень неприятных ощущений,
возникающих при дотрагивании до каких-либо болезненных областей
или давлении на них?
Как бы Вы расценили степень выраженности утренней
скованности, возникающей после просыпания?
Как долго длится утренняя скованность, возникающая после
просыпания (2 часа и более оценивается как 10 баллов)?
п.1 + п.2 + п.3 + п4 + (п.5 + п.6)/5
оценка
13.
Особенности определения активности при анкилозирующемспондилите
Определение активности АС должно основываться на индексах
BASDAI и ASDAS.
Индекс BASDAI основан на самостоятельном заполнении
опросника больными и отражает их субъективные ощущения
(теоретической основой его разработки является концепция, согласно
которой уровень боли является субъективным отражением
активности АС).
Однако данный индекс имеет свои недостатки, такие как
субъективность оценки больным своего состояния, на которое
активно влияет психо-эмоциональный фон, невозможность врачом
проверить достоверность результатов и градация активности только
на высокую и низкую.
Комбинированный индекс ASDAS основан на сочетании
субъективных ощущений пациента, и лабораторных показателей
системного воспаления (СОЭ или СРБ).
14. Индекс BASDAI (Bath AS Disease Activity Index)
ASDAS (AS Disease Activity Score – счет
активности болезни)
В зависимости от используемого
лабораторного маркера воспаления, имеется
две версии
индекса.
Одна использует СРБ (определяемый
высокочувствительным методом), а вторая –
СОЭ (по Вестергрену).
Градация активности АС по ASDAS:
< 1,3 – низкая активность
>1,3 < 2,1 – умеренная активность
>2,1 < 3,5 - высокая активность
> 3,5 – очень высокая активность
15.
• Основными клиническими проявлениями пораженияаксиального скелета являются:
• воспалительная боль в спине, нарастающее ограничение
подвижности всех отделов
• позвоночника.
• Внеаксиальные поражения АС – это патология опорнодвигательного аппарата,
• напрямую связанная с заболеванием - к ним относятся
артриты и этезиты, и их
• производные - дактилиты.
• Внескелетные поражения, в виде увеитов, псориаза,
воспалительных поражений
• кишечника и сердца встречаются от 10 до 40% больных
АС.
16.
Диагностика АСЖалобы и анамнез
• Центральное место в клинической картине АС занимает поражение аксиального скелета (позвоночник, КПС и
тазобедренные суставы);
• Воспалительные поражения периферических суставов (артриты) и энтезисов (энтезиты) часто встречаются и
характерны для АС;
• При АС нередко развивается поражение других (помимо опорно-двигательного аппарата) органов, в первую
очередь – глаз (увеиты (острый передний)), кожи (псориаз), кишечника (воспалительные заболевания
кишечника), сердца (аортит, нарушение проводимости сердца) и почек; Нет существенных половых различий
в клинической картине или рентгенографических изменениях, хотя частота, как самого заболевания, так и его
тяжелых форм выше среди мужчин;
• АС не оказывает отрицательного влияния на фертильность, течение беременности и родов.
17. Клиническая картина болезни
Воспалительный характерболей
•Хронические боли в НЧС более
3 месяцев
•Возраст начала менее 50 лет
•Утренняя скованность более 30
минут
•Уменьшение болей после
упражнений, но не в покое
•Пробуждение во второй
половине ночи вследствие болей
в спине
•Перемежающая боль в ягодицах
Определение HLA B27
•При обнаружении HLA B27
диагноз АС можно считать
обоснованным
18.
Поздние клинические признаки:исчезновение поясничного лордоза.
вовлечением позвоночно-реберных суставов (снижая объем движений грудной
клетки при дыхании) и шейного отдела позвоночника (с ограничением подвижности
шеи).
Вовлечение грудного отдела позвоночника может ассоциироваться с болями в
переднем отделе грудной клетки и болезненностью хряща грудины и ребер, что
особенно беспокоит пациентов .
«Поза просителя» у больного с болезнью Бехтерева
19. Алгоритм ранней диагностики
Симптомы для выявлениясакроилеита:
Симптом
Кушелевского
(I):
больной лежит на спине на твердом
основании. Врач кладет руки на
гребешки подвздошных костей спереди
и резко надавливает на них.
Симптом
Кушелевского
(II):
больной лежит на боку, врач кладет
руки на область подвздошной кости и
рывком надавливает на нее.
Симптом Кушелевского (III):
больной лежит на спине, одна нога
согнута в коленном суставе и отведена
в сторону. Врач одной рукой упирается
на этот коленный сустав, а другой
рукой
надавливает
на
противоположную подвздошную кость.
20.
СимптомФорестье:
больной стоит спиной к стене,
пытаясь прикоснуться к ней
пятками, туловищем и головой,
что в норме делается свободно.
При
болезни
Бехтерева
вследствие наличия кифоза одна
их этих частей тела больного не
соприкасается со стеной;
Проба
подбородок-грудина:
при
поражении
шейного
отдела позвоночника остается
расстояние
между
подбородком и грудиной при
максимальном наклоне головы
вперед;
21.
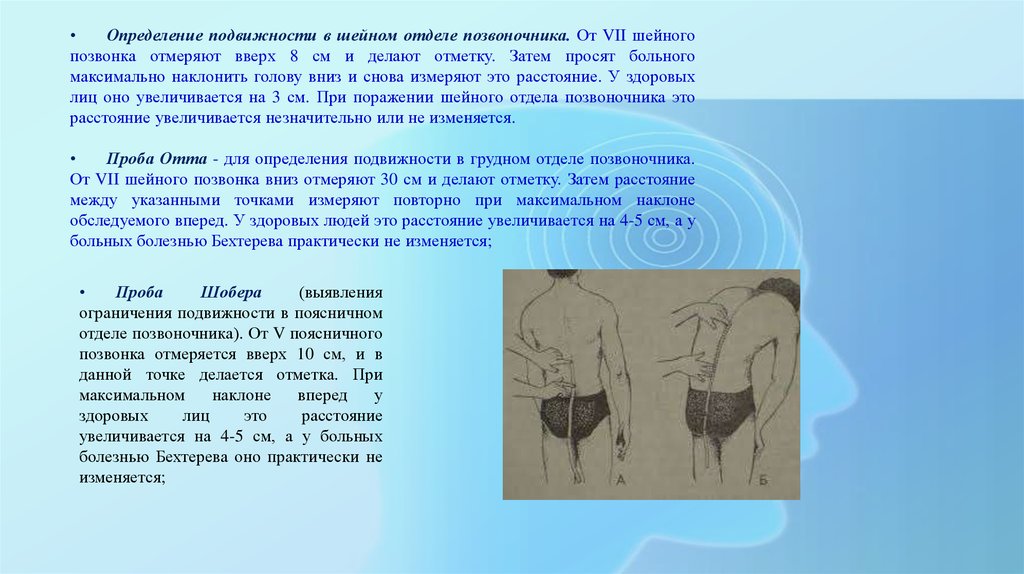
Определение подвижности в шейном отделе позвоночника. От VII шейного
позвонка отмеряют вверх 8 см и делают отметку. Затем просят больного
максимально наклонить голову вниз и снова измеряют это расстояние. У здоровых
лиц оно увеличивается на 3 см. При поражении шейного отдела позвоночника это
расстояние увеличивается незначительно или не изменяется.
Проба Отта - для определения подвижности в грудном отделе позвоночника.
От VII шейного позвонка вниз отмеряют 30 см и делают отметку. Затем расстояние
между указанными точками измеряют повторно при максимальном наклоне
обследуемого вперед. У здоровых людей это расстояние увеличивается на 4-5 см, а у
больных болезнью Бехтерева практически не изменяется;
Проба
Шобера
(выявления
ограничения подвижности в поясничном
отделе позвоночника). От V поясничного
позвонка отмеряется вверх 10 см, и в
данной точке делается отметка. При
максимальном
наклоне
вперед
у
здоровых
лиц
это
расстояние
увеличивается на 4-5 см, а у больных
болезнью Бехтерева оно практически не
изменяется;
22. Диагностические пробы для выявления болевого синдрома и ограничения подвижности позвоночника:
Дыхательных экскурсий грудной клетки.
Измерение производится сантиметровой лентой на уровне IV ребра. В норме
разница окружности грудной клетки между максимальным вдохом и выдохом
составляет 6-8 см. При развитии анкилоза реберно-позвоночных суставов эта разница
уменьшается до 1-2 см. При наличии эмфиземы легких проба не информативна;
Проба Томайера (оценка общей подвижности позвоночника). Проводится путем
измерения в сантиметрах расстояния от среднего пальца вытянутых рук до пола при
максимальном наклоне вперед. Это расстояние в норме равно «О», а при
ограничении сгибания позвоночника оно значительно увеличивается;
23.
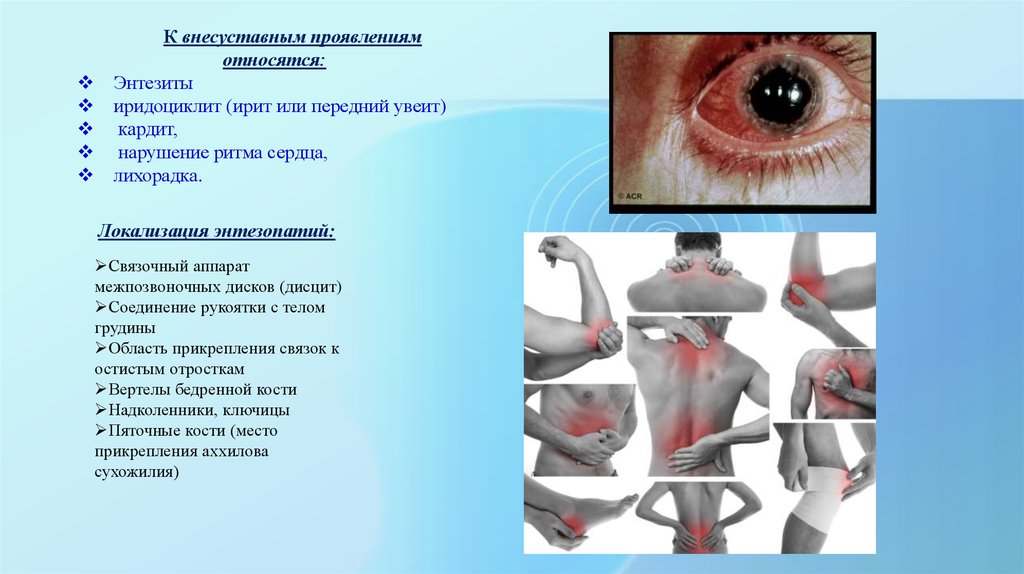
К внесуставным проявлениямотносятся:
Энтезиты
иридоциклит (ирит или передний увеит)
кардит,
нарушение ритма сердца,
лихорадка.
Локализация энтезопатий:
Связочный аппарат
межпозвоночных дисков (дисцит)
Соединение рукоятки с телом
грудины
Область прикрепления связок к
остистым отросткам
Вертелы бедренной кости
Надколенники, ключицы
Пяточные кости (место
прикрепления аххилова
сухожилия)
24.
• Сердечно-сосудистая патология является одной из основныхпричин смерти больных анкилозирующим спондилоартритом
• Риск смерти вследствие кардиоваскулярных осложнений в 1,5-2
раза превосходит общепопуляционный уровень.
• Одним из интенсивно исследуемых в последние годы
направлений является изучение роли жесткости сосудистой
стенки в развитии сердечно-сосудистой патологии.
• В этой связи особый интерес представляет вопрос взаимосвязи
сердечно-сосудистого риска и артериальной ригидности при
АС.
• В наше исследование включало 15 пациентов с
анкилозирующим спондилоартритом, из них 10 мужчин
(66,6%), 5 женщин (33,3%), средний возраст 39,4±1,3лет,
• Суточное мониторирование артериального давления
проводилось на аппарате BPLab v.3.2 с изучением параметров
артериальной ригидности.
• Проводилась аппланационная тонометрия с контурным
анализом пульсовой волны для измерения центрального
аортального давления и скорости распространения пульсовой
волны на каротидно-феморальном сегменте при помощи
прибора SphygmoCor
25.
Выводы. 1. У пациентов с анкилозирующим спондилоартритом
выявлено повышение скорости распространения пульсовой волны
средней за сутки, скорости распространения пульсовой волны
минимальной и амбулаторного индекса ригидности артерий по
сравнению с контрольной группой.
2. Отмечалось повышение систолического аортального давления
минимального и среднего за сутки, диастолического аортального
давления среднего за сутки у больных анкилозирующим
спондилоартритом.
3. Преобладающим профилем АД у пациентов с анкилозирующим
спондилоартритом был профиль нондиппер, выявленный у 55%.
4. Показатели С-SP(центральное систолическое давление) С-DP
(центральное диастолическое давление) у больных с
анкилозирующим спондилоартритом были выше по сравнению с
контрольной группой
5 Давление аугментации (AP) и индекс аугментации (Alx) были
выше у больных с анкилозирующим спондилоартритом по
сравнению с контрольной группой.
26.
Данные лабораторных исследований.Из лабораторных данных наиболее информативными являются: наличие HLA-B27, повышение СОЭ
до 30-60 мм/ч и СРБ и гипохромная анемия.
Около 8 % людей являются носителями HLA-B27-аллели (HLA-B27-позитивны, в литературе также
можно встретить выражение «носители HLA-B27-антигена»). Положительный результат типирования
HLA-B27 увеличивает риск развития какого-либо заболевания из группы спондилоартритов в 20 раз.
Поэтому типирование HLA-B27 может быть использовано для оценки риска развития спондилоартрита
27.
При длительном назначении НПВП рекомендовано регулярно мониторироватьбезопасность лечения: общий анализ крови, аланин- и аспартатаминотрансаминазы,
гаммаглутамилтранспептидаза, эзофагогастродуоденоскопияконтроль
артериального давления, функцией почек (общий анализ мочи, мочевина,
креатинин с расчетом скорости клубочковой фильтрации), числом тромбоцитов
крови, при необходимости – исследование коагулограммы
28.
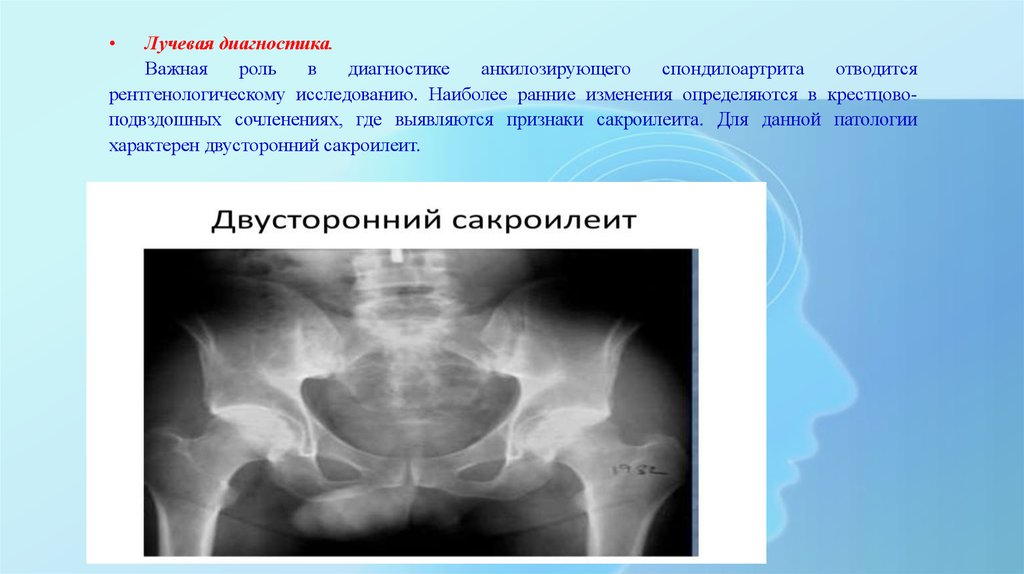
Лучевая диагностика.
Важная
роль
в
диагностике
анкилозирующего
спондилоартрита
отводится
рентгенологическому исследованию. Наиболее ранние изменения определяются в крестцовоподвздошных сочленениях, где выявляются признаки сакроилеита. Для данной патологии
характерен двусторонний сакроилеит.
29.
МРТПри наличии клинических показаний (боль воспалительного ритма в нижней части спины и
относительно небольшой давности заболевания – до 2-3 лет) и отсутствии достоверных признаков
сакроилиита на рентгенограммах рекомендовано проведение МРТ КПС с обязательным
использованием Т1 и Т2 FatSat (или STIR) импульсных последовательностей в полукоронарной
плоскости с толщиной среза не более 4 мм;
30.
• Для диагностики СИ при АС основное значение имеет выявляемый при МРисследовании отек костного мозга в прилежащих к суставу костях - «достоверный
сакроилиит». Наличие только синовита КПС, капсулита или энтезита без
субхондрального отека костного мозга/остеита согласуется с диагнозом активного
сакроилиита, но не является достаточным для его постановки; Достоверный сакроилиит
при МР обследовании – не менее двух участков субхондрального отека костного мозга в
области КПС, или по одному участку, но на двух и более последовательных МР срезах;
• Отек костного мозга (ОКМ) по МРТ - гиперинтенсивный сигнал на томограммах в STIR–
режиме или T1 с подавлением сигнала от жировой ткани (fat-saturated) и контрастным
усилением. Чем сильнее гиперинтенсивный сигнал, тем с большей вероятностью он
отражает активное воспаление (интенсивность гиперинтенсивного сигнала аналогична
таковому у кровеносных сосудов или ликвора). ОКМ выглядит как гипоинтенсивный
сигнал в T1-взвешенном режиме. Пораженные области костного мозга расположены
периартикулярно;
31.
Компьютерную томографию (КТ) КПС рекомендуется проводить в случае наличиясомнительных изменений по данным рентгенографии и отсутствия МРТ-признаков
достоверного сакроилиита;
КТ позволяет преодолеть затруднения, встречающиеся при интерпретации данных
обычной рентгенографии (ранние стадии, не полное закрытие зон роста у лиц моложе
21 лет, болезнь Форестье и др.).
Ультрасонография (УЗИ) рекомендуется проводить с целью выявления энтезитов;
Уровень достоверности доказательств - , уровень убедительности рекомедции – (D,
уровень 1) УЗИ тазобедренных суставов информативный метод выявления
воспалительного поражения сустава. УЗИ тазобедренных суставов рекомендуется
проводить всем больным с АС, предъявляющим жалобы на боли и ограничение
движений в этих суставах.
32.
33.
ЛечениеОсновные методы ведения больных АС
: 1. АС – потенциально тяжелое заболевание с разнообразными
клиническими проявлениями, обычно требующее
мультидисциплинарного терапевтического подхода, который должен
координировать ревматолог;
2. Терапия должна быть оптимальной и основываться на
взаимопонимании врача и больного;
3. Оптимальная терапия АС базируется на комбинации
нефармакологических и фармакологических методов лечения.
Лечение больных АС должно быть индивидуальным согласно: 1.
Имеющимся на момент осмотра клиническим проявлениям болезни
(поражение осевого скелета, периферических суставов, энтезисов и
других органов и тканей); 2. Выраженности этих симптомов и наличия
факторов неблагоприятного прогноза; 3. Общего клинического статуса
(пол, возраст, коморбидность, проводимая терапия, психосоциальные
факторы).
34.
Нефармакологические методы лечения анкилозирующего спондилитаРекомендуется использовать следующие нефармакологические методы лечения АС:
образование пациентов (школы больных) и регулярные физические упражнения (лечебная
физкультура);
Задачи ЛФК при АС
• Уменьшение прогрессирования анкилозов (если пациент будет обездвижен, анкилоз наступает быстро)
• Профилактика деформаций
• Лечение уже наступивших деформаций
• Увеличение мышечной силы ослабленных групп мышц
• Уменьшение мышечного спазма и болевого синдрома
• Развитие правильной компенсации, правильного функционального стереотипа.
• Увеличение дыхательной возможности легких.
35.
Медикаментозная терапияОсновными целями лекарственной терапии являются:
- уменьшение (купирование) воспаления;
- улучшение самочувствия;
- увеличение функциональных возможностей и
замедление (предотвращение) структурных
повреждений
36.
К лекарственным средствам, которые активно используются и рекомендованы при АС относятся:НПВП;
Анальгетики;
Глюкокортикоиды (ГК);
Синтетические БПВП;
иФНОα;
ингибиторы ИЛ-17 (иИЛ-17).
37.
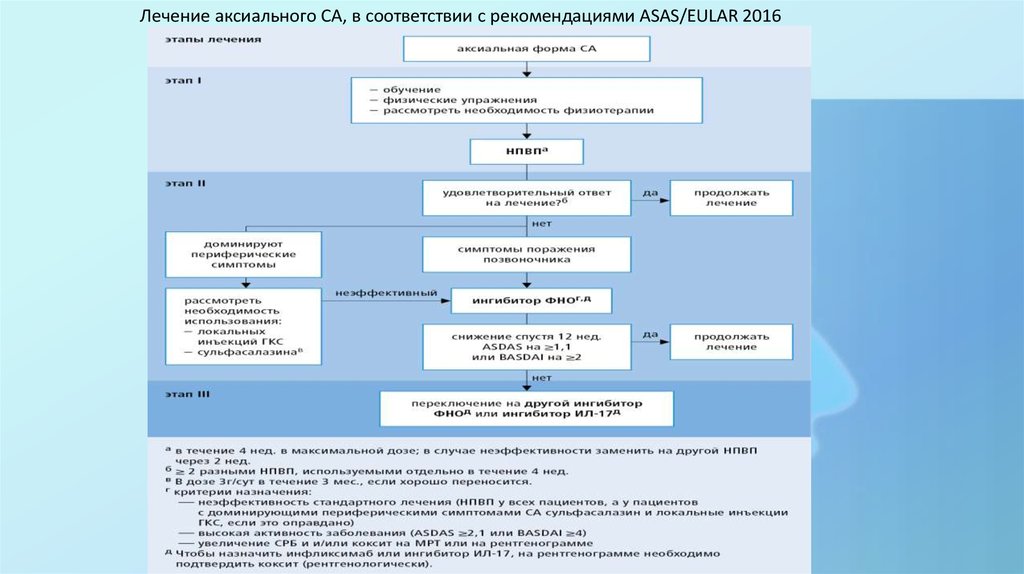
Лечение аксиального СА, в соответствии с рекомендациями ASAS/EULAR 201638.
39.
• АС является вероятно единственным ревматическим заболеваниемпри котором длительный прием НПВП патогенетически обоснован,
высокоэффективен и не имеет альтернативы, кроме
дорогостоящего лечения ингибиторами ФНО-а.
• Непрерывный прием НПВП значительно
замедляет прогрессирование болезни, в то
время как прием «по требованию», т.е. при
болях, на прогрессирование практически не
влияет /В/.
40.
• НПВП должны быть назначены больному АС сразу после установлениядиагноза, независимо от стадии заболевания /А/.
• В начале лечения НПВП назначают в максимальных суточных дозах
• Распределяют прием в течении суток с учетом ритма болей
• Противовоспалительный эффект реализуется в течении 1-2 недель.
• В случае эффективности и хорошей переносимости препарат применяют
длительно
• При недостаточной эффективности показан переход на другой препарат
41. НПВП – базисная терапия АС
Диклофенак 75 мг/сут
Индометацин 75 мг/сут
Лорноксикам 16 мг/сут
Нимесулид 200 мг/сут
Мелоксикам 15 мг/сут
Аэртал 200 мг/сут
Этерококсиб 120 мг/сут
Целекоксиб 200 мг/сут
42. Тактика лечения НПВП при АС
АнальгетикиРекомендовано использовать анальгетики, такие как парацетамол** и
трамадол**, в качестве дополнительного краткосрочного
симптоматического лечения, особенно в тех случаях, когда терапия боли
при помощи НПВП неэффективна, противопоказана, и/или плохо
переносится
Глюкокортикостероиды
Не рекомендовано системное применение ГКС (в таблетках) как при
аксиальной форме АС, так и при наличии периферического артрита (ов).
Исключение: сочетание АС с воспалительными заболеваниями
кишечника (язвенный колит, болезнь Крона)
При периферическом артрите, сакроилиите и энтезитах рекомендовано
использовать локальное введение ГКС
Рекомендовано местное лечение ГКС при увеите Уровень достоверности
доказательств
Применение высоких доз глюкокортикостероидов (пульстерапия)
рекомендуется использовать в отдельных клинических ситуациях
43. Что выбрать?
• Для лечения аксиального варианта АС не рекомендуетсяназначение базисных противовоспалительных препаратов,
таких как сульфасалазин, метотрексат или лефлюномид.
• У пациентов с периферическим артритом может
назначаться сульфасалазин (в дозе до 3 г в сутки).
• сульфасалазин может быть эффективным только при ранней
стадии АС с периферическим артритом и высоким СОЭ /В/.
44.
• Имеющим высокую активность болезни (BASDAI> 4 или ASDAS> 2,1) и приналичии неэффективности (непереносимости) двух предшествующих
НПВП, назначенных последовательно в полной терапевтической дозе с
длительностью применения не менее 2-х недель каждый;
• При наличии у пациента с достоверным диагнозом АС рецидивирующего
(или резистентного к стандартной терапии) увеита, без учета активности
болезни;
• При наличии у пациента с достоверным диагнозом АС коксита, без учета
активности болезни.
• При наличии у пациента с достоверным диагнозом АС стойких
периферических артритов и/или энтезитов и при наличии
неэффективности (непереносимости) лечения сульфасалазином в дозе не
менее 2-3г в течение не менее чем 3-х месяцев и внутрисуставных
инъекций ГК (не менее 2-х).
45. Базисные противовоспалительные препараты
• Инфликсимаб (Ремикейд) рекомендуемая доза 5 мг/кг в/вна 0, 2, 6 неделях, затем 1 раз в 6-8 недель
• Этанерцепт (Энбрел) – 25 мг п/к 2 раза в неделю или 50 мг
1 раз в неделю
• Адалимумаб (Хумира) 40 мг подкожно 1 раз в 2 недели
• Голимумаб (Симпони) – подкожно 50 мг каждые 4 недели
46. ГИБТ. Ингибиторы ФНО-α
При основных клинических проявлениях АС как боль, скованность,
периферические артриты и энтезиты эффективность всех разрешенных к
использованию ингибиторов ФНО-α практически одинакова /А/.
Доказано, что эффективность терапии ингибиторами ФНО-α намного выше
на ранней стадии болезни и при ее высокой активности, однако и при
развернутой и поздней стадии заболевания они часто дают хороший
клинический эффект /А/.
Имеются данные об улучшении функциональных возможностей у больных
АС даже при рентгенологически выявляемом полном анкилозе
позвоночника /В/.
Даже при хорошем клиническом эффекте терапии ингибиторами ФНО-а, не
следует полностью отменять НПВП, следует сохранить небольшую
поддерживающую дозу; эти препараты должны приниматься непрерывно
независимо от наличия симптоматики (даже при ее отсутствии) /D/.
47. Ингибиторы ФНО-α (разрешенные в РФ)
• Миорелаксанты могут использоваться в сочетании с НПВП в качествеко-анальгетиков у пациентов с выраженной скованностью и
мышечным спазмом /D/;
• Нет доказательств прямого миорелаксирующего эффекта этих
лекарственных средств на мышечный тонус при АС /D/;
• Их использование может быть оправдано только их коанальгетическим эффектом при недостаточной клинической
эффективности НПВП или для снижения дозы последних вследствие
имеющихся или предполагаемых побочных явлений /D/.
48. Ингибиторы ФНО-α
• Хирургическое лечение кифотической деформации позвоночникапри АС сопряжено с риском развития неврологических
осложнений, в связи с чем, показано при тяжелом кифозе и
невосполнимой потере горизонтального видения /D/;
• Хирургическое вмешательство при переломах позвонков может
понадобиться для стабилизации перелома и предотвращения
неврологического дефицита /C/;
• При подвывихе в атлантоаксиальном и атлантозатылочном суставе
хирургическое лечение может понадобиться даже при отсутствии
неврологической симптоматики, в тех случаях, когда подвывих
прогрессирует, в частности, пациента беспокоит выраженная боль и
нарастание нестабильности /D/;
49. миорелаксанты
Качество жизни пациентов АСНесмотря на хроническое течение АС и возможные побочные действия лечения,
пациенты АС могут много лет поддерживать активный образ жизни. При нетяжелом
течении заболевания продолжительность жизни большинства больных не
отличается от общей популяции.
Большинство пациентов с АС испытывают почти постоянно повышенную
утомляемость, скованность и боли в различных отделах позвоночника в той или
иной степени. В связи с этим важно планировать свой отдых, заботиться о своем
здоровье и обращаться к врачу не только тогда, когда самочувствие ухудшается.
Постоянный медицинский контроль позволяют врачу выявить любые отклонения и
изменения в работе организма, предотвратить осложнения от проводимого
лечения, выявить внесуставные поражения других органов и систем.
Диета
Специальной диеты при болезни Бехтерева не существует. Питание должно быть
полноценным, сбалансированным и не приводить к повышению веса, что может увеличить
нагрузку на позвоночник и суставы нижних конечностей. Некоторые ученые полагают, что
пациентам с ревматическим заболеваниями показана, так называемая,
«средиземноморская» диета, которая состоит из морепродуктов, рыбы и большого
количества фруктов и овощей, а мясные продукты исключаются.
50. Хирургическое лечение
• Информирование больного о характере заболевания• Рациональна организация рабочего места с целью сохранения
правильной осанки
• Жесткая постель с небольшой подушкой
• Избегать тяжелой физической нагрузки на суставы
• Ношение ортезов и корсетов не показано
• Отказ от курения
• 1-2 раза в день 30 минут дыхательных упражнений и упражнений,
направленных на поддержание амплитуды движений в позвоночнике,
укрепление мышц спины













































 Медицина
Медицина