Похожие презентации:
Воспалительные заболевания мочеполовых органов
1. ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МОЧЕПОЛОВЫХ ОРГАНОВ
Зав.курсом урологиипрофессор д.м.н.
КЛИМЕНКО ПЕТР
МИХАЙЛОВИЧ
2. НЕСПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
• Неспецифические, т. е.обусловленные не какой-то одной
специфической инфекцией
(туберкулез, сифилис и т. д.), а
разнообразными микробами,
воспалительные заболевания могут
развиваться во всех без
исключения органах мочевой и
мужской половой систем.
3.
КЛАССИФИКАЦИЯI.
По виду возбудителя
1.
Nonspecific – staphylococcus,
streptococcus, Escherichia coli,
anaerobic bacteria et al.
2.
Specific – mycobacterium
tuberculoses, gonococcus,
trichomonas vaginalis, mycoplasma
hominis and others
вирус простого герпеса вирус паппиломы человека
3.
Viruses – HSV, VHP
4.
Fungus
5.
Simplest
II.
По виду воспаления
1.
serous
2.
serous- blood-containing
3.
serous- purulent
4.
purulent
4.
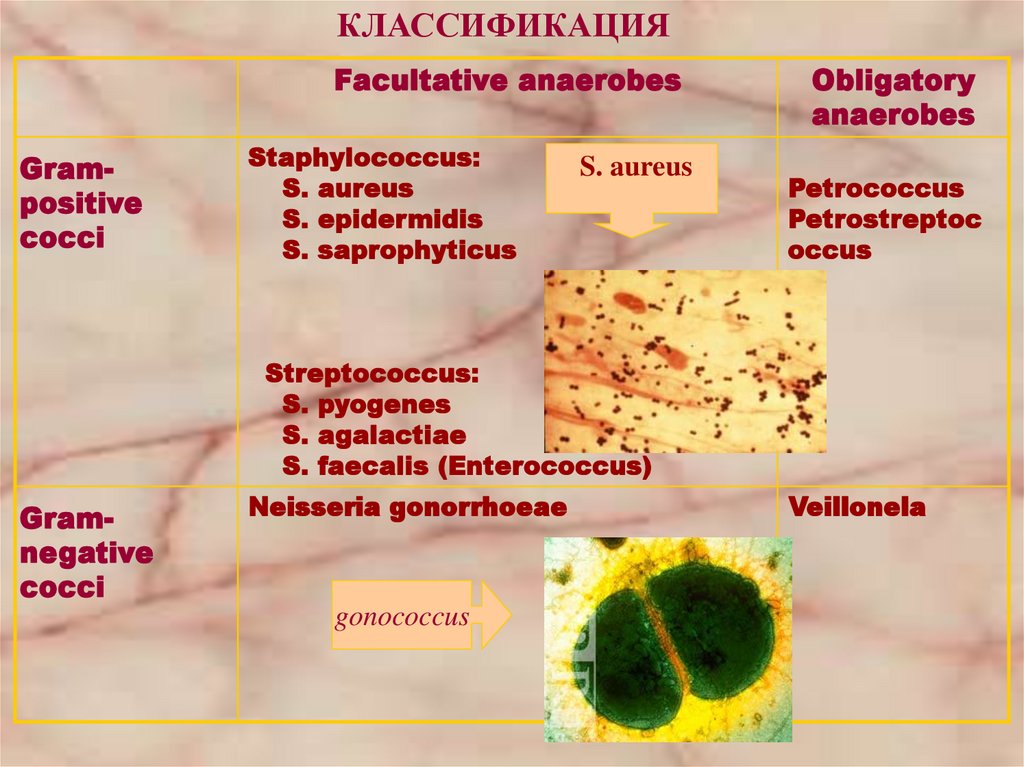
КЛАССИФИКАЦИЯFacultative anaerobes
Grampositive
cocci
Staphylococcus:
S. aureus
S. epidermidis
S. saprophyticus
S. aureus
Obligatory
anaerobes
Petrococcus
Petrostreptoc
occus
Streptococcus:
S. pyogenes
S. agalactiae
S. faecalis (Enterococcus)
Gramnegative
cocci
Neisseria gonorrhoeae
gonococcus
Veillonela
5. МПС лидирующее место локализации инфекции в человеческом организме.
• Неосложненные и осложненные• Деление ИМП на
неосложненные и
осложненные важно для
оценки состояния органов
мочевой системы, определения
предполагаемой этиологии
заболевания, выбора тактики
лечения.
6.
• Это процесс взаимодействиямежду микробами и
организмом пациента.
• Механизмы бактериальной
вирулентности имеют
решающее значение
для преодоления
патогенными
возбудителями защитных
сил нормального
организма.
7.
В зависимости от уровня поражения выделяютследующие формы инфекции мочевых путей
(ИМП)
пиелонефрит- инфекционновоспалительное заболевание почек с
преимущественным поражением
слизистой лоханки и чашечек и/или
интерстициальной ткани;
цистит - воспаление слизистой оболочки
мочевого пузыря;
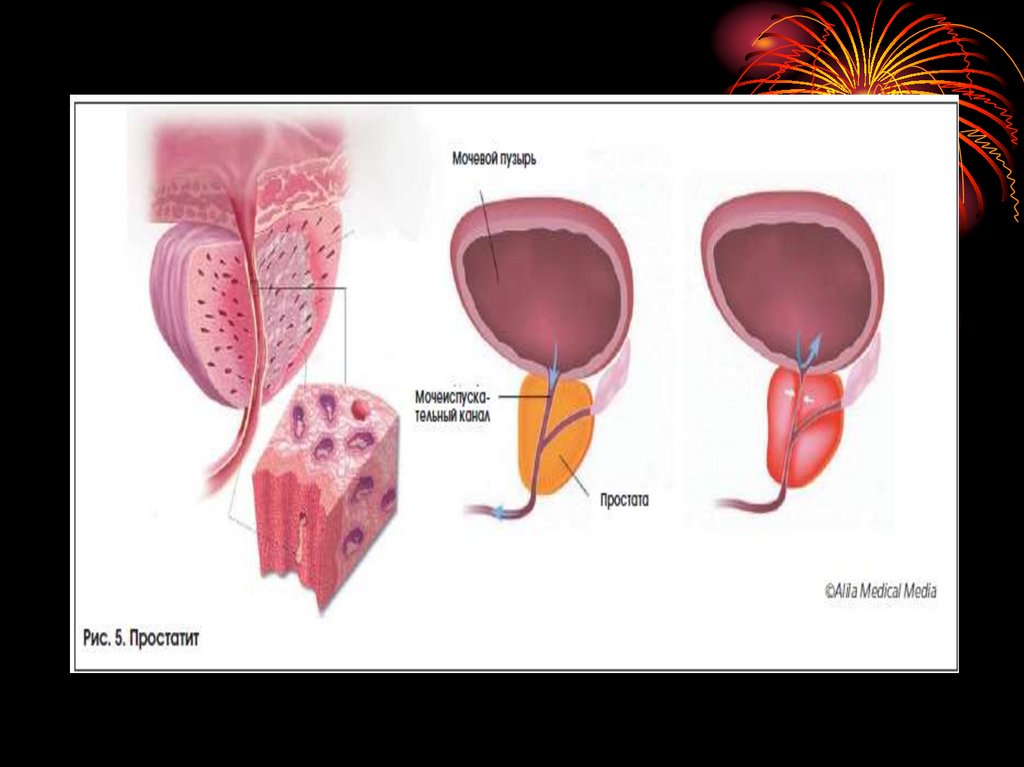
простатит — воспаление предстательной
железы;
уретрит — воспаление мочеиспускательного
канала;
фуникулит — воспаление семенного канатика;
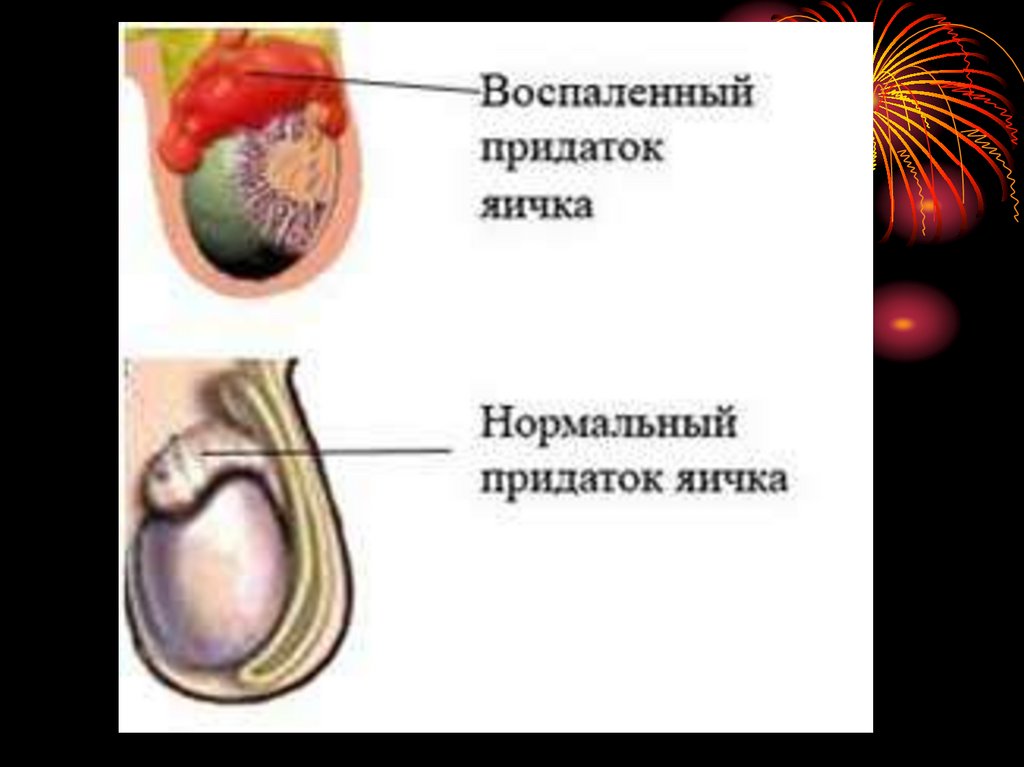
эпидидимит - воспаление придатка яичка;
орхит — воспаление яичка.
8. Причины поиска
• Повышение устойчивостиуропатогенов к антимикробным
препаратам привело к пересмотру
традиционных рекомендаций в
урологии.
• Основанные на обширном
собственном опыте и последних
литературных сведениях
излагаемые положения с
несомненностью свидетельствуют о
том, что для эффективного лечения
больных необходимо следовать
строгому правилу выяснять
осложняющие урологические
факторы.
9.
• Лечение осложненных инфекций мочевыхклинического опыта в
выявлении соответствующих
анатомических ненормальностей в
путей зависит от
от
способности уролога определять
оптимальные режимы
вмешательств.
сфере нарушений уродинамики и
• Сложившаяся порочная практика
шаблонного назначения антибиотиков
при разнообразной патологии привела к
большому числу осложнений,
повышению уровня резистенции
уропатогенов.
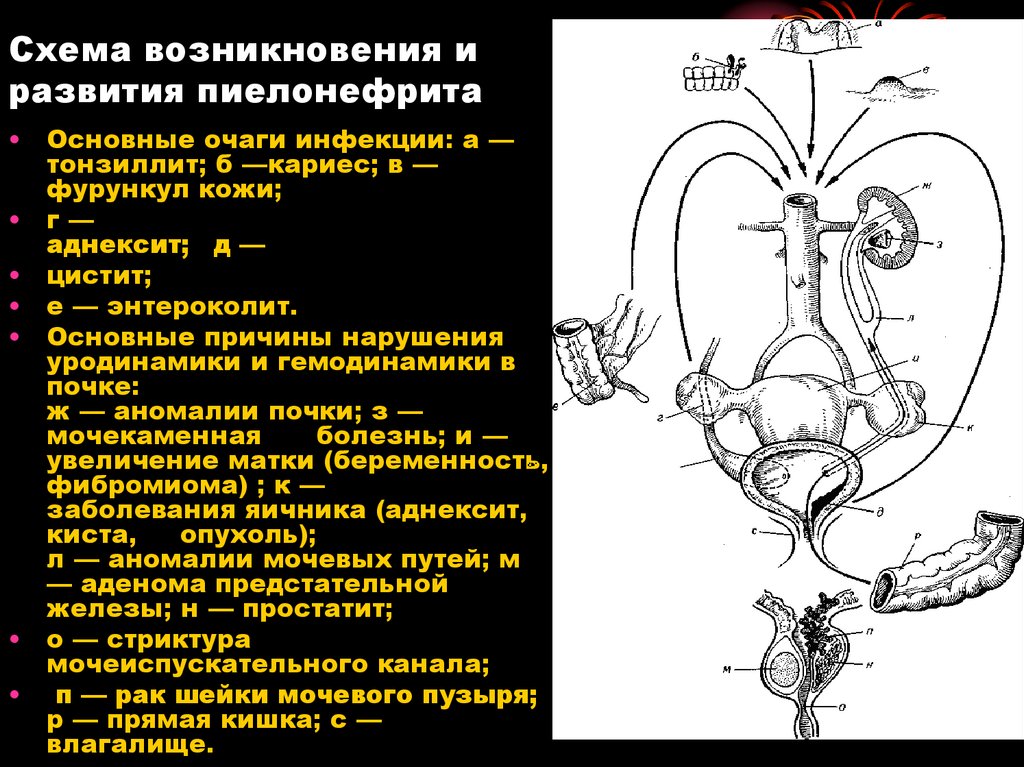
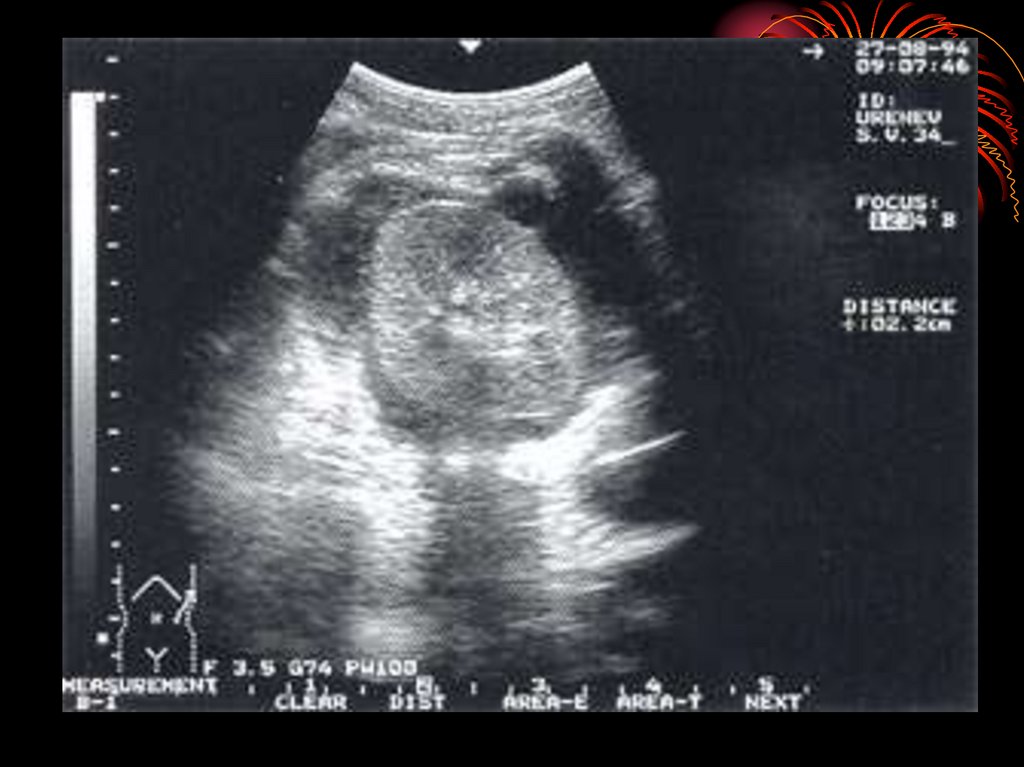
10. Схема возникновения и развития пиелонефрита
Основные очаги инфекции: а —
тонзиллит; б —кариес; в —
фурункул кожи;
• г—
аднексит; д —
• цистит;
• е — энтероколит.
• Основные причины нарушения
уродинамики и гемодинамики в
почке:
ж — аномалии почки; з —
мочекаменная
болезнь; и —
увеличение матки (беременность,
фибромиома) ; к —
заболевания яичника (аднексит,
киста,
опухоль);
л — аномалии мочевых путей; м
— аденома предстательной
железы; н — простатит;
• о — стриктура
мочеиспускательного канала;
• п — рак шейки мочевого пузыря;
р — прямая кишка; с —
влагалище.
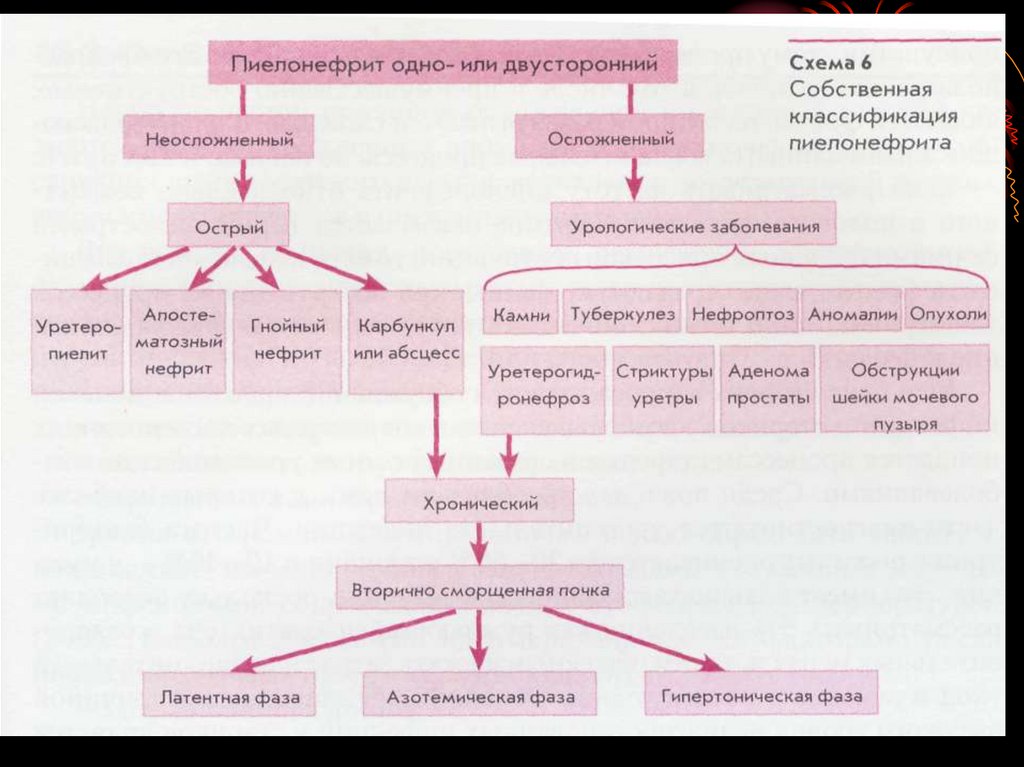
11.
• Для ориентировкистратегического плана
обследования и лечения
изменений, вызванных мочевой
инфекцией, необходима
классификация пиелонефрита и
его разрушительных
последствий.
• Наша классификация в
соответствии с современными
направлениями выглядит
следующим образом
12.
13.
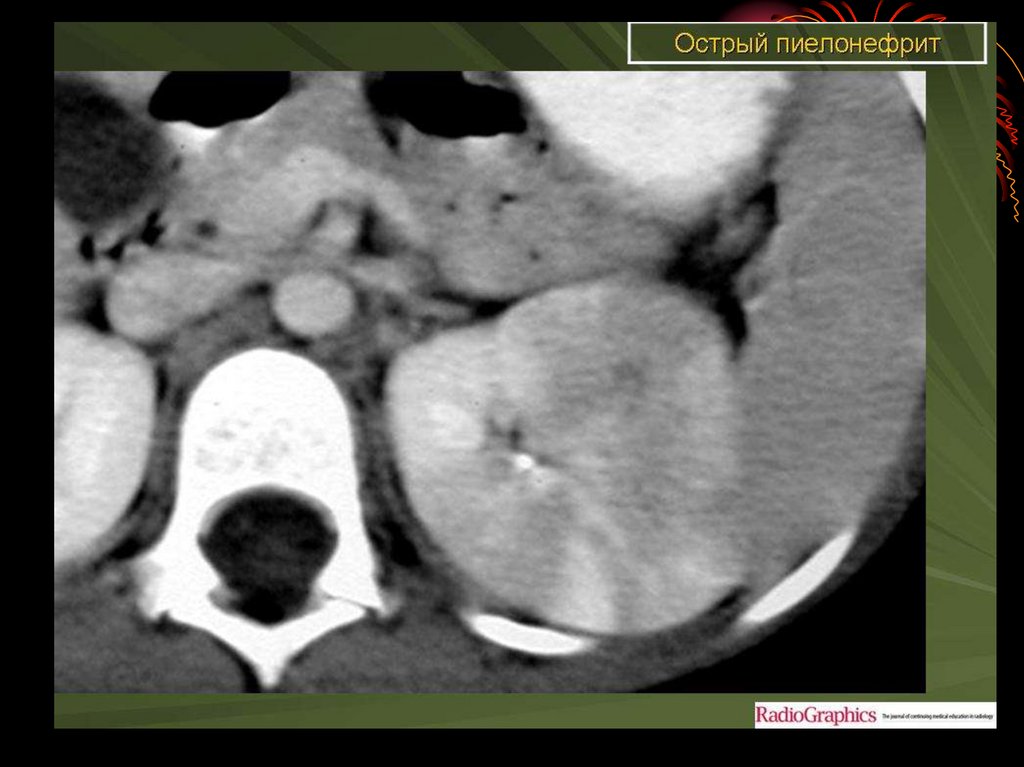
14. Острый пиелонефрит.
• Симптомы острого пиелонефрита боли в области пораженной почки,повышение температуры тела
гектического типа с ознобом,
изменения в моче.
• Наиболее благоприятно
клиническое течение острого
пиелонефрита при ненарушенном
оттоке мочи. Эта форма болезни
чаще встречается у женщин,
начинается с острого цистита
(острый цистопиелонефрит),
характеризуется
преимущественным поражением
лоханки и чашечек.
15.
16.
• Нельзя дать рекомендации на всеслучаи жизни, однако при выборе
антибиотика следует
руководствоваться такими
правилами:
• обладающий бактерицидным эффектом в
отношении большинства возбудителей в
органах мочеполовой системы и прежде
всего к уничтожению кишечной палочки;
• сохраняющий бактерицидную
концентрацию в крови и моче в период
между введениями;
• не вызывающий побочных реакций
17.
• 1) патогенность микробныхвозбудителей и их устойчивость
к антибактериальным пре-там:
2) обменные заболевания сахарный диабет
3) наличие экстраренальных
очагов инфекции,
вульвовагиниты, септицемии,
дефекты при катетеризации
мочевых путей и пр.
18.
• Может развиваться безпредшествующего заболевания
мочеполовых органов,
нарушающего отток мочи, если в
почку с током крови из отдельных
гнойных очагов попадает особо
опасная инфекция, способная
вызывать тромбозы почечных
сосудов и быстрое нагноение в
участках почки с нарушенным
кровообращением. Лоханка и
чашечки при этой форме
заболевания практически не
поражаются и ее называют «острым
гнойным нефритом».
19. В возникновении и развитии пиелонефрита важное значение имеют:
1) снижение иммунной системыорганизма;
2) наличие экстра- и
интраренальных обструкций
мочевых путей, способствующих
застою мочи;
3) изменение реактивности
почечной паренхимы, ведущей к
снижению ее резистентности к
мочевой инфекции;
20.
• Современные концепции в лечениипретерпели значительные изменения
• Эти принципы включают в планы лечения
эмпирическую терапию без
бактериологического посева и
определения чувствительности
микрофлоры, назначение коротких
курсов и амбулаторное лечение
неосложненных инфекций.
• Большая часть возражений,
выдвигаемых против необходимости
проведения длительных курсов
антибиотикотерапии, касается опасности
возникновения токсических реакций.
21.
• Лечение острого пиелонефритав неотложных состояниях —
эмпирический выбор антибиотика;
• адекватно корригируемую
антибиотикотерапию в соответствии
с чувствительностью высеянной
флоры;
• Детоксикация и повышение
неспецифической резистентности
достигается путем
форсированного диуреза,
гемосорбции, плазмафереза,
энтеросорбции и фитолечения.
22.
• Лечебные мероприятия при остромпиелонефрите определяются в
основном его формой и стадией.
При первичном пиелонефрите,
когда нет окклюзии (закупорки)
мочевых путей и нарушения оттока
мочи из почки, применяют главным
образом консервативную терапию.
• Наибольшее значение имеет
антибактериальная терапия в
соответствии с результатами
определения чувствительности
мочевой инфекции к антибиотикам
23.
• Следует учесть, что наличие разнообразныхлекарственных форм современных
антибиотиков позволяет при улучшении
клинической картины перейти в возможно
более короткие сроки к пероральному приему
этого же препарата (ступенчатая терапия, stepdown therapy).
• Преимущества ступенчатой терапии
хорошая переносимость;
отсутствие лекарственного
взаимодействия;
высокая биодоступность;
приемлемые интервалы дозирования;
необременительность;
низкая стоимость.
24. Существует два вида критериев для перевода пациентов на второй, пероральный этап ступенчатой терапии.
• Основные: температура < 38°С,отчетливая тенденция нормализации
анализа крови и мочи; улучшение
клинической картины, возможность
самостоятельного приема пищи и
жидкости, отсутствие нарушений
функции желудочно-кишечного тракта.
• Дополнительные: выделенный вид
возбудителя и определенная
антибиотикочувствительность, наличие
соответствующего антибиотика, его
биодоступность и антимикробный спектр.
25.
• Выраженный эффектоказывают препараты:
эртапенем, амикацин,
цефепим; нитрофураны фурагин или фурадонин -по 0,1 г 3 раза в сутки или
5-НОК 0,1 г 4 раза в сутки
или налидиксовая кислота
(невиграмон, неграм) -- 0,5-1,0 г 4 раза в день;
фторхинолны – левофлокс,
офлоксацин, азитромицин.
26.
• Оптимальной тактикойлечения тяжелых форм
острого пиелонефрита,
включая у отдельных
пациентов и
апостематозные формы,
является
парентеральное
введение антибиотика
на протяжении 5—7
дней.
27.
• Следует иметь в виду, что убеременных инфекции мочевых
путей чаще всего вызваны
эшерихиями (70-80 %), реже
другими микроорганизмами
(протей, синегнойная палочка,
энтерококки, стафилококки).
Нитрофураны (фурагин,
фурадонин) эффективны почти
против всех возбудителей, но
активны лишь при кислой реакции
мочи. Препарат выбора - Цефепим
28.
• При наличии смешанной инфекциирекомендуется назначать комбинацию
антибиотиков.
• При хроническом пиелонефрите
антибактериальная терапия должна
длиться годами. Целесообразно каждый
месяц проводить 10-дневные курсы. Если
же, несмотря на эти курсы, из мочи
высевается вирулентная микрофлора,
показано длительное непрерывное
лечение со сменой антибактериального
препарата каждые 5--7 дней. К выбору
антибактериального средства подходят
дифференцированно.
29.
• При обструкции мочевых путей показанакатетеризация мочеточника, а при
неэффективности ее - операция. При
выборе необходимо руководствоваться
результатами чувствительности к ним
микроорганизмов, высеянных из мочи.
Чаще всего используются следующие
антибиотики: цефорал,флемоксин,
тебрис, фромилид, гентамицин,
суммамед,инванз. В зависимости от
тяжести процесса назначаются
сульфаниламиды быстрого действия
(бисептол, сульбактам) в дозе 4--6 г/сут,
пролонгированного действия
(гросептол,сульперазон, септрин) – 1 - 2
г/сут.
30.
• Значительно более тяжелыпроявления вторичного острого
пиелонефрита (при состояниях,
нарушающих отток мочи) осложненный, когда
отмечаются сильные боли в
области почки, типа почечной
колики и лихорадка протекает
значительно тяжелее. Чем
больше нарушен отток мочи из
почки, тем быстрее и тяжелее
клиническое течение острого
вторичного пиелонефрита.
31.
• острый пиелонефритпроходит две стадии:
серозную и гнойную.
Особенно быстро гнойное
воспаление наступает при
вторичном пиелонефрите — уже
через 2—3 дня от начала
заболевания. Наиболее тяжелыми
формами острого гнойного
пиелонефрита-апостематозный
(гнойничковый), карбункул и
абсцесс почки, чаще встречаются при
32. Апостематозный (гнойничковый) пиелонефрит
• развитие множественныхгнойничков в почечной
паренхиме, особенно в
корковом слое. Течение
острое, температура тела
резко повышается до 39—
40° с потрясающим
ознобом, появляются
боли в области почки, а
также признаки
сепсиса. Почка
бывает
увеличенной,
напряженной и
болезненной.
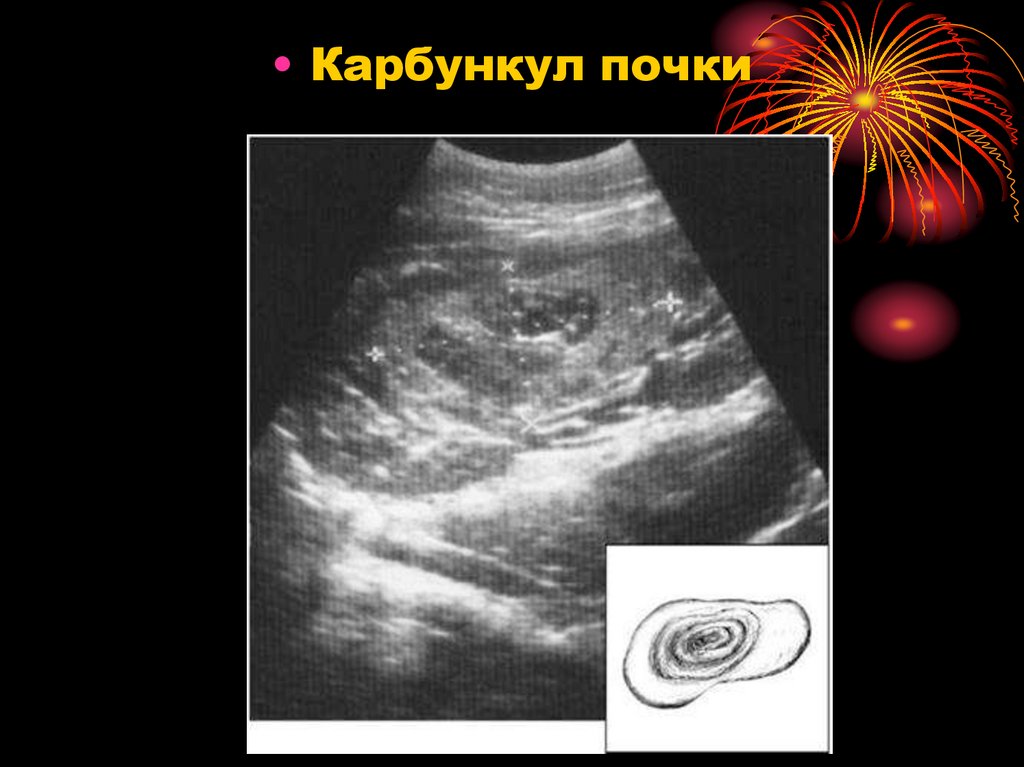
33. Карбункул почки
Карбункул почки
— очаговое гнойнонекротическое
поражение почки, когда
инфекционный эмбол из
периферического гнойного очага
закупоривает крупный сосуд почки
либо слияния группы гнойничков при
апостематозном пиелонефрите.
Имеет вид выпячивания на ее
поверхности, которое клиновидно
проникает в паренхиму и состоит из
некротической ткани и гноя.
Клиническая картина аналогична
таковой при апостематозном
пиелонефрите.
• При прорыве карбункула в
лоханку моча становится
гнойной, а при опорожнении
его в околопочечную
клетчатку развивается
гнойный паранефрит.
• Абсцесс почки, т. е.
ограниченный гнойный очаг в
глубине ее паренхимы,
встречается крайне редко.
34.
• Наиболее грозным осложнениемострого гнойного пиелонефрита,
главным образом вторичного,
является бактериемический
(эндотоксический) шок,
обусловленный проникновением в
кровь и распадом большого
количества бактерий с
высвобождением эндотоксинов,
которые вызывают резкое
снижение тонуса сосудов и картину
тяжелого шока.
35. Диагностика.
• При остром пиелонефрителейкоцитоз со сдвигом
лейкоцитарной формулы влево. При
исследовании мочи - протеинурия
(не выше 1 г/л), лейкоцитурию
бактериурию.
• В первом периоде развития острого
пиелонефрита (серозная стадия)
белка и лейкоцитов в моче может
еще не быть, тогда как бактериурия
— наиболее ранний симптом
заболевания.
36.
• Высокоразрешающиевизуализирущие методы следует
резервировать для тех пациентов, у
которых лечение не было
успешным, то есть те симптомы,
которые косвенно указывают на
наличие выраженных
урологических аномалий.
• Подробное урологическое обследование
следует выполнять еще и в тех случаях,
когда инфекция вызывается
уреазорасщепляющими бактериями.
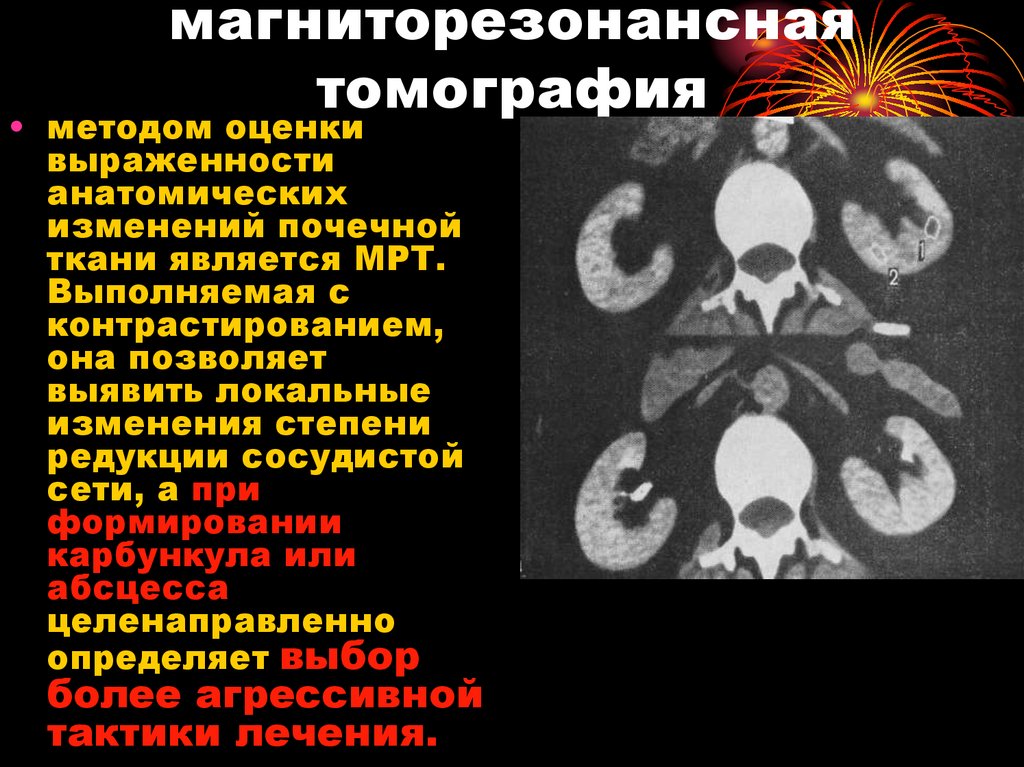
37. магниторезонансная томография
• методом оценкивыраженности
анатомических
изменений почечной
ткани является МРТ.
Выполняемая с
контрастированием,
она позволяет
выявить локальные
изменения степени
редукции сосудистой
сети, а при
формировании
карбункула или
абсцесса
целенаправленно
определяет выбор
более агрессивной
тактики лечения.
38.
39.
• При выделительной урографии,изотопной ренографии выявляют
понижение функции пораженной
почки, особенно при вторичном
пиелонефрите и в гнойной стадии. На
урограмме, сделанной при дыхании
больного, можно увидеть ограничение
подвижности пораженной почки.
Сцинтиграфия позволяет
определять стадии и формы острого
пиелонефрита: при серозном процессе —
равномерное понижение накопления
препарата в почке, при гнойничковом
— разрежение его накопления во
всей почке или в некоторых ее
сегментах, при карбункуле —
очаговое отсутствие накопления
изотопа.
40.
• Методы диагностики сместились внаправлении необременительности и
достоверности. Ультразвуковое
сканирование дает идеальную
возможность объективно отличить
осложненный (обструктивный) от
неосложненного пиелонефрита.
Наличие конкремента, расширенои
чашечно-лоханочной системы либо
дилатированной верхней трети
мочеточника позволяет наметить
лечение, сопряженное с
необходимостью срочной ликвидации
обструкции.
41.
• Карбункул почки42.
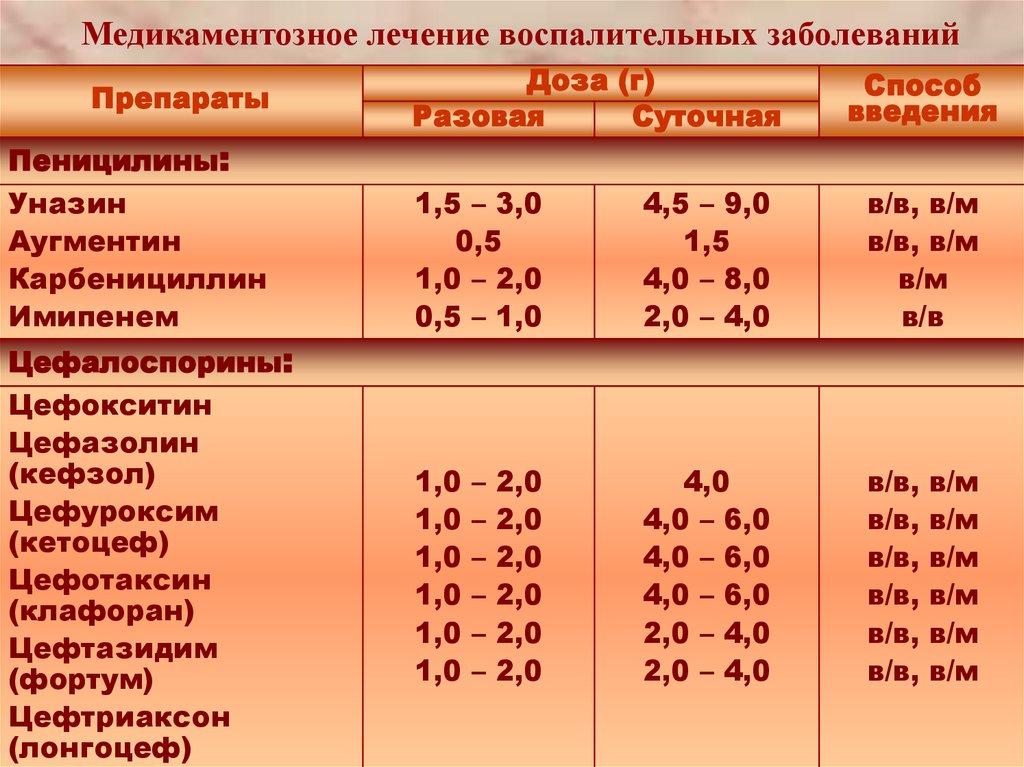
Медикаментозное лечение воспалительных заболеванийПрепараты
Пеницилины:
Уназин
Аугментин
Карбенициллин
Имипенем
Цефалоспорины:
Цефокситин
Цефазолин
(кефзол)
Цефуроксим
(кетоцеф)
Цефотаксин
(клафоран)
Цефтазидим
(фортум)
Цефтриаксон
(лонгоцеф)
Доза (г)
Разовая
Суточная
Способ
введения
1,5 – 3,0
0,5
1,0 – 2,0
0,5 – 1,0
4,5 – 9,0
1,5
4,0 – 8,0
2,0 – 4,0
в/в, в/м
в/в, в/м
в/м
в/в
1,0
1,0
1,0
1,0
1,0
1,0
4,0
4,0 – 6,0
4,0 – 6,0
4,0 – 6,0
2,0 – 4,0
2,0 – 4,0
в/в,
в/в,
в/в,
в/в,
в/в,
в/в,
–
–
–
–
–
–
2,0
2,0
2,0
2,0
2,0
2,0
в/м
в/м
в/м
в/м
в/м
в/м
43.
Доза (г)Медикаментозное лечение воспалительных
заболеваний
Способ
Препараты
(продолжение)
введения
Разовая
Суточная
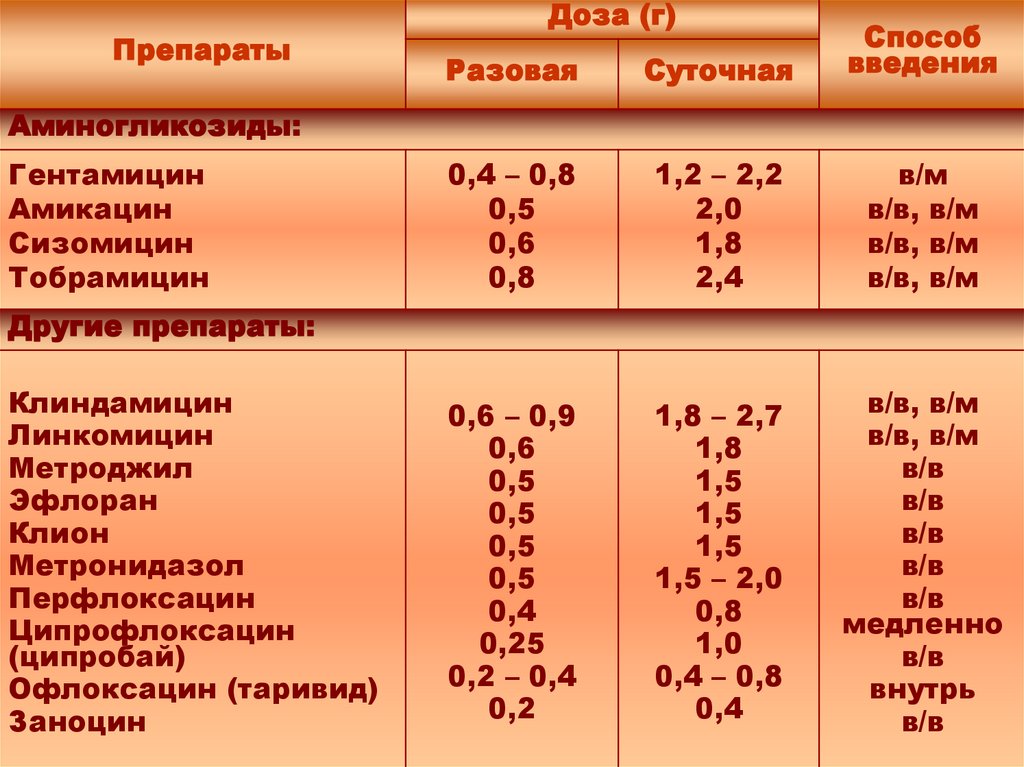
Аминогликозиды:
Гентамицин
Амикацин
Сизомицин
Тобрамицин
0,4 – 0,8
0,5
0,6
0,8
1,2 – 2,2
2,0
1,8
2,4
в/м
в/в, в/м
в/в, в/м
в/в, в/м
0,6 – 0,9
0,6
0,5
0,5
0,5
0,5
0,4
0,25
0,2 – 0,4
0,2
1,8 – 2,7
1,8
1,5
1,5
1,5
1,5 – 2,0
0,8
1,0
0,4 – 0,8
0,4
в/в, в/м
в/в, в/м
в/в
в/в
в/в
в/в
в/в
медленно
в/в
внутрь
в/в
Другие препараты:
Клиндамицин
Линкомицин
Метроджил
Эфлоран
Клион
Метронидазол
Перфлоксацин
Ципрофлоксацин
(ципробай)
Офлоксацин (таривид)
Заноцин
44.
• Режим больного — постельный,диета богатая углеводами и
белками, обильное питье (соки,
морсы).
• При интоксикации внутривенные
капельные вливания
изотонического раствора хлорида
натрия, растворов глюкозы,
полиглюкина, других препаратов
дезинтоксикационного действия
(рефортан, неогемодез и т.п.),
крови, плазмы, эритроцитной массы.
45. Что делать?
Что
делать?
При остром «вторичном» (обструктивном)
П даже самая мощная антибактериальная
терапия неэффективна из-за
нарушенного оттока мочи из почки;
поэтому главный лечебный
фактор в этих случаях —
восстановление оттока мочи,
• В этой же стадии пиелонефрита, но
при препятствии оттоку мочи более
стойкого характера (камень лоханки
или мочеточника больших
размеров) необходимо экстренное
оперативное вмешательство —
удаление камня.
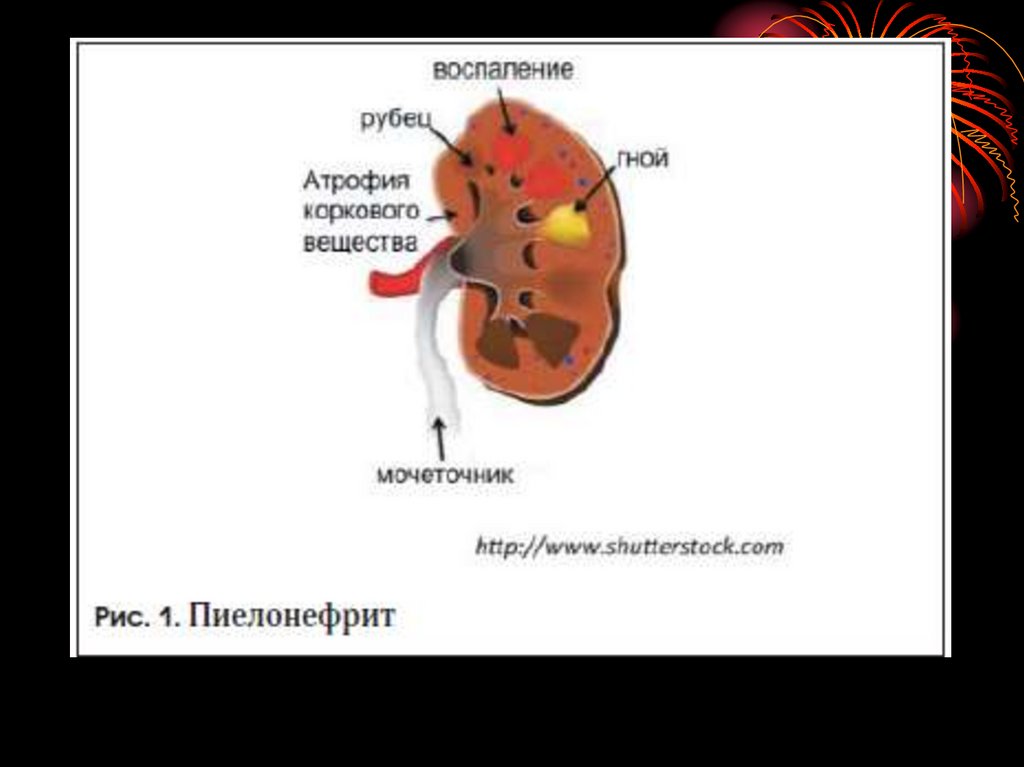
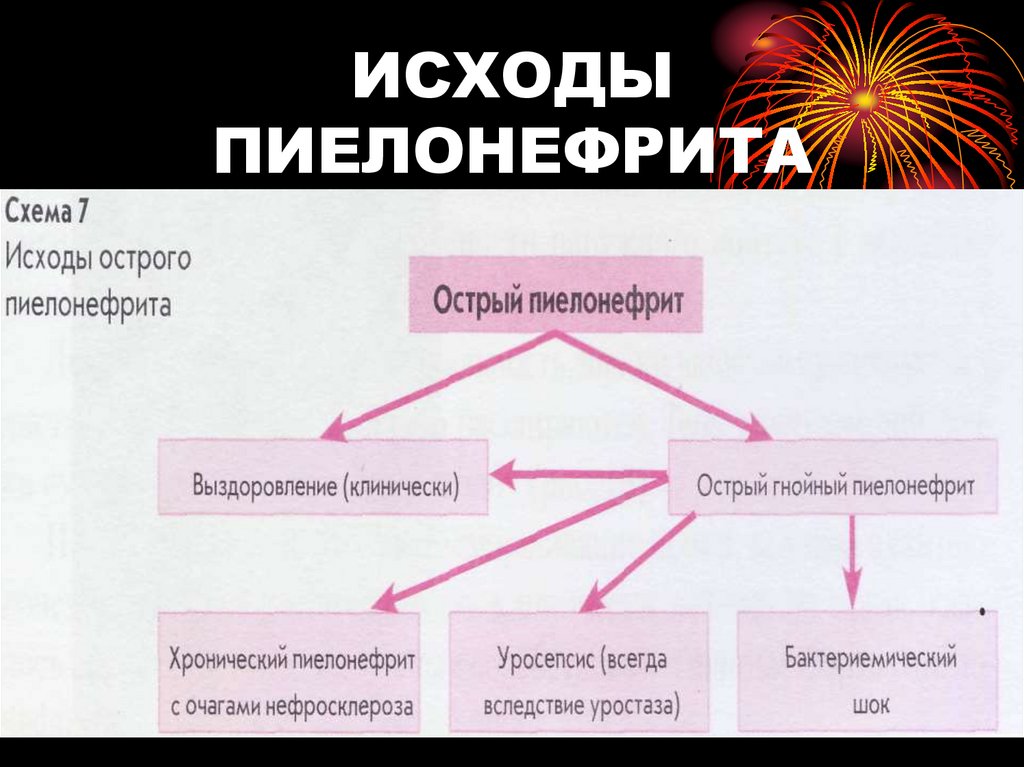
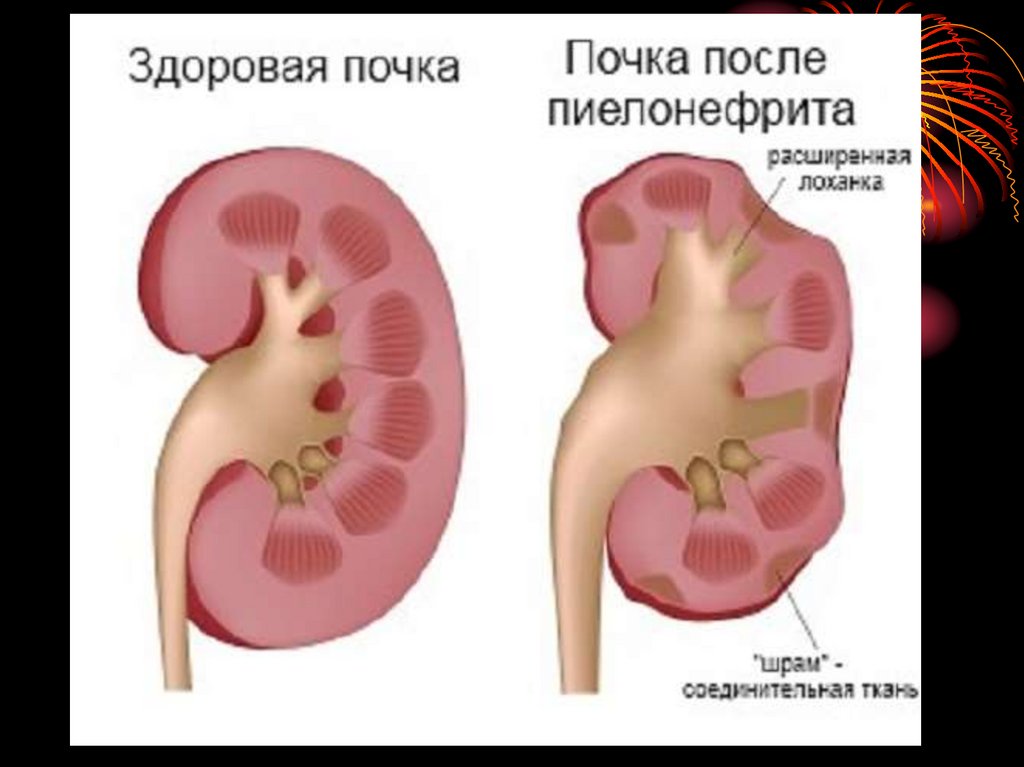
46. ИСХОДЫ ПИЕЛОНЕФРИТА
47.
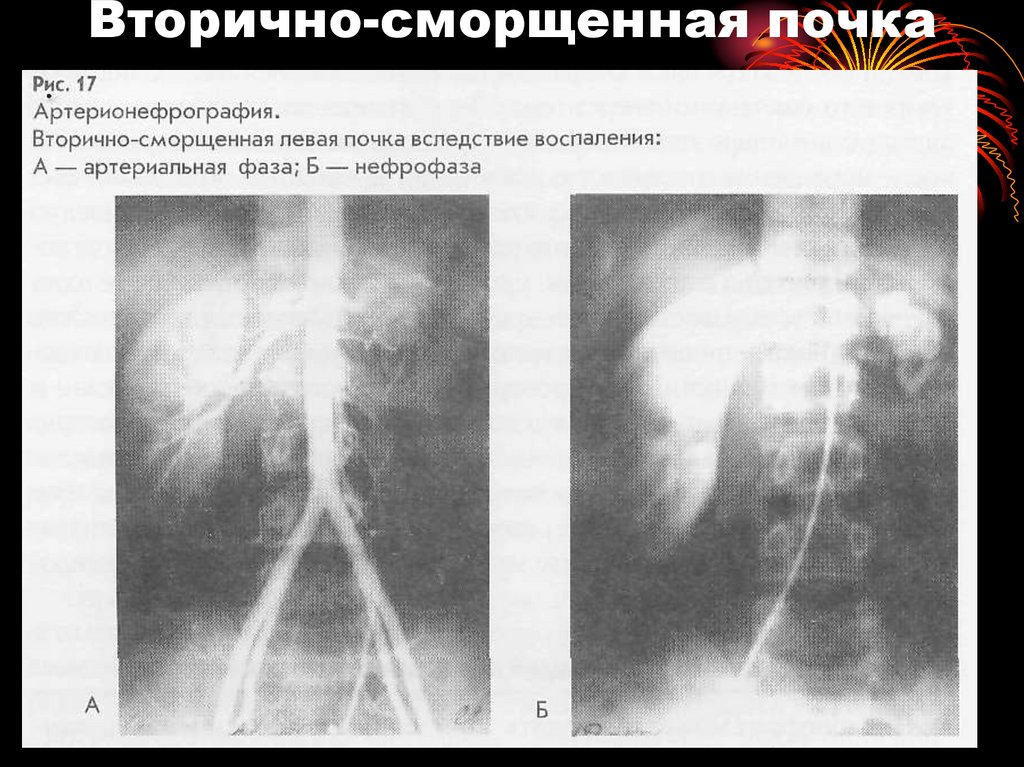
48. Вторично-сморщенная почка
49.
• При временном и легкопреодолимом
препятствии оттоку
мочи (например,
небольшой камень
мочеточника или
сдавление мочеточника
беременной маткой) в
ранние сроки
заболевания (в
пределах 3 дней) при
отсутствии признаков
гнойного пиелонефрита
дренирование лоханки
может быть выполнено
путем ее катетеризации
по мочеточнику с
оставлением катетера,
обычного или
самоудерживающегося
(стента)
50.
• В более поздние сроки заболеванияпри наличии признаков
апостематозного пиелонефрита или
карбункула почки требуется
экстренное оперативное вмешательство,
направленное уже не на устранение
причины нарушения оттока мочи, а на
ликвидацию развившегося гнойного
процесса в почке,— обнажение и
ревизия почки; при гнойничковом
процессе — декапсуляция почки со
вскрытием наиболее крупных
гнойников; при карбункуле почки —
рассечение или иссечение его.
51. Хронический пиелонефрит-
чаще бывает исходом острого,но иногда развивается
исподволь, постепенно,
нередко начиная с детского
возраста (чаще у девочек).
Хронический пиелонефрит,
как и острый, условно
подразделяют на первичный
(самостоятельное
заболевание почки) и
вторичный (осложнение
другого урологического
заболевания).
52.
• Одновременное удаление камня допустимо в техслучаях, когда он находится в лоханке или в
верхней части мочеточника и это не утяжеляет
операцию или когда состояние больного
позволяет продлить операцию и удалить камень
из более низких отделов мочеточника.
• Во всех случаях обструктивного
пиелонефрита операцию
заканчивают дренированием,
лоханки: или через ее стенку, если это
позволяют размеры лоханки
(пиелостомия), или через отверстие в
паренхиме (нефропиелостомия).
53.
Клинико-лабораторные критерии синдром
системного ответа на воспаление
• Температура тела
ССОВ
> 38 С либо <
36°
• Частота сердечныхсокращений
>
90 в 1 минуту
• Число дыхательныхдвижений
> 20 в
1 минуту или РаС02 32 мм рт.ст.
• Лейкоциты 12 000/мл або < 4 000/мл
• 10 % незрелых нейтрофилов
54.
• Симптоматика и клиническоетечение. Признаки ХП довольно
скудны, Общие симптомы данного
заболевания (слабость,
субфебрильная температура тела,
утомляемость, ухудшение аппетита
и т. д.) неспецифичны, а местные
(тупые боли в области почки)
нередко отсутствуют или (при
вторичном пиелонефрите)
затушевываются признаками
первичного заболевания.
55.
• Уросепсис наиболее частонаблюдается при обтурирующих
камнях почек и мочеточников,
преимущественно у женщин и у лиц
пожилого и старческого возраста.
Развитие уросепсиса совершается
вслед за уростазом. Нарушения
оттока мочи, помимо камней,
наблюдается при врожденных либо
приобретенных сужениях
лоханочно-мочеточникового
сегмента. Более редкие причины:
папиллярный некроз, ятрогенная
перевязка мочеточника.
56.
Клинические признаки септического шокадемонстративны и характеризуются:
• внезапно возникающей гиперергической
реакцией (t 39—40°С);нитевидным
пульсом;
• падением артериального давления
(систолическое < 70 мм рт.ст.);
• ознобами, потоотделением, мышечными
болями,холодными и бледными кожными
покровами;
• выраженной желтушностью;
• рвотой, поносом;
• олигоанурией; психическими
растройствами.
57. ПАРАНЕФРИТ
• Воспаление околопочечной жировойклетчатки. Он может быть первичным
(непочечным), когда при здоровой почке
инфекция попадает в паранефрий из
какого-либо отдаленного гнойного очага
(панариций, фурункулез, тонзиллит и
др.), и вторичным (почечным),
представляет собой осложнение гнойновоспалительного процесса в почке
(гнойничковый пиелонефрит, карбункул
почки, пионефроз). Паранефрит может
быть острым и хроническим: острый
чаще бывает серозным, а затем
гнойным; хронический — фиброзным (с
развитием рубцовой ткани). По
локализации различают передний,
задний, верхний, нижний и тотальный
паранефрит.
58.
59.
60.
• Симптоматика. Признаки острогопаранефрита весьма выразительны:
боли в области почки, искривление
позвоночника в противоположную
сторону, сглаженность талии на
стороне поражения, боли в
пояснице при сгибании ноги в
тазобедренном суставе, повышение
температуры тела, тяжелое общее
состояние. При хроническом
паранефрите все симптомы стерты,
температура тела субфебрильная
или нормальная.
61.
• Диагностика. прощупываемая вподреберье выбухании плотной
параранефральной клетчатки, более
высоком лейкоцитозе в крови из
поясничной области
на стороне заболевания, стертости
контуров почки и
поясничной мышцы на обзорных
урограммах, отсутствии или ограничении
дыхательной подвижности
почки при выделительной урографии.
Ультрасонография способна
выявить полость с жидким
содержимым около
почки.
62. Лечение.
• При остром гнойном паранефрителечение оперативное: люмботомия,
вскрытие и дренирование гнойных
полостей. После операции
проводят антибактериальную и
дезинтоксикационную терапию. У
ослабленных больных с высоким
риском оперативного
вмешательства может быть
предпринята чрескожная пункция
гнойной околопочечной полости
под ультразвуковым наведением.
63. ЗАБРЮШИННЫЙ ФИБРОЗ
• Забрюшинный фиброз - болезньОрмонда и др.) — хроническое
неспецифическое воспаление
забрюшинной клетчатки по ходу
мочеточника с образованием
рубцовой ткани, особенно часто в
месте перекреста с подвздошными
сосудами.
• Причины заболевания еще
окончательно не выяснены.
64.
65.
66. Симптоматика. Диагностика.
• При забрюшинном фиброзесимптомы неопределенные: тупые
боли в пояснице, в животе, общая
слабость. При двустороннем
заболевании, которое наблюдается
чаще, чем одностороннее,
постепенно нарастают признаки
ХПН. Д-з основывается главным
образом на рентген данных:
расширение верхних двух третей
мочеточников до уровня их
перекреста с подвздошными
сосудами, МРТ.
67. Лечение.
При забрюшинномфиброзе лечение
оперативное:
высвобождение из
рубцов,
перемещение
мочеточников в брюшную
полость или замещение
их протезами.
68.
• Цистит — воспаление мочевогопузыря — одно из наиболее частых
урологических заболеваний,
особенно в амбулаторной практике.
Встречается в основном у женщин.
Инфекция (кишечная палочка,
протей, стафилококк и др.) может
проникнуть в мочевой пузырь
гематргенным путем из какоголибо воспалительного очага в
организме, но чаще попадает в
него извне.
69.
70.
71.
• Развитию заболеванияспособствует переохлаждение,
как общее, так и местное. У
мужчин цистит возникает при
нарушении опорожнения
мочевого пузыря на почве
аденомы предстательной
железы, стриктуры уретры, при
камнях или инородных телах
мочевого пузыря, при
простатите. Цистит может быть
острым и хроническим.
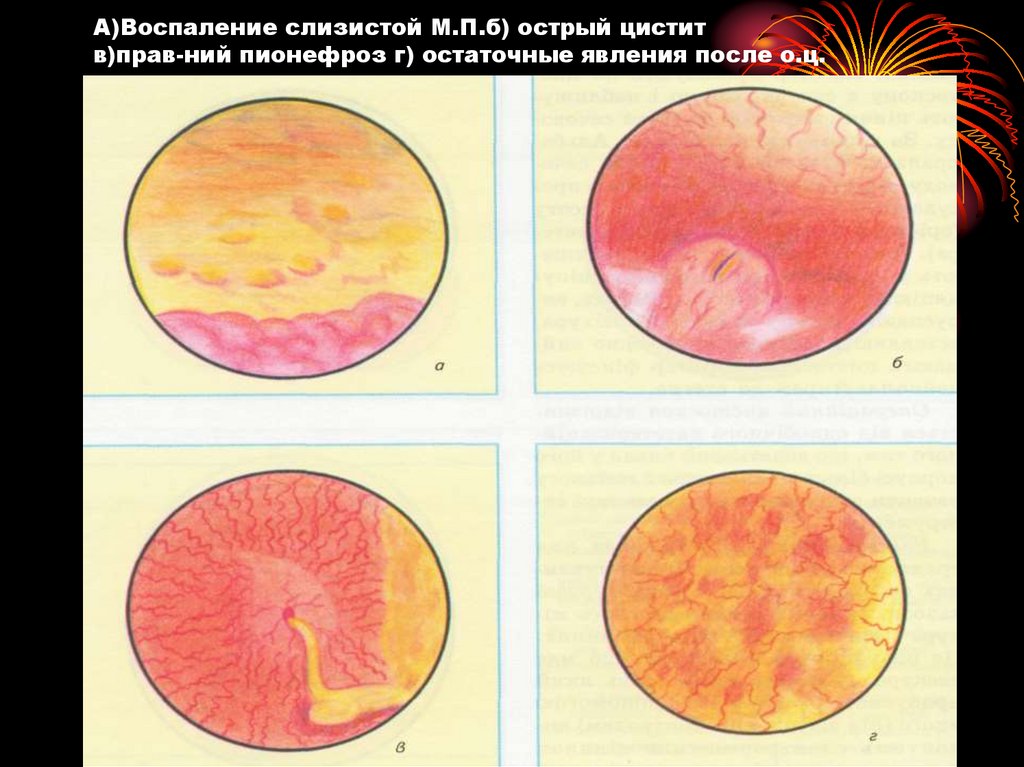
72. А)Воспаление слизистой М.П.б) острый цистит в)прав-ний пионефроз г) остаточные явления после о.ц.
73.
• Острый цистит. Заболевание начинаетсяс частых позывов на мочеиспускание,
затем появляются режущие боли при
мочеиспускании, тупые боли внизу
живота и в области крестца. Появление
нескольких капель крови в самом конце
мочеиспускания (в результате
сокращения резко воспаленной
слизистой оболочки мочевого пузыря).
• Если при остром цистите своевременно
не предпринимают лечение,
мочеиспускание может стать еще более
частым (каждые 3—5 мин), моча
выделяется буквально каплями,
мочеиспускание крайне болезненно и не
74.
• Диагностика. Диагноз основывается наклинических симптомах,
подтверждается. анализами мочи,
выявляющими бактерии, лейкоциты,
эритроциты в моче. Инструментальное
обследование при остром цистите
противопоказано.
• лечение состоит из противомикробной
терапии–цефорал, Ренель (беременные)
цефепим(фторхинолоны(офлоксацин)
фурамаг, невиграмон, 5-НОК и др.),
противоспазматических,
обезболивающих
и
успокаивающих
средств (энерион, димедрол, свечи с
белладонной или мовалис)… тепло…
75. Рубцовый фимоз
76.
77.
78.
79.
80.
81.
• Острый простатит -осложнение острогоуретрита или проведения инструментов по моч.
каналу при котором из передней части канала
инфекцию в ПЖ. Может также возникнуть и
вследствие гематогенного распространения
инфекции из отдаленного воспалительного
очага.
• ХП является исходом острого П, но часто
возникает как самостоятельное
заболевание, особенно при застое крови в
органах малого таза (сидячий образ жизни,
работы и т.д.). неблагоприятную роль играют
прием спиртного, ненормальный
режим половой жизни.
82.
83.
• Симптоматика. При остром Потмечаются боли в области
промежности, заднего прохода,
учащенное, болезненное и
затрудненное мочеиспускание,
нередко острая задержка его,
повышение температуры тела.
• В течении ОП различают ряд стадий,
первая - инфильтративный процесс,
т. е. равномерную лейкоцитарную
инфильтрацию ткани
предстательной железы, а
последняя — абсцесс простаты.
84.
85.
86. РЕКТАЛЬНОЕ ИССЛЕДОВАНИЕ ПРОСТАТЫ
87.
88.
89. Характер васкулогенных нарушений Патент №2003116077
НАРУШЕНИЕАРТЕРИАЛЬНОГО
ПРИТОКА
ишемический тип
НАРУШЕНИЕ
ВЕНОЗНОГО
ОТТОКА
гиперемический
тип
90. ГИПЕРЕМИЧЕСКИЙ ПРОСТАТИТ ДО ЛЕЧЕНИЯ
Пиковаяскорость
18.95±6.68
см/с
Индекс
резистентнос
ти
60±0.04
Диаметр
сосуда
12±0.03 см²
91. ГИПЕРЕМИЧЕСКИЙ ПРОСТАТИТ ПОСЛЕ ЛЕЧЕНИЯ
Пиковая скорость12.62±3.40 см/с
Индекс
резистентности,
0.65±0.06
Диаметр сосуда.
0.11±0.02 см²
Средняя скорость
9.00±3.07 см/с
Объемная скорость
0.072±0.026 см3/с
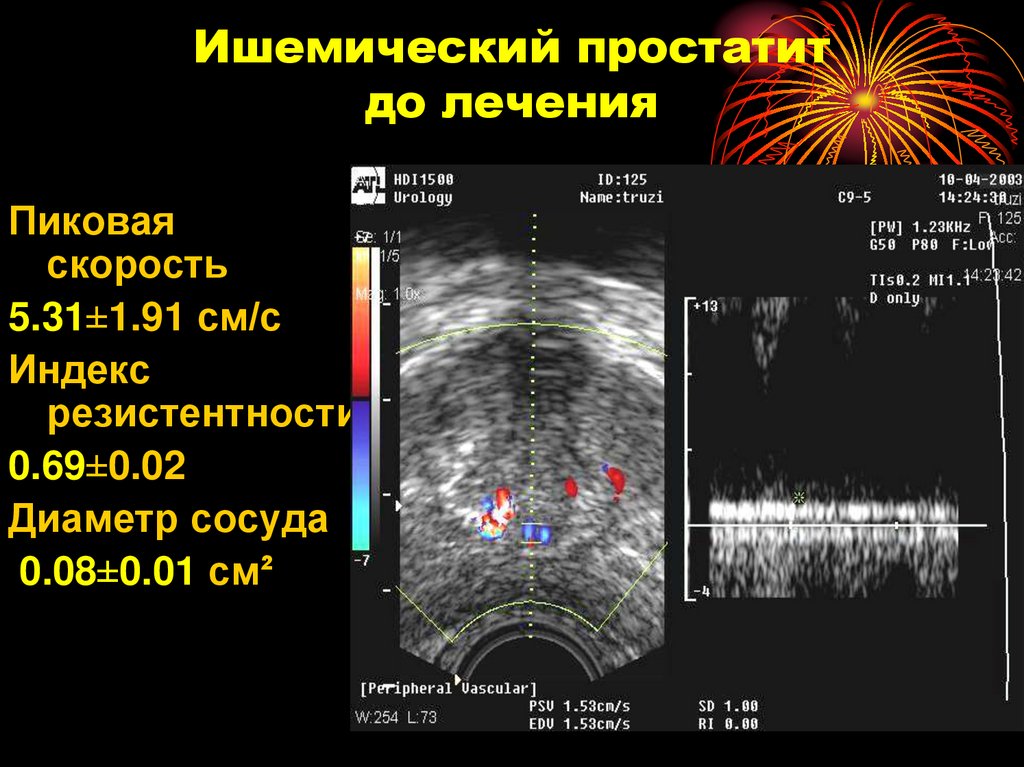
92. Ишемический простатит до лечения
Пиковаяскорость
5.31±1.91 см/с
Индекс
резистентности
0.69±0.02
Диаметр сосуда
0.08±0.01 см²
93. Ишемический простатит после лечения
Пиковая скорость9.9±2.33 см/с
Индекс резистентности
0.62±0.04
Диаметр сосуда
0.11±0.02 см²
Средняя скорость
5.71±1.28 см/с
Объемная скорость
0.033±0.011 см3/с












































































 Медицина
Медицина








