Похожие презентации:
Атеросклероз. Определение
1. БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ФАКУЛЬТЕТСКОЙ ТЕРАПИИАТЕРОСКЛЕРОЗ
Уфа-2020
2. ОПРЕДЕЛЕНИЕ
Атеросклероз – хроническоеиммуновоспалительное заболевание
артерий эластического (аорта) и мышечноэластического типа (сердца, почек,
головного мозга и др.), возникающее
вследствие нарушений липидного
обмена и дисфункции эндотелия с
формированием в интиме артерий
атеросклеротических бляшек,
к
сужению их просвета и нарушению
кровотока.
3. ЭПИДЕМИОЛОГИЯ А.
После 60 лет А. выявляется почти в 100%Каждые 2 из 3 мужчин прямо или
косвенно погибают от заболеваний,
связанных с А.
Осложнения А. обусловливают ½ всех
смертельных случаев (инфаркт
миокарда, мозговой инсульт,внезапная
сердечная смерть, гангрена нижних
конечностей)
А. проявляется клинически при сужении
просвета артерии на 50% и более.
4. ЭТИОЛОГИЯ - ФАКТОРЫ РИСКА А.
Неуправляемые (немодифицируемые)факторы риска А.:
1.Возраст (А. развивается у мужчин старше 40
лет, у женщин – старше 55 лет, при ранней
менопаузе – раньше)
2.Пол – превалирует мужской. После менопаузы
частота А. у женщин возрастает.
3.Генетическая предрасположенностьсемейная гиперхолестеринемия вследствие
наследственных дефектов рецепторов
липопротеинов низкой плотности (IIа,IIb,
III типы)
5. Управляемые факторы риска А:
1. Гиперлипидемия(гиперхолестеринемия) –
превалирование в крови ЛПНП,
насыщенных холестерином и
триглицеридами и бедных белками
2. Ожирение
3. Нерациональное питание –
злоупотребление животными жирами и
холестерином (икра, сливочное масло,
мозги, желтки, сливки).
6.
4. АГ (АД ≥ 140/90 мм рт.ст.)5. Низкая физическая активность
6. Психо-эмоциональные стрессы,
депрессия – при активации САС из
жировых депо мобилизуются жирные
кислоты для обеспечения организма
энергией. Избыток жирных кислот уходит
на синтез липидов
СТРЕССОВЫЙ ТИП ЛИЧНОСТИ
7. Гипергликемия и сахарный диабет
2 типа
8. Курение вне зависимости от количества
(по значимости сравнивают с возрастом)
7.
9. Прием оральных контрацептивов10. Высокочувствительный СРБ – маркер
воспаления артерий, пораженных А. (более 3
мг/л – предиктор высокого сердечно-сосудистого
риска).
11. Высокий уровень гомоцистеина – предиктор
эндотелиальной дисфункции
12. Абдоминальное ожирение (объем талии у
мужчин ≥ 94 см, у женщин ≥ 80 см)
13. Раннее начало ИБС у ближайших
родственников (у мужчин < 55 лет, у женщин <
60 лет)
14. Хроническая болезнь почек
8.
Оценивают степень риска сердечнососудистых осложнений в течениеближайших 10 лет по шкале SCORE –
Низкий
Умеренный
Высокий
Очень высокий
9. ТЕОРИИ РАЗВИТИЯ АТЕРОСКЛЕРОЗА:
Липопротеидная (1960-80 гг.) –(А.Л.Мясников и его ученики) накопление
в эндотелии сосудов холестерина и других
липидов вследствие нарушения липидного
обмена. Более ранняя – холестериновая
теория Н.Аничкова и С.Халатова (1915)
10.
Тромбогенная ( Рокитанский,1850) –повреждение сосудистой стенки ведет к
активации фактора Виллебранда, агрегации
тромбоцитов и выпадению фибрина,
который организуется и пропитывается
липидами.
11.
Иммунологическая (А.Климов,1984) –ЛПНП и ЛПОНП обладают антигенными
свойствами, к ним образуются антитела, а
затем ЦИК, проникающие в эндотелий
сосудов. Макрофаги сосудистой стенки,
захватывая ЦИК, превращаются в
пенистые клетки - начальную стадию
атеросклероза. Измененные ткани
становятся аутоантигенами, развиваются
аутоиммунные процессы
12.
Вирусная (Бендит,1983) – нарушениелипидного обмена происходит в
эндотелиальных клетках, зараженных
герповирусом Эпштейна-Барра
(инфекционный мононуклеоз), онкогенным
вирусом Марека, ЦМВ.
Инфекционная – этиологическую роль
могут играть хламидии и др.
13.
Моноклональная – атерогенезсравнивается с доброкачественным
опухолевым ростом сосудистых
мышечных клеток в результате мутации
генов под воздействием вирусов или
химических веществ
14.
Наибольшее признание имеетлипопротеидная теория, которая
дополняется другими теориями
15. Липопротеидная теория
Основные липиды плазмы крови - холестерини триглицериды пищи (1г и 100г в
сутки) всасываются в тонком кишечнике и в
виде хиломикронов попадают в кровоток
Триглицериды → в жировую ткань и
мышцы для энергетических целей
Холестерин → в печень для синтеза
липопротеидов (ЛПОНП и ЛПВП)
16. Классы липопротеинов
1. ЛПОНП – содержат триглицериды (Тр)(55%), холестерин (19%) и
апопротеины –β (22%). Синтезируются в
печени. При попадании в кровоток
большая часть Тр расщепляется до
жирных кислот, которые используются в
качестве энергетического материала
миокардом, жировой и мышечной тканью.
Лишившись Тр, ЛПОНП превращаются в
ЛПНП
17. ЛПНП-основной атерогенный класс
ЛПНП транспортируют холестерин к клеткампериферических тканей. ЛПНП с
неиспользованным на периферии холестерином
захватывается из кровотока гепатоцитами
нерецепторным (1/3) и рецепторным (2/3)
путем посредством специфических ЛНПрецепторов, узнающих апопротеины β и
подвергается гидролизу с образованием
свободного холестерина, жирных кислот и белка.
Активность ЛНП-рецепторов зависит от их
плотности, потребности клетки в холестерине,
уровня обменных процессов.
18.
Снижение плотности ЛНП-рецепторовможет определяться генетически
детерминированным дефектом гена,
кодирующего их синтез. Носительство
этого гена может быть гомозиготным
(атеросклероз развивается с детства) и
гетерозиготным – А. развивается после 40
лет.
В 1985 г. Гольдштейн и Браун (США)
получили за открытие рецепторов
Нобелевскую премию
19.
При развитии в организмесвободнорадикального перикисного
окисления липидов (стресс, заболевания
и др.) образуются окисленные ЛПНП,
которые плохо распознаются ЛНПрецепторами и не элиминируются из
кровотока, захватываются макрофагами
и превращаются в пенистые клетки
(дебют атеросклеротиесой бляшки).
20.
ЛПВП – антиатерогенный класс липротеидов,содержат холестерин (22%),
триглицериды (5%) и апопротеины – α
(40%). Они осуществляют обратный
транспорт избытка холестерина из
периферических клеток, в том числе из стенок
артерий.
Нагруженные холестерином ЛПВП
транспортируют его в печень, где он
превращается в желчные кислоты и удаляется с
желчью
Чем выше уровень ЛПВП в крови и больше в них
холестерина, тем меньше риск развития
атеросклероза.
21.
Для прогноза риска А. используют:Атерогенный индекс:
общий холестерин – ЛПВП/
ЛПВП = 2-3 (в норме)
при больших показателях риск А ↑
2. Апопротеины-β / апопротеины-α – должно
быть менее 1, если >, риск атеросклероза
1.
ВОЗРАСТАЕТ
3. 5 типов гиперлипидемий по Фредриксону
(1970). Наиболее атерогенны – IIa, IIb,
III типы
22. МОРФОЛОГИЯ АТЕРОСКЛЕРОЗА
1 ст.Жировые полоски – наиболее ранниепроявления. Выявляются на внутренней
оболочке артерий. Состоят из пенистых
клеток - макрофагов, наполненных
липидами, и гладкомышечных клеток
2 ст.Фиброзные бляшки – имеют плотную
капсулу, состоящую из эндотелиальных,
гладкомышечных и пенистых клеток, Тлимфоцитов, фиброзной ткани и мягкое
ядро, содержащее холестерин. Просвет
сосудов суживается, нарушается кровоток
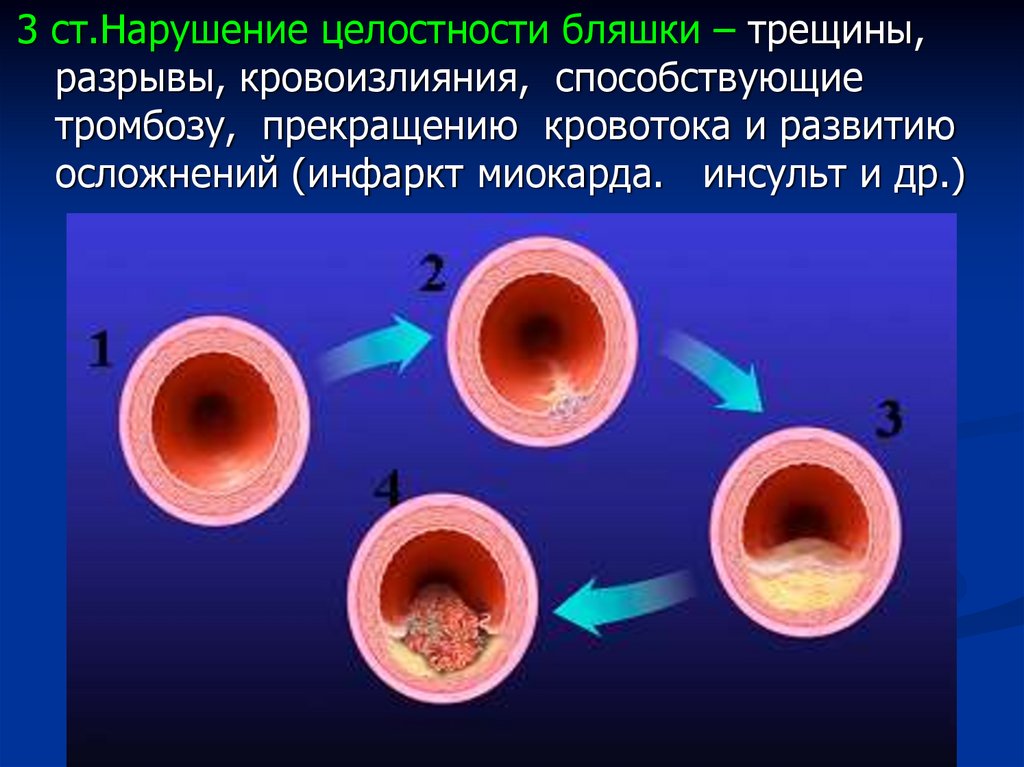
23.
3 ст.Нарушение целостности бляшки – трещины,разрывы, кровоизлияния, способствующие
тромбозу, прекращению кровотока и развитию
осложнений (инфаркт миокарда. инсульт и др.)
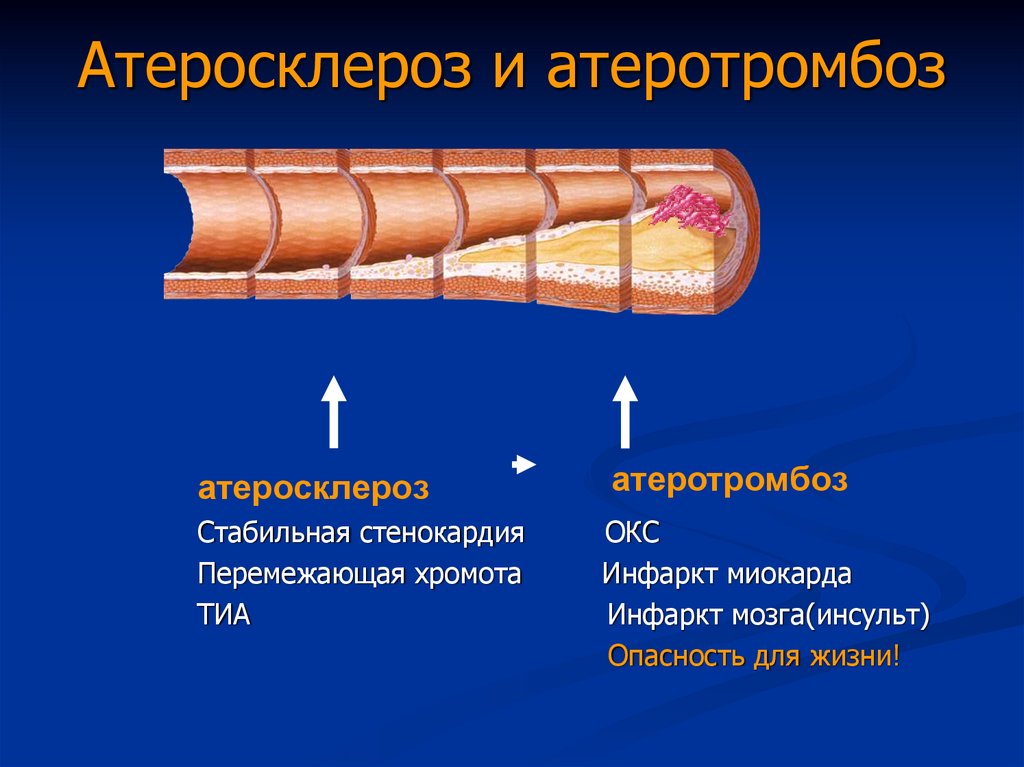
24. Атеросклероз и атеротромбоз
атеросклерозСтабильная стенокардия
Перемежающая хромота
ТИА
атеротромбоз
ОКС
Инфаркт миокарда
Инфаркт мозга(инсульт)
Опасность для жизни!
25. Атеросклеротическая бляшка
26. Классификация атеросклероза (по А.Л. Мясникову)
Периоды:начальный
клинических проявлений
Стадии:
ишемическая
некротическая
фиброзная
Фазы:
прогрессирования
стабилизации
регрессирования
27. КЛИНИКА АТЕРОСКЛЕРОЗА
А. аорты:систолический шум и акцент II тона над
аортой
• (+) симптом Сиротинина-Куковерова)
• изолированная систолическая АГ
А. коронарных артерий:
различные формы ИБС
28.
А. брюшной аорты – нарушениямезентериального кровообращения:
“брюшная жаба” (приступообразные боли в
животе через 20-30 минут после еды,
проходящие от приема нитроглицерина)
ишемическая абдоминальная висцеропатия
тромбоз мезентериальных сосудов (боли в
животе, тошнота, вздутие живота, развитие
перитонита)
29.
А.почечных артерий:• стойкое повышение АД,
• систолический шум над почечными
• артериями
• асимметрия размеров почек (УЗИ)
• развитие первично сморщенной почки и
ХПН
• А. мозговых артерий
• дисциркуляторная энцефалопатия
• вертебро-базиллярная недостаточность
• ТИА или инсульт
• деменция
30.
А. сосудов нижних конечностей:• слабость и зябкость ног
• перемежающаяся хромота
• отсутствие пульсации сосудов стоп
• бледность кожи
• трофические язвы, гангрена
• синдром Лериша
Общие признаки:
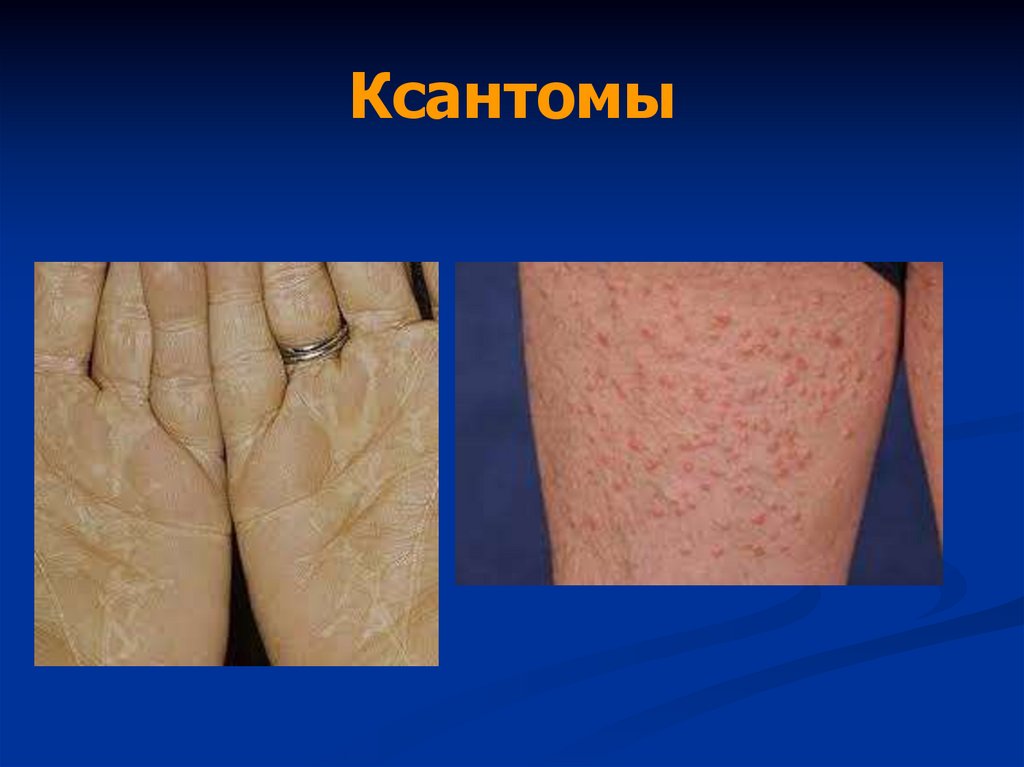
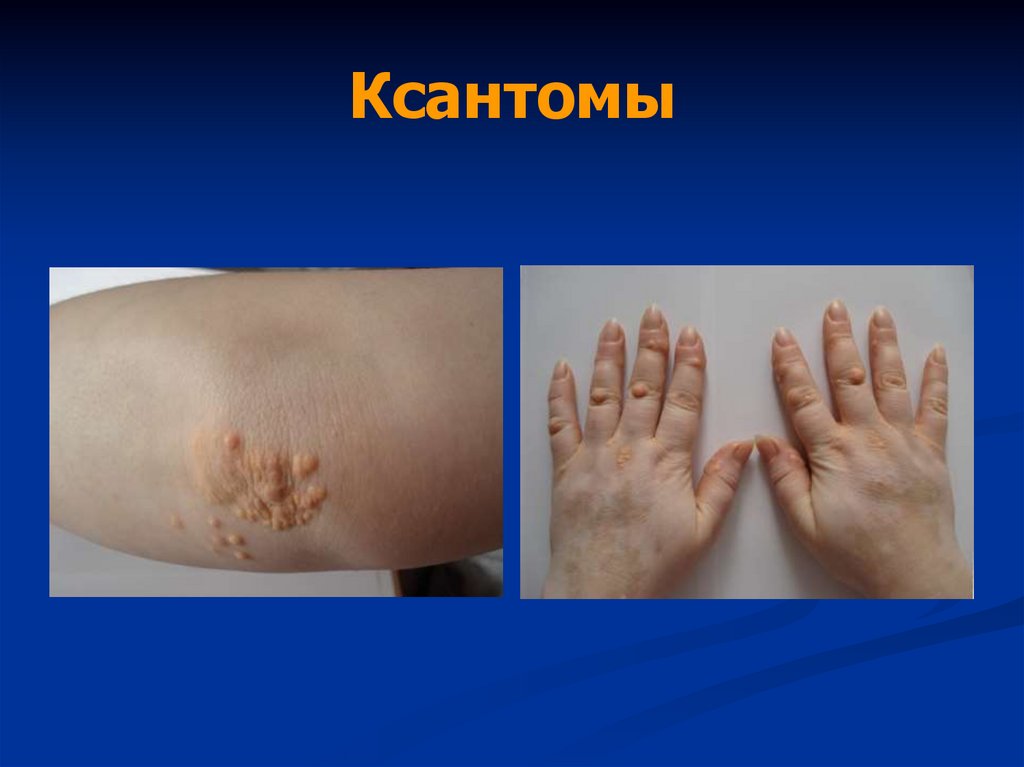
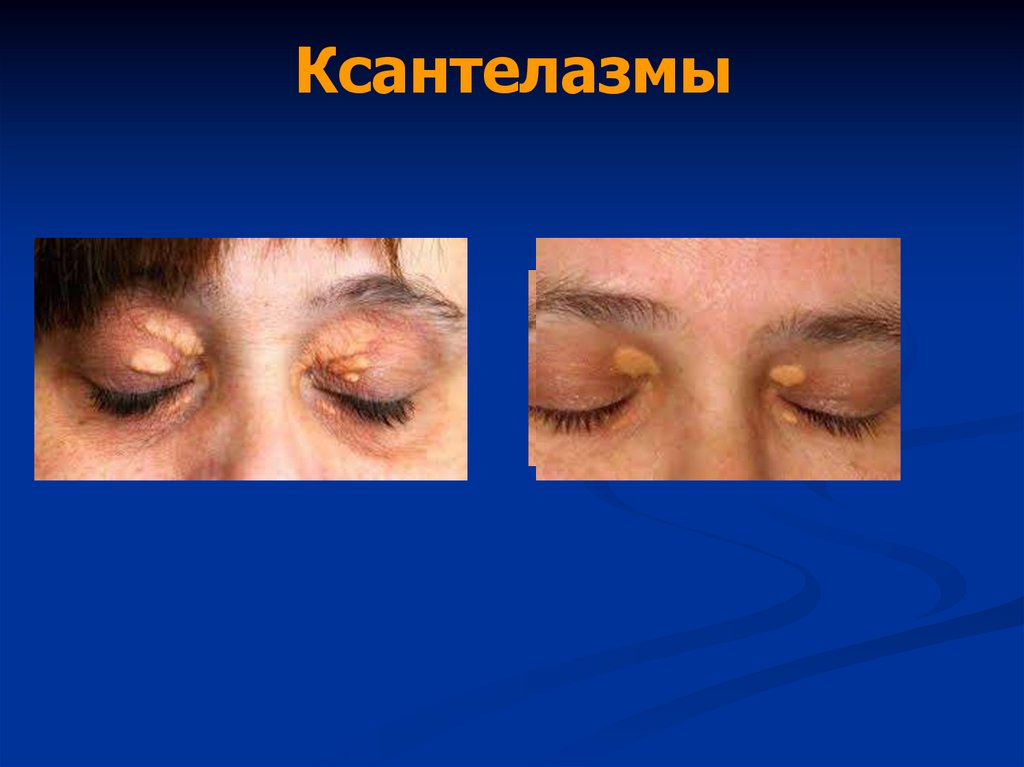
• Ксантелазмы век, ксантомы кожи
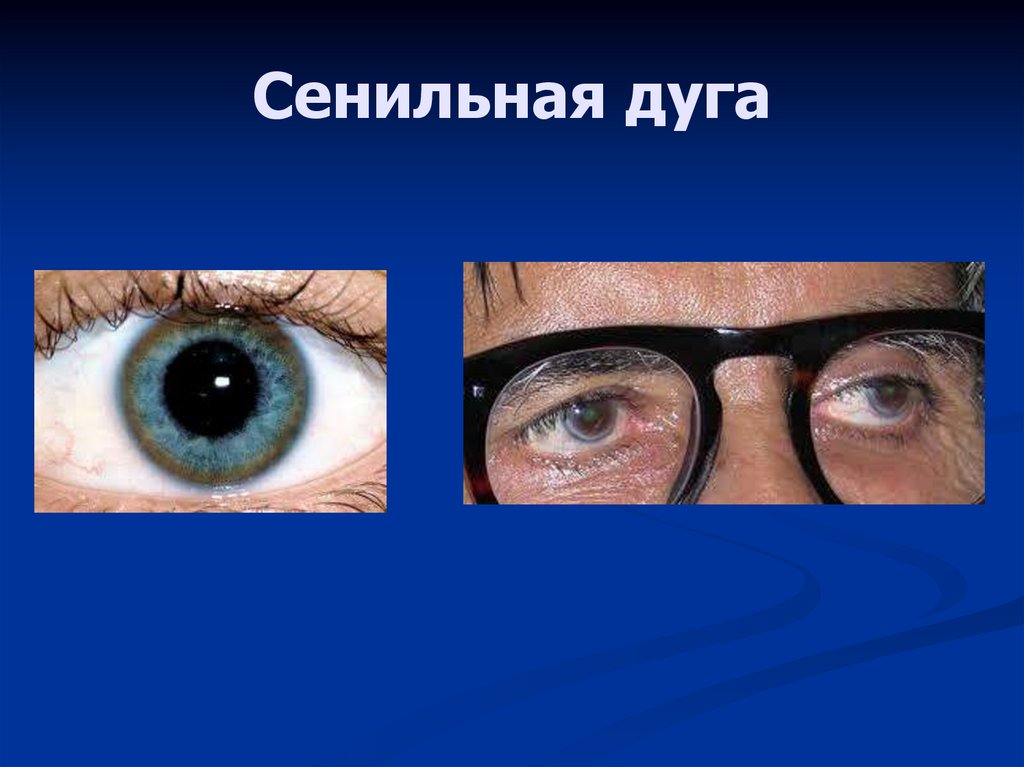
• сенильная дуга по краю роговицы глаз
• симптом “червячка” на сосудах
31. Симптом «червячка»
32. Ксантомы
33. Ксантомы
34. Ксантелазмы
35. Сенильная дуга
36. Диагностика атеросклероза
1. Анамнез и физикальное обследование2. Биохимический анализ крови – определение
липидного спектра, коагулограммы
3. Рентгенография органов грудной клетки –
кальциноз аорты
4. Рентгеноконтрастная ангиография –
выявляет деформацию и уменьшение
просвета сосудов
37.
5. Доплер – ЭхоКГ и УЗД МАГ – выявляетснижение скорости и объема кровотока
6. Магнитно – резонансная ангиография –
детально выявляет даже мелкие сосуды,
определяет состояние кровотока
38. ОСЛОЖНЕНИЯ АТЕРОСКЛЕРОЗА
Изолированная систолическая АГСтенокардия, инфаркт миокарда
Сердечная недостаточность
Мозговой инсульт
Расслаивающая аневризма аорты
Артериальные тромбоз и тромбоэмболия
Внезапная смерть
Гангрена конечностей
39. Цели лечения
1. Полный отказ от курения.2. Диета с низким содержанием
насыщенных жиров и холестерина с упором
на зерновые, овощи, фрукты и морскую
рыбу, белое мясо птицы
(средиземноморская диета)
3. Умеренная физическая активность 2,55 часов в неделю или 30-60 минут в день.
4.Масса тела - ИМТ 18 -25 кг/м2 ,
5.Окружность талии < 94 см у мужчин и <
80 см у женщин
40.
6. АД < 140/90 мм рт.ст.7. Гликированный гемоглобин – 6-7%
8. Снижение уровня ХС ЛПНП и
триглицеридов
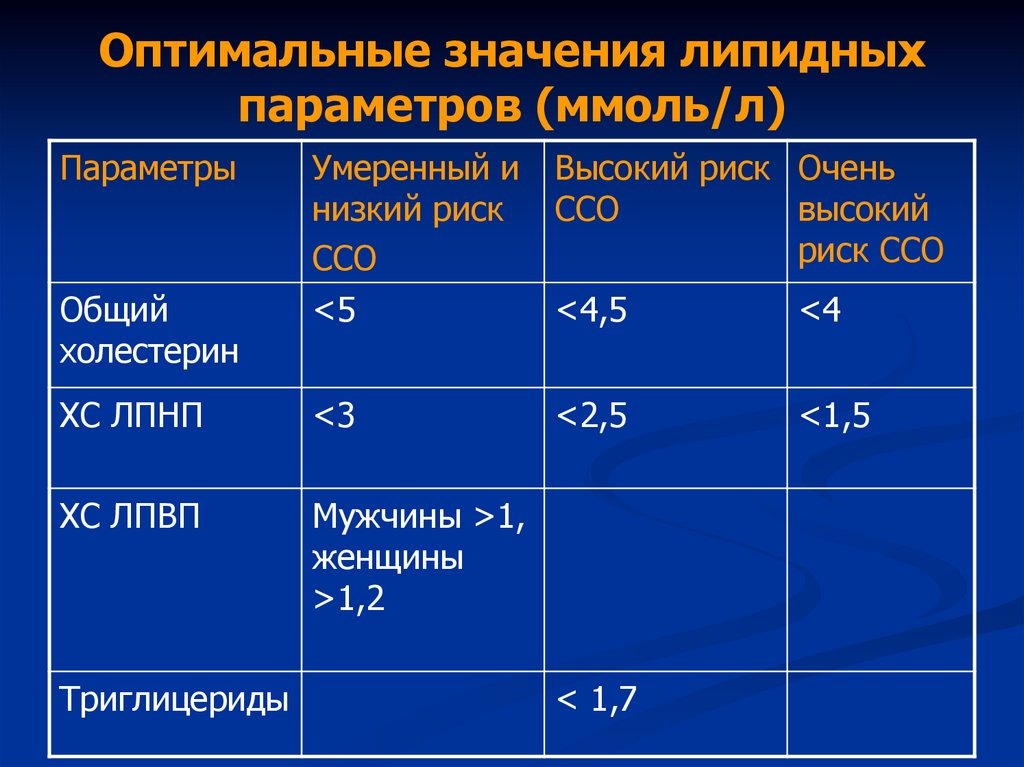
41. Оптимальные значения липидных параметров (ммоль/л)
ПараметрыУмеренный и
низкий риск
ССО
Высокий риск Очень
ССО
высокий
риск ССО
Общий
холестерин
<5
<4,5
<4
ХС ЛПНП
<3
<2,5
<1,5
ХС ЛПВП
Мужчины >1,
женщины
>1,2
Триглицериды
< 1,7
42. Оптимальные значения липидных параметров крови (ммоль/л) – Российские рекомендации VI пересмотра (2017)
У больных ИБС и ее эквивалентами:общий холестерин должен быть <4,5
ХС ЛПНП <2,5
ХС ЛПВП - мужчины >1, женщины >1,2
триглицериды < 1,7
43. ЛЕКАРСТВЕННАЯ ТЕРАПИЯ
Показания:уровень холестерина 6,7 ммоль/л и более,
отсутствие эффекта от 6-месячной
диетической терапии
Проводится длительно – несколько лет или
пожизненно
44. ГИПОЛИПИДЕМИЧЕСКИЕ СРЕДСТВА -статины
ГИПОЛИПИДЕМИЧЕСКИЕ СРЕДСТВА статиныловастатин, симвастатин, флувастатин,
аторвастатин, розувастатин- подавляют активность
фермента (ГМГ-КоА-редуктазы), связанного с
биосинтезом ХС в печени
снижают концентрацию ЛПНП, ЛПОНП, общего
холестерина в крови
назначают по 10-20 мг в сутки вечером во
время еды. Уровень холестерина может снизиться
на 25-40%. Эффект отмечается уже через 3-4
недели
Неэффективны при наследственной гомозиготной
гиперхолестеринемии
45.
Препараты первого выбораДоказательно снижают общую смертность
больных
Но могут (-) влиять на функцию печени (↑
уровень АСТ, АЛТ, КФК), мышечной ткани
46.
Никотиновая кислота – снижает содержаниеЛПОНП и ЛПНП, повышает уровень ЛПВП
Эффективная доза – 3-5 г в сутки
Фибраты – ципрофибрат, фнофибрат– снижают
концентрацию триглицеридов и ЛПОНП,
повышают ЛПВП
Ингибитор абсорбции холесстерина в кишечнике эзетимиб
Пробукол –активирует нерецепторный путь
удаления из крови ЛПНП и холестерина,
эффективен при наследственной
гомозиготной гиперхолестеринемии
Пралуент – для лечения очень устойчивой
гетерозиготной наследственной
гиперхолестеринемии
47.
Секвестранты желчных кислот –холестирамин, холестипол- уменьшают
содержание холестерина в результате
связывания желчных кислот в кишечнике
Назначают по 10 -30 г /сутки. Нетоксичен
Фосфолипиды - эссенциале, липостабил повышают уровень ЛПВП
Омега-3 полиненасыщенные жирные
ксилоты (омакор) – по 1 г в сутки длительно,
снижают уровень триглицеридов крови
Антиоксиданты – витамин Е, С, убихинон
Дезагреганты, антикоагулянты
48.
Экстракорпоральное удаление липидов,гемосорбция, ЛПНП – аферез,
трансплантация печени. Будущее генной инженерии при наследственных
ГЛ
49. Профилактика атеросклероза
Первичная – у здоровых лиц:Вторичная – при наличии атеросклероза с
целью предупреждения его
прогрессирования
К «борьбе» с факторами риска добавляется
диетическая и медикаментозная терапия
для снижения гиперлипидемии











































 Медицина
Медицина








