Похожие презентации:
Визуальная диагностика поджелудочной железы
1. Визуальная диагностика поджелудочной железы
2. Анатомия
На обычных рентгенограммахподжелудочная железа неразличима.
Исключением служат лишь
сравнительно редкие случаи, когда в
протоках образуются камни или в
паренхиме имеются вкрапления
извести, но это уже симптом
хронического панкреатита.
3.
4.
5.
6.
7.
На железы при ультразвуковомисследовании –выявляется
лишь у 1/3 пациентов, причем
его диаметр не превышает 0,1
см. сонограммах поджелудочная
железа определяется как
удлиненная не совсем
однородная полоска между
левой долей печени и желудком
8.
спереди и нижней полой веной,брюшной аортой, позвоночником и
селезеночной веной сзади . Толщина
головки в норме составляет в
среднем 2,5 см, тела-1,5 см, хвоста -2
см.
9.
При КТ изображение поджелудочнойжелезы появляется на уровне XI— XII
грудных позвонков.
На этой высоте вырисовывается ниже и
позади селезенки хвостовая часть
железы. На более каудальных срезах
четко выделяются тело и головка
железы, расположенные позади
желудка и кпереди от селезеночной,
воротной и нижней полой вен .
10.
Поперечныйразмер тела железы не
превышает в норме 1/3 поперечника
позвонка, а головки -2/з этого
размера . Плотность ткани железы
варьирует от + 30 до + 50 Н, а при
введении в вену -+60- +80 Н.
Контуры железы четкие, могут быть
слегка волнистыми.
11.
Демонстративную картину сети протоковподжелудочной железы получают после их
искусственного контрастирования.
Для этого вводят фиброскоп в
двенадцатиперстную кишку.
Под контролем дуоденоскопии через
биопсийный канал фиброскопа проводят
тонкий тефлоновый зонд с канюлей.
12.
Канюлируют большойдуоденальный сосочек и под
рентгенотелевизионным контролем
вливают водорастворимое
контрастное вещество.
13.
При общем устье панкреатического ижелчного протоков на рентгенограммах
получается их изображение. Это
исследование, как уже упоминалось
выше, назывался эндоскопической
ретроградной
панкреатохолангиографией (ЭРПХГ).
14. По панкреатохолангиограммам можно судить о:
положении,форме, калибре и проходимости
панкреатического протока и его
притоков,
выявлять камни в протоках,
аномалии их развития,
деформации,
стриктуры, связанные с протоками
полости и т.д.
15. УЗИ поджелудочной железы
Эхографию поджелудочной железыпроводят на высоте форсированного
вдоха или при надутом животе, когда
левая доля печени значительно
опускается в брюшную полость, являясь
хорошей средой для проведения
ультразвука.
16.
17.
18.
19.
20.
21.
22.
23.
24.
Ультразвуковаясканограмма
поджелудочной железы
в норме:
поджелудочная железа
не изменена (1), выше
нее визуализируется
печень (2), ниже
располагается аорта
(3).
25.
26.
27. Показания
наличие клинических илилабораторных данных, указывающих
на поражение железы;
уточнение природы обнаруженного
другими методами очагового
образования;
оценка состояния
ретропанкреатических сосудов и
клетчатки;
28.
Внекоторых случаях для лучшей
визуализации железы можно
рекомендовать больному выпить
маленькими глотками 300-500 мл
теплой дегазированной воды,
создав тем самым акустическое
окно.
29. Острый панкреатит
При острых п анк р е а т и т а хопределяется высокое положение
диафрагмы и ослабление ее
подвижности. Нередко обнаруживается
небольшое количество жидкости в
левой плевральной полости (в этой
жидкости содержатся панкреатические
ферменты).
30.
31.
При остром панкреатите резкоувеличивается концентрация трипсина
в крови —до 5000—8000 мкг/д.
Термограммы показывают повышение
температуры в эпигастрии и
подреберьях на 0,7—1°, а при
некротической форме — на 1,5—2°.
32. При остром панкреатите, сопровождающемся воспалением и отеком поджелудочной железы, можно обнаружить:
1. перегиб желудка и оттеснение егокпереди и кверху увеличенной в
размерах поджелудочной железой;
2. разворот двенадцатиперстной кишки
и сглаживание ее внутреннего контура,
33.
3. вздутие участков толстой кишки с нечеткимиуровнями жидкости в них, находящимися
преимущественно на уровне II–IV поясничных
позвонков справа или слева от позвоночника в
зависимости от поражения головки или хвоста
поджелудочной железы;
4. высокое стояние левого купола диафрагмы и
уменьшение его экскурсии, иногда — скопление
экссудата в левой плевральной полости (А. А.
Шелагуров);
5. регионарный спазм поперечной ободочной
кишки в сочетании с выраженным вздутием
печени.
34.
6.темнение верхнего этажа брюшнойполости и нечеткость контуров печени,
почек и большой поясничной мышцы;
ночного и селезеночного угла
(симптом «вырезанной петли») или с
ограниченным вздутием только
восходящей ободочной кишки и
печеночного угла с четкой границей
видимого газа (симптом «обрезанной
кишки»).
35.
Компьютерные томограммы такжедемонстрируют увеличение железы.
При отечной форме панкреатита
плотность понижается, при
геморрагической — повышается.
Образование абсцесса ведет к
появлению к появлению неправильной
формы участка неоднородной
структуры и пониженной плотности.
36.
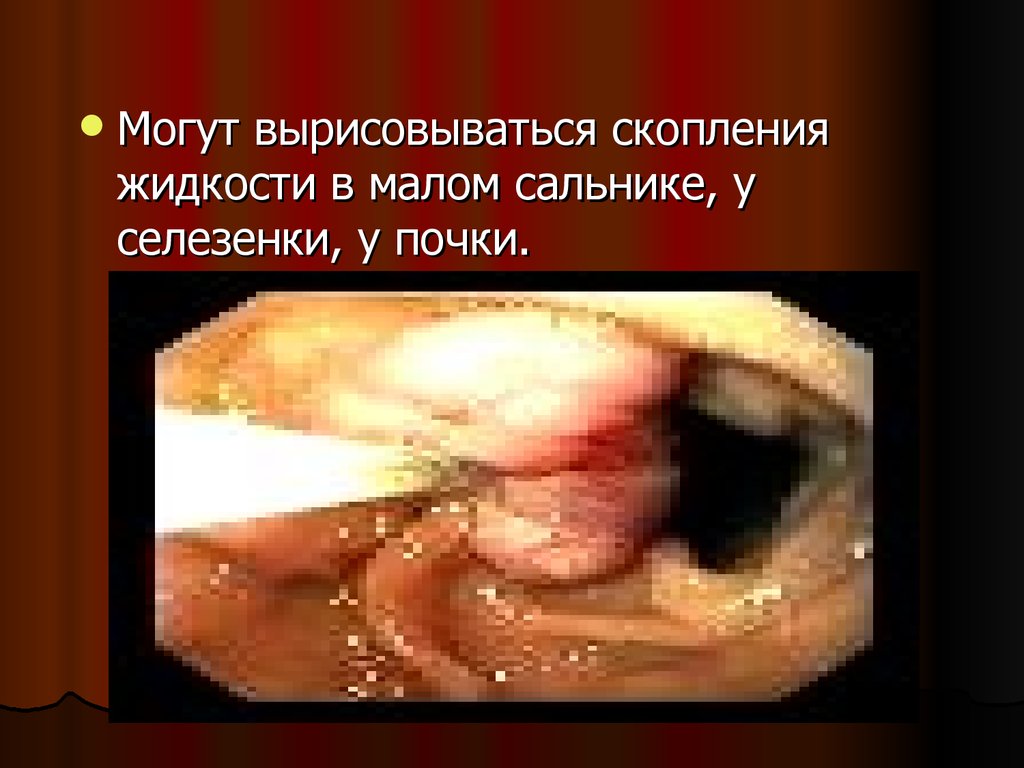
37.
Могут вырисовываться скопленияжидкости в малом сальнике, у
селезенки, у почки.
38.
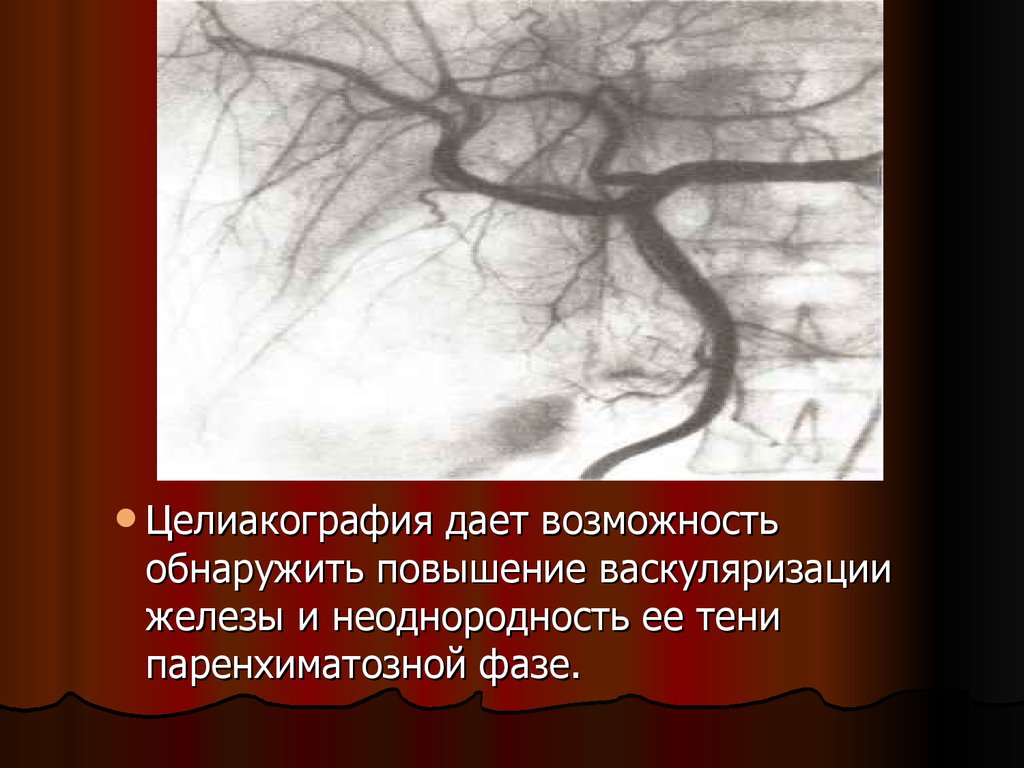
Целиакографиядает возможность
обнаружить повышение васкуляризации
железы и неоднородность ее тени
паренхиматозной фазе.
39.
40.
41.
42.
43.
44.
45. цестаденокарцинома
46. Атрофия
47. Рентгенодиагностика:
Обычноерентгенологическое
исследование органов брюшной
полости, даже с использованием
дополнительных методик
(пневмоперитонеума или
пневморетроперитонеума — введения
газа, соответственно, в брюшную
полость и в забрюшинную клетчатку)
редко позволяет обнаружить тень
поджелудочной железы.
48.
49.
50.
51.
Исключение составляют случаиобызвествления органа, что хорошо
выявляется даже на обзорных
рентгеновских снимках и особенно на
прицельных томограммах.
52.
Представляет интерес несколькокосвенных рентгенологических
признаков, выявляемых при остром и
хроническом панкреатите и раке
поджелудочной железы и указывающих
на увеличение размеров органа и
наличие в ряде случаев сопутствующих
изменений в тонкой и толстой кишке, в
том числе непроходимости кишечника
53. Диагностическое значение имеют следующие рентгенологические признаки:
1. увеличение развернутости петлидвенадцатиперстной кишки,
«выпрямление» внутреннего контура
нисходящей части кишки;
2. ограниченное вдавление на
внутреннем контуре
двенадцатиперстной кишки;
3. заполнение барием ампулы
фатерова сосочка, а иногда и общего
желчного и вирсунгова протоков;
54.
4. увеличение размеров большогососочка двенадцатиперстной кишки;
5. деформация складок слизистой
оболочки двенадцатиперстной кишки.
55.
56. На сонограмме
Железа может быть увеличенной илипри фиброзной форме панкреатита
уменьшенной, контуры ее становятся не
совсем ровными. Иногда заметны
изменения обычной эхогенной структур
железы.
Хорошо диагностируются даже мелкие
конкременты, а также псевдо кисты,
осложняющие панкреатит.
57.
На компьютерных томограммахподжелудочная железа увеличена, а при
фиброзных формах панкреатита
уменьшена.
Очертания ее неровные и не всегда
четко прослеживаются.
Абсцессы и псевдокисты обусловливают
участки пониженной плотности (5—22 Н).
Конечно, очень четко выделяются камни
и конкременты.
58. Хронический панкреатит
основными его ультразвуковымипризнаками признаются уплотнение
ткани, уменьшение размеров,
обнаружение псевдокист и камней.
Однако у лиц пожилого и старческого
возраста могут наблюдаться
подобные изменения без наличия
хронического панкреатита.
59.
Хронический панкреатитсопровождается появлением
неспецифических рентгенологических
признаков, указывающих на сдавление
и смещение желудка и
двенадцатиперстной кишки и
нарушение их моторной функции.
60.
В норме при проведении этогоисследования стенка кишки, в том
числе ее нисходящей части, огибающей
головку поджелудочной железы,
образует ровный слегка волнистый
контур.
При увеличении головки
поджелудочной железы происходит
выпрямление, появляется неровность
контура, дефект от давления на стенку
кишки.
61.
62.
63.
64. Согласно Международной гистологической классификации опухолей поджелудочной железы (ВОЗ, 1983), выделяют следующие их разновидности:
ЭпителиальныеДоброкачественные
Аденома
(папиллярная
аденома)
Цистаденома
Злокачественные
Аденокарцинома
Плоскоклеточный рак
Цистаденокарцинома
Ацинарно-клеточный
рак
Опухоли островков
поджелудочной железы
Недифференцированный
рак
Неэпителиальные опухоли
Различные другие типы
опухолей
Неклассифицируемые
опухоли
65.
Опухоли кроветворной и лимфоидной тканейМетастатические опухоли
Аномалии эпителия
Опухолеподобные процессы
Кистозные
образования
Врожденная киста
Ретенционная киста
Паразитарная киста
Псевдокиста
Псевдолипоматозная
Другие
гипертрофия (липоматоз)
66.
67. Рентгенологическая диагностика рака поджелудочной железы:
Рентгеноскопия (графия) желудка идвенадцатиперстной кишки. При этом
методе исследования могут быть
выявлены различные деформации
желудка и двенадцатиперстной
кишки,
68.
обусловленные сдавлением илипрорастанием их опухолью
поджелудочной железы, деформации
слизистой оболочки и нарушения
моторики двенадцатиперстной кишки.
69.
70.
Релаксационная дуоденография. С помощьюэтого метода при опухоли головки железы
выявляются деформация привратника и
двенадцатиперстной кишки, ее смещение
кверху и вправо, сужение просвета,
расширение «подковы». При опухоли тела
определяются смещение желудка кпереди и
влево, дефект наполнения вследствие
прорастания стенки желудка опухолью.
71.
Ирригоскопия (графия).Позволяет выявить сдавление
поперечно-ободочной кишки, дефект
наполнения, обусловленный
прорастающей опухолью.
72.
Компьютерная томография. Наосновании данного, дополнительного,
метода исследования выявляются
увеличение размеров и неоднородность
железы, опухоль с неровными и
нечеткими контурами, определяется
потеря дифференциации
парапанкреатической клетчатки.
73.
Примерно у 90% больныхкомпьютерная томография выявляет
косвенный признак рака
поджелудочной железы –
расширение внутрипеченочных
желчных протоков при механической
желтухе.
74.
75. Ультразвуковое исследование.
При раке поджелудочной железы насонограммах выявляется увеличение
размеров железы, нечеткость ее
контуров, расширение протоков;
паренхима ее может быть гомогенной
или содержать гетерогенные
эхоструктуры. Из-за поглощения
ультразвука опухолью может
исчезать задняя граница
поджелудочной железы.
76.
Определяются симптомы билиарнойгипертензии – расширение
внутрипеченочных и общего
желчного протоков, увеличение
желчного пузыря.
77. Рентгеноэндоскопическая диагностика
проводится с использованием методаэндоскопической ретроградной
панкреатохолангиографии под
рентгенотелевизионным контролем
(ЭРПХГ под РТВК). На
холангиограммах определяют
сегментарные стенозы с
престенотическими расширениями,
78.
равномерное сужение протокажелезы или полная его закупорка,
при механической желтухе –
стриктура внепеченочных желчных
протоков
79. Рентгенохирургическая диагностика
Чрескожная чреспеченочнаяхолангиография (ЧЧХГ). Антеградное
введение контрастного вещества в
желчные протоки через иглу Хиба,
проведенную через кожу и паренхиму
печени под РТВК, выявляет картину
механической желтухи,
характеризующуюся расширением
желчных протоков, напряженным
желчным пузырем.
80.
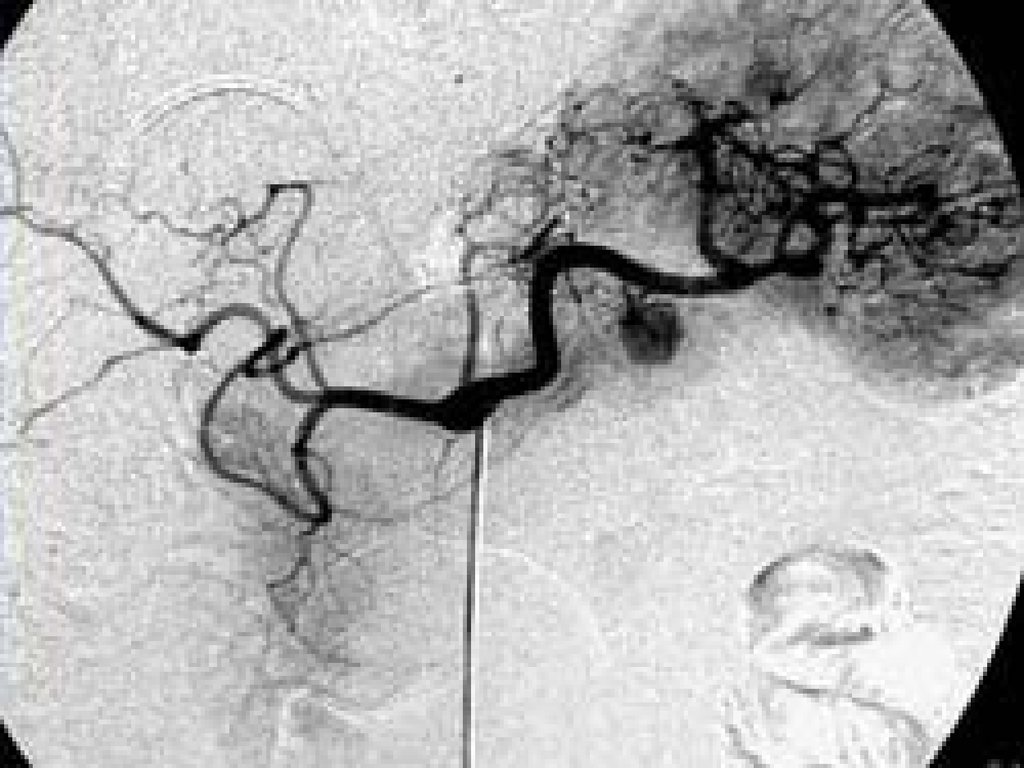
Ангиография (спленопортография,целиакография, мезентерикография) –
позволяет установить смещение
артерий, их сужение с «изъязвлением»
контуров, скопление контрастного
вещества в артериальной фазе,
смещение, стеноз или окклюзию вен,
ригидность стенок сосудов,
81.
возникновение «опухолевидных»сосудов, неравномерное
контрастирование в паренхиматозной
фазе.
82.
83.
84.
85.
86.
87. Радионуклидное исследование.
Панкреатосцинтиграфия сприменением селенметионина (75Sеметионина) выявляет «холодные
очаги», соответствующие
локализации опухоли, деформацию и
нечеткость контуров железы, блок
выведения радиофармпрепарата
(РФП) в кишечник.
88.
С помощью 131I-бенгальского розовогодиагностируется обтурация общего
желчного протока. Клиренс РФП из
крови при полной его обтурации
замедляется, а его экскреция в кишку
не определяется даже на вторые сутки
обследования. Характерные признаки
неполной обтурации –
89.
централизация радиоактивности надворотами печени и желчным
пузырем, замедление или
уменьшение скорости поступления
радионуклида в кишечник. Препарат
исчезает из печени примерно через 8
ч.
90.
Эндоскопическаяретроградная
панкреатохолангиография
91. Основными показаниями к дуоденоскопии и ЭРПХГ являются:
• механическая желтуха неяснойэтиологии;
• выявление объемного образования в
поджелудочной железе при
невозможности уточнения его характера с
помощью других инструментальных
методов (УЗИ, КТ, МРТ и др.);
• клиническая картина рака
поджелудочной железы при
отрицательных или сомнительных данных
других инструментальных методов
диагностики;
92.
• опухоль или подозрение на опухольбольшого дуоденального сосочка
(БДС);
• подозрение на опухоль желчных
протоков.
93. Противопоказания к проведению дуоденоскопии и ЭРПХГ
Выделяют абсолютные иотносительные противопоказания
к проведению ЭРПХГ.
1. Абсолютные противопоказания
• крайне тяжелое соматическое состояние
пациента, которое не дает возможности выполнять
эндоскопические манипуляции на верхних отделах
желудочно-кишечного тракта без угрозы угнетения
дыхательной и сердечно-сосудистой деятельности
• острый панкреатит
• острый холангит
• острый инфекционный гепатит
• острый холецистит с явлениями перитонита
94.
кисты поджелудочной железы,
осложненные перфорацией,
кровотечением, нагноением
• высокая вероятность развития
острого панкреатита на фоне
отягчающих прогноз факторов
• непереносимость пациентом
рентгеноконтрастного вещества
95.
2. Относительные противопоказания• тяжелые сопутствующие заболевания и
функциональная непереносимость исследования
• хронический рецидивирующий панкреатит с
возможностью обострения воспалительного процесса
Факторами, ограничивающими возможность
проведения дуоденоскопии и ЭРПХГ, являются:
• наличие выраженного опухолевого или рубцового
стеноза двенадцатиперстной кишки;
• выраженный папиллостеноз различной
этиологии;
• обтурация устья БДС при его опухолевом
поражении;
• состояние после резекции желудка или
гастрэктомии
96. Методика и техника проведения дуоденоскопии и ЭРПХГ
После введения дуоденоскопа вдвенадцатиперстную кишку производится
оценка ее состояния, тщательно
исследуется БДС и парапапиллярная
область. Оцениваются размеры БДС, его
положение, характер поверхности,
подвижность, строение устья. После этого
сосочек выводится в положение, которое в
каждой конкретной ситуации наиболее
оптимально для проведения его
катетеризации.
97.
Дистальныйконец катетера без
усилий вводится в устье сосочка,
после чего при минимальном
введении определяется его
положение. контрастного вещества
98.
При контрастировании толькопанкреатического протока объем контрастного
вещества не должен превышать 2 мл, что
является достаточным для контрастирования
главного панкреатического протока и
протоков второго порядка, учитывая, что 80%
опухолей поджелудочной железы исходят из
эпителия главного панкреатического протока.
Следует возможности, избегать
контрастирования паренхимы поджелудочной
железы, так как это значительно повышает
риск развития острого панкреатита за счет
нарушения мембран клеток и освобождения
панкреатических ферментов.
99.
При заполнении внепеченочных желчныхпротоков количество контрастного вещества
в зависимости от конкретной ситуации
Однако при наличии выраженного
опухолевого или рубцового стеноза
внепеченочных желчных протоков
необходимо стараться контрастировать
минимальный отрезок протока выше участка
стеноза, так как нарушение оттока при
введении большого количества контрастного
вещества и опасность инфицирования может
спровоцировать развитие острого
холангита.
может достигать 10 мл и более.
100. Рентгеноэндоскопическая диагностика рака поджелудочной железы
При поражении головки поджелудочнойжелезы косвенные признаки могут
проявляться в виде деформации
антрального отдела желудка за счет
вдавления опухолью его задней стенки или
большой кривизны, деформации и
щелевидного сужения различной степени
выраженности медиальной стенки луковицы,
горизонтального и вертикального отделов
двенадцатиперстной кишки.
101.
При локализации опухоли в телеподжелудочной железы можно
видеть вдавление задней стенки или
большой кривизны тела желудка, а
при опухоли хвоста поджелудочной
железы – вдавление свода желудка
(рис. 1, 2).
102.
103.
Рис. 1. Эндофото. Сдавление задней стенки антрального отдела желудка опухольюголовки поджелудочной железы
104.
Рис. 2. Эндофото. Сдавление просвета луковицы двенадцатиперстной кишкиопухолью головки поджелудочной железы.
105.
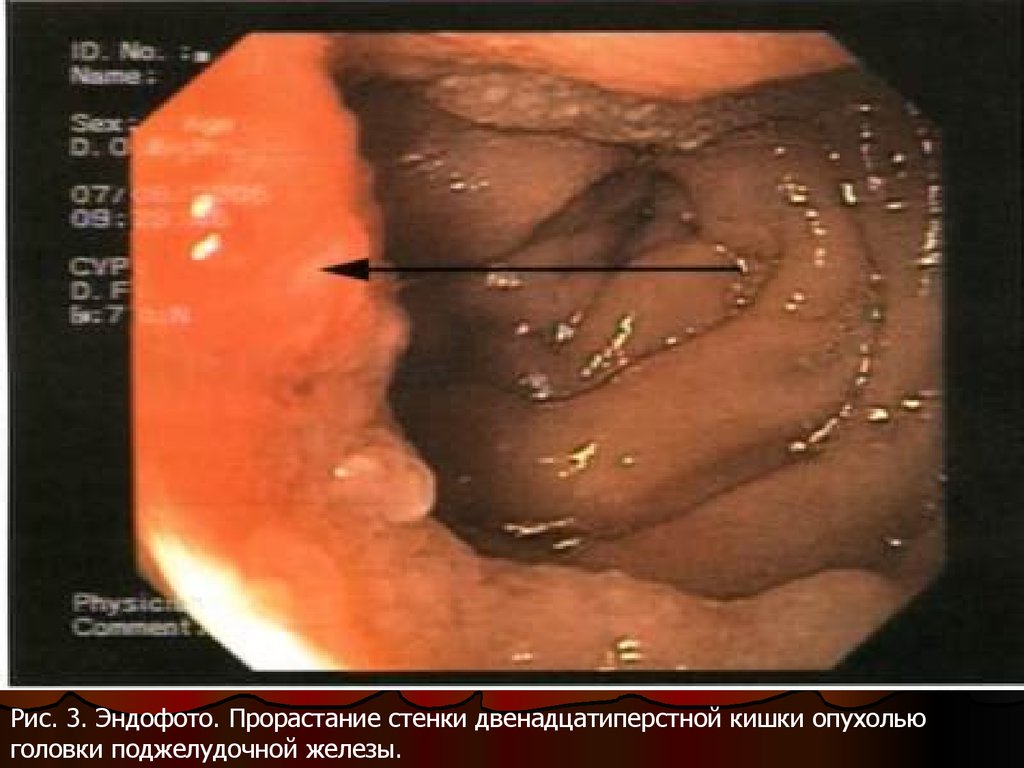
При прорастании опухолью головкиподжелудочной железы стенки
двенадцатиперстной кишки на фоне
вдавления определяется участок характерной
опухолевой инфильтрации в виде
неподвижности слизистой, изменения ее
цвета и структуры поверхности, которая
становится тусклой, мелкобугристой, легко
кровоточит и фрагментируется при
проведении биопсии (рис. 3). Нередко на
фоне инфильтрации выявляется изъязвление
с плотным неровным дном, покрытым
некротическим налетом.
106.
Решающим этапом диагностикиявляется прицельная биопсия и
взятие мазков-отпечатков с
биоптатов для гистологической и
цитологической верификации
диагноза.
107.
Рис. 3. Эндофото. Прорастание стенки двенадцатиперстной кишки опухольюголовки поджелудочной железы.
108.
При раке тела и хвоста участокпрорастания может выявляться на фоне
вдавления стенки или без явного его
проявления. Визуально прорастание
определяется либо в виде изъязвления
с плотным неровным дном и
инфильтрированными краями, либо в
виде уплощенных экзофитных
разрастаний, либо в виде сочетания
экзофитных компонентов с язвенным
дефектом (рис. 4).
109.
Рис. 4. Эндофото. Прорастание стенки свода желудка опухолью хвостаподжелудочной железы.
110.
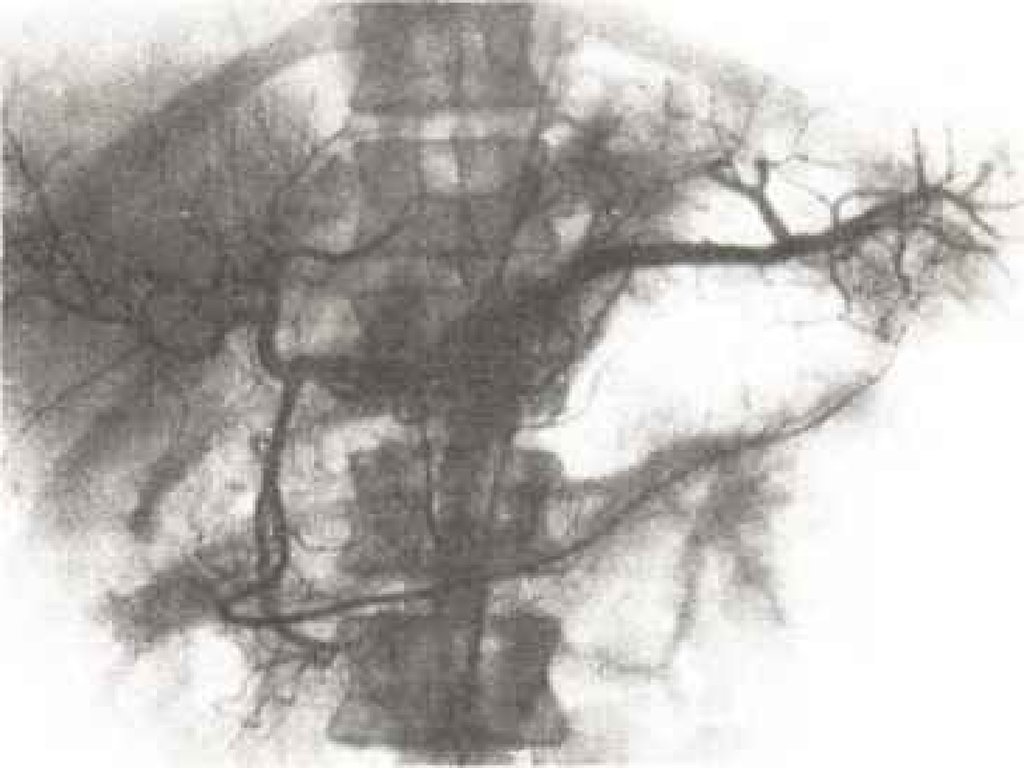
Панкреатохолангиограмма.
Рак головки
поджелудочной
железы.
Обструктивный
тип.
Полный блок
главного
панкреатическо
го и общего
желчного
протоков.
111.
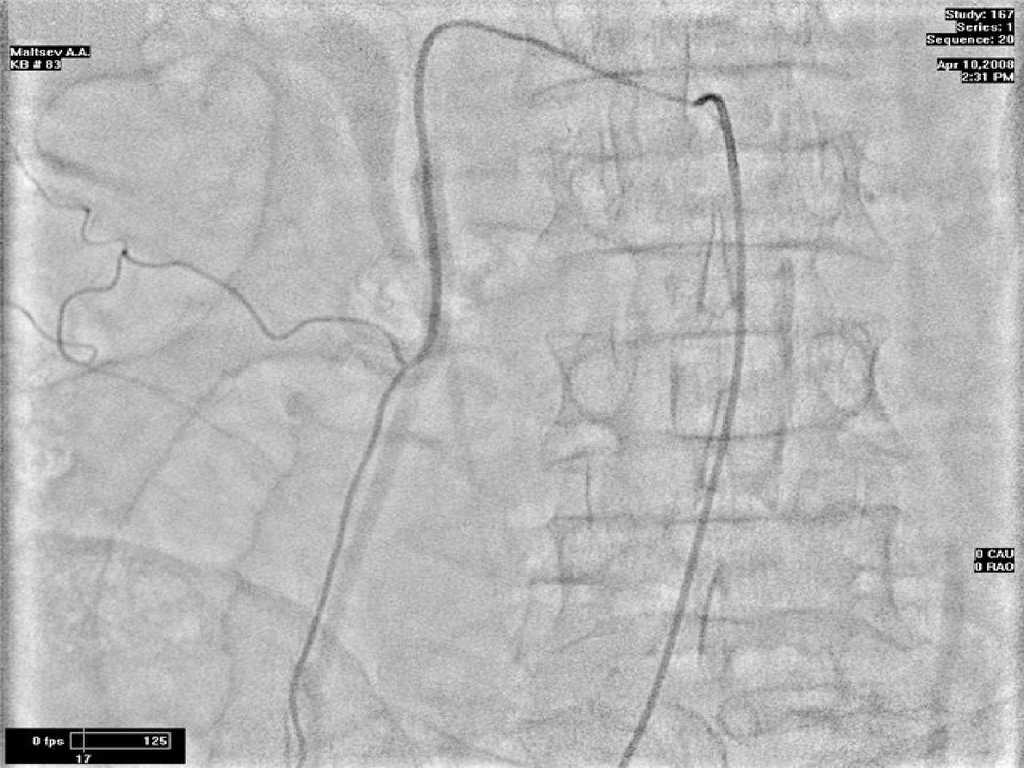
Панкреатохолангиограмма.Рак головки поджелудочной железы.
Стенозирующий тип.
112.
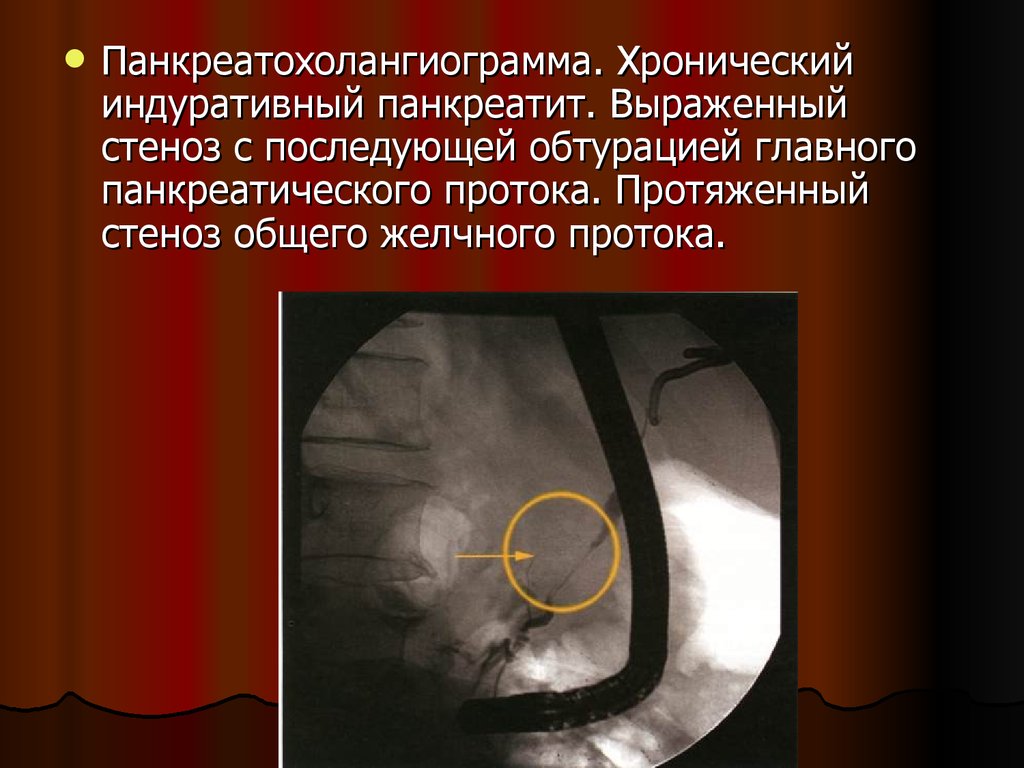
Панкреатохолангиограмма. Хроническийиндуративный панкреатит. Выраженный
стеноз с последующей обтурацией главного
панкреатического протока. Протяженный
стеноз общего желчного протока.
113.
Панкреатохолангиограмма. Псевдотуморозныйиндуративный панкреатит. Ограниченный
стеноз просвета главного панкреатического
протока и общего желчного протока.
114.
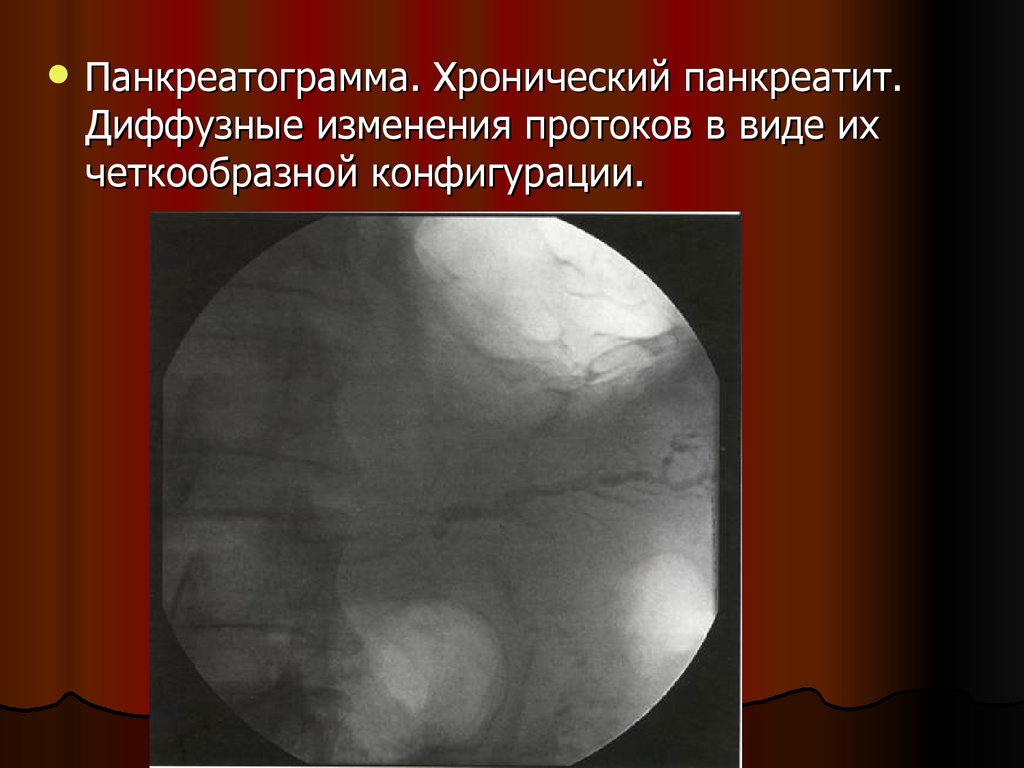
Панкреатограмма. Хронический панкреатит.Диффузные изменения протоков в виде их
четкообразной конфигурации.
115. Кисты поджелудочной железы
В распознавании кист поджелудочнойжелезы лучевым методам, бесспорно,
принадлежит первенство. Как при УЗИ, так
и при КТ кисты любой природы —
врожденные, воспалительные,
травматические, паразитарные,
неопластические — вырисовываются как
четко обозначенные образования
относительно малой плотности.
116.
117.
Но нельзя сбрасывать со счета итрадиционные рентгенологические
методы — рентгеноскопию и
рентгенографию органов грудной
полости и живота, контрастное
исследование желудка и кишечника,
внутривенную урографию.
118.
При кистах тела и хвоста железыотмечают смещения желудка и
поперечной ободочной кишки в
различных направлениях, вдавления на
задней стенке тела желудка. Урограммы
дают возможность установить
деформацию и расширение чашечнолоханочной системы левой почки
(вплоть до развития гидронефроза) и
смещение прилоханочной части левого
мочеточника.
119.
120.
На компьютерных томограммах кистыотчетливо визуализируются за счет
низкой плотности их содержимого.
Томоденситометрия показывает
заметный градиент между тканью
железы и содержимым кисты.
По томограммам оценивают число кист,
их положение, величину, отношение к
окружающим структурам, в частности к
желудку, чревному стволу,
селезеночным артерии и вене.














































































































 Медицина
Медицина