Похожие презентации:
Профилактика пролежней
1.
Областное Государственное образовательноеучреждение среднего профессионального образования
«Иркутский базовый медицинский колледж
ПМ. Выполнение работ по профессии
МДК.03 Технология оказания медицинских услуг
«Пролежни»
2.
Приказ №123 от 17.04.2002Отраслевой
стандарт
«Протокол ведения больных. Пролежни»
(ОСТ 91500.11.0001-2002)
3.
Отраслевой стандарт "Протокол ведениябольных. Пролежни" (ОСТ 91500.11.0001-2002)
Неадекватные противопролежневые мероприятия приводят к
значительному возрастанию прямых медицинских затрат, связанных с
последующим лечением образовавшихся пролежней и их инфекцией.
Увеличивается продолжительность госпитализации пациента, появляется
потребность в адекватных перевязочных (гидроколлоидные, гидрогели и
др.) и лекарственных (ферменты, противовоспалительные, средства
улучшающие регенерацию) средствах, инструментарии, оборудовании.
В ряде случаев требуется хирургическое лечение пролежней III-IV
стадий.
Возрастают и все остальные затраты, связанные с лечением пролежней.
Адекватная профилактика пролежней позволяет
предупредить их развитие у пациентов группы риска более,
чем в 80 % случаев.
4.
ГОСТР56819
2015
-
НАЦИОНАЛЬНЫЙ
СТАНДАРТ
РОССИЙСКОЙ
ФЕДЕРАЦИИ
НАДЛЕЖАЩАЯ МЕДИЦИНСКАЯ ПРАКТИКА
ИНФОЛОГИЧЕСКАЯ МОДЕЛЬ
ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ
5.
УТВЕРЖДЕН И ВВЕДЕН В ДЕЙСТВИЕПриказом Федерального агентства по техническому
регулированию и метрологии от 30 ноября 2015 г.
№ 2089-ст
Дата введения — 2017—11—01
6.
Общие положенияМодель разработана для решений следующих задач:
определения алгоритмов профилактики пролежней:
внедрение современной методологии оценки степени
риска развития пролежней, составление
программы профилактики, снижение частоты развития
пролежней и предупреждение инфекции пролежней у больных с различными видами патологии,
приводящей к ограничению подвижности или полной неподвижности;
повышение качества жизни больных, имеющих риск
развития пролежней:
унификации расчетов затрат на медицинскую помощь,
больным с риском развития пролежней;
7.
Пролежни — это язвено-некротическоеповреждение кожных покровов, развивающееся у
ослабленных лежачих больных с нарушенной
микроциркуляцией, на тех областях тела, которые
подвергаются постоянному давлению,
срезывающей силе и трению.
8.
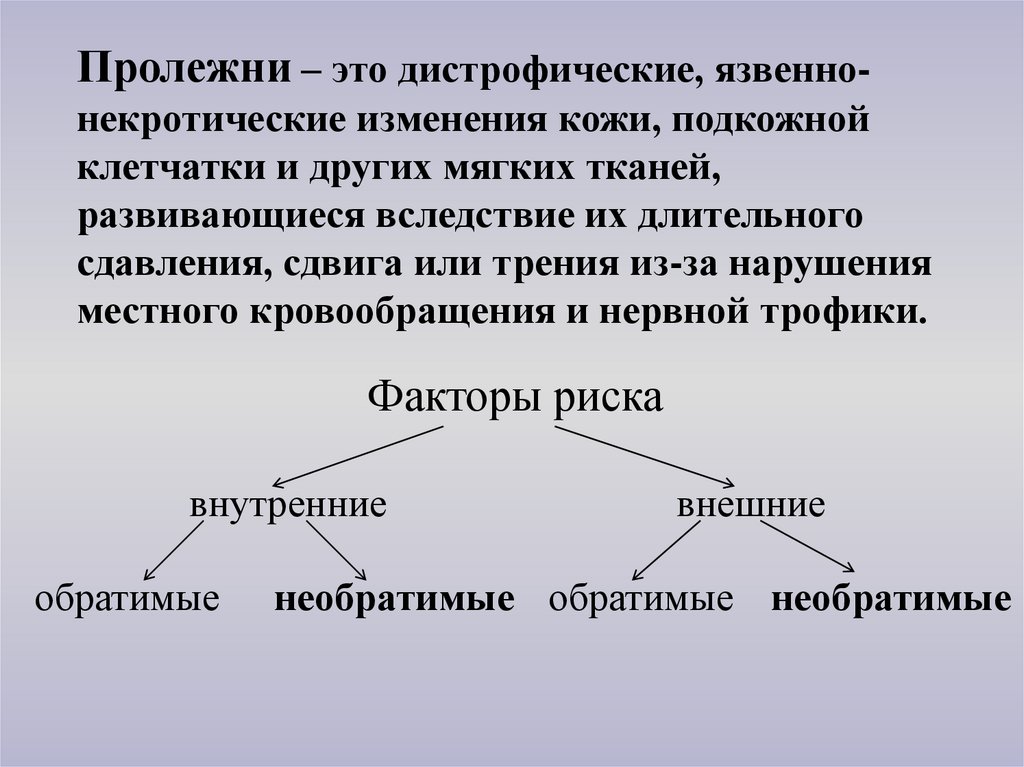
Пролежни – это дистрофические, язвеннонекротические изменения кожи, подкожнойклетчатки и других мягких тканей,
развивающиеся вследствие их длительного
сдавления, сдвига или трения из-за нарушения
местного кровообращения и нервной трофики.
Факторы риска
внутренние
обратимые
внешние
необратимые обратимые необратимые
9.
Внутренние факторы рискаобратимые
необратимые
Истощение\ожирение
старческий
Нарушение подвижности
возраст
(ограниченная подвижность, обездвиженность)
анемия
терминальное
изменение в психологическом состоянии
обезвоживание
гипотензия сердечная недостаточность
недержание мочи и/или кала
Нарушение психомоторной активности
(апатия, возбуждение, беспокойство)
нарушение периферического кровообращения
(артериального или венозного)
и микроциркуляции
курение
боль
состояние;
дистрофические
изменения
кожи (истонченная,
сухая, поврожденная);
- неврологические
расстройсгва (сенсорные,
двигательные);
• изменение сознания
(спутанное сознание, кома)
10.
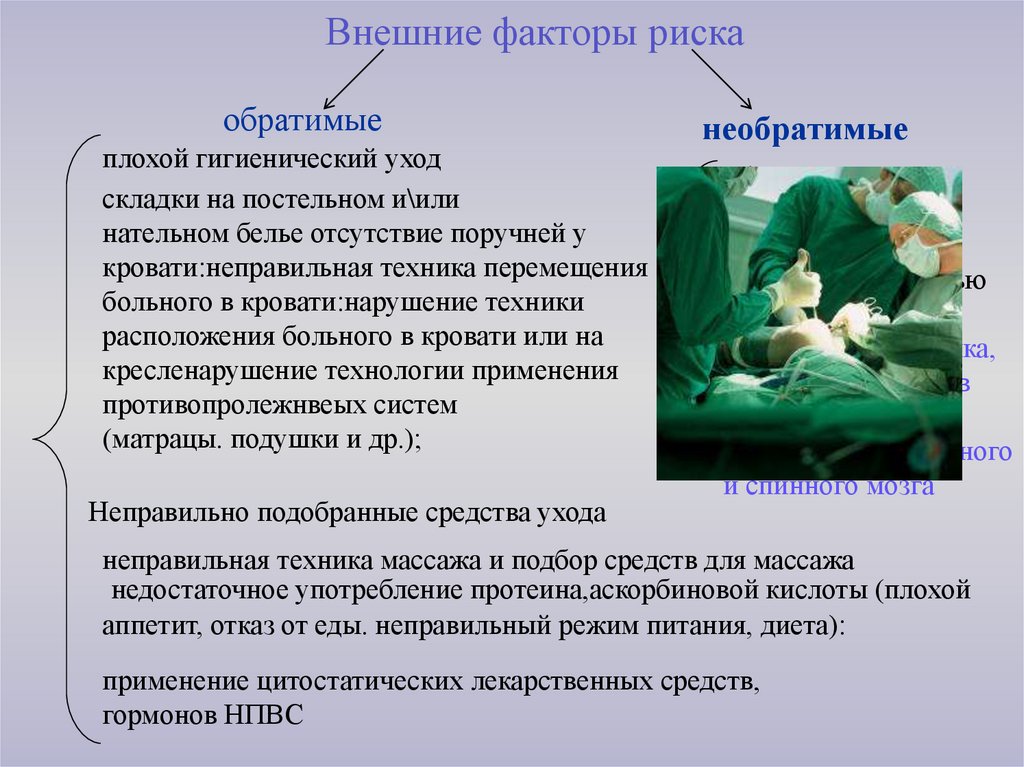
Внешние факторы рискаобратимые
плохой гигиенический уход
складки на постельном и\или
нательном белье отсутствие поручней у
кровати:неправильная техника перемещения
больного в кровати:нарушение техники
расположения больного в кровати или на
кресленарушение технологии применения
противопролежнвеых систем
(матрацы. подушки и др.);
Неправильно подобранные средства ухода
необратимые
обширное
хирургическое
вмешательство
продолжительностью
более 2 часов
травмы позвоночника,
костей таза, органов
брюшной полости;
повреждения головного
и спинного мозга
неправильная техника массажа и подбор средств для массажа
недостаточное употребление протеина,аскорбиновой кислоты (плохой
аппетит, отказ от еды. неправильный режим питания, диета):
применение цитостатических лекарственных средств,
гормонов НПВС
11.
Наиболее важным в профилактике образования пролежнейявляется выявление риска развития
этого осложнения. Оценка риска развития пролежней
проводится с помощью специальных шкал. Имеется много
шкал для оценки прогнозирования развития пролежней у
разных категорий больных (приложение Б):
шкала Нортон (Norton. 1962);
шкала Ватерлоу (Waterfow. 1985);
шкала Брейден (Braden. 1987);
шкала Медалей (Meddiey. 1991) и другие.
12.
Шкалу Брейдена можно использовать в отделениях хирургии, палатахинтенсивной терапии и учреждениях сестринского ухода.
Шкала Нортон широко применяется в гериатрических отделениях больниц общего профиля.
Шкала Нортон, благодаря простоте и быстроте оценки степени риска стала
наиболее популярнойсреди медсестринского персонала. По этой шкале больных
подразделяют с учетом пяти показателей,включая физическое состояние,
сознание и активность, подвижность и наличие недержания.
Шкала Ватерлоу применима ко всем категориям больных. Работать с этой
шкалой достаточно
просто: оценив больного по 10 предложенным параметрам, нужно суммировать
полученные баллы.
Шкала Медалей наибольшее распространение получила в отделениях
неврологии в силу своей универсальности и простоты.
13.
Степень риска возникновения пролежнейопределяется по шкале Ватерлоу:
14.
Степень риска возникновения пролежней определяетсяпо шкале Ватерлоу:
15.
Баллы суммируются и степень риска определяетсяпо следующим итоговым значениям:
У неподвижных пациентов оценку степени риска развития
пролежней следует проводить ежедневно, даже в случае, если
при первичном осмотре степень риска оценивалась
в 1-9 баллов.
Результаты оценки регистрируются в карте сестринского
наблюдения за больным.
16.
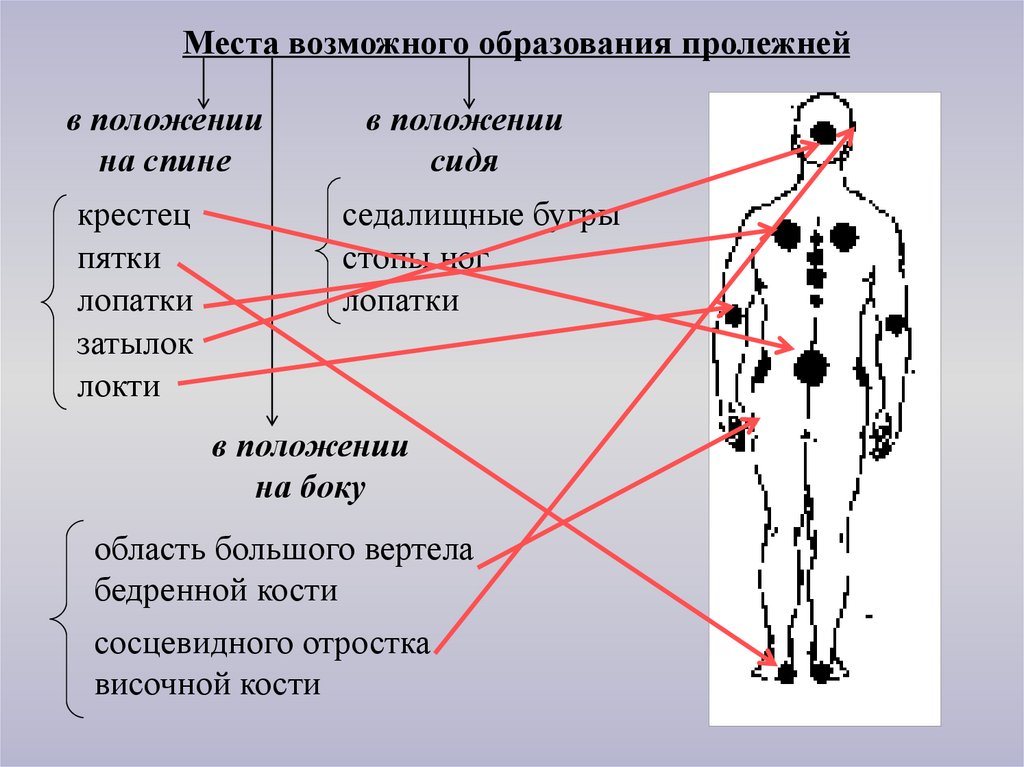
Места возможного образования пролежнейв положении
на спине
крестец
пятки
лопатки
затылок
локти
в положении
сидя
седалищные бугры
стопы ног
лопатки
в положении
на боку
область большого вертела
бедренной кости
сосцевидного отростка
височной кости
17.
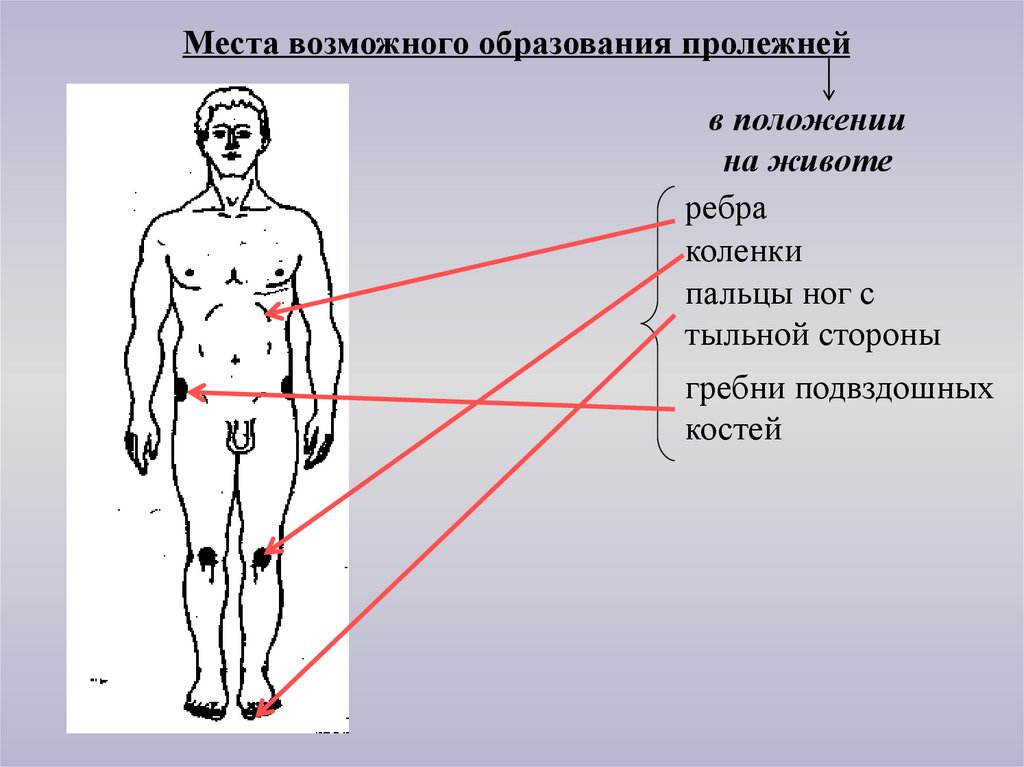
Места возможного образования пролежнейв положении
на животе
ребра
коленки
пальцы ног с
тыльной стороны
гребни подвздошных
костей
18.
Давление в области костных выступов.Повышенное
поверхностное и
слишком длительное время его
воздействия вследствие сдавливания
кровеносных сосудов приводят к
уменьшению кровоснабжения тканей
и как результат – к нарушению
обмена веществ, возрастающей
ишемии в тканях, а впоследствии – к
развитию некроза. Этот фактор
является преимущественным в
развитии пролежней.
19.
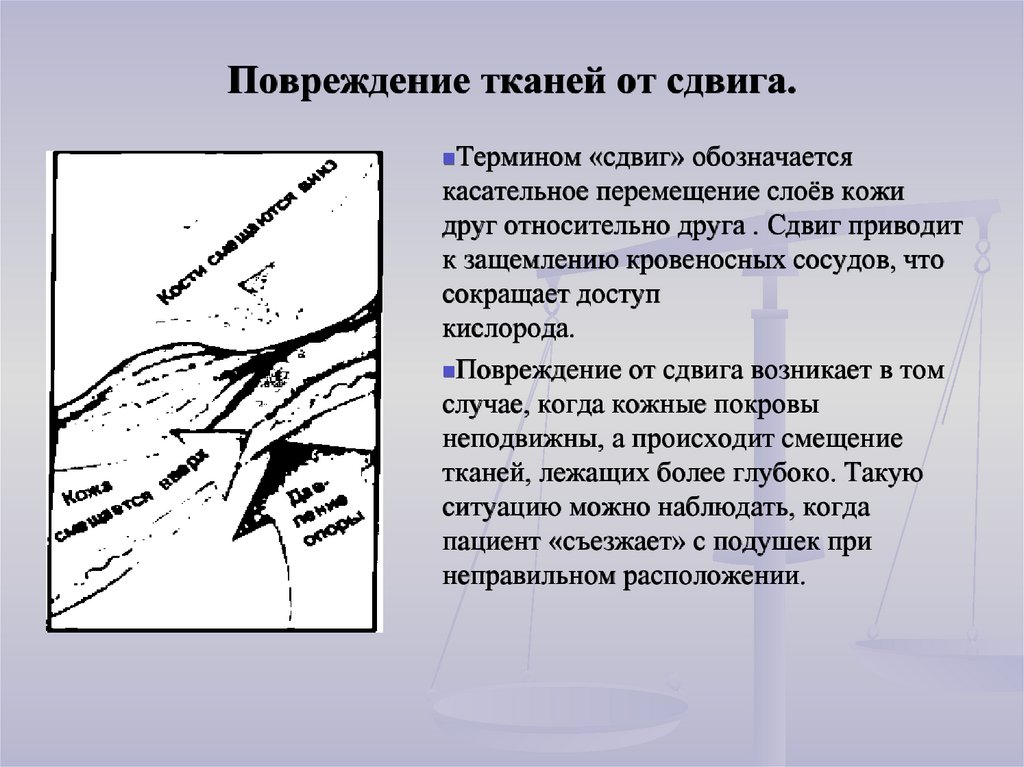
Повреждение тканей от сдвига.Термином
«сдвиг» обозначается
касательное перемещение слоёв кожи
друг относительно друга . Сдвиг приводит
к защемлению кровеносных сосудов, что
сокращает доступ
кислорода.
Повреждение от сдвига возникает в том
случае, когда кожные покровы
неподвижны, а происходит смещение
тканей, лежащих более глубоко. Такую
ситуацию можно наблюдать, когда
пациент «съезжает» с подушек при
неправильном расположении.
20.
Повреждение тканей от трения.Возникает
при неправильной технике
перемещения пациента, когда кожные
покровы тесно соприкасаются с грубой
поверхностью. Трение усиливается при
чрезмерном увлажнении кожи и приводит к
травме кожи и более глубоко лежащих
тканей.
21.
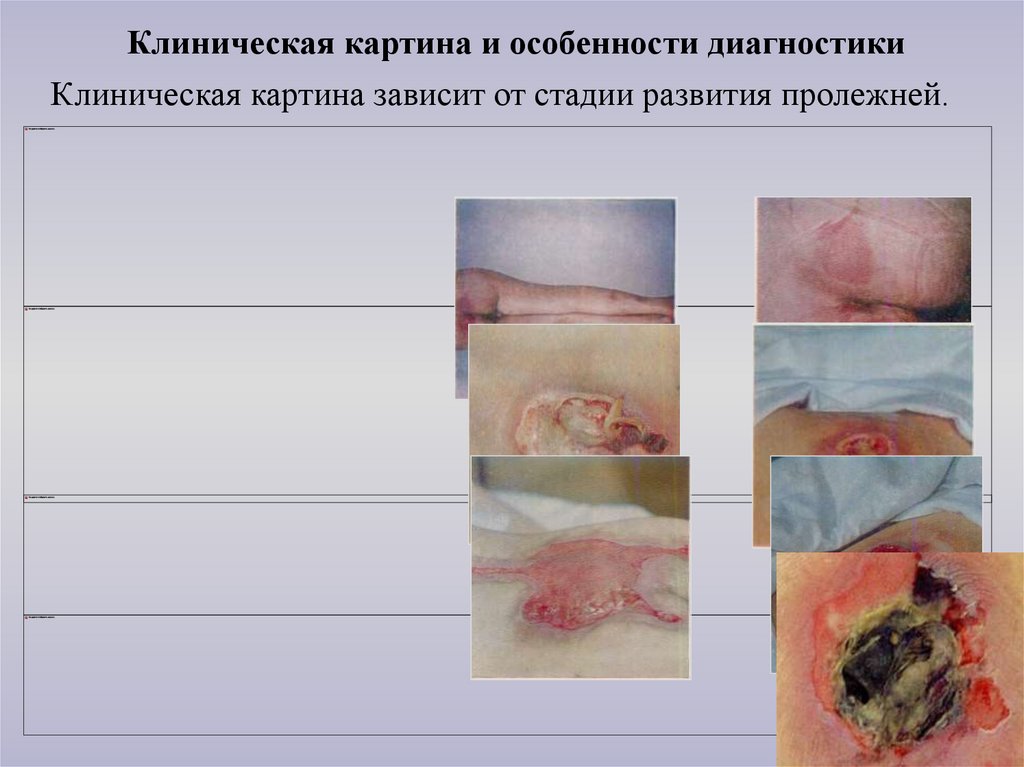
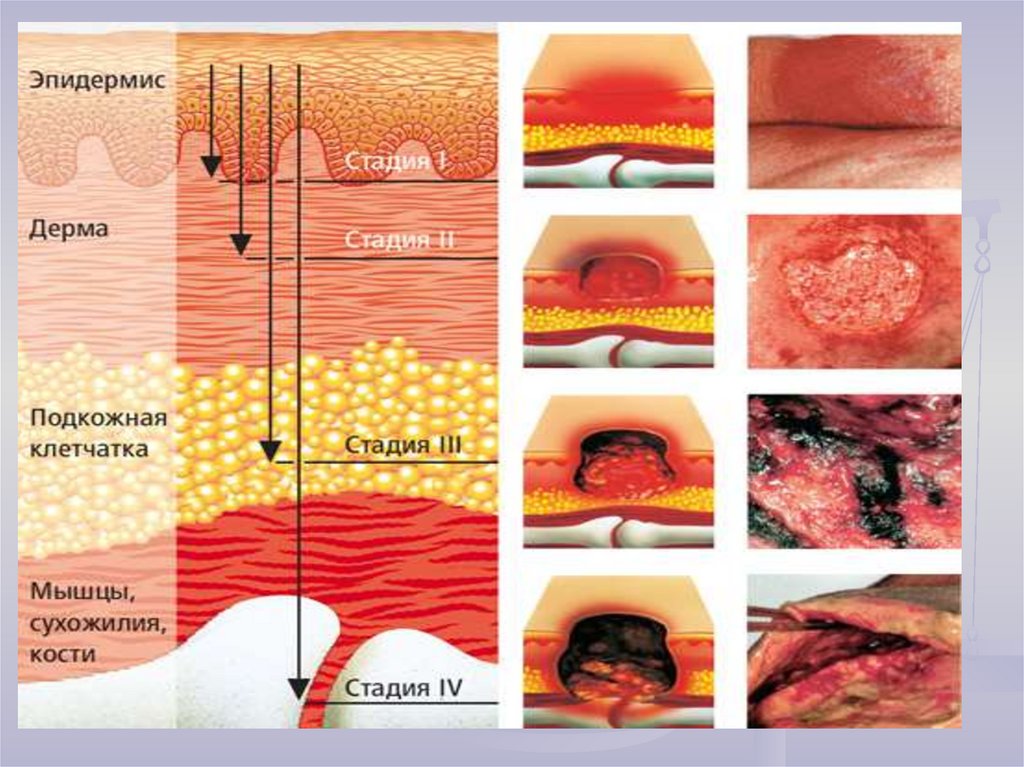
Клиническая картина и особенности диагностикиКлиническая картина зависит от стадии развития пролежней.
22.
23.
Профилактика пролежнейПрофилактические мероприятия должны быть направлены на:
уменьшение давления на костные ткани
предупреждение трения и сдвига тканей во время
перемещения пациента или при его неправильном размещении
наблюдение за кожей над костными выступами
поддержание чистоты кожи и ее умеренной влажности
обеспечение пациента адекватным питанием и питьем
обучение пациента приемам самопомощи для перемещения
обучение близких
24.
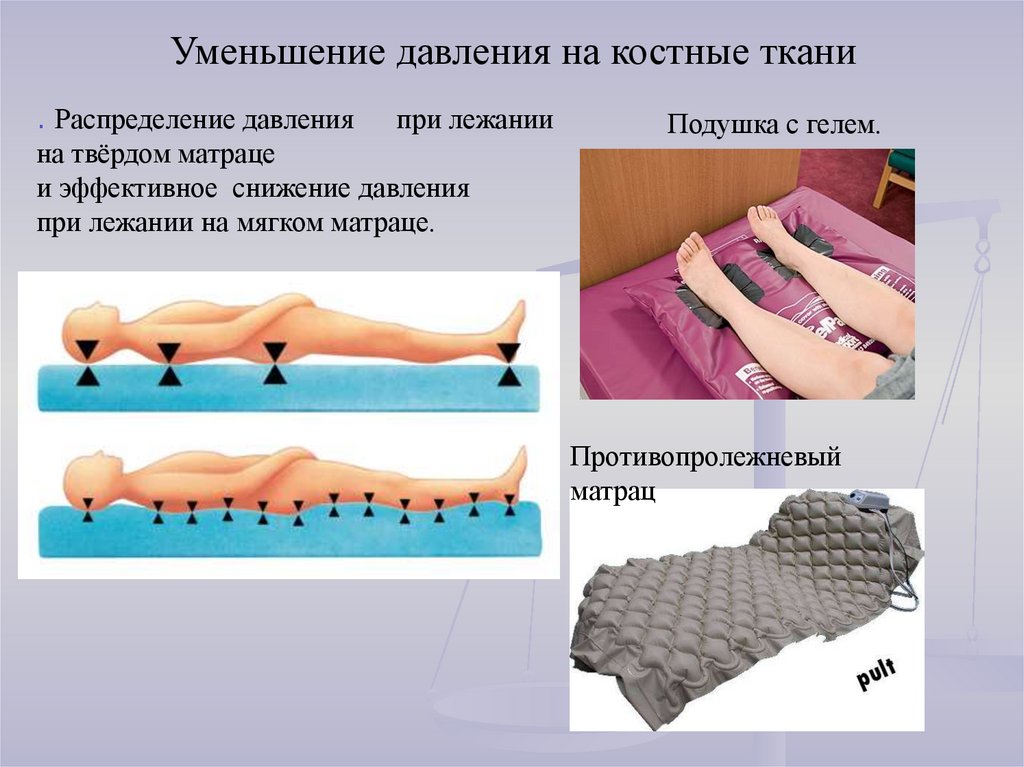
Уменьшение давления на костные ткани. Распределение давления
при лежании
на твёрдом матраце
и эффективное снижение давления
при лежании на мягком матраце.
Подушка с гелем.
Противопролежневый
матрац
25.
Регистрация противопролежневых мероприятийосуществляется в карте сестринского наблюдения
за больными с пролежнями.
Карта сестринского наблюдения
включает в себя три раздела:
Согласие пациента на предложенный план ухода
Лист сестринской оценки риска развития и стадии
пролежней
Лист регистрации противопролежневых мероприятий
26.
Карта сестринского наблюдения за больными с пролежнями1.Ф.И.О. пациента
2.Отделение
3.Палата
4.Клинический диагноз
5.Начало реализации плана ухода:
дата____час.___мин.__
6.Окончание реализации плана ухода: дата____час.__мин.__
I. Согласие пациента на предложенный план ухода
Пациент ____________________________ получил разъяснение по поводу
плана ухода по профилактике пролежней;
получил информацию: о факторах риска развития пролежней, целях
профилактических мероприятий, последствиях несоблюдения всей
программы профилактики.
Пациенту предложен план ухода в соответствии с отраслевым стандартом
«Протокол ведения больных. Пролежни», утвержденным приказом
Минздрава России от 17.04.02 №123, даны полные разъяснения об
особенностях диеты.
27.
Пациент извещен о необходимости соблюдать всю программупрофилактики, регулярно изменять положение в постели, выполнять
дыхательные упражнения.
Пациент извещен, что несоблюдение им рекомендаций медсестры и врача
могут осложниться развитием пролежней.
Пациент извещен об исходе при отказе от выполнения плана ухода.
Пациент имел возможность задать любые интересующие его вопросы
относительно плана ухода и получил на них ответы.
Беседу провела медсестра __________________ (подпись медсестры)
«___» __________________ 20__ г.
Пациент согласился с предложенным планом ухода, в чем расписался
собственноручно __________________ (подпись пациента) или за него
расписался (согласно пункту 6.1.9 отраслевого стандарта «Протокол
ведения больных. Пролежни», утвержденного приказом Минздрава России
от 17.04.02 №123) __________________________ (подпись, Ф.И.О.), что
удостоверяют присутствовавшие при беседе
____________________ (подпись медсестры)
____________________ (подпись свидетеля)
Пациент не согласился (отказался) с планом предложенного ухода, в чем
расписался собственноручно ________________ (подпись пациента)
28.
II. Лист сестринской оценки риска развития и стадии пролежней29.
III. Лист регистрации противопролежневых мероприятийНачало реализации плана ухода:
дата______час.__мин.___
Окончание реализации плана ухода: дата______час.__мин.___
30.
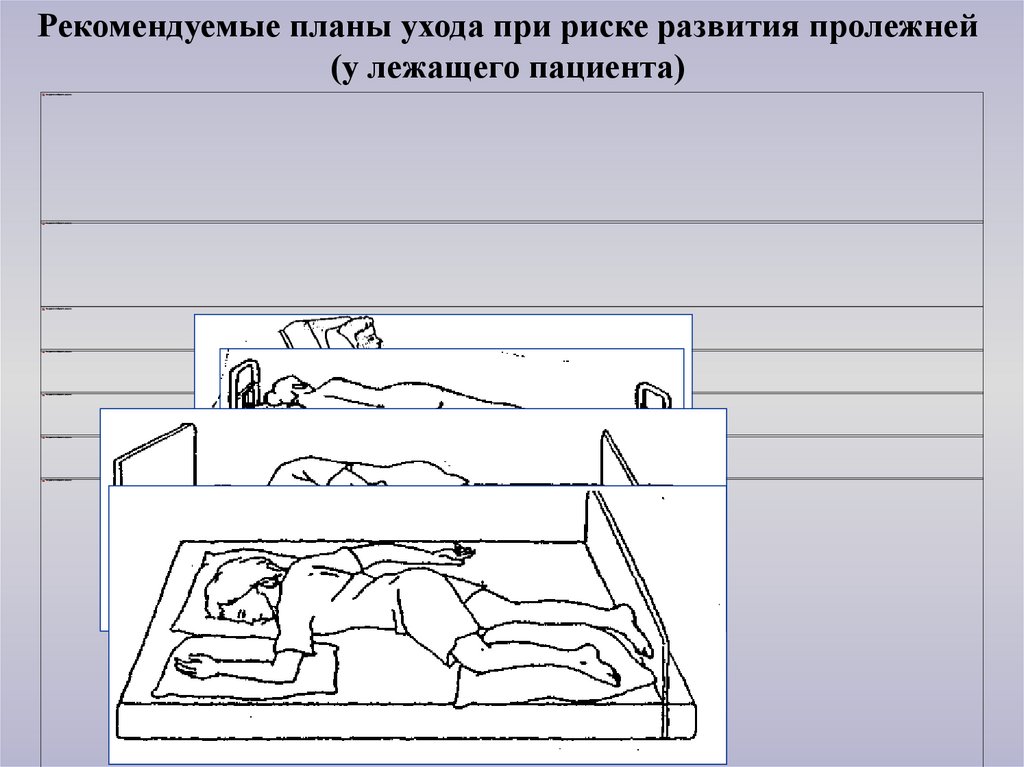
Рекомендуемые планы ухода при риске развития пролежней(у лежащего пациента)
31.
Рекомендуемые планы ухода при риске развития пролежней(у лежащего пациента)
(продолжение таблицы)
32.
Рекомендуемые планы ухода при риске развития пролежней(у лежащего пациента) (продолжение таблицы)
33.
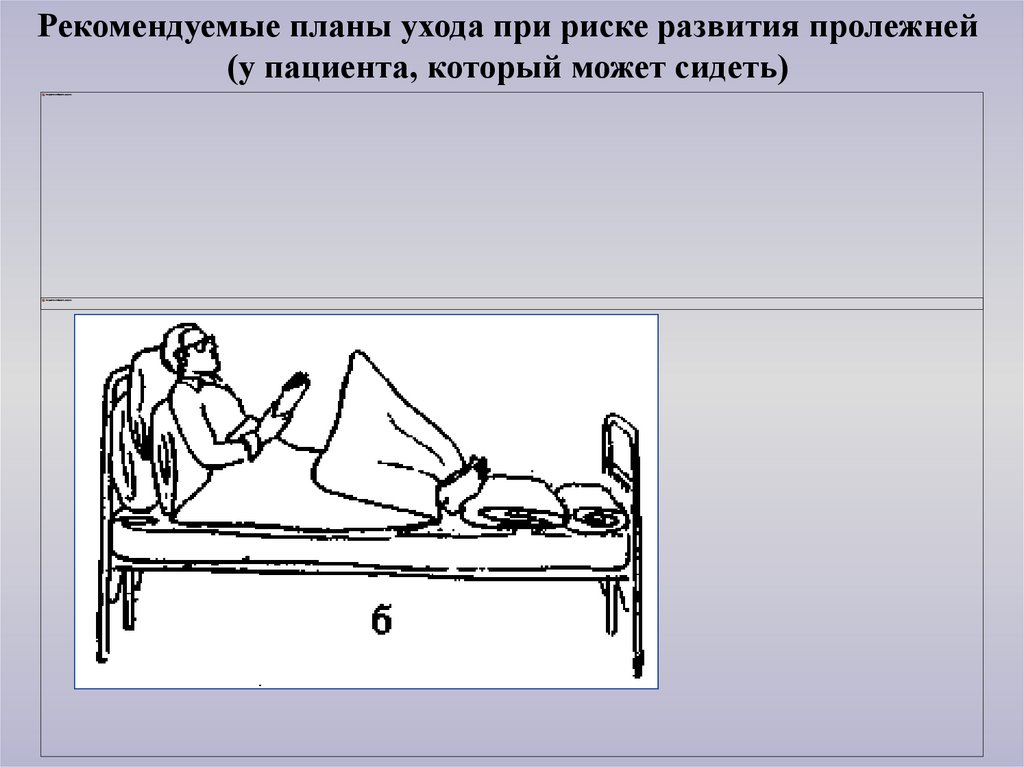
Рекомендуемые планы ухода при риске развития пролежней(у пациента, который может сидеть)
34.
Рекомендуемые планы ухода при риске развития пролежней(у пациента, который может сидеть) (продолжение таблицы)
35.
Рекомендуемые планы ухода при риске развития пролежней(у пациента, который может сидеть) (продолжение таблицы)
36.
Рекомендуемые планы ухода при риске развития пролежней(у пациента, который может сидеть) (продолжение таблицы)
37.
Необходимым предварительным условиеммедицинского вмешательства является
информированное добровольное согласие пациента
(статья 32 «Основ законодательства РФ об охране
граждан» от 22.07.93 № 5487).
План выполнения противопролежневых мероприятий
обсуждается и согласовывается с пациентом в
письменном виде, а при необходимости – с его
близкими. Данные об информировании и согласии
пациента регистрируются в карте сестринского
наблюдения за больными с пролежнями.
38.
Пациент должен иметь информацию о:факторах риска развития пролежней
целях всех профилактических мероприятий
необходимости выполнения всей программы профилактики, в
т.ч. манипуляций, выполненных пациентом и/или его близкими
последствиях несоблюдения всей программы профилактики, в
т.ч. снижении уровня качества жизни
39.
Лечение пролежней осуществляться по назначениюврача.
При пролежнях 1 степени может быть использован
солклсерил (мазь),улучшающий реэпителизацию кожи,
биооклюзивные повязки (с солкосерилом),
поддерживающие необходимую влажность кожи,
уменьшающиетрение и связанную с этим боль,
способствующие эпителизации. Одновременно
назначается солкосерил в/м и в/в
При пролежнях 2 степени также целесообразны
биооклюзивные повязки с использованием
солкосерила-желе, а затем мази, системная терапия
солкосерилом.
40.
При пролежнях 3 и 4 степени главный метод хирургический:вскрытие полости с последующей дезинфекцией и удалением
некротизированной ткани.
Хирургическое лечение пролежней 3 и 4 степени тяжести наиболее
эффективно, поскольку предусматривает полное иссечение всей
нежизнеспособной ткани и фиброзной массы, окружающей рану.
В результате санации дно раны остается чистым и кровоточащим, что позволяет
развиться грануляции.
Но хирургическое лечение пролежней требует общей анастезии,что не всегда
возможно из-за тяжести состояния пациента.
В то же время местная анестезия не рекомендуеться, поскольку инъекции
«продвигают» еще глубже возбудителей инфекции.
В настоящее время для лечения пролежней 3 и 4 степени тяжести иметься более
щадящий способ: применение химических веществ, ферментных препаратов и
гигроскопических агентов.
41.
Перед вскрытием пролежня убирают неприятный запах иболь. Для удаления запаха выпускают патентованные
пластины с активированным углем, а так же могут
использоваться цветочные дезодоранты и воздушные
фильтры. Более эффективен в качестве дезодоранта
хлорофилл в готовых патентованных повязках для ран
Необходимые обезболивающие средства вводиться по
назначению врача перед вскрытием пролежня.
Промывают пролежни большим количеством
физиологического раствора или стерильной дистиллированной водой.
Не рекомендуется использовать в качестве
антисептика раствор калия перманганата,
поскольку он сушит и «дубит» кожу, способствуя
инокуляции возбудителей.
42.
После орошения раны хирург иссекает некротический материал,включающий всю нежизнеспособную ткань , белую, серую и
пропитанную влагой, а также мягкие и твердые некротические струпья.
После удаления отслоившейся некротической ткани для очищения раны
рекомендуются ферментативные мази (например, ируксол), а также
биологически активные – солкосерил желе (до появления грануляции), а
затем солкосерил -мазь (до появления эпителизации ран).
Солкосерил (желе, мазь) лучше использовать в виде биооклюзионных
повязок.
Нельзя держать рану открытой в связи с высокой вероятностью ее
инфицирования.
Для фиксации повязки лучше использовать бумажную липкую ленту,
поскольку обычный лейкопластырь с трудом отделяется от кожи при
смене повязки, травмируя ее
43.
Спасибо за внимание !Иркутск 2015г.

































 Медицина
Медицина








