Похожие презентации:
Внутрибольничные инфекции. Туберкулёз
1.
Внутрибольничные инфекции.Туберкулёз
Сделала студентка НМК
Филатова Алёна
ЛТ 11-1
2.
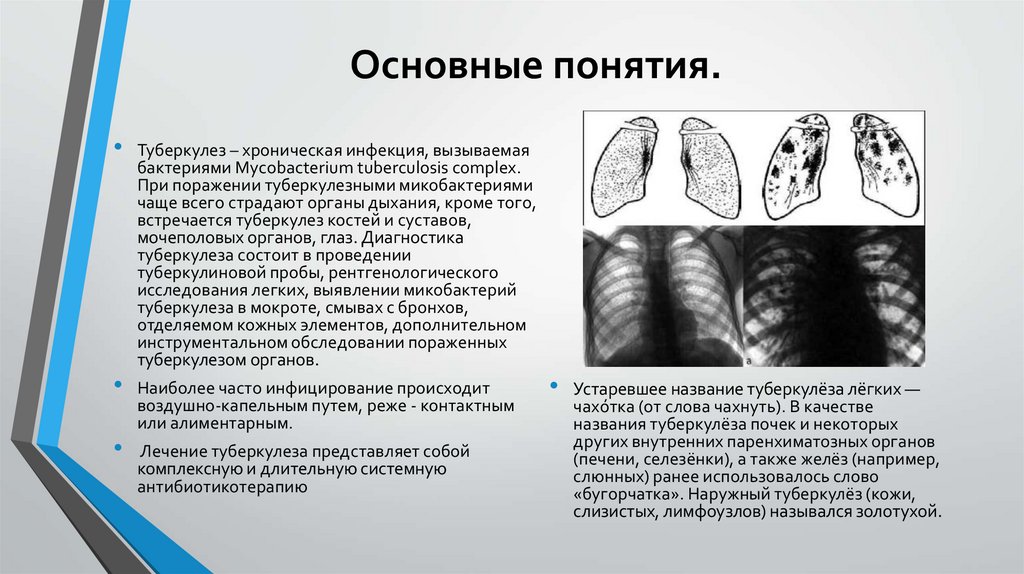
Основные понятия.Туберкулез – хроническая инфекция, вызываемая
бактериями Mycobacterium tuberculosis complex.
При поражении туберкулезными микобактериями
чаще всего страдают органы дыхания, кроме того,
встречается туберкулез костей и суставов,
мочеполовых органов, глаз. Диагностика
туберкулеза состоит в проведении
туберкулиновой пробы, рентгенологического
исследования легких, выявлении микобактерий
туберкулеза в мокроте, смывах с бронхов,
отделяемом кожных элементов, дополнительном
инструментальном обследовании пораженных
туберкулезом органов.
Наиболее часто инфицирование происходит
воздушно-капельным путем, реже - контактным
или алиментарным.
Лечение туберкулеза представляет собой
комплексную и длительную системную
антибиотикотерапию
Устаревшее название туберкулёза лёгких —
чахо́тка (от слова чахнуть). В качестве
названия туберкулёза почек и некоторых
других внутренних паренхиматозных органов
(печени, селезёнки), а также желёз (например,
слюнных) ранее использовалось слово
«бугорчатка». Наружный туберкулёз (кожи,
слизистых, лимфоузлов) назывался золотухой.
3.
« Внутрибольничный» туберкулезОдним из главных условий развития этой
болезни у человека является стойкое
снижение активности иммунной системы,
вызванной переутомлением,
недостаточным питанием и т.д. Также
стойкое снижение иммунитета может
наблюдаться из-за другой инфекции или
на фоне иммунодефицитных синдромов
(например, ВИЧ-инфекции).
Нозокомиальным, или внутрибольничным,
туберкулезом принято считать заболевание, которое
возникло у пациента в результате лечения на
протяжении определенного времени в стенах
медицинского учреждения. Поэтому, по аналогии с
другими микроорганизмами, которые всегда
присутствуют в больничных палатах, коридорах и
кабинетах, такую инфекцию называют
внутрибольничным туберкулезом.
Выделяют легочные формы туберкулеза, а также
внелегочное поражение других органов – костей,
почек, ЖКТ и т.д. Нозокомиальная форма такой
инфекции, по сути, может послужить причиной
развития любой формы такого заболевания.
Причиной развития внутрибольничного туберкулеза
служит заражение пациента бактерией, которая
сформировалась в среде лечебного учреждения и
имеет определенную устойчивость к антибиотикам.
4.
ДиагностикаКритериями, позволяющими думать о развитии
внутрибольничной инфекции, служат: возникновение
клинических признаков заболевания не ранее чем через 48
часов после поступления в стационар; связь с проведением
инвазивного вмешательства; установление источника
инфекции и фактора передачи. Окончательное суждение о
характере инфекционного процесса получают после
идентификации штамма возбудителя с помощью
лабораторных методов диагностики.
Для исключения или подтверждения бактериемии
проводится бактериологический посев крови на
стерильность, желательно не менее 2-3-х раз. При
локализованных формах внутрибольничной инфекции
микробиологическое выделение возбудителя может быть
произведено из других биологических сред, в связи с чем
выполняется посев мочи, кала, мокроты, отделяемого ран,
материала из зева, мазка с конъюнктивы, из половых путей
на микрофлору. Дополнительно к культуральному методу
выявления возбудителей внутрибольничных инфекций
используются микроскопия, серологические реакции (РСК,
РА, ИФА, РИА), вирусологический, молекулярнобиологический (ПЦР) методы
5.
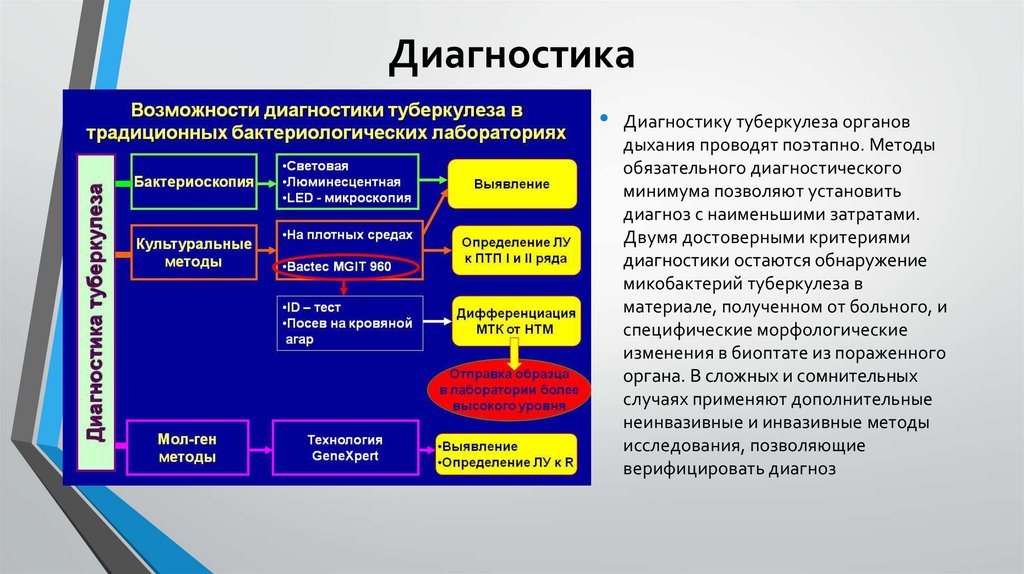
ДиагностикаДиагностику туберкулеза органов
дыхания проводят поэтапно. Методы
обязательного диагностического
минимума позволяют установить
диагноз с наименьшими затратами.
Двумя достоверными критериями
диагностики остаются обнаружение
микобактерий туберкулеза в
материале, полученном от больного, и
специфические морфологические
изменения в биоптате из пораженного
органа. В сложных и сомнительных
случаях применяют дополнительные
неинвазивные и инвазивные методы
исследования, позволяющие
верифицировать диагноз
6.
Диагностика
Три группы методов диагностики туберкулеза
Все методы исследований для диагностики туберкулеза можно разделить на 3 группы: обязательный
диагностический минимум (ОДМ), дополнительные методы исследования неинвазивного (ДМИ-1) и
инвазивного (ДМИ-2) характера и, наконец, факультативные методы.
ОДМ включает изучение анамнеза, жалоб, клинических симптомов, физикальное исследование,
рентгенографию органов грудной клетки в прямой и боковой проекциях, микроскопию и посев мокроты с
целью выявления микобактерий туберкулеза, пробу Манту с 2 ТЕ, клинические анализы крови и мочи.
К ДМИ-1 относятся томография и зонография легких и средостения, в том числе компьютерная томография,
ультразвуковое исследование при плеврите и субплеврально расположенных округлых образованиях;
повторное исследование мокроты, промывных вод бронхов на микобактерий туберкулеза методами
флотации и полимеразной цепной реакции; определение лекарственной чувствительности микобактерий;
посев мокроты на неспецифическую микрофлору и грибы; углубленная туберкулино диагностика.
ДМИ-2 включают бронхоскопию с биопсией и бронхоальвеолярным лаважем; пункцию плевральной
полости и плевробиопсию; трансторакальную биопсию легкого; торакоскопию, медиастиноскопию и,
наконец, открытую биопсию легкого с последующими цитологическими, гистологическими и
микробиологическими исследованиями полученного материала. Факультативные методы весьма
многочисленны и направлены не столько на диагностику туберкулеза, сколько на определение
функционального состояния различных внутренних органов и обменных процессов. Это исследования
уровня глюкозы в крови, функции печени, сердечно-сосудистой системы, функции внешнего дыхания,
газового состава крови, легочного кровотока и т.д.
7.
Клинико-лабораторнаядиагностика туберкулеза
Этиологическую лабораторную диагностику
туберкулеза впервые осуществил немецкий
бактериолог Роберт Кох в 1882 году, открывший
возбудителя этого заболевания. Исследование
кожной чувствительности к микобактериям
туберкулеза было предложено австрийским
паталогом и педиатром Клемане фон Пирке в 1907
г. Для проведения накожной пробы он
использовал туберкулин Коха-препарат,
содержащий антигенный материал микобактерий
туберкулеза (Р. Кох получил в 1890 г. водно глицериновую вытяжку туберкулезных культур,
названную туберкулином и предложил
использовать ее для лечения туберкулеза).
8.
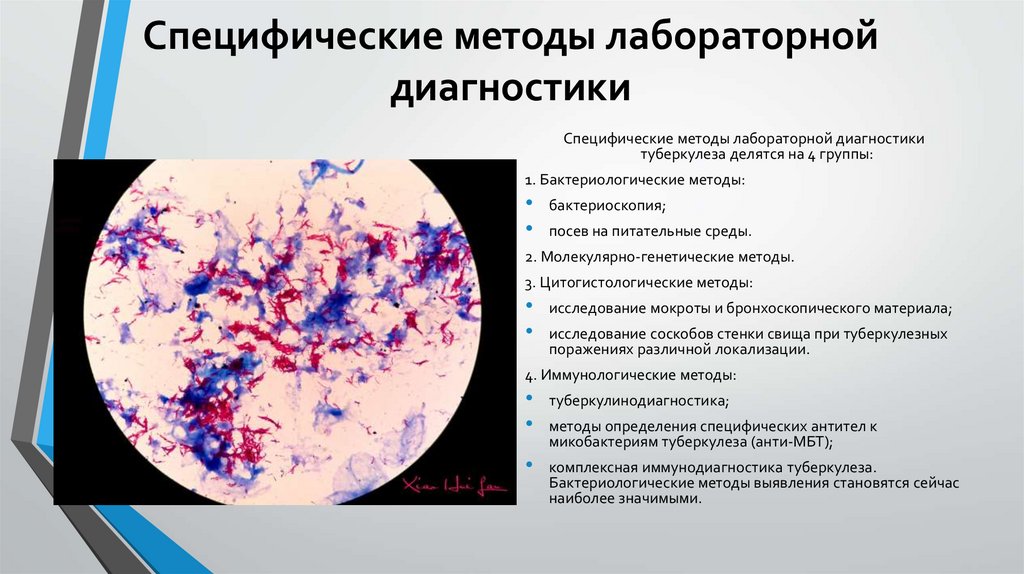
Специфические методы лабораторнойдиагностики
Специфические методы лабораторной диагностики
туберкулеза делятся на 4 группы:
1. Бактериологические методы:
бактериоскопия;
посев на питательные среды.
2. Молекулярно-генетические методы.
3. Цитогистологические методы:
исследование мокроты и бронхоскопического материала;
исследование соскобов стенки свища при туберкулезных
поражениях различной локализации.
4. Иммунологические методы:
туберкулинодиагностика;
методы определения специфических антител к
микобактериям туберкулеза (анти-МБТ);
комплексная иммунодиагностика туберкулеза.
Бактериологические методы выявления становятся сейчас
наиболее значимыми.
9.
Окраска мазка по Цилю-Нильсону1.
Высушенный при комнатной температуре мазок зафиксировать над пламенем
спиртовки.
2.
На зафиксированный мазок наложить фильтровальную бумагу, смочить
карболовым фуксином и нагреть над спиртовкой до появления паров. Оставить на
рельсах на 5 минут.
3.
4.
5.
6.
7.
8.
9.
Фильтровальную бумагу убрать пинцетом в банку с дезинфектантом.
Мазок промыть дистиллированной водой.
Обесцветить 25% серной кислотой или 3% соленокислым спиртом - 3 минуты.
Смыть водой.
Окрасить мазок 0,3% раствором метиленовой сини - 1 минута.
Смыть водой.
Мазок высушить.
Эта методика должна выполнятся в условиях клинических лабораторий, начиная с
мокроты (трехкратное микроскопическое исследование мокроты на микобактерии
туберкулеза). Бактериоскопия мокроты должна проводится и больным хроническими
заболеваниями органов дыхания и мочевыводящих путей, а также работникам
неблагоприятных по туберкулезу животноводческих хозяйств. При обнаружении в
мазке в одном поле зрения пяти и более микобактерии вероятность получения
положительного результата посева материала на питательные среды значительно
возрастает. Метод микроскопического исследования кислотоустойчивых мазков с
окраской по Цилю-Нильсону позволяет быстро получить результаты, но обладает
низкой чувствительностью и специфичностью. Частота выявлений микобактерии у
больных туберкулезом при микроскопии мокроты составляет по данным разных
авторов от 48 до 78%. При этом сравнение данных микроскопических исследований с
данными культуральных исследований показывает, что доля ложноположительных
результатов составляет до 6%.
Приготовление растворов для метода по Цилю-Нильсону:
Раствор 1. Насыщенный спиртовый раствор фуксина (3%) - растереть в ступке
0,3 г основного фуксина с 2-3 каплями глицерина, добавить по каплям 10 мл
96? этилового спирта. Добиться полного растворения фуксина.
Раствор 2. Рабочий раствор фенола (5% водный раствор) - расплавить 5 г
кристаллического фенола на водяной бане или в термостате (температура
плавления фенола 41? С).
10.
Профилактика внутрибольничных инфекций.Основные меры профилактики внутрибольничных инфекций
сводятся к соблюдению санитарно-гигиенических и
противоэпидемических требований. В первую очередь, это
касается режима дезинфекции помещений и предметов ухода,
применения современных высокоэффективных антисептиков,
проведения качественной предстерилизационной обработки и
стерилизации инструментария, безукоризненного следования
правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной
защиты при проведении инвазивных процедур: работать в
резиновых перчатках, защитных очках и маске; осторожно
обращаться с медицинским инструментарием. Большое значение
в профилактике внутрибольничных инфекций имеет вакцинация
медработников от гепатита В, краснухи, гриппа,
дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ
подлежат регулярному плановому диспансерному обследованию,
направленному на выявление носительства патогенов.
Предупредить возникновение и распространение
внутрибольничных инфекций позволит сокращение сроков
госпитализации пациентов, рациональная антибиотикотерапия,
обоснованность проведения инвазивных диагностических и
лечебных процедур.








 Медицина
Медицина