Похожие презентации:
Опухоли. Общий патогенез опухолевого роста
1. Опухоли. Общий патогенез опухолевого роста Айвазян Лилия Людвиковна
12.
Клеточный цикл продолжается от момента образования клетки до еёделения или до стадии терминальной дифференцировки,
заканчивающейся апоптозом.
• Митоз (М-фаза)
• Интерфаза:
– G1 – период высокой метаболической активности и роста клетки
между телофазой митоза и репликацией ДНК. Синтез РНК,
белков, формирование ядрышка. Продолжается от нескольких
часов до нескольких дней.
– S – период синтеза и репликации ДНК. Формируется вторая
хроматида. Продолжается синтез белка. Разделяются центриоли.
Длится 8-12 часов.
– G2 – завершение удвоения суммарной клеточной массы,
дочерние центриоли достигают размеров дефинитивных
органелл. Продолжается синтез РНК и белка. Накапливается АТФ
для дальнейшего митоза.
• G0 – фаза, между G1-фазой и S-фазой; период пролиферативного
2
покоя.
3.
• В конце фазы G1 существует точка рестрикции –безопасная точка клеточного цикла, в которой
клетка может остановиться и выйти из цикла в фазу
G0. В этой фазе – терминальная дифференцировка
или переход в состояние покоя. Стимул для
прохождения через т.р. или возвращения клетки
из фазы G0 в клеточный цикл является действие
митогенов (например, факторов роста).
3
4. Общие положения
Опухоль — это типический патологический процесс,представляющий
собой
нерегулируемое
беспредельное
разрастание ткани, не связанное с общей структурой
пораженного органа и его функциями.
Опухоль образуется в организме в результате превращении
нормальных клеток в опухолевые, в которых нарушается регуляция
деления. В таких клетках отсутствует или недостаточно эффективно
подавляется клеточное деление, что обусловливает неудержимое
размножение опухолевых клеток, или в них начинается
самоподдерживающаяся стимуляция деления (аутокринный
механизм – деление клетки стимулирует фактор, производимый ею
самой).
4
5. Общие положения
Опухолевая ткань отличается беспредельным ростом. Этот процессзаканчивается только со смертью организма. В культуре-ткани рост
поддерживается бесконечно долго в отличие от нормальной ткани.
Способность опухолевых клеток беспредельно размножаться
передается по наследству как доминантный признак соматической
наследственности и проявляется не только в организме, но и в культуре
опухолевой ткани, а также при трансплантации опухоли.
Опухоль растет «сама из себя», т.е. увеличивается в результате
размножения даже одной-единственной малигнизированной клетки.
Опухолевая ткань отличается от исходной ткани, из которой они
произошла, по структуре, биохимическим, физико-химическим и
другим признакам. Эти изменения выражают анаплазию – возврат к
эмбриональному состоянию, а также метаплазию – приобретение
свойств другой ткани.
5
6. Общие положения
Рост опухоли может быть экспансивным и инфильтративным. Приэкспансивном росте окружающая здоровая ткань по мере роста
опухоли раздвигается, при инфильтративном – опухолевые клетки
прорастают между нормальными клетками и через сосудистую
стенку. Попадая в лимфу или кровь, они переносятся в другие
органы и могут образовывать новые очаги опухолевого роста
(метастазы).
Экспансивный
рост
характерен
для
доброкачественных опухолей, а инфильтрирующий с образованием
метастазов – для злокачественных опухолей.
6
7. Этиология
Причинами развития опухоли являются различные факторы,способные вызывать превращение нормальной клетки в
опухолевую.
Они
называются
канцерогенными
или
бластомогенными.
Химические, физические и биологические факторы,
различные по своей природе и способу воздействия на
организм, но одинаковые по способности к нарушению
регуляции
клеточного
деления,
составляют
одну
этиологическую группу.
7
8. Этиология
Канцерогенныефакторы
отличаются
следующими
свойствами:
1. Мутагенностью – способностью прямо или косвенно
влиять на геном клетки, что в итоге приводит к мутациям. Таким
свойством обладают химические вещества (углеводороды,
нитрозамины и др.), физические (ионизирующая радиация) и
биологические (вирусы) факторы, но вирусы могут вызывать
опухоли еще и эпигеномным путем. Местом взаимодействия
химических канцерогенов с нуклеиновыми кислотами является,
по-видимому, гуанин.
8
9. Этиология
Канцерогенныефакторы
отличаются
следующими
свойствами:
2. Способностью проникать через внешние и внутренние
барьеры. Так, при попадании на кожу развитие опухоли
вызывают только те потенциальные химические канцерогены,
которые проникают через ороговевающий эпидермис.
Поскольку биологические мембраны состоят из липопротеинов,
через них проникают прежде всего липидорастворимые
вещества, к которым относятся и канцерогенные углеводороды.
9
10. Этиология
Канцерогенныефакторы
отличаются
следующими
свойствами:
3.
Дозированностью
действия,
обеспечивающей
незначительное повреждение клетки, что позволяет ей выжить.
В связи с этим для получения канцерогенного эффекта имеют
значение доза воздействия и токсичность канцерогенного
фактора. Небольшое повышение дозы приводит к увеличению
числа возникающих опухолей, количества заболевших
животных и сокращению сроков развития опухолей.
Дальнейшее повышение дозы сопровождается преобладанием
токсического эффекта и гибелью животных до образования
опухоли.
10
11. Этиология
Снижение дозы канцерогена позволило установитьследующее:
• Субпороговых канцерогенных доз не существует (в опытах
обнаруживается канцерогенность очень малых доз, но при
этом увеличивается время образования опухолей).
• Действие канцерогенов необратимо.
• Для канцерогенов характерен эффект суммации и кумуляции.
Сходная
зависимость
наблюдается
при
действии
ионизирующего излучения: высокие его дозы вызывают
лучевой ожог и гибель ткани и только относительно небольшие
дозы облучения создают возможность появления опухолей.
11
12. Этиология
Канцерогенныефакторы
отличаются
следующими
свойствами:
4. Возможностью создавать в органах и тканях, с различными
особенностями их проницаемости и метаболизма, условия,
благоприятные для проявления канцерогенности одних
факторов и не благоприятные для других. Этим можно
объяснить существование органотропных канцерогенов.
5. Способностью подавлять тканевое дыхание и иммунные
реакции.
6. Усилением образования опухолей (синканцерогенез) при
воздействии нескольких канцерогенных факторов. Иногда
факторы, сами не являющиеся канцерогенными, способны
усиливать действие канцерогенов. Такое явление называется
коканцерогенезом, а факторы, вызывающие его, –
коканцерогенами.
12
13. Химические канцерогены
Поскольку механизм канцерогенеза связан с нарушением регуляцииклеточного деления, можно предположить, что вещества или факторы,
стимулирующие в нормальных условиях клеточное деление, в
условиях патологии способны нарушать его регуляцию. Это относится
прежде всего к гормонам. Собственные гормоны, образующиеся в
повышенном количестве и сильнее обычного атакующие органмишень, могут вызвать образование в нем опухоли.
Установлено, что причиной развития спонтанных
опухолей,
обнаруженных
у
животных,
являются
опухолеродные вирусы, причем в основном содержащие РНК.
13
14. Физические канцерогены
Канцерогенным действием обладают такие физические факторы,как ионизирующее и ультрафиолетовое излучение, возможно,
тепловая энергия, ультразвук.
У человека наблюдаются профессиональные опухолевые
заболевания, вызванные действием ионизирующего излучения: рак
рентгенологов, рак легкого у горняков, работающих в копях с
радиоактивными рудами.
Интерес
представляет
сочетанное
действие
физических
канцерогенных
факторов
с
другими
–
химическими,
биологическими.
Обнаружено,
что
сочетанное
действие
ионизирующей радиации и химических канцерогенов в низких
дозах обусловливает необычно сильную индукцию опухолей,
непропорциональную дозам этих факторов, в которых они
вызывают только небольшое количество опухолей, если действуют
врозь.
14
15. Патогенез
В патогенезе опухолевого роста различают три этапа:‒ трансформацию здоровой клетки в опухолевую (инициация),
‒ промоцию («подстрекательство») и
‒ прогрессию опухоли.
Трансформация заключается в приобретении исходной здоровой
клеткой способности беспредельно размножаться и передаче ее
дочерним клеткам по наследству. Трансформация может
происходить, по-видимому, двумя путями – мутационным и
эпигеномным. Оба пути представляют механизм нарушения
регуляции клеточного деления. Поэтому понимание механизмов
канцерогенеза прямо связано с центральной проблемой
современной биологии клетки – сущностью клеточного деления и
регуляции этого процесса.
15
16. Патогенез
Ведущим биохимическим процессом, обеспечивающим клеточноеделение, является репликация ДНК всего генома клетки митотического
цикла. Этот процесс осуществляется мультиферментным комплексом и
начинается с появлением в клетке специального инициатора
клеточного деления. Инициация клеточного деления и начало
редупликации ДНК зависят от синтеза специального белка.
Появление в клетке инициатора и начало клеточного деления
являются результатом дерепрессии гена, кодирующего этот инициатор.
Следовательно, обеспечение регуляции функции гена-инициатора
клеточного деления дает возможность регулировать включение и
выключение размножения данной клетки. Ограничение нормальной
клетки в числе и скорости делений объясняется тем, что в каждой
клетке существует своя собственная система регуляции деления,
состоящая из специальных регуляторных генов.
16
17. Патогенез
Итак,сформулированы
основные
теории
канцерогенеза,
соответствующие трем основным этиологическим группам:
• химические канцерогенные вещества;
• физические факторы;
• биологические факторы – вирусы.
Основные теории, объясняющие патогенез опухолей, это:
Мутационная теория канцерогенеза. Развитие опухолевого
процесса – следствие мутации. Химические канцерогенные вещества,
излучения вызывают мутационный процесс – изменяется геном,
изменяется структура клеток, идет малигнизация.
17
18. Патогенез
Эпиогеномная теория канцерогенеза. В основе эпигеномногомеханизма лежит депрессия активных генов и дерепрессия в форме
неактивных генов. Здоровая клетка приобретает опухолевые
свойства путем воздействия на геном и не вызывают мутацию, но
нарушает регуляцию генома, приводящее к беспредельному росту.
Вирусная теория канцерогенеза. Вирусы длительно могут
персистировать в клетках, находясь в латентном состоянии, под
действием канцерогенов, физических факторов происходит их
активация. Вирус встраивается в клеточный геном, внося
дополнительную информацию в клетку, вызывая нарушение генома
и нарушение жизнедеятельности клетки.
Все эти теории легли в основу современной теории экспрессии
онкогенов.
18
19. Молекулярные механизмы канцерогенеза
Процесс непосредственного действия канцерогена на клетки,запускающий
их
трансформацию,
называется
инициацией
опухолевого роста.
Инициация.
Возникновение
дефекторов
в
регулирующих
механизмах цикла клетки, приводит к безудержному делению
трансформированных клеток, что вместе со способностью
мигрировать по организму, составляет основу опухолевого роста
(опухолевая клетка – потомок нормальной клетки, которая утратила
присущий ей контроль за собственной пролиферацией).
Процесс превращения клетки в опухолевую называется опухолевой
трансформацией или инициацией. Стадия инициации включает
быстрое, практически необратимое повреждение генетического
материала клеток, предрасполагающее их к последующему
неопластическому развитию.
19
20. Молекулярные механизмы канцерогенеза
Трансформированные клетки характеризуются:• нарушением дифференцировки;
• отсутствием контактного торможения;
• ослаблением адгезивных свойств (размножаются в полужидкой
среде);
• способностью расти в суспензии (способны к имплантации);
• неопределенно долгим делением без признаков старения
(иммортизация);
• дефектами апоптоза.
20
21. Молекулярные механизмы канцерогенеза
Инициированная клетка может длительное время оставаться всостоянии покоя, не проявляя агрессии, до тех пор, пока не
подействует другой (другие) фактор, побуждающий клетку к
делению, клонообразованию и, тем самым формированию опухоли
(промотор). Процесс, в ходе которого инициированная клетка
завершает
неопластическую
трансформацию,
называется
промоцией.
Промоция. Мутации, вызываемые опухолевым инициатором,
необратимы и могут проявляться при воздействии опухолевого
промотора даже спустя большой промежуток времени. Эффект
промотора, по-видимому, заключается в том, что он стимулирует
деление клеток, индуцируя экспрессию онкогенов, которые до
воздействия промоторов могут «молчать».
21
22. Молекулярные механизмы канцерогенеза
Промоция(активизация) является вторым этапом
в механизме развития канцерогенеза. Трансформированные
клетки могут оставаться в ткани длительное время в
неактивной
форме.
Дополнительное
воздействие
коканцерогенным фактором, который сам не вызывает
трансформацию, но стимулирует клетки к размножению,
приводит к тому, что опухолевые клетки, находящиеся в
латентном состоянии, начинают размножаться, образуя
опухолевый узел. Большинство канцерогенов являются
полными, т.е. вызывающими и трансформацию, и активацию.
22
23. Молекулярные механизмы канцерогенеза
Прогрессия – третий этап механизма канцерогенеза.Опухолевая прогрессия. Этим термином обозначают процесс
малигнизации опухоли, в основе которого лежит дальнейшая
трансформация генетического материала клеток. Это происходит не
сразу, а поэтапно и представляет собой накопление генетических
повреждений. Изначально опухоль представляет собой клон клеток,
потомков одной мутантной клетки. Появление новых субклонов
является признаком опухолевой прогрессии и обусловлено
увеличением генетической нестабильности хромосомного аппарата
клетки.
Под прогрессией понимают стойкие качественные изменения
свойств опухоли, преимущественно в сторону малигнизации,
возникающие под действием нескольких факторов:
23
24. Особенности опухолевой ткани
В процессе канцерогенеза и прогрессии клетки утрачивают своюдифференцировку, возвращаясь как бы к эмбриональному состоянию.
Это явление называется анаплазией. Признаки анаплазии имеются в
биохимических процессах опухолевых клеток (биохимическая
анаплазия), их физико-химическом состоянии (физико-химическая
анаплазия), строении и функции (морфологическая и функциональная
анаплазия). Происходит также метаплазия – превращение в новые
клеточные формы.
При трансформации в клетке наряду с нарушением регуляции
клеточного деления происходят комплексы изменений:
1. Клетки начинают синтезировать новые разнообразные факторы
роста, которые бывают различными в опухолях из разных тканей и
даже в клетках опухолей из одной и той же ткани. Но во всех случаях
факторы роста, индукция которых начинается клетками при
превращении их в опухолевые, относятся к двум группам:
24
25. Особенности опухолевой ткани
а) факторы роста, действующие на сами клетки-продуценты иподдерживающие в них размножение: гликопротеин р52,
инсулиноподобные факторы роста ИПФР-I и ИПФР-II, аналог
тромбоцитарного фактора роста (ТФР) и другие онкогены и
протоонкогены.
В
клетках,
претерпевших
канцерогенез,
устанавливается аутокринная секреция этих факторов роста, т.е. клетки
оставляют их в себе и этим поддерживается беспрерывное
размножение. Небольшая часть экскретируемых факторов роста
действует на соседние клетки этой же ткани;
25
26. Особенности опухолевой ткани
б) факторы роста, предназначенные для клеток другого типа, впервую очередь для клеток стромы и сосудов, которых растущая
опухолевая ткань с помощью этих факторов роста заставляет врастать в
опухолевый узел. Для фибробластов вырабатывается упомянутый ТФР
или его вирусный аналог, особый фактор роста, стимулирующий синтез
коллагена фибробластами CSSPS (от англ. collagen synthesis-stimulating
growth factor). Для сосудов опухолевые клетки вырабатывают
стимулятор роста ангиогенин, проявляющий активность в чрезвычайно
малых дозах, инсулиноподобные факторы роста и другие. Продукцию
этой группы факторов роста и других биологически активных веществ,
предназначенных для прилежащих клеток, называют паракринной.
26
27. Особенности опухолевой ткани
2. В опухолевых клетках резко увеличиваются синтез и экспрессиярецепторов, в первую очередь для факторов роста.
3. Синтез ферментов, разрушающих компоненты соединительной
ткани и сосудов, что обусловливает миграцию опухолевых клеток и
метастазирование.
4. Значительные изменения в опухолевых клетках претерпевает
цитоскелет, входящие в него микротрубочки.
Имеет место
фосфорилирование белков цитоскелета – винкулина, вследствие чего
изменяется функция этих белков, в опухолевых клетках резко
уменьшается количество межклеточных контактов, благодаря чему
облегчается метастазирование. Исчезает контактное торможение
клеточного деления.
5. Опухолевые клетки способны также к образованию факторов
(ферментов). Благодаря этой группе факторов опухолевые
метастазы закрепляются и растут в других органах.
27
28. Биохимические особенности опухолевой ткани
Важнейшей биохимической особенностью опухолевой клеткиявляется активизация синтеза нуклеиновых кислот.
Меняется метаболизм белков. Снижается способность опухолевых
клеток к переаминированию и дезаминированию аминокислот,
иногда не образуются некоторые ферменты, участвующие в обмене
аминокислот. В большинстве опухолей увеличиваются захват
аминокислот из крови и синтез белка.
Особое место в биохимии опухолей занимает изучение обмена
углеводов и выработки энергии. В опухолях нередко значительно
увеличена скорость гликолиза. В опухолях происходит аэробный
гликолиз, т.е. распад углеводов до пирувата и превращение его в
молочную кислоту в присутствии кислорода (отрицательный эффект
Пастера).
28
29. Биохимические особенности опухолевой ткани
Опухоль интенсивно захватывает глюкозу из крови. Даже приповышении содержания глюкозы в крови до 16,7 ммоль/л (300
мг%) оттекающая из опухоли кровь не содержит глюкозы. Энергия,
получаемая опухолевыми клетками от гликолиза, достаточна для
обеспечения синтеза нуклеиновых кислот и клеточного деления.
29
30. Злокачественные и доброкачественные опухоли
Способностьопухолевых
клеток
к
беспредельному
неконтролируемому размножению еще не определяет неизбежность
гибели организма при росте опухоли, так как хирургическое удаление
опухолевого узла обеспечивает полное излечение. Однако этому
может
препятствовать
злокачественность
опухоли,
которая
характеризуется
инфильтративным
(инвазивным)
ростом
и
способностью метастазировать.
Основные отличия доброкачественных и злокачественных опухолей:
1) для злокачественных опухолей характерен клеточный и тканевой
атипизм, для доброкачественных – только тканевой;
2) у злокачественных опухолей имеется извращение обмена веществ;
30
31. Злокачественные и доброкачественные опухоли
3) доброкачественные опухоли, как правило, имеют капсулы;злокачественные – их не имеют;
4) у доброкачественных – рост оттесняющий, раздвигающий.
Злокачественные опухоли обладают инфильтрующим (инвазивным)
ростом (прорастание в окружающие ткани);
5) злокачественным опухолям свойственно метастазирование.
6) при злокачественных опухолях развивается раковая кахексия.
31
32. Метастазирование
Метастазирование – это отрыв от опухолевой ткани отдельныхклеток и перенос их в другие органы, с последующим развитием на
новом месте новообразования. Существуют следующие пути
метастазирования:
• гематогенный,
• лимфогенный,
• тканевой (по межтканевым пространствам или от одной из
соприкасающихся тканей к другой).
Источником метастаза может стать небольшое число опухолевых
клеток, способных избежать иммунного контроля. Это, повидимому, связано с близкими антигенными характеристиками
антигенов опухоли и нормальных клеток в органах, где развиваются
метастазы.
32
33. Метастазирование
Метастазирование состоит из следующих этапов:• отрыв опухолевой клетки от соседних клеток,
• движение в ткани,
• расплавление при этом компонентов соединительной ткани и
стенки сосуда,
• распространение с кровью или лимфой,
• прикрепление к стенке сосуда в новом месте,
• индукция
роста
соединительной
ткани
и
сосуда
в
новообразующуюся опухолевую ткань.
33
34. Раковая кахексия
Раковая кахексия – частая причина смерти онкологическихбольных. Причины включают отсутствие аппетита,
хроническую тошноту, нарушение восприятия вкуса или
запаха, боль, дисфагию и депрессию. Основные
противовоспалительные интерлейкины (ИЛ-1, ИЛ-6, ИЛ-8)
включаются в патогенез анорексии, кахексии. В патогенезе
кахексии имеют значение нарушения деятельности
пищеварительных желез, процессов всасывания, наличие
интенсивных
болей,
сопровождающихся
снижением
аппетита, отвращением к ряду пищевых продуктов
(например, мясным). Недоедание приводит к недостатку
получаемых калорий при повышении метаболических
потребностей, вызванном опухолью.
34
35. Раковая кахексия
Развитиюкахексии
способствует
также
то,
что
быстрорастущая опухоль «перехватывает» у тканей
предшественники пиримидиновых нуклеотидов, используя
их для образования собственных нуклеиновых кислот;
опухоли также можно назвать «ловушками» аминокислот, в
том числе, незаменимых, что ведет к снижению белкового
синтеза в других тканях. Опухоли конкурируют с
неизмененными тканями за ряд витаминов, глюкозу и другие
субстраты, поглощая их намного интенсивнее.
35
36. Паранеопластические (параопухолевые) синдромы:
это синдромы, обусловленные опухолью,нарушения в организме, которые нельзя
объяснить местным или общим
распространением опухоли, или выделением
опухолевыми клетками гормонов, характерных
для той ткани, из которой развивается опухоль.
36
37. Паранеопластические (параопухолевые) синдромы:
• Гиперкальциемия – продукция пептида ,по своейструктуре похожего на паратиреоидный гормон и
усиливает резобцию костной ткани
• эктопическая гормональная активность – синтез и
секреция в кровь тех гормонов и гормоноподобных
факторов, нехарактерных для той ткани, из которой
образуется опухоль
• Хронический синдром диссеминированного
внтурисосудистого свертывания крови (хронический ДВСсиндром) в форме мигрирующего тромбофлебита
(синдром Труссо), который обусловлен выделением
опухолью муцина, активирующего образование тромбов
37
38. Влияние опухоли на организм
В зависимости от локализации опухоли и ее метастазов могутвозникать разнообразные патологические явления в организме. Так,
опухоли органов пищеварительной системы вызывают тяжелые
нарушения пищеварения и питания. Рак желудка сопровождается
угнетением секреторной функции этого органа. В результате
недостаточного поступления и усвоения пищи при этом развивается
голодание.
Кроме прямого поражения органов опухолью и ее метастазами,
существуют и другие пути воздействия злокачественных опухолей на
организм, например токсическими веществами, вызывающими
нарушение общего обмена веществ, ведущее нередко к глубокому
истощению организма – раковой кахексии.
Известно, что в организме при опухолевом процессе снижена
активность каталазы, фермента, катализирующего реакцию
разложения перекиси водорода.
38
39. Механизмы защиты организма от опухоли
Организм располагает средствами защиты от канцерогенныхфакторов. Они включают прежде всего работу органов и систем,
захватывающих, обезвреживающих и выводящих канцерогены,
защищающих клетки и макромолекулы от действия перекисей и
продуктов радиолиза; иммунную систему и фагоцитоз. Кроме того,
имеют место и особые механизмы защиты: система репаративных
ферментов,
ликвидирующая
нарушения
генов
и
восстанавливающая их нормальную структуру после мутации
(эндонуклеазы); клеточные ингибиторы синтеза нуклеиновых и
вирусных нуклеиновых кислот (интерферон); по-видимому, гены,
репрессирующие вирусный геном, и др.
39
40. Механизмы защиты организма от опухоли
Обнаружено, что, кроме классических иммунных реакций,осуществляемых клонами Т- и В-лимфоцитов против опухолевых
клеток, существует способ борьбы с опухолевыми клетками,
основанный не на специфической иммунной реакции. В организме
обнаружены лимфоциты, названные естественными киллерами,
которые по отношению ко многим опухолевым клеткам обладают
выраженной цитотоксической активностью. Естественные киллеры
вместе с моноцитами и гранулоцитами образуют механизмы
неадаптивного иммунитета, в первую очередь против вирусов и
опухолевых клеток (адаптивный иммунитет – приобретаемый в
результате специфической иммунизации).
40










































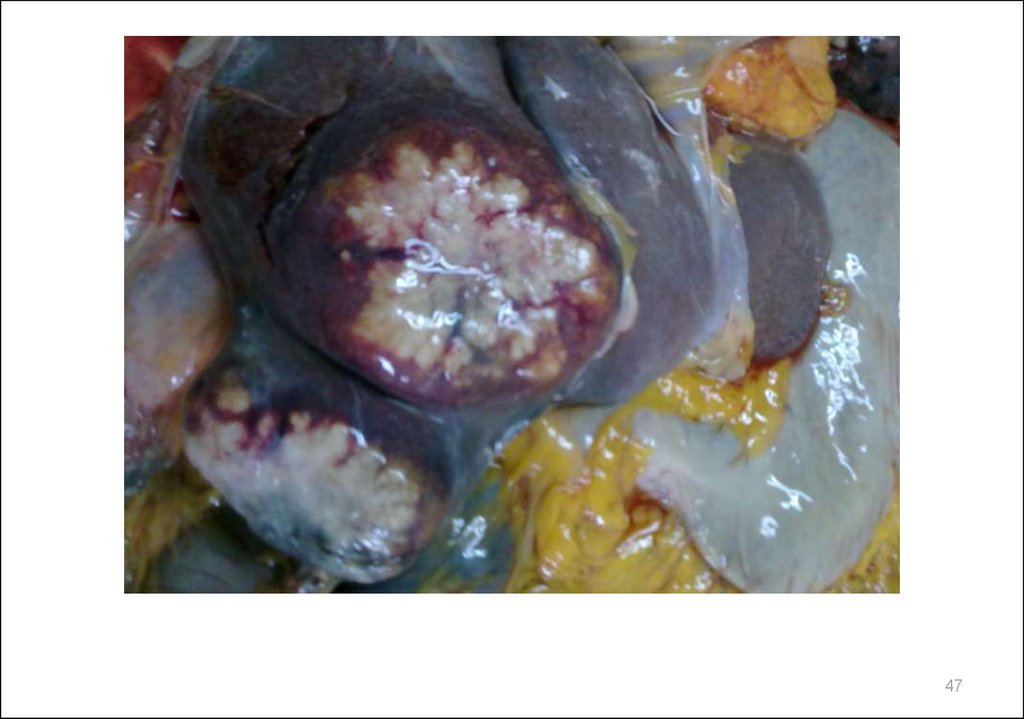
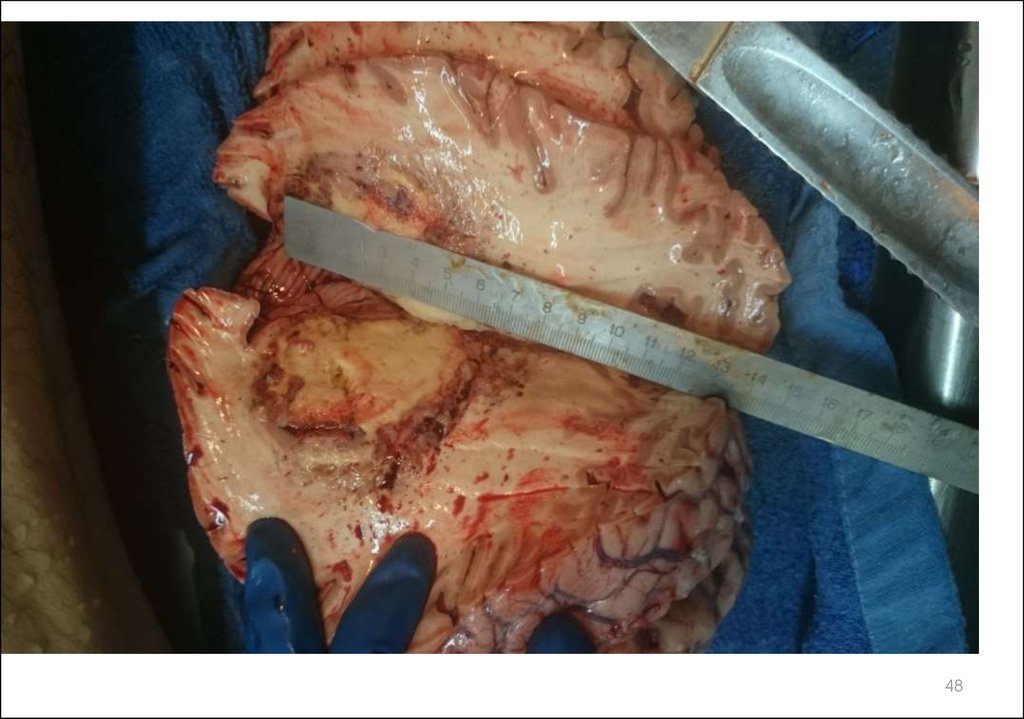
 Медицина
Медицина








