Похожие презентации:
Детские инфекции у детей: дифтерия, менингококковая инфекция
1. ЛЕКЦИЯ «ДЕТСКИЕ ИНФЕКЦИИ У ДЕТЕЙ: ДИФТЕРИЯ, МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ»
Д.м.н., профессорТ.Г. МАЛАНИЧЕВА
ЛЕКЦИЯ «ДЕТСКИЕ ИНФЕКЦИИ У
ДЕТЕЙ: ДИФТЕРИЯ,
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ»
2. ДИФТЕРИЯ – это острое инфекционное заболевание, вызванное токсигенными штаммами дифтерийной палочки, характеризующееся интоксикацией и
ДИФТЕРИЯ – это остроеинфекционное заболевание,
вызванное токсигенными
штаммами дифтерийной палочки,
характеризующееся
интоксикацией и фибринозным
воспалением на месте входных
ворот инфекции
3. ЭТИОЛОГИЯ ДИФТЕРИИ
Возбудитель – токсигенная дифтерийнаяпалочка - Corynebacterium diphteriae (палочка
Клебса-Леффлера):
-грамположительная;
- растет на средах содержащих кровяную
сыворотку;
- устойчива во внешней среде (хорошо
переносит низкую температуру, долго
сохраняется на предметах);
- быстро гибнет при кипячении и воздействии
дезинфицирующих средств;
- продуцирует мощный экзотоксин
4. Различают 3 типа токсигенных дифтерийных палочек:
- gravis- mitis
-intermedius
Наиболее патогенный тип gravis
5. ЭПИДЕМИОЛОГИЯ ДИФТЕРИИ
ИСТОЧНИКИ ИНФЕКЦИИ- больной дифтерией;
- носитель токсигенной дифтерийной палочки
ПУТИ ПЕРЕДАЧИ
- воздушно-капельный
- контактно-бытовой
ВХОДНЫЕ ВОРОТА
-слизистая оболочка ротоглотки
-слизистые дыхательных путей
- слизистая носа
- слизистая половых органов
- поврежденная кожа
В связи с повсеместной иммунизацией в
современных условиях чаще болеют дети 7-10 лет и
взрослые.
6. ПАТОГЕНЕЗ ДИФТЕРИИ
На месте входных ворот инфекциидифтерийная палочка размножается и
выделяет экзотоксин.
При наличии антитоксического
иммунитета происходит нейтрализация
экзотоксина и болезнь не проявляется.
При отсутствии данного иммунитета
или недостаточной его напряженности
развиваются местные и общие
нарушения.
7.
Местное действие токсина:- коагуляционный некроз эпителия
- парез сосудов
- резкое повышение проницаемости их стенок
- пропотевание экссудата богатого
фибриногеном, превращающийся в фибрин
-образование фибринозной пленки
Общетоксическое действие:
Обусловлено токсином, поступающим в
кровь.
Фиксация токсина в тканях поражает нервную
систему, сердечно-сосудистую, надпочечники,
почки
8. КЛАССИФИКАЦИЯ ДИФТЕРИИ
1. В зависимости от распространенностиместного фибринозного процесса и
выраженности интоксикации выделяют:
- локализованные формы
- распространенные формы
- токсические формы
2. По локализации первичного очага
воспаления:
- дифтерия ротоглотки
- дифтерия дыхательных путей
- дифтерия носа
- дифтерия редких локализаций (кожа,
наружные половые органы, раневая
поверхность)
9. ПЕРИОДЫ ЗАБОЛЕВАНИЯ
1.Инкубационный период – от 2 до 7 дней2. Период манифестных проявлений
фибринозного воспалительного процесса
и возможных ранних токсических
осложнений (первые 5-10 дней болезни)
3. Период поздних токсических
осложнений (необязательный) – с 10-12
дня до конца 6-й недели болезни
4. Период реконвалесценции – до 2-3
месяцев после завершения клинических
проявлений заболевания
10. СИНДРОМЫ ДИФТЕРИИ
1. Синдром интоксикации:- непродолжительная лихорадка
субфебрильная или фебрильная;
- астеновегетативные проявления: слабость,
головная боль, снижение аппетита, рвота и
др.;
Выраженность синдрома интоксикации
определяется клинической формой и
распространенностью процесса – от
небольших проявлений при
локализованных формах до выраженных
расстройств с гемодинамическими или
тромбогеморрагическими проявлениями
при токсических формах
11. 2. Синдром местного фибринозного поражения
-При развитии процесса намногослойном плоском эпителии
ротоглотки формируется
дифтеритический тип воспаления (А)
- При поражении цилиндрического
эпителия дыхательных путей –
крупозный тип (Б)
12. А. ДИФТЕРИТИЧЕСКОЕ ВОСПАЛЕНИЕ
Изменение ротоглотки (процесс на миндалинахи других тканях, образующих вход в зев):
1. Увеличение миндалин, шаровидная форма
2. Наличие фибринозных налетов: пленки грязносерого цвета, гладкая поверхность, располагаются на
поверхности миндалин (+ ткань), трудно снимаются,
при попытке удалить кровоточат, не растирается
между предметными стеклами
3. Гиперемия в зеве неяркая, застойная, цианотичная
4. Болезненность в зеве выражена не сильно, за счет
анальгезирующего действия экзотоксина
5. Процесс на миндалинах может располагаться
несимметрично
6. Быстрая отрицательная динамика – налеты
нарастают без специфического лечения.
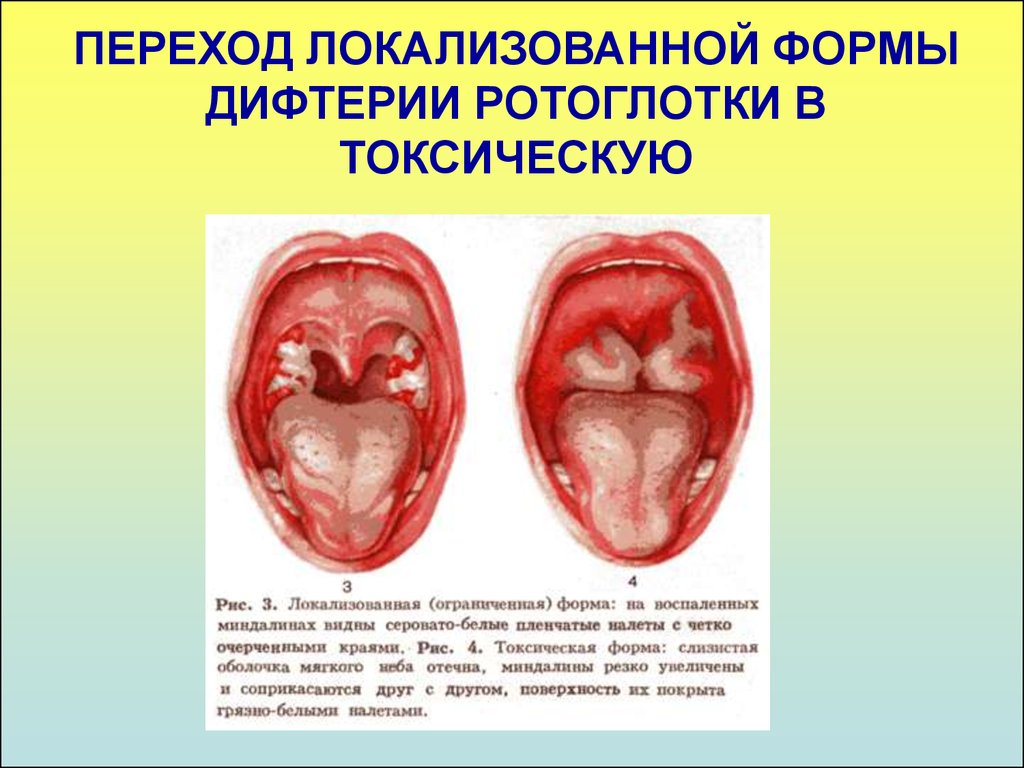
13. ЛОКАЛИЗОВАННАЯ ФОРМА ДИФТЕРИИ РОТОГЛОТКИ
1. Фибринозные налеты располагаютсятолько на миндалинах, не выходят за их
пределы.
А. Островчатая форма - налеты имеют вид
островков разной величины
Б. Пленчатая форма - сплошная
фибринозная пленка покрывает всю
миндалину
2. Температура тела субфебрильная, общее
состояние страдает мало.
3. Без специфического лечения может
прогрессировать до токсической формы.
14. ПЕРЕХОД ЛОКАЛИЗОВАННОЙ ФОРМЫ ДИФТЕРИИ РОТОГЛОТКИ В ТОКСИЧЕСКУЮ
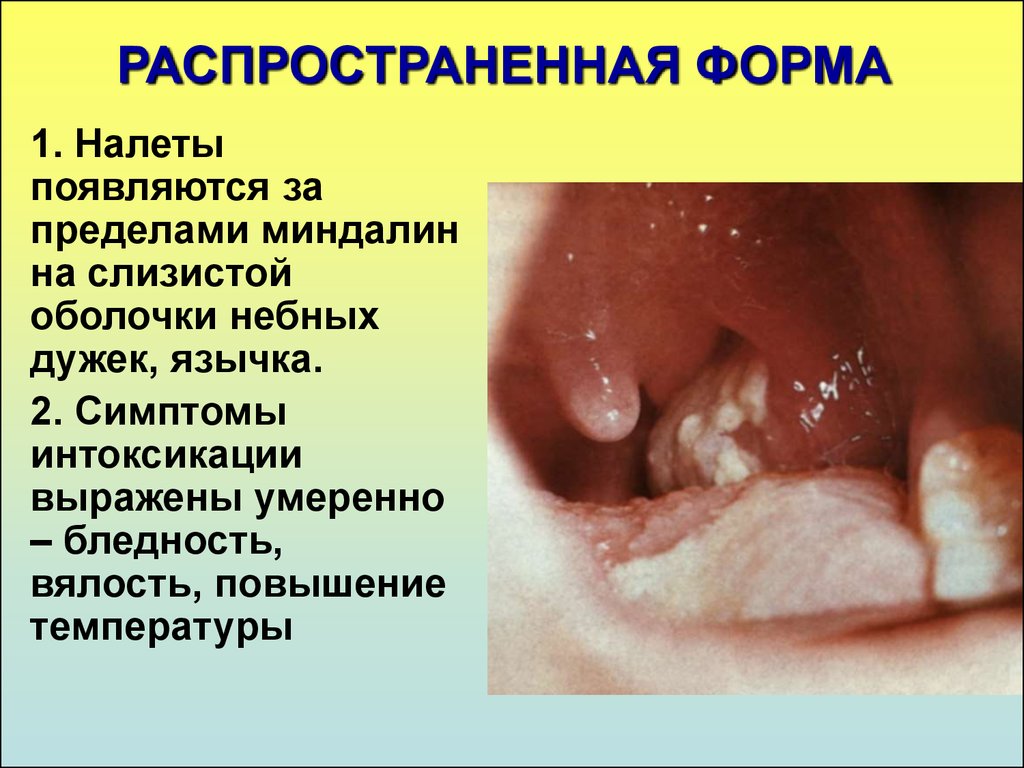
15. РАСПРОСТРАНЕННАЯ ФОРМА
1. Налетыпоявляются за
пределами миндалин
на слизистой
оболочки небных
дужек, язычка.
2. Симптомы
интоксикации
выражены умеренно
– бледность,
вялость, повышение
температуры
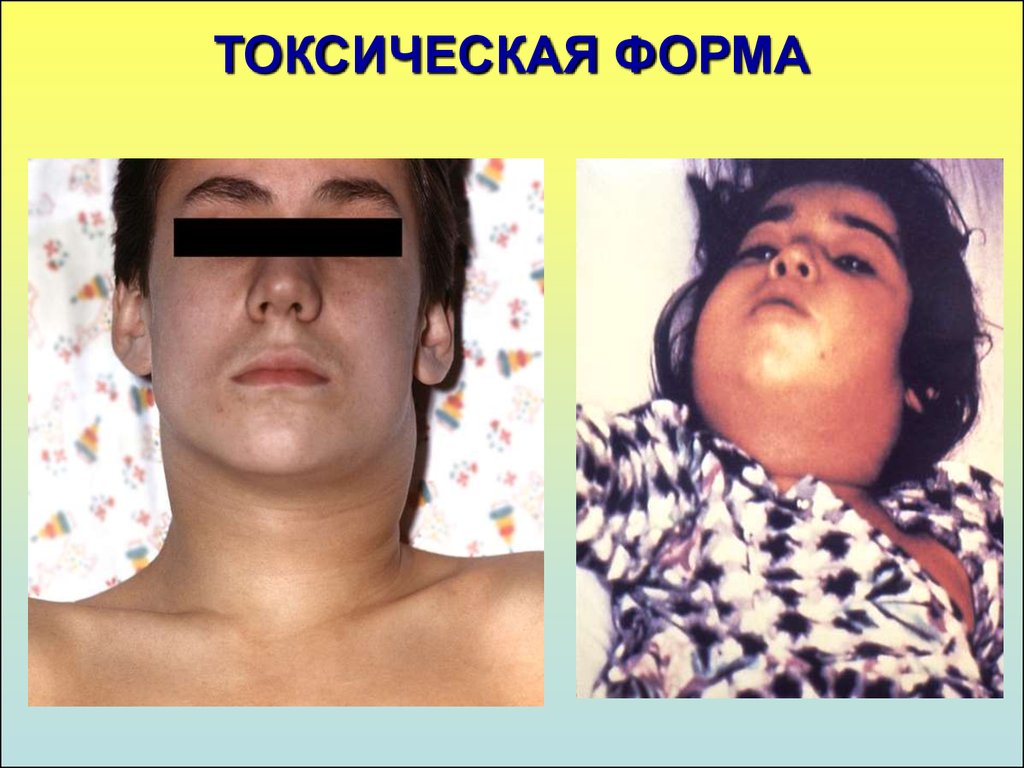
16. ТОКСИЧЕСКАЯ ФОРМА
1. Выраженный общетоксический синдром:температура фебрильная, сильная слабость,
головная боль, боли в животе и шее.
2. В зеве – диффузный отек, который часто
предшествует налетам. Миндалины могут
соприкасаться друг с другом.
Налеты распространяются за пределы миндалин на
дужки, язычок, мягкое и твердое небо.
Гиперемия имеет синюшный оттенок.
Изо рта – специфический сладковатый запах
Голос гнусавый, дыхание затруднено
3. Отечный синдром
I степень – отек шейной клетчатки до середины шеи
II степень – до ключицы
III степень – ниже ключицы
17. ТОКСИЧЕСКАЯ ФОРМА
18. Б. Крупозное воспаление
Локализация процесса в областигортани – на поверхности слизистой и
голосовых вязок образуются
фибринозные пленки. Развивается
истинный круп.
Чаще без дифтерии зева.
Характеризуется триадой симптомов:
1. Осиплость голоса;
2. Грубый лающий кашель;
3. Затрудненное стенотическое дыхание
19. IV стадии дифтерийного крупа
1. стадия – катаральная. Длится 1-2 сутки.Кашель грубый, лающий, осиплость голоса на фоне
повышения температуры, недомогания.
2 стадия – стенотическая. Длится 3 дня. Дыхание
затрудненное, шумное. В акте дыхания участвует
вспомогательная мускулатура. Голос афоничный,
кашель грубый.
3 стадия-переход от стадии стеноза в асфиксии.
Дыхание шумное, втяжение уступчивых мест грудной
клетки, афония, кашель беззвучный. Гипоксия - цианоз,
Ps слабый, возбуждение
4 стадия – асфиктическая. Дыхание частое,
поверхностное, аритмичное, вялость, судороги, потеря
сознания. Смерть от асфиксии.
20. РАННИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ
1. Инфекционно-токсический шок из-закровоизлияния в надпочечники (падает
АД, Рs – нитевидный, анурия)
2. Миокардиты – конец 1-й - начало 2-й
недели болезни: приглушение тонов
сердца, расширение границ,
систолический шум, тахикардия, Рs
слабого наполнения. М.б. признаки
сердечной недостаточности: резко
увеличена печень, боли в животе,
отеки, анурия, снижение АД.
На ЭКГ: снижение вольтажа всех зубцов
и др.
21. РАННИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ
3. Периферические параличи –возникают на 2-й недели: паралич
мягкого неба (гнусавый голос, жидкая
пища выливается из носа, отсутствие
рефлекса со стороны мягкого неба,
асимметрия небной занавески), паралич
аккомодации (не могут читать,
различать мелкие предметы), редко –
неврит лицевого нерва, птоз.
4. Поражение почек – нефротический
синдром на высоте интоксикации
(высокая протеинурия).
22. ПОЗДНИЕ ОСЛОЖНЕНИЯ ДИФТЕРИИ
Возникают на 4-5 недели болезниПротекают по типа полирадикулоневрита:
- вялые параличи вплоть до полной
обездвиженности конечностей;
- поражение мышц шеи, туловища: больной не
может сидеть, держать голову;
- паралич гортани;
- паралич диафрагмы;
- поражение механизмов иннервации сердца.
Течение обычно благоприятное.
Через 1-3 месяца полное восстановление
функции скелетной мускулатуры.
23. ОСОБЕННОСТИ ДИФТЕРИИ ЗЕВА У ПРИВИТЫХ
Может возникнуть вследствие низкогоуровня антитоксического иммунитета.
- Реже встречаются токсические формы
- Преобладают локализованные формы
- Течение болезни более легкое.
- Налеты быстро отходят.
Зев очищается на 5-7 день.
24. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ДИФТЕРИИ
А. Бактериологическое обследование – выделениетоксигенной дифтерийной палочки в биологическом
материале.
Материал собирают 2 стерильными тампонами из
места поражения. Один для посева материала
(выделение культуры и определение ее
токсигенности). Из второго делают мазки и
окрашивают их по Граму.
Б. Серологическая диагностика.
Обнаружение прироста титра антитоксических антител
в серологических реакциях (РПГА, ИФА).
Диагностическое значение имеет факт низкой
специфической защиты (уровень антитоксических
антител < 0,03 МЕ/мл) в первые дни болезни.
25.
26. ЛЕЧЕНИЕ ДИФТЕРИИ
1.Обязательная госпитализация2. Своевременное введение антитоксической
противодифтерийной сыворотки.
Локализованная форма – однократное
введение в дозе 10 000-20 000 ЕД.
При задержке очищения налетов – ввести
повторно.
Распространенная форма - 30 000 – 40 000 ЕД
Токсическая форма на курс от 100 000 до
200000 ЕД.
В 1-й день больной должен получить не менее
1/3-1/2 курсовой дозы сыворотки в 2 приема.
Лечение продолжается еще 2-4 дня.
3. Антибиотики (макролиды, тетрациклины, лактамы) в течение 7-14 дней
27. ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ
1. Дезинтоксикационная инфузионнаятерапия с использованием глюкозосолевых р-ров, коллоидных р-ров,
диуретиков.
2. Десенсибилизирующая терапия
(антигистаминные препараты, при
тяжелых формах – преднизолон)
3. Витамины группы В (В1, В6) 2 недели
4. Кардиотрофики (ККБ, рибоксин и др.)
28. ЛЕЧЕНИЕ ДИФТЕРИЙНОГО КРУПА
Противодифтерийная сыворотка –15 000-40 000 ЕД.
Тепловые процедуры (паровые
ингаляции, горячие ножные ванны)
Спазмолитики в инъекциях (но-шпа,
папаверин)
Антигистаминные средства
парентерально (супрастин, тавегил)
ГКС – преднизолон.
III-IV стадии крупа – интубация трахеи,
трахеотомия.
29. ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ
При развитии миокардита:Преднизолон 2-4 мг/кг 8-10 дней,
стрихнин 6 раз в день, калия оратат,
панангин, диуретики. При сердечной
недостаточности – сердечные
гликозиды (коргликон, строфантин).
При развитии полиневрита
Витамины группы В, нитрат стрихнина,
дибазол, прозерин, дибазол.
При нарушении глотания – питание
через зонд.
30. ПРОФИЛАКТИКА ДИФТЕРИИ
1. Борьба с распространением инфекции.Госпитализация больных и подозреваемых на
дифтерию.
Больных выписывают после 2-х кратного
отрицательного бак. посева с перерывом 2
дня.
После госпитализации больного дезинфекция в
очаге и наблюдение за ним в течение 7 дней.
Контактные осматриваются врачом и 1 раз
обследуются бактериологически.
Санация носителей токсигенной дифтерийной
палочки антибиотиками (макролиды).
31. ПРОФИЛАКТИКА ДИФТЕРИИ
2. Активная иммунизациидифтерийным анатоксином в
составе АКДС вакцины, АДС,
АДС-М, Инфанрикс.
Начинается в 3 месяца жизни
ребенка и проводится 3-х кратно
с интервалом 1,5 месяца:
3 мес, 4,5 мес и 6 месяцев.
Через 1,5 - года 1-я ревакцинация
АКДС вакциной.
Далее детям и взрослым
ревакцинацию проводят АДС-М
анатоксином с уменьшенным
содержанием антигена.
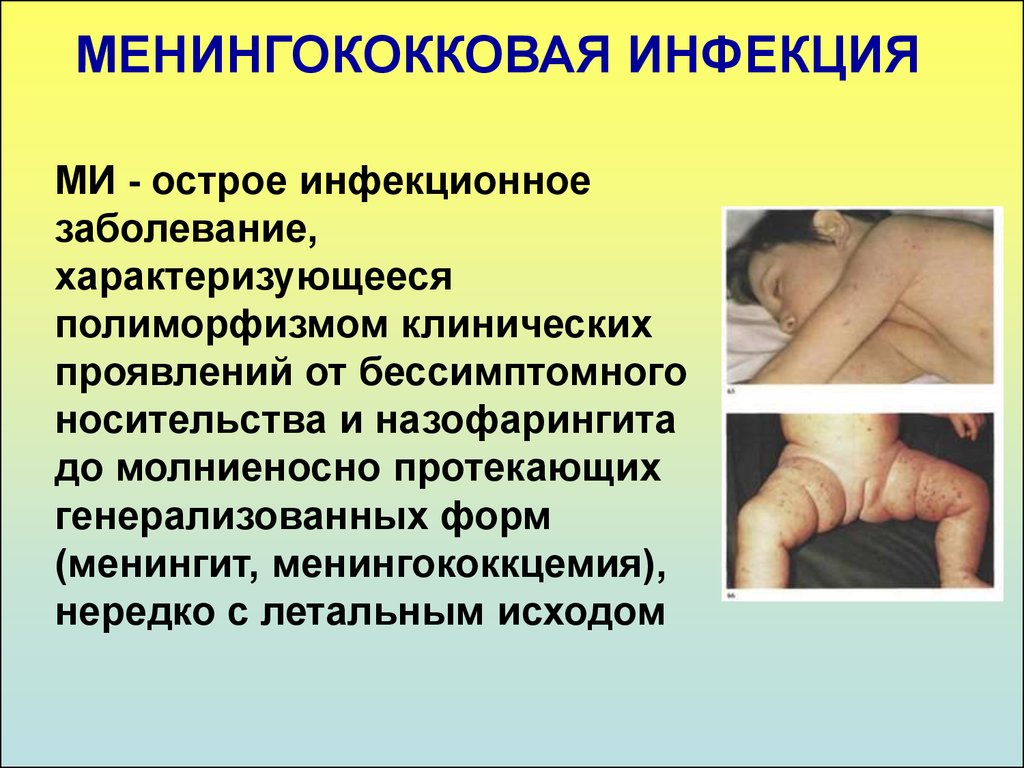
32. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
МИ - острое инфекционноезаболевание,
характеризующееся
полиморфизмом клинических
проявлений от бессимптомного
носительства и назофарингита
до молниеносно протекающих
генерализованных форм
(менингит, менингококкцемия),
нередко с летальным исходом
33. ЭТИОЛОГИЯ МИ
Возбудитель – грам(-) диплококкNeisseria meningitidis. Неустойчив во
внешней среде. Известны 13 серотипов
менингококка (А, В, С и др.).
Менингококк выделяет экзотоксины и
содержит и содержит в клеточной
стенке эндотоксин с очень высокой
токсичностью
34. ЭПИДЕМИОЛОГИЯ МИ
70% случаев заболеваемости МИприходится на детей до 14 лет.
Источники инфекции:
-носители менингококка (в 70-80% случаев)
-больные МИ
Путь передачи:
-воздушно-капельный
Контагеозный индекс – 10-15%
35. ПАТОГЕНЕЗ МИ
Входные ворота – носоглоткаВ большинстве случаев протекает
субклинически (носительство) или развитие
воспаления в месте внедрения (назофарингит).
Возбудитель может попасть в кровь и
развивается генерализованная форма –
менингококцемия. Менингококковую
бактериемию сопровождает массовая гибель
возбудителя с выделением энотоксина,
который поражает сосуды с развитием ДВСсиндрома и инфекционно-токсического шока.
Проникновение менингококка через ГЭБ
приводит к развитию гнойного менингита.
36. КЛАССИФИКАЦИЯ МИ
1. Локализованные формы:- менингококконосительство
- острый назофарингит
2. Генерализованные формы:
- менингококцемия
- менингит
- менингоэнцефалит
- смешанная форма (менингит +
менингококцемия)
37. КЛИНИКА ОСТРОГО МЕНИНГОКОККОВОГО НАЗОФАРИНГИТА
-Может быть самостоятельным заболеванием
или продромальной стадией
генерализованных форм
Симптомы:
повышение температуры в течение 1-3 дней;
слабо выражены симптомы интоксикации
(головная боль, разбитость и др.);
назофарингит: заложенность носа, скудные
слизистые или слизисто-гнойные
выделения, отечность задней стенки глотки,
зернистость, сухость.
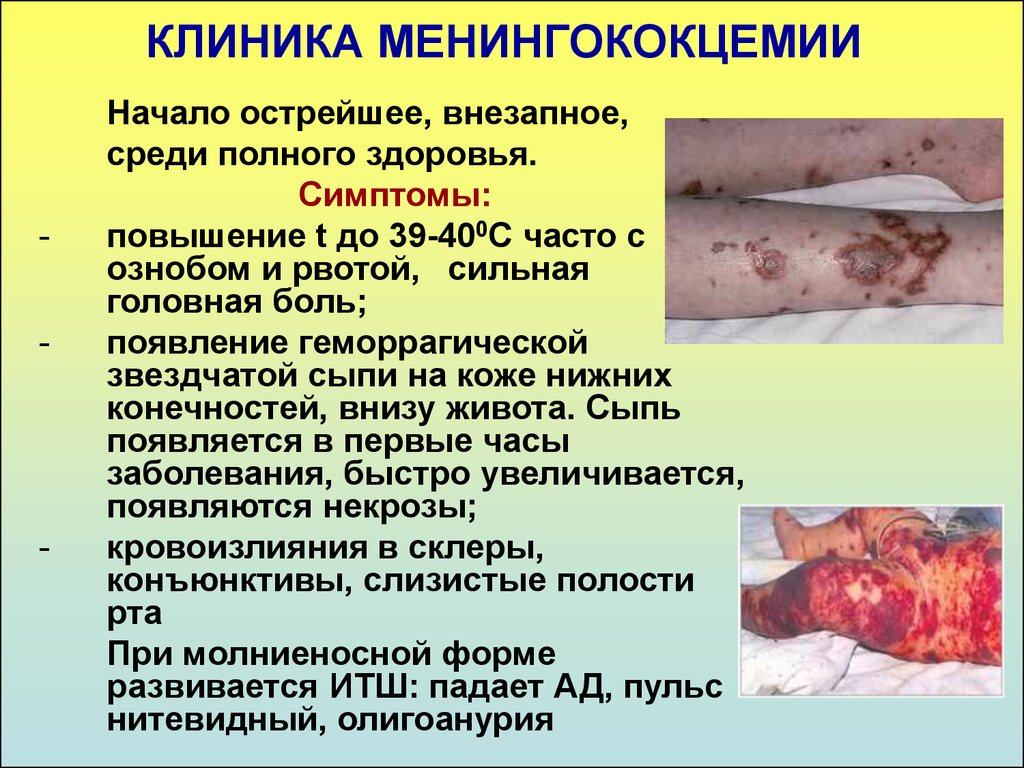
38. КЛИНИКА МЕНИНГОКОКЦЕМИИ
--
Начало острейшее, внезапное,
среди полного здоровья.
Симптомы:
повышение t до 39-400С часто с
ознобом и рвотой, сильная
головная боль;
появление геморрагической
звездчатой сыпи на коже нижних
конечностей, внизу живота. Сыпь
появляется в первые часы
заболевания, быстро увеличивается,
появляются некрозы;
кровоизлияния в склеры,
конъюнктивы, слизистые полости
рта
При молниеносной форме
развивается ИТШ: падает АД, пульс
нитевидный, олигоанурия
39. КЛИНИКА МЕНИНГИТА
Острое начало заболевания,резкое повышение температуры
Появляется гипертензионный синдром:
рвота фонтаном, не связанная с приемом
пищи, не приносящая облегчения,
распирающая головная боль, гиперэстезия
(эквивалент головной боли мозговой крик).
Вынужденное положение –
поза легавой собаки
40. КЛИНИКА МЕНИНГИТА
Положительныеменингиальные знаки:
регидность затылочных
мышц, симптом
Брудзинского, Кернига, у
грудных детей –
выбухание и пульсация
большого родничка,
симптом Лессажа.
Осложнение – отек головного
мозга (потеря сознания,
судороги, гипертермия).
41. ЛАБОРНАЯ ДИАГНОСТИКА МИ
1. Бактериологическийметод – выявление
менингококка из слизи
носоглотки, ликвора
2. Бактериоскопический метод – мазок крови
(толстая капля)
3. Общий анализ крови – лейкоцитоз,
высокий нейтрофилез со сдвигом
лекоформулы влево, анэозинофилия,
ускоренное СОЭ
4. Люмбальная пункция - ликвор при
менингите мутный, цитоз нейтрофильного
характера, исчисляемый тысячами клеток,
повышение белка
42. ЛЕЧЕНИЕ МИ
1. Этиотропная терапия - препарат выбора –пенициллин 400000 ЕД/кг в сутки
(противопоказан при наличии ИТШ) и
левомицетин – 80-100 мг/кг в сутки.
2. Посиндромная терапия
Отек мозга: диуретики (маннитол, лазикс),
средства, улучшающие микроциркуляцию
мозга (гепарин, трентал, курантил,
пирацетам), противосудорожные средства
(седуксен, доперидол, ГОМК), спазмолитики
(но-шпа, дибазол, эуфилин), НПВП,
кислородотерапия
43. ЛЕЧЕНИЕ МИ
ИТШ: внутривенное струйное (до появления Ps),затем капельное введение жидкости
(реополиглюкин, полиглюкин, плазма и др.)
- преднизолон в дозе 10-30 мг/кг сутки
- допамин 5-15 мкг/кг в мин до стабилизации АД
- нормализация КОС: бикарбонат натрия,
аскорбиновая кислота, ККБ, АТФ
- оксигенотерапия
- Улучшение периферического кровотока и
борьба с ДВС-синдромом: каптоприл,
контрикал, гепарин, курантил, трентал
44. ПРОФИЛАКТИКА МИ
Реконвалесцентам перед допуском в ДУ, школыпроводят 1 раз бак обследование не ранее
чем через 5 дней после выписки.
Карантин на контактных на 10 дней с
однократным бак обследованием (в ДДУ 2-х
кратное с интервалом в 3-7 дней). Носителям
назначают курс антибиотиков.
Контактные дети > 1 года из очагов
менингококковой инфекции вакцинируются.
Детям от 6 мес до 7 лет контактным с больным
генерализованной формой вводят
иммуноглобулин в дозе 1,5-3 мл.






































 Медицина
Медицина








