Похожие презентации:
Новообразования кожи
1. НОВООБРАЗОВАНИЯ КОЖИ
2.
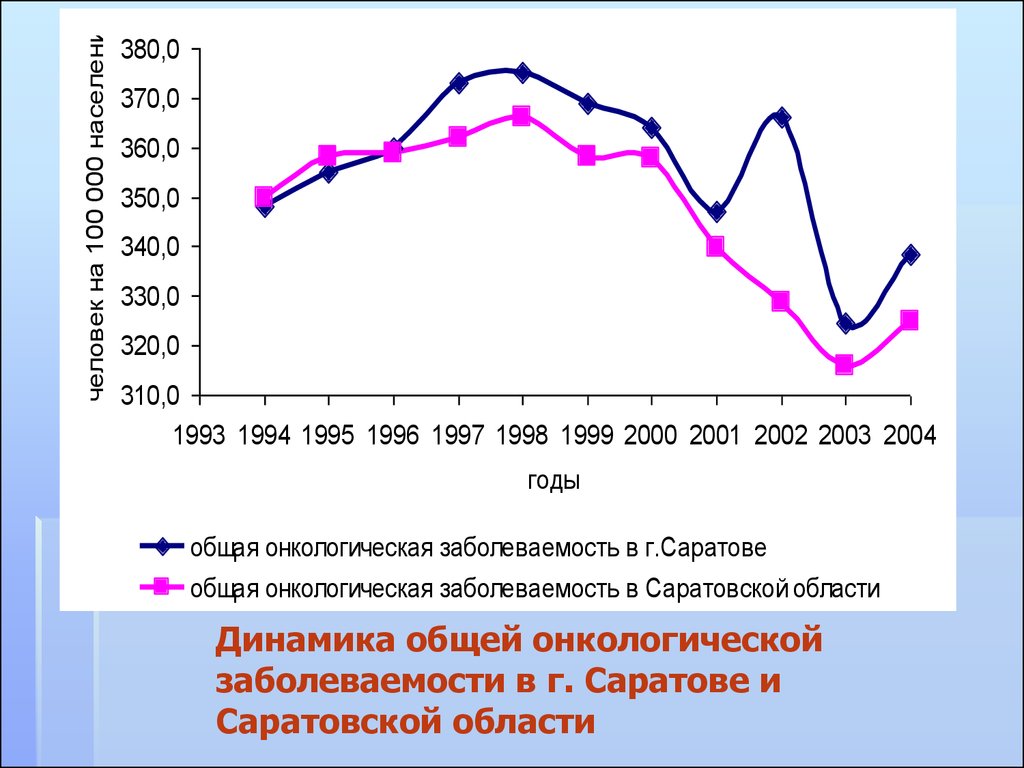
человек на 100 000 населения380,0
370,0
360,0
350,0
340,0
330,0
320,0
310,0
1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004
годы
общая онкологическая заболеваемость в г.Саратове
общая онкологическая заболеваемость в Саратовской области
Динамика общей онкологической
заболеваемости в г. Саратове и
Саратовской области
3.
человек на 100 000 населения700,0
600,0
500,0
400,0
300,0
200,0
100,0
0,0
1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004
годы
Заболеваемость новообразованиями кожи
в г. Саратове и Саратовской области
4. ОСНОВНЫЕ ПРИЧИНЫ ЗАПУЩЕННОСТИ
Низкая онкологическая грамотность врачейразличных специальностей (незнание
симптомокомплекса доброкачественных и
злокачественных заболеваний кожи)
Отсутствие морфологической верификации
патологического процесса
Отсутствие консультации онколога
Невыполнение функциональных обязанностей
врачами первого контакта
5.
Высокая частота заболеваемостиновообразованиями кожи
Частые врачебные ошибки
Недостаточное использование
морфологической верификации
Частые рецидивы заболеваний
6.
К ЗЛОКАЧЕСТВЕННЫМОПУХОЛЯМ КОЖИ
ОТНОСЯТСЯ
БАЗАЛЬНОКЛЕТОЧНЫЙ РАК
ПЛОСКОКЛЕТОЧНЫЙ РАК
МЕЛАНОМА
7.
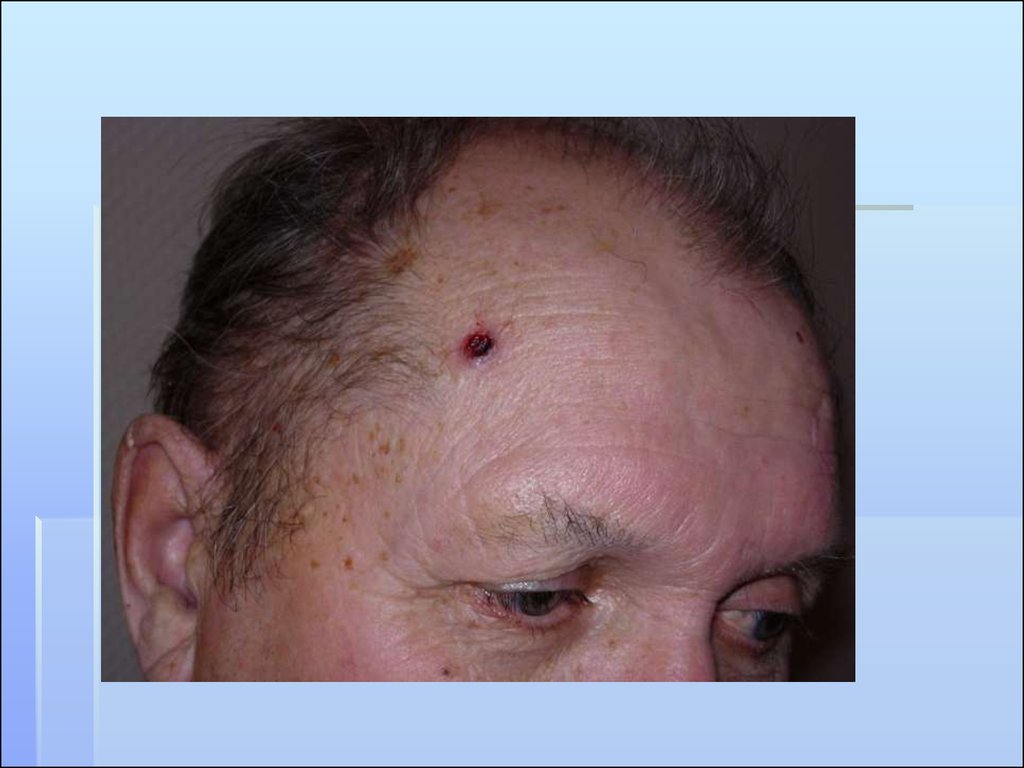
БАЗАЛЬНО-КЛЕТОЧНЫЙРАК КОЖИ
(БАЗАЛИОМА)
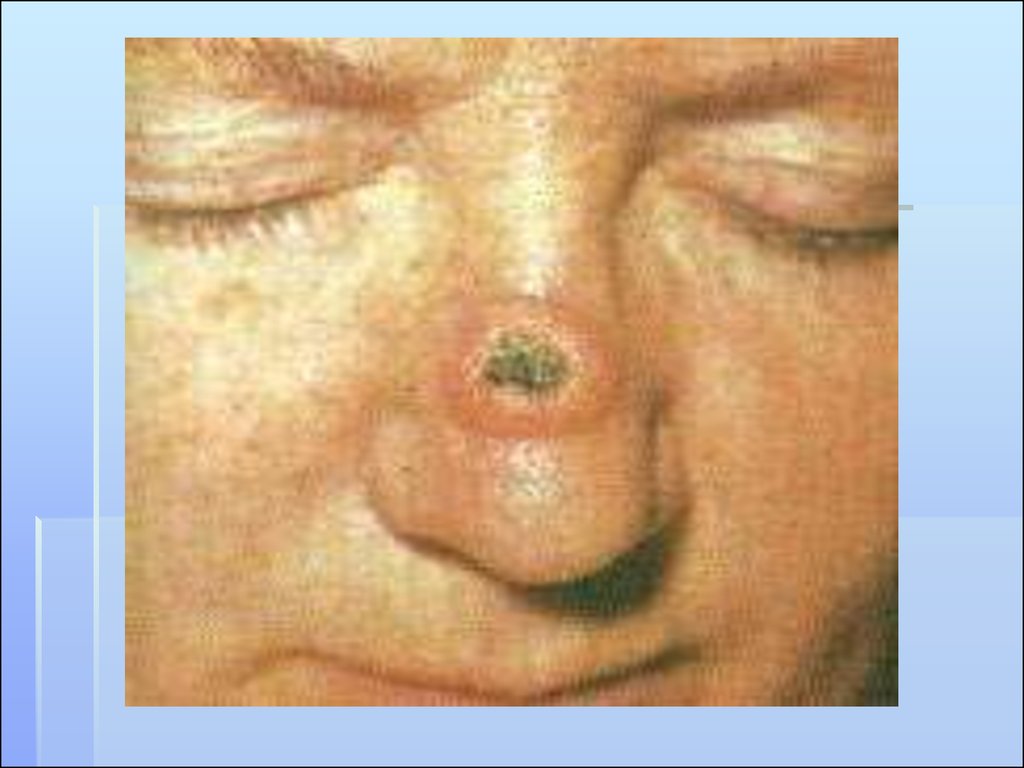
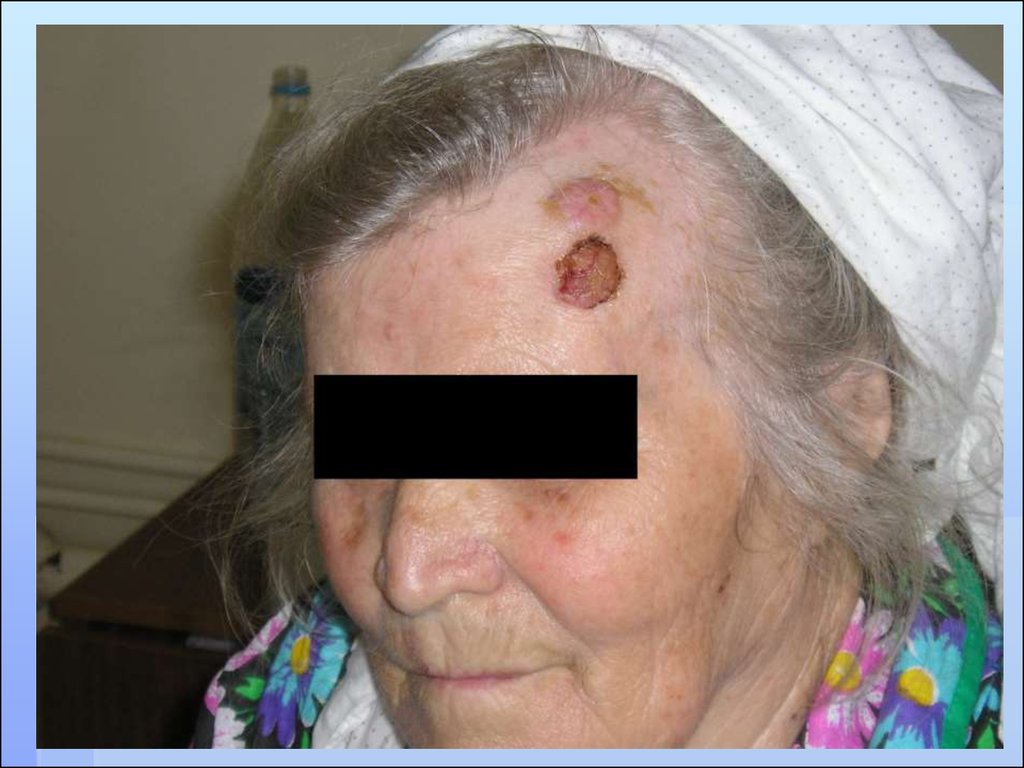
8. БАЗАЛЬНО-КЛЕТОЧНЫЙ РАК
Развивается из обычного эпидермиса или изпридатков кожи, или из эпителиальных кист
Растет медленно, инвазивно
Не метастазирует, но часто рецидивирует
Гистологически - опухоль, обладающая
ростом с инфильтрацией и деструкцией
подлежащих тканей и тенденцией к
возникновению местных рецидивов
Местно-злокачественная опухоль
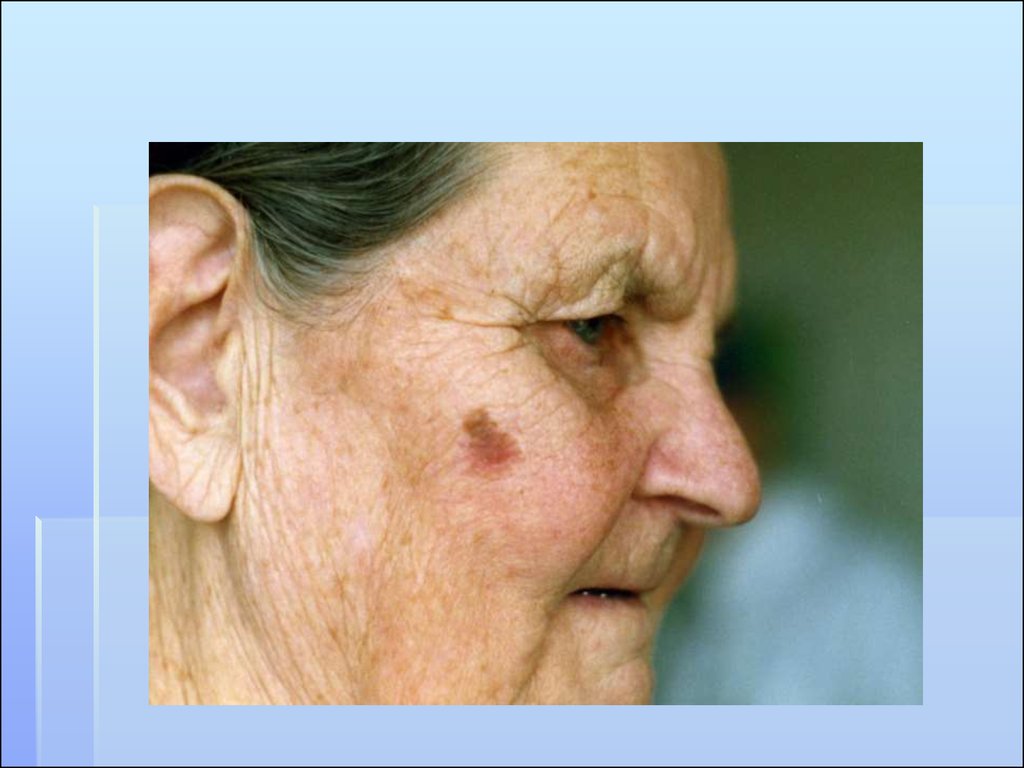
9. ФАКТОРЫ РИСКА
Встречается одинаково часто у женщин и мужчинЗаболевание преимущественно возникает в пожилом
возрасте (старше 60 лет)
Преимущественная локализация (до 75%) - на коже лица,
чаще около глаз, носа, на висках
Наличие доброкачественных изменений на коже (кератом,
папиллом)
Облучение кожи солнечными лучами
Ионизирующая радиация, длительное термическое
воздействие
Профессиональные вредности - контакт с мышьяком,
красителями, сажей, маслами
Иммунодепрессия, вызванная различными ситуациями
Базально-клеточный рак чаще развивается на
неизмененной коже
10. ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА
внутриэпидермальныйповерхностный
солидный
пигментированный
склеротизирующий
аденоидный
кистозный
кератотический
переходный
смешанный
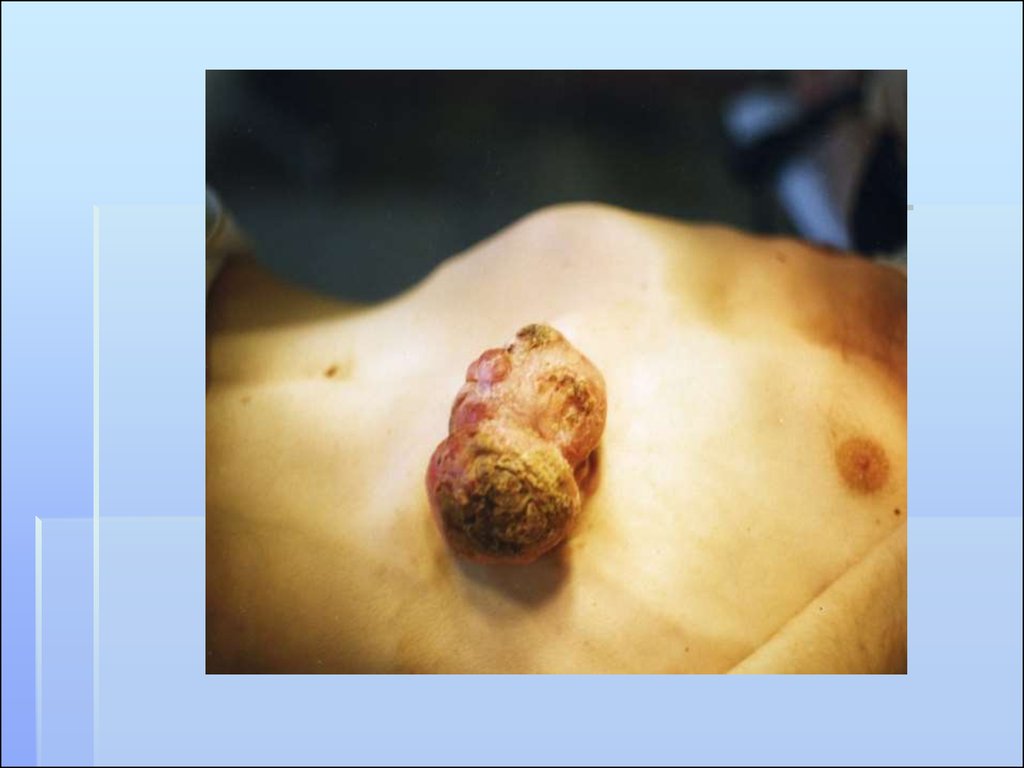
11. КЛИНИЧЕСКИЕ ТИПЫ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА
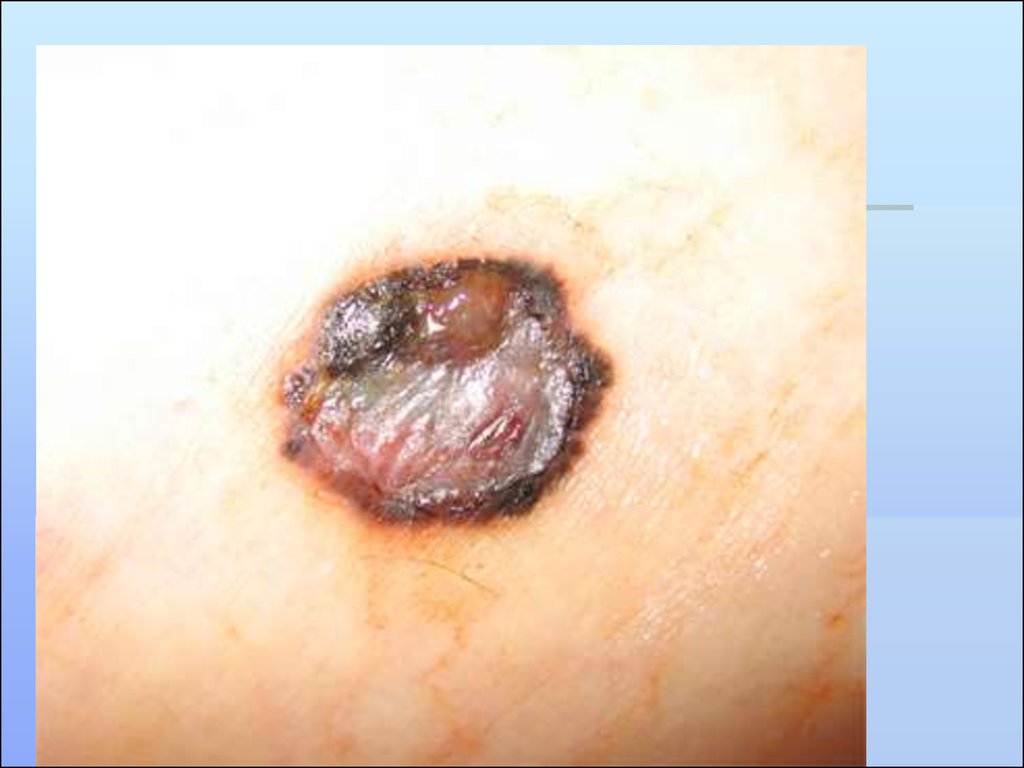
1.ЭКЗОФИТНЫЙ (ОПУХОЛЕВЫЙ) ТИПОдиночный узел бледно-серого или коричневого цвета,
распространяется к периферии. Имеет пять форм.
Крупноузелковая форма. Проявляется в виде плотных,
выступающих над уровнем кожи узелков,
полушаровидной формы. Процесс распространяется к
периферии, где местами под кожей прощупываются
плотные тяжи. Поверхность бугристая, на ней имеются
телеангиэктазии. Местами есть депигментированные
участки, напоминающие склеродерму
Конглобированная форма. Несколько плотных,
выступающих над кожей узлов сливаются в одну
группу. Отдельные узлы имеют вид полушара.
Поверхность бугристая. Под истонченным покровным
эпителием располагается сеть мелких, расширенных
сосудов. В центре очага имеется вдавление, которое
часто изъязвляется.
12. КЛИНИЧЕСКИЕ ТИПЫ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА
1.Экзофитный (опухолевый) тип.Бородавчатая форма. Плотный, выступающий над
кожей полушаровидный узел с папилломатозными
выростами на краях. В центре очага бородавчатая,
плотно прилипающая роговая масса.
Мелкоузелковая форма. Группа плотных узелков,
небольших размеров, располагающаяся кольцеобразно.
В центре на вид здоровой кожи появляются новые
мелкие узелки.
Опухолево-язвенная форма. Представлена всеми
вышеуказанными формами в более поздних стадиях,
когда в центре или по краям опухоли наблюдаются
многочисленные изъязвления, покрытые корочками.
13. КЛИНИЧЕСКИЕ ТИПЫ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА
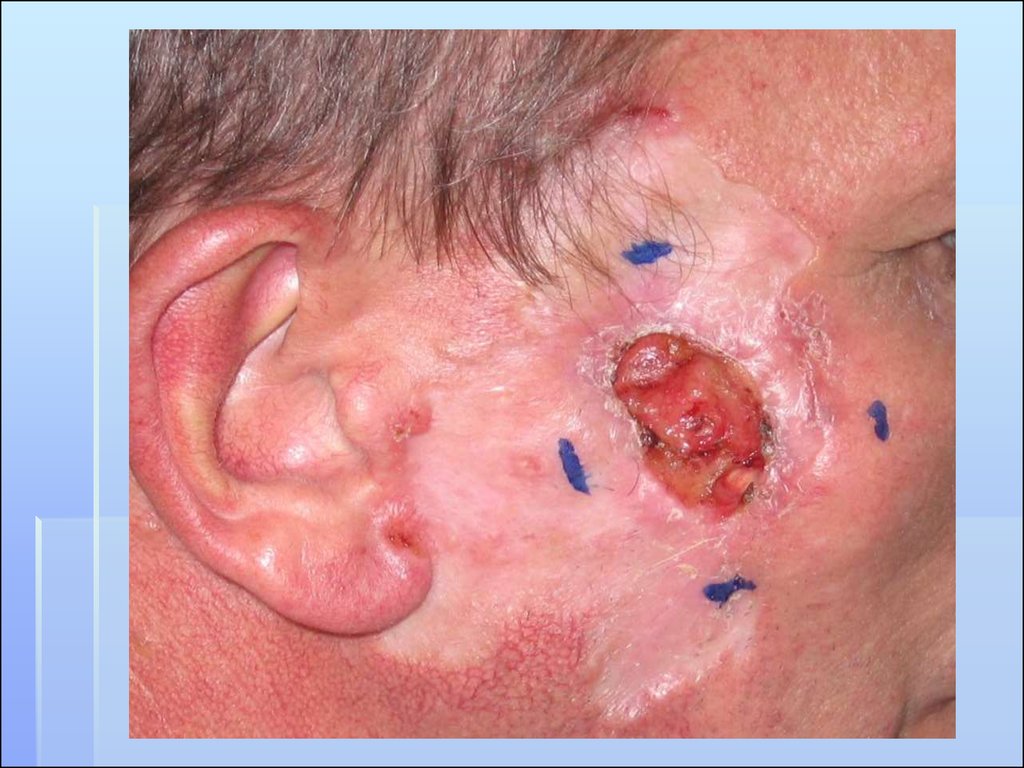
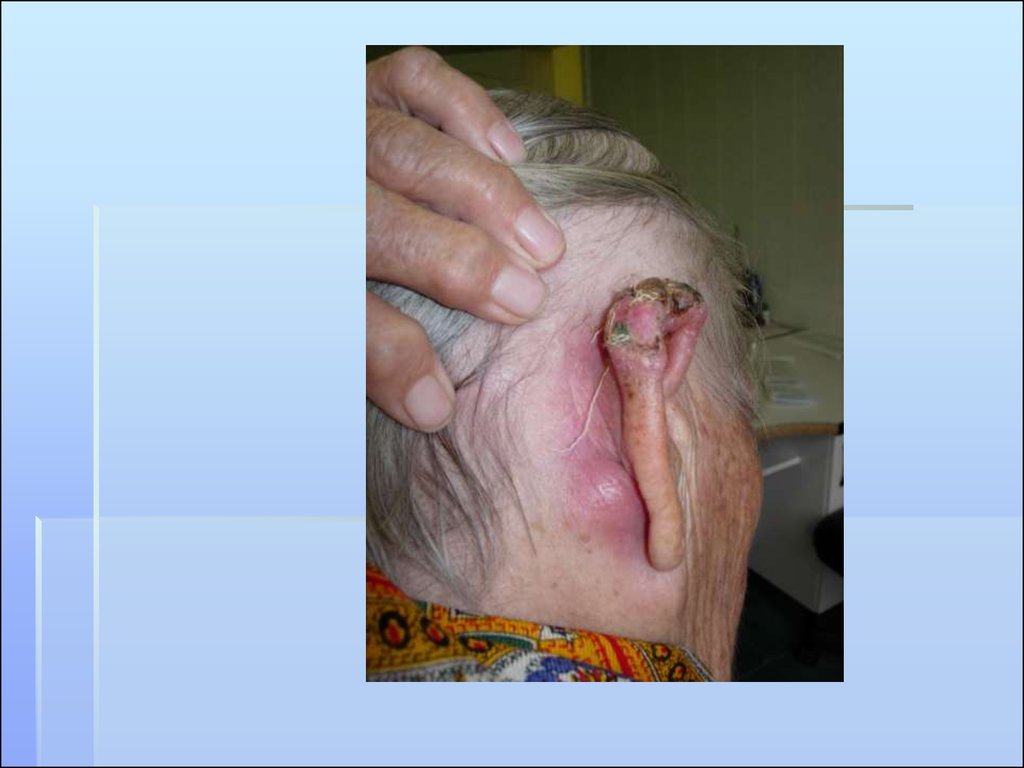
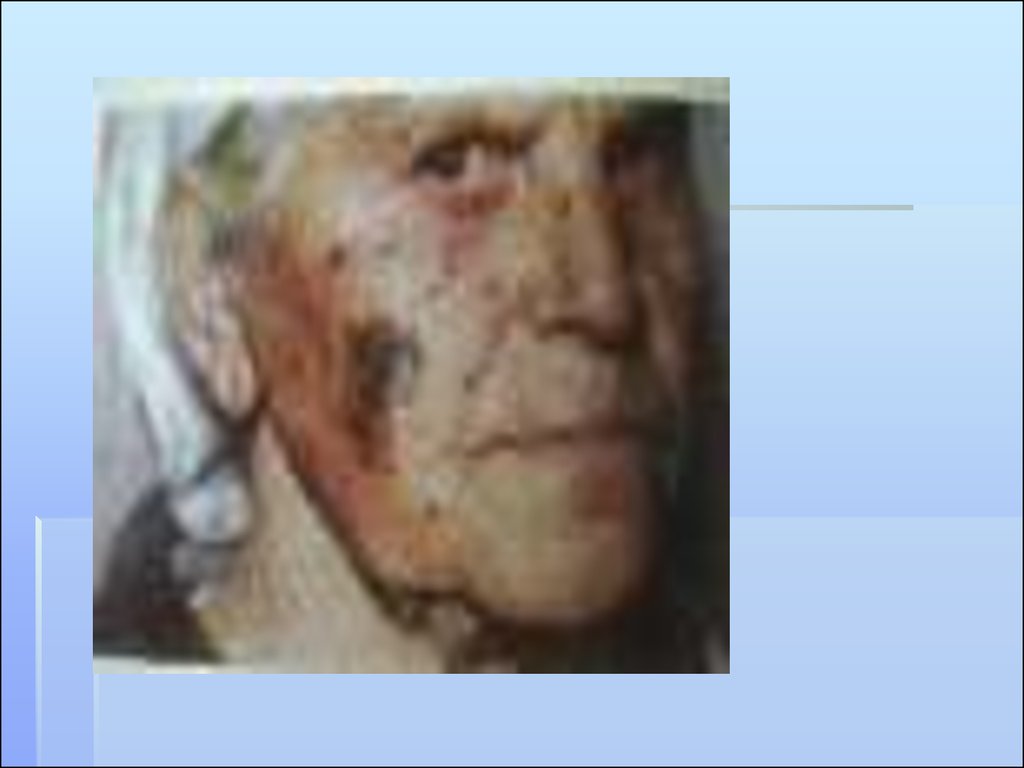
2. ЯЗВЕННЫЙ ТИП - первоначальным элементом поражения являетсяязва.
Разъедающая язва Джекоба (ulcus rоdеns). Поверхность
язвы ровная, не покрыта налетом, края резко
очерчены. Язвенное поражение может
распространяться на переходные слизистые (нос, губа,
веко). Язва покрыта плотно прилегающей корковой
массой, без признаков воспаления. Характеризуется
прогрессирующим темпом роста с деструкцией
окружающих тканей и органов (нос, уши, глаза).
Поверхность язвы глубоко западает, что говорит о
распространении процесса в глубину.
Прободающая базалиома (Basalioma terebrans). Редкая
разновидность, характеризующаяся резким западанием
язвенной поверхности, покрытой коркой. Признаков
воспаления нет. Быстро деструирует подлежащие ткани
и всегда рецидивирует после радикального лечения.
14. КЛИНИЧЕСКИЕ ТИПЫ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА
3.ПОВЕРХНОСТНЫЙ ТИП. Очаги пораженияповерхностные, умеренно плотные, медленный темп
роста.
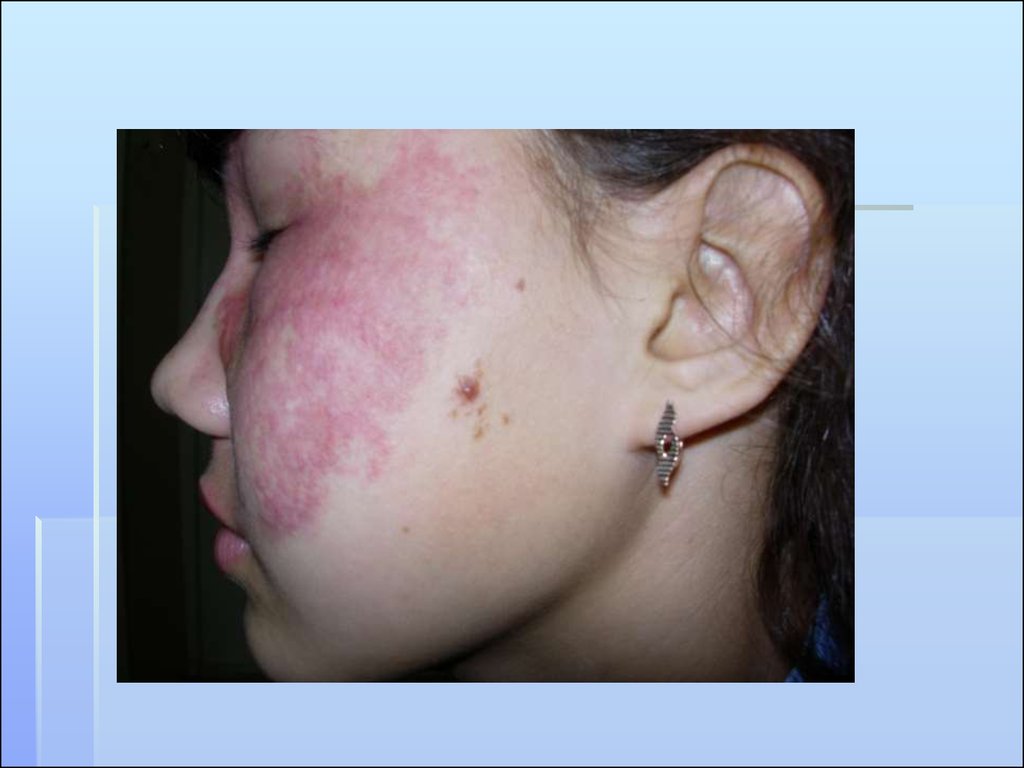
Экземоподобная форма. Участок поражения резко
ограничен от окружающей кожи, имеет явления
воспаления. На поверхности серые пластинчатые
чешуйки, местами язвочки. Картина напоминает
хроническую или подострую экзему.
Рубцовая атрофичная форма. Участок атрофичной,
тонкой, сухой и морщинистой кожи. Центр рубцовоатрофично изменен, депигментирован (напоминает
картину склеродермы).
Педжетоидная эпителиома. Вариант мультицентрического
роста, поверхностного типа. Множественные узлы
бледно-розового или красного цвета, почти не
выступают над поверхностью кожи. Локализуется на
закрытых участках кожи. Нередко сочетается с
множественными кистами нижней челюсти, аномалией
развития ребер и другими пороками развития (синдром
Горлина-Гольца). Течение относительно
доброкачественное.
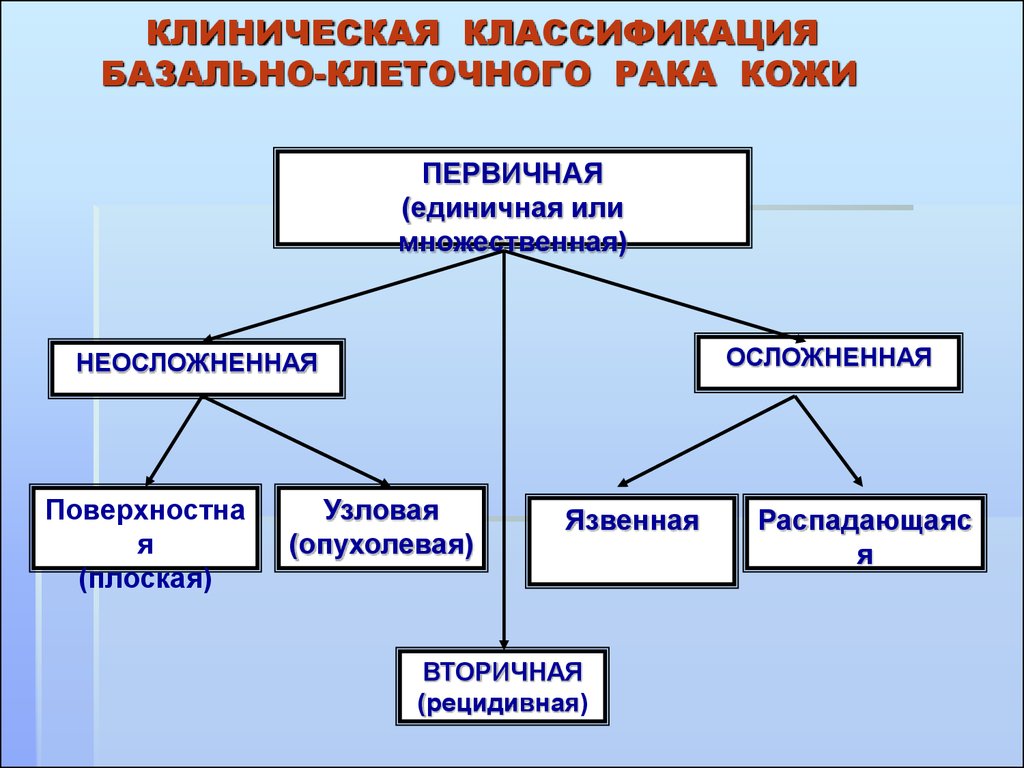
15. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ БАЗАЛЬНО-КЛЕТОЧНОГО РАКА КОЖИ
ПЕРВИЧНАЯ(единичная или
множественная)
ОСЛОЖНЕННАЯ
НЕОСЛОЖНЕННАЯ
Поверхностна
я
(плоская)
Узловая
(опухолевая)
Язвенная
ВТОРИЧНАЯ
(рецидивная)
Распадающаяс
я
16.
МЕТОДЫ ДИАГНОСТИКИЦитологическое исследование (соскоб,
отпечатки). Этот способ доступен, высоко
информативен (до 100%).
После удаления опухоли выполняется
гистологическое исследование.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
проводят со всеми заболеваниями и
доброкачественными опухолями кожи.
17.
18.
ЛЕЧЕНИЕУчитывая факт частого местного рецидивирования, при
выборе метода лечения онкологи ориентируются на
размер опухоли, локализацию, клиническую форму
роста.
Чаще используют два метода – хирургический и лучевой.
Операция проводится под местной анестезией. Разрез
кожи проводят на расстоянии не менее 0,5 см от
визуальных краев опухоли.
Близкофокусная рентгенотерапия – суммарная доза
равняется 30-60Гр. К относительным
противопоказаниям для этого метода относят
кровотечение из опухоли, большие размеры. При
лечении рецидивов, возникших после рентгенотерапии,
этот метод повторно не используется.
При поверхностных формах применяют криогенную
деструкцию опухоли жидким азотом (30-180 сек).
Химиотерапия при базально-клеточном раке
используется редко. Ее применяют местно, в виде
мазей.
19.
ПРОГНОЗДля жизни благоприятный. В ряде
наблюдений могут возникнуть местные
рецидивы, но они не ухудшают общего
состояния больных.
ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
Пациенты находятся под наблюдением
онколога. Контрольный осмотр проводят в
первый год после лечения один раз в
шесть месяцев, затем раз в год.
20.
21.
22.
23.
24.
25.
26.
27.
28.
29.
30.
31.
32.
33.
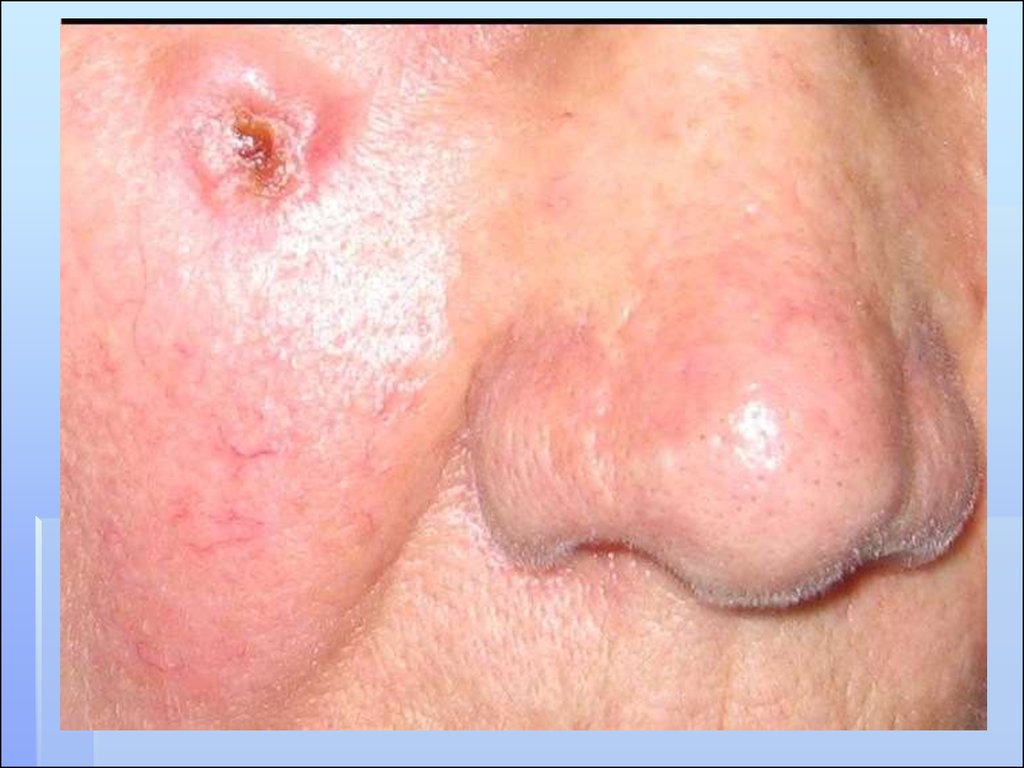
ПЛОСКОКЛЕТОЧНЫЙРАК КОЖИ
34.
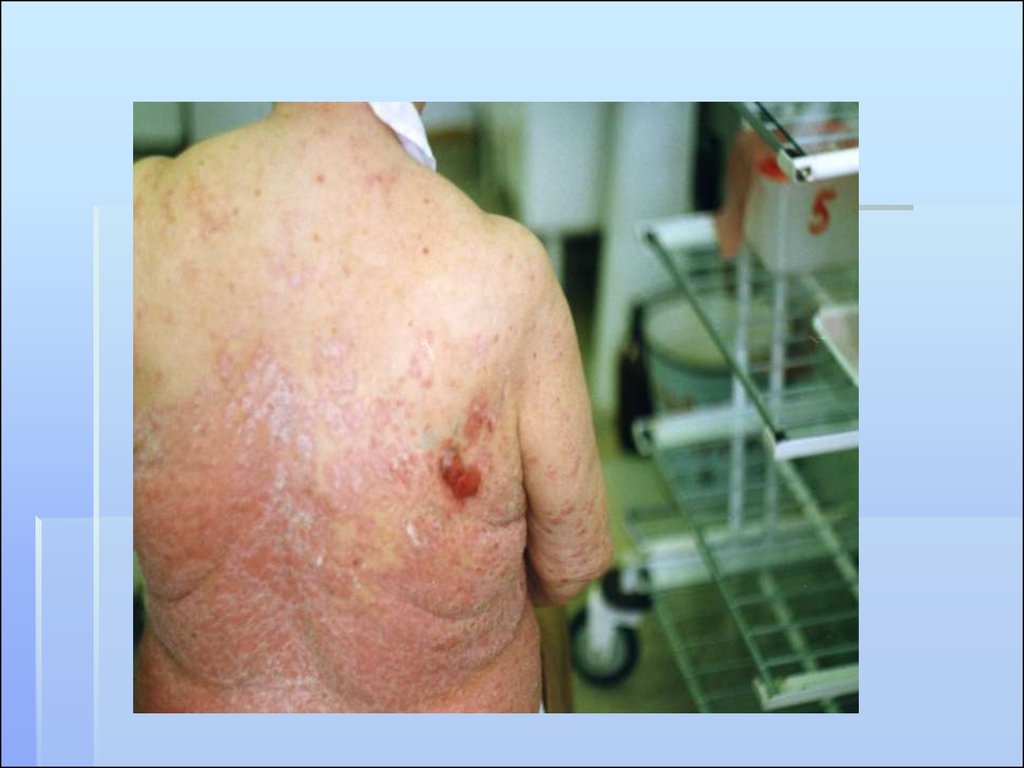
ПЛОСКОКЛЕТОЧНЫЙ РАК КОЖИВстречается в 10-15% от всех
злокачественных новообразований
кожи.
Имеется вероятность
метастазирования.
Чаще всего, до 75-90,6%, он развивается
на коже головы, особенно на лице.
Заболевание преимущественно возникает
в возрасте старше 60 лет.
Несколько чаще бывает у мужчин.
35. ПЛОСКОКЛЕТОЧНЫЙ РАК КОЖИ
ФАКТОРЫ РИСКАВозраст старше 60 лет
Ионизирующее излучение, длительное
термическое воздействие, солнечные и
рентгеновские лучи
Контакт с полициклическими
ароматическими углеродами (ПАУ),
мышьяком, смолами, дегтем,
красителями, сажей, маслами
Рубцы (послеожоговые), свищи
36. ФАКТОРЫ РИСКА
ФАКУЛЬТАТИВНЫЙ ПРЕДРАК –различные состояния атрофии и гипертрофии
эпителия, встречающиеся при хронических
дерматитах; старческих кератозах
(множественные сгруппированные очаги
гиперкератоза на фоне атрофии кожи);
кератоакантомах; хроническом хейлите и
хейлозе; краурозе; хронических дерматитах,
вызванных рентгеновскими лучами,
радиоактивными изотопами; хронических
дерматитах; рубцовой атрофии кожи;
хронических (специфических и
неспецифических) процессах; кожном роге;
лейкоплакии.
37. ФАКТОРЫ РИСКА
ОБЛИГАТНЫЕ ПРЕКАНЦЕРОЗЫПигментная ксеродерма
Болезнь Боуэна (Bowen)
Рассматривается как cancer in situ
Болезнь Кейра (эритроплакия)
38. МЕТОДЫ ДИАГНОСТИКИ
Установить диагноз плоскоклеточного ракакожи при наличии выраженной
клинической картины довольно просто.
Выполняют цитологическое исследование
(соскоб, отпечатки, пункция).
Это единственный способ, позволяющий
провести дифференциальный диагноз
между доброкачественными опухолями и
раком кожи.
После удаления проводится гистологическое
исследование.
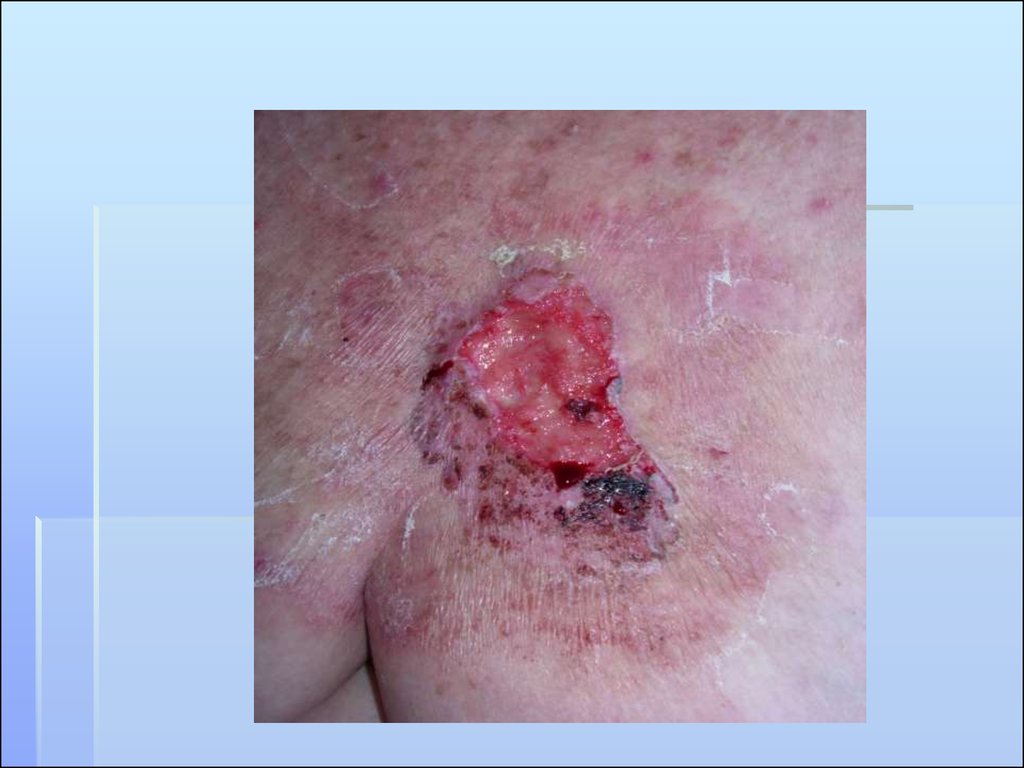
39. КЛИНИЧЕСКИЕ ФОРМЫ РОСТА
ЭКЗОФИТНЫЙ (ОПУХОЛЕВЫЙ) ТИПНачальная стадия плоскоклеточного рака
представляет узел на коже.
Кожный рисунок над опухолью тускнеет, затем
исчезает.
Явлений воспаления нет.
Опухоль напоминает по своему виду цветную
капусту, чаще имеет широкое основание.
Поверхность гладкая, реже бугристая, узел
быстро увеличивается в размерах и в центре
появляется кратерообразная язва.
Наступает переход в язвенно-инфильтративный
тип.
40. КЛИНИЧЕСКИЕ ФОРМЫ РОСТА
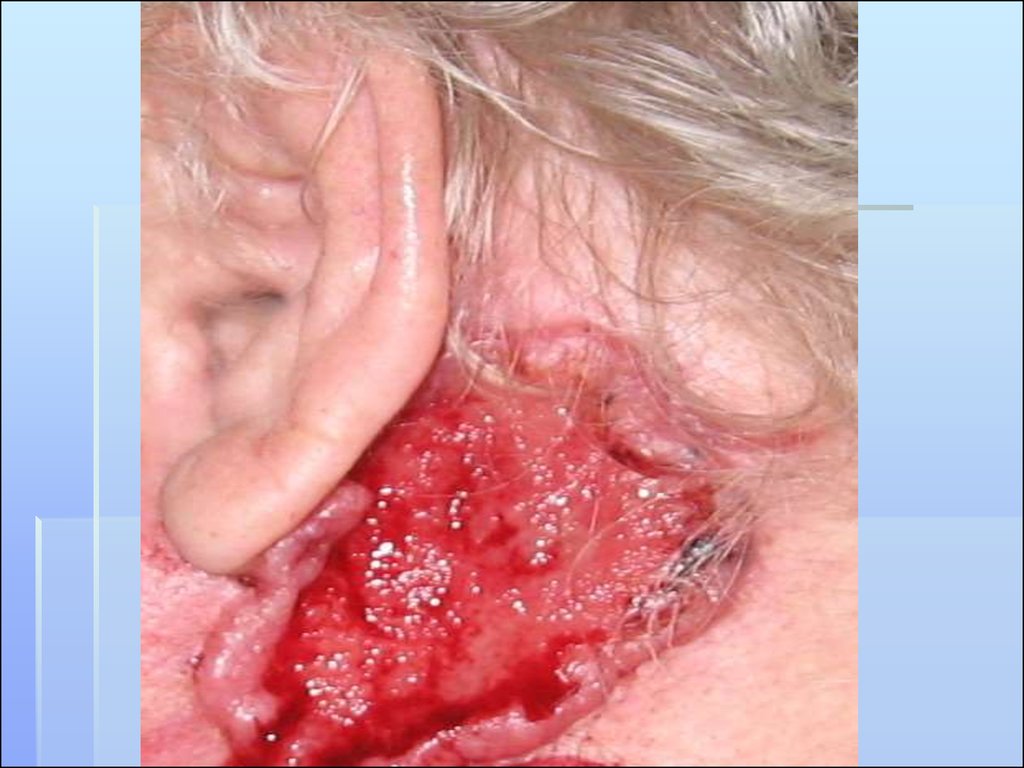
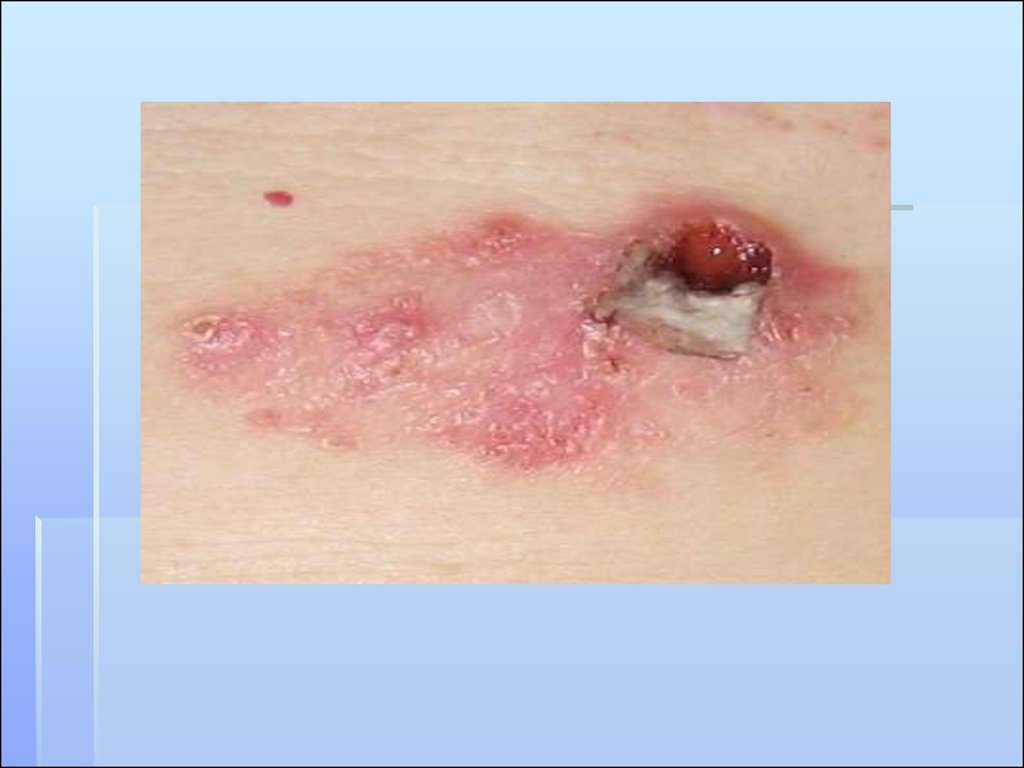
ЯЗВЕННО-ИНФИЛЬТРАТИВНЫЙ ТИППредставляется язвой с резко
приподнятыми, валикообразными,
плотными краями.
В центре выделяется обильный
серозно-кровянистый секрет,
засыхающий в виде корочек.
Язва имеет зловонный запах, быстро
увеличивается в размерах,
инфильтрируя и разрушая
подлежащие ткани.
41. КЛИНИЧЕСКИЕ ФОРМЫ РОСТА
ЯЗВЕННЫЙ ТИПИзменения первоначально появляются в
язвенной форме.
Поверхностная разновидность неправильной формы язва с резкими
краями, покрыта толстой легко
снимающейся коркой.
Распространяется не вглубь, а к
периферии.
Чаще локализуется на лице, напоминая
хроническую экзему.
42. ГИСТОЛОГИЧЕСКАЯ КАРТИНА
Различают ороговевающий инеороговевающий плоскоклеточный рак
кожи.
По степени дифференцировки он бывает
высоко- и низкодифференцированный.
Они отличаются не только по
морфологической картине, но и по
клиническому течению и прогнозу.
Ороговевающий рак растет медленно, в
течение многих лет, постепенно
прогрессируя местно.
Неороговевающий рак развивается быстро,
склонен к метастазированию.
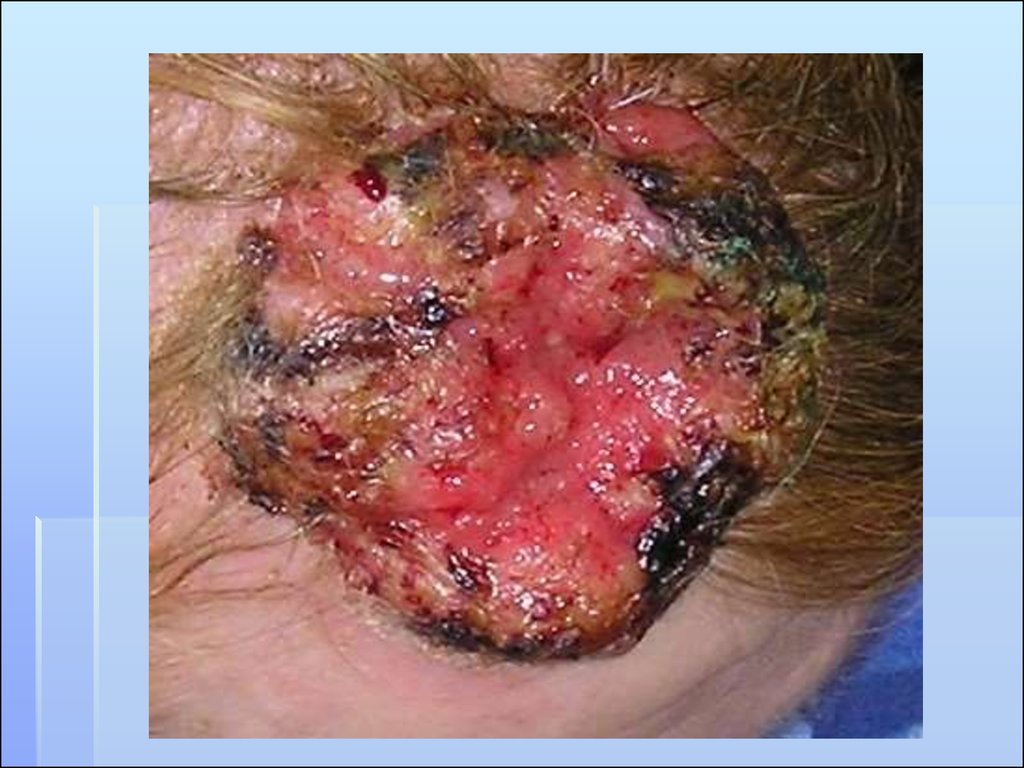
43. ЛЕЧЕНИЕ
На выбор тактики лечения влияют: размер очага, стадия,форма роста, гистологическая форма, степень
дифференцировки.
Чаще применяют хирургическое и лучевое лечение.
Операция состоит в удалении очага. Минимально
разрез кожи проводят на расстоянии 1 см от
визуальных краев. При наличии метастазов в
регионарные лимфатические узлы выполняют
лимфаденэктомию.
Можно проводить близкофокусную рентгенотерапию –
суммарная доза на очаг до 60Гр.
Химиотерапия чаще применяется при глубоко
проникающих больших опухолях. Используют
цисплатин, блеомицин, метотрексат.
44. ПРОГНОЗ
При раке кожи факт запущенностиопределяется по размеру первичного очага.
К запущенным формам относится опухоль,
имеющая более 2 см в максимальном
измерении. В таких ситуациях возможен
неадекватный косметический результат
лечения.
Прогноз благоприятный.
Плоскоклеточный рак метастазирует
лимфогенно и гематогенно.
Частота метастазов не превышает 2-5%, чаще
в регионарные лимфатические узлы.
45.
46.
47.
48.
49.
50.
51.
52.
53.
54.
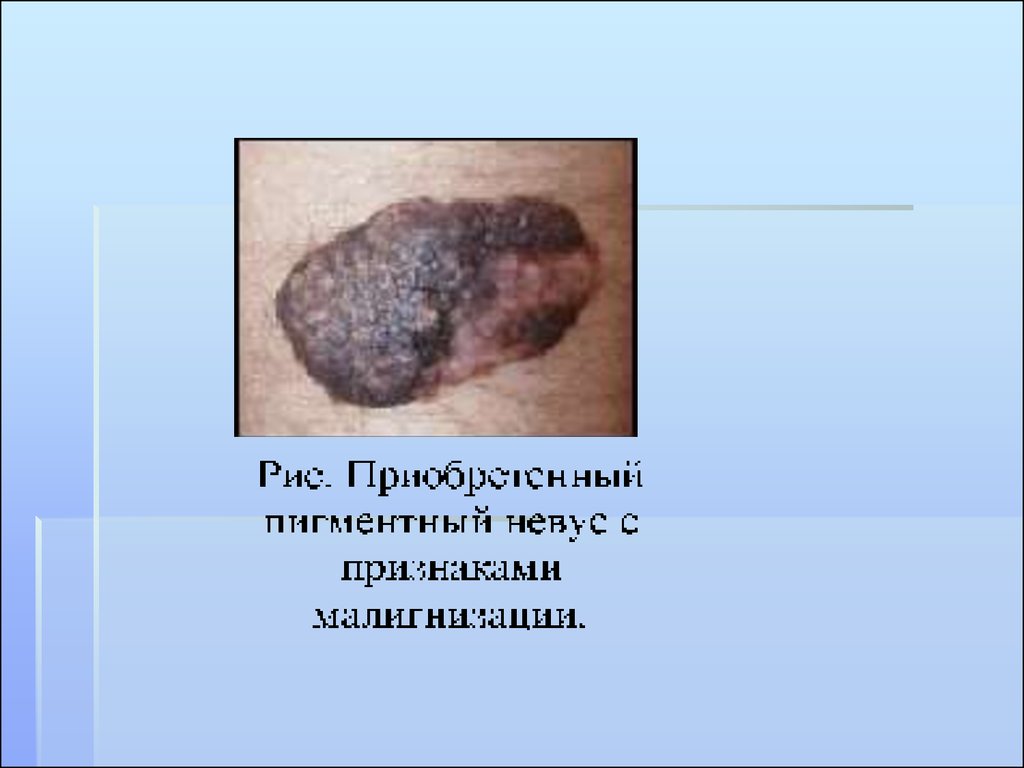
ДОБРОКАЧЕСТВЕННЫЕПИГМЕНТНЫЕ
ОПУХОЛИ КОЖИ
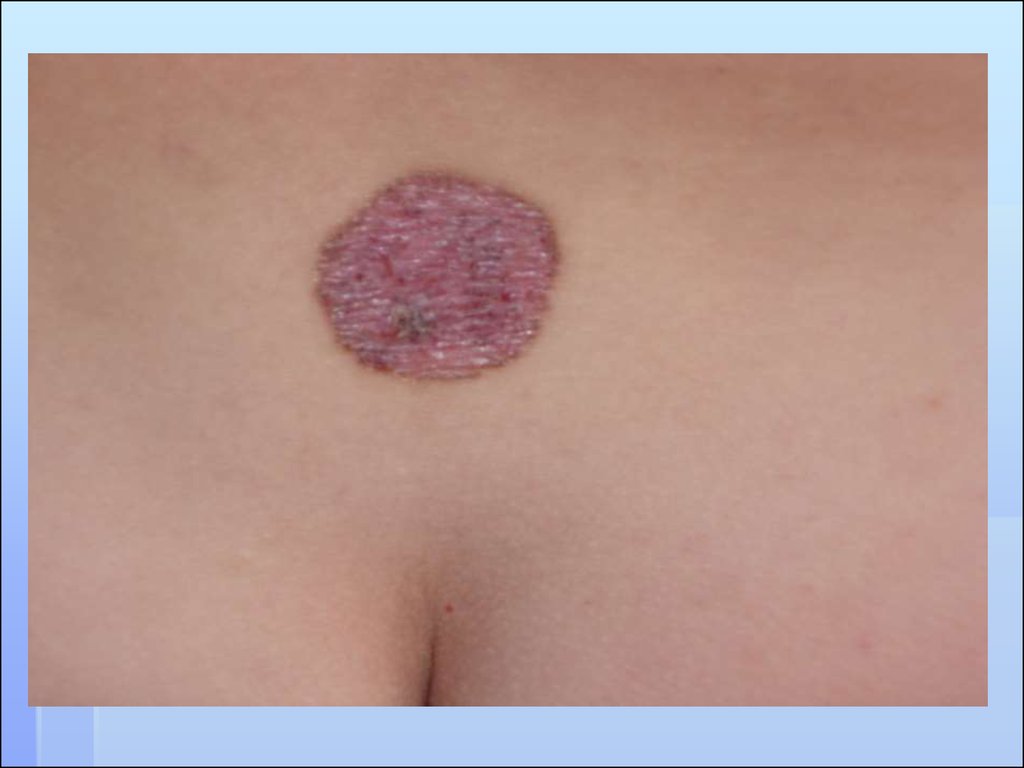
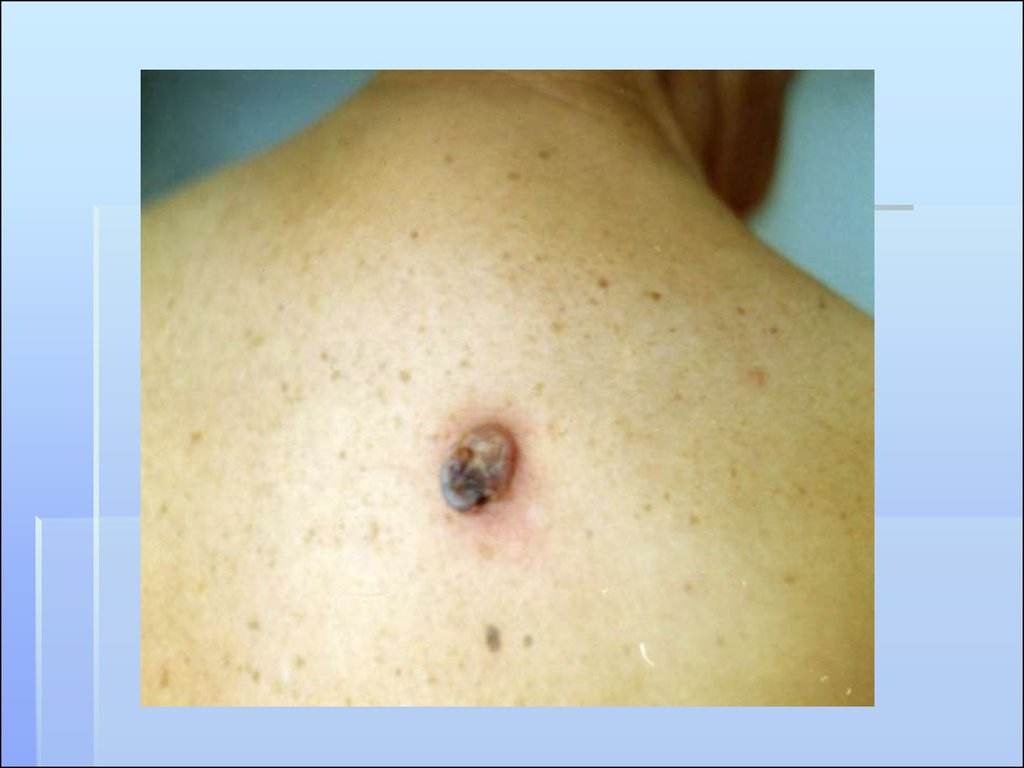
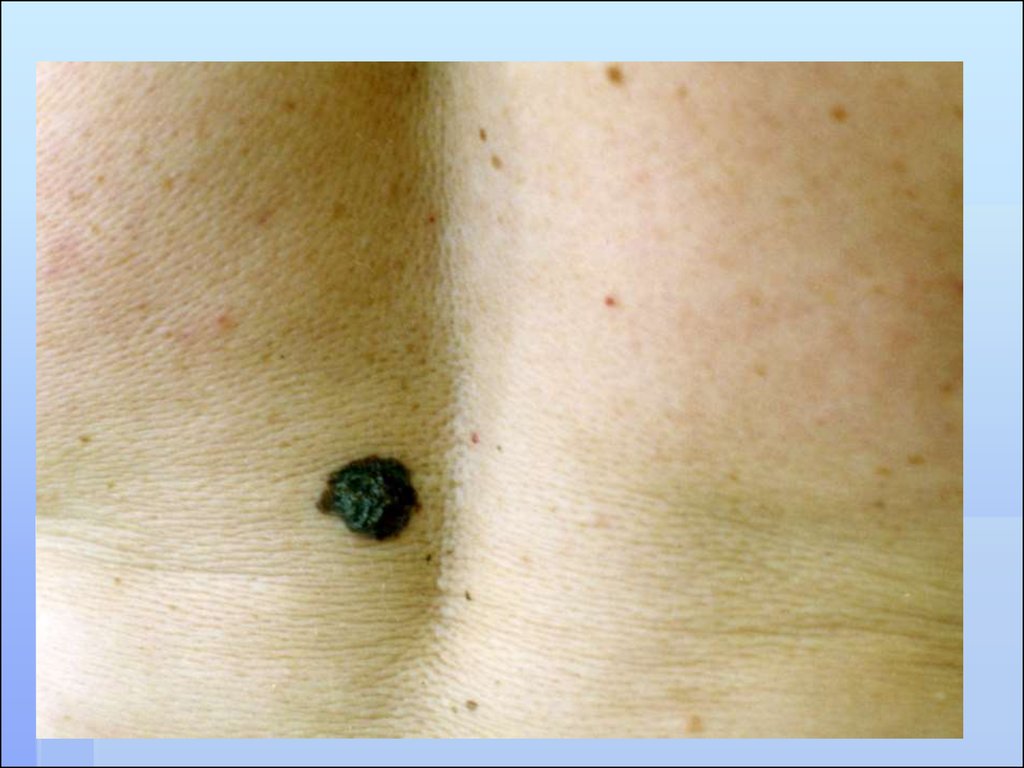
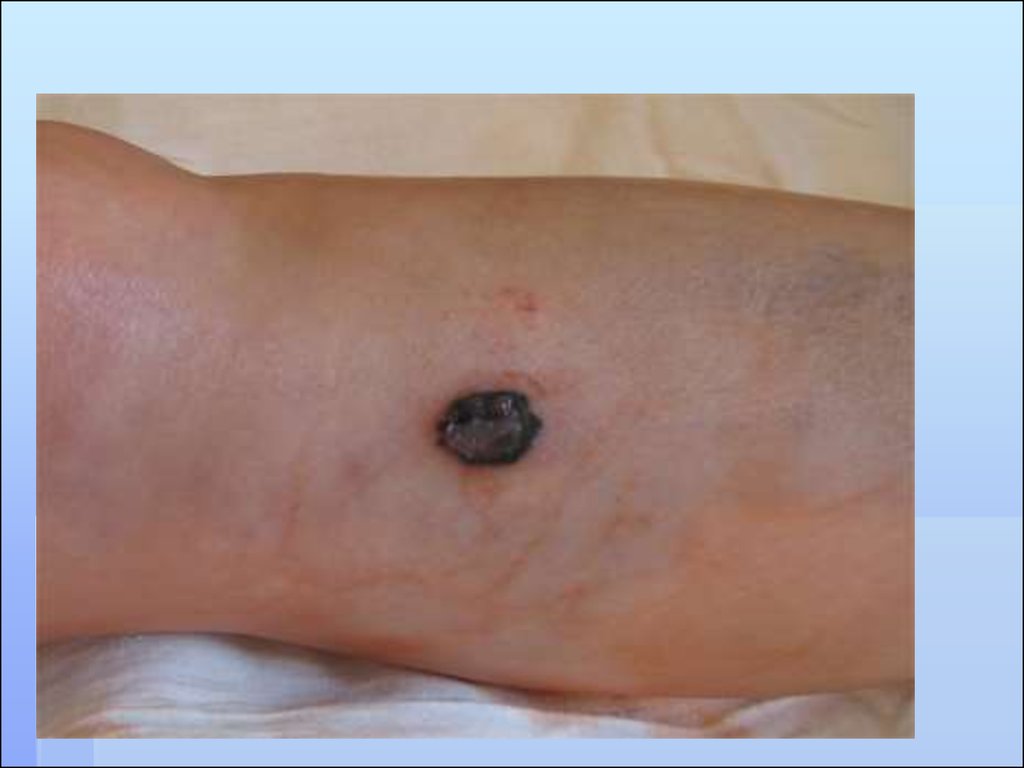
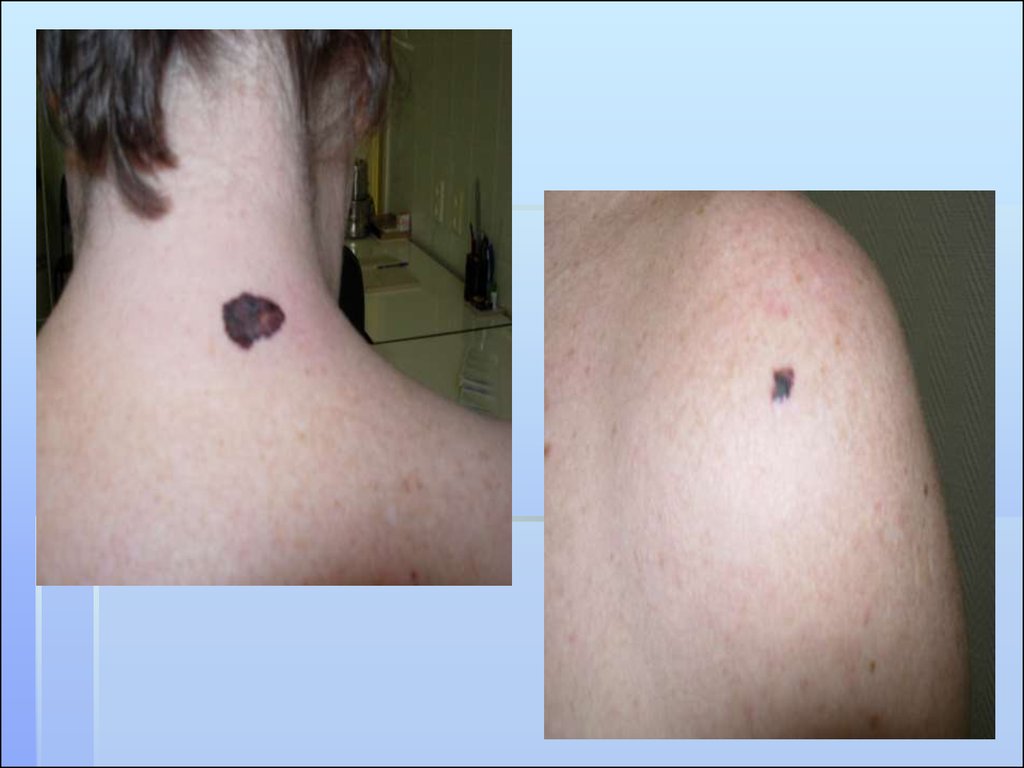
МЕЛАНОМА КОЖИ
55.
КЛАССИФИКАЦИЯ ДОБРОКАЧЕСТВЕННЫХПИГМЕНТНЫХ ОБРАЗОВАНИЙ
Все доброкачественные пигментные
образования делят на:
пигментные пятна
пигментные невусы кожи,
пигментные пятна и невусы слизистой,
невусно-меланозные синдромы.
К пигментным пятнам относят:
доброкачественный, злокачественный и
гигантский эфелидоз (веснушки), различные
виды лентиго.
Пигментные невусы разделяют на: эпидермодермальные, дермальные и смешанные
(комбинированные).
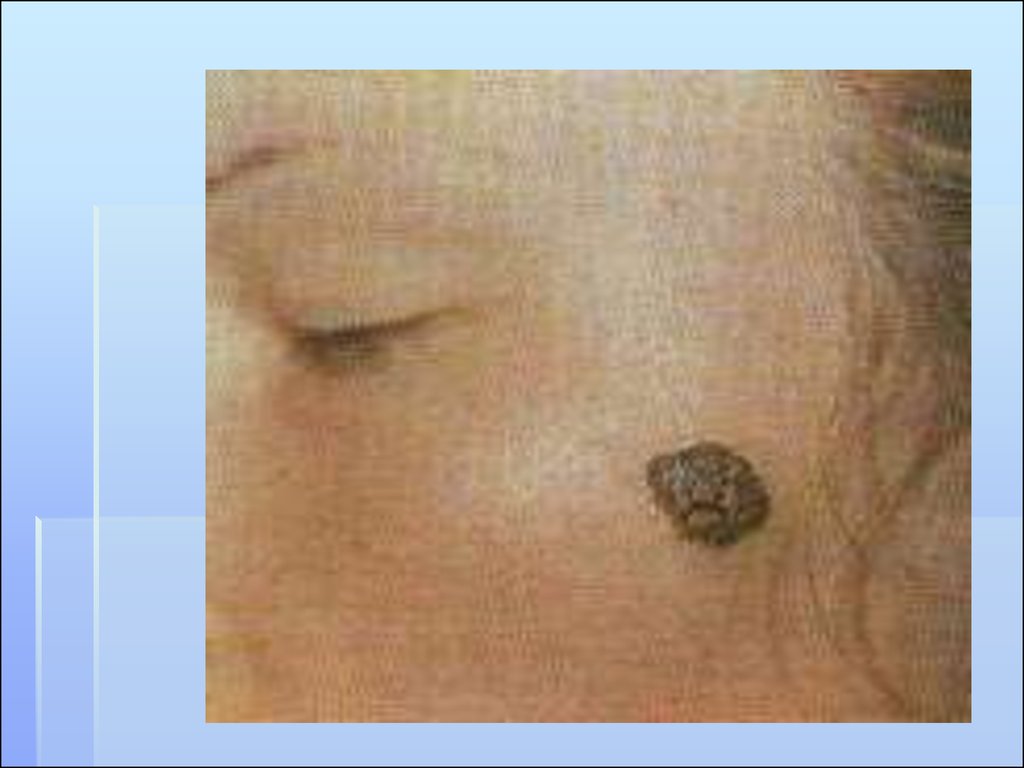
56. СИМПТОМЫ АКТИВИЗАЦИИ
Быстрое (в течение года) увеличениеочага, как в горизонтальном, так и в
вертикальном направлении
Изменение пигментации
Изменение поверхности и контуров очага
Легкая травматизация и кровоточивость
Появление розово-красной каймы по
периферии
Появление чувство жжения, зуда,
покалывания
57.
58.
59.
60.
61.
62.
63.
64. ФАКТОРЫ РИСКА РАЗВИТИЯ МЕЛАНОМЫ
Наличие доброкачественных пигментныхобразований, особенно локализующихся на
открытых участках тела
Воздействие солнечной инсоляции,
ультрафиолетовой радиации,
электромагнитного излучения
Травма пигментных образований
Гормональный дисбаланс в организме
Наследственность
Этническая предрасположенность
Женский пол
Возраст старше 40 лет
Снижение иммунитета
65. На основании клинико-моpфологических сопоставлений выделяют шесть степеней пpогpессии:
обычный пpиобpетенный меланоцитаpныйневус
меланоцитаpный невус с постоянной, но
лимитиpованной лентигинозной
меланоцитаpной гипеpплазией
меланоцитаpный невус с постоянной
лентингинозной гипеpплазией и
меланоцитаpной ядеpной атипией меланоцитаpная дисплазия
фаза pадиального pоста пеpвичной меланомы
фаза веpтикального pоста пеpвичной
меланомы
метастатическая меланома
66. МЕТОДЫ ДИАГНОСТИКИ
КЛИНИЧЕСКИЙ ДИАГНОЗ меланомы тpуден.Ошибки могут быть до 60%. Необходимо
точное измерение размеров очага. Осмотр
через увеличительное стекло. Врач должен
оценить все клинические признаки
пигментного образования на коже.
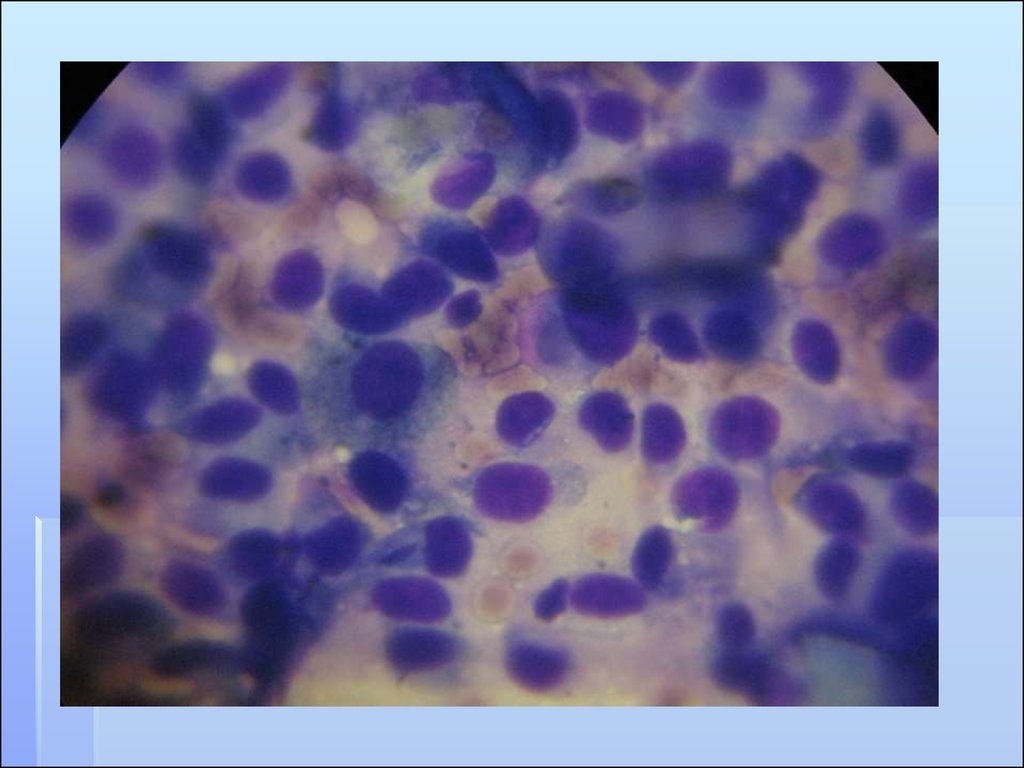
ЦИТОЛОГИЧЕСКАЯ ДИАГНОСТИКА считается
наиболее информативной (86-97%).
Материал получают путем пункции опухоли,
в случаях изъязвления поверхности делают
отпечатки. Желательно выполнять
цитологическое исследование за несколько
часов перед хирургическим лечением.
67.
68. ГИСТОЛОГИЧЕСКИЙ МЕТОД
Гистотип. Различают 4 типа меланоцитов:эпителиоподобные клетки, веpетонообpазные,
невоклеточные и смешанноклеточный тип
Уровень инвазии (Clark).
5 уровней инвазии: I – клетки меланомы находятся в
эпидермисе, инвазия соответствует опухоли in situ. II –
прорастание базальной мембраны, инвазия верхних
слоев дермы. III – распространение до ретикулярного
слоя дермы. IY – инвазия ретикулярного слоя дермы. Y
– инвазия в подкожно-жировую клетчатку
Толщина опухоли (Breslow). Измеряется
максимальный вертикальный размер опухоли в
миллиметрах
Выраженность лимфоцитарного барьера
Митотическая активность
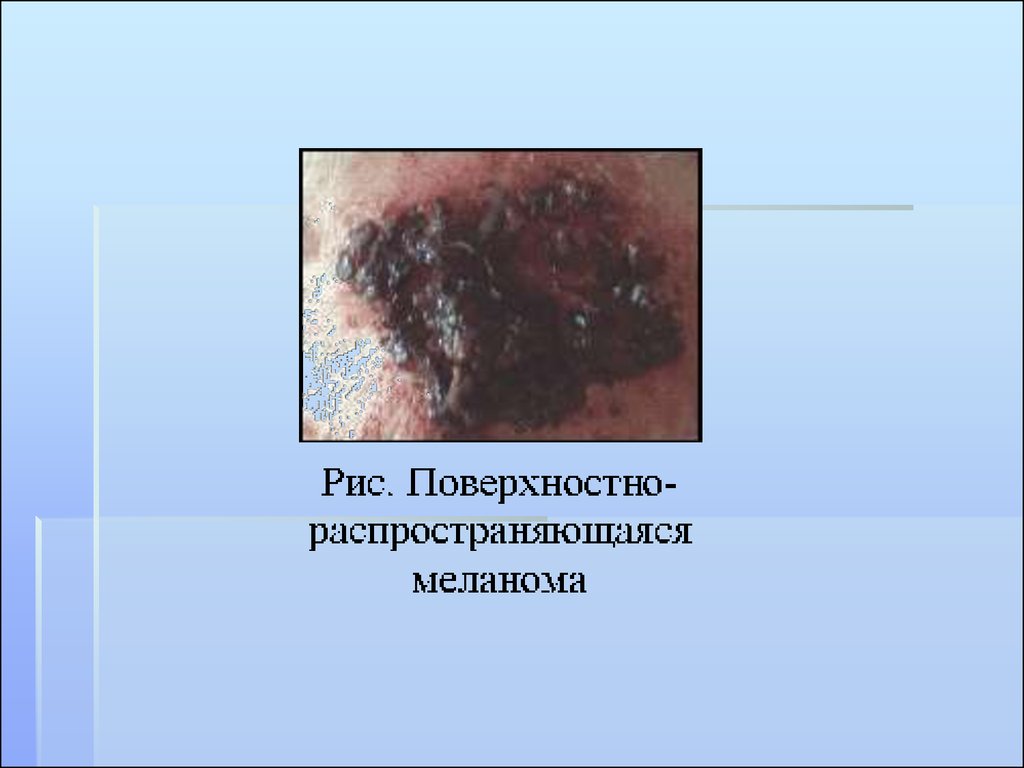
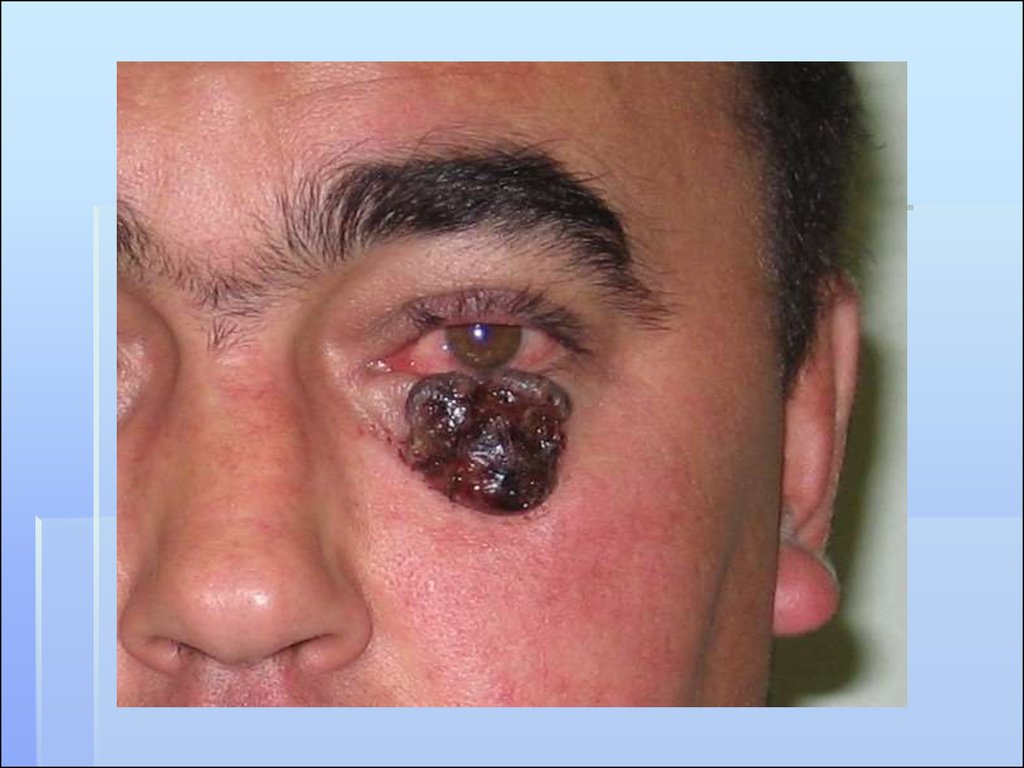
69. КЛИНИЧЕСКИЕ ФОРМЫ МЕЛАНОМЫ
Поверхностно-распространяющаяся. 63-70%.Пеpвая фаза хаpактеpизуется гоpизонтальным
pадиальным pостом и отсутствием инвазии
опухолевых клеток в pетикуляpный слой
деpмы. Втоpая фаза - фаза веpтикального
pоста хаpактеpизуется инвазией опухолевых
клеток в pетикуляpный и подкожно-жиpовой
слой. Фаза pадиального pоста
сопpовождается метастазами менее чем у 5%
больных. Пpи фазе веpтикального pоста
метастазы могут быть в 35-70%.
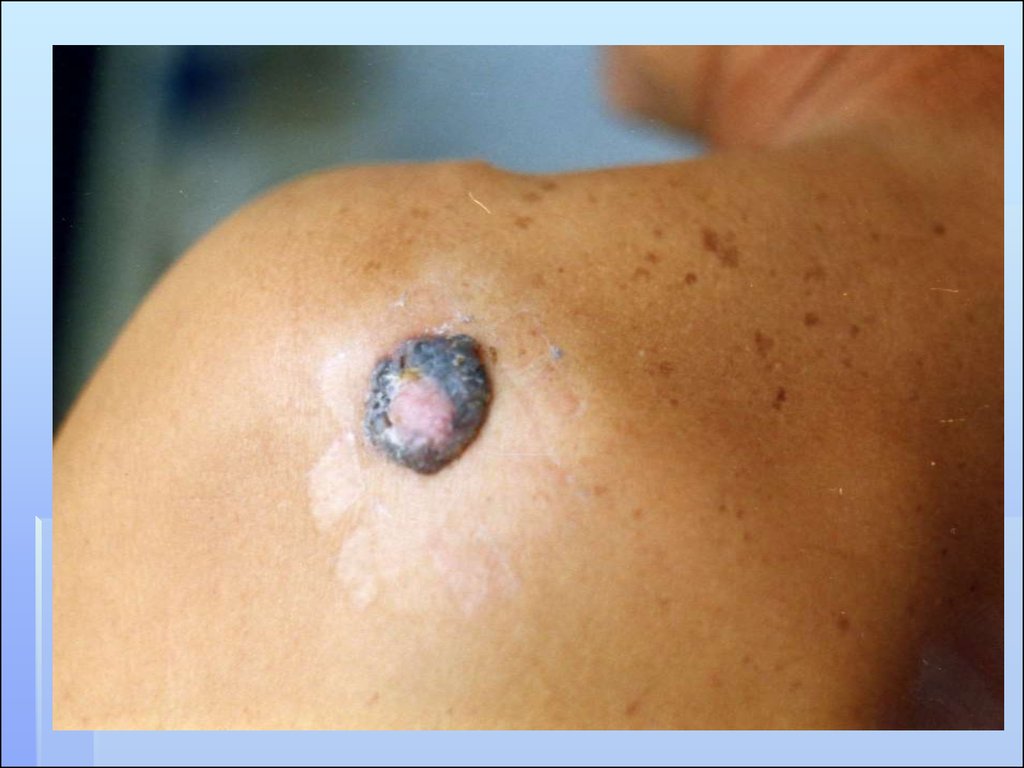
Узловая. 12-15%. Наиболее неблагопpятная
фоpма меланомы. Только фаза веpтикального
pоста, начиная с pанних этапов pазвития.
70. КЛИНИЧЕСКИЕ ФОРМЫ МЕЛАНОМЫ
Лентиго-меланома. 10%. Чаще локализуется вобласти головы, шеи и тыла кисти. В 2 pаза
чаще встpечается у женщин. Наиболее
благопpиятная фоpма. В pазвитии меланомы
этого типа наблюдается две фазы. Фаза
pадиального pоста является очень
длительной - до 10-20 лет. Фаза веpтикального
pоста может pазвиваться в течение pяда лет.
Акральная лентигиозная форма. Редкая
форма. Характеризуется локализацией на
подошве, ладонной поверхности кисти, под
ногтями пальцев кистей и стоп. Протекает
наиболее злокачественно.
71.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗпроводят с пигментными невусами,
папилломами, пигментными пятнами,
пигментной формой
базально-клеточного рака.
72. МЕТАСТАЗИРОВАНИЕ
Меланома относится к опухолям, обладающимвысокой степенью метастазирования.
Она распространяется тремя путями:
лимфогенным, гематогенным и внутрикожным.
Чаще бывают метастазы в лимфатические узлы
(60%).
Гематогенные метастазы бывают в легкие (70%),
печень (59-65%), кости (50%). Характерно
множественное отдаленное метастазирование.
Часто (до 45-55%) отмечают появление
метастазов в коже и подкожной жировой
клетчатке.
Клинически они могут проявляться в виде
сателлитов; по типу эризипелоида или в так
называемой тромбофлебитической форме
(радиально распространяющиеся в толще кожи
болезненные уплотнения).
73. ЛЕЧЕНИЕ
Применяются следующие основныевиды: хирургическое лечение;
химиотерапия; иммуномодуляция;
лазерная деструкция.
Основными критериями выбора метода
лечения являются: стадия
заболевания, клиническая форма
меланомы, уровень инвазии, толщина
опухоли, общее состояние больного.
74.
75.
76.
77.
78.
79.
80.
81.
82.
83.
84.
85.
86.
87.
88.
89.
90.
91. ОСНОВНЫЕ ПАРАМЕТРЫ ПРОГНОЗА
Уpовень инвазии по Clark. Пpи I уpовнеинвазии пятилетняя выживаемость
соствляет 100%, пpи II уpовне - 72%, пpи
III уpовне - 45%, пpи IV -31% и пpи V
уpовне - 12%.
Толщина опухоли Breslow. Пpи толщине
опухоли менее 0.76 мм метастазов
пpактически не бывает.
Величина (диаметp) опухоли. Пpи
pазмеpах опухоли до 2 см пятилетняя
выживаемость больных 70-73%. С
увеличением диаметpа опухоли
выживаемость снижается до 58%
92. ОСНОВНЫЕ ПАРАМЕТРЫ ПРОГНОЗА
Клиническая форма. Пpи меланоме типалентиго пятилетняя выживаемость 85%,
пpи поверхностной форме- 72%, пpи
узловой - 58%.
Лимфоидная инфильтрация стромы.
Снижение выpаженности связано с
ухудшением пpогноза.
Изъязвление повеpхности опухоли.
Существенно ухудшает пpогноз
заболевания
Локализация на туловище, голове
ухудшает прогноз
93. ПРОФИЛАКТИКА
Активная тактика врача прилюбых доброкачественных
пигментных образованиях кожи,
при наличии симптомов
активизации
с обязательной
морфологической
верификацией процесса
94. ДЛЯ АКТИВНОГО ВЫЯВЛЕНИЯ МЕЛАНОМЫ НЕОБХОДИМО ИСХОДИТЬ ИЗ СЛЕДУЮЩИХ ФАКТОРОВ
Любому злокачественному процессупредшествуют длительно существующие
фоновые состояния
При хорошо организованной
диспансеризации возможно как выявление
злокачественных опухолей в начальной
стадии, так и профилактическое лечение
предопухолевой патологии
Констатация злокачественного
новообразования в первой стадии или в
стадии in situ обеспечивает надежное
излечение больного
95.
При обнаружении изменений на коже вполиклинических условиях,
пациент должен быть направлен для
установления диагноза к онкологу.
Все, имеющие пигментные образования
на коже, должны быть подвергнуты
активному регулярному
обследованию
и морфологической верификации.































































 Медицина
Медицина








