Похожие презентации:
Фактори ризику у хворих з дисфункцією гіпоталамуса та панічними розладами
1.
Національний медичний університетім.О.О.Богомольця
Кафедра неврології
Фактори ризику у хворих з дисфункцією
гіпоталамуса та панічними розладами
Студентка 6 курсу,
1 Медичного ф-ту,4 групи
Гаврилюк Я.А.
Науковий керівник:
к . мед .н., асистент Трепет Г.С.
Завідувач кафедри :
д. мед .н., професор Соколова Л.І.
2.
3.
4.
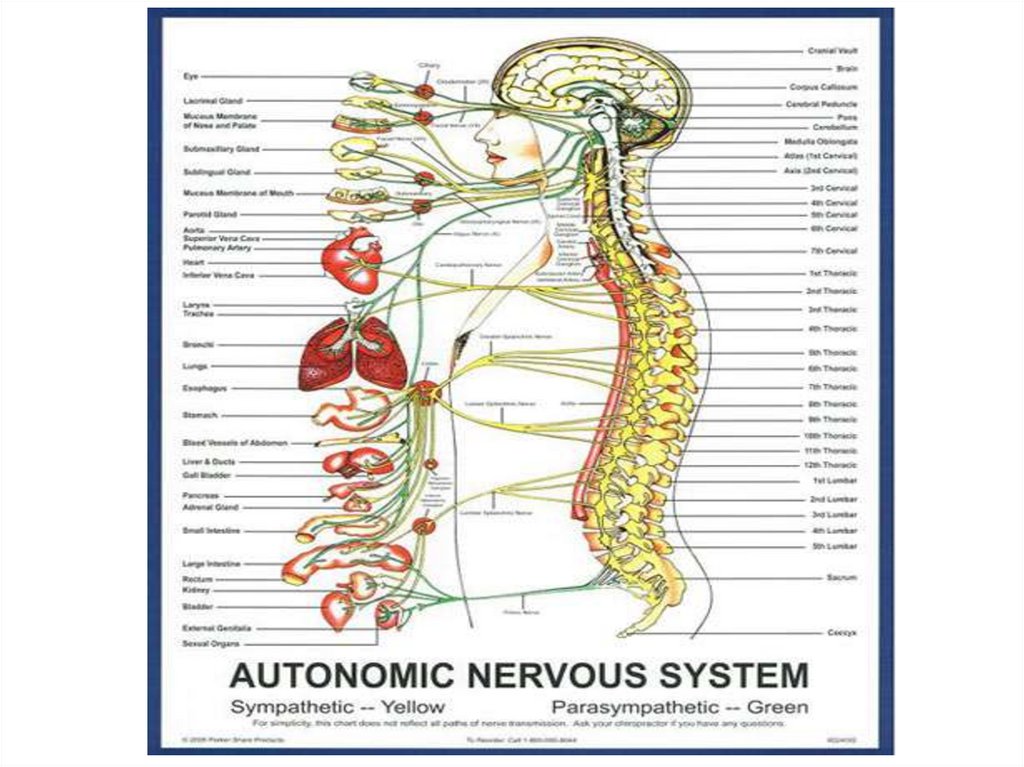
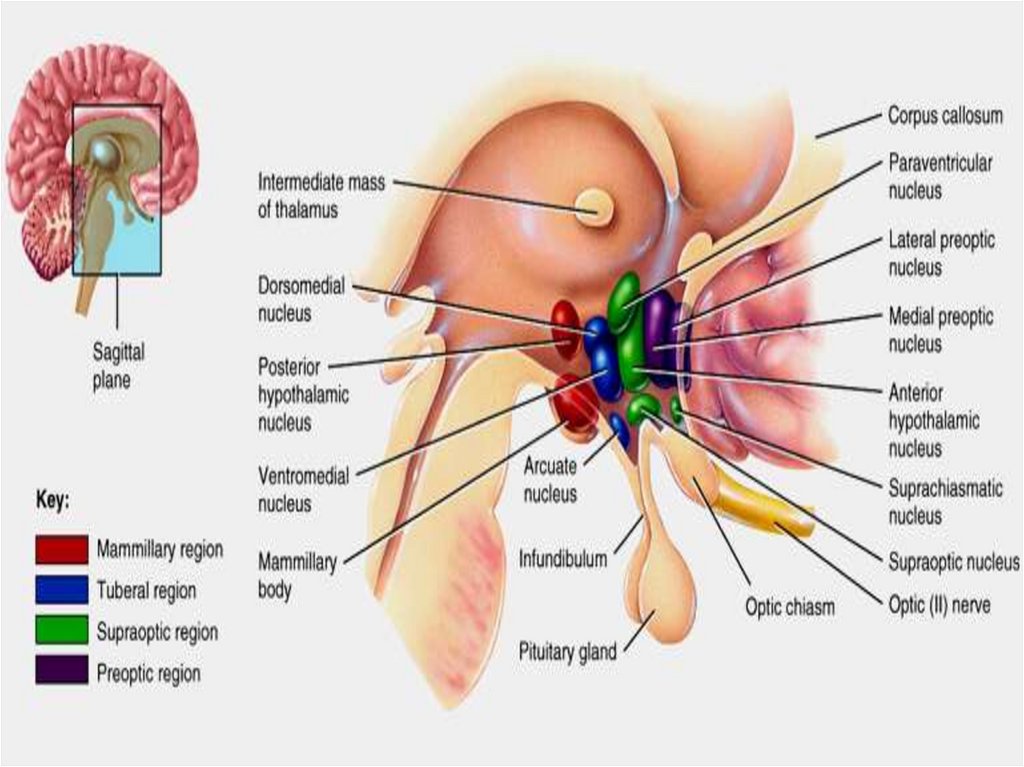
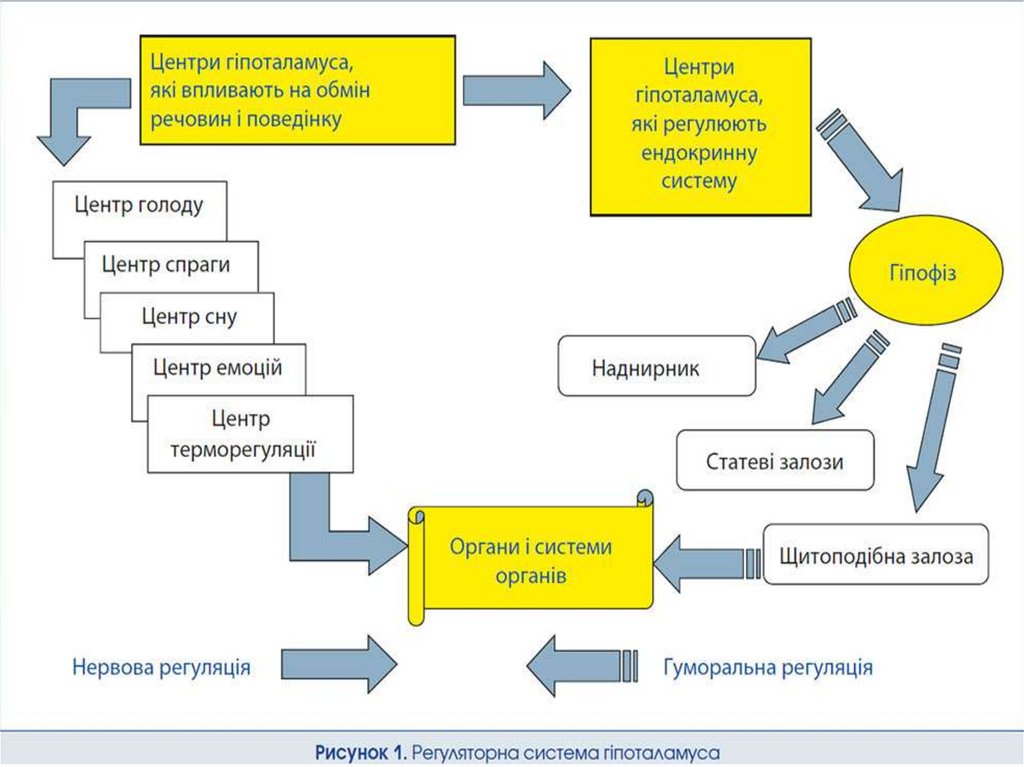
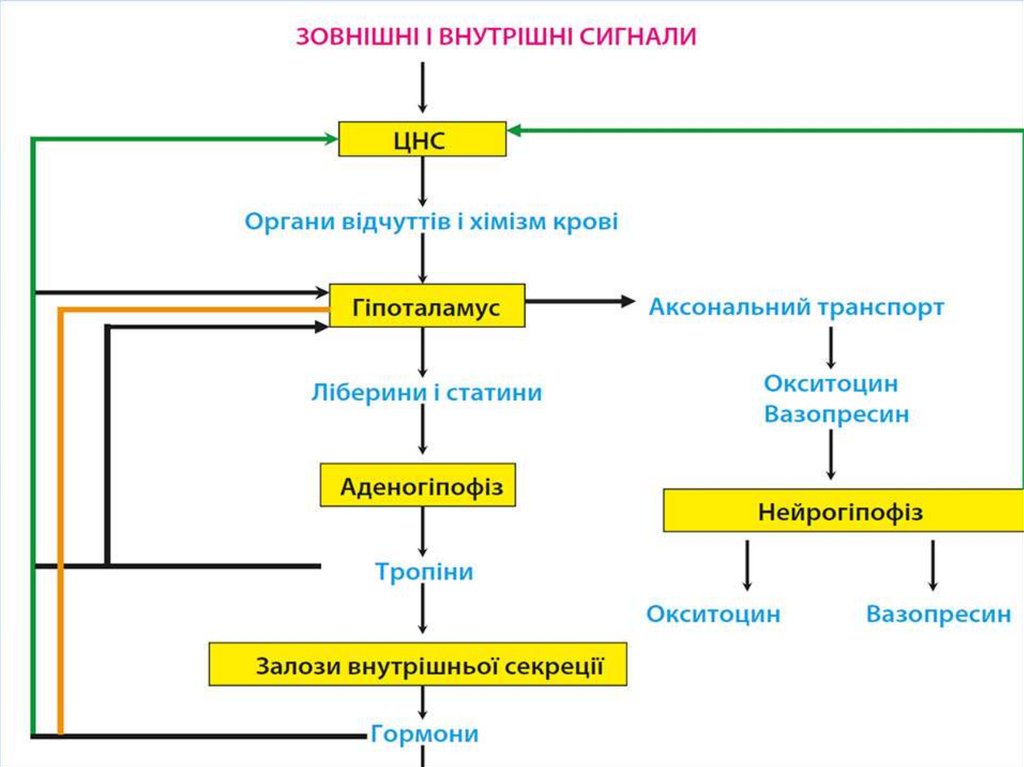
АНАТОМО-ФІЗІОЛОГІЧНІОСОБЛИВОСТІ ГІПОТАЛАМУСА
• До складу гіпоталамуса входять 32 пари ядер. Передня
група ядер становить вищий центр парасимпатичної
нервової системи, задня група — вищий центр
симпатичної нервової системи, а середня включає центри
сну й бадьорості, голоду та насичення, терморегуляції. Тут
також утворюються рилізинг-гормони (статини й
ліберини), які регулюють функцію гіпофіза і
периферичних залоз внутрішньої секреції, формуються
захисні реакції (страх, гнів), статевий потяг. (рис. 1).
5.
6.
7.
«Симпатоадреналовий криз»,«вагоінсулярний криз»,
«кардіоневроз», «вегето-судинна
дистонія », «нейроциркуляторна
дистонія»
Відсутні у Міжнародній
статистичній класифікації хвороб
10-го перегляду (МКХ-10)
8.
МКХ-101. G 90.9 — розлад вегетативної системи, не
уточнений
2. F45.3 — соматоформна дисфункція
вегетативної нервової системи
3. Е 23.3 — дисфункція
гіпоталамуса
9.
• Дисфункція гіпоталамуса (ДГ) – це самостійненейроендокринне захворювання, що
проявляється симптомокомплексом
ендокринних, вегетативних і метаболічних
порушень, які пов’язані з розладом функції
гіпоталамуса.
Zaslavsky O.Y. «International Journal of Endocrinology» 2017
10.
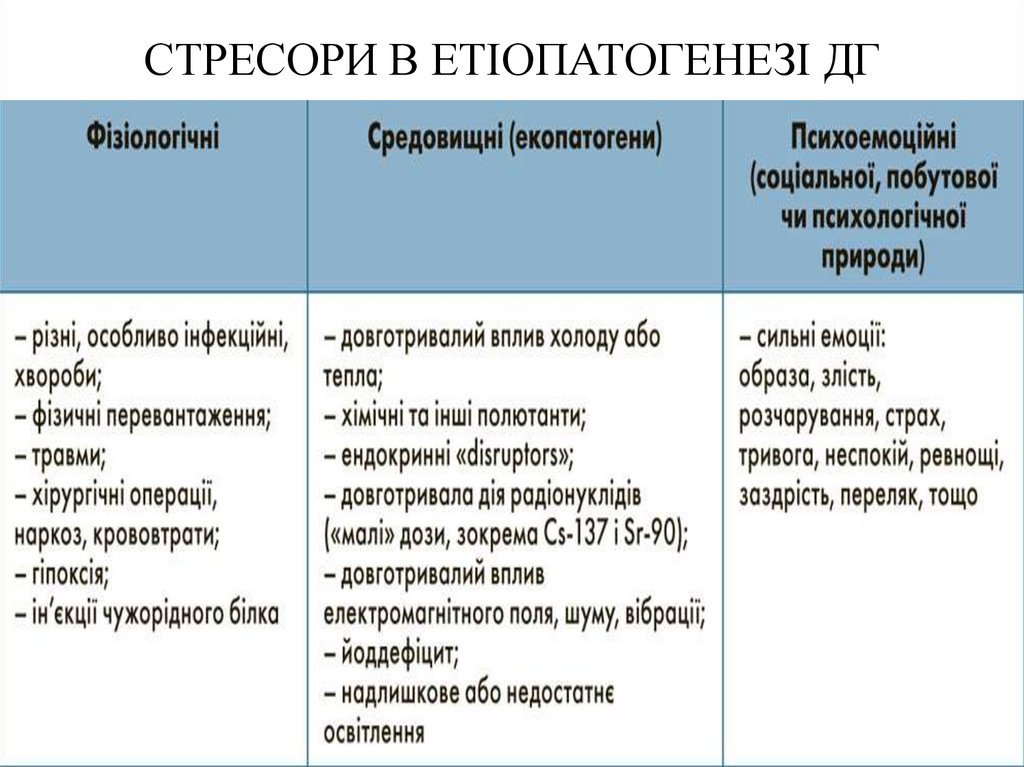
СТРЕСОРИ В ЕТІОПАТОГЕНЕЗІ ДГ11.
ПАТОГЕНЕЗ ДИСФУНКЦІЇГІПОТАЛАМУСА
• При черепно-мозковій травмі внаслідок гідродинамічного
впливу спинномозкової рідини ушкоджуються ядра
гіпоталамуса, які виступають у дно III шлуночка.
• З інфекційних чинників часто ушкоджує ядра гіпоталамуса вірус
грипу. Маючи низьку молекулярну масу та малі розміри, вірус
легко проникає в незахищені від нього гіпоталамічні нейрони.
Тут спрацьовує та особливість, що вхідним місцем
розмноження вірусу є верхній носовий хід, від якого відстань до
ядер гіпоталамуса становить усього 4–5 см. Певно, цим
пояснюється реакція центру терморегуляції на вірус у вигляді
високої температури ще за відсутності виражених
катаральних явищ.
• Серед токсичних агентів найбільший вплив мають наркотики й
алкоголь.
12.
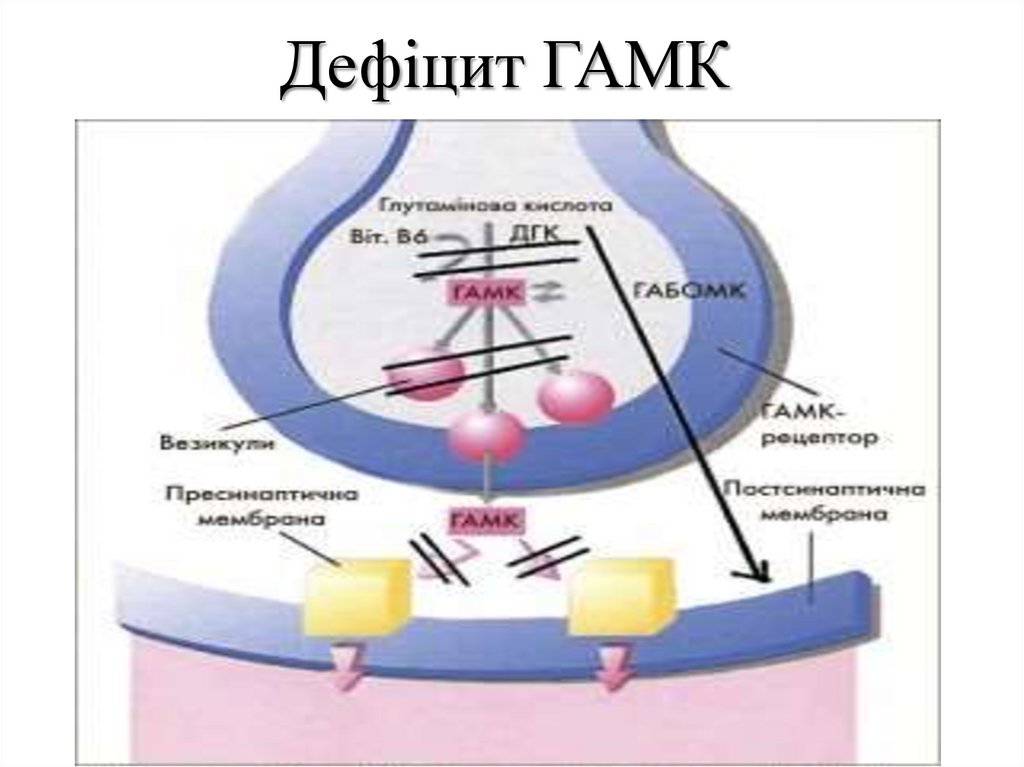
Дефіцит ГАМК13.
14.
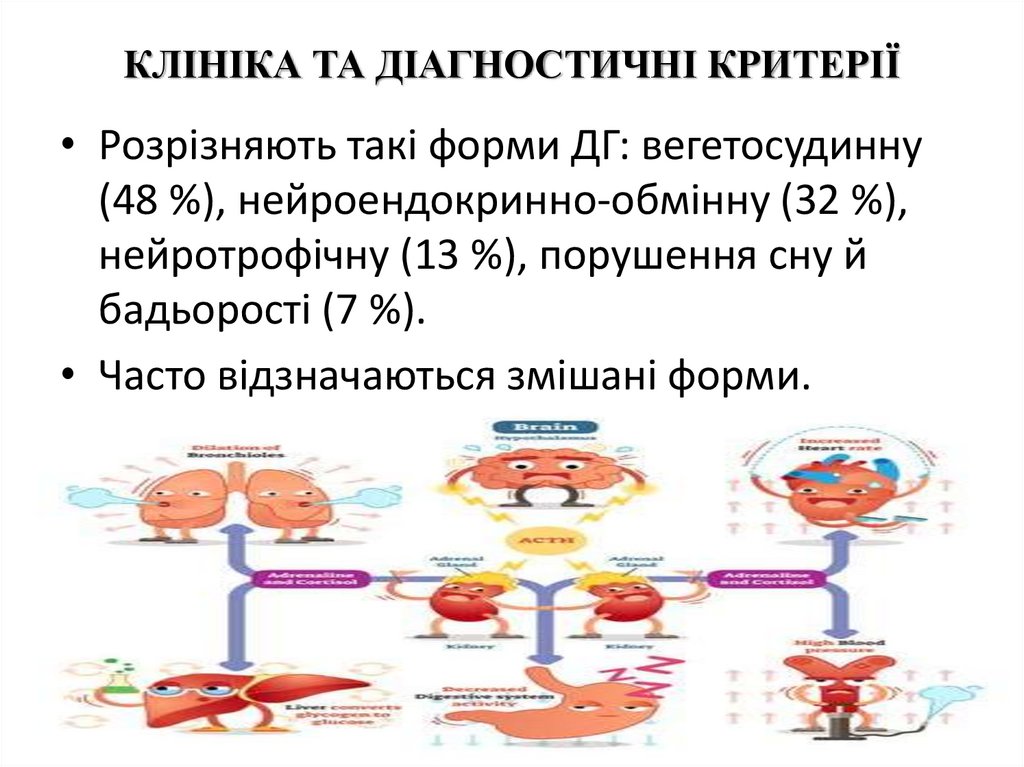
КЛІНІКА ТА ДІАГНОСТИЧНІ КРИТЕРІЇ• Розрізняють такі форми ДГ: вегетосудинну
(48 %), нейроендокринно-обмінну (32 %),
нейротрофічну (13 %), порушення сну й
бадьорості (7 %).
• Часто відзначаються змішані форми.
15.
Вегето-судинна форма• трапляється найчастіше і проявляється змінами тонусу судин,
асиметрією АТ на руках на 20–25 мм рт.ст., змінами частоти пульсу й
ритму дихання. Характерною ознакою є вологі та холодні долоні.
Часто виникають вегетативні кризи, а характерною особливістю є їх
поява в основному в стані спокою, зокрема вночі, під час сну.
Симпатоадреналовий криз розпочинається зі збудження, відчуття страху
смерті, супроводжується мерзлякуватістю, тремором, серцебиттям,
відзначається похолодання й оніміння кінцівок, виникає «гусяча шкіра»,
підвищується АТ. Тривалість кризу від 15 хвилин до двох годин. Після
цього протягом декількох годин зберігається виражена слабкість і страх
повторення подібного нападу.
Вагоінсулярний криз: відчуття жару, приплив до голови, запаморочення,
відчуття нестачі повітря, нудота, неприємні відчуття в епігастрії,
пітливість. Частота серцевих скорочень зменшується до 50–55 за 1 хв, АТ
знижується до 90/60–80/50 мм рт.ст.
• Часто кризи мають змішаний характер, поєднуючи симптоми як
симпато–адреналового, так і вагоінсулярного.
16.
Нейроендокринно-обмінна формапроявляється ожирінням, булімією, спрагою, порушенням
водно-сольового обміну (синдром Пархона), менструального
циклу. Часто відзначається порушення терморегуляції. Можуть
бути раптові підвищення температури у вигляді «свічок» до 39–
40 оС, потім вона швидко знижується. Для терморегуляційних
порушень характерне ранкове підвищення до субфебрильних
цифр і зниження до норми ввечері. Проявом порушень
терморегуляції може бути постійна мерзлякуватість, погана
переносимість холоду.
• Нейроендокринні порушення можуть супроводжуватися
ознаками синдрому Іценка — Кушинга, нецукрового діабету,
раннім клімаксом у молодих жінок, аменореї та дисменореї у
жінок і зниження потенції у чоловіків.
17.
Нейротрофічна форма• зміна забарвлення шкіри, мармуровий
рисунок на стегнах, сухість і явища
фолікуліту на кінцівках і тулубі, пігментація
в місцях тертя (шия, лікті). Може настати
раннє облисіння і посивіння волосся, acne
vulgaris. Особливо характерні стрії — вони
вузькі, яскраві, що підносяться над шкірою.
18.
Порушення сну й бадьорості:• напади сонливості настають раптово, в
невідповідний момент, на короткий час.
Вдень спостерігається сонливість, а вночі
безсоння, сняться акустичні кольорові та
кошмарні сни. Можливі явища катаплексії
— відмова м’язів при пробудженні.
19.
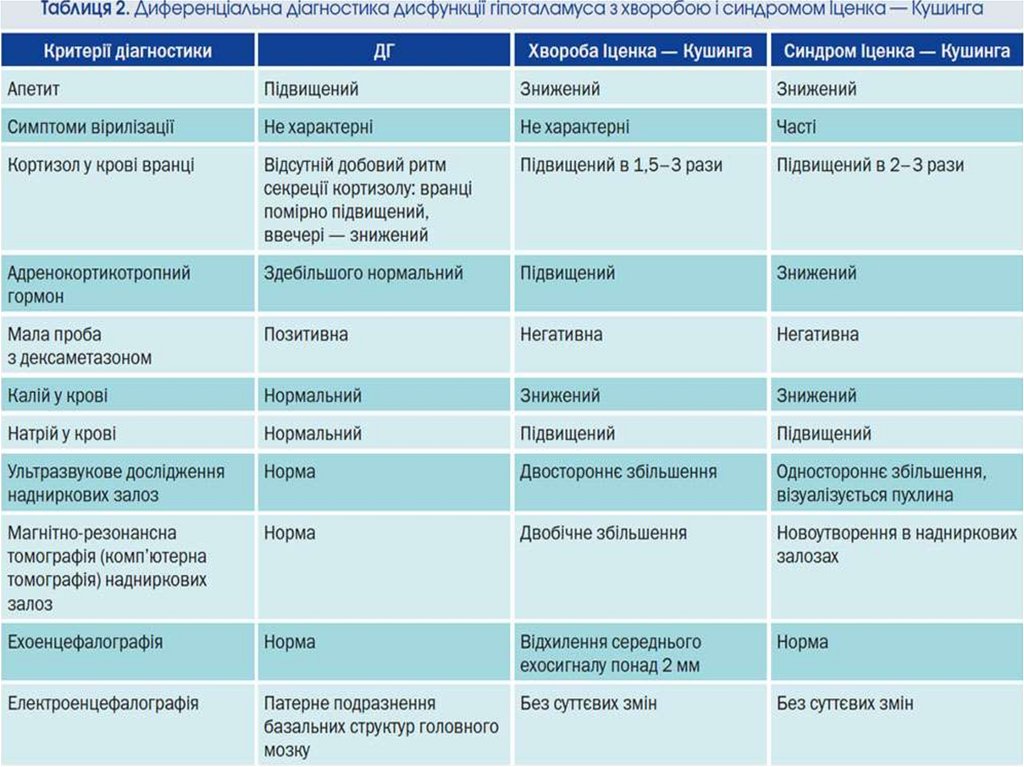
ДІАГНОСТИКА ДИСФУНКЦІЇГІПОТАЛАМУСА
дослідження вегетативних функцій
вимірювання температури в аксилярній ямці й ректальну;
глюкометрія
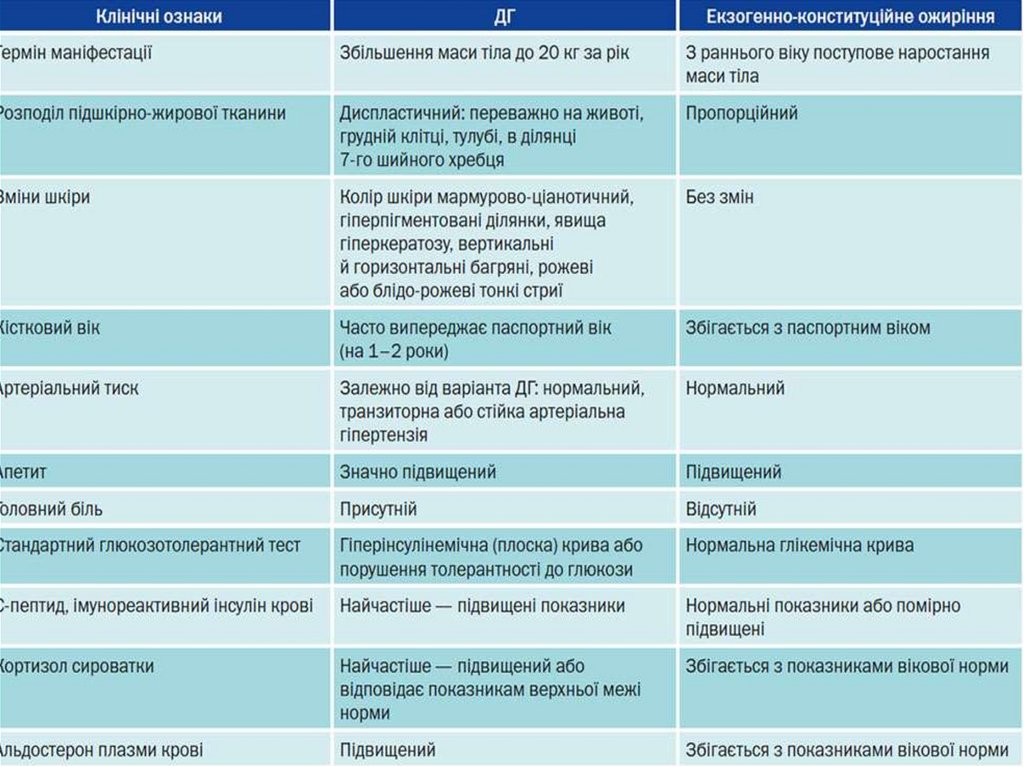
диференціальну діагностику характеру ожиріння
гормональні дослідження: кортизол, альдостерон
ЕКГ
КТ або МРТ головного мозку ,рентгенографію черепа ( зміни
турецького сідла -звужений вхід, синдром порожнього сідла,
зменшення розмірів)
• ЕЕГ ,ЕхоЕГ
• Ультразвукове дослідження щитоподібної залози, у жінок —
яєчників (наявність полікістозу).
• Обов’язкове офтальмологічне обстеження очного дна.
20.
21.
22.
ПРИНЦИПИ ЛІКУВАННЯ• 1)Усунення етіологічного фактора: санація інфекційних
вогнищ, лікування травм головного мозку.
• 2)відновлення біоритму гіпоталамуса як головного
хроноритмологічного органу
• 3) трансцервікальна гальванізація ядер гіпоталамуса
постійним струмом малої сили за Бургіньйоном
• 4) нейропротекторні препарати( пірацетам по 400–800
мг двічі на день, упродовж місяця), високоенергетичні
фосфатні сполуки — аденозинтрифосфорна кислота по
1,0 мл внутрішньом’язово (в/м),препарати гаммааміномасляної кислоти.
23.
ПРИНЦИПИ ЛІКУВАННЯ• Для ліквідації симпатоадреналового кризу використовують
центральні симпатолітики: пророксан (піроксан) 1,0 в/м,
метилдопа (допегіт) 0,25 г тричі на день.
• У випадку вагоінсулярного кризу призначають 0,1% розчин
атропіну 1,0 підшкірно, а для курсового лікування — препарати
беладонни.
• При появі кризу внаслідок черепно-мозкової травми проводять
дегідратаційну терапію (сечогінні, 25% розчин сульфат магнію
10,0 в/м).
• У випадках стійкої гіпертензії призначають селективні βадреноблокатори, розпочинаючи з мінімальних доз — 1,25 мг
на добу.
• Психотерапія
24.
Фактори ризику у хворих з вегетосудинною формою дисфункціїгіпоталамуса та панічними
розладами
25.
• Серед неврологічних захворювань панічніатаки (ПА) найчастіше зустрічаються у хворих з
гіпоталамічною дисфункцією.
• Ознаки порушення гіпоталамо-гіпофізарної
регуляції з’являється завчасно до першої
панічної атаки ( олігоопсоменорея,первинне
безпліддя,галакторея,полікістоз
яєчників,виражені коливання маси тіла,напади
булімії)
26.
МетаВизначення основних факторів ризику у
пацієнтів з вегето-судинною формою
дисфункції гіпоталамуса та панічними
розладами.
27.
Матеріал та методи дослідження(1)• Проведено комплексне клініко-неврологічне обстеження
20 хворих із ПА та вегето-судинною формою ДГ віком
від 21 до 57 років (середній вік 33 ±12,4) .
• I групу становило 12 хворих (3 чоловіків та 9 жінок) із
тяжкими ПА. II групу – 8 хворих (2 чоловіка та 6
жінок) із ПА середнього ступеня тяжкості. Включення
пацієнтів з ДГ здійснювали згідно з оновленими
рекомендаціями в Міжнародному ендокринологічному
журналі (2017р.). Діагноз ПА встановлювали відповідно
критеріїв DSM -5. Помірний ступінь тяжкості
визначався при наявності, в меншій мірі чотирьох ПА в
місяць. Тяжкий ступінь – чотирьох ПА в тиждень.
28.
Критерії DSM -5Період раптового інтенсивного страху, що
супроводжується 4 або більше з наступних
симптомів:
• підвищення частоти серцевих скорочень;
• пітливість;
• тремор;
• відчуття нестачі повітря;
• задуха;
• біль або дискомфорт у грудній клітці;
• нудота чи дискомфорт у животі;
• запаморочення, нестійкість, легкість у голові або непритомність;
• дереалізація чи деперсоналізація;
• страх втратити контроль або збожеволіти, страх смерті;
• оніміння чи поколювання в кінцівках;
• озноб чи жар
Напад триває близько 10–30 хв, хоча може тривати і довше.
American Psychiatric Association, 2013
29.
Диференціальна діагностика• ендокринні порушення(гіпо- та
гіпертиреоз,гіпоглікемія ,феохромоцитома)
• серцево-судинні захворювання(гіпертонічна
хвороба,стенокардія,порушення
ритму,пролапс мітрального клапану)
• бронхіальна астма, ХОЗЛ
• епілепсія
• Психічні захворювання(
шизофренія,неврози)
30.
Матеріал та методи дослідження(2)• Хворим було проведено ліпідограму,
вимірювання рівня глюкози крові натще.
• Діагноз артеріальної гіпертензії (АГ), її
ступінь встановлювали за допомогою
клінічних, інструментальних обстежень і
даних медичної документації.
• Використовували методи розрахунку
стандартного відхилення та
непараметричної статистики. Статистично
достовірною вважали різницю при р<0,05.
31.
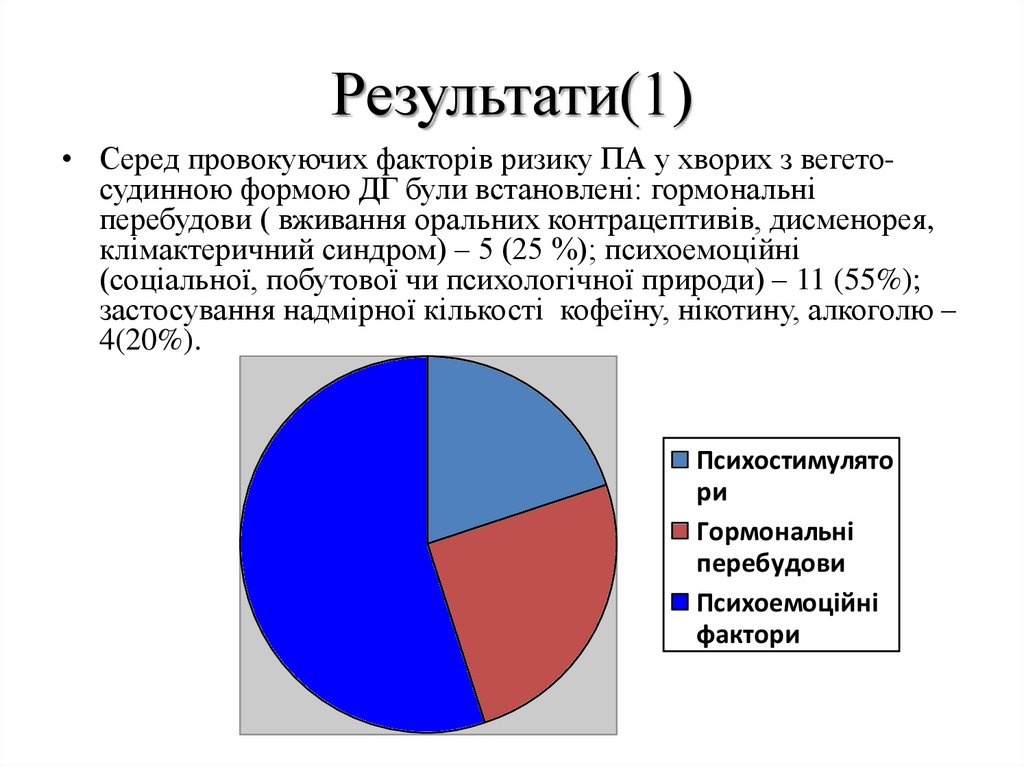
Результати(1)• Серед провокуючих факторів ризику ПА у хворих з вегетосудинною формою ДГ були встановлені: гормональні
перебудови ( вживання оральних контрацептивів, дисменорея,
клімактеричний синдром) – 5 (25 %); психоемоційні
(соціальної, побутової чи психологічної природи) – 11 (55%);
застосування надмірної кількості кофеїну, нікотину, алкоголю –
4(20%).
Психостимулято
ри
Гормональні
перебудови
Психоемоційні
фактори
32.
Результати(2)
Частота наявності артеріальної гіпертензії була достовірно
вищою серед пацієнтів I групи (60% проти 10%, р<0,05).
Серед хворих з тяжкими ПА виявлено достовірно вищу
частоту пацієнтів з цукровим діабетом (35,1% проти 10%,
р<0,05) та високим рівнем холестерину ліпопротеїдів низької
щільності (ХСЛПНЩ) (40,5% проти 8,7% р<0,05) порівняно з
пацієнтами, які мали ПА середнього ступеня тяжкості.
Внутрішні
предиктори
І
група
(%)
ІІ
Група
(%)
р
Артеріальна
гіпертензія
60
10
<0,05
Цукровий діабет
35,1
10
<0,05
Високий рівень
ХСЛПНЩ
40,5
8,7
<0,05
33.
Висновки• Отримані дані свідчать, що серед факторів ризику у хворих з
вегето-судинною формою дисфункції гіпоталамуса та
панічними розладами, частіше зустрічаються психоемоційні
(соціальної, побутової чи психологічної природи),
гормональні перебудови ( вживання оральних контрацептивів,
дисменорея, клімактеричний синдром) та застосування
надмірної кількості кофеїну, нікотину, алкоголю.
• Серед пацієнтів з тяжкими ПА найбільш значущими
внутрішніми предикторами з високим ступенем вірогідності є
артеріальна гіпертензія, яка виявлялась у 60% хворих даної
групи, цукровий діабет, що був виявлений у 35,1% хворих та
високий рівень ХСЛПНЩ у 40,5%.
• Своєчасне виявлення та лікування пацієнтів з проявами ДГ,
дозволить попередити прогресування захворювання, розвиток
ПА та можливих цереброваскулярних ускладнень.
34.
Клінічний випадок• Жінка, 37р. поступила 9.09.19 р.,зі скаргами на
загальну слабкість, постійний головний біль
стискаючого характеру, напади, що
супроводжуються серцебиттям, тремором всього
тіла, вираженою пітливістю, відчуттям жару,
нестачі повітря та інтенсивним страхом смерті.
• Супутні скарги: швидка стомлюваність, порушення
сну, втрата ваги на 10 кг за останні 6 міс., сухість у
роті, спрагу,підвищений апетит, похолодання
,відчуття оніміння, поколювання, «повзання
мурашок» та сухість гомілок і стоп обох нижніх
кінцівок; аменорея на протязі 4 р.
35.
Анамнез захворювання• Вважає себе хворою з 9.09.19,коли на тлі відносно задовільного
стану з’явилися вище зазначені скарги. Зі слів пацієнтки,
періодично такі скарги турбували раніше, вперше виникли в 33
роки після пологів. В анамнезі гіпертонічна хвороба протягом 4
років (систематично гіпотензивну терапію не приймала),
цукровий діабет ІІ типу протягом 4 років (пеіодично вживала
метформін 500 мг 1р/д).
• Анамнез життя:вірусні гепатити,туберкульоз,венеричні
захворювання заперечує,травм,операцій не було.
• МРТ головного мозку(2015 р.) лікворна кіста мостомозочкового кута, розширення бічних шлуночків ,ознаки
внутрішньочерепної гіпертензії.
• В третьої дитини (останньої) встановлений діагноз нецукрового
діабету.
36.
Об’єктивно• Стан середнього ступеня тяжкості, шкірні покриви
гіперемовані, вологі,в ділянці живота вертикальні ,блідо-рожеві,
тонкі стрії.
• Вага- 127 кг, зріст- 167 см, ІМТ- 45 кг/м², диспластчне ожиріння
ІІІ ступеня.
• Периферичні лімфатичні вузли не збільшені, набряків немає.
Пульс 90 уд/хв, АТ 170/100 мм.рт.ст. Частота дихання 18 в хв.
Аускультативно над легенями дихання везикулярне, хрипи не
вислуховуються з двох сторін. Серцеві тони приглушені,
ритмічні. Живіт при пальпації м’який, безболісний, приймає
участь в акті дихання. Печінка +2 см з під краю реберної дуги.
Селезінка не пальпується. Симптом Пастернацького
негативний з двох сторін. Фізіологічні відправлення контролює.
37.
В неврологічному статусі:• в свідомості(ШКГ=15 б.), контакту доступна, мова не порушена.
Менінгеальні знаки не викликаються. Очні щілини, зіниці
D=S,фотореакції збережені. Конвергенція ослаблена. Ністагм не
виявлений. Обличчя симетричне.Язик по середній лінії. Ковтання
не порушене. Фонація збережена. Піднебінний, глотковий рефлекс
збережені. Субкортикальні рефлекси позитивні. Об’єм рухів в
кінцівках – збережений в повному обсязі. Парезів в кінцівках не
виявлено. Тонус м‘язів не змінений. Сухожилкові рефлекси: з рук
D=S пожвавлені, черевні D=S; з ніг - колінні D=S знижені, ахілові
відсутні, підошовні відсутні. Патологічні стопні знаки негативні.
Болючість паравертебральних точок: не виявлено. Симптоми натягу
негативні. Координаторні проби: пальце-носова проба – виконує не
чітко , п’ятково-колінна проба – виконує не чітко. В позі Ромберга –
похитується при закритих очах. Чутливість: гіпестезія обох нижніх
кінцівок в ділянці гомілок та стоп.
38.
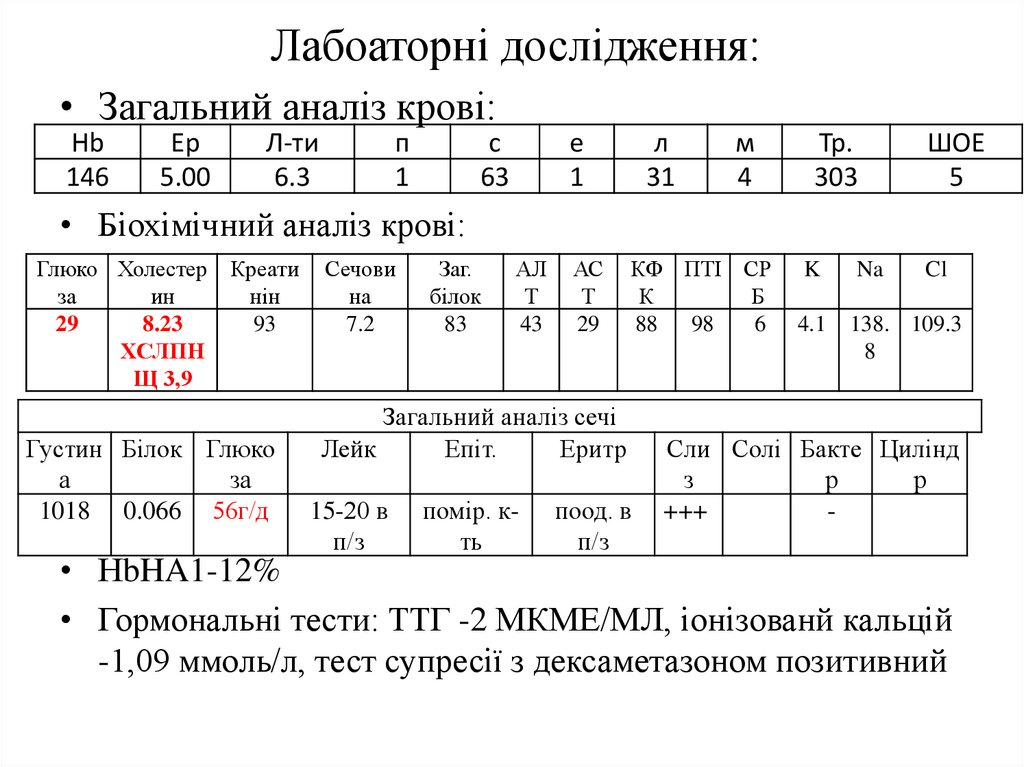
Лабоаторні дослідження:• Загальний аналіз крові:
Hb
146
Ер
5.00
Л-ти
6.3
п
1
с
63
е
1
л
31
м
4
Тр.
303
ШОЕ
5
• Біохімічний аналіз крові:
Глюко Холестер
за
ин
29
8.23
ХСЛПН
Щ 3,9
Креати
нін
93
Густин Білок Глюко
а
за
1018 0.066 56г/д
Сечови
на
7.2
Заг.
білок
83
АЛ
Т
43
АС
Т
29
КФ ПТІ СР
К
Б
88 98
6
Загальний аналіз сечі
Лейк
Епіт.
Еритр
15-20 в
п/з
помір. кть
поод. в
п/з
K
Na
Cl
4.1
138. 109.3
8
Сли Солі Бакте Цилінд
з
р
р
+++
-
• НbHA1-12%
• Гормональні тести: ТТГ -2 МКМЕ/МЛ, іонізованй кальцій
-1,09 ммоль/л, тест супресії з дексаметазоном позитивний
39.
Інструментальні дослідження• РЕНТГЕН ОГП : серце та легені без патології.
• УЗДГ МАГ : гемодинамічно непозначені стеноз лівої сонної артерії
(30-40% ). А/с ураження біфуркації правої сонної артерії. Ангіоспазм І
ст.
• УЗД ОЧП: ознаки жирового гепатозу, дифузних змін підшлункової
залози.
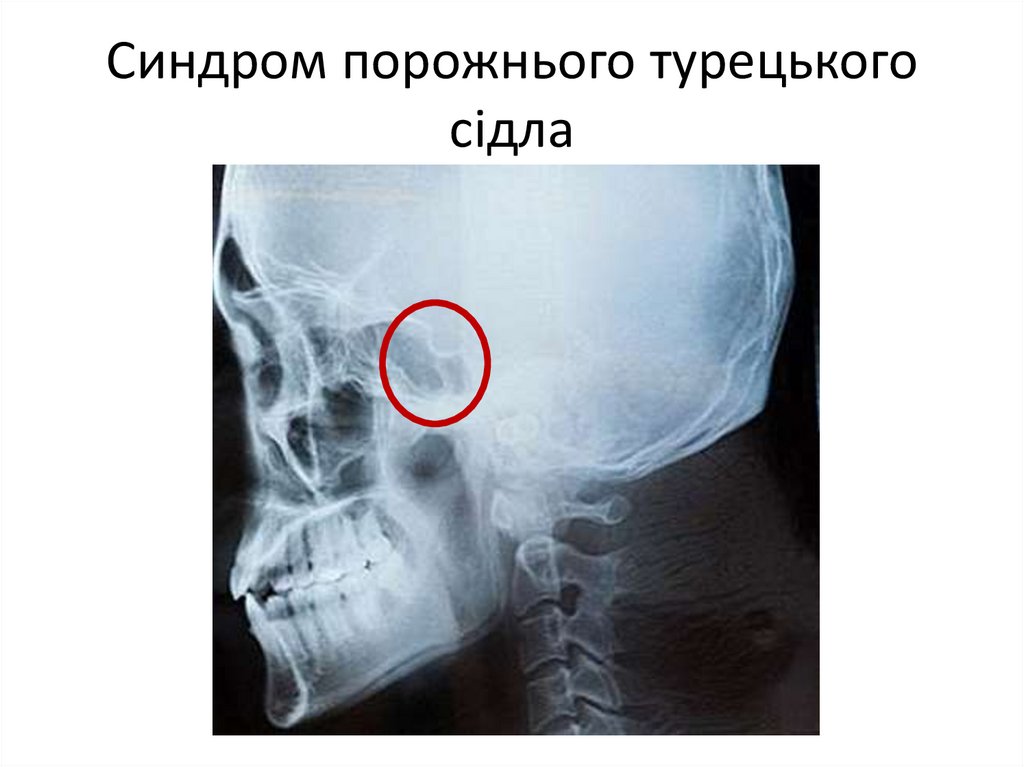
• Рентгенографія черепа у двох проекціях: синдром порожнього
турецького сідла
• Консультації спеціалістів:
• ЕНДОКРИНОЛОГ : Цукровий діабет ІІ тип, тяжкий перебіг, в стадії
декомпенсації.
• КАРДИОЛОГ : Гіпертонічна хвороба ІІ ст., 2 ст., ризик 4 (дуже
високий). СН І ст.
• ОФТАЛЬМОЛОГ : препроліферативна стадія діабетичної ретинопатії.
• ГІНЕКОЛОГ: гіперплазія ендометрію
40.
Синдром порожнього турецькогосідла
41.
Діагноз• Гіпертонічна хвороба ІІ ст., 2 ст., ризик 4 (дуже
високий). СН І ст.
• Цукровий діабет ІІ тип, середнього ступеня тяжкості, в
стані декомпенсації, препроліферативна стадія
діабетичної ретинопатії, діабетична дистальна
симетрична сенсо-моторна полінейропатія.
• Дисфункція гіпоталамуса, змішана форма,панічні атаки
з тяжким перебігом, ожиріння ІІІ ступеня, вторинна
аменорея ,стрії живота.
• Лікування проводилося відповідно до рекомендацій
ведення хворих із дисфункцією гіпоталамуса і
панічними атаками з врахуванням та корекцією АТ,
рівня глікемії та холестерину.
42.
Проведене лікування• Немедикаментозне:відновлення
хроноритмологічної функції гіпоталамуса
• Медкаментозне:Еналаприл,бісопролол, інсулін
глюлізин ,інсулін
гларгін,ліраглутид,метформін,аторвастатн,кард
іомагніл, α-ліпоєва кислота,актовегін,вітаміни
групи В,прегабалін,пароксетин,діазепам.
• Рекомендована когнітивно-поведінкова
терапія.




























 Медицина
Медицина