Похожие презентации:
Пневмония. Определение точной этиологии пневмоний
1.
ЗГМУКафедра внутренних болезней-2
ПНЕВМОНИИ
проф. Визир В.А., 2016
2.
Пневмония - острое инфекционноезаболевание, преимущественно
бактериальной этиологии, которое
характеризуется воспалительным
поражение респираторных отделов
легких и наличием
внутриальвеолярной экссудации
3.
Определение точной этиологиипневмоний
Выделение из мокроты больного
определенных бактерий
Выявление специфических антител к
обнаруженному возбудителю
Посев крови на стерильность
4.
Предположительная этиологическая диагностика пневмонийОсобенности клинической картины
Эпидемиологические данные
Статистические данные
5.
Этиологическая структурапервичных пневмоний
1. Пневмококк 70-80%.
2. Стафилококк.
3. Гемофильная палочка – 10-20% (почти
всегда в ассоциации с пневмококком).
4. Пневмобацилла Фридлендера 3-8%.
5. Синегнойная палочка.
6. Стрептококк.
7. Микоплазма.
8. Легионелла.
9. Ассоциации бактерий.
10.Вирусная этиология.
6.
"Первичная пневмония"заболевание, возникшее у человека с
ранее здоровыми легкими и при
отсутствии патологии других органов и
систем, которые могут осложниться
пневмонией или способствовать ее
возникновению.
7.
"Вторичная пневмония"возникает на фоне либо хронического
бронхолегочного заболевания, либо на
фоне других хронических состояний,
сопровождающихся значительным
ослаблением общих и местных механизмов
противоинфекционной защиты организма.
8.
Этиологические факторыпневмоний
• первичные пневмонии
экзогенные этиологические факторы
• вторичные пневмонии
эндогенные источники инфицирования
(дисбактериоз, условнопатогенные
микроорганизмы, локализующиеся в
верхних дыхательных путях и ротовой
полости, ЖКТ).
9.
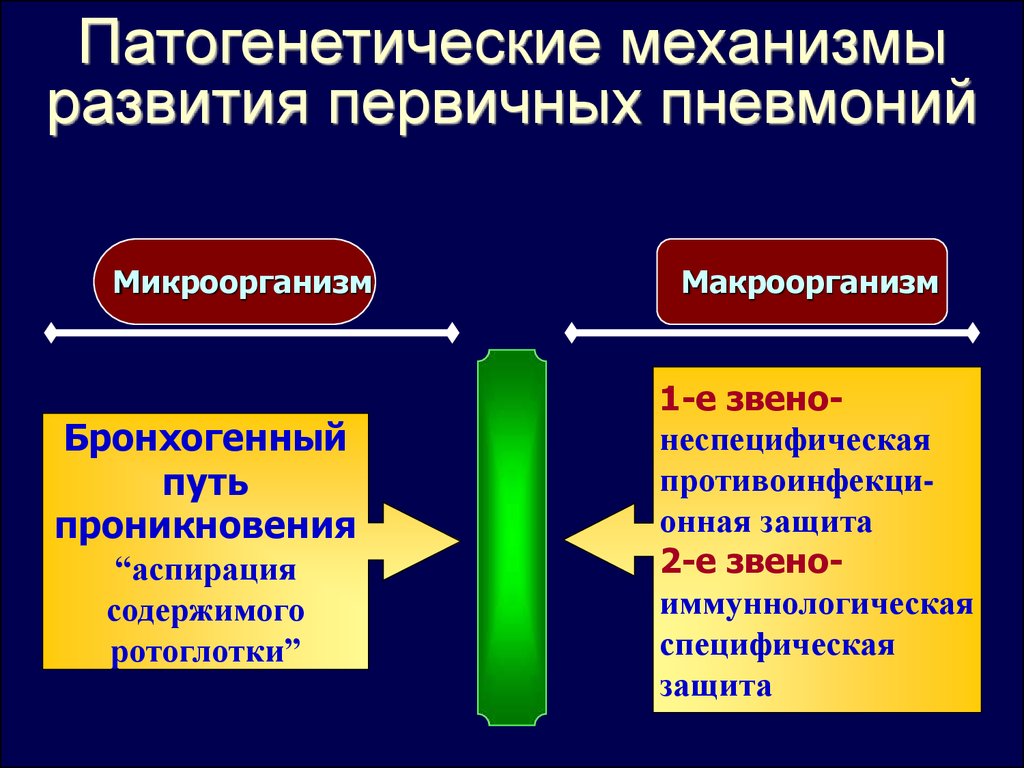
Патогенетические механизмыразвития первичных пневмоний
Микроорганизм
Бронхогенный
путь
проникновения
“аспирация
содержимого
ротоглотки”
Макроорганизм
1-е звенонеспецифическая
противоинфекционная защита
2-е звеноиммуннологическая
специфическая
защита
10.
Патогенетические механизмыразвития вторичных пневмоний
Микроорганизм
Макроорганизм
• Бронхогенный
путь
•Аспирация
инородных тел
•Обтурация бронха
•Гематогенный
генез
•Гипостатическая
пневмония
•Массивные дозы
ингалированных
микроорганизмов
1-е звенонеспецифическая
противоинфекционн
ая защита
2-е звеноиммунологическая
специфическая
защита
11.
Классификация пневмоний(приказ МОЗ Украины № 499)
негоспитальная пневмония;
госпитальная пневмония;
аспирационная пневмония;
пневмония у лиц с тяжелыми
дефектами иммунитета.
12.
Классификация пневмоний(приказ МОЗ Украины № 128)
негоспитальная пневмония (НП);
Первая группа – больные НП легкого течения, без
сопутствующей патологии которые не требуют
стационарного лечения.
Вторая группа – больные НП которые не требуют
госпитализации но имеют сопутствующую патологию.
Третья группа – больные НП нетяжелого течения
которые требуют госпитализации в терапевтическое
отделение по медицинским (неблагоприятные факторы
плохого прогноза) или социальным показаниям.
Четвертая группа – больные НП с тяжелым течением
требующие госпитализации в палаты интенсивной
терапии.
13.
Оценка тяжести теченияпневмоний
(факторы риска летального исхода)
Основные: нарушения сознания; тахипноэ
более 30 в минуту; артериальная гипотония (90/60
мм рт. ст.); азот мочи выше 7 ммоль/л.
Дополнительные: двухстороннее или
полисегментарное поражение легких; полости
деструкции; плевральный выпот (по данным
рентгена).
Факторы имевшие место до начала развития
пневмонии: возраст старше 50 лет, наличие
тяжелой сопутствующей патологии.
14.
Оценка риска летальногоисхода
Низкий риск летального исхода : отсутствуют
неблагоприятные факторы из трех
вышеперечисленных групп (больные могут лечиться
амбулаторно, если нет социальных показаний)
Умеренный риск летального исхода : наличии
одного из основных неблагоприятных факторов
(обоснованная госпитализация)
Высокий риск летального исхода : наличие у
пациента двух и более основных факторов
(немедленная госпитализация в отделение интенсивной
терапии)
15.
Критерии тяжелого течениянегоспитальной пневмонии
«Малые критерии»
частота дыханий более 30 в 1 минуту;
- нарушения сознания;
- парциальное давление кислорода в крови менее 90%
- систолическое АД ниже 90 мм рт. ст.;
- двухстороннее или полисегментарное поражение легких;
полости деструкции; плевральный выпот.
-
«Большие критерии»
необходимость в проведении ИВЛ;
- увеличение размеров инфильтрации больше чем на 50% за
двое суток;
- септический шок или необходимость введения вазопрессоров
более 4-х часов;
- острая почечная недостаточность (количество мочи менее 80
мл за 4 часа или уровень креатинина крови выше 0,18 ммоль/л
или азот мочи более 7 ммоль/л).
-
16.
Госпитальная пневмонияинфекционное поражение легких которое
возникло у больного во время
пребывания в стационаре по поводу
другого заболевания, через 48 и более
часов после госпитализации.
Основные факторы риска: пребывание в
хирургических стационарах, палатах
интенсивной терапии, послеоперационный
период, септические состояния и др.
17.
Аспирационные пневмониисвязаны с аэробными и анаэробными
сапрофитами. Возникают при наличии
тяжелого алкоголизма, коматозных
состояниях, нарушениях мозгового
кровообращения, длительном нахождении
назогастрального зонда и др.
Основные возбудители: грамотрицательные
микроорганизмы, стафилококк.
18.
Пневмонии у лиц сдеффектами иммунитета
возникают у больных с первичными и
вторичными иммунодифицитами. Основной
контингент – онкологические больные,
лейкозы, наркомания, длительное
назначение химиотерапии, и
иммунодепрессивную терапию.
Основные возбудители: грамотрицательные
микроорганизмы, грибы, ЦМВ.
19.
Оценка степени тяжестипневмоний
(по Никулину)
Легкое течение: температура тела до 380С, ЧДД
до 25, ЧСС до 90 в одну минуту и инфильтрация
распространяется на 1-2 сегмента с одной
стороны.
Средней тяжести: лихорадка до 390С, ЧДД 30,
ЧСС до 100 в одну минуту, поражены 1-2 сегмента
с разных сторон или доля легкого.
Тяжелое течение температура тела около 400С,
ЧДД до 40, ЧСС до 120 в минуту, поражение
захватывает 2 доли.
Крайне тяжелое течение тотальная дыхательная
недостаточность и недостаточность
кровообращения, поражены 3 доли и более.
20.
Диагностические ошибки убольных с плевритом
поражение плевры язычковых сегментов
вызывает боль в области сердца и за грудиной,
которая может напоминать ангинозную.
при поражении базальной и диафрагмальной
плевры, боль может иррадиировать в брюшную
полость или локализоваться там, симулируя острый
живот (аппендицит, холецистит).
при локализации пневмонии в верхней доле
возможно рефлекторное напряжение затылочных
мышц, как при менингите.
21.
Физикальные данныеВ первые дни заболевания, в стадии гиперемии при
перкуссии над пораженным участком обнаруживается
перкуторный звук с тимпаническим оттенком (притупленный
тимпанит). Дыхание везикулярное, ослабленное с удлиненным
выдохом. Голосовое дрожание и бронхофония не изменены.
В начале стадии опеченения происходит нарастание тупости
легочного звука за счет накопления в альвеолах эксудата. На
высоте вдоха аускультируется начальная крепитация (crepitatio
indux), затем дыхание становится бронхиальным. Иногда
выслушивается шум трения плевры. Голосовое дрожание и
бронхофония усилены, при наличии выпота - ослаблены.
В фазе разрешения перкуторная тупость постепенно
сменяется легочным звуком. Дыхание становится жестким, а
затем везикулярным, появляется конечная крепитация
(crepitatio redux), к ней присоединяются звучные
мелкопузырчатые хрипы, которые слышны на вдохе и выдохе.
22.
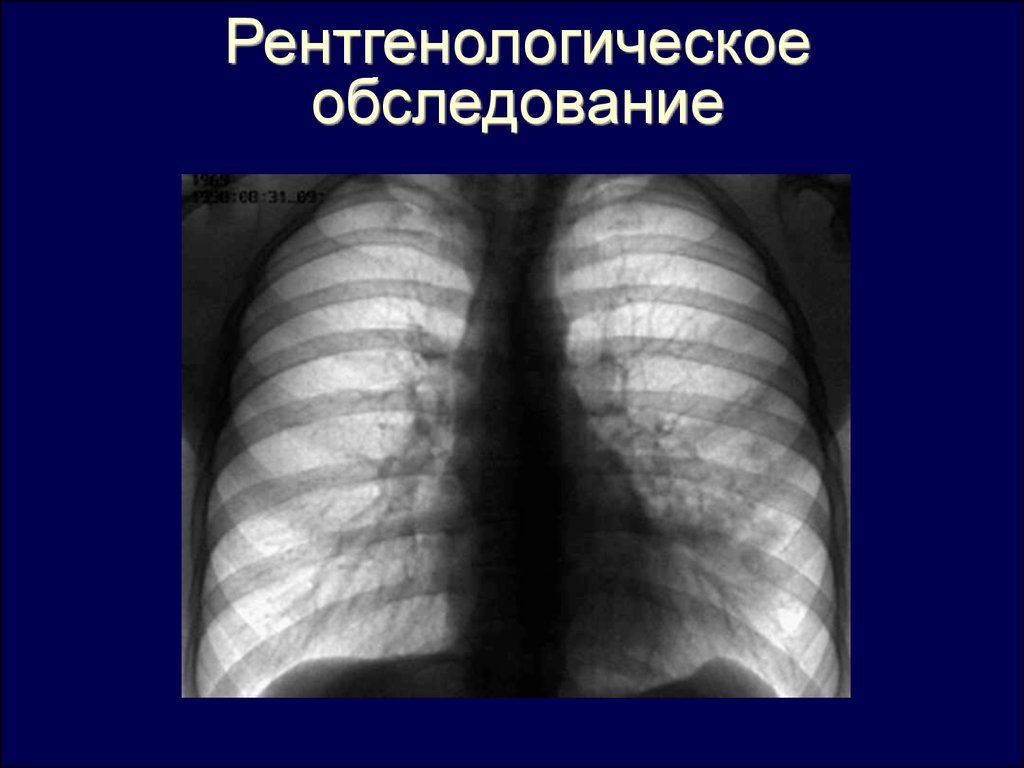
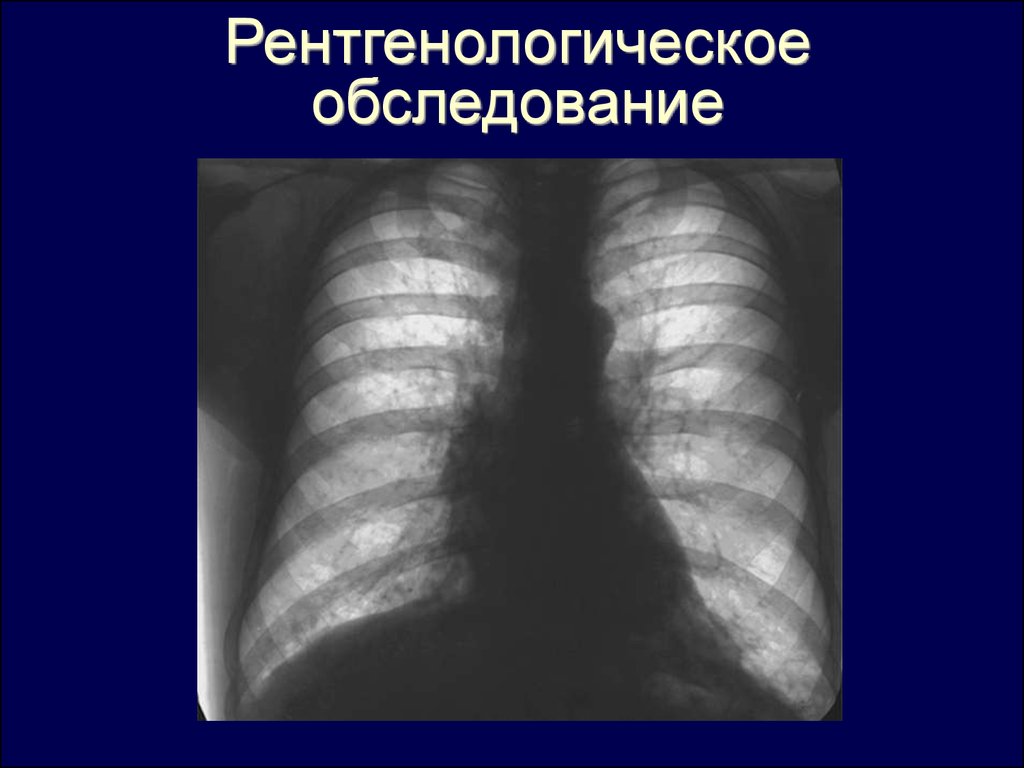
Рентгенологическоеобследование
23.
Осложнения пневмоний1. Плеврит.
2. Перикардит.
3. Эмпиема плевры.
4. Анемии.
5. Психозы.
6. Очаговый нефрит.
7. Абсцессы и гангрена легких.
8. Острая дыхательная недостаточность..
9. Инфекционно-токсический шок.
24.
Фридлендеровская пневмонияВстречается относительно редко и занимает
промежуточное положение между крупозной
и очаговой пневмониями, в связи с тем, что
она носит лобулярный и псевдолобарный
характер. Псевдодолевой характер
обусловлен слиянием отдельных
пневмонических фокусов.
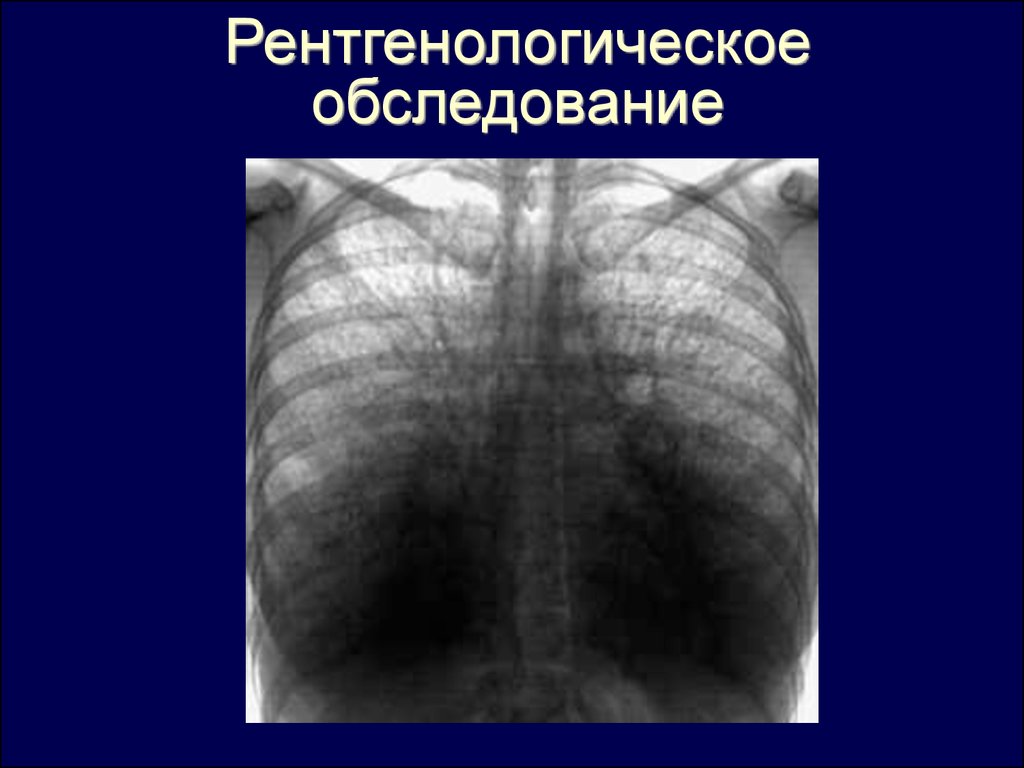
25.
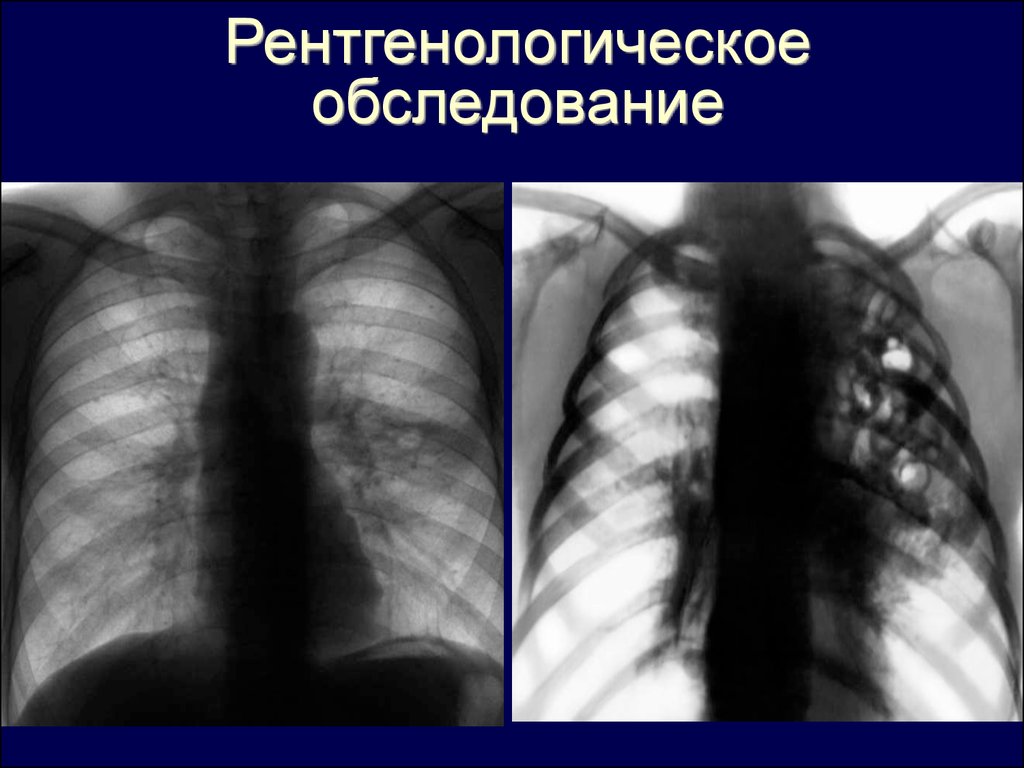
Рентгенологическоеобследование
26.
Очаговые пневмониипериод бактериальной агрессии;
период клинической стабилизации;
период функционального и
морфологического восстановления
27.
Физикальные данныеПериод бактериальной агрессии: при перкуссии у
большинства больных отмечается укорочение
перкуторного звука над местом инфильтрации, у
каждого пятого усилено голосовое дрожание и
бронхофония. Как правило, жесткое дыхание и
мелко- среднепузырчатые влажные хрипы, которые
выслушиваются на ограниченном участке и
отличаются звучностью, иногда влажные хрипы
сочетаются с сухими.
28.
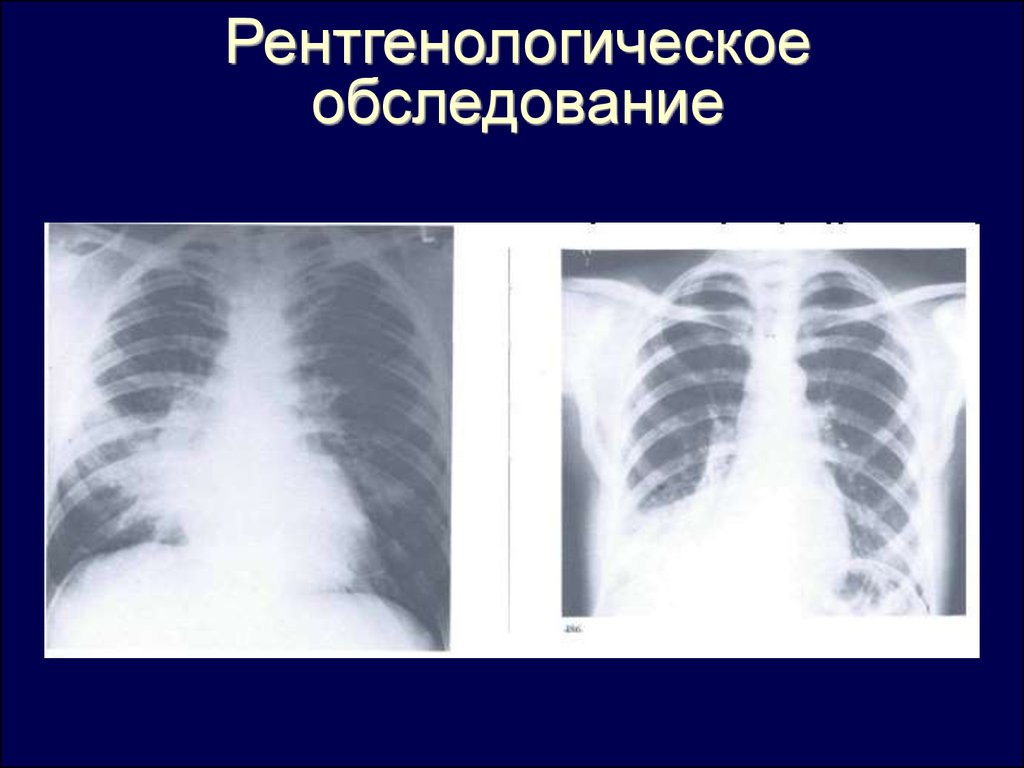
Рентгенологическоеобследование
29.
Физикальные данныеПериод клинической стабилизации при
аускультации удается определить жесткое дыхание
и незначительное количество влажных хрипов.
В периоде функционального и морфологического
восстановления физикальные данные не выявляют
патологических изменений в легких,
30.
Критерии диагностикинегоспитальных пневмоний
Установленный диагноз НП (подтвержденная
рентгеном воспалительная инфильтрация + не менее 2-х
клинических признаков, таких как:)
острое начало заболевания с температурой тела выше 38 С;
кашель с выделением мокроты;
физикальные признаки (притупление перкуторного звука,
ослабленное или жесткое дыхание, локальные
мелкопузырчатые хрипы или крепитация);
лейкоцитоз более 10 тыс. и/или палочкоядерный сдвиг более
10%..
Неопределенный диагноз (отсутствие
рентгенологических изменений и наличие только клинических
признаков)
Маловероятный диагноз (наличие характерных жалоб,
без физикальной картины и невозможность проведения
рентгенологической диагностики)
31.
Пневмококковая пневмонияклиническая картина очаговой пневмонии;
острое начало;
высокая температура тела (39-400С);
быстрое снижение лихорадки после
назначения антибактериальной терапии:
высокий лейкоцитоз
32.
Стафилококковая пневмониясклонность к абсцедированию и
образованию полостей;
острое начало;
тяжелое течение;
гнойная, часто кровянистая мокрота;
изменчивость рентгенологической картины:
лейкоцитоз со сдвигом влево и токсической
зернистостью лейкоцитов, анемия
33.
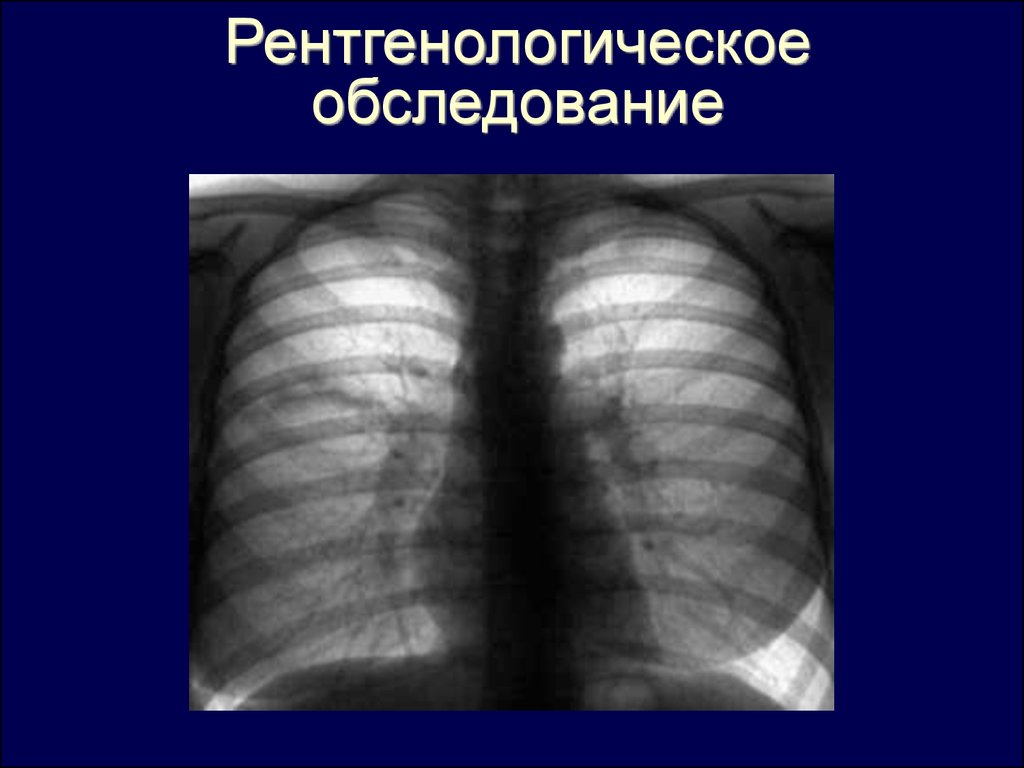
Рентгенологическоеобследование
34.
Стрептококковая пневмонияначало с катаральных явлений;
острое начало;
ремиттирующая лихорадка;
кашель, часто с кровянистой мокротой;
скудная аускультативная симптоматика:
характерные осложнения: плеврит и
эмпиема плевры;
высокий лейкоцитоз
35.
Рентгенологическоеобследование
36.
Пневмония, вызваннаягемофильной палочкой
часто встречается у лиц с сопутствующей
бронхо-легочной патологией;
частое поражение нижних долей легких;
образование мелких и рассеянных очагов
инфильтрации с последующим слиянием;
преобладание клиники гнойного бронхита;
мозаичность перкуторных и аускультативных
признаков;
может осложняться менингитом,
перикардитом, плевритом и сепсисом
37.
Легионеллезная пневмонияинкубационный период от 1,5 до 10 дней;
бледность, иногда с мраморным оттенком;
высокая температура тела (до 400С);
характерны миалгии и боли в суставах:
часто лихорадке предшествует диарея или рвота;
не характерны синдромы поражения верхних
дыхательных путей;
нередко встречается поражение почек;
частое поражение печени;
выраженный лейкоцитоз
38.
Легионеллезная пневмония(ранние диагностические критерии)
1) продромальный период, напоминающий
вирусное заболевание;
2) сухой кашель, оглушенность, диарея;
3) лимфопения без выраженной
нейтрофилии;
4) гипонатриемия.
39.
Микоплазменная пневмонияпостепенное начало;
продромальный период в среднем 3-4 недели;
длительное волнообразное течение;
ранний и постоянный сухой, надсадный,
изнурительный кашель;
скудостью физикальных симптомов:
значительные рентгенологические изменения:
(неоднородные и негомогенные инфильтраты чаще в
нижних отделах, развитие ателектаза, частое поражение
плевры)
нормальное количество лейкоцитов при
значительно увеличенном СОЭ
40.
Рентгенологическоеобследование
41.
Гриппозные пневмонииПервичные гриппозные (возникающие через 1-3 дня
после начала гриппа)
быстрое повышение температуры до 38-39,50С;
нарастающая интоксикация;
наклонностью к коллаптоидным реакциям;
геморрагический синдром;
сухой, болезненный кашель, иногда с кровянистой
мокротой;
неоднородные физикальные данные;
частое поражение интерстиция;
лейкопения и ускорение СОЭ
Вторичные гриппозные (вирусно-бактериальные или
бактериальные пневмонии, возникающие в более позднем
периоде)
42.
Рентгенологическоеобследование
43.
Гипостатическая пневмониядлительное, вялое течение;
усиление одышки;
субфебрильная или нормальная
температура тела;
скудные физикальные данные;
рентгенологически обнаруживают нежные,
облаковидные пятнистые затемнения в
нижних отделах легких;
лейкоцитоз мало выражен или отсутствует
44.
Рентгенологическоеобследование
45.
Аспирационные пневмониизависимость локализации пневмонического очага
от позы, в которой находился больной в момент
аспирации;
частое развитие лобулярных пневмоний;
клинические проявления ограниченного бронхита
и рефлекторного бронхоспазма;
температура тела всегда повышена;
рентгенологически выявляются очаги
инфильтрации или обширное сливное затемнение;
частое развитие ателектаза
46.
Рентгенологическоеобследование
47.
Пневмонии, у больныххроническим бронхитом
полиморфная клиническая картина;
изменение симптоматики обострения
хронического бронхита;
появление влажных хрипов на
ограниченном участке;
рентгенологически появление участков
инфильтрации
48.
Лечение пневмонийПРИНЦИПЫ ЛЕЧЕНИЯ:
лечение должно быть по возможности
ранним, рациональным, индивидуальным
и комплексным.
компоненты лечебного комплекса
должны быть следующими: борьба с
инфекцией и интоксикацией.
49.
Лечение пневмонийГруппы препаратов:
- антибактериальные средства (антибиотики);
- отхаркивающие средства;
- бронхолитики;
- противокашлевые средства;
- гипосенсибилизирующие препараты;
- жаропонижающие (нестероидные противовоспалительные);
- дезинтоксикационные (гемодез, реополиглюкин);
- витамины;
- биостимуляторы (стекловидное тело, ФИБС, алоэ, плазмол);
- кардиотонические средства;
- физиотерапия (УФО, электрофорез, индуктотермия,
ингаляции).
50.
Лечение пневмонийАнтибактериальная терапия:
- идентификация возбудителя, определение
чувствительности к выбираемому антибиотику;
- недопустимость применения антибиотиков в качестве
жаропонижающих средств;
- решение вопроса о реальной необходимости проведения
антибактериальной терапии;
- выбор оптимального препарата (специфичность
действия, фармакокинетика, аллергологический анамнез);
- проведение терапии достаточно высокими дозами с
обязательным соблюдением суточного ритма введения;
- учет стоимости лечения;
- коррекция терапии в процессе лечения в зависимости от
клинического эффекта, изменения чувствительности
микроорганизма и возможного побочного действия
51.
Лечение пневмонийЧасто встречающиеся ошибки при
проведении а/б терапии:
• назначение антибиотиков в случаях, когда
они не могут быть эффективными (вирусная
инфекция);
• продолжение лечения при отсутствии
терапевтического эффекта;
• недостаточный контроль эффективности
лечения (преждевременная отмена или
необоснованно длительное лечение);
• не проведение патогенетической терапии
(дезинтоксикация и т.д.)
52.
Лечение пневмонийПути введения
антибактериальных препаратов:
внутримышечный
внутривенный
интратрахеальный
транстрахеальный
интрабронхиальный
трансторакальный
53.
Лечение пневмонийСочетанное применение антибиотиков:
• неизвестный бактериологический характер
инфекции;
• наличие смешанной флоры;
• тяжелые, не поддающиеся влиянию
определенного антибиотика, формы
пневмонии
54.
Лечение пневмонийНегоспитальная пневмония:
Первая группа – пероральный амоксицилин или макролид
(спирамицин, азитромицин, кларитромицин), в качестве
альтернативы - тетрациклины (доксициклин).
Вторая группа – защищенные аминопенициллины
(амоксицилин/клавулановая кислота) или цефалоспорины II
поколения (цефуроксим, аксетил), альтернатива - фторхинолоны.
При отсутствии эффекта - цефалоспорины III поколения
(цефтриаксон) парентерально.
Третья группа – парентерально защищенные
аминопенициллины (амоксицилин/клавулановая кислота) или
цефалоспорины II-III поколения. При отсутствии эффекта –
сочетание с макролидами или монотерапия фторхинолонами с
возможным переходом на п/о прием ч/з 5 дн. от начала лечения.
Четвертая группа – требуется проведение интенсивных
мероприятий в условиях стационара.Используется сочетание
фторхинолонов (ципрофлоксацин) с бета-лактамами (цефтазидим,
еропенем) или аминогликозидами.
55.
Лечение пневмонийВнутригоспитальная пневмония:
Легкое и умеренно тяжелое течение – возможна
монотерапия цефалоспоринами II-III генерации, беталактамами, фторхинолонами или макролидами.
Тяжелое течение – при наличии сочетанной аэробой
и анаэробной флоры показано применение имипенема.
Если превалирует грибковая ассоциация – назначают
дифлюкан или амфотерицин В.
Тяжелым больным , которые длительной время
находятся в стационаре и принимали антибиотики ранее,
показана комбинированная терапия:
аминогликозид+антипсевдомонадный пенициллин или
цефалоспорин+ванкомицин или
аминогликозид+имипенем+ванкомицин.
56.
Лечение пневмонийАспирационные
пневмонии:
эффективно назначение клиндамицина,
полусинтетических пенициллинов,
цефалоспоринов третьей генерации в
сочетании с метранидазолом.
57.
Лечение пневмонийКритерии достаточности
антибактериальной терапии:
- температура тела менее 37,5 С;
- отсутствие симптомов интоксикации;
- отсутствие признаков дыхательной
недостаточности;
- отсутствие гнойной мокроты;
- количество лейкоцитов крови < 10 тыс,
нейтрофилов < 80% и юных форм – < 6%;
- отсутствие негативной динамики
инфильтрации.
58.
Лечение пневмонийКритерии возможного перевода
больного на пероральный прием
препарата :
- нормальная температура тела (при двух
измерениях с интервалом в 8 часов);
- уменьшение интенсивности одышки;
- наличие сознания;
- позитивная общая динамика заболевания;
- отсутствие нарушений всасывания в ЖКТ;
- согласие пациента на пероральный прием
препарата.

















































 Медицина
Медицина