Похожие презентации:
Инфекционный мононуклеоз у детей и его последствия
1. Інфекційний мононуклеоз та його наслідки у дітей
ЗАПОРІЗЬКИЙ ДЕРЖАВНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТФАКУЛЬТЕТ: ПІСЛЯДИПЛИМНОЇ ОСВІТИ
КАФЕДРА: ДИТЯЧИХ ХВОРОБ
АСИСТЕНТ КАФЕДРИ ШАМЕНКО В.О.
2016
2. Инфекцио́нный мононуклео́з
(mononucleosis infectiosa, боле́зньФила́това, анги́на моноцита́рная,
лимфобласто́з доброка́чественный) —
острое вирусное заболевание, которое
характеризуется лихорадкой,
поражением зева, лимфатических узлов,
печени, селезенки и своеобразными
изменениями состава крови.
3. История
На инфекционную природу этого заболеванияуказал ещё Н. Ф. Филатов в 1887 году, который
первым обратил внимание на лихорадочное
заболевание с увеличением лимфатических узлов
и назвал его идиопатическим воспалением
лимфатических желез. Описанное заболевание
долгие годы носило его имя — болезнь Филатова. В
1889 году немецкий учёный Пфейффер (нем. Emil
Pfeiffer) описал аналогичную клиническую картину
заболевания и определил его как железистую
лихорадку с поражением зева и лимфатической
системы.
4. История
С введением в практику гематологическихисследований были изучены характерные
изменения состава крови при этом заболевании, в
соответствии с которыми американские учёные Т.
Спрэнт и Ф. Эванс назвали заболевание
инфекционным мононуклеозом. В 1964 году
Майкл Энтони Эпстайн и Иво́нна Барр выделили
из клеток лимфомы Беркитта герпесоподобный
вирус, названный в их честь вирусом ЭпштейнаБарр, который позднее с большим постоянством
обнаруживали при инфекционном мононуклеозе.
5. Эпидемиология
Источником инфекции являются больной человек, втом числе со стёртыми формами болезни, и
вирусоноситель. От больного человека к здоровому
возбудитель передаётся воздушно-капельным путем,
чаще всего со слюной (например, при поцелуе, отсюда
название «поцелуйная болезнь», при использовании
общей посуды, белья, постели и т. п.), возможна
передача инфекции при переливании крови.
Заражению способствуют скученность и тесное
проживание больных и здоровых людей, поэтому
нередки вспышки заболевания в общежитиях,
интернатах, лагерях, детских садах.
6. Эпидемиология
Мононуклеоз называют также «болезнью студентов»,так как клиническая картина заболевания
развивается в подростковом и молодом возрасте.
Около 50 % взрослого населения переносят
инфекцию в подростковом возрасте. Максимальная
заболеваемость у девочек отмечается в возрасте 14—
16 лет, у мальчиков — в 16—18 лет. К 25—35 годам у
большинства людей в крови выявляют антитела к
вирусу инфекционного мононуклеоза. Однако у
ВИЧ-инфицированных возобновление активности
вируса может наступать в любом возрасте.
7. Этиология
Возбудитель — ДНК-геномный вирус Эпштейна —Барр рода Lymphocryptovirus подсемейства
Gammaherpesvirinae семейства Herpesviridae. Вирус
способен реплицироваться, в том числе в Влимфоцитах; в отличие от других вирусов герпеса
он не вызывает гибели клеток, а напротив,
активирует их пролиферацию. Вирионы
включают специфические антигены: капсидный
(VCA), ядерный (EBNA), ранний (ЕА) и
мембранный (МА) антигены. Каждый из них
образуется в определённой последовательности и
индуцирует синтез соответствующих антител.
8. Этиология
В крови больных инфекционным мононуклеозомсначала появляются антитела к капсидному
антигену, позднее вырабатываются антитела к ЕА
и МА. Возбудитель малоустойчив во внешней среде
и быстро гибнет при высыхании, под действием
высокой температуры и дезинфектантов.
Инфекционный мононуклеоз — только одна из
форм инфекции вызванная вирусом ЭпштейнаБарр, который также вызывает лимфому Беркитта
и носоглоточную карциному. Его роль в патогенезе
ряда других патологических состояний
недостаточно изучена.
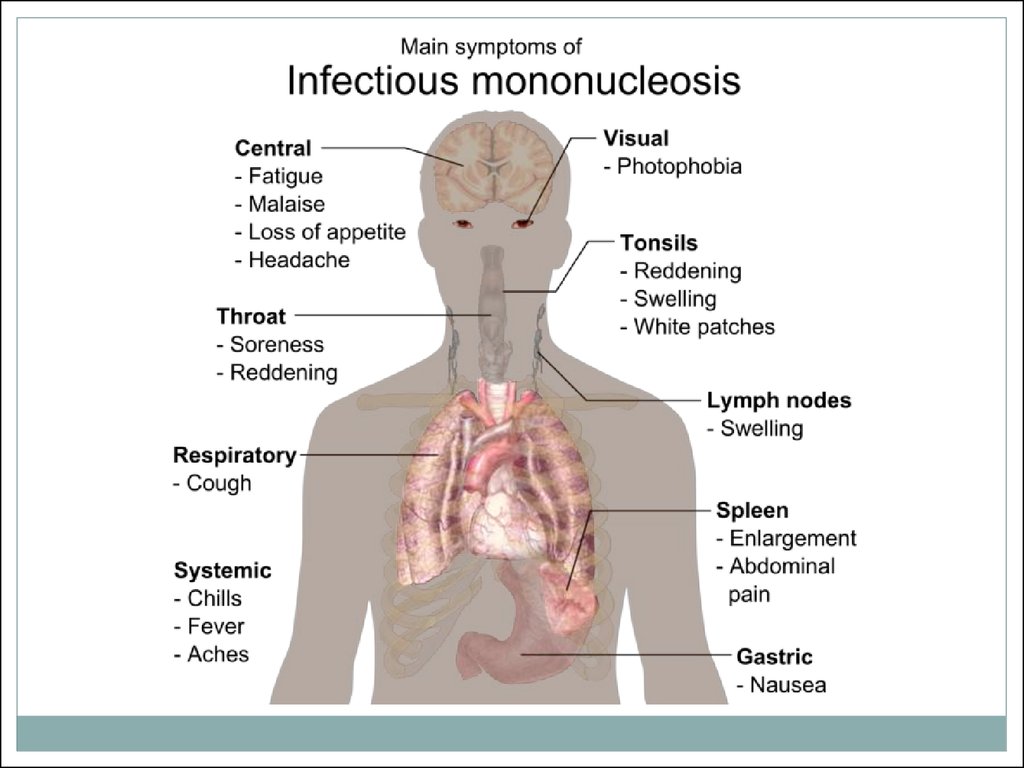
9. Основные симтомы заболевания
Инкубационный период может достигать до 21дня, обычно составляет около недели. Период
болезни до двух месяцев. Мононуклеоз у детей
отличается по течению от такового у взрослых. Он
начинается более стремительно и остро, чем у
взрослых, при этом более выражено и обширно
поражаются миндалины, также сильнее
увеличиваются лимфаузлы. Мононуклеоз у детей
чаще, чем у взрослых, протекает без увеличения
печени и развития желтухи.
10. Основные симтомы заболевания
слабость;частые головная боль, мигрень, головокружения;
боль в мышцах и суставах (чаще всего от оказываемого
давления со стороны образовавшей узлы лимфы; чем
больше узел, тем большее давление может оказываться
на нервные окончания);
повышение температуры тела (как следствие —
повышенное потоотделение);
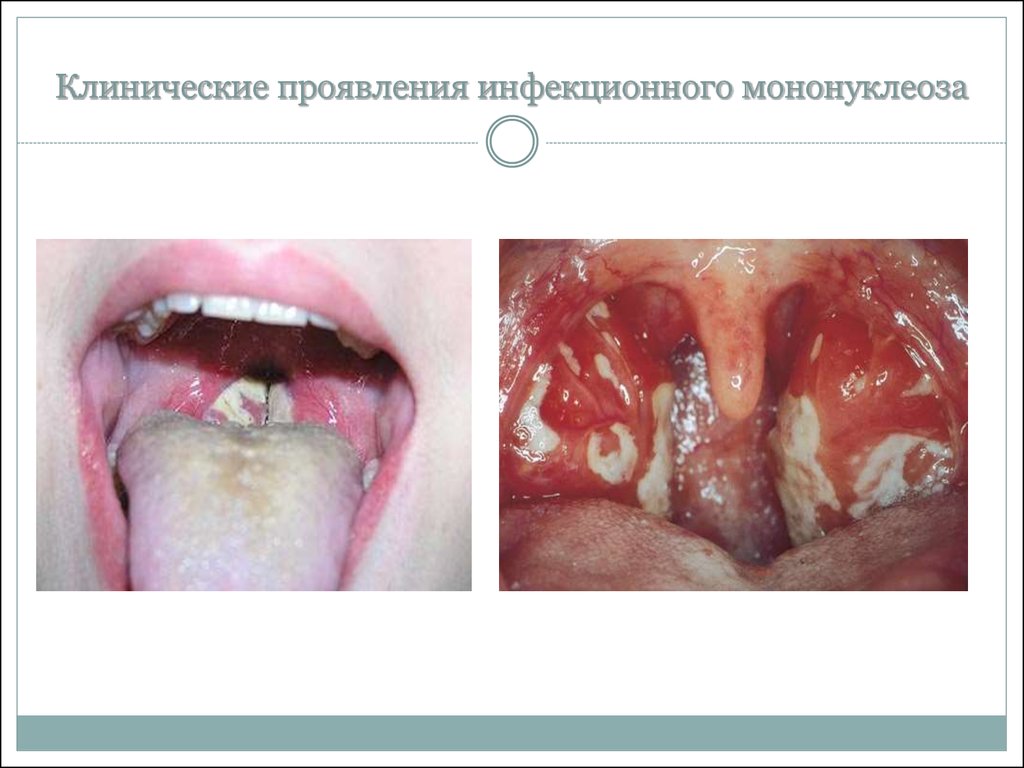
боли в горле при глотании (ангина);
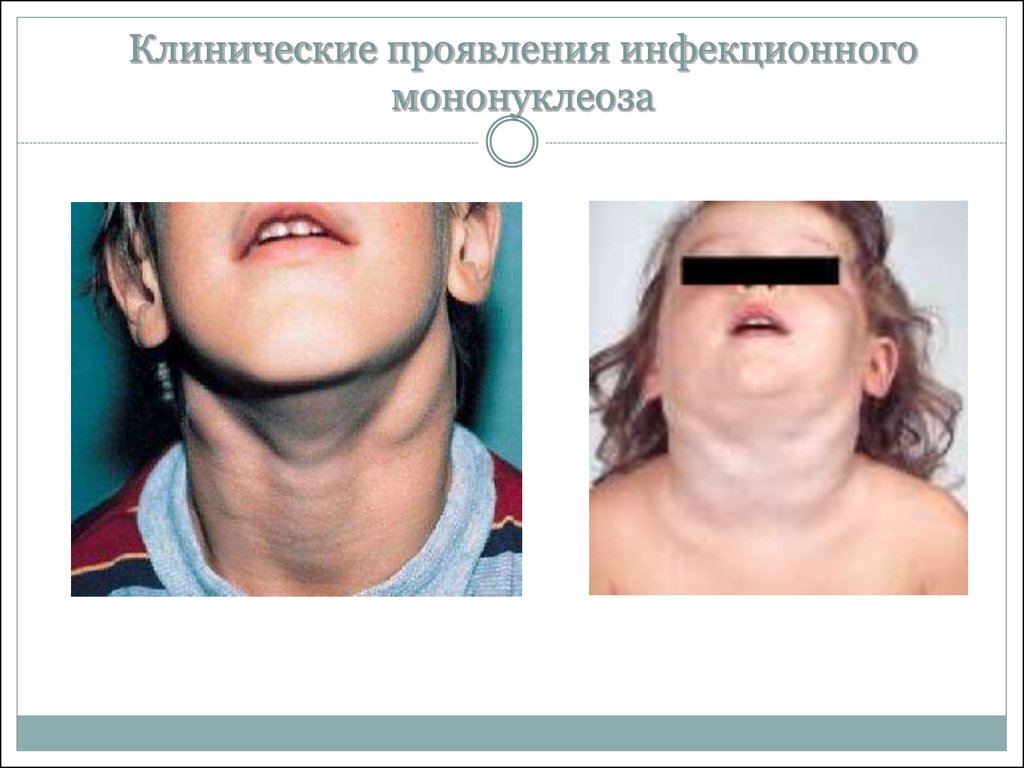
воспаление и увеличение лимфатических узлов (без
медикаментозного вмешательства в течение болезни на
протяжении длительного периода времени (несколько
месяцев/лет) наблюдается не только качественное
увеличение уже воспалённых лимфоузлов, но и
увеличение их числа, например, вялотекущее
преобразование одного узла в цепочку из трёх);
11. Основные симтомы заболевания
увеличение печени и/или селезёнки;появление в крови атипичных мононуклеаров,
увеличение доли одноядерных элементов
(лимфоциты, моноциты);
увеличение чувствительности к ОРВИ и прочим
респираторным заболеваниям;
частые поражения кожного покрова вирусом
Herpes simplex virus («простой герпес» или
вирус Герпеса первого типа), обычно в области
верхней или нижней губы.
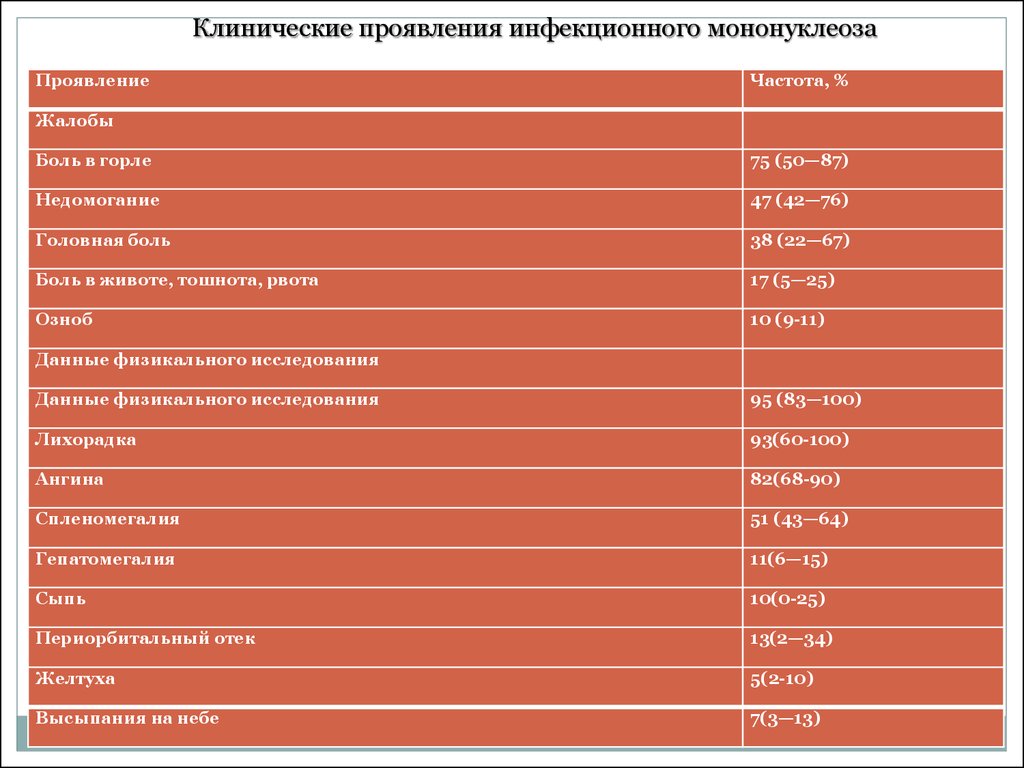
12.
Клинические проявления инфекционного мононуклеозаПроявление
Частота, %
Жалобы
Боль в горле
75 (50—87)
Недомогание
47 (42—76)
Головная боль
38 (22—67)
Боль в животе, тошнота, рвота
17 (5—25)
Озноб
10 (9-11)
Данные физикального исследования
Данные физикального исследования
95 (83—100)
Лихорадка
93(60-100)
Ангина
82(68-90)
Спленомегалия
51 (43—64)
Гепатомегалия
11(6—15)
Сыпь
10(0-25)
Периорбитальный отек
13(2—34)
Желтуха
5(2-10)
Высыпания на небе
7(3—13)
13. Клинические проявления инфекционного мононуклеоза
14. Клинические проявления инфекционного мононуклеоза
15.
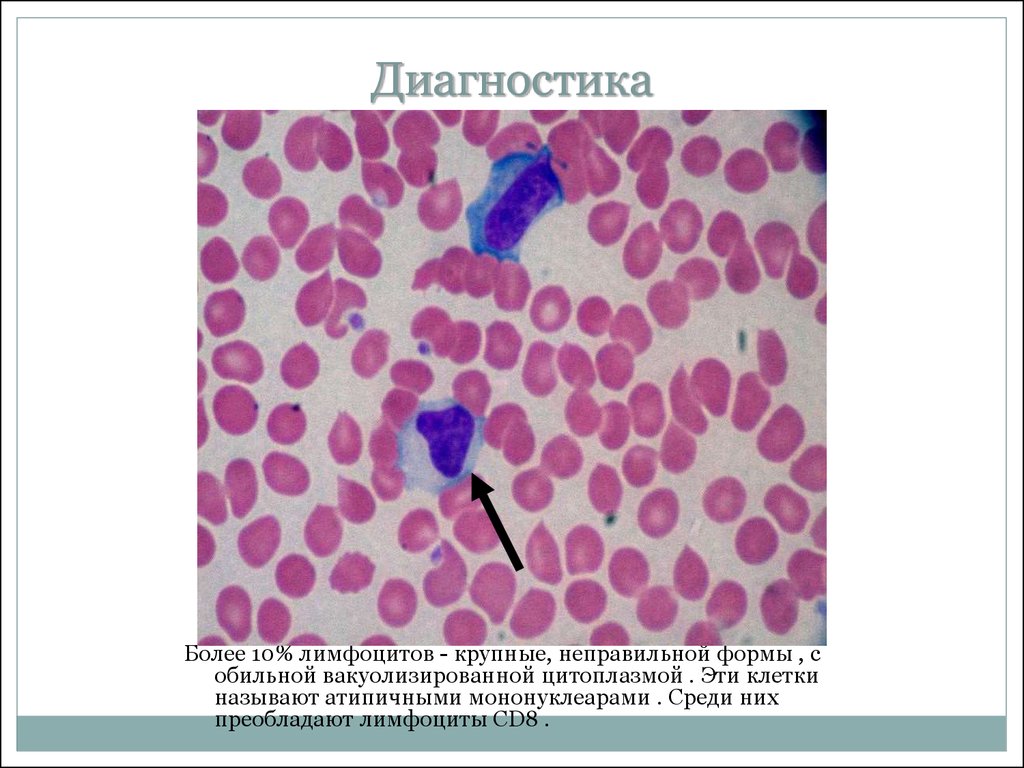
16. Диагностика
Более 10% лимфоцитов - крупные, неправильной формы , собильной вакуолизированной цитоплазмой . Эти клетки
называют атипичными мононуклеарами . Среди них
преобладают лимфоциты CD8 .
17. Диагностика
Антитела к капсидному антигену вируса ЭпштейнаБарр выявляют методом иммунофлюоресценции.На ранней стадии заболевания в сыворотке
больного появляются IgM к капсидному
антигену. Их титр становится максимальным
через 2 недели после начала заболевания и
снижается в течение 2-3 мес. Присутствие IgM к
капсидному антигену вируса Эпштейна-Барр
свидетельствует о недавнем заражении, а IgG - о
ранее перенесенном заболевании.
18. Осложнения
Осложнения встречаются редко. Наибольшеезначение имеют отиты, паратонзиллит,
синуситы, пневмония. В единичных случаях
встречаются разрывы селезёнки, печеночная
недостаточность, острая печеночная
недостаточность.
При терапии антибиотиком ампициллином и
амоксициллином у пациентов практически
всегда наблюдается кожная сыпь.
19. Лечение
В качестве этиотропной терапии при болезнииспользуют препараты рекомбинантного интерферона
(виферон) и его индукторы (циклоферон)
Патогенетигескую и симптоматическую терапию
проводят в зависимости от тяжести болезни. Для
борьбы с гипертермией применяют методы
физического охлаждения, жаропонижающие средства;
используют десенсибилизирующие препараты;
назначают поливитамины; по показаниям гепатопротекторы (ЛИВ-52, эссенциале, карсил).
20. Лечение
Антибактериальную терапию проводят (в случаеприсоединения бактериальных инфекций) с
учетом чувствительности выделенной из зева
микрофлоры.
Больным тяжелыми формами назначают
глюкокортикоиды (преднизолон - из расчета 2-2,5
мг/кг массы тела в сутки; дексаметазон) в течение
3- 5 дней.
21. Последствия мононуклеоза у детей
Из-за чрезмерно увеличенных миндалин болезньможет привести к обструкции дыхательных
путей.
Болезнь (в тяжелых случаях) также может
спровоцировать разрыв селезенки.
Мононуклеоз у детей может стать причиной
развития гепатита.
В худшем случае может развиться
менингоэнцефалит.
22. Обструктивное апноэ сна у детей
“Упрямый, отстающий, ленивый ребенок,страдающий частыми головными болями в школе,
дышит через рот, а не нос, храпит, беспокоен
ночью и просыпается с сухостью во рту утрам,
заслуживает особого внимания школьного врача».
Впервые еще в 1889 году У.Хилл в статье,
озаглавленной «О некоторых причинах отставания
у детей», описал это сочетание симптомов
неизвестного заболевания, которое сейчас
известно как детское обструктивное апноэ сна
(ОАС).
23. Обструктивное апноэ сна у детей
Первые сообщения об ОАС у детей былиопубликованы в 1976, почти десятилетие спустя
после первого описания ОАС у взрослых.
Педиатрическое ОАС является нарушением,
которое характеризуется пролонгированной
частичной и/или преходящей полной обструкцией
верхних дыхательных путей, которая нарушает
нормальный газовый обмен (оксигенация и
вентиляция) и непрерывность сна. Спектр тяжести
обструкции дыхательных путей у детей варьирует в
диапазоне от первичного храпа до синдрома ОАС.
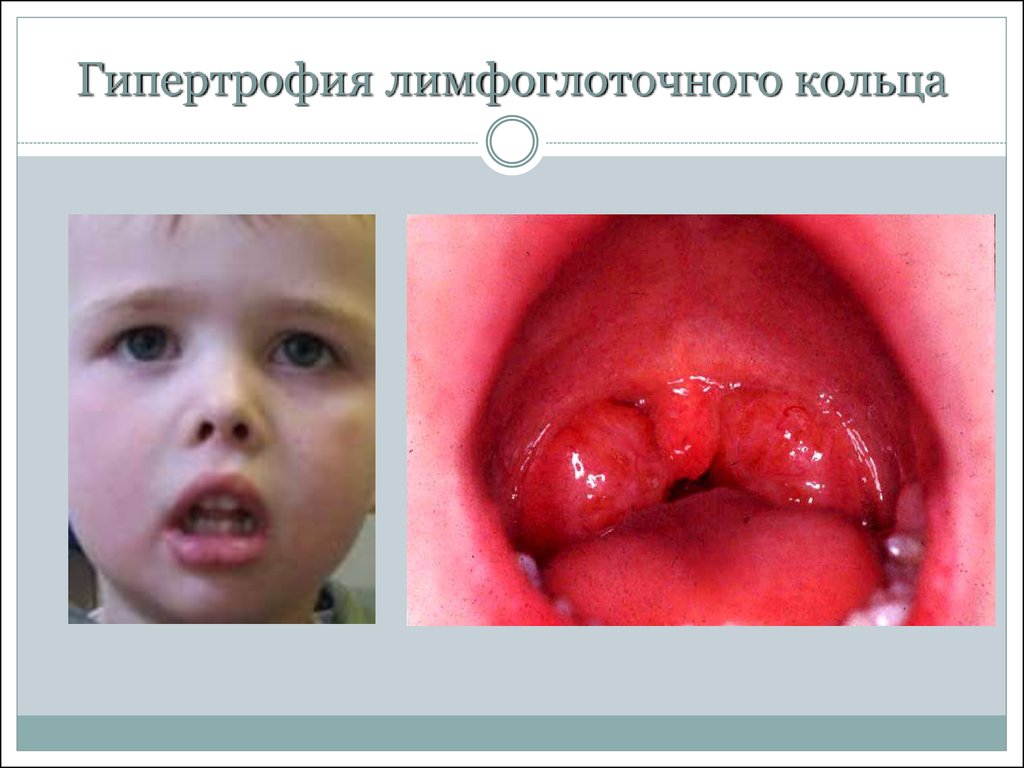
24. Гипертрофия лимфоглоточного кольца
25. Обструктивное апноэ сна у детей
ОАС наблюдается во всех возрастныхгруппах, от новорожденных до подростков,
с пиком, который приходится на возраст 28 лет.
Аденотонзиллярная гипертрофия
наиболее частая находка при этом
синдроме у детей.
26. Лечение ОАС у детей
«Первая линия» лечения у детей – это хирургия,тонзиллэктомия(тонзиллотомия) и аденотомия.
В США, например, ОАС у детей является наиболее
частым показанием для аденотонзиллэктомии –
почти 274 000 случаев в год.
Эффективность аденотонзиллектомии оценивается в
70-100%, однако она не может гарантировать
пожизненное излечение. На результат влияет не
только методика операции и возраст ребенка, но
также состояние оперируемого пациента.
27. Заключение
Наиболее часто встречающим последствиеммононуклеоза у детей, с которым встречаются
оториноларингологи, является гипертрофия
небных и глоточной миндалин. На сегодняшний
день не существует способов предупреждения
заболевания. Следовательно, оториноларингологи,
педиатры и инфекционисты должны
поддерживать высокий уровень бдительности,
помогая заболевшим детям и их семьям в поиске
соответствующего способа лечения.





















 Медицина
Медицина








