Похожие презентации:
Гнойные заболевания легких и плевры
1. Омский Государственный медицинский университет кафедра факультетской хирургии, урологии
Тема: Гнойныезаболевания легких и
плевры
2.
Легкие - это органы дыхания, в которых совершаетсягазообмен между воздухом и кровеносной системой
живых организмов. Легкие есть у млекопитающих (к ним
относится и человек), пресмыкающихся, птиц, у
большинства видов земноводных и некоторых видов
рыб. Необычное название этих органов произошло
следующим образом. Когда люди разделывали туши
животных и клали вынутые из них внутренности в таз с
водой, то все органы оказывались тяжелее воды и
опускались на дно. Только органы дыхания,
расположенные в грудной клетке, были легче воды и
плавали на поверхности. Так за ними и закрепилось
название "легкие".
3.
4.
Анатомия легких такова, что они тесноприлегают к сердцу слева и справа. Каждое
легкое имеет форму усеченного конуса.
Верхушки конусов незначительно выступают
за пределы ключиц, а основания прилегают к
диафрагме, отделяющей полость грудной
клетки от брюшной полости.
5.
Легкие разделяются на доли посредствоммеждолевых щелей, в которые проникает
висцеральная плевра, покрывающая
поверхность долей легкого.
В правом легком выделяют 3 доли - верхнюю,
среднюю и нижнюю.
Верхняя и средняя доли отделены от нижней
косой бороздой, а между собой горизонтальной.
Левое легкое разделяется на 2 доли (верхнюю и
нижнюю) посредством косой щели (борозды).
6.
Каждаядоля делится на бронхолегочные
сегменты, представляющие собой участки органа,
в той или иной степени изолированные от таких
же соседних. В каждом из этих участков имеется
сегментарный бронх Каждый сегмент имеет
собственный бронх и соответствующую ветвь
легочной артерии Всего насчитывается 18 таких
сегментов: 10 в правой и 8 в левой части органа.
7.
8.
9.
Прежде чем попасть в альвеолы, воздух попадает вбронхиальную систему. «Воротами» для воздуха
является трахея.
Tрахея делится на правый и левый
главные бронхи на уровне дуги аорты
(бифуркация трахеи).
Правый главный бронх отходит от трахеи
под более острым углом, чем левый, и
является по сути ее продолжением.
Главные бронхи делятся на долевые
соответственно долям легкого. Далее
происходит деление на сегментарные,
субсегментарные и более мелкие бронхи,
которые переходят в бронхиолы и слепо
заканчиваются альвеолами
10. Гнойно-деструктивные заболевания легких и плевры
11.
Легочные нагноения представляют собой тяжелыепатологические состояния, характеризующиеся
воспалительной инфильтрацией и последующим
гнойным или гнилостным распадом (деструкцией)
легочной ткани в результате воздействия
инфекционных возбудителей. К нагноительным
заболеваниям легких относятся
абсцесс легкого,
гангрена легкого,
бронхоэктатическая болезнь,
нагноившаяся киста легкого,
так называемая «абсцедируюшая пневмония».
12.
В течение многих веков врачи пытались найти наиболеецелесообразные способы лечения легочных нагноений.
Гиппократ выяснил основные клинические проявления этой
патологии и выработал рациональные способы их лечения.
В своих « Афоризмах» и в сочинении «De morbis» он
указывал, что воспаление легких не разрешившееся в
течение 15-22 дней, непременно должно закончиться
нагноением и образованием абсцесса. Последний может
вскрыться через дыхательные пути; если этого не случится,
возможно вскрыть гнойник и Гиппократ вскрывал грудную
полость ножом или раскаленным железным прутом, следуя
своему принципу: ubi pus, ibi incision - где гной, там разрез.
Честь производства первой пневмотомии приписывается
Гиппократу.
13.
Абсцесс и гангрену легких как отдельныенозологические формы выделил Лаэннек в 1819 г.
(«Traite de l,auscultation mediate et des maladies des
poumons et du Coeur»). Он же сделал первое описание
гангрены легкого как наиболее тяжелой формы легочной
патологии.
Зауэрбрух предложил объединить эти заболевания под
общим названием «легочные нагноения».
14.
«До 1900 года было описано только 300абсцессов легкого, а с 1900 до 1931 года3000. Один Зауэрбрух до 1933 года имел
600 случаев, а знаменитый клиницист
девятнадцатого столетия Делафуа за 25 лет
не видел ни одного абсцесса» . Это строки
из произведения Валентина Феликсовича
Войно- Ясенецкого « Очерки гнойной
хирургии»
15.
В нашей стране большое внимание проблеме нагноений легких иплевры уделял С.И. Спасокукоцкий, опубликовавший в 1938
году монографию «Хирургия гнойных заболеваний плевры и
легких».
В 1967 году Виктор Иванович Стручков рассматривал абсцесс
как ограниченное скопление гноя, имеющее полость, стенки и
содержимое( гной, секвестры), а гангрену- как некроз легочной
ткани под воздействием токсинов и нарушения кровообращения,
который не имеет четких границ и сопровождается тяжелым
состоянием больного.
16.
КОДЫ МКБ-10J47.0.Бронхоэктазия.
Бронхиолэктазы.
Исключены: врожденные бронхоэктазы (Q33.4),
туберкулезные бронхоэктазы (текущее заболевание)
(A15-A16)
J85.0. Гангрена и некроз легкого.
J85.1. Абсцесс легкого с пневмонией.
J85.2. Абсцесс легкого без пневмонии.
J98.4. Другие поражения легкого
Обызвествление легкого. Кистозная болезнь легкого
(приобретенная). Болезнь легкого БДУ Пульмолитиаз
Q33.0. Врожденная киста легкого.
Q33.4. Врожденная бронхоэктазия .
17.
Абсцесс легкого является патологическимпроцессом,
характеризующимся наличием более или менее
ограниченной гнойной полости в легочной ткани,
которая является результатом инфекционного
некроза, деструкции и расплавления последней. Эта
гнойная полость отграничена от непораженных
участков пиогенной капсулой.
18.
Гангрена легкого представляет собой бурнопрогрессирующий и не склонный к
отграничению от жизнеспособной легочной
ткани гнойно- гнилостный некроз всего
легкого или отделенной плеврой
анатомической структуры (доли), в котором
перемежаются зоны гнойного расплавления и
неотторгнутого некроза.
19.
Бронхоэктатическая болезнь – хроническоеприобретенное, а в ряде случаев врожденное,
заболевание, характеризующееся необратимыми
изменениями (расширением, деформацией)
бронхов (бронхоэктазами),сопровождающимися
их функциональной неполноценностью,
нарушением дренажной функции и хроническим
гнойно-воспалительным процессом в
бронхиальном дереве, перибронхиальном
пространстве с развитием ателектазов,
эмфиземы, цирроза в паренхиме легкого.
20.
Нагноившаяся киста легкого –заболевание, характеризующееся
наличием врожденного или
приобретенного полостного
образования в легочной ткани, которое
сообщается с бронхом и содержит
воздух и инфицированную жидкость и
ткани.
21.
Абсцедирующая (очаговая,септическая) пневмония – это
очаговая инфекционная гнойнонекротическая деструкция легкого,
представляющая собой
множественные гнойнонекротические очаги бактериального
или аутолитического протеолиза без
четкой демаркации от
жизнеспособной легочной ткани.
22.
Большинство торакальных хирургов нерекомендуют пользоваться термином
«абсцедирующая пневмония» в основном по
тактическим соображениям, считая
целесообразным четко отграничить пневмонию,
являющуюся чисто терапевтической проблемой,
от инфекционных деструкций легких,
отличающихся значительно более тяжелым
течением и прогнозом, а главное требующим в
большинстве случаев специализированного
лечения в торакальных отделениях с
использованием активных лечебных
манипуляций и хирургических методов.
23.
Острый абсцесс и гангрена легкого развиваются чащеу мужчин (70%) трудоспособного возраста – 45 – 55
лет. Среди больных с острым абсцессом и гангреной
легкого соотношение мужчин и женщин составляет
8:1. Количество острых абсцессов при пневмониях
колеблется от 2 до 5%, закрытая травма груди
сопровождается абсцедированием легкого в 1,5-2%
случаев.
Больные с деструктивными заболеваниями легких и
плевры часто социально неустроенные люди, многие
из которых страдают алкоголизмом. В последние годы
обращает на себя внимание увеличение количества
больных молодого возраста , употребляющих
наркотики.
Алкоголизм Наркомания
Эпилепсия Черепно – мозговые травмы
Передозировка седативных средств
Общая анестезия, комы любого происхождения
являются предраспологающими факторами
24.
Предрасполагающие факторы: следующие группызаболеваний, которые приводят к развитию острых
абсцессов или гангрены легкого:
1. Крупозная или вирусная пневмонии. Это наиболее частая,
если не основная причина образования абсцессов легкого.
2.Аспирация инородных тел с нарушением дренажной
функции бронхов
3.Доброкачественная или злокачественная опухоль стенки
бронха или опухоль, сдавливающая бронх, а также стеноз
бронха встречаются от 0.5 до 1% случаев.
4.Сепсис, тромбофлебит, другие гнойные заболевания, могут
привести к поражению легких гематогенным или
лимфогенным путем с развитием пневмонического очага и
встречаются в 1.4-9% случаев.
5.Закрытая и открытая травма грудной клетки (хотя редко
сопровождается нагноением легочной паренхимы).
25.
Благоприятный фоном, на котором значительночаще развиваются гнойные процессы в легких и
плевре, являются хронические заболевания органов
дыхания (бронхит, эмфизема, пневмосклероз,
бронхиальная астма), системные заболевания
(пороки сердца, болезни крови, сахарный диабет), а
также пожилой возраст.
26.
В 60% поражается правое легкое,в 34% - левое
в 6% поражение оказывается двусторонним.
Большая частота поражения правого легкого обусловлена
особенностями его строения: широкий правый главный бронх
является как бы продолжением трахеи, что способствует
попаданию в правое легкое инфицированного материала.
У большинства поражается одно легкое .При этом превалирует
поражение верхней доли справа и нижней доли слева.
27.
ЭТИОЛОГИЯВозбудителями острой инфекционной деструкции легких
являются как микроорганизмы находящиеся в дыхательных
путях , так и проникающие в организм из окружающей среды и
попадающие в легкие по бронхиальным, кровеносным и
лимфатическим путям.
Заболевание может начаться после проникновения любых
патогенных микробов, к которым быстро присоединяются и
другие микроорганизмы бронхиального дерева, глотки, трахеи
и на дальнейшее течение процесса влияет полиинфекция.
28.
Этиологическими факторами в развитии острого абсцесса игангрены легкого могут быть как грамположительные кокки
( стафилококки, стрептококки), так и грамотрицательные
палочки( Enterobacteriaceae, синегнойная палочка) ,
неклостридиальные анаэробные микроорганизмы, Haemophilus
Influenzae, патогенные микоплазмы, грибы.
Грамотрицательная флора чаще высевается при гангрене
легкого или тяжелом течение абсцесса легкого и составляет
25-30%. При абсцессах и гангрене легкого, вызванных
аспирацией выделяются анаэробы более чем у 90% больных.
Наиболее актуальными представителями анаэробных
микроорганизмов являются пептострептококки, бактероиды
и фузобактерии ( анаэробы «большой тройки» по выражению
в англоязычной литературе.)
29.
Не утратил своего значения пневмококк. Егопатогенность определяется наличием
полисахаридной капсулы, способностью
вырабатывать нейраминидазу,гиалуронидазу,
протеиназу, разрушающие секреторный
иммуноглобулин А, протеин М и другие
ферменты. Это позволяет пневмококку
беспрепятственно вступать в контакт с клетками
бронхиального и альвеолярного эпителия,
благоприятно размножаться на их поверхности и
вызывать экссудативный процесс. В последние
годы доказана патогенность эпидермального
стафилококка, которая не уступает по факторам
золотистому стафилококку. Частота выделения
стафилококка из очагов деструкции легкого
составляет 17-25%.
30.
Большое значение в развитии острых гнойныхдеструктивных процессов в легких имеет
вирусная инфекция. Чаще выявляются у
пациентов с гнойными заболеваниями легких и
плевры вирусы гриппа А, РС –вирусы, вирус
парагриппа и аденовирусы. Вирусное
поражение эпителия бронхиального дерева так
же создает условия для инвазии в ткань
легкого условно-патогенной микрофлоры,
находящейся в дыхательных путях.
31.
Решающую роль в патогенезе заболевания легкихи плевры играет сочетание и взаимодействие
четырех основных факторов:
1. Нарушение бронхиальной проходимости
2. Острый инфекционный воспалительный процесс в
легочной ткани
3.Нарушения кровоснабжения , обусловливающие
некроз легочной ткани
4.Синдром эндотоксикоза
Как правило один из них становится ведущим в
развитии патологического процесса. Однако если к
этому фактору не происходит присоединения других,
гнойный процесс не развивается
32.
1. Нарушение бронхиальной проходимостиАспирация содержимого ротовой полости и
носоглотки-частое событие у здоровых людей
во время сна. Однако не в каждом случае
аспирация приводит к развитию пневмонии.
Возникновение пневмонии зависит от
количества бактерий, достигающих
терминальных бронхиол( размер инокулюма),
вирулентности бактерий, а так же от состояния
защиты нижних дыхательных путей. Статус
защитной системы хозяина определяет, будут
ли микроорганизмы размножаться и вызовет ли
это развитие пневмонии или наоборот, будут
уничтожены факторами защиты.
33.
Подтверждением ведующей роли аспирации в механизмевозникновения абсцесса или гангрены легких являются
общепризнанные факты преимущественного развития
заболевания у злоупотребляющих алкоголем, а также
частая локализация патологического процесса в задних
сегментах легкого (2, 6, 10), чаще правого легкого.
Этому способствуют состояния организма, значительно
снижающие уровень сознания и рефлексов: острая и
хроническая алкогольная интоксикация, наркоз, травма
черепа и головного мозга, коматозные состояния,
кранио-васкулярные расстройства, а также дисфагия при
заболеваниях пищевода и желудка.
34.
Рассмотрим механизм развития гнойного воспаления приаспирации: для возникновения заболевания необходима не только
аспирация инфицированного материала, но и стойкая фиксация его
в бронхах в условиях снижения или отсутствия их очистительной
функции и кашлевого рефлекса, являющихся важнейшим
защитным механизмом. Начинающийся в бронхах и
переходящий на легочную паренхиму воспалительный процесс
нарушает бронхиальную проходимость и приводит к так
называемой ателектаз пневмонии. Восстановление
бронхиальной проходимости и антибактериальная терапия на
этой стадии обеспечивают регрессию процесса.
35.
3.Нарушения кровоснабжения , обусловливающие некроз легочнойткани
Однако, если в начальном периоде ателектаз- пневмонии
патогенетическая терапия отсутствует или предпринята с опозданием,
патологический процесс в ателектазированном участке прогрессирует.
В данном случае из-за нарушения кровообращения вследствие
сдавления мелких сосудов воспалительным инфильтратом и
внутрисосудистого тромбоза возникает некроз безвоздушной легочной
ткани. Под воздействием микроорганизмов и продуктов их
жизнедеятельности начинается гнойный или гнилостный процесс ( в
зависимости от вида микробной флоры) распад мертвой ткани с
образованием множественных мелких очагов деструкции. По
клиническим и экспериментальным данным некротические участки в
легком формируются через 8-14 дней после аспирации.
36.
4.Возникающий при гнойных заболеваниях легкихэндотоксикоз характеризуется определенной
фазностью
1. фаза изолированной токсемии –выработка токсинов в
области легочно-плевральной деструкции с их
последующей резорбцией в область активного кровотока
2. фаза- напряжения, при которой эндотоксикоз реализуется
на уровне органных проявлений с развитием
« органопатий».
3. фаза – полиорганная недостаточность- организм за счет
централизации кровообращения и создания блока
периферической микроциркуляции защищает жизненно
важные органы и системы от поражения.
37.
*В механизме развития гематогенно-эмболических острых деструкцийлегких играет роль наличие сепсиса, септического эндокардита,
остеомиелита, тромбофлебита. Легкие первый барьер на пути венозной
крови и лимфы. При тромбировании бактериальными эмболами ветвей
легочной артерии из септического очага гнойному расплавлению обычно
предшествует инфаркт легкого. Это иногда объясняет клиническую
картину начала заболевания. Вследствие обычной локализации эмбола на
периферии часто наступает прорыв инфекционного очага в плевральную
полость и формируется пиопневмоторакс.
38.
ПАТОМОРФОЛОГИЯВозникшее в легочной ткани воспаление проходит определенные
фазы развития:
1фаза серозного отека
2 фаза инфильтративная
3 фаза гнойно-деструктивная
При благоприятном стечении обстоятельств , эффективности
проводимого лечения, воспаление подвергается обратному развитию
после второй фазы развития процесса
39.
Если лечение не эффективно, то процесс переходит втретью фазу - гнойно-деструктивную с распадом
легочной ткани, расплавлением ее.
Вокруг очага деструкции развивается активная
воспалительная перифокальная реакция, которая
приводит к отграничению гнойника от пораженной
легочной ткани с образованием пиогенной
оболочки(капсулы) абсцесса.
Внутренние стенки образовавшейся полости
неровные, покрыты участками пропитанной гноем
ткани и грануляциями. При сообщении абсцесса с
просветом бронха часть гноя выкашливается, в
полость попадает воздух, который скапливается над
гнойным экссудатом.
40.
*Гангрена легких — наиболее тяжелая форма легочногонагноения. На первом этапе развития гангрены
наблюдаются некротические изменения легочной ткани,
а затем происходит внедрение гнилостных анаэробных
микроорганизмов. Гангренозный распад легочной ткани
переходит на окружающую здоровую ткань, что
указывает на слабую реактивность или низкую
сопротивляемость организма
41.
Для гангрены легкого характерно массивноеомертвение, переходящее без четких границ в
окружающую отечную и уплотненную легочную
ткань. В гангренозном очаге пораженные ткани
имеют вид серо-зеленой или шоколадно-грязной
распадающейся массы. На фоне массивного
некротического очага образуются множественные
неправильной формы полости , содержащие
зловонную жидкость , в состав которой входит
детрит, кристаллы жирных кислот, пигменты.
42.
На фоне массивного некрозаобразуются множественные полости
неправильной формы, которые
постепенно увеличиваются, сливаются;
в это же время образуются секвестры
лёгочной ткани.
43.
А. Классификация абсцессов легкого:1) По характеру течению (и в какой-то
мере по временным критериям):
- острый;
- деструктивный процесс с подострым
(затяжным) течением;
-хронический абсцесс легких
- (хроническое течение гангрены
невозможно), в котором выделяют фазу
обострения и фазу ремиссии.
44.
2) По клинико-морфологической форме:- острый абсцесс без секвестрации,
- острый абсцесс с секвестрацией («гангренозный
абсцесс»).
Абсцесс без секвестрации – гнойно-некротическое
воспаление легкого с бактериальным и (или)
аутолитическим протеолизом некроза, характеризующееся
образованием одиночной (или множественной)
ограниченной полости в легочной ткани с четкой
демаркацией от жизнеспособной легочной ткани и
гнойным содержимым..
Абсцесс с секвестрацией – некроз участка легкого с
последующим протеолизом его по периферии с
формированием полости с демаркацией от жизнеспособной
легочной ткани с пристеночными или свободно лежащими
тканевыми секвестрами.
45.
3) По этиологии:- деструктивные процессы, вызванные
аэробной и (или) условно анаэробной
флорой;
- деструктивные процессы, вызванные
облигатной анаэробной флорой;
- деструктивные процессы, вызванные
смешанной аэробно-анаэробной флорой;
- деструктивные процессы, вызванные
небактериальными возбудителями
(грибы, простейшие и т.д.).
46.
4) По механизму инфицирования:- бронхогенные (аспирационные, ингаляционный,
постпневмонические, обтурационные)
- гематогенные (тромбоэмболические
постинфарктные,
септикопиемические);
- травматические;
- из пограничных тканей и органов, т.е. связанные с
непосредственным переходом нагноений с соседних
органов (контактный, лимфогенный)
47.
5) По распространенности процесса:- одиночные,
- множественные, в том числе одно- и двусторонние.
6) По расположению:
- периферические,
-центральные.
-Это деление может касаться лишь абсцессов
относительно небольшого размера, тогда как крупные
абсцессы и тем более гангрена занимают столь большую
часть легкого, что разделять их на периферические или
центральные нереально.
48.
7) По тяжести течения (по Шойхету Я.Н., 2002):- легкая степень: бронхолегочная симптоматика без признаков
дыхательной недостаточности;
- средней тяжести: бронхолегочная симптоматика с
дыхательной недостаточностью; сочетание бронхолегочной
симптоматики, дыхательной недостаточности и системной
воспалительной реакции на инфекционный агент;
- тяжелое течение: сочетание бронхолегочной симптоматики,
дыхательной недостаточности и тяжелого сепсиса,
сопровождающегося дисфункцией органов, гипоперфузией или
гипотензией;
- крайне тяжелое: септический шок, сохраняющийся несмотря на
адекватную инфузионную терапию; синдром полиорганной
недостаточности.
49.
8) По наличию осложнений:- неосложненные, - осложненные.
К осложнениям следует относить:
- пиоторакс (эмпиему);- пиопневмоторакс;- пневмоторакс;
- флегмону грудной стенки;- плевроторакальный свищ;
- аспирация гнойного отделяемого в здоровое легкое;
- пневмония, абсцесс или гангрена с контралатеральной
стороны;- легочное кровотечение; - бактериемический шок;
- респираторный дистресс-синдром;- сепсис, септикопиемия;
- прогрессирование заболевания в виде поражения
противоположной стороны при первично одностороннем
процессе; - прочие осложнения: токсический миокардит,
гнойный перикардит, острая сердечная недостаточность,
гломерулонефрит с острой почечной недостаточностью,
гепатит, ДВС-синдром; - синдром полиорганной
недостаточности.
50.
Классификация гангрены легкого:1) По распространенности:
- лобарная;
- субтотальная;
- тотальная.
2) Односторонняя и двусторонняя.
51.
Трансформация процессав обратном направлении –
от абсцесса без
секвестрации к
гангренозному абсцессу
или гангрене –
невозможна.
52. Клиника гнойных заболеваний легких и плевры
Жалобы пациента на:Слабость
Недомогание
Фебрильная лихорадка
Боль в грудной клетке, усиливающаяся на вдохе.
У всех больных отмечается кашель. Он может возникать
преимущественно по утрам или по мере накопления
мокроты. Мокроту выделяют 91,9% больных: она может
быть гнойной, чаще с запахом, белого, серовато-белого,
грязно-зеленого цвета или гнилостной с резким
труднопереносимым запахом.
53.
Выделяют три варианта течения острогоабсцесса и гангрены легкого:
1 вариант- абсцедирование развивается на фоне
обычной благоприятной динамики
воспалительного процесса в легком через1,5- 3
недели от начала пневмонии. После улучшения
вновь повышается температура тела,
увеличиваются боли в груди, ухудшается общее
состояние с проявлением нарастающей
интоксикации.
54.
2 вариант - абсцедирование обычно происходитв течение 3-4 недель от начала пневмонии и
клинически проявляется как затянувшаяся
пневмония при безуспешности проводимого
лечения. Проявлением такого процесса является
постоянно высокая температура тела, выраженная
интоксикация, потом появляется гнойная
мокрота, количество которой увеличивается
55.
3 вариант абсцедирования, который характерендля аспирационных абсцессов. В этих случаях
процесс деструкции в легком начинается с первых
дней.
И формирование абсцесса происходит через 5-10
дней от начала болезни. Болезнь протекает тяжело
с выраженной лихорадкой и интоксикацией. С
первых же дней пациент выделяет гнойную
мокроту, часто со зловонным запахом, количество
которой увеличивается.
56.
Клиническая картина гнойных заболеваний легких( абсцесса и гангрены легкого) представляет
большие трудности в ранней фазе развития
заболевания, до прорыва гнойного содержимого
полости легкого в бронх. Нередко эти заболевания
смешивают с очаговой пневмонией и другими
заболеваниями.
57.
При прорыве гнойника в регионарный (сегментарный) бронх: внезапно, нафоне надсадного кашля, у больного полным ртом откашливается дурно
пахнущая гнойная мокрота.
До 200-800 мл в сутки. При малых абсцессах количество мокроты может
быть большим и при больших размерах полости количество мокроты может
быть незначительным. При преобладании в полости абсцесса некроза или
при абсцессе с секвестрами мокрота бывает особенно зловонной, нередко с
примесью крови и при отстаивании делится на три слоя: нижний из гноя и
распавшихся тканей, средний из желтоватой прозрачной жидкости,
верхний из пенистой жидкости. Состояние несколько улучшается.
Уменьшаются признаки интоксикации. Уменьшается боль в грудной клетке,
одышка, снижается температура тела.
58.
Физикальное обследование:Перкуторно в начальную фазу на стороне
поражения звук может быть несколько
укорочен. При глубоком расположении
абсцесса перкуторный звук не меняется.
Поверхностно расположенные большие
опорожнившиеся абсцессы сопровождаются
тимпаническим перкуторным звуком.
59.
Для начинающегося абсцесса характернаболезненность при надавливании и
постукивании по участку грудной клетки,
расположенному над формирующимся
гнойником –симптом Крюкова.
60.
При аускультации в первый период теченияабсцесса выявляют жёсткое дыхание, иногда бронхиальное и ослабленное дыхание, на фоне
которого возможны сухие или влажные хрипы.
После вскрытия абсцесса можно услышать
влажные хрипы различного калибра,
бронхиальное и довольно редко - амфорическое
дыхание, шум «падающей капли», шум «плеска».
К этому времени вполне подходит выражение
старых врачей о том, что «диагноз абсцесса
легкого написан в плевательнице больного».
61.
Клиническое начало гангрены легкого, как правило, острое, быстро нарастаютсимптомы интоксикации, которые сопровождаются кашлем с отделением
большого количества зловонной мокроты грязно-коричневого цвета. Больные
адинамичны, заторможены, иногда отмечается состояние оглушенности. В
начальных стадиях болезни могут возникать выраженные нарушения
сознания. При осмотре кожные покровы сухие, серого цвета. Склеры
иктеричны. Выраженный цианоз губ. Пораженная сторона грудной клетки
отстает при дыхании, пальпация межреберий болезненная. Артериальное
давление может быть снижено. Течение гангрены легкого нередко
осложняется кровохарканьем, легочным кровотечением, эмпиемой плевры.
Диагностируется Синдром системной воспалительной реакции (ССВР).
62.
63.
Диагностика гнойно-деструктивных заболеваний легкихЛабораторные методы исследования (общеклинические анализы крови и
мочи, биохимические анализы крови), направленные на выявление признаков
интоксикации и гнойного воспаления, органной недостаточности. В острый
период заболевания отмечаются лейкоцитоз с выраженным сдвигом
лейкоцитарной формулы влево, значительное увеличением СОЭ. В тяжелых
случаях, особенно после предшествующей вирусной инфекции, а также при
анаэробных деструктивных процессах лейкоцитоз может быть
незначительным, а иногда количество лейкоцитов даже снижается, особенно
за счет лимфоцитов, однако для этих случаев характерен наиболее резкий
сдвиг формулы (до миелоцитов). Уже в первые дни болезни, как
правило,нарастает анемия, особенно выраженная при неблагоприятном
течении заболевания.
64.
Повышается уровень С-реактивного протеина,лактатдегидрогеназы, креатинкиназы, трансаминаз.
Вследствие преобладания катаболических процессов может
быть повышено содержание глюкозы в крови. В остром
периоде существенного увеличивается содержание
фибриногена плазмы, однако при далеко зашедшем
гнойном истощении оно может уменьшаться вследствие
нарушения синтеза этого белка в печени. Изменения
гемостаза проявляются в виде угнетения фибринолиза.
Объем циркулирующей крови снижается более чем у
половины больных, причем преимущественно за счет
глобулярного объема. Резкая гипопротеинемия (30-40 г/л)
ведет к появлению отеков. Задержка жидкости в
интерстициальном секторе составляет в среднем 1,5 л, а у
наиболее тяжело больных достигает 4 л.
65.
В моче отмечается умеренная альбуминурия, иногдаобнаруживаются гиалиновые и зернистые цилиндры.
Необходимо контролировать удельный вес мочи, имея в виду
возможность развития амилоидно-липоидного нефроза.
Бактериологическое исследование крови (посев крови на
стерильность) при наличии клинико-лабораторных признаков
сепсиса и/или длительной лихорадки.
66.
Исследование мокроты: общий анализ, посев нафлору, микроскопия, КУМ, посев на КУМ, ПЦР на
КУМ;
При исследовании мокроты определяются
лейкоциты, эритроциты, клетки плоского эпителия
бронхов, различные ассоциации микроорганизмов,
эластические волокна, кристаллы гематоидина,
холестерина, жирных кислот.
67.
В связи с загрязнением микрофлорой верхних дыхательныхпутей и полости рта посевы мокроты на питательные среды, в
том числе при соблюдении соответствующих
предосторожностей (тщательное полоскание
рта и глотки слабыми антисептиками перед откашливанием и
т.д.), не всегда информативны. Информативность посевов
мокроты несколько повышается при количественном методе
исследования: выделенный микроорганизм считается
этиологически значимым при его концентрации в мокроте 10
микробных тел в 1 мл. Бактериологическое распознавание
анаэробной инфекции связано со значительными
методическими трудностями и пока доступно небольшому
числу лечебных учреждений.
68.
Инструментальные исследования:Основной метод диагностики гнойных заболеваний
легких- лучевой, рентгенологический.
Установление очага деструкции в легком играет основную,
но не исчерпывающую роль. Важную роль играет топическая
диагностика- определение патологического процесса в
легком.
Рентгенологическое исследование ОГК в двух или трех
проекциях.
Рентгеноскопия грудной клетки для определения
локализации очага (абсцесса, эмпиемы) с возможностью
дальнейшей пункции.
69.
Рентгенологическое исследование органов грудной клеткив прямой и боковой проекциях - обязательный компонент
диагностики абсцесса лёгкого, который чаще локализуется
в заднем сегменте верхней доли (II) и верхнем сегменте
нижней доли (VI), а так же в сегментах VIII, IX и X.
Наличие выпота в плевральной полости свидетельствует о
вовлечении в процесс плевры.
70.
В первую фазу заболевания прирентгенологическом обследовании находят
интенсивное инфильтративное затенение различной
протяжённости (от нескольких сегментов до доли и
более). Междолевые границы затенения часто
имеют выпуклую форму
71.
Рентгенологическая семиотика абсцессаи гангрены легкого в первый период
имеет много общих черт. Тень
инфильтрата имеет высокую
интенсивность и однородность, просветы
бронхов в ней не видны.
72.
Во вторую фазу на фоне уменьшающейся инфильтрации можноопределить полость округлой формы с достаточно ровным
внутренним контуром и горизонтальным уровнем жидкости. Иногда
этих полостей несколько. При хорошем дренировании уровень
наблюдают только на дне полости, а затем он вовсе исчезает.
73.
74.
75.
76.
77.
78.
Дополнительную информацию может датькомпьютерная томография. На аксиальных
срезах более наглядно выявляется типичная
субплевральная локализация гнойника,
который широким основанием прилежит к
костальной или междолевой плевре. Плотность
изображения зависит от степени гнойного
расплавления некротических масс.Таким
образом КТ помогает устанавливать гнойнонекротический характер воспалительной
инфильтрации легочной ткани на самой ранней
стадии патологического процесса.
79.
80.
81.
УЗИ плевральной полостинеобходимо для определения
локализации очага (абсцесса,
эмпиемы) с возможностью
дальнейшей пункции. Проводится
УЗИ по мере необходимости
выполнения пункции или ее
эффективности, оценка динамики
состояния процесса (контроль) в
плевральной полости.
82.
83.
84.
Фибробронхоскопия выполняется вобязательном порядке для оценки состояния,
проходимости ТБД, при необходимости возможна
биопсия ткани бронха. Забор промывных вод на
посев микрофлоры и КУМ. Бронхоскопия носит
диагностический и лечебный характер. Аспирация
гноя облегчает состояние больного, позволяет
получить материал для определения микрофлоры
и её чувствительности к антибиотикам.
85.
86.
При выполнении ФБС учитывается1. Состояние просвета трахеобронхиального дерева.
2. вид слизистой оболочки трахеи и бронхов.
3. вид и качество секрета в просвете бронхов.
4. эластичность стенок трахеи и бронхов.
5. кровоточивость слизистой.
6. вид и моторика шпор и устьев сегментарных бронхов.
7. вид сосудистого рисунка слизистой оболочки.
8. характер складчатости слизистой оболочки.
87.
Первая задача дифференциальнойдиагностики при ГДЗЛ, дающая право
на свободное и более широкое действие
хирурга, исключение специфической
этиологии ГДЗЛ: туберкулеза,
онкопроцесса.
88.
Туберкулез легких: При дифференциальнойдиагностике абсцесса лёгкого с туберкулёзными
кавернами учитывают наличие контакта с
бацилловыделителями. Туберкулёзные полости чаще
располагаются в сегментах I, II и VI, в них редко
наблюдают горизонтальный уровень жидкости.
Типичным для туберкулёза считают появление в
лёгких очагов-отсевов. Деструктивные формы
туберкулёза обычно сопровождаются выделением
бактерий, обнаруживаемым при микроскопии мазка,
окрашенного по Цилю-Нильсену,
бактериологическом исследовании, а в
высокоспециализированных учреждениях с
помощью молекулярно-генетических методов.
89.
90.
91.
Рак легкого (полостная форма)Практическое значение имеет дифференциальная
диагностика абсцесса с полостной формой
периферического рака лёгких. В пользу опухоли
свидетельствуют возраст больного (старше 50 лет),
отсутствие острого периода заболевания, скудность
мокроты, а при её наличии - отсутствие запаха. При
лучевом обследовании для опухоли характерно наличие
чёткого наружного контура при его бугристых
очертаниях. Внутренний контур полости в отличие от
абсцесса нечёткий; внутри полости жидкости мало, а чаще
она отсутствует. При цитологическом исследовании
мокроты или бронхиального содержимого, либо в
биопсийном материале обнаруживают опухолевые клетки.
92.
93.
94.
95.
ЛЕЧЕНИЕЦель лечения
1. Спасение жизни пациента.
2. Исключение прогрессирования гнойнодеструктивного процесса с развитием
жизнеугрожающих осложнений
3. Исключение перехода заболевания в
хроническую стадию, возникновение
рецидива, инвалидизации пациента.
96.
Пациенты с ГДЗЛ госпитализируются.КУДА?
Это терапевтические и пульмонологические стационары:
Лечение нагноительных заболеваний легких включает
мероприятия, направленные прежде всего на
восстановление дренажа и ликвидацию гноя в очаге
поражения, воздействие на микрофлору, борьбу с
интоксикацией, стимуляцию защитных сил больного
организма с применением симптоматических средств. При
наличии показаний проводится хирургическое лечение.
97.
ЛЕЧЕНИЕПри установлении диагноза острого легочного
нагноения требуется госпитализация пациента в
специализированное торакальное хирургическое
отделение.
При этом пациенты с гангреной легкого, особенно
при наличии осложнений, пациенты с абсцессом
легкого, осложненным легочным кровотечением,
сепсисом,пиопневмотораксом и дыхательной
недостаточностью сразу госпитализируются в
отделение реанимации и интенсивной терапии.
98.
Лечение абсцесса легкого без секвестрации.Мероприятия, направленные на поддержание и
восстановление общего состояния больного и
коррекцию нарушенного гомеостаза.
- Тщательный уход за больным, который должен
находиться в светлой хорошо проветриваемой палате.
Желательно изолировать больного, выделяющего
зловонную мокроту, от других пациентов.
- Пища должна быть разнообразной, калорийной,
содержать
достаточное количество полноценных животных
белков и витаминов. При недостаточном нутритивном
статусе необходимо назначение вспомогательного
питания (сбалансированные питательные смеси).
99.
-Восстановление основных гемодинамических параметровДля этой цели обязательна постановка подключичного катетера
для длительной и массивной инфузионной терапии у наиболее
тяжелых больных (предпочтительнее вводить на стороне
пораженного легкого для предупреждения пневмоторакса на
«здоровой» стороне). - Коррекция нарушений системы
гемостаза: плазмаферез, плазмообмен,
- Коррекция гипоксемии: оксигенотерапия.
- Коррекция анемии (по показаниям): переливание
эритроцитарной массы, отмытых размороженных
эритроцитов. –Экстракорпоральная
детоксикация:низкопоточная гемодиафильтрация.
-Повышение неспецифической резистентности организма:
экстракорпоральное ультрафиолетовое облучение крови,
озонотерапия.- Лечение сердечной недостаточности: сердечные
гликозиды,эуфиллин, кордиамин.
-Респираторная поддержка:дозируемая,контролируемая
оксигенотерапия;
100.
2) Мероприятия, направленные на обеспечение оптимальногодренирования очагов деструкции в легком через бронхиальное
дерево. - Постуральный дренаж (откашливание в положении, при
котором дренирующий бронх оказывается ниже полости распада).
- Бронхорасширяющие средства (эуфиллин, атровент,
сальбутамол,эреспал и др.).
- Ингаляционная аэрозольтерапия.
- Лечебная физическая культура («дренажная гимнастика»).
Упражнения представляют собой сочетание дренажных
положений с различными движениями туловища и конечностей при
обязательном выполнении кашлевых толчков, способствующих
удалению мокроты. Для усиления потока выдыхаемого воздуха и
лучшего отделения мокроты широко используют удлиненный
нефорсированный выдох, частую смену исходного положения,
легкое поколачивание грудной клетки ладонью на предполагаемом
месте скопления мокроты.
101.
Используетсяпостуральное
дренирование гнойных
полостей.
102.
- Санационная фибробронхоскопия с последующимнаправленным
эндобронхиальным
(и в полость абсцесса) введением муколитиков,
антибактериальных препаратов, протеолитических
ферментов (трипсин,
химопсин, рибонуклеаза), иммуномодуляторов и проч.
Манипуляция
осуществляется ежедневно, а после улучшения состояния – 1
раз в 3-4 дня.
103.
- Трансбронхиальное дренирование полости абсцесса (илиустановка катетера в дренирующий бронх) с помощью
бронхоскопа и (или) под контролем рентгенотелевизионного
экрана с последующей санацией бронхиального дерева и
полости абсцесса, введением антисептиков,
протеолитических ферментов и проч. Однако удержать
катетер в нужном положении удается далеко не всегда
(нередко он смещается при кашлевых движениях), поэтому
данные манипуляции осуществляются во время каждой
бронхоскопии. Эндоскопическое дренирование показано при
клинических,рентгенологических и ультразвуковых признаках
«блокированного» абсцесса или неадекватной санации его
полости во время традиционной
бронхоскопии.
104.
105.
Антибактериальное лечение лишь в начальном периодезаболевания способно предупредить распад легочного
инфильтрата или же существенно ограничить его объем.
Пути введения антибиотиков: внутримышечный,
внутривенный. Препаратами выбора являются:
1) амоксициллин/клавуланат;
2)ампициллин/сульбактам + метронидазол; 3) цефтазидим +
аминогликозиды; 4) цефоперазон/сульбактам.
Альтернативными препаратами и комбинациями являются:
1) линкосамиды + аминогликозиды; 2) фторхинолоны
(левофлоксацин,моксифлоксацин) + метронидазол; 3)
карбапенемы (эртапенем, имипенем,меропенем); 4)
тикарциллин/клавуланат; 5) пиперациллин/тазобактам.
Длительность терапии определяется индивидуально, может
достигать 3-4 недель.Если заболевание началось с вирусной
инфекции и можно предполагать участие респираторных
вирусов, то полезно назначить противовирусное средство
(ингавирин, кагоцел, тамифлю и др.)
106.
Консервативное лечение гангренылегкого малоэффективно и часто
заканчивается смертью больного.
Консервативное лечения успешно
лишь у 54,7 % больных, да и то
полное выздоровление наступает
лишь у 9,7 % из них.
107.
Оперативное лечениеНаправлено на ликвидацию гнойного очага.
- Трансторакальное дренирование полости абсцесса,
направленное на свободную эвакуацию гноя и
некротизированных тканей (по Мональди). Применяется у
пациентов с «блокированными абсцессами» (не
дренирующимися через бронхиальное дерево). Главным
условием для этого должно быть наличие крупной
периферически расположенной плевролегочной полости,
сопровождающейся выраженным спаечным процессом в
плевральной полости (во избежание пиопневмоторакса).
108.
При абсцессе легкого чрезторакальное дренированиеполости абсцесса возможно при наличии сращений
между висцеральной и париетальной плеврой.
Дренирование проводится по Мональди или по
Сельдингеру.
109.
Систематическое, регулярное применениеторакоцентеза в лечебной практике началось
только с 1938 года. V.Monaldi использовал
данный прием для лечения кавернозного
туберкулеза. В последующие годы метод стал все
шире использоваться при гнойно-деструктивных
процессах в легких и за ним устойчиво
закрепилось название - трансторакального
дренирования «по Мональди».
110.
111.
Если диагноз абсцесса легкого ссеквестрацией уже установлен, то на фоне
продолжающегося интенсивного лечения
больному следует выполнить оперативное
вмешательство, направленное на удаление
секвестров из полости абсцесса путем
широкого трансторакального дренирования –
торакоабсцессостомии с резекцией части
ребра. Главным условием выполнения такой
операции является отграничение абсцесса от
плевральной полости. Кратчайший доступ и
резецируемое ребро выбирается на
основании данных компьютерной
томографии (чаще всего это VI или VII ребро
по средней или задней подмышечной линии).
Стенки полости фиксируются к коже для
создания широкого неспадающегося
раневого канала. В полость устанавливается
трубчатый дренаж для фракционного
промывания и аспирации
112.
113.
114. Дренирование плевральной полости
*115.
В результате применения торакоабсцессостомии у больных сабсцессом с секвестрацией можно практически полностью
избежать выполнения в срочном порядке лобэктомии и
пневмонэктомии (если,конечно же, нет жизнеугрожающих
осложнений). Это является принципиальным отличием от
тактики при гангрене легкого.
При сохранении остаточной полости в легком пациенту в
последующем понадобится лобэктомия (пневмонэктомия). В
этом случае торакоабсцессостомия будет подготовительным
этапом, направленным на
купирование деструкции и интоксикации, отграничение
процесса от нормальной ткани легкого.
116.
-Лобэктомия, пневмонэктомия. Применяется приразвитии осложнений (легочное кровотечение), а также в случае
«блокированного абсцесса» с развитием сепсиса.
Операция противопоказана (так как сопровождается практически
100% летальностью) у пациентов с тяжелым и крайне тяжелым
течением, когда имеется тяжелый сепсис с дисфункцией органов, в
том числе и двустороннее поражение.
- При сочетании абсцесса с эмпиемой плевры (как без
бронхоплеврального свища, так и со свищем) выполняется
дренирование плевральной полости, видеоторакоскопическая
санация и дренирование плевральной полости. В этом случае, при
отсутствии жизнеугрожающих осложнений, какая-либо другая
операция в остром периоде не выполняется, так как гнойник
фактически уже дренируется через плевральную полость.
117.
Лечение гангрены легкого.Лечение пациентов с установленным диагнозом гангрены
легкого проводится в соответствие с теми же описанными
направлениями, что при абсцессе легкого. Предпочтение
должно быть отдано интенсивному консервативному
лечению в связи с тем, что «операции отчаяния», проводимые
на фоне катастрофического прогрессирующего ухудшения
состояния, сопровождаются высокой летальностью. Целью
такого интенсивного лечения является купирование процесса
деструкции легочной ткани, отграничение зон некроза,
резорбция некротических масс, замещение их
соединительной тканью с формированием
фиброателектаза доли (легкого) или пневмоцирроза. У
больных с гангреной легкого могут возникнуть показания к
экстренной, срочной и плановой операции.
118.
Показания к экстренной операции:- легочное кровотечение;
- напряженный пиопневмоторакс;
- пиопневмоторакс с большим сбросом воздуха через
бронхиальный свищ;
- флегмона грудной стенки;
- угроза асфиксии при большом количестве мокроты и
поступлении ее в контралатеральное легкое.
(сепсис, полиорганная недостаточность).
Операция противопоказана (так как сопровождается
практически 100% летальностью) у пациентов с тяжелым и
крайне тяжелым течением,когда имеется тяжелый сепсис с
дисфункцией органов, в том числе и двустороннее поражение.
119.
Консервативное лечение как единственный вид терапии убольных с гангреной легкого проводится при запущенных
формах гангрены легких с выраженной легочно-сердечной
недостаточностью и двусторонним поражением, когда
лобэктомия или пневмоэктомия заведомо фатальна.
Объем операции (экстренной, срочной, плановой) при
гангрене легкого – лобэктомия, пневмоэктомия. При
осложнении гангрены эмпиемой плевры (как без
бронхоплеврального свища, так и со свищем) выполняется
дренирование плевральной полости,
видеоторакоскопическая санация и дренирование
плевральной полости. В этом случае, при отсутствии
жизнеугрожающих осложнений, какая-либо другая операция
в остром периоде не выполняется.
120.
При гангрене легких дренирование гнойнойполости и пункции не обеспечивают санации
очагов деструкции, что связано с трудностями
удаления секвестров через дренаж. Однако этот
метод лечения при гангрене способствует
временному уменьшению интоксикации,
улучшению состояния больных и позволяет
выполнить специальные методы исследования
(КТ, контрастирование полости деструкции в
легком), подготовить больного к санирующей
операции.
121.
Исход и гангрены, и абсцесса с секвестрацией может бытьразличным, зависит от агрессивности микрофлоры,
адекватности дренирования через бронх. В одних случаях под
влиянием интенсивного лечения некротический субстрат
постепенно отторгается, полость очищается через
бронхиальное дерево, интоксикация уменьшается, а
физикальные и рентгенологические симптомы подвергаются
частичному или полному обратному развитию, в других после некоторого улучшения процесс как бы стабилизируется
в подострой фазе. В течение нескольких недель или даже
месяцев, несмотря на терапию, продолжает выделяться
обильная, иногда зловонная мокрота, температура тела
остается фебрильной или субфебрильной, а другие
симптомы интоксикации выражены в большей или меньшей
степени. На этом фоне развиваются те или иные угрожающие
жизни осложнения, амилоидоз внутренних органов и т.д.
122.
При наименее благоприятном течении, характерномдля гангрены, лечебные мероприятия почти не дают
ощутимого результата, и больные могут погибнуть в
результате прогрессирующего деструктивного
процесса или его осложнений. При молниеносном
течении гангрены смерть может наступить на 2-й
неделе заболевания.
123.
124.
125.
Летальность при операциях,осуществляемых по
неотложным показаниям,
достигает 25-30%, а при затяжном
подостром
течении составляет менее 10%.
126.
Абсолютным показанием к радикальномуоперативному вмешательству является:
Отсутствие эффекта от 1 этапа лечения или отрицательная
динамика течения заболевания:
стойкий легочно-плевральный свищ со стабильной полостью
эмпиемы (ателектаз легкого, панцирное легкое);
-гангренозный распад легкого (гангрена легкого,
гангренозный абсцесс размерами более 5см);
появление новых жизнеугрожающих осложнений течения
заболевания (легочное кровотечение, легочно-плевральный
свищ, воздушная эмболия) или угроза их развития;
-отрицательная рентгенологическая динамика (увеличение
объема инфильтрации легочной ткани, увеличение полости
эмпиемы, ателектаз легкого, панцирное легкое,
сохраняющийся блокированный абсцесс);
127.
Абсолютным противопоказанием крадикальному оперативному лечению
являются:- декомпенсация сопутствующих
заболеваний (острая ишемия миокарда в
течении 1 месяца, ОНМК в течении 1-2
месяцев, сахарный диабет, острая язва
желудка, ДПК, печеночная недостаточность,
выраженные нарушения дренажной функции
бронхов при гнойном эндобронхите при
отсутствии предварительных санаций) до
компенсации данных состояний
128.
129.
130.
«Может наступить и самопроизвольное излечение пригангрене легкого, при котором некротические части
расплавляются и выкашливаются. Гнойная полость
очищается и стенки ее становятся гладкими, мокрота
теряет гнилостные свойства, и таким образом гангрена
превращается в доброкачественный абсцесс.»
В.Ф.Войно-Ясенецкий.
131.
Наиболее частыми осложнениямигнойных заболеваний легких (абсцесса и
гангрены) являются пиопневмоторакс и
эмпиема плевры.
Эмпиема плевры (гнойный плеврит, пиоторакс)
– скопление гноя или жидкости с
биологическими признаками инфицирования в
плевральной полости с вовлечением в
воспалительный процесс париетальной и
висцеральной плевры и вторичной
компрессией легочной ткани.
132.
Пиопневмоторакс – это осложнение свидетельствует онарастании воспалительных изменений в легком,
приводящих к разрушению кортикального слоя и
висцеральной плевры с прорывом гноя и воздуха в
плевральную полость. Плевральная полость
сообщается через очаг деструкции с
трахеобронхиальным деревом (бронхоплевральные
свищи), что обусловливает формирование
пиопневмоторакса с выраженным коллапсом лёгкого. .
Пиопневмотракс осложняет течение болезни в 9,138,5% случаев.
133.
Эмпиема плевры - Наиболее типичноеосложнение острых бактериальных
деструкций лёгкого.
У 88,2% пациентов эмпиема плевры является
осложнением острых и хронических гнойных
заболеваний легких ( торпидно и прогрессивно
текущая пневмония, гангрена легкого, абсцесс
легкого, первичные бронхоэктазы).
У 17,8% эмпиема плевры является следствием
травмы и внелегочных процессов приведших к
метастатической пневмонии.
134.
135.
Развитие острой эмпиемы плевры происходит нафоне резкого снижения местного и общего
иммунитета, что нередко обусловливает
торпидность ее течения. Эмпиема плевры заболевание в основном вторичное и развивается
как проявление эндогенного инфицирования
плевральной полости из гнойных очагов
локализованных и в других органах.
Первичные эмпиемы встречаются реже, в
основном при проникающих ранениях грудной
клетки (экзогенное инфицирование).
136.
Плевропневмонии и вирусные пневмониинередко осложняются эмпиемой плевры
(парапневмоническая эмпиема плевры) .
Число таких осложнений составляет 25%. Если эмпиема плевры возникает на
фоне разрешения пневмонии, она носит
название метапневмонической.
137.
Классификация эмпием плеврыI По содержимому плевральной полости:
1. Эмпиема плевры 2. Пиопневмоторакс
II По характеру плеврального экссудата
1. серозно-гнойный 2.фибринозный 3.гнойный
4.гнилостный 5.с геморрагическим компонентом
138.
III По характеру возбудителя:1.асептическая 2.неспецифическая 3.анаэробная 4.
специфическая 5.смешанная
IV По патогенетическому механизму
1. Первичная ( посттравматическая) 2. Вторичная:
а) связанная с патологией легких (пара-,
метапневмоническая, осложнение гнойнодеструктивного процесса в легких, пневмоторакса,
послеоперационная)
б) не связанная с патологией легких ( контактная,
лимфогенная, гематогенная).
139. Классификация эмпиемы плевры
V. По распространенности:1.Тотальная 2.распространенная
3.отграниченная ( верхушечная,
костальная, медиастинальная,
диафрагмальная,междолевая).
VI. По свободе перемещения жидкостей
в плевральной полости:
1. свободная 2.сегментированная
3. панцирная.
140. Классификация эмпиемы плевры
VII По сообщению с внешней средой ивоздухоносными путями легких :
1.закрытая 2. сообщающаяся с внешней средой (
плевроторакальный свищ,Empyema necessitatis)
3.сообщающаяся с воздухоносными путями легких(
бронхоплевральный свищ, плевропульмональный
свищ)
VIII. По степени тяжести и клиническому течению
1. острая( средней тяжести, тяжелая, крайне тяжелая)
2.хроническая
141.
В отечественной литературе до сих пор принято разделениеэмпиемы по характеру течения (и в какой-то степени по
временным критериям): острая и хроническая (фаза
обострения, фаза ремиссии). Хроническая эмпиема плевры –
это всегда неизлеченная острая эмпиема плевры (Куприянов
П.А., 1955).Самой частой причиной перехода острого
гнойного процесса в хронический является постоянное
инфицирование плевральной полости при наличии сообщения
ее с очагом гнойной деструкции в легком (абсцесс,гангрена),
при наличии гнойного процесса в тканях грудной клетки и
ребрах (остеомиелит, хондрит), с формированием различного
вида свищей – бронхоплевральных, левролегочных.
Традиционно принято считать срок перехода острой эмпиемы
вхроническую – 2-3 месяца. Однако такое деление носит
условный характер.
142.
143.
144.
145. Эмпиема плевры
146.
Патогенез эмпиемы плевры обусловлен попаданиемгноеродных микробов в плевру и ее полость; развивается
воспаление. Токсины бактерий обладают раздражающим
действием и вызывают гибель клеточных элементов плевры и
покровного эпителия и обильную экссудацию вследствие
повышенной проницаемости микрососудов. В начальный
период заболевания происходит всасывание экссудата
париетальной плеврой. Но вследствие гибели эндотелия, его
инфильтрации, а также оседания микробов в так называемых
всасывающих «люках» париетальной плевры всасывание
экссудата замедляется и плевральная полость быстро
заполняется серозной, затем серозно-гнойной и гнойной
жидкостью. За несколько часов возможно тотальное
заполнение плевральной полости.
Всасывание инфицированной жидкости приводит к
интоксикации, а сдавление легкого - к нарушению функций
дыхания (острая дыхательная недостаточность, гипоксия).
147.
Общепринятая в международномсообществе классификация
Американского торакального
общества (1962) выделяет 3
клинико- морфологические стадии
острой эмпиемы плевры:
экссудативную,
фибринозно- гнойную,
организации.
148.
Стадия экссудативнаяхарактеризуется накоплением
инфицированного экссудата в
плевральной полости в результате
локального повышения
проницаемости капилляров плевры. В
скопившейся плевральной жидкости
содержание глюкозы и значение рН
остаются в норме.
149.
Стадия фибринозно-гнойная проявляетсявыпадением фибрина (вследствие
подавления фибринолитической
активности), который образует рыхлые
отграничивающие сращения с
осумкованием гноя и формированием
гнойных карманов. Развитие бактерий
сопровождается повышением концентрации
молочной кислоты и снижением значения
рН
150.
Стадия организации характеризуетсяактивацией пролиферации фибробластов,
что приводит к возникновению
плевральных спаек, фиброзных
перемычек, формирующих карманы,
снижению эластичности листков плевры
151.
Клинически и рентгенологически эта стадия заключается вотносительном купировании воспалительного процесса,
прогрессирующем развитии отграничительных сращений
(шварт), которые носят уже соединительнотканный
характер, рубцевании плевральной полости, которое может
привести к замуровыванию лёгкого, и наличии на этом фоне
единичных полостей, поддерживающихся в основном за
счет сохранения бронхоплеврального свища
152.
Клиническая картина острой эмпиемы плевры ипиопневмоторакса проявляется у большинства
пациентов тяжелейшей интоксикацией с высокой
температурой тела ( или, наоборот, гипотермией при
развернутой картине сепсиса и SIRS), слабостью,
недомоганием, повышенным потоотделением,
бледностью и тахикардией. Постепенно по мере
накопления жидкости развивается одышка,
расширяются межреберные промежутки, выявляется
отставание пораженной стороны при дыхании. Может
быть сухой кашель, боль в соответствующей половине
грудной клетки, цианоз слизистых оболочек.
153.
При перкуссии выявляется притупление звука,увеличивающееся в нижних отделах. Возможно
появление болевого симптома при поколачивании по
грудной клетке над полостью эмпиемы. Большое
скопление жидкости смещает средостение в здоровую
сторону. На ней возле позвоночника выявляется
притупление треугольной формы- треугольник Раухфуса.
Дыхание ослаблено или не прослушивается, отсутствует
« голосовое дрожание», иногда прослушивается шум
трения плевры. При наличии газа в плевральной полости
(пиопеневмоторакс) верхняя граница имеет
горизонтальную линию.
154.
155.
Переход острой эмпиемы плевры в хроническуюпроисходит постепенно. Общее состояние пациента
улучшается, хотя нет полного выздоровления.
Похудание наступает относительно медленно. У
больного сухая пергаментная кожа, одутловатость
лица, утолщение ногтевых фаланг в виде
«барабанных палочек», ногти типа часовых стекол,
отеки нижних конечностей.
156.
Имеет место втягивание межреберныхпромежутков при податливой париетальной
плевре и их суживание при фиброзном
утолщении. Дыхательные движения ограничены,
особенно по сравнению с противоположной
стороной. Лопатка немного приподнята кверху,
отстает при дыхании по сравнению с
противоположной, что делает ее как бы «хромой».
При больших остаточных полостях над ними
перкуторно определяется тимпанический звук с
зоной притупления вокруг.
157.
Диагностика эмпиемы плеврыосуществляется теми же методами, что
и диагностика гнойных заболеваний
легких- это лабораторные методы,
лучевая диагностика, ультразвуковые
методы исследования,
фибробронхоскопия
158.
Современный уровень диагностики эмпиемыплевры предполагает не только точное установление
ее вида, что имеет значение в построении
оптимальной лечебной программы, но и
верификацию первичного патологического
процесса, предшествовавшего развитию эмпиемы
плевры.
159.
Диагностическая пункция плевральной полостиявляется окончательным методом верификация диагноза.Получение гнойного содержимого плевральной полости
позволяет считать предположительный диагноз эмпиемы
плевры абсолютно достоверным. Выполнятся при наличии
клинических и рентгенологических признаков пиоторакса и
пиопневмоторакса. Экссудат направляется на
цитологическое, бактериоскопическое и бактериологическое
исследование (с определением чувствительности флоры к
антибиотикам). Признаками, свидетельствующими о
нагноении парапневмонического экссудата являются:
положительные мазки-отпечатки выпота на бактерии,
глюкоза плеврального выпота менее 3,33 ммоль/л (менее 0,4
г/л), посев выпота на бактериальную культуру
положительный, рН выпота менее 7,20, ЛДГ выпота более
чем в 3 раза превышает верхнюю границу нормы.
160.
Диагностика эмпиемы плеврыПроба Н.Н.Петрова,: плевральный пунктат наливается в
пробирку, разбавляется в 4–5 раз дистиллированной водой и
взбалтывается. Неинфицированная кровь даёт прозрачную
гемолизированную среду, мутная жидкость свидетельствует о
нагноении.
Проба Ф.А.Эфендиева: в пробирку наливается 3–5 мл
пунктата, который центрифугируется или отстаивается. При
отсутствии признаков нагноения соотношение осадка и
жидкой части составляет 1:1. При инфицировании гемоторакса
увеличивается количество жидкой части
(в результате разбавления излившейся крови воспалительным
экссудатом). Кроме того, в инфицированной крови над слоем
эритроцитов виден слой лейкоцитов.
161.
В лечении эмпиемы плевры используются какконсервативные, так и оперативные методы, которые
применяются параллельно друг другу, начиная с самого
раннего этапа лечения. Оперативное лечение может носить как
паллиативный характер (дренирование плевральной полости,
видеоторакоскопическая санация и
дренирование плевральной полости), так и радикальный
характер (плеврэктомия, декортикация, резекция легкого).
Выбор того или иного оперативного вмешательства
определяется стадией эмпиемы плевры
(экссудативная, фибринозно-гнойная,
организующаяся), тяжестью состояния пациента, основным
патологическим процессом в легком, приведшим к эмпиеме,
перенесенными ранее вмешательствами на легком.
162.
При эмпиеме плевры при наличиипоказаний для дренирования плевральной
полости задержки с дренированием быть не
должно. Так как отграничение выпота
может произойти в течение нескольких
часов. Дренаж должен быть установлен в
точке наибольшего скопления выпота.
Диаметр дренажной трубки 9-12 мм. В
течение 24-48ч должна появиться
клиническая и рентгенологическая
положительная динамика.
163.
Малые вмешательства: пункции,дренирования плевральных полостей,
эмпиемы (под контролем УЗИ,
рентгеноскопии, МСКТ). Активная
санация антисептиками.
164.
«Постоянный сифонный дренаж Бюлау прекрасен по идее и вомногих случаях может оказаться незаменимым методом
лечения. Он состоит в том, что в межреберный промежуток
вкалывают самый толстый троакар и, удалив стилет, через
просвет его вводят резиновую трубку, точно соответствующую
диаметру троакара, который после этого удаляют. Резиновую
трубку прикрепляют к грудной стенке швом или липким
пластырем и соединяют ее со второй . Длинной трубкой, конец
, которой опускается в низко стоящий сосуд с антисептическим
раствором». Из книги В.Ф. Войно-Ясенецкого, 1934 год.
165.
Видеоторакоскопия.Является методом диагностики и
лечения эмпиемы плевры, но не первой
очереди. Она позволяет оценить
характер и распространенность гнойнодеструктивного процесса в легких и
плевре, стадию воспалительного
процесса, определить локализацию и
размеры бронхоплевральных свищей, а
также, что немало важно, адекватно
дренировать плевральную полость под
визуальным контролем, особенно при
наличии бронхоплевральных свищей.
Применяется в стадию экссудативную и
фибринозно-гнойную при
неэффективности простого
дренирования плевральной полости
(при наличии осумкований и
нерационального работающих
дренажей). Видеоторакоскопия
может быть дополнена элементами
операции (дебридемент).
166.
167.
168.
169.
Целью лечения эмпиемы плевры является стойкая ликвидацияэмпиемной полости в результате формирования
ограниченного плевродеза (фиброторакса), не нарушающего
функцию внешнего дыхания. Для этого необходимо
одновременное решение ряда тактических задач:- удаление
гноя и санация эмпиемной полости;
- расправление легкого (ликвидация эмпиемной полости);
- подавление возбудителей инфекционного процесса;
- коррекция нарушений гомеостаза, вызванных развитием
гнойного воспаления; - лечение патологических процессов в
легком, ребрах, грудине, других органах, обусловивших
инфицирование плевральной полости.
В зависимости от стадии заболевания (экссудативная,
фибринозно-гнойная, организации) решение каждой задачи
будет различной (Klopp M. еt al., 2008).
170.
171.
172.
173.
174.
175.
176.
177.
178.
179.
180.
181.
182.
183.
Выбор радикального хирургическоговмешательства.
Торакоскопия- ликвидация полости эмпиемы,
некрэктомия, декортикация легкого, плеврэктомия –
при эмпиеме плевры, торакоскопическая
некрэктомия.
Торакотомия- ликвидация полости эмпиемы,
декортикация легкого, плеврэктомия,
торакопластика - при хронической эмпиеме плевры.
Торакотомия- декортикация легкого, плеврэктомияпри осложненных формах абсцессов легкого,
гангрене легкого.
184.
После декортикации, пневмолиза идиафрагмолиза обязательно выполняется
плеврэктомия, т. е. удаление париетальной
плевры и фиброзных напластований на ней.
Удаляются не только фиброзные
напластования с поверхности плевры, но и
фиброзно-измененная, имбибированная
гноем плевра.
185.
186.
187.
188.
При соблюдении тактики лечения ГДЗЛ, соблюдениярекомендаций при
выписки из стационара и исключения вредных социальных
факторов,
выздоровление происходит через 2-3 месяца от начала
заболевания (до
8 недель от начала стационарного лечения).
Летальность:
при остром абсцессе составляет 4%,
при гангренозном абсцессе – 10%,
при распространенной гангрене – 50%.
При эмпиеме плевры составляет 15%
189.
190. Спасибо за внимание !
191. Осложнения Легочное кровотечение
* ОсложненияЛегочное кровотечение
Лёгочное кровотечение —
наиболее драматичное осложнение
острых бактериальных деструкций
лёгкого.
При остром абсцессе источником
геморрагии чаще бывают
гиперплазированные бронхиальные
артерии, которые отходят
непосредственно от аорты,
192. Легочное кровотечение
Лёгочное кровотечение (ЛК)- откашливание крови,
поступающей в нижние
дыхательные пути. Оно
может проявляться
кровохарканьем (прожилки
крови в мокроте или
отдельные плевки жидкой
крови) либо кровотечением,
Легочное кровотечение
когда кровь откашливается
193.
194. Осложнения Классификация лёгочного кровотечения.
* ОсложненияКлассификация лёгочного кровотечения.
I степень (кровохарканье):
а — 50 мл/сут;
б — от 50 до 200 мл/сут;
в — от 200 до 500 мл/сут.
II степень (массивное кровотечение):
а — от 30 до 200 мл/ч;
б - от 200 до 500 мл/ч.
III степень (профузное кровотечение):
а — 100 мл и более одномоментно,
сопровождается выраженными
нарушениями вентиляции лёгких;
195.
СтепеньОбъем
кровопоте
ри
Степень ЛК в зависимости от скорости и объёма кровопотери.
I
II
50
А
мл/сутки
50-200
Б
мл/сутки
200-500
В
мл/сутки
30-200
А
мл/ч
200-500
Б
мл/ч
100
мл
196. диагностика
Первоначально необходимо провестидифференциальную диагностику ЛК,
кровотечения из верхних дыхательных
путей и полости рта, и желудочнокишечного кровотечения. При
подозрении на кровотечение из
верхних дыхательных путей и полости
рта показана консультация ЛОР-врача
[Коржева И. Ю., 2012].
Для быстрой дифференциальной
диагностики
ЛК и ЖКК показано
диагностика
определение реакции (рН) отделяемой
197. диагностика
Необходимо дифференцироватькровотечения из системы большого
круга – бронхиальных артерий
(составляют до 95 % всех ЛК), и
артерий малого круга - ветвей легочных
артерий. Выделяемая кровь при
кровотечении из системы бронхиальных
артерий имеет, как правило, алый цвет,
в то время как кровь из ветвей лёгочной
диагностика
артерии тёмная. [Перельман М.И., 2006]
198.
Физикальное обследование (обязательно должно включатьобъективное исследование всех органов и систем, в т.ч.
определение границ сердца, аускультация сердца)
Сбор отделяемой мокроты и/или крови в отдельную
ёмкость для количественной оценки скорости и объёма
кровопотери в единицу времени;
Общий анализ крови, определение уровня тромбоцитов,
лейкоформулы;
Коагулограмма (ВСК, АЧТВ, ПТИ, фибриноген);
Биохимический анализ крови с определением основных
функциональных показателей работы печени, азотистого
обмена, уровня глюкозы крови, продуктов деградации
фибрина (D-димеры);
Анализ газового состава артериальной крови и показателей
КОС;
ЭКГ;
Определение группы крови и Rh-фактора;
Термометрия;
199.
Клинические проявления лёгочногокровотечения
зависят от его интенсивности:
При кровохаркании (I степень):
состояние больного не страдает.
При массивном и профузном кровотечении (II
степень,III степень):
кровь поступает полным ртом, пациент не
успевает её откашливать,
быстро появляются признаки дыхательной
недостаточности
из-за аспирации геморрагической жидкости в
бронхи здорового лёгкого, развивается
200. Бронхиальной артериографии
*Бронхиальнойартериографии
201. лечение
Алгоритм лечения больных с лёгочнымкровотечением:
уложить больного на сторону, где находится
источник кровотечения в лёгком;
назначить ингаляции кислорода, этамзилат
(для уменьшения проницаемости сосудистой
стенки), транквилизаторы, противокашлевые
средства;
снизить артериальное давление и давление
в малом круге кровообращения
выполнить бронхоскопию;
определить оптимальный объём
хирургического вмешательства (резекция
лечение
лёгкого,
пневмонэктомия и др.);
202. лечение
Целью лечения является остановкалёгочного кровотечения, предупреждение
аспирации и профилактика его рецидива.
Показанием к госпитализации является
примесь любого количества крови в
отделяемой мокроте..
Больные с подозрением на лёгочное
кровотечение должны быть доставлены в
специализированный стационар,
имеющий в штате торакального хирурга,
рентген-эндоваскулярного хирурга и
необходимое техническое обеспечение
лечениекомпьютерной
для выполнения
203. лечение
Основные позиции гемостатической фармакотерапии:Антифибринолитическая терапия.
Внутривенное введение раствора Транексамовой кислоты позволяют
значительно уменьшить продолжительность и объём кровопотери при
ЛК независимо от причины последнего
Внутривенное введение раствора Аминокапроновой кислоты
способствует остановке кровотечения
Внутримышечное введение раствора Этамзилата 500 мг/сут
эффективно при легочном кровотечении
Гормонотерапия с гемостатической целью:
Кортикостероидная терапия эффективна при легочном кровотечении.
Эксперты рекомендуют Дексаметазон 2-4 мг/сут.
р-р Адреналина через небулайзер 4 р/д (1 мл раствора Адреналина
совместно с 5 мл 0.9% раствора NaCl) способствует остановке
легочного кровотечения
р-р Вазопрессина (синтетический аналог антидиуретического гормона)
через небулайзер (5 Ед (1 мл) совместно с 1-2 мл физиологического
раствора) способствует остановке легочного кровотечения [Hulme B.,
еt al., 2008].
лечение
204. лечение
Эндоскопические способыгемостаза:
При фибробронхоскопии наряду с
диагностическими манипуляциями
возможно выполнение
гемостатических процедур:
коагуляция видимого источника
кровотечения (как правило, опухоли),
бронхиальный лаваж кровоточащего
бронха охлаждённым
физиологическим
раствором,
лечение
эндобронхиальное введение
205.
206.
207. лечение
Эндоваскулярная эмболизация:Показания к эмболизации бронхиальных
артерий:
неэффективность консервативной терапии
ЛК, кровохарканье у больных с
двусторонними воспалительными
процессами, которым не показано
хирургическое лечение по ряду причин;
отсутствие грубых морфологических
изменений, требующих резекции легкого, в
основном у больных с очаговым
пневмосклерозом;
лечение
Данный вид лечения проводится только во
208. лечение
Хирургическое вмешательство:Является методом выбора для определенных нозологических
форм, вызвавших ЛК.
Проводимая консервативная терапия в сочетании с
эндоскопическими или эндоваскулярными вмешательствами,
позволяет добиться временного гемостаза, верифицировать
диагноз и выставить показания для хирургического
вмешательства при наличии резектабельной органической
патологии [Alexander GR., 2014].
Эффективная консервативная терапия ЛК, проведенная в
рамках предоперационной подготовки, существенно снижает
риск возникновения гемоаспирационных осложнений, в
частности гемоаспирационной пневмонии. [Сергеев И.Э.,
2004].
лечение
209.
Летальность при лёгочныхкровотечения достигает 50–80
% в зависимости от степени
возникшего ЛК и исходного
соматического статуса
пациента, при этом 75%
больных умирают в течение
первого часа [Abal AT.,et al.,
2001].
210.
Благодарю завнимание!
211. бронхоэктазы
Бронхоэктазы- стойкое,необратимое расширение ветвей
бронхиального дерева,
обусловленное деструкцией стенок
бронхов или нарушением нервномышечного тонуса, вследствие
воспаления,склероза,дистрофии.ги
поплазии их структурных
элементов.
Бронхоэктатическая болезньбронхоэктазы
гнойно-воспалительный
процесс в
212. бронхоэктазы
Классификация :Постинфекционные
Обструктивные
Ингаляционные повреждения
Аспирационные
Генетически детерминированные
Врожденные аномалии
Первичные иммунные расстройства
Дефицит или аномалии a1-антитрипсина
Хронические диффузные заболевания легких
известной или неустановленной этиологии
Идиопатические воспалительные расстройства
Другие причины
бронхоэктазы
213. бронхоэктазы
Формы течения1.Интермиттирующее
2. Осложненное
Легочным кровотечением
Патологией плевральной полости
Спонтанным пневмотораксом
Эмпиемой плевры
Абсцессом и гангреной легкого
Циррозом легкого
Сепсисом
бронхоэктазы
214. Диагностика
АнамнезОсмотр
Лабораторные данные
Инструментальные
исследования
215.
216.
217.
218.
219.
220.
221.
222.
223.
224. Спасибо за внимание !
225. Дренирование плевральной полости
*226. Дренирование плевральной полости
*227. Дренирование плевральной полости
*228. Дренирование плевральной полости
*229. Дренирование полости гнойника аспирационным аппаратом Лавриновича — ОП-1
* Дренирование полости гнойникааспирационным аппаратом Лавриновича — ОП1
230. Дренирование полости гнойника устройством для активного дренирования ран однократного применения.
*Дренирование полости гнойника устройством для
активного дренирования ран однократного применения.
231.
232. Эмпиема плевры
*. Р.У.Лайтом предложены классы парапневмонического выпота и
эмпиемы плевры, конкретизирующие каждую стадию
вышеизложенной классификации: Стадия экссудативная: Класс 1.
Незначительный выпот: небольшое количество жидкости ( 10 мм,
глюкоза > 0,4 г/л, рН > 7,2. Класс 3. Неосложненный пограничный
выпот: отрицательные результаты окрашивания мазка по Граму,
ЛДГ > 1000 ед/л, глюкоза > 0,4 г/л, рН 7,0–7,2. Стадия гнойнофибринозная: Класс 4. Осложненный плевральный выпот
(простой): положительные результаты окрашивания мазка по
Граму, глюкоза < 0,4 г/л, рН < 7,0. Отсутствие нагноения. Класс 5.
Осложненный плевральный выпот (сложный): положительные
результаты окрашивания по Граму, глюкоза < 0,4 г/л, рН < 7,0.
Нагноение. Класс 6. Простая эмпиема: Явный гной, одиночный
гнойный карман или свободное распространение гноя по
плевральной полости. Стадия организации: Класс 7. Сложная
эмпиема: Явный гной, множественные гнойные осумкования,
фиброзные шварты. Практическая значимость этих
классификаций в том, что они позволяют объективизировать
течение заболевания и определить этапность тактики (Strange C.,
Sahn S.A., 1999).
233.
234. патогенез
Решающую роль в патогенезе острыхинфекционных деструкций легких играют
следующие патогенетические механизмы:
1.Парапневмоническая и
постпневмоническая деструкция легких
2.Аспирация пищевых масс, желудочного
содержимого, инородных тел
3.Тромбоэмболия ветвей легочной
артерии.
4.Обтурация бронхов опухолью
5.Заброс гнойного отделяемого из одного
235. патогенез
. Для возникновения заболеваниянеобходима не только аспирация
инфицированного материала, но и стойкая
фиксация его в бронхах в условиях
снижения или отсутствия их
очистительной функции и кашлевого
рефлекса, являющихся важнейшим
защитным механизмом. Длительная
обтурация просвета бронха приводит к
ателектазу, в зоне которого создаются
благоприятные условия для
жизнедеятельности
микроорганизмов,
патогенез
развития воспаления, некроза и
236. Хроническая эмпиема плевры
Клинический термин "хроническаяэмпиема плевры" обозначает - гнойнодеструктивный процесс в остаточной
плевральной полости с грубыми и
стойкими морфологическими
изменениями, характеризующийся
длительным течением с
периодическими обострениями.
Хроническая эмпиема
плевры
237.
Декортикация легкого прихронической эмпиеме значительно
затруднена в связи с плотными
сращениями фиброзных шварт с
висцеральной плеврой. Декортикация
будет эффективнее, и легкое лучше
расправится после операции, если
разделить междолевые щели и
произвести мобилизацию всего
легкого (пневмолиз). Для этого
необходимо рассечь и иссечь
238.
Задачи хирургического леченияхронической эмпиемы плевры
сводятся к устранению очага
инфекционного процесса и
ликвидации стойкой остаточной
плевральной полости.
239.
240.
241.
В некоторых случаях приобострении хронической
эмпиемы с резкой гнойной
интоксикацией и особенно при
наличии бронхиального свища,
затрудняющего санацию
полости через дренаж, показано
открытое дренирование гнойной
полости с резекцией
фрагментов ребер и части
париетальных шварт,
формированием широкой
торакостомы путем подшивания
кожи к надкостнице ребра или к
242.
При длительном существованиихронической эмпиемы плевры происходят
необратимые изменения в
коллабированных отделах легкого
(карнификация),и оно теряет способность к
расправлению даже после декортикации. В
таких случаях ликвидировать остаточную
полость можно лишь торакопластикой или
мышечной пластикой.
Интраплевральная торакопластика
[Schaede, 1890]предусматривает резекцию
не только ребер, но и париетальной шварты
с межреберными мышцами, сосудами и
243.
244. Торакопластика по Линбергу
245. Торакопластика по Шеде
246.
Абсцесс легкого –ограниченная
грануляционным валом и
зоной перифокальной
инфильтрации
внутрилегочная полость,
образовавшаяся в
результате распада
некротизированных
участков легочной ткани
и содержащая гной.

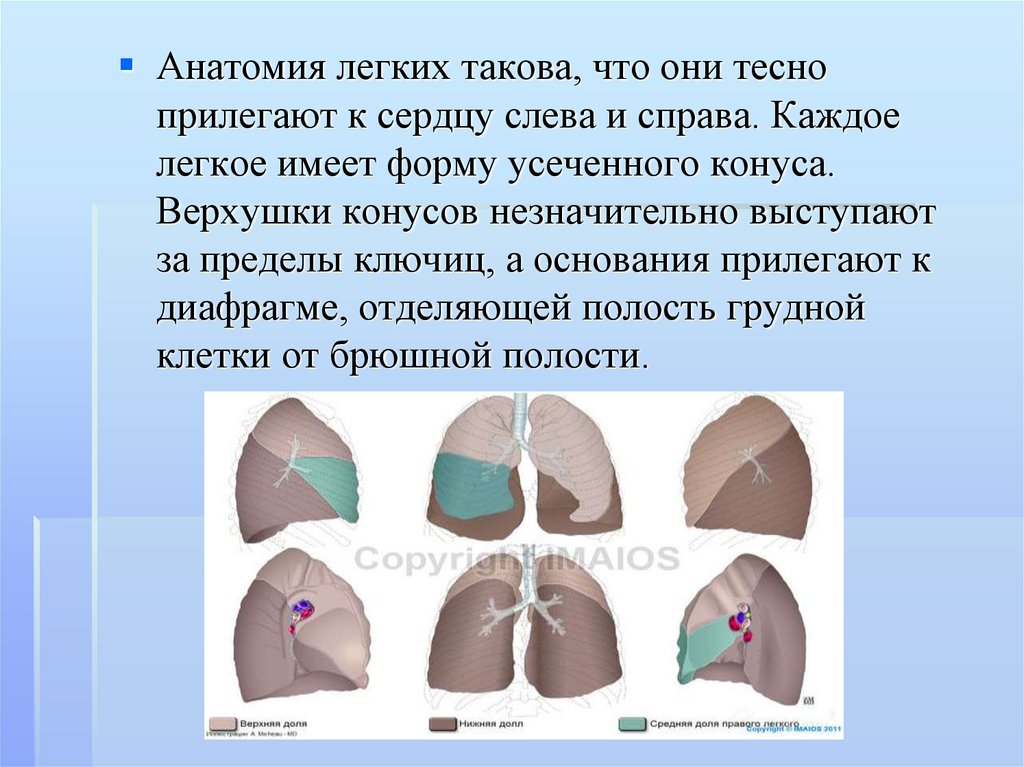


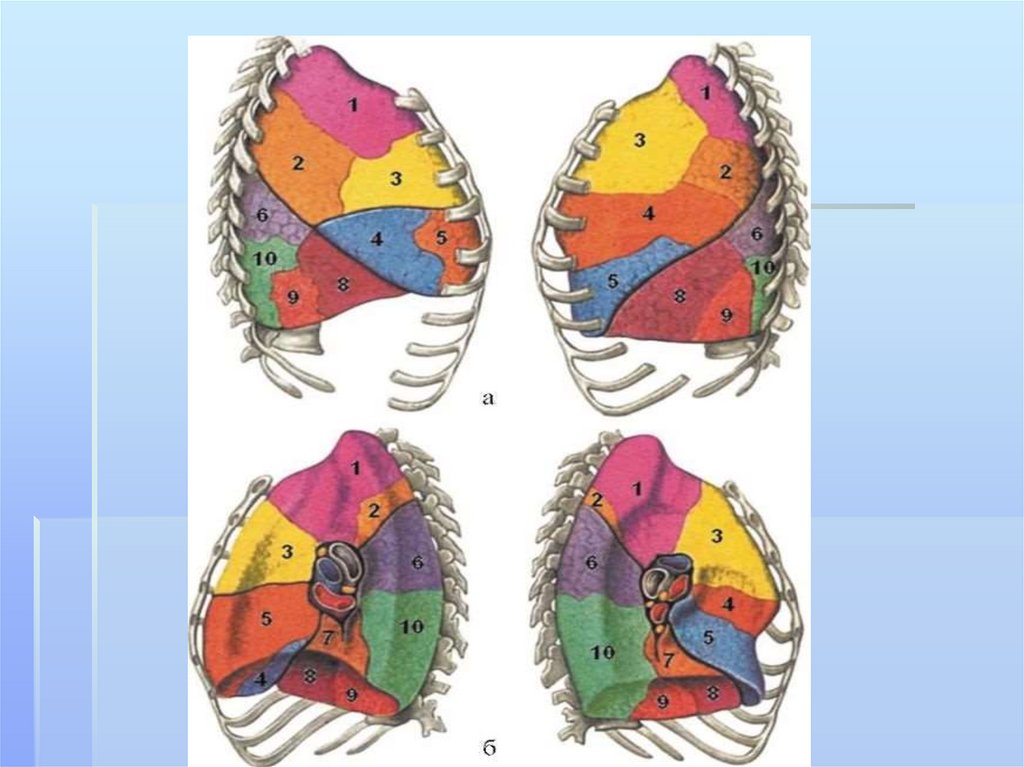
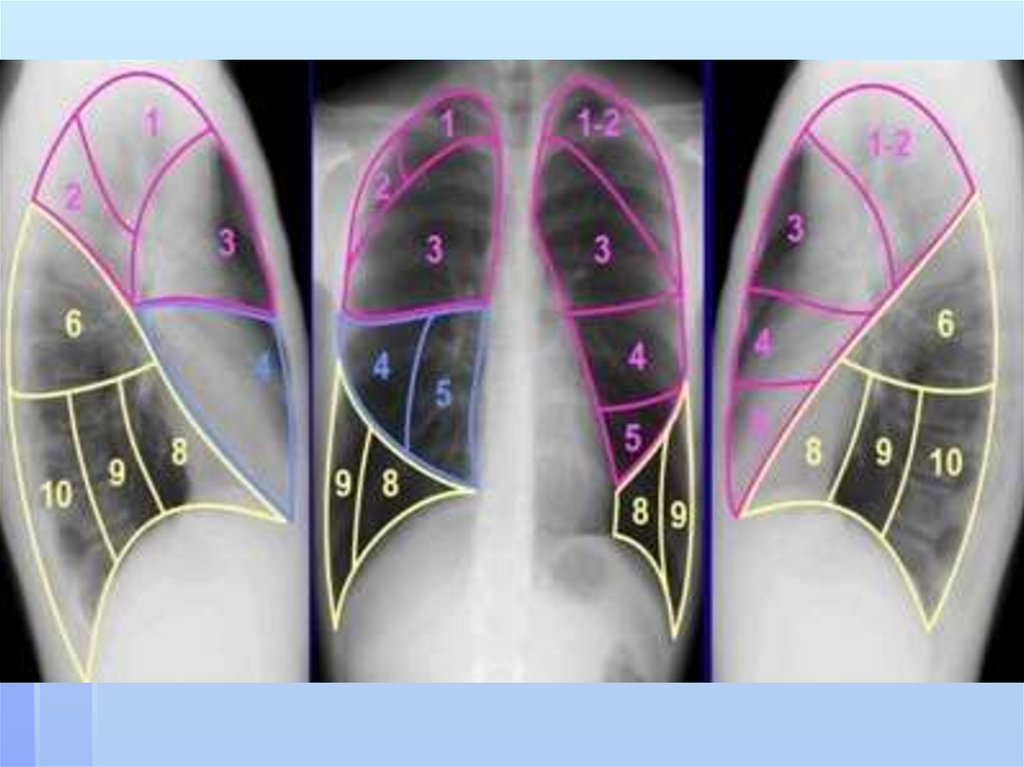
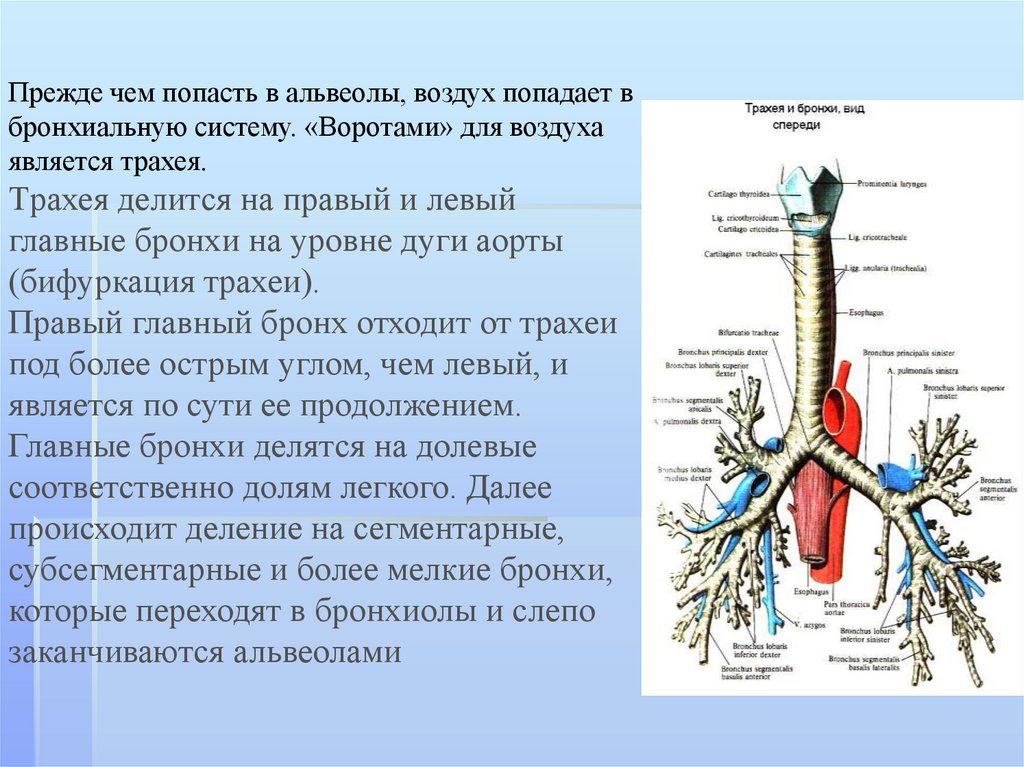






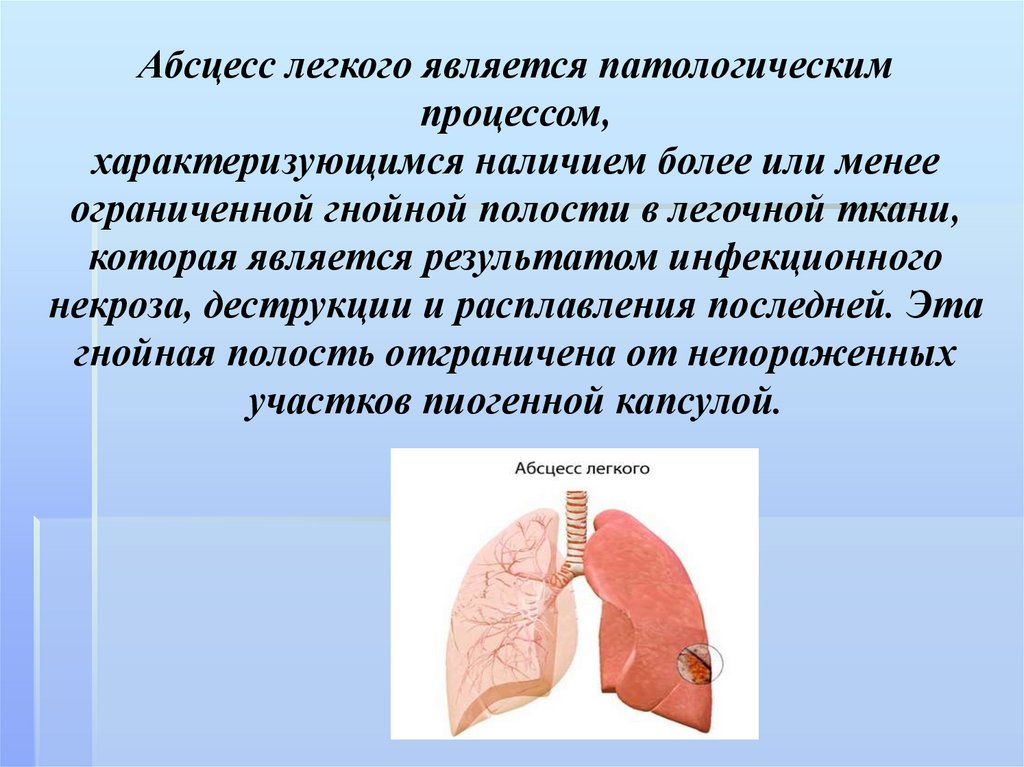
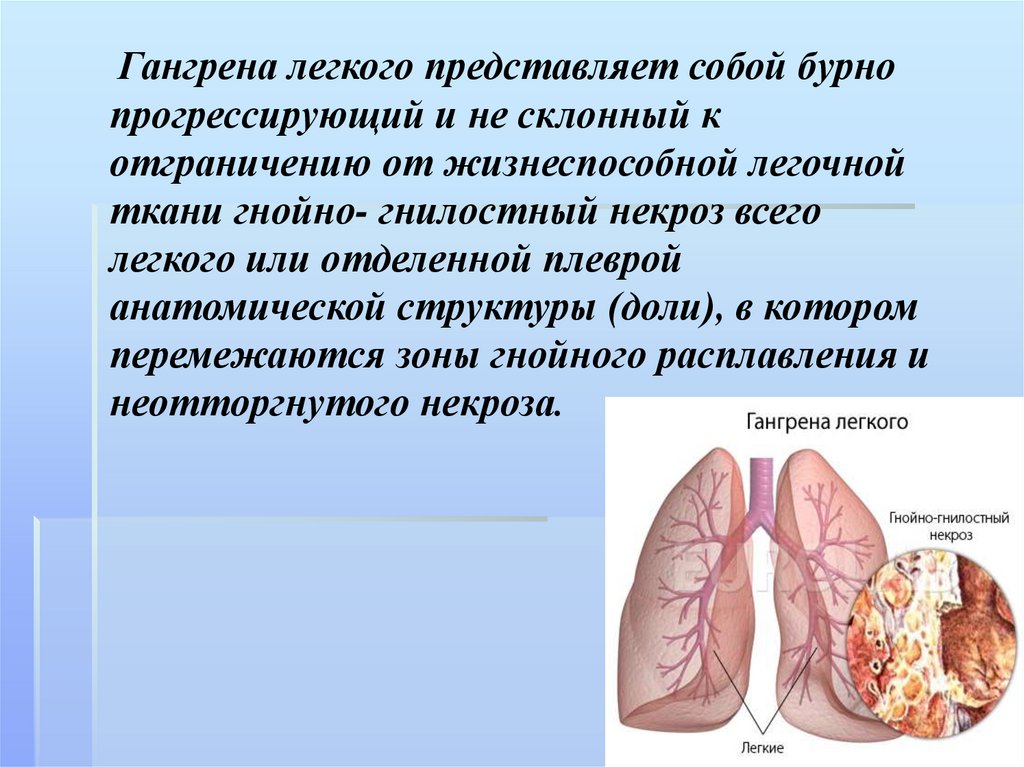






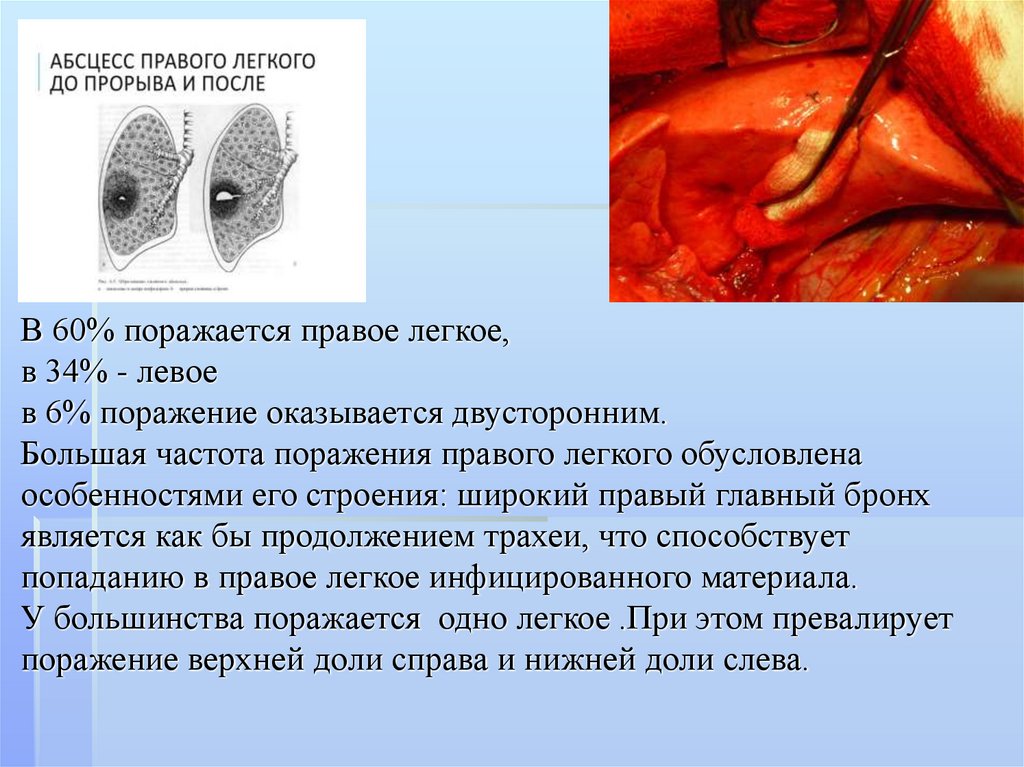






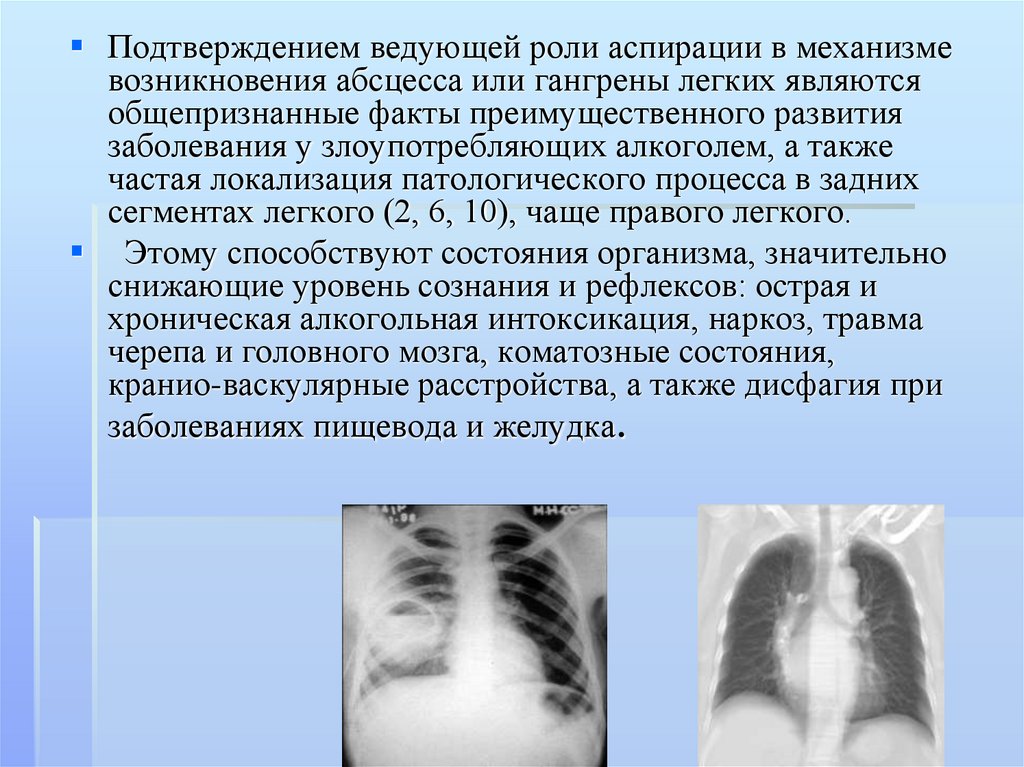
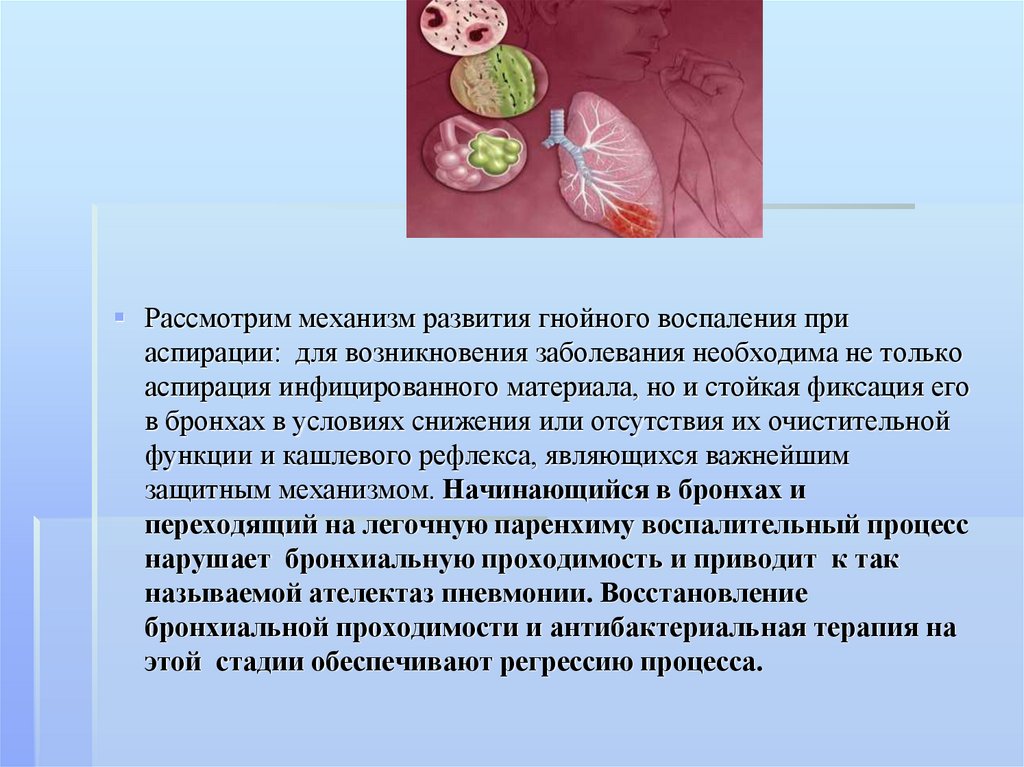


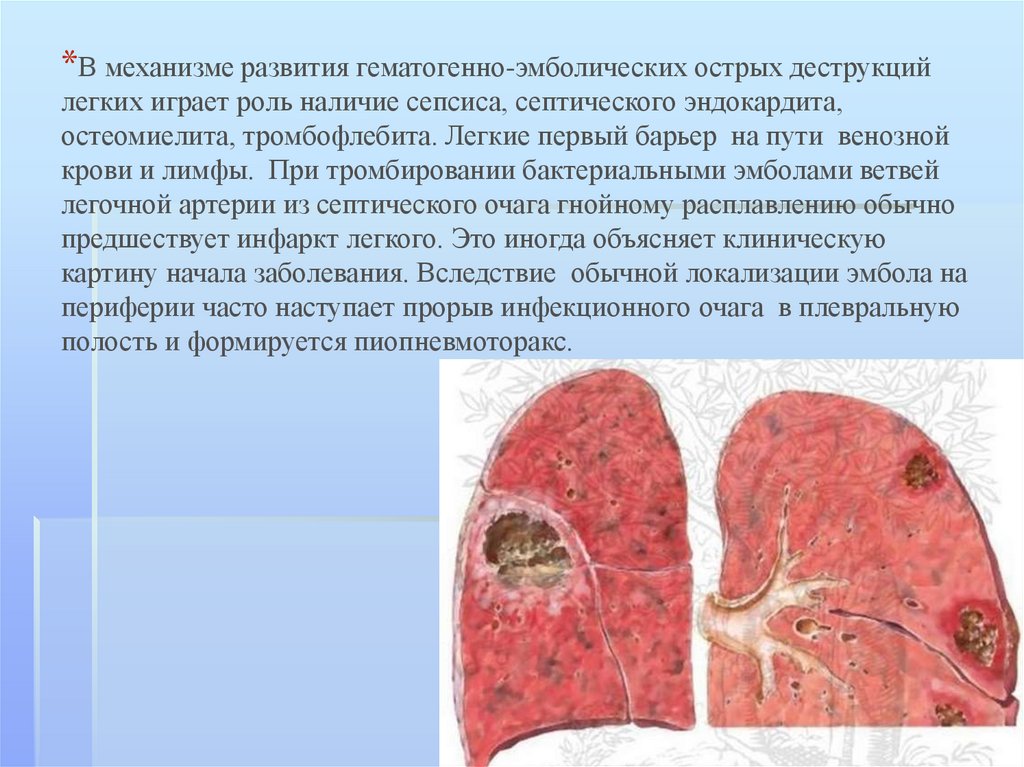
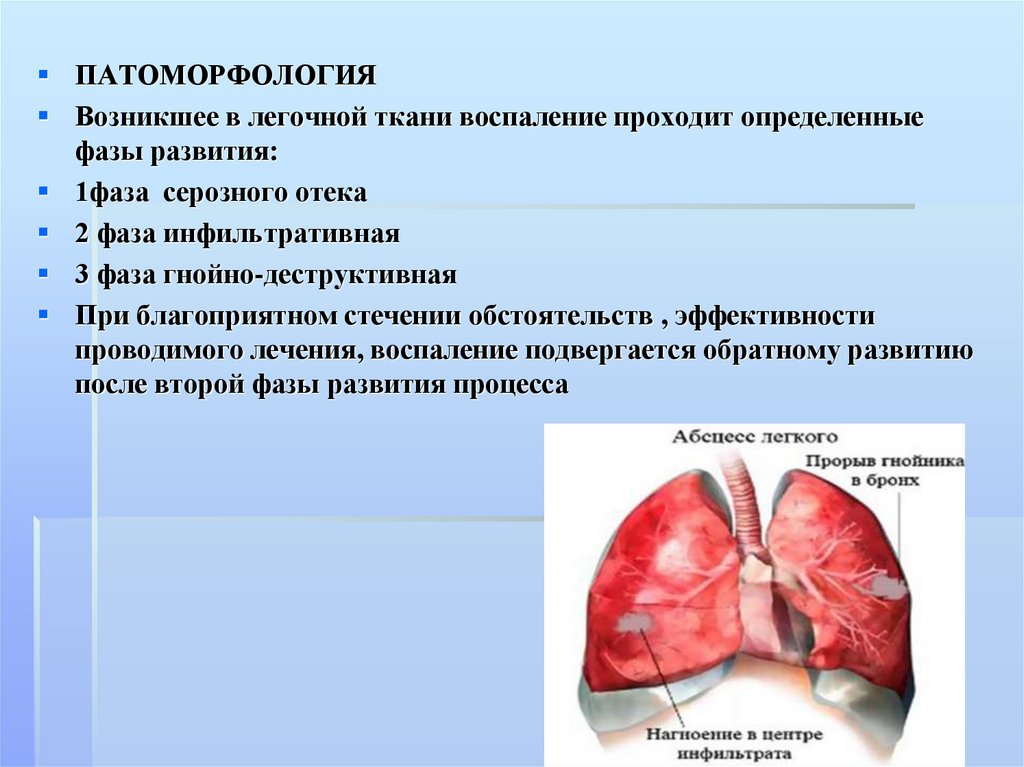
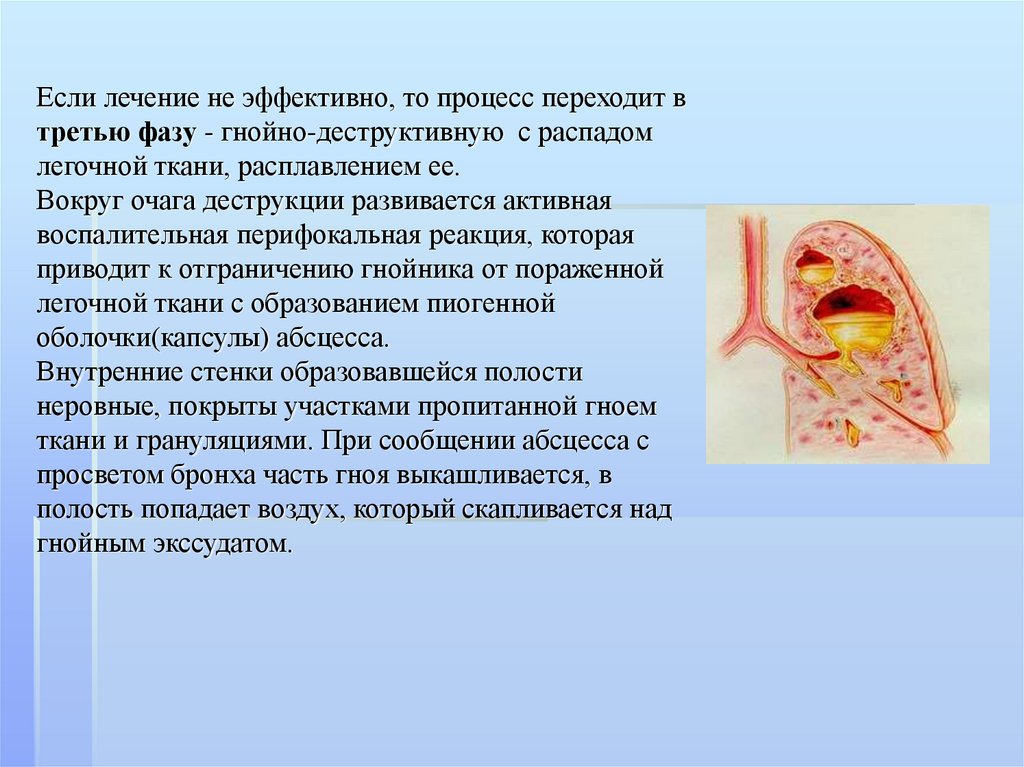
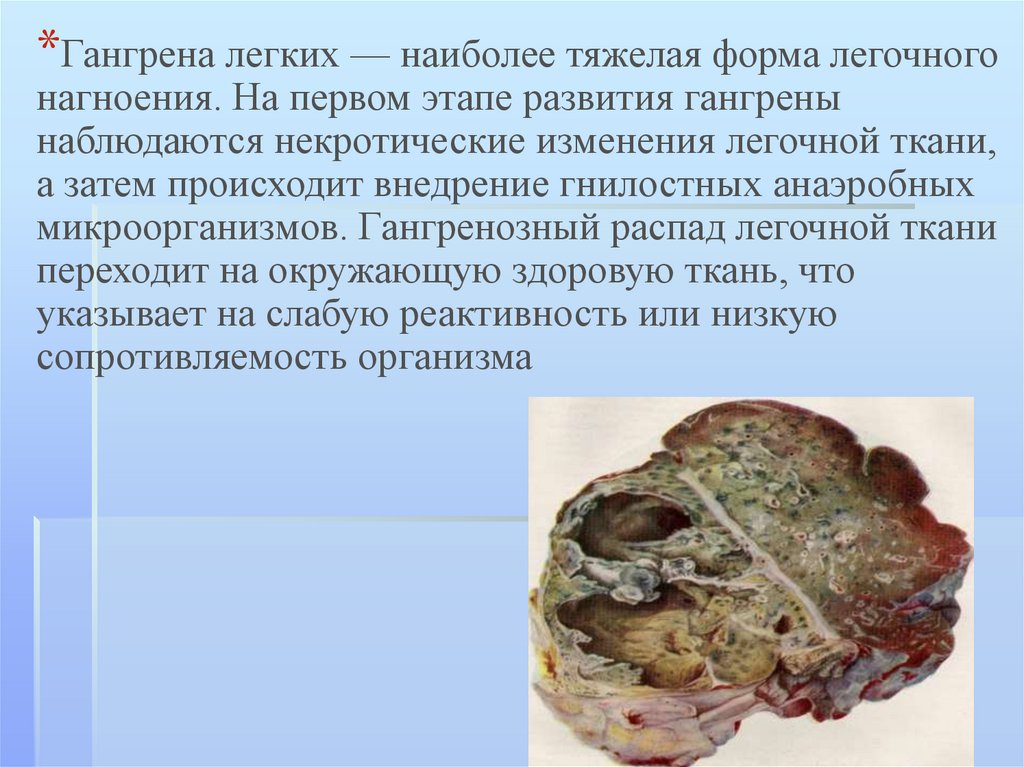
















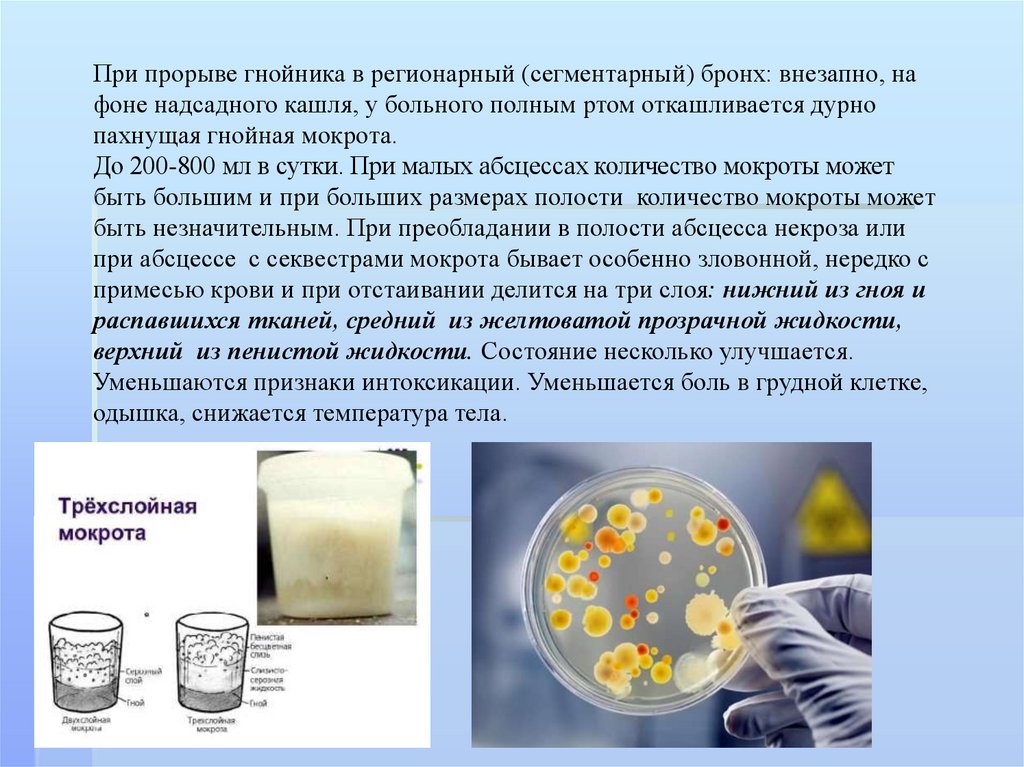


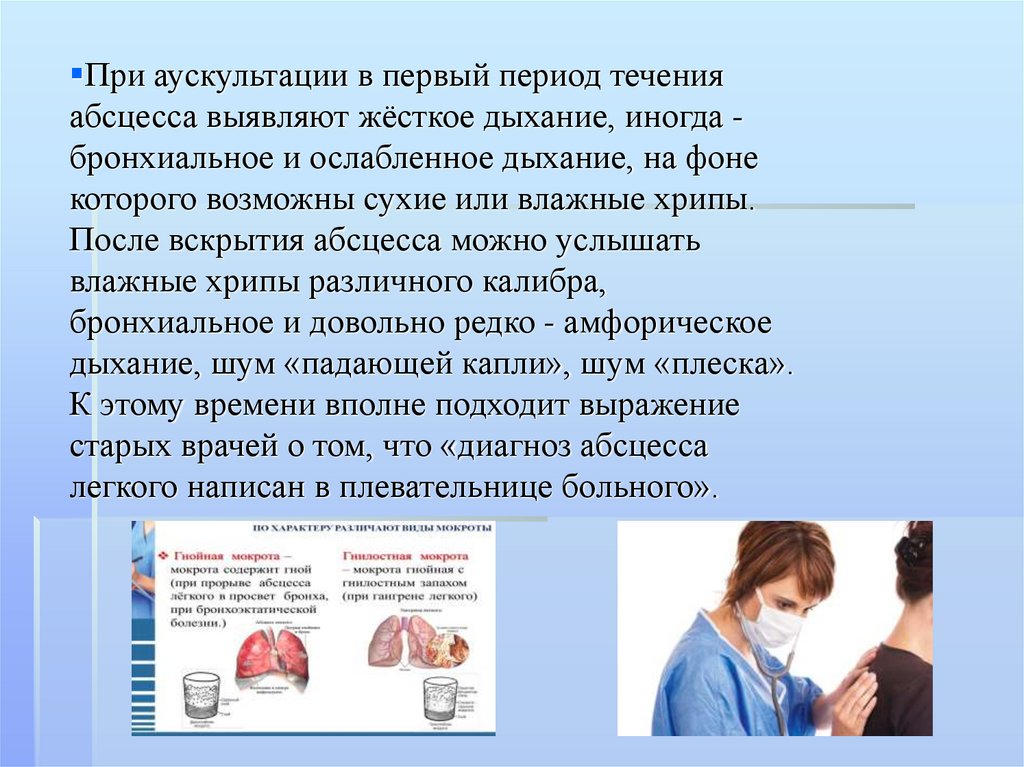







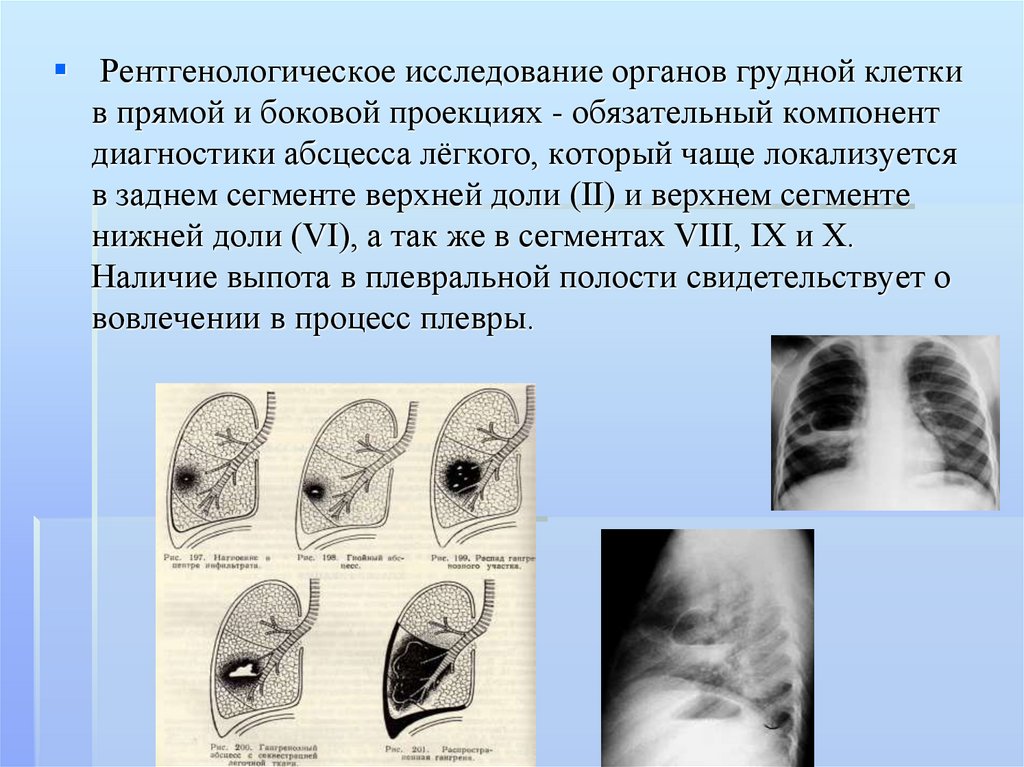
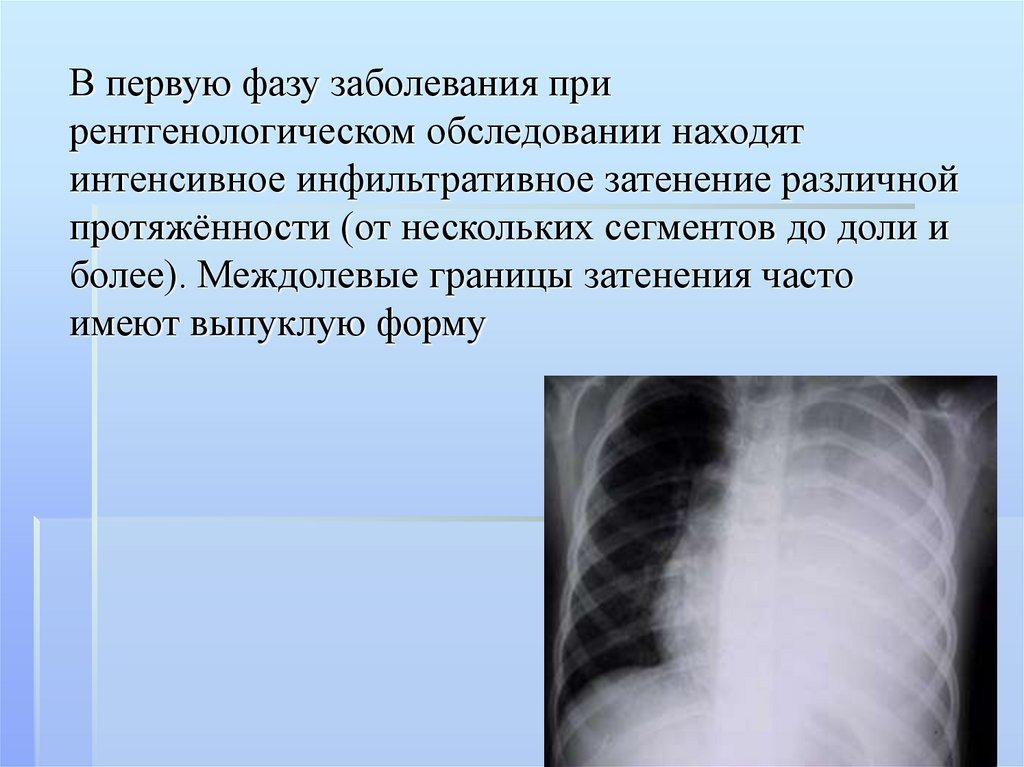
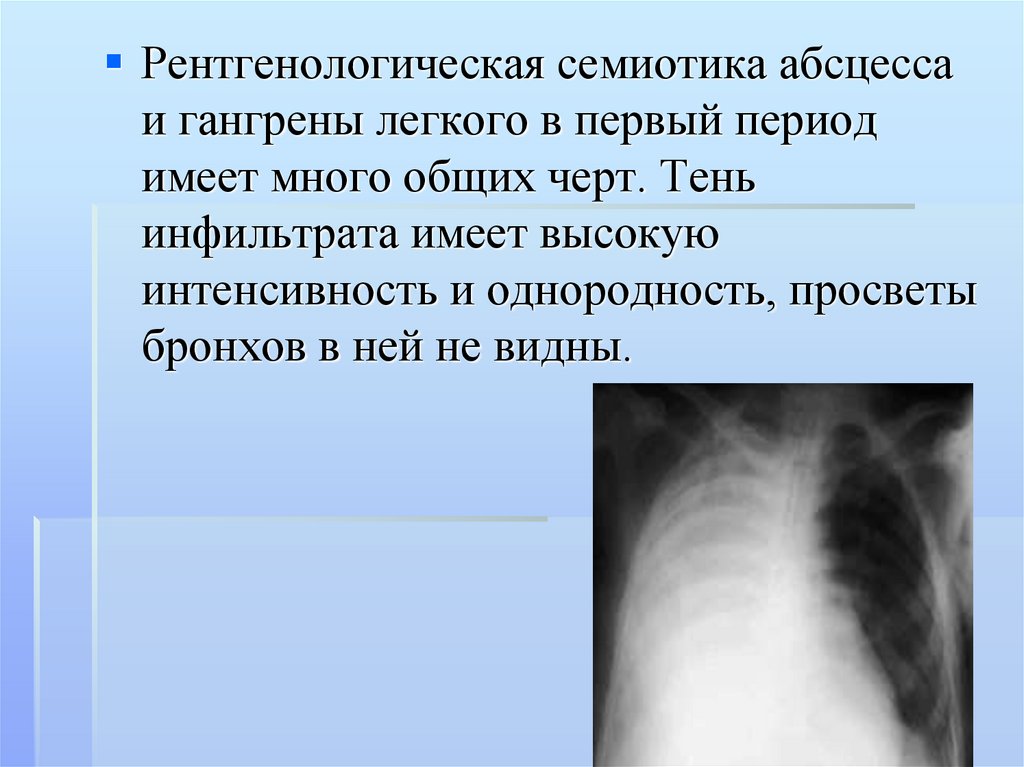
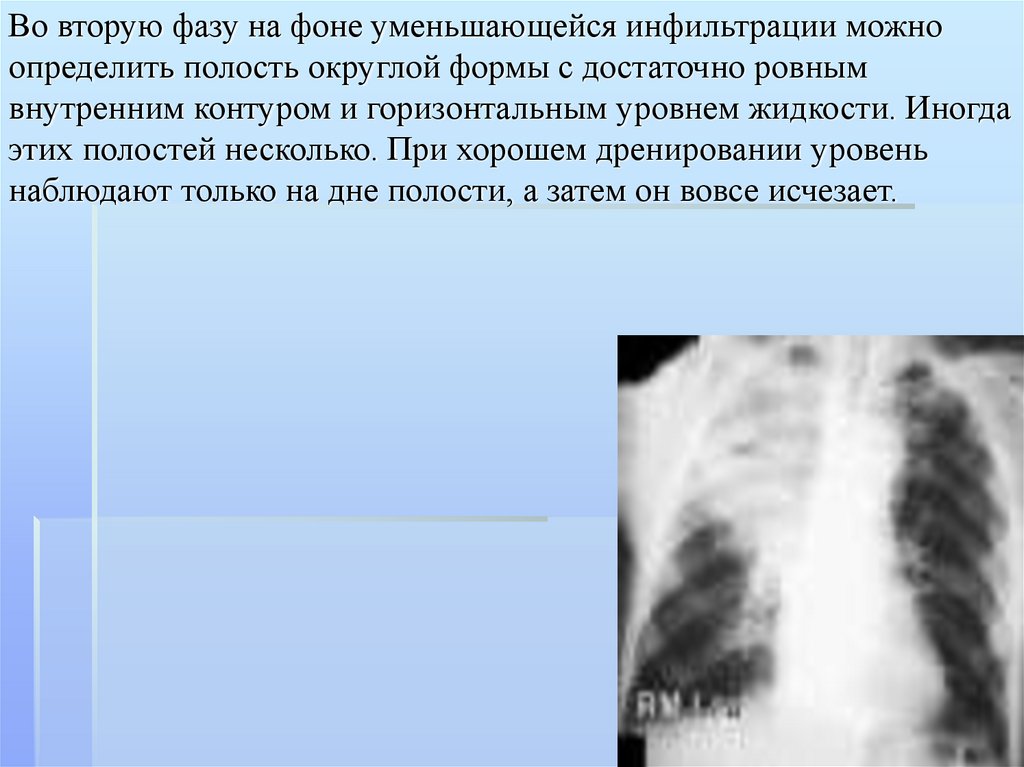
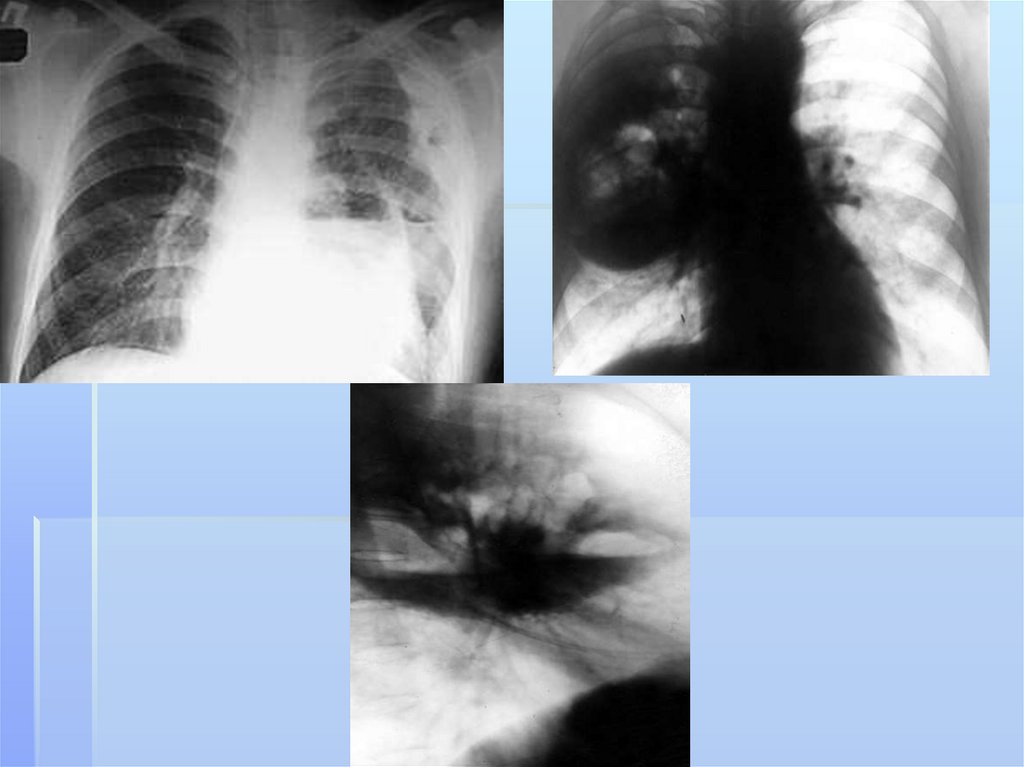
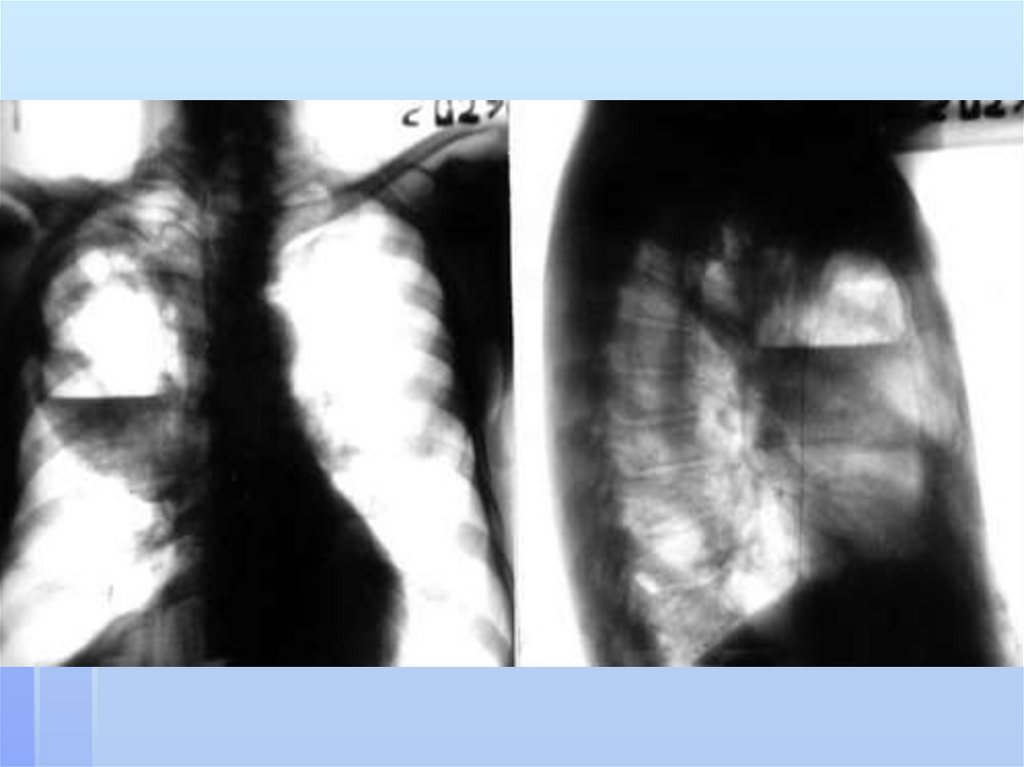
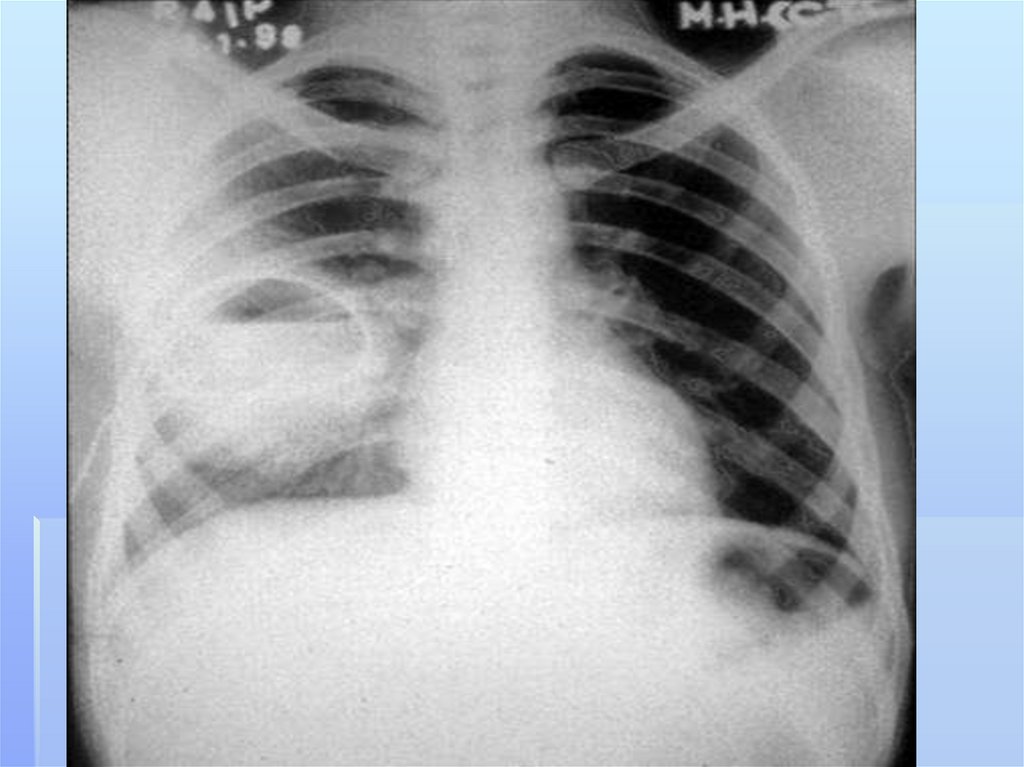
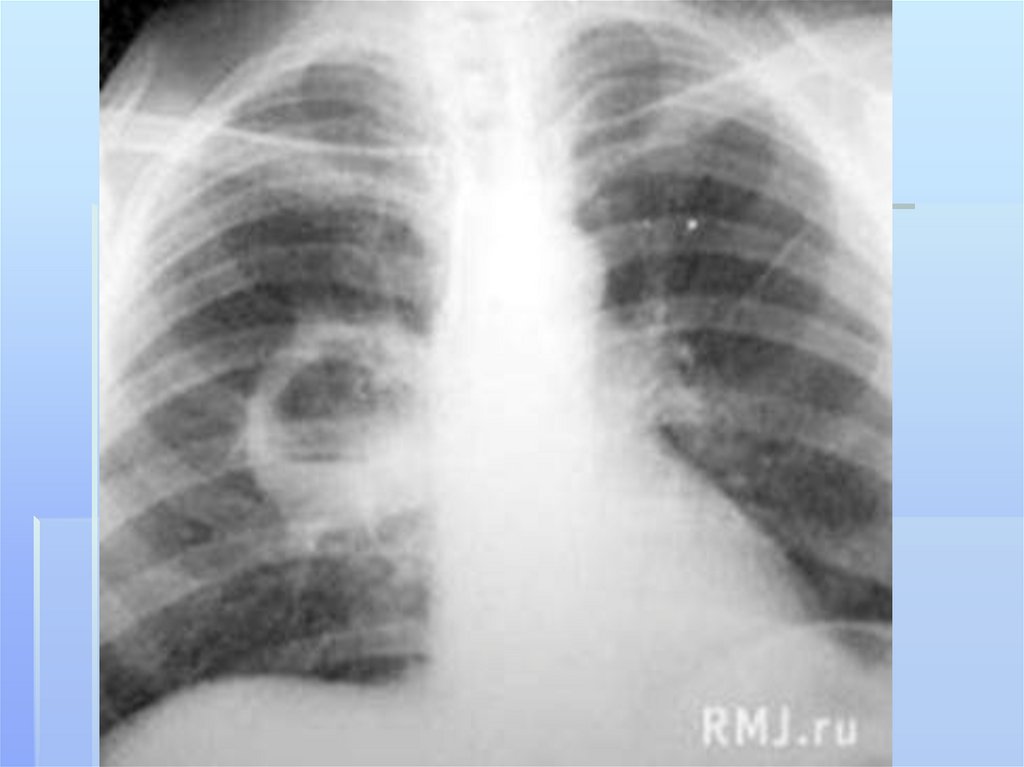
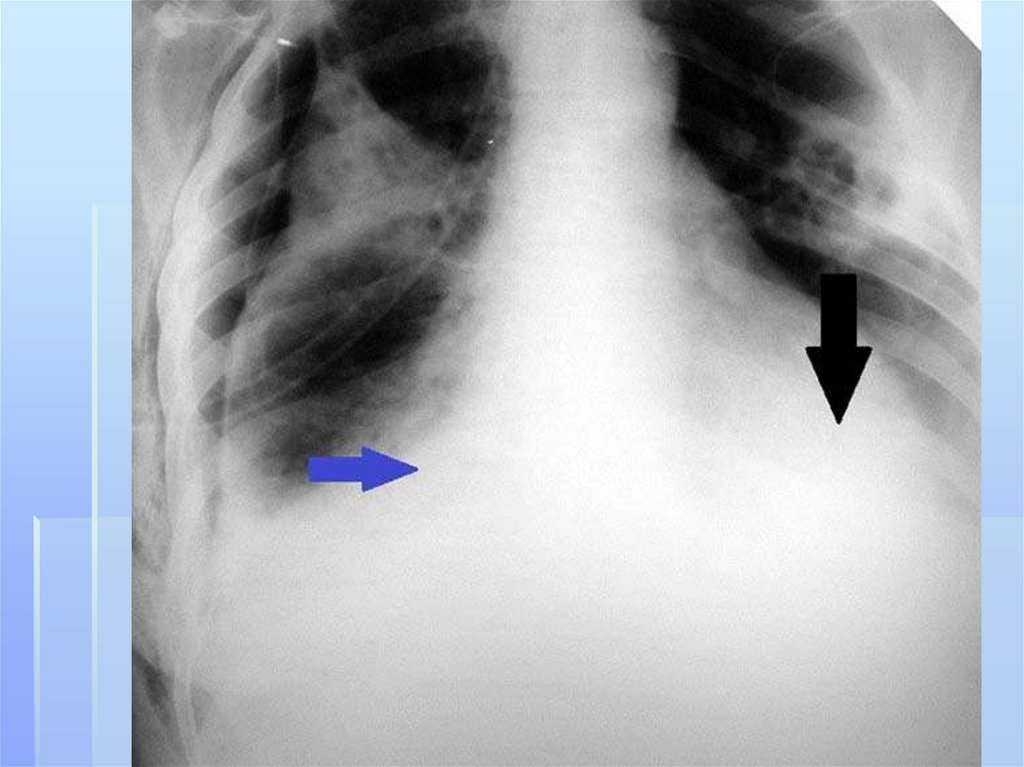

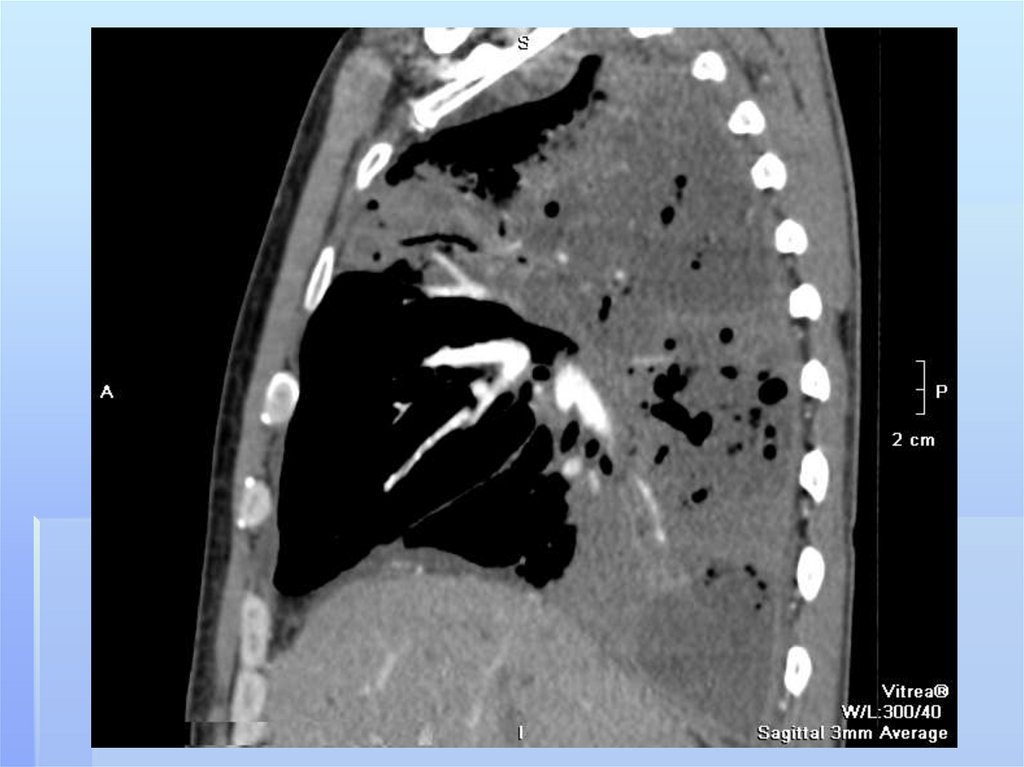
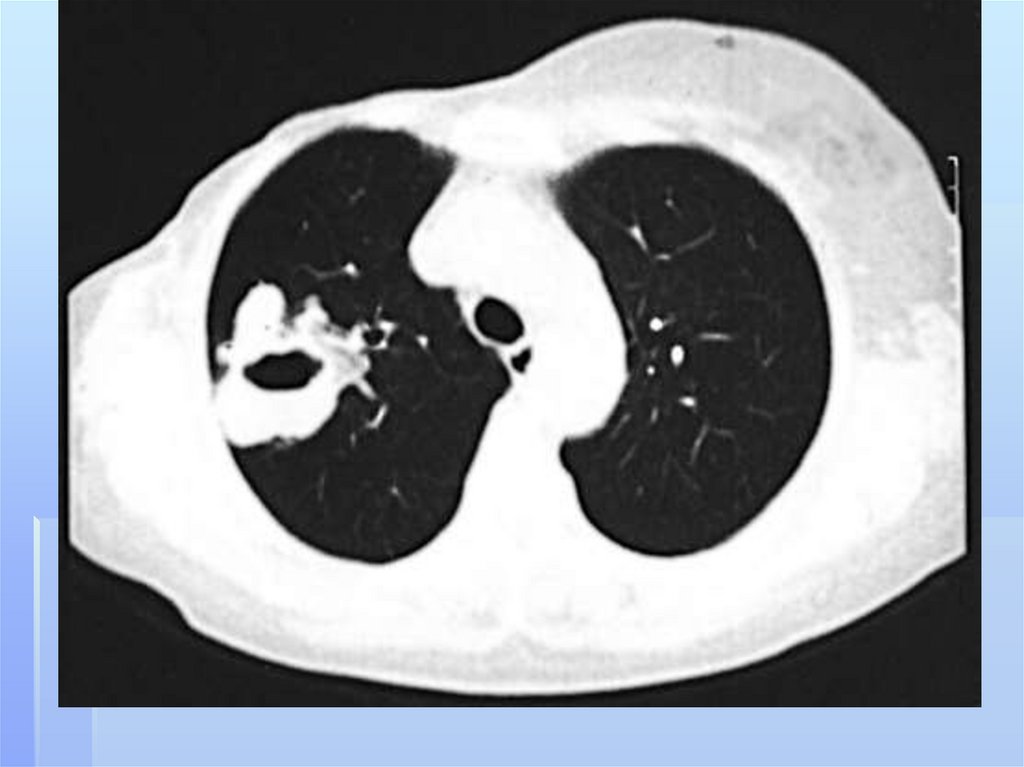

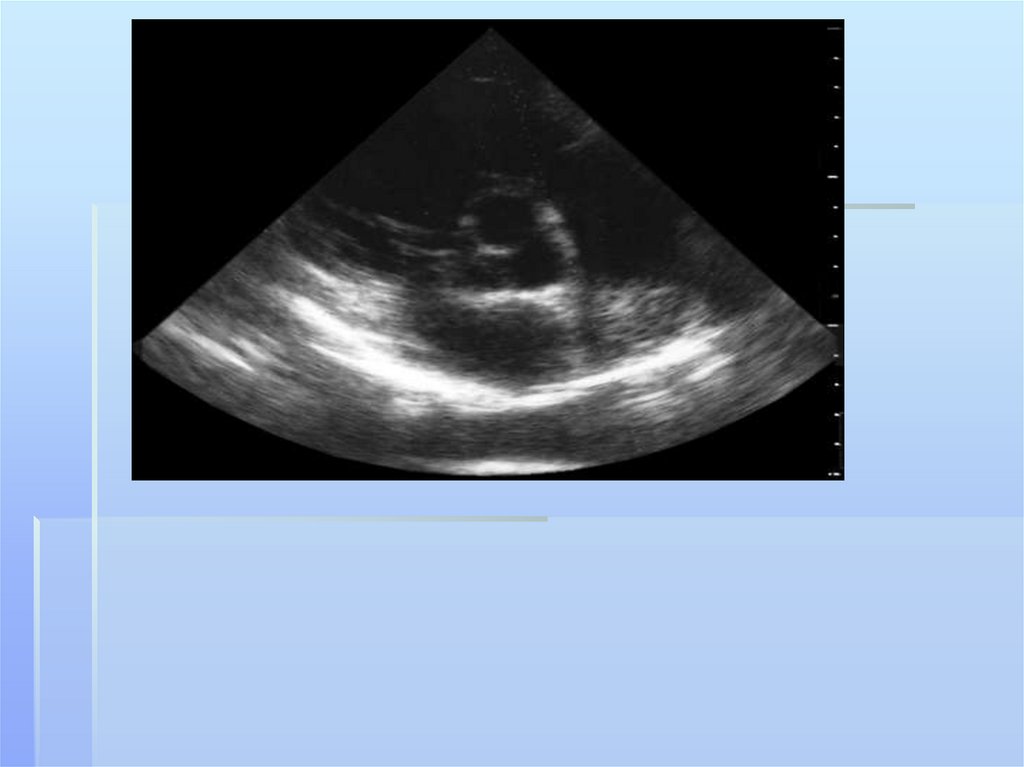
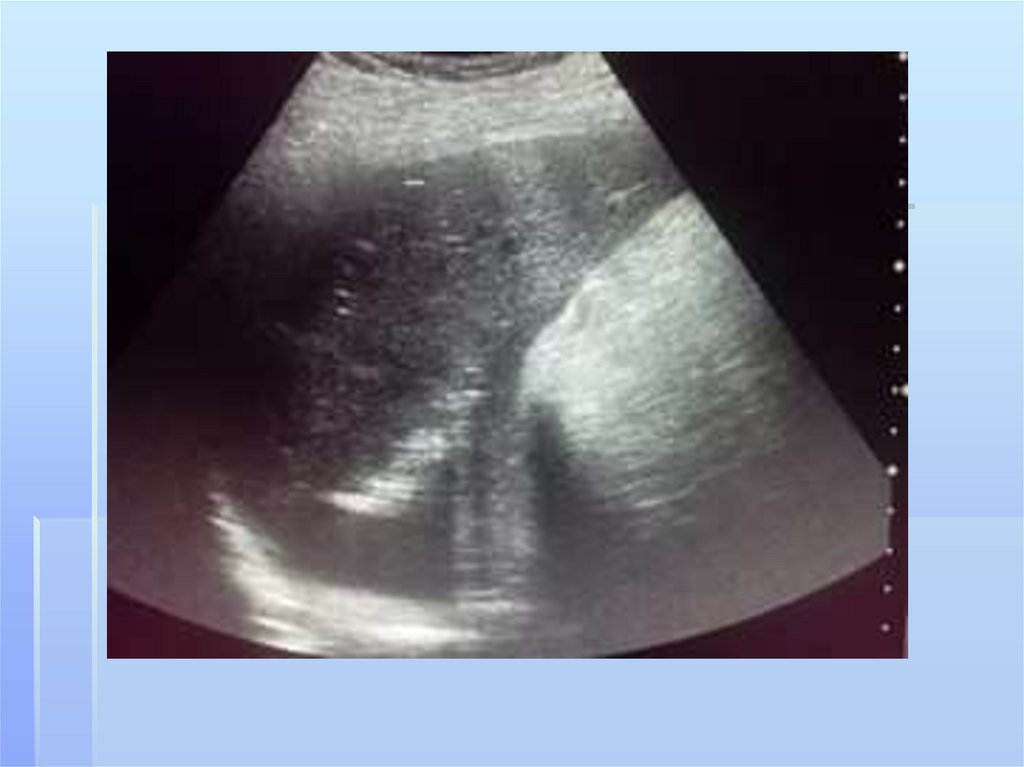

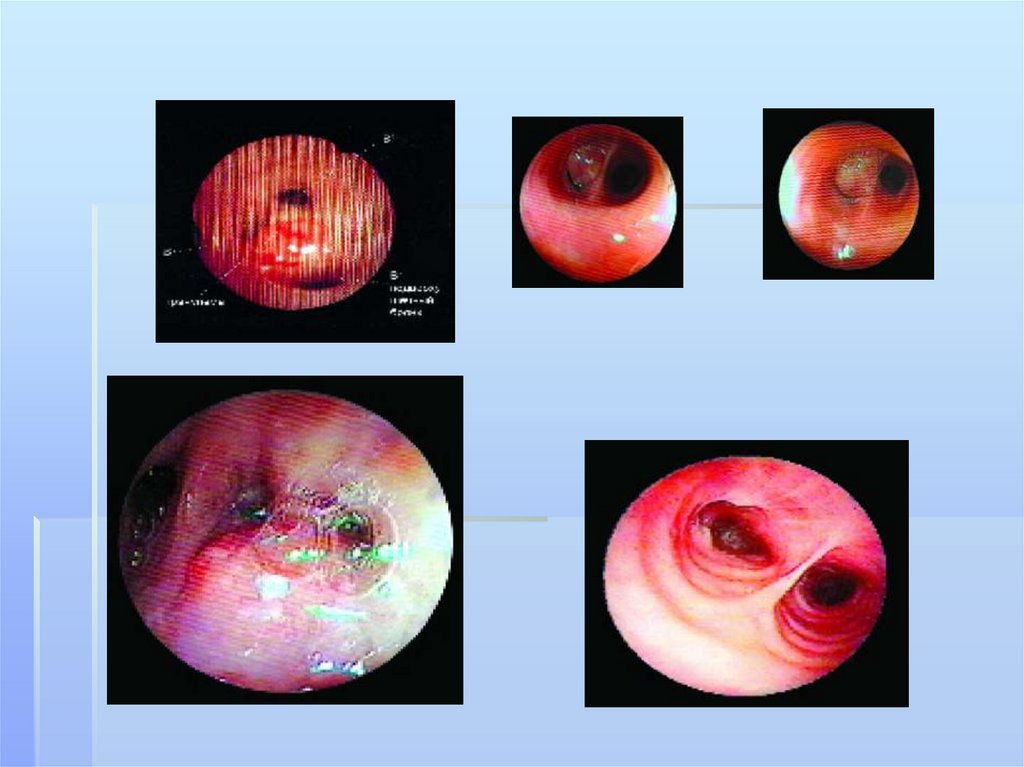
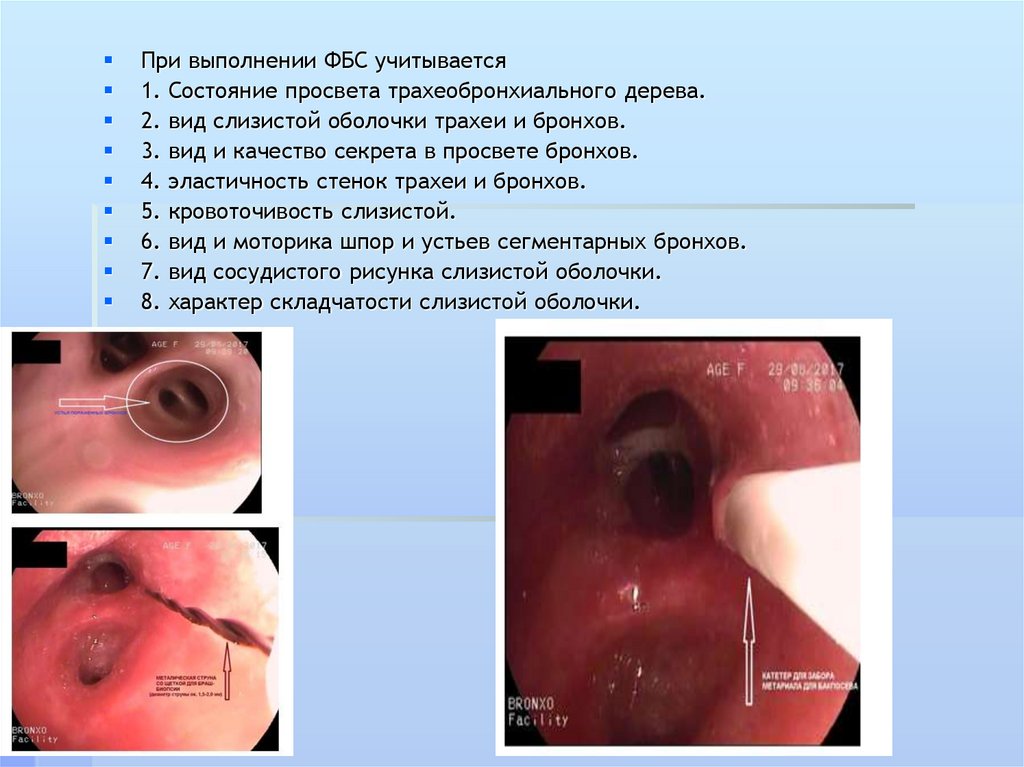


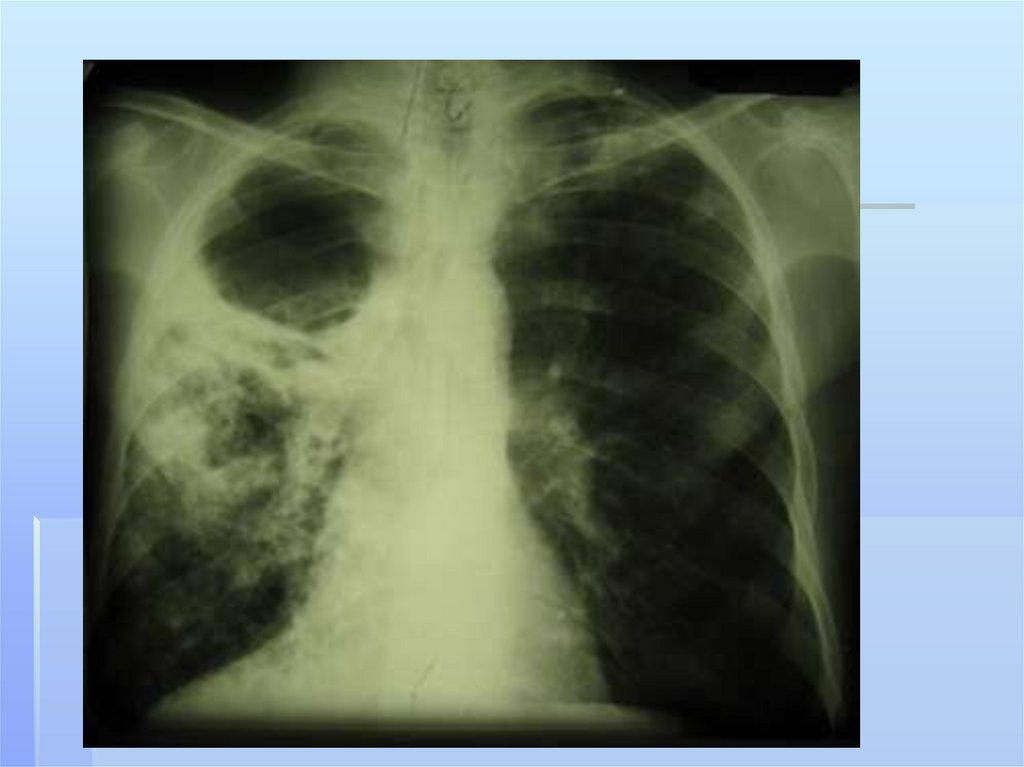
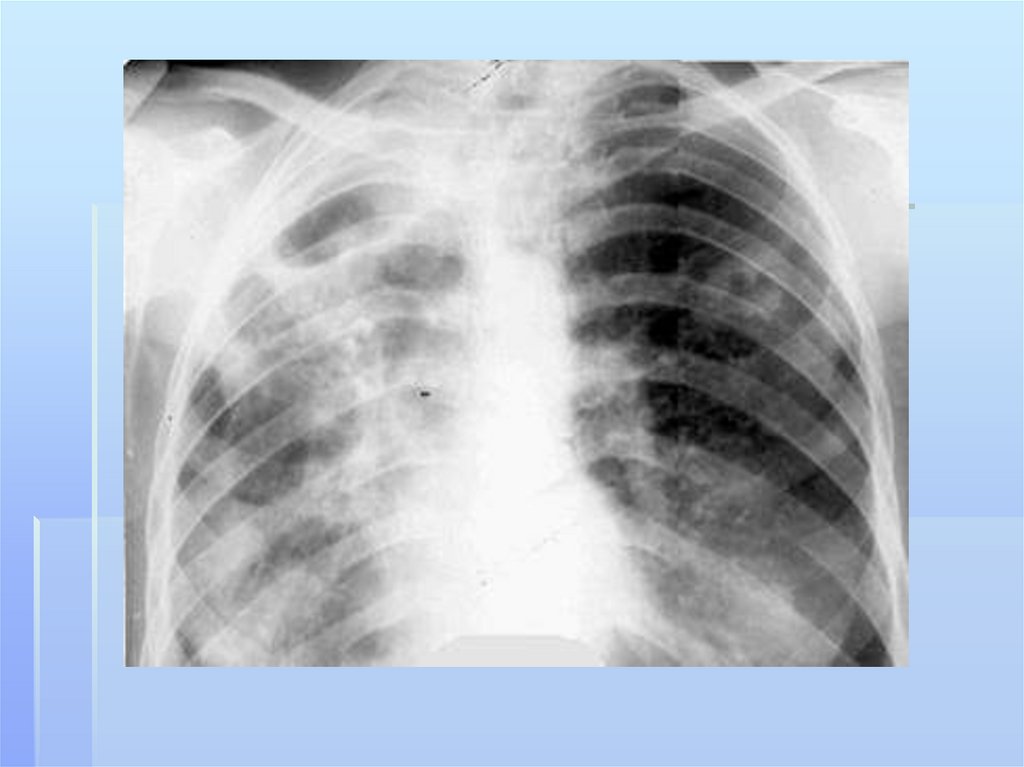

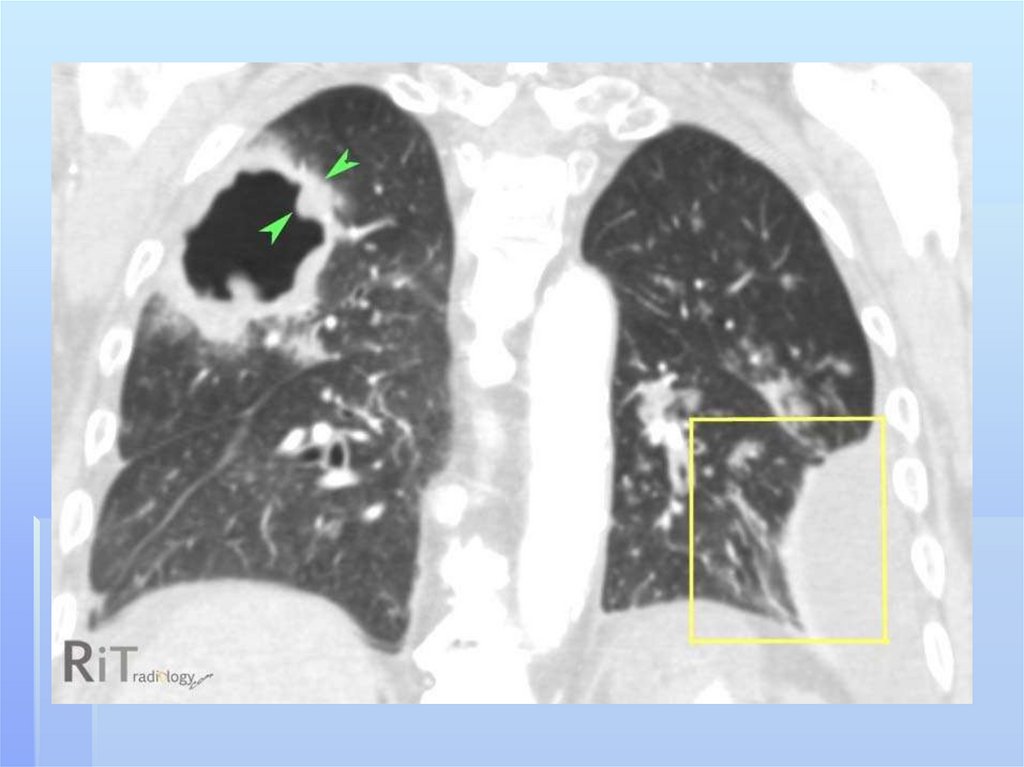
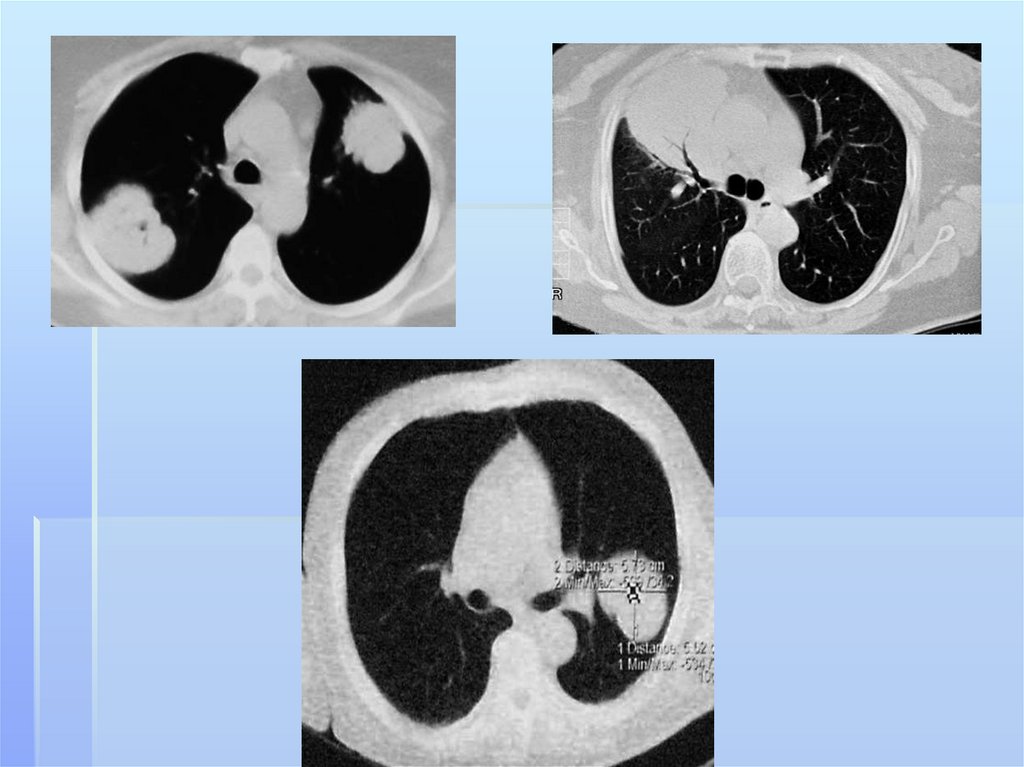
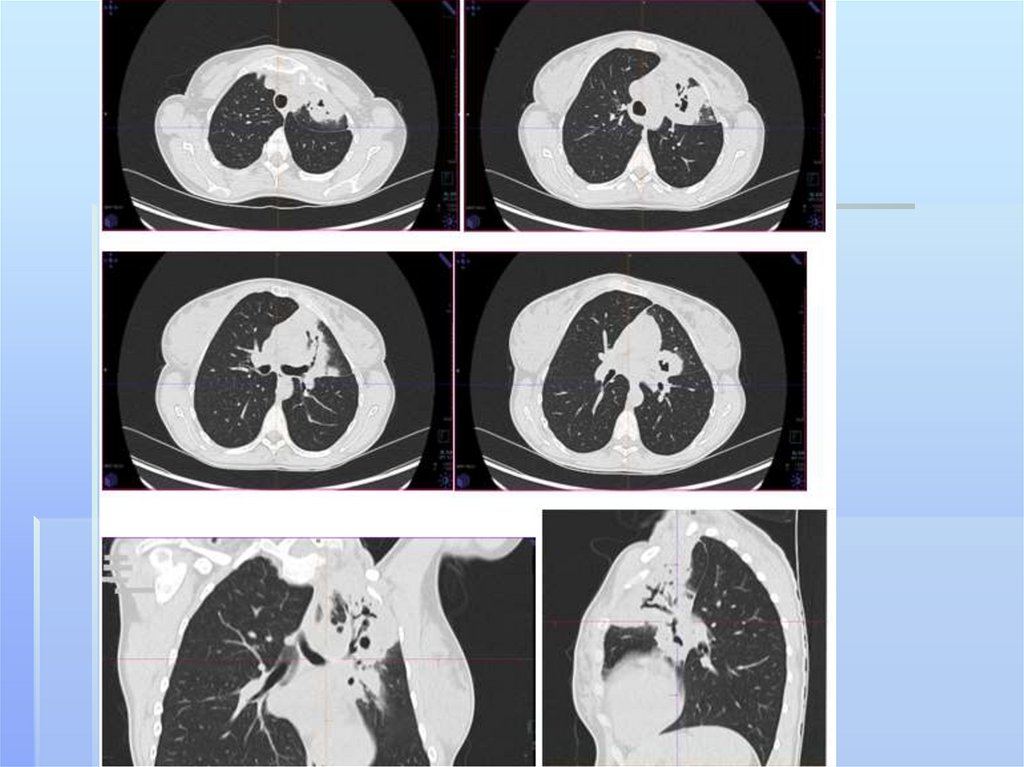






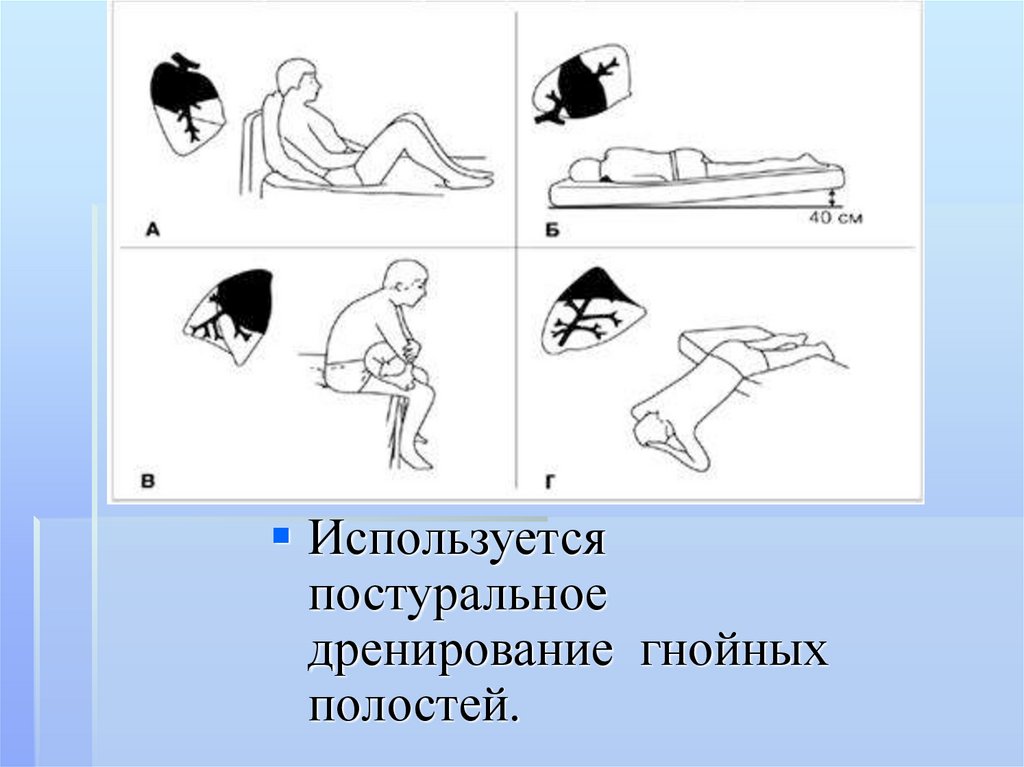


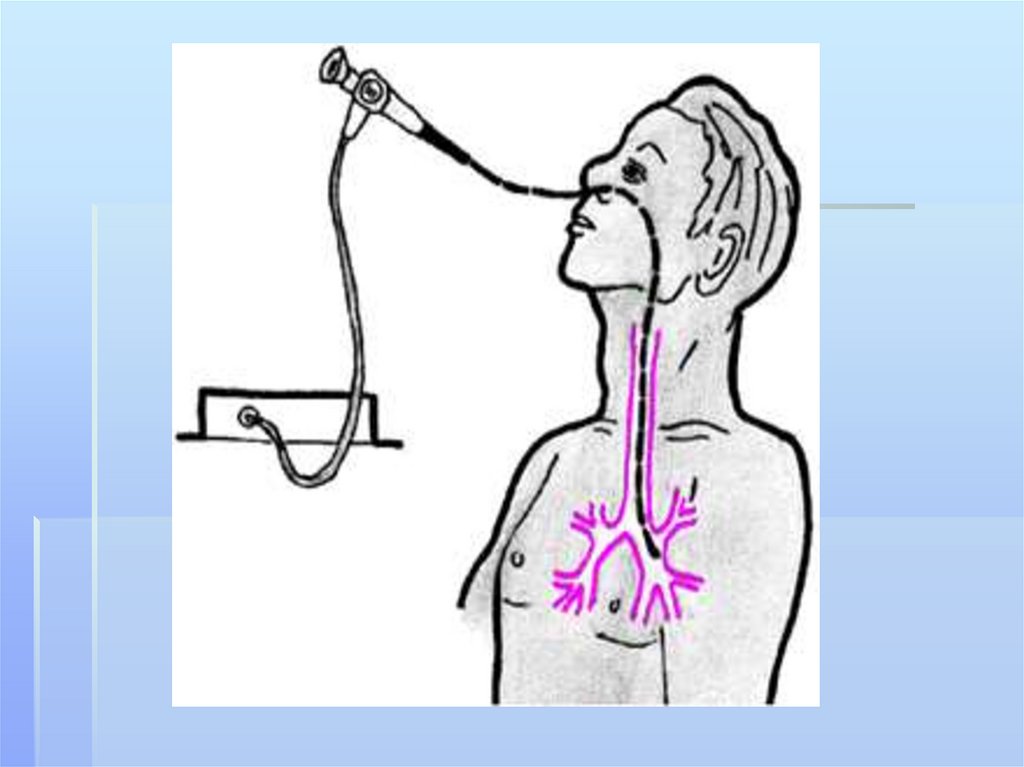



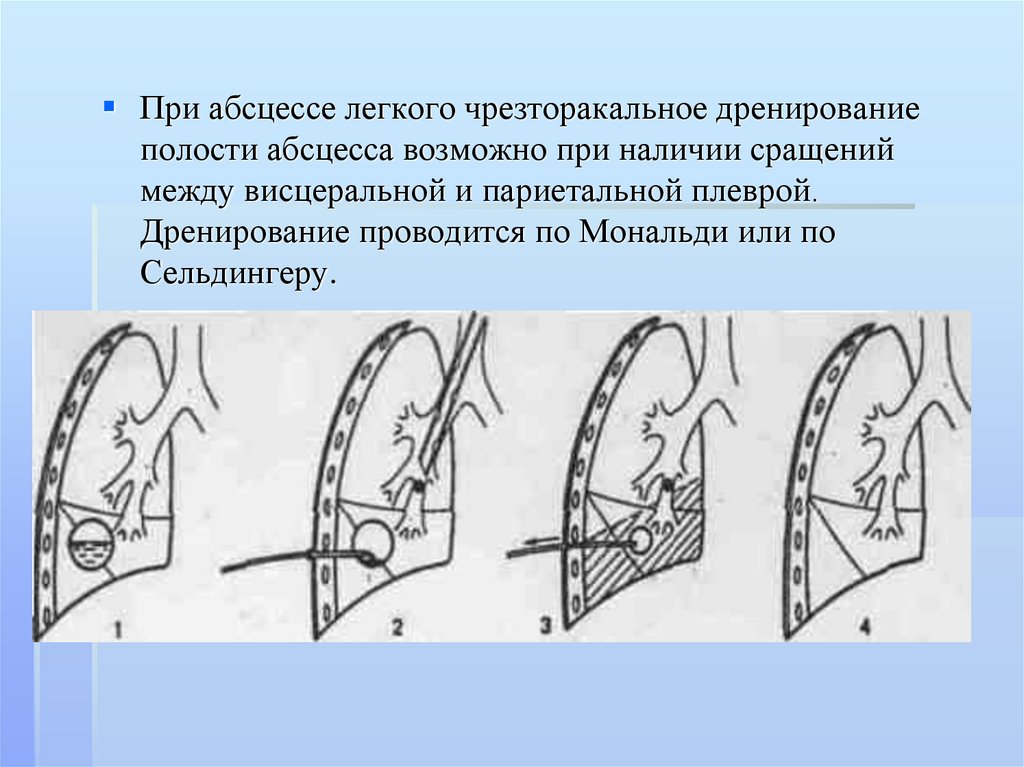

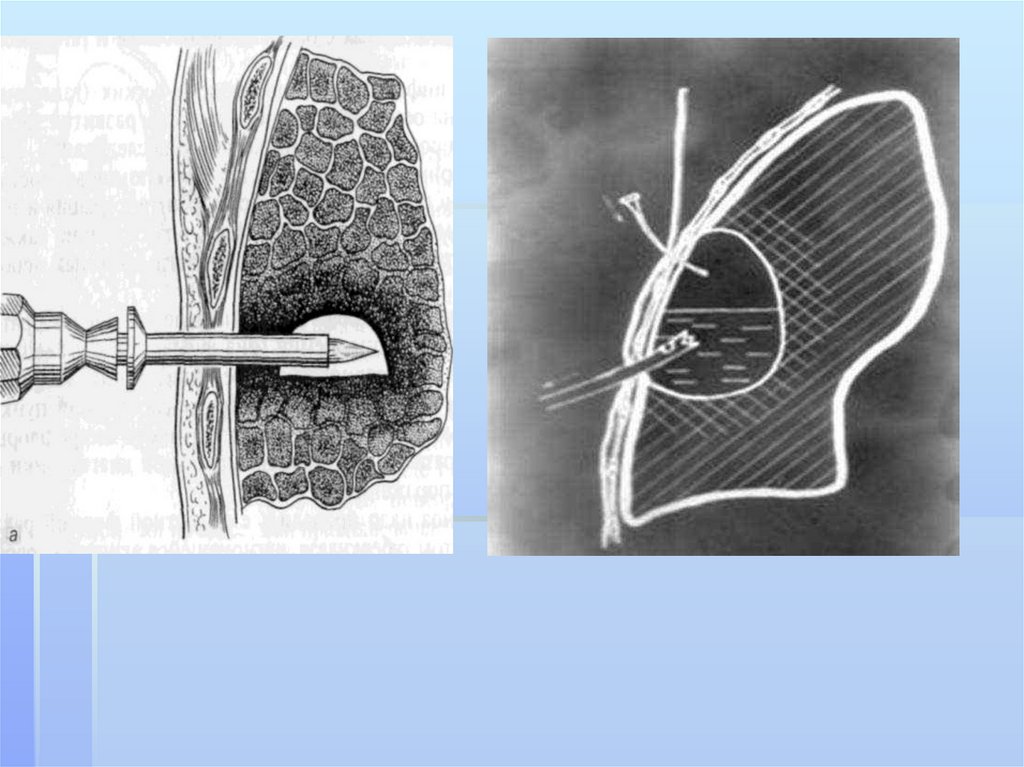
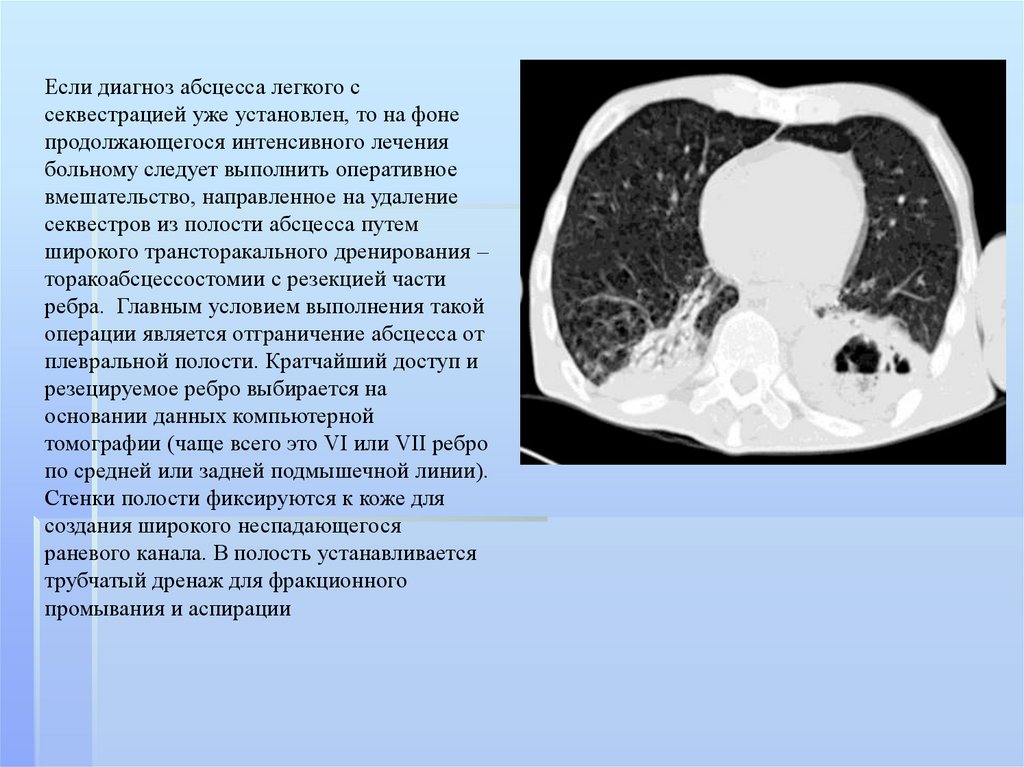
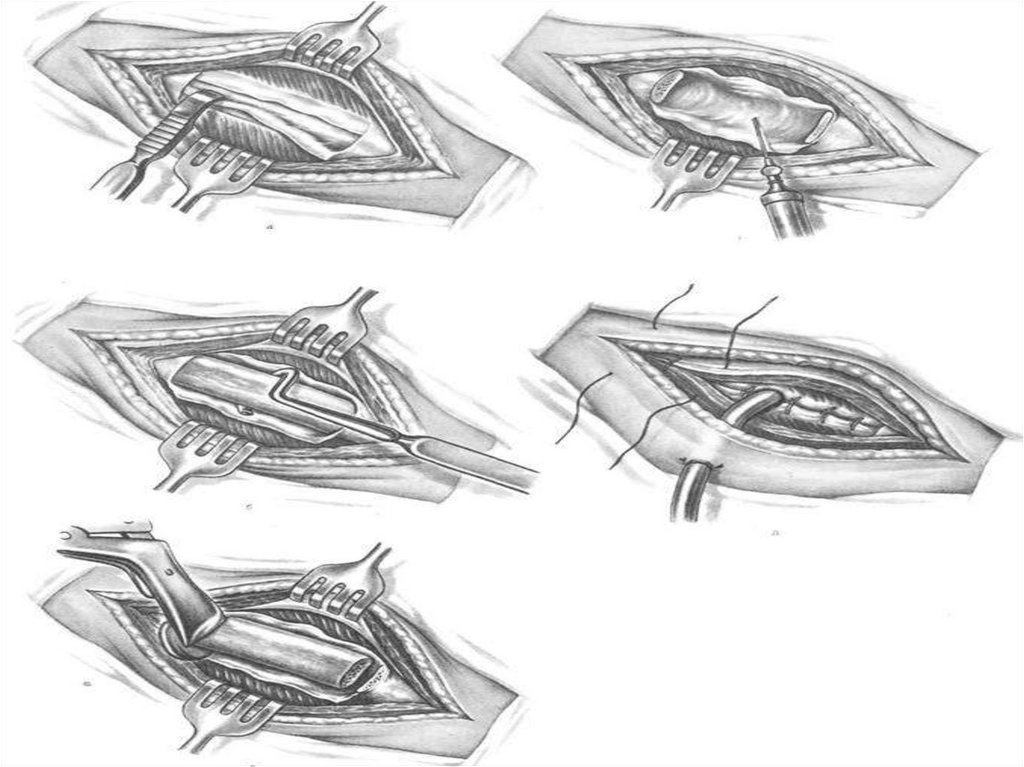








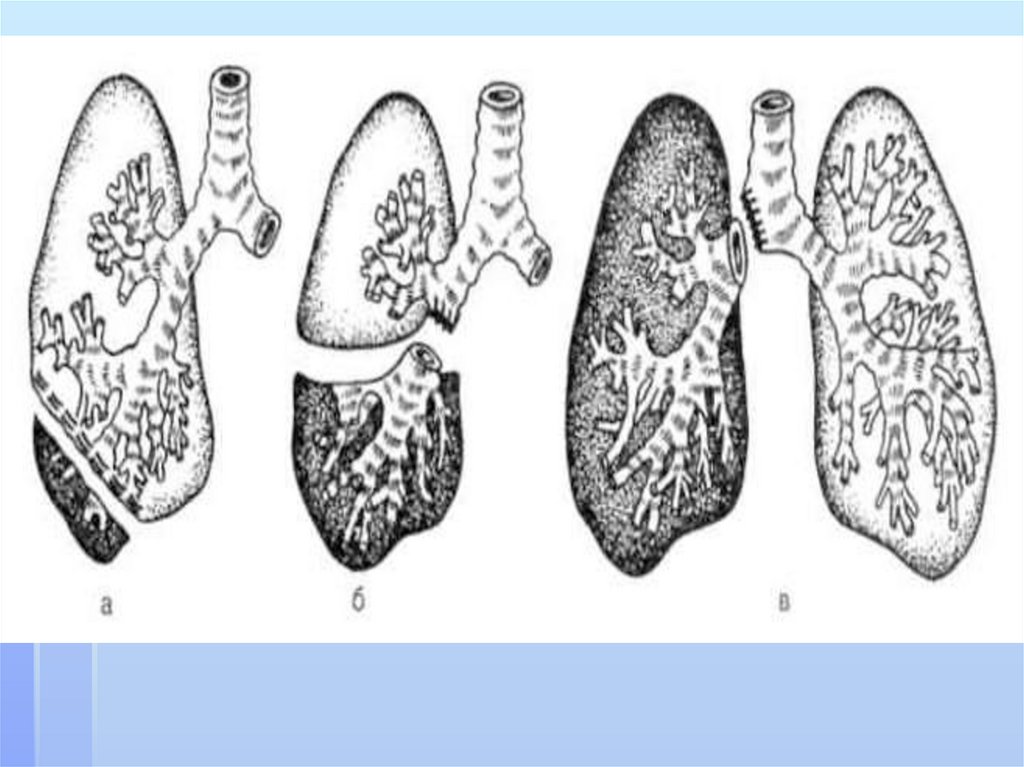
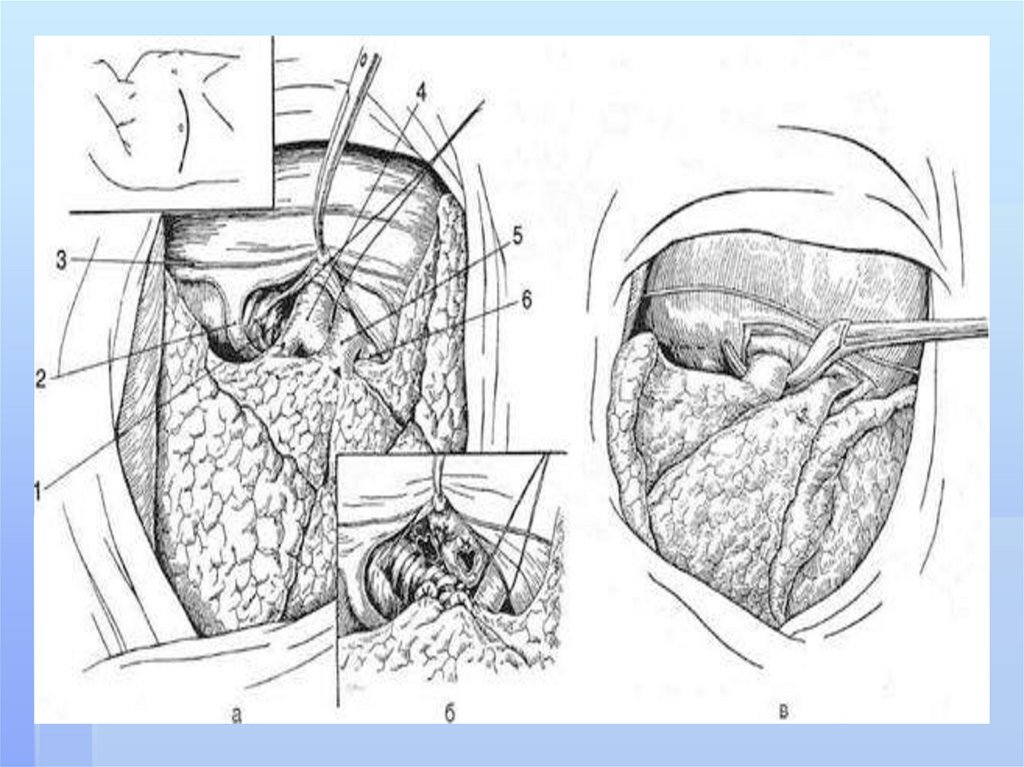



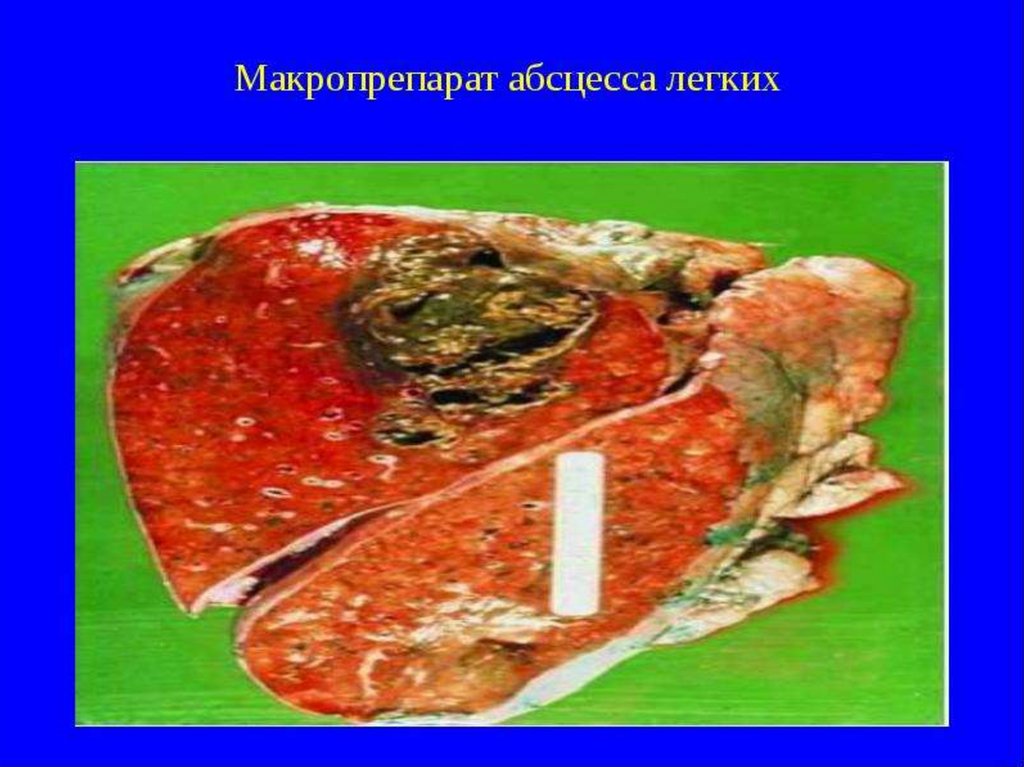
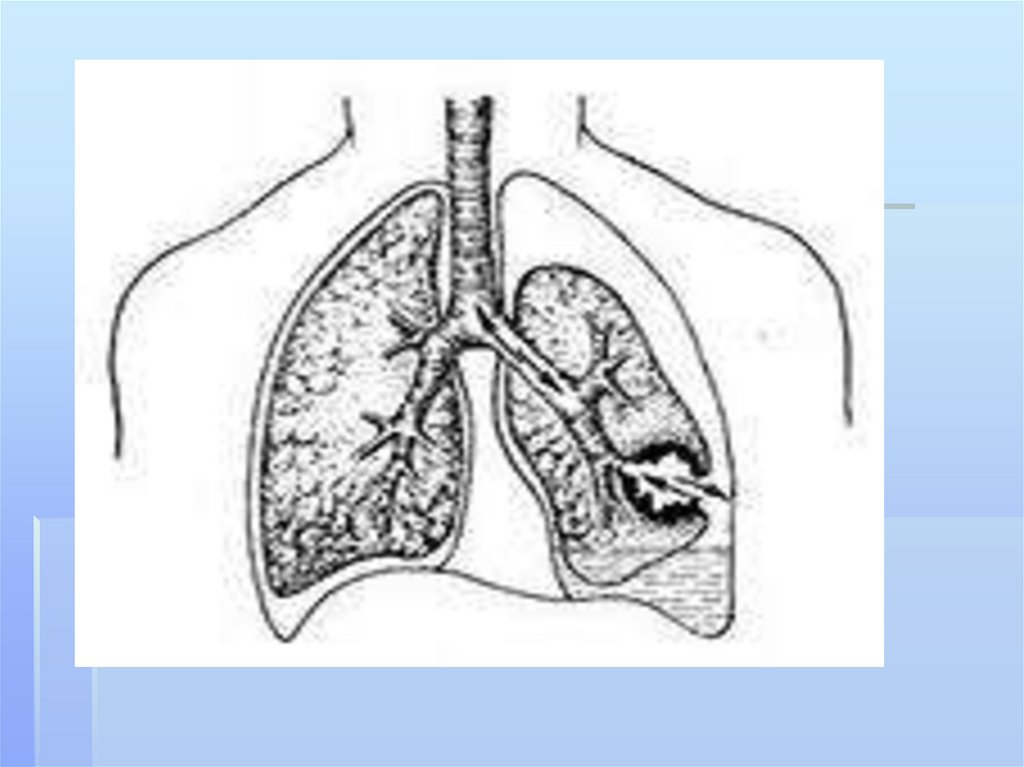

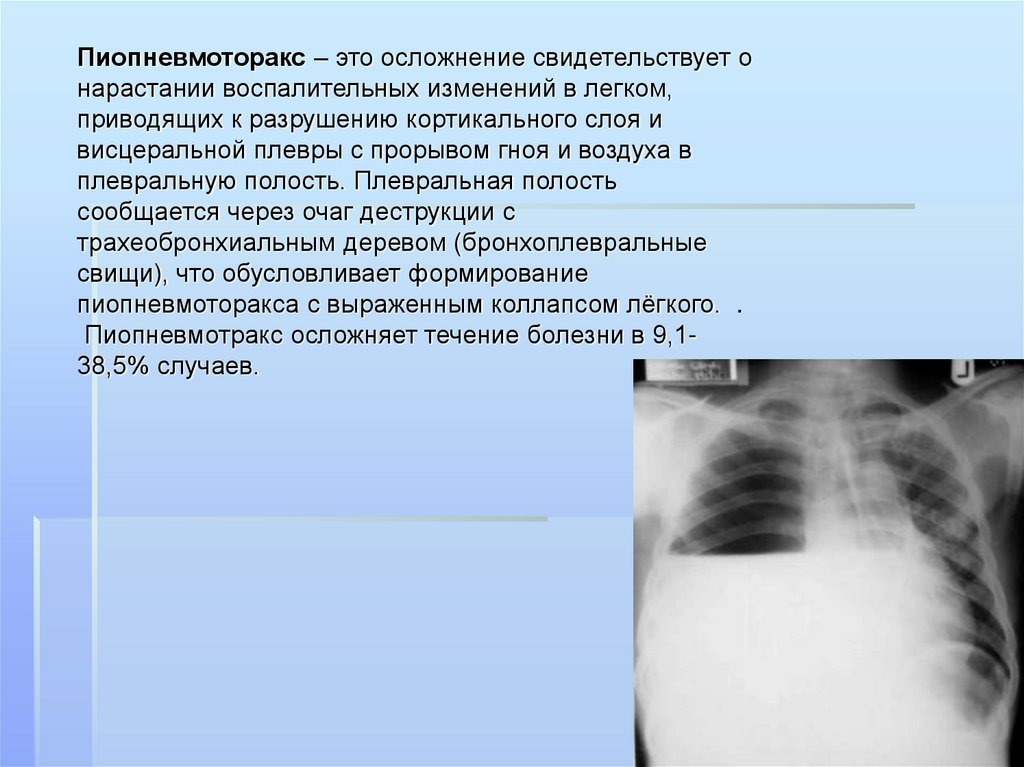

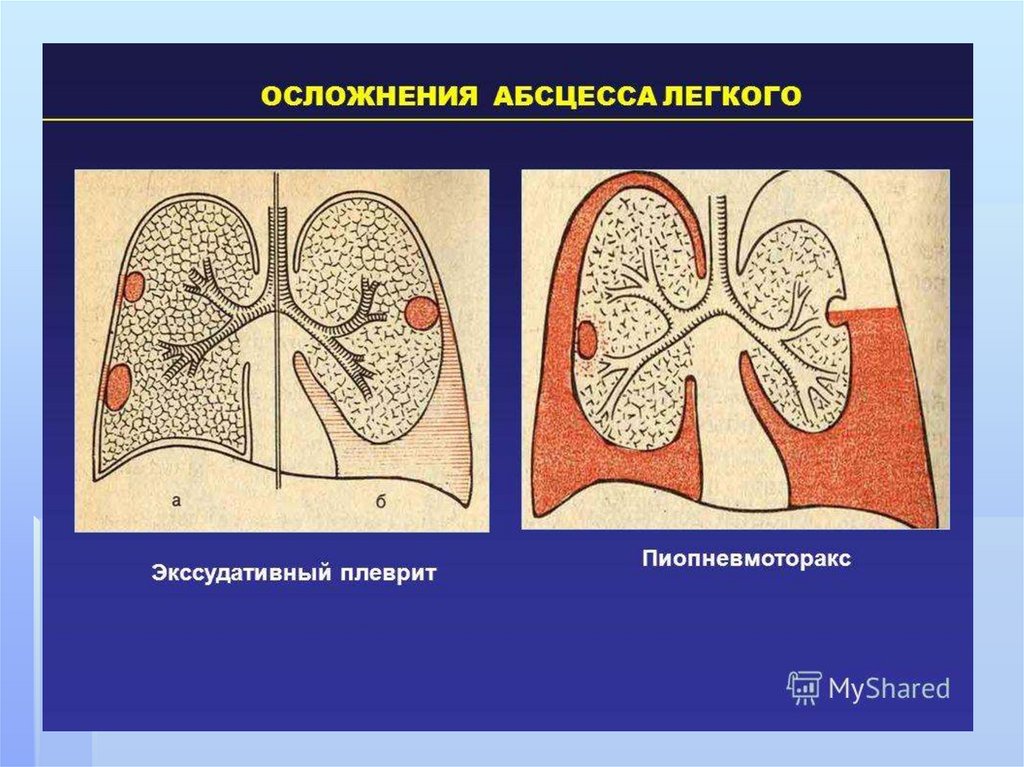







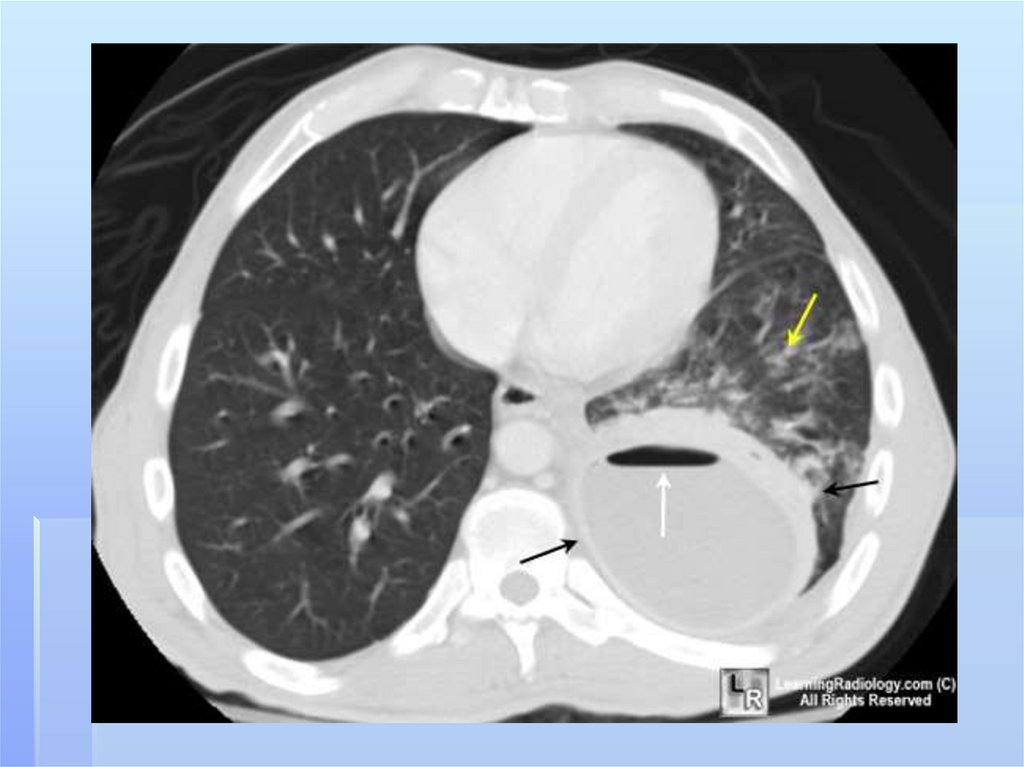
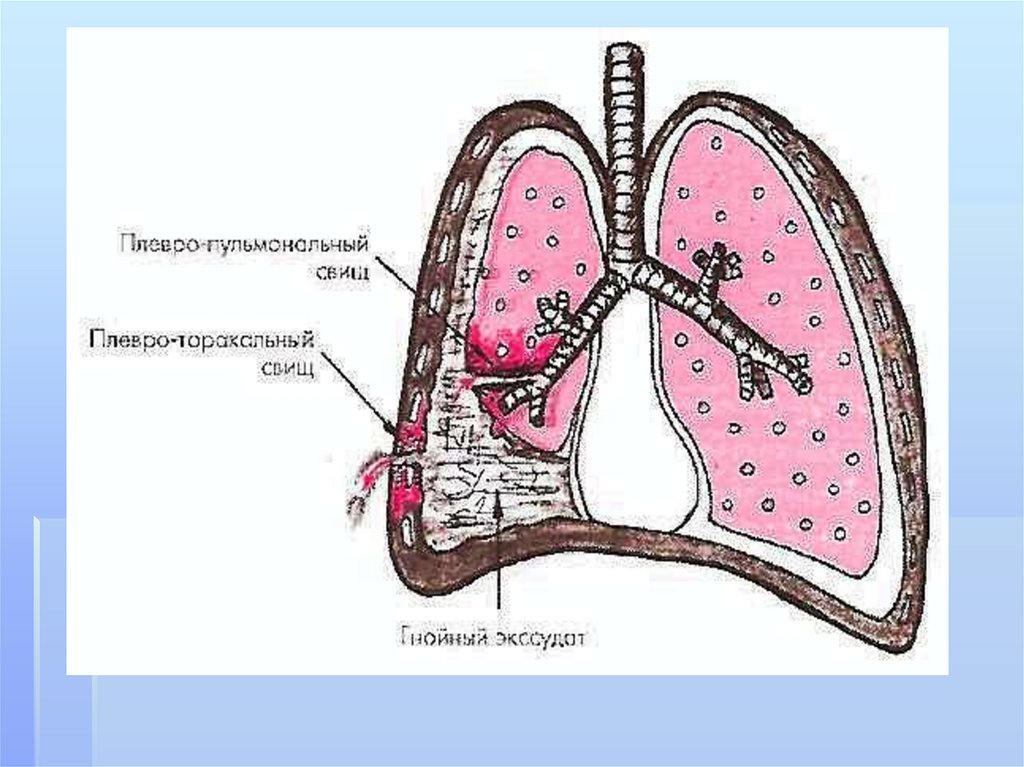
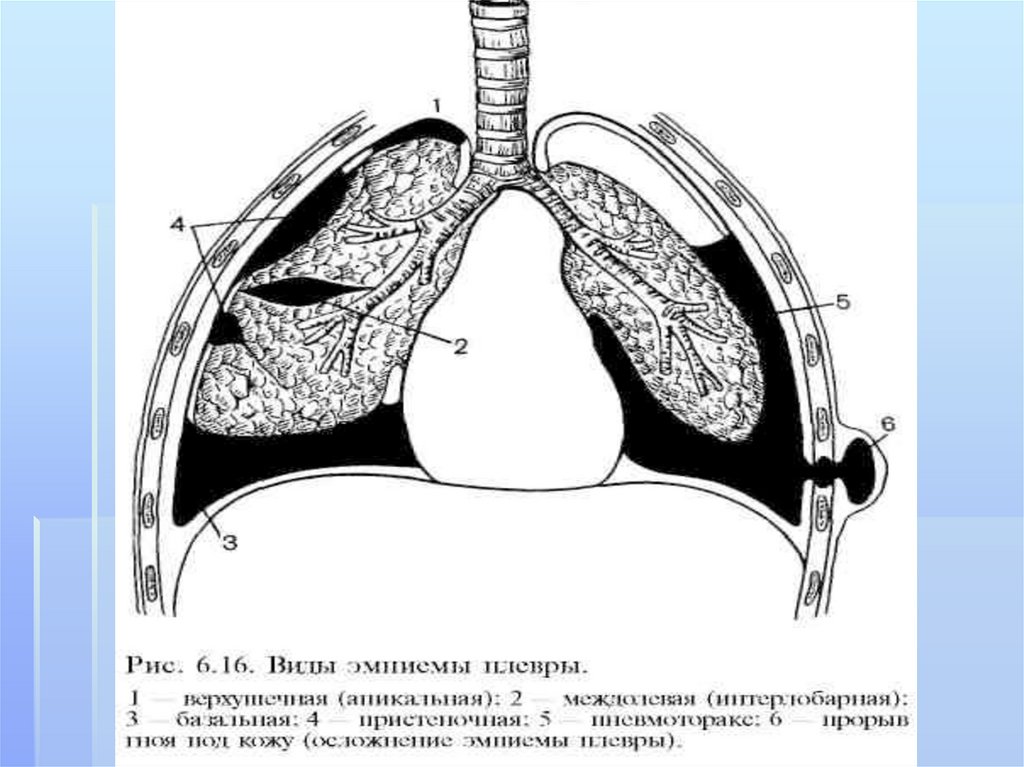
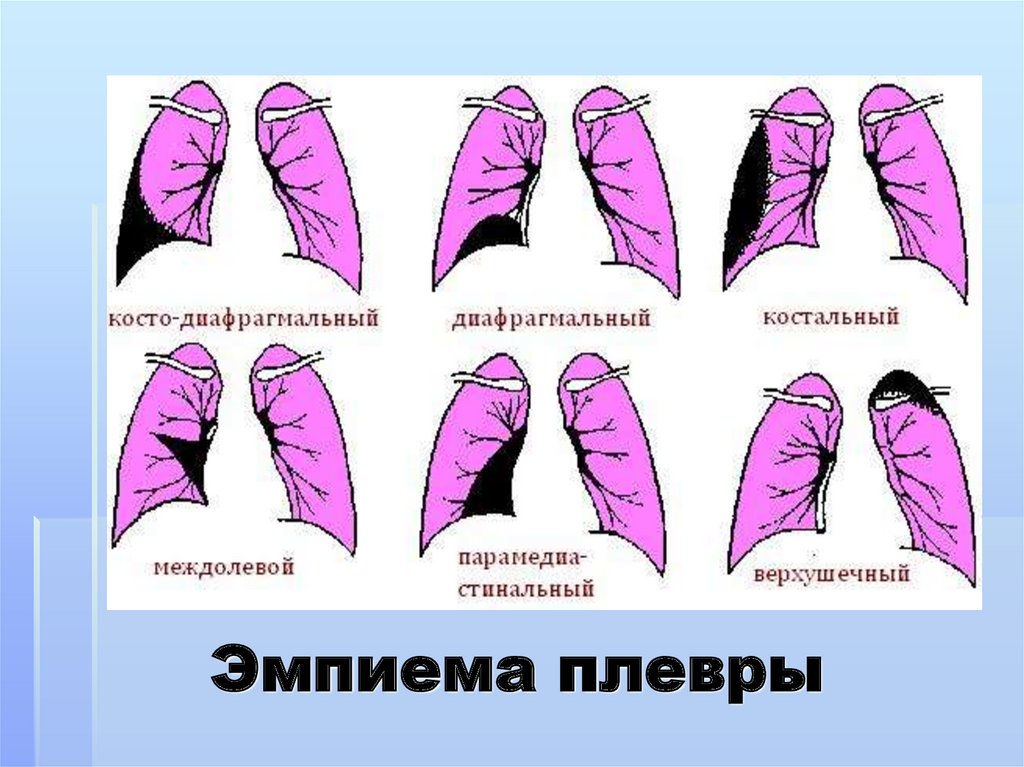





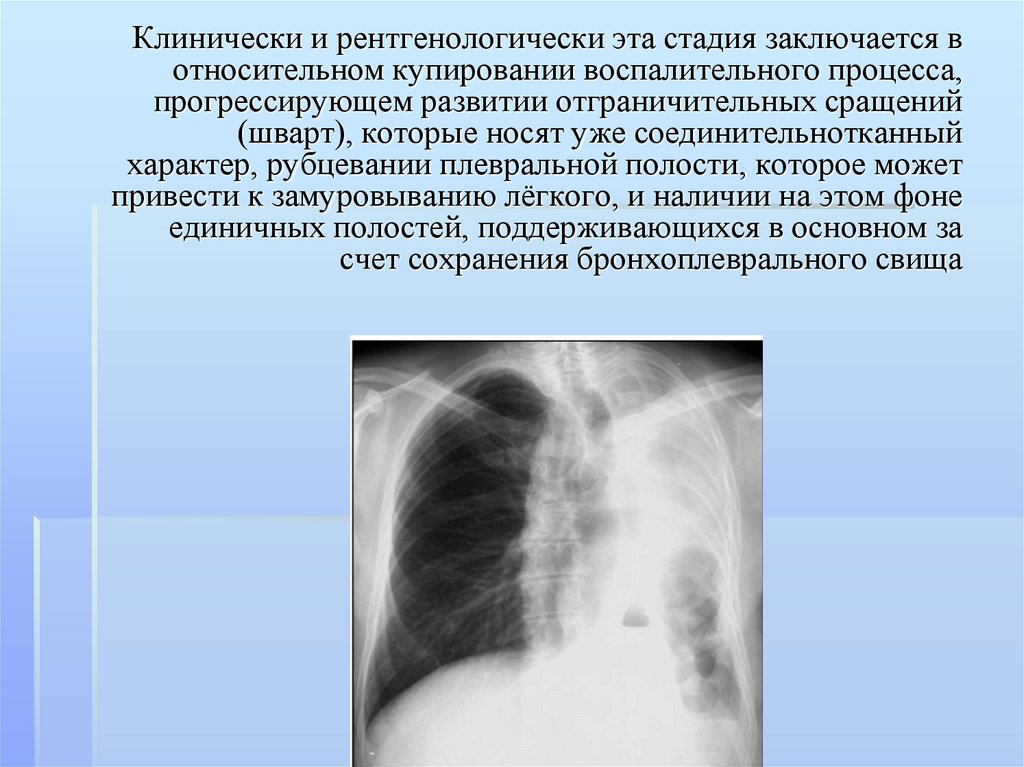


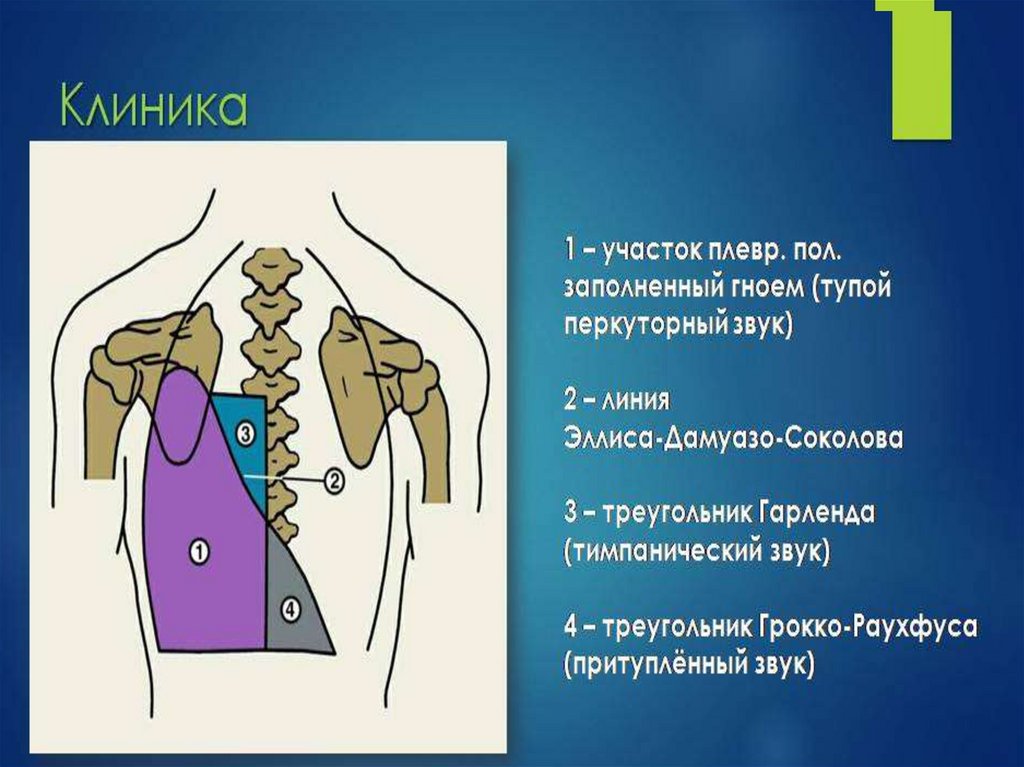
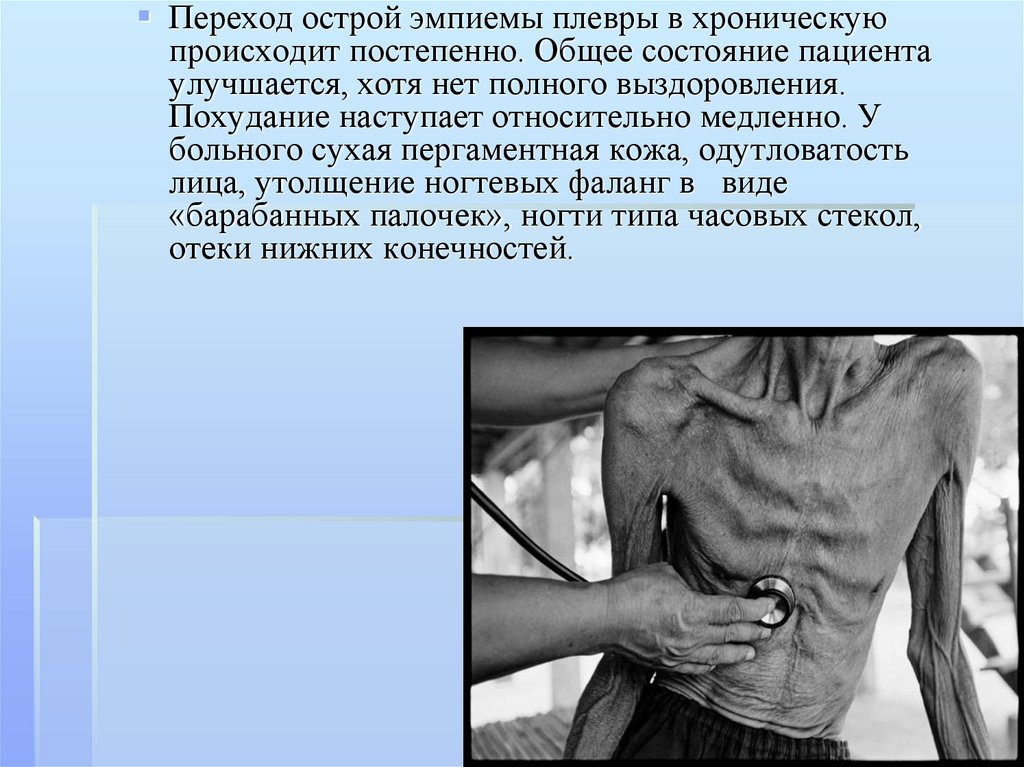






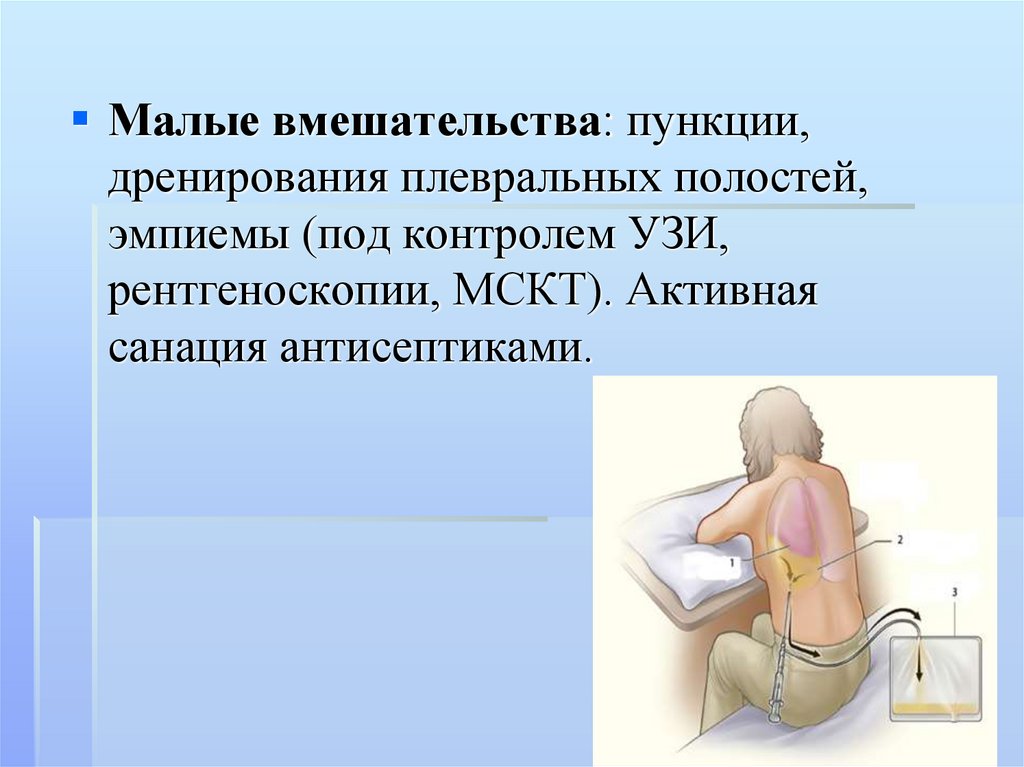
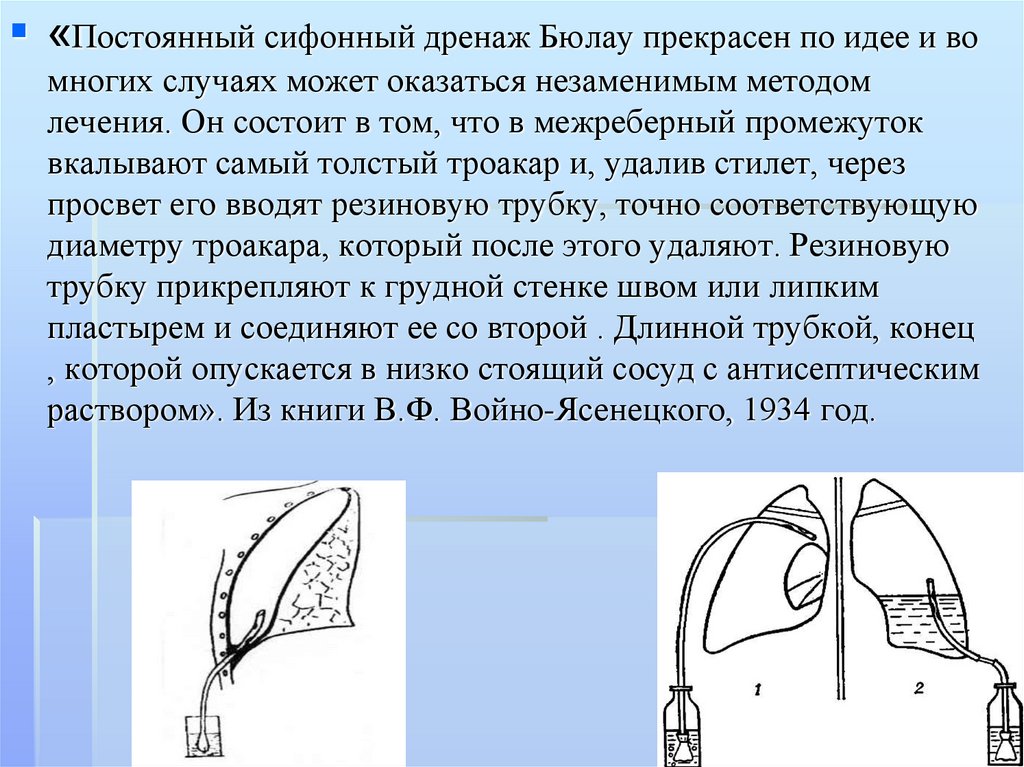
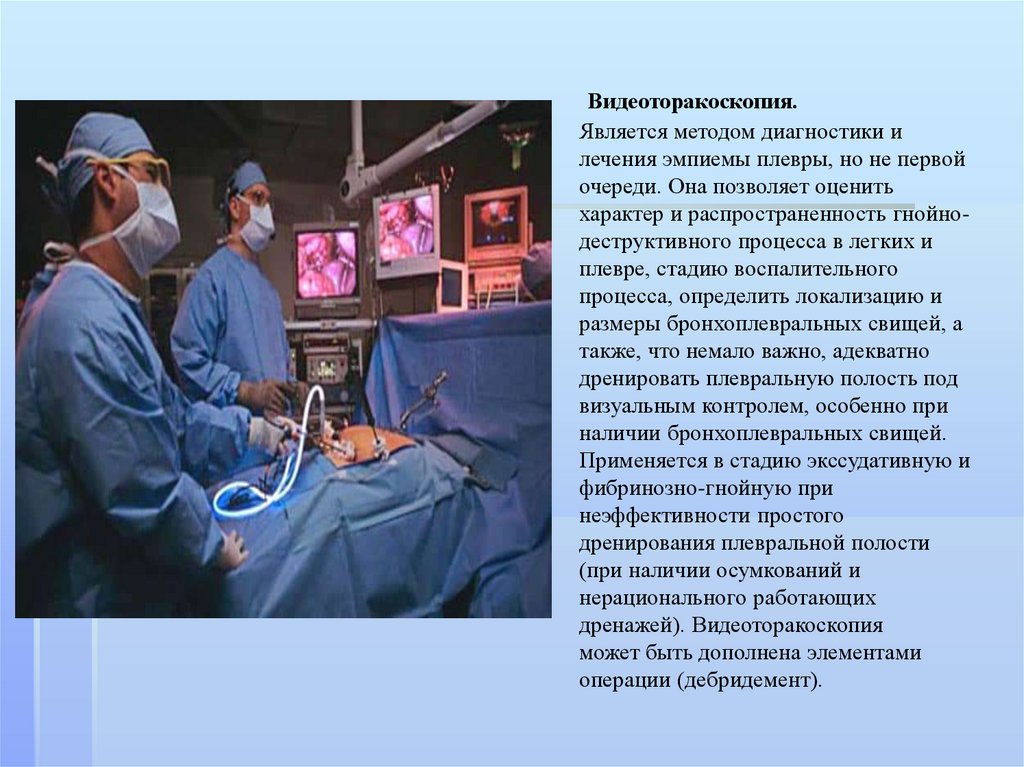
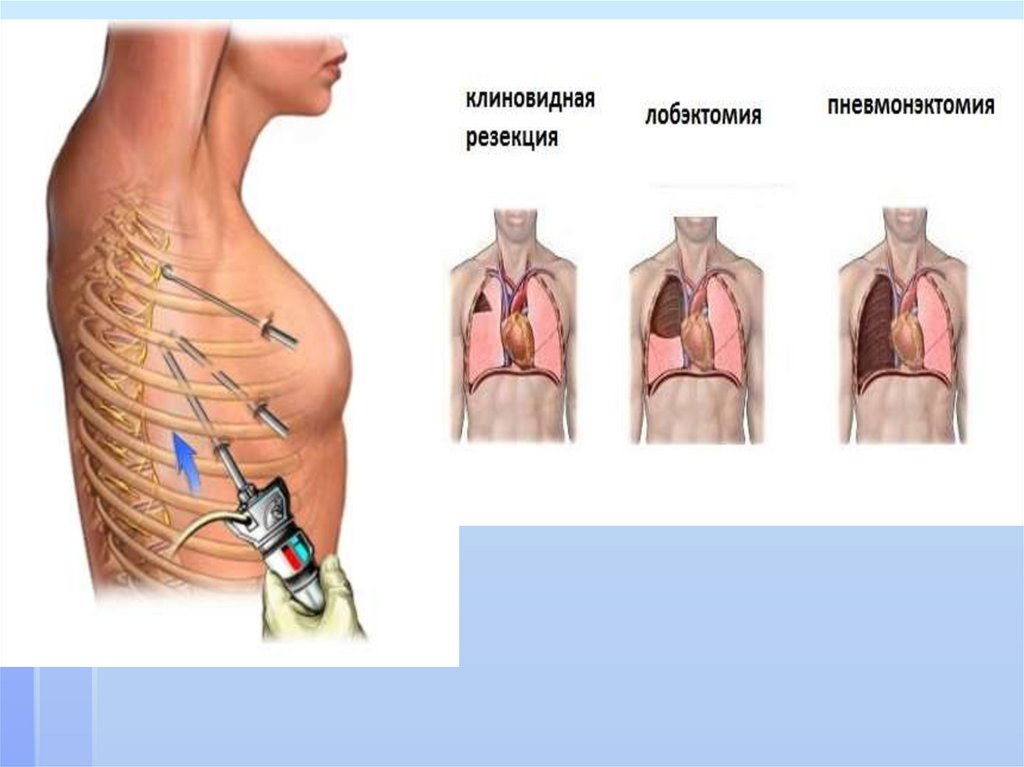
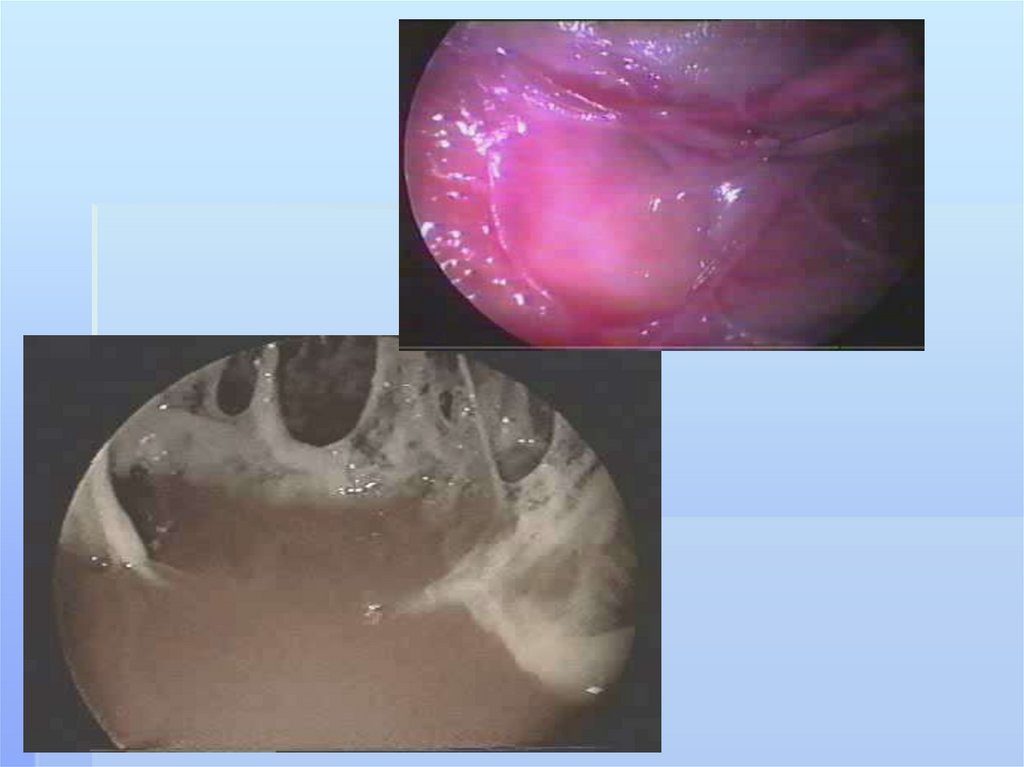

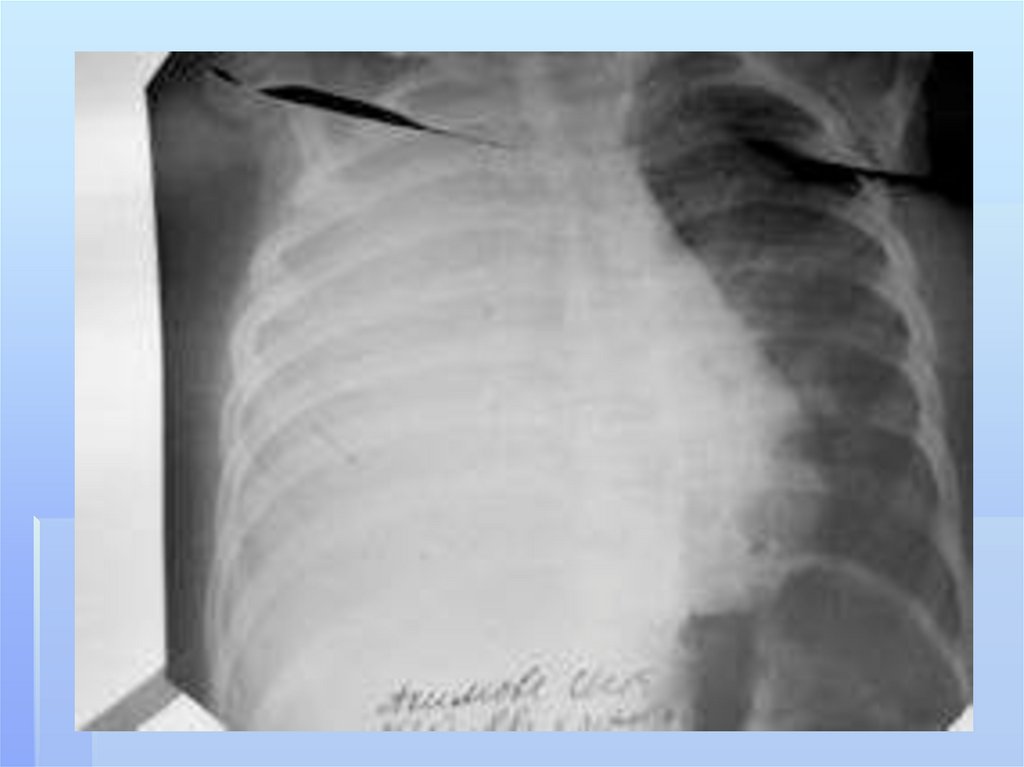
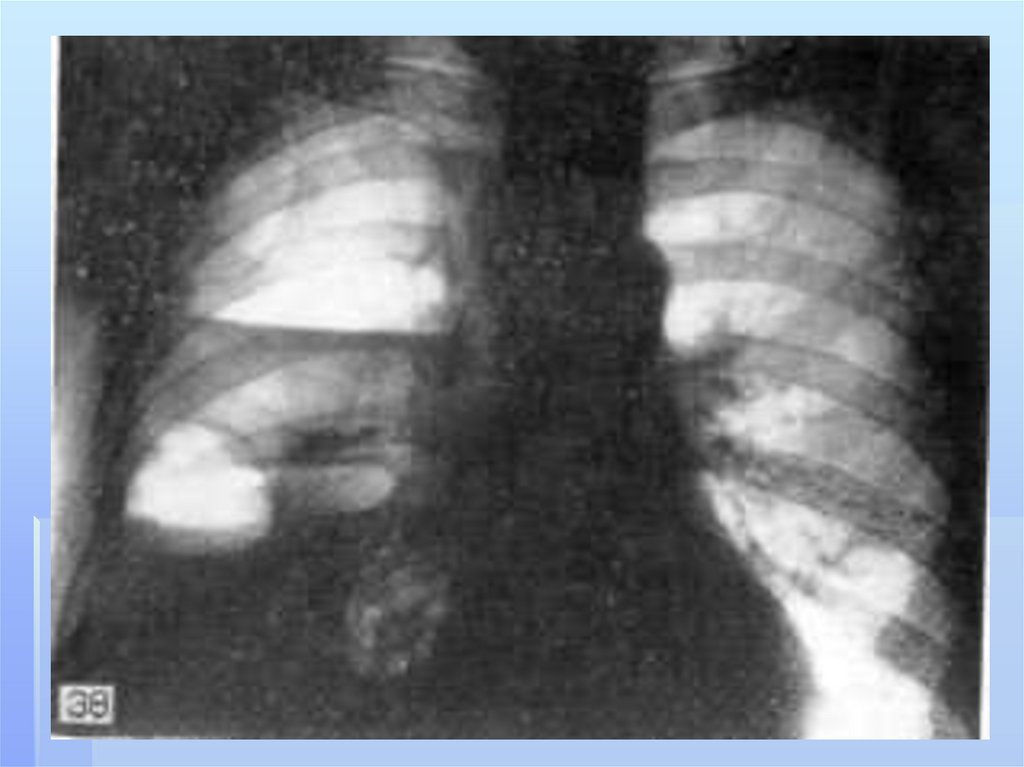
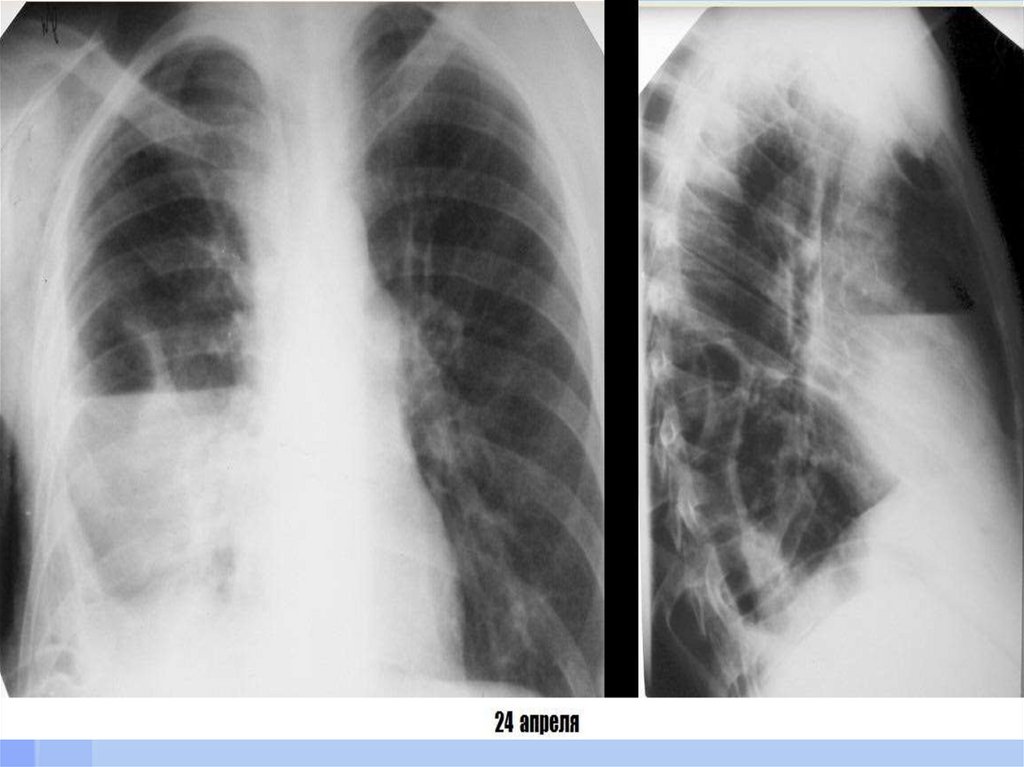
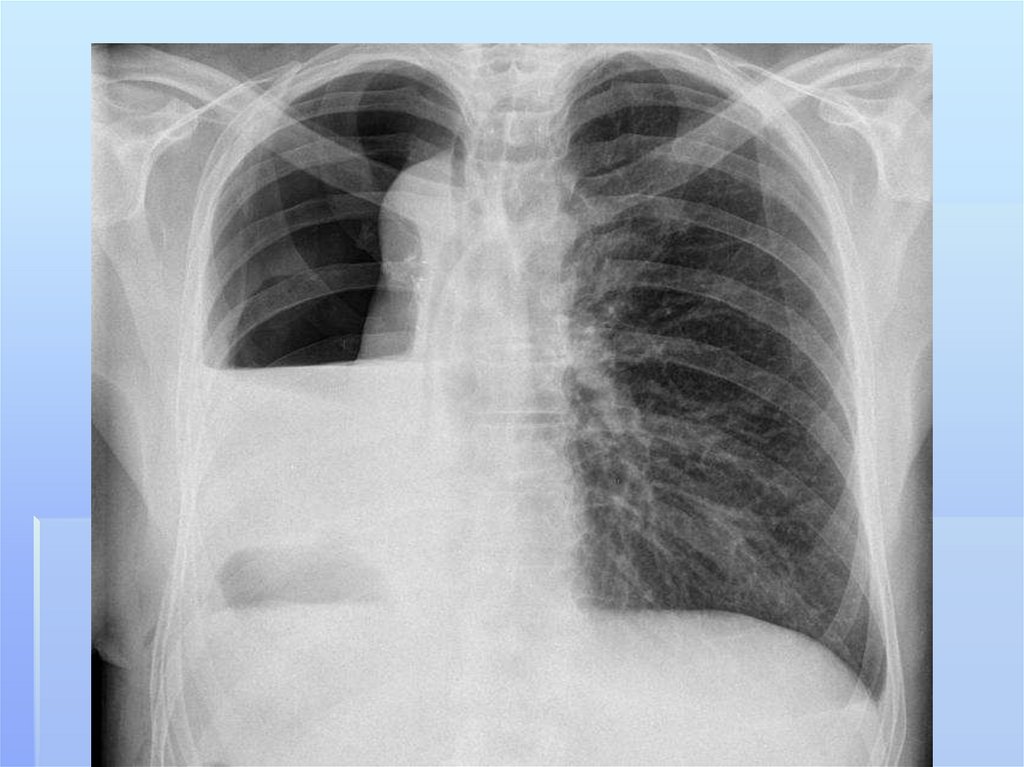
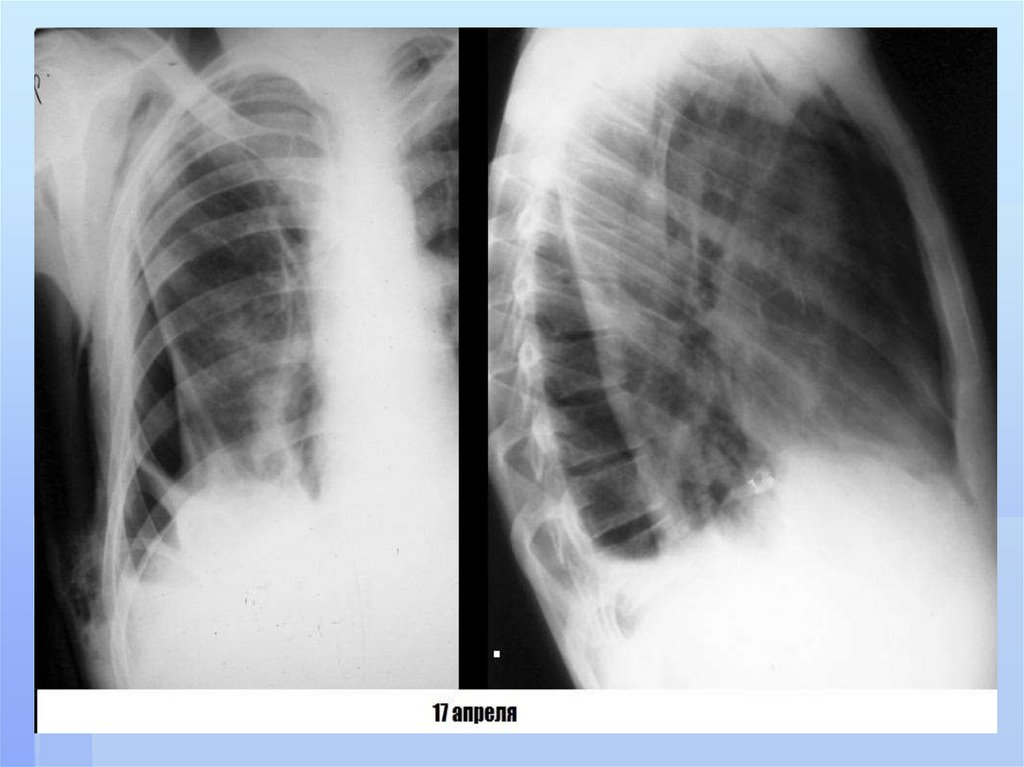
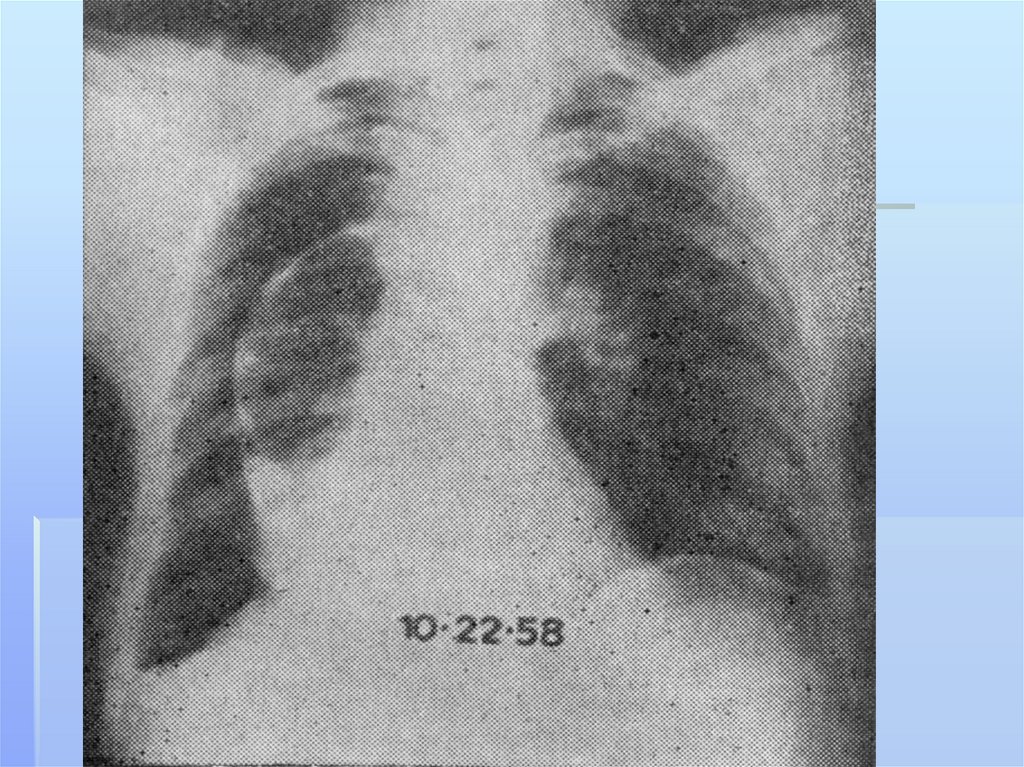
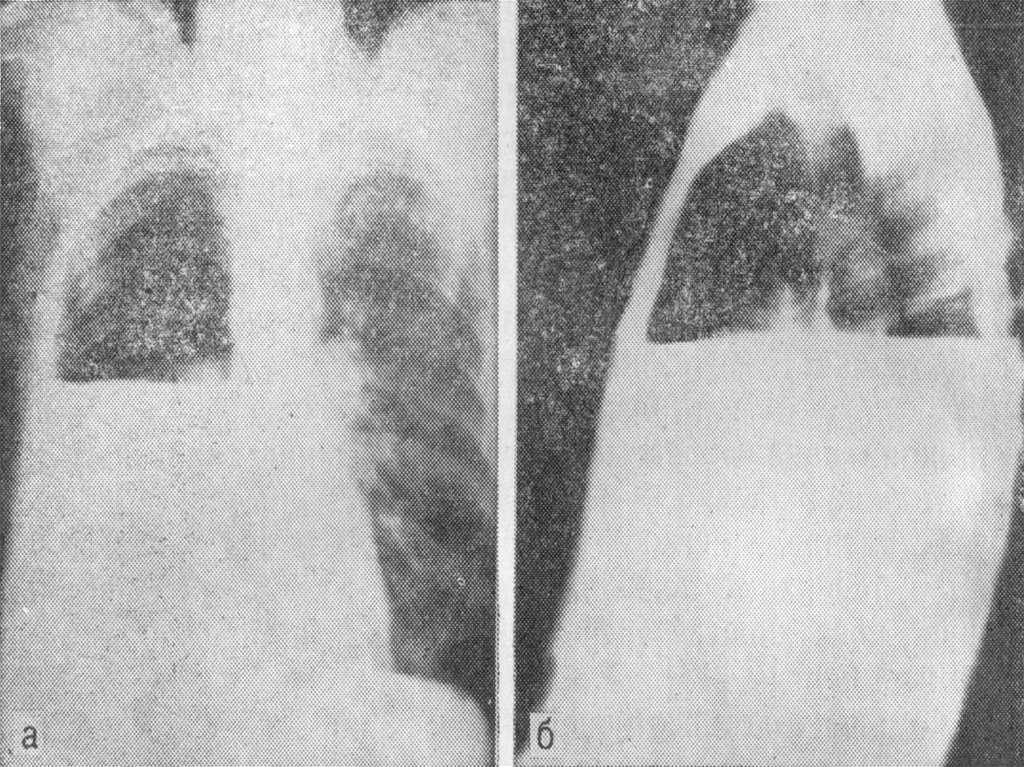
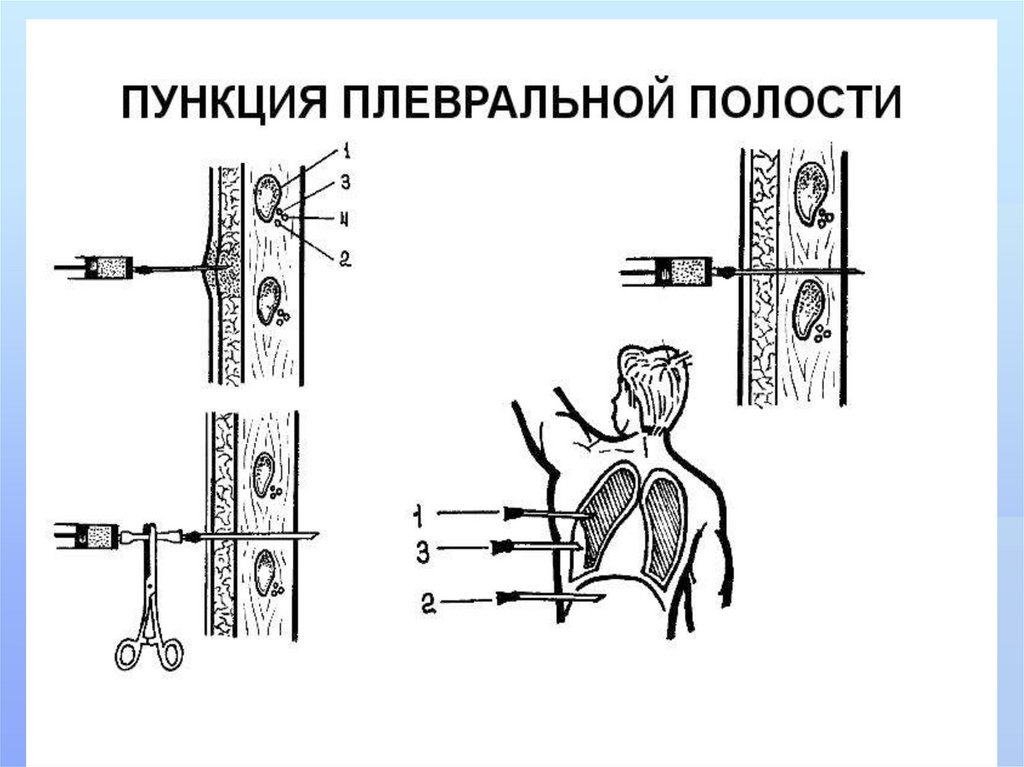
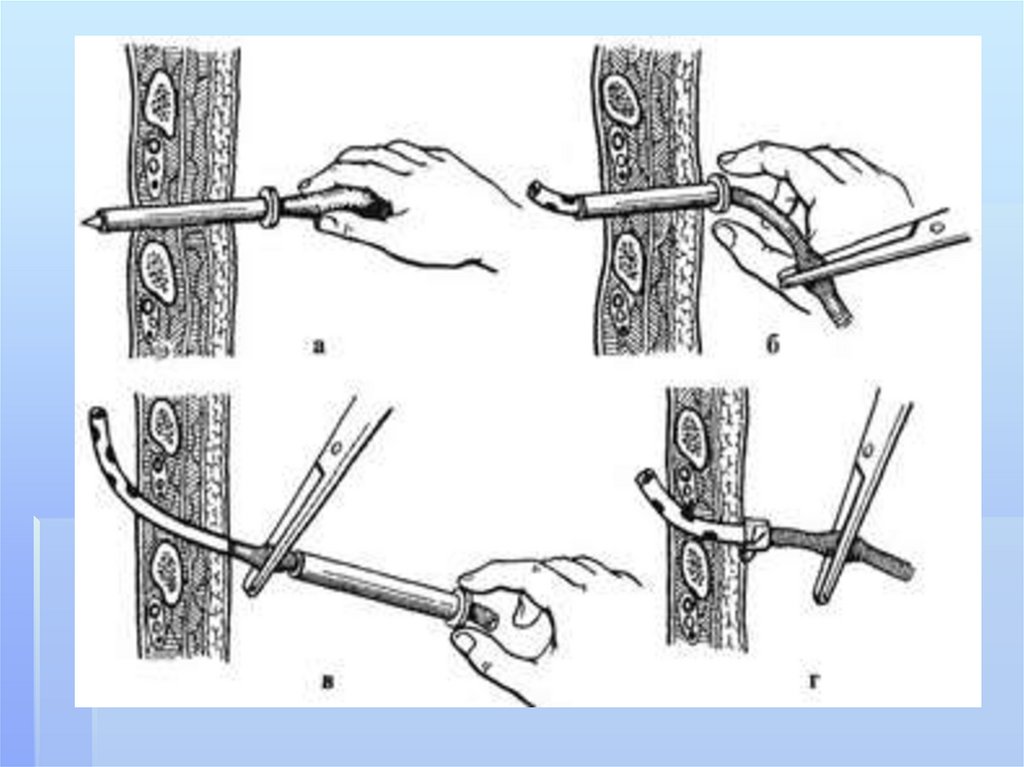
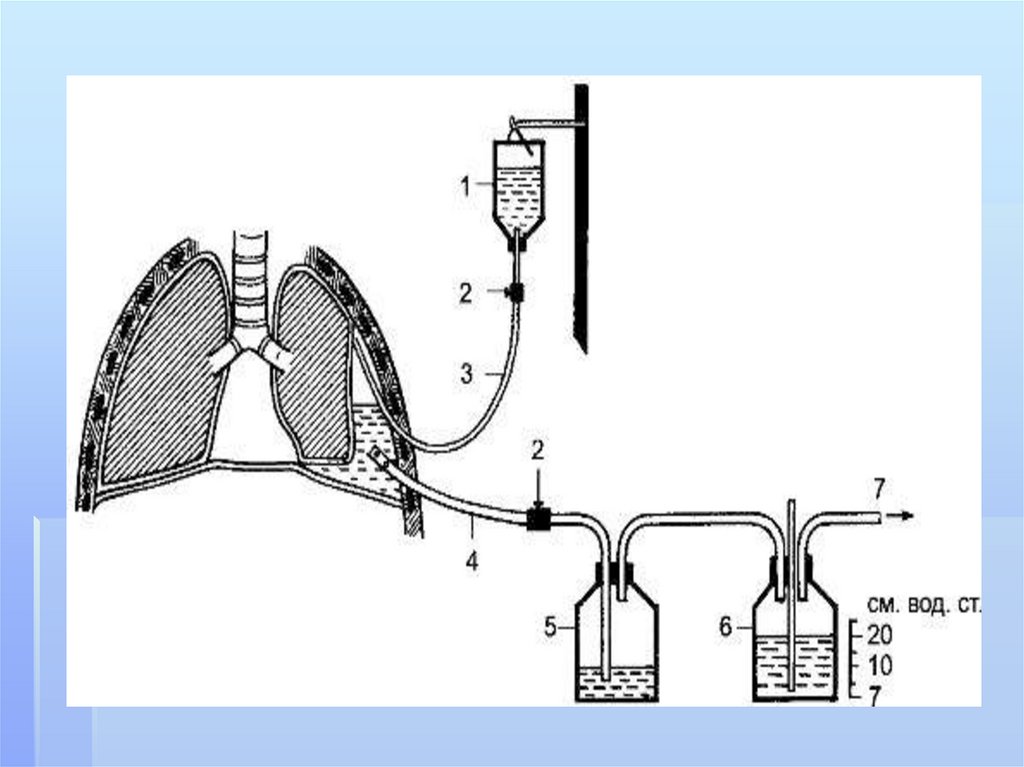
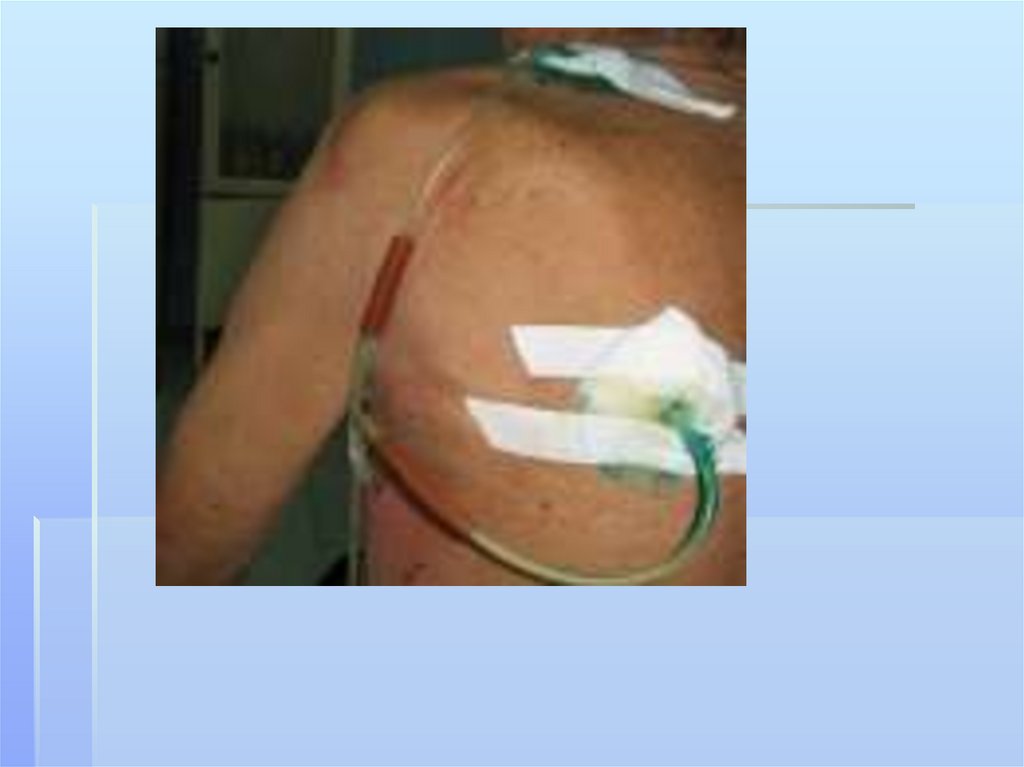
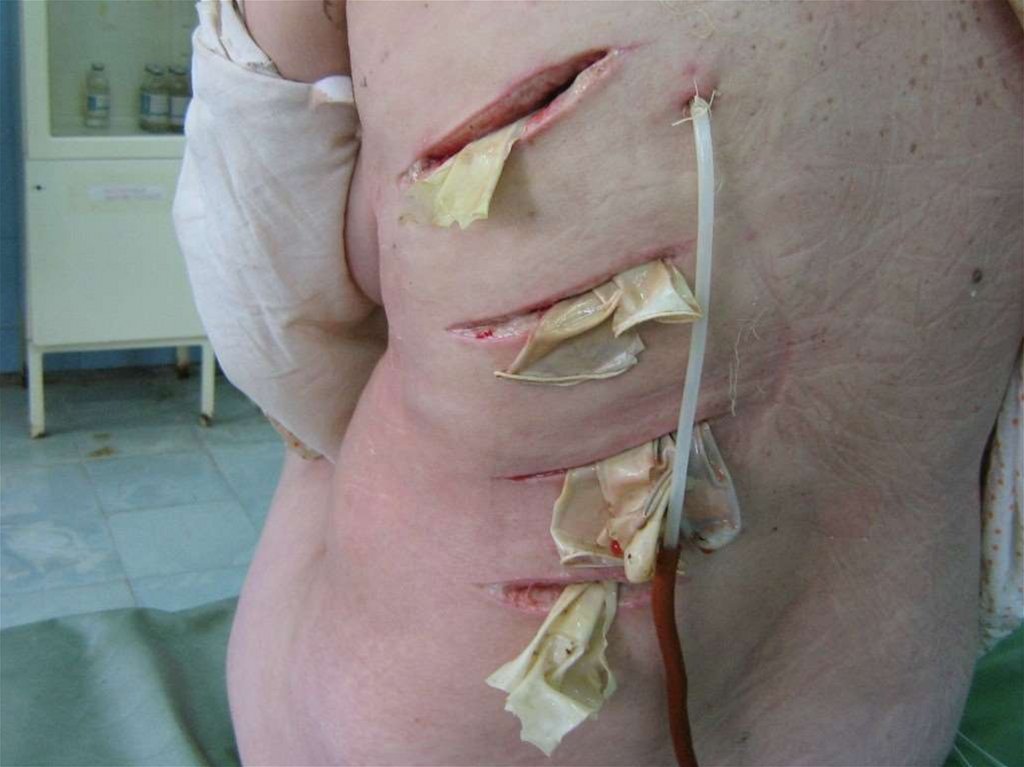


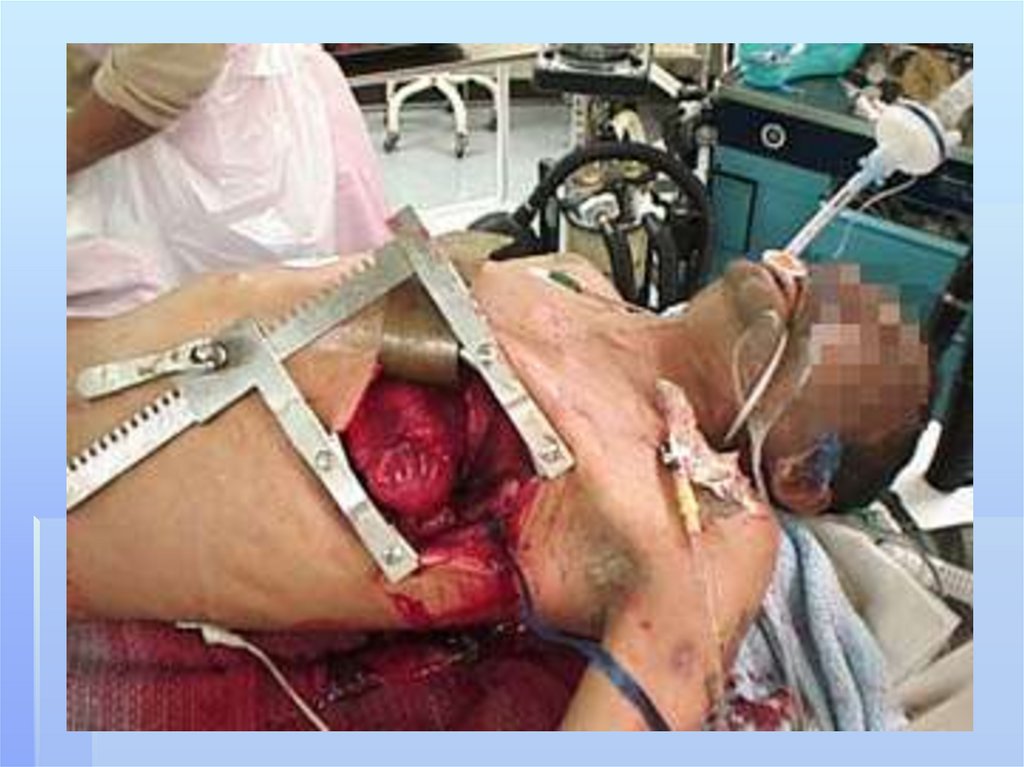
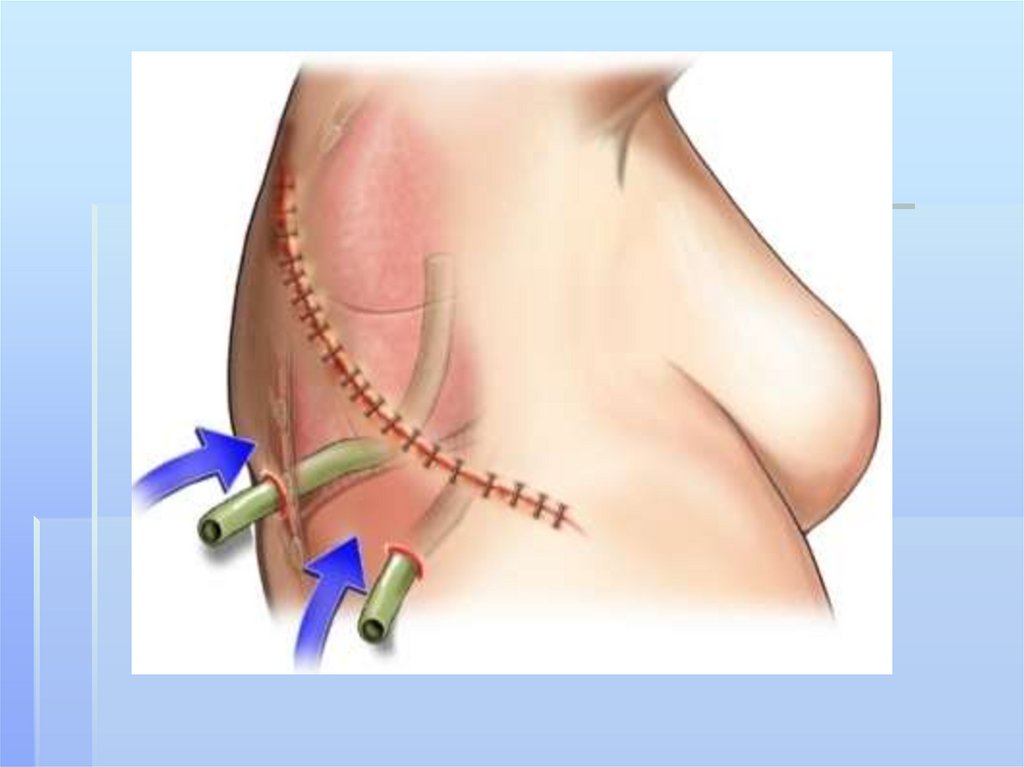
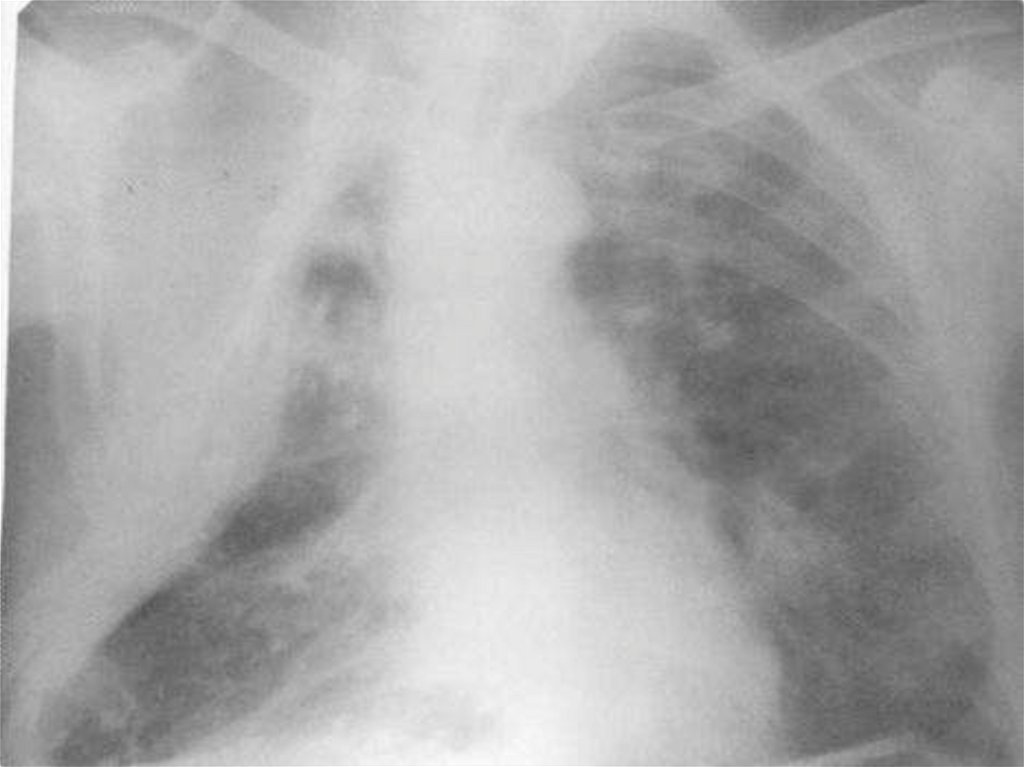

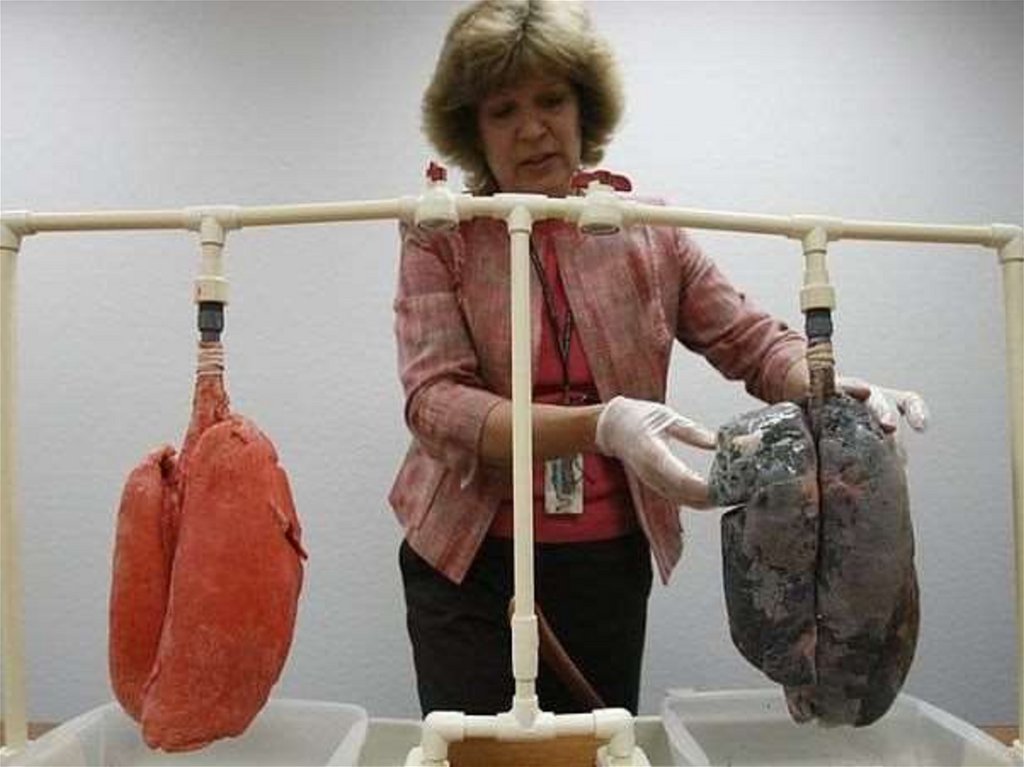









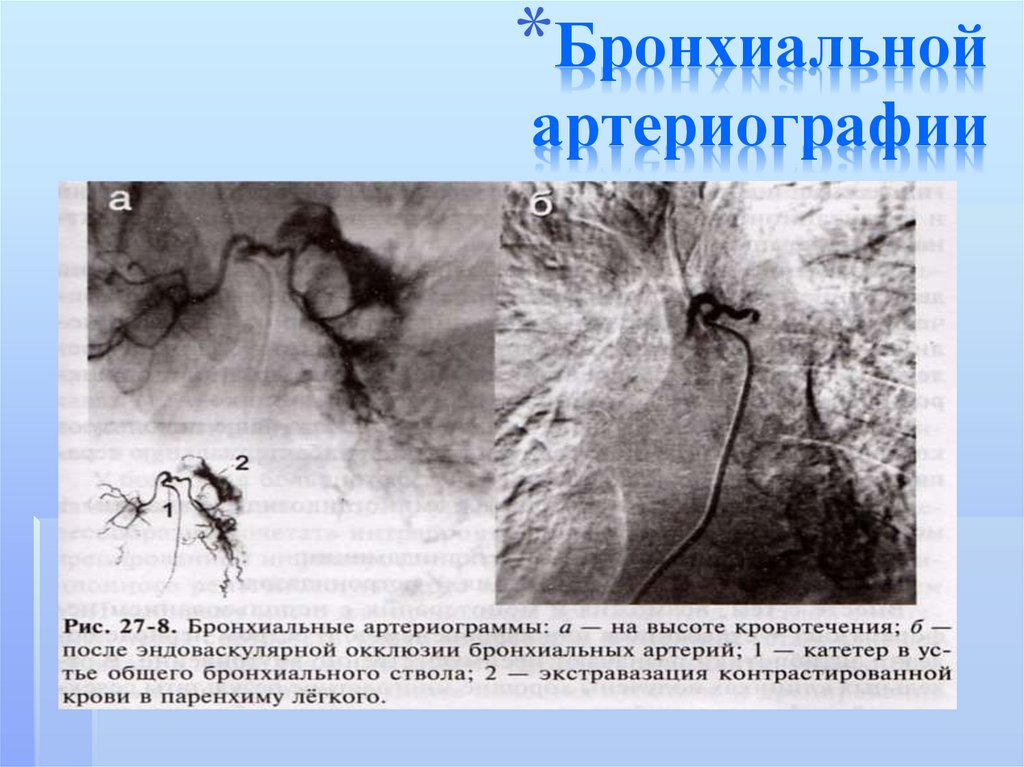





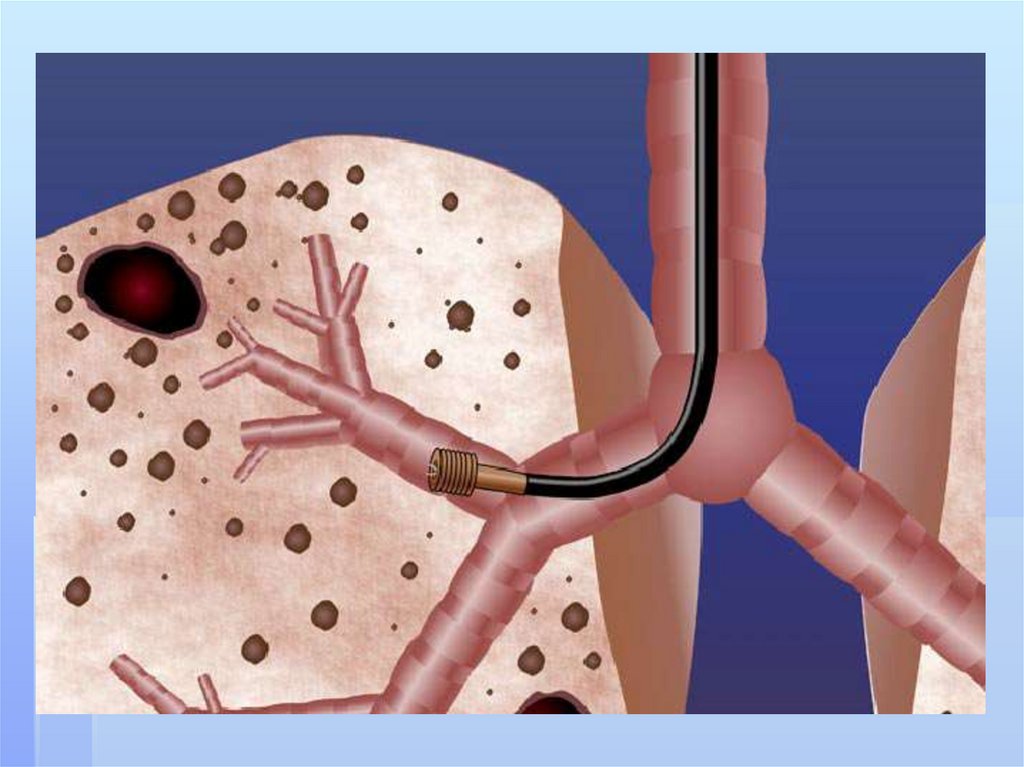








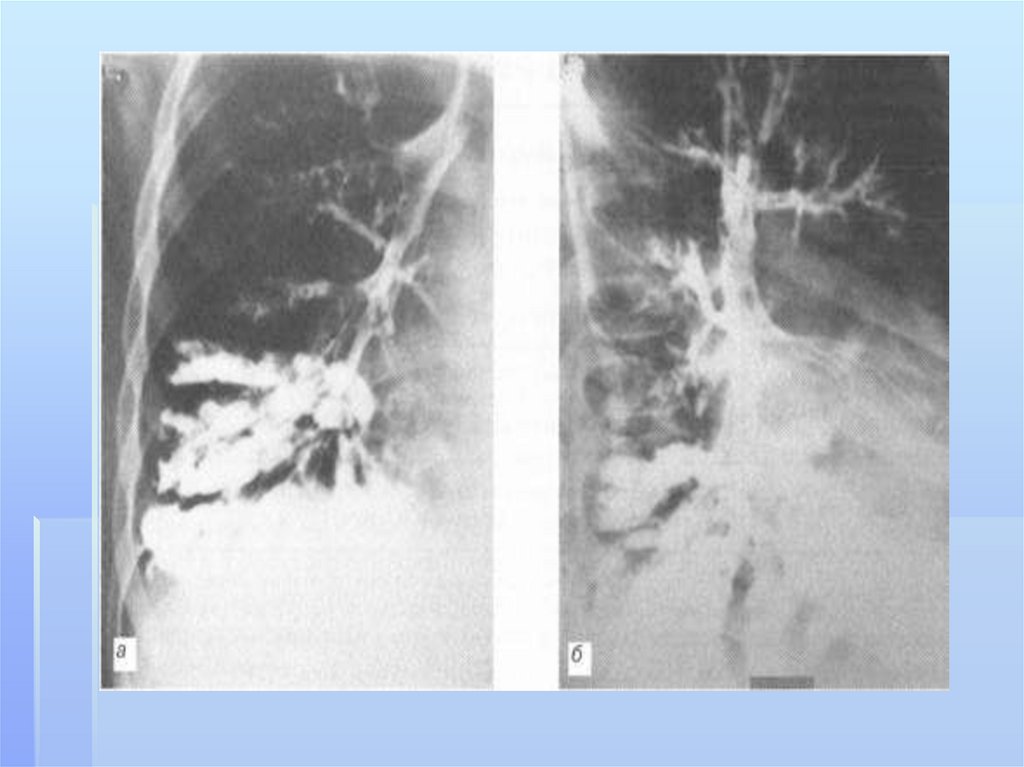
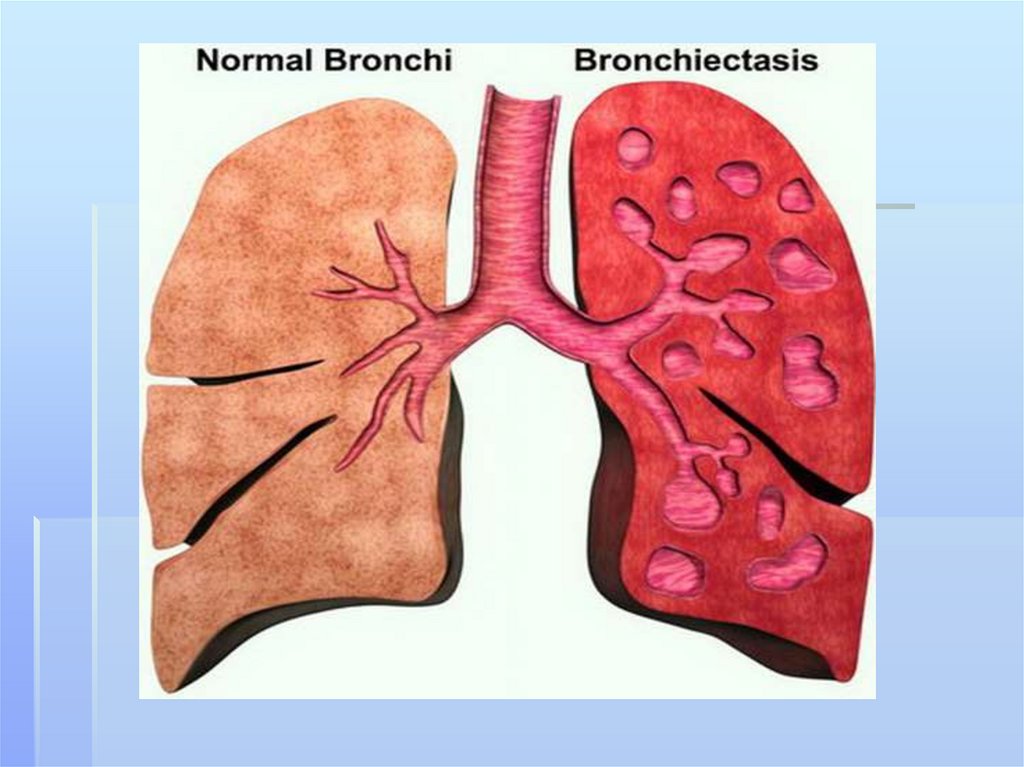
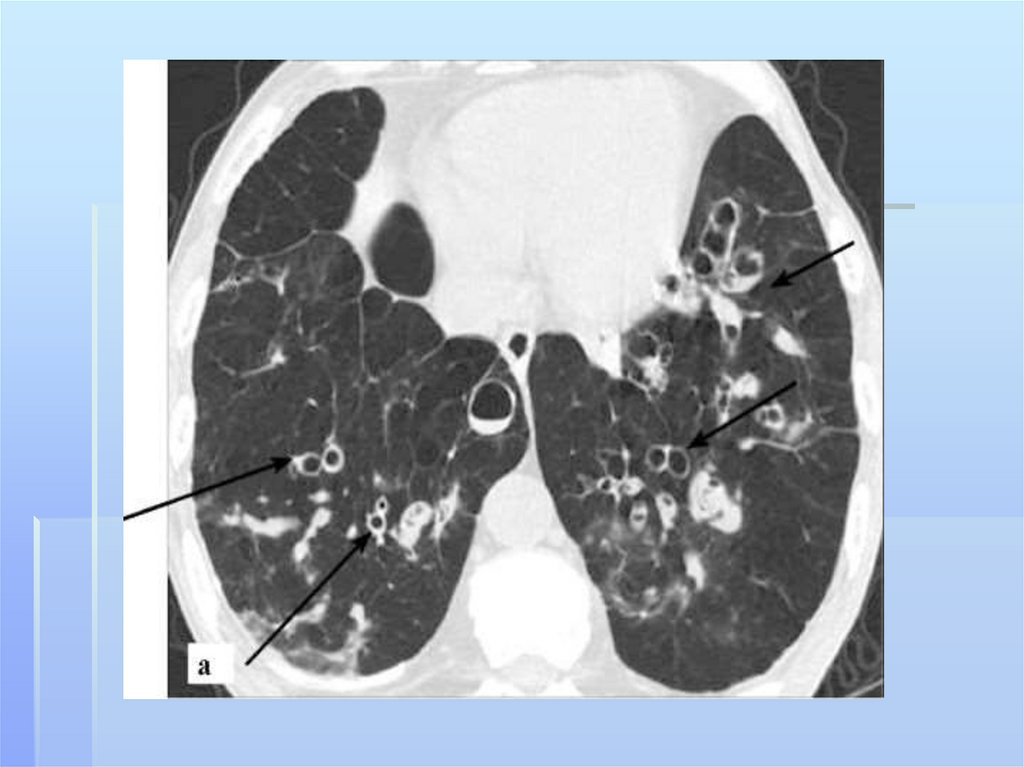
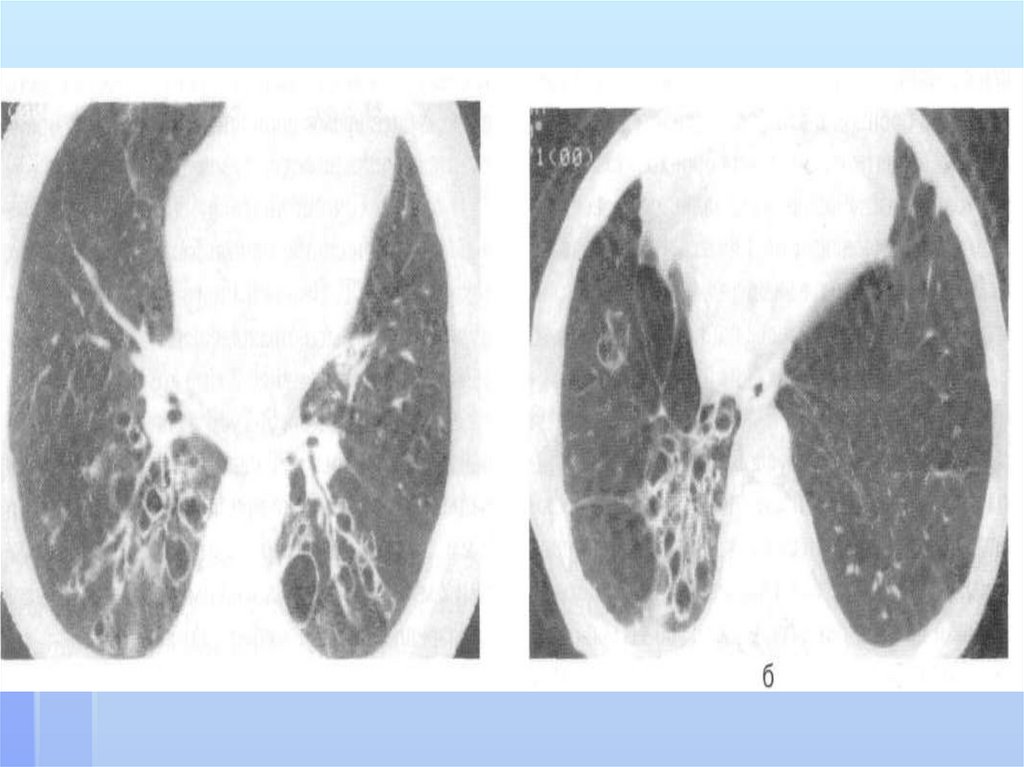
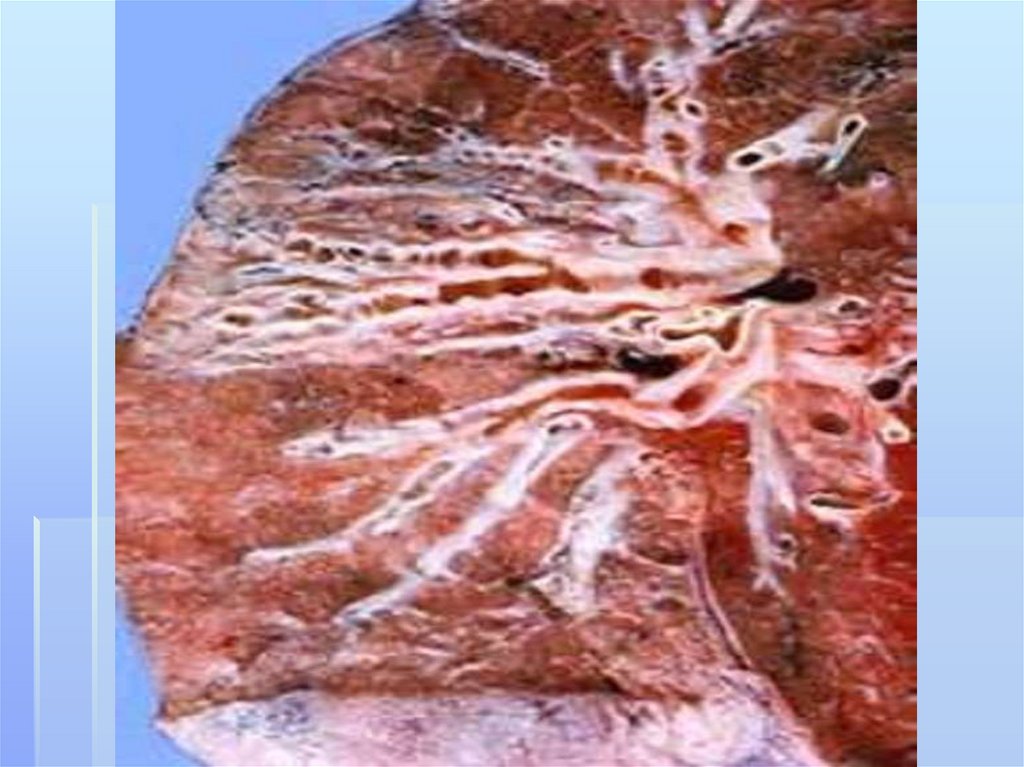
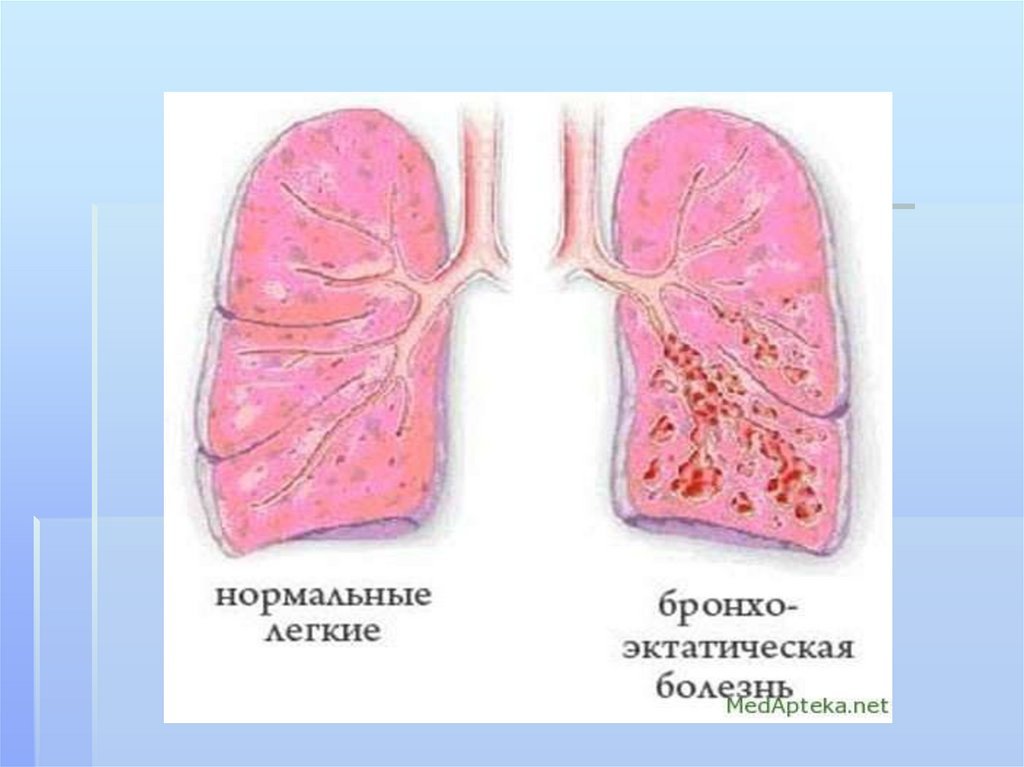
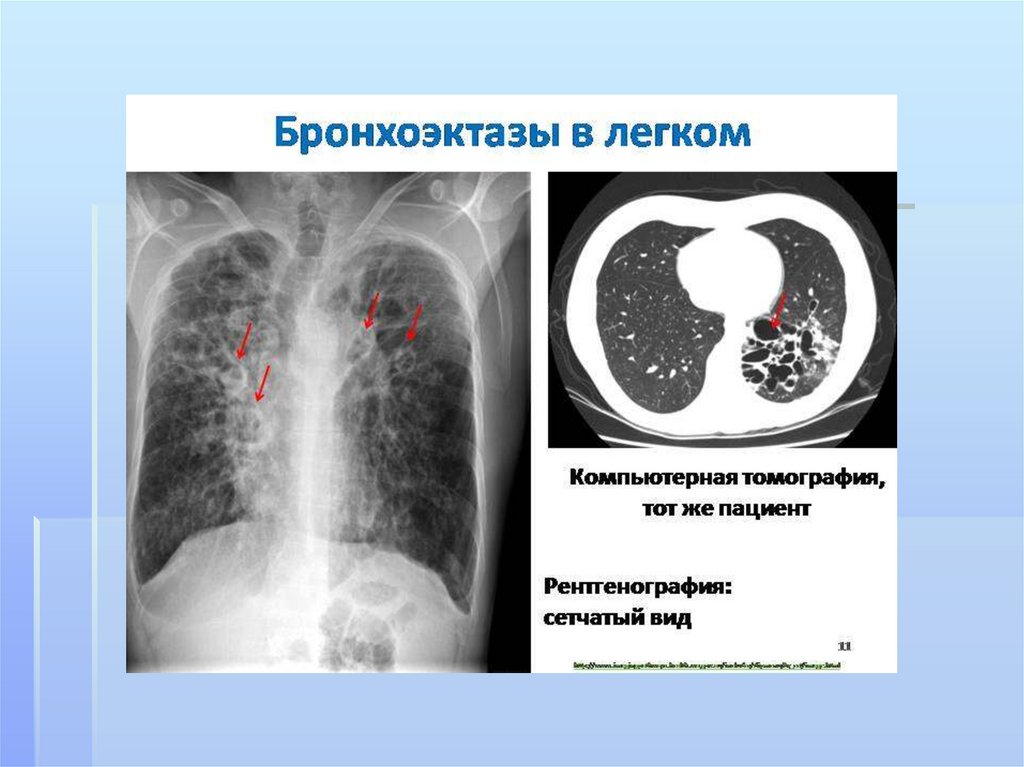
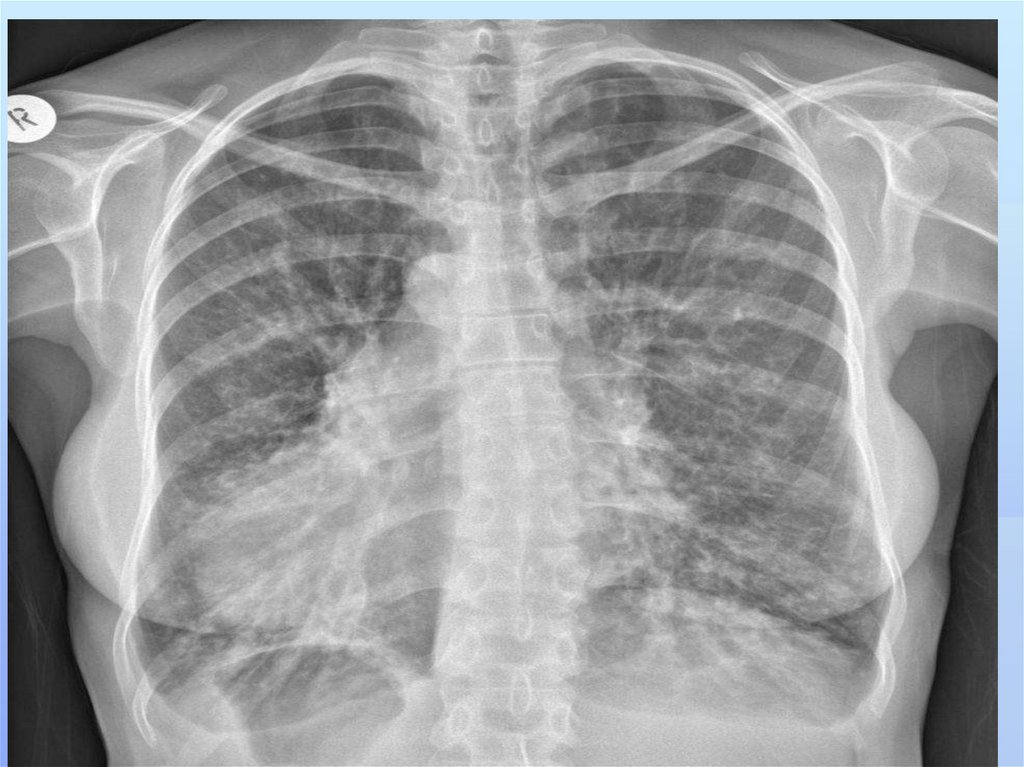


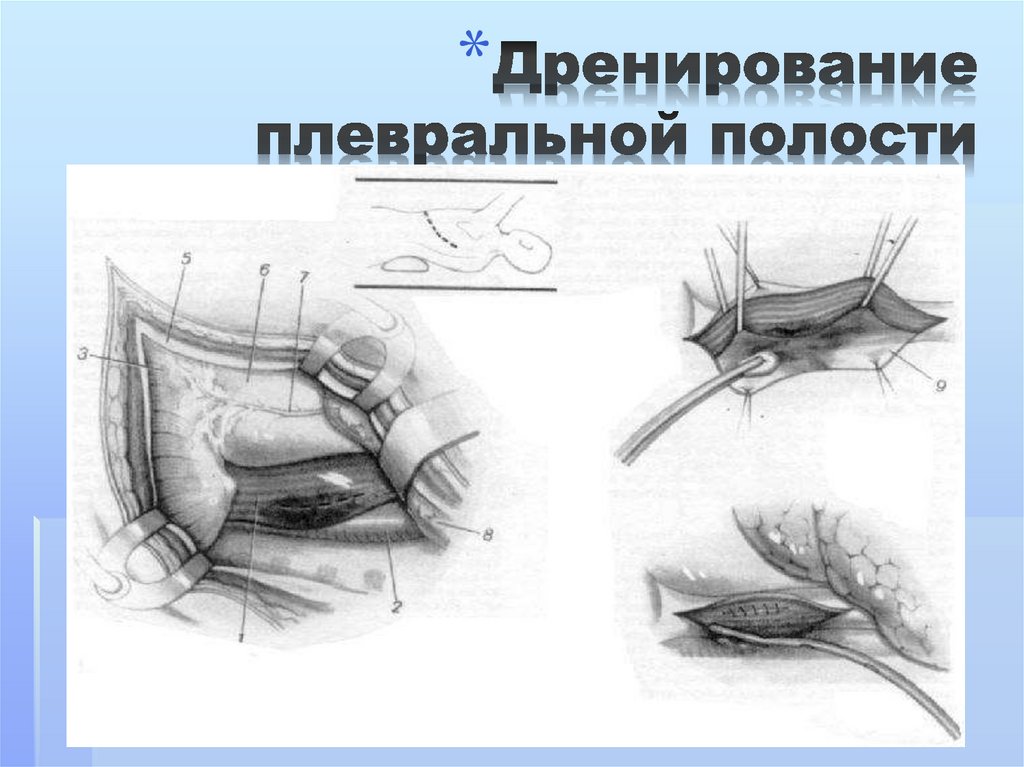
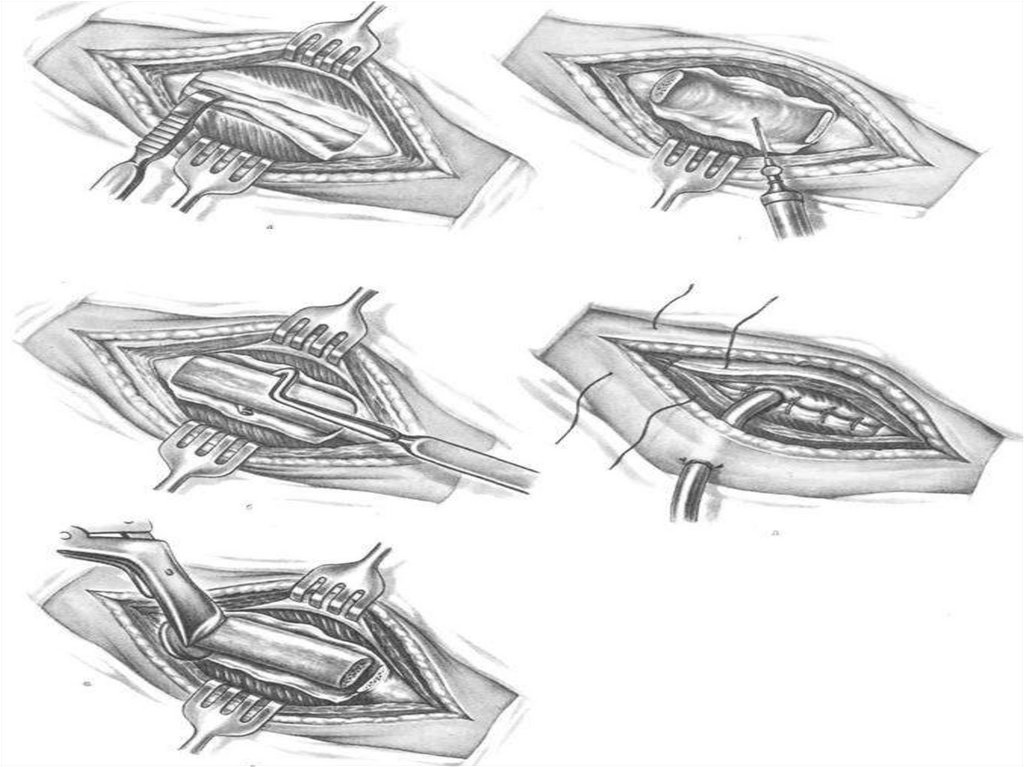
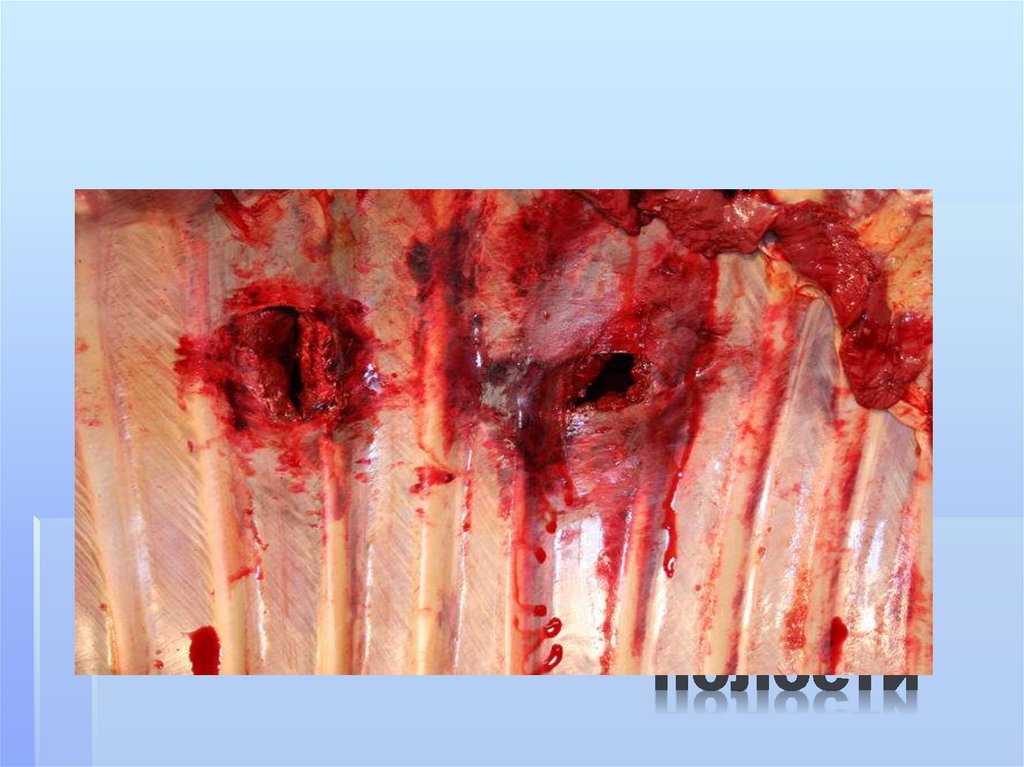
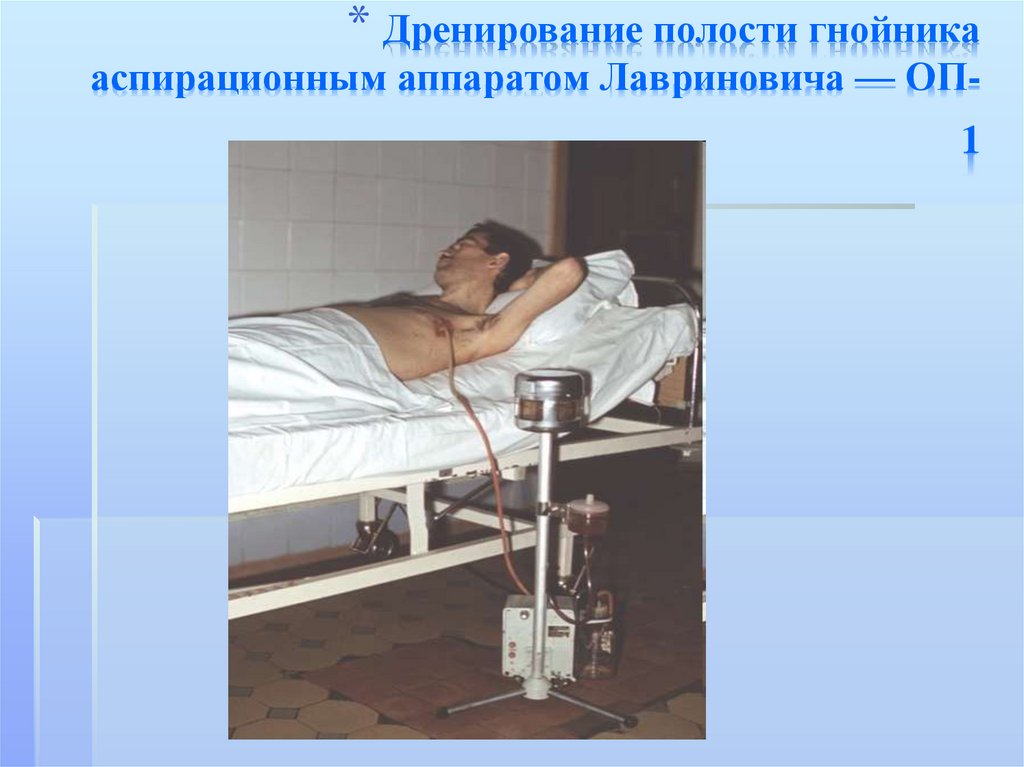
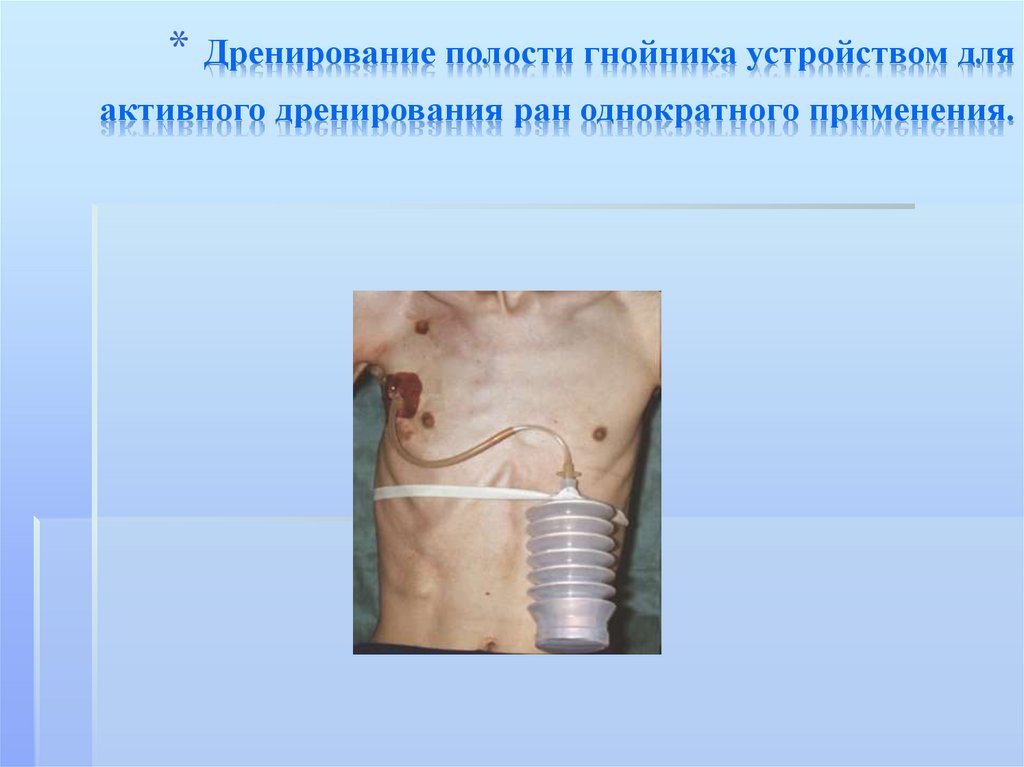
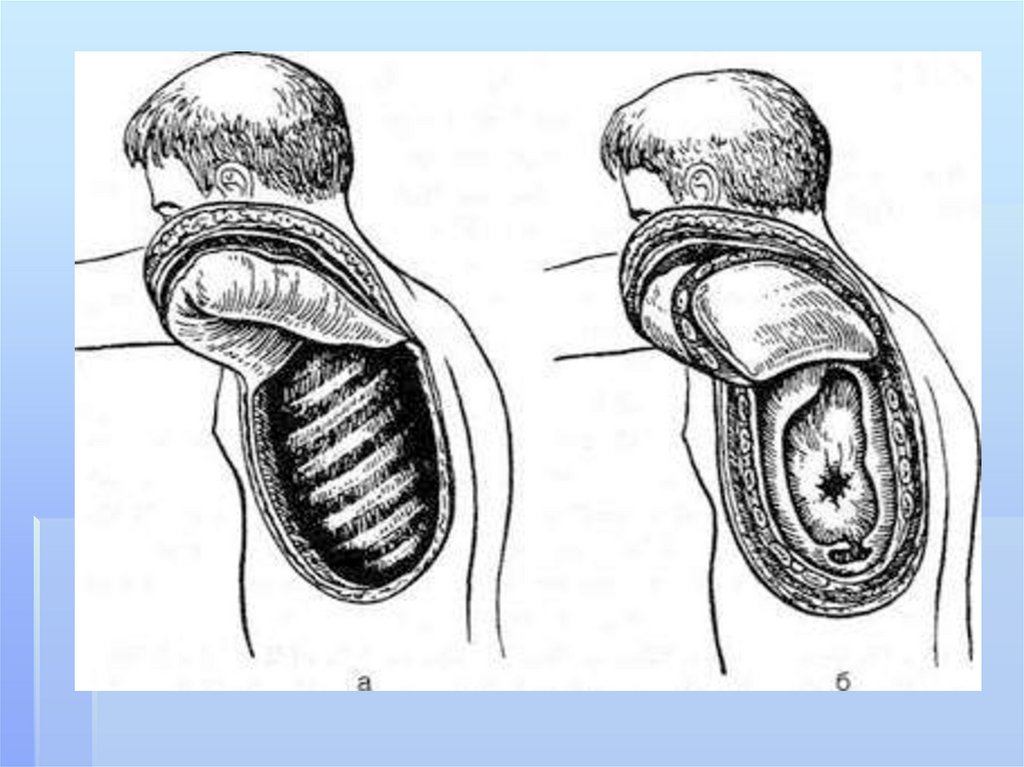







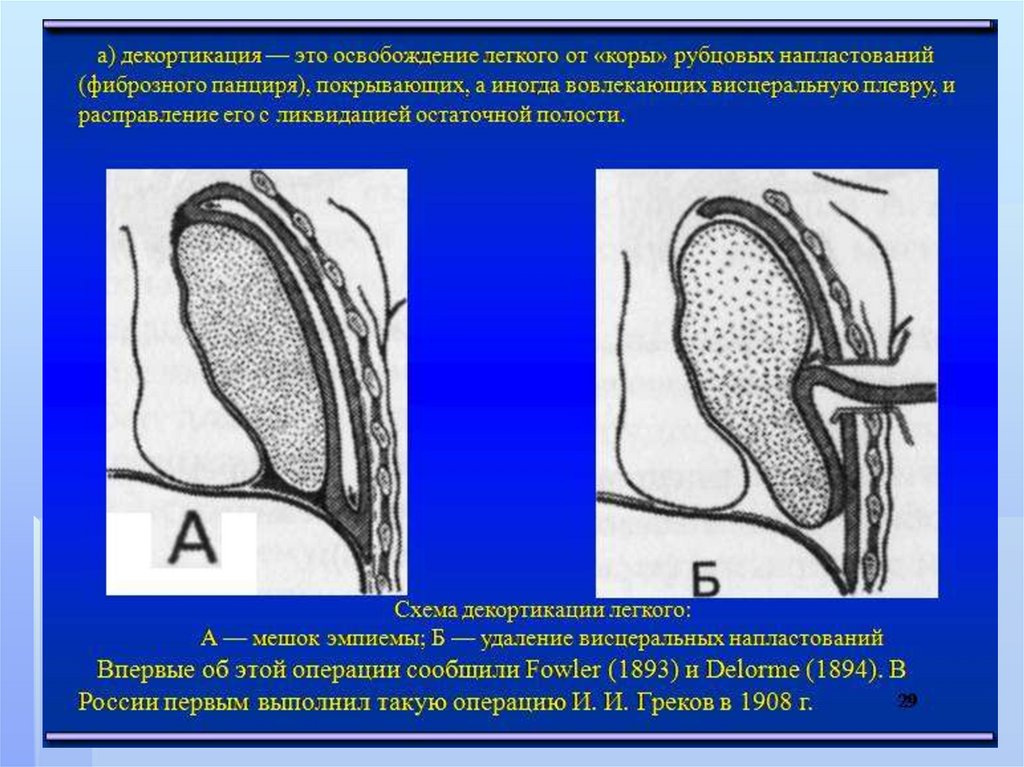
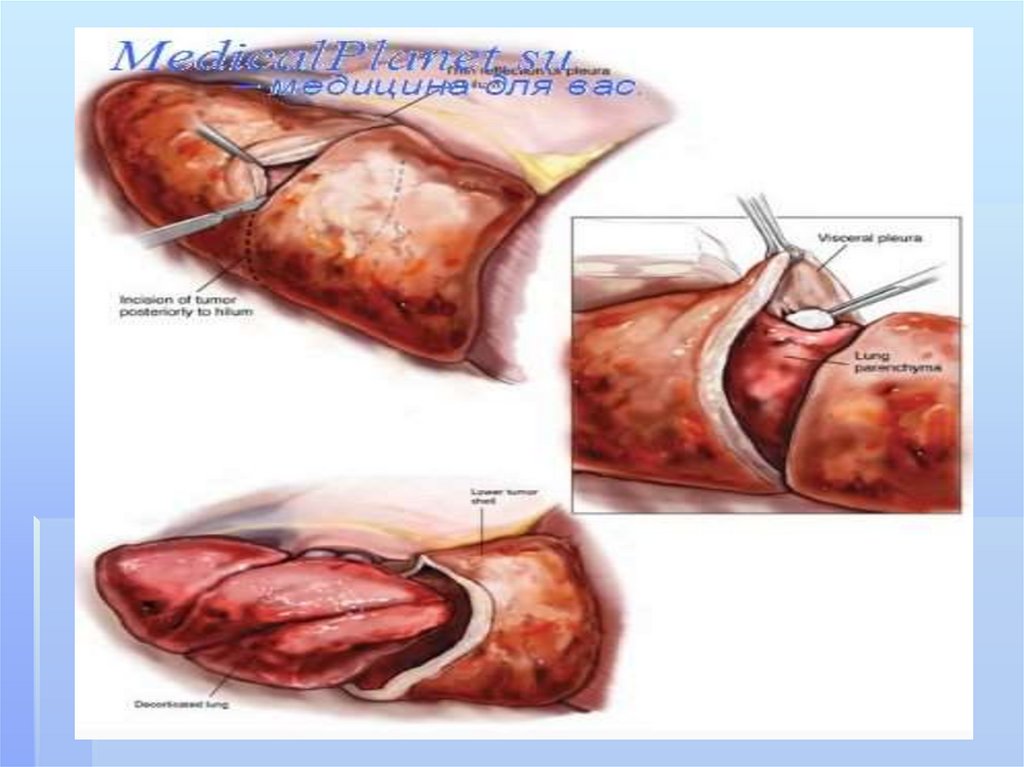


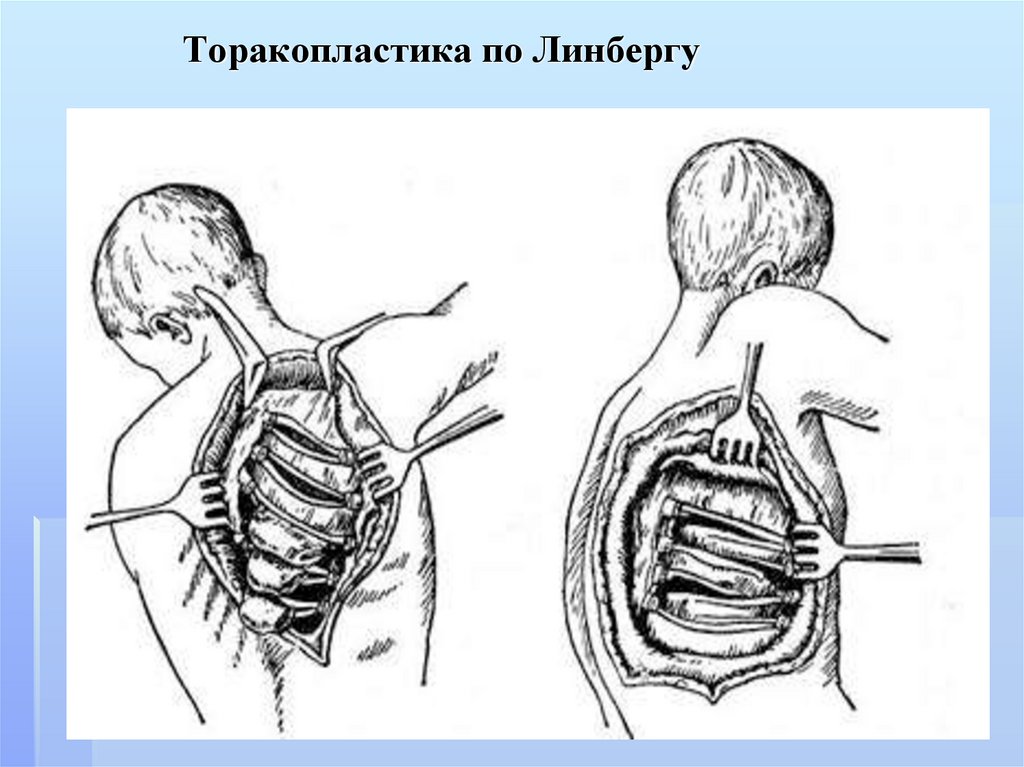
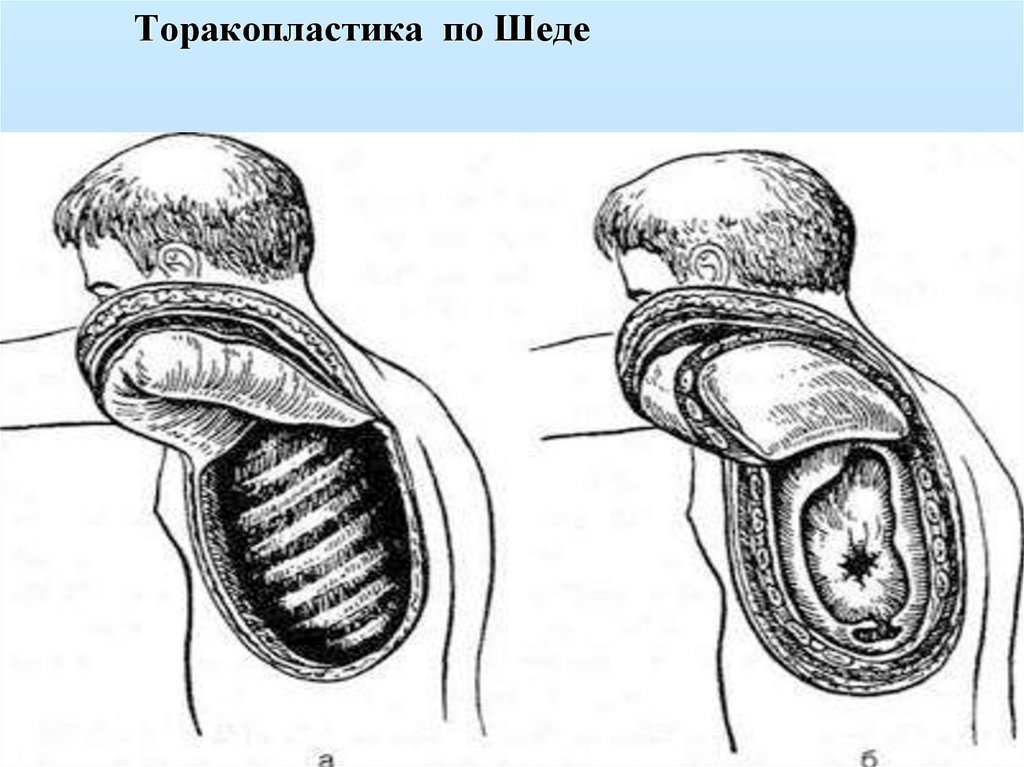
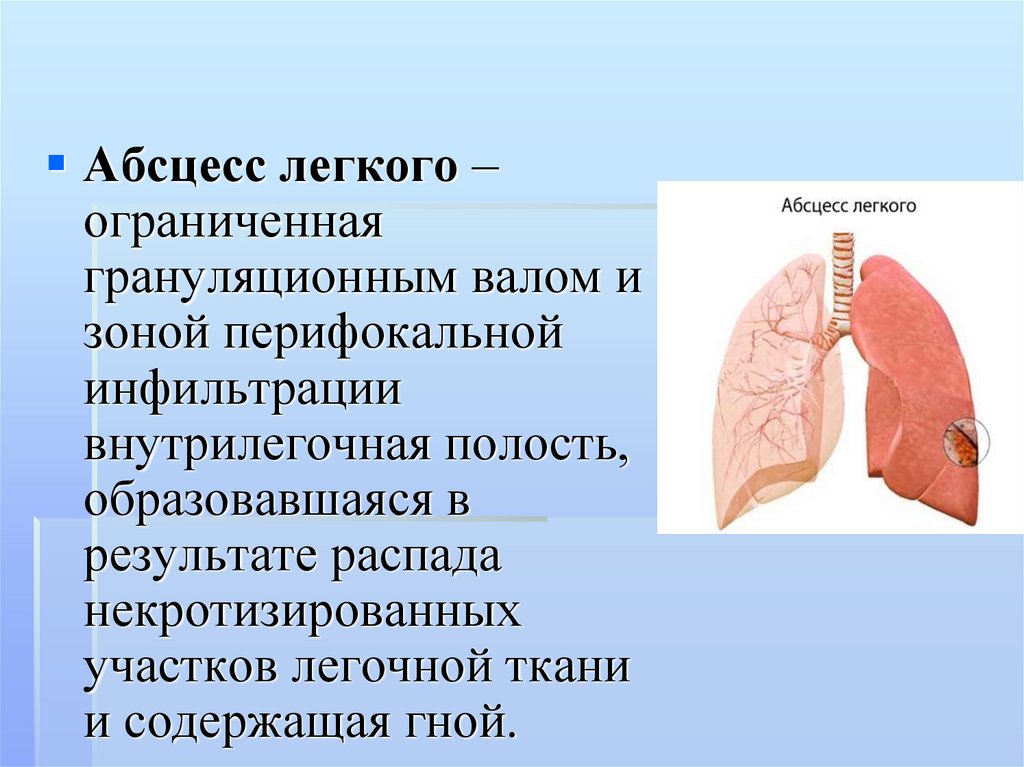
 Медицина
Медицина








