Похожие презентации:
Особенности системы кроветворения и периферической крови у детей. Семиотика важнейших гематологических синдромов
1.
Особенности системы кроветворения ипериферической крови у детей.
Семиотика важнейших гематологических
синдромов.
2.
Кроветворение, или гемопоэз, — этопроцесс возникновения и последующего
созревания форменных элементов крови в
так называемых органах кроветворения.
Клетки крови проходят целый ряд стадий в
органах кроветворения перед тем как
покинуть их навсегда.
3.
Единой клеткой, дающей жизнь всем клеткамкрови, является полипотентная стволовая
клетка костномозгового кроветворения.
Клетки-предшественницы клеток крови
(бластные клетки) не должны покидать
органов кроветворения. В противном случае
говорят о безудержном росте числа клетокпредшественниц и процесс по сути
соответствует опухолевому и называется
белокровием.
4.
О состоянии крови судят по составупериферической крови (анализы крови). О
состоянии кроветворения наиболее точно
можно судить по составу костного мозга.
5.
Функции крови и ее форменных элементов.6.
Функции крови и ее форменных элементовмногообразны. Кровь является своеобразным
жидким органом и одним из резервуаров
внеклеточной воды. Жидкая часть крови
(плазма, сыворотка) представляет собой и
объект и средство поддержания постоянства
внутренней среды организма. Химический
состав плазмы очень сложен и насчитывает
сотни известных веществ. Однако каждый год
открываются новые компоненты, многие из
которых (например, гормоны и медиаторы)
обладают биологически активным действием,
то есть участвуют в процессах регуляции
жизнедеятельности организма.
7.
Посредством кровообращения к тканямдоставляются питательные вещества и
кислород, удаляются конечные метаболиты.
Кровь является транспортной магистралью,
посредством которой осуществляется
гуморальная регуляция. При этом с момента
выброса в кровь медиатора или гормона и
последующей приспособительной реакцией
проходят от нескольких секунд до нескольких
минут.
8.
Клетки крови также выполняют множествофункций: долго живущие (до 100 дней)
эритроциты выполняют транспорт кислорода,
лейкоциты (до 10 дней) участвуют в
специфических (иммунитет) и
неспецифических защитных реакциях, кроме
того несут трофическую функцию, распадаясь,
питают интенсивно пролиферирующие ткани
продуктами, содержащимися в ядре,
тромбоциты (живут часы, сутки) участвуют в
поддержании свертываемости крови,
постоянно обновляют эндотелий кровеносных
сосудов, включая капилляры и также несут
трофическую функцию.
9.
Кроветворение в онтогенетическомаспекте.
10.
В период внутриутробной жизни плодавыделяют 3 периода кроветворения. Однако
различные его этапы не строго разграничены,
а постепенно сменяют друг друга.
Впервые кроветворение (первый его этап)
обнаруживается у 19-дневного эмбриона в
кровяных островках желточного мешка.
Появляются начальные примитивные клетки,
содержащие гемоглобин и ядро, —
мегалобласты. Этот первый
кратковременный период гемопоэза,
преимущественно эритропоэза, носит
название внеэмбрионального
кроветворения.
11.
Второй (печеночно-селезеночный) периодначинается после 6 нед. и достигает максимума к 5му месяцу внутриутробного развития человека.
Сначала гемопоэз происходит в печени. Выражен
эритропоэз и слабее — лейко- и тромбоцитопоэз.
Мегалобласты постепенно замещаются
эритробластами. На 3—4-м месяце внутриутробной
жизни в гемопоэз включается селезенка. Наиболее
активно она функционирует с 5-го по 7-й месяц
развития. В ней осуществляется эритроцито-,
гранулоцито- и мегакариоцитопоэз. Активный
лимфоцитопоэз возникает в селезенке позднее — с
конца 7-го месяца внутриутробного развития.
12.
На 4—5-м месяце внутриутробногоразвития начинается третий
(костномозговой) период кроветворения,
который постепенно становится
определяющим в продукции форменных
элементов крови у плода.
13.
К моменту рождения ребенка прекращаетсякроветворение в печени, а селезенка
утрачивает функцию образования клеток
красного ряда, гранулоцитов, мегакариоцитов,
сохраняя функцию образования лимфоцитов.
Кроветворение происходит почти
исключительно в костном мозге.
14.
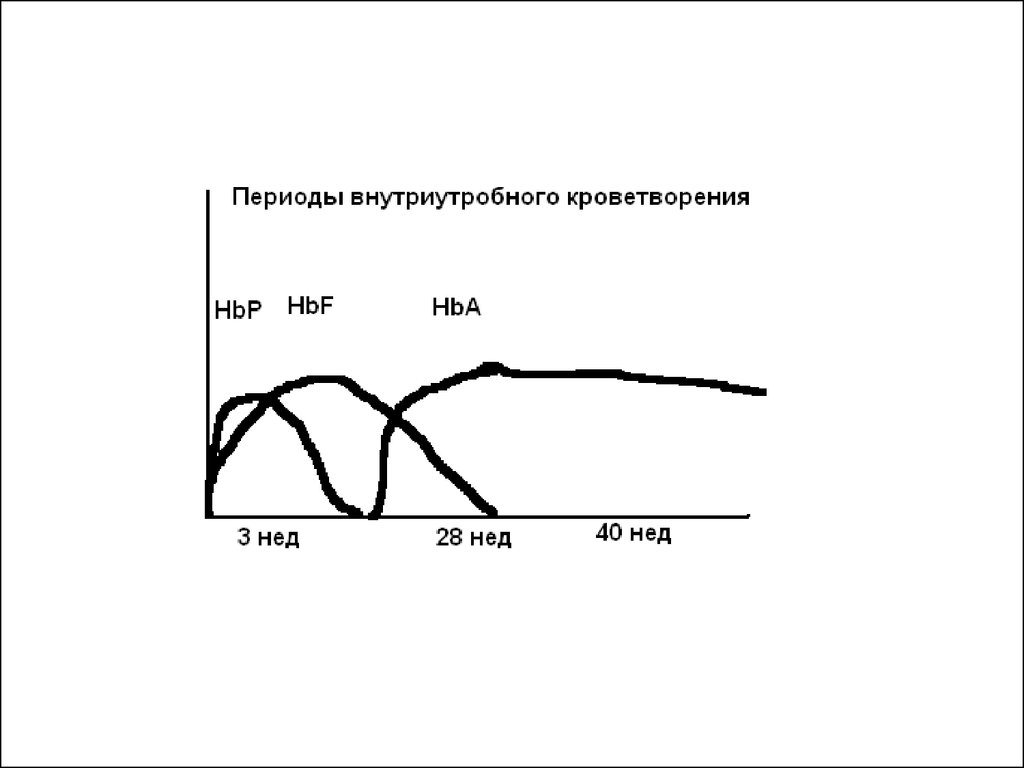
Соответственно периодам кроветворения (эмбриональному, плодному селезеночно-печеночному икостномозговому) существует три разных типа
гемоглобина: эмбриональный (НЬР), фетальный
(НЬF) и гемоглобин взрослого (НЬА).
Эмбриональный гемоглобин (НЬР) встречается лишь
на самых ранних стадиях развития эмбриона. Уже на
8 —10-й неделе беременности у плода 90 — 95%
составляет НЬF, и в этот же период начинает
появляться НЬА (5 — 10%). При рождении
количество фетального гемоглобина варьирует от 45
до 90%. Постепенно НЬF замещается НЬА. К году
остается лишь 15% НЬF в составе общего
гемоглобина эритроцитов, а к 3 годам количество его
не превышает 2%. Типы гемоглобина отличаются
аминокислотным составом и сродством к кислороду.
15.
16.
Кроветворение после рождения человека.Основным источником образования всех
видов клеток крови, у новорожденного
является костный мозг. В это время и
плоские, и трубчатые кости заполнены
красным, активным в отношении гемопоэза,
костным мозгом. Однако уже с первого года
жизни начинает намечаться частичное
превращение красного костного мозга в
большинстве трубчатых костей в жировой
(желтый), а к 12—15 годам, как и у взрослых
лиц, кроветворение сохраняется в костном
мозге только плоских костей.
17.
Периоду новорожденности свойственнабыстрая истощаемость костного мозга. Под
влиянием неблагоприятных воздействий, таких
как инфекции и интоксикации, у детей раннего
возраста может возникнуть возврат к
эмбрионально-фетальному типу
кроветворения и у детей могут
обнаруживаться так называемые
экстрамедуллярные очаги кроветворения в
печени, селезенке и даже в коже.
18.
Особенности крови новорожденного.Общее количество циркулирующей крови у
новорожденных детей не является строго постоянной
величиной и зависит от массы тела, времени перевязки
пуповины, степени доношенности ребенка. В среднем, у
новорожденного объем крови составляет около 80 мл на 1 кг
массы тела, (у взрослого для сравнения - 50—60 мл/кг).
В периферической крови здорового новорожденного
значительно содержание гемоглобина - 145—200 г/л, 10 55% которого составляет HbA. Содержание эритроцитов
соответствует 4,5 • 10Е12/л — 7 • 10Е12/л. Гематокрит, то
есть соотношение форменных элементов (в основном
эритроцитов) к плазме крови после центрифугирования,
может составлять в норме 42 - 60%. В этих условиях
цветовой показатель колеблется от 0,9 до 1,3.
19.
С первых же часов после рожденияначинается распад эритроцитов, что
клинически обусловливает появление
физиологической желтухи, и снижение
концентрации эритроцитов в крови.
20.
Диапазон нормальных колебаний общегочисла лейкоцитов при рождении довольно
широкий и составляет 10х10Е9/л - 30х10Е9/л.
В последующие дни и недели жизни
количество лейкоцитов постепенно снижается
до 10 – 15х10Е9/л.
21.
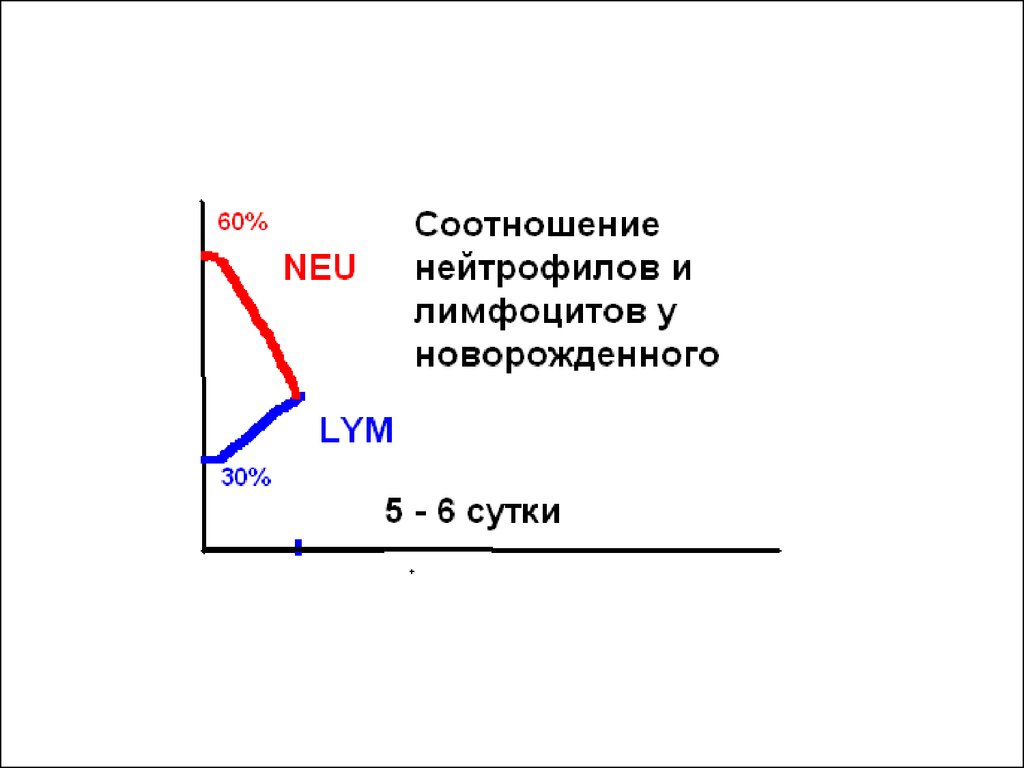
Лейкоцитарная формула у новорожденныхимеет особенности. В первые дни после
рождения среди лейкоцитов в процентном
отношении преобладают нейтрофилы, число
которых достигает примерно 60% от общего
числа белых кровяных телец. Таким образом,
лейкоцитарная формула крови в момент
рождения человека напоминает таковую у
взрослых людей. Этот возрастной
(физиологический) нейтрофилез,
отмечаемый при рождении, начинает быстро
снижаться, в то время как процентное число
лимфоцитов нарастает.
22.
На 5 — 6-й день жизни процентноесодержание нейтрофилов и лимфоцитов в
крови уравнивается. Если графически
отобразить этот процесс, то можно
определить, что графики содержания
нейтрофилов и лимфоцитов перекрещиваются
(первый физиологический нейтрофильнолимфоцитарный перекрест). С этого
времени лимфоцитоз (до 50-60% в составе
лейкоцитарной формулы) становится
нормальным явлением для детей первых 5
лет жизни.
23.
24.
Содержание остальных элементов белойкрови сравнительно мало отличаются от
показателей крови взрослых людей. Число
кровяных пластинок в период
новорожденности в среднем составляет 150
109/л — 400 • 109/л.
Продолжительность кровотечения не
отличается от таковой в другие периоды
детства и равна 2—4 мин. Время
свертывания крови у новорожденных может
быть удлинено, особенно у детей с
выраженной желтухой.
СОЭ не высока в сравнении с показателями взрослых и составляет 1 — 3 мм/ч.
25.
Кровь недоношенных детей.При рождении у недоношенных детей выявляются очаги
экстрамедуллярного кроветворения, главным образом в
печени, в меньшей степени в селезенке.
Для красной крови недоношенных новорожденных
характерно повышенное количество молодых крупных (со
средним объемом более 120fl - фемтолитров) ядросодержащих форм эритроцитов, высокий процент НЬF и даже
обнаружение НЬР в них, причем содержание эмбрионального
гемоглобина тем выше, чем менее зрелым родился ребенок.
Показатели гемоглобина и эритроцитов после рождении
уменьшаются быстрее,чем у доношенных детей, что приводит
в возрасте 1—2 мес. к развитию ранней анемии недоношенных, обусловленной несоответствием быстрого увеличения
объема крови и массы тела и недостаточного образования
эритроцитов из-за незрелости костного мозга и отсутствия
депо железа в организме ребенка.Картина белой крови у
недоношенных характеризуется значительным количеством
молодых клеток (миелоцитов).
26.
Кровь детей первого года жизни.Главной особенностью состава
периферической крови детей грудного
возраста является постепенное снижение
числа эритроцитов, их размеров, гематокрита,
уровня общего гемоглобина крови и
содержание гемоглобина в одном эритроците.
К 2-6 месяцам жизни доношенных младенцев
наблюдаются наиболее низкие значения этих
показателей, не свойственные никакому
другому возрастному периоду жизни человека.
27.
У многих детей в течение первых месяцевжизни содержание общего гемоглобина
снижается до средних значений 115 г/л и ниже.
Нормальный, минимально допустимый
уровень в 2 месяца жизни – 95 г/л.
Одновременно гематокрит составляет 30-35%,
количество эритроцитов может составить
3,5 • 10Е12/л. Средний объем одного
эритроцита у детей в этот возрастной период
равняется 75 - 100 fl. Среднее содержание
гемоглобина в 1 эритроците составляет 25-30
пикограммов, что соответствует цветовому
показателю меньше 1.
28.
Количество лейкоцитов у здоровых детейгрудного возраста колеблется в пределах 5
10Е9/л — 15 • 10Е9/л. Необычные для
взрослых высокие цифры содержания
лейкоцитов объясняются легкостью
возникновения пищеварительных
лейкоцитарных реакций у младенцев и
количество лейкоцитов тем больше, чем
младше ребенок.
В лейкоцитарной формуле здорового
младенца всегда преобладают лимфоциты.
29.
Второй и последующие годы жизни ребенкаС начала второго года жизни до пубертатного
периода морфологический состав периферической
крови ребенка постепенно приобретает черты,
характерные для взрослых. Общий гемоглобин
составляет у мальчиков и юношей 135-165 г/л, у
девочек и девушек – 115- 145 г/л. Содержание
эритроцитов 4.2-5.5 и 3.7 – 5.0 х 10Е12/л. Гематокрит
36-48%. Объем эритроцита – 80 -100 фл. Среднее
содержание гемоглобина в эритроците – 28 – 35
пикограммов. В лейкоцитарной формуле в возрасте
после 3 — 4 лет выявляется тенденция к
постепенному нарастанию процентного числа
нейтрофилов и уменьшению количества
лимфоцитов.
30.
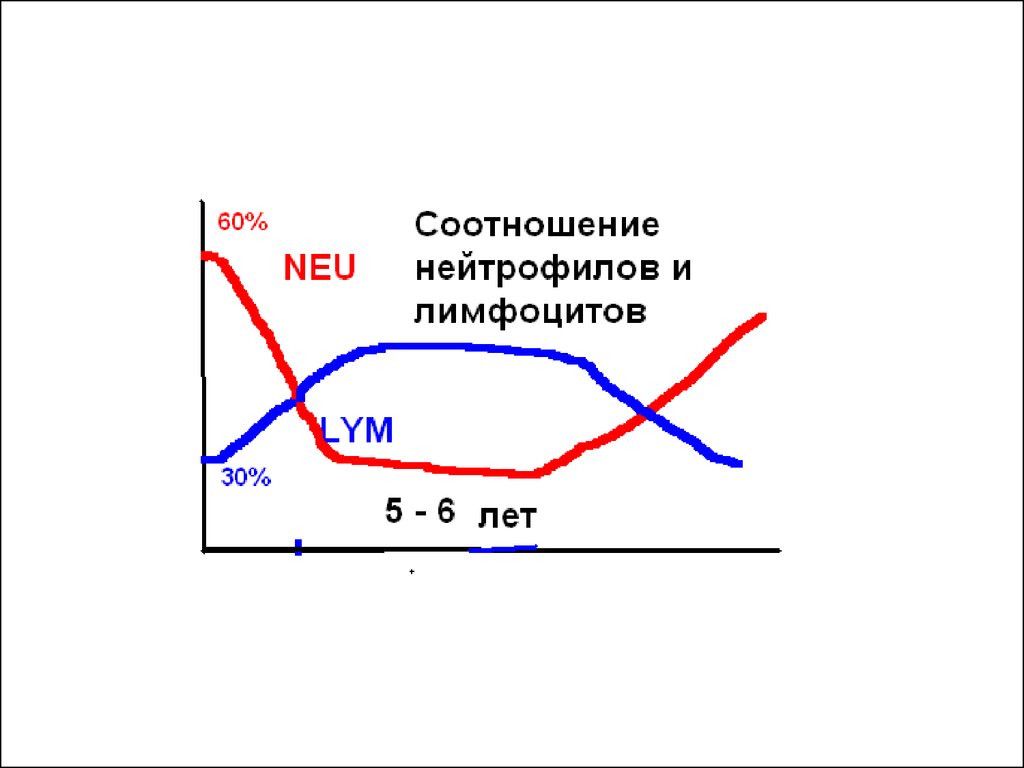
Между пятым и шестым годом жизнинаступает 2-й перекрест числа нейтрофилов и
лимфоцитов – содержание их в
периферической крови статистически
выравнивается. Дальнейшее нарастание
числа нейтрофилов продолжается после 5 лет
до стабильного, соответствующего взрослым
уровня, и лейкоцитарная формула становится
таковой как у взрослых.
31.
32.
Семиотика изменений крови иих значение.
33.
Современный анализ крови включает всебя:
- Исследование клеточного состава
крови.
- Химический состав сыворотки.
- Свертывающие свойства крови.
- Биофизические свойства крови
(СОЭ).
34.
АБ
В
Г
Д
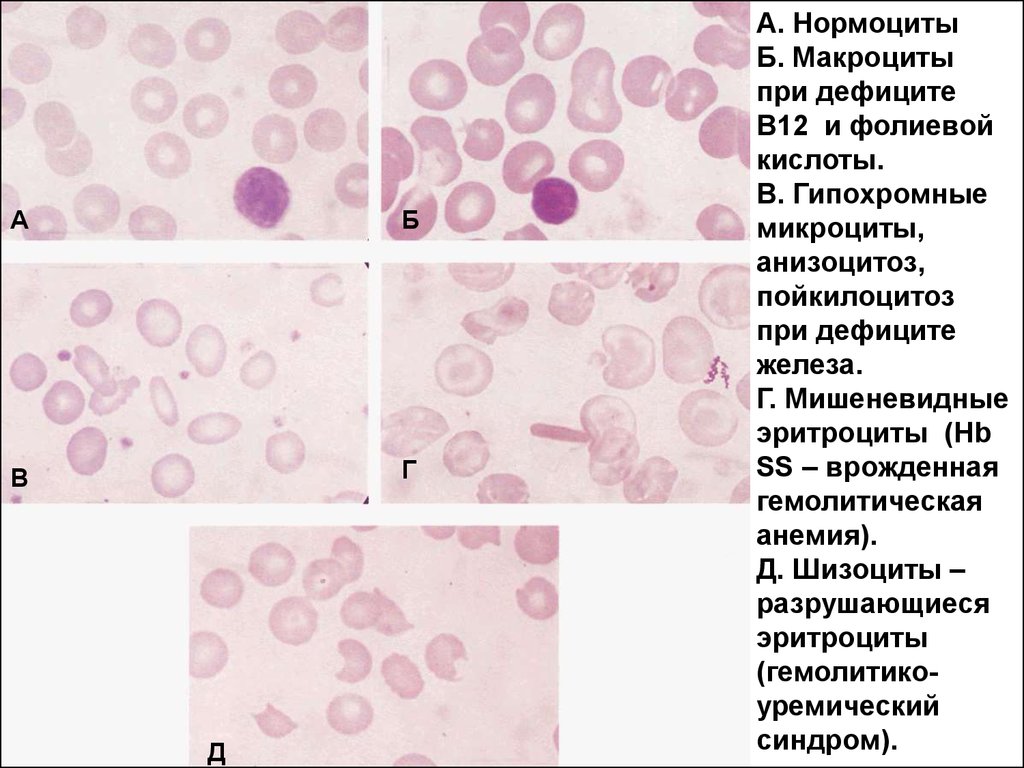
А. Нормоциты
Б. Макроциты
при дефиците
В12 и фолиевой
кислоты.
В. Гипохромные
микроциты,
анизоцитоз,
пойкилоцитоз
при дефиците
железа.
Г. Мишеневидные
эритроциты (Hb
SS – врожденная
гемолитическая
анемия).
Д. Шизоциты –
разрушающиеся
эритроциты
(гемолитикоуремический
синдром).
35.
Исследование клеточного состава крови.Красная кровь (система эритроцитов и
гемоглобина).
Содержание гемоглобина (Hb) в крови, измеряется в
г/л. Цельная кровь перед определением содержания
общего гемоглобина проходит процедуру разрушения
эритроцитов. Пограничным значением нормального
содержания гемоглобина в литре крови, ниже
которого появляются анемические симптомы и
можно диагностировать анемию (малокровие)
является 110 г/л. Этот показатель необходимо
увеличить до 135 г/л у новорожденных и уменьшить
до 95 г/л у детей 2-3 месяцев, проходящих надир
«физиологического железодефицита».
36.
Среднее содержание гемоглобина в одномэритроците может быть также измерено
методом проточной цитометрии. Если среднее
содержание Hb в одном эритроците меньше
25 пг – этот симптом называется гипохромией
эритроцитов, 25-35 пг – нормохромией, более
35 пг – гиперхромией.
Современный проточный
цитометр
37.
Гематокрит (Ht, измеряется в %) оченьточно отражает объем, который занимают
эритроциты в исследованном образце
крови без учета их размеров, (то есть
объема каждого из них).
38.
Количество эритроцитов может быть такжеподсчитано. Содержание эритроцитов менее
3х10 Е12/л и гематокрита менее 30%
свидетельствует о дефиците циркулирующих
эритроцитов. В противоположность
содержание эритроцитов, равное или
превышающее 6 х 10 Е12/л при показателе Ht
более 60% почти наверняка должно навести
на мысль о существовании у человека
эритроцитарной полицитемии.
39.
Средний объем эритроцита может бытьтакже измерен методом проточной
цитометрии. Обычно он составляет 80 – 100 ft.
Эритроциты с таким объемом называются
нормоцитами. Эритроциты объемом менее 80
ft называются микроцитами. При применении
микроскопической техники микроциты в мазке
крови характеризуются феноменами
анизоцитоза (разнообразием размеров) и
пойкилоцитоза (разнообразием формы).
Эритроциты, имеющие средний объем более
100 fl называются макроцитами.
40.
Существует внесистемный показательэритрона – цветовой показатель. Он в какойто мере отражает содержание гемоглобина в
эритроците, но без учета его величины или
объема. Вычисляется путем деления
содержания гемоглобина на количество
эритроцитов. До настоящего времени
используется в рутинной практике. Величина
менее 0.9 называется гипохромией
эритроцитов, 0.9 – 1.1 - нормохромией, более
1.1 - гиперхромией.
41.
Семиотика поражения эритроцитарнойсистемы.
Наиболее частыми лабораторными
симптомами со стороны красной крови,
встречающимися у детей, является дефицит
гемоглобина и/или эритроцитов, что, при
наличии характерных клинических симптомов,
носит название синдрома анемии.
42.
Железодефицитные анемии и анемии,вызванные дефицитом других компонентов,
необходимых для синтеза Hb.
Железодефицитная анемия (т.е. гемоглобин ниже возрастной
нормы) всегда гипохромная (среднее содержание
гемоглобина в эритроците ниже нормы и/или цветовой
показатель ниже 0.9) и микроцитарная (объем эритроцита
менее нормы, часто анизоцитоз, пойкилоцитоз при просмотре
мазка, умеренно низкий гематокрит). Общее содержание
эритроцитов может быть нормальным. Так как причина этих
анемий - дефицит железа, у детей с железодефицитной
анемией выявляется при лабораторном исследовании низкое
содержание железа в сыворотке. Клинические признаки
дефицита железа в организме ребенка находят отражение в
появлении разнообразных трофических расстройств кожи и
ее придатков, синдроме повышенной утомляемости, нервной
истощаемости.
43.
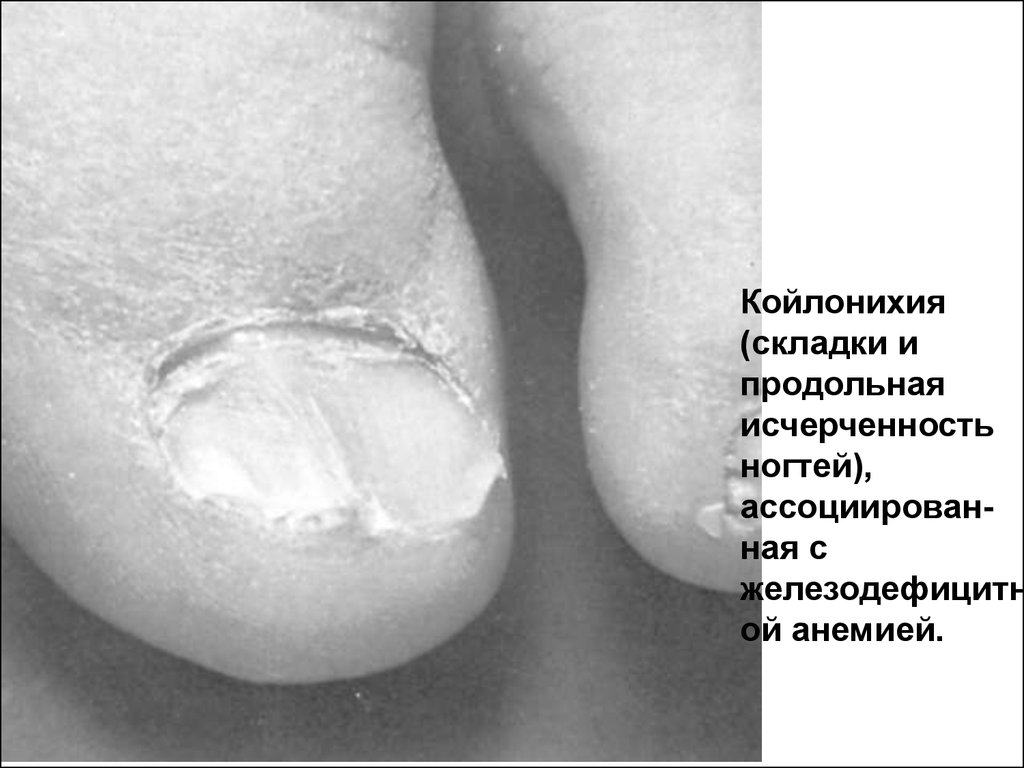
Койлонихия(складки и
продольная
исчерченность
ногтей),
ассоциированная с
железодефицитн
ой анемией.
44.
Важнейшим симптомом железодефицитнойанемии является бледность детей, которую
называют «восковой». У девочек-подростков с
тяжелой железодефицитной анемией на фоне
неправильного менструального цикла и
значительных хронических потерь крови
бледность может иметь зеленоватый оттенок –
так называемый юношеский хлороз. Иногда
дефицит железа у детей формирует
своеобразный симптом pica clorotica или
извращенный аппетит. Непроизвольное
желание есть землю осложняется
аскаридозом и железодефицит может еще
более усилится.
45.
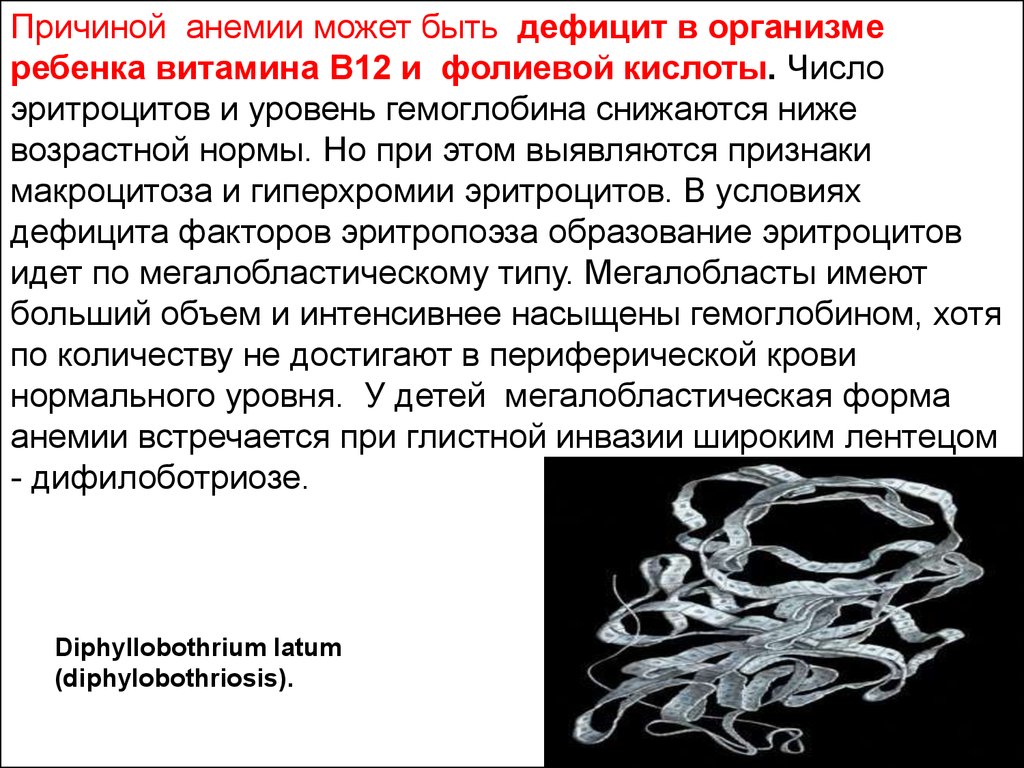
Причиной анемии может быть дефицит в организмеребенка витамина В12 и фолиевой кислоты. Число
эритроцитов и уровень гемоглобина снижаются ниже
возрастной нормы. Но при этом выявляются признаки
макроцитоза и гиперхромии эритроцитов. В условиях
дефицита факторов эритропоэза образование эритроцитов
идет по мегалобластическому типу. Мегалобласты имеют
больший объем и интенсивнее насыщены гемоглобином, хотя
по количеству не достигают в периферической крови
нормального уровня. У детей мегалобластическая форма
анемии встречается при глистной инвазии широким лентецом
- дифилоботриозе.
Diphyllobothrium latum
(diphylobothriosis).
46.
Самую большую группу анемий представляютнормохромные и нормоцитарные анемии.
Анемии от кровопотери. Характерным
признаком этого вида анемии является факт явного
или скрытого кровотечения.
В результате гемолиза эритроцитов также
развиваются нормохромные, нормоцитарные
анемии. Важным их отличительным признаком
является желтуха (желтушное окрашивание кожи и
слизистых) в результате повышения непрямого
билирубина в сыворотке крови более 50мкмоль/л.
Клинические примеры – гемолитическая болезнь
новорожденных, врожденные формы гемолитических
анемий и другие патологические состояния,
сопровождающиеся короткой продолжительностью
жизни эритроцита.
47.
Нормохромные, нормоцитарные анемииразвиваются в результате недостатка
выработки эритроцитов в костном мозгу –
гипо- и апластические анемии. Они бывают
врожденными и приобретенными. Важными
дополнительными симптомами их диагностики
являются: снижение числа ретикулоцитов –
молодых форм эритроцитов (в норме около 1
% всех эритроцитов) и запустение костного
мозга – недостаточное содержание в нем
эритробластов.
48.
Семиотика увеличения числа эритроцитов и Нв1.Увеличение числа эритроцитов в
периферической крови отмечается при всех видах
хронической гипоксии, в первую очередь при
врожденных пороках сердца.
2. Развитие кажущегося эритроцитоза возможно
при обезвоживании из-за сгущения крови.
Сгущение крови проявляется повышением других,
так называемых концентрационных показателей –
например, уровня общего белка сыворотки крови и
соответствующими симптомами дегидратации.
3. Истинная полицитемия (эритремия) связана с
опухолевой пролиферацией эритроцитарного ростка
костного мозга. У детей встречается редко.
49.
Лейкоцитарная система («белая» кровь).Для оценки лейкоцитарного состава крови
имеют значение:
1) количественный показатель содержания
лейкоцитов в единице объема (клеток в л);
2) состав лейкоцитарной массы (соотношение
между числом отдельных видов лейкоцитов,
выраженное в абсолютных числах в единице
объема (в 1 л), или в относительных
величинах - процентах по отношению ко всем
лейкоцитам, т.н. лейкоцитарная формула).
50.
ЛейкоцитозЛейкоцитозом называется содержание
лейкоцитов всех видов, выходящее за
пределы возрастной нормы. За исключением
случаев, рассмотренных в связи с
обсуждением периодов новорожденности и
грудного детства, во все остальные периоды
принято называть лейкоцитозом значения,
превышающие 13.5 х 10Е9/л.
51.
Лейкоцитоз, превышающий 20 х 10Е9/лназывается гиперлейкоцитозом или
лейкемоидной реакцией, так как это
состояние может напоминать лейкоз.
Истинную лейкемию от лейкемоидной
реакции в сложных случаях можно отличить
лишь на основании данных, полученных при
исследовании костномозгового пунктата.
Кроме того при лейкемоидной реакции не
бывает той степени омоложения костного
мозга, как при лейкемии (бластные клетки).
52.
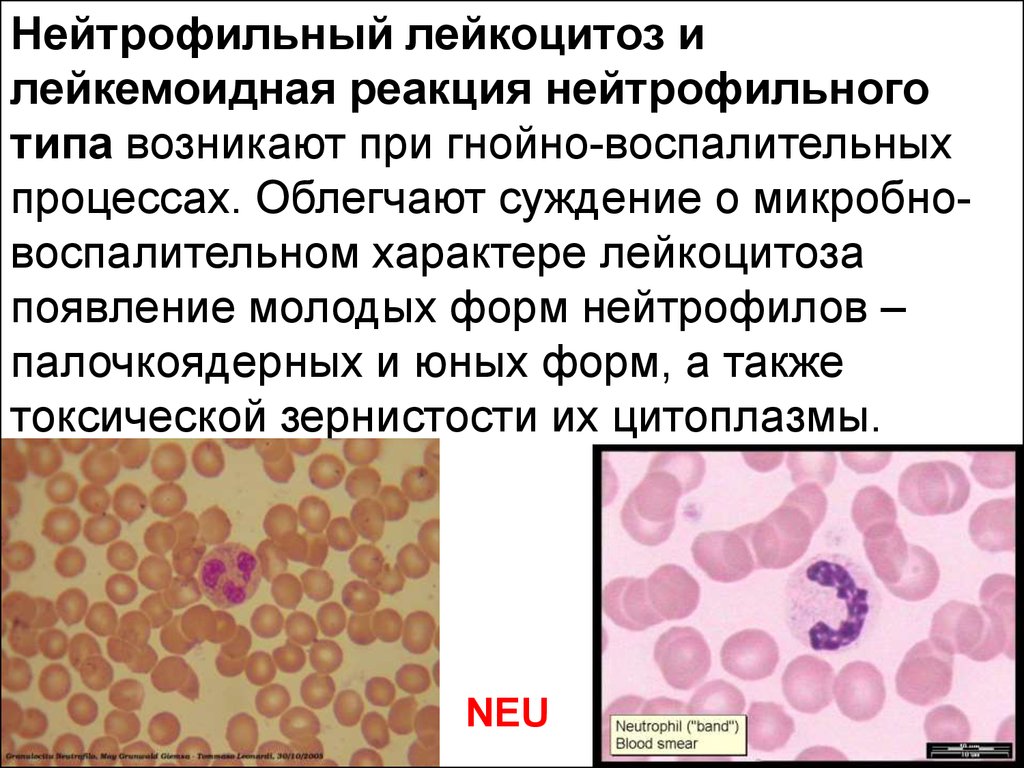
Нейтрофильный лейкоцитоз илейкемоидная реакция нейтрофильного
типа возникают при гнойно-воспалительных
процессах. Облегчают суждение о микробновоспалительном характере лейкоцитоза
появление молодых форм нейтрофилов –
палочкоядерных и юных форм, а также
токсической зернистости их цитоплазмы.
NEU
53.
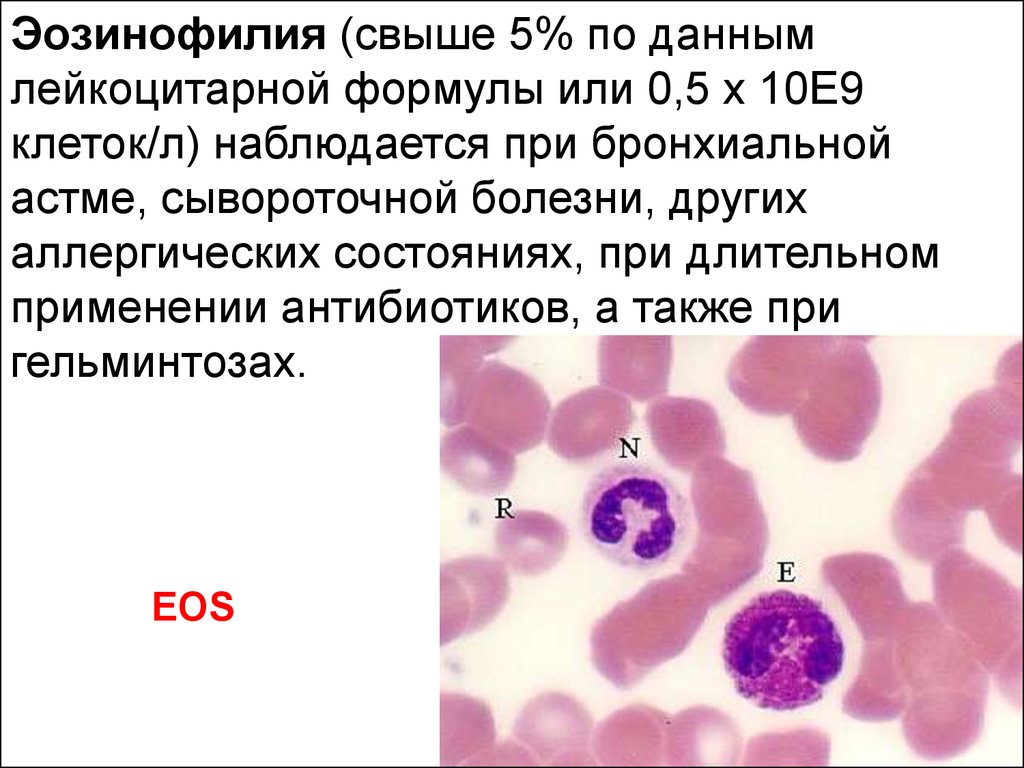
Эозинофилия (свыше 5% по даннымлейкоцитарной формулы или 0,5 х 10Е9
клеток/л) наблюдается при бронхиальной
астме, сывороточной болезни, других
аллергических состояниях, при длительном
применении антибиотиков, а также при
гельминтозах.
EOS
54.
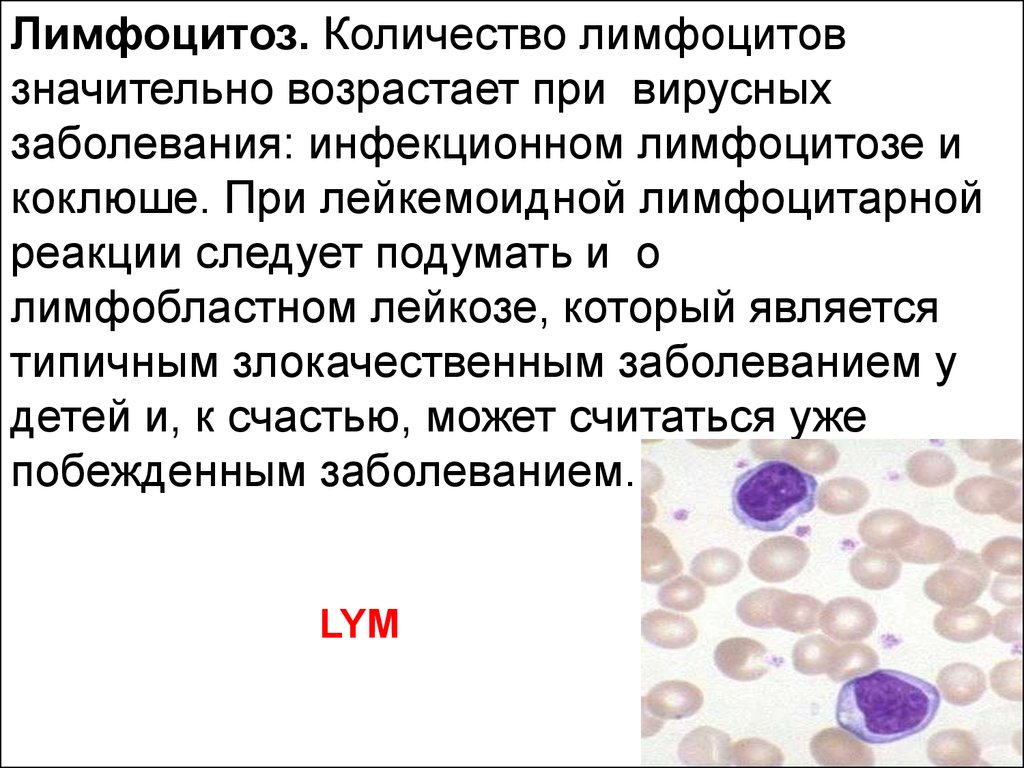
Лимфоцитоз. Количество лимфоцитовзначительно возрастает при вирусных
заболевания: инфекционном лимфоцитозе и
коклюше. При лейкемоидной лимфоцитарной
реакции следует подумать и о
лимфобластном лейкозе, который является
типичным злокачественным заболеванием у
детей и, к счастью, может считаться уже
побежденным заболеванием.
LYM
55.
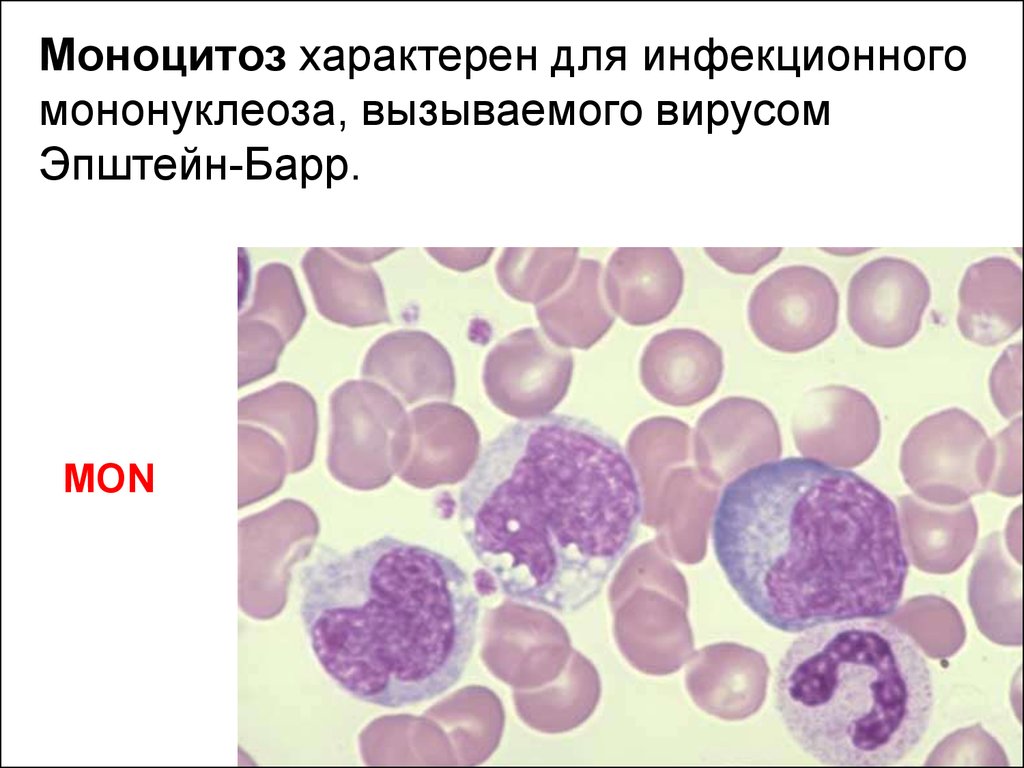
Моноцитоз характерен для инфекционногомононуклеоза, вызываемого вирусом
Эпштейн-Барр.
MON
56.
ЛейкопенияЛейкопения (снижение общего содержания лейкоцитов
менее 2,5х10Е9/л) наблюдается при инфекциях: брюшном
тифе, краснухе, кори, вирусном гепатите и при
гиперспленизме. Значительное уменьшение (менее
1,5х10Е9/л) числа гранулоцитов (нейтрофилов,эозинофилов)
называется нейтропенией и может быть вызвано
воздействием радиоактивных веществ, рентгеновских лучей,
использованием лекарств (сульфаниламидов, анальгина и
др.), особенно при индивидуальной к ним чувствительности.
Почти полное исчезновения гранулоцитов, называется
агранулоцитозом и представляет самостоятельное
заболевание. Иногда при агранулоцитозе происходит полное
истощение костного мозга — панмиелофтиз. Больные
страдают сопутствующими тяжелыми микробновоспалительными заболеваниями. Лимфопения (менее
0,25х10Е9/л) высокоспецифична для нескольких
иммунодефицитных заболеваний, в том числе и для СПИДа.
57.
Свертывание крови и кровоточивость(геморрагический синдром).
Кровотечение (геморрагия) — это истечение
крови из кровеносного сосуда при нарушении
целостности или проницаемости его стенки.
Выделяют адекватные травме ранние
кровотечения, начинающиеся сразу после
повреждения сосуда. Для синдрома кровоточивости
характерны неадекватные привычные, а также
поздние, отсроченные от момента травмы
кровотечения, возникающие через несколько часов
после травмы или операции. Привычные и поздние
кровотечения развиваются в тех случаях, когда
ребенок страдает заболеванием, при котором
имеются изменения в системе свертывания крови гемостазе.
58.
Компонентами гемостаза являются:- сосудистая стенка
- тромбоциты
- плазменные факторы свертывания крови.
Схема гемостаза:
Травма → тромбопластин
↓
(+витамин К)
Протромбин → тромбин
↓ +Са и
др.факторы ретракции)
Фибриноген →
фибрин → тромб
59.
Семиотика геморрагических синдромов.Повреждение любого компонента гемостаза
вызывает геморрагические синдромы (или
синдромы патологической кровоточивости),
которые подразделяют на:
- вазопатии,
- тромбоцитопении, тромбоцитопатии,
- коагулопатии,
которые характеризуются 3 клиническими типами
симптомов:
- васкулитно-пурпурным,
- петехиально-пятнистым (синячковый) и
кровоточивостью из слизистых оболочек,
- общим гематомным.
60.
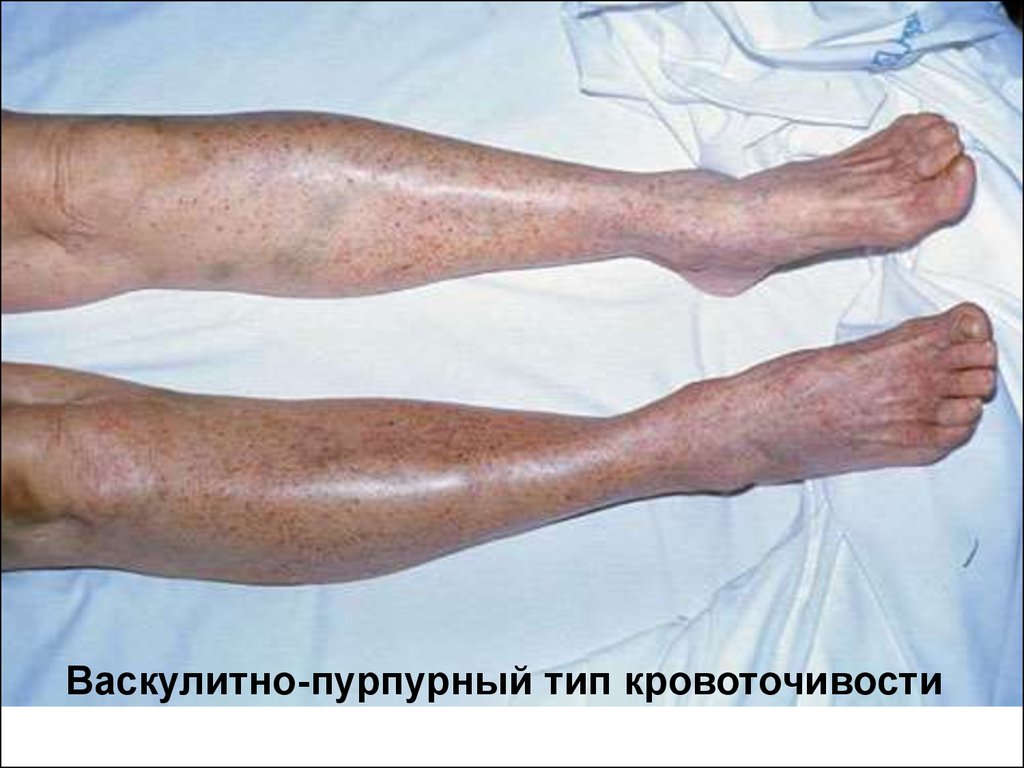
Васкулитно-пурпурный тип кровоточивостипроявляется в виде мелкопятнистых геморрагических
высыпаний на коже, иногда сливных, с возможными
очагами некроза в коже и в слизистых оболочках
ротовой полости, желудочно-кишечного тракта и в
клубочке почек. Поэтому возможна кровоточивость в
просвет желудочно-кишечного тракта и из почек.
Травмы повышенной кровоточивостью не
сопровождаются. У детей такой тип кровоточивости
встречается при геморрагическом васкулите ГенохаШенляйна, узелковом периартериите, дефиците
витамина С (цинге).
61.
Васкулитно-пурпурный тип кровоточивости62.
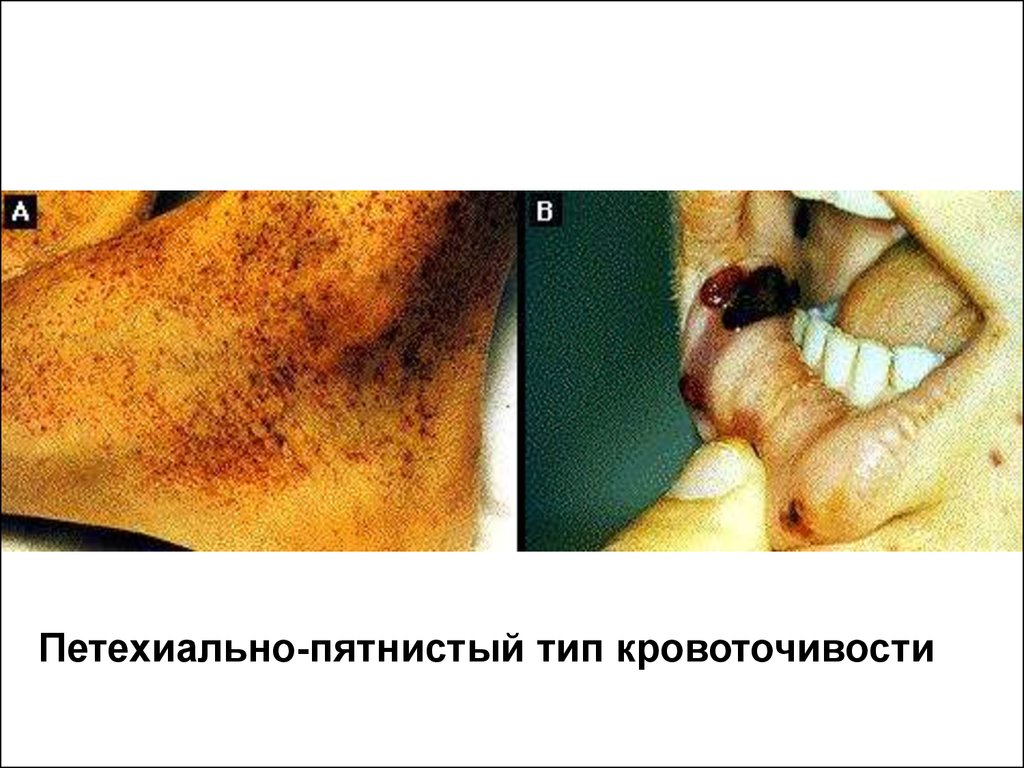
Петехиально-пятнистый тип кровоточивости. Накоже спонтанно или после небольших травм
появляются мелкие кровоизлияния (петехии) и
более крупные — экхимозы («синяки»). После
незначительных травм наблюдаются носовые
кровотечения и кровоточивость десен. Весьма
характерны и маточные (у девочек пубертатного
возраста) кровотечения. Возможны кровоизлияния во
внутренние органы (наиболее опасно кровоизлияние
в мозг). Такой тип кровоточивости свидетельствует,
прежде всего, о патологии тромбоцитарного звена
гемостаза и свойственен тромбоцитопенической
пурпуре (болезни Верльгофа).
63.
Петехиально-пятнистый тип кровоточивости64.
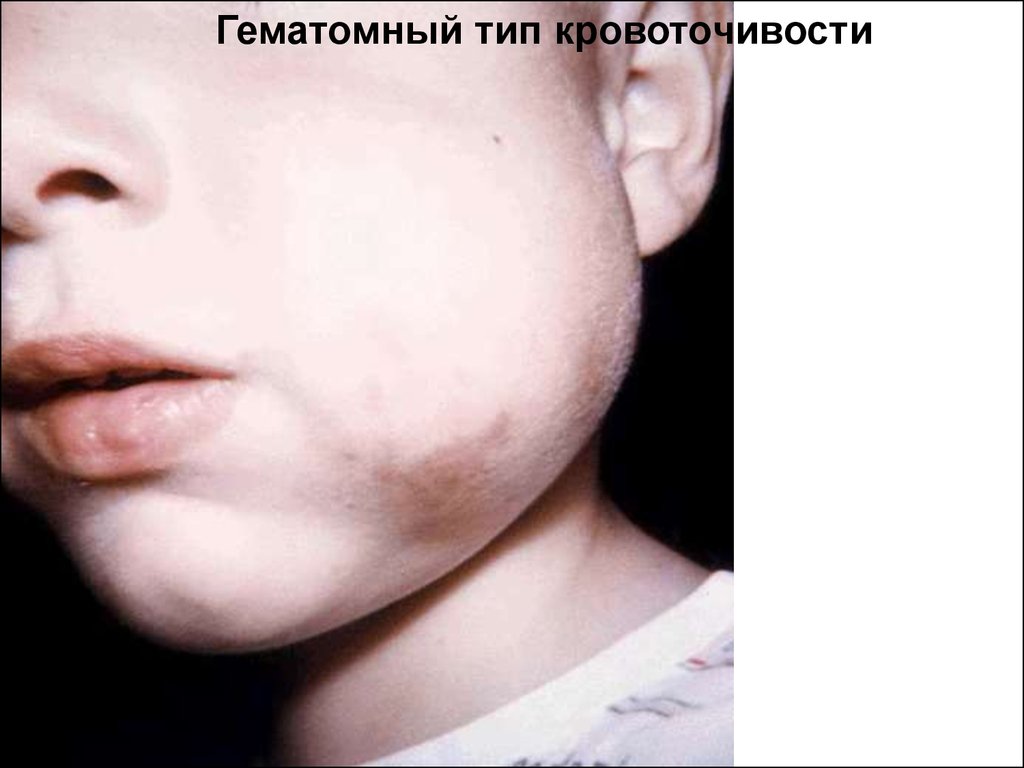
Гематомный тип кровоточивости. В этихслучаях кровоточивости преобладают
обширные, массивные, глубокие, очень
болезненные межмышечные гематомы и
гемартрозы. Гематомы возникают после
незначительных трав или беспричинно. Они
настолько значительны, что могут сдавливать
нервные стволы и крупные сосуды, что
приводит к развитию периферических парезов
и некрозов. Гематомный тип кровоточивости
характерен для наследственной коагулопатии
и прежде всего для гемофилии А.
65.
Гематомный тип кровоточивости66.
ИЗМЕНЕНИЕ СКОРОСТИ ОСЕДАНИЯЭРИТРОЦИТОВ
Оседание эритроцитов — свойство клеток свежей
крови свободно осаждаться на дне сосуда при
стабилизации ее в несвертывающемся состоянии
антикоагулянтом. Спонтанное (не путать с
гематокритом!) оседание эритроцитов происходит
вследствие их большей относительной плотности по
сравнению с таковой у плазмы. Эритроциты,
перемещаясь вниз, вытесняют плазму вверх. В
норме восходящее и нисходящее воздействия на
эритроциты почти уравновешены, поэтому оседание
этих клеток бывает минимальным. Изменения СОЭ
при различных патологических состояниях весьма
показательны, а постановка пробы технически
проста, что обусловливает ее широкое применение.
67.
СОЭ возрастает при повышении содержанияв сыворотке крови фибриногена,
иммуноглобулинов, гаптоглобина,
холестерина, при алкалозе, анемии,
увеличении размера эритроцитов, а
уменьшается при повышенной концентрации
желчных кислот, желчных пигментов, ацидозе,
повышении вязкости крови, увеличении
количества эритроцитов.
68.
Нормальные показатели СОЭ. СОЭ в нормеменяется в зависимости от возраста и пола. У детей
СОЭ ниже (1—8 мм/ч), чем у взрослых (до 10 мм/ч), у
новорожденных редко бывает выше 2 мм/ч. У мужчин
СОЭ ниже (1—10 мм/ч, в среднем 5 мм/ч), чем у
женщин (от 2 до 15 мм/ч, в среднем 9 мм/ч).
Увеличение СОЭ при патологических
состояниях может быть обусловлено текущим
воспалительным процессом, иммунными
нарушениями, деструкцией соединительной ткани,
тканевым некрозом, злокачественной опухолью.
Совершенно очевиден вывод, что СОЭ как
гематологический показатель следует
использовать для диагностики хронических
заболеваний, оценки их течения и прогноза.
69.
Эмбриональному типу гемоглобинасоответствует:
А. Нв Р
В. Нв F
С. Нв A
Д. Нв S
Е. Нв K
70.
Эмбриональному типу гемоглобинасоответствует:
А. Нв Р
В. Нв F
С. Нв A
Д. Нв S
Е. Нв K
71.
В лейкоцитарной формуле новорожденногопервых суток жизни преобладают:
А. эозинофилы
В. моноциты
С. нейтрофилы
Д. лимфоциты
Е. базофилы
72.
В лейкоцитарной формуле новорожденногопервых суток жизни преобладают:
А. эозинофилы
В. моноциты
С. нейтрофилы
Д. лимфоциты
Е. базофилы
73.
Эритроцитарный микроцитоз у детейхарактеризуется появлением в крови:
А. эритроцитов – анизоцитов
В. мишеневидных эритроцитов
С. эритроцитов - шизоцитов
Д. эритроцитов с увеличенным
содержанием гемоглобина
Е. эритроцитов со сниженным
содержанием гемоглобина
74.
Эритроцитарный микроцитоз у детейхарактеризуется появлением в крови:
А. эритроцитов – анизоцитов
В. мишеневидных эритроцитов
С. эритроцитов - шизоцитов
Д. эритроцитов с увеличенным
содержанием гемоглобина
Е. эритроцитов со сниженным
содержанием гемоглобина
75.
Средний объем эритроцитов у здоровыхдетей составляет 75-100 fl (фемптолитров).
Как назвать эритроциты, имеющие объем
50-60 fl у ребенка с заболеванием крови?
А. анизоциты
В. пойкилоциты
С. микроциты
Д. макроциты
Е. шизоциты
76.
Средний объем эритроцитов у здоровыхдетей составляет 75-100 fl (фемптолитров).
Как назвать эритроциты, имеющие объем
50-60 fl у ребенка с заболеванием крови?
А. анизоциты
В. пойкилоциты
С. микроциты
Д. макроциты
Е. шизоциты
77.
Гипохромная и микроцитарная анемия удетей чаще всего вызывается:
А.
В.
С.
D.
Е.
дефицитом железа
низкой регенерацией костного мозга
патологическим гемолизом
внезапным кровотечением
дефицитом витамина В 12
78.
Гипохромная и микроцитарная анемия удетей чаще всего вызывается:
А.
В.
С.
D.
Е.
дефицитом железа
низкой регенерацией костного мозга
патологическим гемолизом
внезапным кровотечением
дефицитом витамина В 12
79.
Какой тип кровоточивости наблюдаетсяпри геморрагическом васкулите ( болезни
Шенлейна-Геноха):
А.
В.
С.
D.
Е.
гематомный
васкулитно-пурпурный
петехиально-пятнистый
в виде носовых кровотечений
меноррагиальный
80.
Какой тип кровоточивости наблюдаетсяпри геморрагическом васкулите ( болезни
Шенлейна-Геноха):
А.
В.
С.
D.
Е.
гематомный
васкулитно-пурпурный
петехиально-пятнистый
в виде носовых кровотечений
меноррагиальный



































































 Медицина
Медицина








