Похожие презентации:
Бронхиты. Организация сестринского процесса
1.
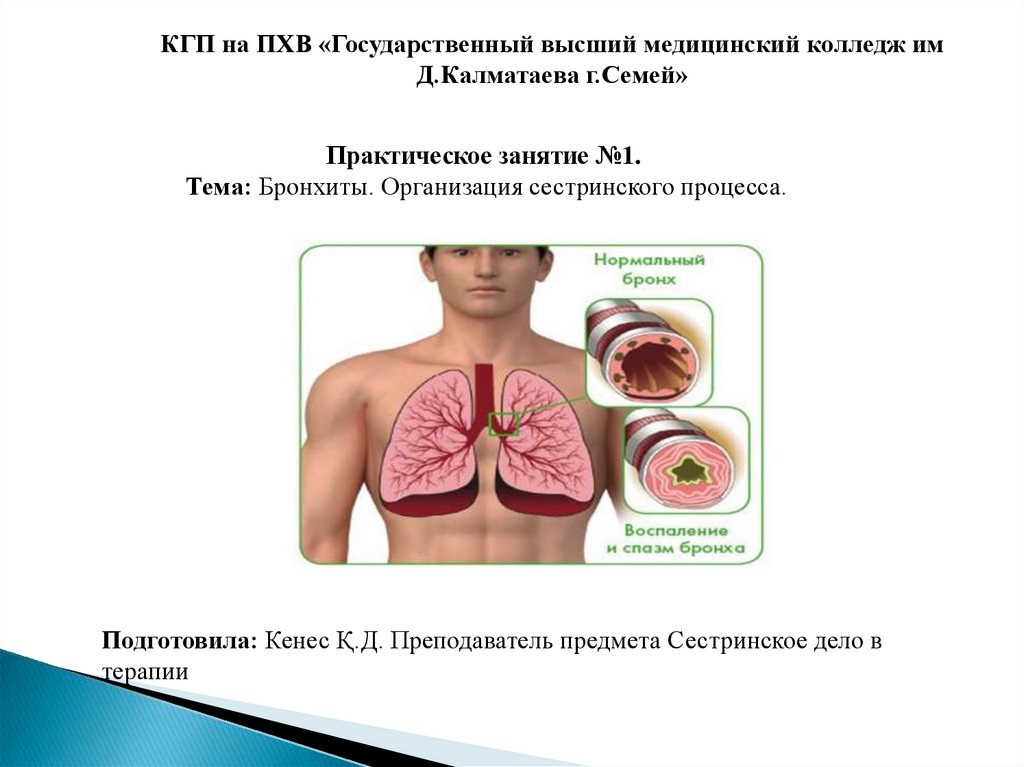
КГП на ПХВ «Государственный высший медицинский колледж имД.Калматаева г.Семей»
Практическое занятие №1.
Тема: Бронхиты. Организация сестринского процесса.
Подготовила: Кенес Қ.Д. Преподаватель предмета Сестринское дело в
терапии
2.
Вопросы урока:Бронхиты:
• Определение,
• классификация,
• этиология, патогенез
• клиническая картина,
• течение,
• диагностика,
• осложнения, исход,
• лечение
3.
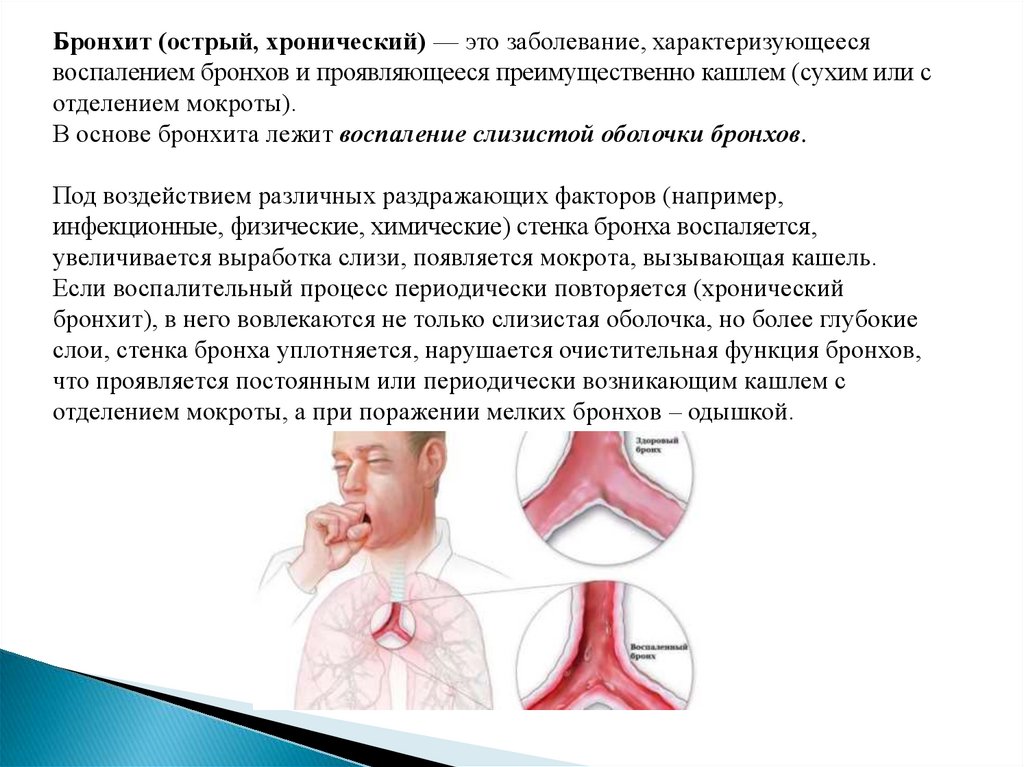
Бронхит (острый, хронический) — это заболевание, характеризующеесявоспалением бронхов и проявляющееся преимущественно кашлем (сухим или с
отделением мокроты).
В основе бронхита лежит воспаление слизистой оболочки бронхов.
Под воздействием различных раздражающих факторов (например,
инфекционные, физические, химические) стенка бронха воспаляется,
увеличивается выработка слизи, появляется мокрота, вызывающая кашель.
Если воспалительный процесс периодически повторяется (хронический
бронхит), в него вовлекаются не только слизистая оболочка, но более глубокие
слои, стенка бронха уплотняется, нарушается очистительная функция бронхов,
что проявляется постоянным или периодически возникающим кашлем с
отделением мокроты, а при поражении мелких бронхов – одышкой.
4.
Симптомы бронхита (острого,хронического)
Кашель (сначала сухой, затем с
выделением мокроты).
Одышка (при поражении мелких бронхов).
Повышение температуры тела.
Общая слабость, снижение
работоспособности.
Повышенное потоотделение.
Возможна боль в грудной клетке.
5.
Формы•По течению:
•острый – симптомы сохраняются не более 3 недель;
•хронический – симптомы сохраняются не менее 3 месяцев в году на протяжении 2-х и
более лет. Течение характеризуется периодами обострения и ремиссии (благополучный
период, во время которого проявлений заболевания нет или сохраняется небольшой
кашель с отделением незначительного количества мокроты).
•Классификация хронического бронхита:
•хронический простой – имеет инфекционное начало, характеризуется выделением
слизистой мокроты;
•хронический слизисто-гнойный – имеет инфекционное начало, характеризуется
выделением слизисто-гнойной мокроты;
•хронический смешанный – его развитие обусловлено многими факторами
(инфекция, физические и химические агенты);
•хронический неуточненный – причина развития не определена.
6.
Причины•В качестве причин возникновения бронхита можно назвать следующие
факторы:
•инфекция (вирусы, бактерии, реже – грибы);
•физические агенты (чрезмерно сухой, горячий или холодный воздух);
•химические агенты (например, пары кислот, щелочей)
Аденовирус
Стрептококк
7.
•К предрасполагающим факторам (снижающим местный иммунитетбронхиального дерева и способствующим развитию бронхита) относятся:
курение (активное и пассивное);
•патология носоглотки: хронические воспалительные процессы (например,
фарингит – воспалительный процесс в глотке, синусит – воспалительный
процесс в околоносовых пазухах), нарушение носового дыхания и очистки
вдыхаемого воздуха (например, полипы в полости носа – разрастания
мягких тканей, возвышающиеся над слизистой оболочкой);
•злоупотребление алкоголем;
•неблагоприятные климатические факторы и условия труда: частые
переохлаждения, сырость, вдыхание загрязненного атмосферного воздуха;
•застойные явления в легких (например, при сердечной недостаточности);
•частые ОРВИ (частые острые респираторные вирусные инфекции,
простуды).
8.
Диагностика• Сбор жалоб (кашель, выделение мокроты, повышение температуры тела, одышка,
боль в грудной клетке) и анамнеза (истории развития) заболевания (например, при
хроническом бронхите кашель с мокротой беспокоят не менее 3-х месяцев в году
на протяжении 2-х и более лет).
• Общий осмотр: осмотр грудной клетки, выслушивание легких с помощью
фонендоскопа: в легких определяется жесткое дыхание, сухие или влажные
хрипы.
• Общий анализ крови — возможны признаки воспалительной реакции
(увеличение уровня лейкоцитов, ускорение скорости оседания эритроцитов
(СОЭ)).
• Анализ мокроты (если она есть) – на предмет обнаружения возбудителя и его
чувствительности к антибиотикам (если требуется их назначение).
9.
•С целью исключения других заболеваний, имеющих похожие симптомы, могутпотребоваться дополнительные методы обследования:
•рентгенография органов грудной клетки (для исключения пневмонии –
воспаления легких);
•спирометрия (спирография) – позволяет оценить воздушную проходимость
дыхательных путей и способность легких к расправлению. Применяется для
исключения бронхиальной астмы и хронической обструктивной болезни
легких (ХОБЛ);
•компьютерная томография органов грудной клетки;
•бронхоскопия — исследование, позволяющее осмотреть слизистую
оболочку бронхов изнутри и исследовать ее клеточный состав с помощью
специального аппарата.
Возможна также консультация пульмонолога.
10.
Лечение бронхита (острого, хронического)•Немедикаментозное лечение:
•обильное питье — чай с лимоном, малиновым вареньем, чай из липового
цвета, подогретые щелочные минеральные воды;
•отказ от курения;
•устранение воздействия факторов окружающей среды, вызывающих
кашель (например: дым, пыль);
•рациональное питание (высококалорийное, обогащенное витаминами);
•физиотерапевтические процедуры (например, электрофорез кальция –
введение в организм через неповрежденную кожу ионов кальция под
действием постоянного тока).
11.
•Медикаментозная терапия:•противовирусные препараты, так как вирусы являются наиболее частой
причиной бронхита;
•антибиотики НЕ рекомендованы при неосложненном течении бронхита.
Назначать их следует только при явных признаках бактериального поражения
бронхов (выделение гнойной мокроты и увеличение ее количества,
возникновение или нарастание одышки и нарастание признаков интоксикации –
сохраняющаяся высокая температура тела).
• Использование антибиотиков в других случаях является нерациональным,
так как основными возбудителями бронхита является вирусная инфекция, в
отношении которой антибиотики не работают. Их неоправданное применение
лишь способствует формированию антибиотикорезистентных штаммов
микроорганизмов, представляющих серьезную угрозу для окружающих;
•муколитические препараты (средства, разжижающие мокроту) – назначаются
при наличии вязкой, трудноотделяемой мокроты;
•бронхолитические препараты – расширяют суженный бронх, способствуя
улучшению прохождения воздуха по дыхательным путям. Назначаются при
возникновении одышки, затруднения дыхания, наличии сухих свистящих хрипов
в легких;
12.
•противокашлевые препараты (подавляют кашель) – только при наличиимучительного сухого кашля. Нельзя использовать одновременно с
муколитиками (средства, разжижающие мокроту), поскольку подавление кашля
в данном случае будет способствовать застаиванию жидкой мокроты в
бронхах;
•щелочные ингаляции (с минеральными водами, раствором Рингера,
физиологическим раствором) – способствуют лучшему отхождению мокроты,
уменьшают воспалительный процесс;
•жаропонижающие препараты (только при высокой температуре тела –
свыше 38° С);
•иммуномодуляторы (средства, стимулирующие иммунную систему
организма) – при частых обострениях хронического бронхита. Назначаются в
период ремиссии (период отсутствия симптомов).
13.
Осложнения и последствия•Как правило, острый бронхит заканчивается полным выздоровлением.
•Возможен переход в хроническую форму.
•Дыхательная недостаточность – недостаточное обеспечение организма
кислородом.
•Развитие пневмонии (воспаление легких) — как правило, при запущенном
течении и отсутствии лечения.
Пневмония
14.
Профилактика бронхита (острого, хронического)Вакцинация (пневмококковой, гриппозной вакцинами, вакциной против
гемофильной палочки).
Очень важна вакцинация лицам, относящимся к « группе риска»: пожилым, лицам с
иммунодефицитными состояниями, лицам, страдающим хроническими
заболеваниями легких, сердечно-сосудистой системы, сахарным диабетом.
Оптимальное время вакцинации: октябрь – середина ноября.
В дальнейшем эффективность вакцинации значительно уменьшается, поскольку резко
возрастает вероятность того, что организм уже контактировал с активизирующимися в
это время вирусами и бактериями, а, следовательно, не сможет обеспечить
достаточный иммунный ответ даже после прививки.
Прием иммуноукрепляющих препаратов в сезон возможного обострения (осеньзима) при частых обострениях хронического бронхита.
Соблюдение правил личной гигиены (частое мытье рук, ограничение посещения
многолюдных мест в период эпидемии гриппа).
15.
Сестринский уход:- Контроль за выполнением постельного режима;
- Рекомендации по особенностям питания: включить в диету продукты, богатые белком (т.к.
пациент теряет белок с мокротой, и витаминами (фрукты и овощи) и обеспечить обильное
тёплое питьё;
- Контроль за температурой тела, ЧДД, частотой пульса, А/Д;
- Контроль за характером и количеством мокроты;
- Обеспечение пациента индивидуальной плевательницей;
- Обучение пациента обработке плевательницы;
- Обучение пациента пользованию индивидуальным ингалятором;
- Оказание помощи при лихорадке в зависимости от стадии;
- Смена нательного и постельного белья;
- Уход за кожей (гигиенические мероприятия);
- Оказание помощи при одышке: оксигенотерапия, возвышенное положение пациента в
постели, регулярное проветривание помещения;
- Влажная уборка помещения 2 раза в день;
- Обучение пациента правилам сбора мокроты на исследования;
- Психологическая подготовка пациента к инструментальным методам исследования
(бронхоскопия, спирографии, пневмотахометрии);
- Выполнение врачебных назначений по введению лекарственных препаратов и др.;
- Обучение пациента и его родственников выполнению ингаляций в домашних условиях,
постановке банок и горчичников;
- Соблюдение инфекционной безопасности пациента.
16.
Задание:1. Решить тест на платформе
2. Решить ситуационные задачи
3. Отработать практические навыки












 Медицина
Медицина








