Похожие презентации:
Дифференциальная диагностика отеков
1.
2.
При каких заболеваниях развиваютсяотеки?
1. Сердечная недостаточность
2. Заболевания почек
3. Заболевания печени
4. Отеки беременных
5. Циклические отеки
6. Отеки, связанные с нарушением венозного оттока
7. Отеки, связанные с нарушением лимфатического оттока
8. Ортостатический отек
9. Суставной отек
10. Отеки медикаментозного генеза
11. Заболевания ЖКТ и алиментарные факторы
3.
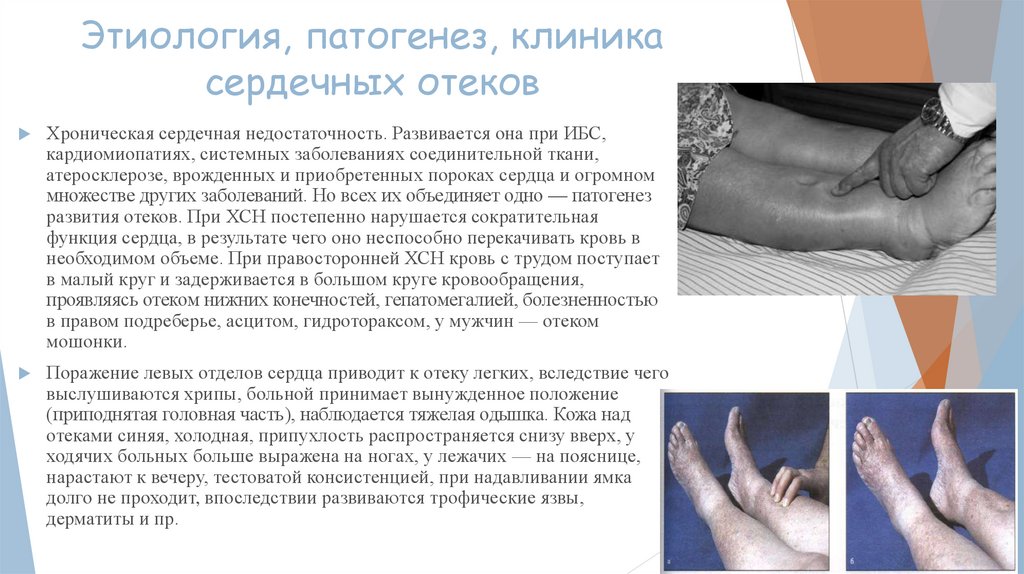
Этиология, патогенез, клиникасердечных отеков
Хроническая сердечная недостаточность. Развивается она при ИБС,
кардиомиопатиях, системных заболеваниях соединительной ткани,
атеросклерозе, врожденных и приобретенных пороках сердца и огромном
множестве других заболеваний. Но всех их объединяет одно — патогенез
развития отеков. При ХСН постепенно нарушается сократительная
функция сердца, в результате чего оно неспособно перекачивать кровь в
необходимом объеме. При правосторонней ХСН кровь с трудом поступает
в малый круг и задерживается в большом круге кровообращения,
проявляясь отеком нижних конечностей, гепатомегалией, болезненностью
в правом подреберье, асцитом, гидротораксом, у мужчин — отеком
мошонки.
Поражение левых отделов сердца приводит к отеку легких, вследствие чего
выслушиваются хрипы, больной принимает вынужденное положение
(приподнятая головная часть), наблюдается тяжелая одышка. Кожа над
отеками синяя, холодная, припухлость распространяется снизу вверх, у
ходячих больных больше выражена на ногах, у лежачих — на пояснице,
нарастают к вечеру, тестоватой консистенцией, при надавливании ямка
долго не проходит, впоследствии развиваются трофические язвы,
дерматиты и пр.
4.
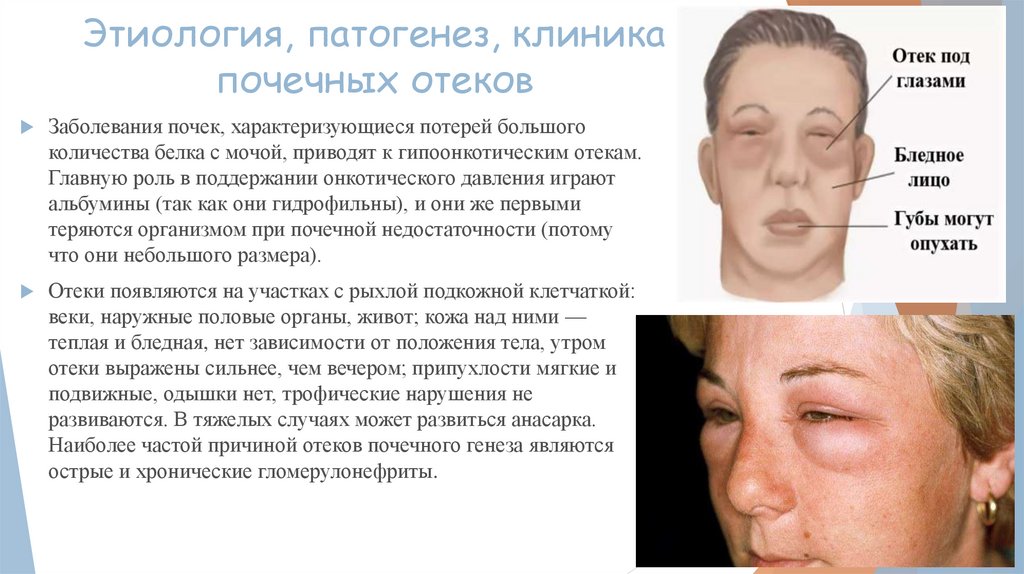
Этиология, патогенез, клиникапочечных отеков
Заболевания почек, характеризующиеся потерей большого
количества белка с мочой, приводят к гипоонкотическим отекам.
Главную роль в поддержании онкотического давления играют
альбумины (так как они гидрофильны), и они же первыми
теряются организмом при почечной недостаточности (потому
что они небольшого размера).
Отеки появляются на участках с рыхлой подкожной клетчаткой:
веки, наружные половые органы, живот; кожа над ними —
теплая и бледная, нет зависимости от положения тела, утром
отеки выражены сильнее, чем вечером; припухлости мягкие и
подвижные, одышки нет, трофические нарушения не
развиваются. В тяжелых случаях может развиться анасарка.
Наиболее частой причиной отеков почечного генеза являются
острые и хронические гломерулонефриты.
5.
Этиология, патогенез, клиникапеченочных отеков
Печень осуществляет белоксинтезирующую функцию,
поэтому различные циррозы, острые гепатиты и обострение
хронических гепатитов приводят к гипопротеинемии и
гипоонкотическим отекам.
Отеки (как правило асцит) при заболеваниях печени
развиваются только в далеко зашедших случаях. Большинству
пациентов уже известно о наличии у них цирроза и гепатита.
И на печеночную этиологию указывают другие клинические
симптомы. При гепатитах — это лихорадка в период
обострений, геморрагический и диспепсический синдром,
гепатоспленомегалия, иногда желтуха. При циррозах —
желтуха, гигантские размеры печени, «голова медузы»
(редко), геморррагии, диспепсии и прочее.
6.
Этиология, патогенез, клиникасуставных отеков
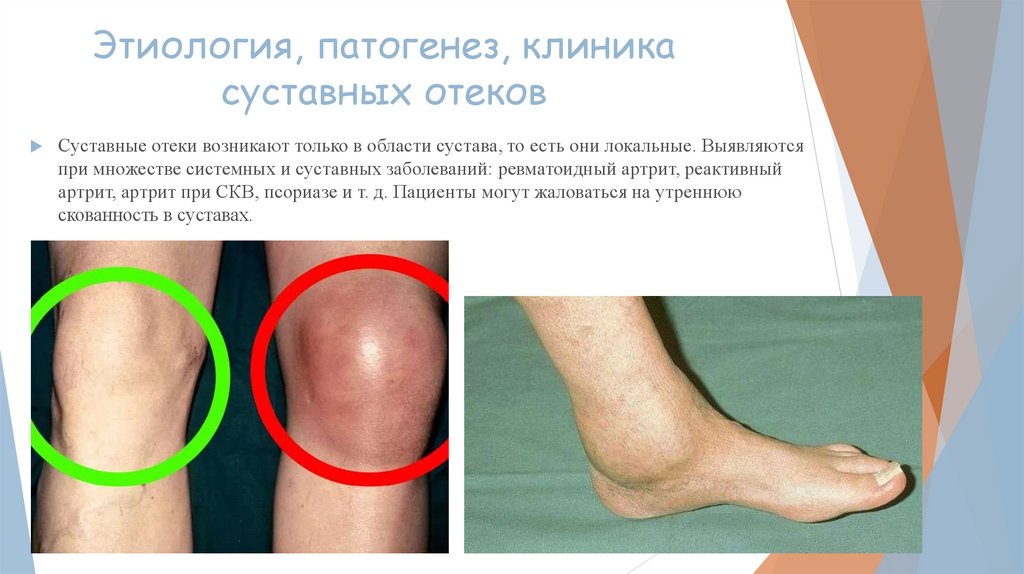
Суставные отеки возникают только в области сустава, то есть они локальные. Выявляются
при множестве системных и суставных заболеваний: ревматоидный артрит, реактивный
артрит, артрит при СКВ, псориазе и т. д. Пациенты могут жаловаться на утреннюю
скованность в суставах.
7.
Этиология, патогенез, клиника венозныхотеков
Венозный отток нарушается при острых и хронических заболеваниях вен.
Хронической патологией является варикозное расширение вен нижних конечностей.
Чаще выявляется у женской половины населения после родов и в менопаузе, что
связано с гормональными изменениями. Причиной болезни является слабость
клапанов между глубокими и поверхностными венами, кровь через перфорантные
вены перетекает в поверхностные вены из-за действующей на нее силы тяжести.
Заболевание прогрессирует постепенно. На ранних стадиях наблюдаются ноющие
боли, чувство тяжести в ногах, быстрое утомление при ходьбе или стоянии, ночные
судороги, зуд; позже присоединяются трофические язвы, из-за постоянных отеков
подкожная клетчатка уплотняется. Варикозное расширение вен, как правило,
наблюдается на обеих ногах, но степень выраженности проявлений может
различаться.
Клиника отеков при варикозном расширении вен: над поверхностью кожи
выступают расширенные венозные узелки неправильной формы, клиника «уставших
ног», отеки, исчезающие к утру. Хирурги проводят пробу Тренделенбурга-Троянова,
Претта и др.
Тромбоз глубоких вен голеней. Больная конечность резко отличается от здоровой. В
зависимости от течения (острое или хроническое) нарастают отеки, появляются боли
в икроножной мышце при ходьбе, пальпации, температура кожи над отеками
повышена.
ТГВ характеризуется: синюшностью над тяжистой плотной веной и вокруг нее. При
ТГВ наблюдается болезненность при ходьбе и глубокой пальпации голени, то есть
мышечные боли. Симптом Хоманса, Мозеса, Ловенберга
8.
Этиология, патогенез, клиникалимфатических отеков
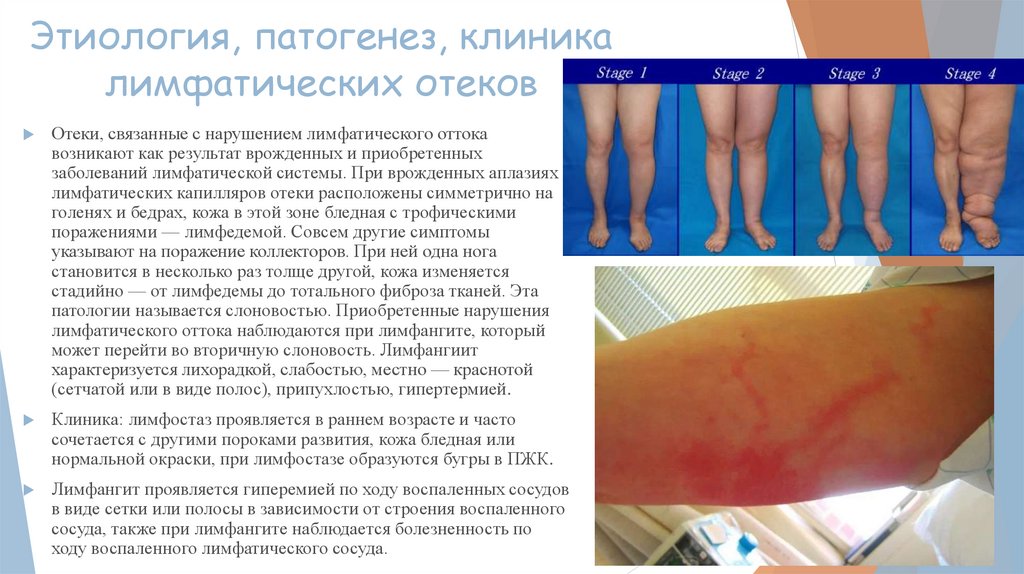
Отеки, связанные с нарушением лимфатического оттока
возникают как результат врожденных и приобретенных
заболеваний лимфатической системы. При врожденных аплазиях
лимфатических капилляров отеки расположены симметрично на
голенях и бедрах, кожа в этой зоне бледная с трофическими
поражениями — лимфедемой. Совсем другие симптомы
указывают на поражение коллекторов. При ней одна нога
становится в несколько раз толще другой, кожа изменяется
стадийно — от лимфедемы до тотального фиброза тканей. Эта
патологии называется слоновостью. Приобретенные нарушения
лимфатического оттока наблюдаются при лимфангите, который
может перейти во вторичную слоновость. Лимфангиит
характеризуется лихорадкой, слабостью, местно — краснотой
(сетчатой или в виде полос), припухлостью, гипертермией.
Клиника: лимфостаз проявляется в раннем возрасте и часто
сочетается с другими пороками развития, кожа бледная или
нормальной окраски, при лимфостазе образуются бугры в ПЖК.
Лимфангит проявляется гиперемией по ходу воспаленных сосудов
в виде сетки или полосы в зависимости от строения воспаленного
сосуда, также при лимфангите наблюдается болезненность по
ходу воспаленного лимфатического сосуда.
9.
Этиология, патогенез, клиникадругих отеков
У беременных небольшие отеки лодыжек на поздних сроках считаются нормой, если припухлость наблюдается
на голенях и бедрах, можно предположить водно-электролитный дисбаланс.
Циклические отеки. Развиваются при ПМС (предменструальном синдроме). В основе изменений в самочувствии
женщин лежат циклические гормональные изменения. При относительной недостаточности прогестерона
развиваются небольшие отеки, как следствие наблюдается небольшая припухлость голеней и стоп,
головокружение, головные боли, раздражительность.
Ортостатические отеки возникают при длительном нахождении в одном положении. Поэтому если предстоит
долгая поездка на авто, то лучше делать частые остановки и разминаться. Это состояние не требует лечения.
Медикаментозные отеки могут возникнуть вследствие приема следующих групп препаратов:
минералкортикостероидов, кортикостероидов, НПВС, андрогенов, эстрогена, блокаторов кальциевых каналов и
др.
При таких заболеваниях ЖКТ, как хронический гастрит, энтерит, колит, кишечная лимфангиэктазия
(экссудативная энтеропатия), спру, нарушено расщепление белков или всасывание аминокислот. При
недостаточном потреблении белков могут развиться «голодные» отеки. В наше время они встречаются редко (в
военное время и у веганов). Отеки при кахексии — при онкологических и инфекционных болезнях.
Идиопатические отеки возникают у женщин средних лет. Полиэтиологичны (гормональные сдвиги, стресс,
беременность в анамнезе). Сумма этих факторов приводит к центральной дизрегуляции водно-солевого обмена.
Утром отеки более выражены на верхних конечностях и лице, вечером они «спускаются» на нижние конечности.
Задержка жидкости чередуется с периодами обильного мочеотделения. Дифференцируют этот вид отеков только
методом исключения выше перечисленных причин.
10.
Обязательные вопросы:1. Когда впервые появились отеки?
2. Отмечаете ли Вы боль в пораженной конечности?
3. Уменьшаются ли отеки в течение ночи?
4. Появляется ли у Вас одышка при обычной физической нагрузке или принятии
горизонтального положения?
5. Были ли у Вас инфекционные заболевания почек или «белок в моче»?
6. Были ли у Вас гепатит или желтуха?
7. Изменились ли Ваш аппетит, масса тела и режим работы кишечника?
8. Принимаете ли Вы какие-либо лекарственные средства?
На что обращаем внимание?
Цвет кожных покровов
Болезненность при пальпации
Наличие хронических и системных заболеваний
11.
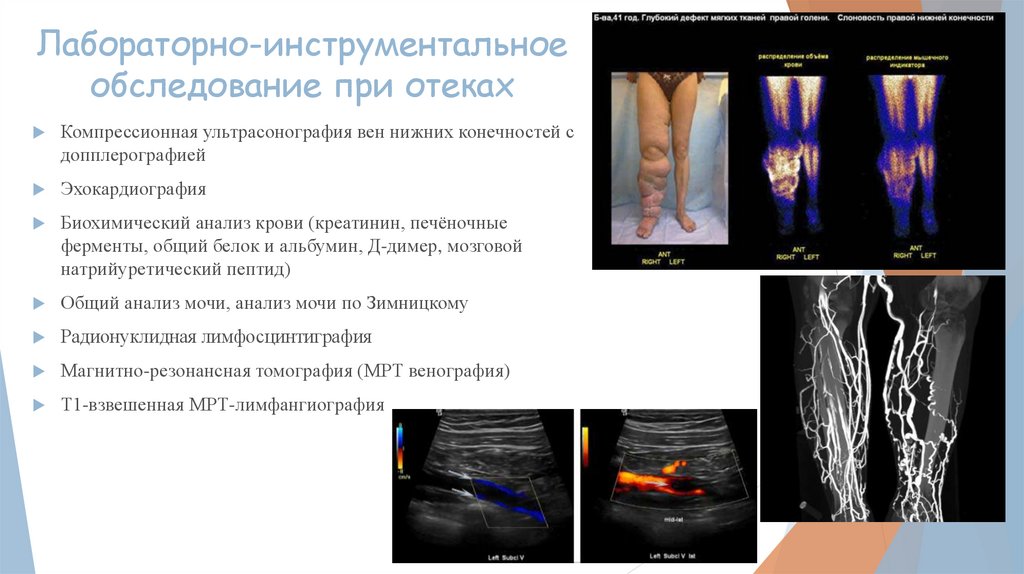
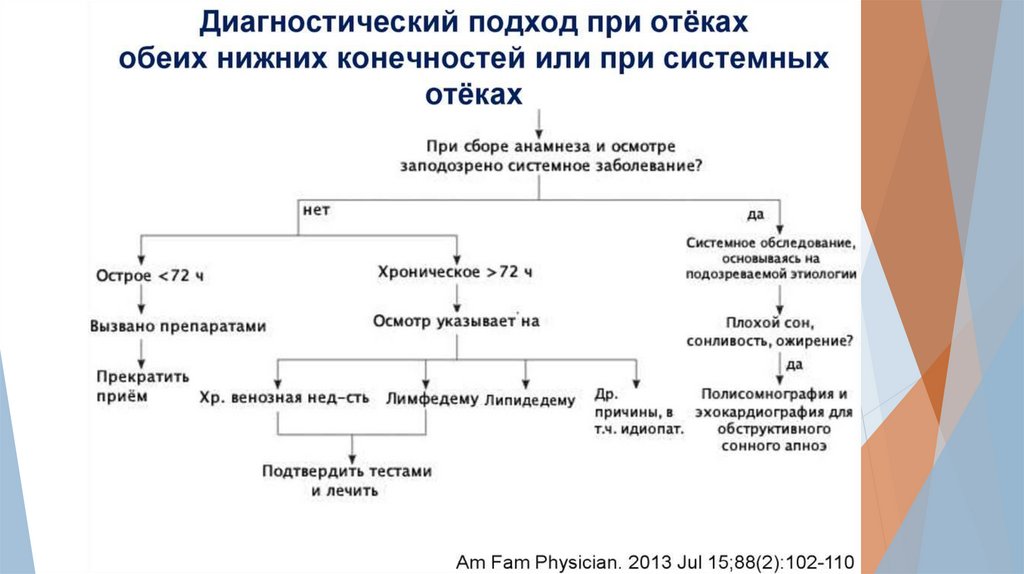
Лабораторно-инструментальноеобследование при отеках
Компрессионная ультрасонография вен нижних конечностей с
допплерографией
Эхокардиография
Биохимический анализ крови (креатинин, печёночные
ферменты, общий белок и альбумин, Д-димер, мозговой
натрийуретический пептид)
Общий анализ мочи, анализ мочи по Зимницкому
Радионуклидная лимфосцинтиграфия
Магнитно-резонансная томография (МРТ венография)
Т1-взвешенная МРТ-лимфангиография
12.
13.
14.
Лечение сердечных отековСердечные гликозиды. Усиливают сократительную способность миокарда,
корректируют объем поступающей в большой круг крови, восстанавливают
питание тканей. Дигоксин или настойка ландыша.
Диуретики мягкого действия с антагноистическим эффектом к альдостерону.
Спиронолактон или Верошпирон (аналоги). Выводят лишнюю жидкость,
предотвращают спазм сосудов. Косвенно влияют на концентрацию ангиотензинаII, ренина.
Бета-блокаторы на ранних стадиях для устранения тахикардии. С той же целью
назначаются ингибиторы АПФ.
15.
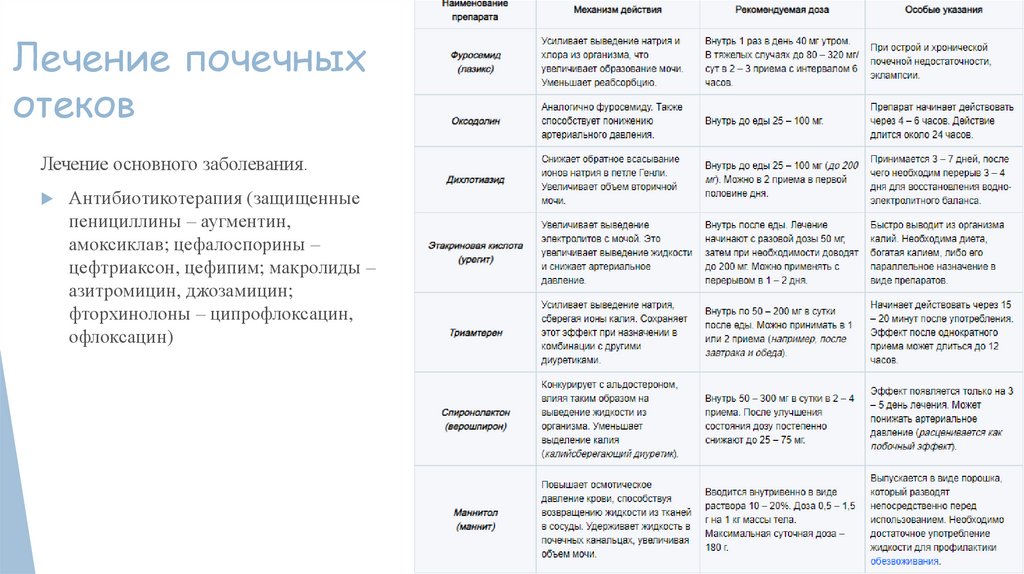
Лечение почечныхотеков
Лечение основного заболевания.
Антибиотикотерапия (защищенные
пенициллины – аугментин,
амоксиклав; цефалоспорины –
цефтриаксон, цефипим; макролиды –
азитромицин, джозамицин;
фторхинолоны – ципрофлоксацин,
офлоксацин)
16.
Лечение варикозной болезниНемедикаментозное лечение
Рациональная организация физической активности, труда и отдыха, а также коррекцию рациона
питания, направленную на снижение избыточной массы тела и профилактику запоров. Пациентам
рекомендуют избегать длительных статических нагрузок в положениях “стоя” и “сидя”. С точки
зрения улучшения функции мышечно-венозной “помпы” нижних конечностей целесообразно
занятие подвижными видами спорта (бег, лыжи, велотренажер и др.), в особенности плаванием.
Рекомендуется ношение удобной одежды и обуви на невысоком устойчивом каблуке. В случае
деформирующего плоскостопия необходима его коррекция с помощью супинаторов.
Компрессионная терапия
Медикаментозное лечение
1. Диосмин+Гесперидин (венарус по 1 таб/сут, курс не более 12 мес)
2. Флебодиа (д.д. диосмин)
3. Троксевазин (наносят на неповрежденные участки кожи утром и вечером, слегка массируя до
полного впитывания)
4. Гинкго билоба экстракт стандартизированный + гептаминола гидрохлорид + троксерутин. (Гинкор
форт по 2 капс. в день, утром и вечером, в течение 30 дней)
17.
Лечение ТГВРежим. До инструментального обследования больным с ТГВ должен быть
предписан строгий постельный режим для снижения риска ТЭЛА. После
обследования пациенты с окклюзивными и пристеночными формами венозного
тромбоза сразу могут быть активизированы.
Эластическая компрессия.
Антикоагулянтная терапия гепарин 5000ЕД п/к 4 раза в сутки под контролем
МНО, с дальнейшим переводом на клопидогрел 75 мг пожизненно.
18.
Лечение лимфатических отековКомпрессионная терапия
Кинезиотерапия
Флеботропные средства - улучшают тканевую микроциркуляцию, повышают тонус
вен, восстанавливают лимфоток. Троксевазин (наносят на неповрежденные участки
кожи утром и вечером, слегка массируя до полного впитывания)
Энзимные препараты (вобэнзим, флогэнзим) – стимулируют иммунитет, борются с
отеками, оказывают противовоспалительное и фибринолитическое действие.
Вобензим по 3 таб 3 раза в сутки
Солкосерил – снижает отечность тканей, оказывает регенеративное действие,
повышает тонус сосудистой стенки (стимулирует образование коллагена в стенках
сосудов) Солкосерил гель наносится на свежие раны, раны с влажным отделяемым,
на язвы с явлениями мокнутия — тонким слоем на очищенную рану 2–3 раза в день.










 Медицина
Медицина