Похожие презентации:
Гемолитическая болезнь новорожденных
1.
Частное профессиональное образовательное учреждениеМедицинский колледж «Авиценна»
Выполнила: студентка 312гр
Крайнева Маргарита
2.
(от греч. Haima –кровь, lytikos – разрушать) – заболевание,возникающее в результате несовместимости крови матери и
ребенка по некоторым антигенам. Чаще всего, заболевание
развивается в результате резус конфликта или конфликта по
системе АВО
3.
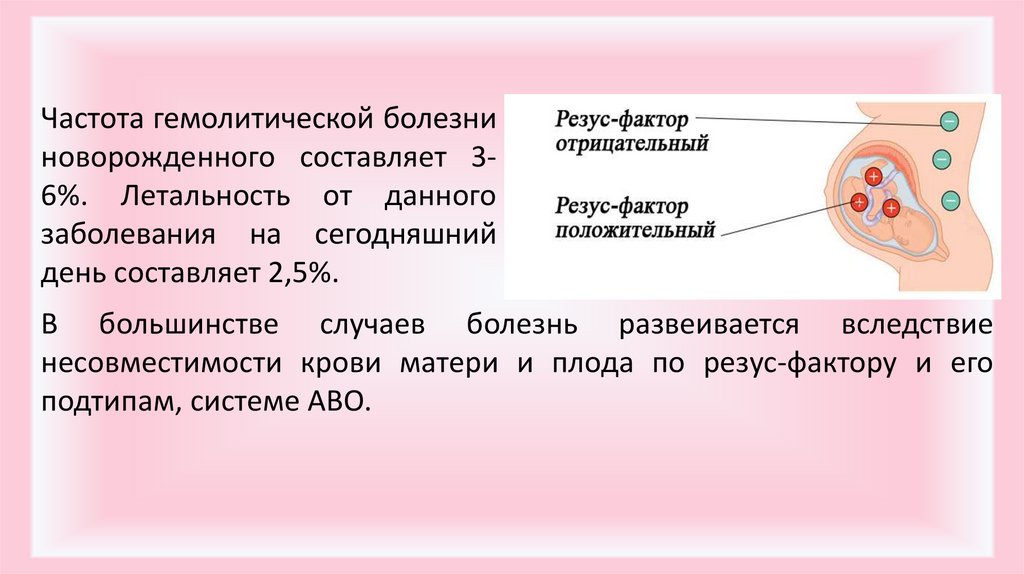
Частота гемолитической болезниноворожденного составляет 36%. Летальность от данного
заболевания на сегодняшний
день составляет 2,5%.
В большинстве случаев болезнь развеивается вследствие
несовместимости крови матери и плода по резус-фактору и его
подтипам, системе АВО.
4.
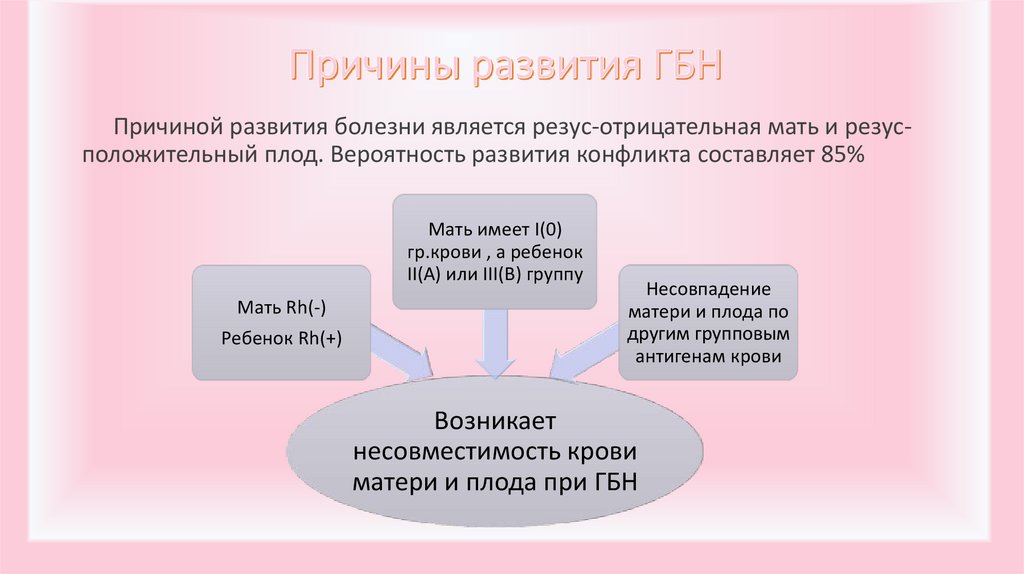
Причиной развития болезни является резус-отрицательная мать и резусположительный плод. Вероятность развития конфликта составляет 85%Мать имеет I(0)
гр.крови , а ребенок
II(A) или III(В) группу
Мать Rh(-)
Ребенок Rh(+)
Несовпадение
матери и плода по
другим групповым
антигенам крови
Возникает
несовместимость крови
матери и плода при ГБН
5.
К факторам, способствующим развитию относят:Аборты
Выкидыши
Последующие беременности и роды Rh-положительным плодом (риск
увеличивается на 8-10%)
Гемотрансфузия
Пересадка органов и тканей
Проявление ГБН у предыдущих детей
6.
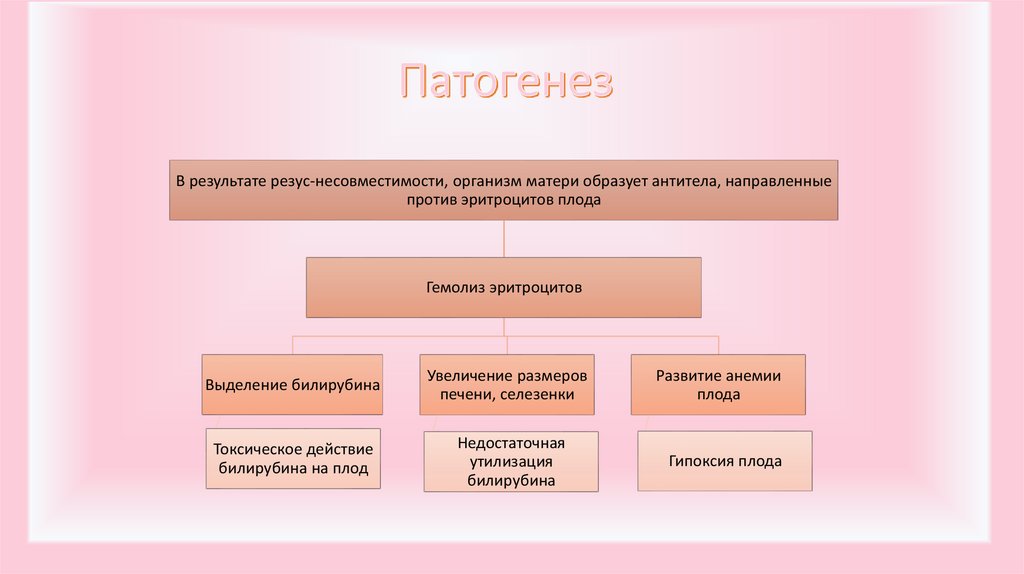
В результате резус-несовместимости, организм матери образует антитела, направленныепротив эритроцитов плода
Гемолиз эритроцитов
Выделение билирубина
Увеличение размеров
печени, селезенки
Токсическое действие
билирубина на плод
Недостаточная
утилизация
билирубина
Развитие анемии
плода
Гипоксия плода
7.
По этиологическому фактору:По системе резус-фактора
По системе группы крови
По антигенам других систем
По клинико-морфологическим формам:
• Отечная
• Желтушная – 90%
• Анемическая – 10-20%
По степени тяжести:
Легкая – 50%
Средней тяжести – 25-30%
Тяжелое – 20-30%
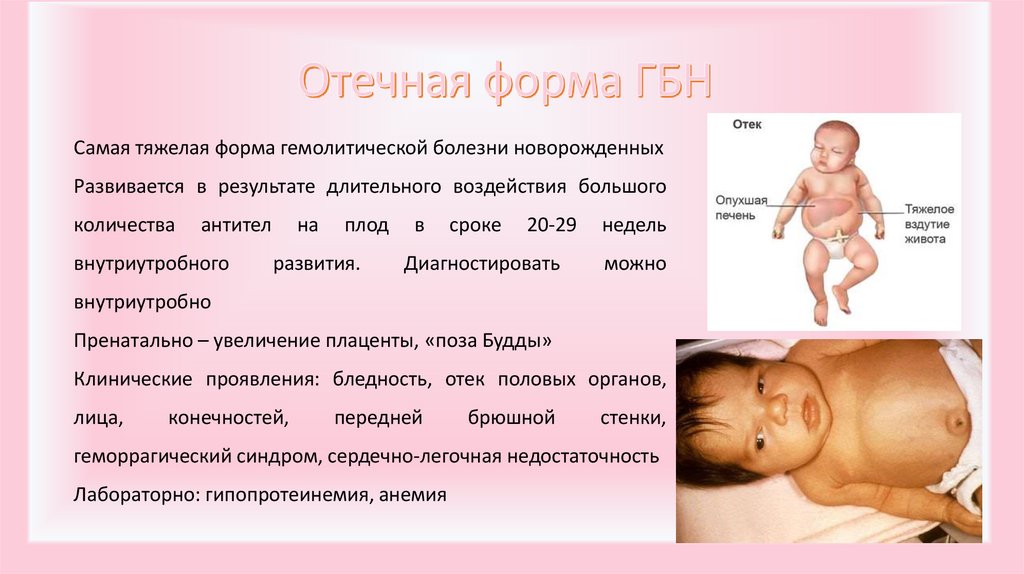
8.
Самая тяжелая форма гемолитической болезни новорожденныхРазвивается в результате длительного воздействия большого
количества
антител
внутриутробного
на
плод
развития.
в
сроке
20-29
Диагностировать
недель
можно
внутриутробно
Пренатально – увеличение плаценты, «поза Будды»
Клинические проявления: бледность, отек половых органов,
лица,
конечностей,
передней
брюшной
стенки,
геморрагический синдром, сердечно-легочная недостаточность
Лабораторно: гипопротеинемия, анемия
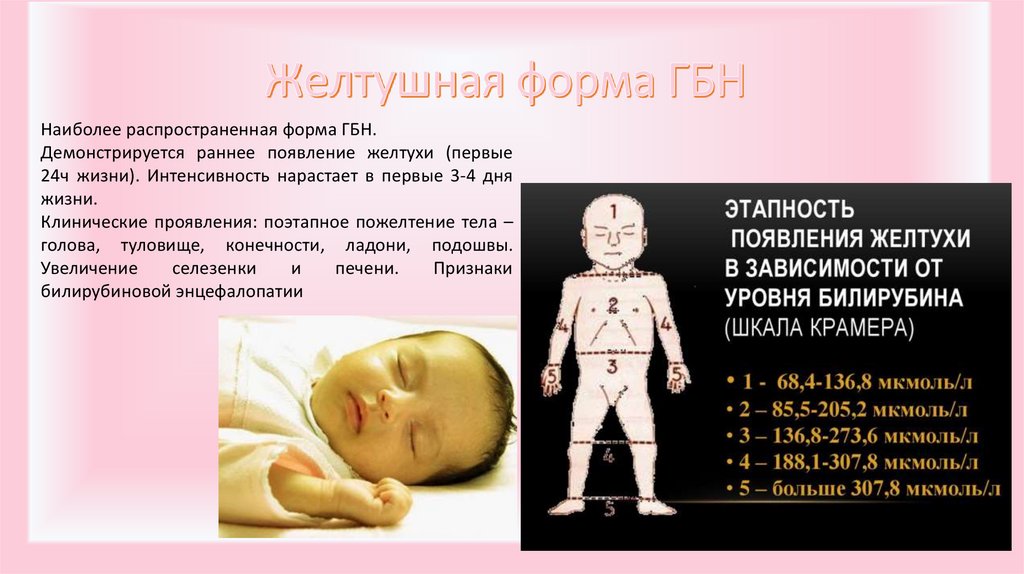
9.
Наиболее распространенная форма ГБН.Демонстрируется раннее появление желтухи (первые
24ч жизни). Интенсивность нарастает в первые 3-4 дня
жизни.
Клинические проявления: поэтапное пожелтение тела –
голова, туловище, конечности, ладони, подошвы.
Увеличение
селезенки
и
печени.
Признаки
билирубиновой энцефалопатии
10.
I стадия - доминирование признаков билирубиновой интоксикации.Ребенок плохо сосет, срыгивает, замедляется дыхание, сонливость, патологическое зевание,
снижение мышечного тонуса, возможен монотонный крик. (1-2 день жизни)
II стадия – появление классических признаков ядерной желтухи.
Гипертонус разгибателей, кисти зажаты в кулачок, запрокидывание головы, судороги, сдавленный
крик, исчезает реакция на резкий звук и сосательный рефлекс, выбухание большого родничка,
симптом «заходящего солнца, колебательные движение глазных яблок. (середина 1 недели жизни)
III стадия – период ложного благополучия
Исчезает гипертонус, спастика. Создается впечатление возможной полной реабилитации (2-3
неделя болезни)
IV стадия - период формирования неврологических осложнений
ДЦП, парезы, задержка умственного и физического развития, дефект слуха, паралич (проявление
на 3-5 месяц жизни)
11.
Считается самой легкой формой ГБН. Встречается в 10-20%случаев заболевания.
Проявляется бледностью кожных покровов и слизистых, может
выслушиваться систолический шум. Умеренное увеличение
селезенки и печени. Неврологический статус не нарушен.
Желтуха может отсутствовать или носить невыраженных
характер Доброкачественное течение
12.
Пренатальная:• Акушерский анамнез
• Исследование околоплодных вод (амниоцентез): повышение оптической
плотности, увеличение уровня билирубина, глюкозы и снижение уровня
эстрогенов
• Иммунологический мониторинг – определение титра IgM реакция
гемагглютинации
• УЗИ плода и плаценты – плацента утолщена, асцит, поза Будды, признаки
отека плода
• КТГ – гипоксия плода
13.
Постнатальная:1. Выделение новорожденных группы риска развития ГБН
2. Клинические проявления: желтуха, бледность кожных покровов, отеки,
неврологическая симптоматика
3. Лабораторная диагностика:
• Определение группы крови и резус-фактора у новорождённых,
родившихся от матерей с I(0) группой и Rh(-)
• Определение уровня билирубина в пуповинной крови при рождении
(более –мкмоль/л)
• Динамика уровня билирубина по его фракциям
• ОАК: Hb, Ht, эритроциты
• Почасовой прирост билирубин
14.
Виды терапии:I. Оперативные методы:
общее замещение плазмы крови
II. Консервативные методы:
использование лампы фототерапии и инфузионая терапия с применением
внутривенных иммуноглабулинов
15.
Наиболее эффективный метод лечения ГБН.Облучение ребенка лампами дневного, «синими»,
«зеленого», «голубого» света
Механизм действия: под действием фотохимических
реакций
Методики: беспрерывная и с перерывами
Показания: общий билирубин 170-200 мкмоль/л
Противопоказания: анемия
и инфекционные
заболевания с наличием повышенной фракции
почечной недостаточностью
Побочные действия: дегидратация, диарея, сыпь,
синдром бронзовой кожи
16.
Ведение высоких доз внутривенных иммуноглобулинов может уменьшитьразрушение эритроцитов, что снижает число операций заменного переливания
крови. Введение данного перпарата возможно в течении первых трех суток
жизни с интервалом в 12ч
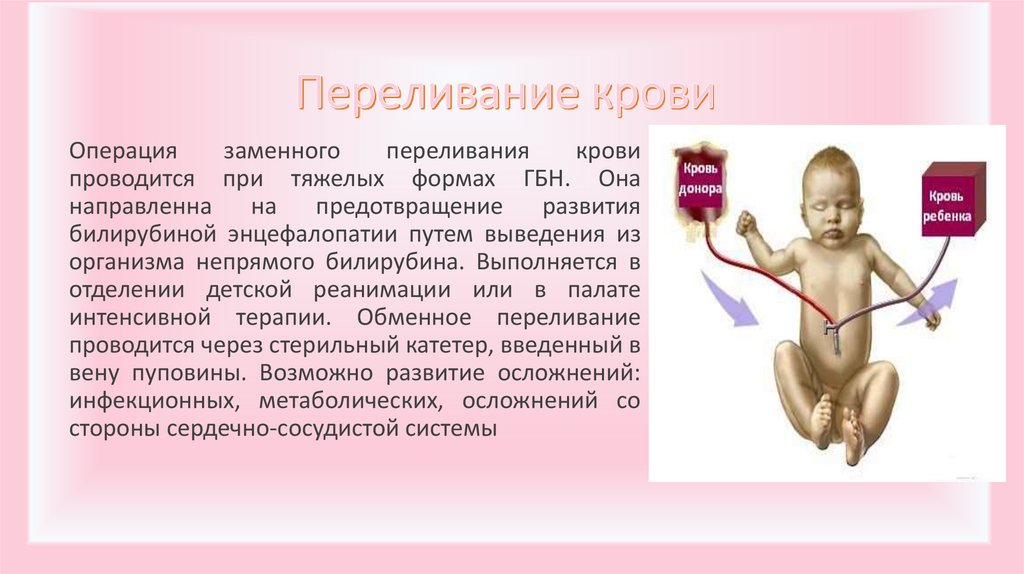
17.
Операциязаменного
переливания
крови
проводится при тяжелых формах ГБН. Она
направленна
на
предотвращение
развития
билирубиной энцефалопатии путем выведения из
организма непрямого билирубина. Выполняется в
отделении детской реанимации или в палате
интенсивной терапии. Обменное переливание
проводится через стерильный катетер, введенный в
вену пуповины. Возможно развитие осложнений:
инфекционных, метаболических, осложнений со
стороны сердечно-сосудистой системы
18.
I. Неспецифическая:Планирование семьи, индивидуальный подбор компонентов крови при
трансфузиях, УЗ-скрининг во время беременности, предотвращение абортов
II. Специфическая:
Введение иммуноглобулинов человека резус-отрицательным женщинам с
резус-положительным ребенком. Выполняется на сроке 28-30 недель.
Иммуноглобулин быстро покрывает резус-положительные эритроциты плода,
которые попали в кровоток матери, после они уже не распознаются иммунной
системой матери как чужеродные и не вызывают образование антител











 Медицина
Медицина








