Похожие презентации:
Лучевая диагностика при заболеваниях желудочно-кишечного тракта
1. Лучевая диагностика при заболеваниях желудочно-кишечного тракта
Лучевая диагностика призаболеваниях желудочнокишечного тракта
ТОГБУЗ «ГКБ № 4 г.Тамбова»
Заведующая отделением лучевой
диагностики и эндоскопии врач УЗД I
категории
Федорова Ирина Ивановна
2.
ЛД-это целый комплекс диагностическихметодик, основанных на использовании
магнитных полей, звуковых волн или
излучения, предназначенных для
получения изображения тех или иных
структур.
Лучевое исследование занимает значительное
место в диагностике заболеваний и
повреждений органов пищеварительной
системы. Появление новых
высокоинформативных методов, таких как КТ,
МРТ, ПЭТ, значительно повысило
достоверность лучевой диагностики
заболеваний и повреждений органов
желудочно-кишечного тракта, но не уменьшило
значения рентгенологического метода
исследования.
3.
Комплексная лучевая иэндоскопическая диагностика
повреждений и заболеваний
ЖКТ:
Ознакомление с анамнезом и клинической картиной болезни
Установление показаний к исследованию и выбор метода лучевого и/или
эндоскопического исследования
Анализ результатов исследований
Нет патологических изменений
Есть патологические изменения
Сопоставление результатов клинических, лучевых, эндоскопических и
лабораторных исследований
4.
Методы исследования• Рентгенологические
– Рентгеноскопия (с сульфатом бария)
– Рентгенография обзорная
– Компьютерная томография
• Ультразвуковое сканирование
• МРТ
• Эндоскопия (эзофагогастродуоденоскопия,
колоноскопия)
5.
Показания• Боли в животе
• Нарушение пищеварения (тяжесть в
желудке, изжога, тошнота, рвота)
• Расстройства стула (диарея, запор)
• Желудочно‒кишечные кровотечения
• Асцит
• Механическая желтуха
• Пальпация объемных образований
ЖКТ
6. РЕНТГЕНОЛОГИЧЕСКИЙ МЕТОД
Рентгенологическое исследование пищевода, желудка и кишечникапозволяет уточнить форму этих органов, их положение, состояние
рельефа слизистой оболочки, тонус, перистальтику. Этот метод играет
важную роль в диагностике язвенной болезни, опухолей желудочнокишечного тракта, аномалий развития желчнокаменной болезни.
Важное значение оно имеет и в выявлении осложнений (стеноз
желудка, пенетрация язвы, варикозное расширение вен пищевода,
долихосигма, мегаколон и др.), а также оценки характера
функциональных (моторно-эвакуаторных) расстройств. Менее значима
роль рентгенологического обследования в установлении диагноза
гастрита, дуоденита, холецистита, колита. Наличие указанных
заболеваний не всегда отражается на рентгенологической картине.
7.
Цели исследования.Рентгенологическое
исследование применяется для
выявления заболеваний
пищевода (пороков развития,
язв, опухолей, сужения
просвета, дивертикулов);
желудка (язв, опухолей),
кишечника (воспалительных
заболеваний, опухолей,
дивертикулов), а также
нарушений двигательной
функции этих органов.
Рентгенологическое исследование
органов пищеварительной системы
обязательно включает в себя
просвечивание и серийную
рентгенографию (обзорную и
прицельную), так как в силу анатомофизиологических особенностей
пищеварительной системы правильное
распознавание заболеваний только по
снимкам, выполненным в стандартной
проекции, невозможно.
8.
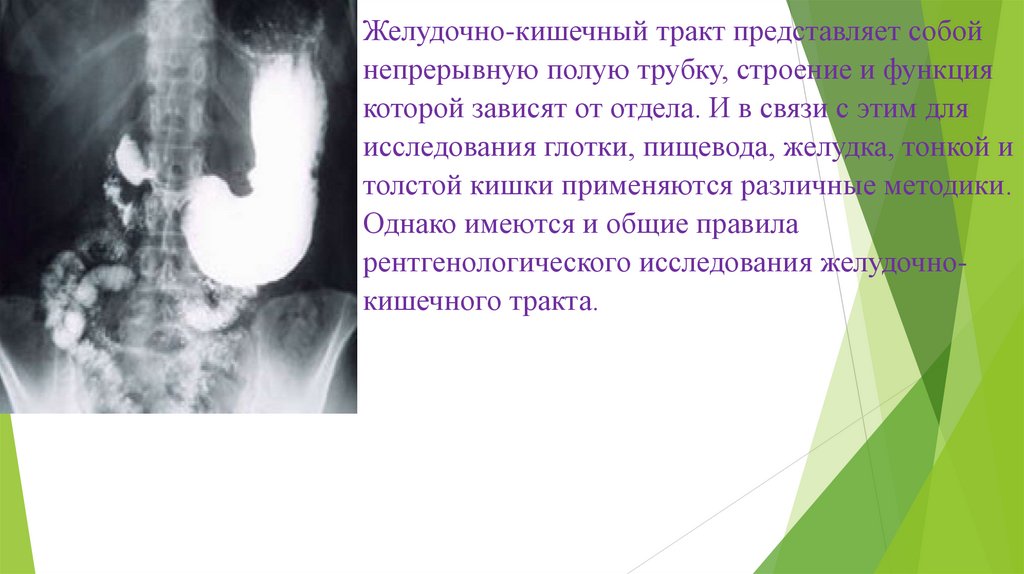
Желудочно-кишечный тракт представляет собойнепрерывную полую трубку, строение и функция
которой зависят от отдела. И в связи с этим для
исследования глотки, пищевода, желудка, тонкой и
толстой кишки применяются различные методики.
Однако имеются и общие правила
рентгенологического исследования желудочнокишечного тракта.
9. Основные показания для рентгенологического исследования пищевода, желудка и кишечника:
1. Диагностика аномалий развития органов ЖКТ.2. Диагностика неспецифических и специфических воспалительных
заболеваний пищевода, тонкой и толстой кишки (эзофагит, неязвенный колит,
терминальный илеит (болезнь Крона), неспецифический язвенный колит (НЯК),
гранулематозный колит, туберкулез толстой кишки).
3. Диагностика язвенной болезни желудка и ДПК (особенно при
противопоказаниях к эндоскопии) и ее осложнений (перфорация, пенетрация,
стеноз, малигнизация).
4. Диагностика доброкачественных и злокачественных опухолей органов ЖКТ.
5. Диагностика грыжи пищеводного отверстия диафрагмы.
10.
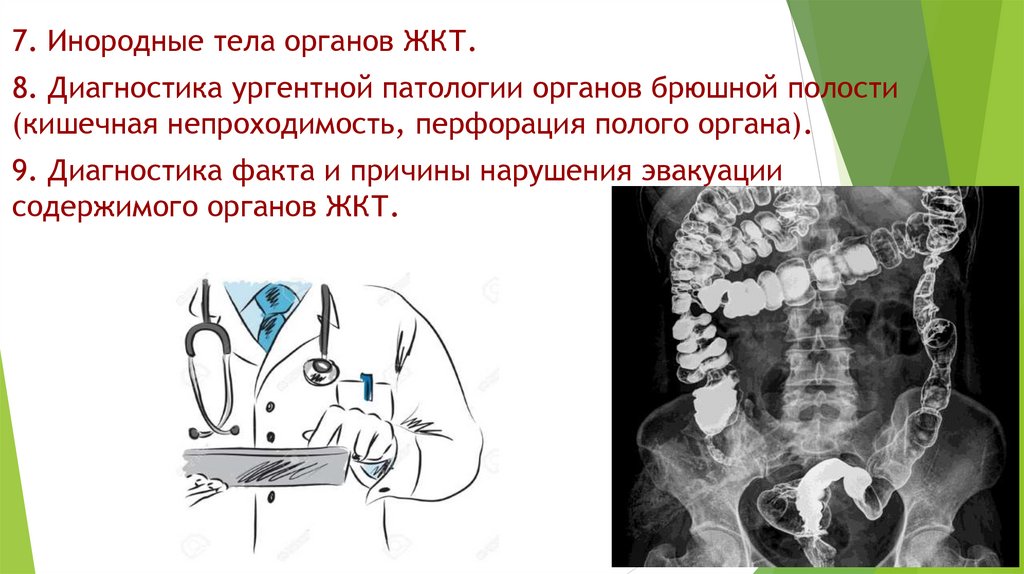
7. Инородные тела органов ЖКТ.8. Диагностика ургентной патологии органов брюшной полости
(кишечная непроходимость, перфорация полого органа).
9. Диагностика факта и причины нарушения эвакуации
содержимого органов ЖКТ.
11. Заболевания кишечника
1. Непроходимость: а) механическая6) динамическая
2. Тромбоз и эмболии брыжеечных сосудов
3. Энтериты и колиты
4. Неспецифический язвенный колит
5. Гранулематозный колит (болезнь Крона)
6. Рак
7. Острая кишечная непроходимость
12. Подготовка к исследованию
Желудок исследуют натощак (до приема пищи и жидкости). Прием даже одногоглотка жидкости может привести к уменьшению контрастности бариевой взвеси,
ее адгезивности, и привести к снижению диагностической эффективности
метода. Накануне больной ужинает в промежутке от 6 до 8 ч вечера.
Исключается пища, способная вызвать метеоризм кишечника. Голод в течение
12–13 ч обеспечивает полное опорожнение желудка. В день исследования
исключается прием лекарств, пациент не чистит зубы, не курит.
13.
Рентгенологическое исследование толстой кишки– ирригоскопия – требует специальной подготовки
в виде тщательного очищения кишечника.
Эффективным способом очищения кишечника
является использование препарата «Фортранс»,
мовипреп, представляющего собой
изоосмотический раствор полиэтиленгликоля и
электролитов.
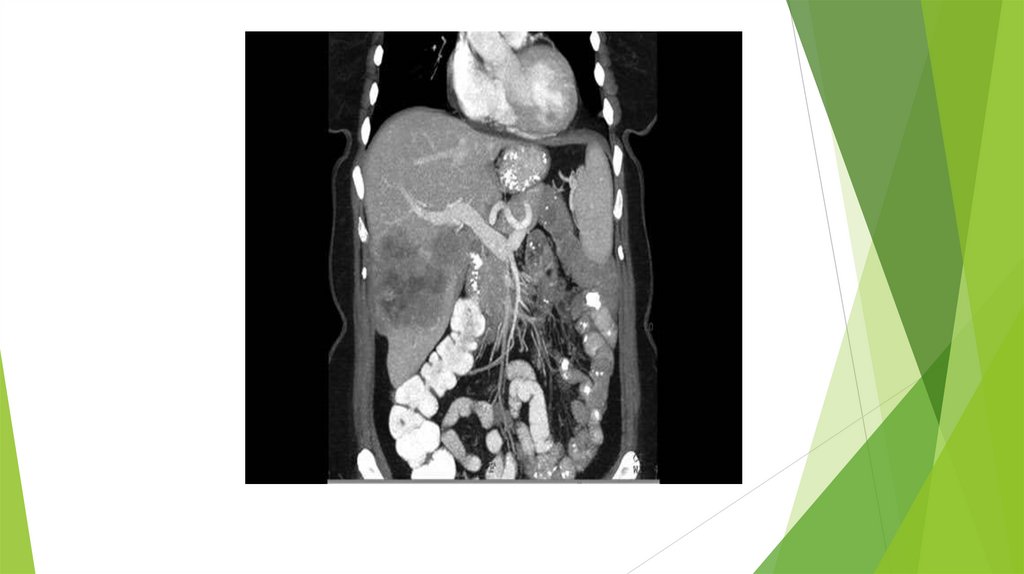
14. КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
КТ-метод диагностики , при котором применяется энергия рентгеновского излучения.Вращаясь, КТ-сканер пропускает через исследуемую область рентгеновские лучи.
Этот метод лучевой диагностики позволяет оценить состояние стенки полого органа и
окружающих тканей. КТ также показана при подозрении на перфорацию желудка или
двенадцатиперстной кишки, так как определяет даже небольшое количество свободного
газа в животе за ее пределами.
КТ является предпочтительным методом диагностики при определении стадии опухолей
и в диагностике околокишечного воспаления и абсцессов. КТ также показана для
выявления регионарных и отдаленных метастазов при злокачественных опухолях толстой
кишки.
15.
16. МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
В основе метода лежит получение послойного изображения исследуемой частитела в виде серии срезов, которые реконструируются компьютером в цельные
изображения той или иной анатомической области.
При патологии желудочно-кишечного тракта использование МРТ ограничено
из-за артефактов, возникающих при перистальтике кишечника. Однако
возможности методики расширяются в связи с разработкой быстрых
импульсных последовательностей, которые позволяют оценить состояние
стенки полого органа и окружающих тканей.
МРТ помогает отличить острую воспалительную стадию от фиброзного
процесса при воспалительных заболеваниях, выявить кишечные свищи и
абсцессы.
17.
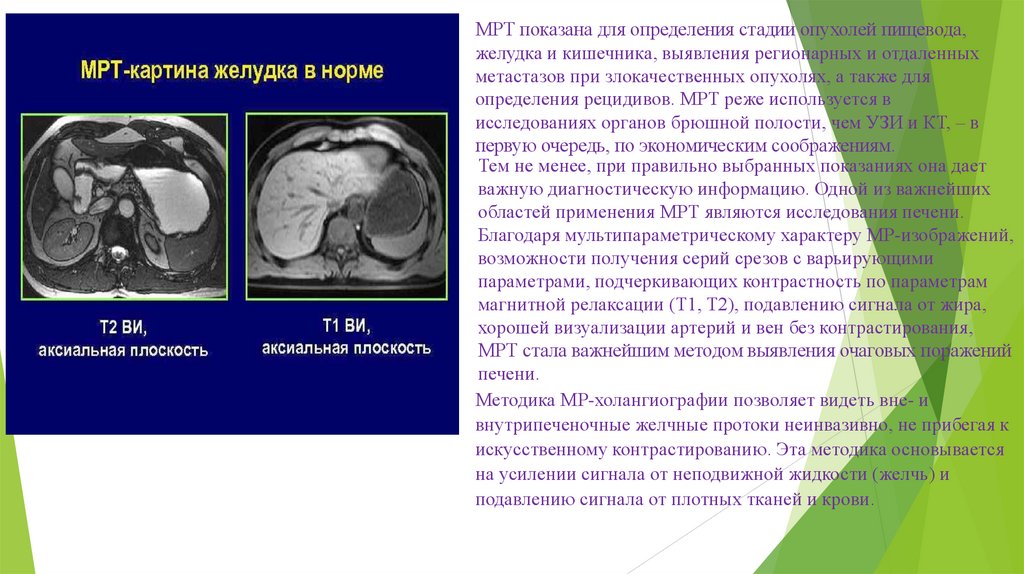
МРТ показана для определения стадии опухолей пищевода,желудка и кишечника, выявления регионарных и отдаленных
метастазов при злокачественных опухолях, а также для
определения рецидивов. МРТ реже используется в
исследованиях органов брюшной полости, чем УЗИ и КТ, – в
первую очередь, по экономическим соображениям.
Тем не менее, при правильно выбранных показаниях она дает
важную диагностическую информацию. Одной из важнейших
областей применения МРТ являются исследования печени.
Благодаря мультипараметрическому характеру МР-изображений,
возможности получения серий срезов с варьирующими
параметрами, подчеркивающих контрастность по параметрам
магнитной релаксации (Т1, Т2), подавлению сигнала от жира,
хорошей визуализации артерий и вен без контрастирования,
МРТ стала важнейшим методом выявления очаговых поражений
печени.
Методика МР-холангиографии позволяет видеть вне- и
внутрипеченочные желчные протоки неинвазивно, не прибегая к
искусственному контрастированию. Эта методика основывается
на усилении сигнала от неподвижной жидкости (желчь) и
подавлению сигнала от плотных тканей и крови.
18. УЛЬТРАЗВУКОВОЙ МЕТОД
УЗИ стал основным, стандартнымметодом исследования всех
паренхиматозных органов
брюшной полости. Цветовое
допплеровское исследование
является стандартным методом
изучения сосудов органов
брюшной полости и исследования
васкуляризации выявленных
патологических образований и
структур.
19.
Ультразвуковая диагностика заболеваний основана на способностиультразвуковых волн (частотой от 0,8 до 15 МГц), определенным образом
сфокусированных и направленных, частично отражаться или поглощаться при
прохождении через ткани и органы с разной плотностью. Отраженные
ультразвуковые импульсы после их преобразования в электрические
регистрируются на экране электронно-лучевой трубки. Изображение с экрана
фиксируют на стенке.
С помощью ультразвукового исследования (УЗИ) можно определить формы,
размеры, положение, структуру различных органов брюшной полости печени, желчного пузыря, поджелудочной железы, выявить опухоли, кисты,
конкременты (камни), сосудистые расстройства, повреждения протоков и
другие заболевания.
20.
УЗИ используют для изучения структуры стенки органов ЖКТ иоценки моторно-эвакуаторной функции как при воспалительных,
так и при онкологических заболеваниях. Так, эхография при
опухолях определенных отделов желудка и кишечника позволяет
получить информацию, недоступную для рентгенологического и
эндоскопического методов исследования: состояние всех слоев
стенок полых органов, выявление распространения опухоли за
пределы органа, отдаленных метастазов и асцита.
21.
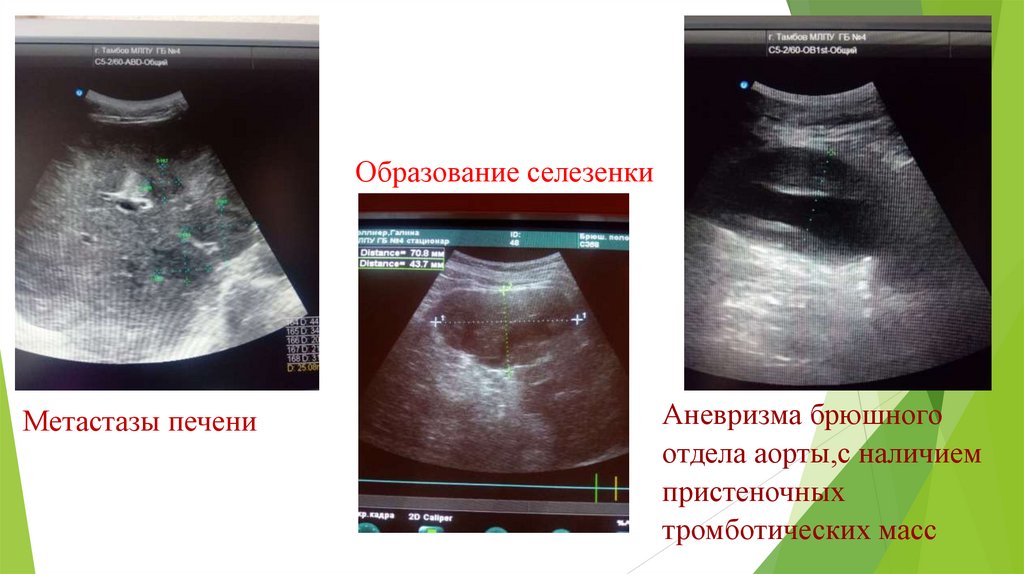
Образование селезенкиМетастазы печени
Аневризма брюшного
отдела аорты,с наличием
пристеночных
тромботических масс
22.
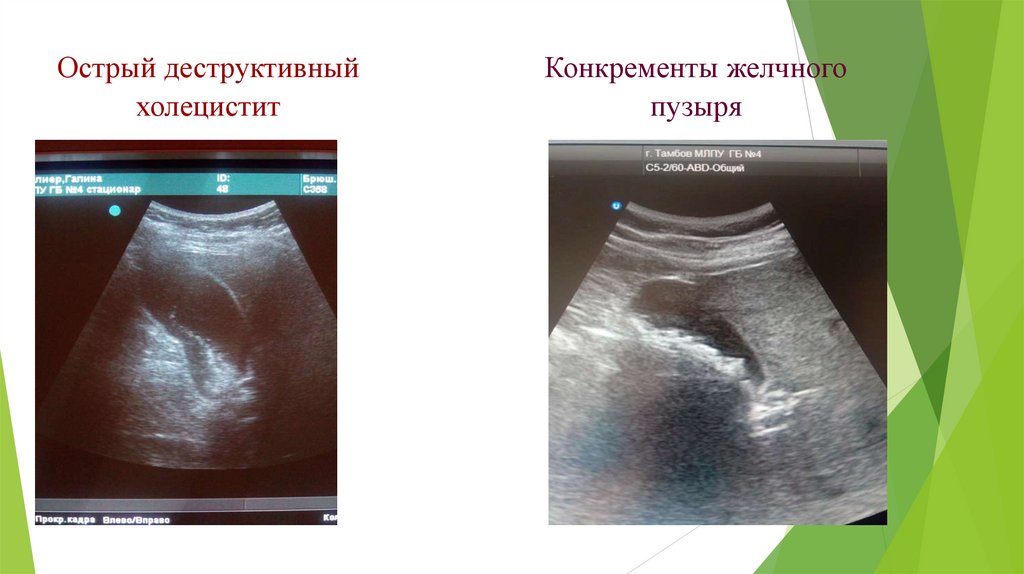
Острый деструктивныйхолецистит
Конкременты желчного
пузыря
23. Эндоскопия
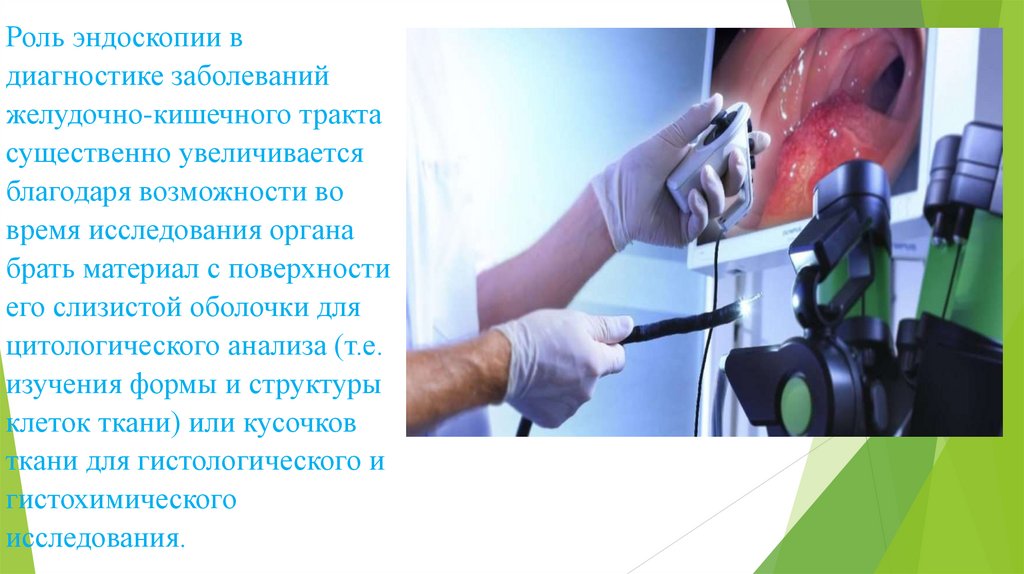
Роль эндоскопии вдиагностике заболеваний
желудочно-кишечного тракта
существенно увеличивается
благодаря возможности во
время исследования органа
брать материал с поверхности
его слизистой оболочки для
цитологического анализа (т.е.
изучения формы и структуры
клеток ткани) или кусочков
ткани для гистологического и
гистохимического
исследования.
24.
Подготовка пациентов.Плановую гастроскопию проводят утром натощак. Перед исследованием пациентам нельзя курить, принимать
лекарства, употреблять жидкость. Экстренную гастроскопию (например, при желудочном кровотечении)
выполняют в любое время суток. Для улучшения переносимости эндоскопии непосредственно перед
исследованием пациентам производят орошение глотки лекарственными препаратами, снижающими
чувствительность слизистой оболочки. Пациентам с аллергическими реакциями на эти препараты
эзофагогастродуоденоскопия (ФГДС) выполняется без медикаментозной подготовки.
Следует иметь в виду, что после эзофагогастродуоденоскопии в течение 30-40 минут пациентам не
разрешается принимать пищу и пить воду.
Если делали биопсию, то пищу в этот день можно принимать только холодную.
Пациенты, которым назначено эндоскопическое исследование, должны выполнять следующие правила:
Исследование желудка проводят натощак. Накануне обследования легкий ужин можно принять не позднее
18 часов. В день обследования от завтрака следует отказаться.
Плавному и безболезненному введению эндоскопа помогает анестетик.
Перед проведением процедуры следует освободиться от стесняющей одежды, снять галстук, пиджак.
Проведение эзофагогастродуоденоскопии (ФГДС) противопоказано больным с выраженной сердечной и
легочно-сердечной недостаточностью, аневризмой аорты, перенесшим менее полугода назад инфаркт
миокарда, инсульт, при наличии психических заболеваний, выраженной деформации позвоночника,
большого зоба, варикозно расширенных венах пищевода, значительных сухожилиях пищевода (после
операций, ожогов и др.). При наличии у пациентов, направленных на эзофагогастродуоденоскопию,
воспалительных заболеваний верхних дыхательных путей, ишемической болезни сердца (грудной жабы),
гипертонической болезни, ожирении, больших дивертикулов пищевода врач-эндоскопист должен быть
поставлен в известность о существующей патологии, чтобы предельно осторожно выполнить исследование и
принять все меры для предотвращения ухудшения самочувствия пациентов в процессе и после процедуры.
25.
Колоноскопию проводят после тщательной подготовки кишечника.За 3 дня до колоноскопии назначается бесшлаковая диета: из пищи исключаются овощи,
хлеб ржаной, а также грубого помола пшеничный хлеб, бобовые, овсяная, гречневая,
ячневая крупы, жесткое мясо и др. Накануне колоноскопии, после второго завтрака
пациентам назначается 40 г касторового или вазелинового масла для получения
слабительного эффекта, вечером делается очистительная клизма. На ночь пациентам
следует принять легкое успокаивающее средство (настойку валерианы или пустырника,
седуксен, 1/2 табл. димедрола). Утром, за 2 ч до исследования, повторно ставят
очистительную клизму. Пациенты в день исследования не завтракают.
Проведение колоноскопии противопоказано (весьма опасно) при наличии у больных
тяжелой сердечной и легочно-сердечной недостаточности, перенесенного менее 6
месяцев тому назад инфаркта миокарда или инсульта, психических заболеваний,
гемофилии. Об имеющихся у пациентов послеоперационных, послеродовых рубцовых
сужениях прямой кишки, острых воспалительных и гнойных поражениях промежности,
сердечно-сосудистой недостаточности, гипертонической болезни, ишемической болезни
сердца (грудной жабы) следует заблаговременно предупредить врача-эндоскописта,
чтобы он принял все необходимые меры для предотвращения возможных ухудшений
состояния пациента в процессе колоноскопии.
26. Колоноскопию проводят после тщательной подготовки кишечника.
Краткий итог всей темы: Таким образом, диагностикапатологии желудочно-кишечного тракта осуществляется с
помощью лучевых и эндоскопических методов
исследования. Лучевые методы диагностики включают
рентгенологическое исследование ЖКТ, УЗ-сканирование,
а также рентгеновскую КТ и МРТ. Выбор метода лучевого
исследования определяется диагностическими
возможностями каждого метода, анатомической областью
исследования и предполагаемой патологией.



















 Медицина
Медицина