Похожие презентации:
Топографическая анатомия и оперативная хирургия грудной стенки и органов грудной полости. Лекция 1
1. Топографическая анатомия и оперативная хирургия грудной стенки и органов грудной полости
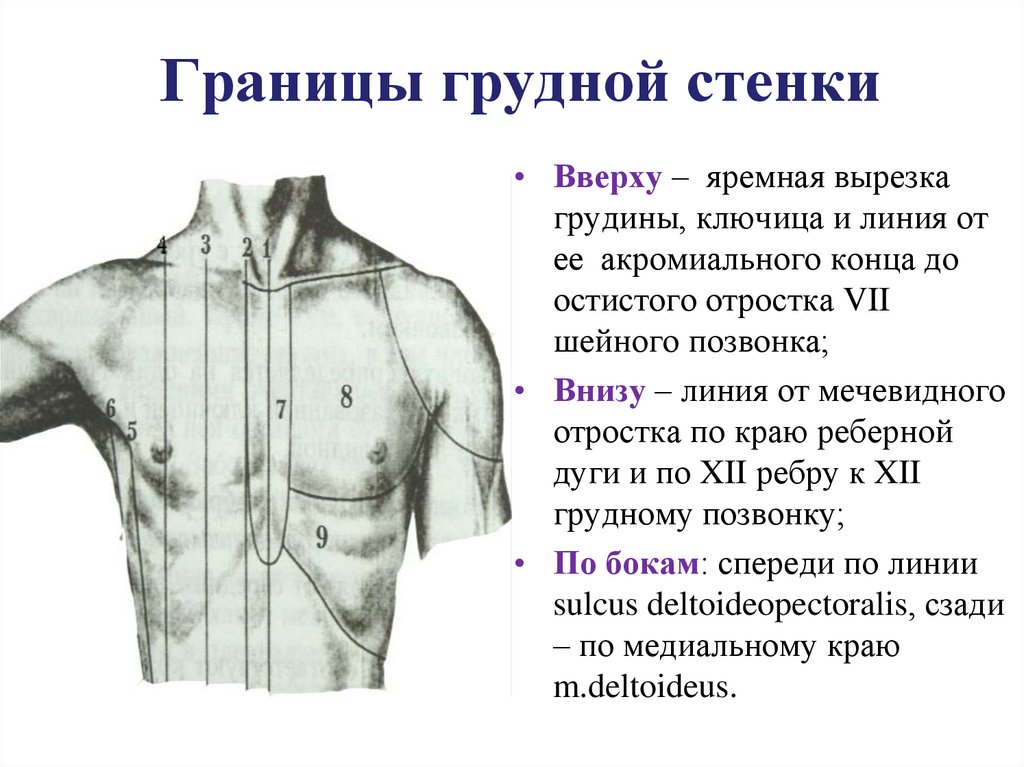
Лектор - ст.преподаватель С.И. Веретенников2. Границы грудной стенки
• Вверху – яремная вырезкагрудины, ключица и линия от
ее акромиального конца до
остистого отростка VII
шейного позвонка;
• Внизу – линия от мечевидного
отростка по краю реберной
дуги и по XII ребру к XII
грудному позвонку;
• По бокам: спереди по линии
sulcus deltoideopectoralis, сзади
– по медиальному краю
m.deltoideus.
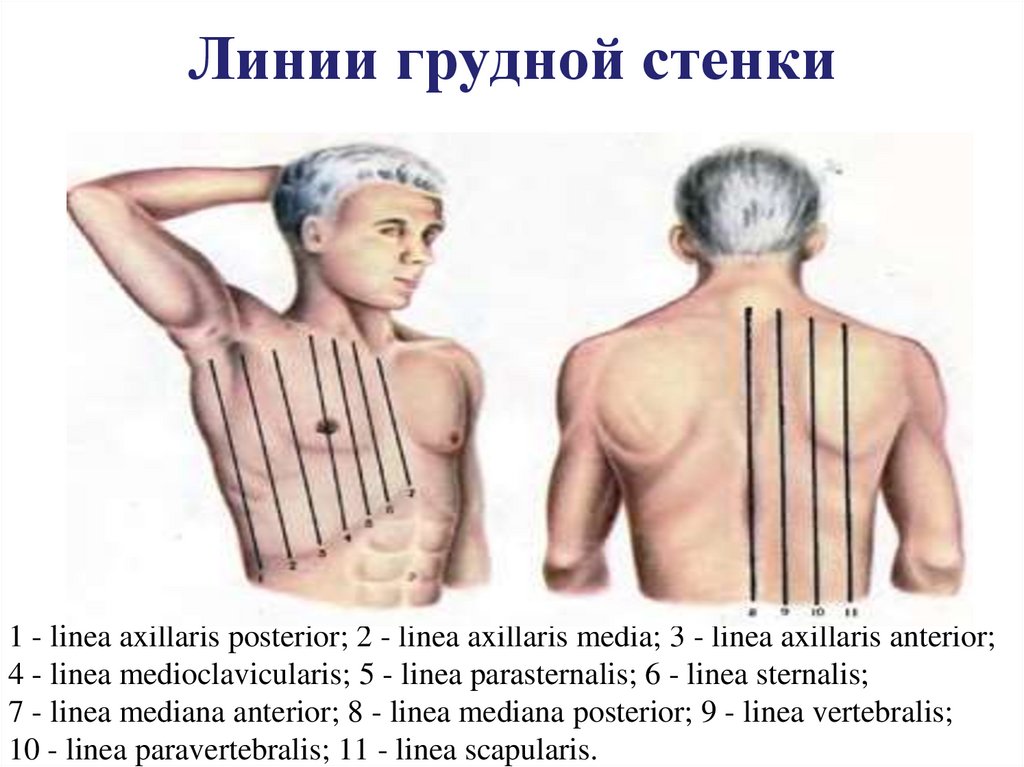
3. Линии грудной стенки
1 - linea axillaris posterior; 2 - linea axillaris media; 3 - linea axillaris anterior;4 - linea medioclavicularis; 5 - linea parasternalis; 6 - linea sternalis;
7 - linea mediana anterior; 8 - linea mediana posterior; 9 - linea vertebralis;
10 - linea paravertebralis; 11 - linea scapularis.
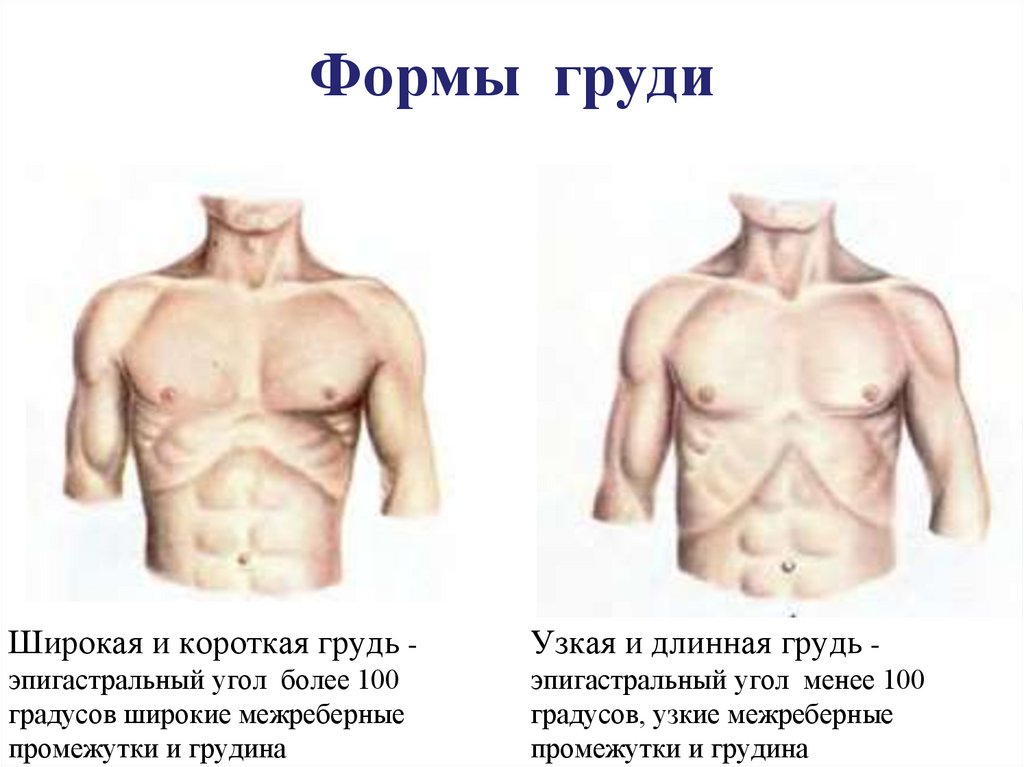
4. Формы груди
Широкая и короткая грудь -Узкая и длинная грудь -
эпигастральный угол более 100
градусов широкие межреберные
промежутки и грудина
эпигастральный угол менее 100
градусов, узкие межреберные
промежутки и грудина
5. Форма грудной клетки у детей
до 3-х лет – конус основанием книзу
к 5-ти годам – цилиндрическая
к 7 годам – конус основанием кверху
к 12-13 годам – формирование грудной
клетки заканчивается
6. Возрастные особенности грудной клетки
• ребра располагаются горизонтально• до 3-х лет 3 свободных ребра
• к 5-6 годам начинает формироваться борозда
ребра
• к 12 годам межреберный сосудисто-нервный
пучок скрывается в борозде
• яремная вырезка грудины проецируется на
уровне верхнего края Th I, к 7 годам – Th II
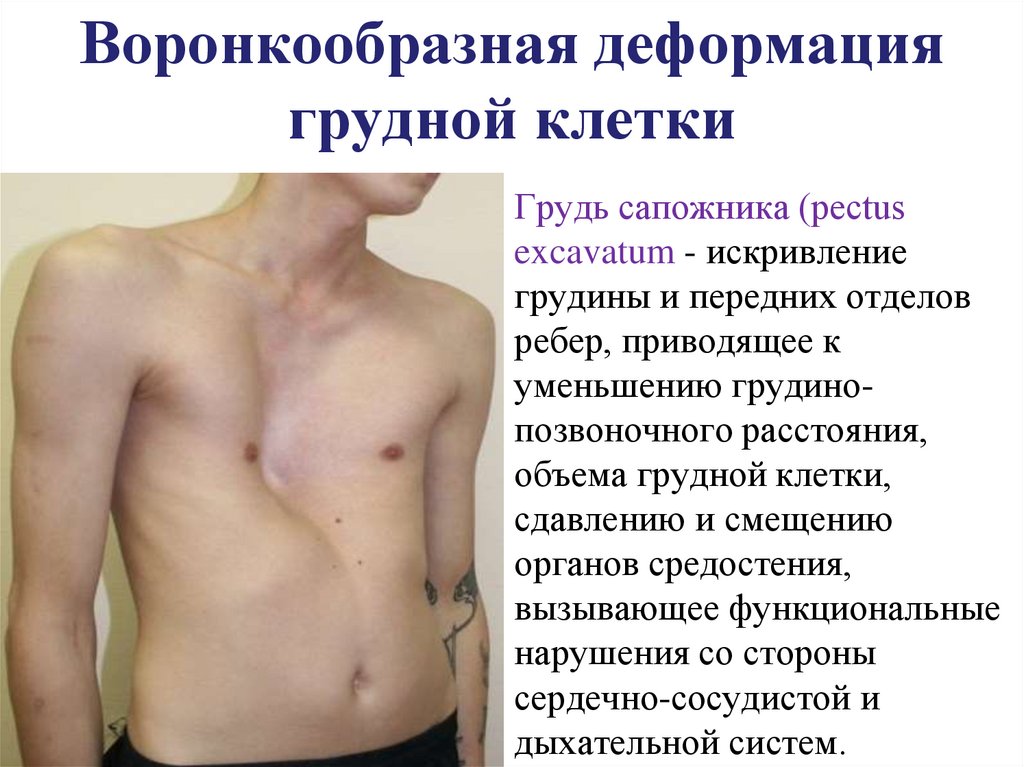
7. Воронкообразная деформация грудной клетки
Грудь сапожника (pectusexcavatum - искривление
грудины и передних отделов
ребер, приводящее к
уменьшению грудинопозвоночного расстояния,
объема грудной клетки,
сдавлению и смещению
органов средостения,
вызывающее функциональные
нарушения со стороны
сердечно-сосудистой и
дыхательной систем.
8. Индекс Гижицкой для определения степени деформации грудной клетки
I степень - более 0,7II степень - от 0,7 до 0,5
III степень - менее 0,5
9. Способы оперативного лечения ВДГК
• Без фиксаторов грудино-реберногокомплекса
• С применением наружных фиксаторов
• С применением внутренних фиксаторов
• Операции переворота грудины на 180°
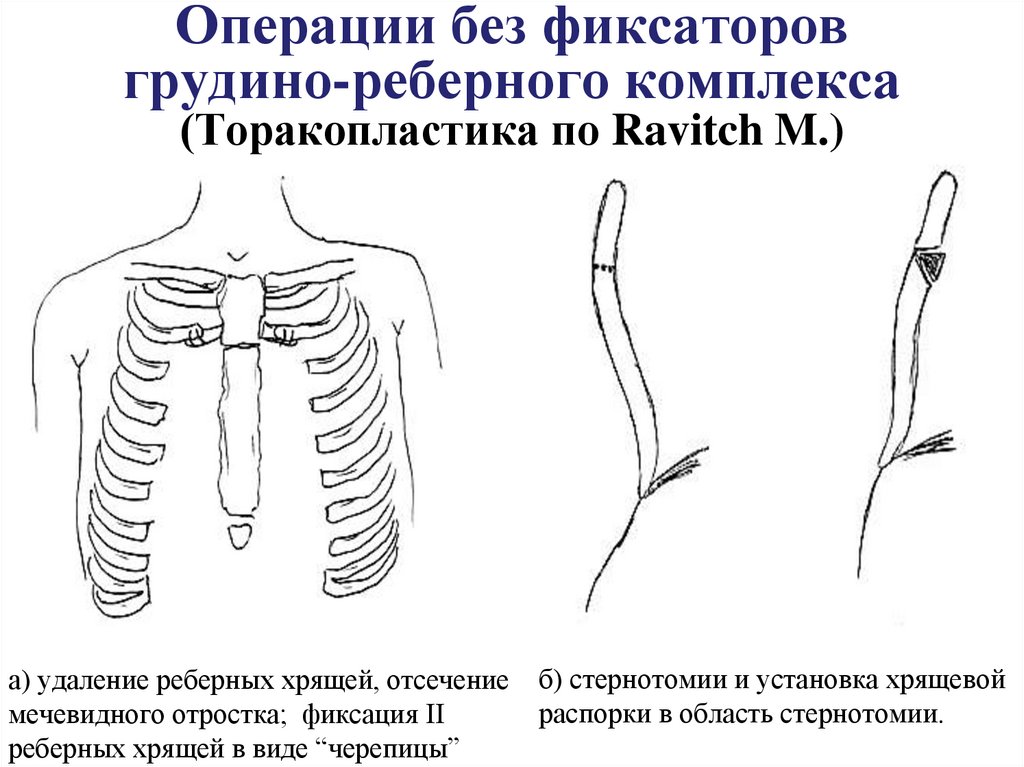
10. Операции без фиксаторов грудино-реберного комплекса (Торакопластика по Ravitch M.)
а) удаление реберных хрящей, отсечениемечевидного отростка; фиксация II
реберных хрящей в виде “черепицы”
б) стернотомии и установка хрящевой
распорки в область стернотомии.
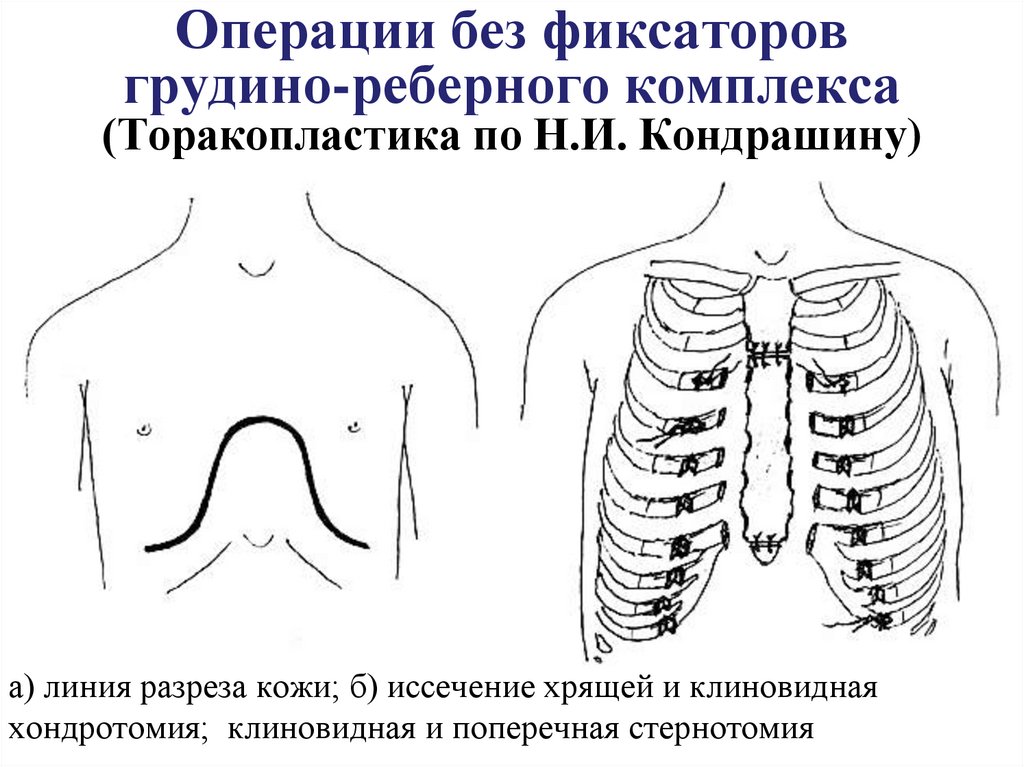
11. Операции без фиксаторов грудино-реберного комплекса (Торакопластика по Н.И. Кондрашину)
а) линия разреза кожи; б) иссечение хрящей и клиновиднаяхондротомия; клиновидная и поперечная стернотомия
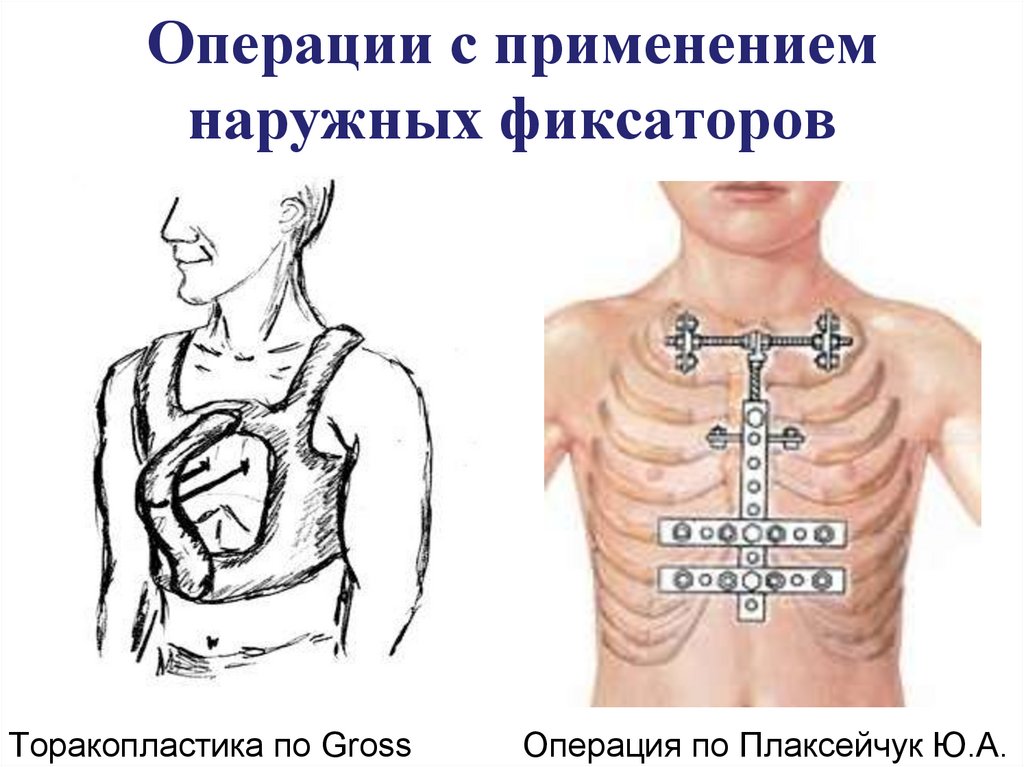
12. Операции с применением наружных фиксаторов
Торакопластика по GrossОперация по Плаксейчук Ю.А.
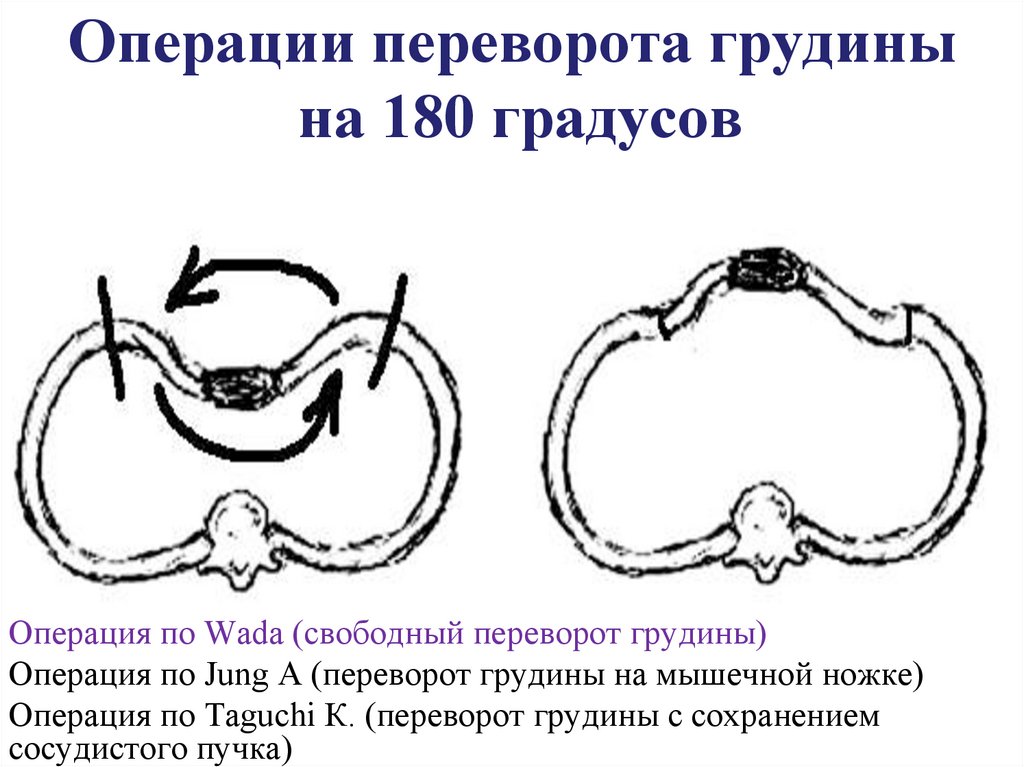
13. Операции переворота грудины на 180 градусов
Операция по Wada (свободный переворот грудины)Операция по Jung A (переворот грудины на мышечной ножке)
Операция по Taguchi К. (переворот грудины с сохранением
сосудистого пучка)
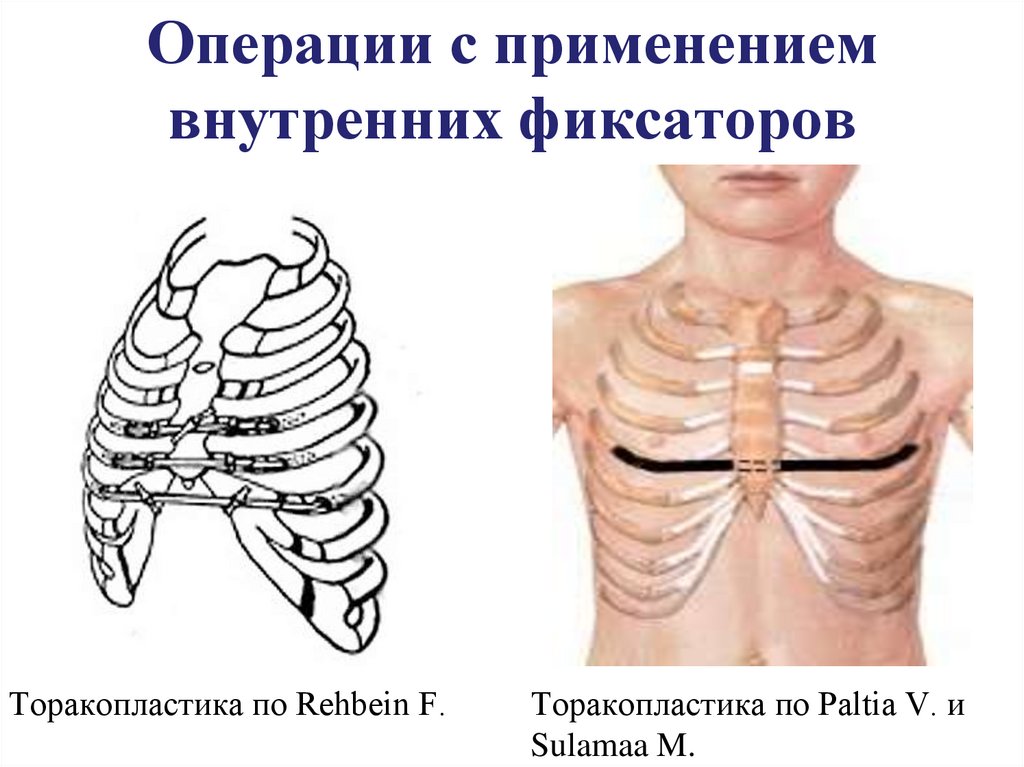
14. Операции с применением внутренних фиксаторов
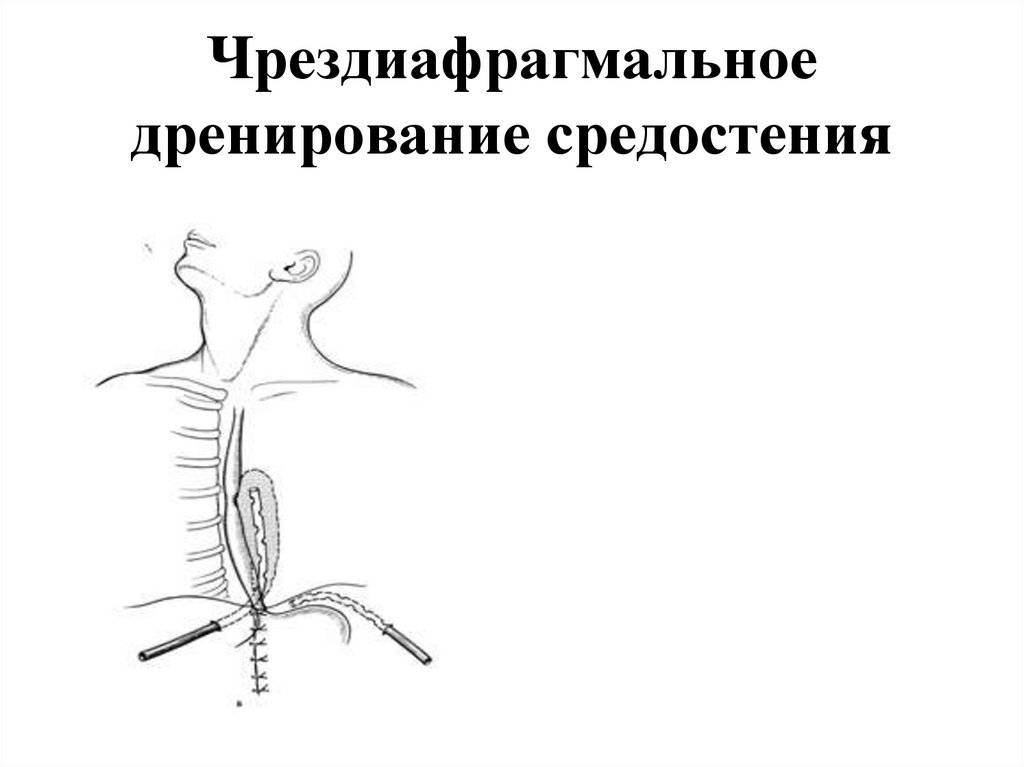
Торакопластика по Rehbein F.Торакопластика по Paltia V. и
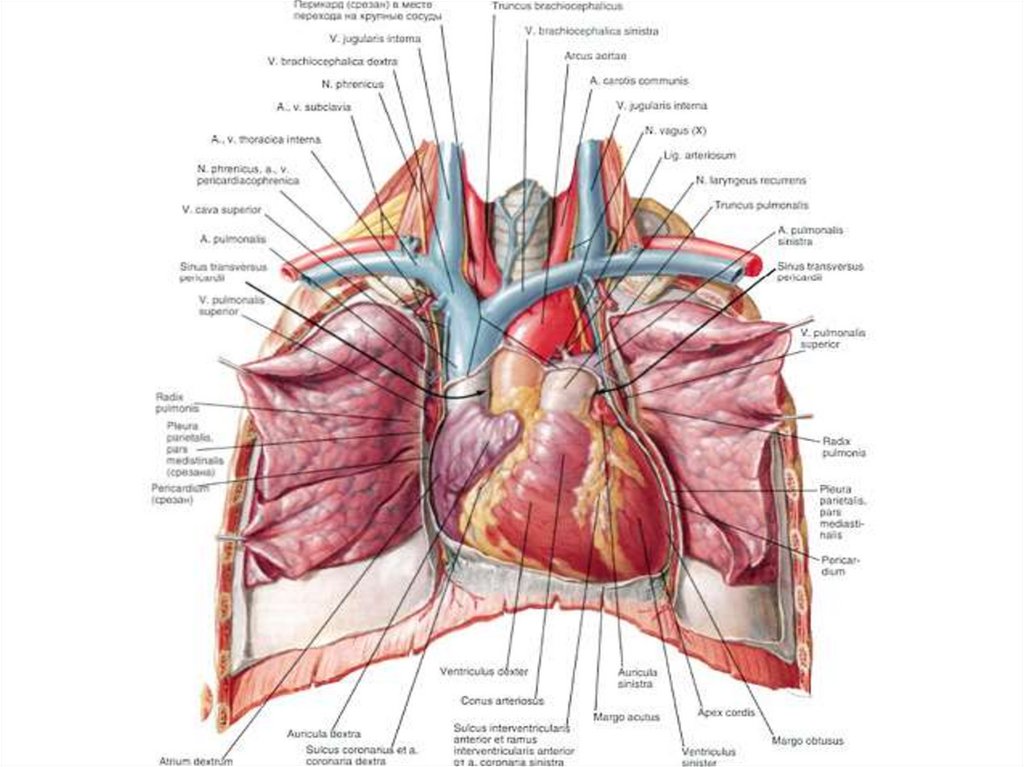
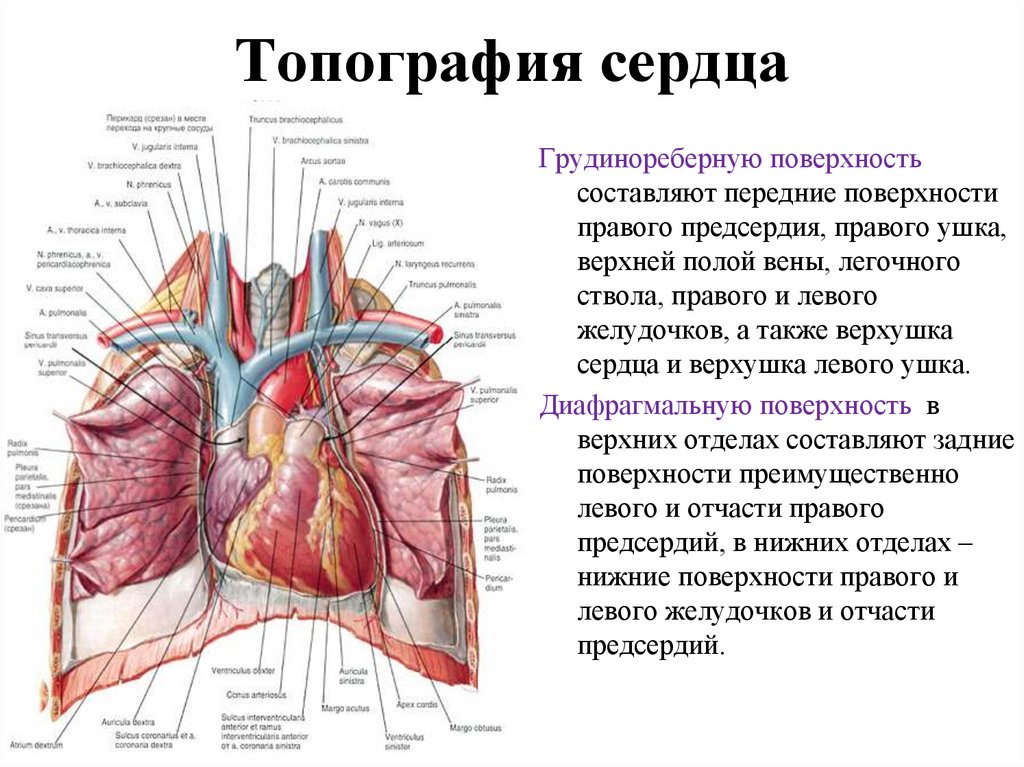
Sulamaa M.
15. Наиболее оптимальными методиками являются операции с использованием внутренних фиксирующих устройств:
менее травматичны
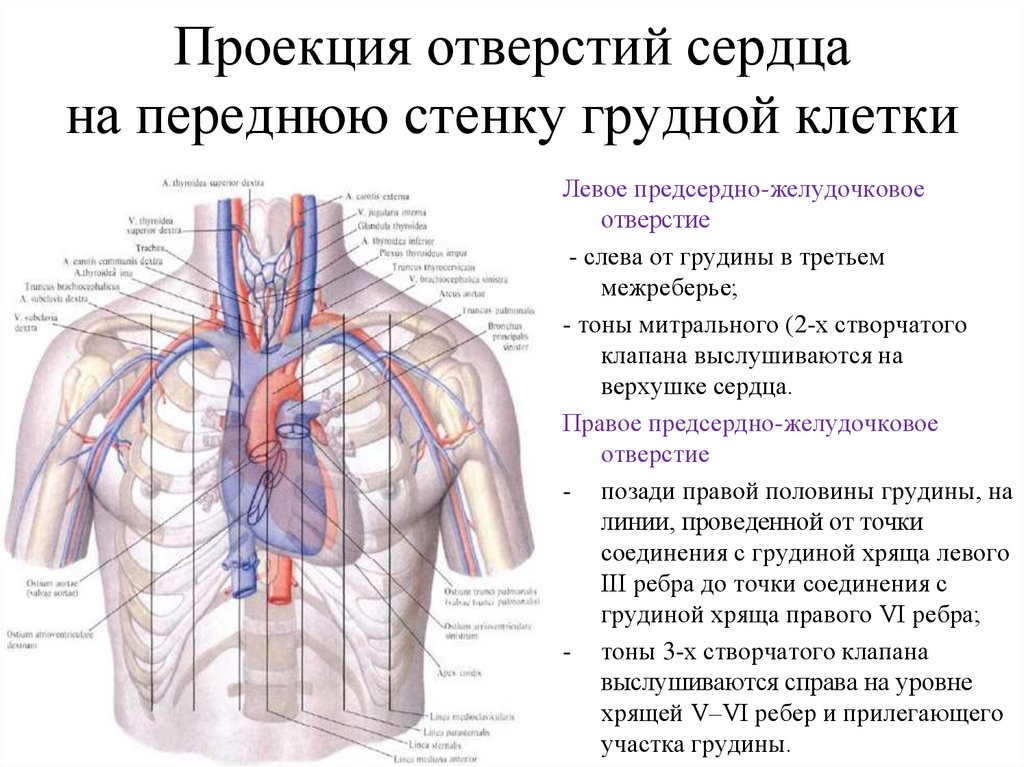
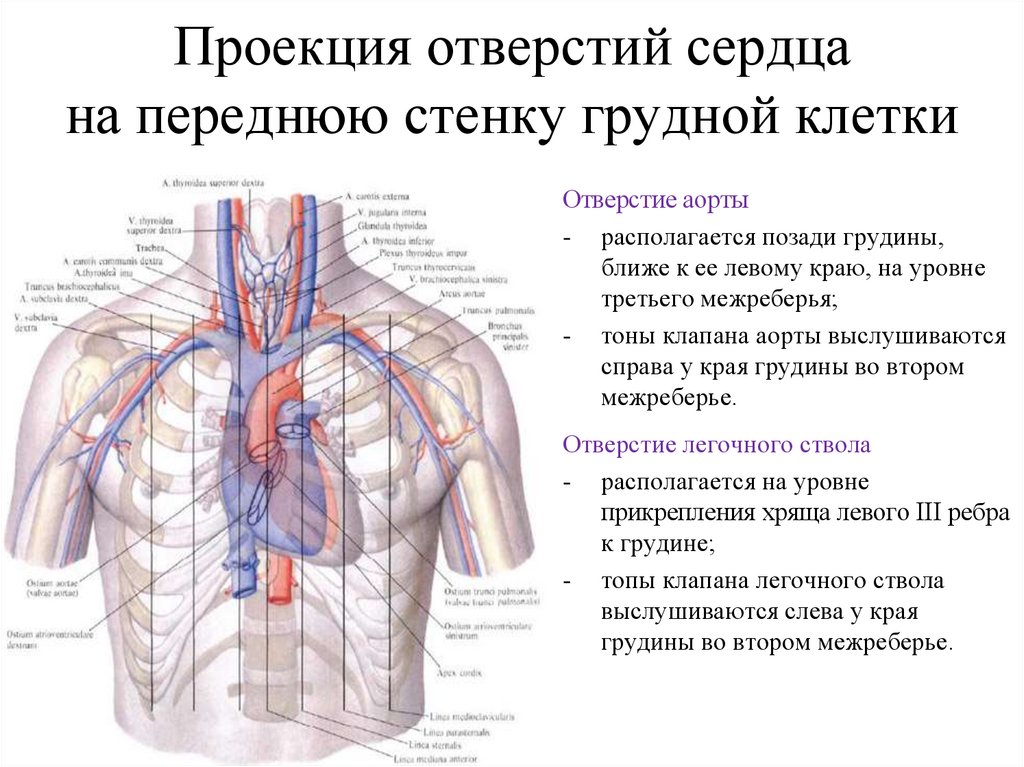
легче переносятся больными
не мешает вести активный образ жизни
период реабилитации короче
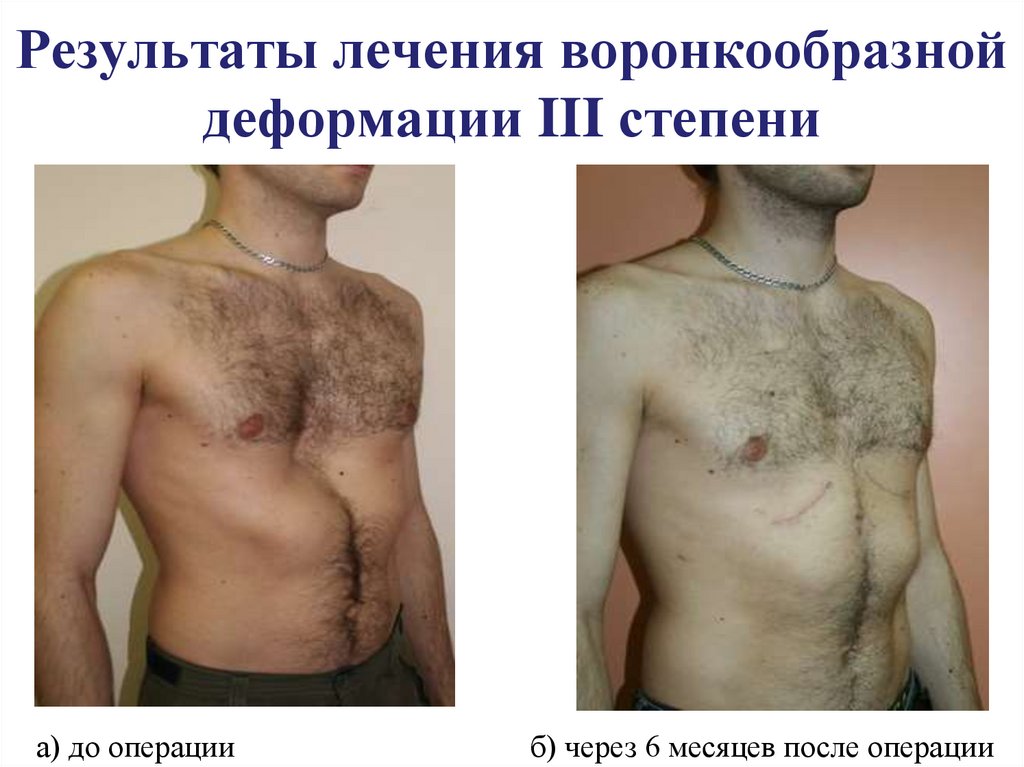
16. Результаты лечения воронкообразной деформации III степени
а) до операцииб) через 6 месяцев после операции
17. Килевидная деформация грудной клетки
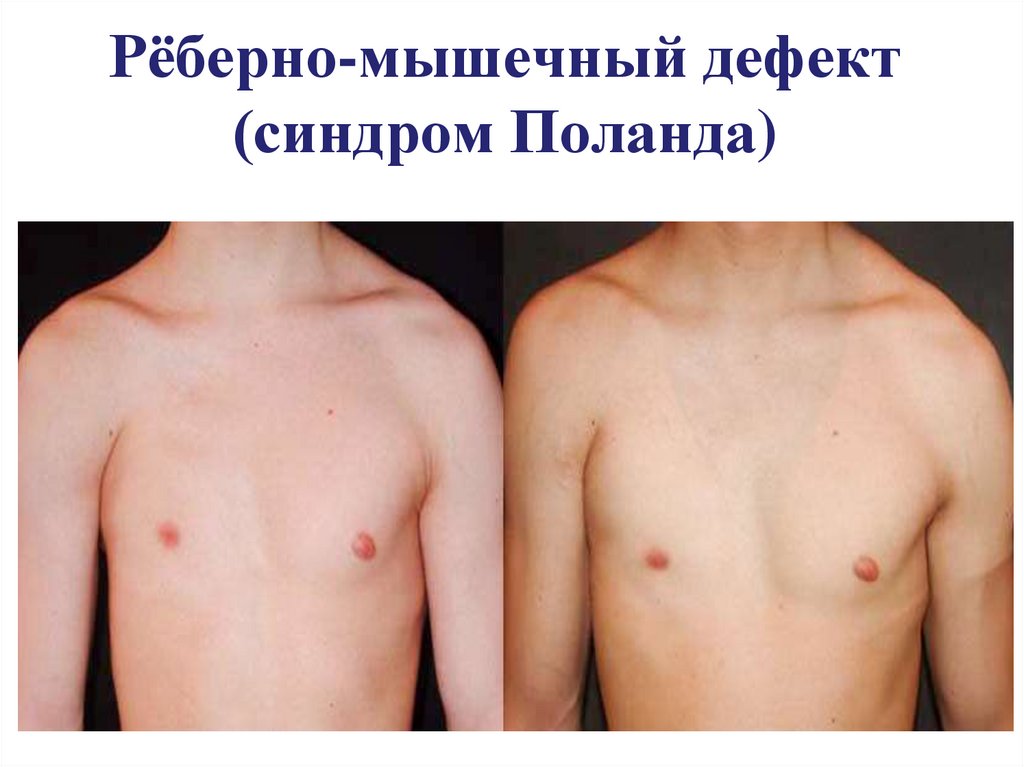
18. Рёберно-мышечный дефект (синдром Поланда)
19. Рёберно-мышечный дефект (синдром Поланда)
в 80% справаотсутствие большой и/или малой грудной мышц,
деформация либо отсутствие нескольких рёбер,
уменьшение толщины подкожной жировой клетчатки
отсутствие волос в подмышечной впадине
отсутствие соска (ателия) и/или самой молочной
железы (амастия),
- частичное или полное сращение пальцев (синдактилия)
и их укорочение (брахидактилия)
-
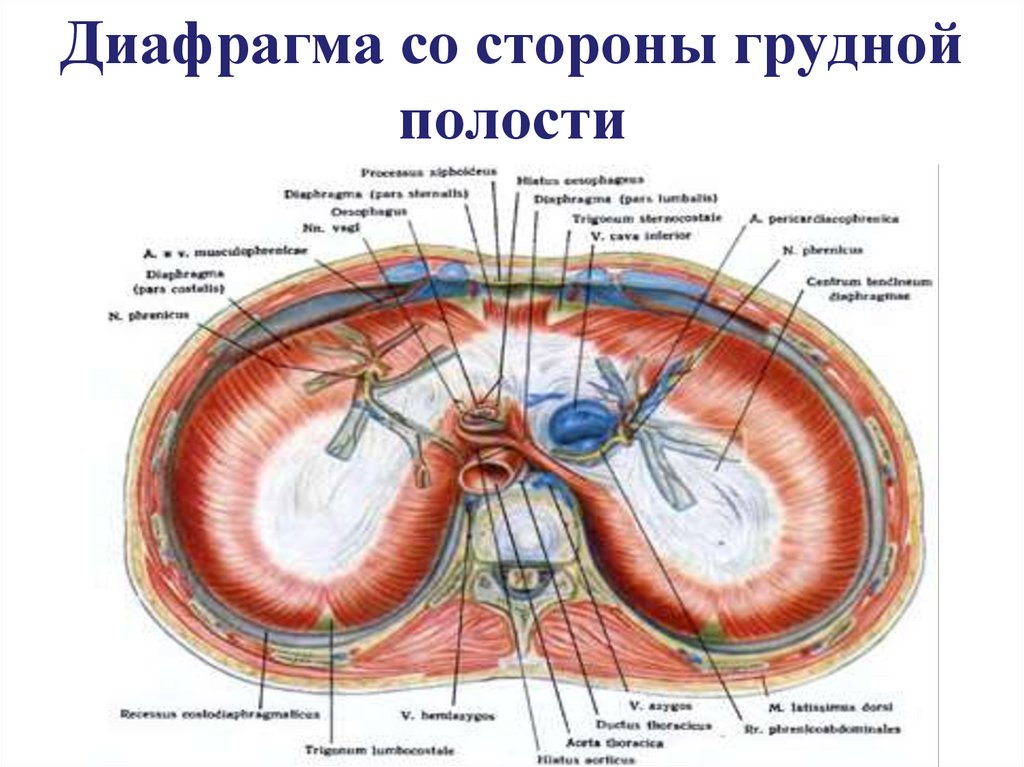
20. Диафрагма со стороны грудной полости
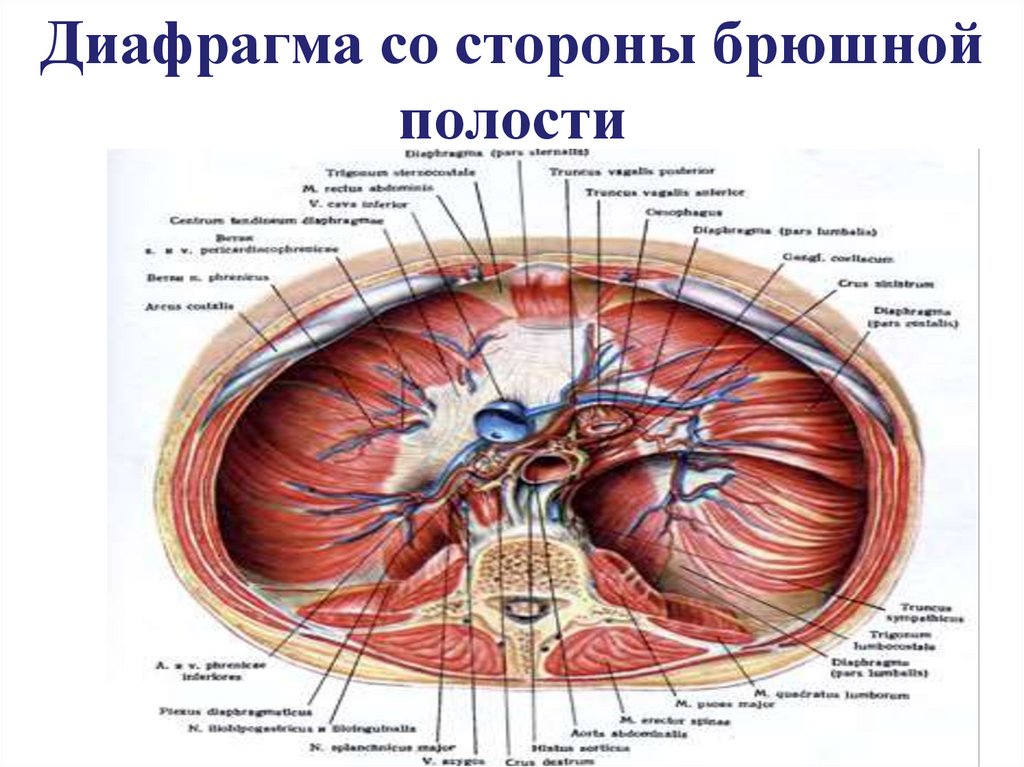
21. Диафрагма со стороны брюшной полости
22. Развитие диафрагмы
• Первичная диафрагма – формируется на 4-6недели в виде соединительно-тканной
перегородки из мезодермы
• Вторичная диафрагма – формируется к 3
месяцу за счет врастания в соединительнотканную пластинку миомеров (мышечной
ткани)
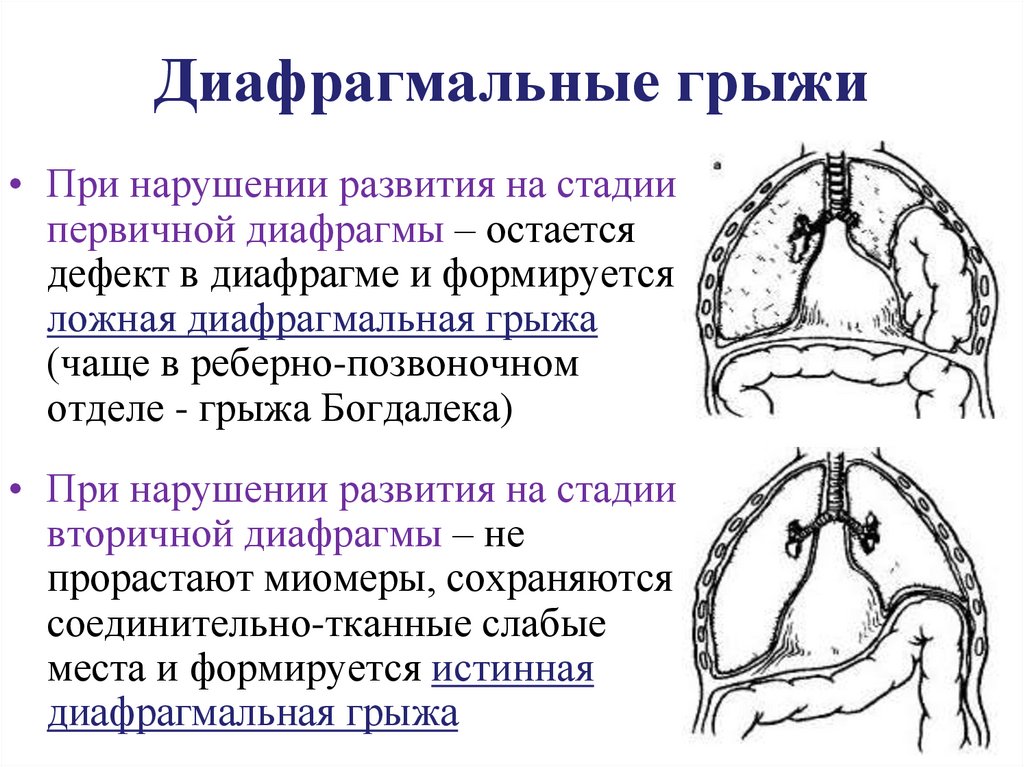
23. Диафрагмальные грыжи
• При нарушении развития на стадиипервичной диафрагмы – остается
дефект в диафрагме и формируется
ложная диафрагмальная грыжа
(чаще в реберно-позвоночном
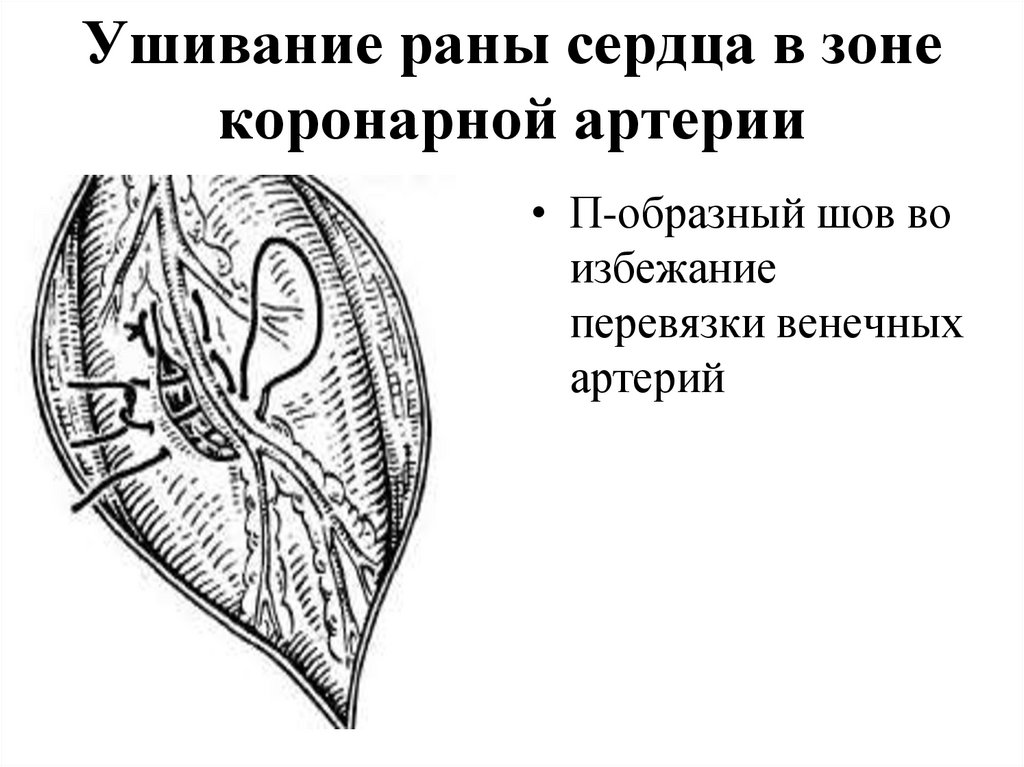
отделе - грыжа Богдалека)
• При нарушении развития на стадии
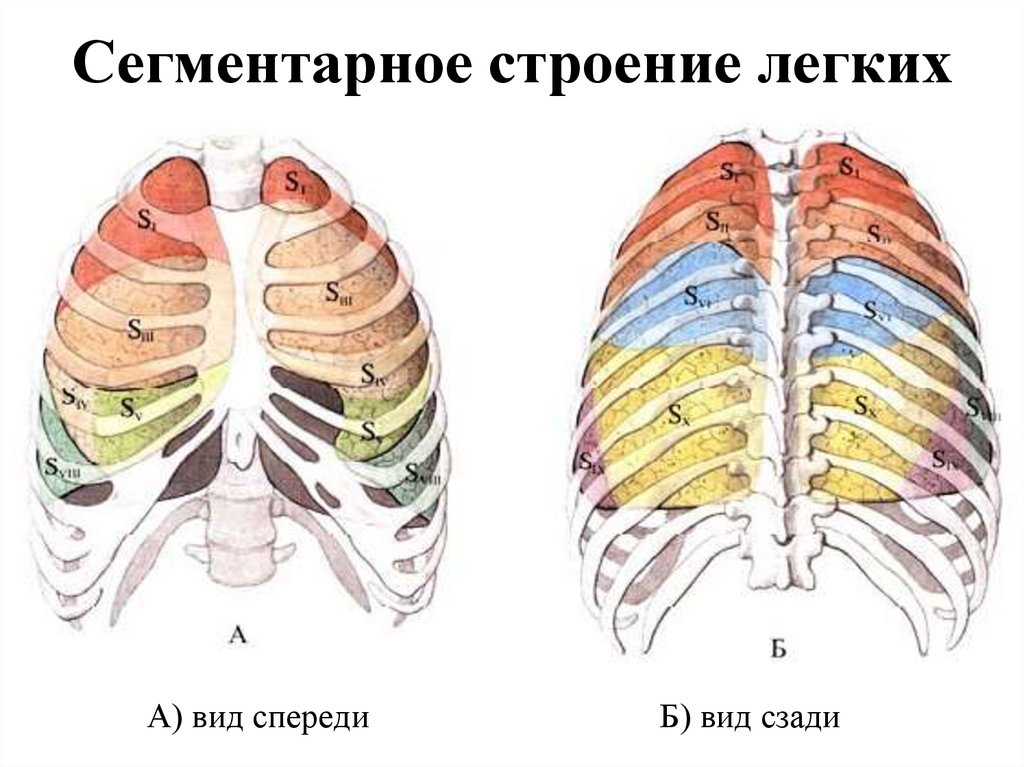
вторичной диафрагмы – не
прорастают миомеры, сохраняются
соединительно-тканные слабые
места и формируется истинная
диафрагмальная грыжа
24. Классификация диафрагмальных грыж
1. Врожденные диафрагмальные грыжи:• диафрагмально-плевральные
• грыжи пищеводного отверстия
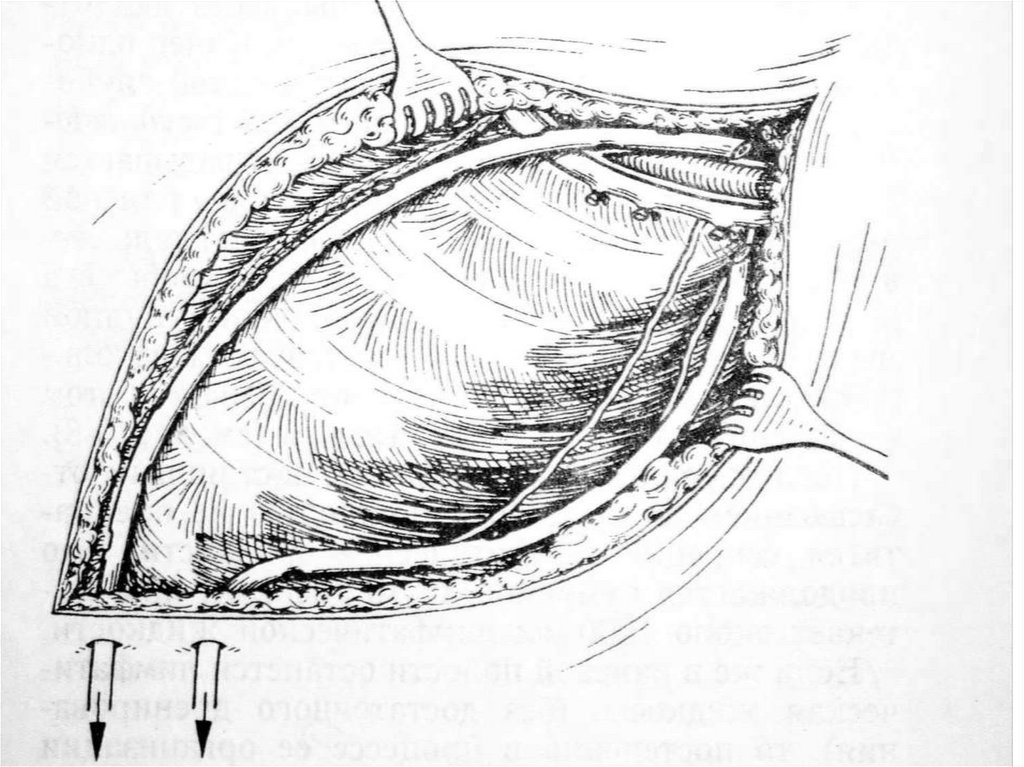
• парастернальные
• френоперикардиальные
2. Приобретенные диафрагмальные грыжи:
• травматические
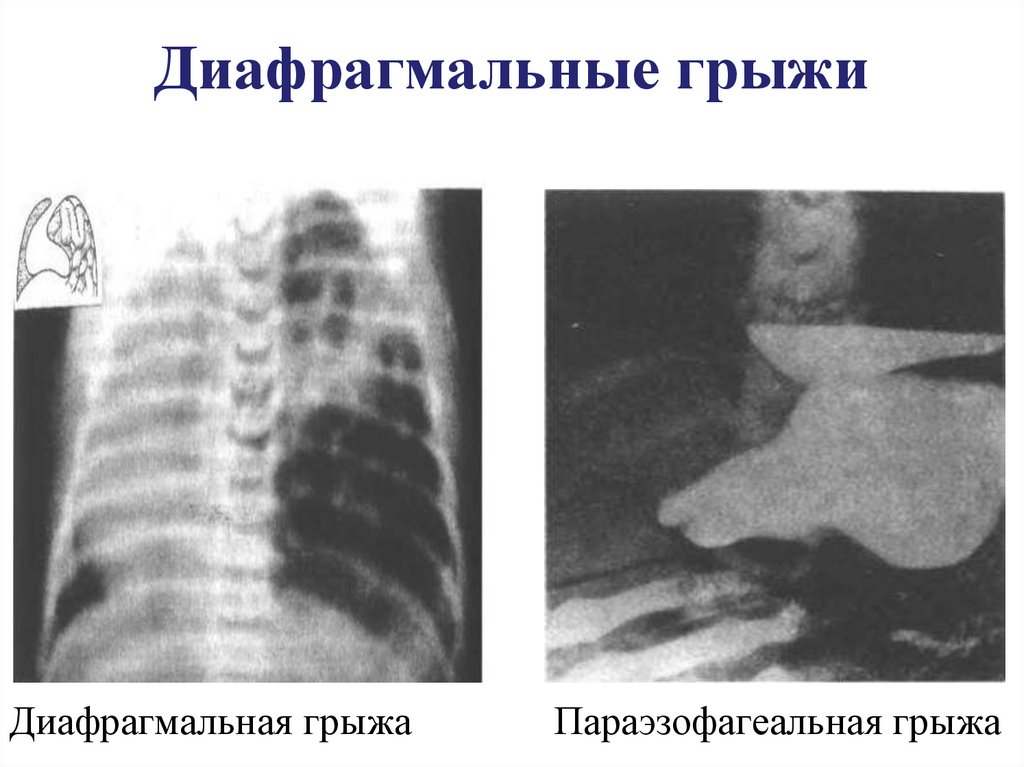
25. Диафрагмальные грыжи
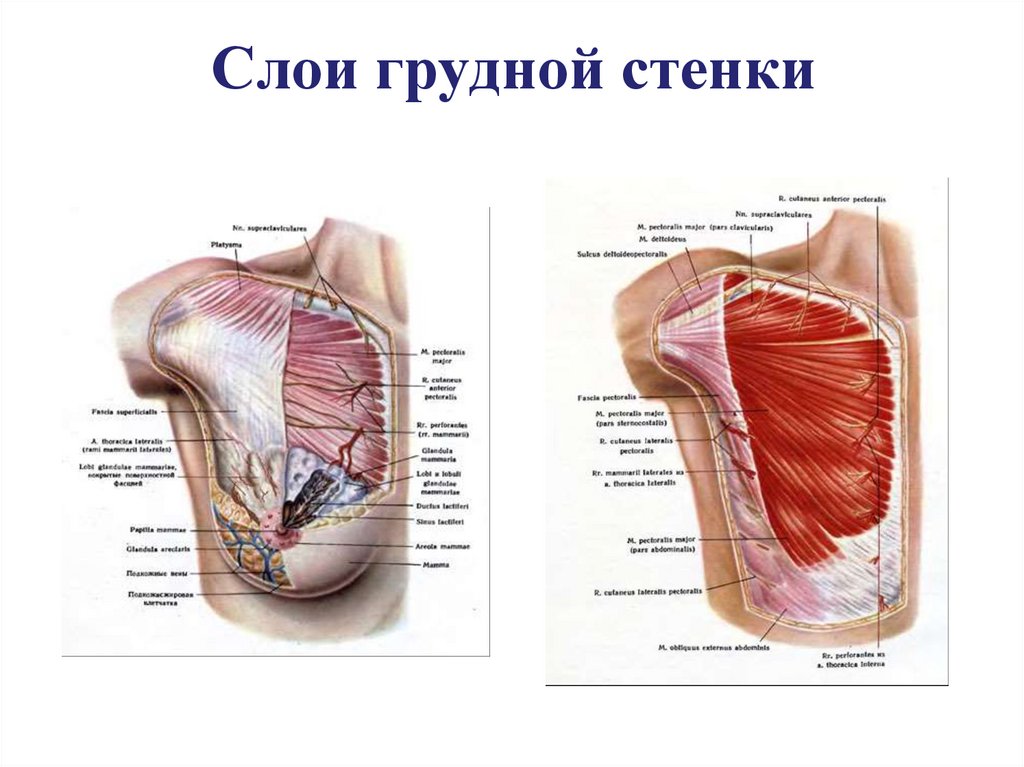
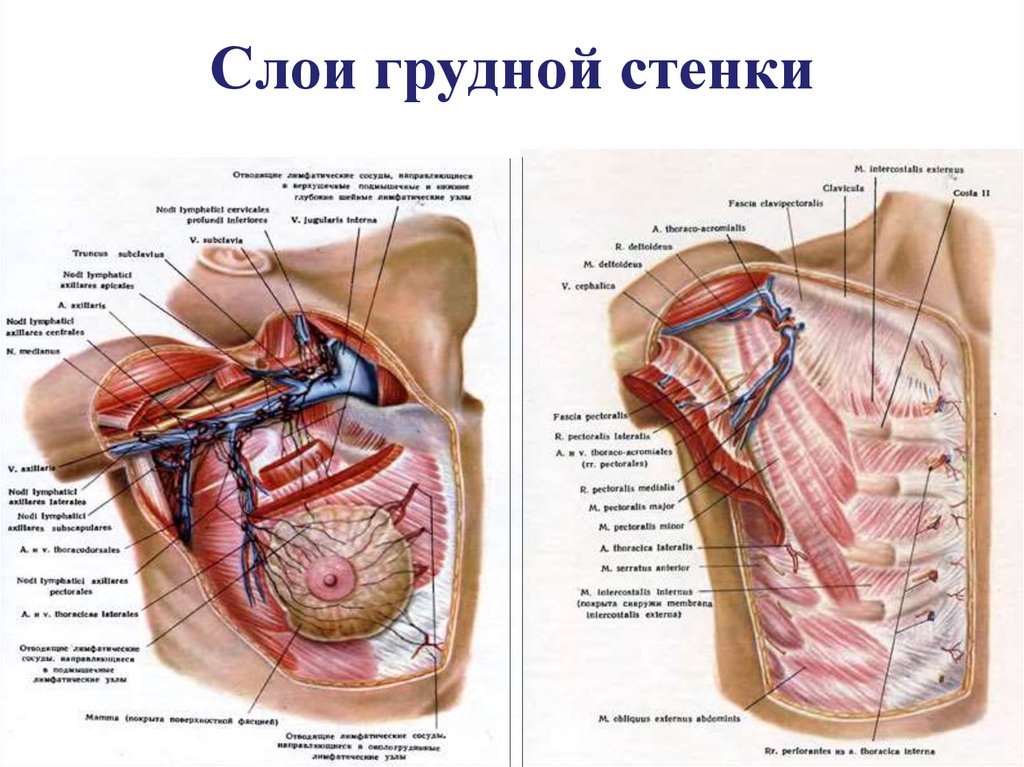
Диафрагмальная грыжаПараэзофагеальная грыжа
26. Способы хирургического лечения диафрагмальных грыж
1. Хиатопластика – ушивание грыжевых ворот П-образными швами слева исправа от пищевода
2. Диафрагмокрурорафия – сшивание ножек диафрагмы сзади от пищевода
3. Гастропексия – после перемещения желудка в брюшную полость его
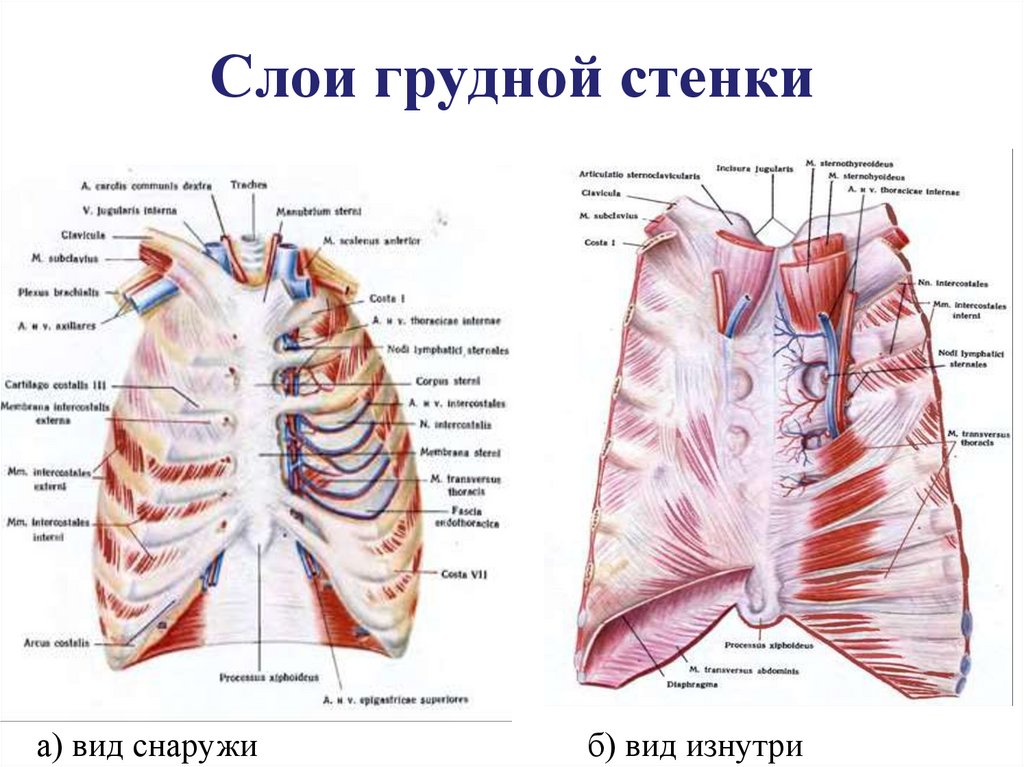
фиксация к передней брюшной стенке в сочетании с сужением пищеводного
отверстия
При радикальном способе осуществляется:
- низведение и фиксация желудка в брюшной полости
- создание острого угла Гиса
- сужение расширенного пищеводного отверстия диафрагмы.
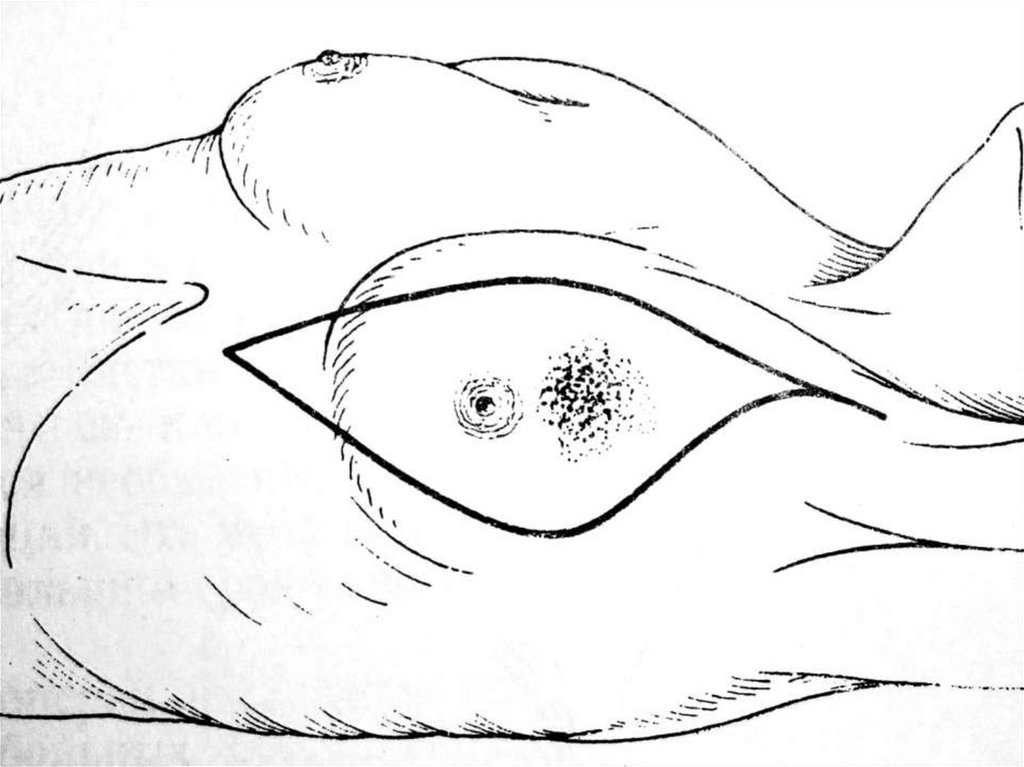
К таким способам относятся:
1. Эзофагофундопексия – дно желудка подшивают к стенке пищевода. Второй
ряд к передней поверхности пищевода, в результате чего дно желудка на 2\3
охватывает абдоминальный отдел пищевода, образуя между ними острый угол.
Затем дно желудка подшивают к нижней поверхности диафрагмы.
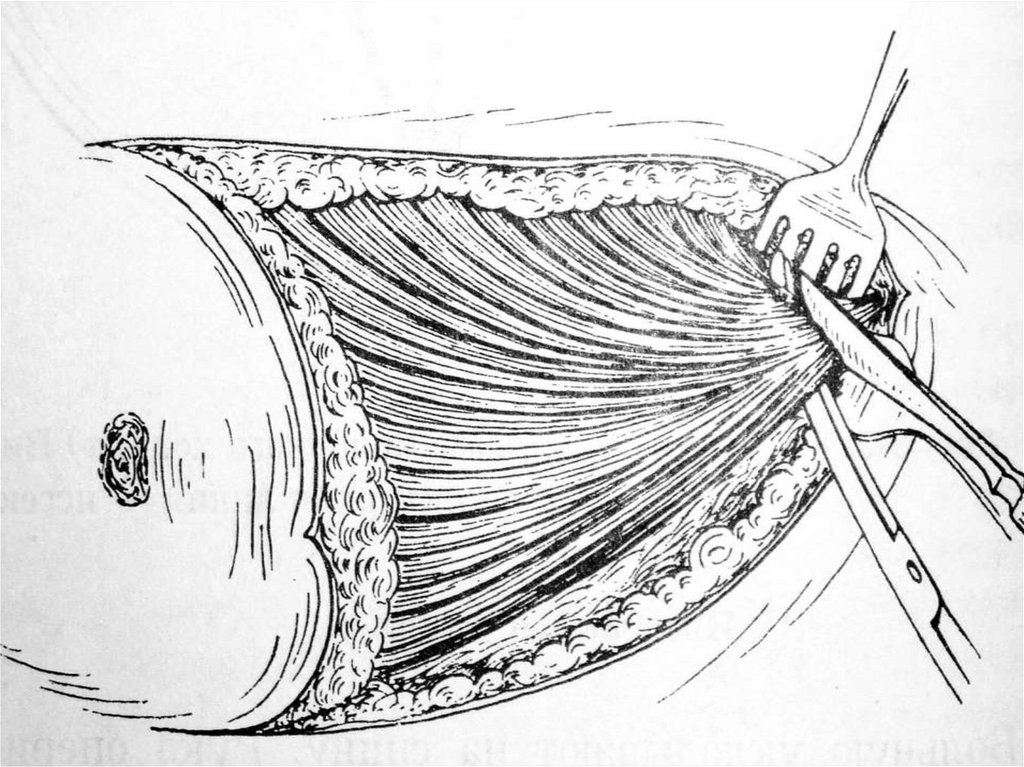
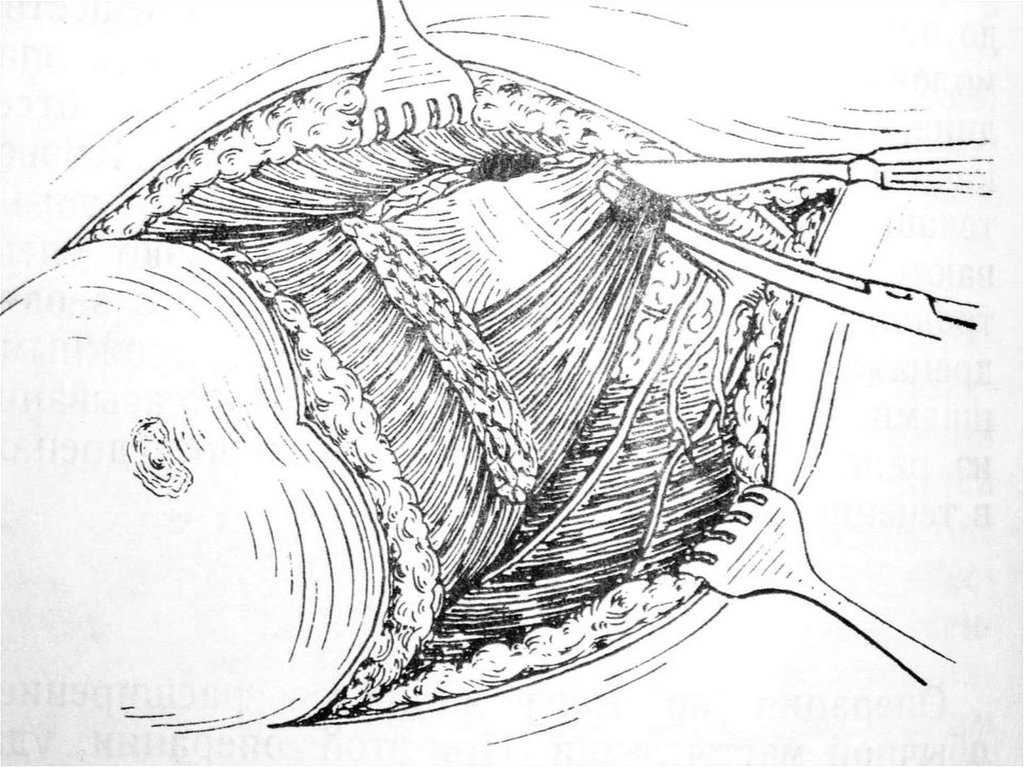
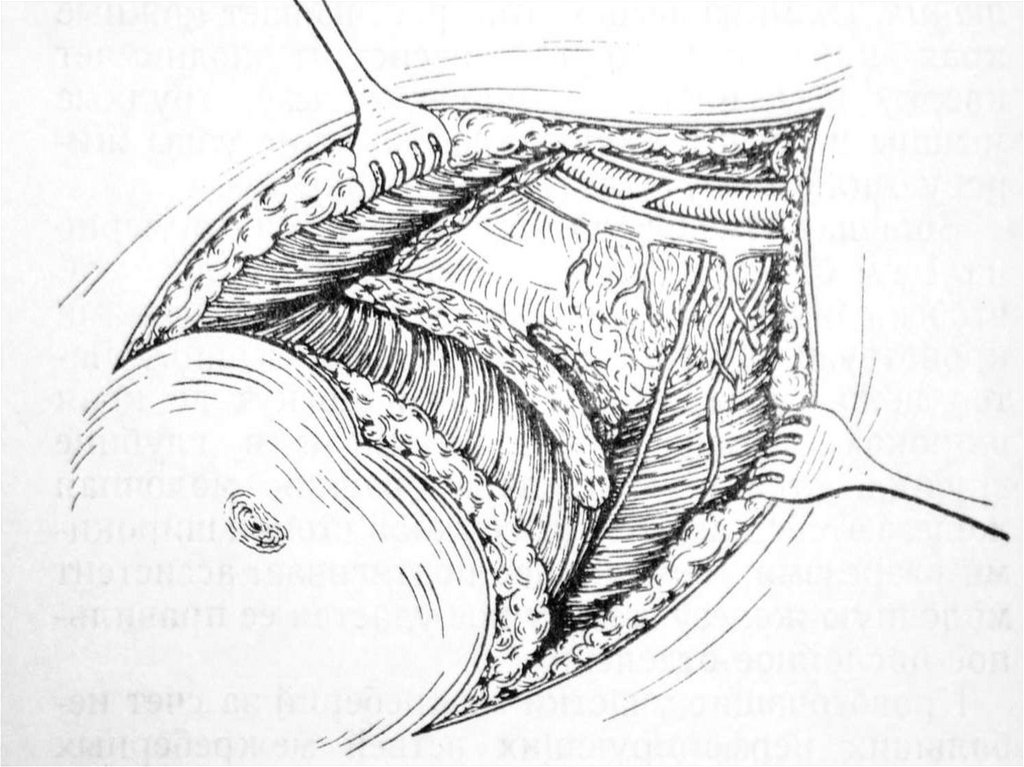
2. Фундопликация по Ниссену –вокруг пищевода образуют муфту дном желудка .
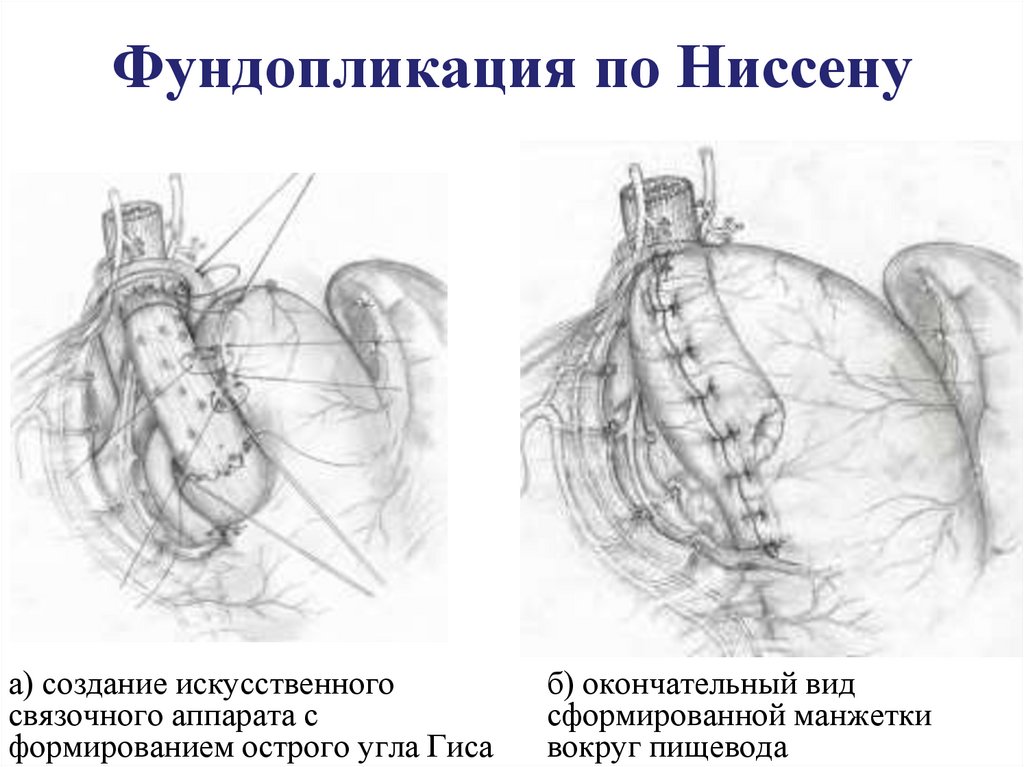
27. Фундопликация по Ниссену
а) создание искусственногосвязочного аппарата с
формированием острого угла Гиса
б) окончательный вид
сформированной манжетки
вокруг пищевода
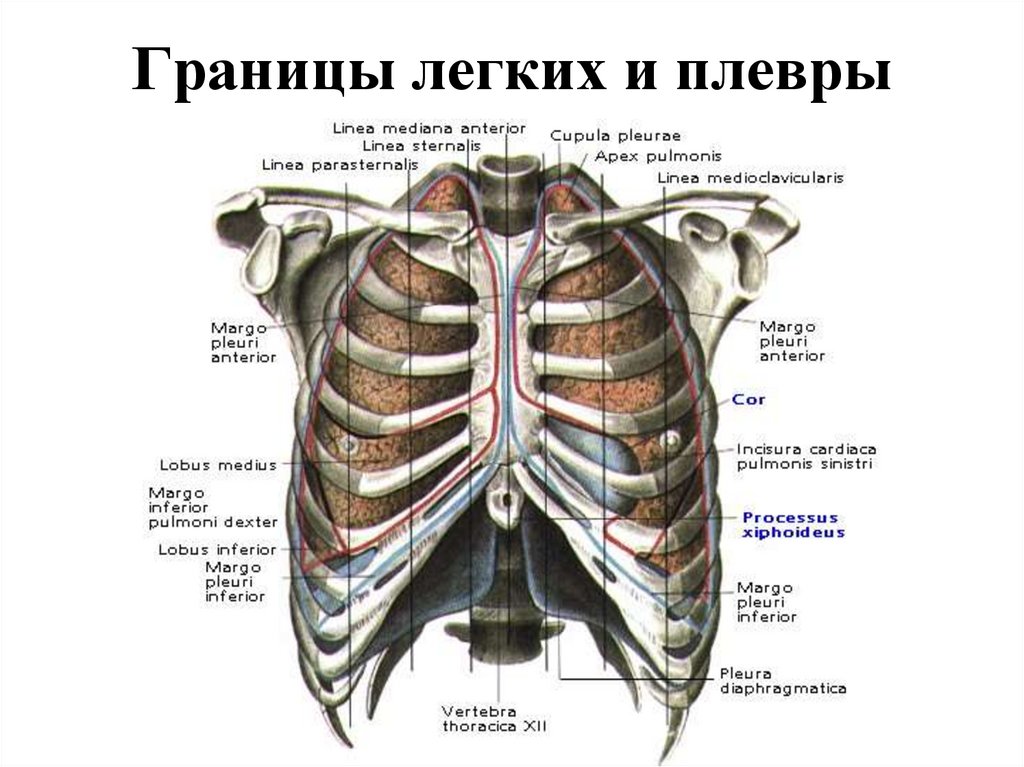
28. Топографическая анатомия плевры
Листки плевры:- париетальный листок
- висцеральный листок
Отделы плевры:
- реберная плевра
- диафрагмальная плевра
- медиастинальная плевра
Синусы плевры:
- реберно-диафрагмальный (нижний отдел плевральной полости –
место скопления жидкости);
- реберно-медиастинальный: передний левый обычно
проецируется вблизи левого края грудины; передний правый
располагается вблизи средней линии слева;
- диафрагмально-медиастинальный – целиком выполняется легким
при вдохе
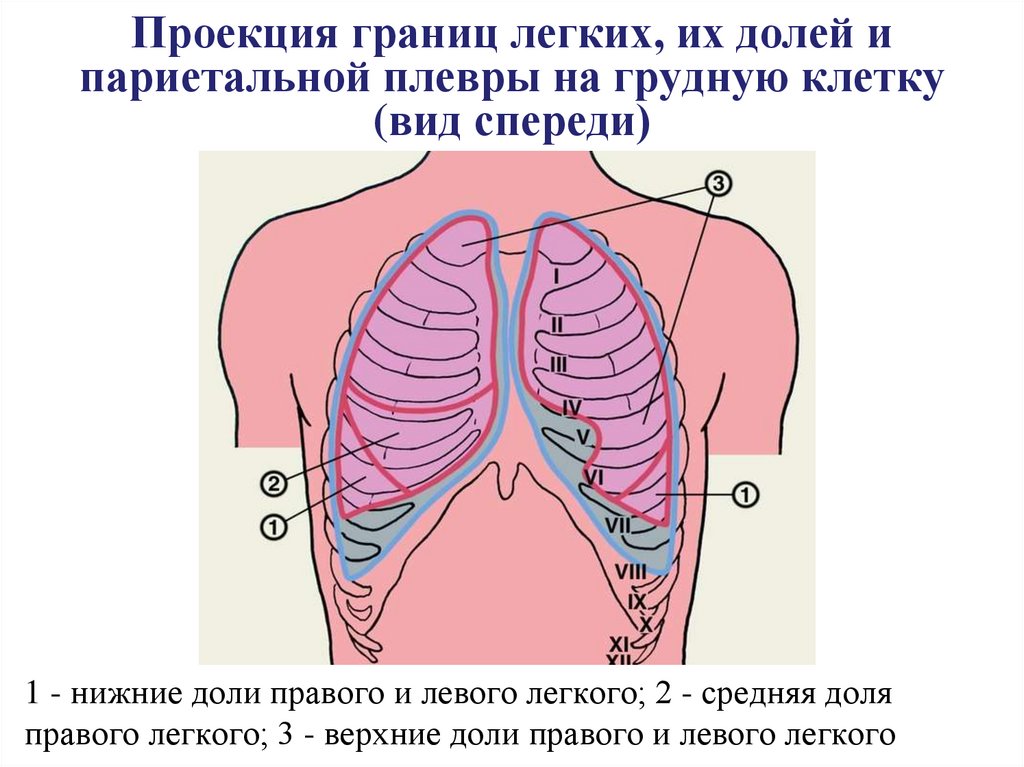
29. Проекция границ легких, их долей и париетальной плевры на грудную клетку (вид спереди)
1 - нижние доли правого и левого легкого; 2 - средняя доляправого легкого; 3 - верхние доли правого и левого легкого
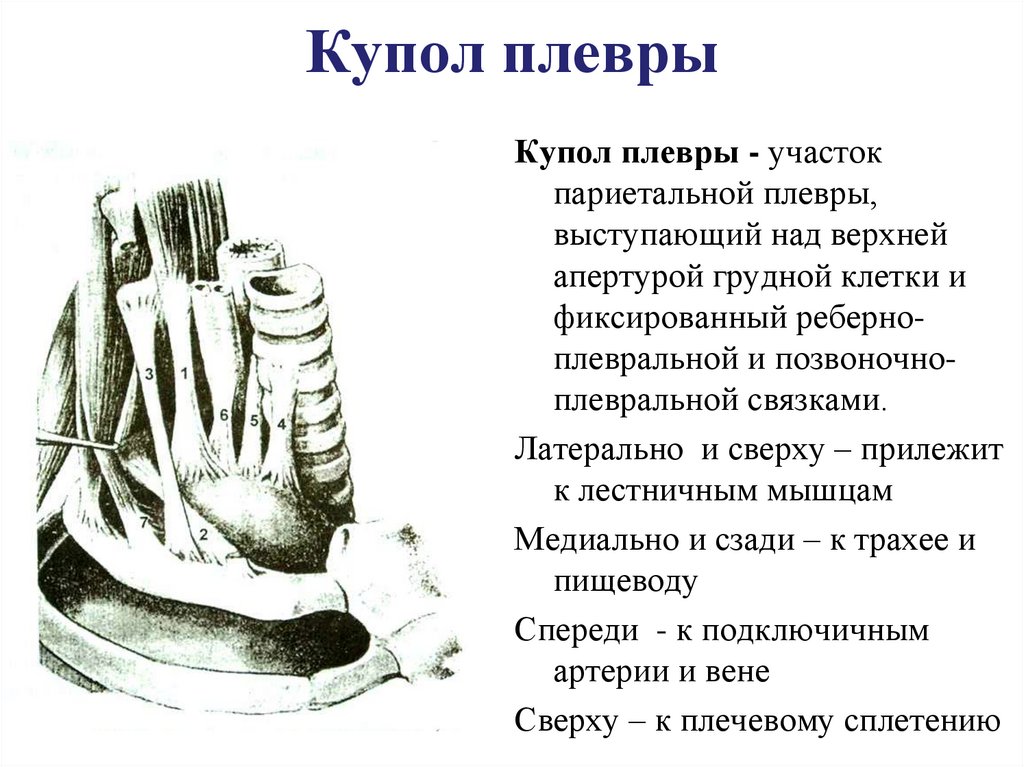
30. Купол плевры
Купол плевры - участокпариетальной плевры,
выступающий над верхней
апертурой грудной клетки и
фиксированный реберноплевральной и позвоночноплевральной связками.
Латерально и сверху – прилежит
к лестничным мышцам
Медиально и сзади – к трахее и
пищеводу
Спереди - к подключичным
артерии и вене
Сверху – к плечевому сплетению
31. Виды пневмоторакса
По происхождению:- травматический
- спонтанный
- искусственный
По объему воздуха:
- ограниченный
- полный
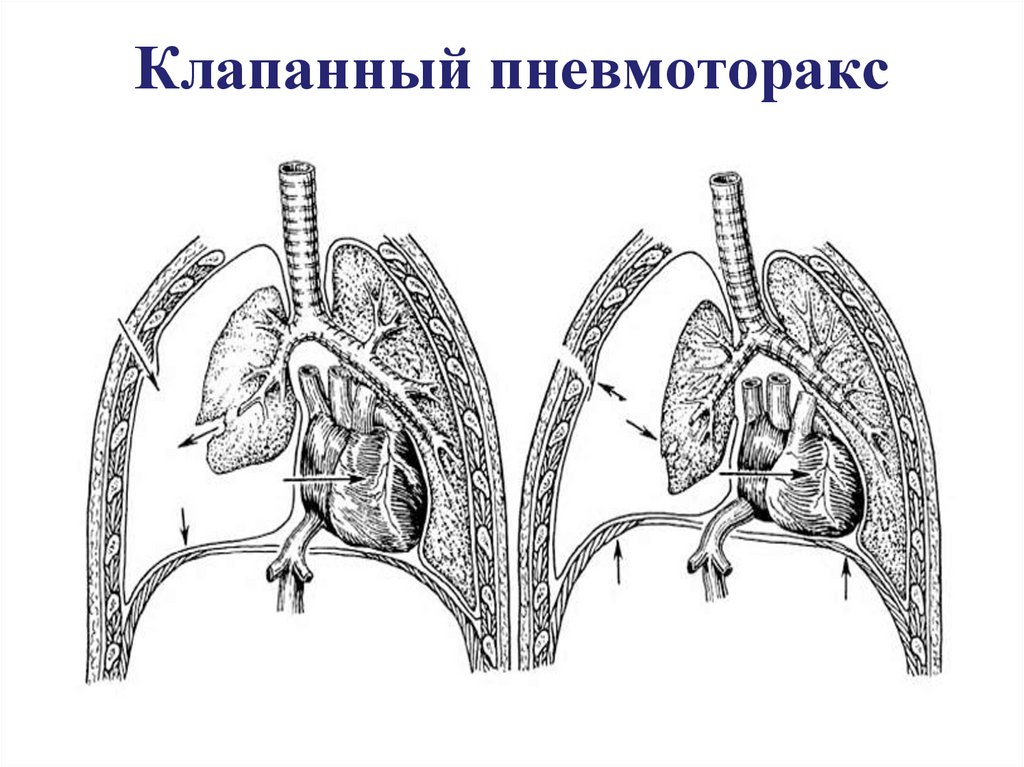
По сообщению с внешней средой
- открытый
- закрытый
- клапанный
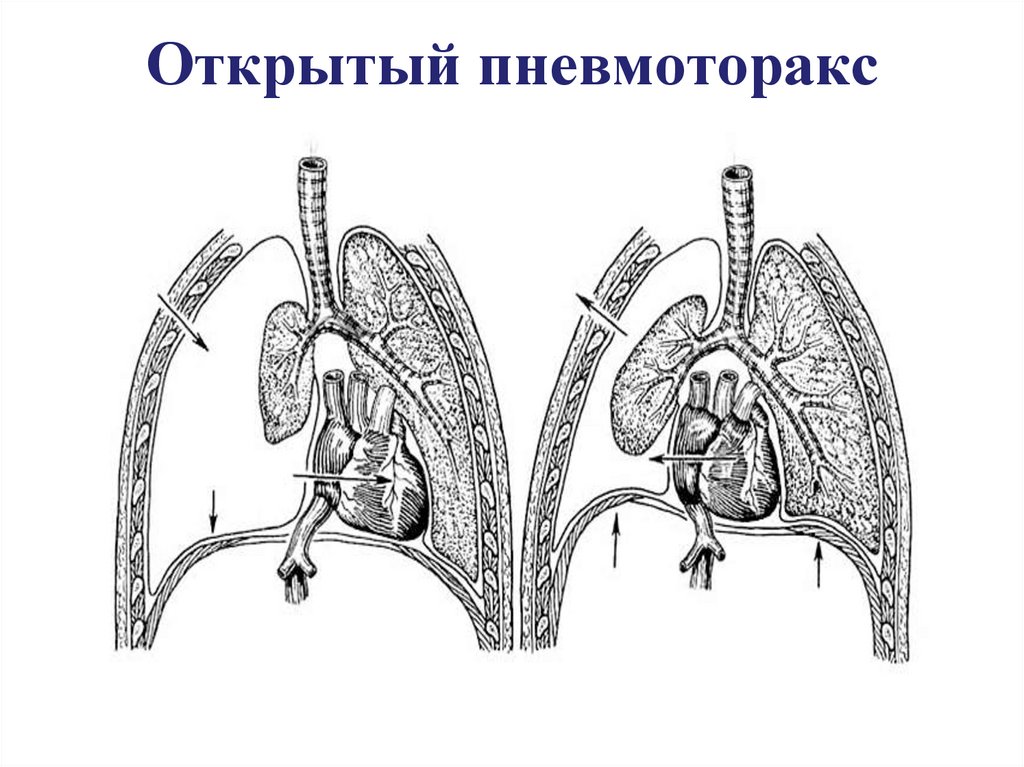
32. Открытый пневмоторакс
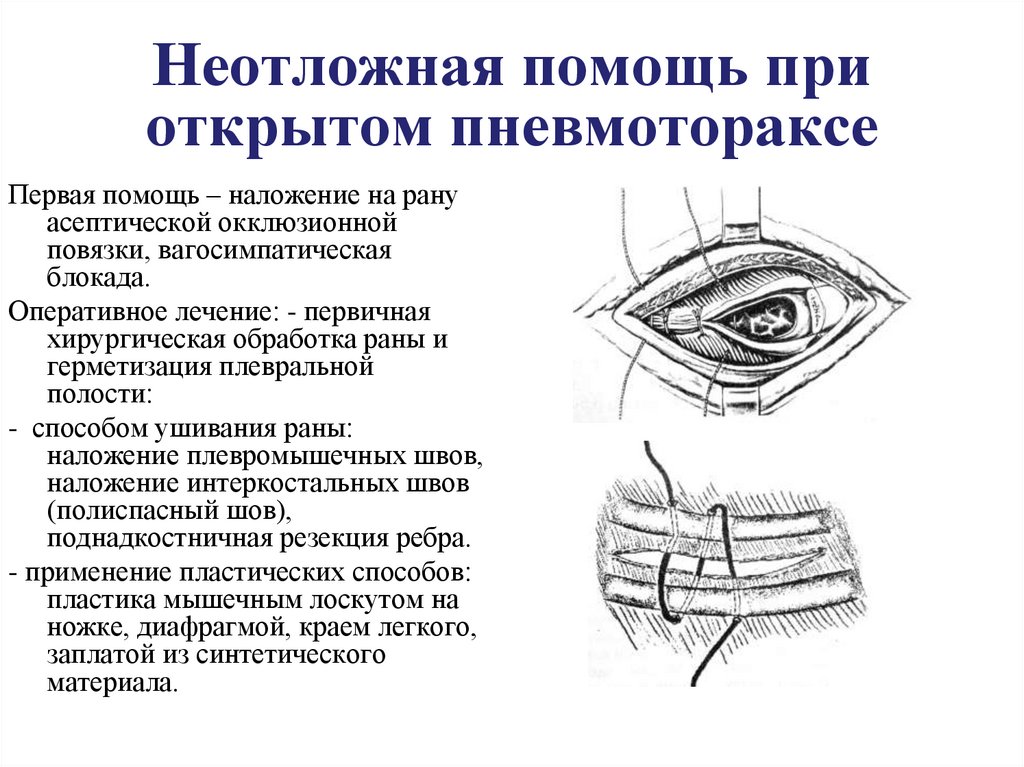
33. Неотложная помощь при открытом пневмотораксе
Первая помощь – наложение на рануасептической окклюзионной
повязки, вагосимпатическая
блокада.
Оперативное лечение: - первичная
хирургическая обработка раны и
герметизация плевральной
полости:
- способом ушивания раны:
наложение плевромышечных швов,
наложение интеркостальных швов
(полиспасный шов),
поднадкостничная резекция ребра.
- применение пластических способов:
пластика мышечным лоскутом на
ножке, диафрагмой, краем легкого,
заплатой из синтетического
материала.
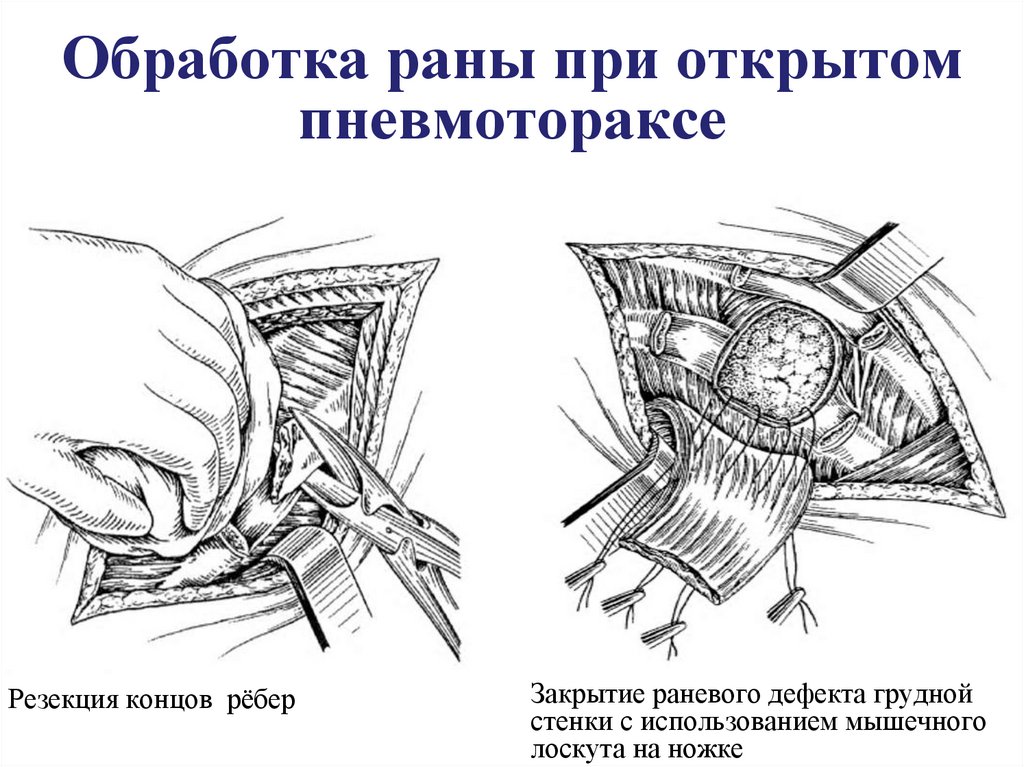
34. Обработка раны при открытом пневмотораксе
Резекция концов рёберЗакрытие раневого дефекта грудной
стенки с использованием мышечного
лоскута на ножке
35. Клапанный пневмоторакс
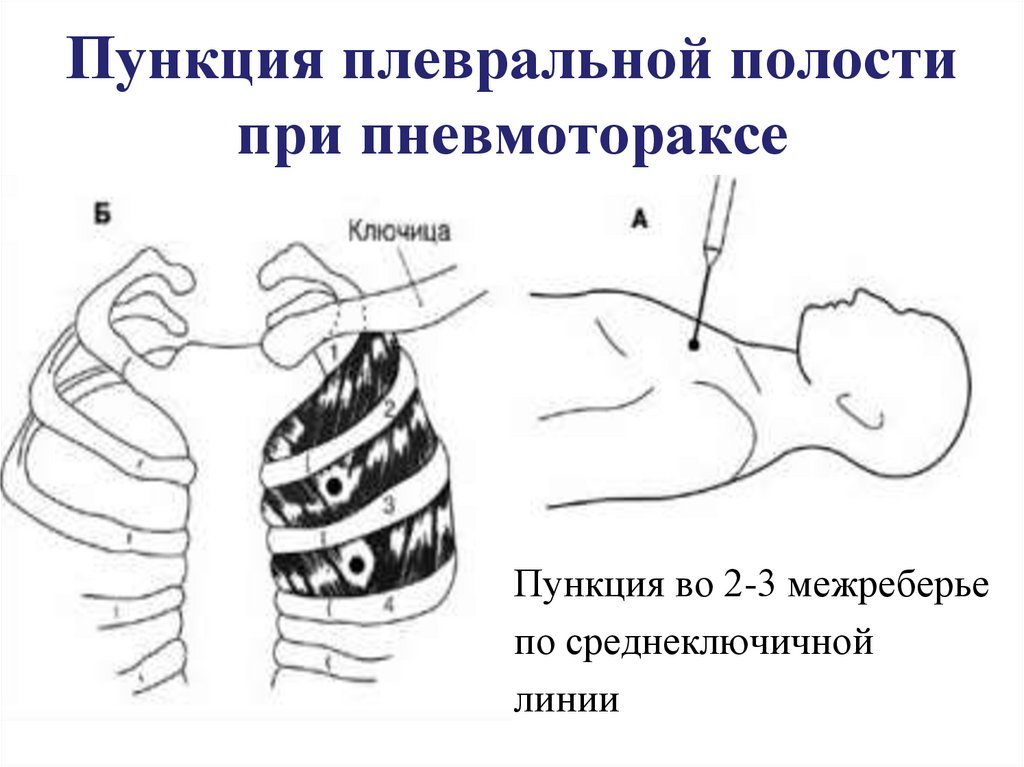
36. Пункция плевральной полости при пневмотораксе
Пункция во 2-3 межреберьепо среднеключичной
линии
37. Гемоторакс (скопление крови в плевральной полости)
Классификация по П.А.Куприянову:Малый гемоторакс – в пределах ребернодиафрагмального синуса
Средний гемоторакс– до уровня угла лопатки
Большой гемоторакс – выше угла лопатки
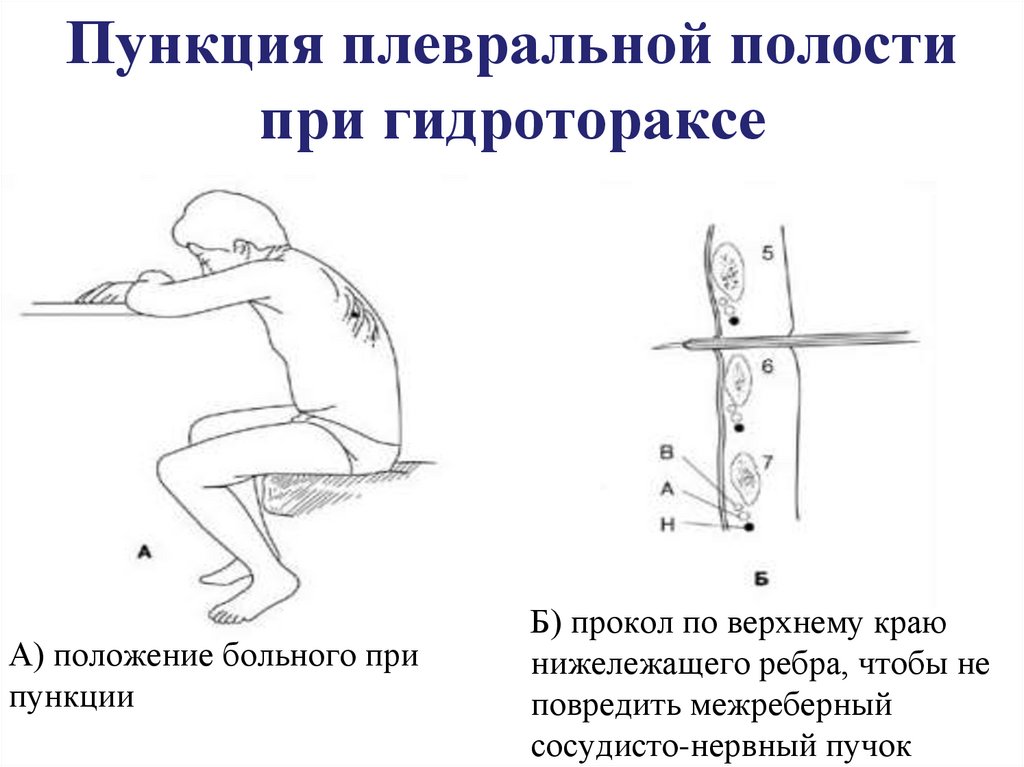
38. Пункция плевральной полости при гидротораксе
А) положение больного припункции
Б) прокол по верхнему краю
нижележащего ребра, чтобы не
повредить межреберный
сосудисто-нервный пучок
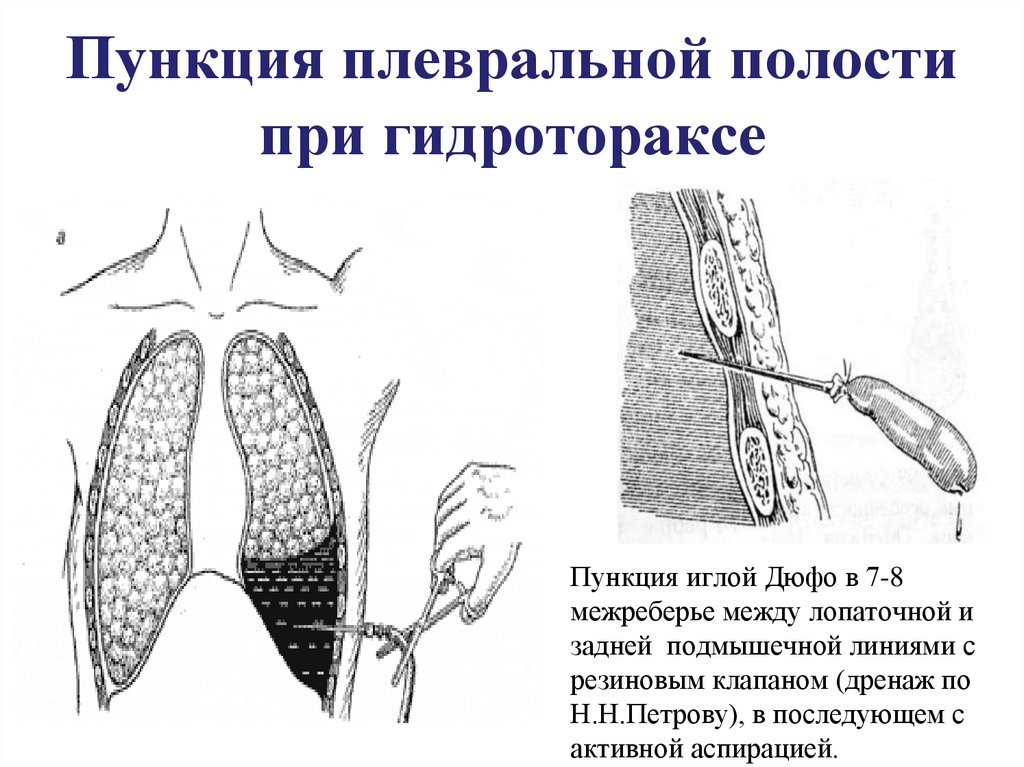
39. Пункция плевральной полости при гидротораксе
Пункция иглой Дюфо в 7-8межреберье между лопаточной и
задней подмышечной линиями с
резиновым клапаном (дренаж по
Н.Н.Петрову), в последующем с
активной аспирацией.
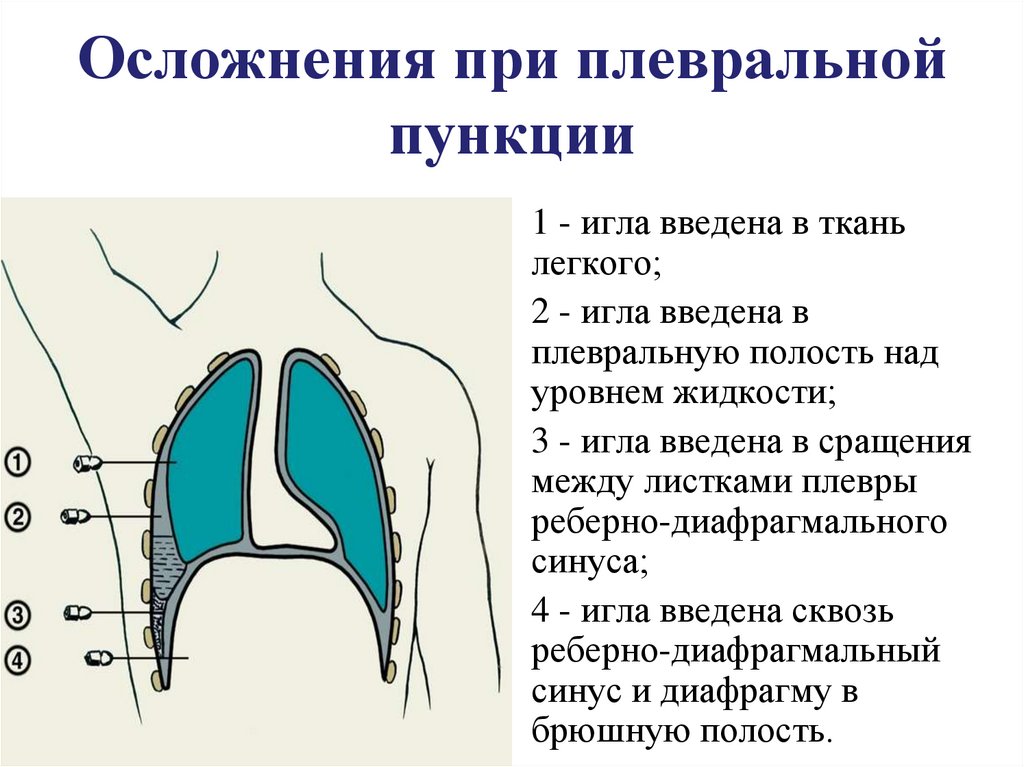
40. Осложнения при плевральной пункции
1 - игла введена в тканьлегкого;
2 - игла введена в
плевральную полость над
уровнем жидкости;
3 - игла введена в сращения
между листками плевры
реберно-диафрагмального
синуса;
4 - игла введена сквозь
реберно-диафрагмальный
синус и диафрагму в
брюшную полость.
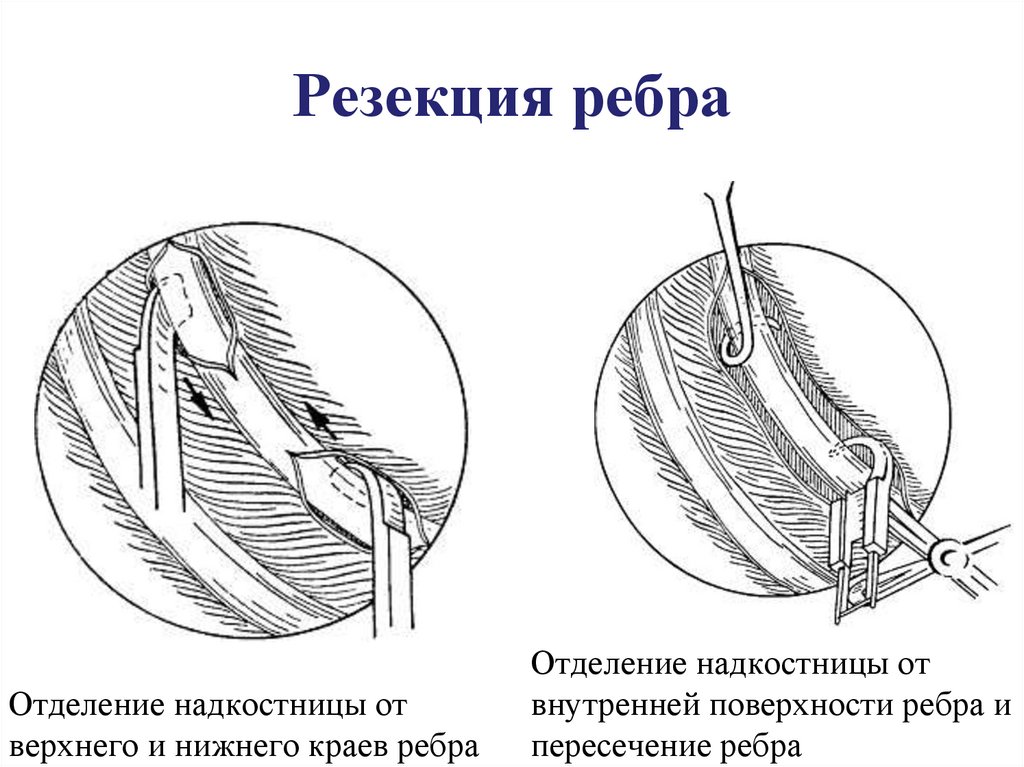
41. Резекция ребра
Отделение надкостницы отверхнего и нижнего краев ребра
Отделение надкостницы от
внутренней поверхности ребра и
пересечение ребра
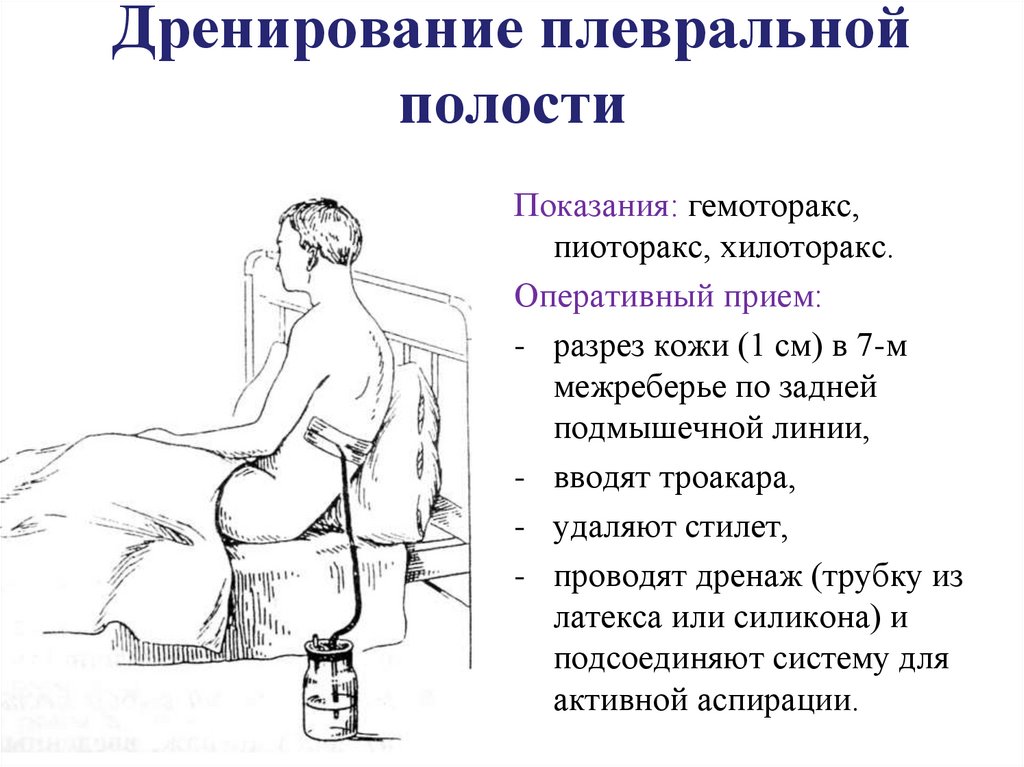
42. Дренирование плевральной полости
Показания: гемоторакс,пиоторакс, хилоторакс.
Оперативный прием:
- разрез кожи (1 см) в 7-м
межреберье по задней
подмышечной линии,
- вводят троакара,
- удаляют стилет,
- проводят дренаж (трубку из
латекса или силикона) и
подсоединяют систему для
активной аспирации.
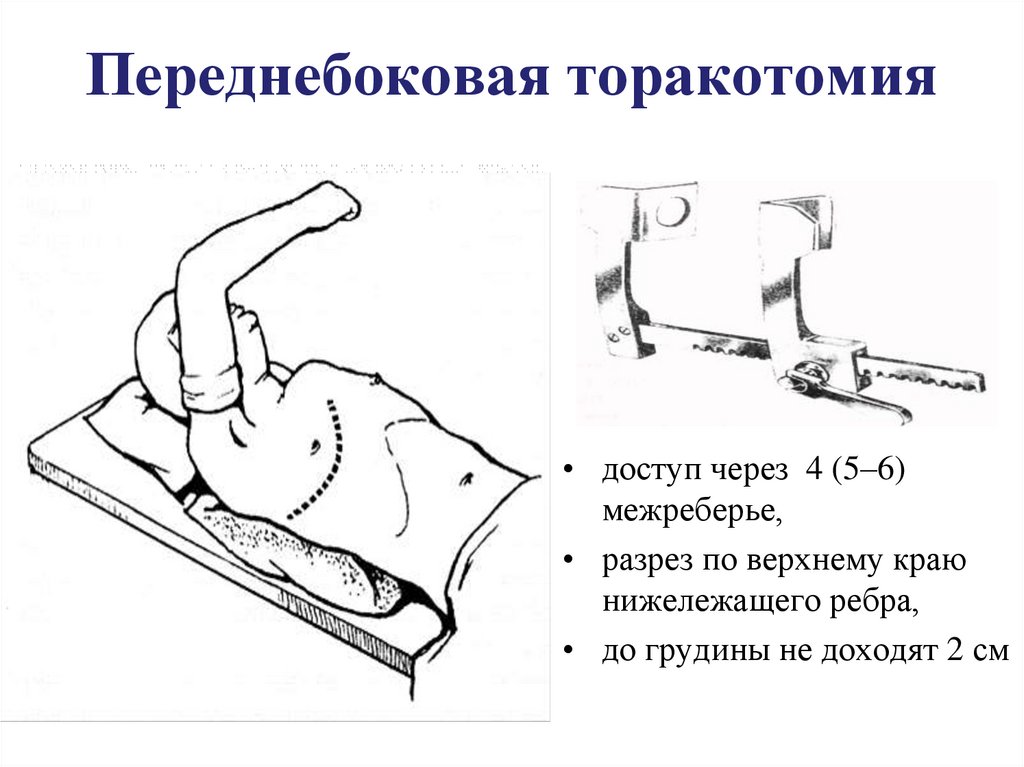
43. Переднебоковая торакотомия
• доступ через 4 (5–6)межреберье,
• разрез по верхнему краю
нижележащего ребра,
• до грудины не доходят 2 см
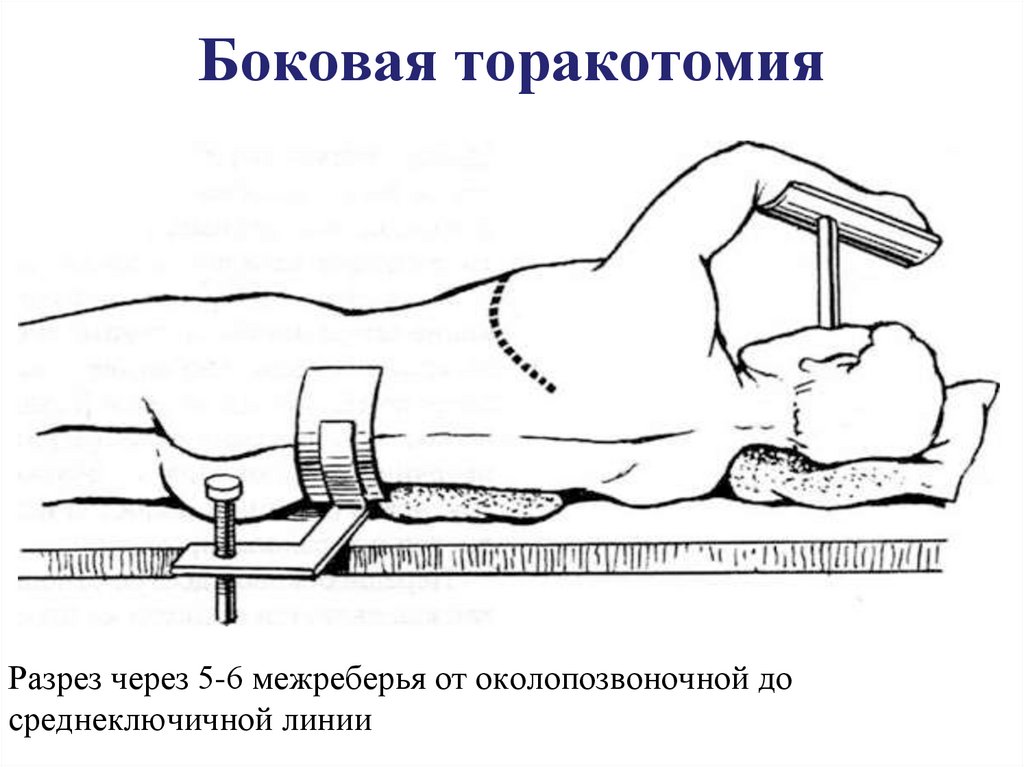
44. Боковая торакотомия
Разрез через 5-6 межреберья от околопозвоночной досреднеключичной линии
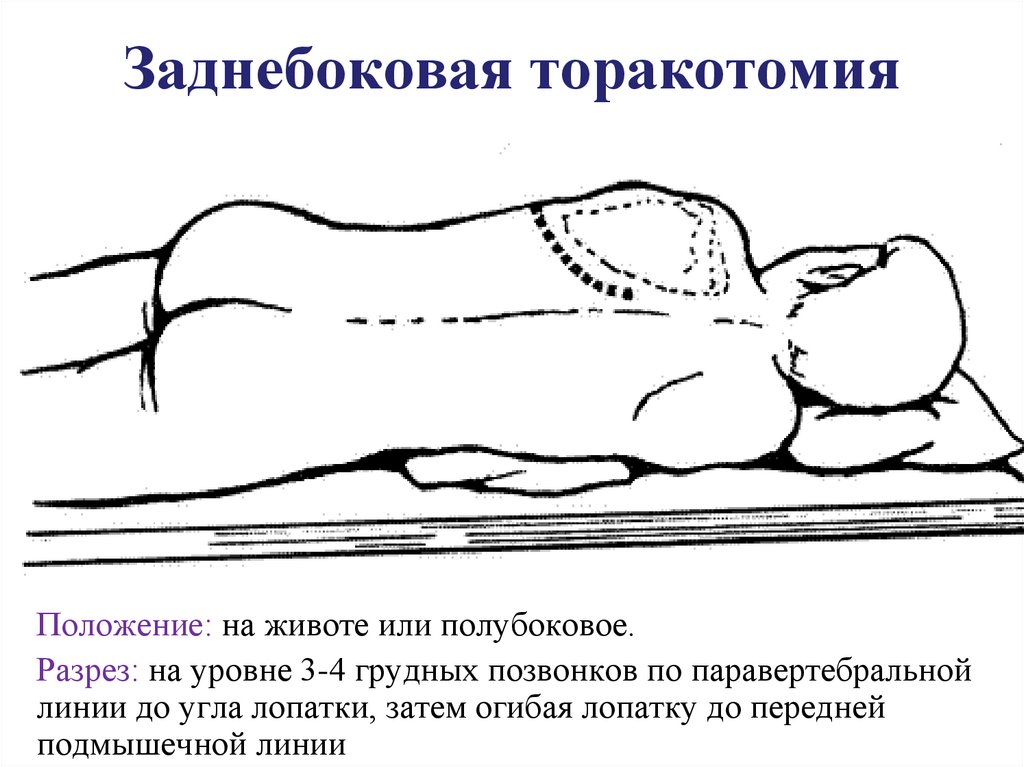
45. Заднебоковая торакотомия
Положение: на животе или полубоковое.Разрез: на уровне 3-4 грудных позвонков по паравертебральной
линии до угла лопатки, затем огибая лопатку до передней
подмышечной линии
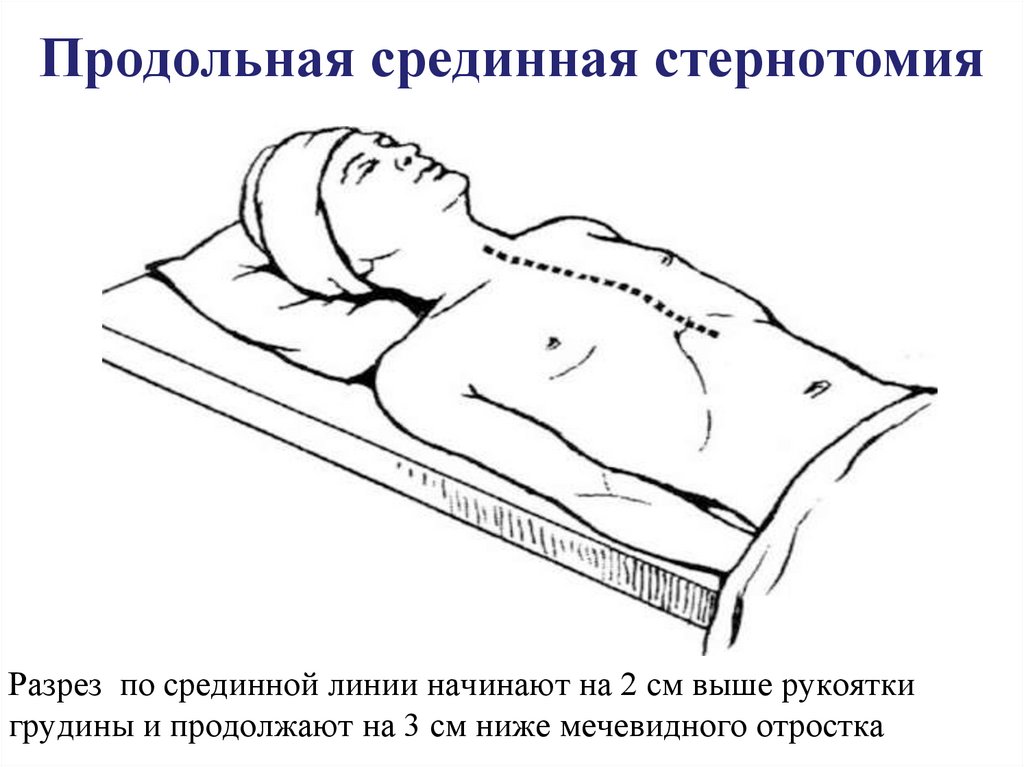
46. Продольная срединная стернотомия
Разрез по срединной линии начинают на 2 см выше рукояткигрудины и продолжают на 3 см ниже мечевидного отростка
47. Продольно-поперечная стернотомия
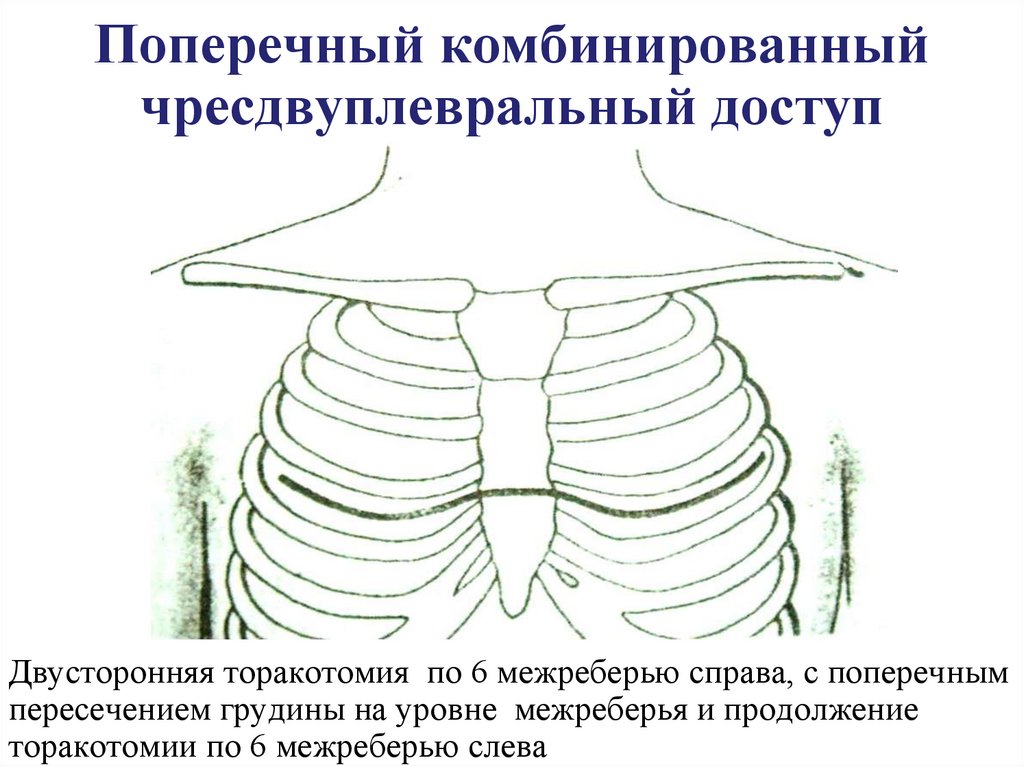
48. Поперечный комбинированный чресдвуплевральный доступ
Двусторонняя торакотомия по 6 межреберью справа, с поперечнымпересечением грудины на уровне межреберья и продолжение
торакотомии по 6 межреберью слева
49. Тораколапаротомия
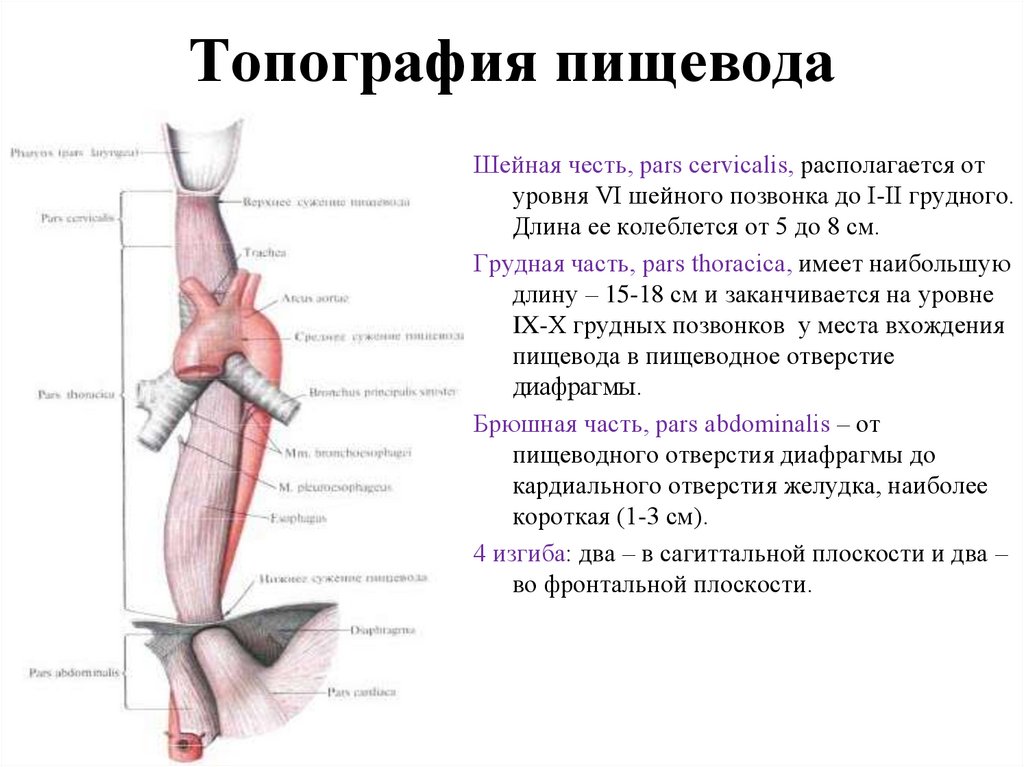
50. Топография пищевода
Шейная честь, pars cervicalis, располагается отуровня VI шейного позвонка до I-II грудного.
Длина ее колеблется от 5 до 8 см.
Грудная часть, pars thoracica, имеет наибольшую
длину – 15-18 см и заканчивается на уровне
IX-X грудных позвонков у места вхождения
пищевода в пищеводное отверстие
диафрагмы.
Брюшная часть, pars abdominalis – от
пищеводного отверстия диафрагмы до
кардиального отверстия желудка, наиболее
короткая (1-3 см).
4 изгиба: два – в сагиттальной плоскости и два –
во фронтальной плоскости.
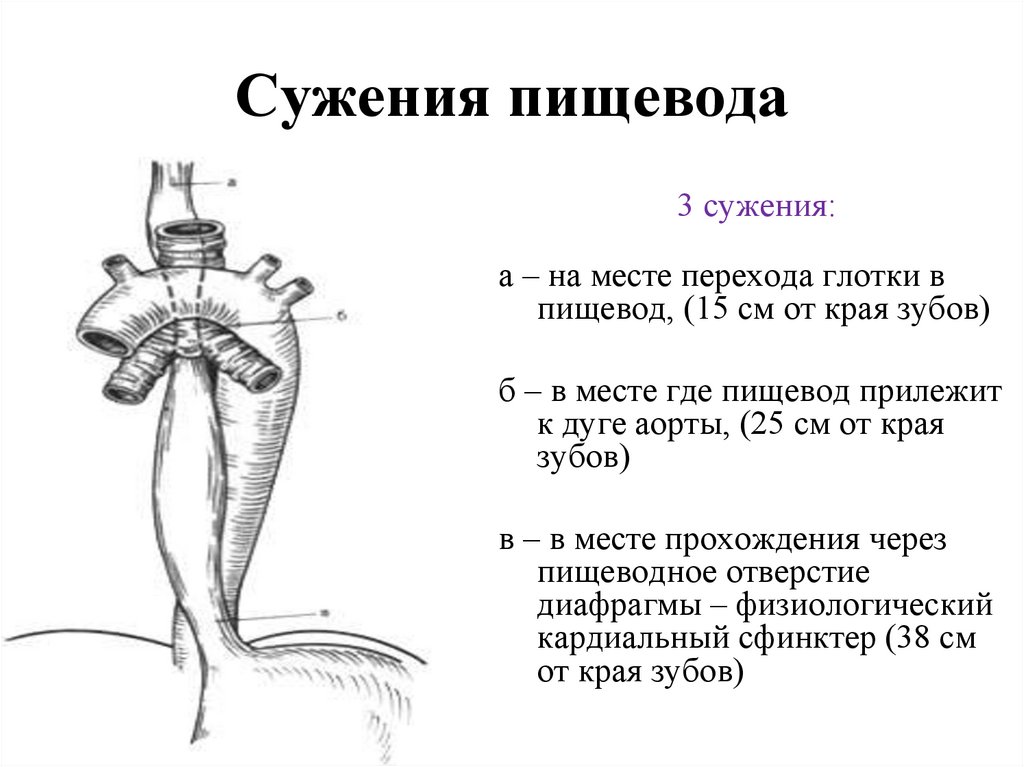
51. Сужения пищевода
3 сужения:а – на месте перехода глотки в
пищевод, (15 см от края зубов)
б – в месте где пищевод прилежит
к дуге аорты, (25 см от края
зубов)
в – в месте прохождения через
пищеводное отверстие
диафрагмы – физиологический
кардиальный сфинктер (38 см
от края зубов)
52. Грудная часть пищевода
Синтопия:- верхняя треть (уровень TII-TIII) спереди закрыта
трахеей, соединяясь с ней соединительнотканными
перемычками
- средняя треть (TIV-VI) спереди дуга аорты, бифуркация
трахеи и левый гл.бронх
- нижняя треть (TVII-TX) паралельно аорте, у диафрагмы
пищевод изгибается влево
53.
Иннервация: plexus esophageus (n. vagus и truncus sympathicus)Кровоснабжение:
- шейная часть – rr. esophageales от a. thyreoidea inferior;
- грудная часть – rr. esophageales or aorta thoracica,
- брюшная часть – rr. esophageales от a. gastrica sinistra и a. phrenica
inferior sinistra.
Венозный отток:
- от шейной части в v. thyreoidea inferior, а затем в v. brachiocephalica;
- от грудной части – в v. azygos и v. hemiazygos;
- от брюшной части – в v. gastrica sinistra, а затем в v. portae.
Лимфатический отток:
- от шейной части в nodi lymphatici tracheobronchiales superiores et
inferiores, paratracheales и paraverlebrales;
- от грудной части – в nodi lymphatici tracheobronchiales inferiores и
mediastinals posteriores:
- от брюшной части – в anulus lymphatici cardii.
54. Пороки развития пищевода
• атрезия пищевода(способ лечения зависит от расстояния
между слепыми концами пищевода)
• пищеводно-трахеальные свищи
(чаще в средней или нижней трети,
способ лечения зависит от диаметра свища)
• кардиостеноз
• дивертикулы
55. Кардиостеноз, ахалазия кардии
По Б.В.Петровскому ( 1957 ) различает четыре стадиизаболевания:
I - функциональный спазм без расширения пищевода;
II - стойкий спазм с умеренным расширением пищевода;
III - рубцовые изменения мышечных слоев с
выраженным расширением пищевода;
IV - кардиостеноз с большим расширением пищевода
и S - образным искривлением его.
56. Лечение кардиостеноза
• Консервативное• Инструментальное (кардиодилятация) - вызывает
растяжение и частичное повреждение
циркулярных мышц и мионевральных
соединений.
- гидравлические кардиодилятаторы
- пневматические кардиодилятаторы
- механические кардиодилятаторы (Штарка)
• Хирургическое
57. Хирургическое лечение кардиостеноза
• внеслизистой эзофагокардиомиотомии, заключающиеся в рассечении толькомышечного слоя пищевода до слизистой оболочки ( Gottstein 1901, Heller
1913).
• миотомии по Геллеру,
• миотомия с пластикой сформированного дефекта лоскутом диафрагмы
( Б.В.Петровский 1949 ), сальником ( И.М.Чуйков 1932 ), желудком
( Т.А.Суворова 1960, А.А.Шалимов 1976 ).
• внеслизистая эзофагокардиомиотомия с пластикой пищевода передней
стенкой желудка ( операция Готтштейна-Геллера-Суворовой) из
торакотомного доступа.
• резекция грудного отдела пищевода и кардиального отдела желудка с
одномоментной пластикой желудком при ахалазии кардии III и IV стадии
( Б.И.Мирошников и соавт.,2001 год ).
Удовлетворительные результаты хирургического лечения кардиостеноза
получены у 80-87% больных. Летальность составляет около 1%.
58. Дивертикулы пищевода
1. Глоточно-пищеводные дивертикулы (63%)- одномоментная дивертикулэктомии из разреза по
внутреннему краю грудино-ключично-сосцевидной мышцы
слева.)
2. Эпифренальные (20%)
- дивертикулэктомия чаще из правостороннего
торакотомического доступа.
3. Бифуркационные (17%)
- одномоментная дивертикулэктомия или инвагинация
дивертикула из правостороннего трансплеврального
доступа
59. Операции на пищеводе
• Эзофаготомия – рассечение пищевода. Для извлеченияинородных тел и устранения врожденных стриктур.
• Операция Добромыслова-Торека. При расположении опухоли
в средней трети.
Доступ – правосторонний, трансплевральный.
Резекция пищевода, погружение нижней культи в желудок, а
проксимальной культи на шею. Создание желудочной стомы.
• Резекция нижней трети пищевода с наложением анастомоза
или замещением его желудочной стенкой по большой
кривизне (операция Гаврилова).
• Анастомоз с тонкой кишкой.
• Эзофагопластика – замещение пищевода тонкой или толстой
кишкой (антеторакальная пластика по Ру-Герцену-Юдину).
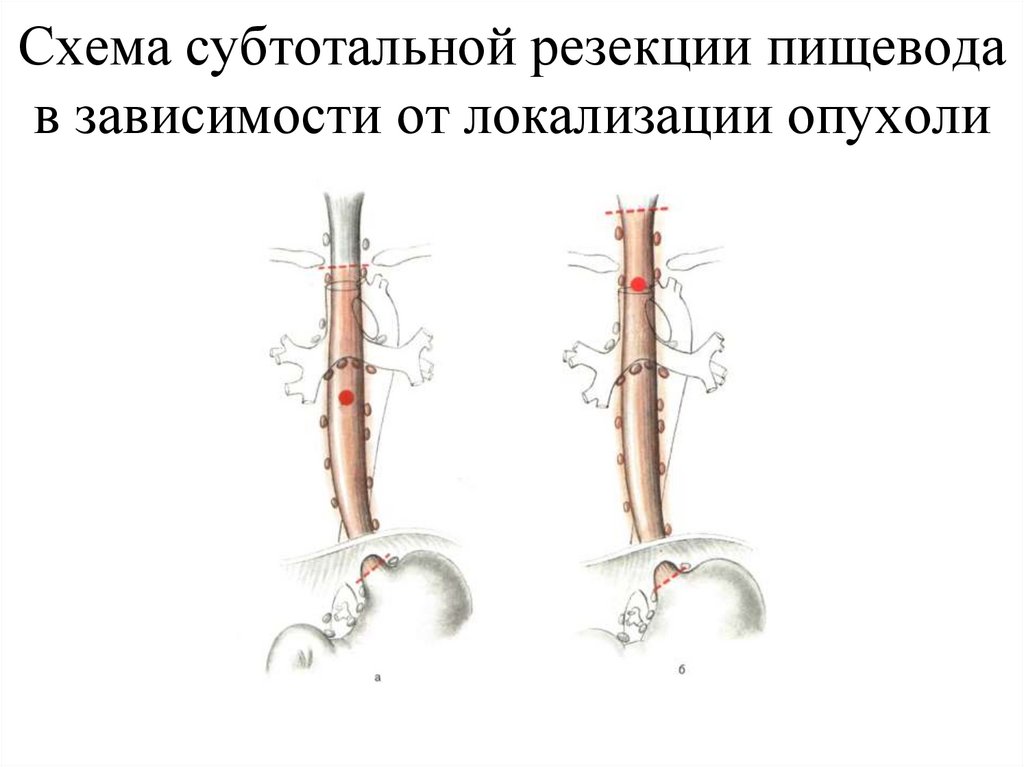
60. Схема субтотальной резекции пищевода в зависимости от локализации опухоли
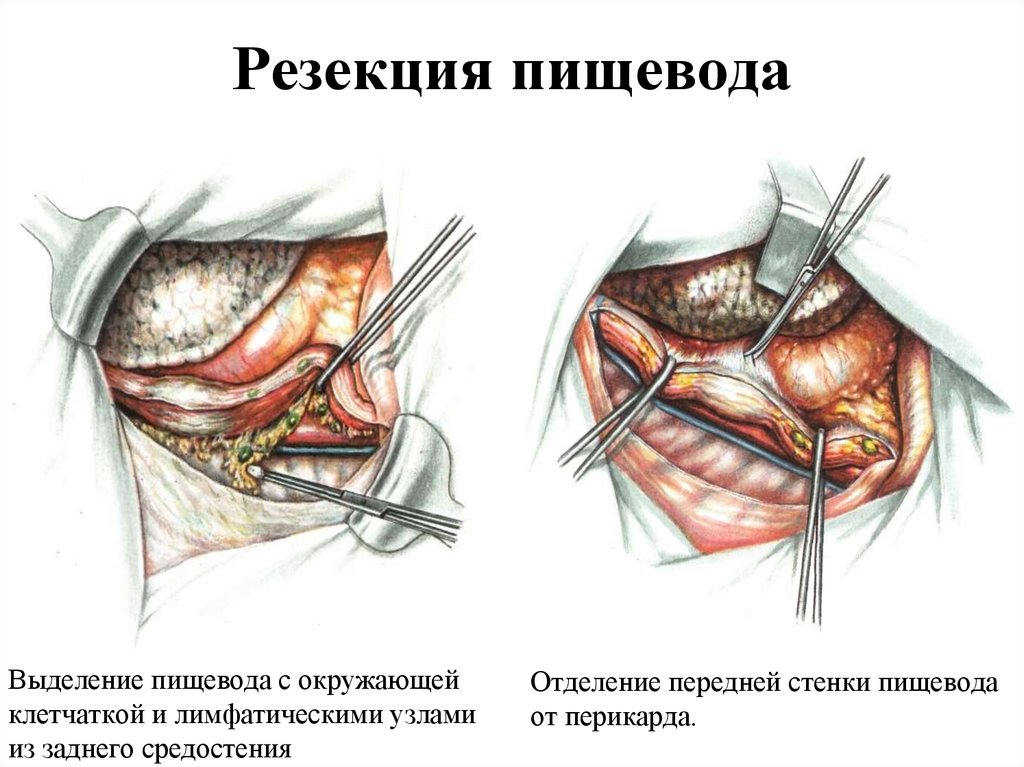
61. Резекция пищевода
Выделение пищевода с окружающейклетчаткой и лимфатическими узлами
из заднего средостения
Отделение передней стенки пищевода
от перикарда.
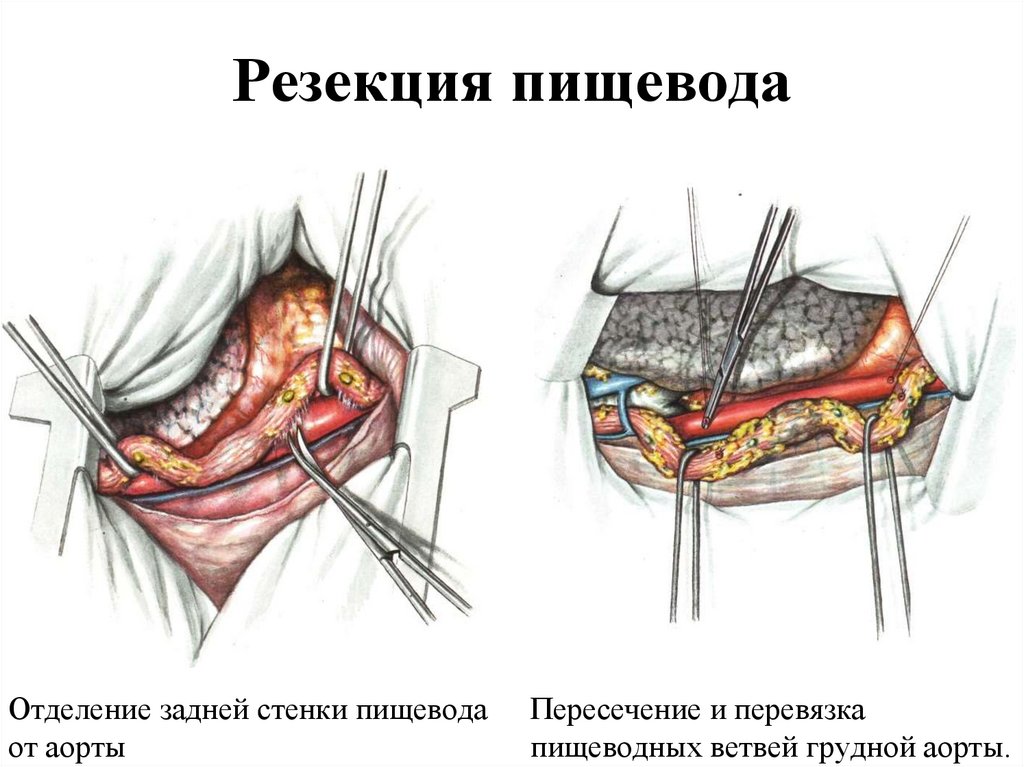
62. Резекция пищевода
Отделение задней стенки пищеводаот аорты
Пересечение и перевязка
пищеводных ветвей грудной аорты.
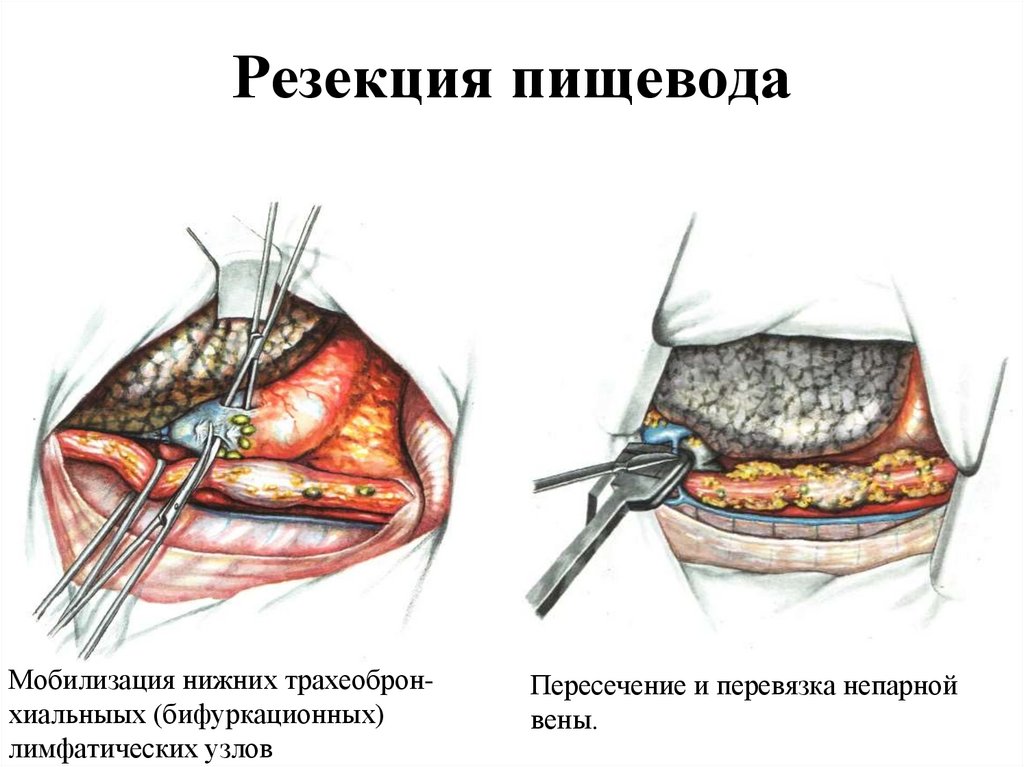
63. Резекция пищевода
Мобилизация нижних трахеобронхиальныых (бифуркационных)лимфатических узлов
Пересечение и перевязка непарной
вены.
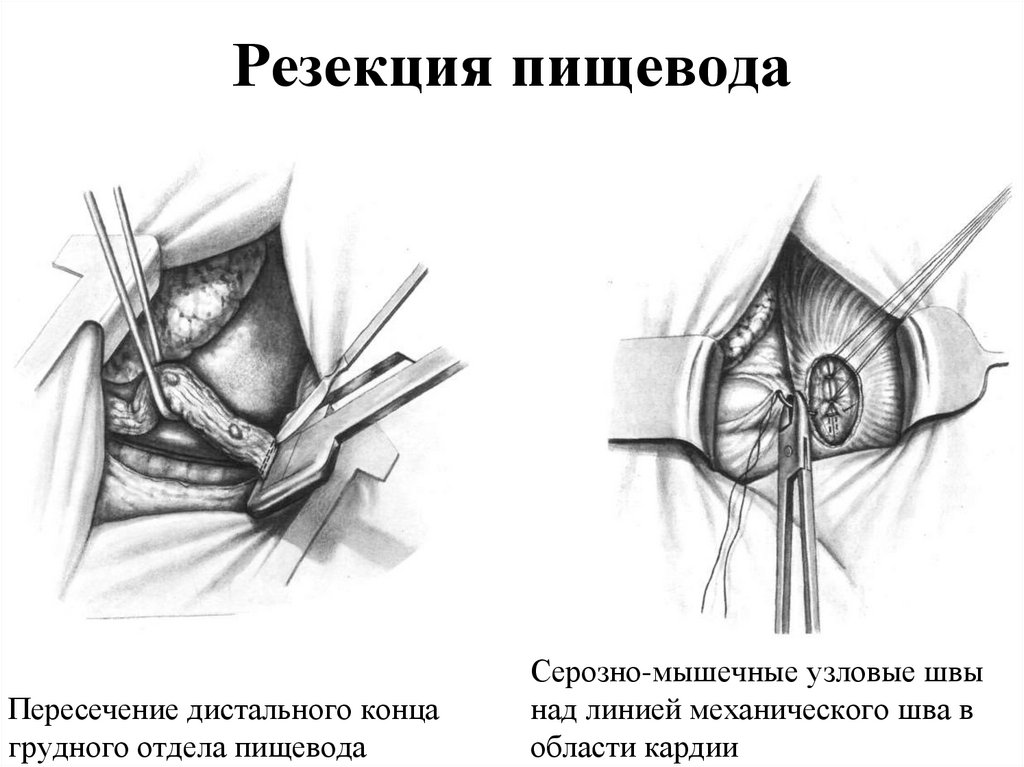
64. Резекция пищевода
Пересечение дистального концагрудного отдела пищевода
Серозно-мышечные узловые швы
над линией механического шва в
области кардии
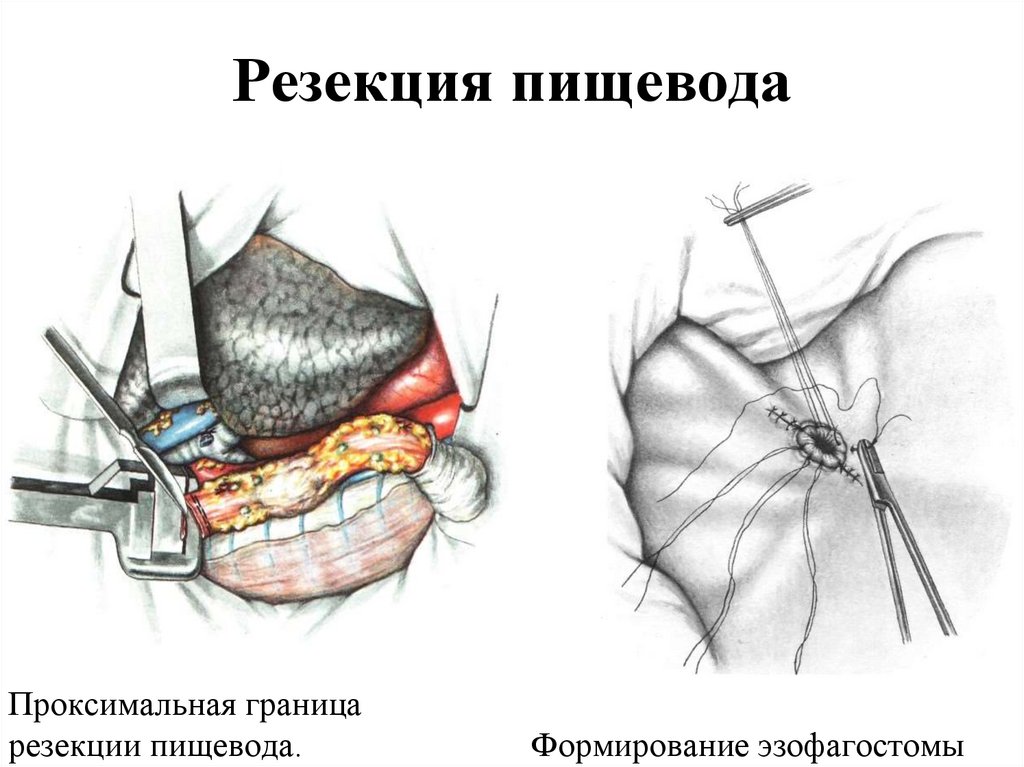
65. Резекция пищевода
Проксимальная границарезекции пищевода.
Формирование эзофагостомы
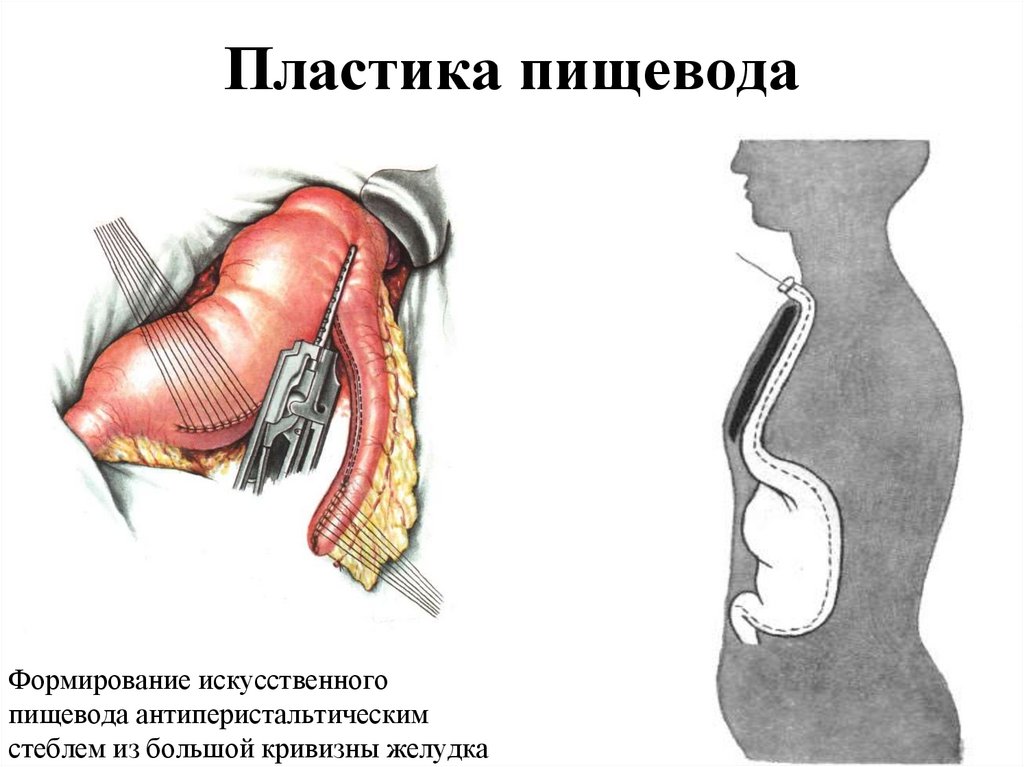
66. Пластика пищевода
Формирование искусственногопищевода антиперистальтическим
стеблем из большой кривизны желудка
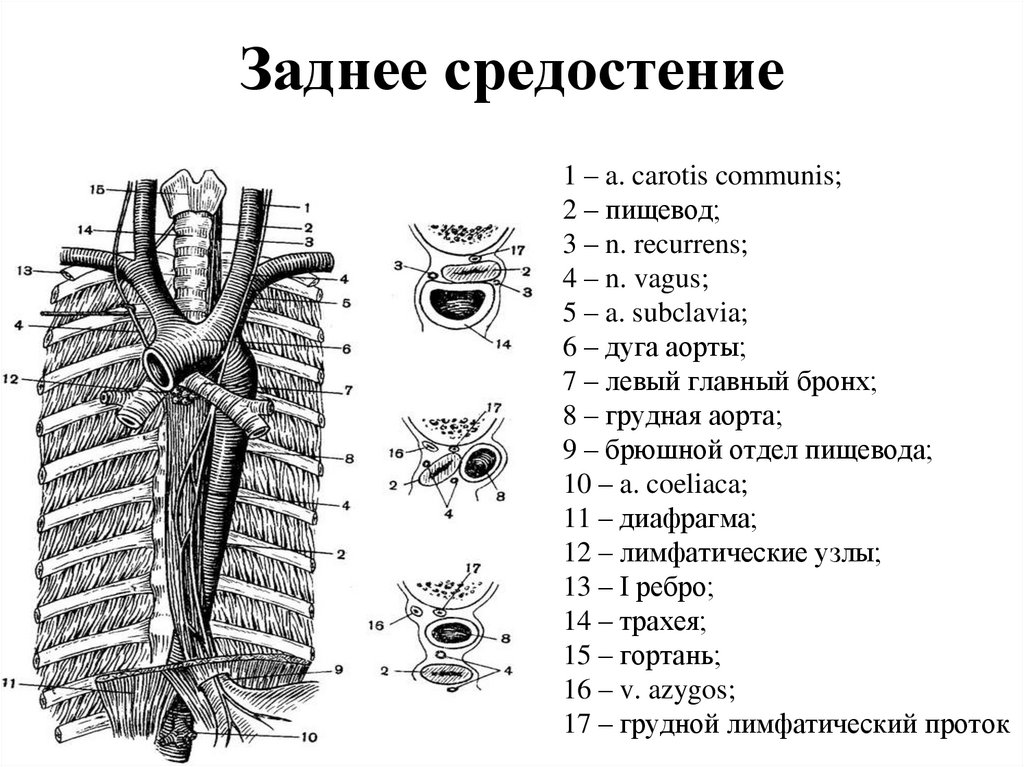
67. Заднее средостение
1 – a. carotis communis;2 – пищевод;
3 – n. recurrens;
4 – n. vagus;
5 – a. subclavia;
6 – дуга аорты;
7 – левый главный бронх;
8 – грудная аорта;
9 – брюшной отдел пищевода;
10 – a. coeliaca;
11 – диафрагма;
12 – лимфатические узлы;
13 – I ребро;
14 – трахея;
15 – гортань;
16 – v. azygos;
17 – грудной лимфатический проток
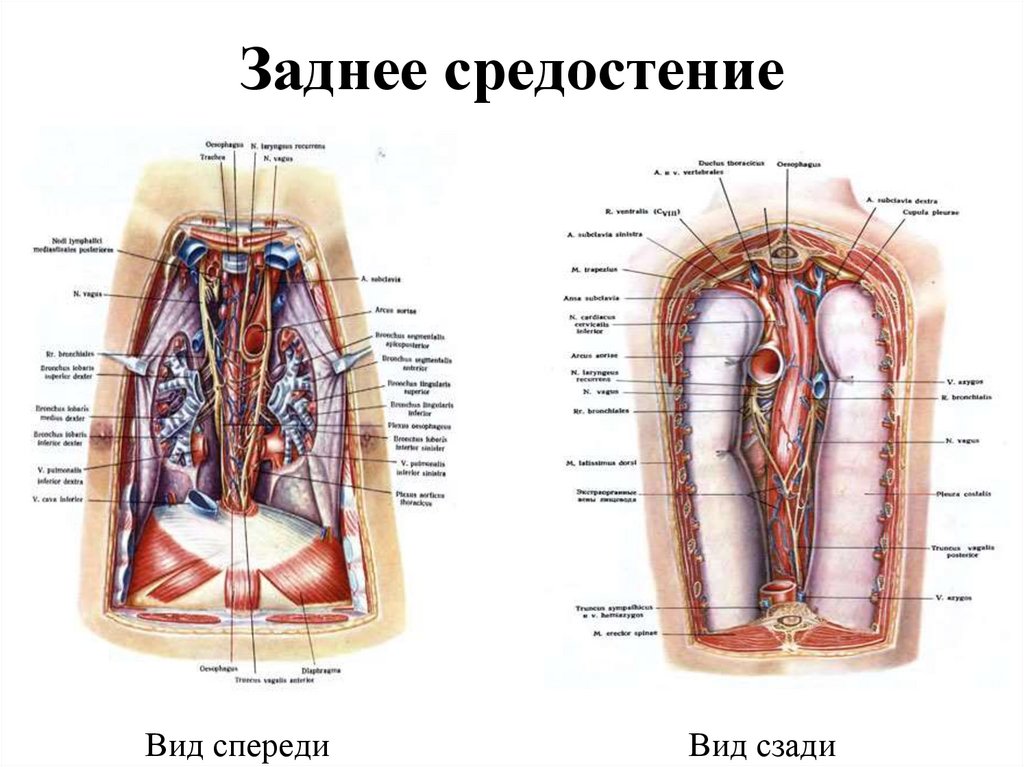
68. Заднее средостение
Вид спередиВид сзади
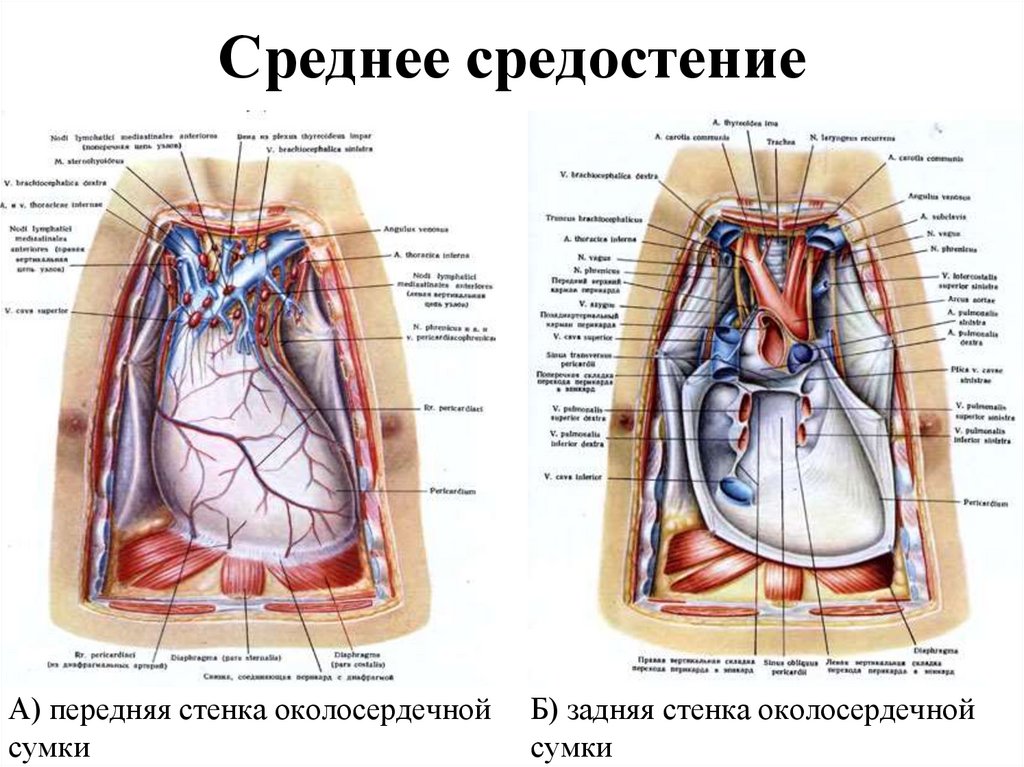
69. Среднее средостение
А) передняя стенка околосердечнойсумки
Б) задняя стенка околосердечной
сумки
70. Среднее средостение
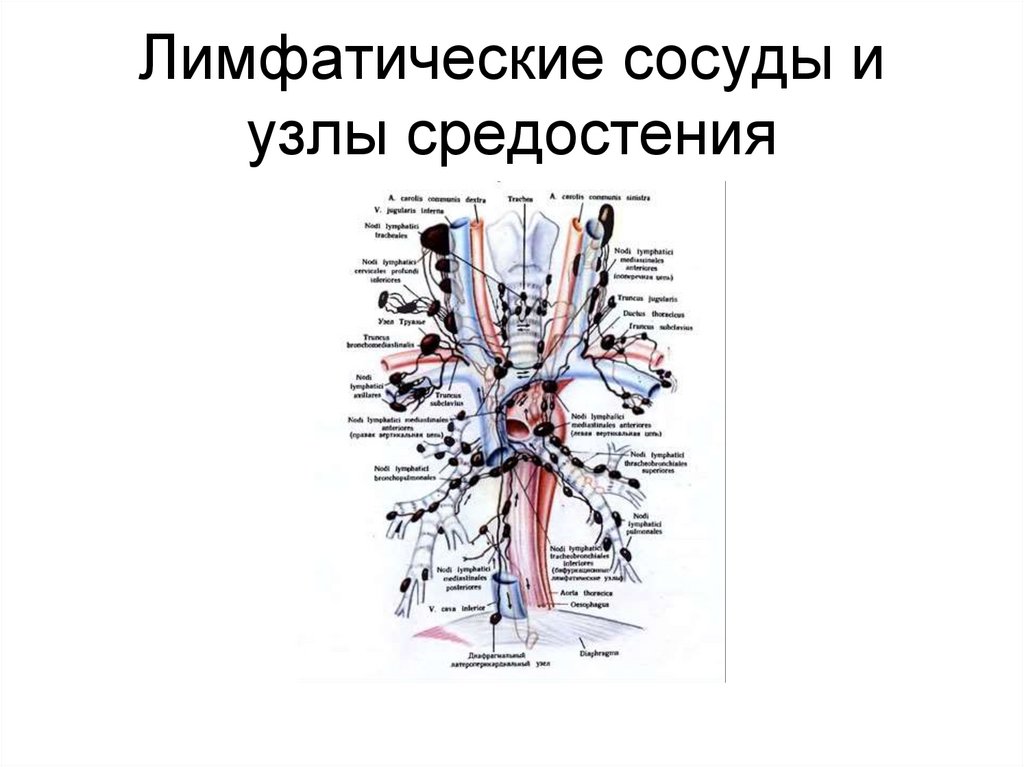
71. Лимфатические сосуды и узлы средостения
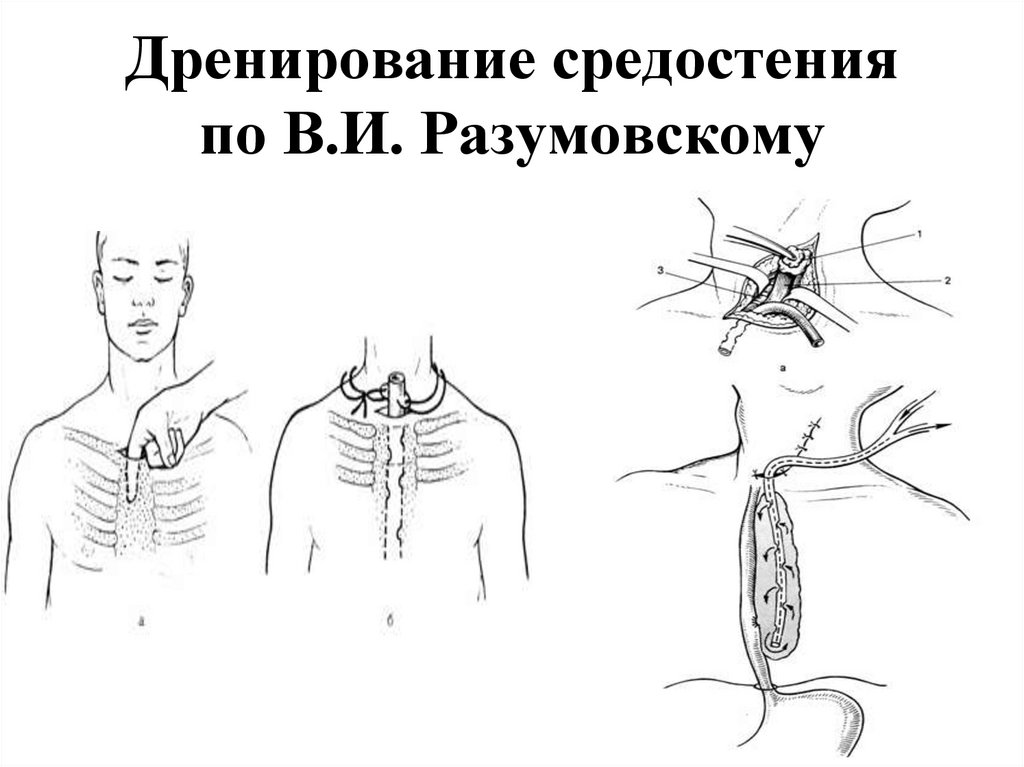
72. Дренирование средостения
- Чресшейная медиастинотомия по В. И. Разумовскому (приповреждениях шейного и верхнегрудного отделов пищевода)
- Чрездиафрагмальная медиастинотомия по Розанову-Савиных (при
повреждениях нижнегрудного и абдоминального
отделов пищевода)
- Трансстернальное дренирование
- Внеплевральное парастернальное дренирование с резекцией 2-3
реберных хрящей по Маделунгу.
- Чрезпищеводное дренирование (при сохранении медиастинальной
плевры)
- Чресплевральная медиастинотомия по В.Д.Добромыслову (при ранениях
грудного отдела пищевода с повреждением
медиастинальной плевры)
- Задняя внеплевральная медиастинотомия по И.И Насилову с резекцией
нескольких ребер
73. Дренирование средостения по В.И. Разумовскому
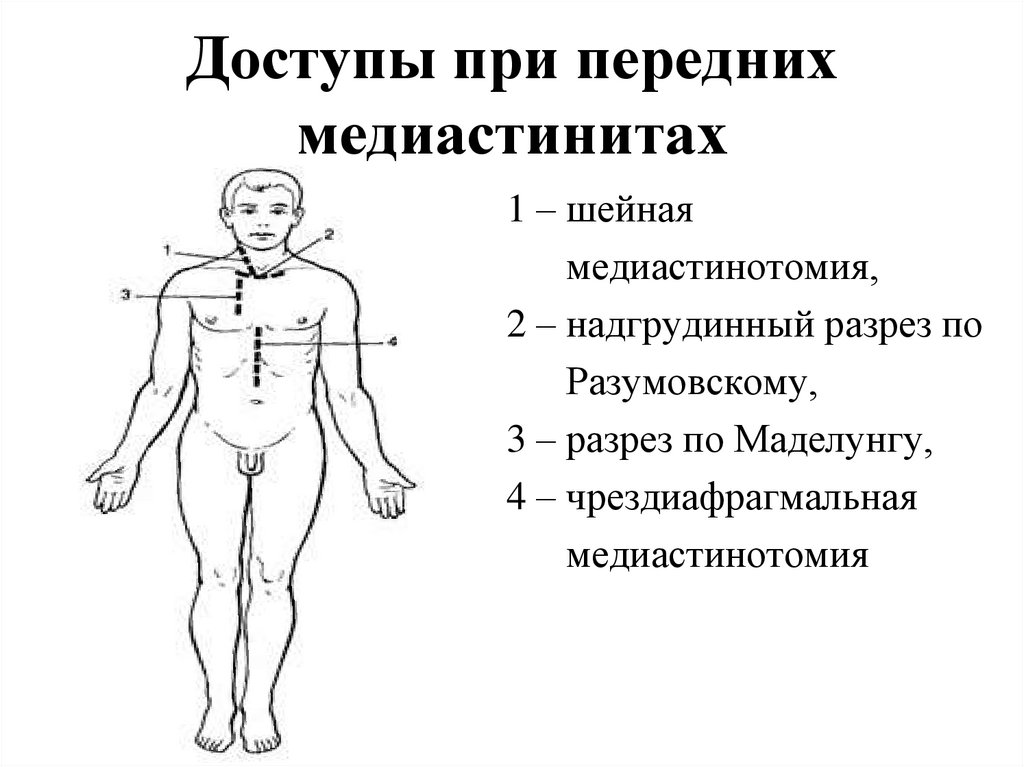
74. Доступы при передних медиастинитах
1 – шейнаямедиастинотомия,
2 – надгрудинный разрез по
Разумовскому,
3 – разрез по Маделунгу,
4 – чрездиафрагмальная
медиастинотомия
75. Дренирование заднего средостения по И.И.Насилову
76. Чрездиафрагмальное дренирование средостения
77. Топография сердца
Грудинореберная поверхностьобращена к грудине, реберным
хрящам, частично к медиостинальной плевре.
Диафрагмальная поверхность
в верхних отделах обращена к
пищеводу и грудной аорте,
нижними отделами прилегает к
диафрагме.
78. Топография сердца
Грудинореберную поверхностьсоставляют передние поверхности
правого предсердия, правого ушка,
верхней полой вены, легочного
ствола, правого и левого
желудочков, а также верхушка
сердца и верхушка левого ушка.
Диафрагмальную поверхность в
верхних отделах составляют задние
поверхности преимущественно
левого и отчасти правого
предсердий, в нижних отделах –
нижние поверхности правого и
левого желудочков и отчасти
предсердий.
79.
80. Проекция отверстий сердца на переднюю стенку грудной клетки
Левое предсердно-желудочковоеотверстие
- слева от грудины в третьем
межреберье;
- тоны митрального (2-х створчатого
клапана выслушиваются на
верхушке сердца.
Правое предсердно-желудочковое
отверстие
- позади правой половины грудины, на
линии, проведенной от точки
соединения с грудиной хряща левого
III ребра до точки соединения с
грудиной хряща правого VI ребра;
- тоны 3-х створчатого клапана
выслушиваются справа на уровне
хрящей V–VI ребер и прилегающего
участка грудины.
81. Проекция отверстий сердца на переднюю стенку грудной клетки
Отверстие аорты- располагается позади грудины,
ближе к ее левому краю, на уровне
третьего межреберья;
- тоны клапана аорты выслушиваются
справа у края грудины во втором
межреберье.
Отверстие легочного ствола
- располагается на уровне
прикрепления хряща левого III ребра
к грудине;
- топы клапана легочного ствола
выслушиваются слева у края
грудины во втором межреберье.
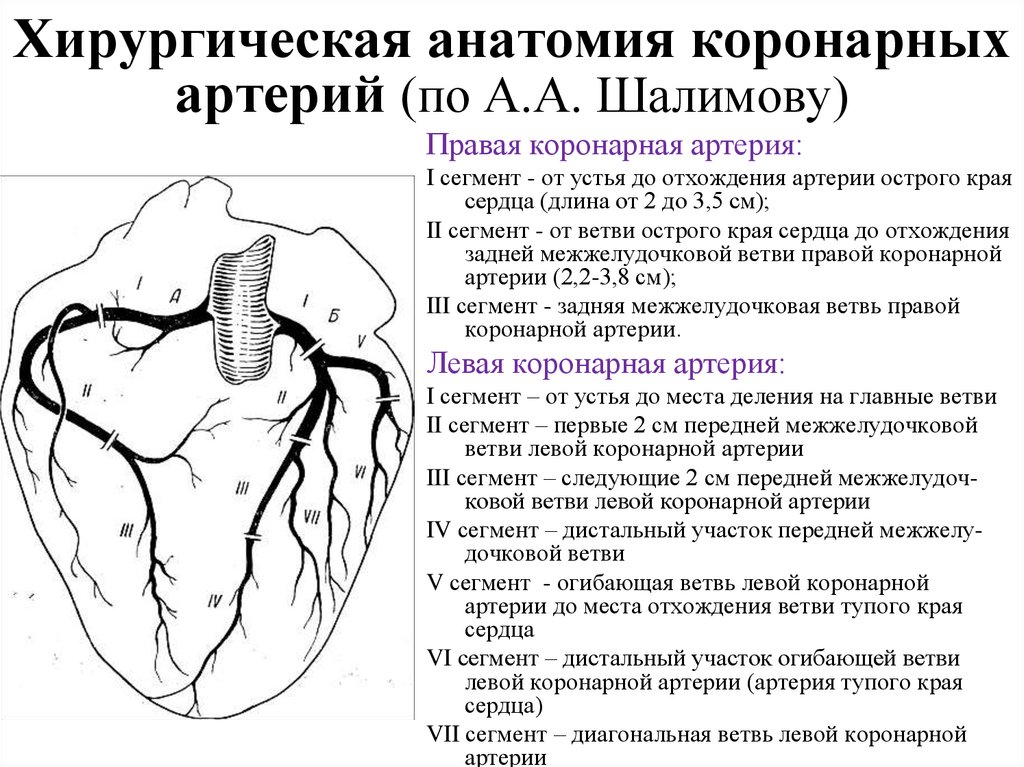
82. Хирургическая анатомия коронарных артерий (по А.А. Шалимову)
Правая коронарная артерия:I сегмент - от устья до отхождения артерии острого края
сердца (длина от 2 до 3,5 см);
II сегмент - от ветви острого края сердца до отхождения
задней межжелудочковой ветви правой коронарной
артерии (2,2-3,8 см);
III сегмент - задняя межжелудочковая ветвь правой
коронарной артерии.
Левая коронарная артерия:
I сегмент – от устья до места деления на главные ветви
II сегмент – первые 2 см передней межжелудочковой
ветви левой коронарной артерии
III сегмент – следующие 2 см передней межжелудочковой ветви левой коронарной артерии
IV сегмент – дистальный участок передней межжелудочковой ветви
V сегмент - огибающая ветвь левой коронарной
артерии до места отхождения ветви тупого края
сердца
VI сегмент – дистальный участок огибающей ветви
левой коронарной артерии (артерия тупого края
сердца)
VII сегмент – диагональная ветвь левой коронарной
артерии
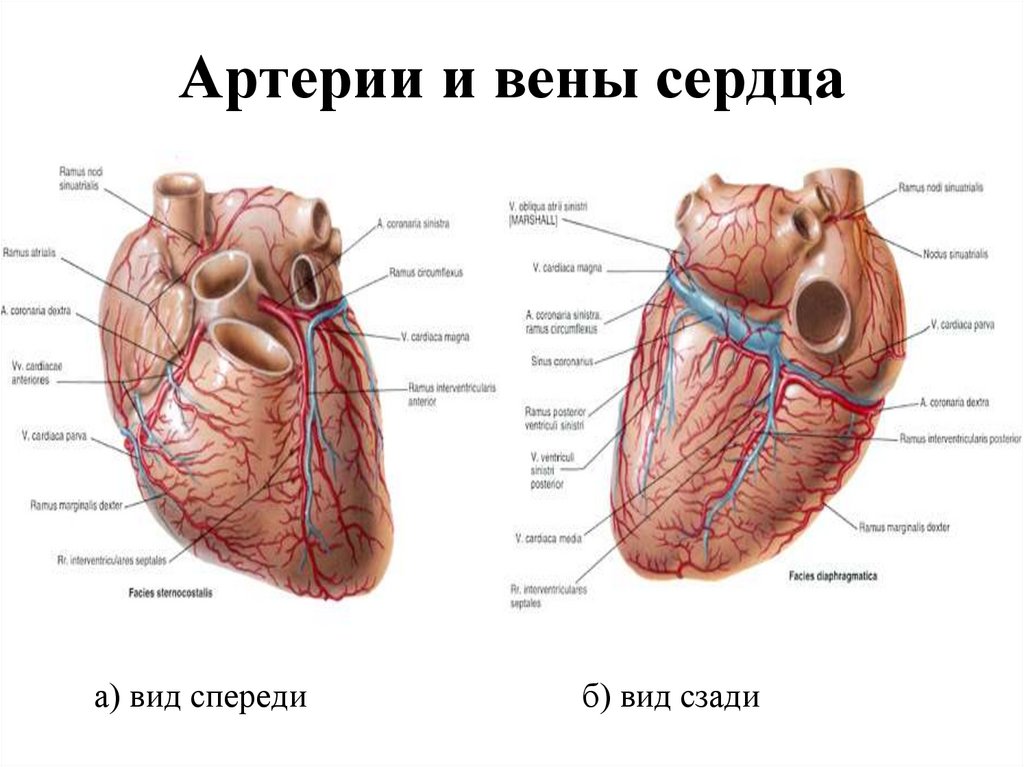
83. Артерии и вены сердца
а) вид спередиб) вид сзади
84. Типы кровоснабжения сердца
- правовенечный тип - большинство отделов сердцакровоснабжается ветвями правой венечной артерии;
- левовенечный тип - большая часть сердца получает
кровь из ветвей левой венечной артерии;
- средний (равномерный) тип - обе венечные
артерии равномерно распределяются в стенках сердца.
Переходные типы кровоснабжения сердца:
- среднеправый
- среднелевый
85. Артерии сердца
Внеорганные:- правая венечная артерия (две ветви: правая краевая и
задняя межжелудочковая) – отходит от правого синуса
луковицы аорты, кровоснабжает правое предсердие,
часть передней и всю заднюю стенки правого
желудочка, МПП и часть МЖП;
- левая венечная артерия - от левого синуса луковицы
аорты (две ветви: передняя межжелудочковая и
огибающая – кровоснабжают левое предсердие, часть,
большую часть задней стенки ЛЖ, часть передней
стенки ПЖ, часть МЖП.
Внутриорганные: артерии предсердия, сердечных ушек,
перегородок, желудочков и сосочковых мышц.
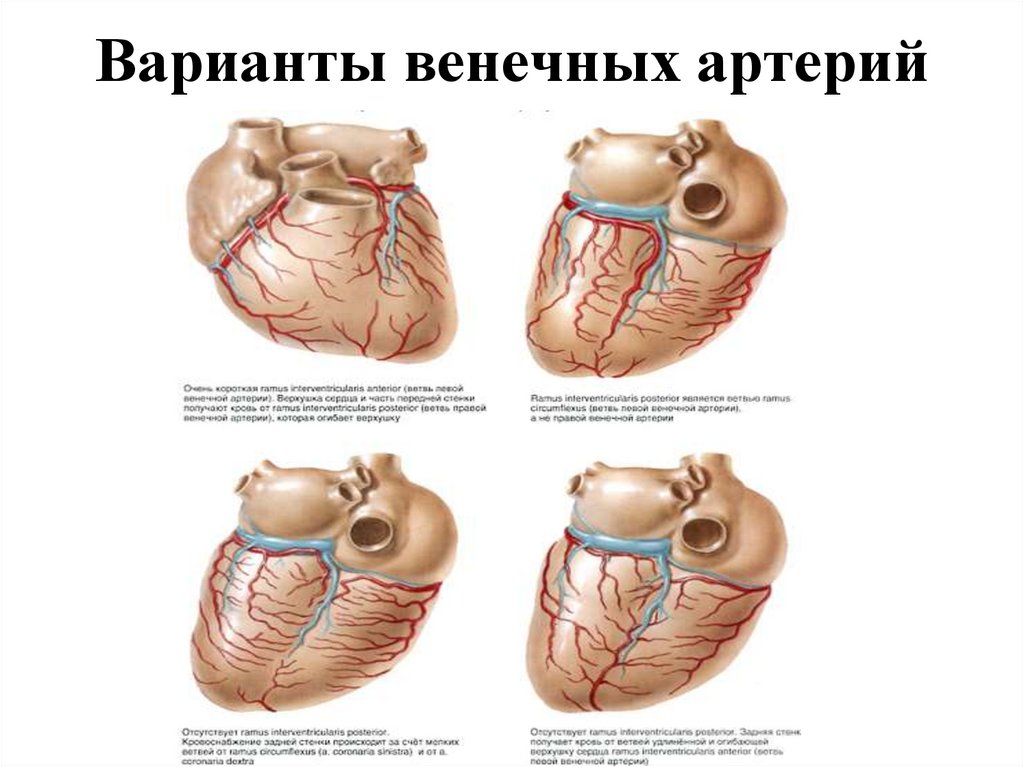
86. Варианты венечных артерий
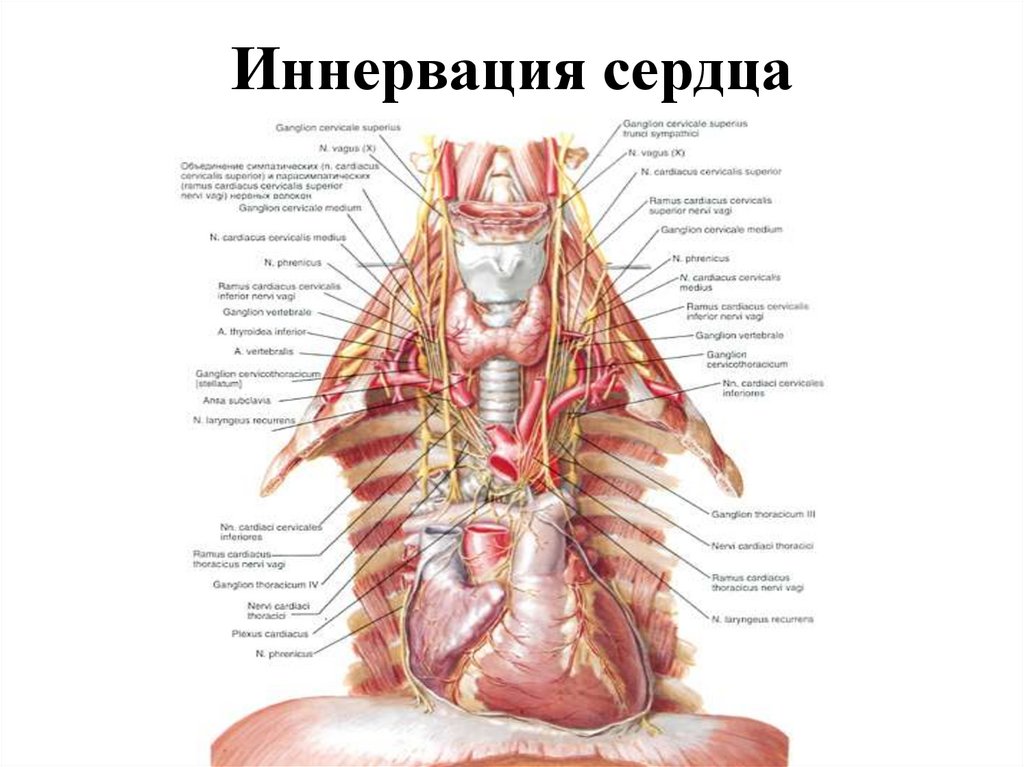
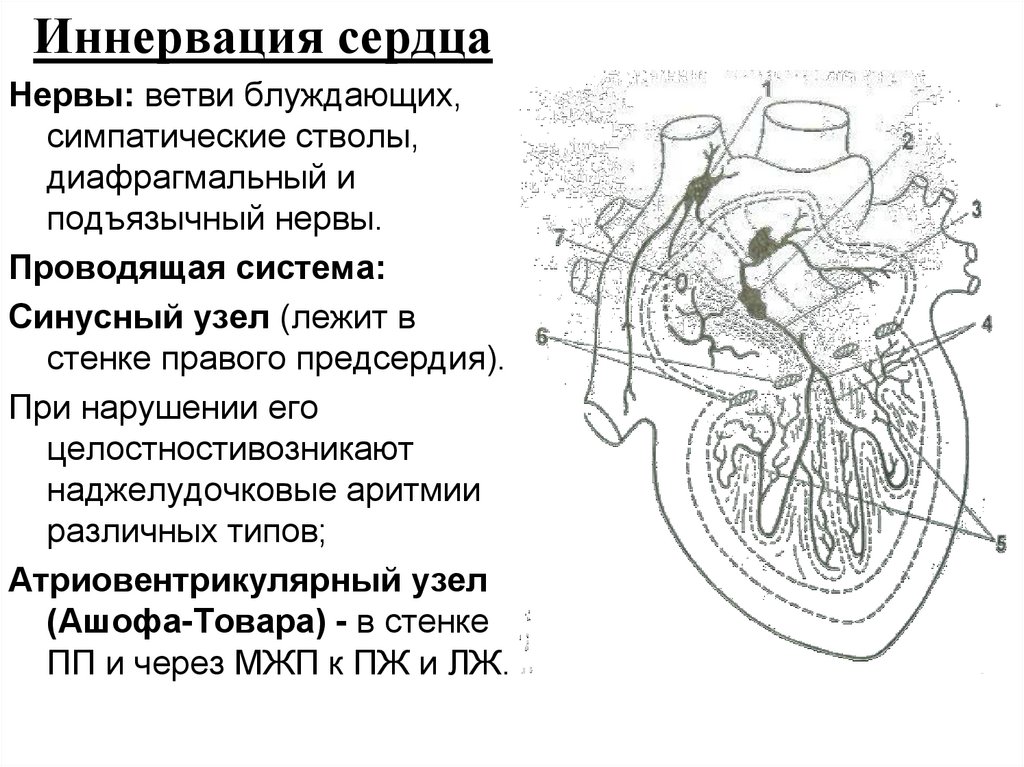
87. Иннервация сердца
88.
Иннервация сердцаНервы: ветви блуждающих,
симпатические стволы,
диафрагмальный и
подъязычный нервы.
Проводящая система:
Синусный узел (лежит в
стенке правого предсердия).
При нарушении его
целостностивозникают
наджелудочковые аритмии
различных типов;
Атриовентрикулярный узел
(Ашофа-Товара) - в стенке
ПП и через МЖП к ПЖ и ЛЖ.
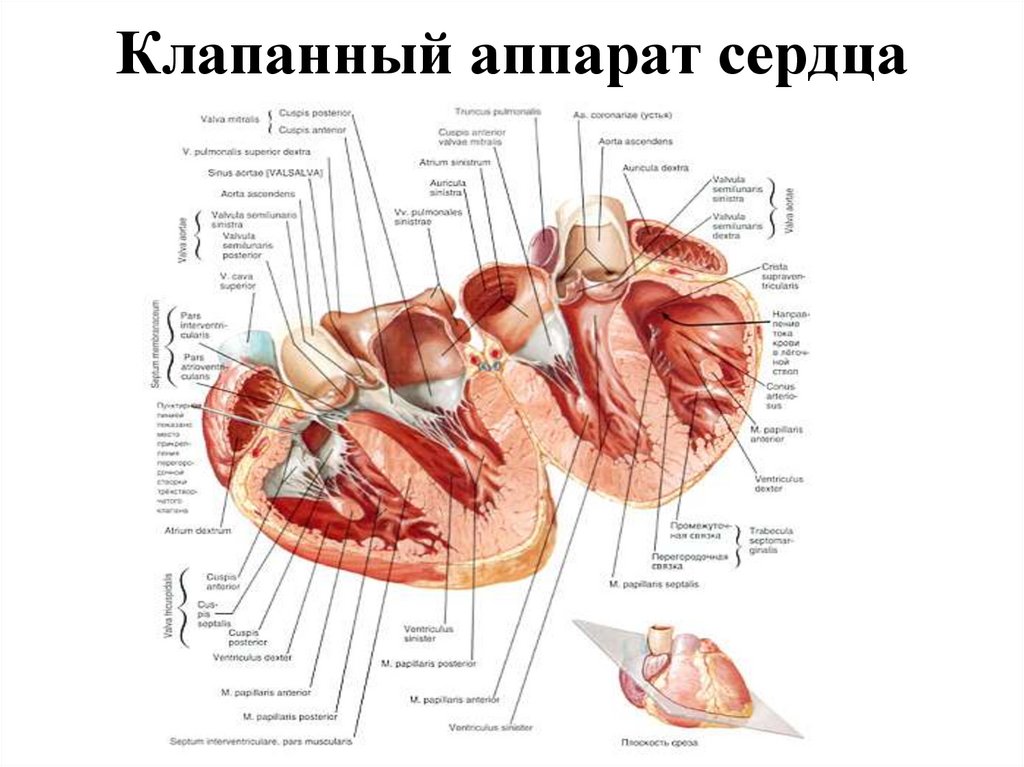
89. Клапанный аппарат сердца
90. Врожденные пороки сердца
1. Пороки сердца с нормальным кровотоком через легкие- коарктация аорты по взрослому типу
2. Пороки сердца с повышенным кровотоком через легкие
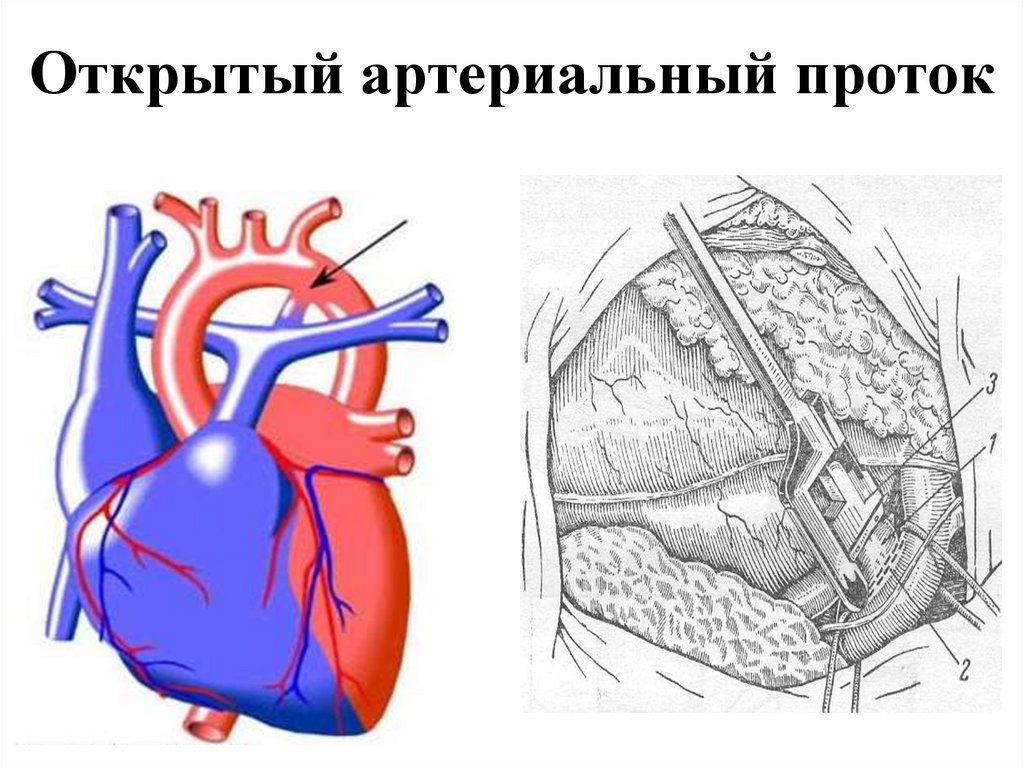
- открытый артериальный проток
- дефект межпредсердной перегородки
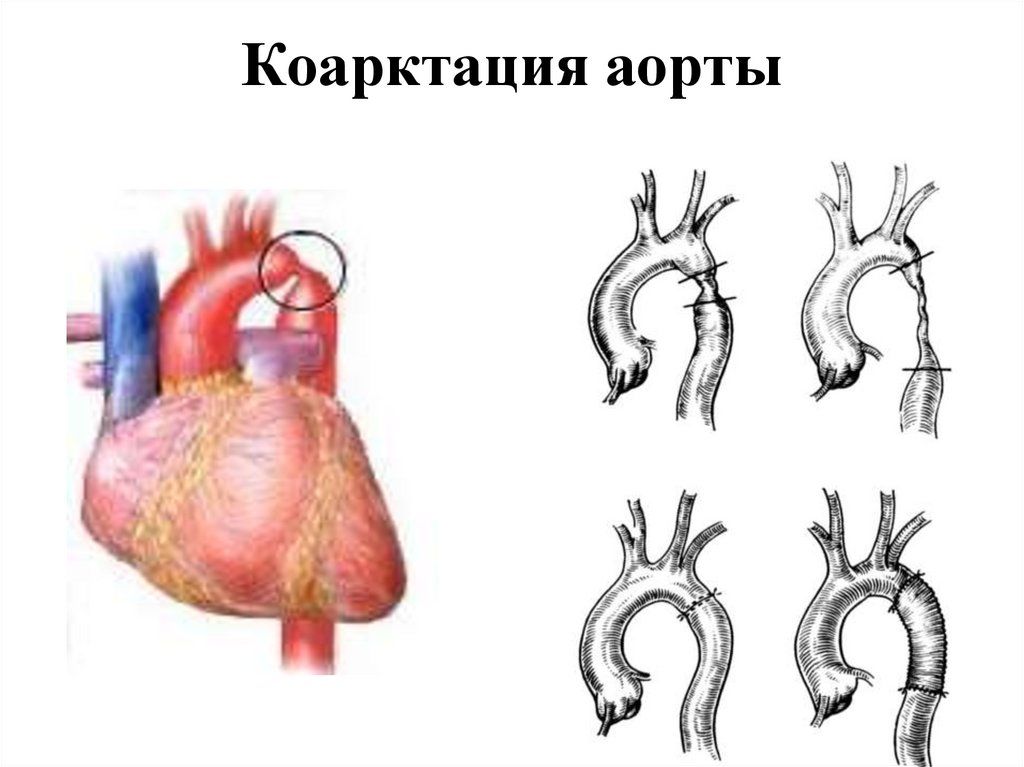
- дефект межжелудочковой перегородки
- коарктация аорты по детскому типу (сочетается с
незаращением артериального протока – предуктальная
и постдуктальная коарктация)
3. Пороки сердца с пониженным кровотоком через легкие
- триада, тетрада, пентада Фалло
91. Открытый артериальный проток
92. Коарктация аорты
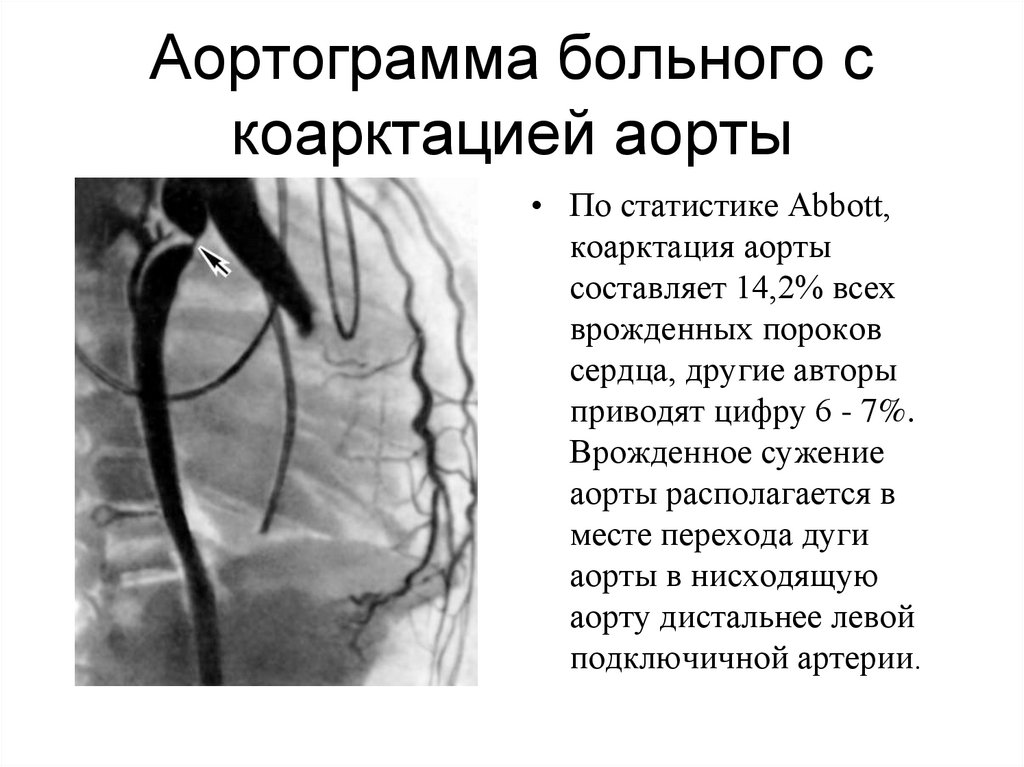
93. Аортограмма больного с коарктацией аорты
• По статистике Abbott,коарктация аорты
составляет 14,2% всех
врожденных пороков
сердца, другие авторы
приводят цифру 6 - 7%.
Врожденное сужение
аорты располагается в
месте перехода дуги
аорты в нисходящую
аорту дистальнее левой
подключичной артерии.
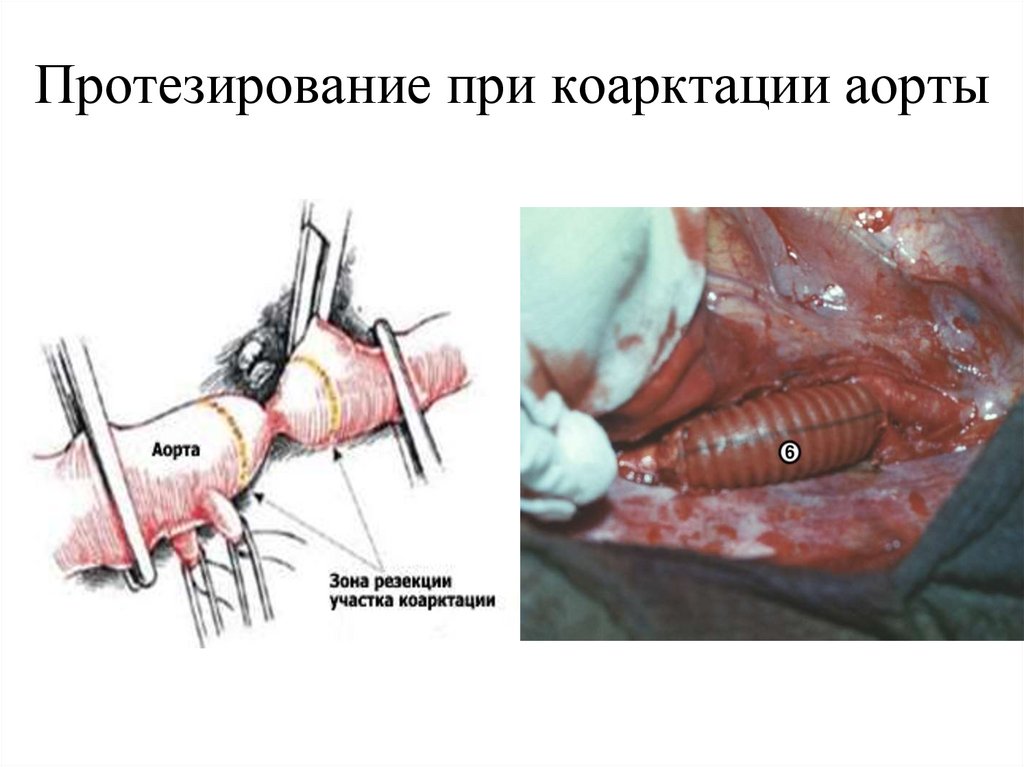
94. Протезирование при коарктации аорты
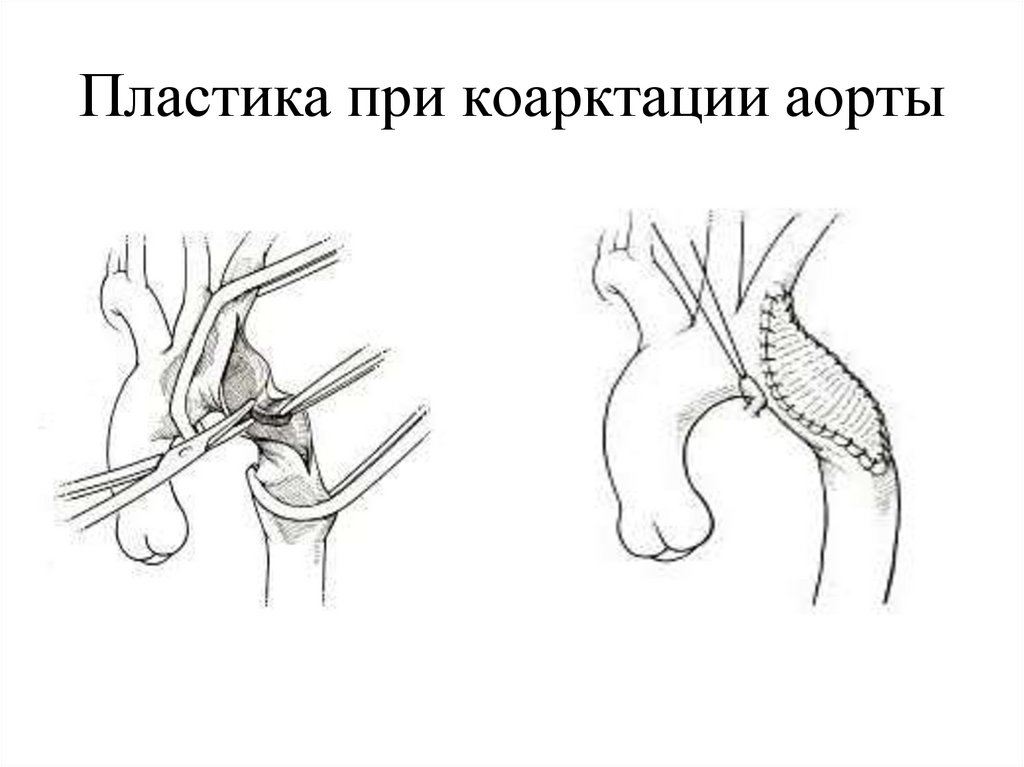
95. Пластика при коарктации аорты
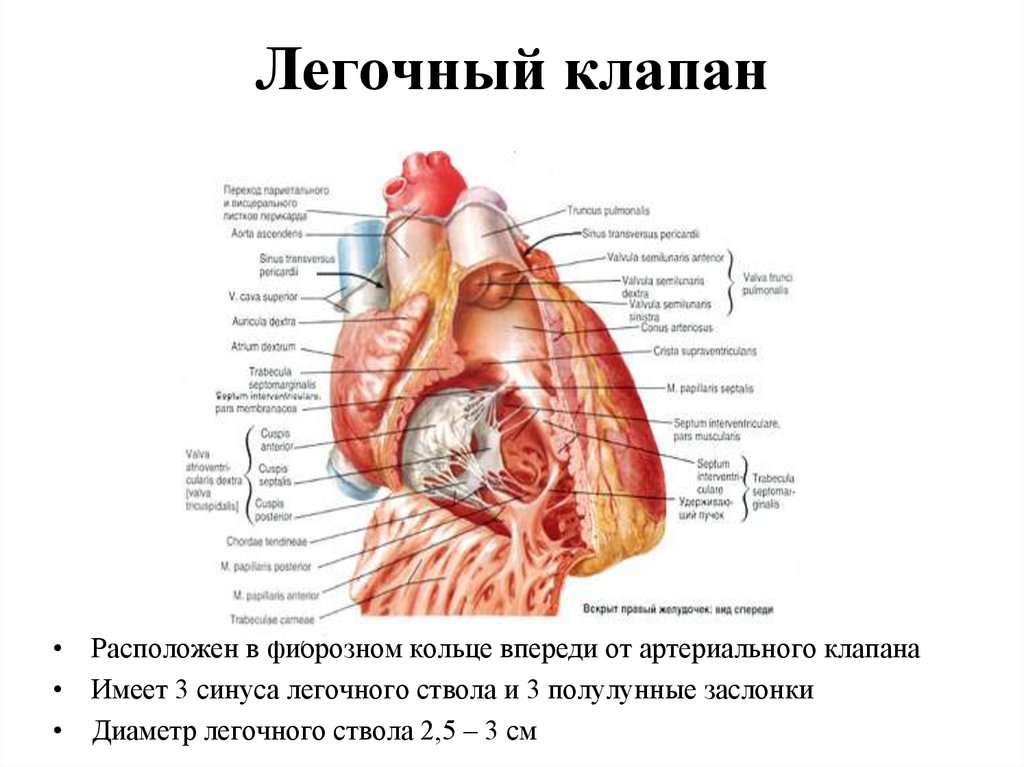
96. Легочный клапан
• Расположен в фиброзном кольце впереди от артериального клапана• Имеет 3 синуса легочного ствола и 3 полулунные заслонки
• Диаметр легочного ствола 2,5 – 3 см
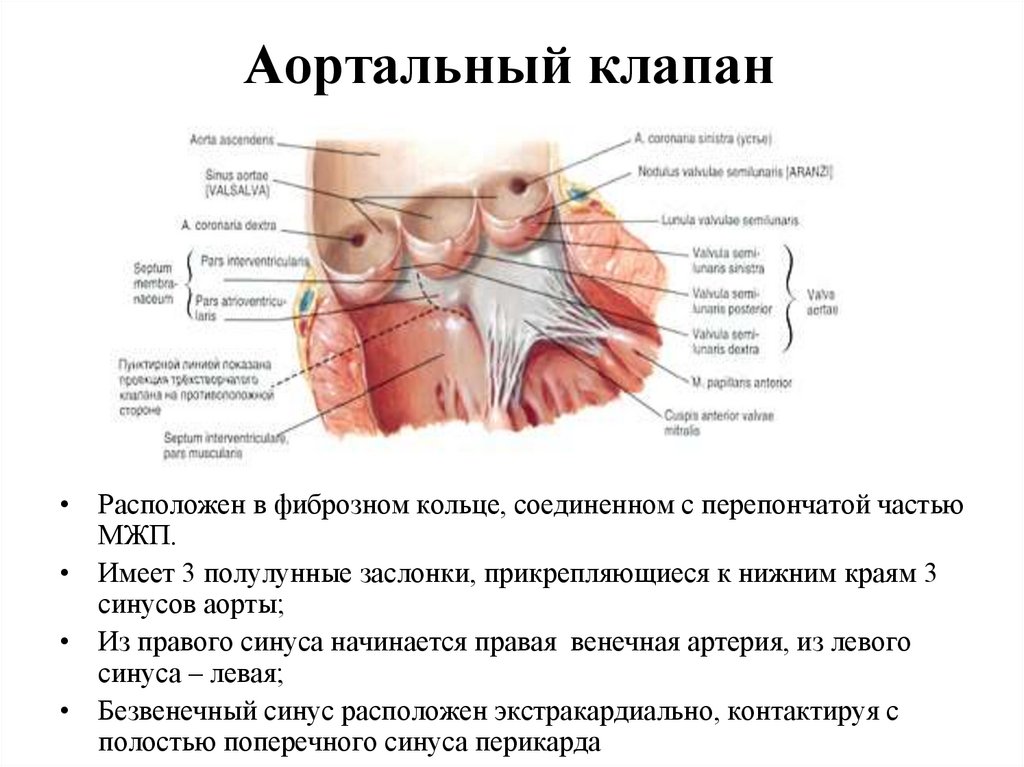
97. Аортальный клапан
• Расположен в фиброзном кольце, соединенном с перепончатой частьюМЖП.
• Имеет 3 полулунные заслонки, прикрепляющиеся к нижним краям 3
синусов аорты;
• Из правого синуса начинается правая венечная артерия, из левого
синуса – левая;
• Безвенечный синус расположен экстракардиально, контактируя с
полостью поперечного синуса перикарда
98. Непрямая реваскуляризация сердца
1. Метод органопексии - к сердцу подшивали сосуды рядомрасположенных органов (легкое, диафрагма, сальник).
2. В перикардиальную полость насыпали тальк - развивался
перикардит с образованием спаек, в спайках - сосуды подходят
к стенкам сердца.
3. 1939 г. - Фиески - 2-х сторонняя перевязка и перерезка a.
thoracica interna. Это приводит к увеличению кровотока в a.
pericarodiaca phrenica (на 20 %). Тоже малоэффективный метод.
4. 1945 г. - Вайнберг - прямая имплантация a. Thoracica interna
в толщу миокарда: через тоннель - кровь проходит между
мышечными волокнами и в последующем развиваются
коллатерли. Используется при диффузном поражении
венечных артерий.
99. Прямая реваскуляризация сердца
1. 1960 г. - маммарно-коронарный анастомоз –выделяется a. thoracica interna и вшивается в венечную
артерию дистальнее места поражения.
Демихов В. П. - эксперимент.
1967 г. - эта же операция выполнена на человеке
Колесовым.
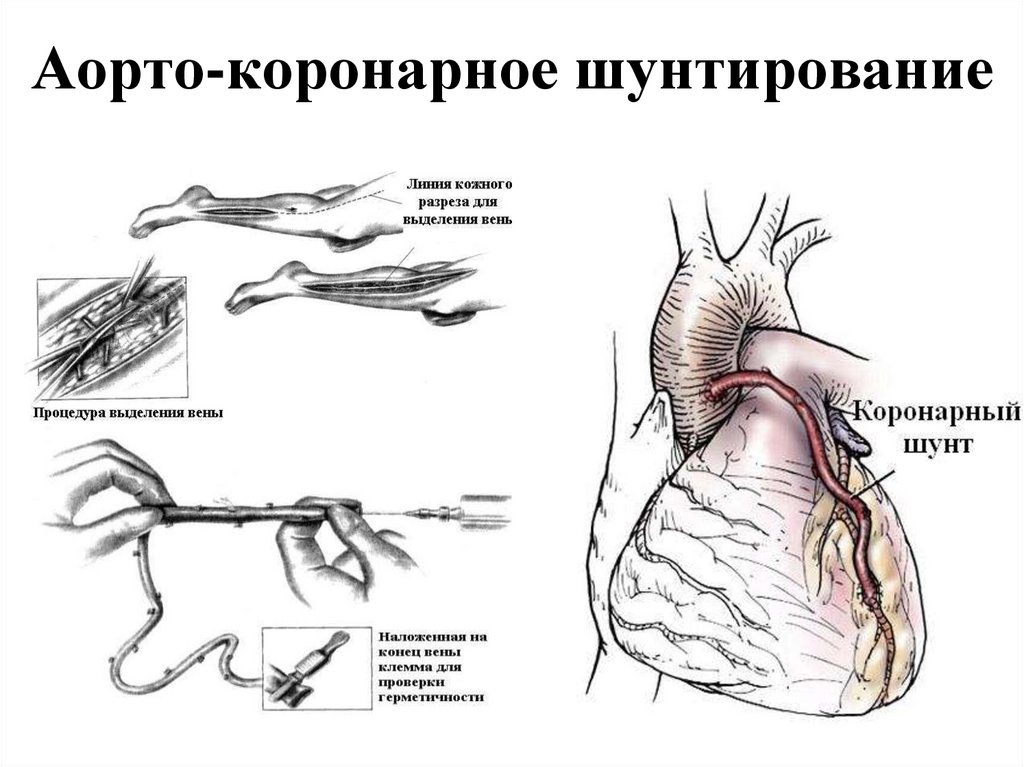
2. 1967 г. – Фавалоро - аорто-коронарное шунтирование.
100. Аорто-коронарное шунтирование
101.
102. Эндоваскулярные вмешательства
1978 г. - Грюнтциг.1. Баллонная дилатация устья венечной артерии - под
местной анестезией, используя катетер наконечником при
коронарографии. В течение 3-х лет- эффект сохраняется.
2. Чазов - вводит тромболитики через катетер.
3. Лазерная фотокоагуляция - лазерный световод, на конце
- наконечник из сапфира (разогрев до 400( С), им
прикасаются к бляшке.
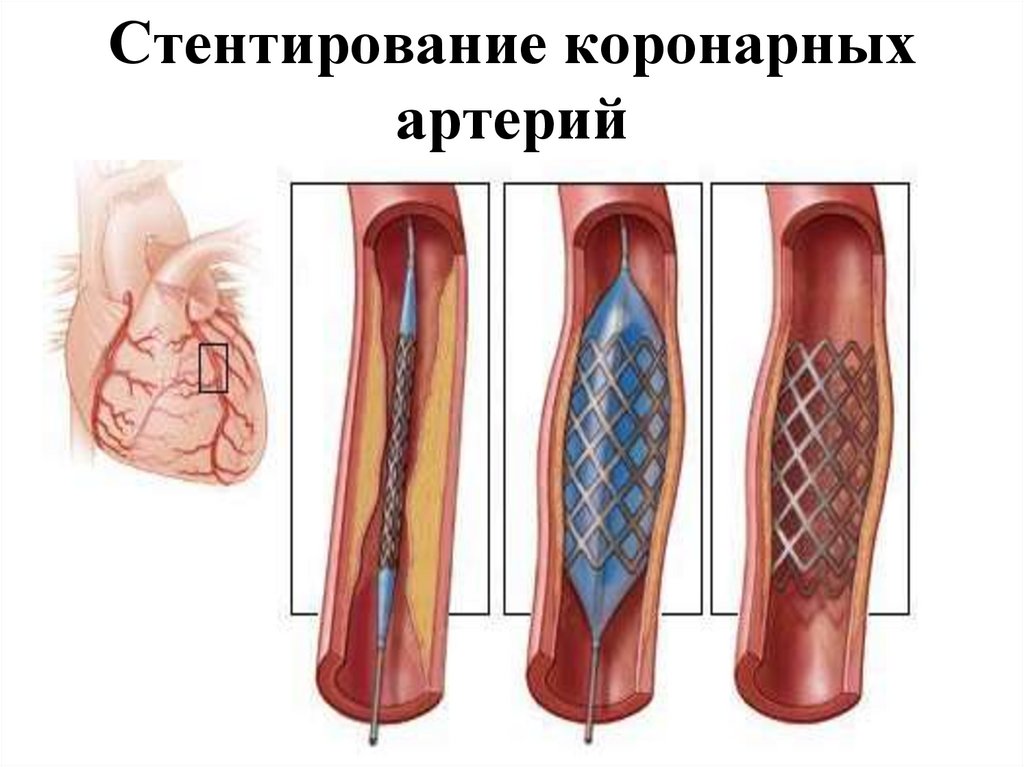
103. Стентирование коронарных артерий
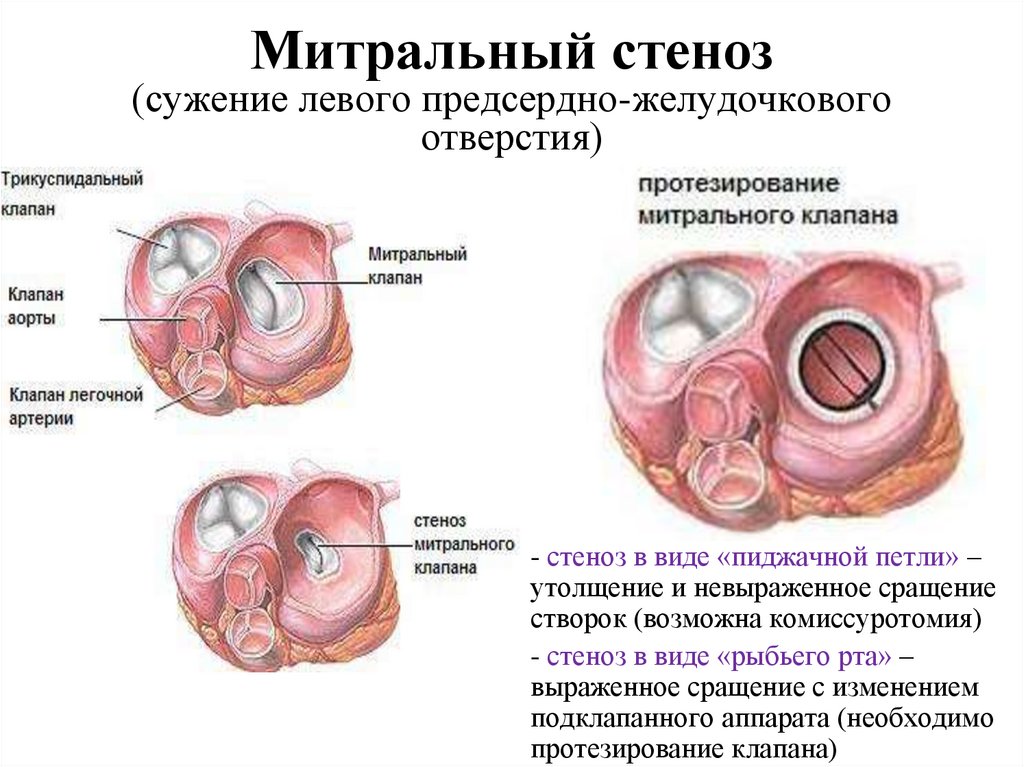
104. Митральный стеноз (сужение левого предсердно-желудочкового отверстия)
- стеноз в виде «пиджачной петли» –утолщение и невыраженное сращение
створок (возможна комиссуротомия)
- стеноз в виде «рыбьего рта» –
выраженное сращение с изменением
подклапанного аппарата (необходимо
протезирование клапана)
105. Шариковые механические искусственные клапаны сердца (МИКС)
• клапан Starr-Edwards –первый МИКС
• мешает кровотоку
Клапан Старра-Эдвардса
106. Дисковые механические искусственные клапаны сердца
Однодисковый клапанМедтроник-Холл
Однодисковый клапан
Бьёрк-Шили
107. Дисковые механические искусственные клапаны сердца
Двустворчатый клапанСант Джуд Медикал - Регент
Клапан МедИнж
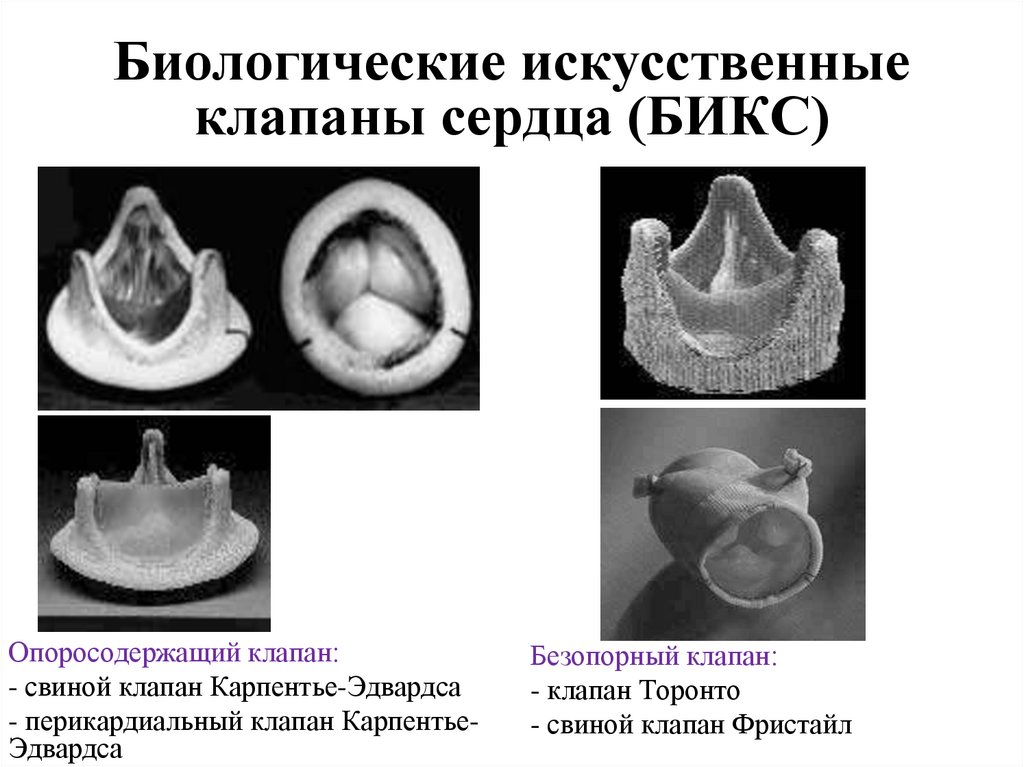
108. Биологические искусственные клапаны сердца (БИКС)
Опоросодержащий клапан:- свиной клапан Карпентье-Эдвардса
- перикардиальный клапан КарпентьеЭдвардса
Безопорный клапан:
- клапан Торонто
- свиной клапан Фристайл
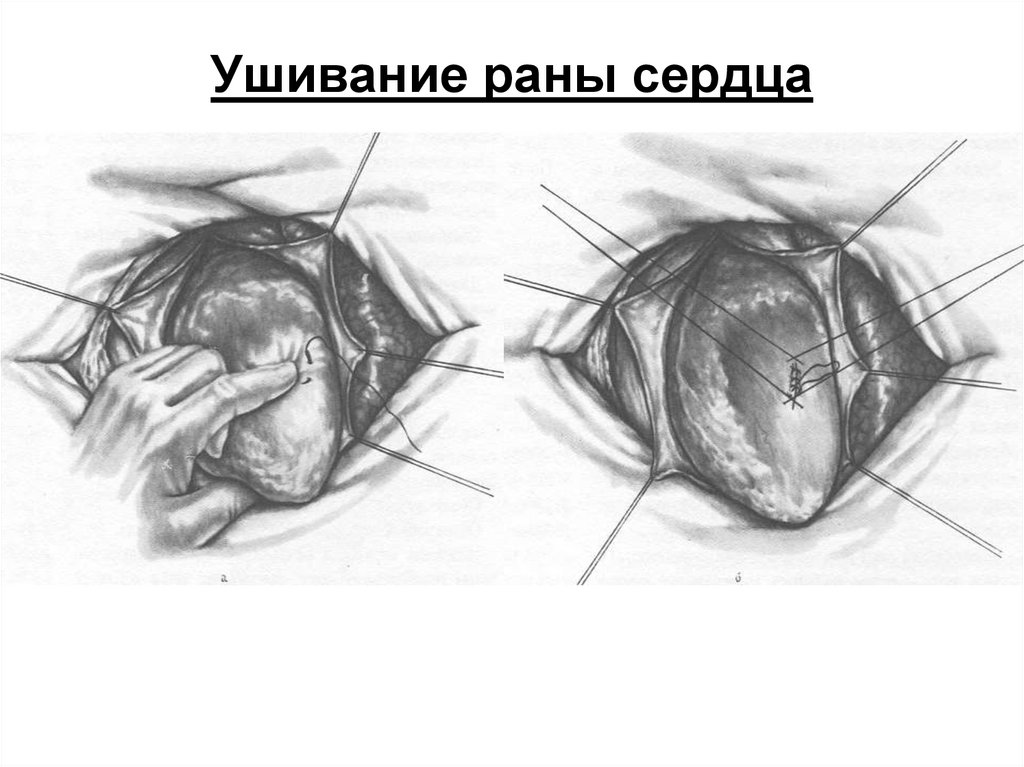
109. Ушивание раны сердца
110. Ушивание раны сердца в зоне коронарной артерии
• П-образный шов воизбежание
перевязки венечных
артерий
111. Границы легких и плевры
112. Сегментарное строение легких
А) вид спередиБ) вид сзади
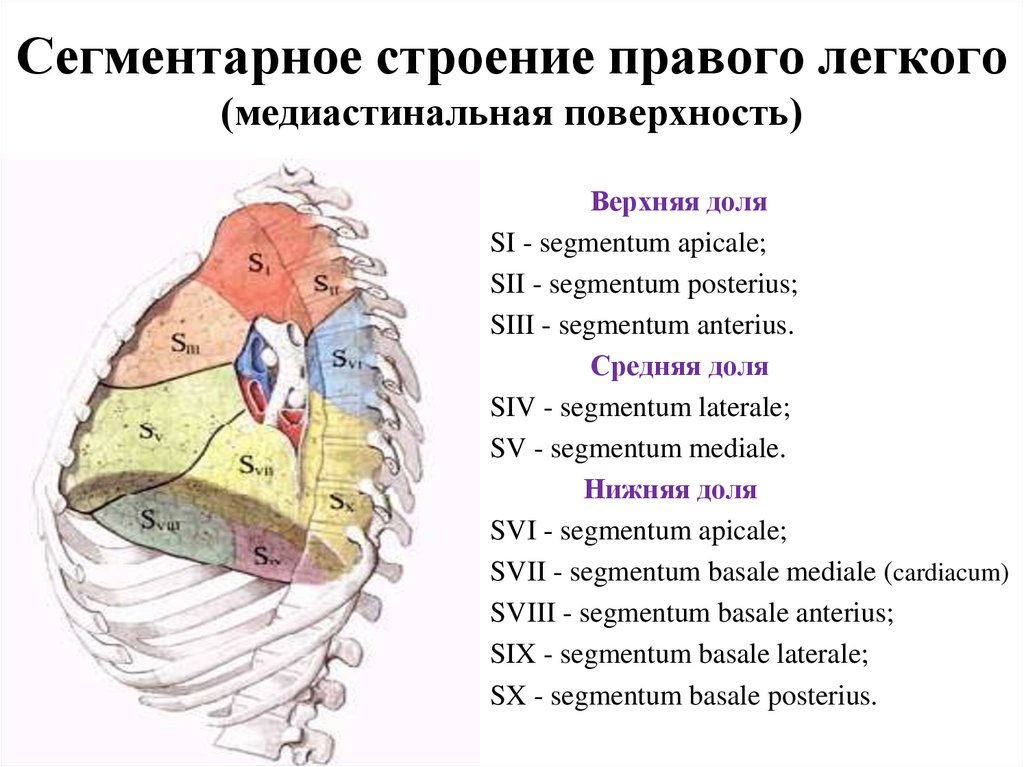
113. Сегментарное строение правого легкого (медиастинальная поверхность)
Верхняя доляSI - segmentum apicale;
SII - segmentum posterius;
SIII - segmentum anterius.
Средняя доля
SIV - segmentum laterale;
SV - segmentum mediale.
Нижняя доля
SVI - segmentum apicale;
SVII - segmentum basale mediale (cardiacum)
SVIII - segmentum basale anterius;
SIX - segmentum basale laterale;
SX - segmentum basale posterius.
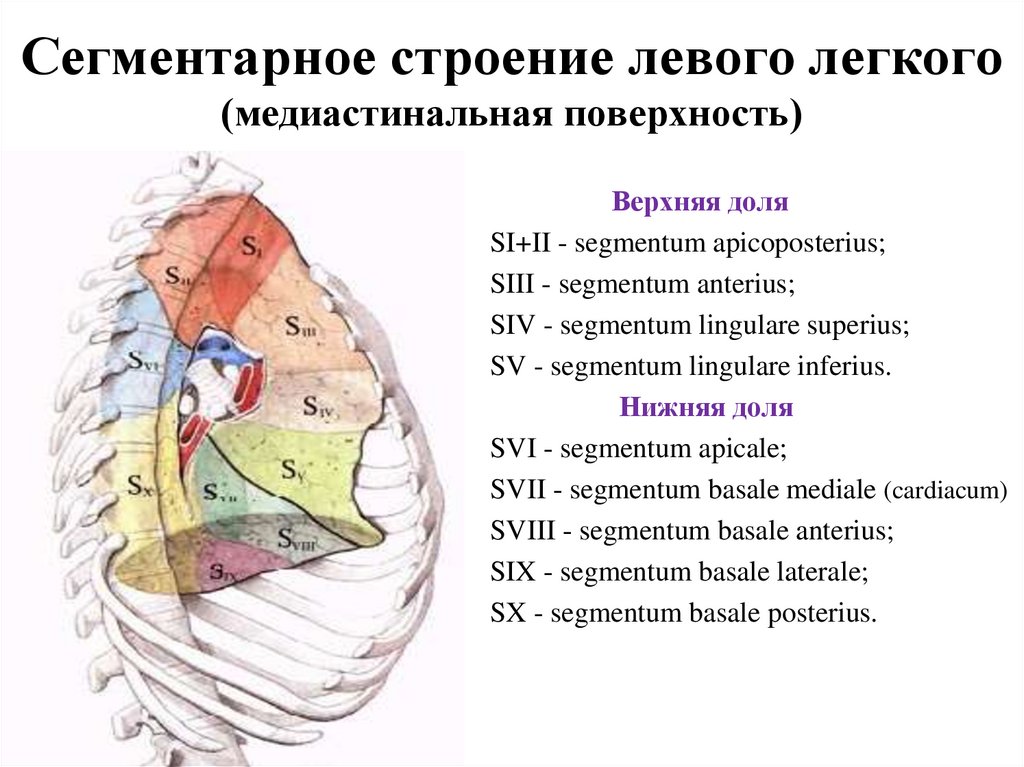
114. Сегментарное строение левого легкого (медиастинальная поверхность)
Верхняя доляSI+II - segmentum apicoposterius;
SIII - segmentum anterius;
SIV - segmentum lingulare superius;
SV - segmentum lingulare inferius.
Нижняя доля
SVI - segmentum apicale;
SVII - segmentum basale mediale (cardiacum)
SVIII - segmentum basale anterius;
SIX - segmentum basale laterale;
SX - segmentum basale posterius.
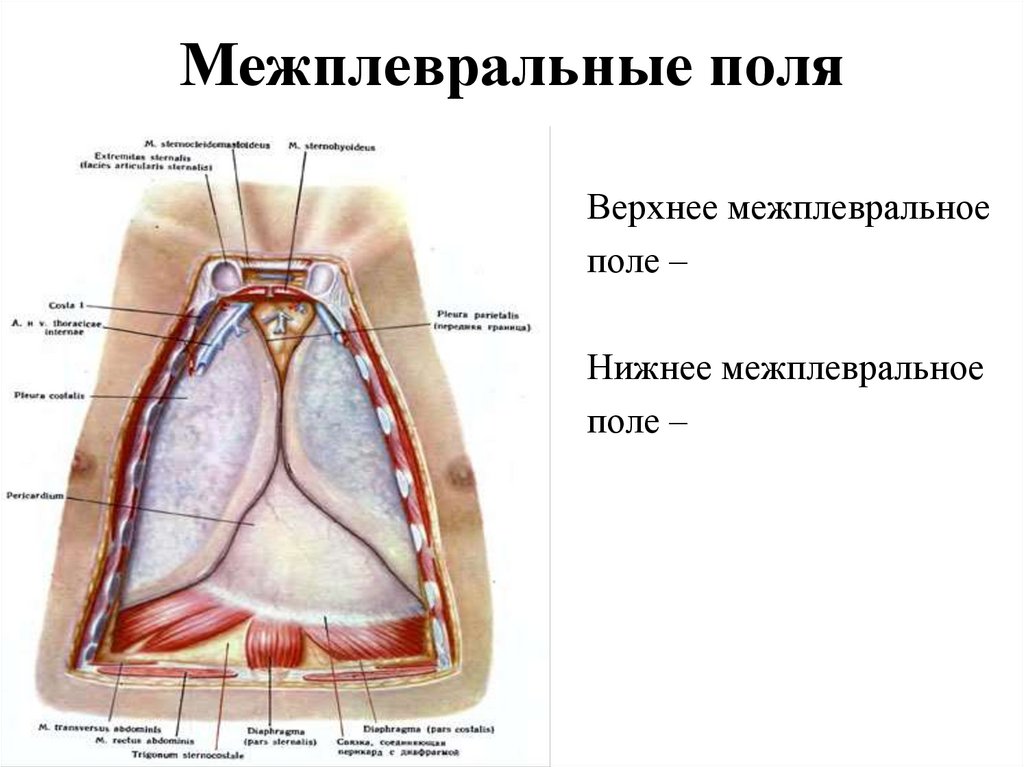
115. Межплевральные поля
Верхнее межплевральноеполе –
Нижнее межплевральное
поле –
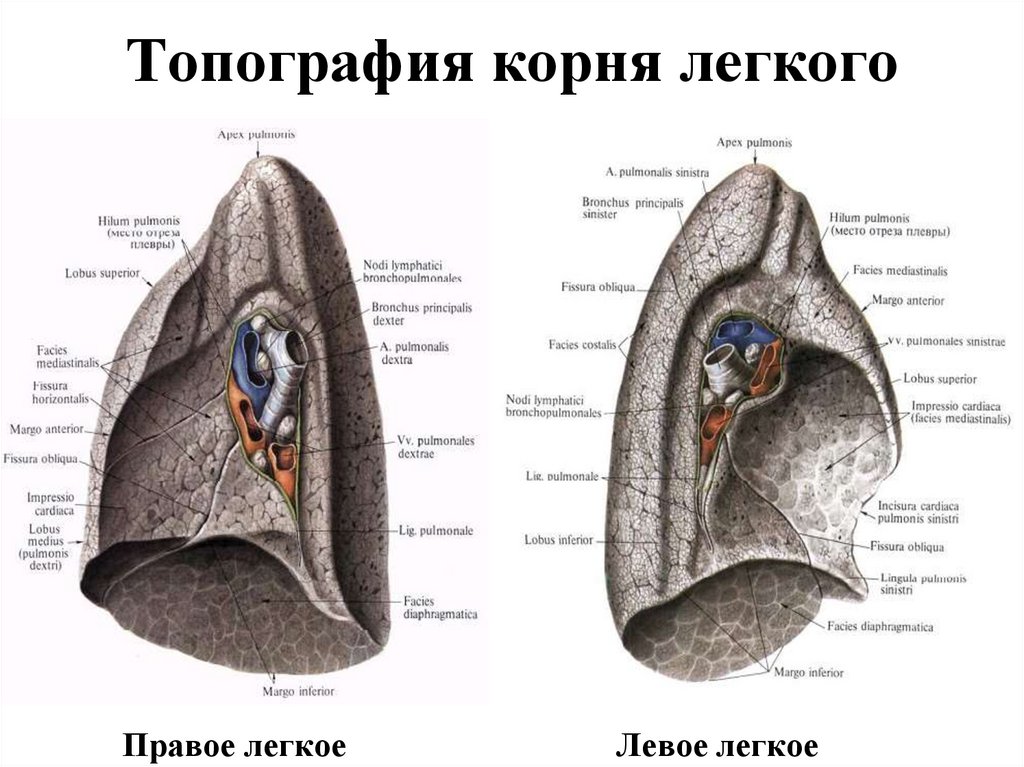
116. Топография корня легкого
Правое легкоеЛевое легкое
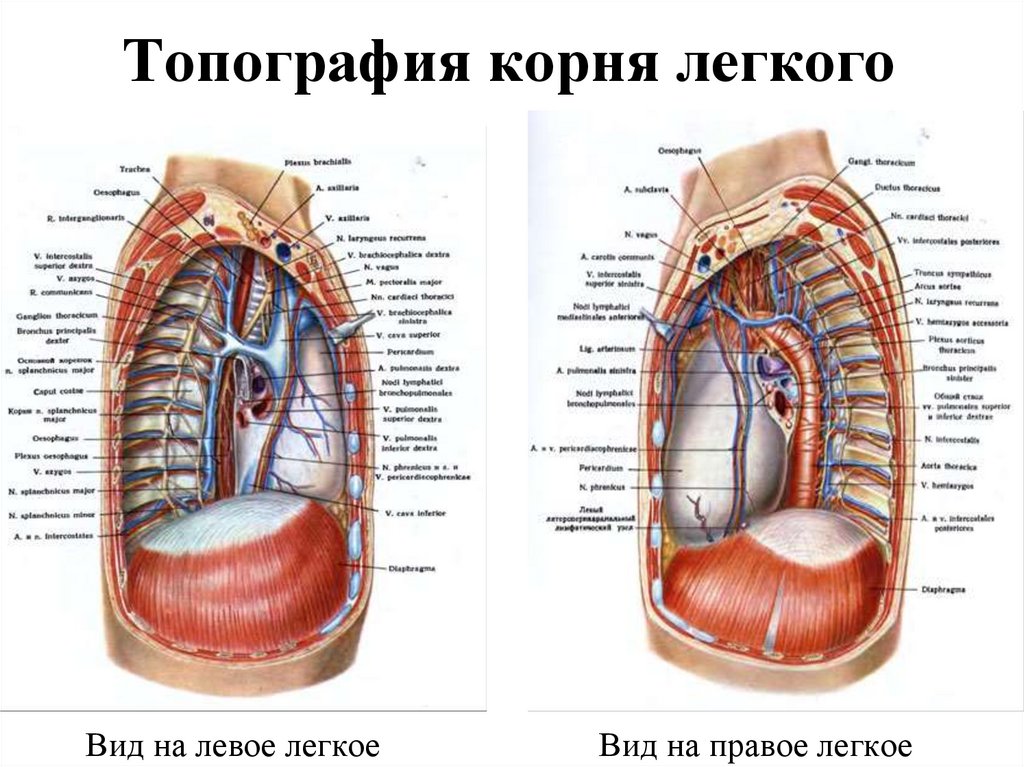
117. Топография корня легкого
Вид на левое легкоеВид на правое легкое
118. Корни легкого в горизонтальной плоскости
Кпереди – легочные веныПозади них – ветви легочной артерии
Наиболее кзади – главный бронх (окружены
ветвями блуждающего нерва и
симпатического ствола)
119.
Резекционныевмешательства на
легких
• Клиновидная резекция
легкого (с наложением
обвивного непрерывного шва);
• Удаление сегмента легкого
(сегментэктомия
• Удаление доли легкого
(лобэктомия);
• Удаление легкого
(пневмонэктомия);
• Ушивание раны главных
бронхов (клиновидное
иссечение, анастомоз конец в
конец).
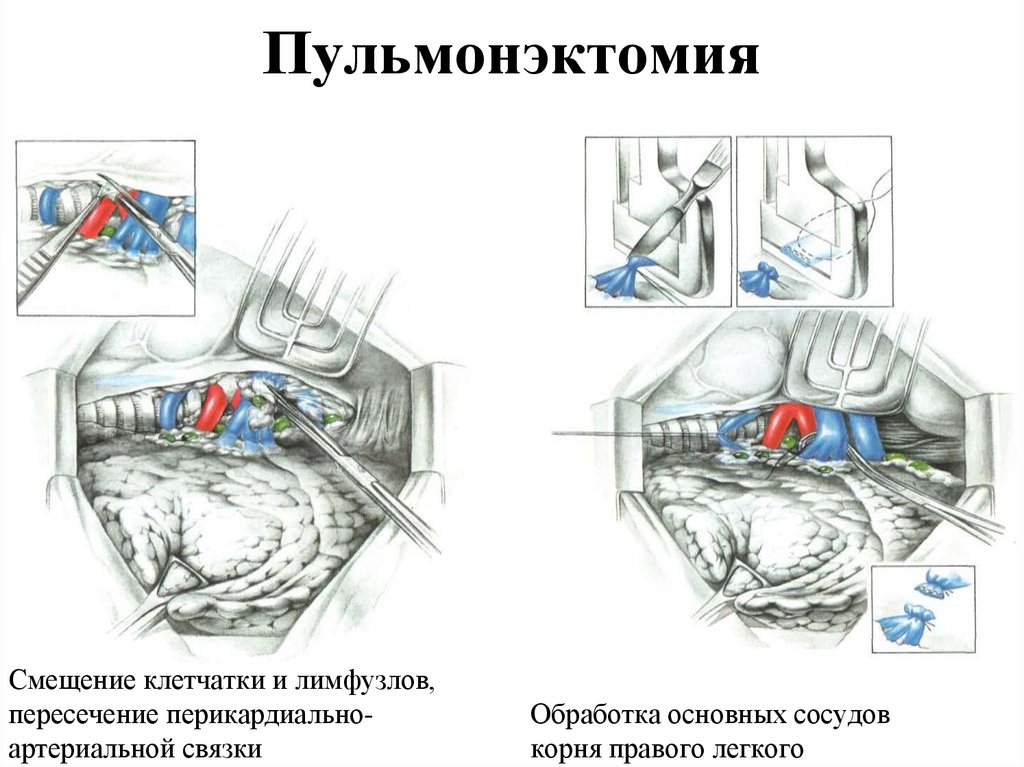
120. Пульмонэктомия
Смещение клетчатки и лимфузлов,пересечение перикардиальноартериальной связки
Обработка основных сосудов
корня правого легкого
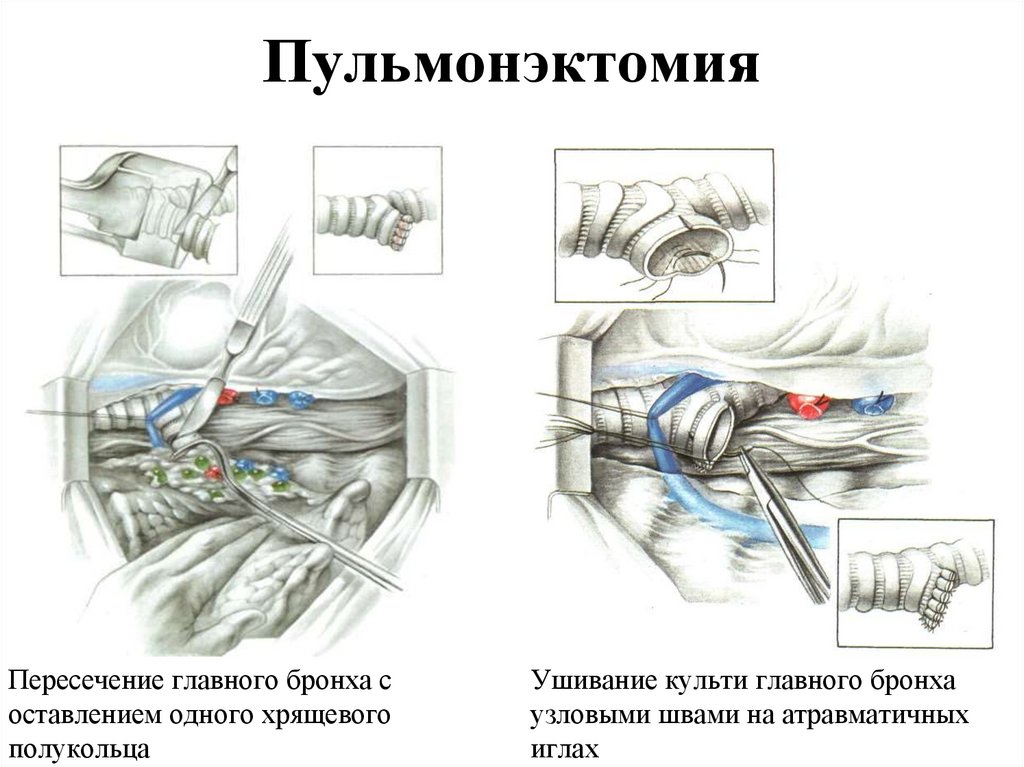
121. Пульмонэктомия
Пересечение главного бронха составлением одного хрящевого
полукольца
Ушивание культи главного бронха
узловыми швами на атравматичных
иглах
122. Ошибки и опасности операций на легких
• В 34% случаев артерии 4 и 5 сегментов отходят ОТДЕЛЬНО отмеждолевой артерии. При удалении средней доли сначала
пересекается среднедолевой бронх, а затем артерия;
• При атипичном оттоке вен 3 и 4 сегментов могут возникнуть
осложнения при выделении верхней и нижней легочных вен в
ходе резекции средней и верхней долей правого легкого;
• При атипичном отхождении артерий 3 сегмента от верхнего
ствола резекция язычковых сегментов опасна;
• При смешанном типе венозного оттока ( вена первого сегмента
впадает в вену третьего) опасно повреждение вен 3 сегмента.
• Впадение вен язычковых сегментов в нижнюю легочную вену
может привести к ошибочной перевязке вен 3 сегмента вместо
вен 4 и 5 сегментов
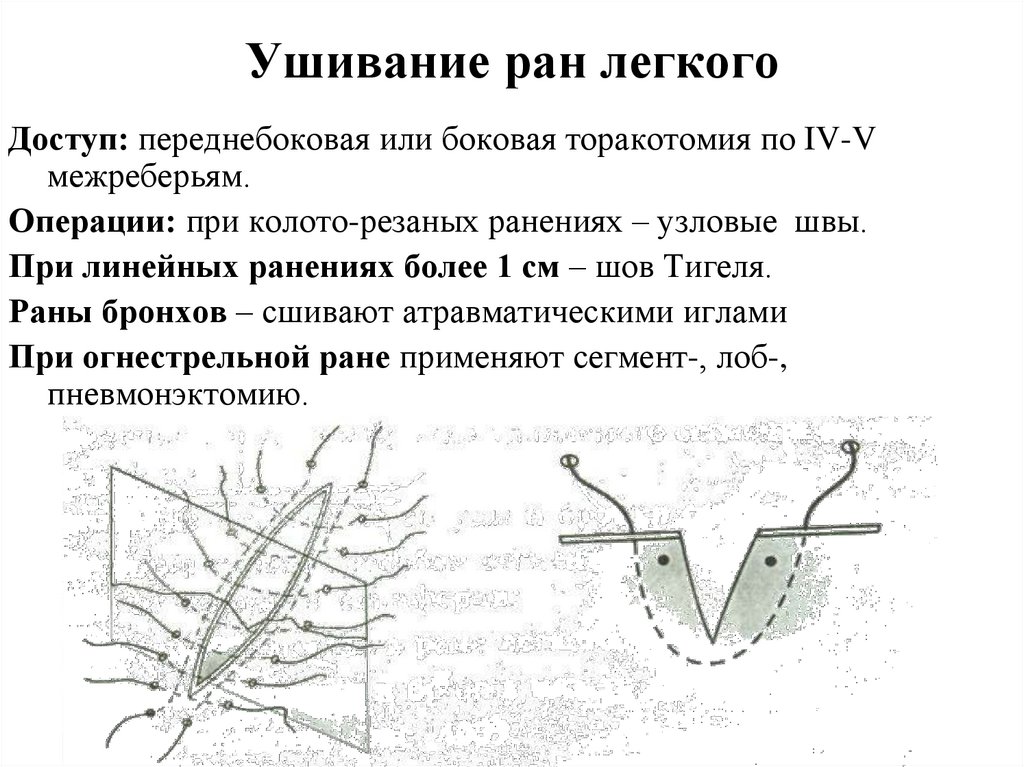
123.
Ушивание ран легкогоДоступ: переднебоковая или боковая торакотомия по IV-V
межреберьям.
Операции: при колото-резаных ранениях – узловые швы.
При линейных ранениях более 1 см – шов Тигеля.
Раны бронхов – сшивают атравматическими иглами
При огнестрельной ране применяют сегмент-, лоб-,
пневмонэктомию.
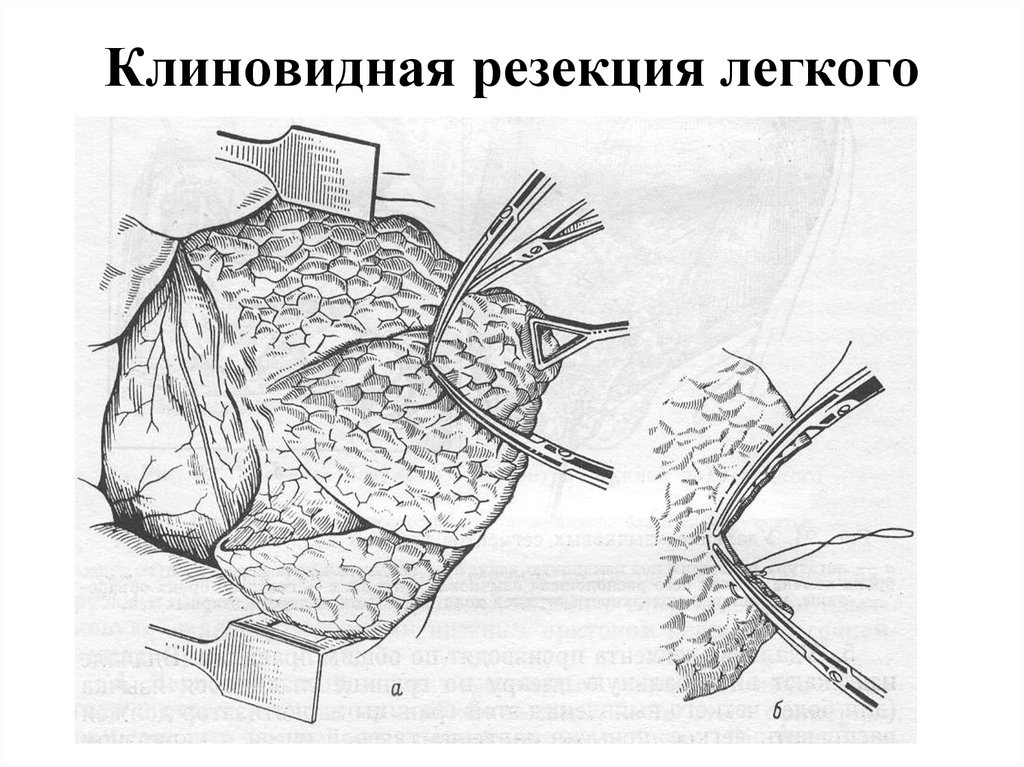
124. Клиновидная резекция легкого
125. Слои грудной стенки
• поверхностный слой - кожа, подкожнаяклетчатка и молочная железа
• мышечно-фасциальный слой - спереди –
большая и малая грудные мышцы, сбоку –
передние зубчатые мышцы, сзади –
широчайшая мышца спины
• глубокий слой - межреберные мышцы и
костно-хрящевая основа
126. Слои грудной стенки
127. Поверхностный слой грудной стенки
- Кожа тонкая, содержит волосяные фолликулы,потовые и сальные железы (при закупорке
выводных протоков развиваются атеромы);
- Подкожно-жировая клетчатка содержит поверхностные сосуды: ветви задних межреберных артерий (от
аорты), передних межреберных артерий (от
внутренней грудной) и латеральных грудных (от
подмышечной артерии);
- Поверхностная фасция идет от ключицы и образует
капсулу для
молочной железы (связка,
поддерживающая молочную железу)
128. Слои грудной стенки
129. Средний слой грудной стенки
Поверхностный листок собственной фасцииобразует влагалище для большой грудной и
передней зубчатой мышц
Глубокий листок (ключично-грудной)
собственной фасции образует влагалище для
малой грудной и подключичной мышц
130. Слои грудной стенки
а) вид снаружиб) вид изнутри
131. Глубокий слой грудной стенки
Костно-хрящевая основа: грудина (рукоятка, тело имечевидный отросток), позвоночник (I – XII грудные
позвонки), ребра.
Межреберные промежутки:
- наружные межреберные мышцы (не доходят до
грудины)
- внутренние межреберные мышцы (идут от грудины до
реберных углов сзади)
- между мышцами – межреберные сосуды, нерв (в
борозде ребра идут до средней подмышечной линии) и
лимфатические сосуды.
Пункция грудины:
- по средней линии на уровне первых ребер
132. Квадранты молочной железы
верхненаружный
нижненаружный
верхневнутренний
нижневнутренний
133. Классификация маститов
Острый-
-
галактофорит (воспаление молочных протоков)
ареолит (воспаление желез околососкового кружка)
диффузный
Хронический
гнойный:
характеризуется
образованием мелких абсцессов и
выраженной
индурацией
окружающей их ткани;
- плазмоклеточный (негнойный):
обязательно
выполнение
маммографии,
цитологического
исследования
пунктата,
гистологического
исследования
удаленных
тканей.
При
неэффективности в течении 2
недель консервативного лечения –
секторальная резекция.
-
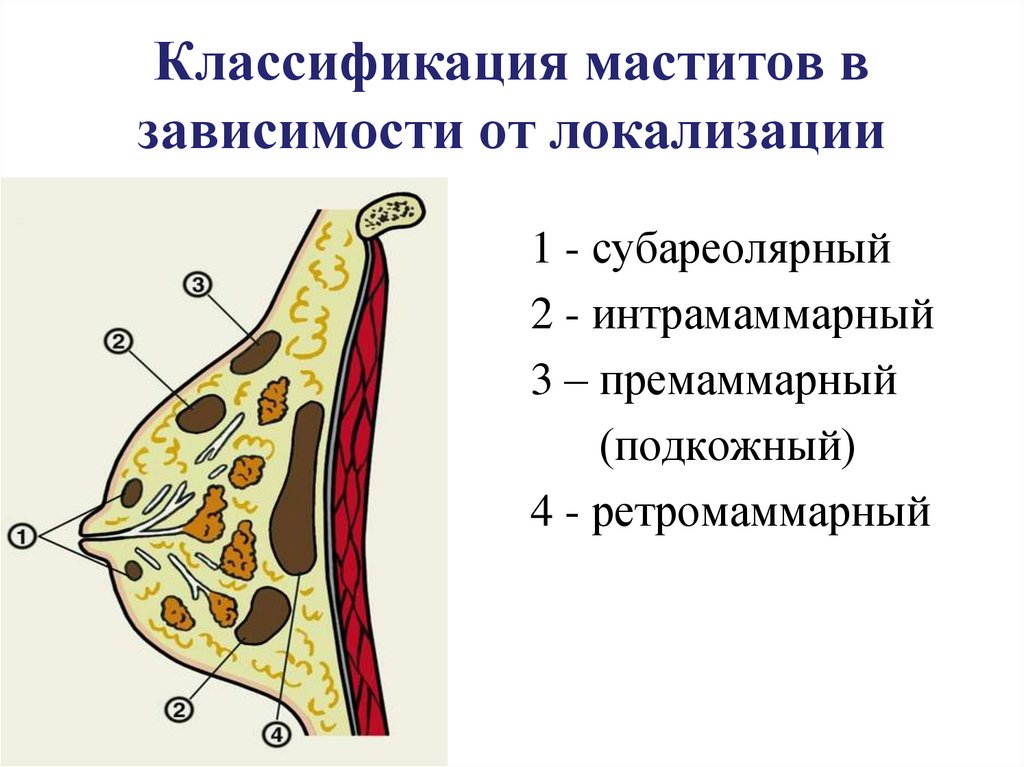
134. Классификация маститов в зависимости от локализации
1 - субареолярный2 - интрамаммарный
3 – премаммарный
(подкожный)
4 - ретромаммарный
135. Классификация маститов в зависимости от стадии воспалительного процесса
• серозный (начальный)• инфильтративный
• инфильтративно-гнойный (апостематозный
- по типу «пчелиных сот»)
• абсцедирующий
• флегмонозный
• гангренозный
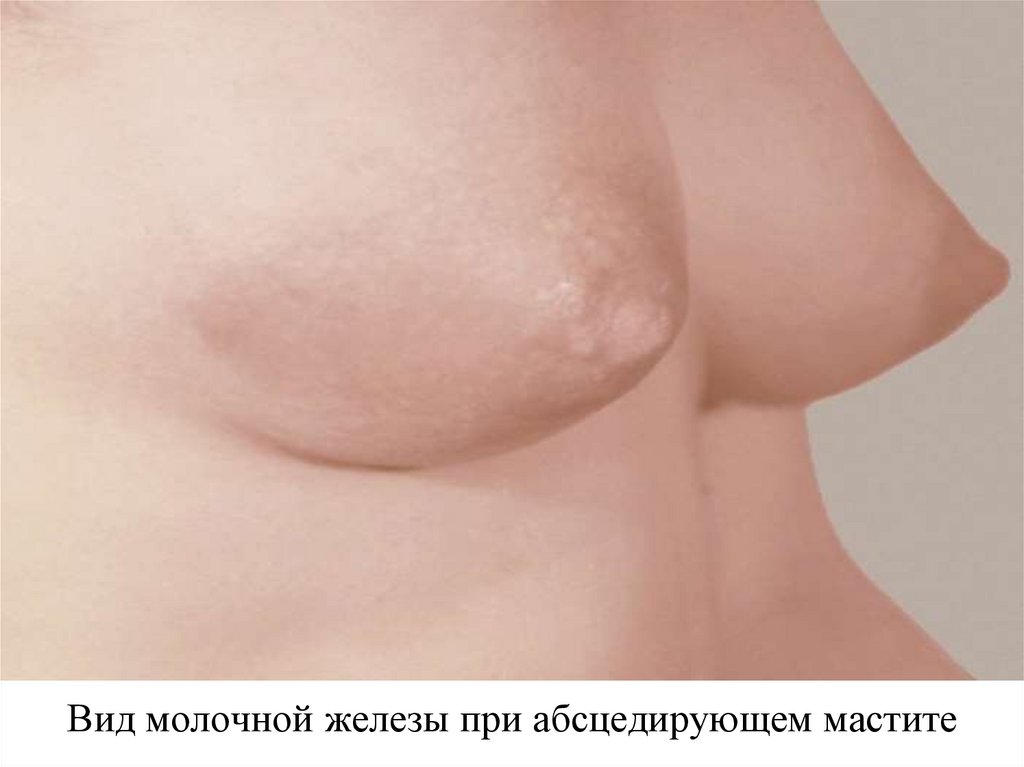
136. Вид молочной железы при абсцедирующем мастите
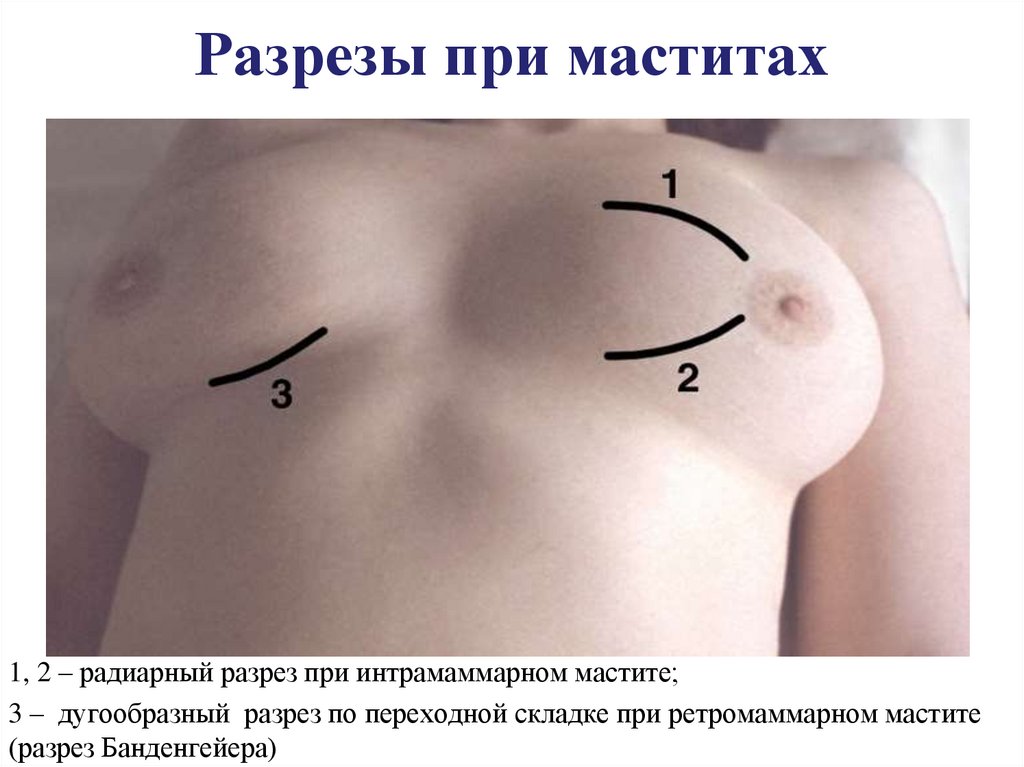
137. Разрезы при маститах
1, 2 – радиарный разрез при интрамаммарном мастите;3 – дугообразный разрез по переходной складке при ретромаммарном мастите
(разрез Банденгейера)
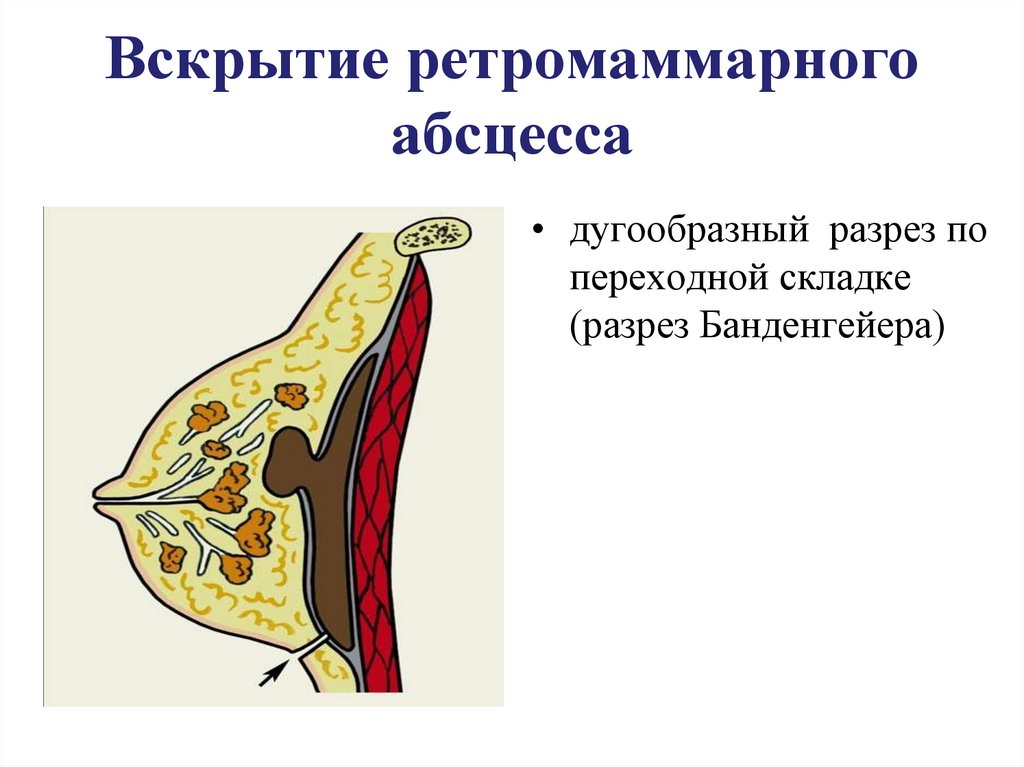
138. Вскрытие ретромаммарного абсцесса
• дугообразный разрез попереходной складке
(разрез Банденгейера)
139. Пункция перикарда
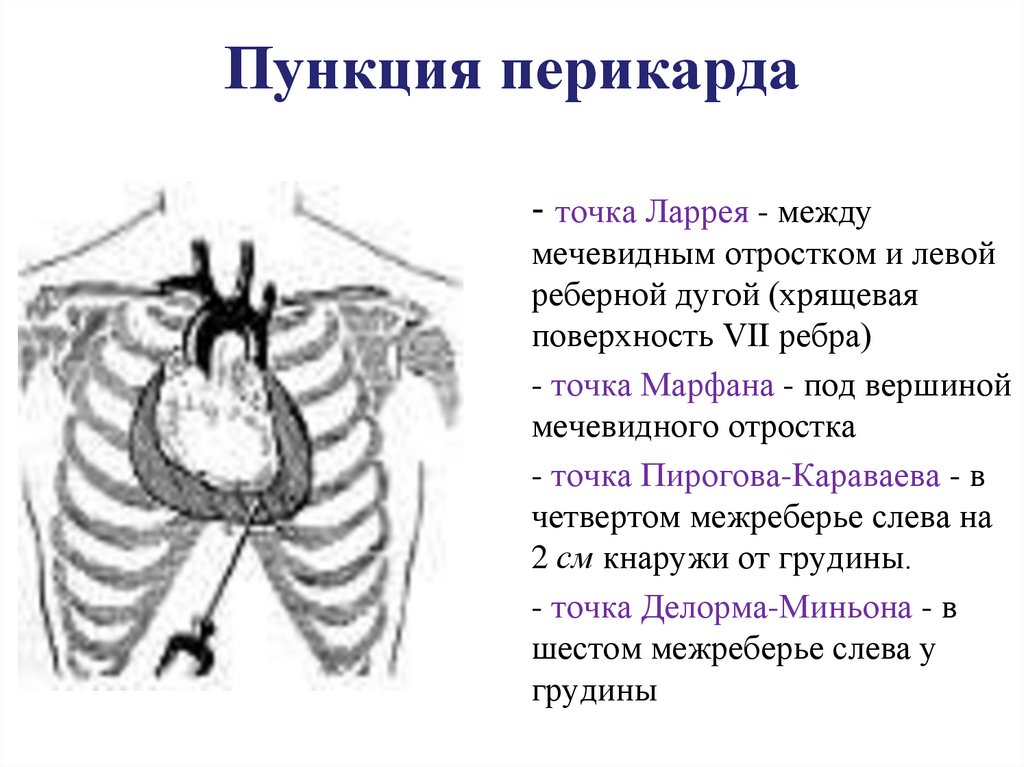
- точка Ларрея - междумечевидным отростком и левой
реберной дугой (хрящевая
поверхность VII ребра)
- точка Марфана - под вершиной
мечевидного отростка
- точка Пирогова-Караваева - в
четвертом межреберье слева на
2 см кнаружи от грудины.
- точка Делорма-Миньона - в
шестом межреберье слева у
грудины
140. Рак молочной железы (лимфогенное метастазирование)
• подмышечно-лопаточно-подключичные л/у;• парастернальные, надключичные,шейные и л/у
средостения (центральный рак);
• перекрестное метастазирование (подмышечные
узлы противоположной стороны);
• отдаленное метастазирование: тела позвонков,
тазовые кости, легкое, печень, головной мозг и др.
141. Простая мастэктомия (операция Мадена)
- удаляется вся молочная железа- регионарные подмышечные лимфоузлы не удаляют
- большую и малую грудные мышцы не удаляют.
142. Радикальная мастэктомия (операция Холстеда)
- удаляется вся молочная железа- удаляют регионарные подмышечные лимфоузлы
- удаляют большую и малую грудные мышцы
- оставляют длинный грудной нерв
• Операция приводит к выраженной деформации
грудной клетки














































 Медицина
Медицина Биология
Биология








