Похожие презентации:
Некроз, гангрена, язвы, свищи
1. ГБОУ ВПО ИГМА Кафедра общей хирургии
Виды омертвлений:
Некроз, гангрена,
язвы, свищи.
2. Определение понятия
Омертвления (некрозы) – это гибель тканей,целых органов или их частей в живом
организме.
3. Этиологическая классификация некрозов
1. Прямые (экзогенные) в результатевоздействия внешнего повреждающего
фактора:
–
–
–
–
–
–
–
механического;
термического;
электрического;
химического;
лучевого;
инфекционно-токсического;
нарушение иннервации.
4. продолжение
2.Непрямые (эндогенные) в результате
циркуляторных нарушений кровообращения:
–
–
–
–
–
–
–
–
нарушения сердечной деятельности;
острые и хронические нарушения артериальной
проходимости;
острые и хронические нарушения венозного оттока;
нарушение микроциркуляции;
нарушение лимфообращения;
нарушение системной гемодинамики;
спазм и облитерация артерий;
нарушения свёртываемости крови (тромбозы и
эмболии).
5. Факторы, влияющие на глубину и скорость развития омертвлений
1.Анатомо-физиологические особенности организма больного:
o
общее состояние больного, наличие хронических
интоксикаций, истощение, авитаминозы, анемия,
нарушение метаболизма;
o
особенности местного кровообращения (магистральный
или рассыпной тип), состояние сосудистой стенки.
2.
Степень инфицирования мягких тканей в зоне некроза
(инфаркт миокарда – асептическое течение), гангрена лёгких,
желчного пузыря, аппендикса – имеют гнойно-деструктивное
течение.
3.
Экологические факторы (холод провоцирует сосудистый
спазм, тепло – усиление метаболизма тканей, X- лучи –
извращают сосудистые и тканевые реакции).
6. Определение понятия
Гангрена – некроз, имеющий признаки:поражение органа или большей его части и
характерный внешний вид тканей (чёрный
или серо-зелёный), обусловленный
разложением гемоглобина при контакте с
воздухом.
7. Классификация гангрен
1.По этиологии (в результате):
–
–
–
–
–
–
–
–
–
–
ранения и перевязки сосудов;
сдавления сосудов;
тромбозов и эмболий;
термической и химической травмы;
нарушения трофики тканей;
развитие хирургической инфекции;
облитерирующий эндартериит;
облитерирующий атеросклероз;
диабетическая ангиопатия;
специфическая инфекция (lues).
неспецифические
специфические
8. продолжение
2.По глубине поражения:
–
–
–
3.
По клиническому течению:
–
–
4.
поверхностные;
глубокие;
тотальные.
сухие гангрены;
влажные гангрены.
По анатомической локализации:
–
–
–
кожных покровов (дерматозы);
конечностей;
внутренних органов.
9. Причины гангрен
Сухая гангрена может быть при:–
хронических облитерирующих заболеваниях
нижних конечностей (артерий-страдает приток);
Влажная гангрена может быть при:
–
–
–
–
глубоких тромбозах (синяя и «белая» флегмозия)
(вен – страдает отток);
инфицированных ожогах и отморожениях;
некротических формах хирургической инфекции;
гнойно-воспалительных процессах во внутренних
органах.
10. Признаки гангрен
Сухая гангренаВлажная гангрена
На фоне хронического
нарушения кровообращения –
постепенное подсыхание
тканей с уменьшением их
объёма (мумификация).
Чёткая демаркация от здоровых
тканей.
Отсутствие инфекции.
На фоне острого нарушения
кровообращения – ткани не
успевают высохнуть,
присутствует отёк.
Признаков интоксикации нет.
Выраженная интоксикация.
Гистологически в тканях
преобладает коагуляционный
некроз.
Гистологически в тканях
преобладает коликвационный
некроз.
Отсутствует демаркация от
здоровых тканей.
Присоединение инфекции.
11. Лечение сухой гангрены
Местное лечение:высушивание тканей и профилактика инфекции (дубление
некротизированных тканей 5% раствором марганцово-кислого
калия или бриллиантовой зелени);
некрэктомия или ампутация сегмента (после чёткой
демаркации).
Общее лечение:
купирование болей (анальгетики);
спазмалитики (но-шпа);
протекторы тканевые и сосудистые (некотиновая кислота,
агапурин, трентал, солкосерил);
витаминотерапия (витамины группы В);
дезагреганты (аспирин, курантил);
антикоагулянты (финилин, гепарин);
профилактика инфекции (антибиотики);
ГБО.
12. Лечение влажной гангрены
Местное лечение:на ранних этапах попытка перевести в сухой некроз – высушивание
тканей и профилактика инфекции (дубление некротизированных
тканей 5% раствором марганцово-кислого калия или бриллиантовой
зелени);
высокая ампутация конечности или резекция органа в пределах
здоровых тканей.
Общее лечение:
купирование болей (анальгетики);
дезинтоксикационная терапия (гемодез, полидез, электролитные
растворы);
протекторы тканевые и сосудистые (некотиновая кислота, агапурин,
трентал, солкосерил);
спазмалитики (но-шпа);
витаминотерапия (витамины группы В);
дезагреганты (аспирин, курантил);
антикоагулянты (финилин, гепарин);
ограничение инфекции (интенсивная антибактериальная терапия);
ГБО.
13. Осложнения гангрен
1.При гангренах наружной локализации:
2.
интоксикация;
вторичные поражения паренхиматозных органов;
смерть от септико-токсического шока;
парезы, параличи, контрактуры конечностей;
эпидермолиз и гнилостный распад мягких тканей.
При гангренах во внутренних органах:
аррозивные кровотечения;
перфорации полых органов;
генерализация инфекции по анатомическим серозным
полостям, которая уносит жизнь больных.
14. Профилактика гангрен
1.2.
3.
4.
5.
6.
Своевременная диагностика и лечение заболеваний
сосудистой системы, осложнением которых является
гангрена конечности.
Регулярная консервативная протекторная терапия.
Плановая реконструкция магистрального кровотока в
отделении ангиохирургии по показаниям.
Своевременная ургентная ангиохирургическая
помощь.
Профилактика хирургической инфекции.
Пропаганда здорового образа жизни (отказ от
курения).
15. Определение понятия
Пролежни (decubitus) – это некроз мягкихтканей, развившийся у тяжёлых «постельных»
больных в местах сдавления кожи между
костными выступами и постелью.
Главная причина пролежней – плохой
(недостаточный) уход!
16. Ятрогенные пролежни (как осложнения медицинских манипуляций)
пролежни трахеи при длительном пребывании вней эндотрахеальной трубки;
пролежни пищевода от длительного пребывания
в нём толстого зонда;
пролежни прямой кишки от длительного
пребывания в ней газоотводной трубки;
пролежни на подлежащих участках тела, когда
больной при возбуждении длительно
фиксирован к кровати (вязками);
при давлении со стороны искусственных
аппаратов, гипсовой повязки, дренажей и т.д.
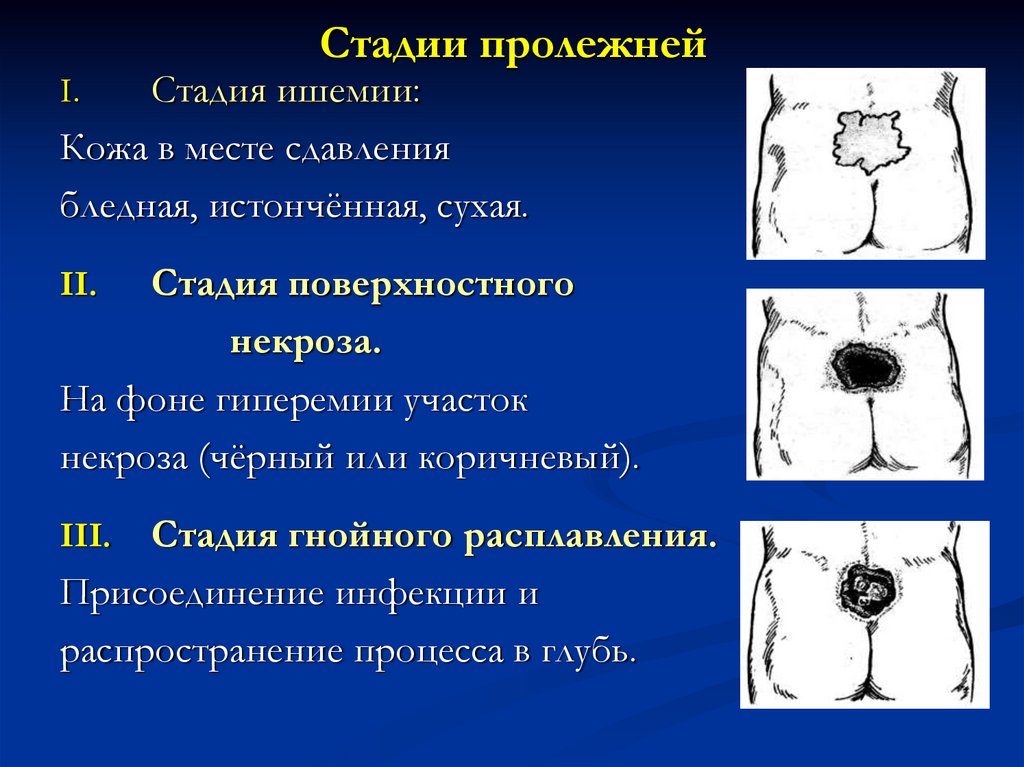
17. Стадии пролежней
Стадия ишемии:Кожа в месте сдавления
бледная, истончённая, сухая.
I.
Стадия поверхностного
некроза.
На фоне гиперемии участок
некроза (чёрный или коричневый).
II.
Стадия гнойного расплавления.
Присоединение инфекции и
распространение процесса в глубь.
III.
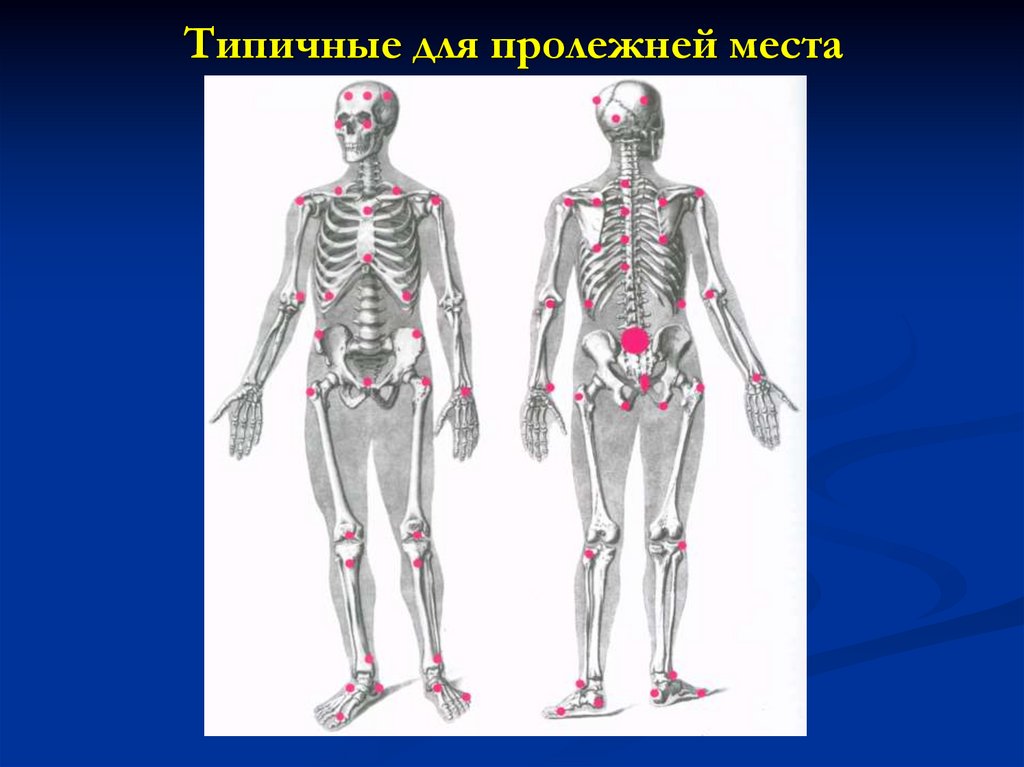
18. Типичные для пролежней места
19. Местное лечение пролежней
I.В стадию ишемии:
-
II.
усиление профилактики,
применение УФО облучения,
обработка кожи камфорным спиртом.
В стадию поверхностного некроза:
-
применяют дубящие средства (крепкий раствор
марганца, спиртовый раствор бриллиантового
зелёного) для образования струпа.
III. В стадию гнойного расплавления:
- лечение по законам раневого процесса.
20. Общее лечение пролежней
-нормализация метаболизма – белкового и
сахарного обмена;
назначение репарантов;
сосудистые протекторы;
антибиотикотерапия по показаниям;
ГБО.
21. Профилактика пролежней
Запомните! Пролежни легче предупредить, чем лечить.1. Осмотр частей тела, подверженных образованию пролежней, не менее,
2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
чем один раз в день.
Изменение положения тела больного через каждые 2 часа.
Предупреждение трения и сдвига тканей во время перемещения
больного или при его неправильном размещении («сползание» с
подушек, положение «сидя» в кровати).
Содержание в чистоте постели (чистое, сухое бельё).
Обтирание водой и массаж подлежащих участков тела.
Обработка подлежащих участков (спины, ягодиц, рук, ног)
антисептиком с целью профилактики инфекции.
Разгрузка мест сдавления с использованием: подкладных резиновых
кругов, покрытых пелёнкой (под крестец), ватно-марлевых кружков или
поролоновых прокладок под локти, пятки и затылок.
Использование противопролежневого матраца.
Организация правильного (рационального) питания больного.
Обучение больного приёмам самопомощи для перемещения.
Все медицинские манипуляции выполнять в соответствии с
инструкциями.
22. Определение понятия
Трофическая язва – это дефект тканей с малойтенденцией к заживлению, возникающий на
фоне нарушенной реактивности вследствие
внешних и внутренних причин, которые по
своей интенсивности выходят за пределы
адаптационных возможностей организма,
характеризуются полиэтиологичностью и
имеют вторичный характер.
23. Этиопатогенетическая классификация трофических язв
1.2.
3.
Посттравматические язвы после:
–
термических и химических ожогов;
–
отморожений;
–
скальпированных ран;
–
лучевых повреждений;
–
пролежней;
–
остеомиелита.
Язвы на фоне нарушения крообращения:
–
сердечной недостаточности (НК III);
–
артериальной окклюзии (ХАН III-IV);
–
нарушения венозного оттока (ХВН III);
–
нарушения лимфооттока (лимфостаз).
Нейротрофические язвы в результате:
–
повреждения ЦНС (головного и спинного мозга);
–
повреждения периферических нервов.
24. продолжение
4.5.
Язвы на фоне общих заболеваний:
–
коллагенозов;
–
болезней обмена веществ;
–
хронической интоксикации;
–
болезней крови и кроветворных органов;
–
опухолей;
–
сифилиса;
–
туберкулёза и др.
Язвы обусловленные местными инфекциями, микотическими и
другими паразитарными заболеваниями:
–
эпифасциальными флегмонами;
–
некротической формой рожи;
–
фунгозами и паразитозами.
25. Признаки трофических язв
oo
o
o
o
o
o
длительное существование (более 2-х месяцев);
наклонность к ослаблению регенерации;
ничтожная способность к эксудации;
микробная экспансия;
склонность к распространению некротического
процесса;
ацидоз, гипергликемия, дегидратация, повышенная
проницаемость клеточных мембран;
гипонейтрофилия и лимфопения.
26. Периоды течения трофических язв
I.Дистрофических изменений:
–
–
–
–
II.
Регенеративный:
–
–
–
–
III.
некроз кожи подлежащих тканей;
вялые грануляции;
обильные фиброзные налёты и гнойное
отделяемое;
обширное микробное обсеменение.
стихание воспалительного процесса;
уменьшение болей;
появление мелкозернистой грануляции;
появление очагов краевой эпителизации.
Рубцевания и эпителизации:
–
постепенно наступает заживление раны с
образованием рубца.
27. Лечение трофических язв
Комплексно-консервативноеМестное лечение:
функциональный режим (движение, покой);
элластическое бинтование голени при ХВН;
уход за кожей вокруг язвы (дерматит, экзема);
очищение и санация язвы в фазе некроза и воспаления;
повязки с репарантами в фазах регенерации и
эпителизации;
физиотерапия (лазер, УФО).
Общее лечение:
антибактериальное и противовоспалительное;
протекторы тканевые и сосудистые;
витаминотерапия (витамины группы В);
иммуностимуляторы;
дезагреганты.
28. Лечение трофических язв
ОперативноеКоррекция извращенного кровотока:
операции по иссечению поверхностных вен;
венозное шунтирование;
артериальное шунтирование;
над и субфасциальная перевязка несостоятельных вен
голени.
В дополнение к этому – закрытие язвенного дефекта
аутокожей:
пересадка кожи при значительных размерах дефектов на
месте язв после их подготовки.
29. Осложнения трофических язв
1.Острые:
аррозивные кровотечения из язв;
пенетрация язв в смежные органы и ткани;
перфорация язв стенок полых органов в
анатомические полости.
2.
Хронические:
перифокальные микробные процессы на кожи и
слизистых;
малигнизация язв;
грубое рубцевание язв с косметическими дефектами
покровов и рубцовыми стенозами полых органов.
30. Профилактика трофических язв
1.2.
3.
Своевременная диагностика и лечение
заболеваний сосудистой системы, осложнением
которые осложняются трофическими язвами.
Плановая реконструкция магистрального
кровотока в отделении ангиохирургии по
показаниям.
Регулярная консервативная протекторная терапия
больным с хронической сосудистой
недостаточностью.
31. Определение понятия
Свищи (фистула, стома – применительно кполым органам) – это каналы, выстланные
грануляциями или эпителием, соединяющие
орган, полость или глубокие ткани с
поверхностью тела (наружные свищи) или
другой полостью, просветом полого органа
(внутренние свищи).
32. Факторы, поддерживающие свищи
1.2.
3.
4.
5.
Постоянный ток отделяемого из патологического
очага (гной, слизь, секрет железистого органа).
Разрушение грануляций действием активных
секретов.
Разрушающее действие бактерий и их токсинов.
Наличие инородных тел или некротических
секвестров, поддерживающих свищ (хроническое
воспаление).
Завершение раневого процесса смыканием
эпителия кожных покровов с эпителием полого
органа.
33. Классификация свищей
1.По этиологии:
а) врождённые (пороки развития);
б) приобретённые в результате:
–
–
–
–
–
2.
воспалительной деструкции;
опухолевой деструкции;
травмы;
оставления инородных тел;
искусственного наложения (стомы и анастомозы).
По отношению к внешней среде:
а) наружные свищи (полости, органа);
б) внутренние свищи:
–
–
–
между органами;
между органом и полостью;
между органом и очагом.
34. продолжение
3.4.
По строению:
а) гранулирующие и эпителизированные;
б) трубчатые и губовидные;
в) сформированные и несформированые.
По характеру отделяемого (полные и неполные):
–
–
–
–
–
–
–
–
5.
слюнные;
желчные;
панкреатические;
мочевые;
каловые;
молочные;
ликворные;
гнойные.
По анатомической принадлежности:
а) из тканей;
б) из органов;
в) из полостей.
35. Клиника свища
Зависит от:o
o
o
o
o
локализации свища;
анатомической принадлежности к тому или
иному органу;
полноты свища;
характера отделяемого (гной, секрет);
сформированности свища, т.е. фазы раневого
процесса в которой находится свищ.
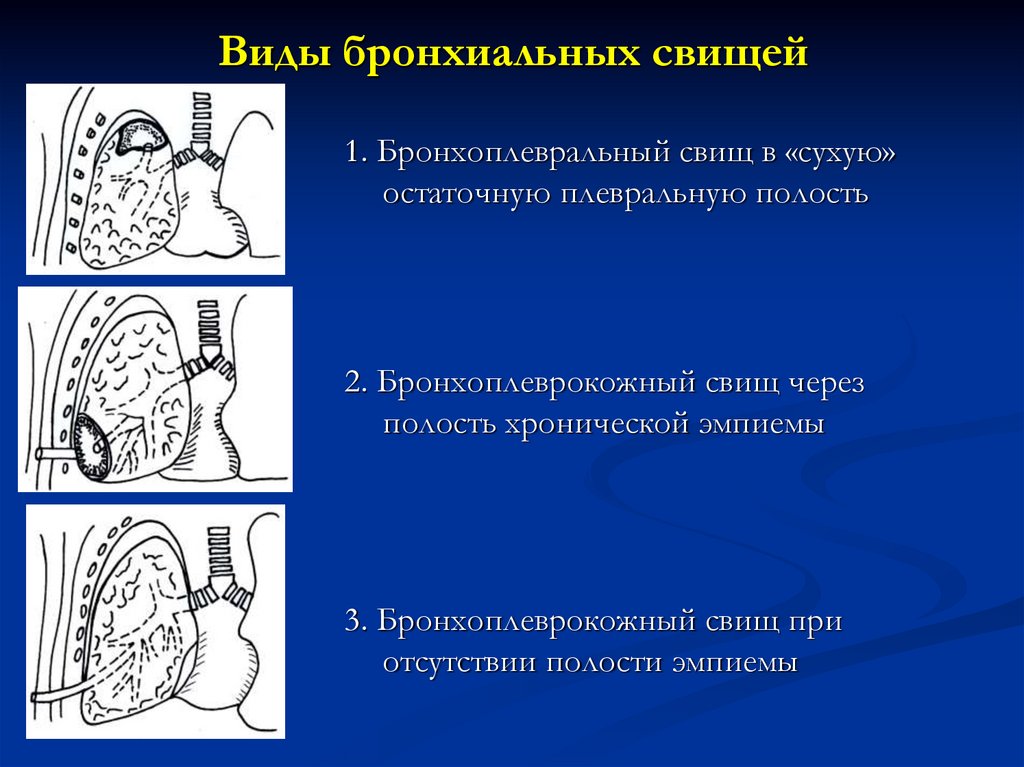
36. Виды бронхиальных свищей
1. Бронхоплевральный свищ в «сухую»остаточную плевральную полость
2. Бронхоплеврокожный свищ через
полость хронической эмпиемы
3. Бронхоплеврокожный свищ при
отсутствии полости эмпиемы
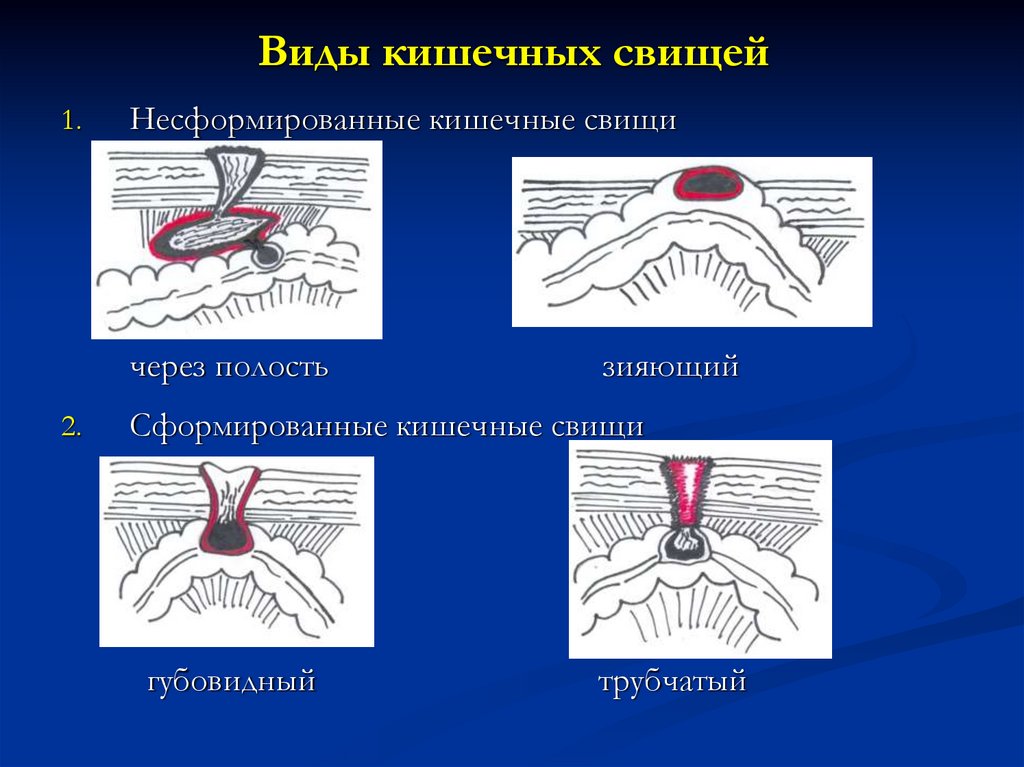
37. Виды кишечных свищей
1.Несформированные кишечные свищи
через полость
2.
зияющий
Сформированные кишечные свищи
губовидный
трубчатый
38. Искусственное наложение свищей
Цели при наложении:* отведение содержимого полости или полого
органа (эпицистостома, колостома);
* выключение из пассажа (наложение
анастомозов);
* зондовое питание (гастростома, еюностома).
39. Диагностика свищей
1.2.
3.
4.
5.
6.
7.
8.
Характерные жалобы.
Семейный и специальный анамнез.
Объективное обследование (вид свища и кожа
вокруг, характер и количество отделяемого).
Зондирование свища.
Фистулография.
Контрастная рентгенография.
Введение красителей в свищ (метиленового
синего).
Лабораторное исследование отделяемого свища.
40. Лечение свищей
Местное лечение (консервативное):защита кожи вокруг свища от агрессивных секретов (паста
Лассара, цинковая паста);
тампонада или обтурация свища (для защиты грануляции и
недопущения смыкания эпителия с кожей).
Местное лечение (оперативное):
срочно проводится при высоких полных истощающих кишечных
свищах для спасения больного от кахексии и электролитной
смерти;
планово проводится с целью закрытия свища после стихания
воспалительных явлений и подготовкой кожи вокруг свища и
включает:
-
-
удаление патологического очага поддерживающего свищ
(инородное тело, секвестр);
создание оттока отделяемого вне свища;
закрытие дефекта стенки органа, несущего свищ швами (закрытие
колостом);
удаление эпителиальной выстилки свищевого хода (превращение его
в гранулирующий);
резекция или удаление органа несущего свищ (редко).
41. продолжение
Общее лечение:коррекция водно-электролитного баланса и расстройств
метаболизма (переливание электролитных растворов и
кровезаменителей);
антибактериальная терапия;
витаминотерапия (витамины группы В);
иммуностимуляторы.





































 Медицина
Медицина