Похожие презентации:
Гонорея. Гонорея девочек. Вич - инфекция, кожные проявления. Профилактика (лекция № 10)
1. Гонорея. Гонорея девочек. ВИЧ-инфекция, кожные проявления. Профилактика венерических болезней и ВИЧ-инфекции Лекция № 10 для
обучающихся 4 курса педиатрического факультета1
2.
ПЛАН ЛЕКЦИИГонорея.
Эпидемиология.
Этиология и патогенез.
Гонорея у детей. Гонорея у девочек. Клиническая картина. Диагностика
Лечение. Профилактика.
ВИЧ-инфекция, кожные проявления
Эпидемиология. Этиология и патогенез.
Дерматологические проявления при ВИЧ-инфекции.
Диагностика ВИЧ-инфекции.
Лечение ВИЧ-инфекции.
Профилактика венерических болезней и ВИЧ-инфекции
Меры общественной профилактики.
Индивидуальная профилактика.
2
3. ГОНОРЕЯ
Гонорея — венерическое инфекционное заболевание, которое вызывается диплококкомНейсера, грамм-отрицательной культурой.
Поражает в первую очередь половые органы, выстланные цилиндрическим и железистым
эпителием, а также другие органы и системы.
Пути передачи
1) Чаще всего гонорея передается половым путем.
2) Бытовым путем (через общие предметы туалета и т. д.).
3) Новорожденные могут инфицироваться при прохождении через родовые пути больной
матери (гонобленорея).
Социальная значимость гонореи обусловлена
высоким уровнем ее заболеваемости и сочетанием с другими ИППП
и частыми осложнениями с неблагоприятным влиянием, которое она оказывает на
демографические показатели, существенно повышая частоту мужского и женского
бесплодия.
3
4. ГОНОРЕЯ (продолжение)
Высокая распространенность гонореи в настоящее время обусловлена как особенностямивозбудителя (в частности, увеличением его устойчивости к противомикробным средствам в
связи с их бесконтрольным приемом и самолечением), так и социальными факторами:
демографическими сдвигами с увеличением численности взрослого населения молодых
одиноких лиц;
повышением частоты разводов;
продлением периода половой активности населения;
социальными катаклизмами (локальные войны, стихийные бедствия и т. д.);
социально-экономическими факторами (увеличение численности городского населения,
увеличение свободного времени, международный туризм и т. д.);
неблагоприятными
экономическими
условиями:
безработицей,
материальной
необеспеченностью, недоступностью лекарственных средств из-за их высокой стоимости и т. д.;
особенностями поведения и сексуальной ориентированности отдельных представителей
общества (употребление наркотиков и злоупотребление алкоголем, проституция,
гомосексуализм, наличие групп повышенного риска заражения, куда входят военнослужащие,
моряки, беженцы, иммигранты, сезонные рабочие, туристы, криминальные элементы и т. д.) и
лица с заниженной социальной ответственностью.
4
5. ГОНОРЕЯ (продолжение)
Источником заражения гонореей являются только больные гонореей.Важный фактор риска заражения гонореей — молодой возраст (до 80% больных
гонореей — лица от 15 до 29 лет) со свойственной ему высокой половой активностью,
половой жизнью вне брака, частой сменой половых партнеров, социально-экономической
неустроенностью и т. д.
Из-за общности путей передачи инфекции от 33,8 до 61% больных гонореей заражены
двумя и более возбудителями инфекций, передающихся половым путем (ИППП)
(трихомониаз, микоплазмоз и др.) — смешанной инфекцией.
Этиология и патогенез
Возбудитель гонореи — Neisseria gonorrhoeae, открыт в 1879 г. Альбертом Нейсером.
Входит в семейство Neisseriaceae, род Neisseria, является грамотрицательным парным кокком,
диплококком длиной от 1,25 до 1,6 мкм и от 0,7 до 0.8 мкм в поперечнике, имеет форму
кофейного зерна (вогнутой поверхностью друг к другу).
Гонококки имеют трехслойную наружную стенку, цитоплазматическую мембрану,
цитоплазму с рибосомами и ядерной вакуолью.
Гонококки всегда располагаются внутриклеточно, группами.
Вирулентные гонококки на поверхности наружной мембраны содержат нити-пили, с
помощью которых прочно фиксируются на эпителиальных клетках. Пилям приписывается
также передача генетической информации.
5
6. ГОНОРЕЯ (продолжение)
КлассификацияВыделяют гонорею:
свежую (с давностью до 2 мес), которая по течению делится на стадии:
острую,
подострую и
торпидную (малосимптомную),
хроническую (с давностью свыше 2 мес), обычно протекающую торпидно,
обостряясь под влиянием провоцирующих факторов,
а также
латентную гонорею, при которой носительство гонококков на поверхности слизистой
оболочки не вызывает воспалительной реакции.
6
7. ГОНОРЕЯ (продолжение)
Патоморфологически при свежем гонорейном уретрите наблюдаются диффузныеэкссудативные изменения в эпителии уретры (иногда вплоть до полного разрушения его на
отдельных участках, инфильтрация субэпителиального слоя преимущественно полиморфноядерными лейкоцитами, резкое расширение сосудов стромы и т. д.).
При хроническом гонорейном уретрите наряду с экссудативными изменениями возникают
пролиферативные: воспалительные инфильтраты в субэпителиальном слое приобретают очаговый
характер, цилиндрический эпителий уретры на отдельных участках трансформируется в
многослойный плоский и нередко в ороговевающий, исходом чего может стать рубцовая атрофия
и стриктура уретры.
К проявлениям экстрагенитальной гонореи относят:
1) гонобленорею (гонорею глаз), развивающуюся при заносе инфекции руками, а у новорожденных — во время прохождения через родовые пути больной матери или внутриутробно;
инкубационный период при гонорее 3-4 дня и клинически процесс проявляется сильным отеком
век, гноетечением, светобоязнью, кровоточивостью и резко гиперемированной конъюнктивой.
Тяжелым осложнением является поражение роговой оболочки, с развитием язв или прободения.
2) гонорейный проктит — поражение нижней трети прямой кишки. Субъективно иногда
отмечаются зуд, жжение, тенезмы, запоры, могут быть выделения из прямой кишки; при
ректоскопии отмечаются признаки проктита и кровоточивость слизистой оболочки в месте
контакта.
3) орофарингеальную гонорею, поражающую преимущественно слизистую оболочку
миндалин и глотки, обычно бессимптомную, проявляющуюся гиперемией и отеком слизистой,
гнойным налетом на миндалинах, регионарным лимфаденитом, у некоторых больных —
гингивитом и стоматитом.
4) гонорейные гониты, гастриты, пневмонии.
7
8. ГОНОРЕЯ У ДЕТЕЙ
Этиология и патогенезДевочки и мальчики заболевают гонореей в любом возрасте: от периода
новорожденности до 13 —14 лет, но наиболее часто — от 3 до 9 лет. Это, по-видимому,
объясняется, с одной стороны, особенностью строения слизистой оболочки половых органов
в данном возрасте, а с другой — тем, что начиная примерно с 3 лет в мочеполовых органах
создаются благоприятные условия для жизнедеятельности гонококков.
Причины заражения детей гонореей самые разнообразные. У новорожденных оно
происходит во время прохождения ребенка через инфицированные родовые пути, а также
внутриутробно через околоплодные воды. Заражение может произойти и от больной
гонореей матери при уходе за новорожденным.
Дети старшего возраста обычно заражаются гонореей от взрослых, если они спят с
ними в одной постели, пользуются одним туалетом, купаются в общей ванне и пр.
Заражение гонореей девочек в детских коллективах младшего возраста связано также с
общим пользованием ночными горшками, полотенцами при уходе за половыми органами.
Иногда источником инфицирования гонореей в детских дошкольных учреждениях является
обслуживающий персонал.
8
9. ГОНОРЕЯ У ДЕТЕЙ (продолжение)
Клиническая картинаГонорея девочек.
Свежая гонорея у большинства больных протекает остро, с бурными проявлениями
воспалительного процесса: резкой отечностью и гиперемией слизистой оболочки половой
области, значительными слизисто-гнойными выделениями из половой щели. Отмечаются
гиперемия и отек наружного отверстия мочеиспускательного канала и слизисто-гнойные
выделения из него. Мочеиспускания частые и болезненные. В некоторых случаях
выделения из влагалища приводят к склеиванию половых губ и раздражению в области
половых органов и внутренней поверхности бедер, вызывают зуд и жжение, особенно во
время ходьбы. Иногда повышается температура тела.
В настоящее время чаще наблюдаются подострые, торпидные формы заболевания.
Возможно и бессимптомное течение свежей гонореи. Больных выявляют, как правило, при
изучении бытовых контактов с родственниками.
В родильном блоке всем детям проводят профилактику гонобленнореи 1% раствором
азотнокислого серебра.
9
10. ГОНОРЕЯ У ДЕТЕЙ (продолжение)
Диагностика гонореи у девочекГонорею у детей диагностируют на основании данных анамнеза, клинической картины
заболевания, лабораторного обследования больных и лиц, находившихся с ними в контакте.
Верификация диагноза гонореи базируется на результатах культурального исследования
с определением ферментативных свойств N.gonorrhoeae с очагов поражения.
Дифференциальная диагностика
Гонорею дифференцируют с учетом поражений мочеполовых органов негонококкового
происхождения. Прежде всего, нужно иметь в виду, что у девочек могут развиваться
вульвовагиниты,
вызываемые
хламидиями,
трихомонадами,
стафилококками,
энтерококками, дрожжеподобными грибами, протеем, эшерихиями и другими
микроорганизмами. По клиническому течению эти заболевания напоминают гонорею, но
при негонококковых воспалительных процессах в мочеполовых органах редко поражается
мочеиспускательный канал и, как правило, в патологический процесс не вовлекается прямая
кишка.
10
11. ГОНОРЕЯ У ДЕТЕЙ (продолжение)
Лечение гонореи у детейЛечение детей проводится при обязательном участии педиатра.
При выборе антибиотика, комбинации нескольких антибиотиков или сочетания
антибиотиков в той или иной комбинации с сульфаниламидами определяют
чувствительность гонококков к указанным антибактериальным препаратам, учитывают
общее состояние организма, анатомо-физиологические особенности пораженного органа,
длительность заболевания, стадию и характер гонококкового процесса и др.
Новорожденных, родившихся от матерей, больных гонореей, лечат при участии
неонатологов, а профилактическое лечение у таких детей проводят даже при отсутствии
признаков гонококковой инфекции.
Прогноз выздоровления благоприятный.
11
12. ГОНОРЕЯ У ДЕТЕЙ (продолжение)
Профилактика. Для предохранения детей от заболевания гонореей необходимоосуществлять гигиенические профилактические мероприятия в семье, детских учреждениях,
родильных домах, своевременно выявлять беременных, больных гонореей, в женских
консультациях:
дети должны спать отдельно от взрослых, иметь индивидуальный горшок, а также
индивидуальные губки и мочалки для подмывания, индивидуальные полотенца;
в детские учреждения следует принимать на работу персонал только после
предварительного обследования врачом-венерологом, а в дальнейшем проводить такие
обследования в установленные сроки;
в яслях у каждого ребенка обязательно должен быть индивидуальный горшок;
персонал медицинских учреждений должен иметь отдельный туалет;
заболевших и подозреваемых на гонорею детей изолируют и направляют на
консультацию к венерологу и педиатру;
среди персонала детских учреждений и матерей проводят санитарно-профилактические
осмотры;
в родильных домах для профилактики гонобленореи всем детям сразу после рождения
дважды закапывают в глаза 1% раствор AgNO3.
12
13. ГОНОКОККИ (окраска по ГРАМУ)
1314. ГОНОКОККИ( окраска по ГРАММУ)
1415.
Гонорея у детей15
16.
Гонорея у детей16
17.
Бленнорея у детей на фоне гонореи17
18.
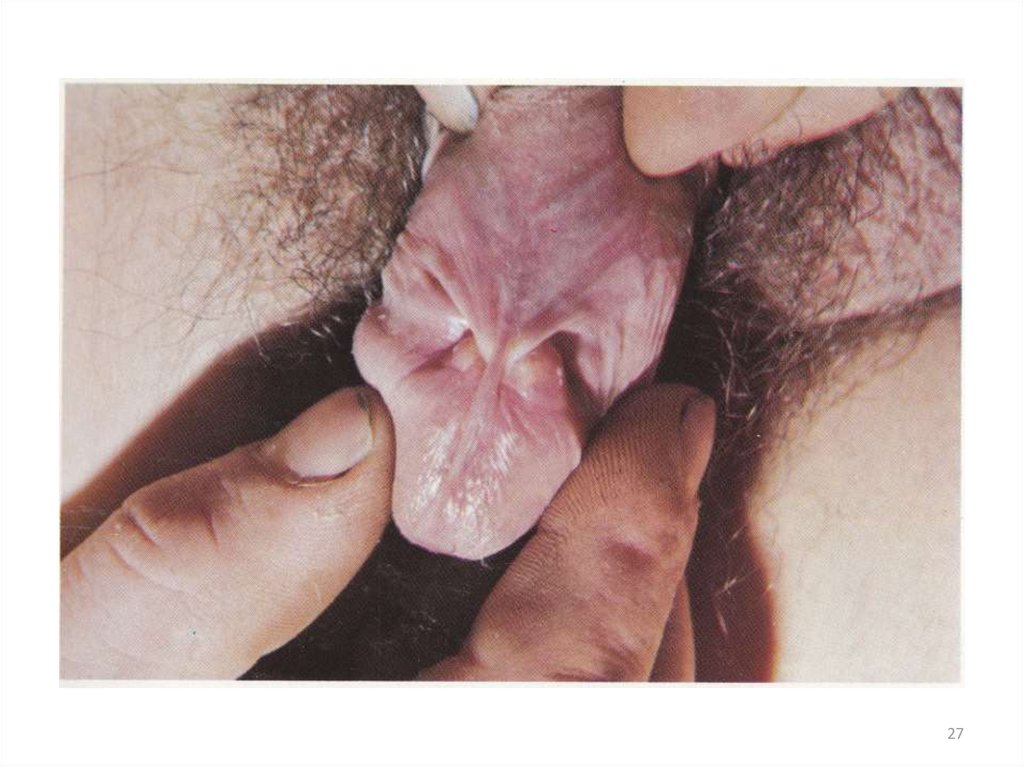
Выделения при гонорее18
19.
1920.
2021.
2122.
2223.
2324.
2425.
2526.
2627.
2728.
2829. ВИЧ-инфекция, кожные проявления
Вирус иммунодефицита человека (ВИЧ) относится к семейству ретрови-русов и имееттропизм к лимфоцитам CD4 (Т-хелперам), что ведет к их гибели и снижению иммунитета.
Синдром приобретенного иммунного дефицита (СПИД) - последняя стадия ВИЧинфекции, при которой угнетение иммунной системы приводит к развитию
рецидивирующих инфекционных заболеваний и злокачественных опухолей.
Эпидемиология.
По данным Всемирной организации здравоохранения, на декабрь 2005 г. в мире было
зарегистрировано 40,3 млн ВИЧ-инфицированных, из которых 4,9 млн выявлено в 2005 г. В
том же году умерло 3,1 млн больных, из них 570 000 детей до 15 лет. По темпам роста вновь
регистрируемых случаев ВИЧ-инфекции наша страна занимает одно из первых мест в мире.
Официальное число ВИЧ-инфицированных в России составляет 360 000, но реальная
численность людей, живущих с ВИЧ/СПИД в Российской Федерации, в несколько раз
больше.
29
30. ВИЧ-инфекция, кожные проявления (продолжение)
Этиология и патогенез.ВИЧ относится к группе ретровирусов и обладает особым тропизмом к Т-хелперам,
имеющим CD4-рецепторы. Выявлено 2 типа вируса: ВИЧ-1 (широко распространенный во
всем мире, а также в нашей стране) и ВИЧ-2, выделяемый преимущественно от больных в
Западной Африке.
Пути передачи ВИЧ - половой, через кровь и внутриутробно.
Через кровь возможна передача при пользовании общими шприцами (у наркоманов),
при переливании крови или ее препаратов, при трансплантации органов и тканей от ВИЧинфицированных. Известны случаи заражения больных гемофилией при введении им
препаратов (фактор VIII и фактор IX) из крови носителей ВИЧ, а также при пересадке
трупной роговицы от больного.
Основные группы риска по ВИЧ/СПИД:
- потребители инъекционных наркотических веществ;
- работники коммерческого секса обоего пола, включая гомосексуа-лов;
- заключенные в тюрьмах;
- мигранты и перемещенные лица, а также беспризорные и безнадзорные дети;
- больные венерическими болезнями.
30
31.
Стадии ВИЧ-инфекции1. От момента заражения до появления серопозитивности. Заражение не сопровождается
какими-либо клиническими проявлениями.
После инкубационного периода продолжительностью от 1 до 6 недель и более могут
наблюдаться кратковременные подъемы температуры, боли в мышцах и суставах, головные боли,
увеличение лимфатических узлов, астения. Кожные проявления отмечаются только у 40-60%
ВИЧ-инфицированных
в
виде
пятнистых
или
пятнисто-папулезных
высыпаний,
преимущественно на туловище. Отмечаются афтозные высыпания в полости рта, фарингиты,
язвы на половых органах. Лимфоцитов CD4 более 500 в 1 мм3.
2. Бессимптомная стадия у носителей ВИЧ-инфекции. После стихания острой реакции на
внедрение вируса, наступает бессимптомная стадия, длящаяся иногда годами. ВИЧинфицированные пациенты сохраняют трудоспособность и видимость полного здоровья, но у
них чаще наблюдаются банальные инфекции, в том числе кожные. Уменьшение количества CD4
до 400 в 1 мм3 указывает на быстрое прогрессирование болезни.
3. Стадия клинических проявлений СПИДа. Промежуток между заражением ВИЧ и
развитием СПИДа составляет в среднем 8 лет (от 1 до 18 лет).
Наряду с общими симптомами, кожные проявления являются наиболее демонстративными и
могут служить диагностическими и прогностическими маркерами ВИЧ-инфекции.
Лимфоцитов CD4 у больных на этой стадии менее 400 в 1 мм3.
Общие клинические проявления СПИДа: потеря массы тела более 10% исходной; поносы
длительностью более 1 мес; рецидивирующие инфекции верхних дыхательных путей; туберкулез
легких; необычное течение банальных инфекций; оппортунистические инфекции:
пневмоцистная пневмония, церебральный токсоплазмоз, энцефалиты различной этиологии.
31
32. ВИЧ-инфекция, кожные проявления (продолжение)
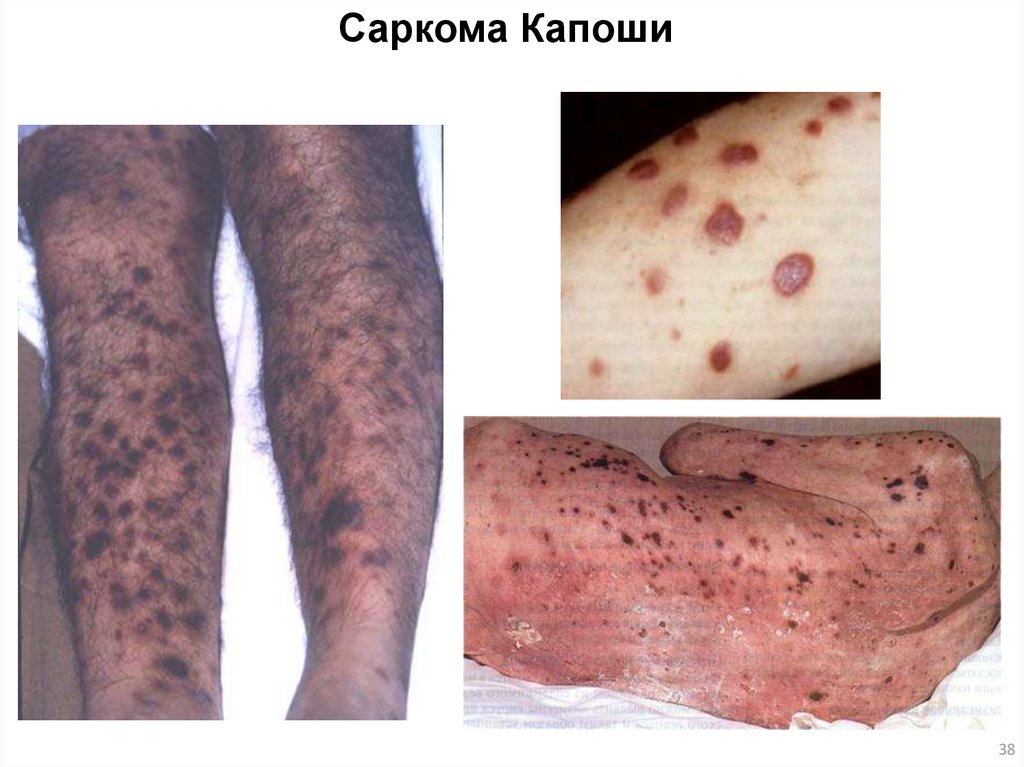
Дерматологическими проявлениями при ВИЧ-инфекции являются:1) Саркома Капоши – у молодых на лице, и в полости рта (это маркер СПИДа).
2) Генерализованные вирусные поражения кожи и слизистых (герпесы, кондиломы,
чесотка).
3) Генерализованные стрепто-стафилодермии, кандидоз и т.д.
4) Геморрагический васкулит.
5) Тяжелое течение распространенных дерматозов (псориаз, красный плоский лишай,
экзема, микозы).
Кожные заболевания у ВИЧ-инфицированных до развития иммунодефицита
протекают типично и не требуют специальных методов лечения. С развитием же
иммунодефицита их клиника и течение изменяются, в связи с чем возникают не
только трудности в диагностике, но и лечении дерматоза.
Сифилис у ВИЧ-инфицированных прогрессирует быстрее и до развития третичного
сифилиса и нейросифилиса иногда проходит всего несколько месяцев.
32
33. ВИЧ-инфекция, кожные проявления (продолжение)
Диагностика ВИЧ-инфекцииТестирование на ВИЧ должно быть предложено всем пациентам с подозрительными
клиническими признаками, а также лицам, входящим в группу риска.
Диагностика ВИЧ-инфекции обычно проводится в специализированных учреждениях с
помощью чувствительного иммуноферментного анализа (ИФА) сыворотки крови на антитела
к ВИЧ-1. Положительный результат скринингового ИФА в обязательном порядке должен быть
подтвержден более специфическим тестом, таким, как иммуноблотинг. Антитела к ВИЧ
выявляются у 95% пациентов в течение 3 мес после заражения. Отрицательные тесты,
полученные в период менее 6 мес после предполагаемого заражения, не исключают
инфекцию.
Тестирование на ВИЧ-2 рекомендуют только лицам, приехавшим из стран, где ВИЧ-2
имеет эпидемическое распространение, или имевшим половые контакты с жителями этих
стран.
33
34. ВИЧ-инфекция, кожные проявления (продолжение)
Лечение ВИЧ-инфекции является сложной проблемой и проводится только вспециализированных учреждениях. Комбинации антиретровирусных препаратов подбирают
индивидуально, с учетом общего состояния пациента, количества лимфоцитов-хелперов
(CD4+), сопутствующих заболеваний и др. Комбинированную противовирусную терапию
проводят не одним, а тремя препаратами и более (тимазид, хивид, видекс, вирасепт и др.) в
различных сочетаниях в зависимости от устойчивости вируса. В основе действия
современных фармакологических препаратов лежит ингибиция некоторых ферментов ВИЧ
(обратной транскриптазы, протеаз и др.), что препятствует размножению вируса.
Лечение
дерматозов
у
ВИЧ-инфицированных
требует
постоянного
клинико-лабораторного контроля.
Дозы этиотропных препаратов при бактериальных, вирусных и грибковых поражениях
у больных ВИЧ должны быть более высокими, а курсы лечения более продолжительными и
при необходимости повторными.
После достижения клинического выздоровления у таких пациентов необходим
длительный профилактический прием этиотропных препаратов.
Больным с ВИЧ-инфекцией требуются психологическая поддержка и регулярное
тщательное наблюдение в региональных СПИД-центрах.
34
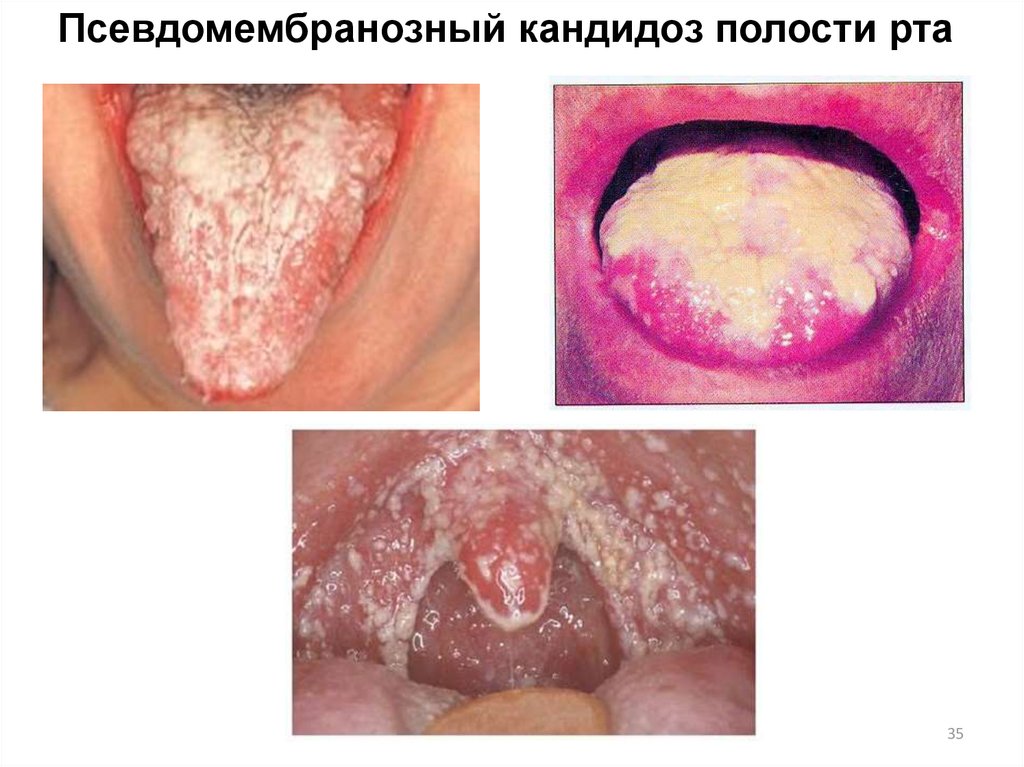
35.
Псевдомембранозный кандидоз полости рта35
36.
Кандидозный стоматит36
37.
"Волосатая" лейкоплакия полости рта37
38.
Саркома Капоши38
39.
Саркома Капоши39
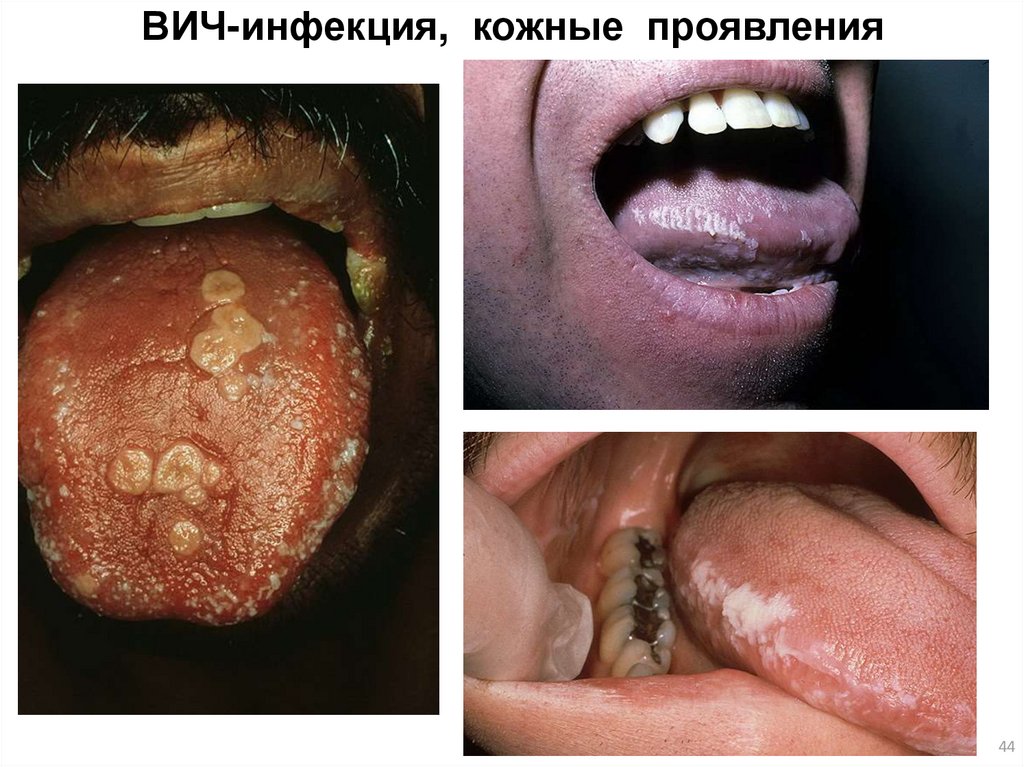
40. ВИЧ-инфекция, кожные проявления
4041. ВИЧ-инфекция, кожные проявления
4142. ВИЧ-инфекция, кожные проявления
4243. ВИЧ-инфекция, кожные проявления
4344. ВИЧ-инфекция, кожные проявления
4445. ВИЧ-инфекция, кожные проявления
4546. ВИЧ-инфекция, кожные проявления
4647. ВИЧ-инфекция, кожные проявления
4748. ВИЧ-инфекция, кожные проявления
4849. ВИЧ-инфекция, кожные проявления
4950. ВИЧ-инфекция, кожные проявления
5051. ВИЧ-инфекция, кожные проявления
5152.
5253.
5354.
5455.
5556.
5657.
5758.
5859.
5960.
6061. Профилактика венерических болезней и ВИЧ-инфекции
Меры общественной профилактики венерических болезнейК основным противоэпидемическим и диспансерно-профилактическим мероприятиям
борьбы с ЗППП относятся:
выявление, учет и лечение больных и источников заражения ЗППП;
госпитализация больных с ранними манифестными формами и скрытыми формами
сифилиса в первые сутки после установления диагноза;
обследование всех лиц, находившихся в половом и тесном бытовом клнтакте с
заболевшим;
профосмотры декретированных групп населения и групп риска;
обследование доноров;
серологическое обследование на сифилис всех взрослых больных; находящихся на
лечении в стационарах различного профиля;
применение единых методов диагностики и схем терапии больных сифилисом и
гонореей, утвержденных МЗ РФ;
санитарно-просветительская работа.
61
62. Профилактика венерических болезней и ВИЧ-инфекции (продолжение)
Индивидуальная профилактика осуществляетсясамостоятельно лицом, имевшим случайную половую связь.
в
пунктах
профилактики
и
К мерам первичной общественной профилактики относятся мероприятия, адресованные
здоровым:
информирование населения об ИППП,
работа с группами повышенного риска и содействие изменению их поведения;
половое воспитание населения и повышение у них сексуальной культуры;
увеличение степени доступности презервативов.
Вторичная профилактика направлена на лиц с диагностированными ЗППП для снижения
вероятности передачи возбудителя здоровым.
Территориальные санитарно-эпидемиологические службы совместно с КВД прослеживают
динамику заболеваемости ИППП, разрабатывают противоэпидемические мероприятия и
обеспечивают их качественное проведение.
62


























































 Медицина
Медицина








