Похожие презентации:
Заболевания сердечно-сосудистой системы
1. Заболевания сердечно-сосудистой системы
2. ЖАЛОБЫ
Боль в области сердца
Отеки
Одышка
Сухой кашель, кровохарканье
Перебои в работе сердца
Головная боль, головокружение (у
пациентов с артериальной гипертензией)
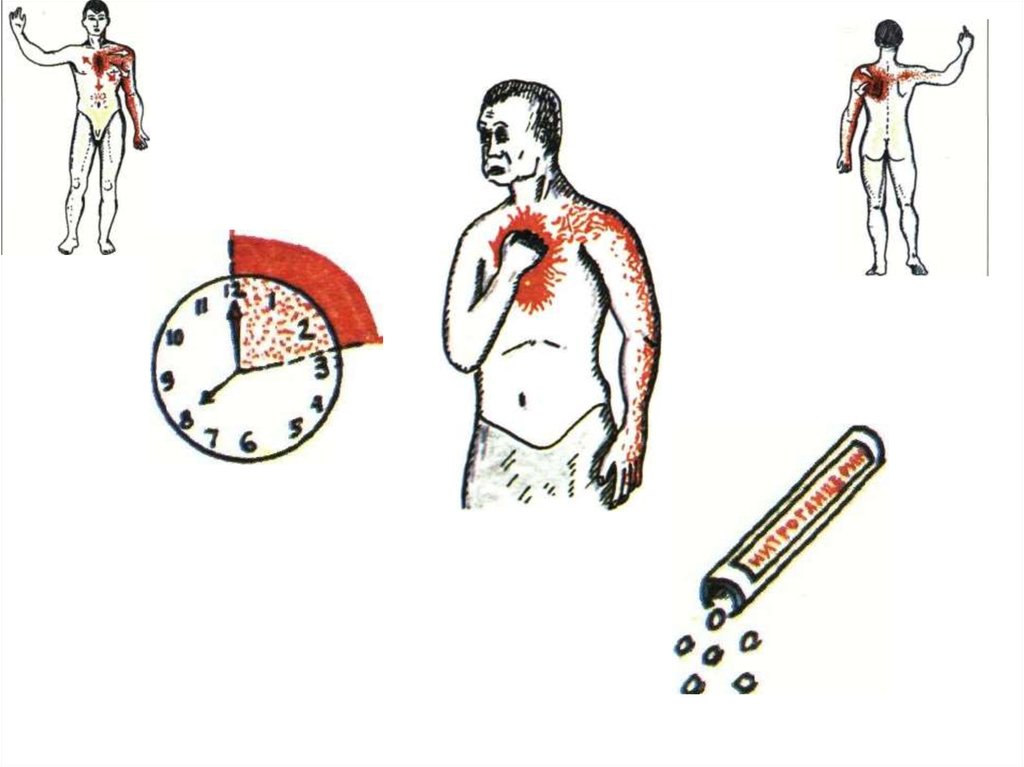
3. Боль в области сердца
Стенокардия (от греч. stenos — узкий, тесный и kardia — сердце), груднаяжаба (angina pectoris).
Первый признак стенокардии, то есть ангинозной боли. Локализация, за
грудиной, в области сердца.
Второй признак — характеристика боли, при стенокардии. Это боль сжимающая,
давящая, жгучая.
Третий признак — иррадиация боли или, иначе, куда боль отдает. При
стенокардии боль отдает в левое плечо, в левую руку, под левую лопатку, в шею, в
горло, в нижнюю челюсть.
Четвертый признак — длительность болей. Боли при стенокардии длятся обычно
не более пяти минут, более длительные боли обычно не характерны для
стенокардии.
Пятый признак — связь болей с физической или эмоциональной нагрузкой, то
есть боли возникают на высоте физической нагрузки, ходьбе, беге, подъеме по
лестнице, и проходят в состоянии покоя либо сразу после приема нитроглицерина
и его заменителей.
4.
5. Отёки
Возникает застой крови по большому кругу кровообращения, вначалеобразуются отеки на конечностях (они появляются в конце дня и
исчезают утром), а затем, при прогрессировании сердечной
недостаточности, жидкость скапливается в серозных полостях (полостях
плевры, перикарда), возникает асцит.
Распространенные отеки в сочетании с наличием свободной жидкости в
полостях обозначается как анасарка.
6. Одышка
1. Одышка носит либо инспираторный, либо смешанный характер, или носитхарактер неполноценности вдоха: больной жалуется, что ему нечем
дышать.
2. В начале заболевания одышка возникает только при чрезмерной
физической нагрузке, а затем, при прогрессировании заболевания, может
появляться при минимальной физической нагрузке и даже в покое.
3. Одышка возникает лежа. Пациенты спят на 2-х подушках или сидя.
4. Нередко она сочетается с давящими болями за грудиной, сопровождается
выраженной слабостью, утомляемостью.
5. Причинами возникновения одышки являются хроническая сердечная
левожелудочковая недостаточность, гипертензия и застой крови в малом
круге кровообращения.
7. Кашель и Кровохарканье.
Непродуктивный сухой кашель у больных хронической СН нередкосопровождает одышку, появляясь либо в горизонтальном положении
больного, либо после физической нагрузки. Кашель возникает вследствие
длительного застоя крови в легких, набухания слизистой бронхов
и раздражения соответствующих кашлевых рецепторов (“сердечный
бронхит”). В отличие от кашля при бронхолегочных заболеваниях у больных
с хронической СН кашель является непродуктивным и проходит после
эффективного лечения сердечной недостаточности.
8. Сердечная астма (“пароксизмальная ночная одышка”)
Сердечная астма(“пароксизмальная ночная одышка”)
• — это приступ интенсивной одышки, быстро переходящей
в удушье. Приступ чаще всего развивается ночью, когда
больной находится в постели. Больной садится, но это
часто не приносит заметного облегчения: удушье
постепенно нарастает, сопровождаясь сухим кашлем,
возбуждением, страхом больного за свою жизнь. Быстрое
ухудшение состояния больного заставляет его обратиться
за медицинской помощью. После проведения неотложной
терапии приступ обычно купируется, хотя в тяжелых
случаях удушье продолжает прогрессировать
и развивается отек легких.
9. Выраженная мышечная слабость, быстрое утомление и тяжесть в нижних конечностях,
Выраженная мышечная слабость, быстроеутомление и тяжесть в нижних конечностях,
появляющиеся даже на фоне небольших физических нагрузок, также
относятся к ранним проявлениям хронической СН. Эти симптомы
далеко не всегда коррелируют с тяжестью одышки, выраженностью
отечного синдрома и других признаков СН. Они обусловлены
нарушением перфузии скелетных мышц, причем не только за счет
уменьшения величины сердечного выброса, но и в результате
спастического сокращения артериол.
10. Сердцебиение.
Ощущение сердцебиений чаще всего связано с характерной для
больных с СН синусовой тахикардией, возникающей в результате
активации САС. Сердцебиения вначале появляются при физической
нагрузке, а затем и в покое, как правило, свидетельствуя о
прогрессирующем нарушении функционального состояния сердца.
• В других случаях, жалуясь на сердцебиение, больные имеют в виду
ощущение сильных ударов сердца, связанных, например,
с увеличением пульсового АД.
• Наконец, жалобы на сердцебиение и перебои в работе сердца могут
указывать на наличие у больных разнообразных нарушений
сердечного ритма, например, на появление фибрилляции предсердий
или частую экстрасистолию.
11. Ощущение перебоев в работе сердца
Экстрасистолия, мерцательная аритмия.При экстрасистолии пациенты описывают ощущение
«кувырка» при внеочередном сокращении сердца,
или замирание
12.
Никтурия — увеличение диуреза в ночное время — также весьма
характерный симптом, появляющийся у больных уже на ранних стадиях
развития хронической СН. Абсолютное или относительное преобладание
диуреза в ночное время связано с тем, что днем, когда больной большую часть
времени находится в физически активном состоянии, выполняя те или иные
нагрузки, начинает сказываться недостаточная перфузия почек, что
сопровождается некоторым снижением диуреза. Такая гипоперфузия почек по
крайней мере частично может быть связана со своеобразным адаптационным
перераспределением кровотока, направленным прежде всего на обеспечение
кровоснабжения жизненно важных органов (головной мозг, сердце). Ночью,
когда больной находится в горизонтальном положении, а метаболические
потребности периферических органов и тканей уменьшаются, почечный
кровоток возрастает, и диурез увеличивается. Следует иметь в виду, что
в терминальной стадии хронической СН, когда сердечный выброс и почечный
кровоток резко уменьшаются даже в покое, наблюдается значительное
уменьшение суточного диуреза — олигурия.
13.
• К проявлениям хронической правожелудочковой(или бивентрикулярной) СН относятся также
жалобы больных на боли или чувство тяжести
в правом подреберье, связанные с увеличением
печени и растяжением глиссоновой капсулы,
а также на диспепсические
расстройства (снижение аппетита, тошноту, рвоту,
метеоризм и др.).
14. ОСМОТР
15. Положение больного – ортопное.
это вынужденное сидячее или полусидячее положение в постели, какправило, с опущенными вниз ногами. Такое положение характерно для
больных с тяжелой левожелудочковой недостаточностью и выраженным
застоем крови в малом круге кровообращения. Положение ортопноэ больные
занимают не только во время приступа сердечной астмы или отека легких, но
и при выраженной одышке (ортопноэ), усиливающейся в горизонтальном
положении.
При выраженных явлениях сердечной недостаточности
больные обычно лежат в постели на спине или на правом
боку с высоким изголовьем, используя для этого высокое
изголовье или несколько подушек. Иногда они принимают
полусидячее положение.
16.
1. На лице можно отметить изменение цвета кожи: появляется цианоз, т. е.синюшное окрашивание. Вначале оно имеет характер акроцианоза:
синеватый оттенок имеют кончики ушей и носа, губы, пальцы рук и ног. Затем
цианоз, принимает распространенный характер: вся кожа имеет синюшное
окрашивание.
2. Бледность кожных покровов нередко наблюдается у больных с пороками
аортального клапана,
3. У больных с затяжным септическим эндокардитом можно обнаружить окраску
кожи, напоминающую цвет кофе с молоком.
4. «Facies mitralе»– лицо при митральном стенозе имеет характерный румянец,
обусловленный цианозом, губы интенсивно окрашены, это придает лицу
миловидность. Извитые височные артерии («симптом червя») – признак
атеросклероза и гипертонической болезни.
5. При осмотре живота обращают внимание на его размер и форму, которые
могут быть специфическими, например при асците.
6. При осмотре конечностей, кроме отёков можно увидеть трофические
изменения кожи в области голеней с участками усиленной пигментации и
трофическими язвами.
17.
1. Набухание вен шеи приправожелудочковой недостаточности
2. Осмотр шеи и кожи. Недостаточность
клапанов аорты сопровождается
видимой на глаз пульсацией сонных
артерий («пляской каротид»), которая
сопровождается одновременным с
пульсацией покачиванием
головы (симптом Мюссе).
3. При сдавлении верхней полой вены
опухолью, при выпотном перикардите,
при аневризме дуги аорты может
возникать отёк лица, шеи, верхнего
плечевого пояса, называемый
"воротник Стокса".
18. Отеки
СердечныеНачинаются с ног и нижней части
живота, у лежачих больных – с
поясницы и крестца,
располагаются симметрично
развиваются медленно,
постепенно, в течение недель,
месяцев
Отеки плотные, оставляющие
ямку при надавливании
Сопровождаются увеличением
печени
В тяжелых случаях сердечные
отеки сопровождаются асцитом
(скоплением жидкости в брюшной
полости), распространяются по
всему телу
Сочетаются с другими
симптомами сердечной
недостаточности – одышкой,
усиливающейся в положении
лежа, тахикардией, бледностью,
даже синюшностью губ, плохой
переносимостью малейшей
физической нагрузки
Исчезают при достижении
компенсации сердечной
недостаточности
Отеки
Почечные
Сначала появляются
отеки на лице, под
глазами
Отеки мягкие, рыхлые,
кожа бледная
Почечные отеки
возникают очень быстро,
за одну ночь или
несколько дней
Печень не страдает
Одышки и других
симптомов сердечной
недостаточности нет
Появляются симптомы
поражения почек - общая
слабость, головная боль,
боль в пояснице,
возможно изменение
цвета мочи, уменьшение
количества выделяемой
мочи
В моче появляется белок
и кровь (определяется по
анализу мочи)
Могут развиваться через
несколько дней или
недель после
перенесенной инфекции
(ангины, ОРВИ)
Аллергические
•Развиваются в ответ на контакт с
аллергеном, укус насекомого
•Отек развивается быстро (может за
минуты, прямо на глазах), весьма
выражен
•Чаще начинается с век, лица с
вовлечением слизистых оболочек
(конъюнктивит, губы), может
распространяться на кисти рук,
локтевые и коленные сгибы
•Сопровождается зудом, возможно
сыпью (крапивница)
•В тяжелых случаях отек может
захватить гортань, что может привести
к удушью
•Может сочетаться с бронхоспазмом
(затруднением дыхания, особенно на
выдохе)
19.
• Одышка, сухой непродуктивный кашель,усиливающиеся в горизонтальном
положении больного с низким изголовьем
(ортопноэ), а также приступы сердечной
астмы и альвеолярный отек легких у
больного с хронической СН относятся к
типичным проявлениям левожелудочковой
недостаточности и застоя крови в венозном
русле малого круга кровообращения.
20.
• Хроническая правожелудочковаянедостаточность проявляется рядом
объективных признаков, обусловленных
застоем крови в венозном русле большого
круга кровообращения: цианозом, отеками,
водянкой полостей (асцит, гидроторакс,
гидроперикард), набуханием шейных вен,
гепатомегалией, отеком мошонки и
полового члена.
21.
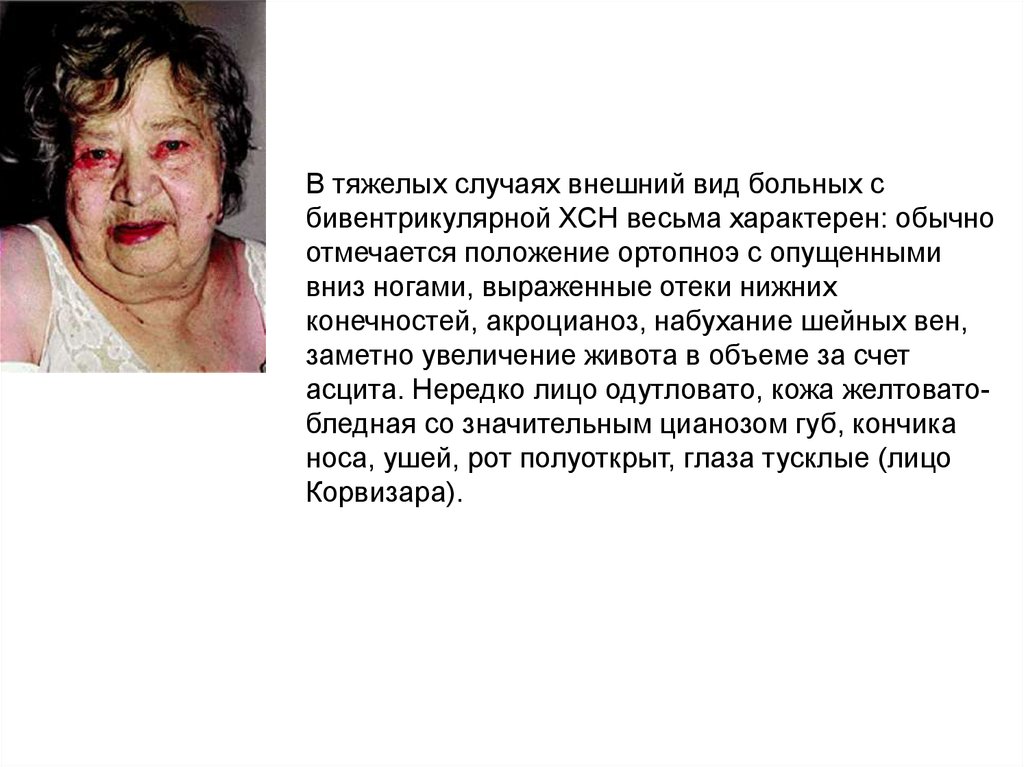
В тяжелых случаях внешний вид больных сбивентрикулярной ХСН весьма характерен: обычно
отмечается положение ортопноэ с опущенными
вниз ногами, выраженные отеки нижних
конечностей, акроцианоз, набухание шейных вен,
заметно увеличение живота в объеме за счет
асцита. Нередко лицо одутловато, кожа желтоватобледная со значительным цианозом губ, кончика
носа, ушей, рот полуоткрыт, глаза тусклые (лицо
Корвизара).
22.
• В терминальной стадии хронической СНнередко развивается так
называемая “сердечная кахексия”,
важнейшими физикальными признаками
которой являются резкое снижение массы
тела, уменьшение толщины подкожножирового слоя, атрофия височных мышц
и мышц гипотенора.
23.
24.
25. Пальпация сердца
1. Выявление гипертрофия миокардажелудочков
2. Выявление дилатации
Гипертрофия – увеличение мышечной массы миокарда, которое
носит компенсаторный характер и развивается при увеличении
нагрузки на миокард
Дилатация – расширение одной или нескольких камер сердца,
развивающаяся при увеличение нагрузки на миокард (тоногенная
дилатация) или резкого снижения сократительной способности
миокарда (миогенная дилатация)
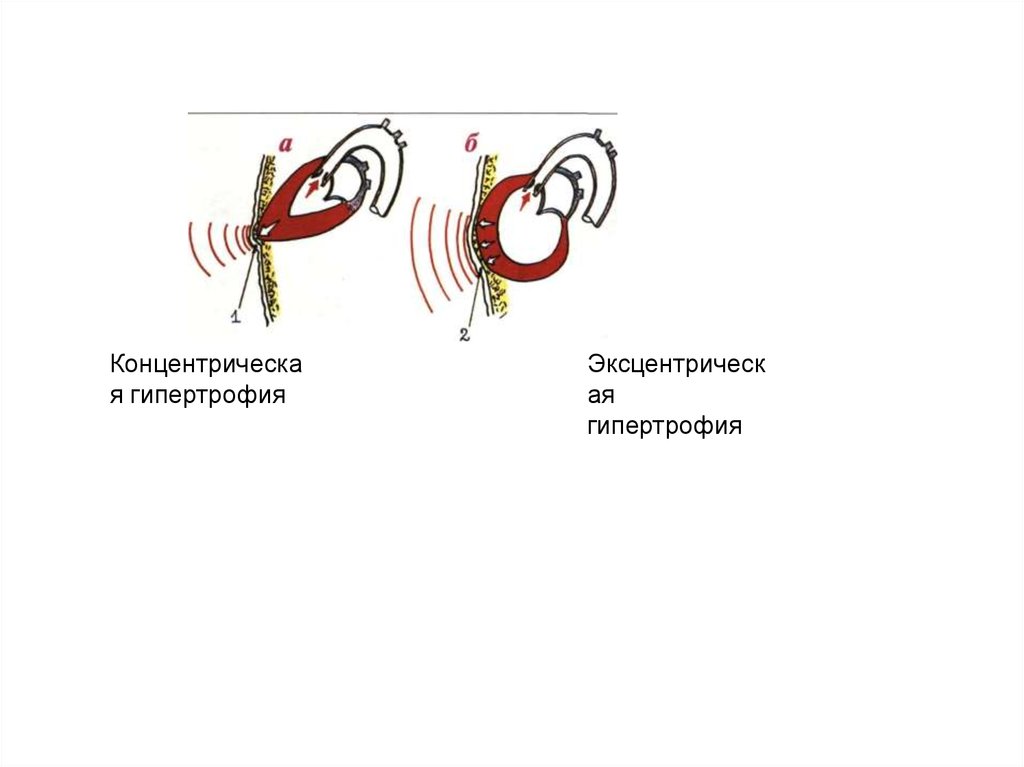
Кардиомегалия:
1.Концентричекая гипертрофия
2.Эксцентрическая гипертрофия – гипертрофия+дилатация
3.Дилатация без гипертрофии
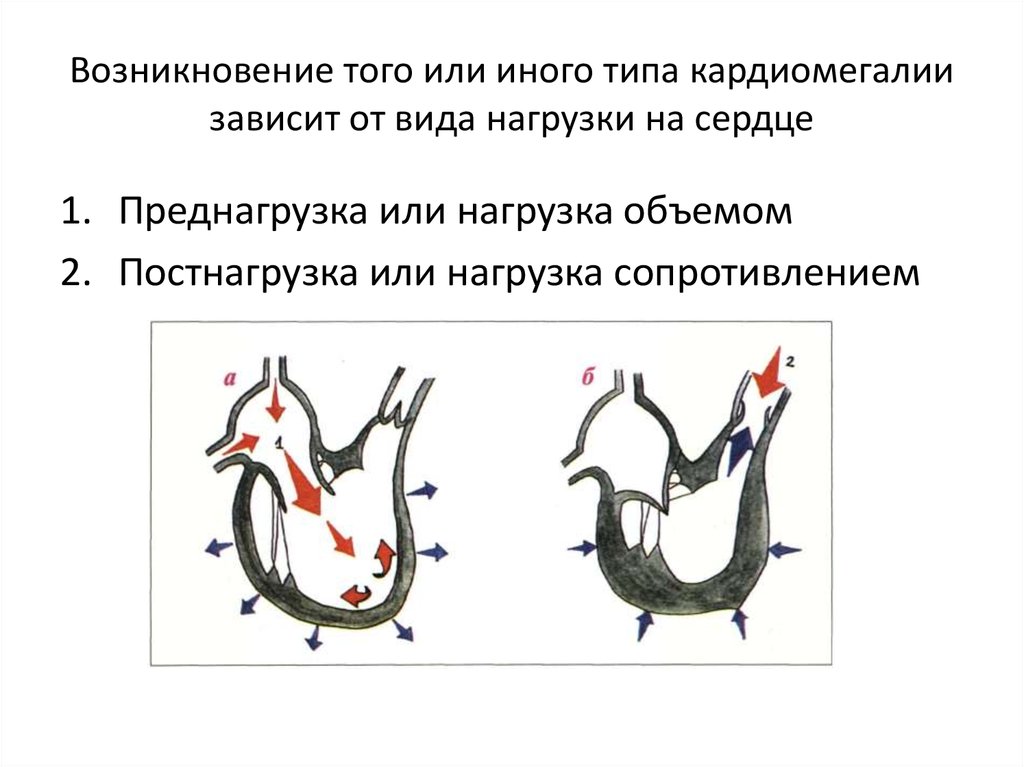
26. Возникновение того или иного типа кардиомегалии зависит от вида нагрузки на сердце
1. Преднагрузка или нагрузка объемом2. Постнагрузка или нагрузка сопротивлением
27.
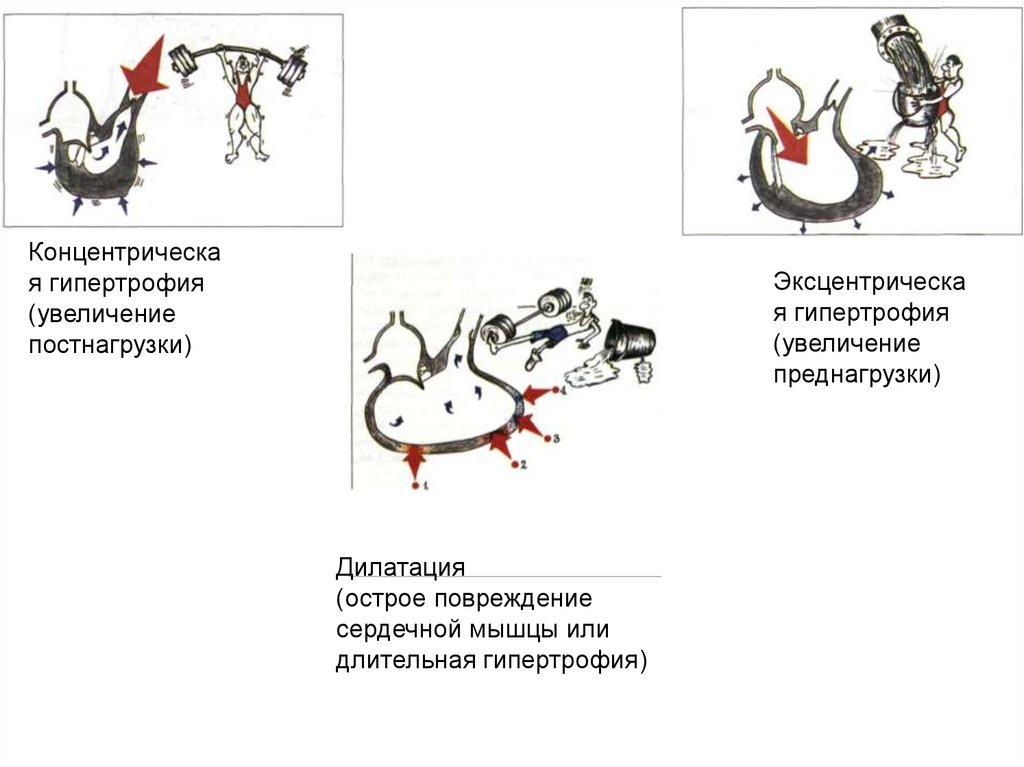
Концентрическая гипертрофия
(увеличение
постнагрузки)
Эксцентрическа
я гипертрофия
(увеличение
преднагрузки)
Дилатация
(острое повреждение
сердечной мышцы или
длительная гипертрофия)
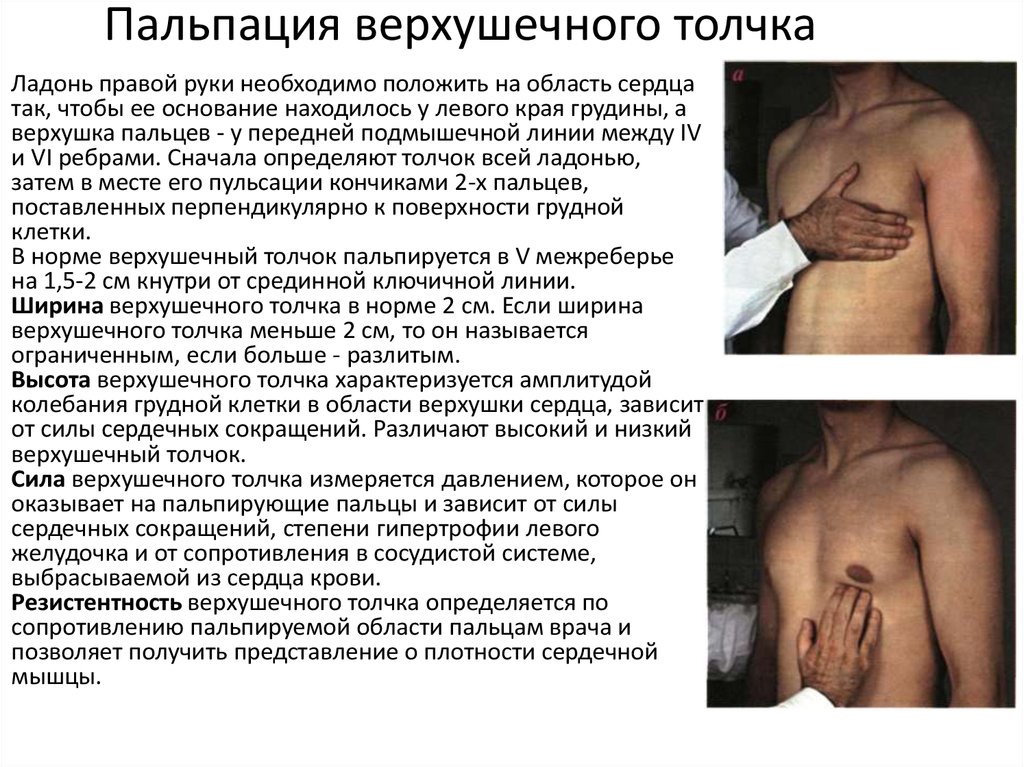
28. Пальпация верхушечного толчка
Ладонь правой руки необходимо положить на область сердцатак, чтобы ее основание находилось у левого края грудины, а
верхушка пальцев - у передней подмышечной линии между IV
и VI ребрами. Сначала определяют толчок всей ладонью,
затем в месте его пульсации кончиками 2-х пальцев,
поставленных перпендикулярно к поверхности грудной
клетки.
В норме верхушечный толчок пальпируется в V межреберье
на 1,5-2 см кнутри от срединной ключичной линии.
Ширина верхушечного толчка в норме 2 см. Если ширина
верхушечного толчка меньше 2 см, то он называется
ограниченным, если больше - разлитым.
Высота верхушечного толчка характеризуется амплитудой
колебания грудной клетки в области верхушки сердца, зависит
от силы сердечных сокращений. Различают высокий и низкий
верхушечный толчок.
Сила верхушечного толчка измеряется давлением, которое он
оказывает на пальпирующие пальцы и зависит от силы
сердечных сокращений, степени гипертрофии левого
желудочка и от сопротивления в сосудистой системе,
выбрасываемой из сердца крови.
Резистентность верхушечного толчка определяется по
сопротивлению пальпируемой области пальцам врача и
позволяет получить представление о плотности сердечной
мышцы.
29.
У здоровых людей смещение верхушечного толчка прежде всего может быть связано с изменениемположения тела: в положении на левом боку он смещается влево на 3-4 см; на правом - на 1-1,5 см.
Отсутствие смещаемости говорит о наличии перикардиальных спаек.
При глубоком дыхании на вдохе верхушечный толчок смещается книзу, на выдохе - кверху.
При высоком стоянии диафрагмы, когда сердце занимает более горизонтальное положение,
верхушечный толчок смещается кверху и влево, при низком - книзу и вправо.
При правостороннем гидротораксе или пневмотораксе верхушечный толчок смещается влево и
книзу.
При заболеваниях сердца смещение верхушечного толчка связано с изменением
размеров сердца и, прежде всего, левого желудочка.
При гипертрофии левого желудочка (аортальные пороки, гипертоническая болезнь)
верхушечный толчок смещается влево и вниз.
При резкой гипертрофии правого желудочка происходит смещение верхушечного
толчка только влево (недостаточность 3-хстворчатого клапана, митральные
пороки сердца).
30.
Концентрическая гипертрофия
Эксцентрическ
ая
гипертрофия
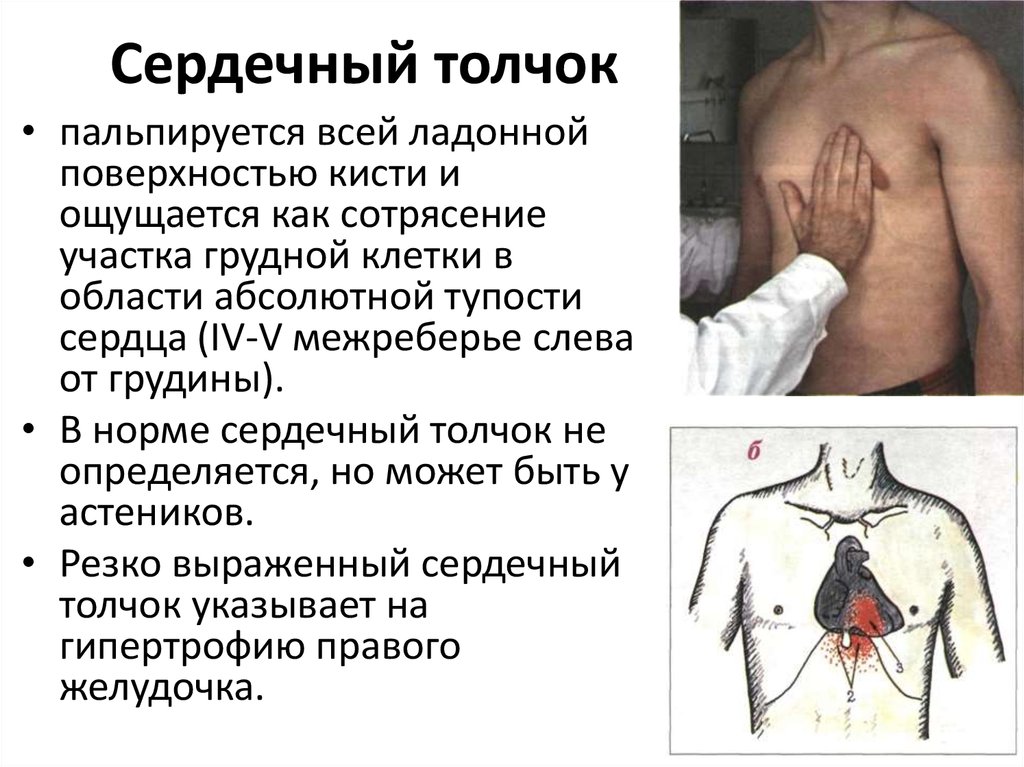
31. Сердечный толчок
• пальпируется всей ладоннойповерхностью кисти и
ощущается как сотрясение
участка грудной клетки в
области абсолютной тупости
сердца (IV-V межреберье слева
от грудины).
• В норме сердечный толчок не
определяется, но может быть у
астеников.
• Резко выраженный сердечный
толчок указывает на
гипертрофию правого
желудочка.
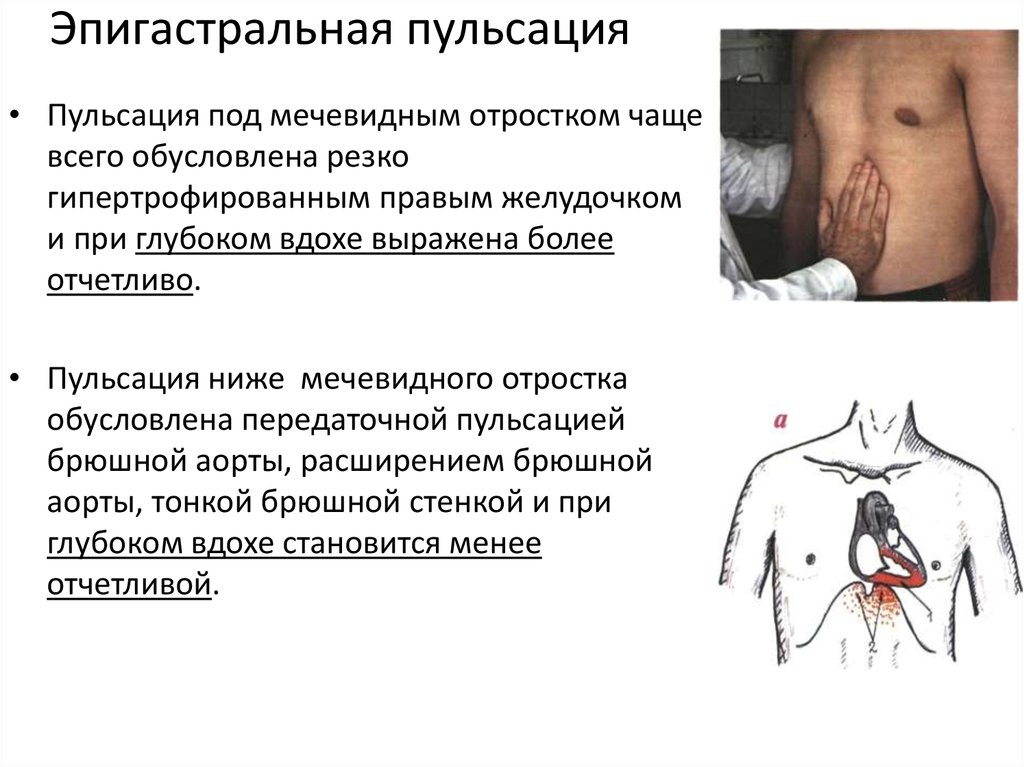
32. Эпигастральная пульсация
• Пульсация под мечевидным отростком чащевсего обусловлена резко
гипертрофированным правым желудочком
и при глубоком вдохе выражена более
отчетливо.
• Пульсация ниже мечевидного отростка
обусловлена передаточной пульсацией
брюшной аорты, расширением брюшной
аорты, тонкой брюшной стенкой и при
глубоком вдохе становится менее
отчетливой.
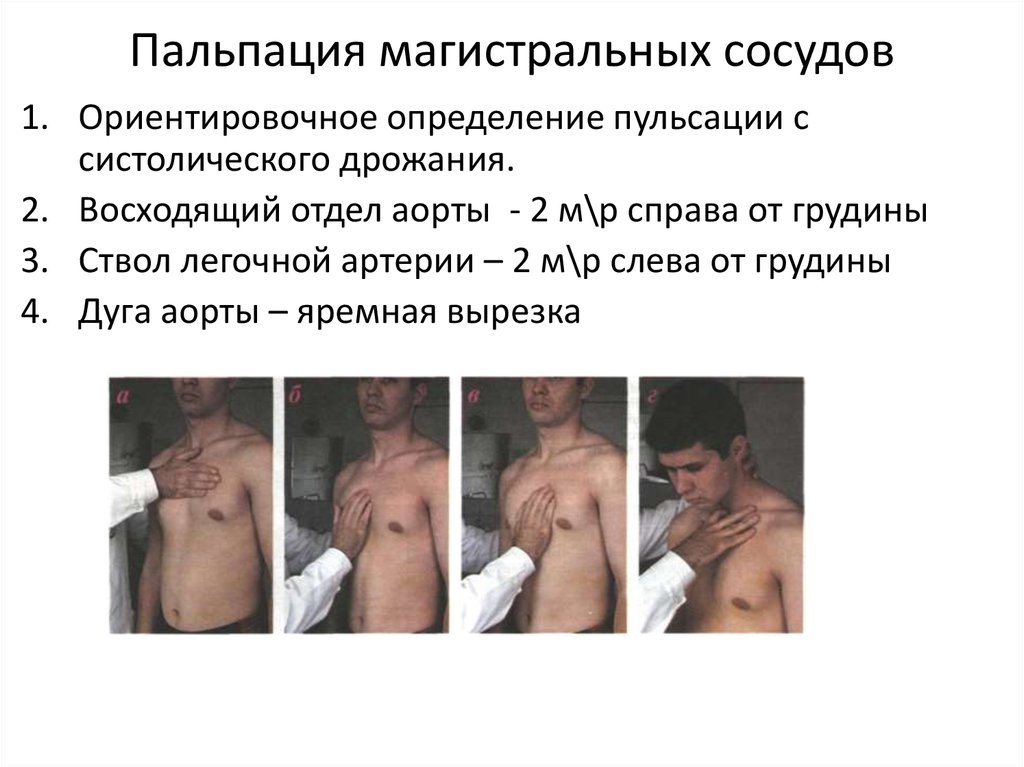
33. Пальпация магистральных сосудов
1. Ориентировочное определение пульсации ссистолического дрожания.
2. Восходящий отдел аорты - 2 м\р справа от грудины
3. Ствол легочной артерии – 2 м\р слева от грудины
4. Дуга аорты – яремная вырезка
34.
35.
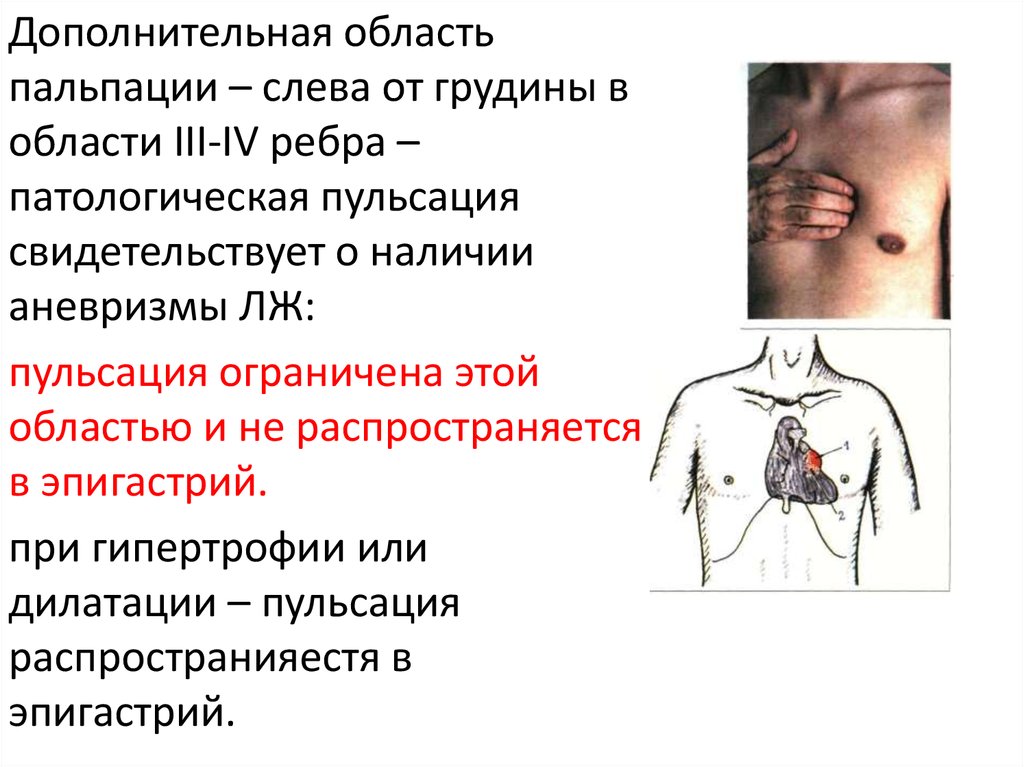
Дополнительная областьпальпации – слева от грудины в
области III-IV ребра –
патологическая пульсация
свидетельствует о наличии
аневризмы ЛЖ:
пульсация ограничена этой
областью и не распространяется
в эпигастрий.
при гипертрофии или
дилатации – пульсация
распространияестя в
эпигастрий.
36.
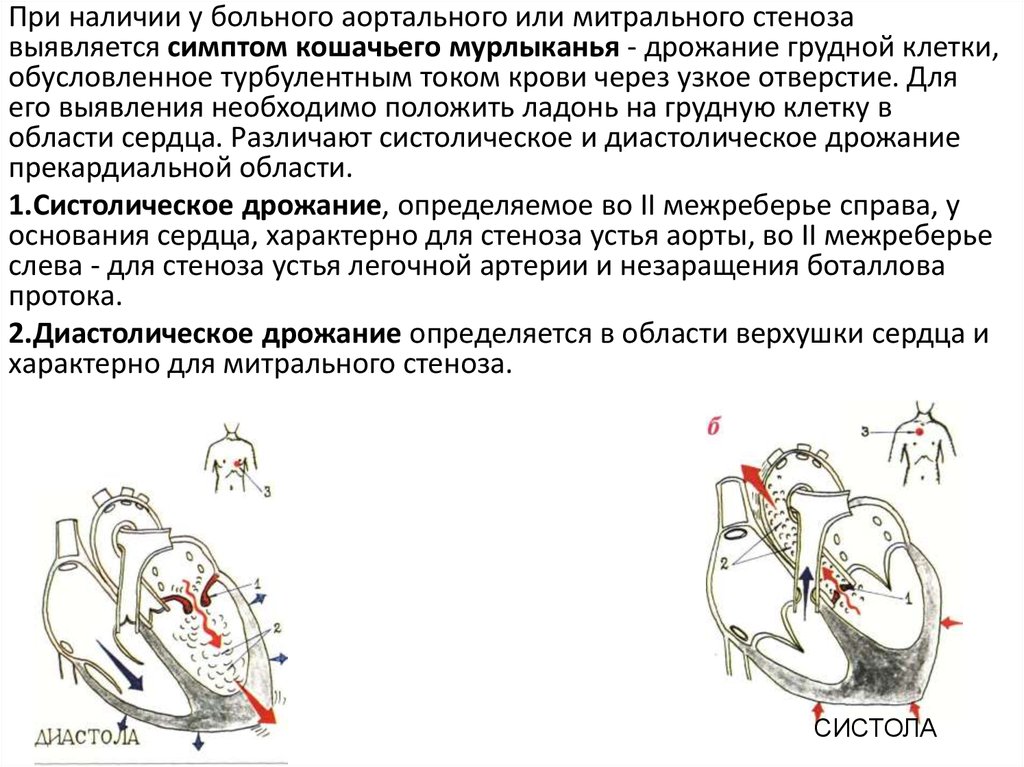
При наличии у больного аортального или митрального стенозавыявляется симптом кошачьего мурлыканья - дрожание грудной клетки,
обусловленное турбулентным током крови через узкое отверстие. Для
его выявления необходимо положить ладонь на грудную клетку в
области сердца. Различают систолическое и диастолическое дрожание
прекардиальной области.
1.Систолическое дрожание, определяемое во II межреберье справа, у
основания сердца, характерно для стеноза устья аорты, во II межреберье
слева - для стеноза устья легочной артерии и незаращения боталлова
протока.
2.Диастолическое дрожание определяется в области верхушки сердца и
характерно для митрального стеноза.
СИСТОЛА
37. При патологии сердца, в частности, недостаточности трехстворчатого клапана, выявляется пульсация печени
• Пульсация печени может быть передаточной или истинной.Для различия врач правой рукой охватывает край печени или,
если он выступает из-под ребра, ставит на ее поверхность 2
соприкасающихся пальца.
1. Передаточная пульсация обусловлена передачей сокращений
(гипертрофия, дилатация правого желудочка) на печень. При
каждом сердечном сокращении рука врача улавливает
перемещение печени в одном направлении, а пальцы,
приподнимаясь, остаются сближенными.
2. Истинная пульсация печени обусловлена возвратом крови из
правого предсердия в нижнюю полую вену и вены печени
(недостаточность 3-хстворчатого клапана). Пальпирующая рука
врача улавливает изменение объема печени во всех
направлениях, а пальцы несколько разъединяются.
38.
• Пальпация аорты проводится под мечевиднымотростком и на уровне рукоятки грудины с обеих
сторон и имеет значение при аневризме аорты.
• Пальпация артерий служит для оценки их
состояния и производится тремя пальцами: 2-м и 4м пальцами правой руки врач вытесняет кровь из
артерии, а 3-м ощупывает ее стенки. В норме они
ровные и эластичные. При повышенном
артериальном давлении за счет мышечного
напряжения стенки артерий становятся плотными.
Извилистыми, плотными они становятся при
атеросклерозе артерий.
39. Перкуссия сердца
• Относительная сердечная тупость соответствуетистинным границам сердца, При определении
границ относительной тупости перкуссию следует
проводить по направлению от легких к сердцу, т. е.
от ясного легочного звука до притупления
• абсолютная — передней поверхности его, не
прикрытой легкими (передняя стенка правого
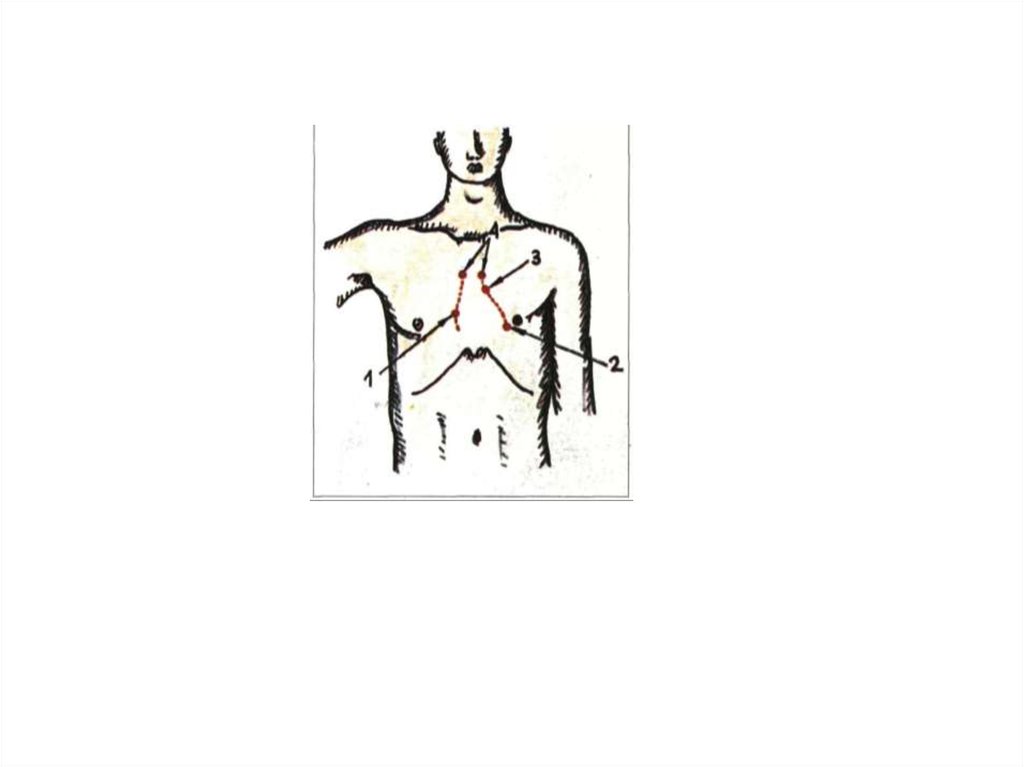
желудочка). В случае определения
границ абсолютной тупости лучше перкутировать
от притупленного звука к тупому,
• При перкуссии сердца сначала определяют границы
его относительной тупости, а затем абсолютной.
40. При определении границ относительной тупости сердца вначале устанавливают правую границу, затем левую, а потом верхнюю.
41.
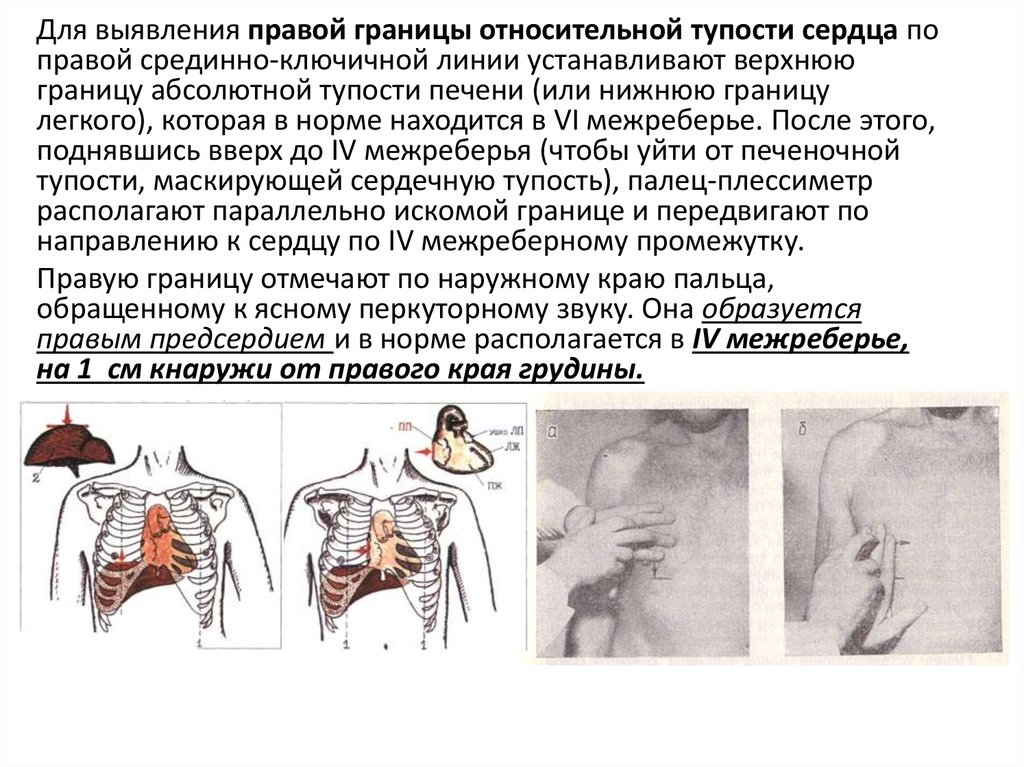
Для выявления правой границы относительной тупости сердца поправой срединно-ключичной линии устанавливают верхнюю
границу абсолютной тупости печени (или нижнюю границу
легкого), которая в норме находится в VI межреберье. После этого,
поднявшись вверх до IV межреберья (чтобы уйти от печеночной
тупости, маскирующей сердечную тупость), палец-плессиметр
располагают параллельно искомой границе и передвигают по
направлению к сердцу по IV межреберному промежутку.
Правую границу отмечают по наружному краю пальца,
обращенному к ясному перкуторному звуку. Она образуется
правым предсердием и в норме располагается в IV межреберье,
на 1 см кнаружи от правого края грудины.
42.
Перед установлением левой границы относительной тупостисердца необходимо определить верхушечный толчок, который
служит ориентиром.
Если его не удается обнаружить, перкуссию производят в V
межреберье начиная от передней подмышечной линии в
направлении к грудине. Палец-плессиметр располагают
параллельно искомой границе и, перемещая его, наносят
перкуторные удары средней силы до появления притупления.
Отметку левой границы относительной тупости ставят по
наружному краю пальца-плессиметра, обращенному к ясному
перкуторному звуку. В норме она образуется левым желудочком,
находится в V межреберье на расстоянии 1—1,5 см кнутри от
левой срединно-ключичной линии и совпадает с верхушечным
толчком.
43.
При определении верхней границы относительной тупостисердца палец-плессиметр ставят около левого края грудины
параллельно ребрам и, перемещая его вниз по межреберным
промежуткам, наносят удары средней силы до появления
притупления. Отметку ставят по верхнему краю пальцаплессиметра, обращенному к ясному перкуторному звуку.
Верхняя граница относительной тупости сердца образуется
контуром легочной артерии и ушком левого предсердия и в
норме располагается на III ребре по левой окологрудинной
линии.
44.
45.
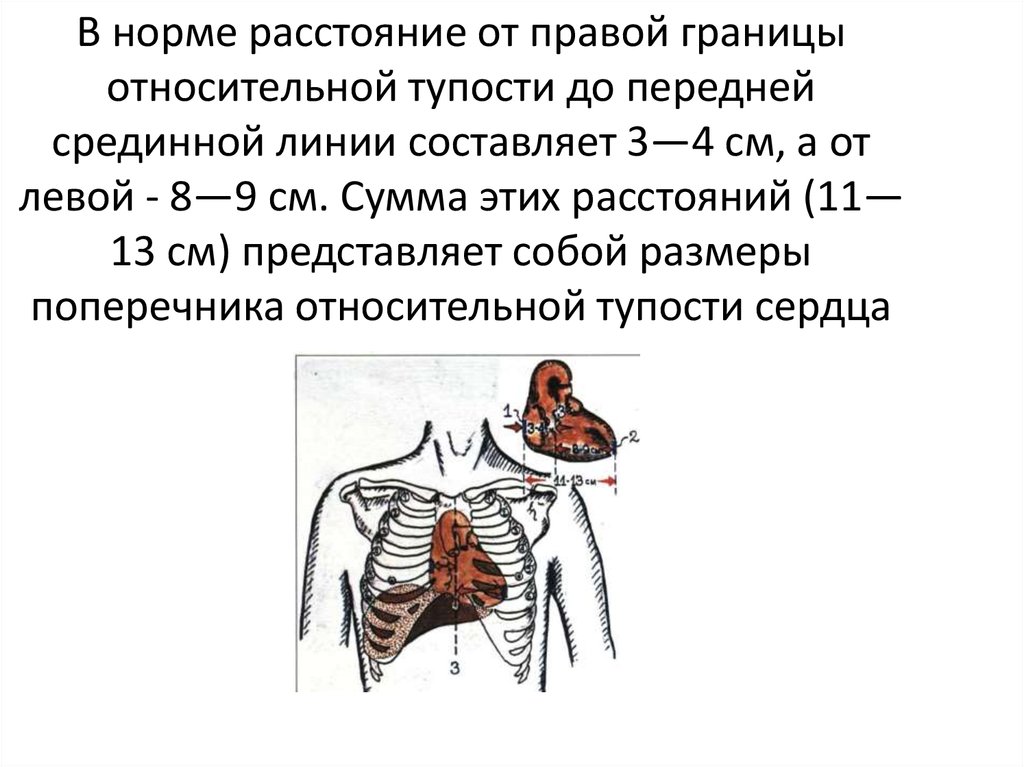
В норме расстояние от правой границыотносительной тупости до передней
срединной линии составляет 3—4 см, а от
левой - 8—9 см. Сумма этих расстояний (11—
13 см) представляет собой размеры
поперечника относительной тупости сердца
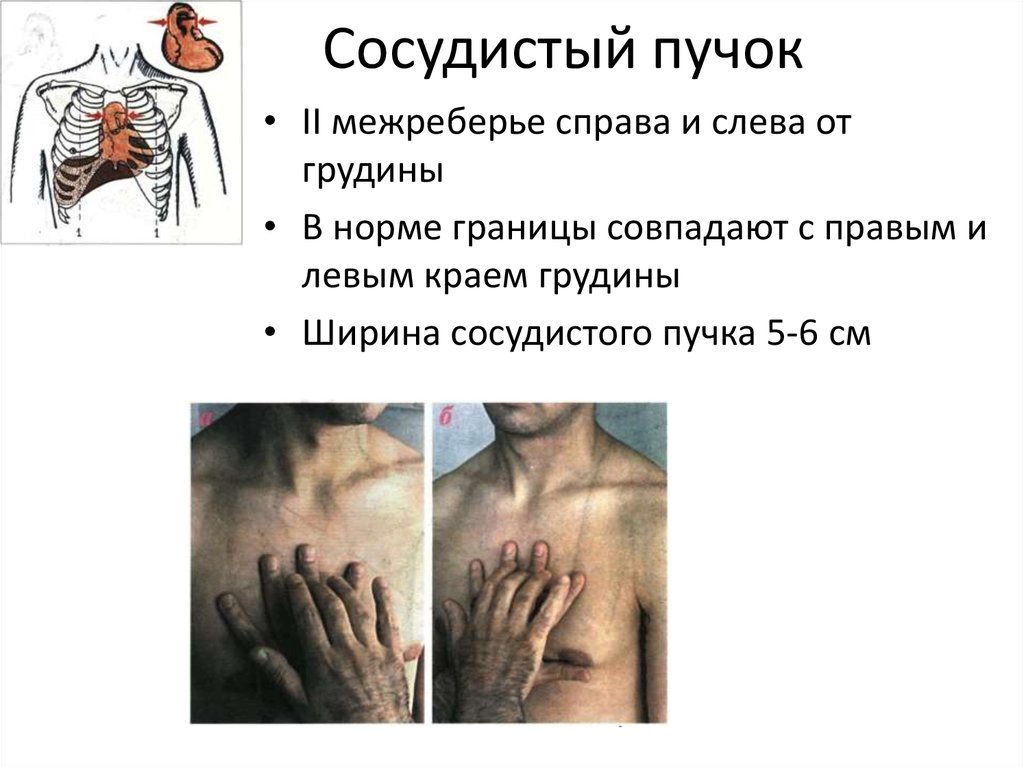
46. Сосудистый пучок
• II межреберье справа и слева отгрудины
• В норме границы совпадают с правым и
левым краем грудины
• Ширина сосудистого пучка 5-6 см
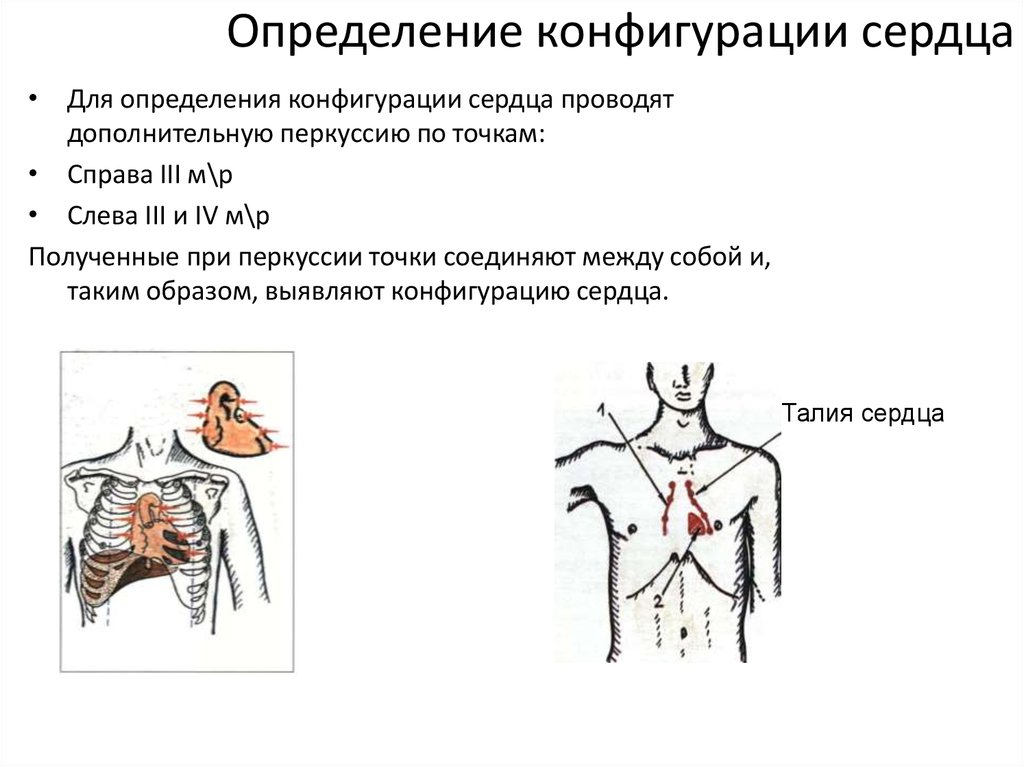
47. Определение конфигурации сердца
• Для определения конфигурации сердца проводятдополнительную перкуссию по точкам:
• Справа III м\р
• Слева III и IV м\р
Полученные при перкуссии точки соединяют между собой и,
таким образом, выявляют конфигурацию сердца.
Талия сердца
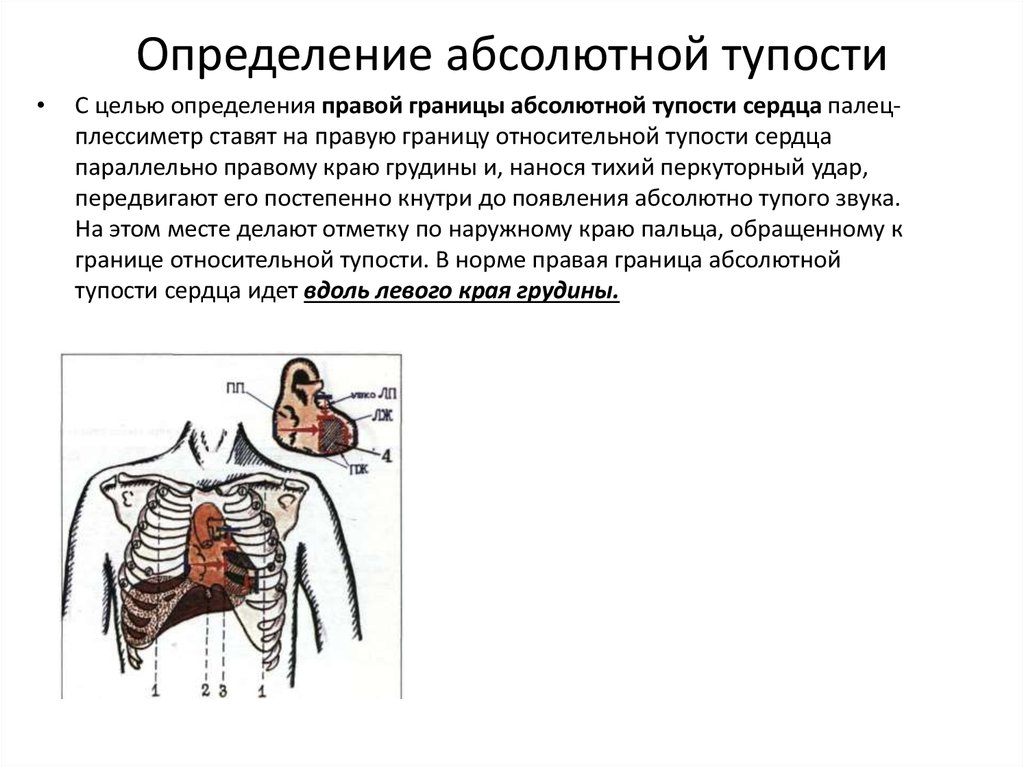
48. Определение абсолютной тупости
С целью определения правой границы абсолютной тупости сердца палецплессиметр ставят на правую границу относительной тупости сердца
параллельно правому краю грудины и, нанося тихий перкуторный удар,
передвигают его постепенно кнутри до появления абсолютно тупого звука.
На этом месте делают отметку по наружному краю пальца, обращенному к
границе относительной тупости. В норме правая граница абсолютной
тупости сердца идет вдоль левого края грудины.
49.
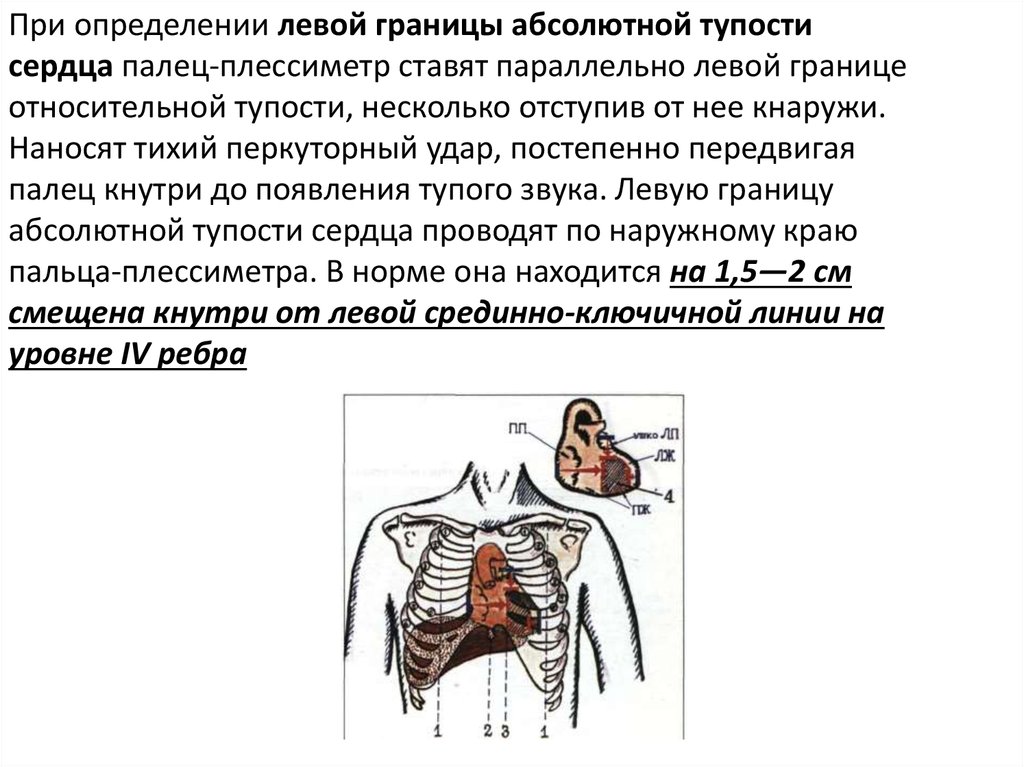
При определении левой границы абсолютной тупостисердца палец-плессиметр ставят параллельно левой границе
относительной тупости, несколько отступив от нее кнаружи.
Наносят тихий перкуторный удар, постепенно передвигая
палец кнутри до появления тупого звука. Левую границу
абсолютной тупости сердца проводят по наружному краю
пальца-плессиметра. В норме она находится на 1,5—2 см
смещена кнутри от левой срединно-ключичной линии на
уровне IV ребра
50.
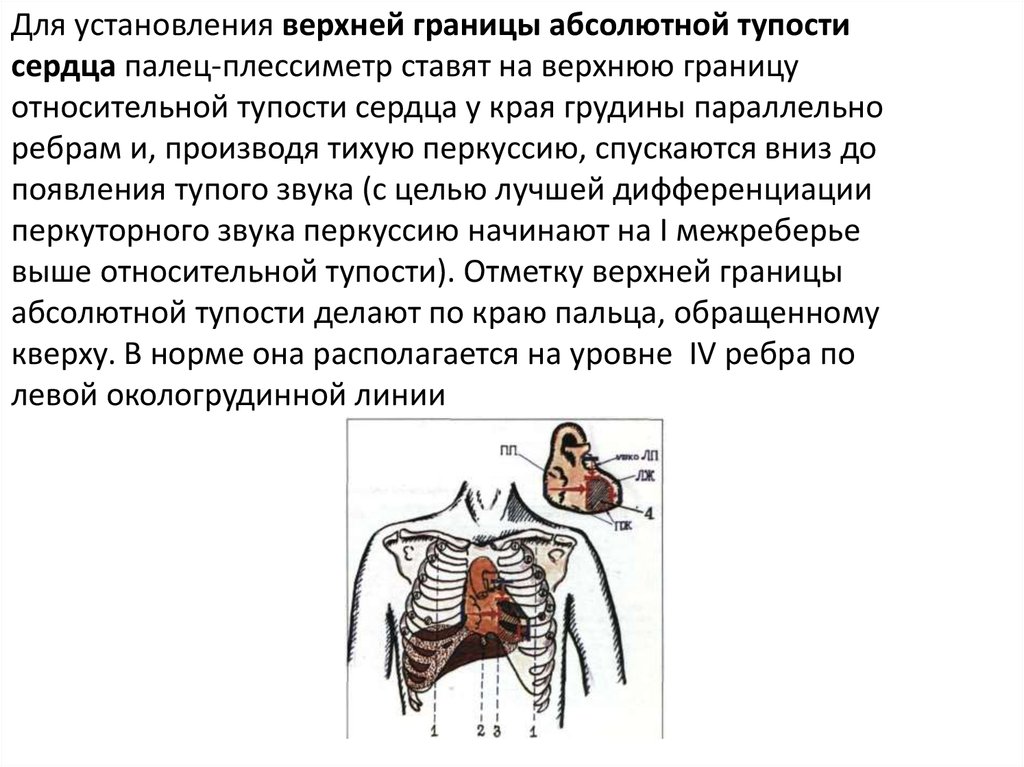
Для установления верхней границы абсолютной тупостисердца палец-плессиметр ставят на верхнюю границу
относительной тупости сердца у края грудины параллельно
ребрам и, производя тихую перкуссию, спускаются вниз до
появления тупого звука (с целью лучшей дифференциации
перкуторного звука перкуссию начинают на I межреберье
выше относительной тупости). Отметку верхней границы
абсолютной тупости делают по краю пальца, обращенному
кверху. В норме она располагается на уровне IV ребра по
левой окологрудинной линии
51. Границы относительной тупости сердца могут зависеть от ряда факторов как экстракардиального, так и кардиального характера.
• у лиц астенического телосложения вследствие низкогостояния диафрагмы сердце принимает более
вертикальное положение (висячее «капельное» сердце)
и границы относительной тупости его уменьшаются. Это
же наблюдается при опущении внутренних органов.
• У гиперстеников в силу обратных причин (более
высокое стояние диафрагмы) сердце принимает
горизонтальное положение и границы относительной
тупости его, особенно левая, увеличиваются.
• При беременности, метеоризме, асците границы
относительной тупости сердца также увеличиваются.
52.
1. Смещение границ относительной тупостисердца, зависящее от величины самого
сердца, происходит в за счет увеличения
(дилатации) его полостей
2. Это может происходить во всех направлениях.
3. Однако значительному расширению сердца и
его полостей вперед мешает сопротивление
грудной стенки, а вниз — диафрагмы.
4. Поэтому расширение сердца возможно
главным образом кзади, кверху и в стороны.
5. Но
перкуссией
обнаруживается
лишь
расширение сердца вправо, вверх и влево.

































 Медицина
Медицина








