Похожие презентации:
Неспецифический аортоартериит
1.
Неспецифический аортоартериит• Выполнили: студенты 5 курса
• Группы М-15(2)-18
• Иванова Дарья Евгеньевна
• Павлова Юлия Александровна
2.
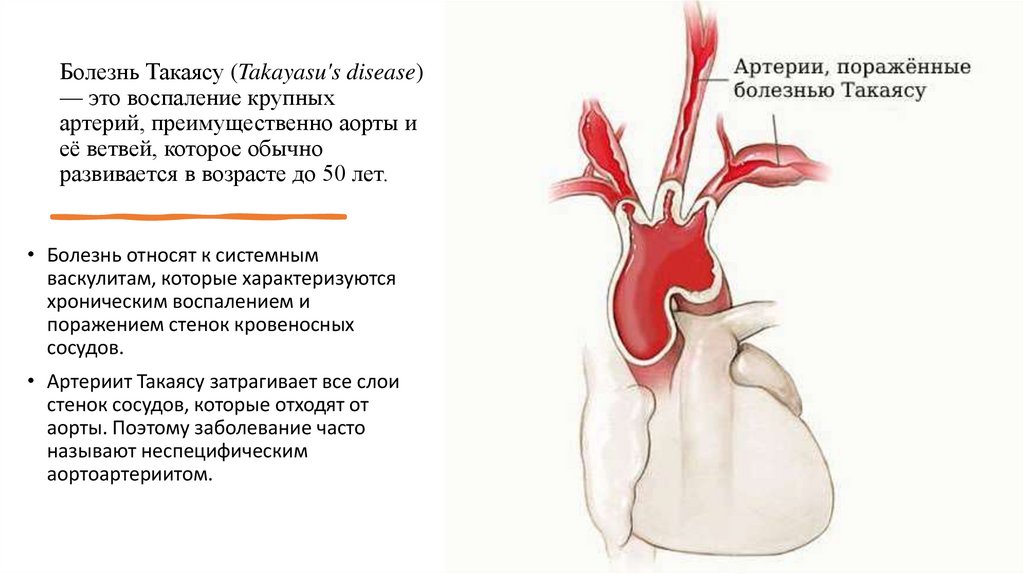
Болезнь Такаясу (Takayasu's disease)— это воспаление крупных
артерий, преимущественно аорты и
её ветвей, которое обычно
развивается в возрасте до 50 лет.
• Болезнь относят к системным
васкулитам, которые характеризуются
хроническим воспалением и
поражением стенок кровеносных
сосудов.
• Артериит Такаясу затрагивает все слои
стенок сосудов, которые отходят от
аорты. Поэтому заболевание часто
называют неспецифическим
аортоартериитом.
3.
Эпидемиология• Болезнь встречается во всех странах мира, чаще
наблюдается в странах Азии.
• Заболеваемость колеблется от 1,2 до 6,3 на 1 млн.
населения.
• Неспецифическим аортоартериитом болеют
преимущественно лица женского пола в возрасте от 11
до 30 лет.
• У детей эпидемиологические особенности изучены
недостаточно. В большинстве наблюдений первые
симптомы болезни появляются в возрасте 8–12 лет, но
возможно начало болезни и в дошкольном возрасте.
4.
МКБ 10М31.4 - Синдром дуги аорты (Такаясу)
5.
Этиология• Этиология заболевания не установлена.
Среди возможных причин обсуждают
роль инфекции (в частности туберкулеза),
вирусов, лекарственной
непереносимости. Имеются сведения о
генетической предрасположенности, что
иллюстрируется развитием болезни у
однояйцевых близнецов и связью с HLA
Bw52, Dw12, DR2 и DQw (в японской
популяции).
6.
Патогенез• Механизм развития синдрома Такаясу однозначно не определён.
Его связывают с аутоиммунным процессом. У больных с
системными наследственными заболеваниями под воздействием
провоцирующих аллергических или инфекционных факторов
начинают вырабатываться антитела, которые повреждают ткани
артерий. В крови повышается уровень антител
(иммуноглобулинов) IgG и IgA, и начинают формироваться
иммунные комплексы, которые циркулируют в кровеносной
системе, оседают на эндотелий сосудов и запускают воспаление.
• Из-за воспалительного процесса во внутреннем слое артерии
(интиме) формируются фиброзные гранулёмы, разрушаются
эластические волокна и гибнут гладкомышечные клетки
сосудистой стенки. Нередко отмечается пристеночный тромбоз.
Воспаление приводит к различным изменениям сосудов. На
ранней стадии утолщаются сосудистые стенки, интима
становится ребристой и выглядит как «древесная кора». Просвет
сосуда на этом этапе не сужается.
7.
Патогенез• Если болезнь прогрессирует, формируются сегментарные
стенозы, т. е. просвет артерии сужается в различных
местах, вплоть до полного перекрытия сосуда. Из-за
стеноза нарушается кровоток и органы не получают
необходимого количества кислорода и питательных
веществ — развивается ишемия. Если вовремя не
провести соответствующую терапию, воспаление может
распространиться на соседние ткани и органы. У 7–22 %
пациентов формируются аневризмы, т. е. просвет сосуда
расширяется более чем в 2 раза.
8.
Классификация• По локализации поражения различают 5 типов
неспецифического аортоартериита (Takayasu
Conference, 1994):
I тип – дуга аорты и отходящие от нее
артерии.
• IIа тип – восходящий отдел, дуга аорты и
ее ветви.
• IIb тип – восходящий отдел, дуга аорты и
ее ветви, нисходящий грудной отдел.
• III тип – нисходящий грудной, брюшной
отделы аорты и (или) почечная артерии.
• IV тип – брюшной отдел аорты и (или)
почечные артерии.
• V тип – смешанный вариант типов IIb и IV.
9.
ЖалобыПациенты могут жаловаться на слабость, снижение массы
тела, повышение температуры тела до субфебрильных,
фебрильных цифр, периодические потери сознания,
нарушение зрения; судороги, головные боли, повышение
артериального давления, боли в грудной клетке; боли в
руках и/или в ногах при физической нагрузке,
сердцебиения, одышку, боли в животе; жидкий стул с
примесью крови; перемежающуюся хромату; онемение в
пальцах; боли в суставах, мышцах, припухание суставов.
10.
Группы клинических проявлений• Неспецифические
симптомы, обусловленные
системным
воспалительным ответом
организма,
наблюдающиеся в дебюте
заболевания или во время
его обострений
(длительная лихорадка,
похудание, слабость,
сонливость, миалгии и
артралгии и др.)
• Ишемические изменения
в отдельных органах или
тканях, обусловленные
прогрессирующим
поражением артерий
11.
В зависимости от уровня пораженияДля супрадиафрагмального
поражения дуги аорты
характерны симптоматика со
стороны центральной нервной
системы (ишемические инсульты,
судороги), боли в грудной клетке,
сердцебиения, признаки
сердечной недостаточности,
синкопальные состояния,
артериальная гипертензия,
перемежающаяся хромота.
Для инфрадиафрагмального
поражения аорты характерны
артериальная гипертензия, боли
в животе.
При поражении почечных
артерий единственным
симптомом заболевания у 6693% пациентов является
почечная гипертензия, которая
может сочетаться с шумами.
Для поражения
мезентериальных артерий
характерны гемаколит и
выраженные боли в животе.
12.
Фазы течения:1. Острая фаза
В острой фазе преобладают неспецифические признаки
системного воспаления.
Острая фаза продолжается от нескольких недель до нескольких
месяцев.
Отмечаются:
субфебрилитет;
2. Хроническая фаза
потеря массы тела,
головные боли,
артралгии, миалгии;
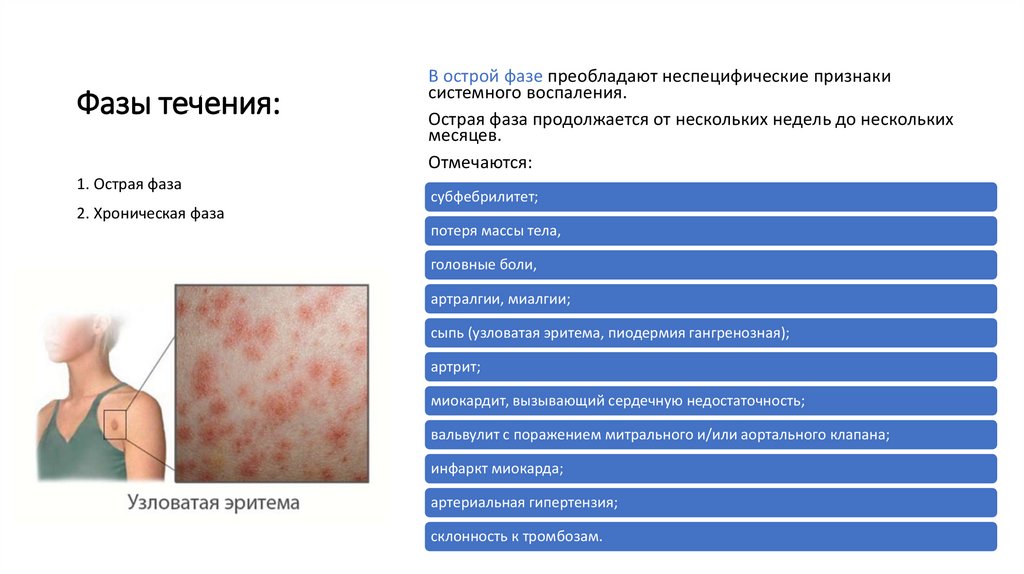
сыпь (узловатая эритема, пиодермия гангренозная);
артрит;
миокардит, вызывающий сердечную недостаточность;
вальвулит с поражением митрального и/или аортального клапана;
инфаркт миокарда;
артериальная гипертензия;
склонность к тромбозам.
13.
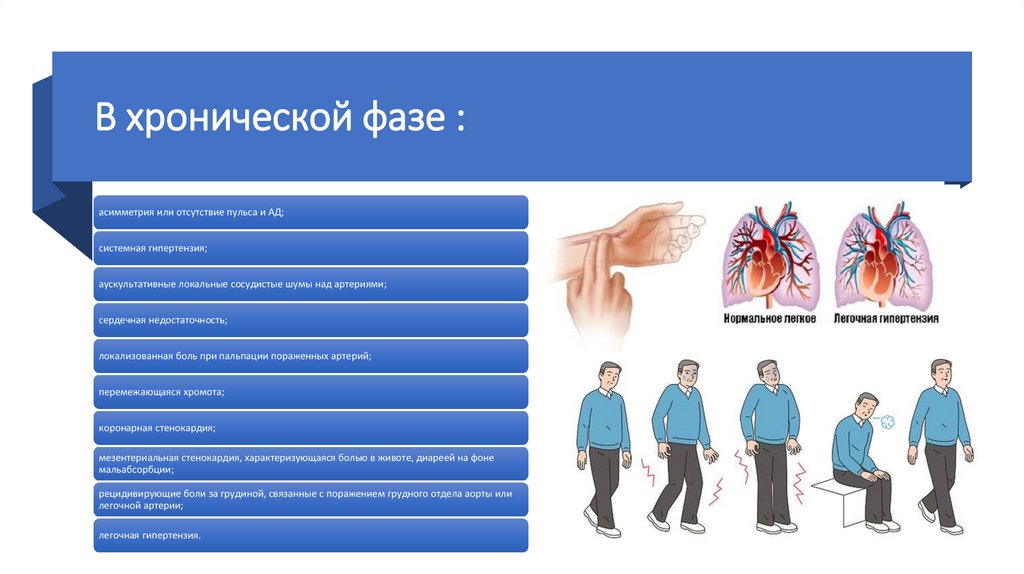
В хронической фазе :асимметрия или отсутствие пульса и АД;
системная гипертензия;
аускультативные локальные сосудистые шумы над артериями;
сердечная недостаточность;
локализованная боль при пальпации пораженных артерий;
перемежающаяся хромота;
коронарная стенокардия;
мезентериальная стенокардия, характеризующаяся болью в животе, диареей на фоне
мальабсорбции;
рецидивирующие боли за грудиной, связанные с поражением грудного отдела аорты или
легочной артерии;
легочная гипертензия.
14.
Физикальное обследование:Общее состояние может быть
средней тяжести, иногда тяжелое.
Тяжесть состояния определяется
уровнем и объемом поражения аорты
и отходящих от нее артерий; наличием
сердечной недостаточности;
выраженностью артериальной
гипертензии. В периоды ремиссии
состояние пациентов
удовлетворительное.
Температура может быть
субфебрильной, фебрильной.
Высыпания на коже не характерны.
Однако в ряде случаев могут
развиваться гангренозная пиодермия,
узловатая эритема, геморрагическая
сыпь. В очень редких случаях могут
развиться трофические расстройства в
виде гангрены кончика носа и ушей,
что является проявлением синдрома
недостаточности кровоснабжения
лица и шеи.
15.
16.
Физикальноеобследование:
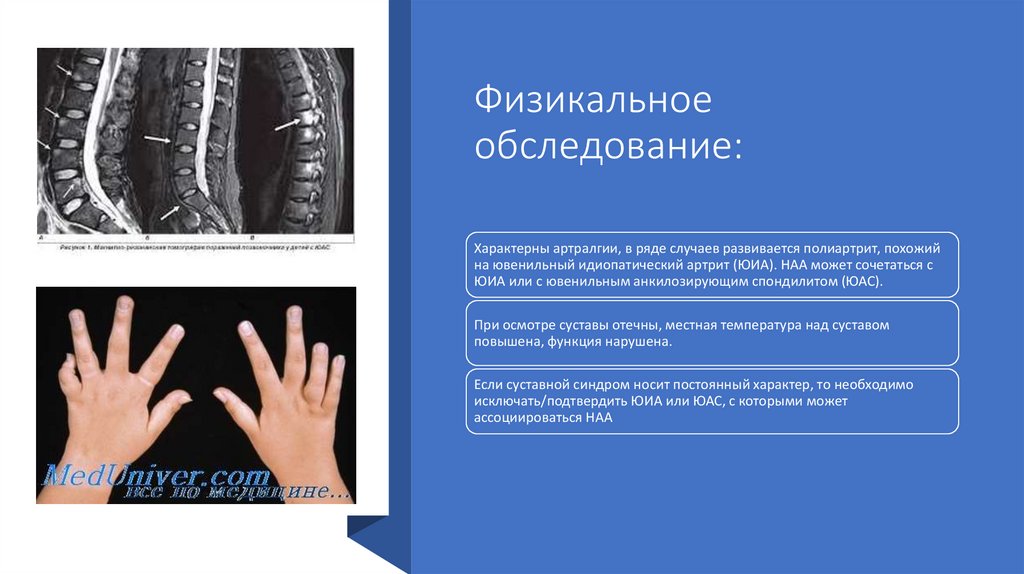
Характерны артралгии, в ряде случаев развивается полиартрит, похожий
на ювенильный идиопатический артрит (ЮИА). НАА может сочетаться с
ЮИА или с ювенильным анкилозирующим спондилитом (ЮАС).
При осмотре суставы отечны, местная температура над суставом
повышена, функция нарушена.
Если суставной синдром носит постоянный характер, то необходимо
исключать/подтвердить ЮИА или ЮАС, с которыми может
ассоциироваться НАА
17.
Физикальное обследование• боль при пальпации остистых
отростков позвонков может
выявляться у пациентов с НАА при
поражении грудного и брюшного
отделов аорты;
• энтезиты (воспалительные изменения
в местах прикрепления связок,
сухожилий и фасций к костям) –
патогномоничный признак артрита,
ассоциированного с энтезитом –
ювенильного анкилозирующего
спондилоартрита
• характерны миалгии, мышцы могут
болезненными при пальпации,
определяется атрофия мышц в
зависимости от зоны поражения
магистральных сосудов.
18.
ОбследованиеССС:
При осмотре выявляются
расширение границ сердца,
приглушенность сердечных
тонов;
Частота пульса у большинства
пациентов в пределах
возрастной нормы.
при поражении аортального
и/или митрального клапанов –
шумы;
При развитии хронической
(стенотической) фазы
заболевания,
характеризующейся
окклюзией сосудов, могут
выявляться локализованная
боль при пальпации
пораженных артерий;
в хронической (стенотической)
фазе аускультативно
выслушиваются грубые шумы
над сонными, подключичными,
бедренными, почечными
артериями, брюшной аортой;
при развитии легочной
гипертензии – акцент второго
тона над легочной артерией.
синдром асимметрии или
отсутствия пульса.
19.
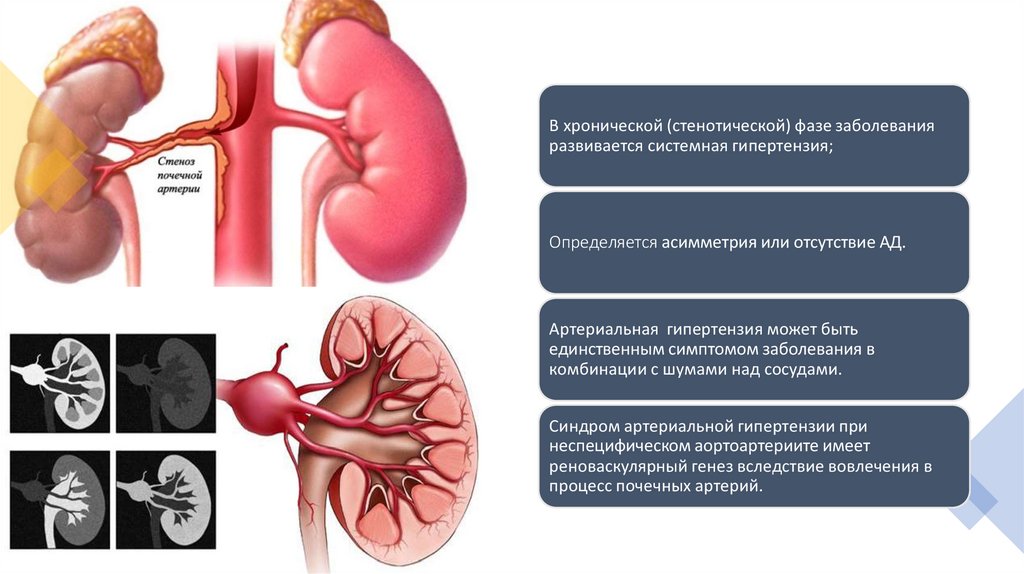
В хронической (стенотической) фазе заболеванияразвивается системная гипертензия;
Определяется асимметрия или отсутствие АД.
Артериальная гипертензия может быть
единственным симптомом заболевания в
комбинации с шумами над сосудами.
Синдром артериальной гипертензии при
неспецифическом аортоартериите имеет
реноваскулярный генез вследствие вовлечения в
процесс почечных артерий.
20.
Лабораторная диагностикаОАК: повышение числа лейкоцитов, тромбоцитов, СОЭ,
редко гипохромная анемия. У 1/3 пациентов показатели
периферической крови могут быть в пределах
нормальных значений.
Коагулограмма: изменения в системе гемостаза по типу
гиперкоагуляции.
Бх: В острой фазе НАА развивается гипоальбуминемия;
повышается уровень АЛТ, АСТ. В случае развития почечной
недостаточности повышается концентрация креатинина,
мочевины, мочевой кислоты, калия.
ОАМ: Микро- макрогематурия, может быть следствием
развития инфаркта почки; токсического влияния НПВП и
иммунодепрессантов на почки; гематурия в сочетании с
протеинурией, цилиндрурией – гломерулонефрита,
амилоидоза почки.
Иммунологический анализ: Для НАА в острой фазе
характерно повышение концентрации СРБ, IgA, IgМ, IgG,
С3 компонента комплемента, антител к кардиолипинам и
к b2 гликопротеину.
21.
Инструментальная диагностика• Проводят УЗИ органов брюшной полости, почек,
лимфатических узлов. Могут выявляться изменения
паренхимы печени, почек, лимфаденопатия.
• На ЭхоКГ выявляются признаки миокардита,
кардиомиопатии, уплотнение стенки дилатация,
аневризмы аорты, признаки недостаточности
аортального/митрального клапанов, легочной
гипертензии; нарушение функции сердца
• На ЭКГ могут выявляться изменения, характерные
для ишемии/инфаркта миокарда, легочной
гипертензии.
• При УЗ-допплерографии и дуплексном
сканировании выявляются аневризмы, утолщения
стенок, стенозы сосудов, внутрисосудистые тромбы.
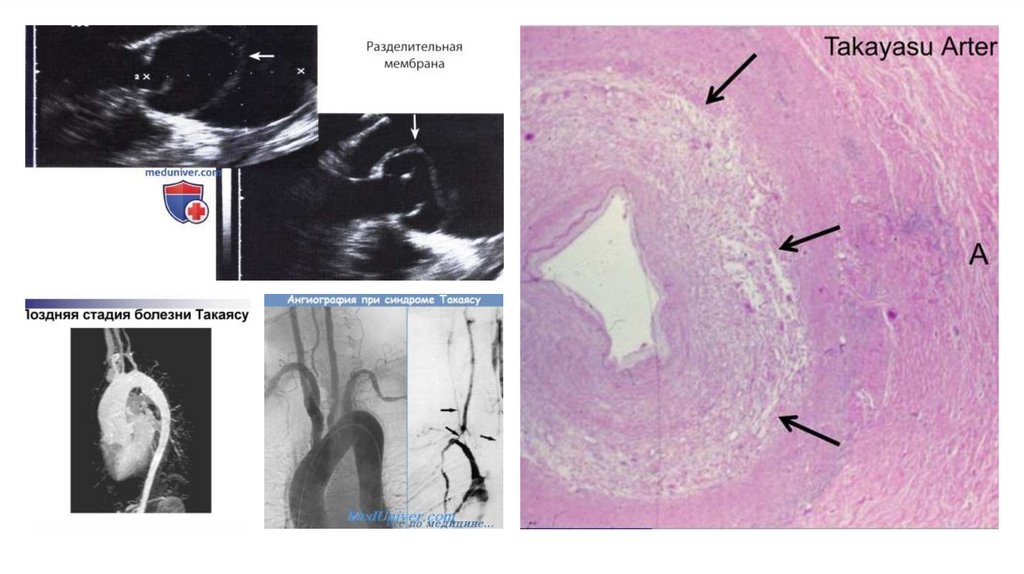
• Для НАА на ангиографии характерны
аневризмы/дилатация, стенозы, окклюзия или
истончение стенки аорты, ее главных ветвей или
легочных артерий.
• Для диагностики НАА у детей предпочтительно
применение МРТ и МРА. Не инвазивная оценка
толщины интимы медии и эластических свойств аорты
позволяет выявить активность процесса и
контролировать ответ на терапию.
• КТ
• Исследование синовиальной жидкости
• ЭГДС, биопсия
• Рентген грудной клетки
22.
23.
Критерии диагностики артериита Такаясу24.
• Для индукции ремиссии при артериите Такаясу игигантоклеточном артериите применяют монотерапию ГКС. В
начале болезни обычно назначают преднизолон в дозе 1
мг/кг/сут в течение 1 мес. с последующим постепенным
снижением дозы до поддерживающей (5–10 мг/сут).
• При поражении органа зрения при СВ крупных сосудов показано
неотложное внутривенное пульсовое введение
метилпреднизолона, поскольку при раннем активном лечении
возможно полное или частичное восстановление зрения.
Лечение
• При рефрактерном течении артериита Такаясу проводится
комбинированная терапия ГКС с цитостатиками, в частности, с
метотрексатом в дозе 20–25 мг/нед.
• Азатиоприн (2 мг/кг/сут) назначают в случаях неэффективности
или непереносимости метотрексата.
• В случаях наличия у больного симптомов расслоения аневризмы
брюшной аорты, двусторонних гемодинамически значимых
стенозах и/или окклюзиях сонных артерий, выраженной АГ в
результате коарктации аорты или при сужении одной почечной
артерии показано хирургическое лечение. Оперативное
вмешательство проводят в неактивной фазе болезни.

















 Медицина
Медицина