Похожие презентации:
Системные васкулиты. Неспецифический аортоартериит у детей
1.
Системные васкулиты.Неспецифический аортоартериит у
детей.
Лыскина Галина
Афанасьевна
Кафедра детских
болезней, ММА
им И.М.Сеченова
2.
Системные васкулиты – заболеванияхарактеризующиеся первичным
поражением стенки артерий по типу
очагового воспаления и некроза и
вторичным вовлечением в
патологический процесс органов и тканей
области сосудистого повреждения.
3. Классификация васкулитов (МКБ-Х)
М30 Узелковый полиартериит и родственныесостояния
Узелковый полиартериит
Полиартериит с поражением легких
(Чарга-Стросса), аллергический и гранулематозный
ангиит
Ювенильный полиартериит
Слизисто-кожный лимфонодулярный синдром (Кавасаки)
Другие состояния связанные с узелковым
полиартериитом, полиангиитный синдром
4.
М31 Другие некротизирующие васкулопатииГиперчувствительный ангиит, синдром Гудпасчера
Тромботическая микроангиопатия, тромботическая и
тромбоцитопеническая пурпура
Смертельная срединная гранулема
Гранулематоз Вегенера, некротизирующий
респираторный гранулематоз
Синдром дуги аорты (Такаясу)
Гигантоклеточный артериит с ревматической
полимиалгией
Другие уточненные некротизирующие васкулопатии,
гипокомплементемический васкулит
Некротизирующая васкулопатия неуточненная
5.
Диагностическая классификация васкулитов (Jennette JC, Falk RJ.1997)Поражение артерий крупного калибра: Гигантоклеточный
артериит. * Неспецифический аортоартериит (Такаясу)
Поражение артерий среднего калибра: * Узелковый
полиартериит. * Синдром Кавасаки
Поражение артерий мелкого калибра с отложением ИК:
Васкулит гиперчувствительности. * Пурпура ШенлейнаГеноха. Синдром Бехчета. Криоглобулинемия. Вторичный
васкулит (СКВ, ДМ, РА)
Поражение артерий мелкого калибра без иммунокомплексных депозитов (АНЦА-ассоциированные):
Гранулематоз Вегенера. Васкулит Чарга – Стросса.
Микроскопический полиангиит
*Ювенильные формы: острота начала и течения, более
оптимистичный прогноз при условии ранней и адекватной терапии
6. Этиология и патогенез
Развитию СВспособствуют:
острые вирусные и
бактериальные
инфекции
лекарственная аллергия
очаги хронической
инфекции
наследственная
отягощенность по
сосудистой,
ревматической
патологии
Основные механизмы
• Иммунные нарушения
• Иммунное воспаление
стенки артерий,
повреждение эндотелия,
повышение
проницаемости
• Гемокоагуляционные
изменения, нарушение
кровотока,
гиперкоагуляция
• Ишемические
расстройства
7.
Неспецифический аортоартериит (НАА) –Системный васкулит характеризующийся
сегментарным неспецифическим продуктивным
воспалением стенок аорты и панартериитом
преимущественно в устьях сосудов, отходящих
от аорты.
Воспалительный процесс (гранулематозновоспалительные, диффузно-пролиферативные,
фиброзные изменения) приводит к образованию
сосудистых стенозов вплоть до сегментарной
артериальной окклюзии и/или аневризмы.
8.
Классификация НААПоражение сосудов:
Iтип - область дуги аорты
II тип – область нисходящей
или брюшной аорты
III тип - распространенное
поражение
IV тип – поражение легочной
артерии
Синонимы: Неспецифический аортоартериит
(НАА)- синдром дуги аорты (Такаясу), болезнь
отсутствия пульса, болезньТакаясу,
брахиоцефальный артериит, синдром Лариша,
первичный артериит аорты.
9. Проблемы НАА
Неспецифичность, неяркость клиники.Позднее развитие характерных синдромов
отсутствия пульса и артериальной гипертензии.
Поздняя диагностика приводит к
распространенному сосудистому повреждению.
Длительная продолжительность острой фазы
требует многолетнего базисного лечения.
Сложность адекватной оценки эффективности
лечения – несоответствие клинических и
морфологических проявлений характеризующих
воспалительную активность в стенке сосудов.
Хроническая фаза: нередки показания к
хирургическому лечению.
10. Диагностика неспецифического аортоартериита
Клинические данные:девочка старше 8 лет (ж:м 7-9:1)
эпизоды лихорадки, потеря веса
боли по ходу сосудов
синдром «перемежающейся» усталости
соответствие «ишемического
синдрома» локализации сосудистой
деформации
стойкое > СОЭ, >СРБ, анемия
асимметрия пульса,АД
локальные сосудистые шумы
11.
Локализацияпоражения артерий
Синдромы и симптомы
Подключичные,
плечевые, бедренные,
подколенные
Перемежающаяся хромота
Асимметрия или
отсутствие пульса и АД
Сонные
Головная боль. Ухудшение
зрения. Головокружение.
Чревная, мезентериальная Боль в животе
Почечная
Артериальная гипертензия
Легочные
Легочная гипертензия
При сужении просвета артерий
выслушиваются сосудистые шумы
12.
Обязательныеметоды осмотра
больного
при подозрении на
НАА
измерение АД
на руках и ногах
пальпация
пульса сонных,
лучевых и др.
артерий
аускультация
сосудов
Пульс
Пульс
Пульс
Пульс
Пульс
Пульс
13.
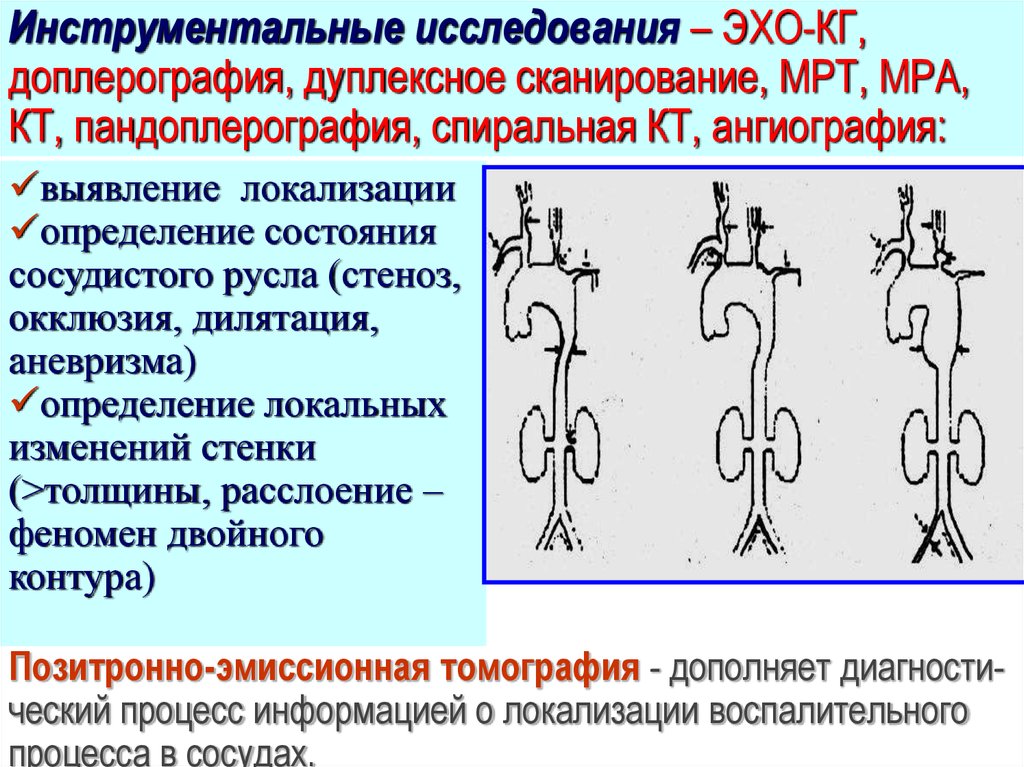
Инструментальные исследования – ЭХО-КГ,доплерография, дуплексное сканирование, МРТ, МРА,
КТ, пандоплерография, спиральная КТ, ангиография:
выявление локализации
определение состояния
сосудистого русла (стеноз,
окклюзия, дилятация,
аневризма)
определение локальных
изменений стенки
(>толщины, расслоение –
феномен двойного
контура)
Позитронно-эмиссионная томография - дополняет диагностический процесс информацией о локализации воспалительного
процесса в сосудах.
14.
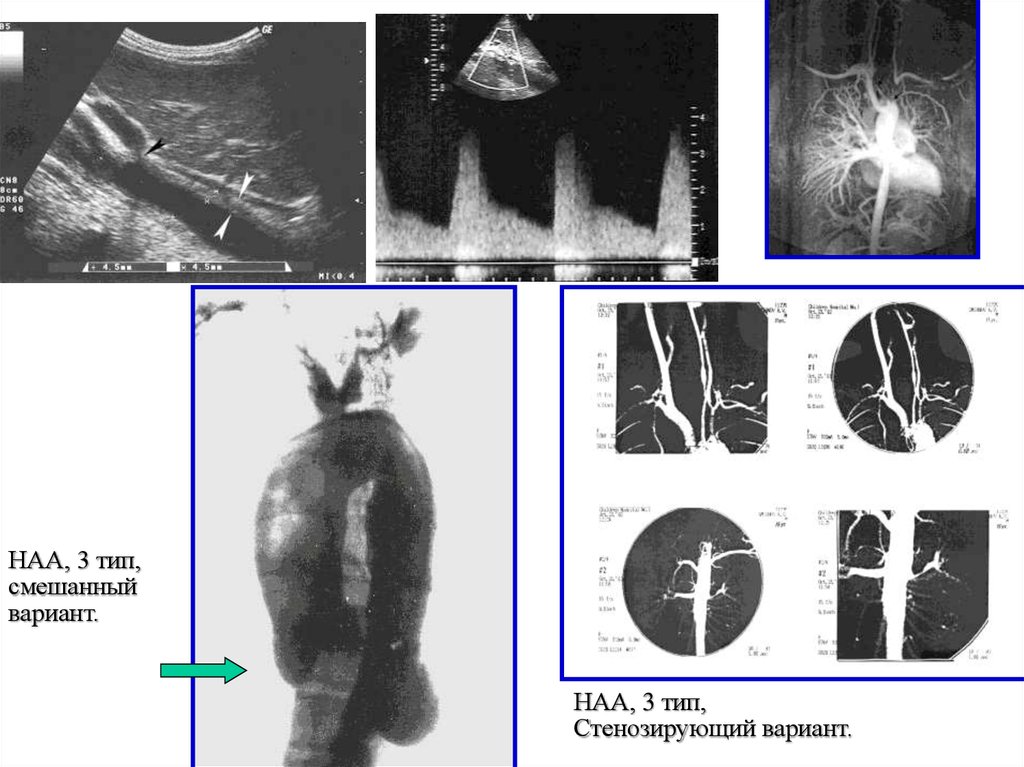
НАА, 3 тип,смешанный
вариант.
НАА, 3 тип,
Стенозирующий вариант.
15.
ЛечениеТак какнеспецифического
основа патогенеза НАА иммунное воспаление в
сосудистой
стенке, основными лекарственными
аортоартериита
средствами являются глюкокортикоиды (ГК) и
цитостатики.
Лечение взрослых больных начинают с ГК и только в
случае их неэффективности или при лечении
манифестных распространенных форм применяют ГК в
сочетании с цитостатиками – циклофосфан, метотрексат,
микофенолата мофетил (единичные наблюдения).
Для рефрактерных к стандартной иммуносупрессивной
терапии больных, в последние годы у взрослых больных
начали использовать биологические препараты
(инфликсимаб и этанерсепт).
16.
Собственный опытсвидетельствует о том,
что у детей с НАА следует
сразу использовать
комбинацию ГК и
цитостатиков, а из
последних – метотрексат
как препарат обладающий
Проведена
оценка эффективности
противовоспалительным
и
терапии в 3-х группах:
антипролифера-тивным
1гр – больные получавшие
действием.
комбинированную
терапию ГК и МТ
2 гр - получавшие монотерапию ГК
3 гр (наблюдения 70-80х годов),
17.
Динамика клинической активности неспецифическогоаортоартериита при различных режимах терапии.
30
25
20
15
10
5
0
До
лечения
Группа 1
Группа 2
1
6
мес. мес.
12
мес.
18
мес.
Срок наблюдения
24
мес.
Группа 3
18.
Динамика лабораторной активности неспецифическогоаортоартериита при различных режимах терапии.
10
9
8
7
6
5
4
3
2
Группа 1
1
0
До
лечения
Группа 2
1
6
12
18
мес. мес. мес. мес.
Срок наблюдения
24
мес.
Группа 3
19.
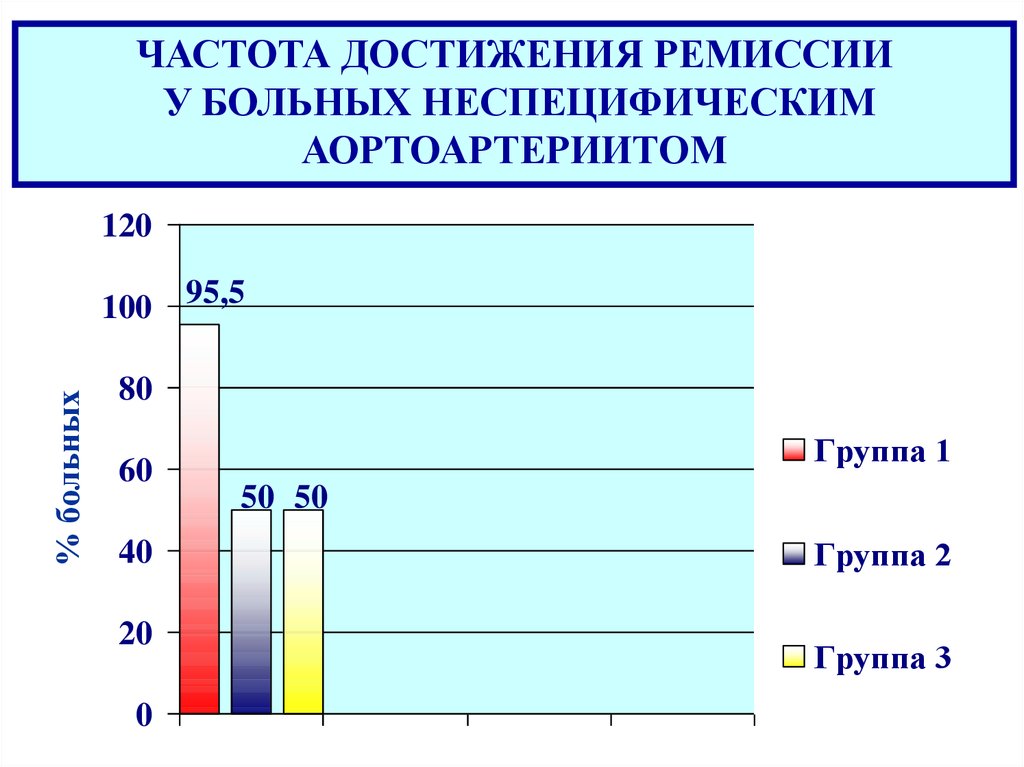
ЧАСТОТА ДОСТИЖЕНИЯ РЕМИССИИУ БОЛЬНЫХ НЕСПЕЦИФИЧЕСКИМ
АОРТОАРТЕРИИТОМ
120
% больных
100 95,5
80
60
Группа 1
50 50
40
Группа 2
20
Группа 3
0
20. Осложнения НАА при различных терапевтических режимах, летальный исход
Осложнения по группамИнсульт
Эписиндром
Ухудшение памяти и/или зрения
Артериальная гипертензия
ХПН
Расслоение аневризмы аорты
Осложнения у всех больных
ЦНС
По ч ки
ССС
1 гр
1- 5%
3
4- 21%
-
2 гр
2- 13%
3- 20%
8
5- 33%
1- 6%
3- 20%
3 гр
2- 14%
1- 7%
10
9- 64%
1- 7%
1- 7%
Летальный исход
- 5 из 48 ( 10,4 %)
1гр 0 из 19
2гр 2 из 15 (13,3)
3 гр – 3 из 14 (21,4%)
21.
Комбинированная терапия [ГК + МТ] при НАА:Сочетанная терапия является оптимальным методом
лечения острой фазы НАА у детей, позволяющим начинать
лечение ГК в меньших дозах, быстро уменьшить клиническую
и лабораторную активность заболевания. тем самым при
раннем применении в адекватной дозе - приостановить
прогрессирование сосудистого поражения.
Лабораторная активность НАА на фоне комбинированной
терапии ГК и МТ достоверно снижается уже через месяц
лечения, в то время
как при непрерывной или
эпизодической терапии ГК значительно снижается лишь
через 2 года.
Комбинация ГК и МТ увеличивает длительность ремиссии,
добиться которой удается в 95 % случаев (в отличии от
50%, если в лечении не используют метотрексат)
22. Рекомендации по лечению НАА
Активная фаза: преднизолон (ПЗ) 0,5-1 мг/кг/сут 1-1,5 мес,затем медленное снижение дозы (снижение <0,3 мг/кг/сут
допустимо только после первого года лечения);
метотрексат (МТ) 10-15 мг/м2/нед - при своевременной
терапии возможно появление отсутствующего пульса
Ремиссия: ПЗ в поддерживающей дозе, МТ. В
хронической фазе – отмена лечения.
Симптоматическая терапия:
антикоагулянты, антиаггреганты,
ангиопротекторы, IVIG, туберкулостатики,
профилактика и лечение осложнений
По показаниям - хирургическое лечение
23.
Хирургическое лечение: протезирование, шунтирование,эндактериэктомия, др.
Показания:
Стойкая АГ связанная со стенозом почечных артерий или
коарктационным синдромом
Гемодинамически значимые стенозы по крайней мере 2 сонных
артерий (в т.ч. бессимптомные при стенозе сонной артерии>70%)
Ишемия конечностей, ограничивающая активность в повседневной
жизни
Аневризма аортального (артериального) сегмента
Умеренная и выраженная степень аортальной регургитации
Коронарная недостаточность связанная со стенозом венечных
артерий
Выраженная активность – относительное противопоказание для
операции.
Для купирования воспалительного процесса в предоперационном
периоде используют пульс-терапию циклофосфаном и МП
(Покровский и соав 2002)
24.
Дев 3 лет. Диагноз:НАА II типа, острая фаза.
Аневризма брюшной аорты,
расслоение стенки,
сужение левой и окклюзия
правой подвздошных
артерий.
Больна 5 мес – лихорадка, боли в ногах, абдоминалгия, ишемия
пальцев правой ноги, СОЭ 62 мм/ час. Предполагали ревматизм,
УП, назначен преднизолон 15 мг/сут в течение 2 мес.
В клинике впервые клинически и ангиографически
выявлена аневризма брюшной аорты. В связи с планируемой
операцией начато снижение дозы ПЗ – вновь лихорадка, боли в
ногах, картина острого живота. Доза преднизолона повышена
до 60 - 4мг/кг/сут. Операция (12.11.1970): резекция
расслаивающейся аневризмы и устья правой
(облитерированной) подвздошной артерии с последующим
анастомозом конец в конец, поясничная симпатэктомия.
В дни операции доза ПЗ 120 – 90- 60 мг/сут.
25.
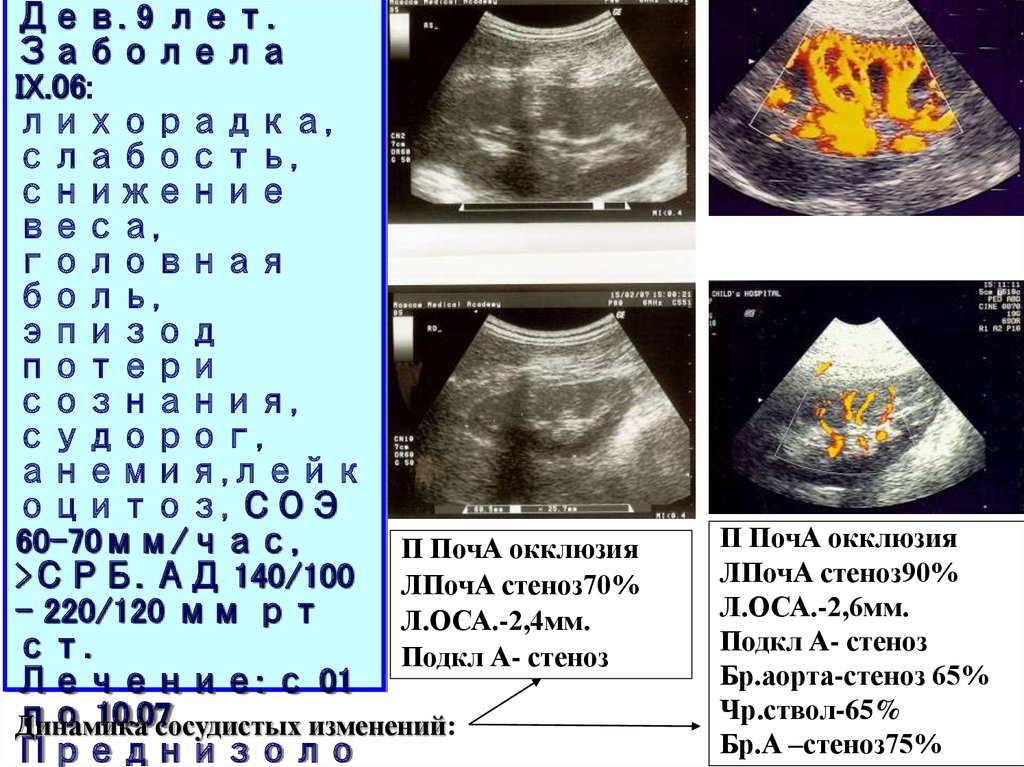
Дев. 9 лет.Заболела
IX.06:
лихорадка,
слабость,
снижение
веса,
головная
боль,
эпизод
потери
сознания,
судорог,
анемия,лейк
оцитоз, СОЭ
60-70мм/час,
П ПочА окклюзия
>СРБ. АД 140/100 ЛПочА стеноз70%
– 220/120 мм рт
Л.ОСА.-2,4мм.
ст.
Подкл А- стеноз
Лечение: с 01
по
10.07сосудистых изменений:
Динамика
Преднизоло
П ПочА окклюзия
ЛПочА стеноз90%
Л.ОСА.-2,6мм.
Подкл А- стеноз
Бр.аорта-стеноз 65%
Чр.ствол-65%
Бр.А –стеноз75%
26.
Диагноз:Неспецифический
аортоартериит 3 тип.
Пролонгированный стеноз
левой почечной артерии
до 90%.Окклюзия правой
почечной артерии. Стеноз
инфраренального отдела
аорты. Стенозы чревного
ствола и верхней
брыжеечной артерии.
Стеноз левой сонной и
правой подключичной
артерий. Артериальная
гипертензия. Вторично
сморщенная правая почка.
Преднизолон 15 мг/сут, метотрексат 12,5 мг/нед – до и после операции
27.
Результат гистологического исследования• При исследовании присланного участка аорты 1,6 х 1 см
толщиной 5 мм и 1,3 х 7 см толщиной 3 мм, обнаружена
утолщенная интима с положениями фибрина, в среднем
слое, частично замещенном соединительной тканью,
имеет место выраженная лимфоплазмоцитарная
инфильтрация с новообразованием сосудов,
наблюдается деструкция эластических волокон.
Адвентиция утолщена, склерозирована, сосуды
адвентиции с утолщенными склерозированными
стенками.
• Заключение: Аортоартериит.
28.
2 года после операции:• Жалоб нет, развивается
нормально
• АД нормальных значений.
• Лабораторные показатели
без особенностей
• По данным УЗИ
улучшение
кровообращения правой
почки
• Принимает МТ, варфарин
29. Течение НАА
Острая фазаКлиника ишемических расстройств, клинические
и лабораторные признаки воспаления
Срок диагностики НАА= 22,9 ±2,9 мес
Появление синдрома отсутствия пульса (46%),
артериальной гипертензии (23%) – 18,1 ± 2,6 мес.
Продолжительность = 2-10 лет
Хроническая фаза:
Отсутствие признаков воспаления
Частичная компенсация дистального кровотока
за счет коллатерального кровообращения.
Возможны головокружения, гипотермия пальцев,
уменьшение размеров конечности.
Синдром отсутствия пульса, артериальная
гипертония.
30.
Эффективность лечения (исходы):ремиссия, отсутствие эффекта, прогрессирование,
рецидив (обострение)
Признаки прогрессирования:
Синдром усталости, боли по ходу сосудов
Исчезновение пульса
>СОЭ, СРБ несмотря на лечение
Поражение новых сосудов, увеличение толщины
стенки сосудов, появление расслоения стенки по
инструментальным данным
Признаки рецидива
1. Возвращение или ухудшение прежних симптомов
2. Появление новых симптомов и/или признаков
активности по данным лабораторных и
инструментальных исследований


























 Медицина
Медицина