Похожие презентации:
Возможности магнитно-резонансной томографии в диагностике патологических состояний голеностопного сустава и заднего отдела стопы
1. ВОЗМОЖНОСТИ МАГНИТНО-РЕЗОНАНСНОЙ ТОМОГРАФИИ В ДИАГНОСТИКЕ ПАТОЛОГИЧЕСКИХ СОСТОЯНИЙ ГОЛЕНОСТОПНОГО СУСТАВА И ЗАДНЕГО ОТДЕЛА
Военно-медицинская академияим. С.М.Кирова
Кафедра рентгенологии и
радиологии
ВОЗМОЖНОСТИ МАГНИТНОРЕЗОНАНСНОЙ ТОМОГРАФИИ В
ДИАГНОСТИКЕ ПАТОЛОГИЧЕСКИХ
СОСТОЯНИЙ ГОЛЕНОСТОПНОГО
СУСТАВА И ЗАДНЕГО ОТДЕЛА СТОПЫ
врач-рентгенолог Пашникова Ирина Сергеевна, Санкт-Петербург
2011
2.
АКТУАЛЬНОСТЬ• доля повреждений
- до 6-12% от общего количества травм
органов опоры и движения
- до 40-60% от числа повреждений нижней
конечности
• сочетанные повреждения связок - до 90%
• 70–75% - изолированные
связок и сухожилий
повреждения
3. АКТУАЛЬНОСТЬ
• 59-85% – инверсионный характер травмы• 30-35% всей спортивной и балетной травмы
• В 15-50% – развитие хронического болевого
синдрома
4.
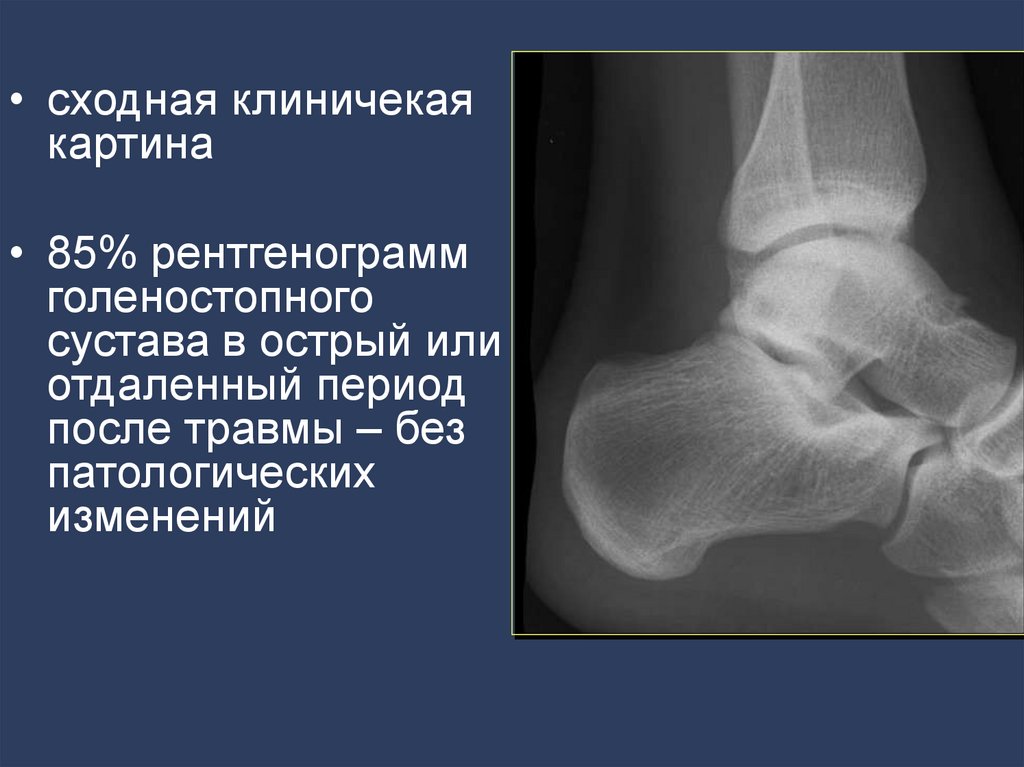
• сходная клиничекаякартина
• 85% рентгенограмм
голеностопного
сустава в острый или
отдаленный период
после травмы – без
патологических
изменений
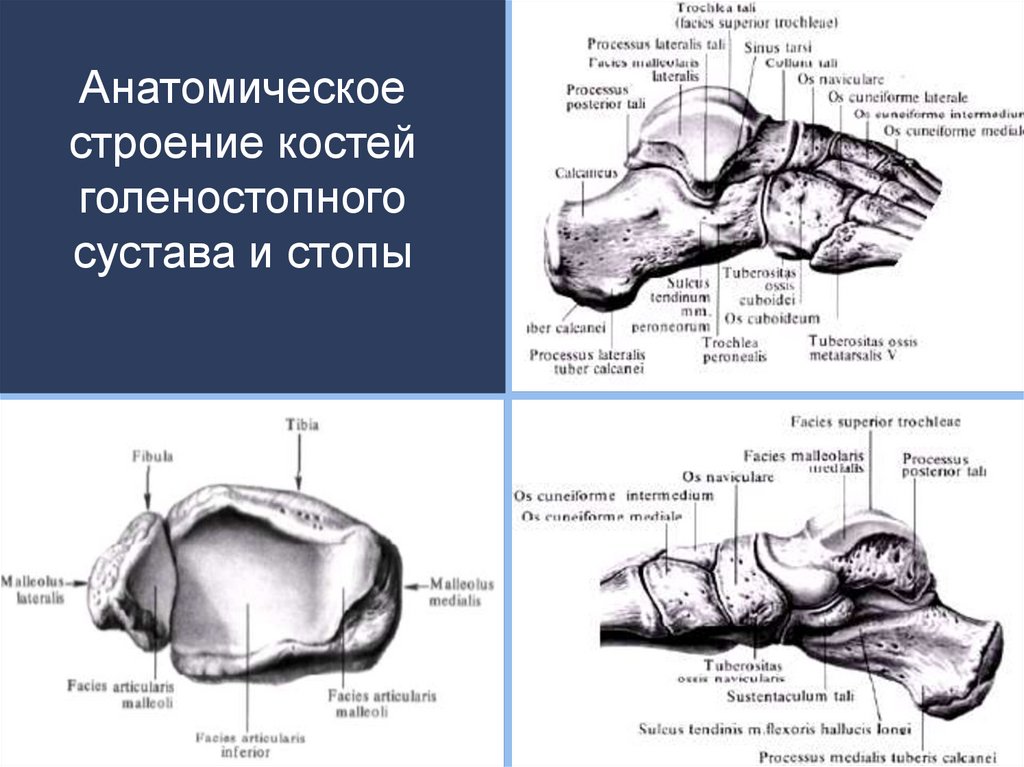
5. Анатомическое строение костей голеностопного сустава и стопы
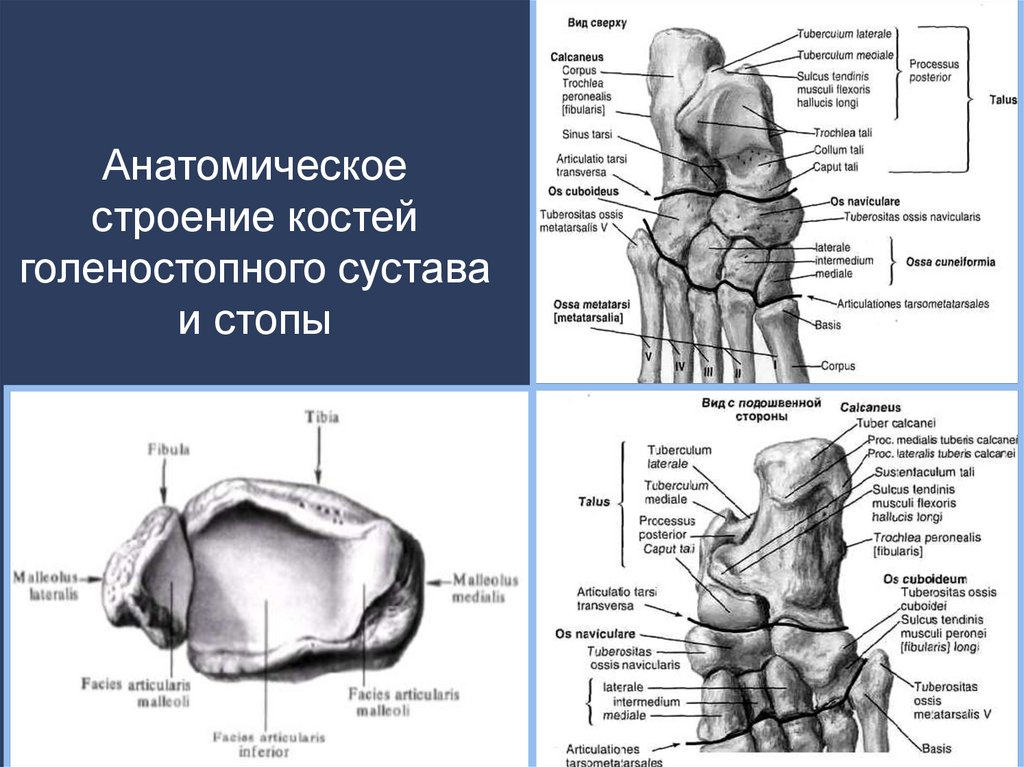
6. Анатомическое строение костей голеностопного сустава и стопы
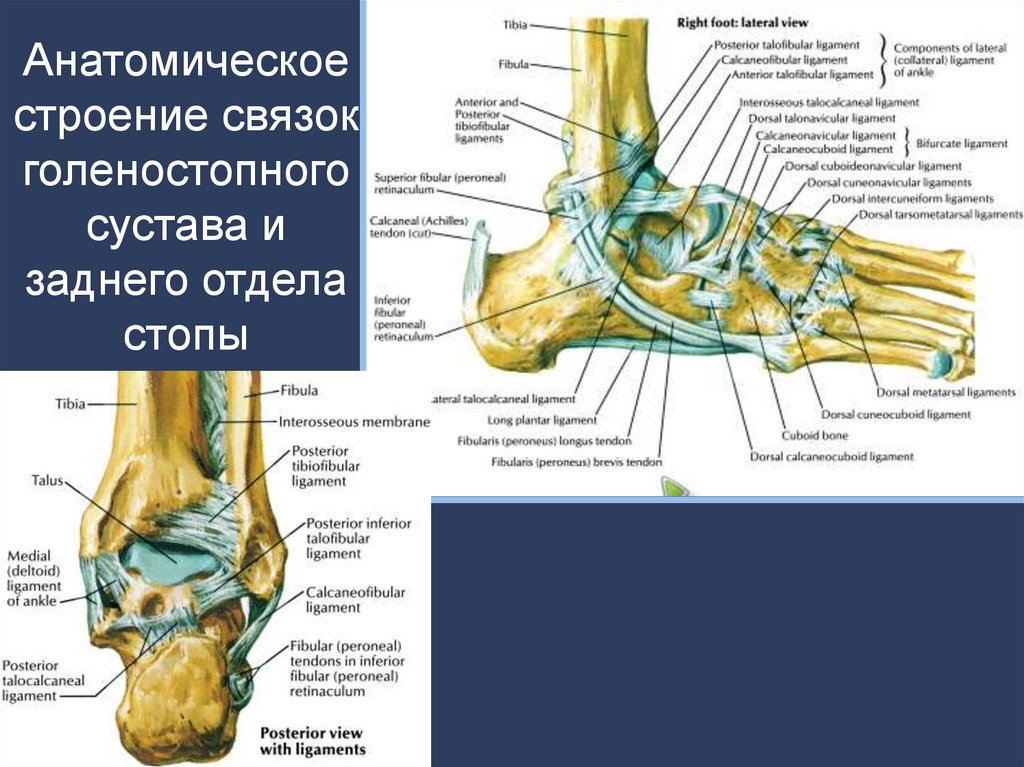
7. Анатомическое строение связок голеностопного сустава и заднего отдела стопы
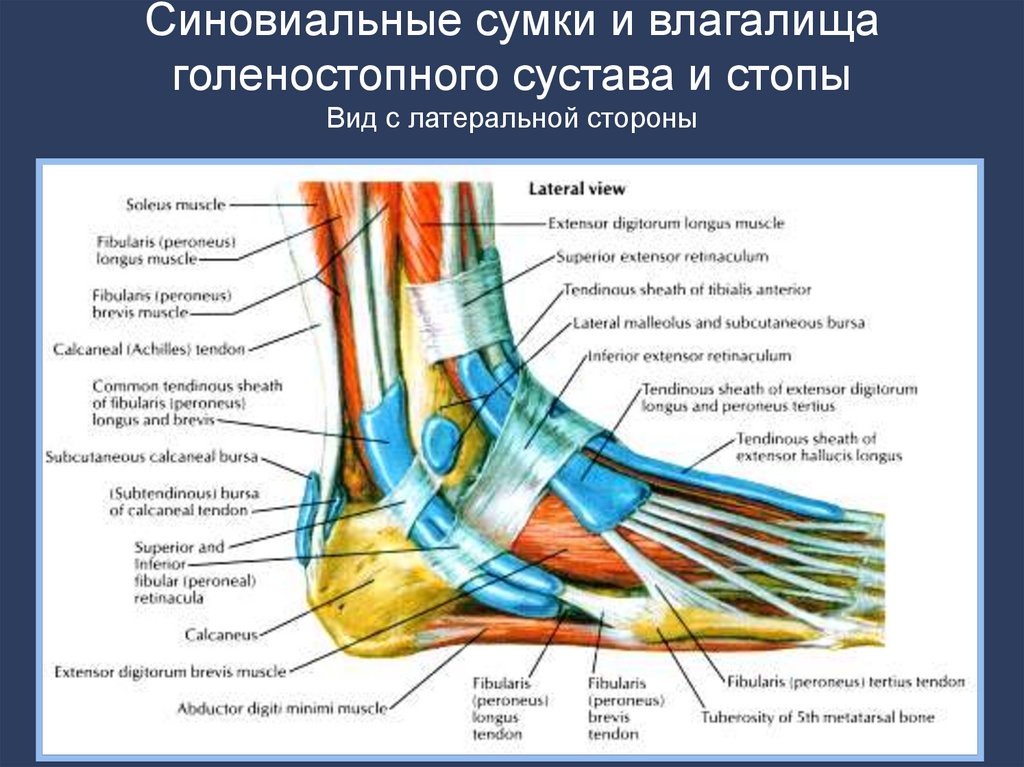
8. Синовиальные сумки и влагалища голеностопного сустава и стопы Вид с латеральной стороны
9. Анатомическое строение связок голеностопного сустава и стопы Вид с медиальной стороны
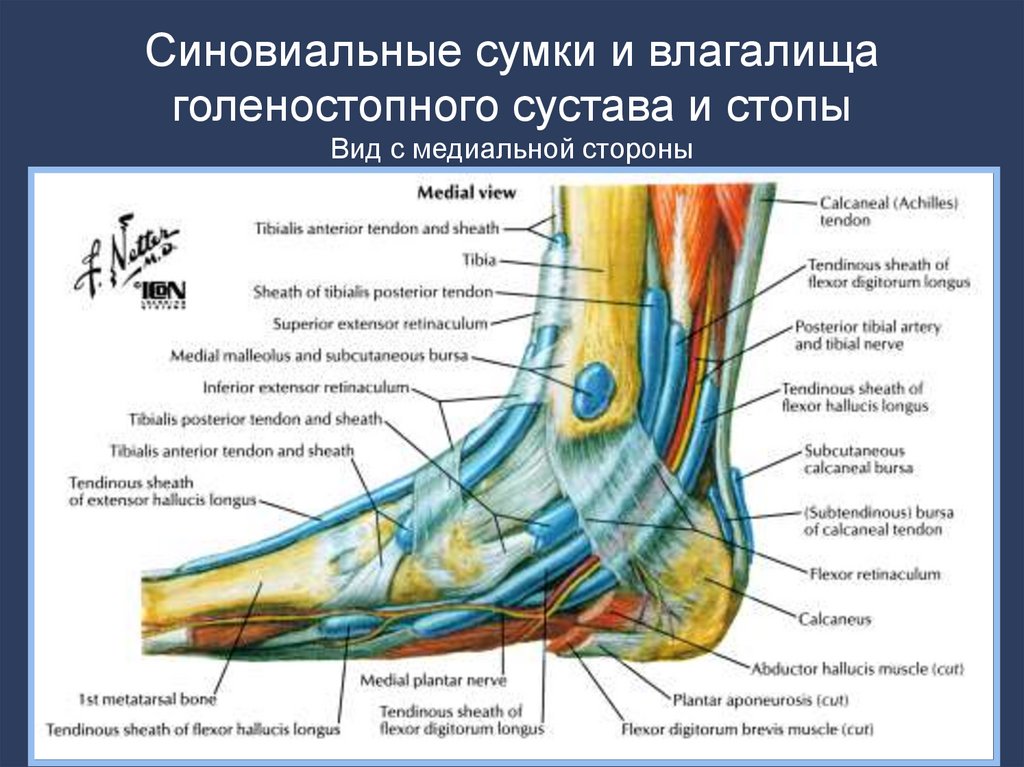
10. Синовиальные сумки и влагалища голеностопного сустава и стопы Вид с медиальной стороны
11. Основные структуры Связки
• Латеральная группа:– передняя таранно-малоберцовая
– пяточно-малоберцовая
– задняя таранно-малоберцовая
• Медиальная группа – дельтовидная:
– Поверхностные компоненты
• большеберцово-ладьевидный
• большеберцово-пяточный
• большеберцово-связочный (tibio-ligamentous, tibiospring)
• поверхностный задний большеберцово-таранный
– Глубокие компоненты
• передний большеберцово-таранный
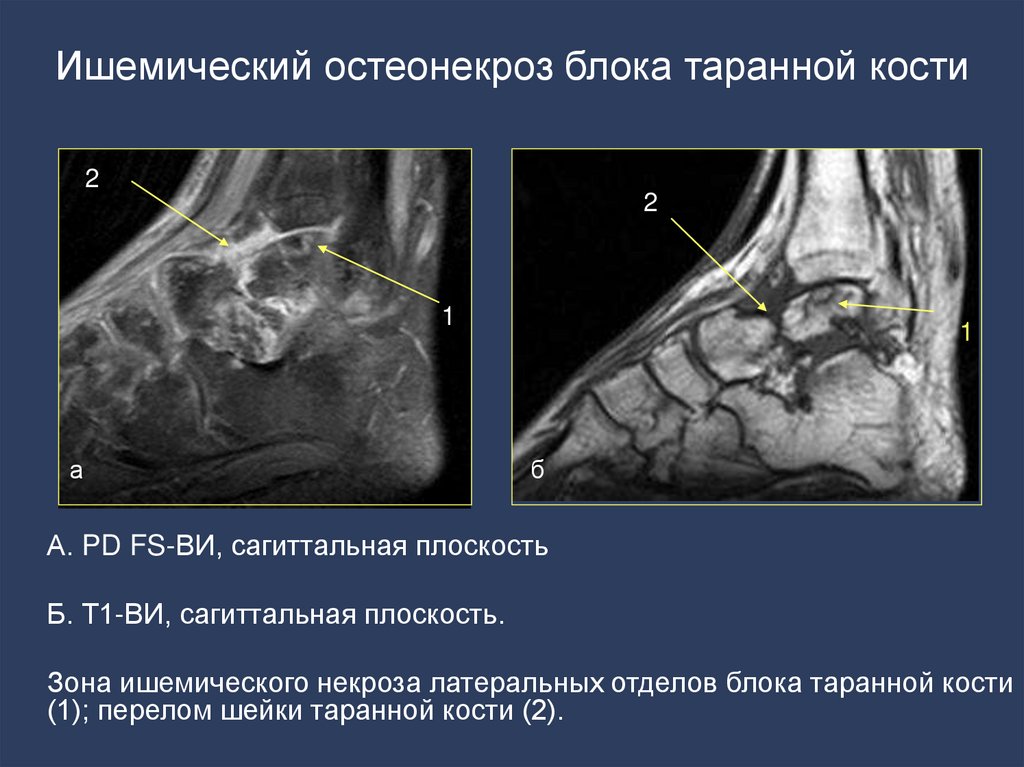
• задний большеберцово-таранный
12. Методика МР-исследования
МР-томограф с индукциеймагнитного поля 1,5 Тл.
специальные поверхностные
радиочастотные катушки для
коленных суставов.
Стопа - в нейтральной
позиции, передний отдел
стопы - в отверстии на
верхней части катушки.
Центрация – на
голеностопный сустав.
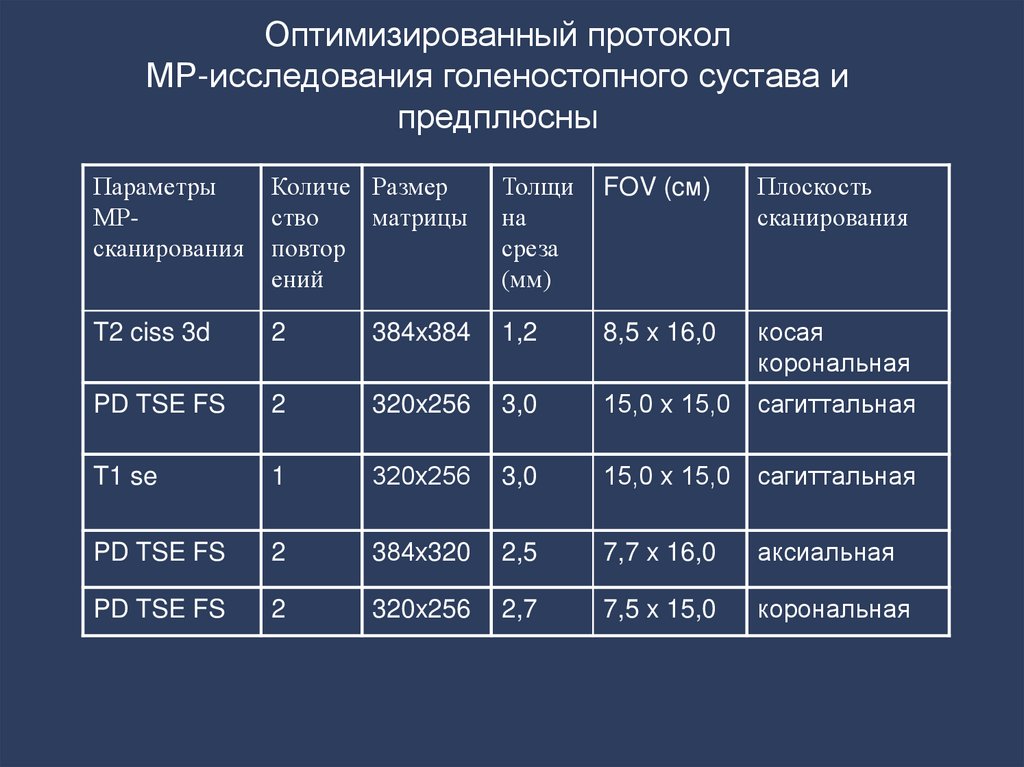
13. Оптимизированный протокол МР-исследования голеностопного сустава и предплюсны
ПараметрыМРсканирования
Количе Размер
ство
матрицы
повтор
ений
Толщи
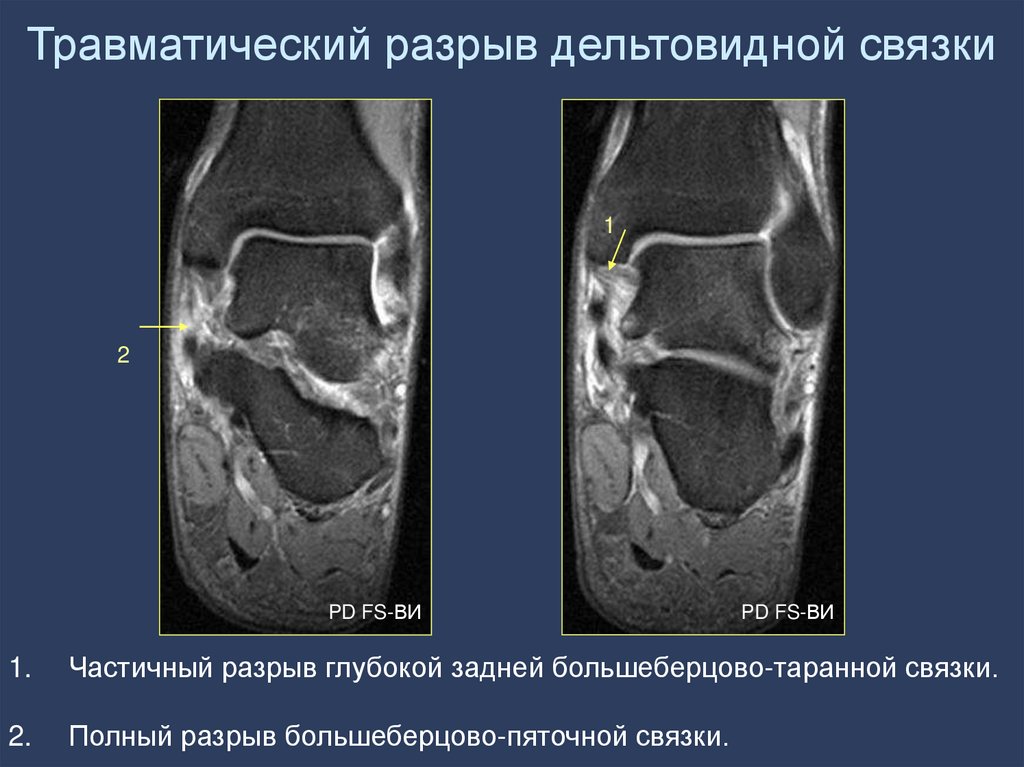
на
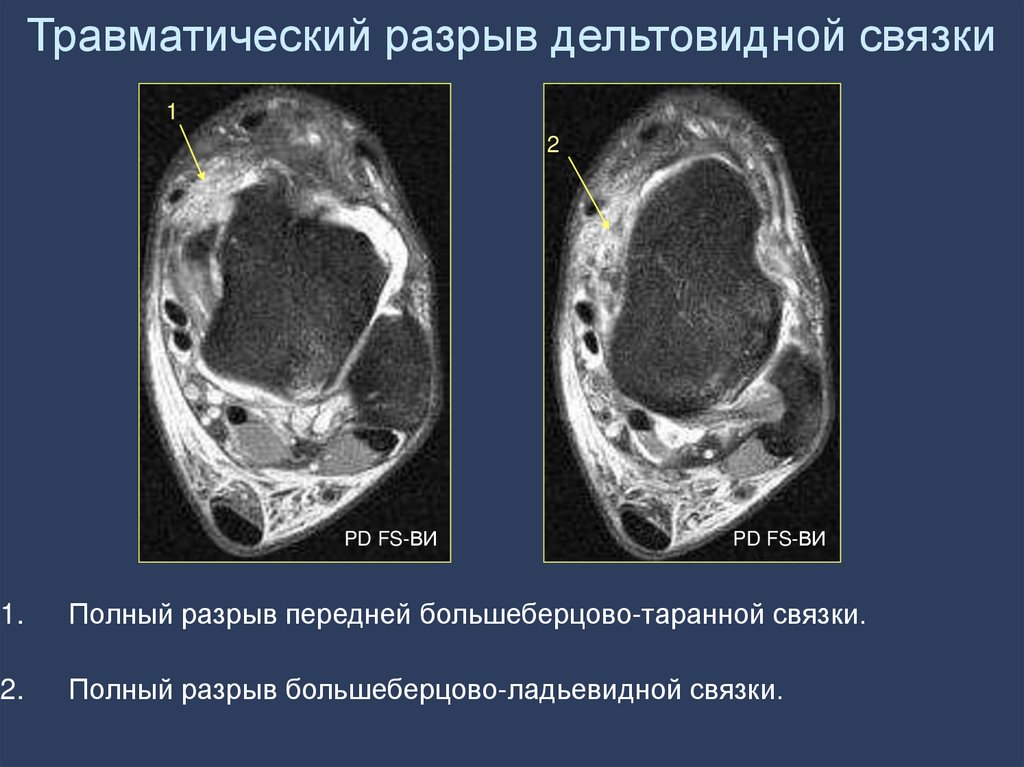
среза
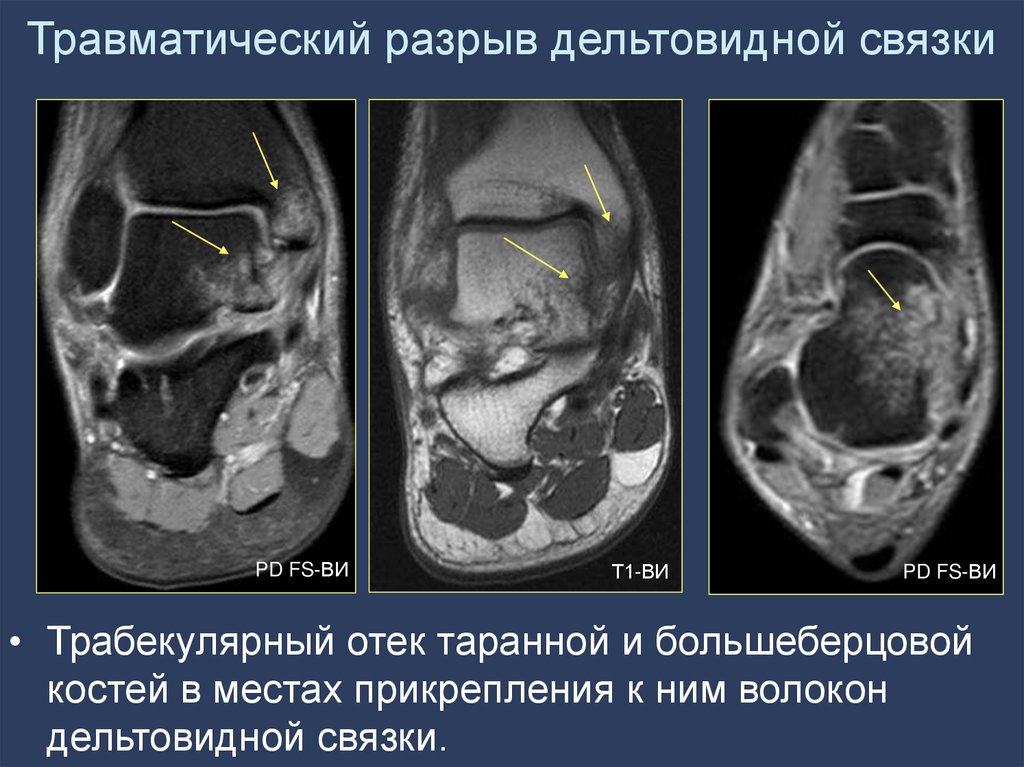
(мм)
FOV (cм)
Плоскость
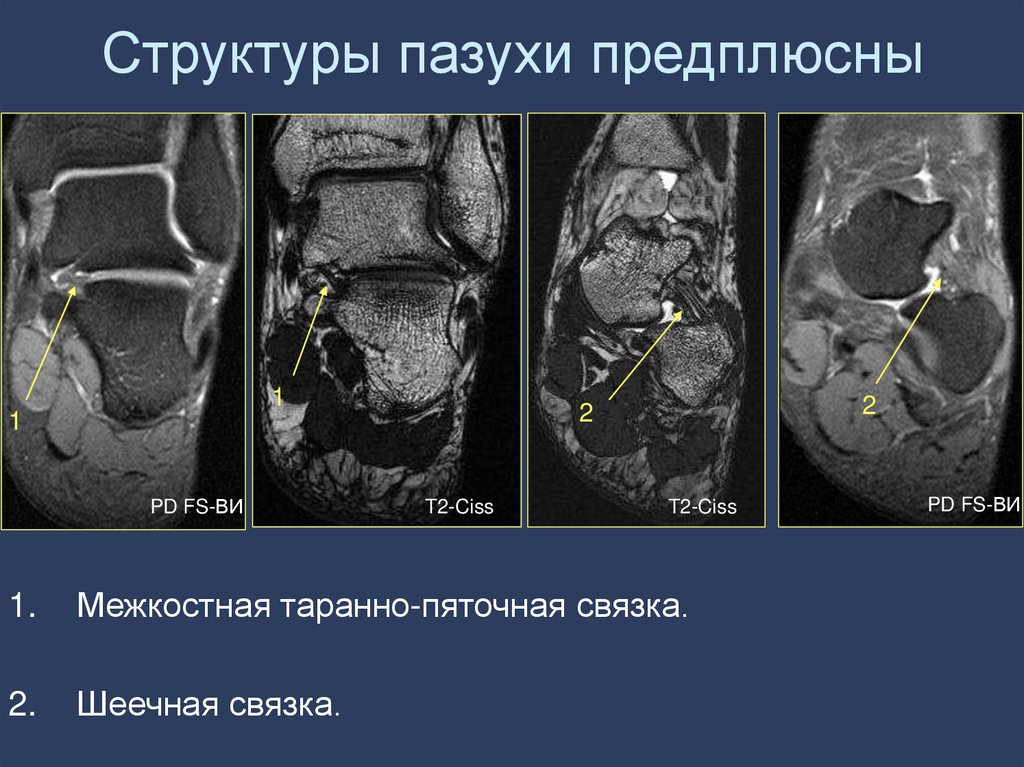
сканирования
T2 ciss 3d
2
384x384
1,2
8,5 x 16,0
косая
корональная
PD TSE FS
2
320x256
3,0
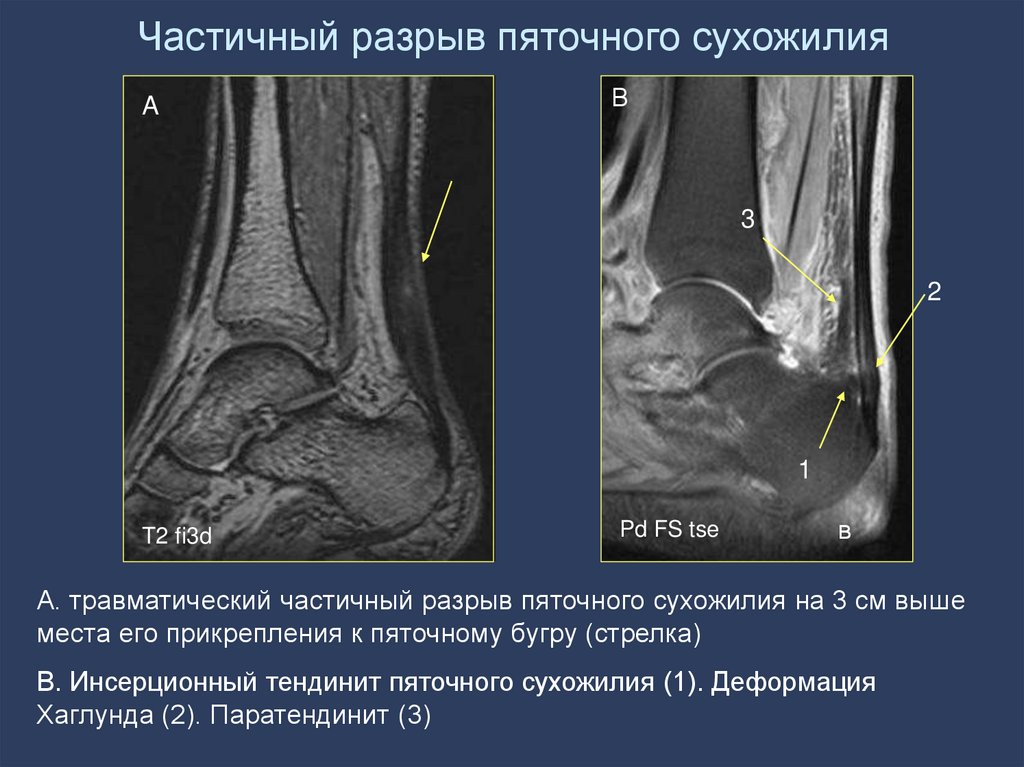
15,0 х 15,0
сагиттальная
T1 se
1
320х256
3,0
15,0 х 15,0
сагиттальная
PD TSE FS
2
384х320
2,5
7,7 x 16,0
аксиальная
PD TSE FS
2
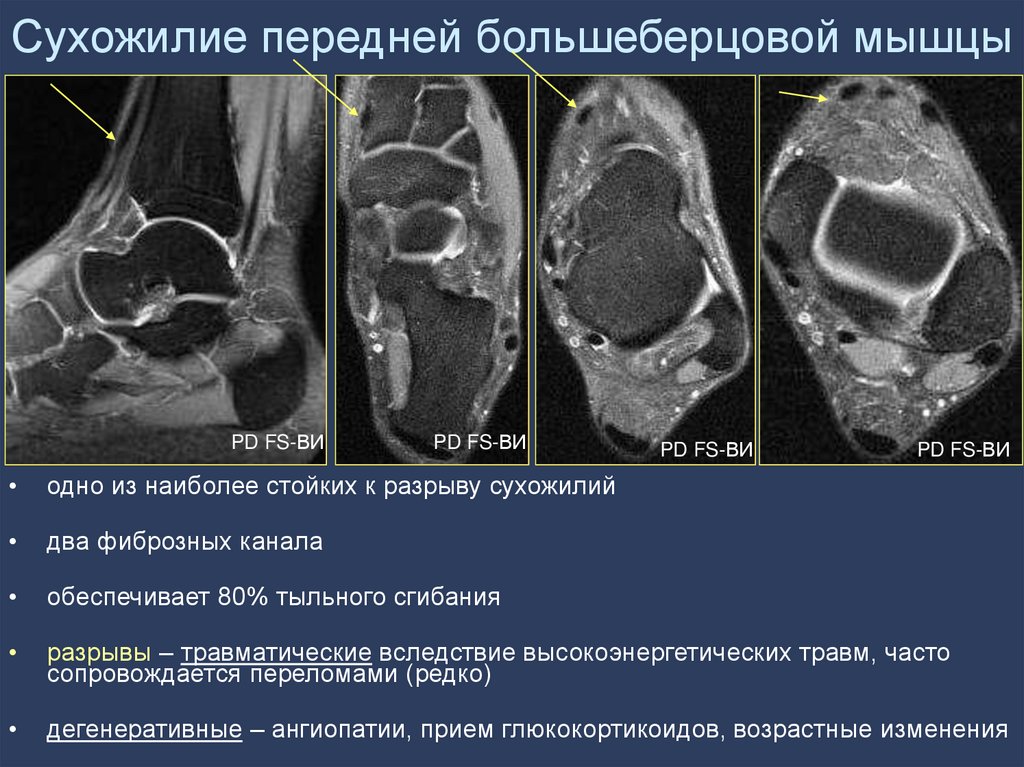
320x256
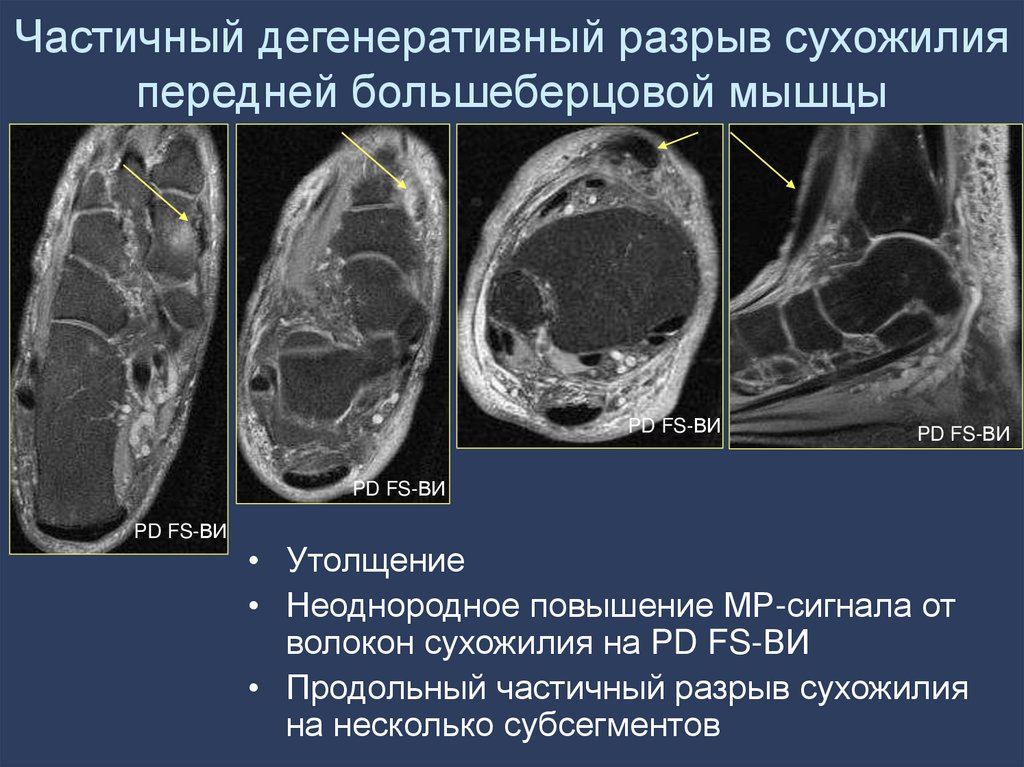
2,7
7,5 x 15,0
корональная
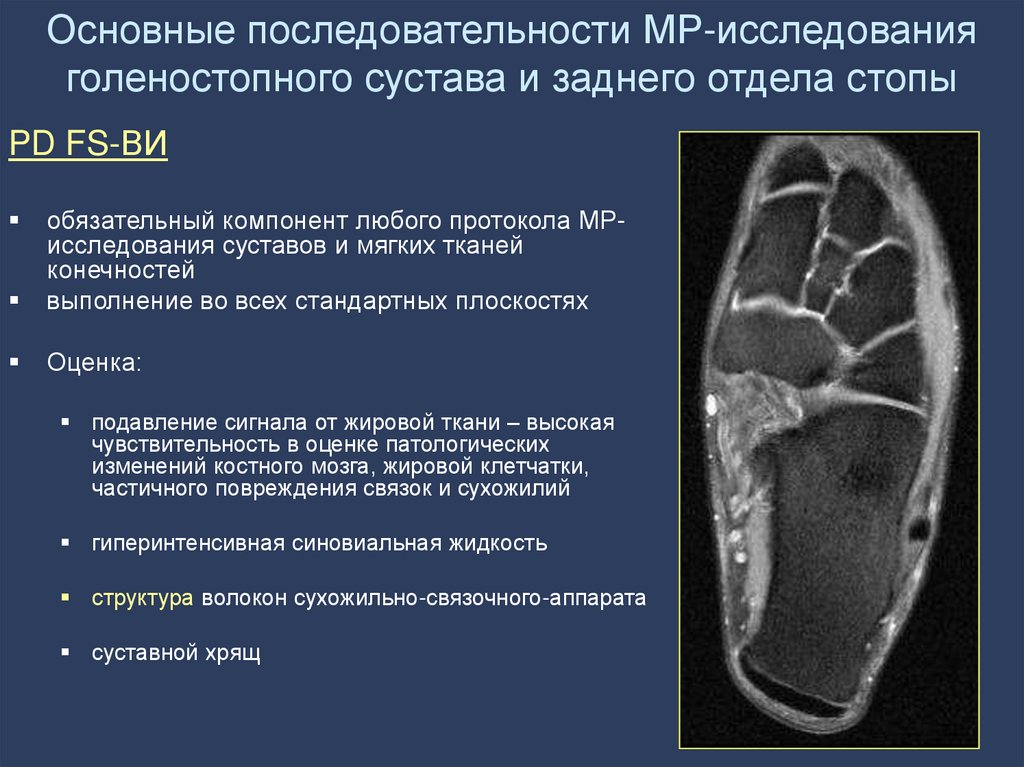
14. Основные последовательности МР-исследования голеностопного сустава и заднего отдела стопы
PD FS-ВИобязательный компонент любого протокола МРисследования суставов и мягких тканей
конечностей
выполнение во всех стандартных плоскостях
Оценка:
подавление сигнала от жировой ткани – высокая
чувствительность в оценке патологических
изменений костного мозга, жировой клетчатки,
частичного повреждения связок и сухожилий
гиперинтенсивная синовиальная жидкость
структура волокон сухожильно-связочного-аппарата
суставной хрящ
15.
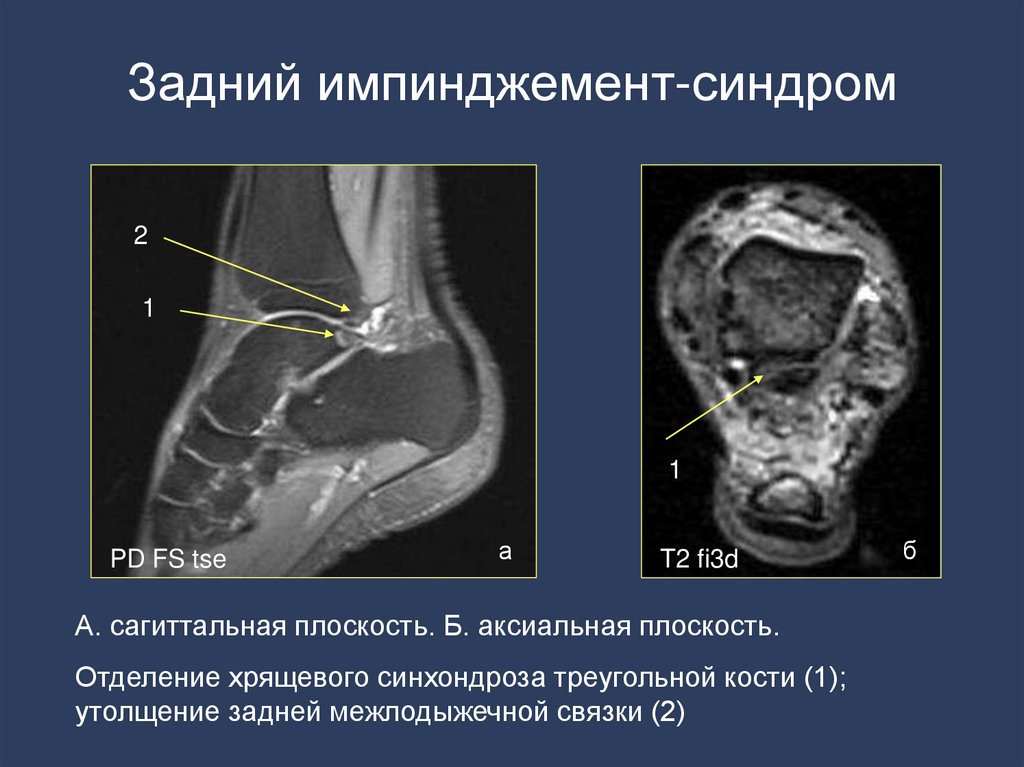
Основные последовательности МР-исследованияголеностопного сустава и заднего отдела стопы
T2 ciss 3d
высокое разрешение
толщина срезов до (1,5 мм)
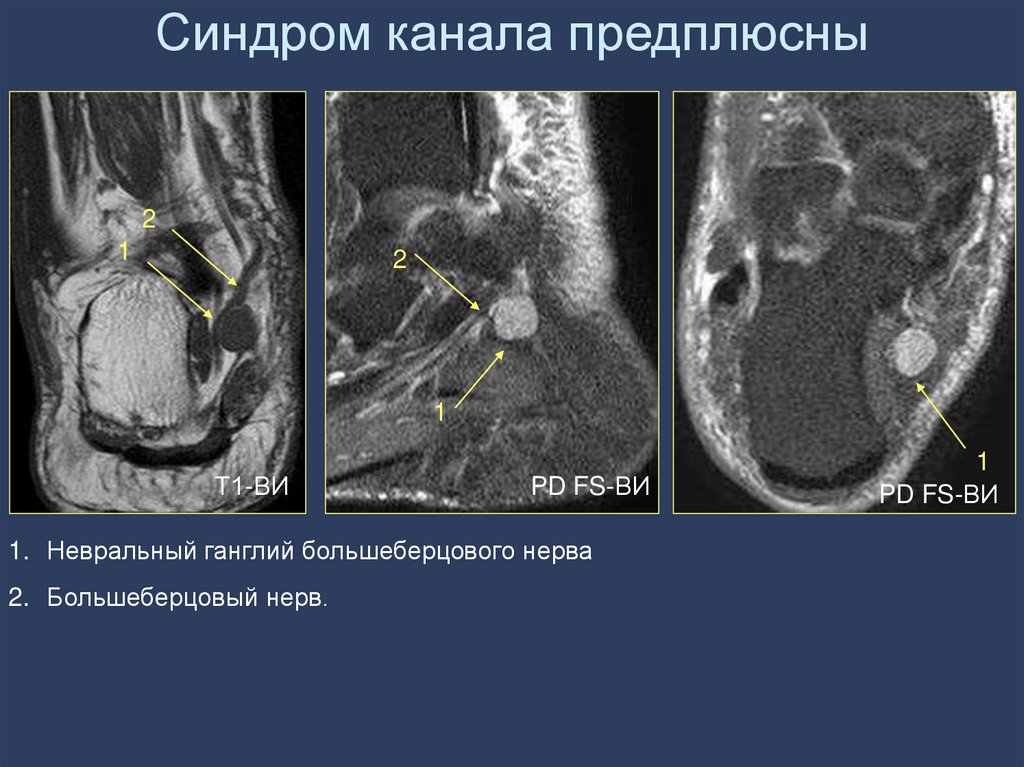
построение многоплоскостных
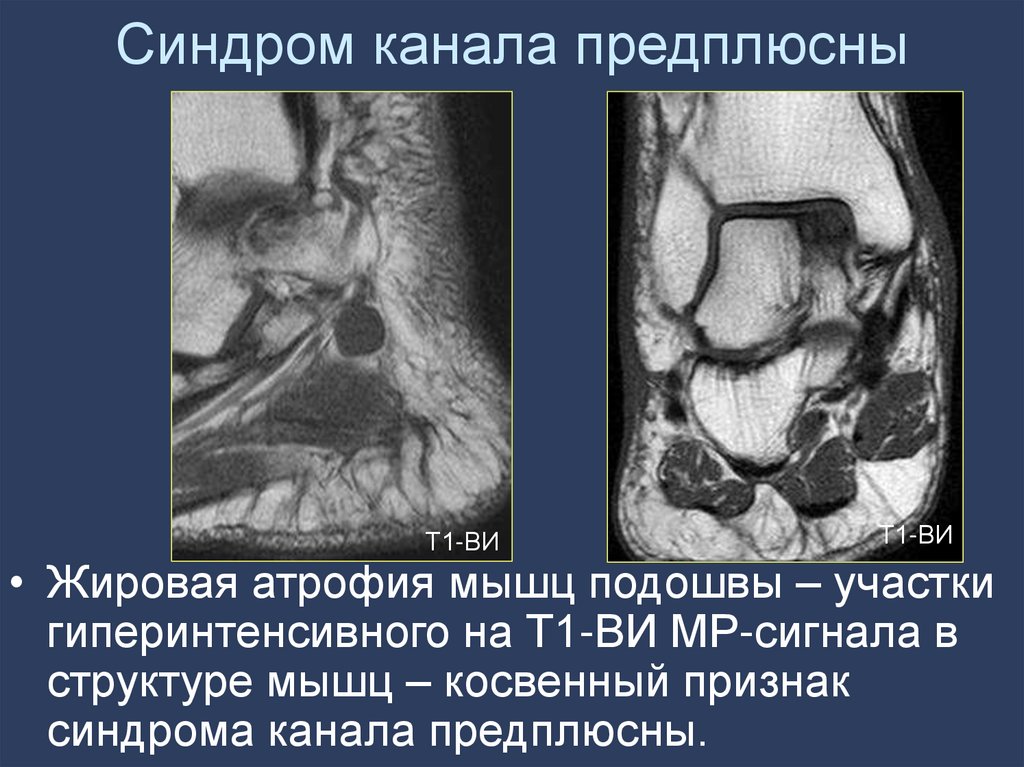
реконструкций
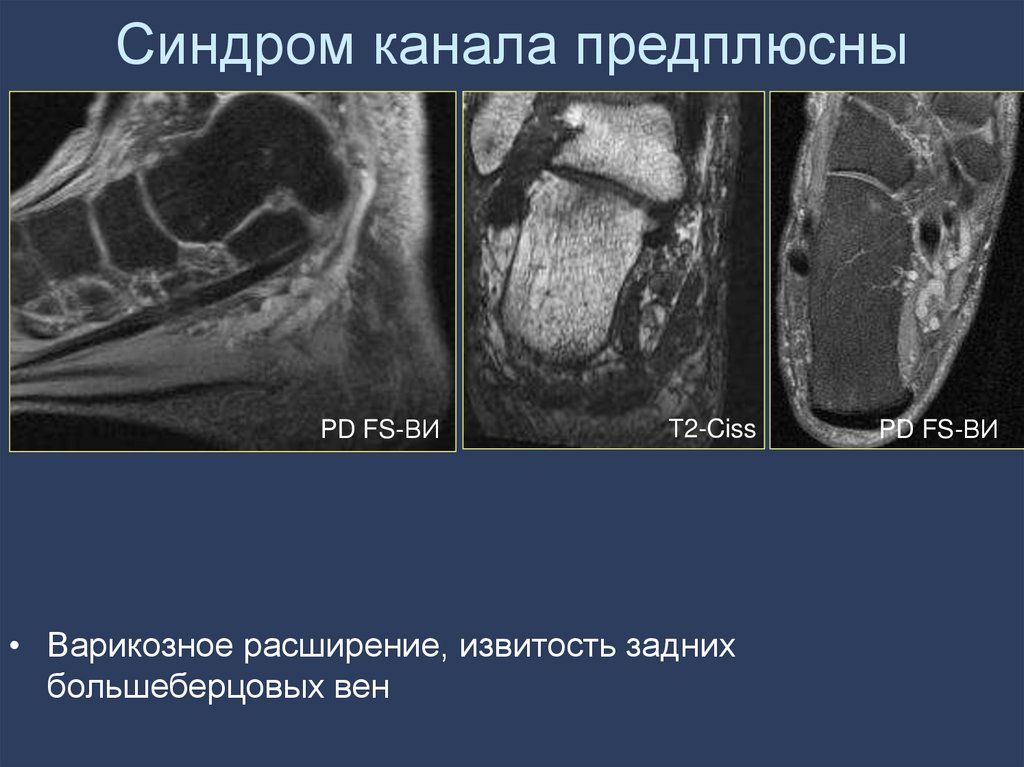
Оценка:
мелкие костно-хрящевые тела
состояние суставного хряща и
субхондральной костной ткани
все патологические изменения костного
мозга
формирующийся остеонекроз
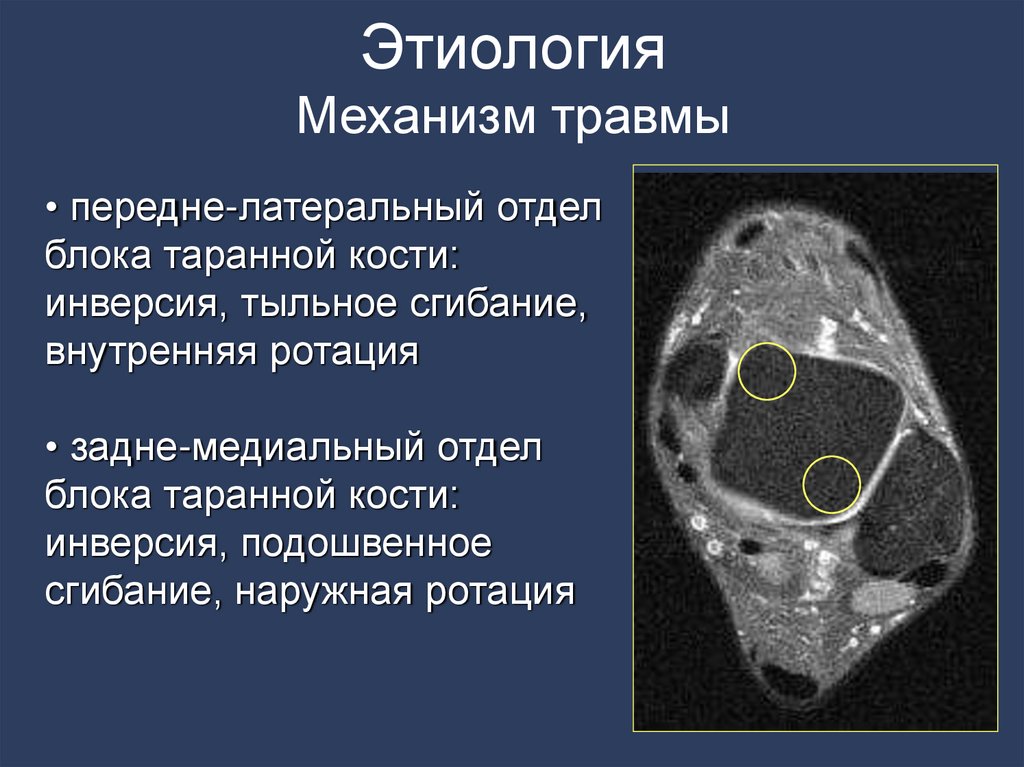
синовиальная жидкость
целость связок, сухожилий
мелкие структуры – сосудисто-нервные
пучки
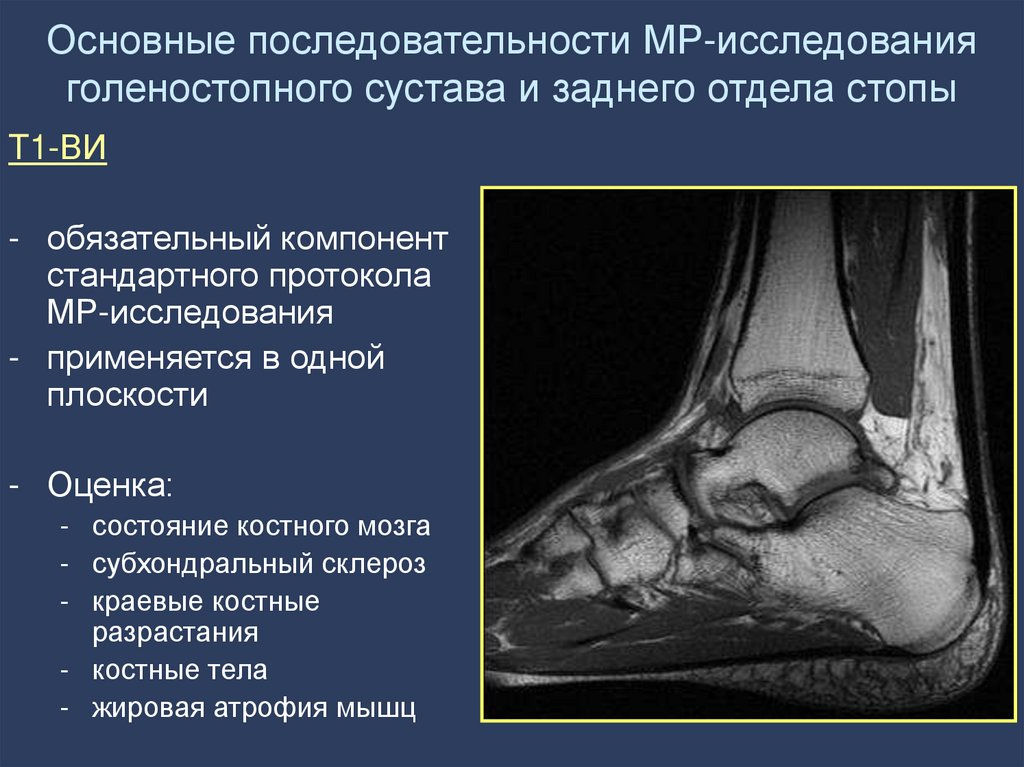
16. Основные последовательности МР-исследования голеностопного сустава и заднего отдела стопы
T1-ВИ- обязательный компонент
стандартного протокола
МР-исследования
- применяется в одной
плоскости
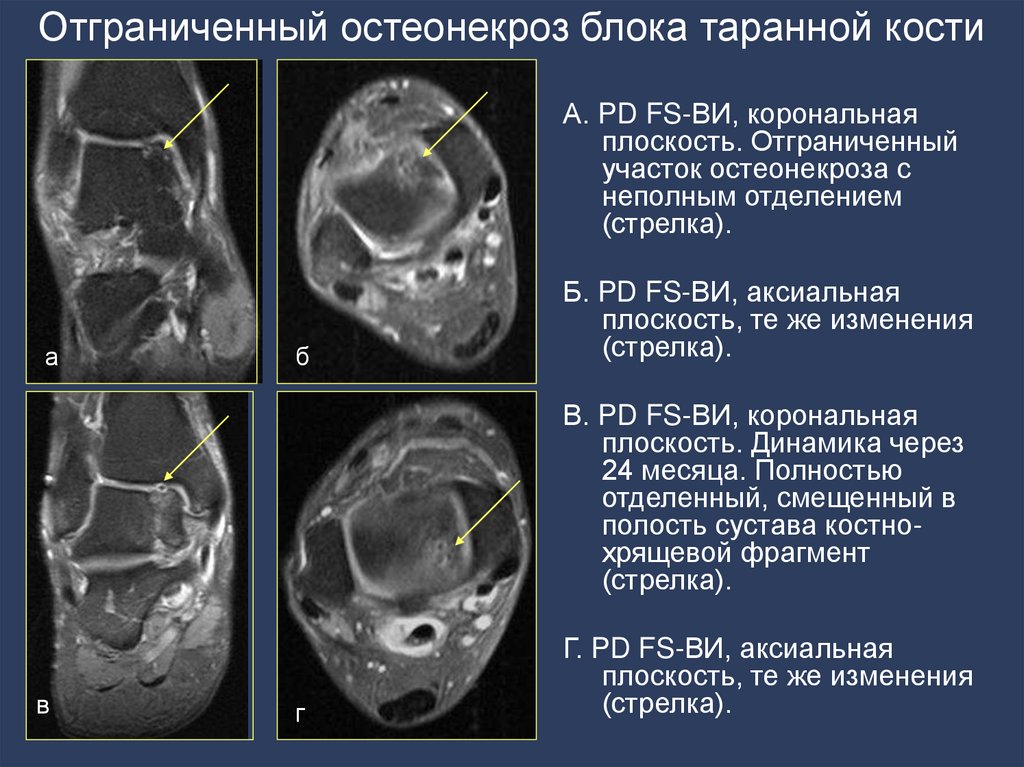
- Оценка:
- состояние костного мозга
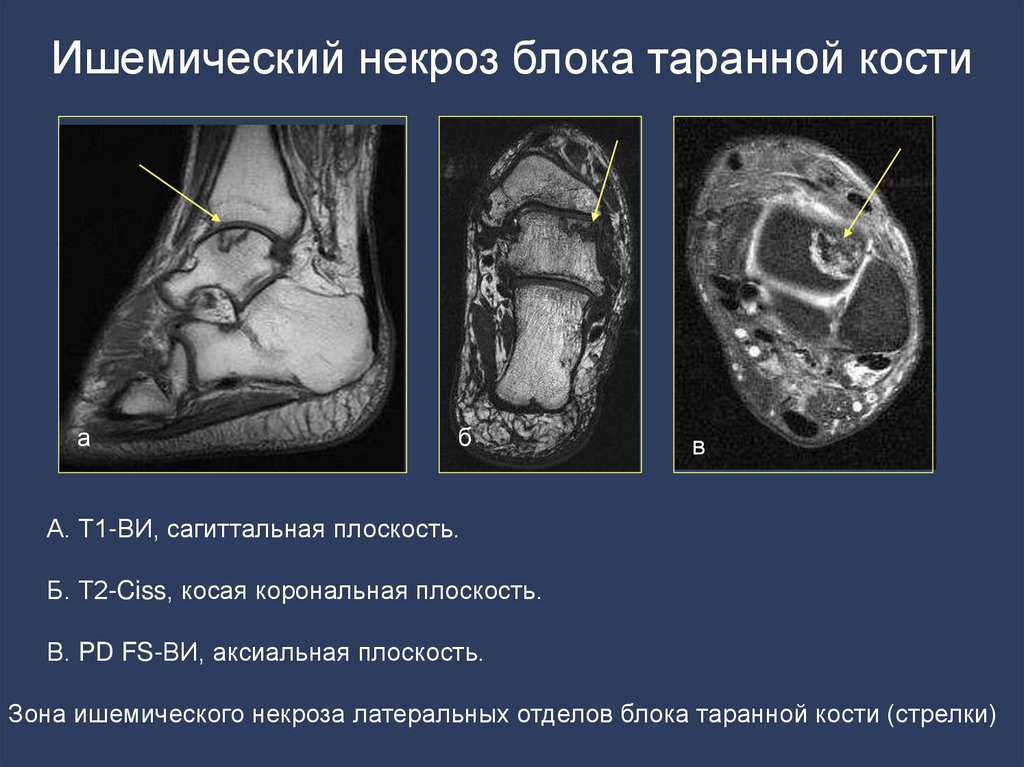
- субхондральный склероз
- краевые костные
разрастания
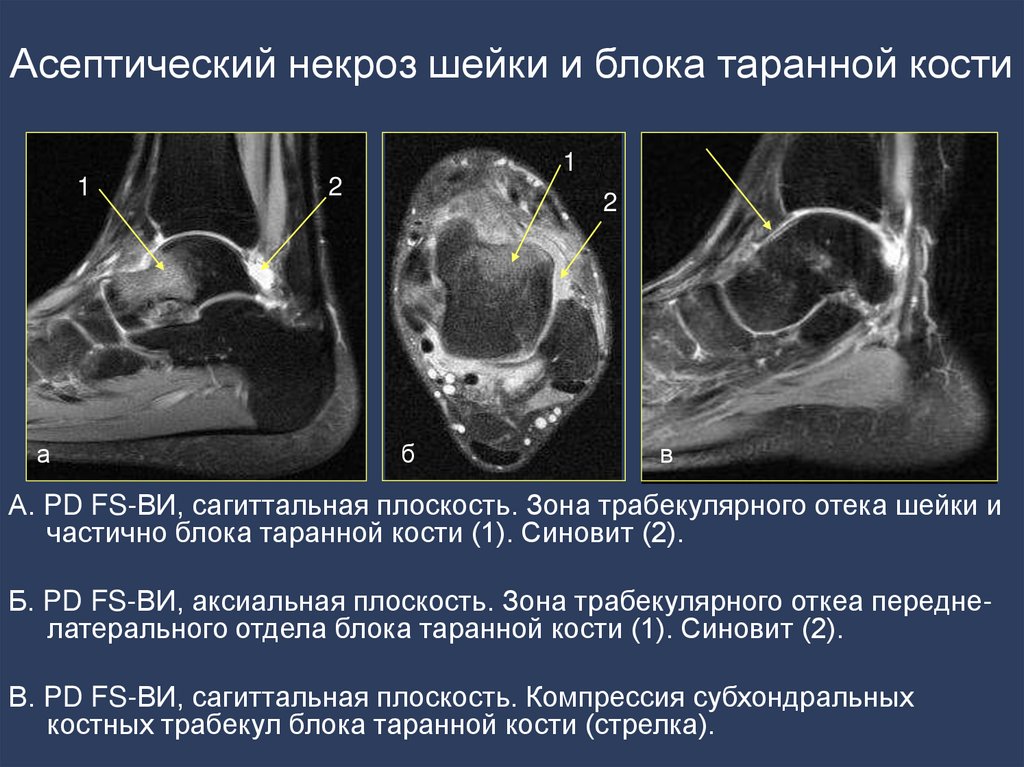
- костные тела
- жировая атрофия мышц
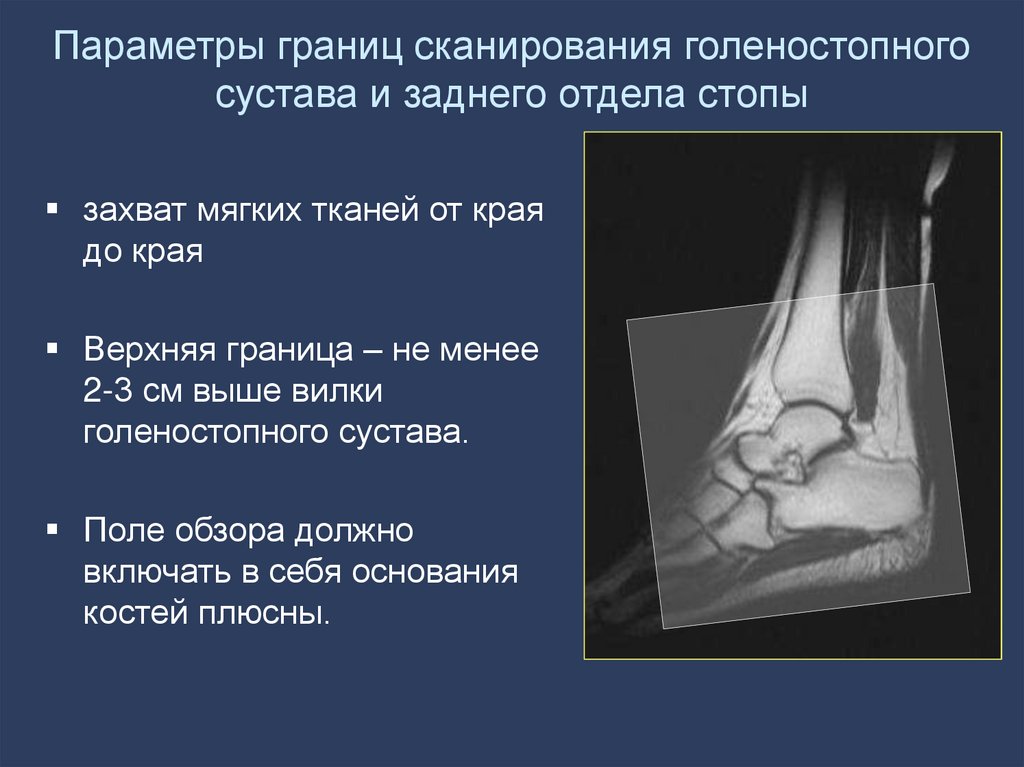
17. Параметры границ сканирования голеностопного сустава и заднего отдела стопы
захват мягких тканей от краядо края
Верхняя граница – не менее
2-3 см выше вилки
голеностопного сустава.
Поле обзора должно
включать в себя основания
костей плюсны.
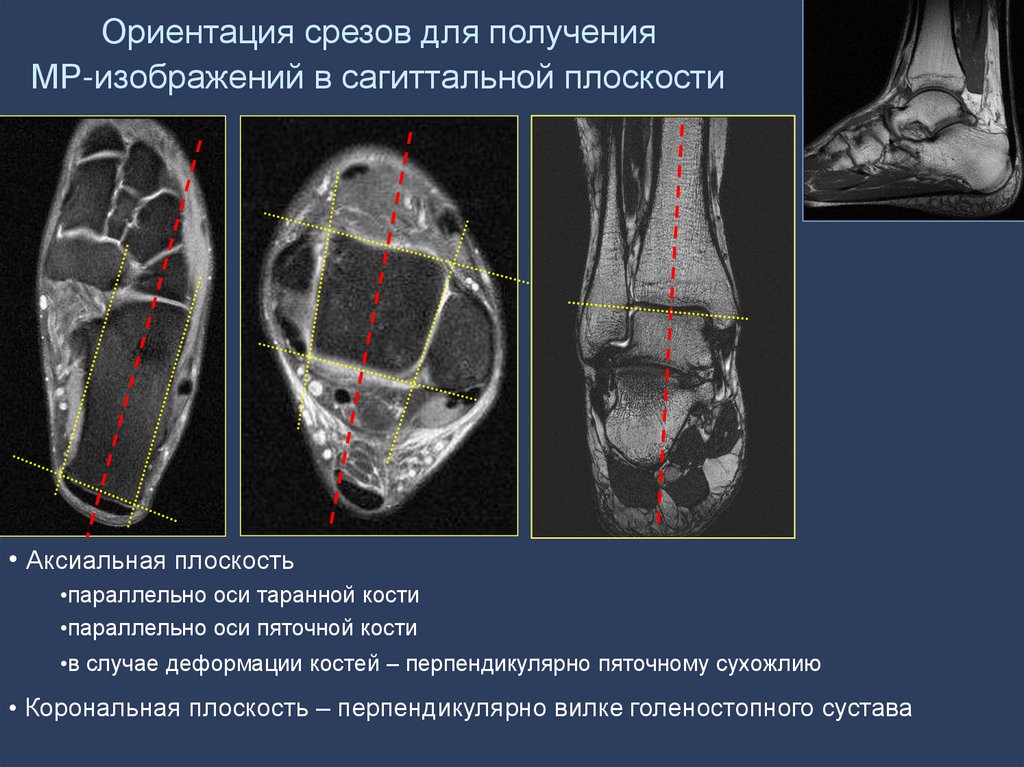
18.
Ориентация срезов для полученияМР-изображений в сагиттальной плоскости
• Аксиальная плоскость
•параллельно оси таранной кости
•параллельно оси пяточной кости
•в случае деформации костей – перпендикулярно пяточному сухожлию
• Корональная плоскость – перпендикулярно вилке голеностопного сустава
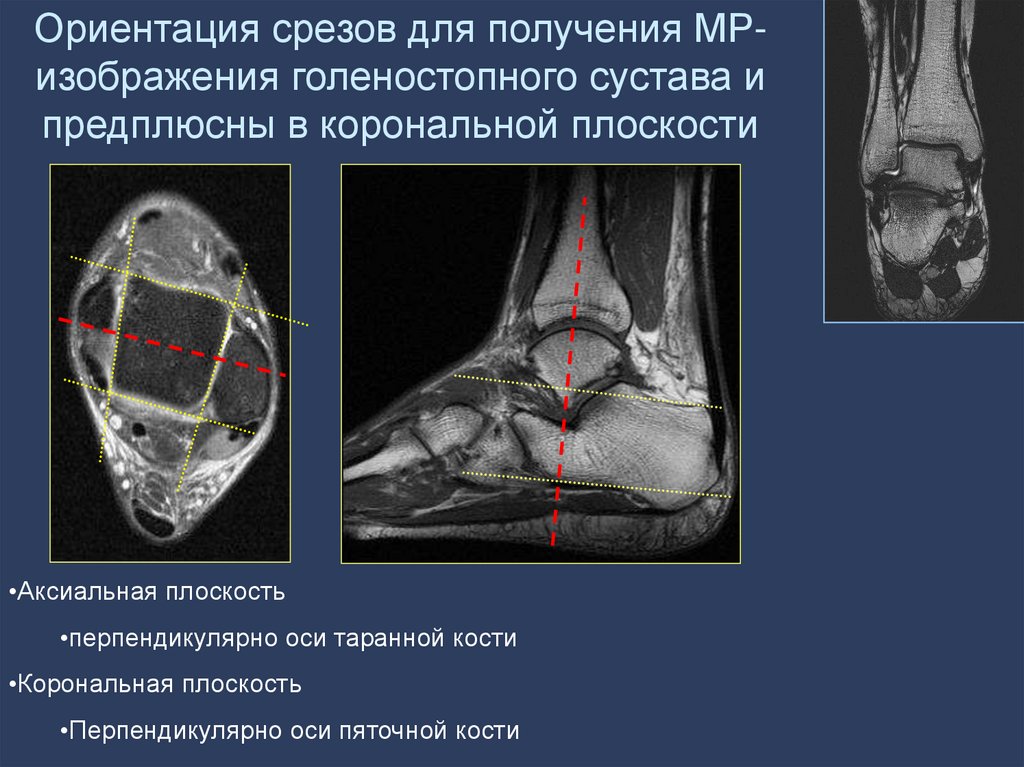
19.
Ориентация срезов для получения МРизображения голеностопного сустава ипредплюсны в корональной плоскости
•Аксиальная плоскость
•перпендикулярно оси таранной кости
•Корональная плоскость
•Перпендикулярно оси пяточной кости
20.
Ориентация срезов для получения МРизображения голеностопного сустава ипредплюсны в аксиальной плоскости
• Сагиттальная плоскость:
– параллельно оси пяточной кости
• Корональная плоскость:
– параллельно вилке голеностопного сустава
21. Ориентация срезов для получения косой корональной плоскости
• Сагиттальная плоскость:– перпендикулярно оси заднего подтаранного сустава
• Аксиальная плоскость:
– перпендикулярно оси таранной или пяточной костей
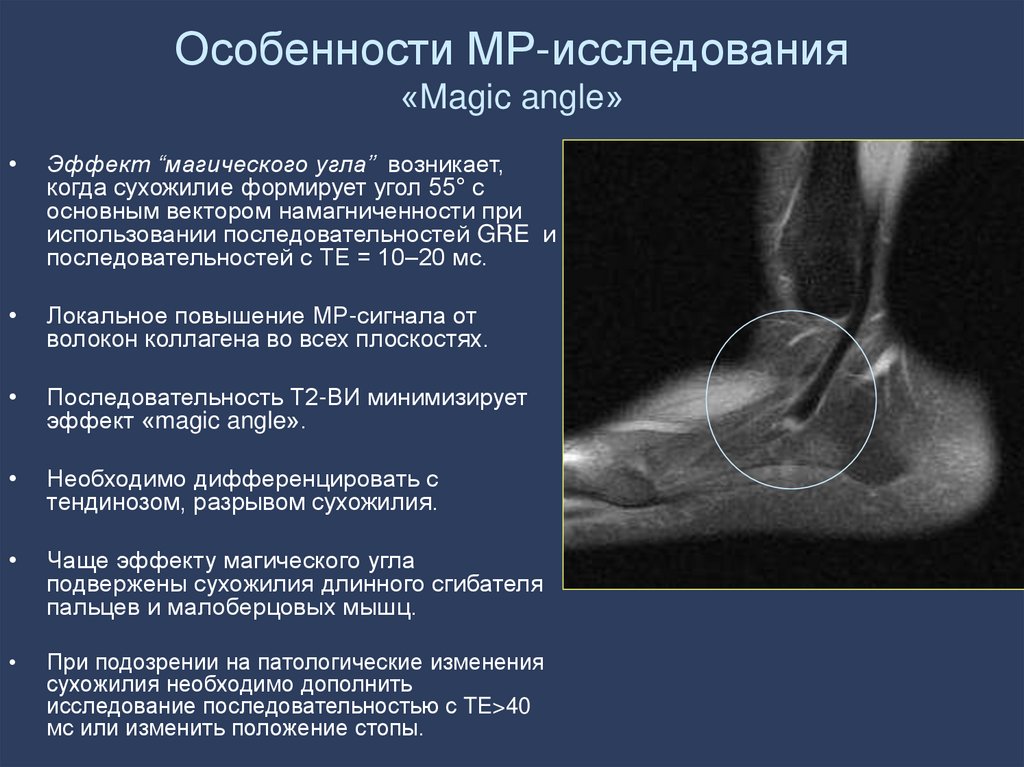
22. Особенности МР-исследования «Magic angle»
Эффект “магического угла” возникает,
когда сухожилие формирует угол 55° с
основным вектором намагниченности при
использовании последовательностей GRE и
последовательностей с ТЕ = 10–20 мс.
Локальное повышение МР-сигнала от
волокон коллагена во всех плоскостях.
Последовательность Т2-ВИ минимизирует
эффект «magic angle».
Необходимо дифференцировать с
тендинозом, разрывом сухожилия.
Чаще эффекту магического угла
подвержены сухожилия длинного сгибателя
пальцев и малоберцовых мышц.
При подозрении на патологические изменения
сухожилия необходимо дополнить
исследование последовательностью с TE>40
мс или изменить положение стопы.
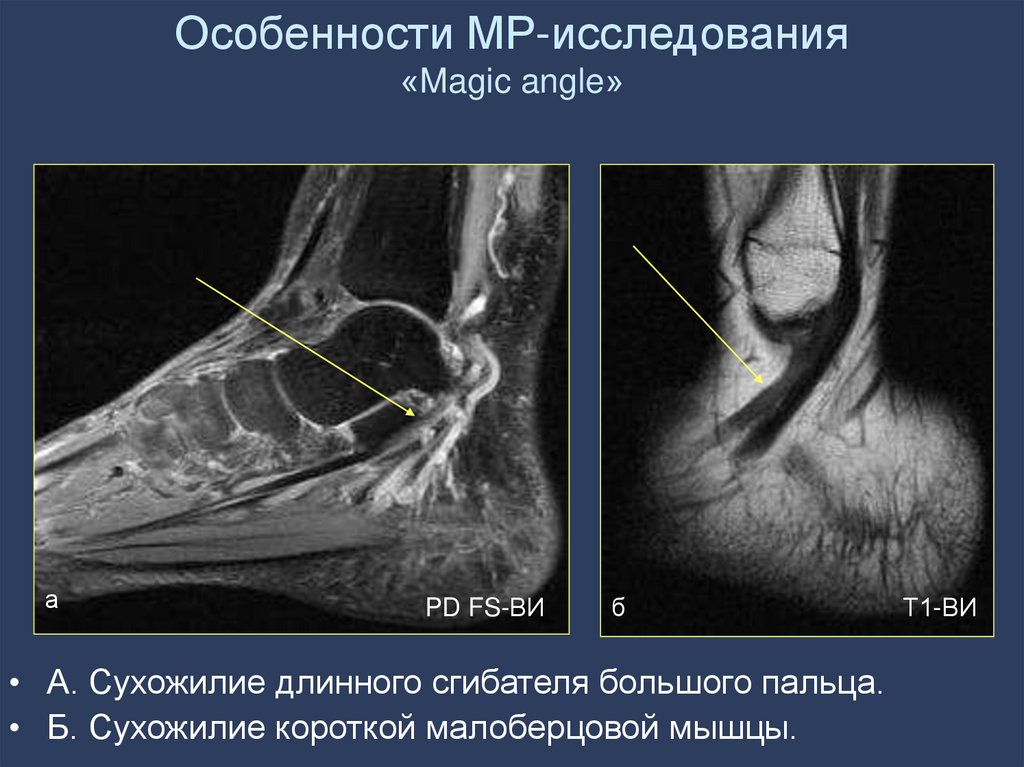
23. Особенности МР-исследования «Magic angle»
аPD FS-ВИ
б
• А. Сухожилие длинного сгибателя большого пальца.
• Б. Сухожилие короткой малоберцовой мышцы.
Т1-ВИ
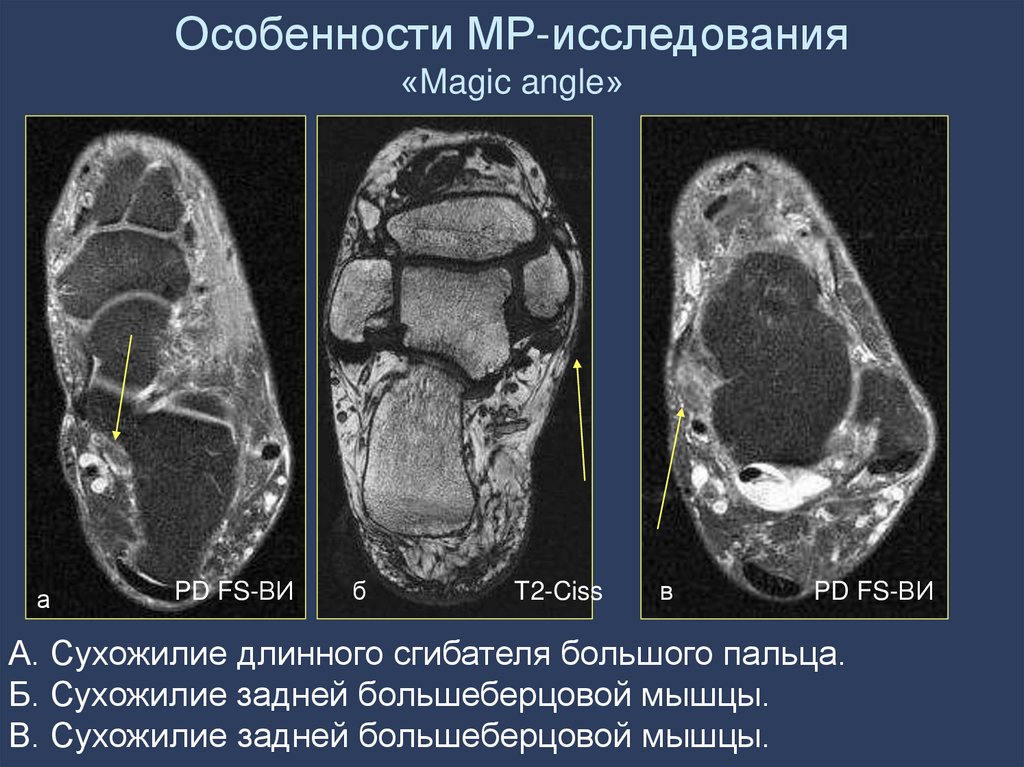
24. Особенности МР-исследования «Magic angle»
аPD FS-ВИ
б
T2-Ciss
в
PD FS-ВИ
А. Сухожилие длинного сгибателя большого пальца.
Б. Сухожилие задней большеберцовой мышцы.
В. Сухожилие задней большеберцовой мышцы.
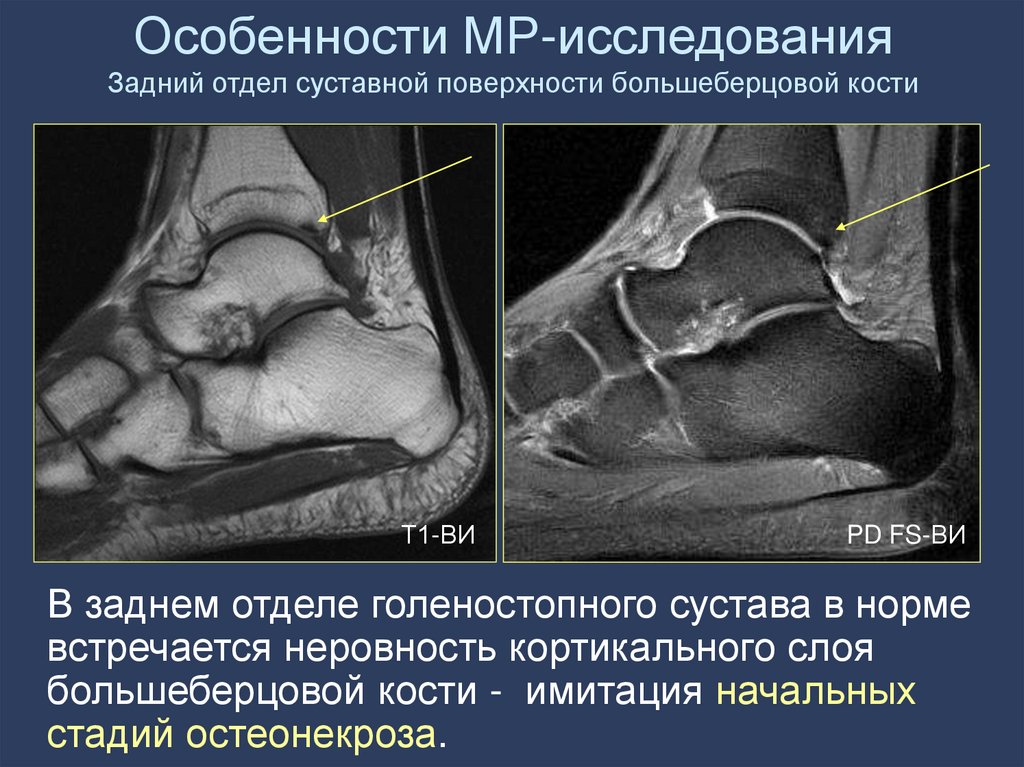
25. Особенности МР-исследования Задний отдел суставной поверхности большеберцовой кости
Т1-ВИPD FS-ВИ
В заднем отделе голеностопного сустава в норме
встречается неровность кортикального слоя
большеберцовой кости - имитация начальных
стадий остеонекроза.
26. Особенности МР-исследования Задняя межлодыжечная связка
Т1-ВИPD FS-ВИ
Задняя межлодыжечная и/или задняя нижняя межберцовая связки в
сагиттальной плоскости имеют вид гипоинтенсивного во всех
последовательностях треугольника или нескольких овалов –
имитация свободного хрящевого тела.
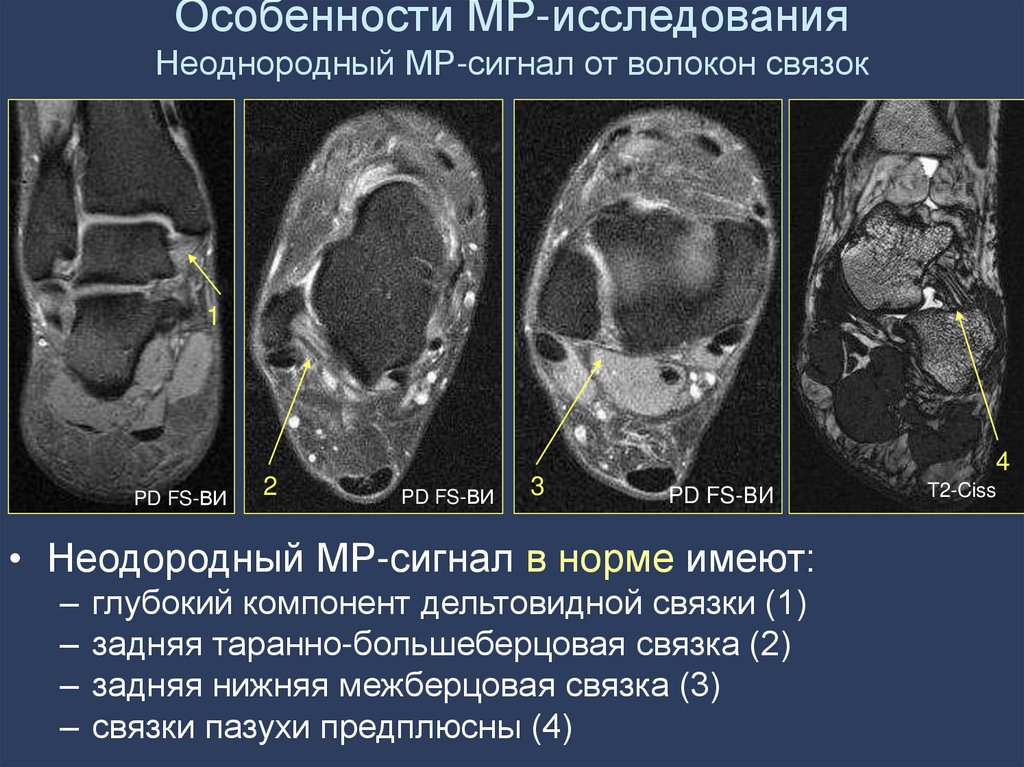
27. Особенности МР-исследования Неоднородный МР-сигнал от волокон связок
14
PD FS-ВИ
2
PD FS-ВИ
3
PD FS-ВИ
• Неодородный МР-сигнал в норме имеют:
– глубокий компонент дельтовидной связки (1)
– задняя таранно-большеберцовая связка (2)
– задняя нижняя межберцовая связка (3)
– связки пазухи предплюсны (4)
T2-Ciss
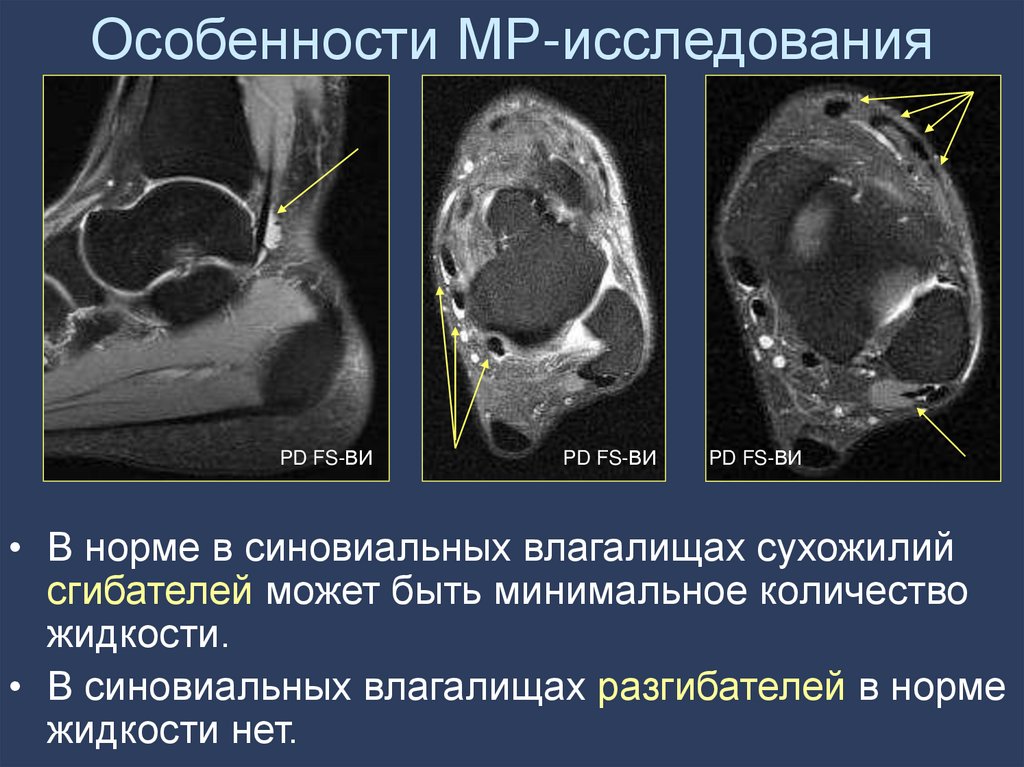
28. Особенности МР-исследования
PD FS-ВИPD FS-ВИ
PD FS-ВИ
• В норме в синовиальных влагалищах сухожилий
сгибателей может быть минимальное количество
жидкости.
• В синовиальных влагалищах разгибателей в норме
жидкости нет.
29. Особенности МР-исследования
PD FS-ВИPD FS-ВИ
PD FS-ВИ
PD FS-ВИ
В заднем отделе голеностопного сустава в норме может
отмечаться умеренное количество синовиальной жидкости,
зачастую с наличием небольших синовиальных кист.
Количество синовиальной жидкости может быть
одинаковым у людей без жалоб и у пациентов с
различными симптомами.
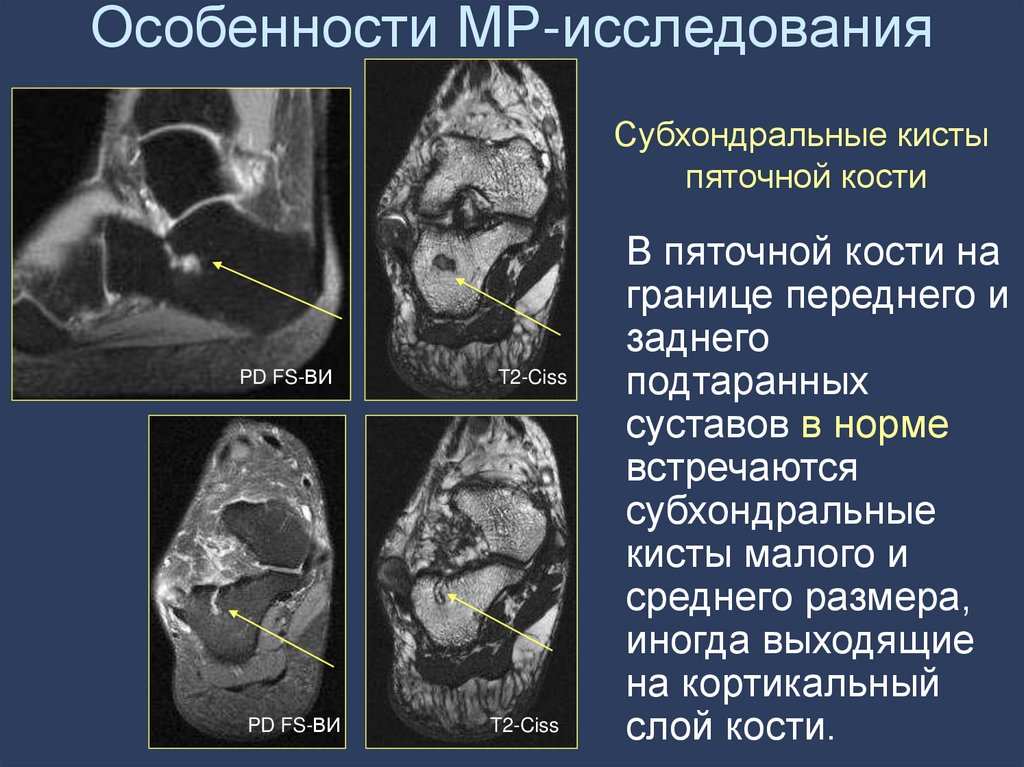
30. Особенности МР-исследования
Субхондральные кистыпяточной кости
PD FS-ВИ
T2-Ciss
PD FS-ВИ
T2-Ciss
В пяточной кости на
границе переднего и
заднего
подтаранных
суставов в норме
встречаются
субхондральные
кисты малого и
среднего размера,
иногда выходящие
на кортикальный
слой кости.
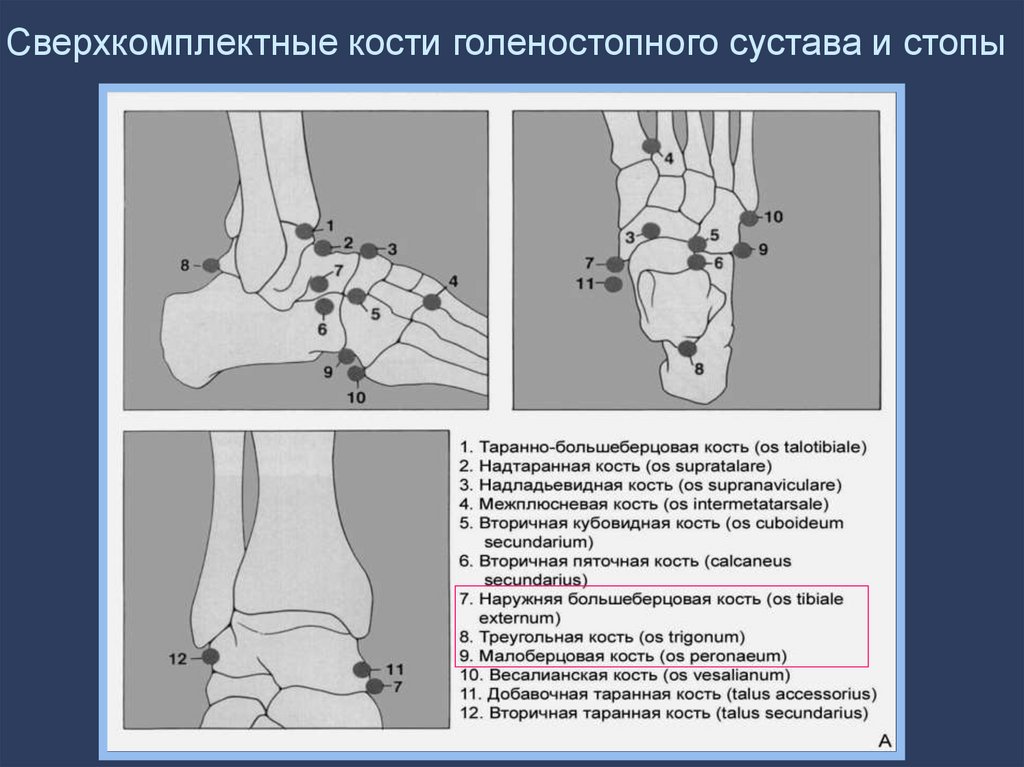
31. Сверхкомплектные кости голеностопного сустава и стопы
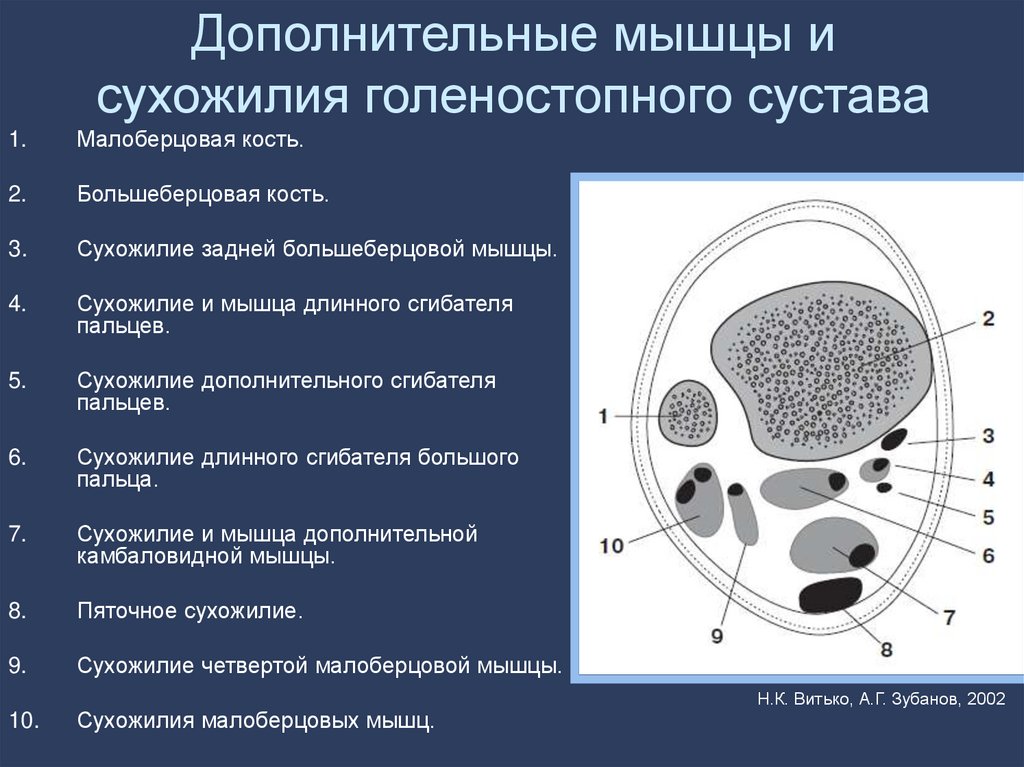
32. Дополнительные мышцы и сухожилия голеностопного сустава
1.Малоберцовая кость.
2.
Большеберцовая кость.
3.
Сухожилие задней большеберцовой мышцы.
4.
Сухожилие и мышца длинного сгибателя
пальцев.
5.
Сухожилие дополнительного сгибателя
пальцев.
6.
Сухожилие длинного сгибателя большого
пальца.
7.
Сухожилие и мышца дополнительной
камбаловидной мышцы.
8.
Пяточное сухожилие.
9.
Сухожилие четвертой малоберцовой мышцы.
10.
Сухожилия малоберцовых мышц.
Н.К. Витько, А.Г. Зубанов, 2002
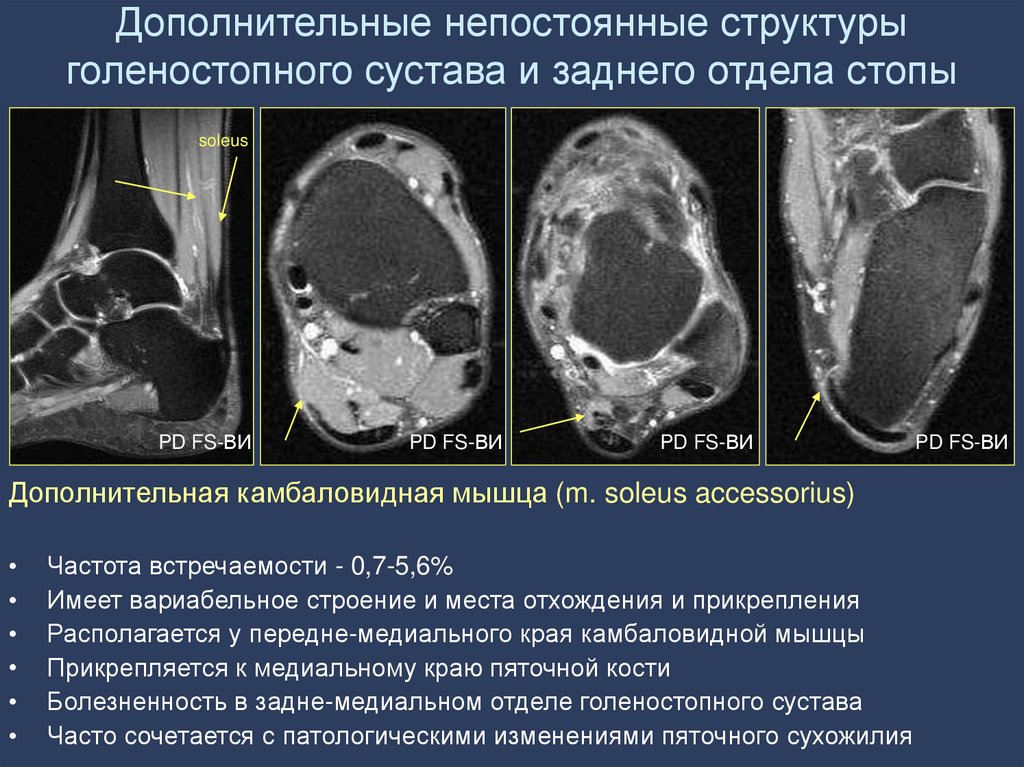
33. Дополнительные непостоянные структуры голеностопного сустава и заднего отдела стопы
soleusPD FS-ВИ
PD FS-ВИ
PD FS-ВИ
Дополнительная камбаловидная мышца (m. soleus accessorius)
Частота встречаемости - 0,7-5,6%
Имеет вариабельное строение и места отхождения и прикрепления
Располагается у передне-медиального края камбаловидной мышцы
Прикрепляется к медиальному краю пяточной кости
Болезненность в задне-медиальном отделе голеностопного сустава
Часто сочетается с патологическими изменениями пяточного сухожилия
PD FS-ВИ
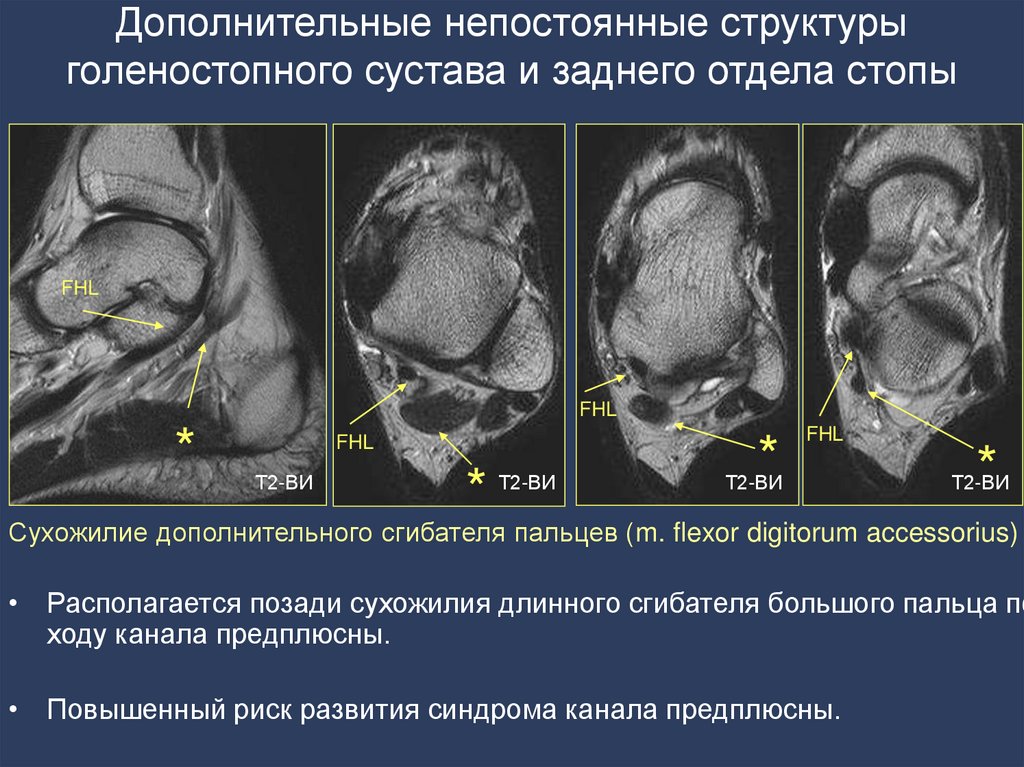
34.
Дополнительные непостоянные структурыголеностопного сустава и заднего отдела стопы
FHL
FHL
*
FHL
Т2-ВИ
*
Т2-ВИ
*
FHL
Т2-ВИ
*
Т2-ВИ
Сухожилие дополнительного сгибателя пальцев (m. flexor digitorum accessorius)
• Располагается позади сухожилия длинного сгибателя большого пальца по
ходу канала предплюсны.
• Повышенный риск развития синдрома канала предплюсны.
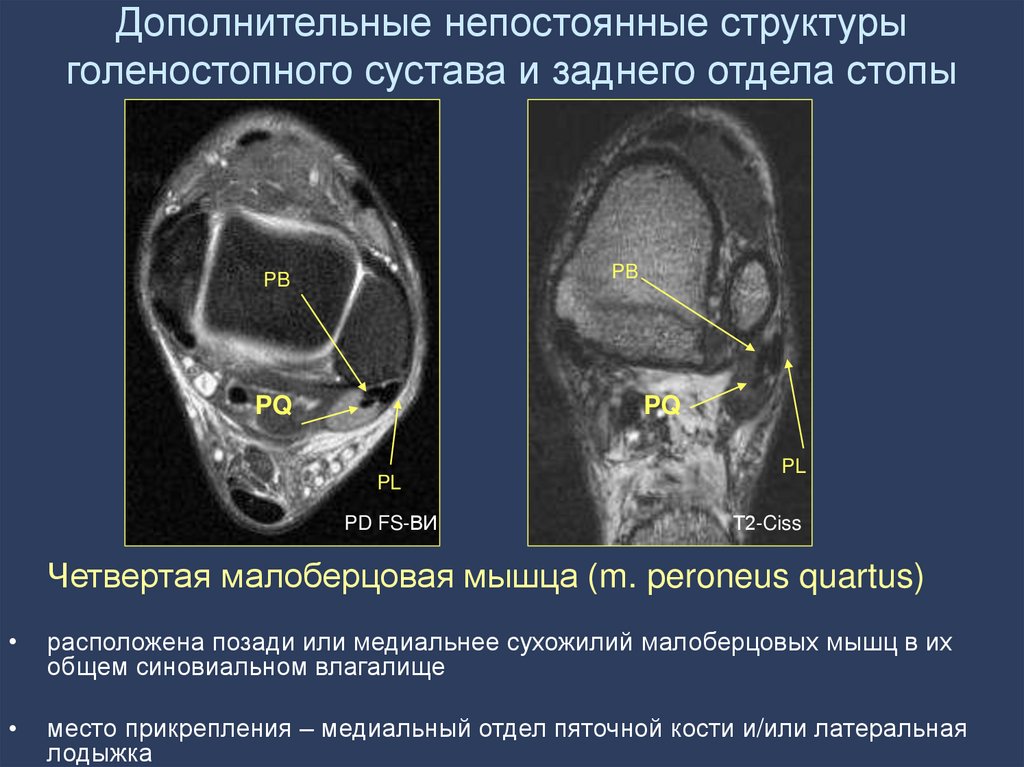
35.
Дополнительные непостоянные структурыголеностопного сустава и заднего отдела стопы
PB
PB
PQ
PQ
PL
PD FS-ВИ
PL
Т2-Ciss
Четвертая малоберцовая мышца (m. peroneus quartus)
расположена позади или медиальнее сухожилий малоберцовых мышц в их
общем синовиальном влагалище
место прикрепления – медиальный отдел пяточной кости и/или латеральная
лодыжка
36.
Дополнительные непостоянные структурыголеностопного сустава и заднего отдела стопы
PD FS-ВИ
PD FS-ВИ
PD FS-ВИ
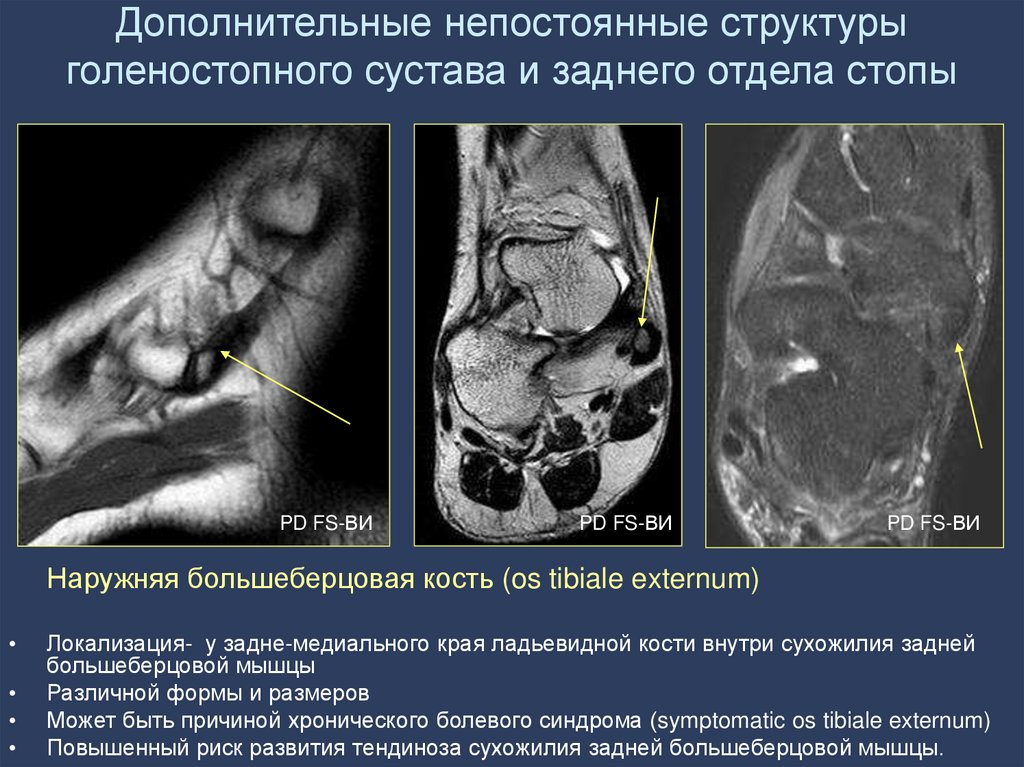
Наружняя большеберцовая кость (os tibiale externum)
Локализация- у задне-медиального края ладьевидной кости внутри сухожилия задней
большеберцовой мышцы
Различной формы и размеров
Может быть причиной хронического болевого синдрома (symptomatic os tibiale externum)
Повышенный риск развития тендиноза сухожилия задней большеберцовой мышцы.
37.
Дополнительные непостоянные структурыголеностопного сустава и заднего отдела стопы
T1-ВИ
PD FS-ВИ
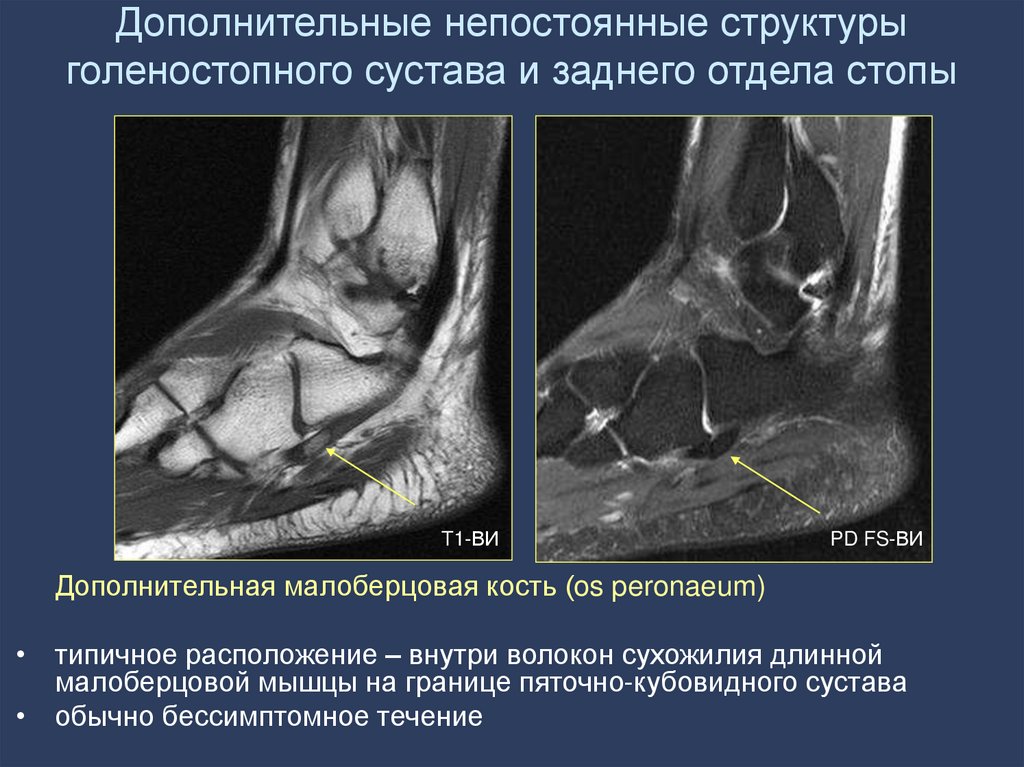
Дополнительная малоберцовая кость (os peronaeum)
• типичное расположение – внутри волокон сухожилия длинной
малоберцовой мышцы на границе пяточно-кубовидного сустава
• обычно бессимптомное течение
38.
Дополнительные непостоянные структурыголеностопного сустава и заднего отдела стопы
T1-ВИ
PD FS-ВИ
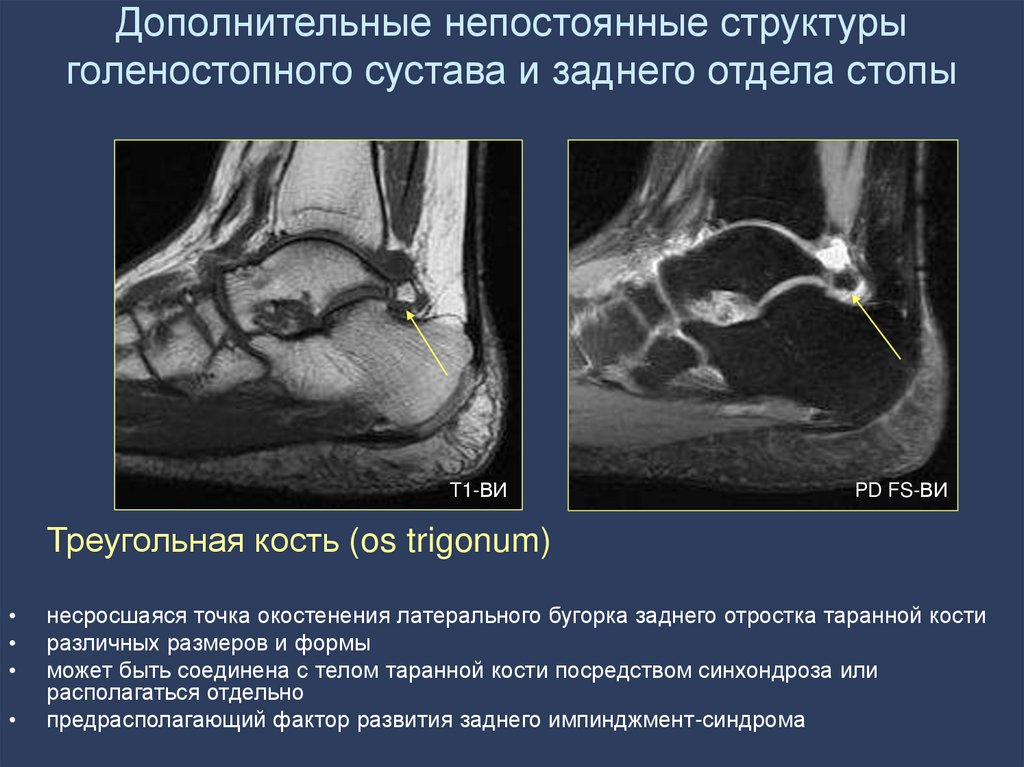
Треугольная кость (os trigonum)
несросшаяся точка окостенения латерального бугорка заднего отростка таранной кости
различных размеров и формы
может быть соединена с телом таранной кости посредством синхондроза или
располагаться отдельно
предрасполагающий фактор развития заднего импинджмент-синдрома
39.
Переломы и ушибыкостей голеностопного
сустава и стопы
40. Ушибы костей голеностопного сустава и стопы
PD FS-ВИТ1-ВИ
Однородное изменение МР-сигнала на PD FS-ВИ и Т1-ВИ от костного
мозга основания пяточной кости, без нарушения целости трабекулярной
структуры и кортикального слоя
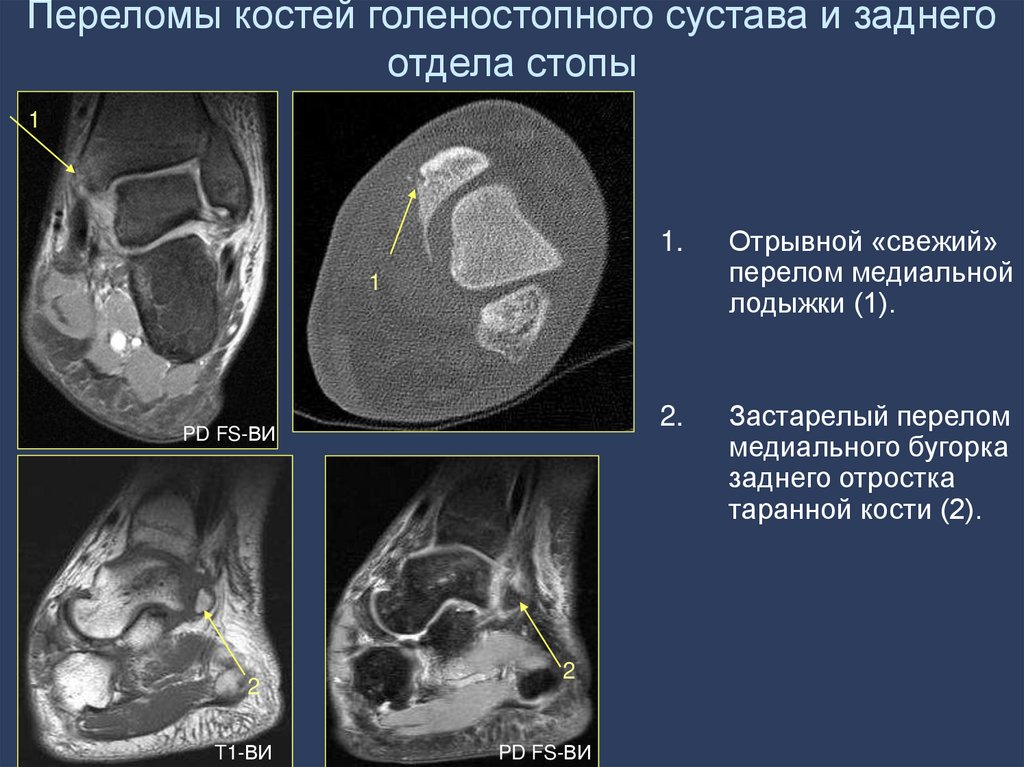
41. Переломы костей голеностопного сустава и заднего отдела стопы
11.
Отрывной «свежий»
перелом медиальной
лодыжки (1).
2.
Застарелый перелом
медиального бугорка
заднего отростка
таранной кости (2).
1
PD FS-ВИ
2
T1-ВИ
2
PD FS-ВИ
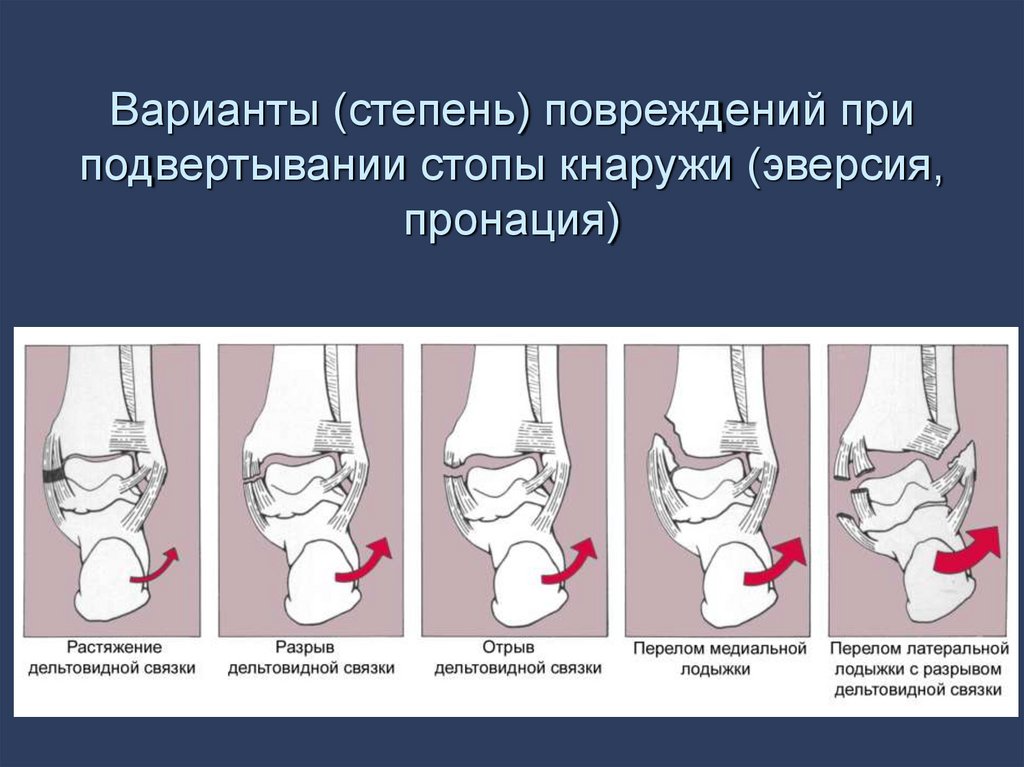
42. Варианты (степень) повреждений при подвертывании стопы кнаружи (эверсия, пронация)
43. Варианты повреждений при подвертывании стопы кнаружи (эверсионный, пронационный механизм травмы)
1. Разрыв дельтовидной связки без повреждений костей2. Отрывной перелом медиальной лодыжки без повреждения латеральной лодыжки и
межберцового синдесмоза
3. Перелом Потта (Pott)
- Разрыв дельтовидной связки, перелом малоберцовой кости
- Межберцовый синдесмоз не поврежден
4. Разрыв дельтовидной связки или отрывной перелом медиальной лодыжки, косой
(низкий) перелом латеральной лодыжки без повреждения межберцового синдесмоза
5. Перелом Дюпюитрена (Dupuytren)
- Разрыв дельтовидной связки или отрывной перелом медиальной лодыжки (в месте
прикрепления дельтовидной связки)
- Перелом малоберцовой кости на высоте 6-8 см от дистального конца латеральной
лодыжки
- Разрыв межберцового синдесмоза
- Подвывих стопы кнаружи
6. Перелом Мезаннёф (Maisonneuve)
- Разрыв дельтовидной связки или отрывной перелом медиальной лодыжки
- Разрыв межберцового синдесмоза и межкостной мембраны до уровня перелома
- Перелом малоберцовой кости в верхней трети диафиза
- Подвывих стопы кнаружи
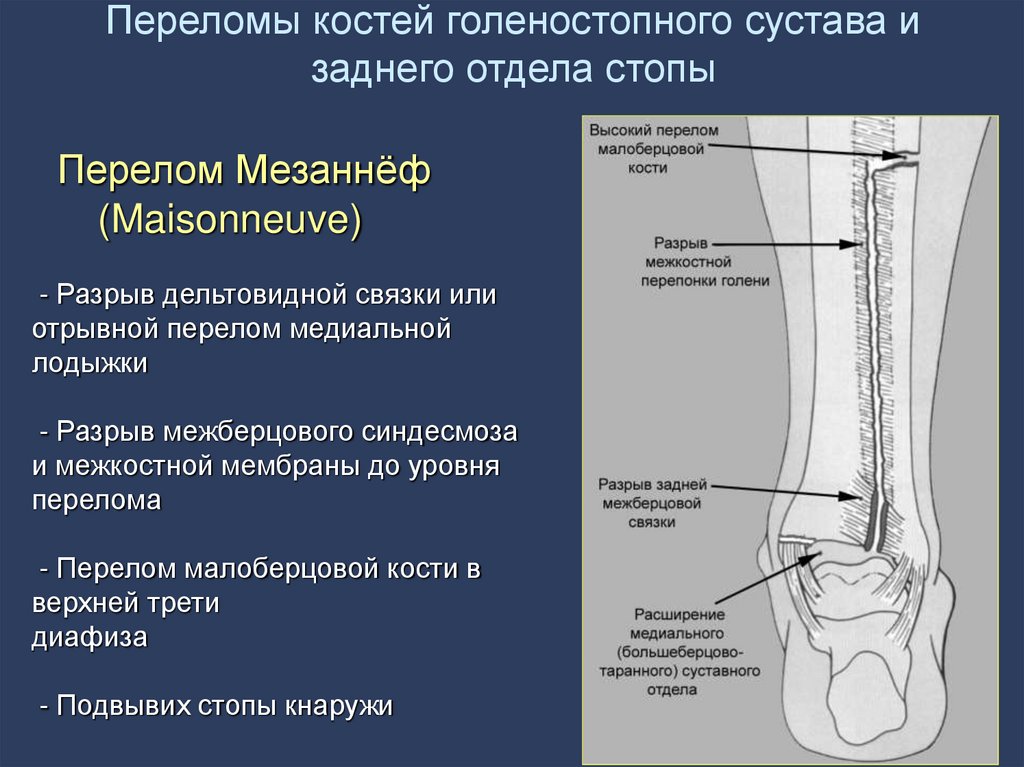
44. Переломы костей голеностопного сустава и заднего отдела стопы
Перелом Мезаннёф(Maisonneuve)
- Разрыв дельтовидной связки или
отрывной перелом медиальной
лодыжки
- Разрыв межберцового синдесмоза
и межкостной мембраны до уровня
перелома
- Перелом малоберцовой кости в
верхней трети
диафиза
- Подвывих стопы кнаружи
45. Перелом Maisonneuve
22
3
1
T1-ВИ
4
PD FS-ВИ
1.
Отрывной перелом медиальной лодыжки.
2.
Перелом заднего края большеберцовой
кости.
3.
Разрыв межберцового синдесмоза.
4.
Разрыв дельтовидной связки.
PD FS-ВИ
46.
-Перелом Дюпюитрена
(Dupuytren)
- Разрыв дельтовидной связки или
отрывной перелом медиальной
лодыжки (в месте прикрепления
дельтовидной связки)
Перелом малоберцовой кости на
высоте 6-8 см от дистального конца
латеральной лодыжки
- Разрыв межберцового синдесмоза
- Подвывих стопы кнаружи
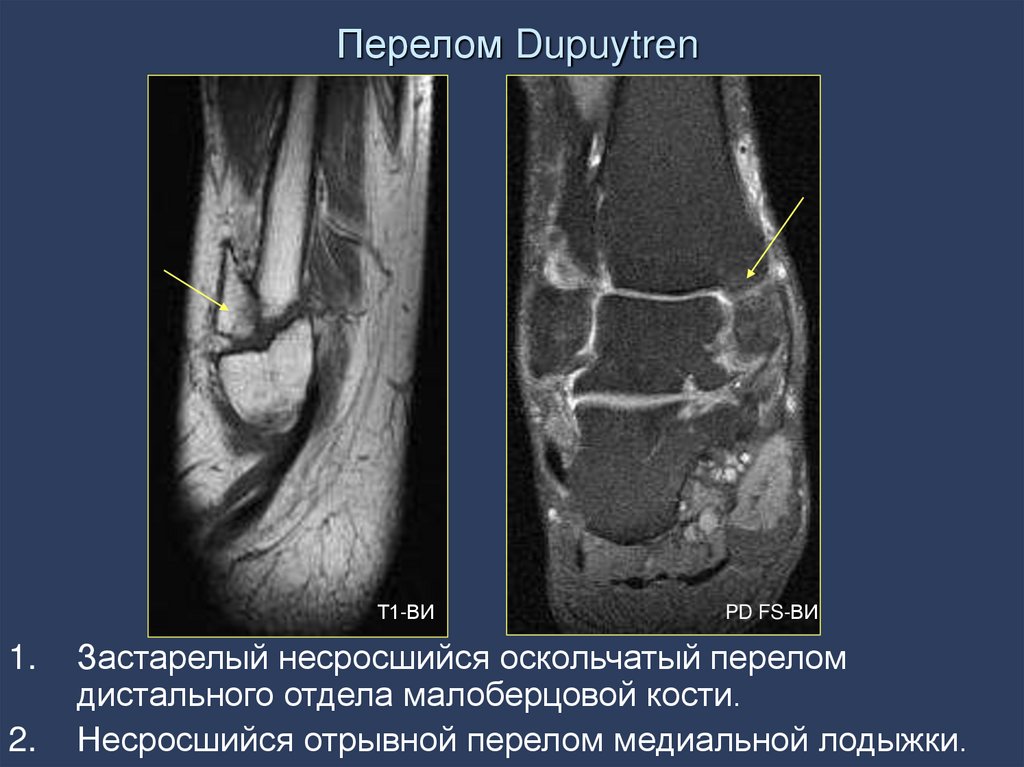
47. Перелом Dupuytren
Т1-ВИ1.
2.
PD FS-ВИ
Застарелый несросшийся оскольчатый перелом
дистального отдела малоберцовой кости.
Несросшийся отрывной перелом медиальной лодыжки.
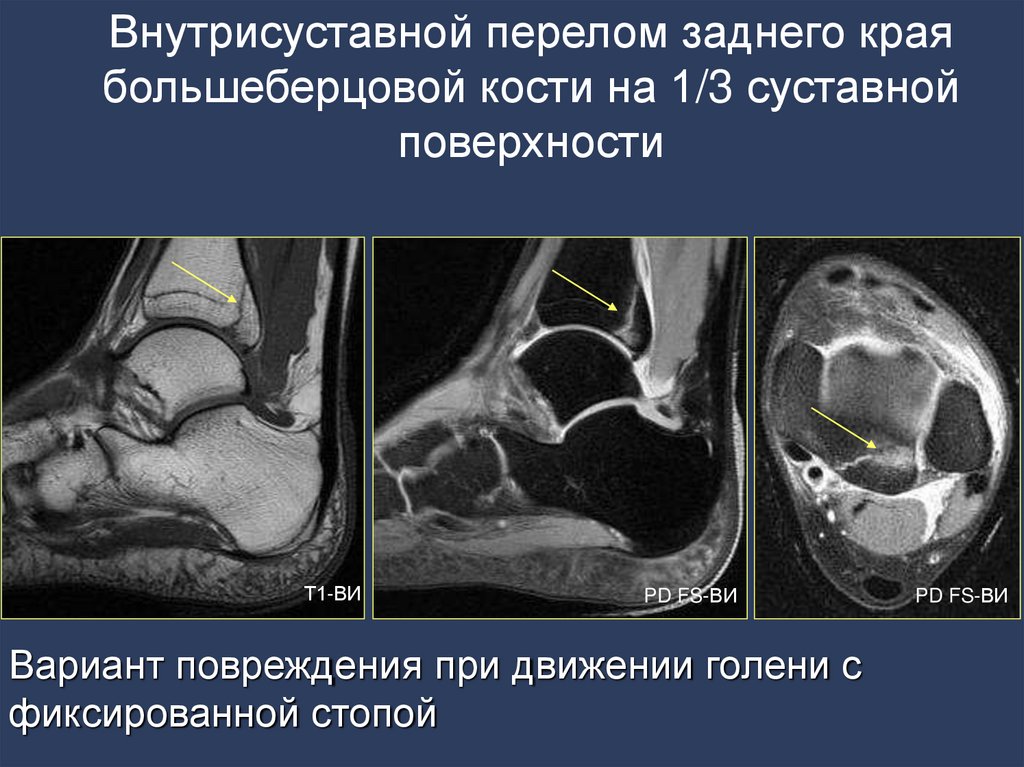
48.
Внутрисуставной перелом заднего краябольшеберцовой кости на 1/3 суставной
поверхности
Т1-ВИ
PD FS-ВИ
Вариант повреждения при движении голени с
фиксированной стопой
PD FS-ВИ
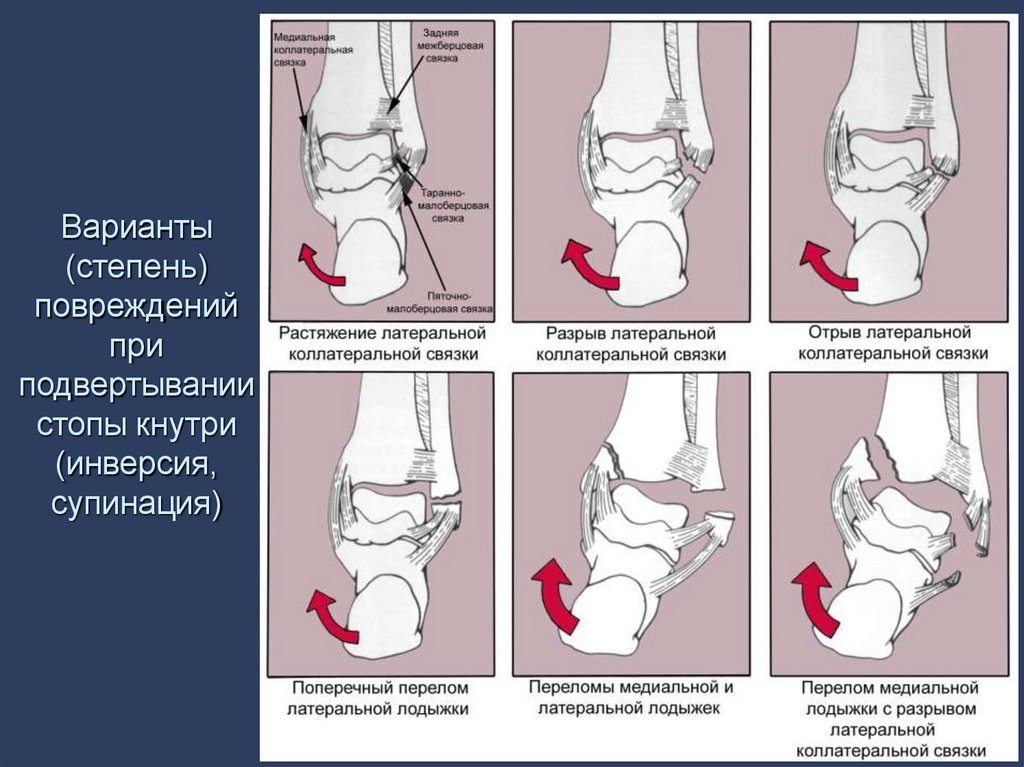
49. Варианты (степень) повреждений при подвертывании стопы кнутри (инверсия, супинация)
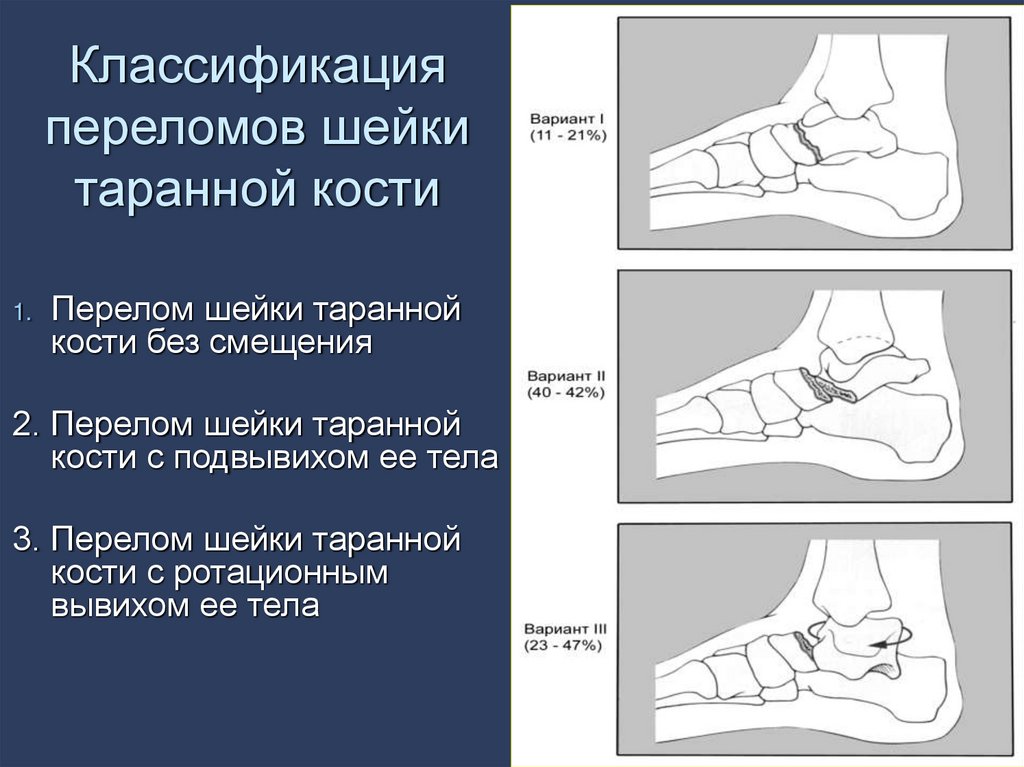
50. Классификация переломов шейки таранной кости
1.Перелом шейки таранной
кости без смещения
2. Перелом шейки таранной
кости с подвывихом ее тела
3. Перелом шейки таранной
кости с ротационным
вывихом ее тела
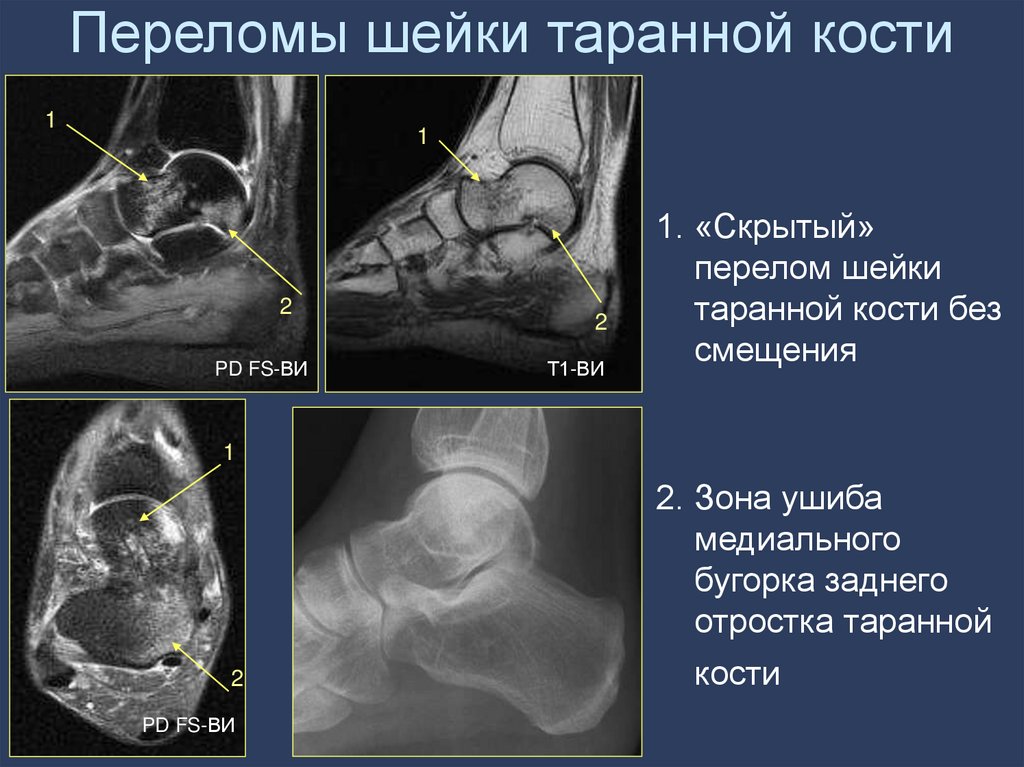
51. Переломы шейки таранной кости
11
2
PD FS-ВИ
2
Т1-ВИ
1. «Скрытый»
перелом шейки
таранной кости без
смещения
1
2. Зона ушиба
медиального
бугорка заднего
отростка таранной
2
PD FS-ВИ
кости
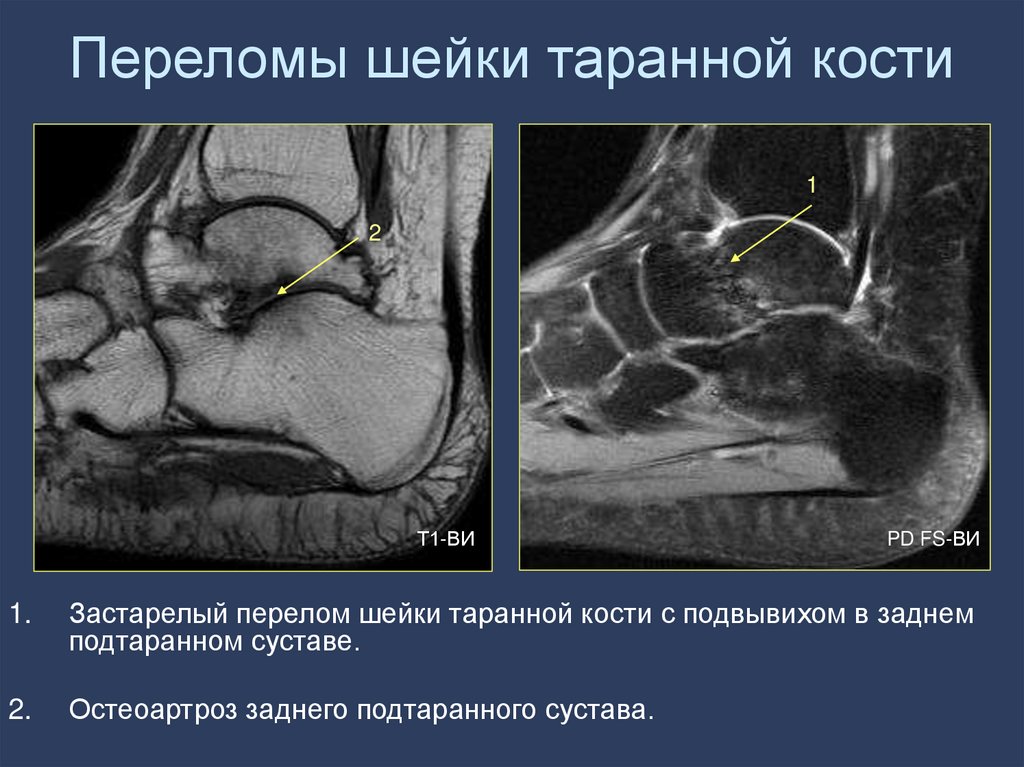
52. Переломы шейки таранной кости
12
Т1-ВИ
PD FS-ВИ
1.
Застарелый перелом шейки таранной кости с подвывихом в заднем
подтаранном суставе.
2.
Остеоартроз заднего подтаранного сустава.
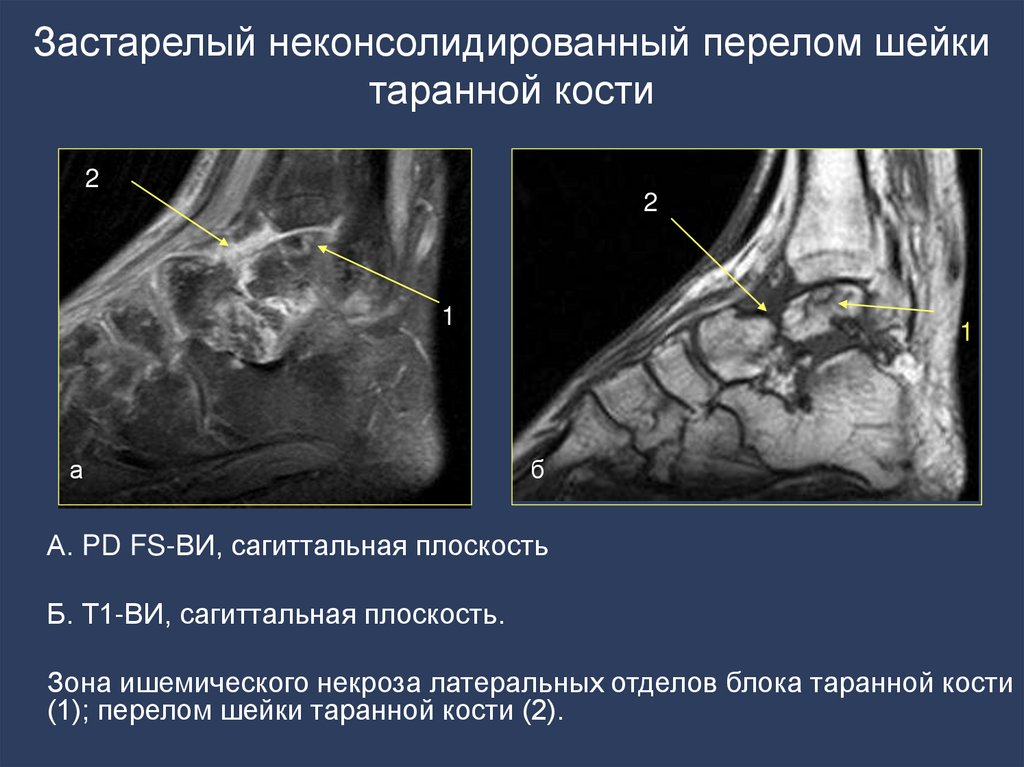
53. Застарелый неконсолидированный перелом шейки таранной кости
22
1
а
1
б
А. PD FS-ВИ, сагиттальная плоскость
Б. Т1-ВИ, сагиттальная плоскость.
Зона ишемического некроза латеральных отделов блока таранной кости
(1); перелом шейки таранной кости (2).
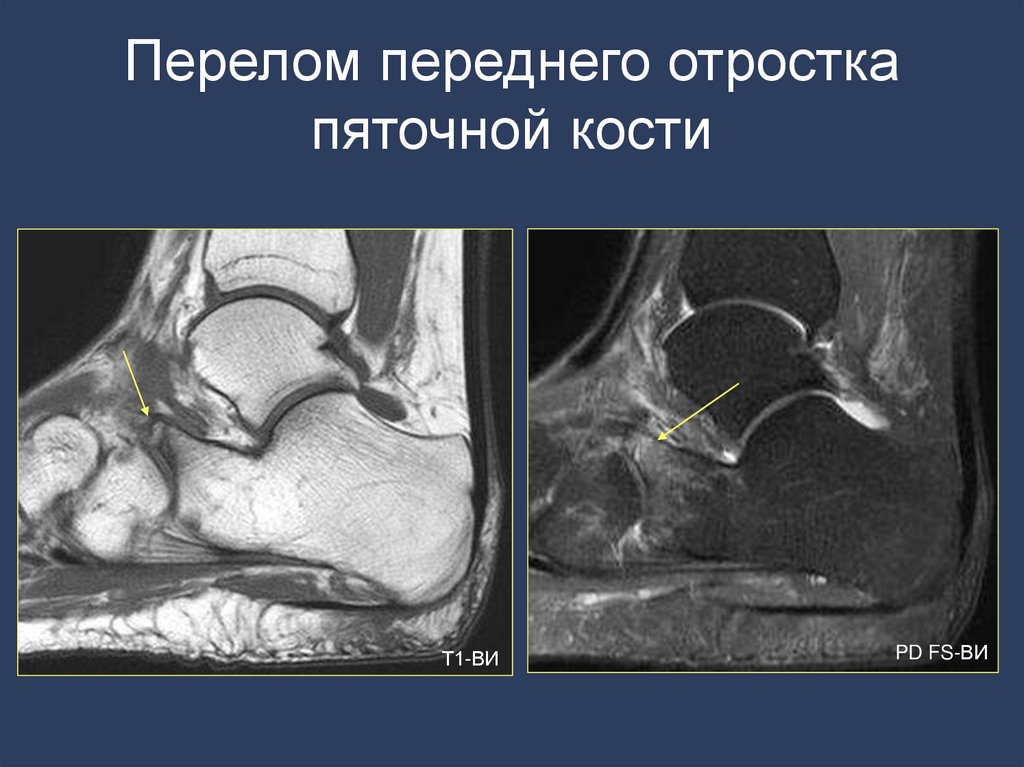
54. Перелом переднего отростка пяточной кости
Т1-ВИPD FS-ВИ
55. Оскольчатый компрессионный перелом пяточной кости
PD FS-ВИТ1-ВИ
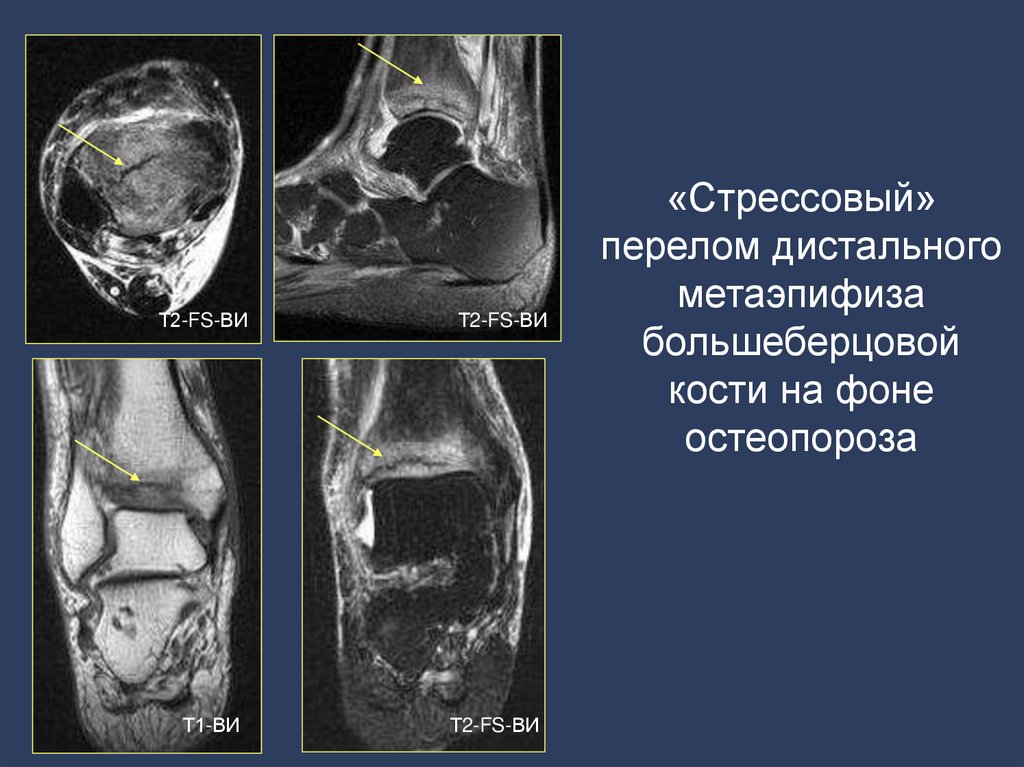
56. «Стрессовый» перелом дистального метаэпифиза большеберцовой кости на фоне остеопороза
Т2-FS-ВИТ2-FS-ВИ
Т1-ВИ
Т2-FS-ВИ
«Стрессовый»
перелом дистального
метаэпифиза
большеберцовой
кости на фоне
остеопороза
57.
Т1-ВИPD FS-ВИ
Перелом медиальной
клиновидной кости у
пациентки с
ангиопатией сосудов
стопы (системная
склеродермия)
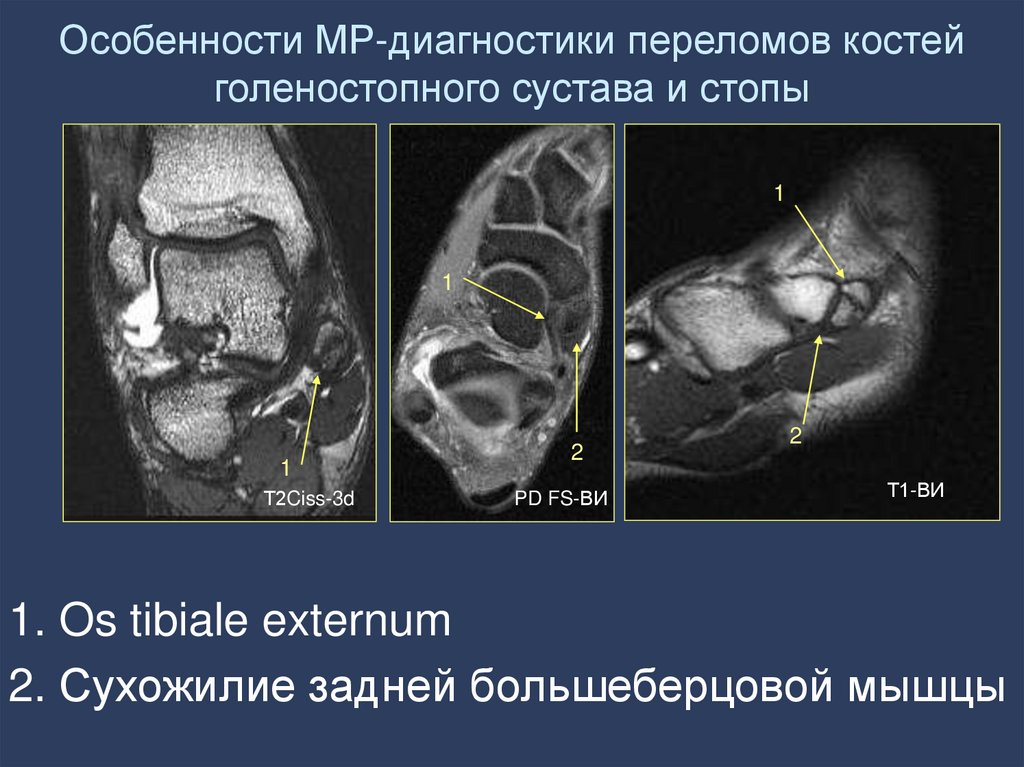
58. Особенности МР-диагностики переломов костей голеностопного сустава и стопы
11
1
Т2Ciss-3d
2
PD FS-ВИ
2
Т1-ВИ
1. Os tibiale externum
2. Сухожилие задней большеберцовой мышцы
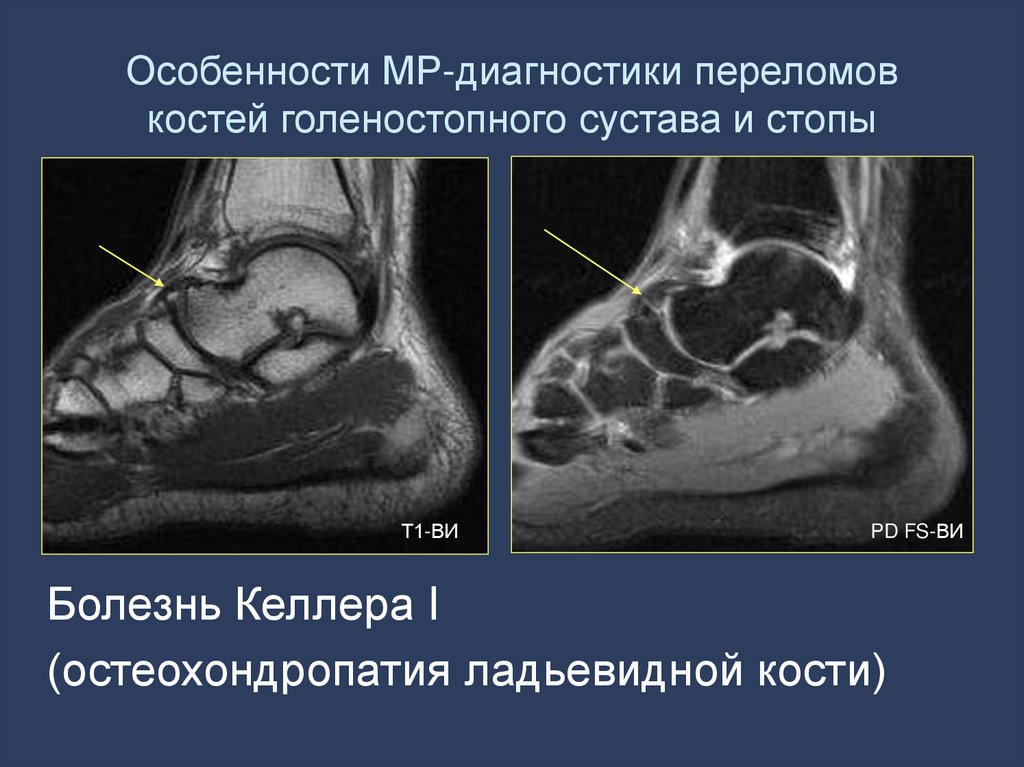
59. Особенности МР-диагностики переломов костей голеностопного сустава и стопы
Т1-ВИPD FS-ВИ
Болезнь Келлера I
(остеохондропатия ладьевидной кости)
60.
Травматическиеповреждения связок
голеностопного сустава и
стопы
61. Латеральный связочный комплекс голеностопного сустава
• Латеральная группа:– передняя таранно-малоберцовая
– пяточно-малоберцовая
– задняя таранно-малоберцовая
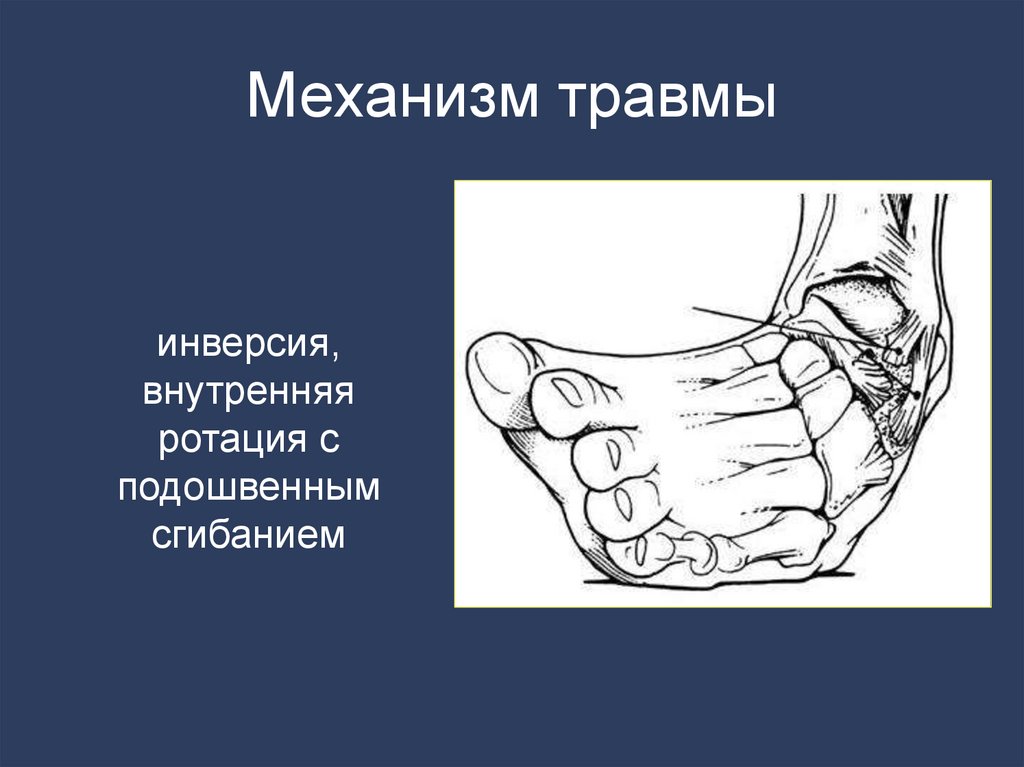
62. Механизм травмы
инверсия,внутренняя
ротация с
подошвенным
сгибанием
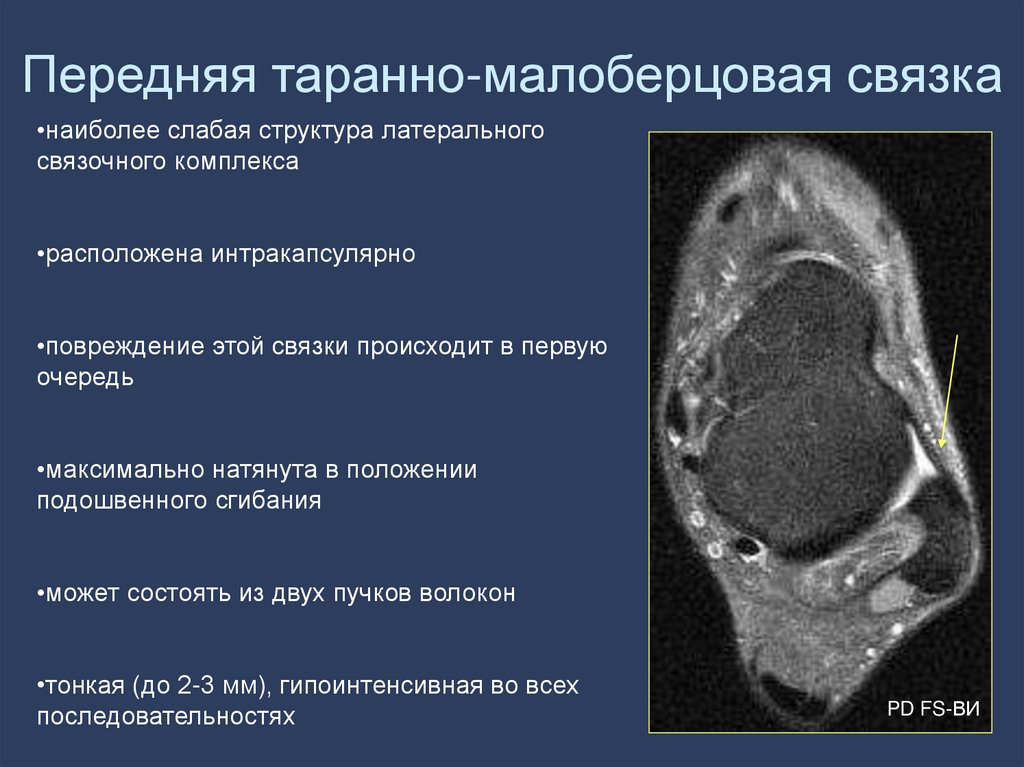
63. Передняя таранно-малоберцовая связка
•наиболее слабая структура латеральногосвязочного комплекса
•расположена интракапсулярно
•повреждение этой связки происходит в первую
очередь
•максимально натянута в положении
подошвенного сгибания
•может состоять из двух пучков волокон
•тонкая (до 2-3 мм), гипоинтенсивная во всех
последовательностях
PD FS-ВИ
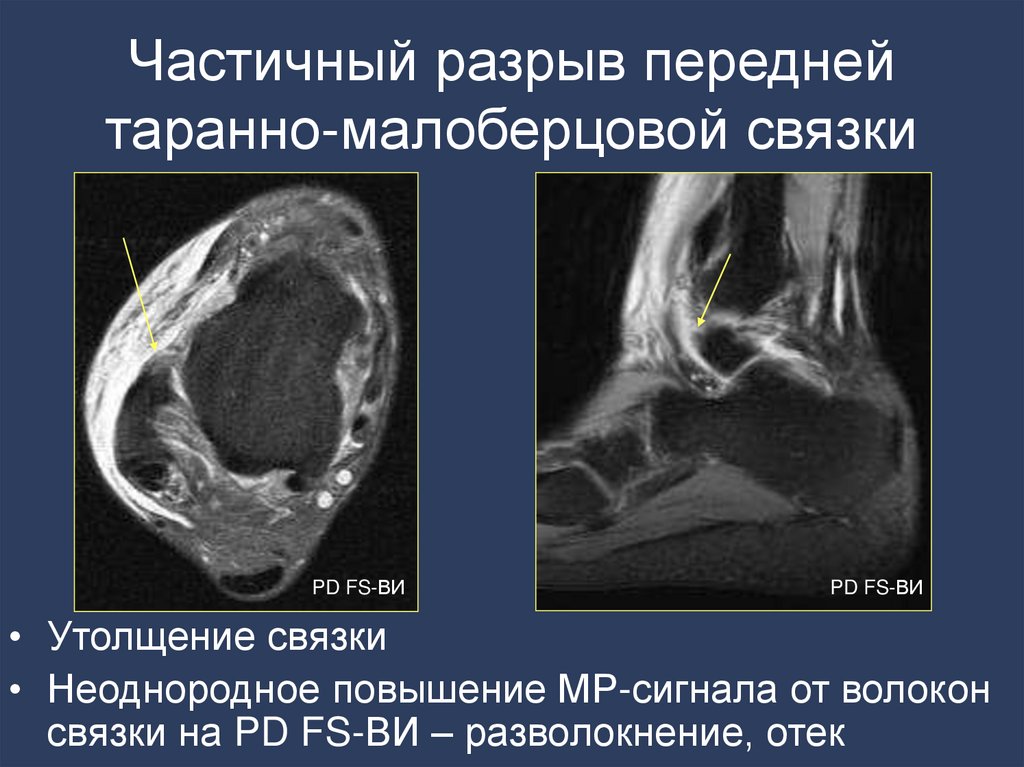
64. Частичный разрыв передней таранно-малоберцовой связки
PD FS-ВИPD FS-ВИ
• Утолщение связки
• Неоднородное повышение МР-сигнала от волокон
связки на PD FS-ВИ – разволокнение, отек
65. Полный разрыв передней таранно-малоберцовой связки
PD FS-ВИТ2-Ciss
PD FS-ВИ
• дефект волокон передней таранно-малоберцовой связки,
заполненный жидкостью
• полный разрыв связки подтверждается на Т1-ВИ или Т2-ВИ
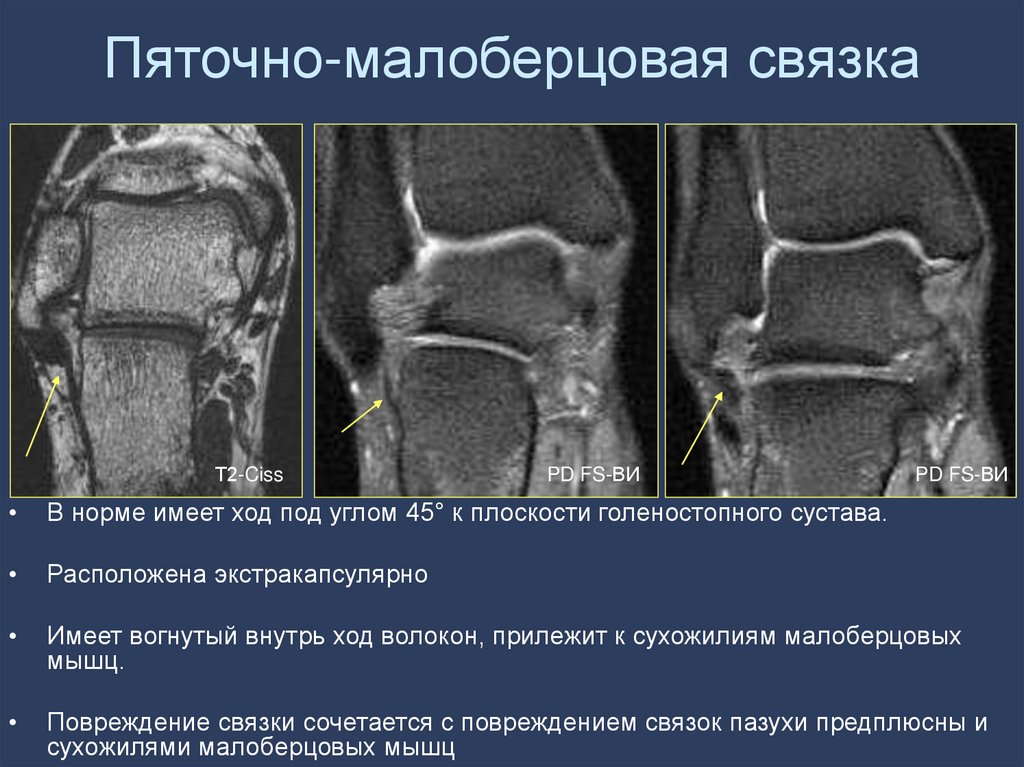
66. Пяточно-малоберцовая связка
Т2-CissPD FS-ВИ
PD FS-ВИ
В норме имеет ход под углом 45° к плоскости голеностопного сустава.
Расположена экстракапсулярно
Имеет вогнутый внутрь ход волокон, прилежит к сухожилиям малоберцовых
мышц.
Повреждение связки сочетается с повреждением связок пазухи предплюсны и
сухожилями малоберцовых мышц
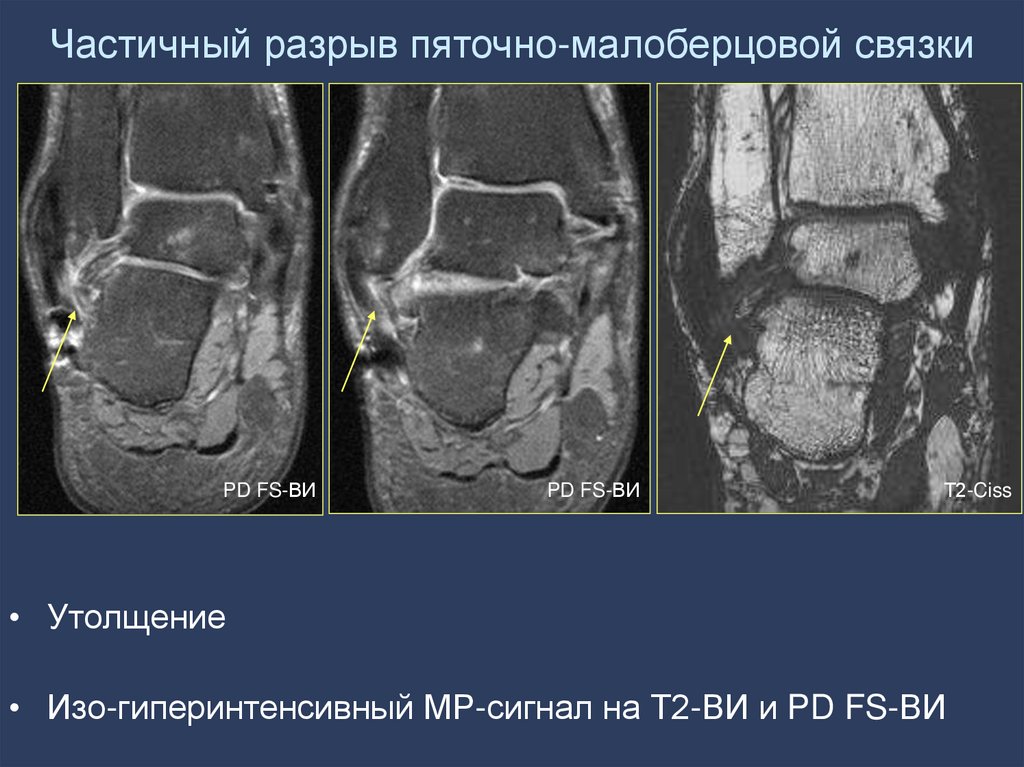
67. Частичный разрыв пяточно-малоберцовой связки
PD FS-ВИPD FS-ВИ
Т2-Ciss
• Утолщение
• Изо-гиперинтенсивный МР-сигнал на Т2-ВИ и PD FS-ВИ
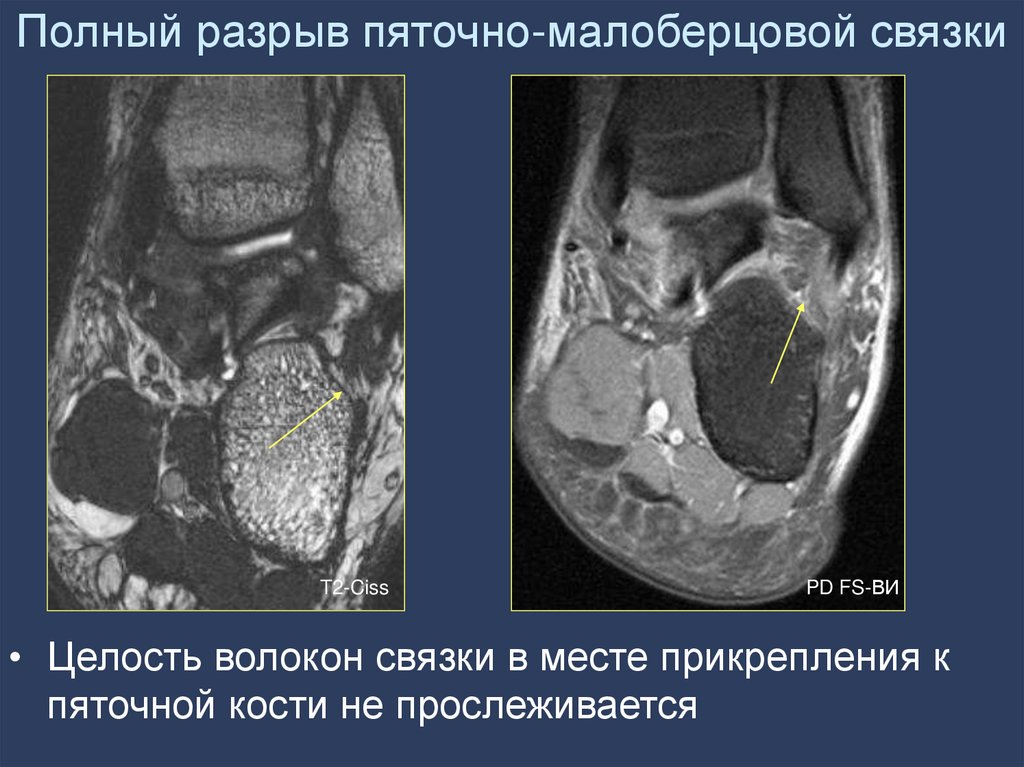
68. Полный разрыв пяточно-малоберцовой связки
T2-CissPD FS-ВИ
• Целость волокон связки в месте прикрепления к
пяточной кости не прослеживается
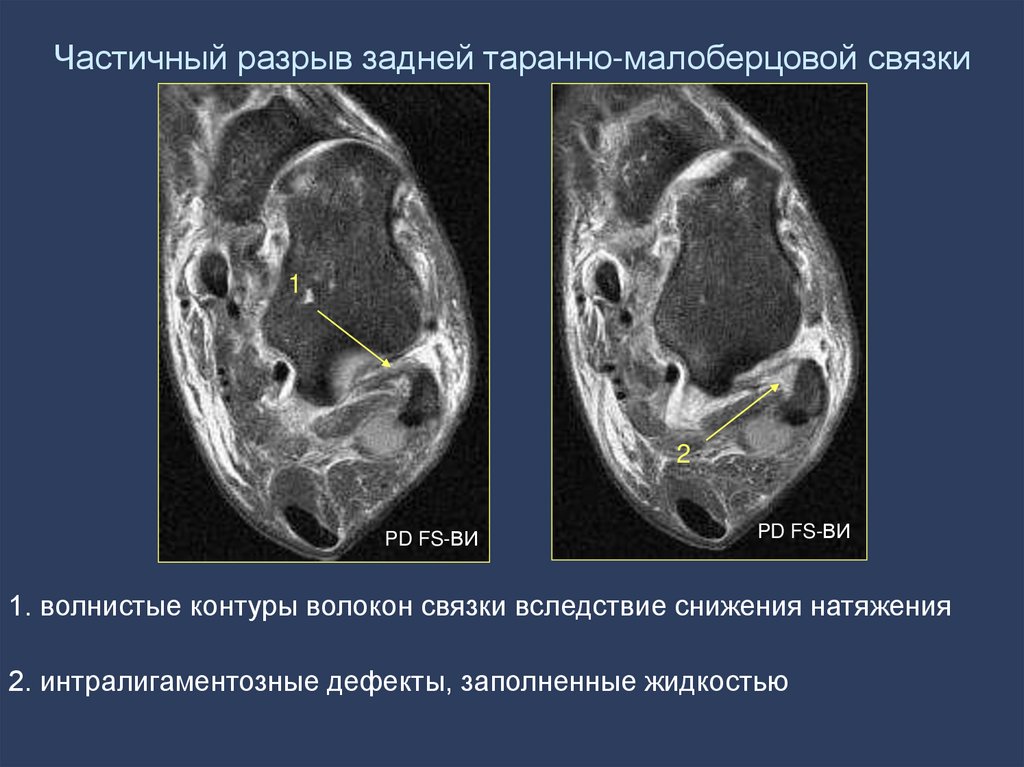
69. Частичный разрыв задней таранно-малоберцовой связки
12
PD FS-ВИ
PD FS-ВИ
1. волнистые контуры волокон связки вследствие снижения натяжения
2. интралигаментозные дефекты, заполненные жидкостью
70. Медиальный связочный комплекс
Дельтовидная связка:Поверхностные компоненты
(экстракапсулярно):
•большеберцоволадьевидная
•большеберцово-пяточная
•большеберцово-связочная
(tibio-ligamentous,
tibiospring)
•поверхностняя задняя
большеберцово-таранная
связки
Глубокие компоненты
(интаркапсулярно):
•передняя большеберцовотаранная
71. Поверхностный компонент дельтовидной связки
31
1
2
PD FS-ВИ
PD FS-ВИ
PD FS-ВИ
PD FS-ВИ
1.
Большеберцово-ладьевидная и большеберцово-связочная связки.
2.
Большеберцово-пяточная связка.
3.
Поверхностная задняя большеберцово-таранная связка.
72. Глубокий компонент дельтовидной связки
12
2
PD FS-ВИ
PD FS-ВИ
1. Передняя большеберцово-таранная связка
2. Глубокая задняя большеберцово-таранная связка
73. Травматический разрыв дельтовидной связки
12
PD FS-ВИ
PD FS-ВИ
1.
Частичный разрыв глубокой задней большеберцово-таранной связки.
2.
Полный разрыв большеберцово-пяточной связки.
74. Травматический разрыв дельтовидной связки
12
PD FS-ВИ
PD FS-ВИ
1.
Полный разрыв передней большеберцово-таранной связки.
2.
Полный разрыв большеберцово-ладьевидной связки.
75. Травматический разрыв дельтовидной связки
PD FS-ВИТ1-ВИ
PD FS-ВИ
• Трабекулярный отек таранной и большеберцовой
костей в местах прикрепления к ним волокон
дельтовидной связки.
76.
Синдром пазухи предплюсны –патологическое состояние,
вызывающее острый или хронический
болевой синдром в латеральном отделе
голеностопного сустава,
характеризующийся отеком,
кровоизлиянием жировой клетчатки
пазухи в острую стадию и фиброзом в
хроническую с или без повреждения
связок пазухи.
77. Синдром пазухи предплюсны
• Механизм травмы – инверсия с подошвеннымсгибанием
• Кровоизлияние или отек жировой клетчатки
пазухи предплюсны – нарушение венозного
оттока –
• Фиброз жировой клетчатки
• Раздражение нервных волокон внутри пазухи
78. Структуры пазухи предплюсны
1PD FS-ВИ
2
2
1
T2-Ciss
T2-Ciss
1.
Межкостная таранно-пяточная связка.
2.
Шеечная связка.
PD FS-ВИ
79. Структуры пазухи предплюсны
11
Т1-ВИ
PD FS-ВИ
2
1.
Жировая клетчатка
пазухи предплюсны.
2.
Волокна нижнего
удерживателя
разгибателей.
1
1
2
Т1-ВИ
Т2-Ciss
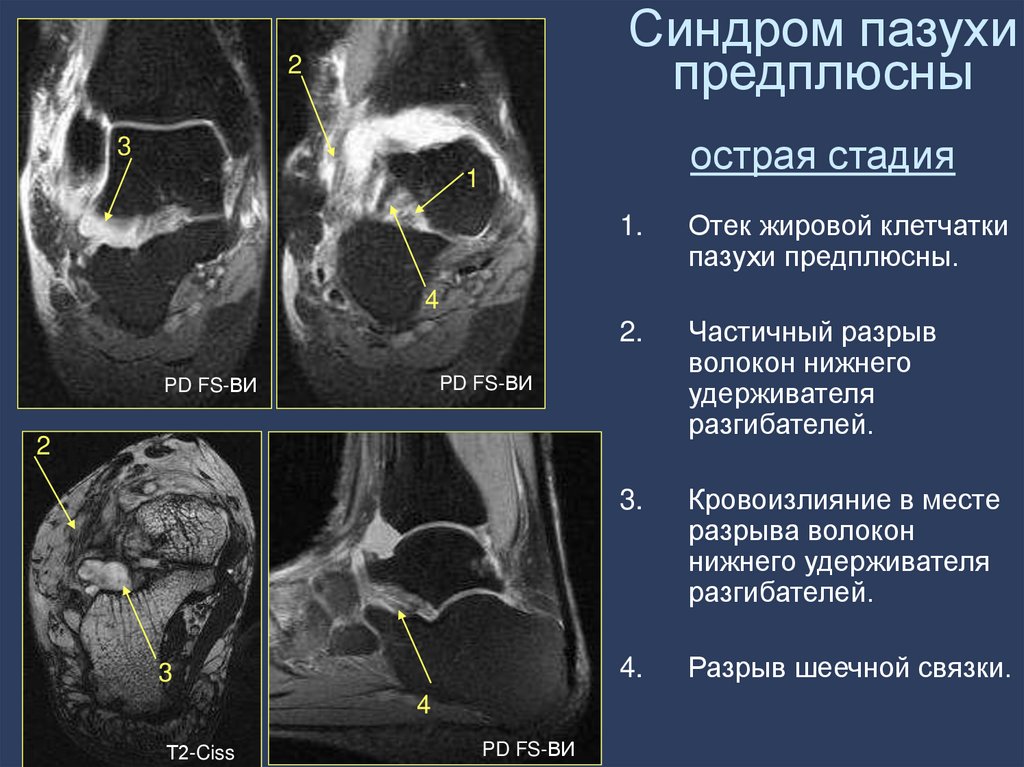
80. Синдром пазухи предплюсны острая стадия
Синдром пазухипредплюсны
2
острая стадия
3
1
1.
Отек жировой клетчатки
пазухи предплюсны.
2.
Частичный разрыв
волокон нижнего
удерживателя
разгибателей.
3.
Кровоизлияние в месте
разрыва волокон
нижнего удерживателя
разгибателей.
4.
Разрыв шеечной связки.
4
PD FS-ВИ
PD FS-ВИ
2
3
4
Т2-Ciss
PD FS-ВИ
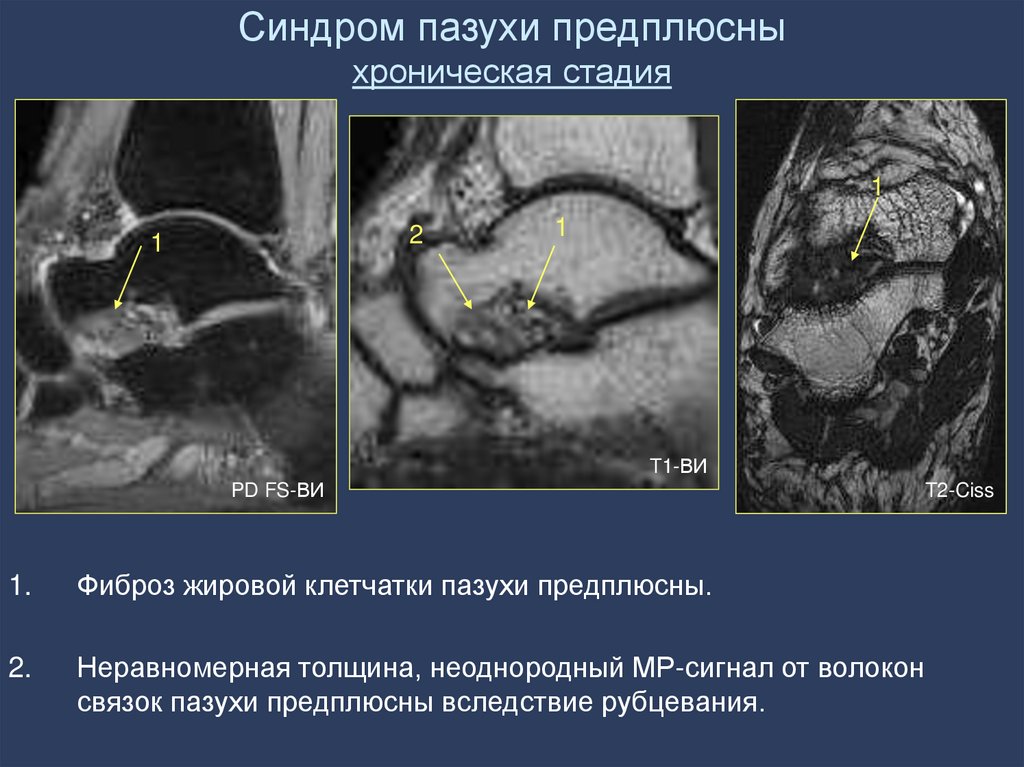
81. Синдром пазухи предплюсны хроническая стадия
12
1
1
T1-ВИ
PD FS-ВИ
1.
Фиброз жировой клетчатки пазухи предплюсны.
2.
Неравномерная толщина, неоднородный МР-сигнал от волокон
связок пазухи предплюсны вследствие рубцевания.
T2-Ciss
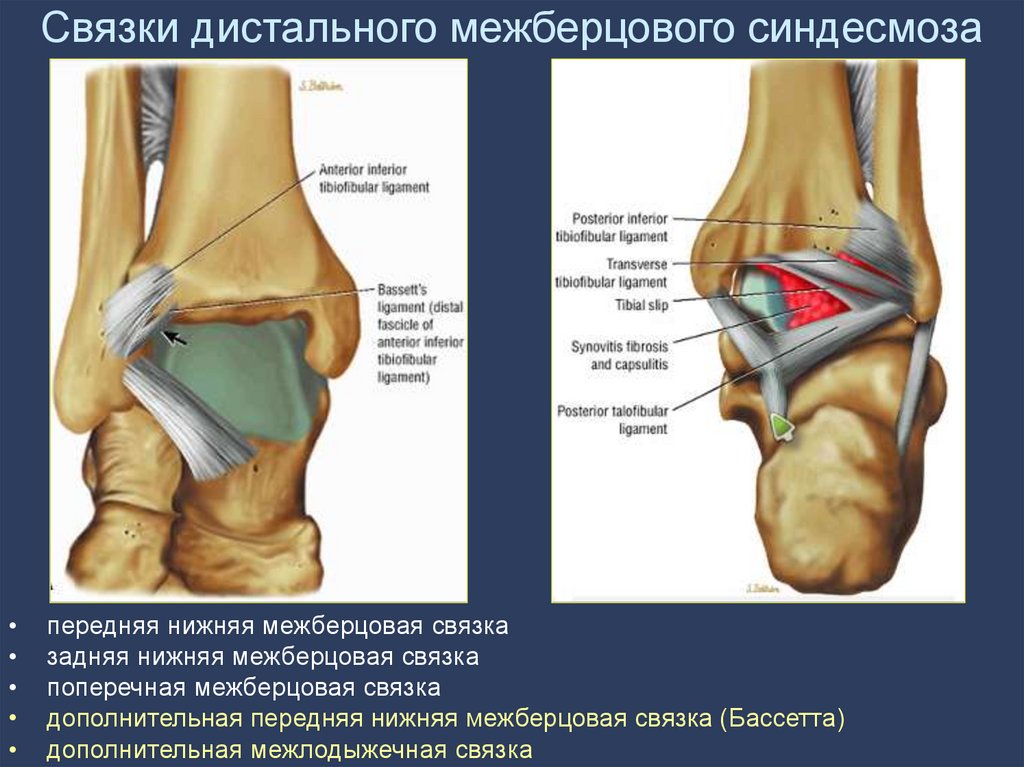
82. Связки дистального межберцового синдесмоза
передняя нижняя межберцовая связка
задняя нижняя межберцовая связка
поперечная межберцовая связка
дополнительная передняя нижняя межберцовая связка (Бассетта)
дополнительная межлодыжечная связка
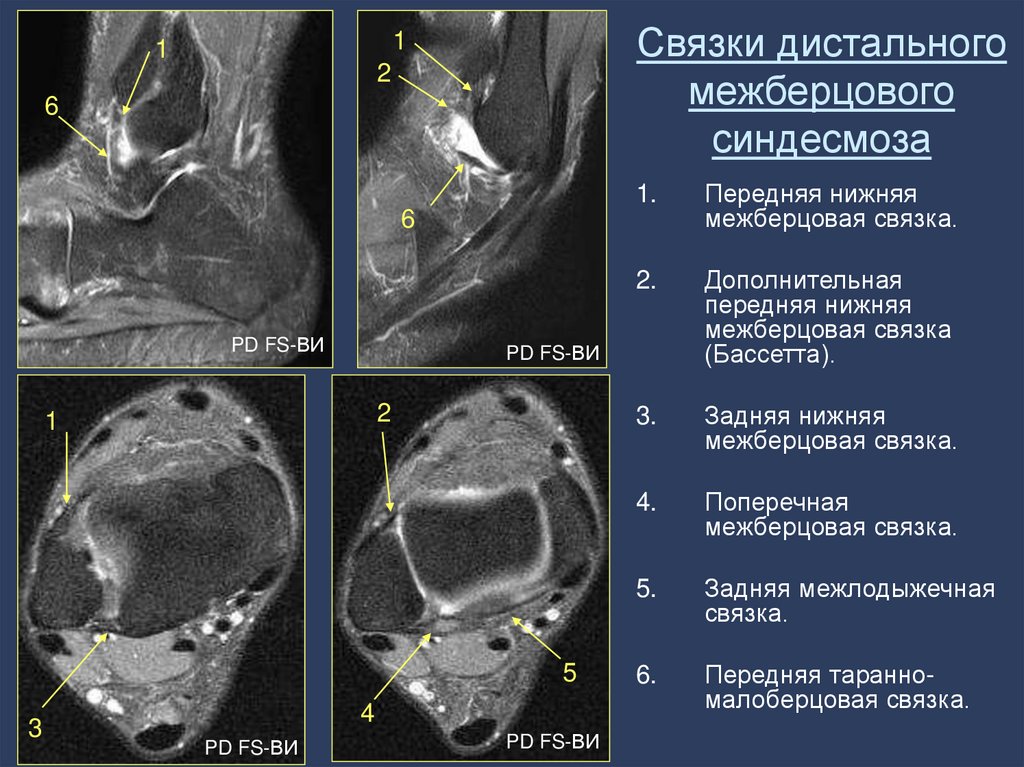
83. Связки дистального межберцового синдесмоза
11
2
6
1.
Передняя нижняя
межберцовая связка.
2.
Дополнительная
передняя нижняя
межберцовая связка
(Бассетта).
3.
Задняя нижняя
межберцовая связка.
4.
Поперечная
межберцовая связка.
5.
Задняя межлодыжечная
связка.
6.
Передняя таранномалоберцовая связка.
6
PD FS-ВИ
PD FS-ВИ
2
1
5
3
4
PD FS-ВИ
PD FS-ВИ
84. Повреждение связок дистального межберцового синдесмоза
11
2
3
PD FS-ВИ
PD FS-ВИ
1.
Полный разрыв передней нижней межберцовой связки.
2.
Частичный разрыв задней нижней межберцовой связки.
3.
Частичный разрыв поперечной межберцовой связки.
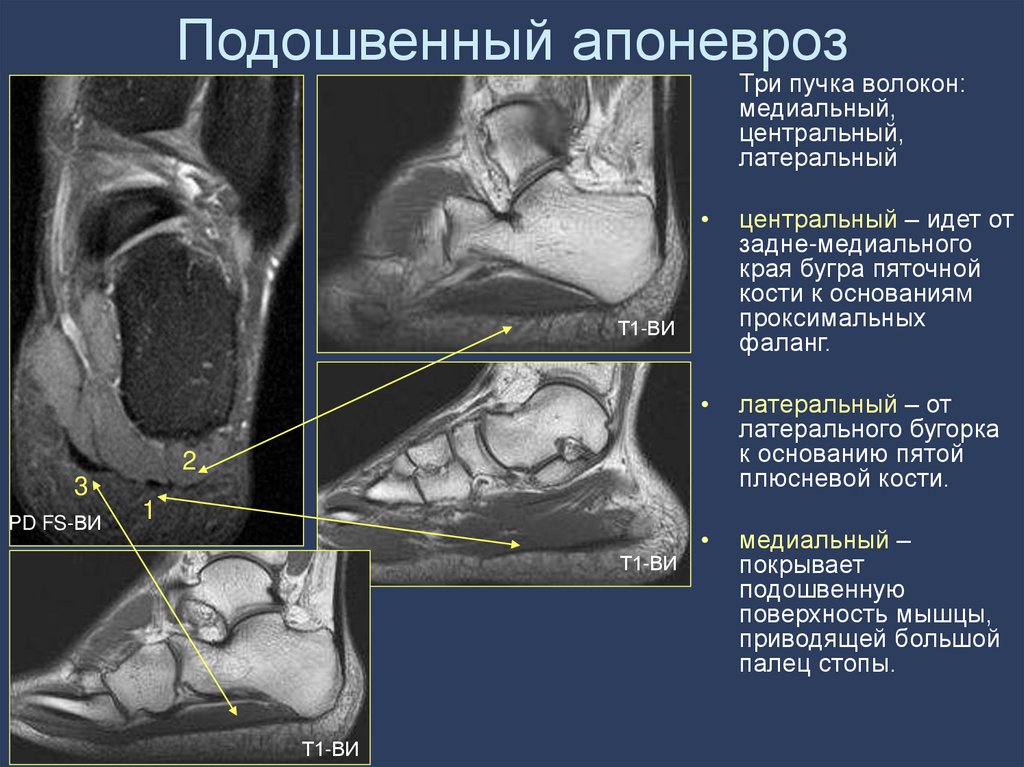
85. Подошвенный апоневроз
Три пучка волокон:медиальный,
центральный,
латеральный
центральный – идет от
задне-медиального
края бугра пяточной
кости к основаниям
проксимальных
фаланг.
латеральный – от
латерального бугорка
к основанию пятой
плюсневой кости.
медиальный –
покрывает
подошвенную
поверхность мышцы,
приводящей большой
палец стопы.
Т1-ВИ
2
3
PD FS-ВИ
1
Т1-ВИ
Т1-ВИ
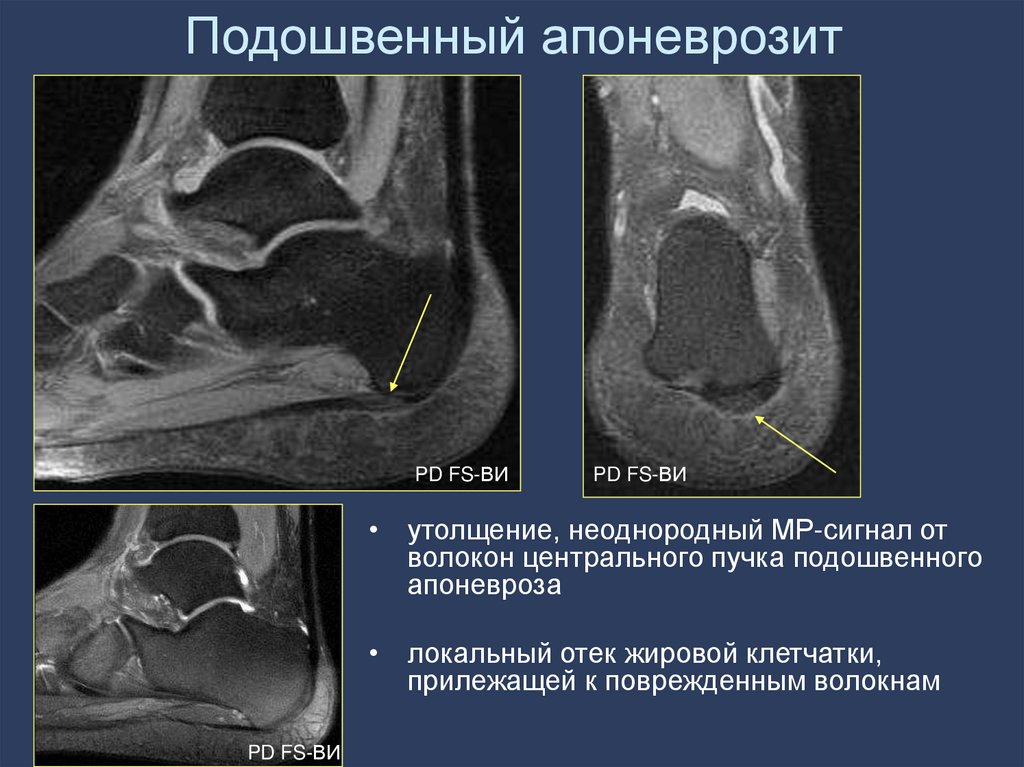
86. Подошвенный апоневрозит
PD FS-ВИPD FS-ВИ
• утолщение, неоднородный МР-сигнал от
волокон центрального пучка подошвенного
апоневроза
• локальный отек жировой клетчатки,
прилежащей к поврежденным волокнам
PD FS-ВИ
87.
Патологические изменениясухожилий голеностопного
сустава и стопы
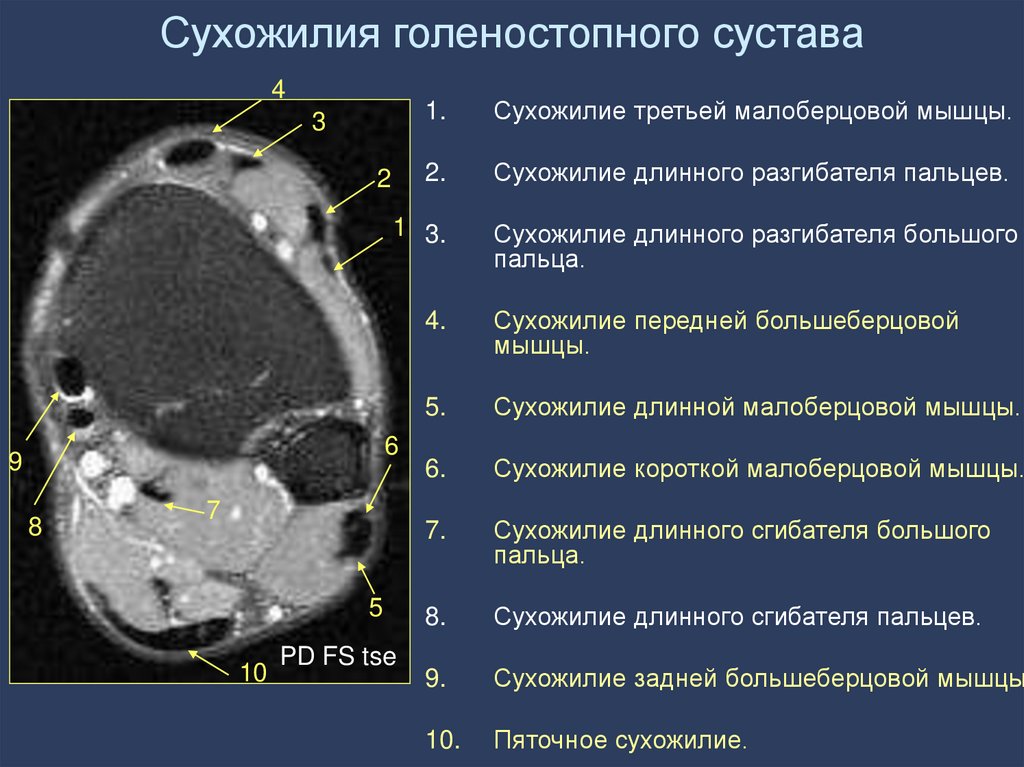
88. Сухожилия голеностопного сустава
41.
Сухожилие третьей малоберцовой мышцы.
2.
Сухожилие длинного разгибателя пальцев.
1 3.
Сухожилие длинного разгибателя большого
пальца.
3
2
6
9
8
7
5
10
PD FS tse
4.
Сухожилие передней большеберцовой
мышцы.
5.
Сухожилие длинной малоберцовой мышцы.
6.
Сухожилие короткой малоберцовой мышцы.
7.
Сухожилие длинного сгибателя большого
пальца.
8.
Сухожилие длинного сгибателя пальцев.
9.
Сухожилие задней большеберцовой мышцы
10.
Пяточное сухожилие.
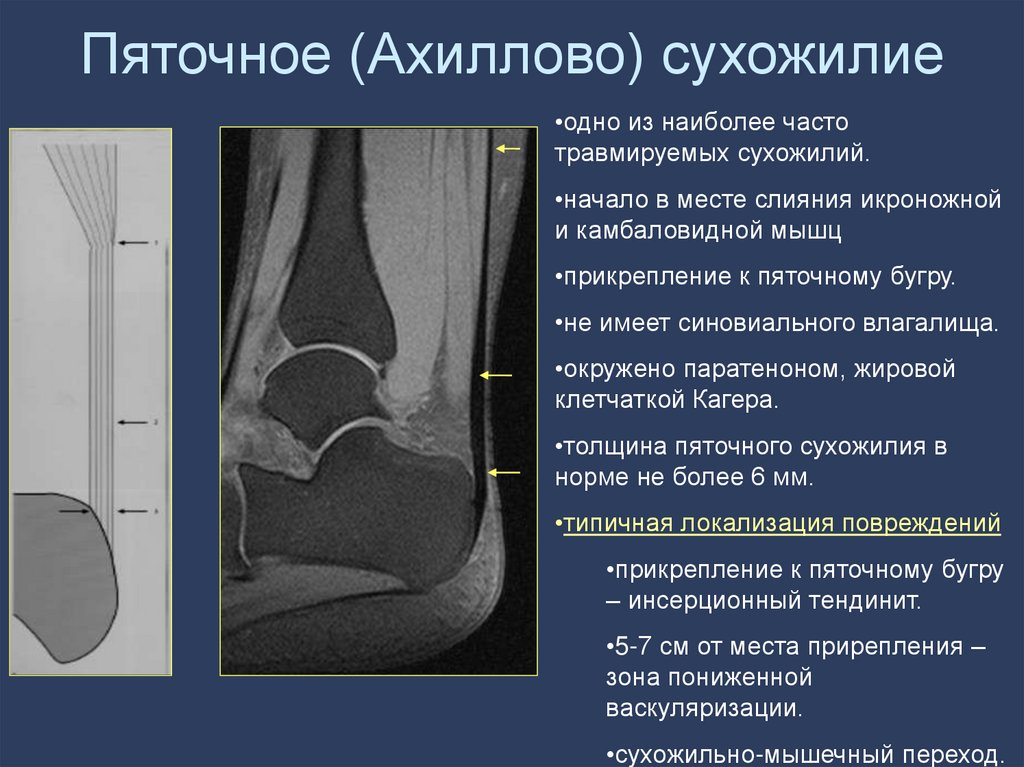
89. Пяточное (Ахиллово) сухожилие
•одно из наиболее частотравмируемых сухожилий.
•начало в месте слияния икроножной
и камбаловидной мышц
•прикрепление к пяточному бугру.
•не имеет синовиального влагалища.
•окружено паратеноном, жировой
клетчаткой Кагера.
•толщина пяточного сухожилия в
норме не более 6 мм.
•типичная локализация повреждений
•прикрепление к пяточному бугру
– инсерционный тендинит.
•5-7 см от места прирепления –
зона пониженной
васкуляризации.
•сухожильно-мышечный переход.
90. Частичный разрыв пяточного сухожилия
AВ
3
2
1
T2 fi3d
Pd FS tse
в
А. травматический частичный разрыв пяточного сухожилия на 3 см выше
места его прикрепления к пяточному бугру (стрелка)
В. Инсерционный тендинит пяточного сухожилия (1). Деформация
Хаглунда (2). Паратендинит (3)
91. Полный разрыв пяточного сухожилия
PD-ВИТ2-ВИ
• Дефект волокон сухожилия, заполненный жидкостью.
• Типичное место разрыва – 5-7 см от места прикрепления
пяточного сухожилия к бугру пяточной кости.
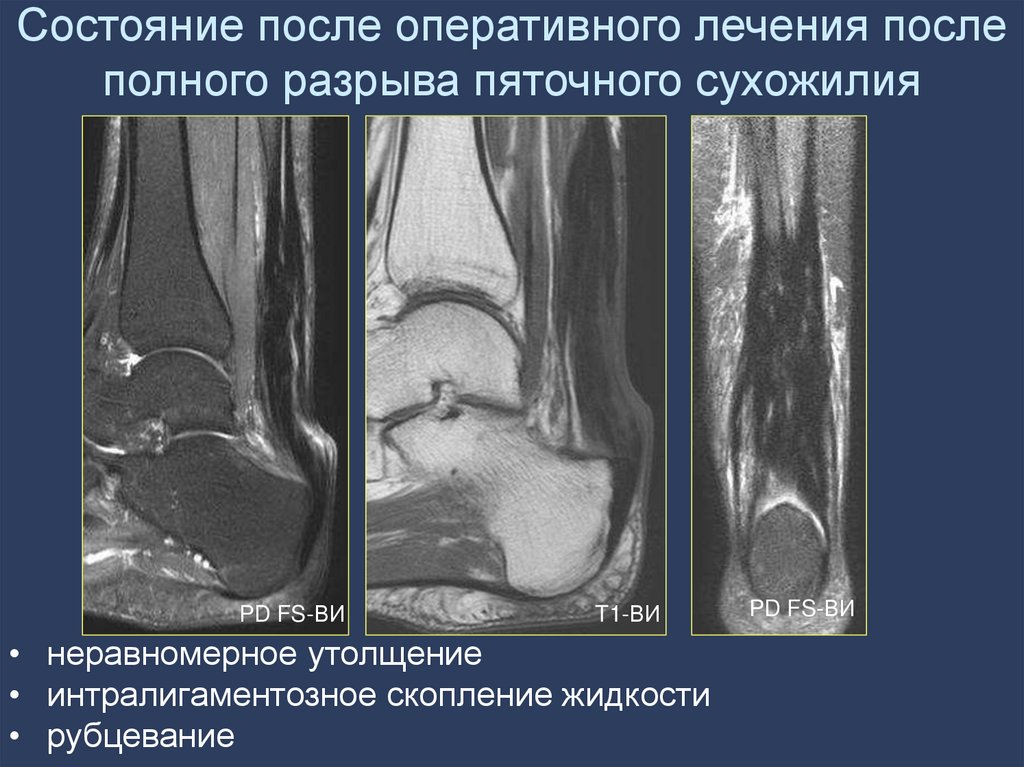
92. Состояние после оперативного лечения после полного разрыва пяточного сухожилия
PD FS-ВИT1-ВИ
• неравномерное утолщение
• интралигаментозное скопление жидкости
• рубцевание
PD FS-ВИ
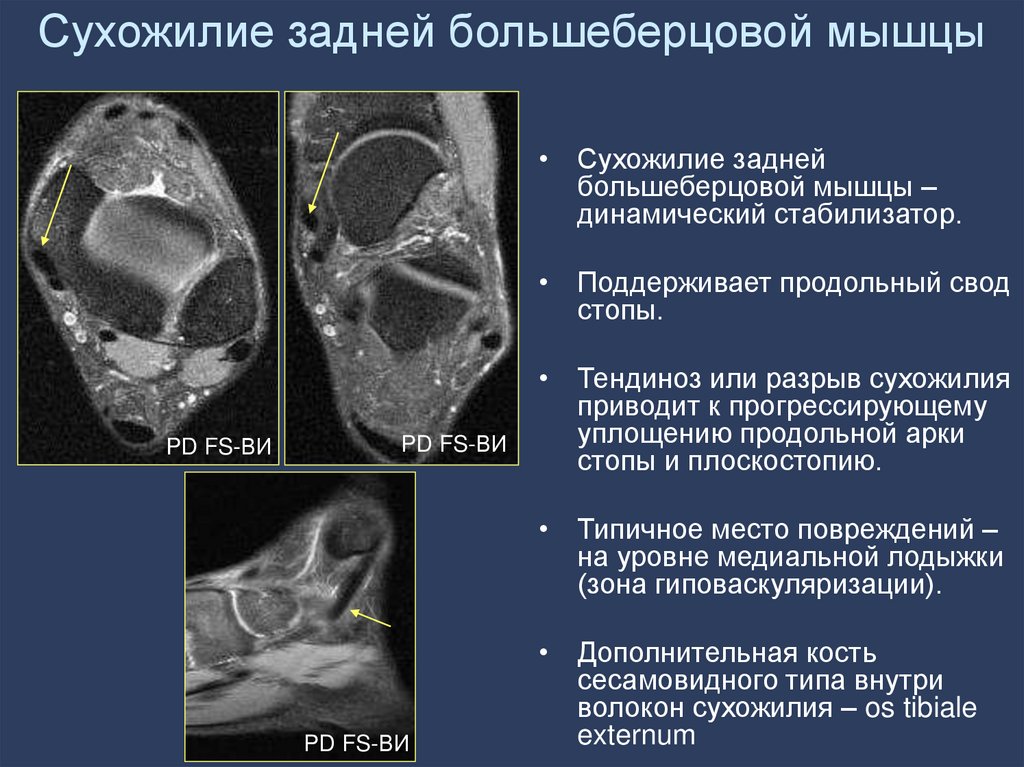
93. Сухожилие задней большеберцовой мышцы
• Сухожилие заднейбольшеберцовой мышцы –
динамический стабилизатор.
• Поддерживает продольный свод
стопы.
PD FS-ВИ
PD FS-ВИ
• Тендиноз или разрыв сухожилия
приводит к прогрессирующему
уплощению продольной арки
стопы и плоскостопию.
• Типичное место повреждений –
на уровне медиальной лодыжки
(зона гиповаскуляризации).
PD FS-ВИ
• Дополнительная кость
сесамовидного типа внутри
волокон сухожилия – os tibiale
externum
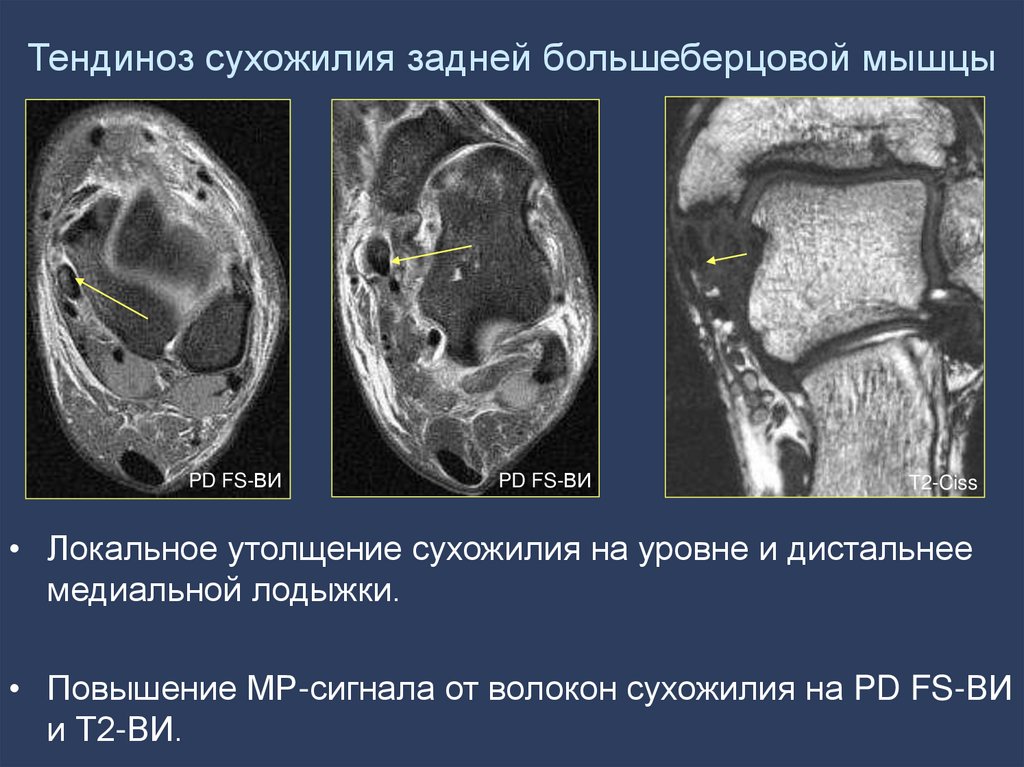
94. Тендиноз сухожилия задней большеберцовой мышцы
PD FS-ВИPD FS-ВИ
T2-Ciss
• Локальное утолщение сухожилия на уровне и дистальнее
медиальной лодыжки.
• Повышение МР-сигнала от волокон сухожилия на PD FS-ВИ
и Т2-ВИ.
95. Частичный продольный дегенеративный разрыв сухожилия задней большеберцовой мышцы
PD FS-ВИPD FS-ВИ
• Утолщение, продольный разрыв сухожилия на два
субсегмента на уровне медиальной лодыжки.
PD FS-ВИ
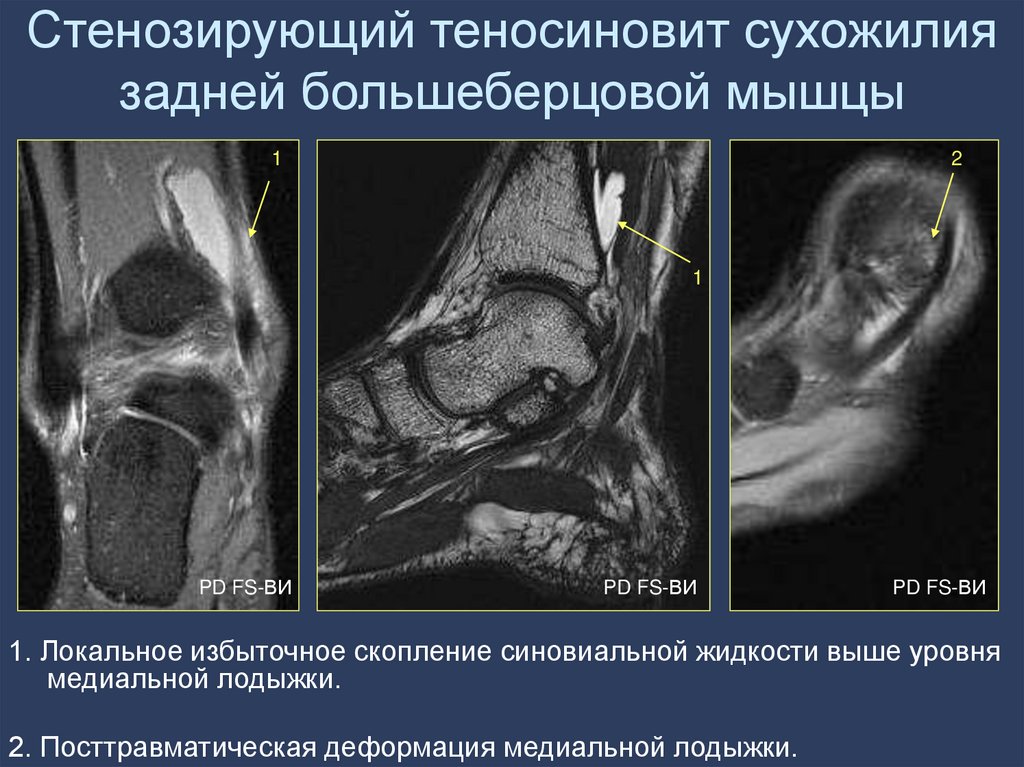
96. Стенозирующий теносиновит сухожилия задней большеберцовой мышцы
12
1
PD FS-ВИ
PD FS-ВИ
PD FS-ВИ
1. Локальное избыточное скопление синовиальной жидкости выше уровня
медиальной лодыжки.
2. Посттравматическая деформация медиальной лодыжки.
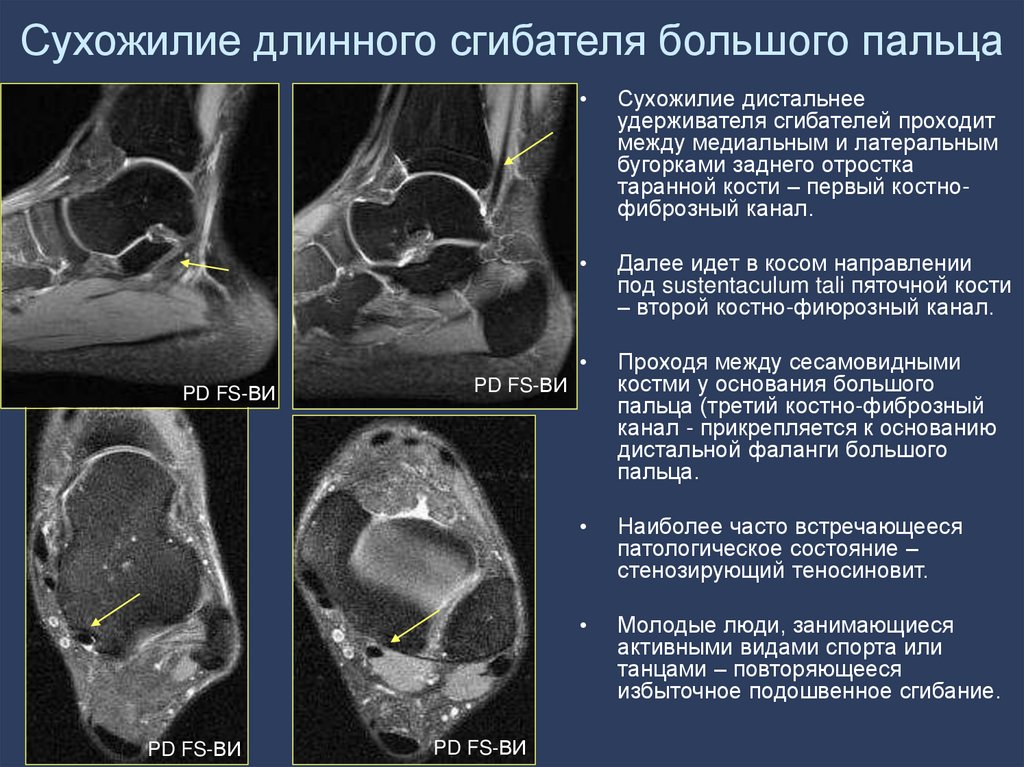
97. Сухожилие длинного сгибателя большого пальца
PD FS-ВИPD FS-ВИ
Сухожилие дистальнее
удерживателя сгибателей проходит
между медиальным и латеральным
бугорками заднего отростка
таранной кости – первый костнофиброзный канал.
Далее идет в косом направлении
под sustentaculum tali пяточной кости
– второй костно-фиюрозный канал.
Проходя между сесамовидными
костми у основания большого
пальца (третий костно-фиброзный
канал - прикрепляется к основанию
дистальной фаланги большого
пальца.
Наиболее часто встречающееся
патологическое состояние –
стенозирующий теносиновит.
Молодые люди, занимающиеся
активными видами спорта или
танцами – повторяющееся
избыточное подошвенное сгибание.
PD FS-ВИ
PD FS-ВИ
98.
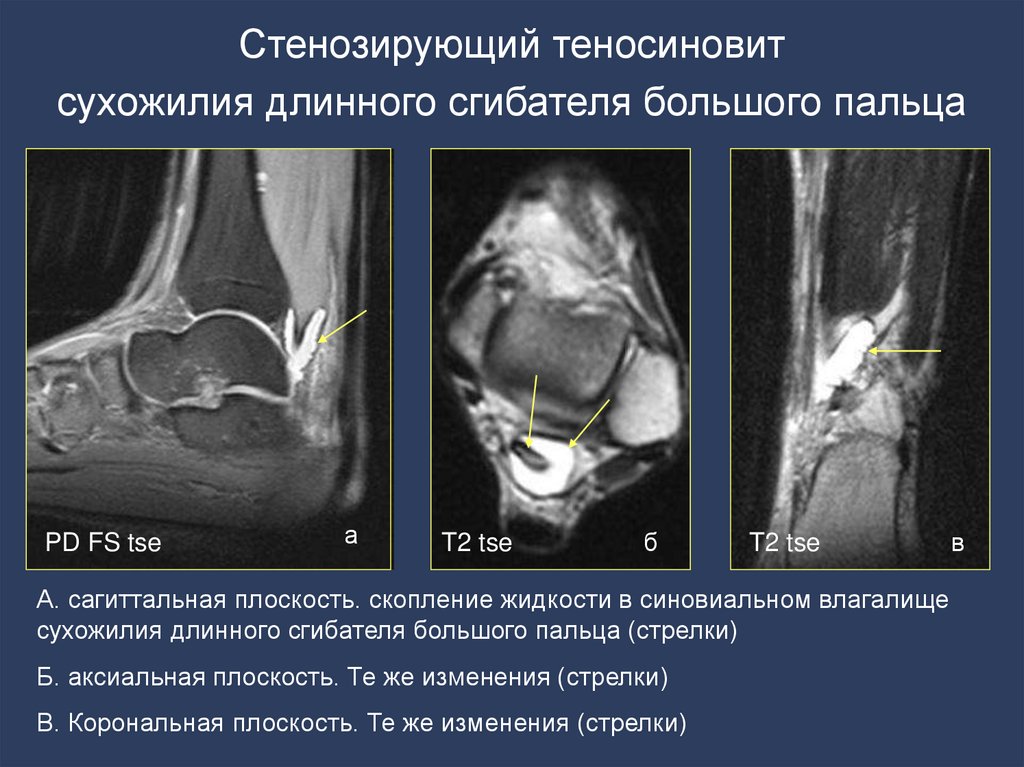
Стенозирующий теносиновитсухожилия длинного сгибателя большого пальца
PD FS tse
а
T2 tse
б
T2 tse
А. сагиттальная плоскость. скопление жидкости в синовиальном влагалище
сухожилия длинного сгибателя большого пальца (стрелки)
Б. аксиальная плоскость. Те же изменения (стрелки)
В. Корональная плоскость. Те же изменения (стрелки)
в
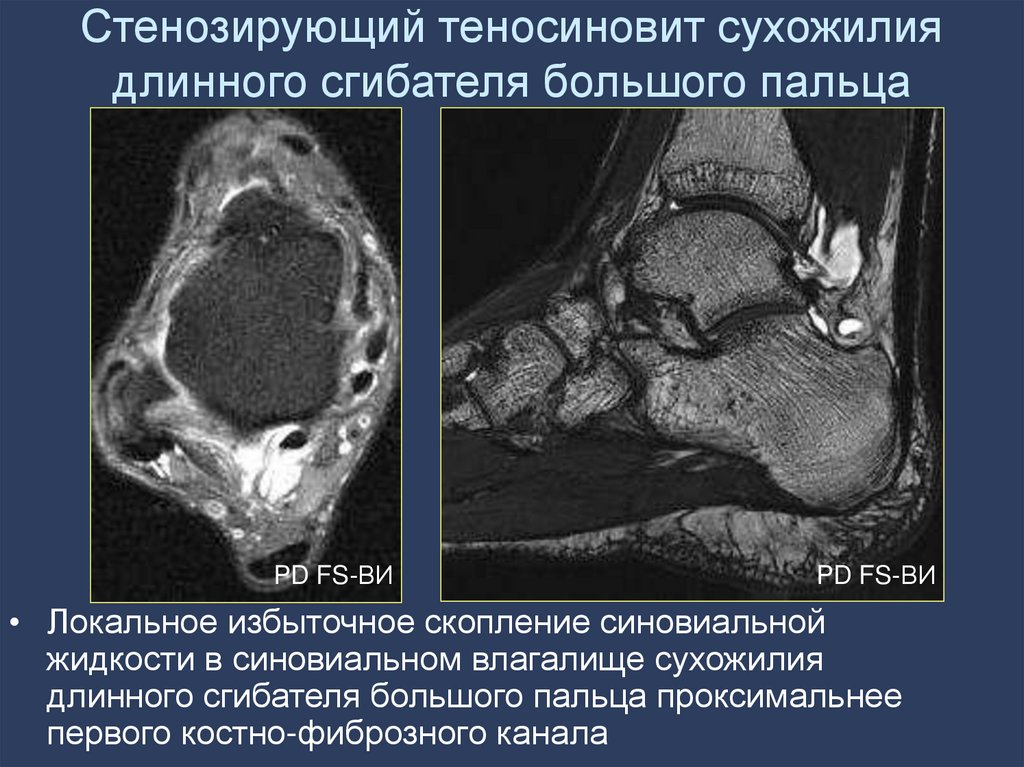
99. Стенозирующий теносиновит сухожилия длинного сгибателя большого пальца
PD FS-ВИPD FS-ВИ
• Локальное избыточное скопление синовиальной
жидкости в синовиальном влагалище сухожилия
длинного сгибателя большого пальца проксимальнее
первого костно-фиброзного канала
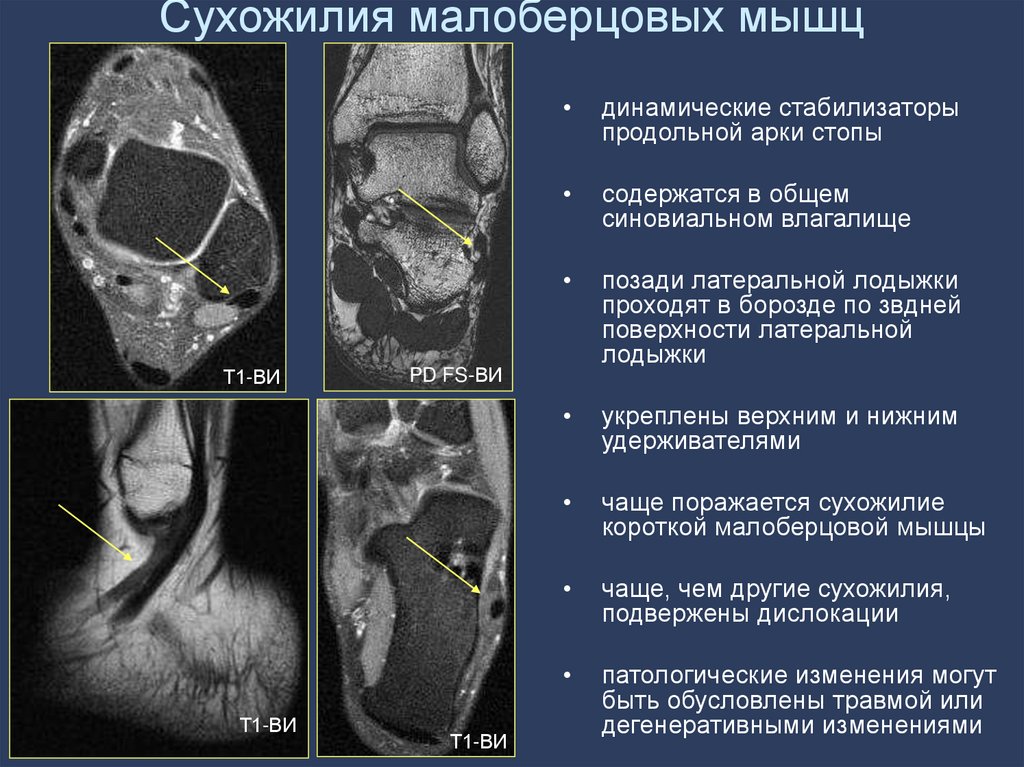
100. Сухожилия малоберцовых мышц
Т1-ВИТ1-ВИ
динамические стабилизаторы
продольной арки стопы
содержатся в общем
синовиальном влагалище
позади латеральной лодыжки
проходят в борозде по звдней
поверхности латеральной
лодыжки
укреплены верхним и нижним
удерживателями
чаще поражается сухожилие
короткой малоберцовой мышцы
чаще, чем другие сухожилия,
подвержены дислокации
патологические изменения могут
быть обусловлены травмой или
дегенеративными изменениями
PD FS-ВИ
Т1-ВИ
101. Дислокация сухожилий малоберцовых мышц
PD FS-ВИPD FS-ВИ
• дислокация сухожилий латерально
вследствие разрыва удерживателя
малоберцовых сухожилий
PD FS-ВИ
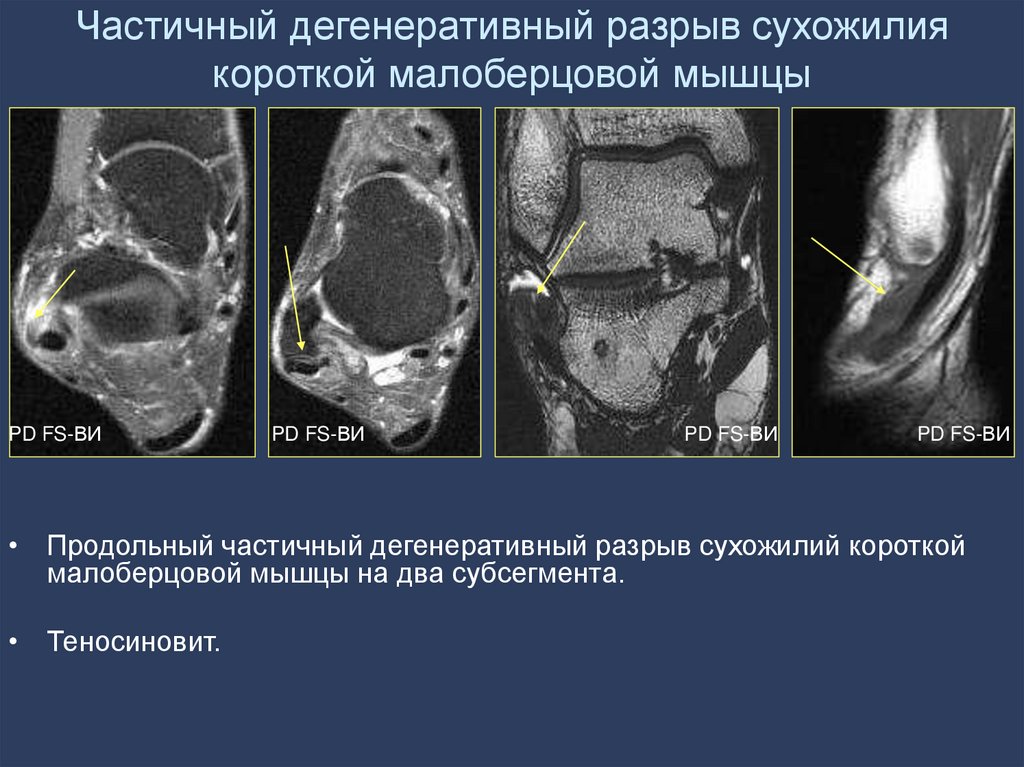
102. Частичный дегенеративный разрыв сухожилия короткой малоберцовой мышцы
PD FS-ВИPD FS-ВИ
PD FS-ВИ
PD FS-ВИ
• Продольный частичный дегенеративный разрыв сухожилий короткой
малоберцовой мышцы на два субсегмента.
• Теносиновит.
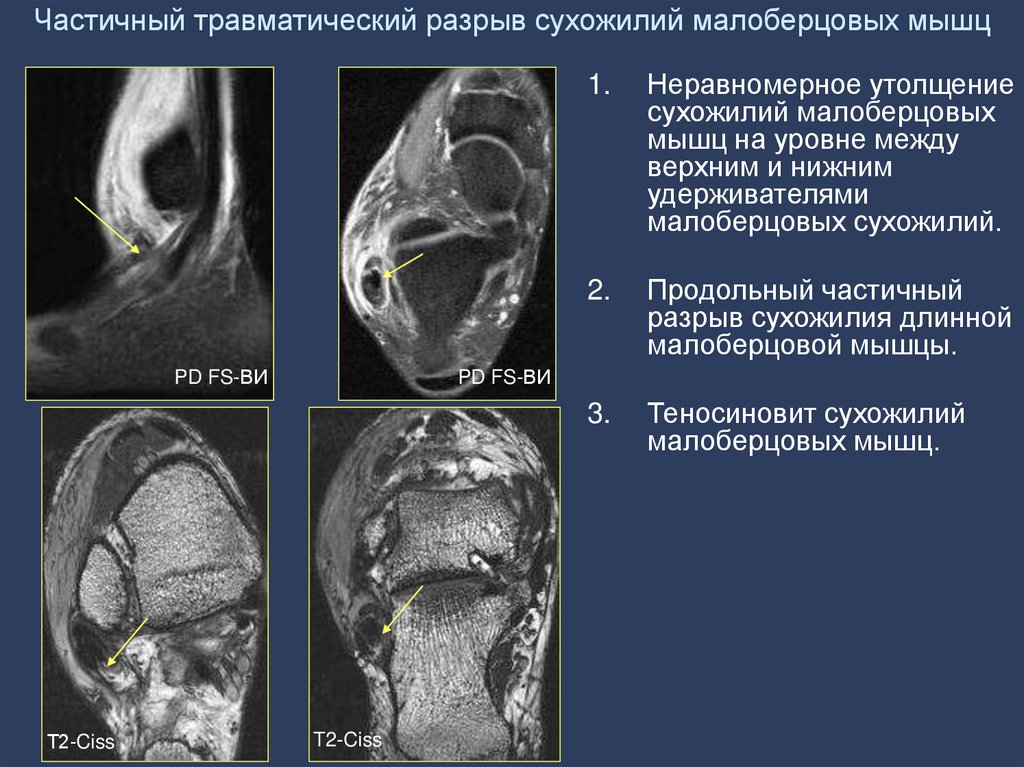
103. Частичный травматический разрыв сухожилий малоберцовых мышц
PD FS-ВИТ2-Ciss
1.
Неравномерное утолщение
сухожилий малоберцовых
мышц на уровне между
верхним и нижним
удерживателями
малоберцовых сухожилий.
2.
Продольный частичный
разрыв сухожилия длинной
малоберцовой мышцы.
3.
Теносиновит сухожилий
малоберцовых мышц.
PD FS-ВИ
T2-Ciss
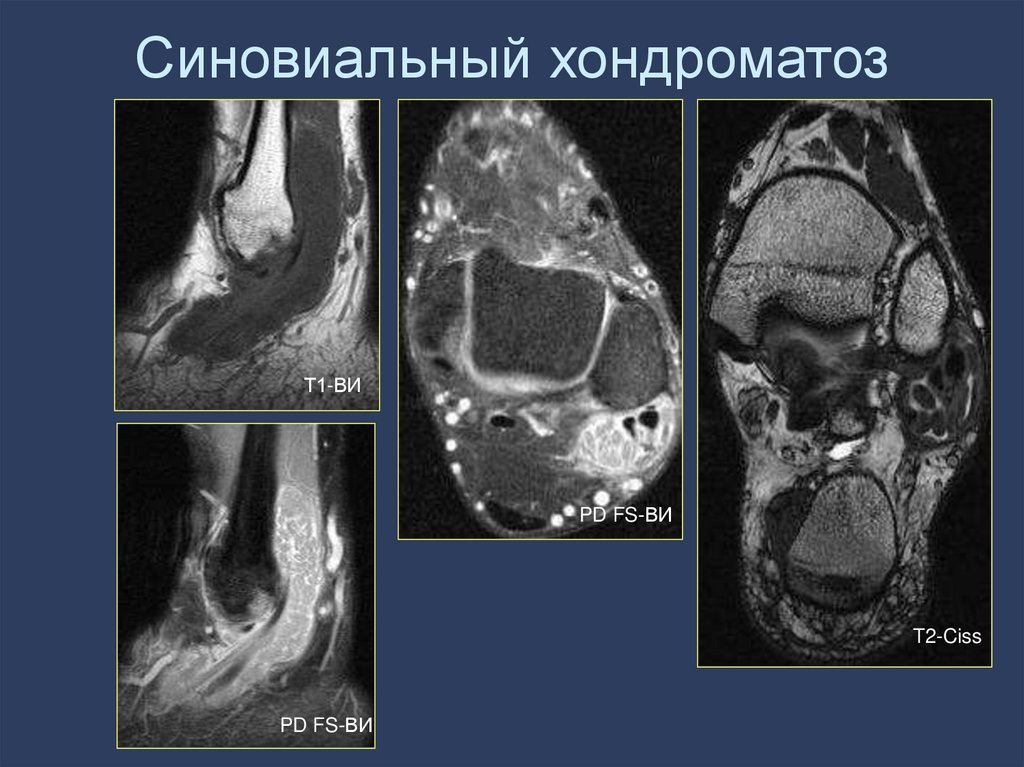
104. Синовиальный хондроматоз
Т1-ВИPD FS-ВИ
T2-Ciss
PD FS-ВИ
105.
106. Сухожилие передней большеберцовой мышцы
PD FS-ВИPD FS-ВИ
PD FS-ВИ
PD FS-ВИ
одно из наиболее стойких к разрыву сухожилий
два фиброзных канала
обеспечивает 80% тыльного сгибания
разрывы – травматические вследствие высокоэнергетических травм, часто
сопровождается переломами (редко)
дегенеративные – ангиопатии, прием глюкокортикоидов, возрастные изменения
107. Частичный дегенеративный разрыв сухожилия передней большеберцовой мышцы
PD FS-ВИPD FS-ВИ
PD FS-ВИ
PD FS-ВИ
• Утолщение
• Неоднородное повышение МР-сигнала от
волокон сухожилия на PD FS-ВИ
• Продольный частичный разрыв сухожилия
на несколько субсегментов
108.
Импинджмент-синдромголеностопного сустава
(ankle impingement-syndrome)
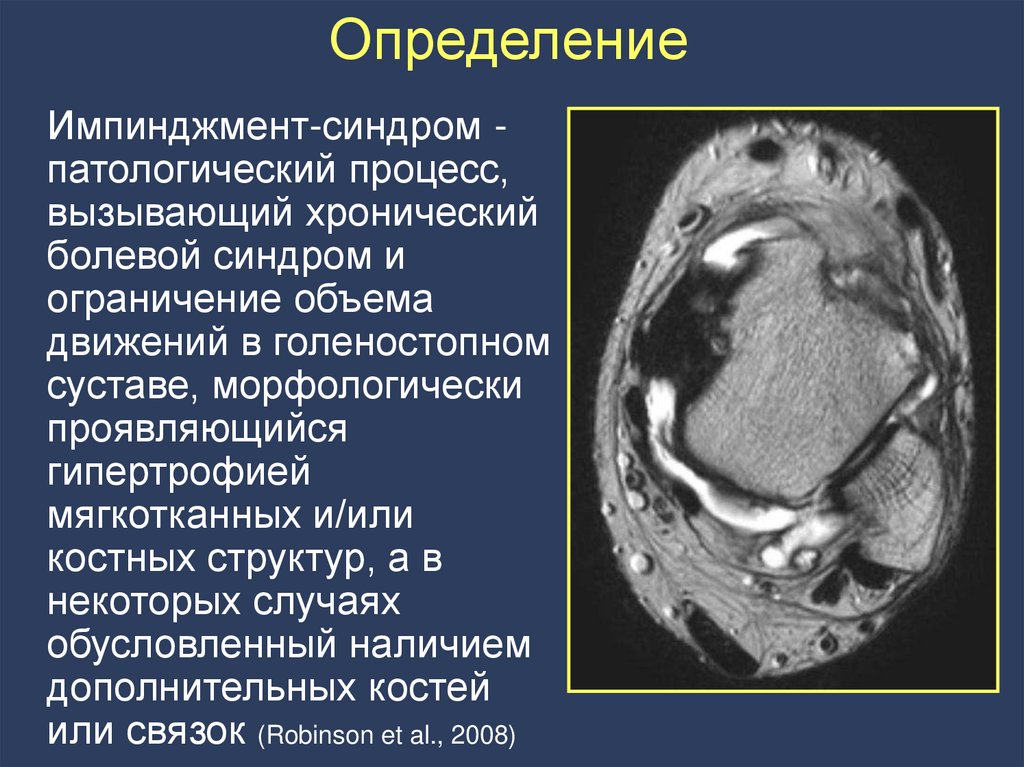
109. Определение
Импинджмент-синдром патологический процесс,вызывающий хронический
болевой синдром и
ограничение объема
движений в голеностопном
суставе, морфологически
проявляющийся
гипертрофией
мягкотканных и/или
костных структур, а в
некоторых случаях
обусловленный наличием
дополнительных костей
или связок (Robinson et al., 2008)
110.
Варианты импинджмент-синдромаголеностопного сустава по локализации:
1. передне-латеральный
2. передний
3. передне-медиальный
4. задний
5. задне-медиальный
111. Передне-латеральный импинджмент-синдром Историческая справка
• 1943 г. - L. H. Morris первое описание вортопедической
литературе
• 1950 г. - T. P. McMurrey
ввел понятие «нога
футболиста» (footballer’s
ankle)
• 1950 г. - I. Wolin и соавт.
ввели термин
«менискоидное
повреждение»
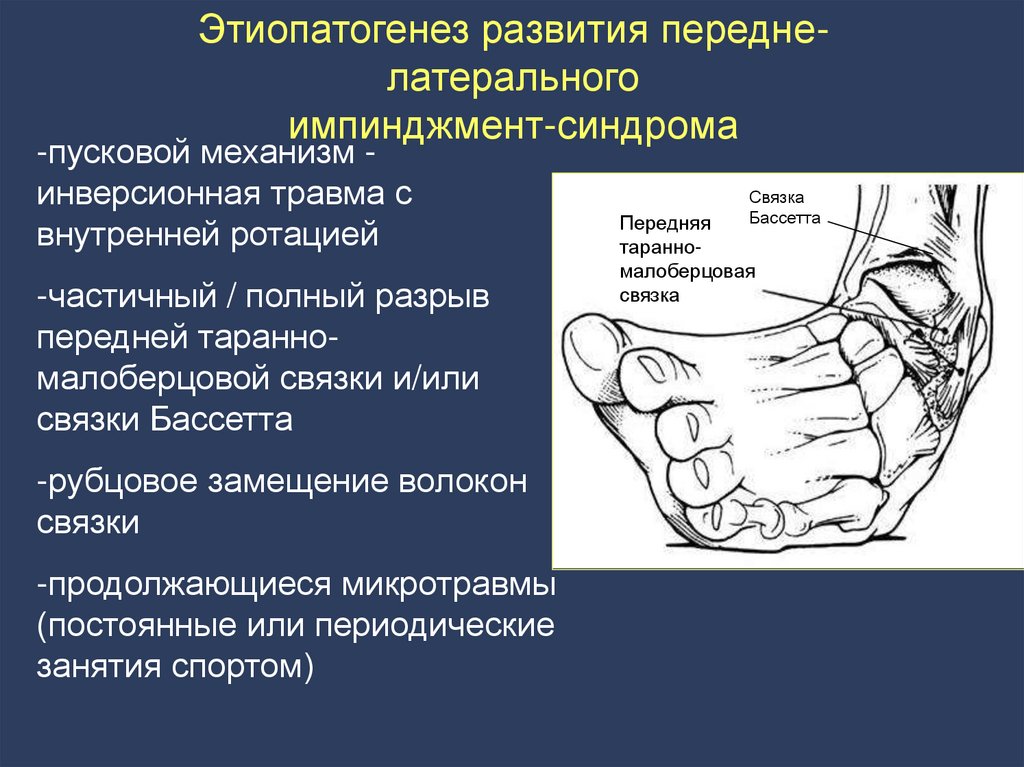
112. Этиопатогенез развития передне-латерального импинджмент-синдрома
Этиопатогенез развития переднелатеральногоимпинджмент-синдрома
-пусковой механизм инверсионная травма с
внутренней ротацией
-частичный / полный разрыв
передней таранномалоберцовой связки и/или
связки Бассетта
-рубцовое замещение волокон
связки
-продолжающиеся микротравмы
(постоянные или периодические
занятия спортом)
Связка
Бассетта
Передняя
таранномалоберцовая
связка
113. Патогенез передне-латерального импинджмент-синдрома
• хроническое воспаление иреактивные изменения
близлежащих тканей
• формирование мягкотканных
фиброзных масс в переднелатеральном пространстве –
хронический болевой синдром
• формирование остеофитов и
свободных костно-хрящевых
тел - ограничение движений в
суставе
1
114. Основные симптомы
• болевой синдром средней интенсивности впередне-латеральной области при активных
(вращательных) движениях
• в покое боль отсутствует
• пассивное тыльное сгибание, приседание
вызывают резкую боль
• незначительная отечность сустава по
сравнению с противоположным
115. Основные симптомы
• болезненность при пальпациипередне-латеральной области
голеностопного сустава
• пальпация рубцово измененных
мягкотканных масс в переднелатеральной области
• инъекция местного анестетика в
мягкие ткани в область
максимальной болезненности полное исчезновение боли
116. Передне-латеральный импинджмент-синдром МР-признаки
аб
А. PD FS-ВИ, аксиальная плоскость. Мягкотканные массы в переднелатеральном пространстве (стрелка)
Б. PD FS-ВИ, сагиттальная плоскость. Те же изменения (стрелка)
В. PD FS-ВИ, сагиттальная плоскость. Утолщение и рубцово-фиброзная
перестройка волокон передней таранно-малоберцовой связки (стрелка)
117. Передне-латеральный импинджмент-синдром МР-признаки
аб
А. PD FS-ВИ. Аксиальная плоскость. Утолщение, фибрознорубцовая перестройка волокон передней таранномалоберцовой связки (стрелка)
Б. PD FS-ВИ. Сагиттальная плоскость. Те же изменения (стрелка)
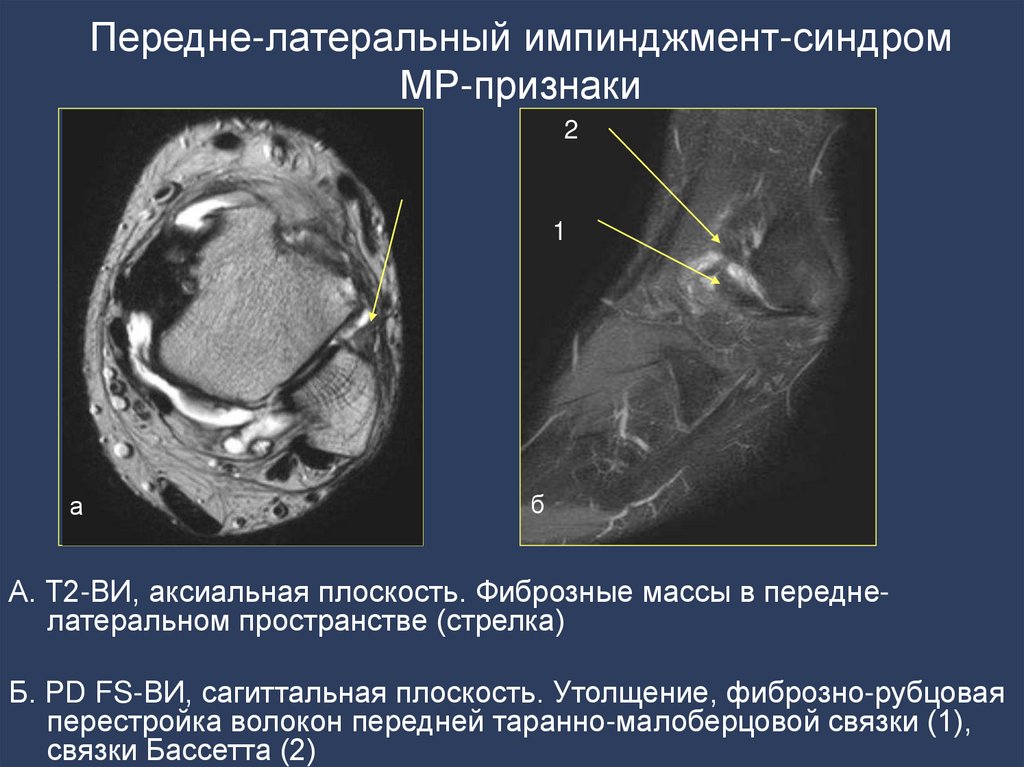
118. Передне-латеральный импинджмент-синдром МР-признаки
21
а
б
А. Т2-ВИ, аксиальная плоскость. Фиброзные массы в переднелатеральном пространстве (стрелка)
Б. PD FS-ВИ, сагиттальная плоскость. Утолщение, фиброзно-рубцовая
перестройка волокон передней таранно-малоберцовой связки (1),
связки Бассетта (2)
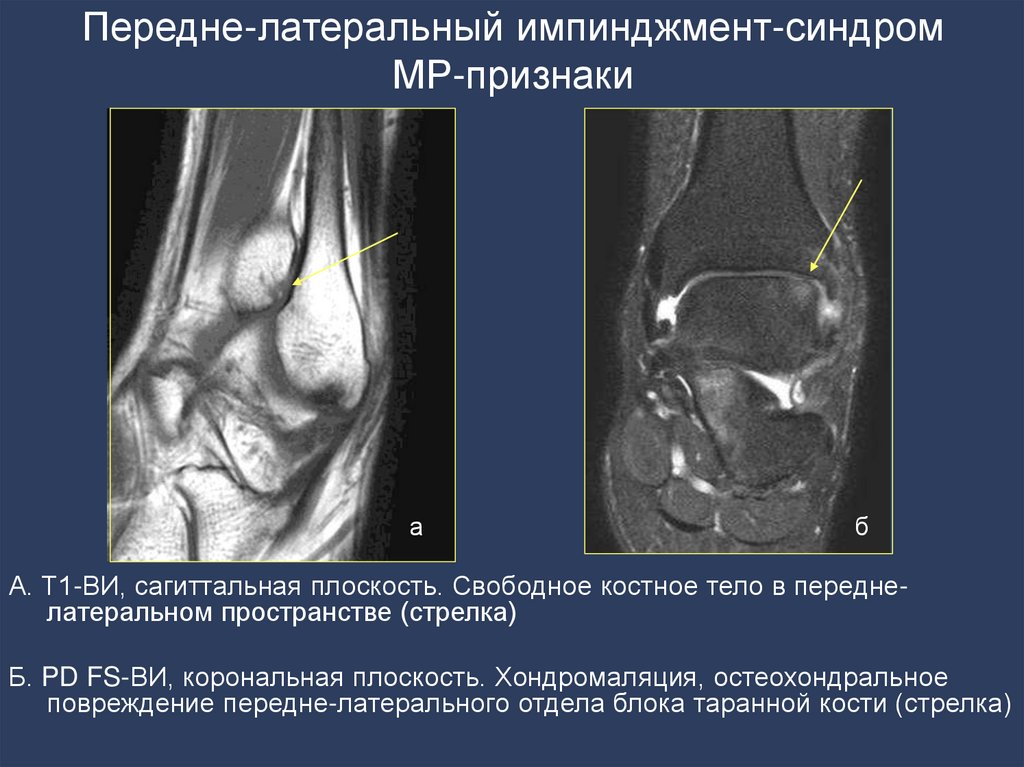
119. Передне-латеральный импинджмент-синдром МР-признаки
аб
А. Т1-ВИ, сагиттальная плоскость. Свободное костное тело в переднелатеральном пространстве (стрелка)
Б. PD FS-ВИ, корональная плоскость. Хондромаляция, остеохондральное
повреждение передне-латерального отдела блока таранной кости (стрелка)
120.
Патогенез развития заднегоимпинджмент-синдрома
• инверсионная травма в
нейтральном положении стопы
• повреждение пяточномалоберцовой и задней
таранно-малоберцовой связок
• повторяющееся форсированное
подошвенное сгибание
• утолщение, фиброз мягких
тканей и связок по задней
поверхности голеностопного
сустава
типичный механизм травмы,
инициирующей развитие заднего
импинджмент-синдрома
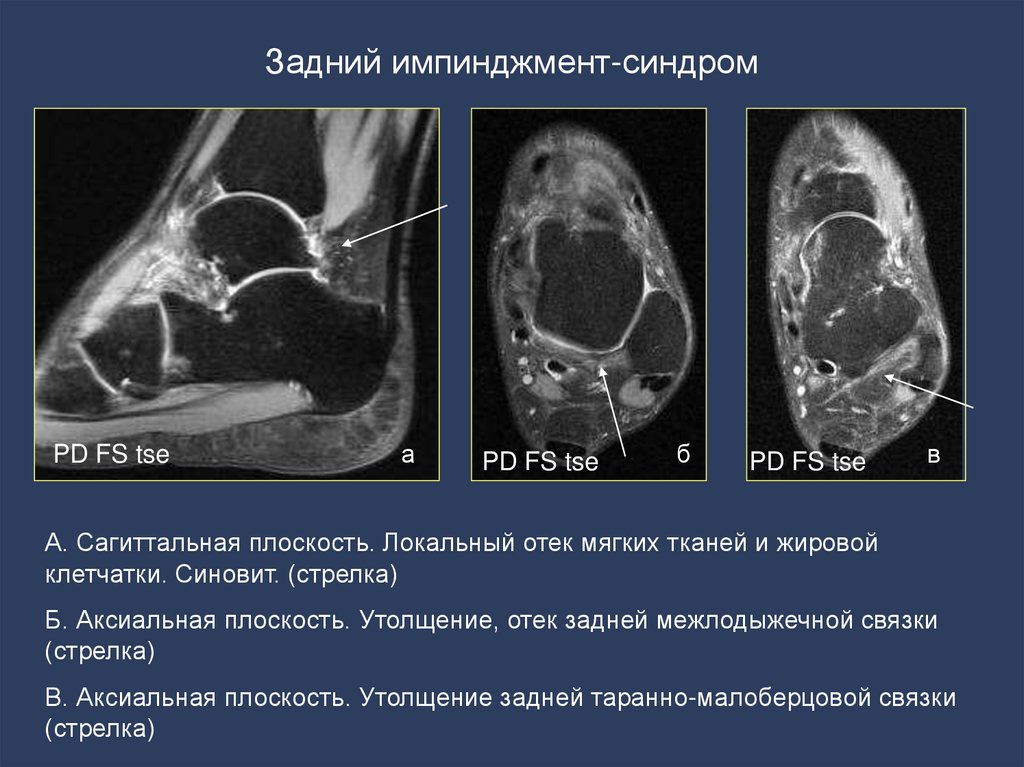
121. Задний импинджмент-синдром
PD FS tseа
PD FS tse
б
PD FS tse
в
А. Сагиттальная плоскость. Локальный отек мягких тканей и жировой
клетчатки. Синовит. (стрелка)
Б. Аксиальная плоскость. Утолщение, отек задней межлодыжечной связки
(стрелка)
В. Аксиальная плоскость. Утолщение задней таранно-малоберцовой связки
(стрелка)
122. Задний импинджмент-синдром
• наличие треугольной кости илиотростка Стейда - повышенный риск
развития заднего импинджментсиндрома
123. Задний импинджемент-синдром
21
1
PD FS tse
а
T2 fi3d
А. сагиттальная плоскость. Б. аксиальная плоскость.
Отделение хрящевого синхондроза треугольной кости (1);
утолщение задней межлодыжечной связки (2)
б
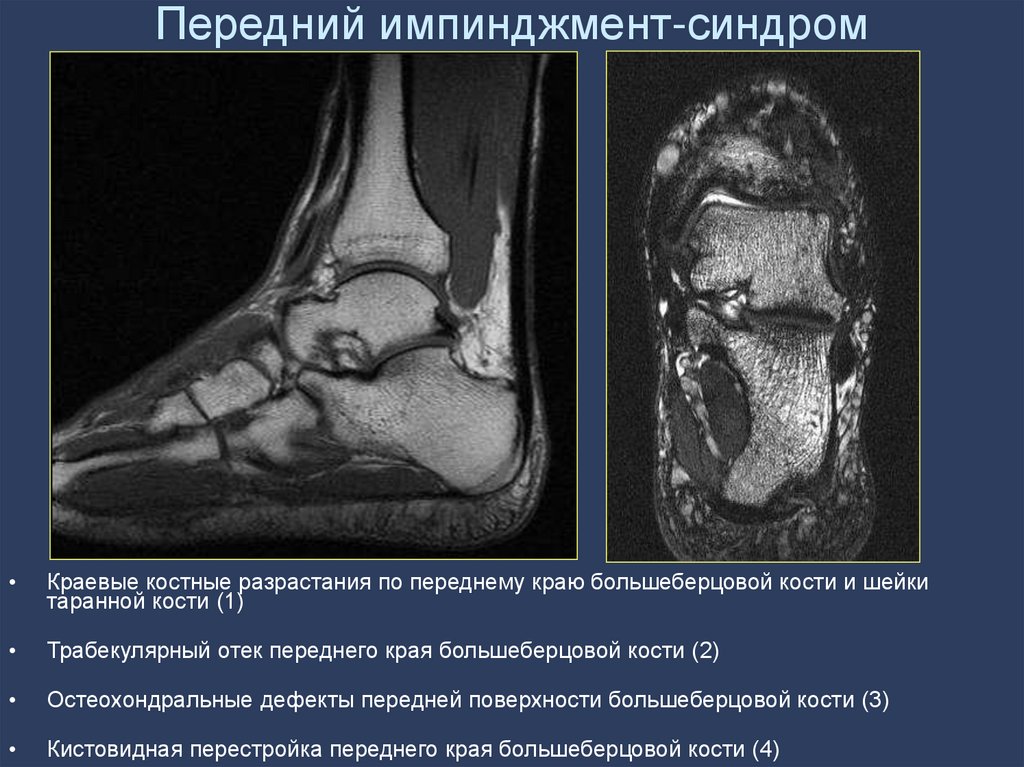
124. Передний импинджмент-синдром
Краевые костные разрастания по переднему краю большеберцовой кости и шейки
таранной кости (1)
Трабекулярный отек переднего края большеберцовой кости (2)
Остеохондральные дефекты передней поверхности большеберцовой кости (3)
Кистовидная перестройка переднего края большеберцовой кости (4)
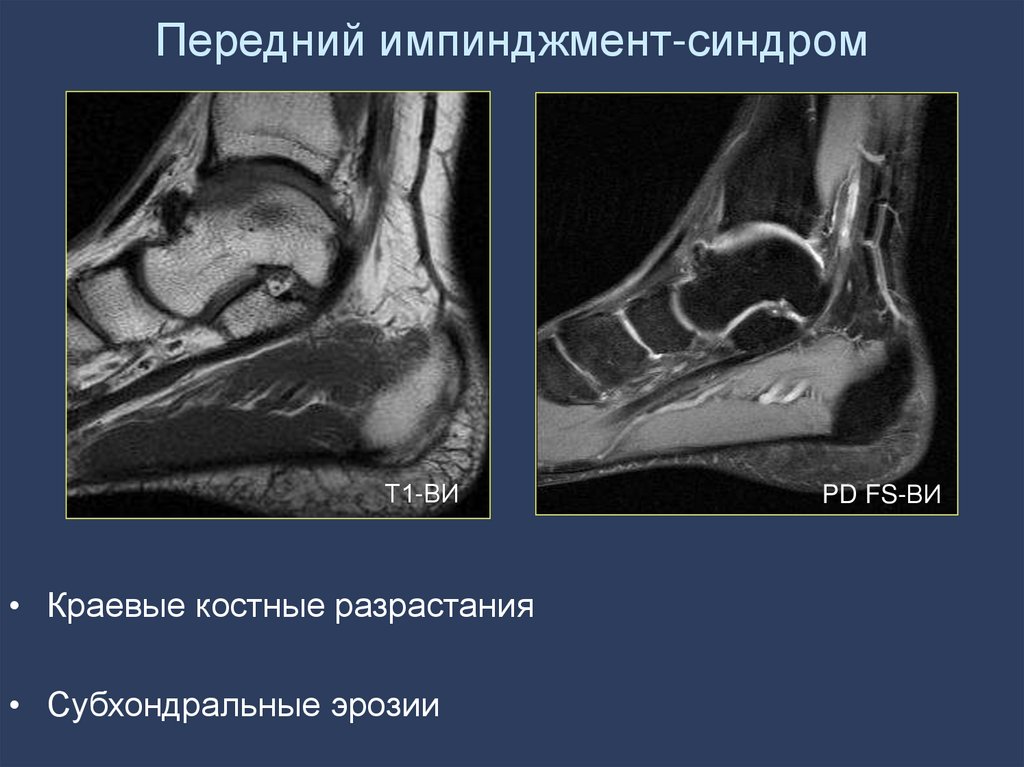
125. Передний импинджмент-синдром
Т1-ВИ• Краевые костные разрастания
• Субхондральные эрозии
PD FS-ВИ
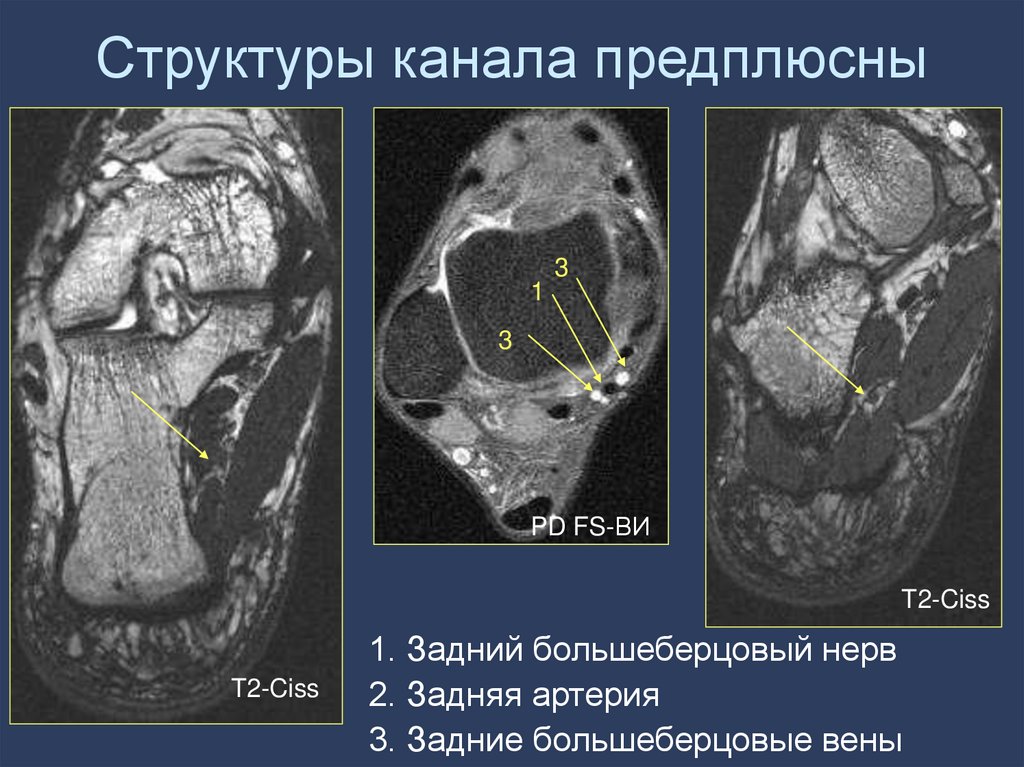
126. Структуры канала предплюсны
31
3
PD FS-ВИ
T2-Ciss
T2-Ciss
1. Задний большеберцовый нерв
2. Задняя артерия
3. Задние большеберцовые вены
127. Синдром канала предплюсны
21
2
1
Т1-ВИ
PD FS-ВИ
1. Невральный ганглий большеберцового нерва
2. Большеберцовый нерв.
1
PD FS-ВИ
128. Синдром канала предплюсны
Т1-ВИТ1-ВИ
• Жировая атрофия мышц подошвы – участки
гиперинтенсивного на Т1-ВИ МР-сигнала в
структуре мышц – косвенный признак
синдрома канала предплюсны.
129. Синдром канала предплюсны
PD FS-ВИТ2-Ciss
• Варикозное расширение, извитость задних
большеберцовых вен
PD FS-ВИ
130. Остеоартроз голеностопного сустава
Т1-ВИPD FS-ВИ
Т1-ВИ
PD FS-ВИ
Т1-ВИ
• МР-семиотика и градация по степеням – сходная для всех
суставов
131.
Остеонекроз тараннойкости
132. Историческая справка
• 1856 г. - Monro впервые описал свободные хрящевыетела в полости голеностопного сустава
• 1888 г. - König применил термин «osteochondritis
dissecans» коленного сустава
• 1992 г. - Kappis впервые ввел этот термин для
голеностопного сустава
• 1959 г. - Berndt and Harty - разработали
классификацию «трансхондральных переломов»
блока таранной кости
• Исторически «остеонекроз» - некроз кости
вследствие септического воспаления
133. Терминология
• Асептический некроз – патологическийпроцесс, характеризующийся
омертвлением участка костной ткани в
результате нарушения его питания
– остеонекроз
– ишемический некроз
– костный инфаркт
134. Терминология
• Отграниченный остеонекроз– отсекающий остеохондрит
– трансхондральный перелом
– болезнь Кенига
– остеохондральный перелом
– остеохондральное повреждение
• Остеонекроз как последствие переломов
таранной кости
• Спонтанный остеонекроз
135. Этиология
• Травма• Ишемические изменения костного мозга
– злоупотребление алкоголем
– длительное применение
глюкокортикостероидов
– эндокринные нарушения
– генетическая предрасположенность
136. Этиология Механизм травмы
• передне-латеральный отделблока таранной кости:
инверсия, тыльное сгибание,
внутренняя ротация
• задне-медиальный отдел
блока таранной кости:
инверсия, подошвенное
сгибание, наружная ротация
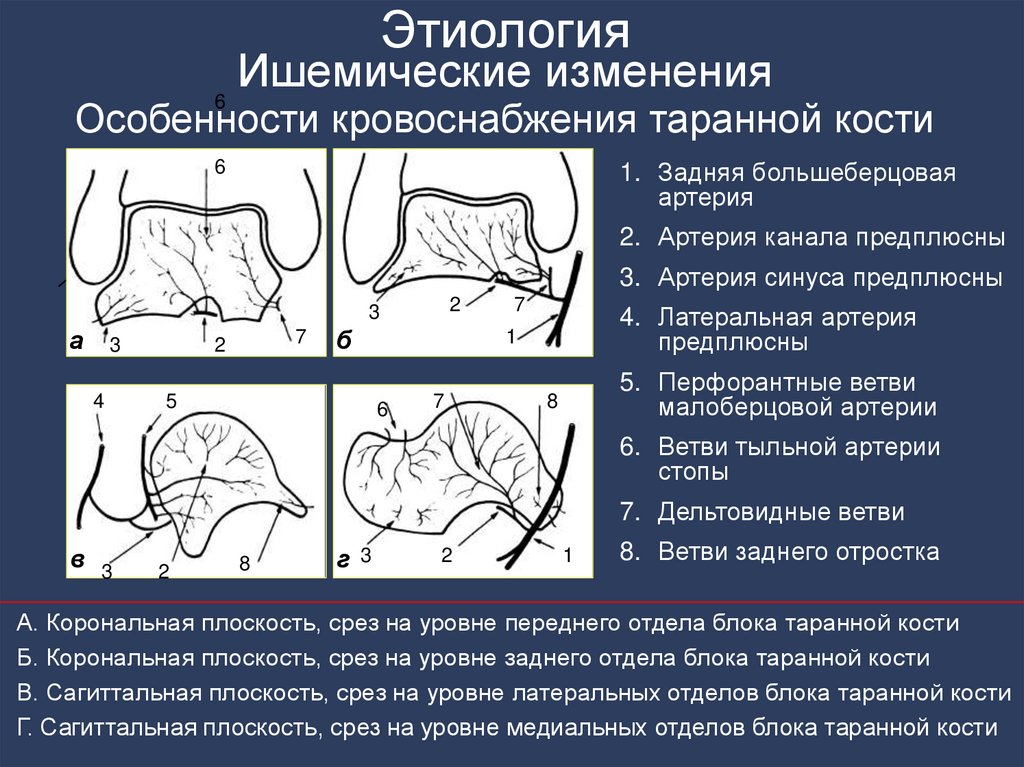
137. Этиология Ишемические изменения Особенности кровоснабжения таранной кости
ЭтиологияИшемические
изменения
6
Особенности кровоснабжения таранной кости
1. Задняя большеберцовая
артерия
6
2. Артерия канала предплюсны
3. Артерия синуса предплюсны
2
3
а
3
4
7
2
б
5
7
4. Латеральная артерия
предплюсны
1
6
7
5. Перфорантные ветви
малоберцовой артерии
8
6. Ветви тыльной артерии
стопы
7. Дельтовидные ветви
в 3
2
8
г 3
2
1
8. Ветви заднего отростка
А. Корональная плоскость, срез на уровне переднего отдела блока таранной кости
Б. Корональная плоскость, срез на уровне заднего отдела блока таранной кости
В. Сагиттальная плоскость, срез на уровне латеральных отделов блока таранной кости
Г. Сагиттальная плоскость, срез на уровне медиальных отделов блока таранной кости
138. Этиология Ишемические изменения
• Малый диаметрперфорирующих сосудов
• Большая вариабельность
внутрикостных анастомозов
• Отсутствие коллатерального
кровообращения
• Важное значение придают
дельтовидной артерии, ветви
которой обеспечивают
жизнеспособность тела
таранной кости
139. Эпидемиология
• возраст пациентов – 20-30 лет• преобладание среди лиц мужского
пола
• 10% - двустороннее поражение
• наиболее часто - задне-медиальный
отдел блока таранной кости
140. ОСНОВНЫЕ СИМПТОМЫ
• специфических симптомов нет• хронический болевой синдром
• боль усиливается при опорной нагрузке на конечность
• отечность
• ограничение движений
• симптом «блока»
• звук щелчка при ротационных движениях
• может быть бессимптомное течение
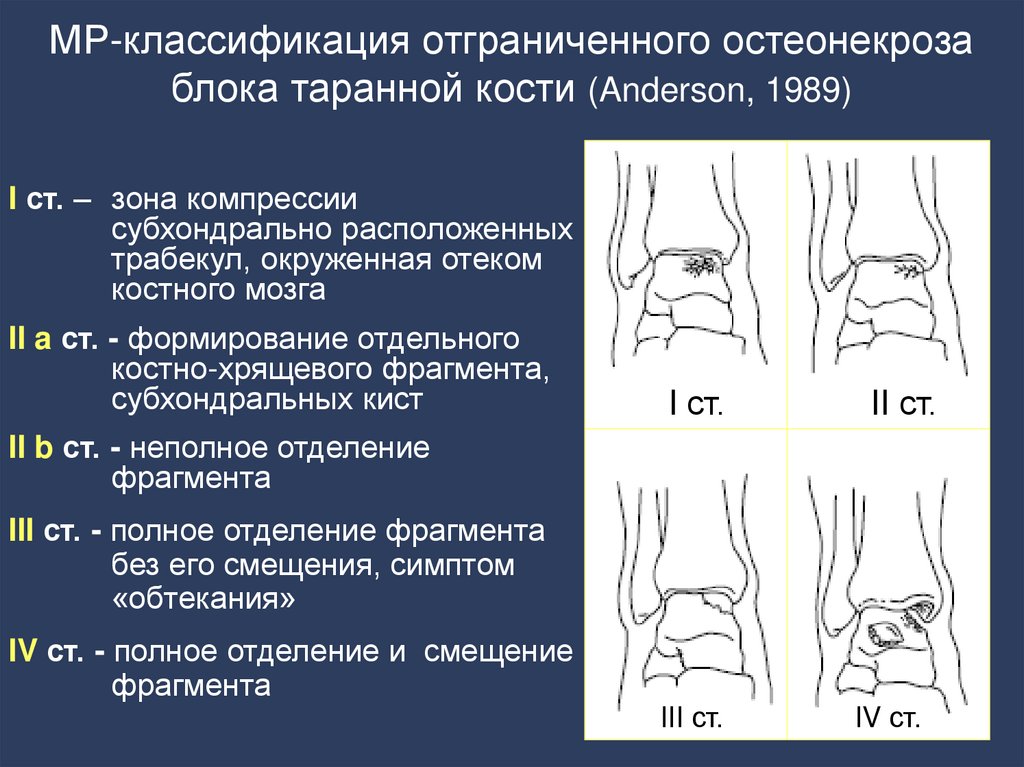
141. МР-классификация отграниченного остеонекроза блока таранной кости (Anderson, 1989)
I ст. – зона компрессиисубхондрально расположенных
трабекул, окруженная отеком
костного мозга
II a ст. - формирование отдельного
костно-хрящевого фрагмента,
субхондральных кист
I ст.
II ст.
III ст.
IV ст.
II b ст. - неполное отделение
фрагмента
III ст. - полное отделение фрагмента
без его смещения, симптом
«обтекания»
IV ст. - полное отделение и смещение
фрагмента
142. Терминология
• ранние стадии остеонекроза блока таранной кости –9-12 месяцев с момента травмы (F. Horst, B.J. Gilbert,
2004)
• I, II стадии отграниченного остеонекроза блока
таранной кости (по Andersen), III стадия для
медиального отдела блока таранной кости предполагают консервативное лечение
• стадии III для латерального отдела блока таранной
кости и IV – показания для оперативного лечения
(J. Sharpe, M. A. Hardy, 2008)
143. Больной Б., 24 года. Падение с высоты.
PD FS tseа
T2 Ciss
б
А. Корональная плоскость. Импрессионно-раскалывающий перелом
латерального мыщелка большеберцовой кости коленного сустава.
Б. Косая аксиальная плоскость. Остеохондральное повреждение заднемедиального отдела блока таранной кости (стрелка)
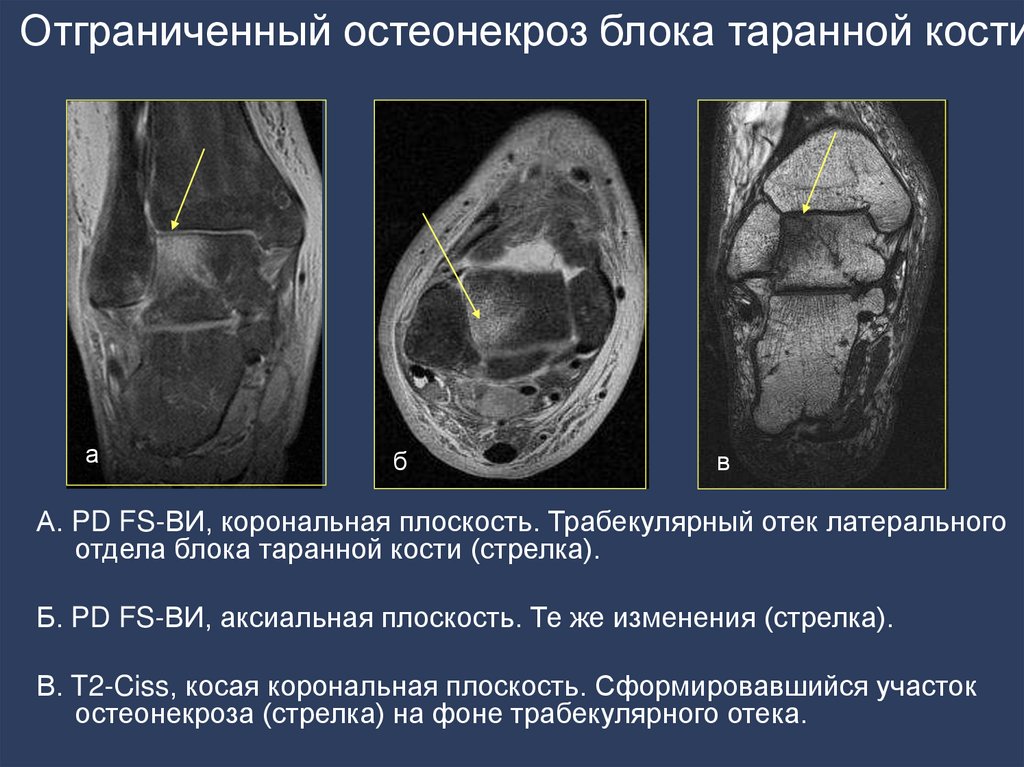
144. Отграниченный остеонекроз блока таранной кости
аб
в
А. PD FS-ВИ, корональная плоскость. Трабекулярный отек латерального
отдела блока таранной кости (стрелка).
Б. PD FS-ВИ, аксиальная плоскость. Те же изменения (стрелка).
В. T2-Ciss, косая корональная плоскость. Сформировавшийся участок
остеонекроза (стрелка) на фоне трабекулярного отека.
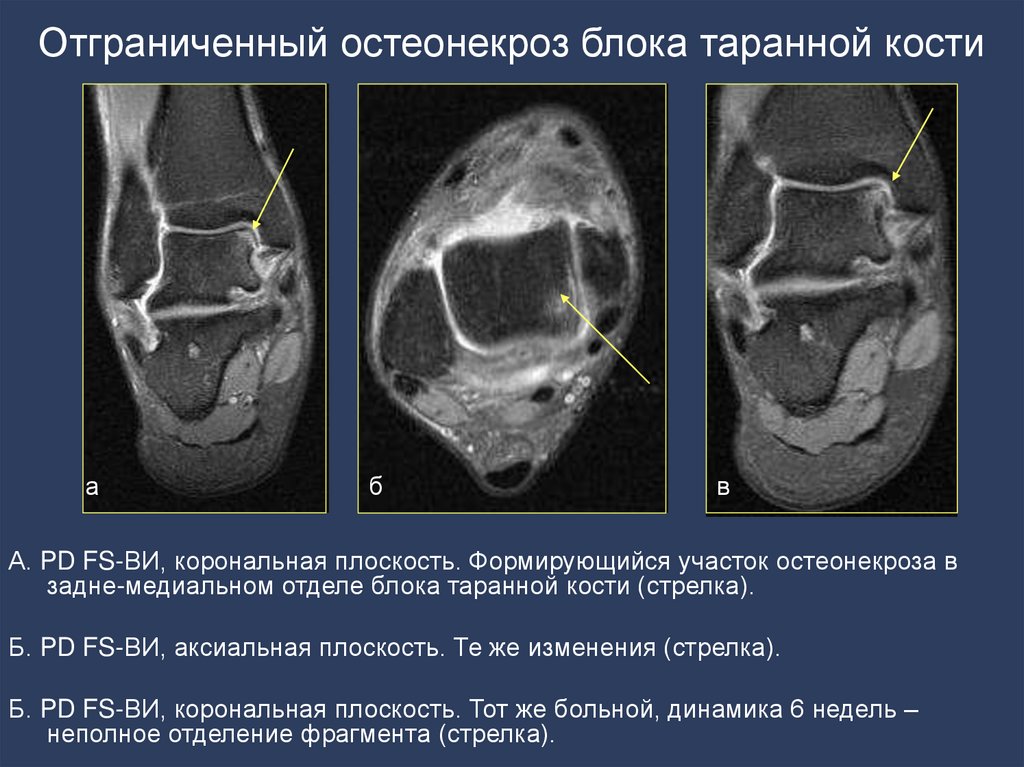
145. Отграниченный остеонекроз блока таранной кости
аб
в
А. PD FS-ВИ, корональная плоскость. Формирующийся участок остеонекроза в
задне-медиальном отделе блока таранной кости (стрелка).
Б. PD FS-ВИ, аксиальная плоскость. Те же изменения (стрелка).
Б. PD FS-ВИ, корональная плоскость. Тот же больной, динамика 6 недель –
неполное отделение фрагмента (стрелка).
146. Отграниченный остеонекроз блока таранной кости
А. PD FS-ВИ, корональнаяплоскость. Отграниченный
участок остеонекроза с
неполным отделением
(стрелка).
а
б
Б. PD FS-ВИ, аксиальная
плоскость, те же изменения
(стрелка).
В. PD FS-ВИ, корональная
плоскость. Динамика через
24 месяца. Полностью
отделенный, смещенный в
полость сустава костнохрящевой фрагмент
(стрелка).
в
г
Г. PD FS-ВИ, аксиальная
плоскость, те же изменения
(стрелка).
147. Отграниченный остеонекроз блока таранной кости
11
а
2
2
б
А. PD FS-ВИ, сагиттальная
плоскость. Отграниченный
участок остеонекроза
задне-медиального отдела
блока таранной кости без
смещения (1),
субхондральная
кистовидная перестройка
(2)
Б. T2-Ciss, корональная
плоскость. Те же
изменения.
В. PD FS-ВИ, сагиттальная
плоскость. Формирование
дополнительного округлого
участка остеонекроза.
(стрелка)
в
г
Г. PD FS-ВИ, аксиальная
плоскость, те же
изменения.
148. Ишемический некроз блока таранной кости
аб
в
А. Т1-ВИ, сагиттальная плоскость.
Б. Т2-Ciss, косая корональная плоскость.
В. PD FS-ВИ, аксиальная плоскость.
Зона ишемического некроза латеральных отделов блока таранной кости (стрелки)
149. Ишемический остеонекроз блока таранной кости
22
1
а
1
б
А. PD FS-ВИ, сагиттальная плоскость
Б. Т1-ВИ, сагиттальная плоскость.
Зона ишемического некроза латеральных отделов блока таранной кости
(1); перелом шейки таранной кости (2).
150. Асептический некроз блока таранной кости
31
2
2
2
4
а
б
в
А. PD FS-ВИ, сагиттальная плоскость.
Б. PD FS-ВИ, аксиальная плоскость.
В. T2-Ciss, косая корональная плоскость.
Ограниченный участок остеонекроза (1) блока таранной кости на фоне
трабекулярного отека (2). Посттравматическая деформация большеберцовой (3),
таранной (4) костей.
151. Асептический некроз шейки и блока таранной кости
11
а
2
2
б
в
А. PD FS-ВИ, сагиттальная плоскость. Зона трабекулярного отека шейки и
частично блока таранной кости (1). Синовит (2).
Б. PD FS-ВИ, аксиальная плоскость. Зона трабекулярного откеа переднелатерального отдела блока таранной кости (1). Синовит (2).
В. PD FS-ВИ, сагиттальная плоскость. Компрессия субхондральных
костных трабекул блока таранной кости (стрелка).
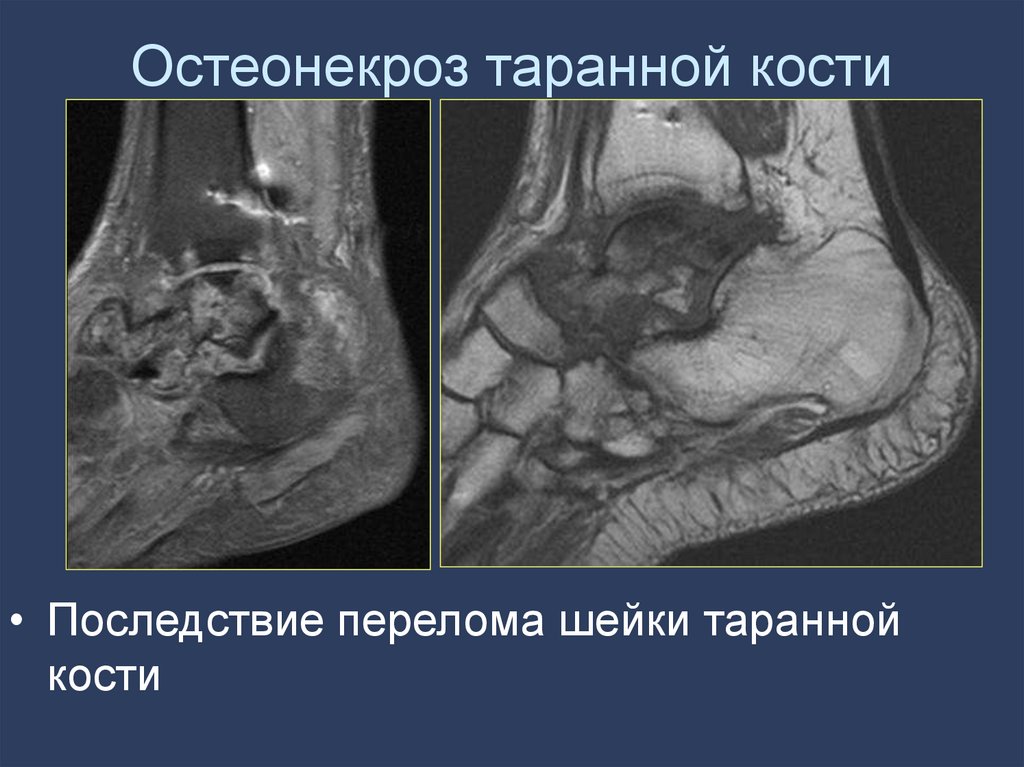
152. Остеонекроз таранной кости
• Последствие перелома шейки тараннойкости
153. Анамнез!!
• жалобы – локализация, интенсивность,продолжительность боли.
• в какое время суток?
• онемение?
• отечность?
• ограничение движений, каких?
• травма голеностопного или других суставов – дата,
тяжесть, лечение (незначительные травмы,
подвывихи)
• анамнез жизни – занятия спортом, танцами
• хронические заболевания (ангиопатия?)
• глюкокортикоиды

























































 Медицина
Медицина








