Похожие презентации:
Физиология щитовидной, поджелудочной желез
1.
2.
Вопросы лекции• 1. Тиреоидные гормоны щитовидной железы:
механизм синтеза, депонирования, транспорта,
регуляция выработки.
• 2. Тиреоидные гормоны щитовидной железы:
эффекты метаболические и физиологические.
• 3. Тиреоидные гормоны щитовидной железы:
патофизиология.
• 4. Гормоны поджелудочной железы: инсулин.
3.
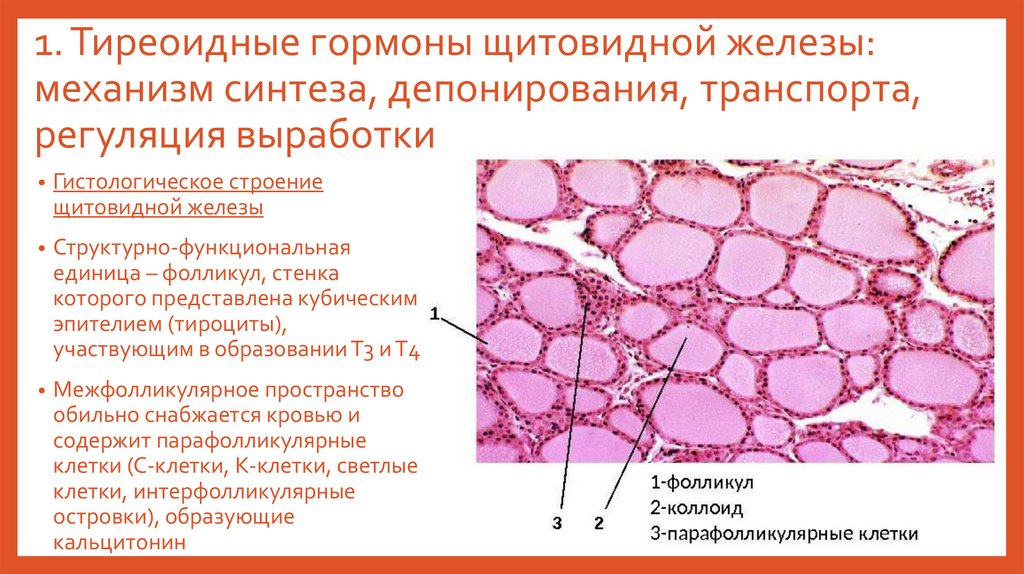
1. Тиреоидные гормоны щитовидной железы:механизм синтеза, депонирования, транспорта,
регуляция выработки
• Гистологическое строение
щитовидной железы
• Структурно-функциональная
единица – фолликул, стенка
которого представлена кубическим
эпителием (тироциты),
участвующим в образовании Т3 и Т4
• Межфолликулярное пространство
обильно снабжается кровью и
содержит парафолликулярные
клетки (С-клетки, К-клетки, светлые
клетки, интерфолликулярные
островки), образующие
кальцитонин
4.
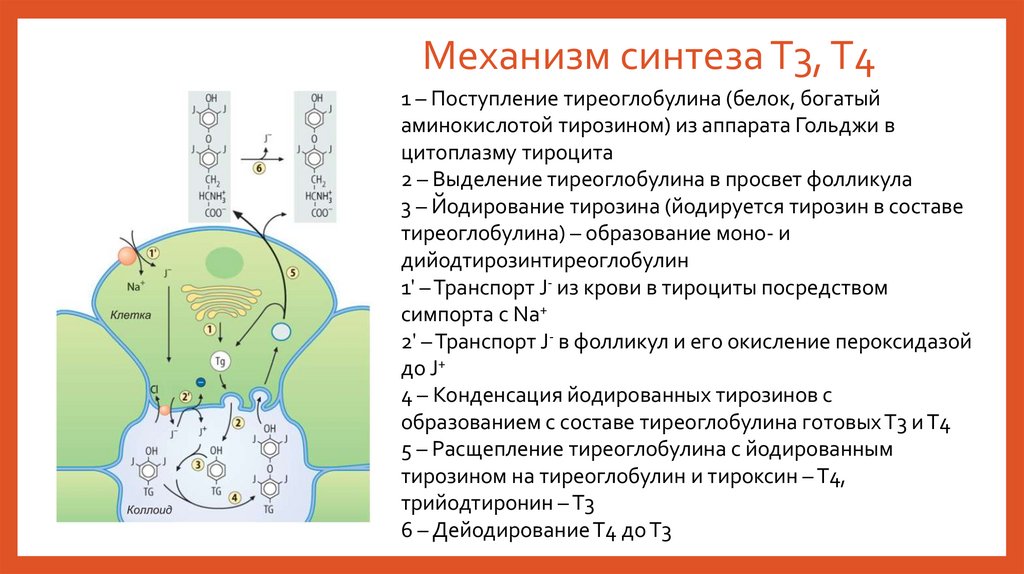
Механизм синтеза Т3, Т41 – Поступление тиреоглобулина (белок, богатый
аминокислотой тирозином) из аппарата Гольджи в
цитоплазму тироцита
2 – Выделение тиреоглобулина в просвет фолликула
3 – Йодирование тирозина (йодируется тирозин в составе
тиреоглобулина) – образование моно- и
дийодтирозинтиреоглобулин
1' – Транспорт J- из крови в тироциты посредством
симпорта с Na+
2' – Транспорт J- в фолликул и его окисление пероксидазой
до J+
4 – Конденсация йодированных тирозинов с
образованием с составе тиреоглобулина готовых Т3 и Т4
5 – Расщепление тиреоглобулина с йодированным
тирозином на тиреоглобулин и тироксин – Т4,
трийодтиронин – Т3
6 – Дейодирование Т4 до Т3
5.
Депонирование, транспорт Т3, Т4• В коллоиде фолликулов готовые гормоны могут депонироваться,
обеспечивая нормальным уровнем гормонов организм до 6
месяцев.
• Большая часть Т3 и Т4 связываются с транспортными белками в
плазме крови: с альбумином, преальбумином (транстиретином) и
тироксинсвязывающим глобулином. В активной (не связанной
форме) циркулирует малая часть гормонов.
• Щитовидная железа образует в основном Т4 – менее активную
форму гормона, Т3 активнее Т4 в 5 раз, поэтому Т4 называют
прогормоном. На периферии, главным образом в печени,
происходит дейодирование Т4 до Т3.
6.
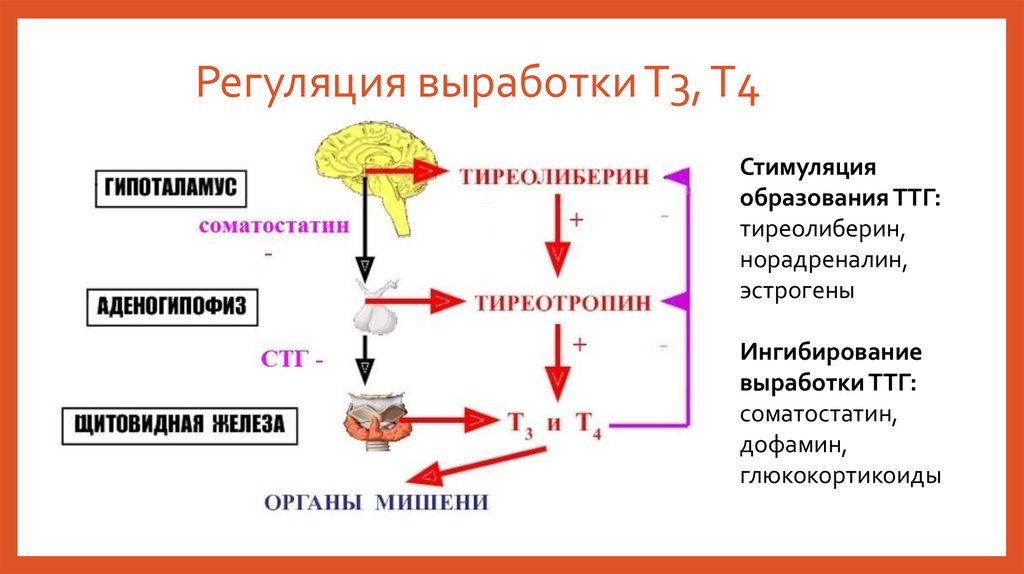
Регуляция выработки Т3, Т4Стимуляция
образования ТТГ:
тиреолиберин,
норадреналин,
эстрогены
Ингибирование
выработки ТТГ:
соматостатин,
дофамин,
глюкокортикоиды
7.
2. Тиреоидные гормоны щитовидной железы:эффекты метаболические и физиологические
МЕТАБОЛИЧЕСКИЕ ЭФФЕКТЫ
• Усиление поглощения кислорода клетками и митохондриями
• Липолиз и окисление ЖК (
в крови)
• Гликогенолиз (расщепление гликогена) в печени и
всасывания глюкозы в
кишечнике – гипергликемия ( глюкозы в крови), повышенное поступление
глюкозы в клетки и ее окисление в них
• Стимуляция секреции инсулина в поджелудочной железе (из-за
гипергликемии) и инсулиназы в печени
железы (м.б. сахарный диабет)
• Стимуляция синтеза белка (
экспрессии генов)
истощение поджелудочной
проницаемости для аминокислот и усиление
8.
ФИЗИОЛОГИЧЕСКИЕ ЭФФЕКТЫ• Влияют на умственное и физическое развитие, рост, дифференцировку,
регенерацию тканей и органов посредством усиления синтеза белков:
ферментов, рецепторов, вторичных посредников, структурных,
транспортных и др.
• Усиливают рост костей в длину, в том числе посредством усиления синтеза и
секреции СТГ. Особенно выражено действие на умственное развитие:
вызывают миелинизацию, рост отростков нейронов и образование синапсов.
• Усиление катаболизма углеводов и липидов приводит к увеличению
теплообразования и необходимости увеличения теплоотдачи.
• Усиление потребления энергии периферическими органами приводит к
усилению кровообращения (расширение сосудов работающих органов).
9.
ФИЗИОЛОГИЧЕСКИЕ ЭФФЕКТЫ• Увеличение симпатических эффектов, т.к. Т3 и Т3 вызывают
увеличение чувствительности органов, в т.ч. сердца, к действию
катехоламинов (А, НА), т.к. увеличивают экспрессию β-рецепторов
к ним, что приводит к увеличению силы и частоты сокращения
сердца (тахиракрия), увеличению систолического и уменьшению
диастолического давления, повышению потливости.
• Повышение моторной функции кишечника
• Увеличение кровотока в почках увеличивает скорость
клубочковой фильтрации при мочеобразовании
• Поддержание репродуктивной функции
10.
3. Тиреоидные гормоны щитовиднойжелезы: патофизиология
• Гипотиреоз
• Причины:
• Нарушение работы гипоталамо-гипофизарной системы (центральное
нарушение) приводит к снижению выработки ТТГ и недостаточной
стимуляции щитовидной железы.
• Нарушение работы щитовидной железы (железистое нарушение):
повреждение, недостаток йода, дефект ферментов синтеза гормонов
приводит к недостатку Т3 и Т4, однако увеличению тиреолиберина и ТТГ.
• Инактивация гормонов в крови, низкая чувствительность к ним тканей,
образование реверсивного Т3 из Т4 в тканях (постжелезистые нарушения).
11.
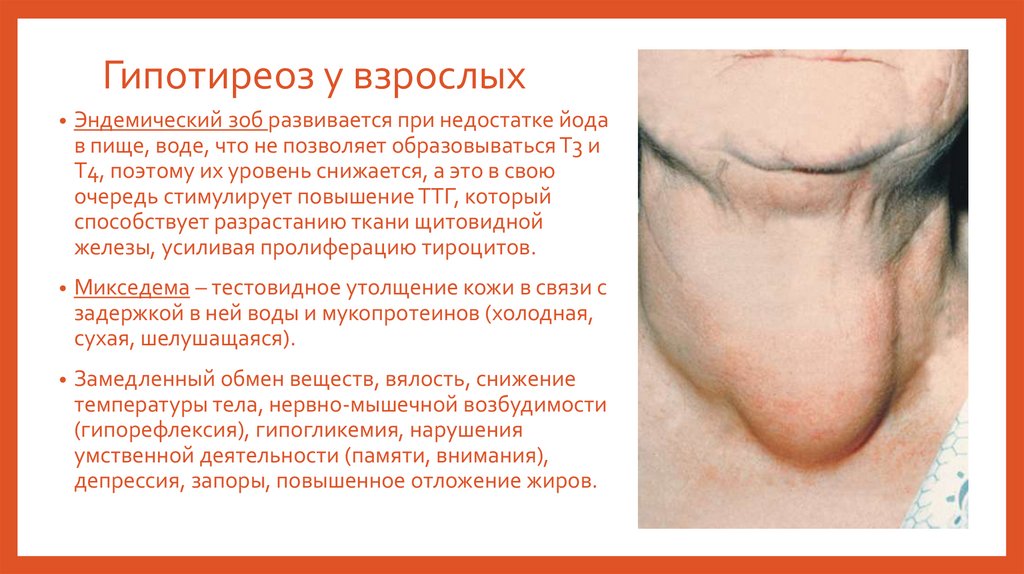
Гипотиреоз у взрослых• Эндемический зоб развивается при недостатке йода
в пище, воде, что не позволяет образовываться Т3 и
Т4, поэтому их уровень снижается, а это в свою
очередь стимулирует повышение ТТГ, который
способствует разрастанию ткани щитовидной
железы, усиливая пролиферацию тироцитов.
• Микседема – тестовидное утолщение кожи в связи с
задержкой в ней воды и мукопротеинов (холодная,
сухая, шелушащаяся).
• Замедленный обмен веществ, вялость, снижение
температуры тела, нервно-мышечной возбудимости
(гипорефлексия), гипогликемия, нарушения
умственной деятельности (памяти, внимания),
депрессия, запоры, повышенное отложение жиров.
12.
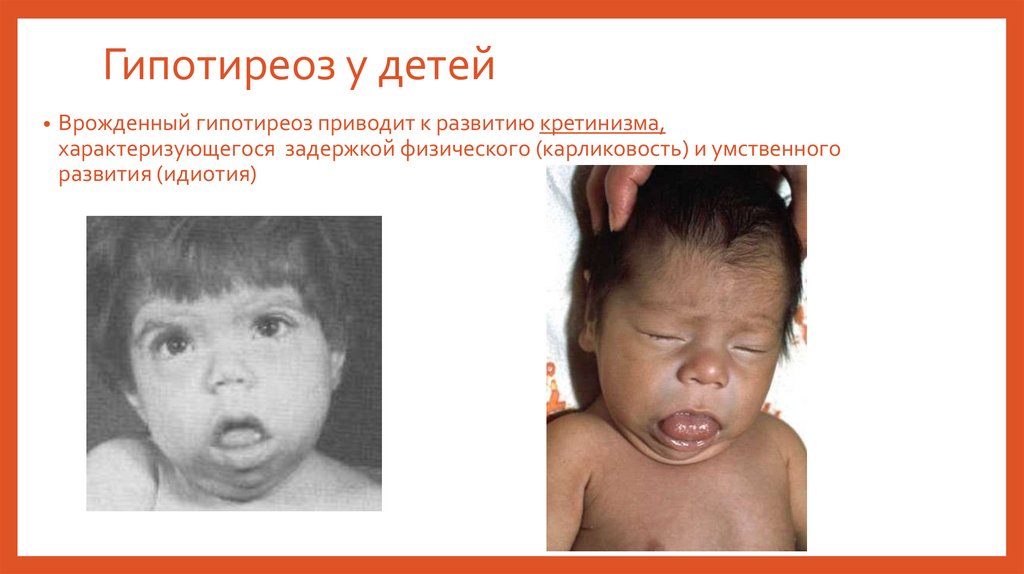
Гипотиреоз у детей• Врожденный гипотиреоз приводит к развитию кретинизма,
характеризующегося задержкой физического (карликовость) и умственного
развития (идиотия)
13.
Гипертиреоз• Диффузный токсический зоб
(Базедова Болезнь, болезнь
Грейвса) возникает в следствии
иммунного поражения ткани
щитовидной железы, при
котором происходит постоянная
стимуляция ее на образование Т3
и Т4, увеличение которых не
тормозится по принципу
отрицательно обратной связи,
поэтому уровень Т3 и Т4 высок, а
ТТГ низок. Ткань щитовидной
железы разрастается.
• Узловой токсический зоб
(токсическая аденома) – опухоль
в щитовидной железе, которая
продуцирует избыток гормонов.
Не подчиняется отрицательно
обратной связи.
14.
Проявления гипертиреоза•Гиперметаболическое состояние и
симпатическая активация: снижение массы
тела, гипертермия, потливость, тахикардия,
аритмия, гипертензия, утомляемость,
повышенная нервно-мышечная
возбудимость, бессонница, миопатия,
остеопороз и пр.
15.
4. Гормоны поджелудочной железы: инсулинУчасток дольки
поджелудочной железы
16.
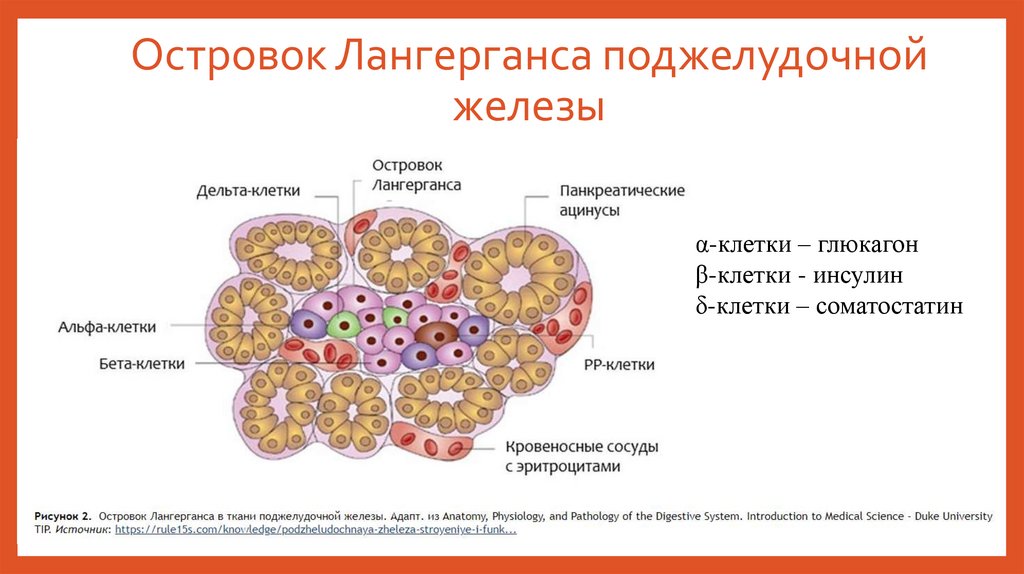
Островок Лангерганса поджелудочнойжелезы
α-клетки – глюкагон
β-клетки - инсулин
δ-клетки – соматостатин
17.
Регуляция выработки инсулина• Главный стимул – повышение уровня глюкозы в крови (гипергликемия)ю
• Глюкагон, секретин, инсулинотропный полипептид, гастрин, желудочный
ингибиторный пептид, кортикотропин, соматотропин, холецистокинин повышают
чувствительность клеток к инсулину в присутствии глюкозы, без нее они не
действуют.
• Аминокислоты (особенно лейцин, аргинин, аланин), ацетоуксусная кислота,
жирные кислоты стимулируют выработку инсулина в меньшей степени, чем
глюкоза.
• Парасимпатическая нервная система стимулирует выработку инсулина
посредством ацетилхолина.
• Амилин, панкреастатин, соматостатин тормозят выработку инсулина.
• Симпатическая нервная система тормозит выработку инсулина посредством α-
адренорецепторов.
18.
Метаболическое действие инсулинана углеводный обмен:
• Поступление глюкозы в клетки (особенно мышечные и
жировые)
• Синтез гликогена, подавление гликогенолиза (его
распада)
• Активация гликолиза
• Угнетение глюконеогенеза
19.
Метаболическое действие инсулинана белковый обмен:
•Увеличение проницаемости мембран для
аминокислот (особенно мышечные и жировые)
•Усиление синтеза аминокислот в печени
•Усиление синтеза м-РНК
•Усиление синтеза белка и подавление его распада
20.
Метаболическое действие инсулинана липидный обмен:
• Активация образования жирных кислот из триглицеридов в
хиломикронах и ЛПОНП в крови
• Активация поступления жирных кислот в клетки (особенно
мышечные и жировые)
• Активация образования липидов и подавление его распада
(липолиза)
• Активация окисления кетоновых тел в печени
21.
Патофизиология инсулина• Абсолютная недостаточность инсулина при аутоиммунной агрессии – сахарный
диабет 1 типа, она может быть вызвана перенесенным вирусным заболеванием.
• Относительная недостаточность инсулина – сахарный диабет 2 типа связана со
снижением чувствительности тканей к инсулину при имеющемся избытке
инсулина, что в свою очередь может быть вызвано малым количеством
рецепторов к нему в тканях, либо генетическими дефектами рецепторов или
образования вторичных посредников.
• Провоцирующие факторы развития сахарного диабета 2 типа: ожирение,
малая физическая активность, избыточное употребление сладкого, жирного.
• Относительный недостаток инсулина может возникать при избыточном
действии гормонов, вызывающих повышение уровня глюкозы в крови:
соматотропина, тиреоидных гормонов, глюкагона, глюкокортикоидов и
катехоламинов.















 Медицина
Медицина Биология
Биология