Похожие презентации:
Синкопальные состояния
1. Синкопальные состояния
Скороходов А.П., д.м.н.Зав. кафедры неврологии с психиатрией
ИПМО ВГМА им. Н.Н. Бурденко
2. Синкопе (обморок) – распространенная клиническая проблема.
Достаточно сказать, пациенты с синкопе составляютоколо 6% всех экстренно госпитализируемых
больных. В медицинскую терминологию понятие
«синкопе» было введено в XIV веке. Синкопе
происходит от греческого слова «syncopto», что в
переводе означает «истощать, обессиливать». Одно из
первых определений характеризует синкопе как
«маленькую смерть» - petit morte. Действительно
ядром клинической картины обморочных состояний
являются генерализованная мышечная слабость,
утрата постурального тонуса (неспособность стоять)
с расстройством сердечно-сосудистой и дыхательной
деятельности и потерей сознания.
3. Следует также учитывать наличие такого понятия, как «коллапс», которое обозначает сосудисто-регуляторное нарушение,
Следует также учитывать наличиетакого понятия, как «коллапс»,
которое обозначает сосудисторегуляторное нарушение,
проявляющееся пароксизмальным
падением, но потеря сознания при
этом не наблюдается.
4. Клинические проявления синкопальных состояний, несмотря на ряд различий, в известной степени достаточно стериотипны. Синкопе
рассматривается как развернутый вовремени процесс, поэтому в большинстве
случаев выделяют три периода:
предсинкопальное состояние (предобморок
или липотимия); собственно синкопе или
обморок, и постсинкопальный период. Эти
периоды при различных нарушениях могут
отличаться различной степенью длительности,
выраженности и тяжести.
5. Предсинкопальный период.
Предсинкопальные проявления,предшествующие потери сознания, длятся
обычно от 4-20 секунд до 1-1,5 минут и
проявляются ощущением дискомфорта,
дурнотой, холодным потом, неясностью
зрения, «туманом» перед глазами,
головокружением, шумом в ушах, тошнотой,
бледностью, ощущением неминуемого
падения и потери сознания. У части больных
возникает ощущение тревоги, страха, чувство
нехватки воздуха, сердцебиение, ком в горле,
онемение губ, языка, пальцев рук. Однако
указанные симптомы иногда могут
отсутствовать.
6. Потеря сознания обычно длится 6-60 секунд. Чаще всего наблюдается бледность и снижение мышечного тонуса, неподвижность, слабый,
нерегулярный пульс, снижение АД,поверхностное дыхание. Глаза у пациента
закрыты, констатируется расширение зрачков
со снижением их реакции на свет. При
глубоких синкопе возможны несколько
клонических или тонико-клонических
подергиваний, непроизвольное
мочеиспускание и редко – дефекация.
7. Постсинкопальный период длится несколько секунд и больной быстро приходит в себя, достаточно правильно ориентируется в
пространстве и времени. Однакопациент тревожен, напуган
случившимся, адинамичен, бледен,
отмечается тахикардия, учащенное
дыхание, выраженная общая
слабость и усталость.
8. Непосредственная причина синкопе – падение мозгового кровотока ниже уровня, необходимого для обеспечения мозга глюкозой и
кислородом. Однако причинами,провоцирующими резкое падение мозгового
кровотока, могут быть самые различные
патологические состояния.
Дифференциальная диагностика
заболеваний, проявляющиеся синкопальными
состояниями, является одной из наиболее
трудных проблем клинической медицины.
9. Причины синкопе даже в хорошо оснащенных центрах не определяются в трети случаев. Не меньшую трудность представляет иногда и
дифференциальная диагностика самогосинкопе от других пароксизмальных
состояний, и в первую очередь от
эпилептических припадков. Точность
диагностики во многом зависит от
квалификации и опыта врача (знание
особенностей клинической картины синкопе) и
качества свидетельской информации.
10. Классификация синкопальных состояний
Нейрогенные обморокиСоматогенные обмороки
Лекарственные обмороки
11. Нейрогенные обмороки
ВАЗОПРЕССОРНЫЕСИТУАЦИОННЫЕ:
- гиперветиляционные
- никтурические
- кашлевые
- при невралгии языкоглоточного нерва
- ортостатические
- при избыточной физической нагрузке
ИРРИТАЦИОННЫЕ ОБМОРОКИ:
- синокаротидные
- вагальные
ДИСЦИРКУЛЯТОРНЫЕ
ПСИХОГЕННЫЕ
12. Соматогенные обмороки
КАРДИОГЕННЫЕГИПОГЛИКЕМИЧЕСКИЕ
АНЕМИЧЕСКИЕ
РЕСПИРАТОРНЫЕ
ПРИ ПАТОЛОГИИ ВЕН
13. Причины синкопальных состояний
Если врач оценивает клиническую картину пароксизма каксинкопальное, он должен сделать следующий шаг и
последовательно исключить наиболее частые причины
синкоп.
Можно выделить пять категорий заболеваний, ядром
клинической картины которых являются синкопальные
состояния.
1.
Нейрогенные обмороки;
2.
Первичная кардиогенная дисфункция
3.
Психогенные расстройства
4.
Цереброваскулярные расстройства
5.
Метаболические нарушения.
Синкопы каждой из этих категорий имеют свой
патогенетический механизм.
14. Нейрогенные обмороки
подразделяются на рефлекторные (нейрональнообусловленные синкопе) и арефлекторные
(связанные с ортостатической гипотонией).
Рефлекторный обморок возникает в результате
патологического ответа периферической
васкулярной системы и рефлекторных
кардиальных механизмов на внутренние и
внешние стимулы. В эту группу входят
нейрокардиогенные синкопе, вазовагальные
синкопе и др., которые в настоящее время
принято описывать под общим термином
«нейронально опосредованные синкопе».
15. Патофизиология нейронально опосредованных синкопе остается не полностью понятной, наиболее общепринятой является
«вентрикулярнаягипотеза». Всякий раз, когда индивидуум принимает
вертикальную позу после длительного положения
сидя или лежа, благодаря гравитации кровь
устремляется вниз и депонируется в нижних
конечностях, в результате чего редуцируется
венозный возврат к сердцу. Результирующее
снижение кровяного давления приводит к
барорецепторно обусловленному повышению
симпатического тонуса.
16. В свою очередь повышение симпатического тонуса усиливает хронотропный и ионотропный эффект. Сильное сокращение незаполненного
желудочка стимулируетнемиелинизированные нервные волокна в
левом желудочке сердца. Это является
тригерром рефлекса, снижающего
симпатический тонус, и ассоциированный
ваготонии, благодаря чему может развиться
вазодилятация и, соответственно, гипотензия
или брадикардия или то и другое вместе.
17. Другим фактором, усиливающим вазодилятацию, и, следовательно, гипотензию может быть выброс адреналина из надпочечников.
Контроль давлениякрови осуществляется вегетативным центром,
расположенным в стволе головного мозга. Мозг
воспринимает эти изменения и компенсирует их через
учащение сердцебиения и констрикцию сосудов ног,
формируя возвращение крови вверх к мозгу.
Нарушение системы сложных рефлекторных
взаимодействий приводит к слишком значительному
падению давления и развитию синкопа.
18. Вазопрессорный (вазовагальный) обморок
- Самый частый вариант синкопе в подростковом имолодом возрасте. Чаще всего дебют заболевания
приходится на второе десятилетие жизни.
Вазовагальный синкопе – следствие вагального
рефлекса, индуцирующего дилатацию сосудов в
скелетной мускулатуре и брадикардию. Парез
периферических сосудов и падение периферического
сопротивления приводят к депонированию крови на
периферии, недостаточному наполнению правых
отделов сердца и падению сердечного выброса,
снижению АД и резкому падению мозгового
кровотока.
19. Для вазовагальных обмороков характерен ряд провоцирующих факторов: боль, страх, вид крови, травма и т.д. Развитию обморока
способствует нахождение в душномпомещении, ощущение тревоги,
переутомление, длительное нахождение в
вертикальном положении, голодание,
лихорадка, длительный постельный режим. В
диагностическим аспекте важно отсутствие
жесткой «привязки» обморока к какой-либо
одной ситуации. Потеря сознания возникает не
мгновенно, ей предшествует отчетливый
предсинкопальный период.
20. Для этого периода характерны ощущение тошноты, потемнение в глазах, звон в ушах, головокружение, а также резкое побледнение,
расширение зрачков ивыраженная потливость. В этот период частота
сердечного ритма и АД меняются незначительно.
Принятие горизонтального положения на этом
этапе предотвращает синкопе.
Во время синкопе больной обычно неподвижен,
кожа бледная, покрыта потом. Выявляются
брадикардия и падение АД. Длительная утрата
сознания (более 20 сек) может привести к
судорогам, однако это не характерно для
классического обморока.
21. После восстановления сознания больные часто жалуются на общую слабость, тошноту, дискомфорт в брюшной области и другие
вегетативныепроявления. Обследование позволяет
обнаружить у ряда больных
психовегетативный синдром. С
возрастом вазавагальные обмороки
имеют тенденцию урежаться или совсем
исчезают.
22. Диагноз вазовагального обморока целиком основывается на информации, полученной при расспросе больного и свидетелей. Связь с
типичной провоцирующей ситуацией, наличиехарактерного предобморочного состояния,
снижение АД и брадикардия во время утраты
сознания, быстрое восстановление сознания в
горизонтальном положении, наличие
психовегетативного синдрома (эмоциональная
лабильность, тревожность, повышенная
раздражительность, фобии, пониженное
настроение) в межприступный период.
23. Ситуационные обмороки (вазовагальные или висцеральные рефлекторные обмороки)
НУКТУРИЧЕСКИЕ синкопе – возникают после или (реже) вовремя мочеиспускания, акта дефекации. В их происхождении
решающую роль играют активизация блуждающего нерва и
торможение симпатической системы в момент мочеиспускания.
Задержка дыхания, натуживание, разгибательная установка
туловища приводят к повышению внутрибрюшного давления,
активизации барорецепторных рефлексов, что затрудняет
возврат венозной крови к сердцу («венозная кровь не отходит от
сердца, свежая не приходит»). Эти приступы обычно возникают
у пожилых мужчин при ночном мочеиспускании, на фоне
перенесенного соматического заболевания или алкогольного
эксцесса накануне. Чаще всего предсинкопальные и
постсинкопальные проявления выражены незначительно или
отсутствуют. Длительность утраты сознания небольшая, крайне
редко встречаются судороги.
24. Кашлевой обморок
Кашлевой обморок (беталепсия) возникает убольных с хроническими обструктивными
заболеваниями легких, при пароксизме
длительного кашля. Во время кашля,
предшествующего синкопе, наблюдается
цианоз лица, набухание вен шеи.
Кратковременная потеря сознания
сопровождается серо-синюшным окрасом
кожных покровов, обильной потливостью
больного.
25. Во время сильного кашля в результате резкого возрастания внутригрудного и внутрибрюшного давления нарушается венозный отток от
головногомозга, уменьшается приток крови к сердцу, падает
минутный объем сердца, резко снижается приток
артериальной крови к мозгу: таким образом,
возникают условия для срыва компенсации
церебрального кровообращения. Долгое время
считали, что кашлевые синкопе – это вариант
эпилепсии, и обозначали их как «беталепсия».
Кашель расценивали как феномен, провоцирующий
эпилептический припадок, либо как своеобразную
форму эпилептической ауры. В настоящее время
доказано, что кашлевой обморок не является
эпилептическим по своей природе.
26. Большинство авторов выявляют и описывают определенные конституционные и личностные особенности больных. Вот как выглядит
обобщенный портрет: это, как правило,мужчины старше 40 лет, заядлые
курильщики с избыточной массой тела,
широкогрудые, любящие вкусно и много
поесть и выпить, стенические, деловые,
громко смеющиеся и громко, тяжело
кашляющие.
27. Обмороки при глотании. Обмороки при глотании могут наблюдаться при заболеваниях пищевода, гортани, средостения, раздражении
плевры и брюшины и т.д. В основе ихлежит раздражение чувствительных волокон
системы блуждающего нерва. Что приводит к
брадикардии и, как следствие, падение АД.
Артериальная гипотония после приема пищи –
одна из частых причин обмороков у пожилых людей,
у которых нарушенные барорефлексы не в
состоянии компенсировать повышение чревного
кровотока после еды. Вообще пожилые пациенты
имеют проблемы с компенсаторной
кардиоваскулярной регуляцией и поэтому крайне
уязвимы в отношении длительного ортостаза.
28. Гиперчувствительность каротидного синуса
- редкое состояние, обычно встречающееся у пожилыхмужчин, страдающих артериальной гипертензией и
атеросклерозом сонных артерий. В патогенезе
ведущую роль играет повышенная чувствительность
синокаротидного синуса, приводящая к нарушениям
регуляции ритма сердца, тонуса периферических и
церебральных сосудов. Обморок провоцирует ношение
тугих воротничков, галстуков, поворот головы, а также
наличие опухолевидных образований на шее,
сдавливающих синокаротидную область. Для
диагностики этого рода обморочных состояний важное
значение имеет проведение пробы с давлением на
область каротидного синуса.
29. Арефлекторные нейрогенные обмороки
Связаны с ортостатической гипотонией, обусловленнойнедостаточностью рефлекторных симпатических
механизмов, обеспечивающих поддержание АД при
переходе в вертикальное положение. Ортостатическая
гипотония может быть следствием: а) дегенеративного
процесса вегетативной нервной системы (синдрома
прогрессирующей вегетативной недостаточности –
генерализованная сухость кожи, тахикардия в покое,
запоры, гастропарез, атония мочевого пузыря,
импотенция); б) вегетативных полинейропатий
(сахарный диабет, алкоголизм, амилоидоз); в)
гиповолемия (при кровопотере, рвоте, повышенном
диурезе, дегидротации); г) медикаментозной терапии,
блокирующей рефлекс (гипотензивные и
сосудорасширяющие средства, нитраты,
транквилизаторы, антидепрессанты, фенотиазины и
др.).
30. Ортостатические обмороки имеют исключительную зависимость от положения тела и возникают в момент перехода из горизонтального в
вертикальноеположение. Для обмороков, развивающихся на фоне
синдрома вегетативной недостаточности, характерны
сухость кожных покровов и отсутствие вагальной
реакции замедления ритма сердца. При объективном
обследовании выявляются другие симптомы
вегетативной недостаточности: артериальная
гипертензия в положении лежа, «фиксированный»
пульс, гипо- и ангидроз, нарушение зрения в
сумерках и др.
31. Кардиогенные обмороки
это наиболее опасны вариант обмороков, которыйследует исключать в первую очередь. Именно этот
вид обморочных состояний может явиться причиной
внезапной смерти, поэтому необходимо выяснять
причины смертей в семье пациента. Развитие
обморока обусловлено снижением выброса левого
желудочка. Непосредственной причиной обморока
может быть либо обструкция, либо нарушение ритма.
Обструктивные кардиогенные обмороки
обусловлены препятствием кровотоку в сердце или
магистральных сосудах (при стенозе аорты,
гипертрофической кардиомиопатии, легочной
гипертензии, тампонаде сердца, миксоме
предсердия).
32. Аритмические кардиогенные обмороки – возникают при желудочковой тахикардии, атриовентрикулярной блокаде, синдроме синусового
узла, синдроме удлинения интервала QTт.д.). Кардиогенные обмороки могут быть
спровоцированы физической нагрузкой. Но иногда
возникают без видимых причин. Эти обмороки
меньше всего связаны с вертикальном положением
и могут возникать в положении сидя и лежа. При
кардиогенных обмороках в отличие от нейрогенных
потеря сознания часто происходит внезапно, без
предшествующих симптомов. Столь внезапная
потеря сознания может привести к травматизации
больного.
33. КАРДИОГЕННЫЕ обмороки также отличают длительность эпизодов потери сознания, цианоз кожных покровов в период утраты сознания и
посленего, большая вероятность развития судорог,
неподвижности зрачков, прикуса языка, недержание
мочи. Таким образом, кардиогенные обмороки в силу
феноменологической схожести с эпилептическими
припадками представляют наибольшие
диагностические трудности. В то же время
ошибочная оценка кардиогенного обморока как
эпилептического припадка может привести к
трагическим последствиям, поскольку некоторые
антиконвульсанты, в частности дифенин, могут
усугубить нарушения проводимости сердца.
34. КАРДИОГЕННЫЕ ПРИСТУПЫ
Синдром слабости синусового узла.Проявляется нарушениями ритма, приводящими к
приступам типа Морганьи-Адамса-Стокса: синкопа,
обусловленная резким снижением сердечного выброса и
вследствие этого ишемией мозга.
Клинически: короткий период дурноты, головокружения,
слабости, затем-потеря сознания. Наблюдается бледность
или цианоз; при асистолии, длящейся более 15 сек., могут
возникать тонико-клонические судороги.
ЭКГ вне приступа: постоянная или преходящая
брадиаритмия, брадикардия , сменяющаяся тахикардией;
атриовентрикулярная диссоциация.
ЭКГ во время приступа: усугубление брадикардии,
периоды асистолии, замещающие эктопические
сокращения и ритмы.
Дополнительные исследования: ЭКГ с клиноортостатической пробой, с физической нагрузкой, с
атропиновой пробой.
35.
Синдром Вольфа-Паркинсона-Уайта.Проявляется приступами тахикардии, которую пациент
воспринимает как внезапное сердцебиение с
подташниванием, головокружением, непрятными
ощущениями в эпигастральной области; иногда – как
беспричинный кашель.
Длительный приступ тахикардии может прерываться
асистолией, фибрилляцией желудочков с симптоматикой
сердечной недостаточности и нарушения мозгового
кровообращения, иногда с судорогами, дающими повод
заподозрить эпилепсию.
ЭКГ вне приступа: укороченный (реже удлиненный) PQ –
интервал, уширение и деформация QRS – комплекса.
ЭКГ во время приступа: многофокусная мономорфная
желудочковая тахикардия.
Иногда необходимо длительное мониторирование ЭКГ.
36. Синдром аритмогенной дисплазии правого желудочка Ула.
Генетически детерминированное заболевание сжелудочковой пароксизмальной тахикардией.
Выявляется чаще у мальчиков и юношей в форме синкоп
по типу Морганьи-Адамса-Стокса. Нарушение
обусловлено замещением миокарда правого желудочка
жировой или соединительной тканью.
ЭКГ вне приступа: признаки гипертрофии миокарда
правого предсердия, блокада правой ножки пучка Гиса.
ЭКГ во время приступа: правожелудочковая тахикардия.
УЗИ: изолированное расширение правых камер сердца,
особенно правого желудочка, зоны гипоакинезии нижней
стенки и верхушки правого желудочка.
37.
Идиопатические формы желудочковойпароксизмальной тахикардии.
Причиной приступов желудочковой
пароксизмальной тахикардии с синкопами
могут быть: пролапс митрального клапана,
гипертрофическая и дилатационная
кардиомиопатия, миксома левого
предсердия.
При миксоме приступы провоцируются
изменением положения туловища
(повороты,наклоны, разгибание). Для них
характерен резко выраженный цианоз,
На ЭКГ – признаки перегрузки или
гипертрофии миокарда левых отделов ;
На УЗИ выявляется миксома
38.
ТактикаПриступообразные нарушения сознания
могут быть симптомом нарушения
сердечно-сосудистой системы и требуют
соответствующей настороженности врача.
Полноценное кардиологическое
обследование необходимо во всех случаях
пароксизмальных расстройств сознания, где
присутствуют признаки выраженных
дисциркуляторных нарушений, а клиника
не укладывается в характерный
эпилептический синдром
39. Психогенные обмороки
термин «обморок» в данном случае достаточноусловен, однако вазопрессорные феномены
могут встречаться у таких больных. В
структуре панических атак при депрессии или
паническом расстройстве достаточно часто
наблюдаются состояния, близкие к
липотимиям, однако потеря сознания
нехарактерна для этой категории больных. При
конверсионных реакциях может развиться
псевдосинкопе. Псевдосинкопе
характеризуется длительной утратой сознания
(минуты, часы).
40. Нарушения сознания часто бывает неполным, после выхода из «обморока» больные сообщают о том, что частично слышали и видели
события, происходящие с ними вовремя обморока. Псевдосинкопе может
сопровождать различные судорожные
проявления, часто экстравагантного,
вычурного характера. Активный расспрос
выявляет в анамнезе у пациента другие
конверсионные проявления (конверсионные
сдвиги). Диагностика базируется на
исключении органической патологии и
позитивных критериях истерии.
41. Истерический псевдообморок – это особая форма поведения больного, являющая по существу телесной, символической, невербальной
формойкоммуникации, отражающей глубинный или
очевидный психологический конфликт чаще всего
невротического типа и имеющий «фасад», «форму»
синкопального (обморочного) состояния. Следует
сказать, что подобный, кажущейся необычным,
способ психологического выражения и
самовыражения в определенных эпохах был
принятой в обществе формой выражения сильных
эмоций («принцесса лишилась чувств»). Принято
считать, что для истерического обморока требуется
минимум два условия: ситуация (конфликтная,
драматическая и т.д.) и зрители.
42. Цереброваскулярные расстройства
такие как церебральный тромбоз,транзиторные ишемические атаки, феномены
обкрадывания, могут проявляться симптомами
сходными с синкопе. Нужно учитывать, что
ПНМК проявляются в первую очередь
очаговой симптоматикой, а не обмороком.
Изредка обмороки могут возникнуть при
стенозе или окклюзии внечерепных артерий.
Необходимо иметь в виду следующие
заболевания: болезнь Такаясу, синдром
подключичного обкрадывания,
атеросклеротическую двустороннюю
окклюзию нескольких внечерепных артерий.
43. Метаболические расстройства
могут быть причиной внезапной потерисознания. Гипогликемия или гипокапния после
гипервентиляции может быть причиной такого
рода синкопе. Отличительными особенностями
гипервентиляционных обмороков являются
большая продолжительность синкопе
(«мерцание» сознания), отсутствие зависимости
от положения больного в пространстве и
предшествующее утрате сознания парастезии в
периоральной области и дистальных отделах
конечностей. Синкопе также могут быть
проявлением алкогольной или лекарственной
интоксикации.
44. СОМАТОГЕННЫЕ ПРИСТУПЫ НЕ КАРДИОВАСКУЛЯРНОГО ГЕНЕЗА
ГИПОГЛИКЕМИЧЕСКИЕ ПРИСТУПЫЧаще наблюдаются у страдающих диабетом при
несбалансированности лечения.
Реже встречаются у больных с гиперинсулинизмом
(обусловленным инсуломой).
Приступ может напоминать сложный парциальный
припадок с психическими симптомами и
автоматизмами или протекать в виде синкопы,
однако без быстрого спонтанного выхода.
Продолжительность приступа от нескольких минут до
нескольких часов и зависит от нормализации уровня
сахара в крови.
ЭЭГ во время приступа регистрирует диффузные
тета- и дельта-волны.
Биохимические исследования выявляют
гипогликемию и гиперинсулинемию.
Введение глюкозы снимает приступ
45. ГИПЕРГЛИКЕМИЧЕСКИЕ ПРИСТУПЫ
Наблюдаются при диабете достаточно редко иклиническая картина характерна.
Дифференциально-диагностические проблемы
возникают при гиперосмолярном
гирегликемическом некетотическом синдроме.
Синдром проявляется изменением сознания,
спутанностью, дезориентацией,
ареактивностью, очаговыми неврологическими
знаками. В это же время могут появиться
симптоматические эпилептические приступы или
эпилептический статус.
46. ГИПЕРГЛИКЕМИЧЕСКИЕ ПРИСТУПЫ
Наблюдается чаще у пациентов старше 60 лет снераспознанным ранее диабетом.
Снижение уровня сознания обусловлено ненормально
высоким уровнем глюкозы и осмолярности в сыворотке крови
при отсутствии кетоацидоза.
Появлению острой мозговой симптоматики предшествует
полиурия и полидипсия.
ЭЭГ: Диффузные медленные волны; иногда –
эпилептиформная активность.
Выявляется высокий уровень глюкозы в крови: (>500 мг/дкл),
глюкозурия без ацетонурии, высокая осмолярность сыворотки
крови (>350 мОсм/кг воды).
При наличии очаговой неврологической симптоматики
показаны КТ или МРТ.
47. ФЕОХРОМОЦИТОМА
Феохромоцитома вызывает гиперэкскрециюкатехоламинов, что иногда приводит к
внезапным приступообразным сложным
психо-вегетативно-повенческим нарушениям
с дрожью, гипергидрозом, тошнотой, рвотой,
диареей, головной болью, кардиоаритмией,
подъемом АД.
Заболевание иногда носит семейный
характер, сочетается с факоматозами.
Лечение в острой стадии направлено на
нормализацию АД, симптоматическое – на
подавление избыточной экскреции
катехоламинов; радикальное – удаление
опухоли
48. ЗАДЕРЖКИ ДЫХАНИЯ У ДЕТЕЙ
Задержки дыхания у детей, возникающие во время плача,связанного с избыточным эмоциональным стрессом и
представляющие одну из наиболее частых причин
обращения к нейропедиатру.
Клиническая картина. В ответ на сильный испуг ребенок
начинает сильно плакать, и на пике эмоционального
напряжения (обычно на выдохе) возникает остановка
дыхания с побледнением и последующим цианозом,
утратой сознания и мышечного тонуса или же с развитием
опистотонуса, иногда с клоническими конвульсиями,
после чего приступ прекращается.
Возникают в возрасте до 1,5-2 лет и прекращаются до 6
лет.
Наблюдаются у 5% детей.
ЭЭГ: отсутствие эпилептиформной активности.
Медикаментозное лечение не показано.
49. Тактика обследования больного с синкопальными состояниями
Если обследование проводится во времяприступа, необходимо измерить частоту
сердечных сокращений, оценить наличие или
отсутствие дефицита пульса, измерить АД и
частоту дыхания, оценить неврологический
статус.
Однако возможность для обследования во
время синкопе встречается крайне редко.
Чаще всего пациента, перенесшего один или
несколько приступов потери сознания,
приходится обследовать в межприступный
период
50. Точная диагностика этиологии синкопе невозможна без детального обследования. Поиск заболевания сердца – наиболее важная часть
обследования. Онвключает ЭКГ и ЭхоКГ. При обмороках всегда
необходимо рассчитывать корригированный (с
поправкой на ЧСС) интервал QТ (в норме не
превышает 0,425 сек) для выявления синдрома
удлинения интервала QТ. Тесты с физической
нагрузкой позволяют вывить скрытые нарушения
ритма и проводимости. Диагностическое значение
холтеровского мониторирования ЭКГ увеличивается,
если оно дополняется анализом вариабельности
сердечного ритма.
51. Важно использовать функциональные нагрузочные тесты. Клиноортостатическая проба (измерение АД при перемене положения тела из
горизонтального ввертикальное) выявляет связь синкопе с
ортостазом. Хорошо зарекомендовала себя
проба длительного неподвижного стояния (30
минут) с параллельной регистрацией ЭЭГ,
ЧCC и АД. Исследование функции
сегментарного отдела вегетативной нервной
системы позволит диагностировать синдром
периферической вегетативной
недостаточности.
52. Традиционно проводимая ЭЭГ важна с точки зрения дифференциальной диагностики синкопе и эпилептического припадка. Но наличие
эпилептическойактивности на ЭЭГ не исключает
диагноза синкопе. У 1% пациентов с
синкопами отмечается эпилептическая
активность на ЭКГ. КТ и МРТ головного
мозга малоинформативны.
53. Лечение обморока
Все лечебные мероприятия присинкопальных состояниях
разделяются на две части:
проводимые
а) во время приступа
Б) вне приступа.
54. Во время приступа
Лечение синкопального параксизманередко ограничивается приданием
больному горизонтального положения,
особенно в условиях, когда это
затруднительно – в толпе, в телефонной
будке, автобусе и т.д. Описаны случаи с
летальным исходом от простого
обморока в связи с невозможностью
падения больного, принятия им
горизонтального положения.
55. Необходимо обеспечить доступ свежего воздуха или вынести больного из помещения с резко выраженным загрезненным воздухом,
сохраняя еоризонтальное положение, надорастегнуть воротник, ремень или устранить
другие затрудняющие свободное дыхание и
кровообращения препятствия, производить
легкий массаж тела. Применяют средства
рефлекторного воздействия на центры
дыхания и сердечно-сосудистой регуляции:
вдыхания паров нашатырного спирта,
обрызгивание лица холодной водой.
56. Отсутствие эффекта от указанных выше мероприятий требует проведения ряда неотложных мер. При резком падении АД вводят
симпатикотонические средства: 0,1%раствор мезатона; 5% раствор эфедрина;
непрямой массаж сердца. 0,1% раствор
сульфата атропина применяют при
выраженном гиперпарасимпатическом
компоненте в структуре обморока с
замедлением или остановкой сердечной
деятельности. Если речь идет о нарушении
сердечного ритма при кардиогенных
обмороках (мерцательная аритмия) вводят
антиаритмические средства.
57. Лечение в межприступном периоде
зависит от причинного заболевания.Чаще всего врач-невролог занимается лечением
вазопрессорных обмороков. Редкие вазопрессорные
обмороки не требуют специального лечения. Важно
объяснить больному необходимость общеукрепляющих мероприятий: закаливания, гимнастики, спорта,
контрастного душа, регулярного полноценного
питания, отказа от вредных привычек, активного
образа жизни. Для уменьшения утренней слабости и
астенических проявлений у этих больных
рекомендуется применение стимулирующих средств
(жень-шень, элэутерокок, витамины группы С, В).
Эффективен в этом плане препарат стимол (цитрулин
малат), способствующий стабилизации АД и
уменьшению астенических расстройств. При
эмоциональной лабильности рекомендуются курсы
растительных успокаивающих средств – новопассит,
пустырник, валериана.
58. При частых обмороках используют бета-блокаторы, которые блокируют форсированное сокращение сердца в ответ на падение АД:
дизопирамид(ритмилен), блокирующий активность вагуса, и
антидепрессанты – ингибиторы обратного захвата
серотонина (флуокситин, сертралин, флувоксамин,
парокситин и др.), действующие на центральные
механизмы вазопрессорных обмороков. Курс
лечения парокситином – 4-8 недель по 20 мг
ежедневно утром. Рекомендуются психотропные
препараты – клонозепам, грандаксин, альпрозалам.
Помимо психовегетативной коррекции, большое
значение имеет лечение ряда фоновых
сопутствующих синкопам проявлениям:
вестибулярной дисфункции, аллергической
настроенности, остеохондроза позвоночника и др.
59. В лечение нуктурических обмороков принципиальную роль играет выполнение превентивных мер: ограничение приема жидкости, отказ от
алкогольных напитков,постепенное вставание с постели во время
ночного пробуждения, избегания натуживания
при мочеиспускании, закаливание, снижение
избыточного веса, занятия физкультурой и
спортом, профилактика соматических и
инфекционных заболеваний.
60. Лечение кашлевых обмороков зависит от успешности терапии соматического респираторного заболевания. Выполнение рекомендаций,
направленных на снижениевеса, отказ от курения, занятия физкультурой и
спортом способствуют улучшению состояния
этих больных. Им следует посоветовать
избегать ситуаций, способных вызвать,
спровоцировать кашель (краски, лаки, дым,
душное помещение, избыточный прием пищи,
крик, громкий смех).
61. Лечение ортостатических обмороков при периферической вегетативной недостаточности заключается в увеличении объема циркулирующей
жидкости (приемпо200-300 мл соков, воды и т.д. в течение
суток, до 2-3 литров сутки), употребление
поваренной соли до 2-4 г/сут. С целью
задержки жидкости и повышения АД. Этим
больным рекомендуется: изотоническая
нагрузка, плавание, приседания, ношение
эластических колготок, бинтование ног,
катание на велосипеде.
62. Наиболее эффективны лекарственные препараты – минералокортикоиды (флудрокортизон), назначаемые в небольших дозах с постепенным
увеличением (до 0,5-1,0 мг/сут). Прямымвазоконстрикторным действием обладает мидодрин
(2,5-5,0 мг/сут). Для профилактики периферической
вазодилатации назначают бета – блокаторы (вискен),
нестероидные противовоспалительные препараты
(ибупрофен). Пациентам рекомендуется избегать
ситуаций , связанных с гипервентиляцией (сауна,
жара, душное помещение), не переедать, не
находиться длительное время в горизонтальном
положении, не заниматься тяжелой физической
работой.
63. Дифференциальная диагностика обморока и эпилептического припадка
Клиническиепризнаки
Обморок
Связь с
положением
тела
Провоцирующие факторы
Возникает из
Нет связи
вертикального
положения
Страх, эмоциона- Депривация сна,
льный стресс,
прием алкоголя,
боль, физическая пропуск приема
нагрузка
антиконвульсантов
Продолжительные Отсутствуют или
кратковременные
Предприступные симптомы
Эпилептический
припадок
64. продолжение
Клиническиепризнаки
Обморок
Принятие
горизонтального
положения
Потеря сознания
Обрывает приступ Не влияет на
течение приступа
Постепенная
(градуированная)
Эпилептический
припадок
Мгновенная
(обрывистая)
Кожные покровы бледные
во время приступа
Цианотичные или
нормальные
Судороги
Крайне редки
Обычны
Застывание,
стереотипные
движения
Отсутствуют
Возможны
65. продолжение
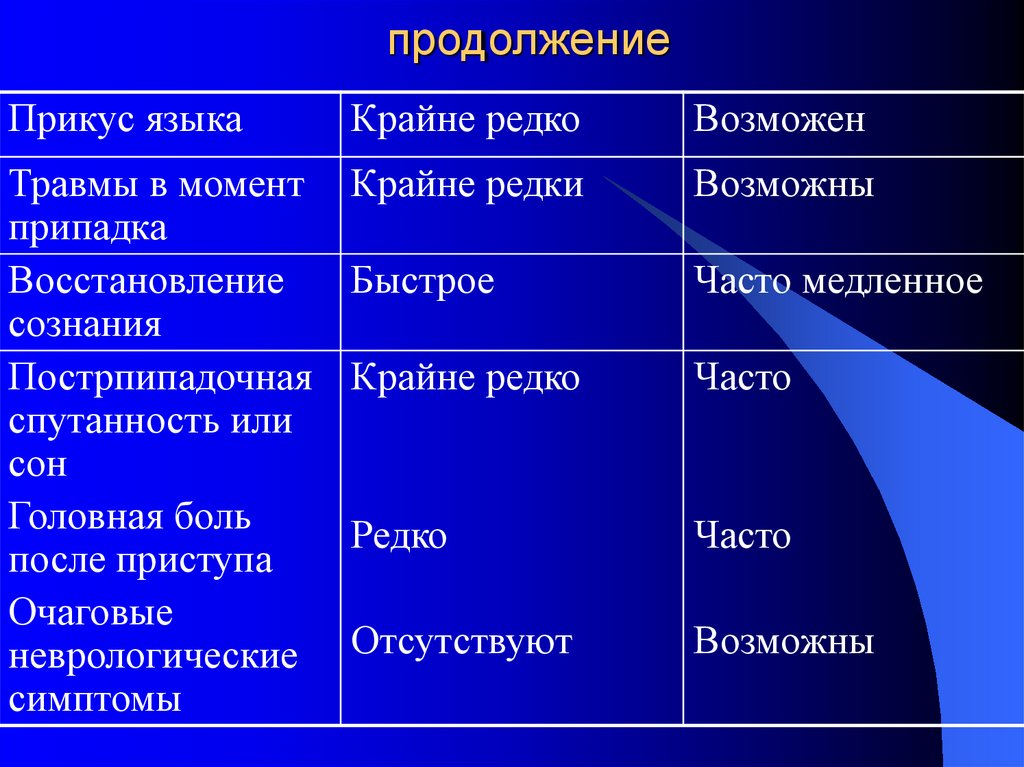
Прикус языкаКрайне редко
Возможен
Травмы в момент
припадка
Восстановление
сознания
Пострпипадочная
спутанность или
сон
Головная боль
после приступа
Очаговые
неврологические
симптомы
Крайне редки
Возможны
Быстрое
Часто медленное
Крайне редко
Часто
Редко
Часто
Отсутствуют
Возможны
































































 Медицина
Медицина








