Похожие презентации:
Парентеральные гепатиты
1.
Парентеральныегепатиты
Любимцева О.А.
к.м.н.,
доцент кафедры
инфекционных болезней
2.
Вирусный гепатит В (ВГВ)Вирусная антропонозная инфекционная
болезнь с гемоконтактным и вертикальным
механизмом передачи возбудителя.
Характеризуется циклически протекающим
паренхиматозным гепатитом с наличием
или отсутствием желтухи, заканчивающееся
в большинстве случаев (90-95%)
выздоровлением, а также возможностью
развития хронического ГВ.
3.
актуальностьПо данным ВОЗ, ВГВ ежегодно в мире
первично заражаются около 50 млн человек
и погибают от этой инфекции 1,5 млн
человек
В настоящее время в мире насчитывается
более 500 млн носителей вируса НВV
Хронический гепатит лидирует среди причин
требующих пересадки печени
Снижение заболеваемости ВГВ связано с
успешной специфической вакцинацией
4.
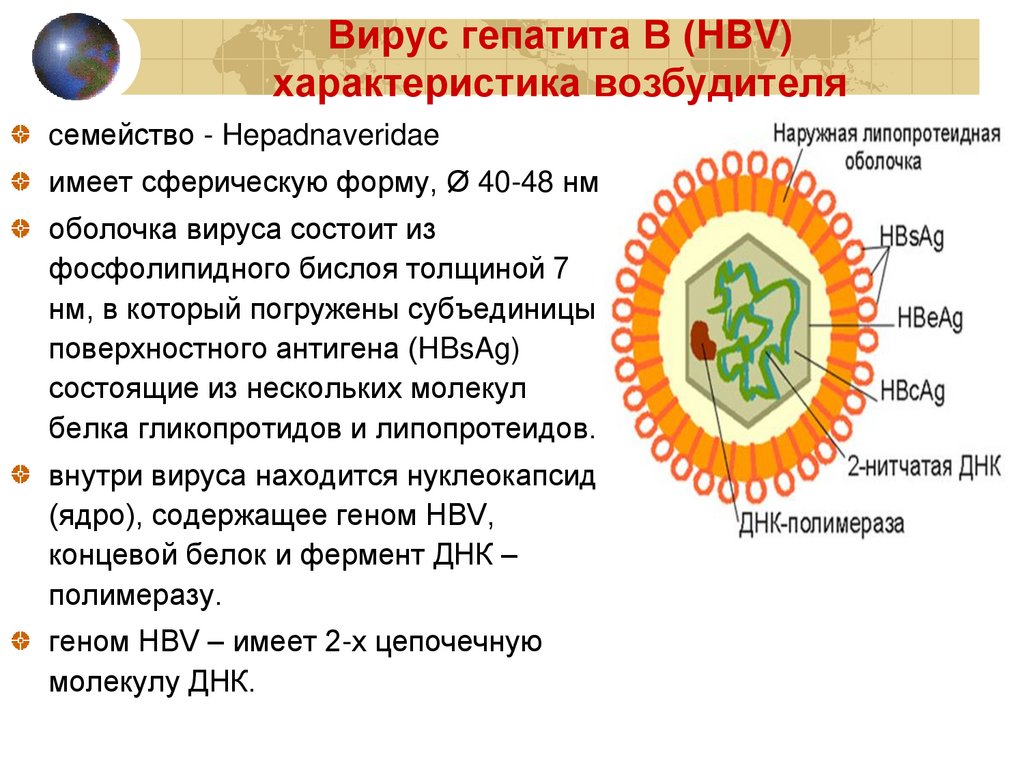
Вирус гепатита В (HBV)характеристика возбудителя
cемейство - Hepadnaveridae
имеет сферическую форму, Ø 40-48 нм
оболочка вируса состоит из
фосфолипидного бислоя толщиной 7
нм, в который погружены субъединицы
поверхностного антигена (HBsAg)
состоящие из нескольких молекул
белка гликопротидов и липопротеидов.
внутри вируса находится нуклеокапсид
(ядро), содержащее геном HBV,
концевой белок и фермент ДНК –
полимеразу.
геном HBV – имеет 2-х цепочечную
молекулу ДНК.
5.
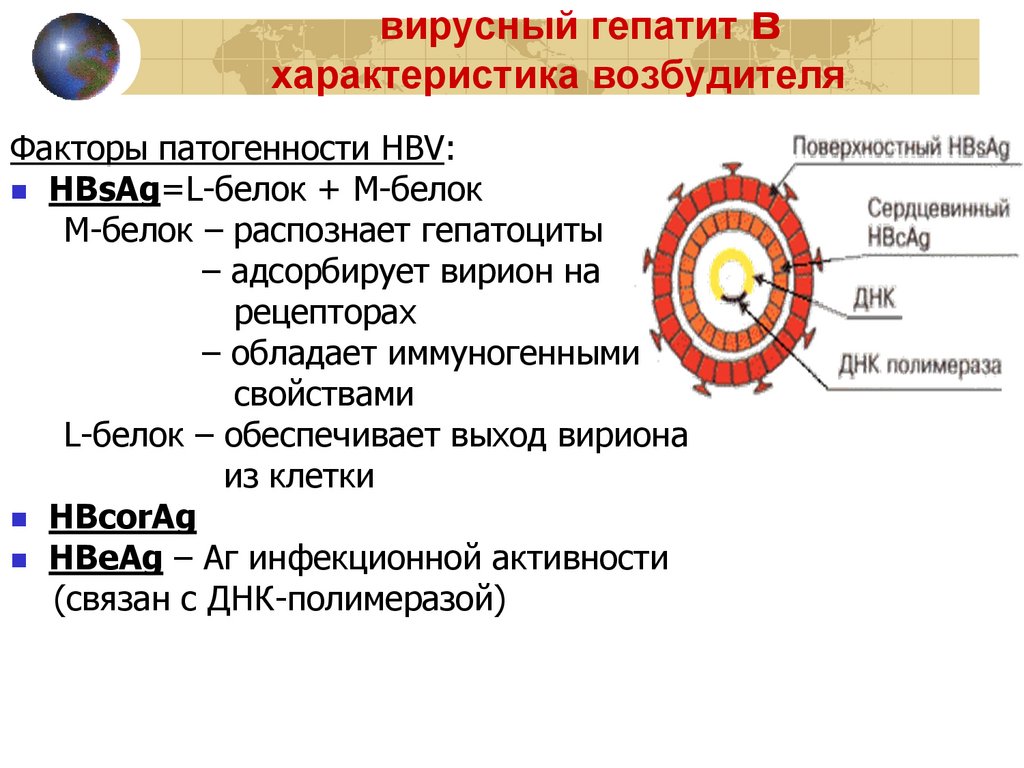
вирусный гепатит вхарактеристика возбудителя
Факторы патогенности HBV:
HBsAg=L-белок + M-белок
M-белок – распознает гепатоциты
– адсорбирует вирион на
рецепторах
– обладает иммуногенными
свойствами
L-белок – обеспечивает выход вириона
из клетки
HBcorAg
HBeAg – Аг инфекционной активности
(связан с ДНК-полимеразой)
6.
характеристика HBVВирус HBV чрезвычайно высоко устойчив
к различным физическим и химическим факторам:
- к низким и высоким температурам (в том числе
кипячению)
- к многократному замораживанию и оттаиванию
- к длительному воздействию кислой среды
Во внешней среде при комнатной температуре HBV
может сохраняться от нескольких недель до 3-х
месяцев: даже в засохшем и незаметном пятне
крови, на лезвии бритвы, на конце иглы.
7.
ЭТИОЛОГИЯ HBVв высушенной плазме сохраняется – до 25 лет
не погибает при действии многих
дезинфицирующих средств и консервантов крови
инактивируется:
- при автоклавировании, в течение 30-45 минут,
- при стерилизации сухим жаром (t=160°С) в течении 60
мин
- при прогревании до 60°С HBV гибнет в течение 10 ч
чувствителен к эфиру и неионным детергентам
для химической дезинфекции используют
альдегиды и соединения хлора
8.
Эпидемиология ВГВИсточник инфекции:
- больные острой формой ВГВ опасны – за 2-8
нед до симптомов и 2-3 мес после
манифестации болезни
- больные хронической формой болезни
эпид.опасны в течение всей жизни.
Восприимчивость к HBV высокая.
Сезонности заболевания ВГВ нет.
9.
Группы риска/потенциальные источникипо заражению ВГВ
1. Реципиенты/доноры крови, гемопрепаратов, спермы,
органов
2. Наркоманы (ПИН-потребители инъекционных
наркотиков)
3. Пациенты отделений гемодиализа и гематологии
4. Медицинские работники, имеющие контакт с кровью:
процедурные и операционные сестры, акушерыгинекологи, хирурги, анестезиологи-реаниматологи,
стоматологи, представители лабораторной службы
5. Гомосексуалисты, лица коммерческого секса
6. Лица ведущие неупорядоченную половую жизнь
7. Дети, рожденные от инфицированных матерей
8. ВИЧ-инфицированные лица.
10.
группа риска по заражению ВГВ(продолжение)
8. Пациенты, получающие диагностические манипуляции
9. Пациенты, получающие лечебные манипуляции
10. Пациенты, подвергающиеся оперативным
вмешательствам
11. Пациенты ожоговых центров
12. Лица, посещающие маникюрные и педикюрные салоны
13. Лица, наносящие татуировки
14. Лица, делающие пирсинг
15. Лица, живущие в быту с лицом страдающим ХрВГВ
16. Заключенные, или освобожденные из мест
лишения свободы
11.
Основной фактор передачи – кровь.В 1 мл крови может быть вирионов 1012
А инфицирующая доза вируса может содержаться в
0,0005 мл крови
Вирус HBV обнаруживается в:
• сыворотке крови
• сперме
• вагинальном секрете
• цереброспинальной жидкости
• синовиальной жидкости
Наименьшее эпидемиологическое значение имеют:
слюна, грудное молоко, желчь, потовый секрет, слезная
жидкость
12.
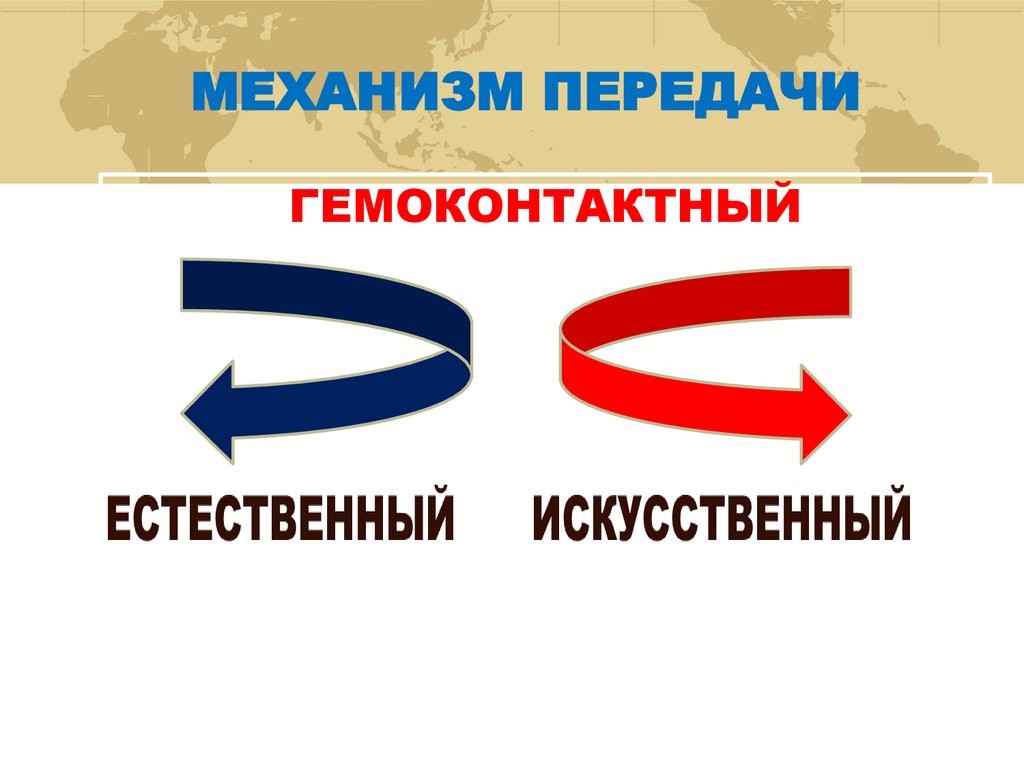
МЕХАНИЗМ ПЕРЕДАЧИГЕМОКОНТАКТНЫЙ
13.
Естественный механизм передачиПоловой путь:
- при гетеросексуальных
- при гомосексуальных контактах
Вертикальный путь:
- трансплацентарная передача вируса
- и во время родов
Контактный (контактно-бытовой) путь
- оказание помощи носителю ВГВ
- участие в драках
- загрязненное кровью белье
- бритвы, ножницы, щипчики,
- пилочки для ногтей
- зубные щетки, мочалки
14.
Искусственный/артифициальный механизмпереливание крови и ее препаратов
инъекции (в/в, в/м, п/к)
эндоскопические обследования
гинекологические обследования
путь ассоциированный с операциями
стоматологические процедуры
косметические процедуры
внутривенное введение наркотических веществ
пирсинг
татуировки
15.
Патогенез ВГВ1. HBV попадает в кровь
2. к гепатоцитам, здесь происходит адсорбция HBV на
поверхности клетки
3.
HBV проникает внутрь клетки, а затем в ее ядро,
здесь преимущественно происходит репликация
вируса
4. в цитоплазме гепатоцита ДНК-полимераза образует
комплекс с белком core (HBcorAg), т.о. формируется
нуклеокапсид вируса
5. часть вновь синтезированных нуклеокапсидов
поступает в ядро гепатоцита, где образуются
полноценные вирионы, которые и секретируются в
кровь
16.
6. Включается гуморальный ответ (идет продукцияспецифических антител к Аg вируса), что напрямую
связано с элиминацией и/или хронизацией.
Течение и исход ВГВ зависят как от
особенностей HBV, так и иммуногенетических
особенностей пациентов.
Иммунитет после перенесенного ВГВ,
закончившегося выздоровлениемдлительный, возможно пожизненный.
Повторные случаи ВГВ наблюдают
исключительно редко.
17.
Иммунный ответ при ВГВПри адекватном ответе - тяжелое течение
болезни, но более полная элиминация вируса
При слабом ответе – недостаточный цитолиз
вируссодержащих гепатоцитов, и формируется
легкое или стертое течение острой фазы ГВ
Вероятность трансформации острого ВГВ в
хронический, выше у лиц с иммунодефицитными
состояниями
18.
КЛИНИЧЕСКАЯ КАРТИНА ВГВИНКУБАЦИОННЫЙ ПЕРИОД (45-180 дней)
Характерно постепенное начало болезни
ПРЕДЖЕЛТУШНЫЙ ПЕРИОД (2-5 нед)
Варианты преджелтушного периода с:
- диспепсическим синдромом
- астеновегетативным синдромом
- гриппоподобным синдромом
- артралгическим синдромом
- аллергическим синдромом
- смешанный вариант
В конце этого периода увеличиваются размеры
печени, определяется уплотнение и болезненность
края печени; темная моча.
19.
ЖЕЛТУШНЫЙ ПЕРИОД (3-6 НЕД)- с появлением желтухи нарастают симптомы
интоксикации
- нарастает слабость, снижается аппетит,
усиливается тяжесть(!) в правом подреберье,
эпигастральной области
- печень еще более увеличивается, сохраняется ее
болезненность
- возможно увеличение селезенки
- сохраняется потемневшая моча
- кал становится обесцвеченным
- желтуха нарастает постепенно достигает
максимума на 2-3 неделе
20.
ЖЕЛТУШНЫЙ ПЕРИОД (3-6 НЕД)Особенностью желтушного варианта ВГВ является
развитие холестатического синдрома
При этом:
- интоксикация незначительная
- желтуха интенсивная (с разным оттенком),
сохраняется длительно
- отмечается зуд кожи
- печень значительно увеличена, плотная, м.б.
болезненная
- кал ахоличен
- моча темная в течение длительного времени
21.
ПЕРИОД РЕКОНВАЛЕСЦЕНЦИИ (4 - 6 нед)- постепенно исчезает желтуха
- нормализуется аппетит
- угасают астено-вегетативные нарушения
- восстанавливаются размеры печени и
селезенки
- светлеет моча и окрашивается кал
- происходит постепенная нормализация
биохимических показателей
22.
Исходы вирусного гепатита ВВыздоровление
Хронический активный гепатит
Хронический персистирующий гепатит
Цирроз печени
Гепатоцеллюлярная карцинома
Летальный исход вследствие
фульминантного течения
23.
Диагностика ВГВЭпидемиологический анамнез
Анамнез болезни
Данные объективного осмотра
Лабораторная диагностика:
неспецифическая и специфическая
диагностика гепатита
24.
Лабораторная диагностикавирусного гепатита:
1
2
• Определение степени нарушения
метаболических процессов в печени
• Оценка прогноза заболевания
25.
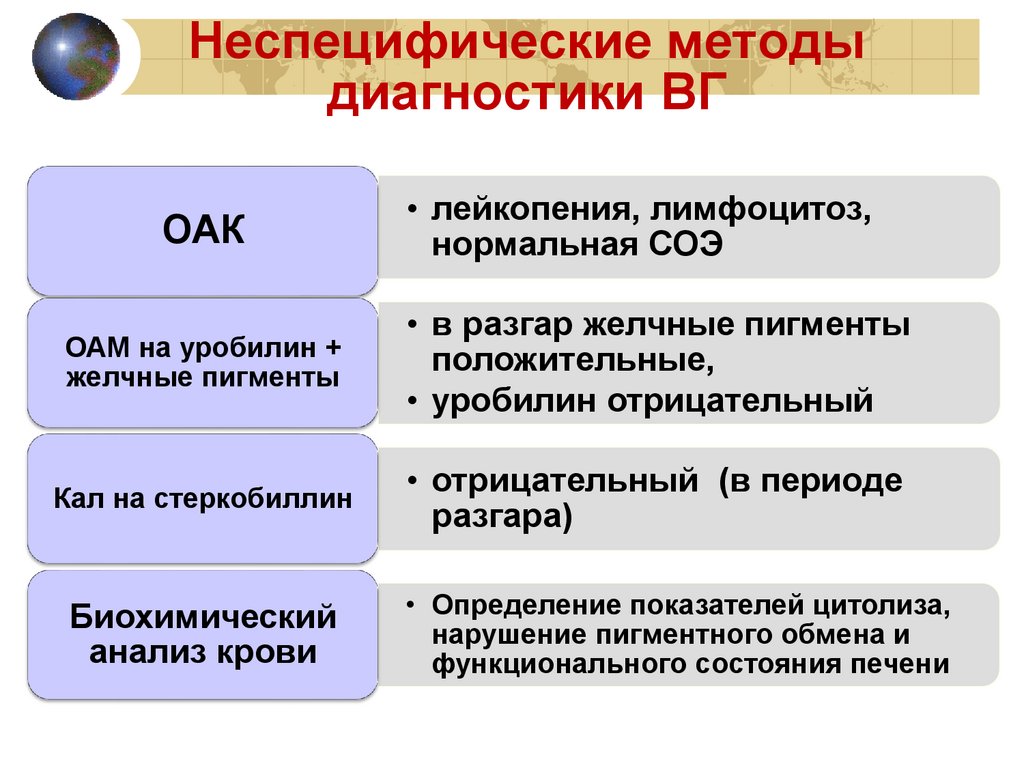
Неспецифические методыдиагностики ВГ
ОАК
• лейкопения, лимфоцитоз,
нормальная СОЭ
ОАМ на уробилин +
желчные пигменты
• в разгар желчные пигменты
положительные,
• уробилин отрицательный
Кал на стеркобиллин
• отрицательный (в периоде
разгара)
Биохимический
анализ крови
• Определение показателей цитолиза,
нарушение пигментного обмена и
функционального состояния печени
26.
Биохимический анализкрови при ВГ
общий билирубин (17
–20 мкмоль\л)
• повышается, за счет прямой фракции
АлАТ, АсАТ
• существенное ( в 5 и более раз) и
стабильное (10-20 дней и более)
повышение, в большей степени АлАТ,
АсАТ/АлАТ меньше 1
Тимоловая проба
• повышается ( особенно при ВГА)
Сулемовая проба
• снижается, показатель тяжести
ПТИ
• Снижение при тяжелых формах
27.
Биохимический анализкрови при ВГ
Общий белок,
протеинограмма
• при тяжелых ВГ, ХВГ
В-ЛП, Холестерин
• повышение при холестазе,
снижение при тяжелом течении
Щелочная фосфатаза
Коагулограмма
Ионограмма
КЩР
• повышается при холестазе
• при тяжелом течении
28.
Биохимические синдромы1.Синдром цитолиза
2.Синдром холестаза
3.Синдром мезенхимального воспаления
4.Синдром печеночно-клеточной
недостаточности (гепатодепрессивный
синдром)
29.
Синдром цитолизаУвеличение
- Аминотрансфераз (АЛТ > 40 Ед/л, АСТ >
46 Ед/л)
- Билирубина (общего, коньюгированного)
- Ɣ – глутамилтранспептидазы
Особенности:
увеличение АЛТ больше говорит об остром
процессе, а преобладание АСТ – может
свидетельствовать о хроническом
процессе в печени
30.
Синдром холестазаУвеличение
- щелочной фосфатазы
- β – липротеидов (> 3,5 ммоль/л)
- холестерина (> 6,5 ммоль/л)
- билирубина (общего, коньюгированного)
(> 20 мкмоль/л)
- α – глутамилтранспептидазы
- триглицеридов
- желчных кислот
- меди
Особенности:
увеличение печени, появление кожного зуда,
ксантом + интенсивная желтуха
31.
Синдром мезенхимального воспаленияУменьшение
- общего белка
- альбумина
Увеличение
- тимоловой пробы
- Ɣ – глобулина
- острофазовых белков
- щелочной фосфатазы
- фибриногена
- билирубина (общего, коньюгированного)
- СОЭ
32.
Синдром печеночно-клеточнойнедостаточности
Снижение
- альбумина
- аминотрансфераз
- щелочной фосфатазы
- β – липротеидов
- холестерина
- билирубина (общего, коньюгированного)
- протромбина и ПТИ
- проконвертина
- острофазовых белков
Особенности:
сокращение размеров печени, печеночная кома,
ДВС -синдром
33.
Специфическая диагностикавирусного гепатита В
Обнаружение
антигенов
• ИФА
Обнаружение
антител
Обнаружение
нуклеиновых
кислот
• ПЦР
ИФА
34.
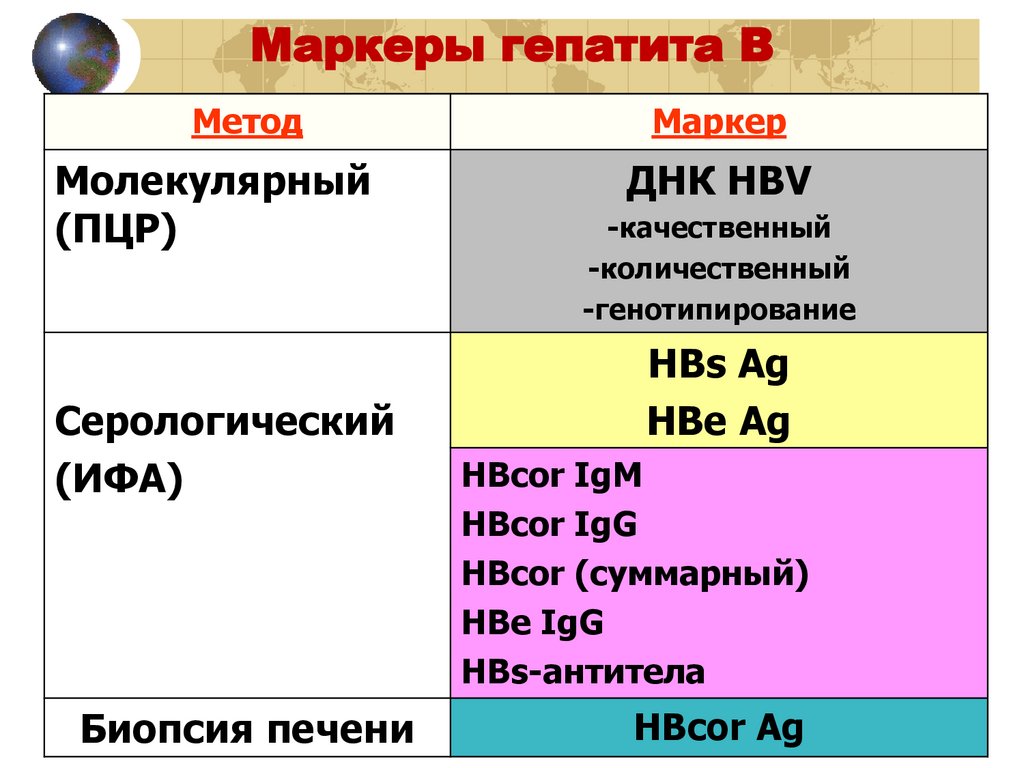
Маркеры гепатита ВМетод
Молекулярный
(ПЦР)
Серологический
(ИФА)
Биопсия печени
Маркер
ДНК HBV
-качественный
-количественный
-генотипирование
HBs Ag
HВe Ag
HВcor IgМ
HВcor IgG
HВcor (суммарный)
HВe IgG
HBs-антитела
HВcor Ag
35.
HBsAgВыявляется в инкубационный период через 3-5 недель
после заражения и сохраняется на протяжении 2-3 мес
Сохранение более 6 месяцев – признак хронизации/
вирусоносительства
36.
HBsAgЛожноотрицательные результаты:
1. концентрация НВsAg в крови чрезвычайно мала,
например, на ранней стадии инфекции или перед
прекращением циркуляции НВsAg в крови, а также при
микст-инфицировании вирусами гепатитов В и С или
ВГВ и ВИЧ.
2. применяемые диагностические наборы неспособны
выявлять некоторые субтипы HBsAg
3. циркуляция «ускользающих» мутантов ВГВ,
экспрессирующих HBsAg с атипичными серологическими
свойствами
4. инфекция может быть латентной (хронические больные
с низким титром НВs антигена)
37.
HBeAgАктивная репликация
Высокая контагиозность крови
Высокий риск вертикальной передачи
Появляется одновременно с HBsAg (в инкубационном
периоде), в разгар болезни и сохраняется до 2 месяцев
Персистенция более 2 -3 мес – свидетельствует о
хронизации
38.
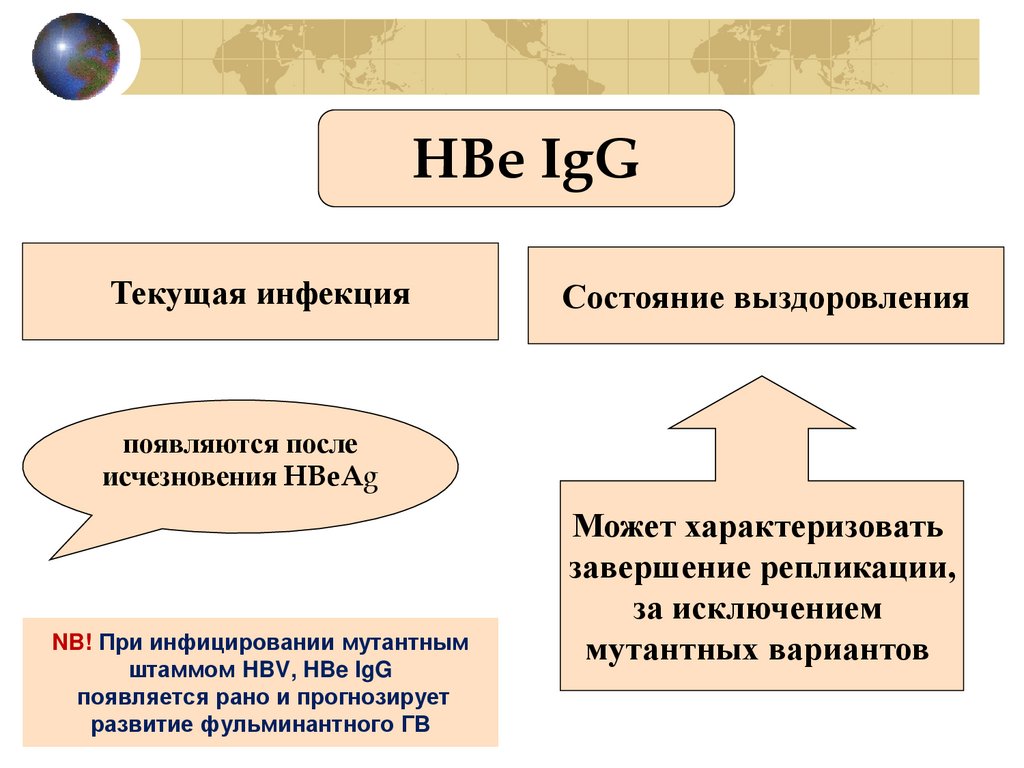
HBe IgGТекущая инфекция
Состояние выздоровления
появляются после
исчезновения HBeAg
NB! При инфицировании мутантным
штаммом HBV, HBe IgG
появляется рано и прогнозирует
развитие фульминантного ГВ
Может характеризовать
завершение репликации,
за исключением
мутантных вариантов
39.
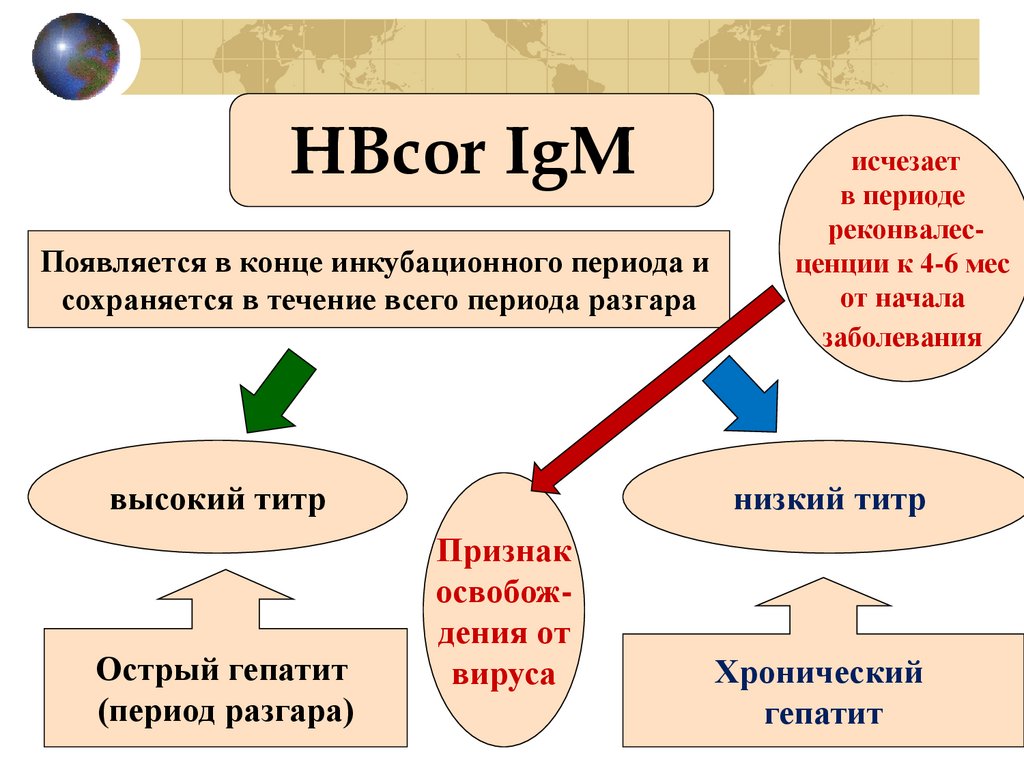
HBcor IgMПоявляется в конце инкубационного периода и
сохраняется в течение всего периода разгара
высокий титр
Острый гепатит
(период разгара)
исчезает
в периоде
реконвалесценции к 4-6 мес
от начала
заболевания
низкий титр
Признак
освобождения от
вируса
Хронический
гепатит
40.
HBcor IgGПоявляется после снижения или
исчезновения HBcor IgM, могут сохраняться пожизненно
при HBsAg (+) - хронический гепатит
при HBsAg (-) указывает на перенесенный
ранее гепатит В
41.
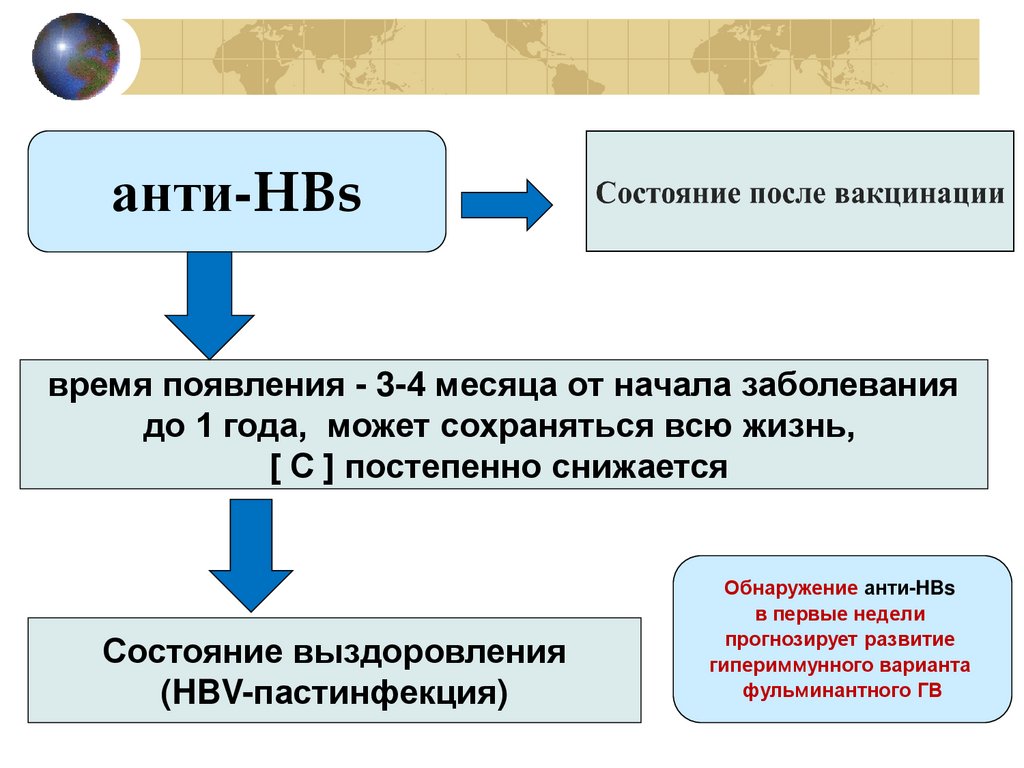
анти-HBsвремя появления - 3-4 месяца от начала заболевания
до 1 года, может сохраняться всю жизнь,
[ С ] постепенно снижается
Состояние выздоровления
(HBV-пастинфекция)
Обнаружение анти-HBs
в первые недели
прогнозирует развитие
гипериммунного варианта
фульминантного ГВ
42.
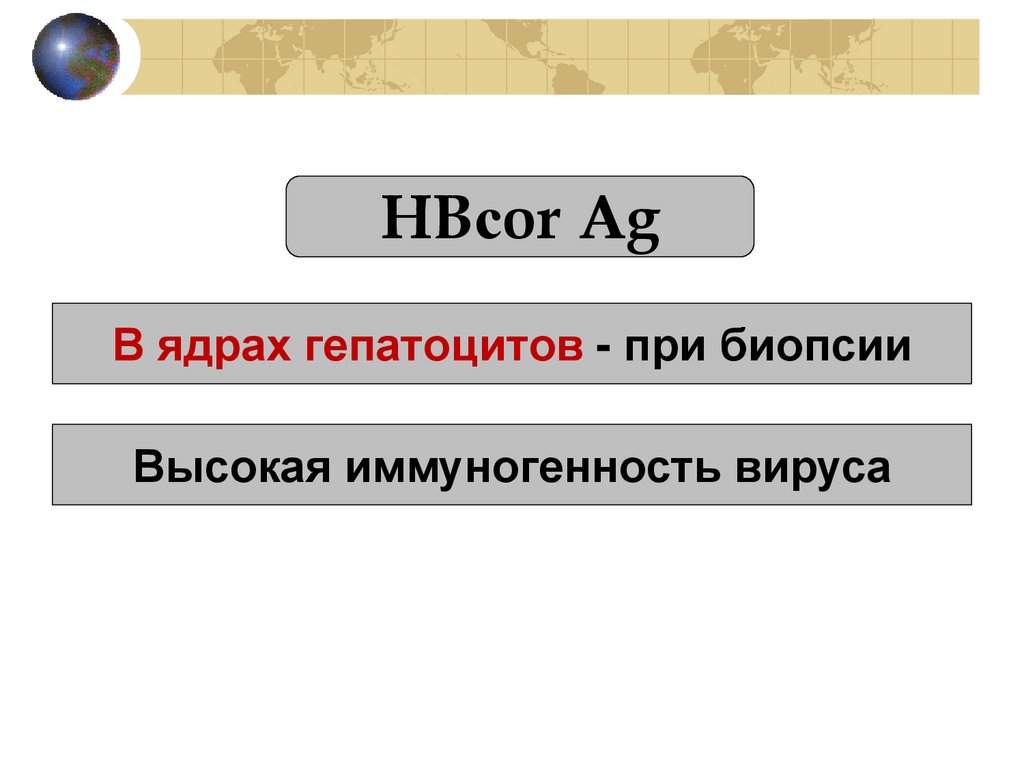
HBсor AgВ ядрах гепатоцитов - при биопсии
Высокая иммуногенность вируса
43.
HBV-ДНКАктивная репликация вируса
ДНК HBV (+) – фаза репликации
ДНК HBV (-) - фаза интеграции
44.
Маркерами активной репликациивируса ГВ являются:
HBe Ag
HBcor IgM
ДНК HBV
45.
Маркерами перенесенногоВирусного гепатита В являются:
HBcor IgG
анти-HBs
46.
Маркеры гепатита ВМаркер
ДНК HBV
Клиническое значение
Маркер наличия HBV и репликации HBV
HBs Ag
Маркер инфицированности HBV
HBe Ag
Маркер активной репликации HBV, высокой инфекционности крови
HBcor Ag
Маркер репликации HBV в гепатоцитах, обнаруживается только при
морфологическом исследовании биоптатов печени
Анти-HBcor
Важный диагностический маркер при отрицательных результатах
(суммарный) индикации HBsAg. Используется для ретроспективной диагностики ГВ и
при неверифицированных гепатитах
HBcor IgМ
Один из наиболее ранних сывороточных маркеров ГВ. Наличие его в
крови указывает на острую инфекцию
HBcor IgG
Появляется после снижения или исчезновения HBcor IgM, могут
сохраняться пожизненно
HBe IgG
анти-HBs
(HBs-антитела)
Может указывать на начало стадии реконвалесценции (исключение –
мутантная форма HBV)
Указывает на перенесенную инфекцию или наличие поствакцинальных
антител (их защитный титр от HBV ≥104МЕ/п). Обнаружение же Ат в
первые недели ГВ прогнозирует развитие гипериммунного варианта
фульминантного ГВ
47.
ГЕПАТИТ D(ВГD, гепатит В с дельта-агентом)
Вирусный гепатит с парентеральным
механизмом передачи возбудителя,
вызываемый дефектным вирусом,
репликация которого возможна только
при наличии в организме HBsAg.
Характеризуется тяжелым течением и
неблагоприятным прогнозом.
48.
Вирусный гепатит DНеобходимо помнить:
«D» без «В» в природе не
бывает!
49.
Характеристика возбудителя HDVФакторы патогенности:
HBsAg
DeltaAg (DAg)
Род – Deltavirus
HDV – сферическая частица,
диаметром 36 нм.
Внешняя оболочка образована
HBsAg HBV.
Внутренняя оболочка состоит из
нуклеокапсида и РНК вируса
гепатита D.
Известно 7 генотипов вируса (в
РФ распространен -3-й генотип)
Устойчив к воздействию:
высоких температур, кислот, УФО, низких температур.
Инактивируется щелочами и протеазами.
Сохраняет активность при замораживании и оттаивании
50.
Эпидемиология ВГD сходна сэпидемиологией ВГВ
Источник инфекции:
- больные острой формой
- больные хронической формой болезни
Механизм передачи –парентеральный
Пути передачи:
- гемоконтактный;
- половой;
- транспланцентарный;
- контактно-бытовой.
Восприимчивость всеообщая.
Сезонности заболевания нет.
51.
Патогенез ВГ D1. HDV способен к репликации только в
присутствии HВV. Попав в организм, HDV
окружает себя оболочкой из HBsAg,
использует клеточную полимеразу вируса
гепатита В и затем проникает в гепатоциты.
2. HDV оказывает прямое цитопатическое и
иммуноопосредованное действие на
гепатоцит (что обеспечивает более раннее
появление цитолитического синдрома и
более короткий инкубационный период)
52.
Клиническая картинаПри инфицировании дельта-вирусом возможны 2
варианта дельта-инфекции:
коинфекция и суперинфекция.
Коинфекция возникает если вирус гепатита D
попадает в организм здорового человека
одновременно с HBV.
Cуперинфекция развивается у ранее
инфицированных вирусом В (или больных ХрВГВ)
при дополнительном заражении их дельтавирусом.
53.
Клиническая картина коинфекцииинкубационный период 6-10 недель
характерно циклическое течение
преджелтушный период начинается более
остро, чем при ВГВ
характерны астеновегетативные и
диспепсические расстройства, боли в животе (!)
головная боль, головокружение
мигрирующие боли в крупных суставах
возникают чаще, чем при ВГВ
характерна лихорадка, причем у 30% больных
температура поднимается выше 38 гр (чем при
ВГВ)
продолжительность преджелтушного периода
короче, чем при ВГВ, составляет около 5 дней
54.
Клиническая картина коинфекциис появлением желтухи интоксикация
нарастает
усиливается слабость, утомляемость,
сохраняются артралгии и субфебрилитет
чаще выявляется кожный зуд
сохраняются боли в правом подреберье, не
связанные с приемом пищи
нередко отмечаются уртикарные/
геморрагические высыпания
у всех больных увеличивается печень
увеличение селезенки более выражено, чем
при ВГВ
55.
Клиническая картина коинфекцииактивность трансфераз в крови значительно
выше, чем при ВГВ
повышается показатель тимоловой пробы
(что нехарактерно для ВГВ)
характерно двухволновое течение с
клинико-ферментативным обострением
(первая волна – проявление ВГВ, а вторая
волна - дельта инфекции; обычно на 18-32
день от начала желтухи на фоне
начинающегося улучшения, вновь ухудшение
состояния)
56.
Коинфекция чаще протекает в среднетяжелой итяжелой формах.
Исходы Коинфекции ВГD:
1. выздоровление 75%
2. фульминантное течение 5-15%
3. хронический гепатит 1-5%
57.
КЛИНИЧЕСКАЯ КАРТИНА СУПЕРИНФЕКЦИИможет протекать манифестно (70%) или латентно
инкубационный период длится 3-4 нед
преджелтушный период протекает остро, с
бурным началом
продолжительность преджелтушного периода не
более 3-4 дней
повышение температуры выше 38 гр, артралгии,
боли в правом подреберье, уртикарной сыпью
на коже
через 2-3 дня моча становится темной, кал
обесцвечивается, увеличивается печень и
селезенка, появляется желтушность кожи и склер
58.
КЛИНИЧЕСКАЯ КАРТИНА СУПЕРИНФЕКЦИИжелтушный период: самочувствие ухудшается
нарастают симптомы интоксикации
температура тела сохраняется повышенной еще
3-4 дня, не прекращаются боли в суставах
боли в правом подреберье постоянного хар-ра
отмечается гапатоспленомегалия
у 40% б-х появляется отечно-асцитический с-м
гипербилирубинемия сохраняется более 2-х мес
гиперферментемия сохраняется в течение
длительного времени
существенно нарушается белково-синтетическая
функция печени, угроза ДВС-синдрома
59.
Исходы Суперинфекции ВГD1. выздоровление наступает крайне редко!!!
2. летальный исход 15-20% (при суперинфекции
или тяжелой форме с развитием подострой
дистрофии печени)
3. хронический ВГD (примерно у 80%) с высокой
активностью процесса и быстрым переходом в
цирроз печени
60.
ДИАГНОСТИКА ВГDЭпидемиологический анамнез
Анамнез болезни: более острое начало,
лихорадка, непродолжительный
преджелтушный период с болью в правом
подреберье и суставах, фебрильной
лихорадкой и 2-х волновым и более тяжелым
течением гепатита
Данные объективного осмотра
Неспецифическая лабораторная диагностика
Специфическая маркерная диагностика
61.
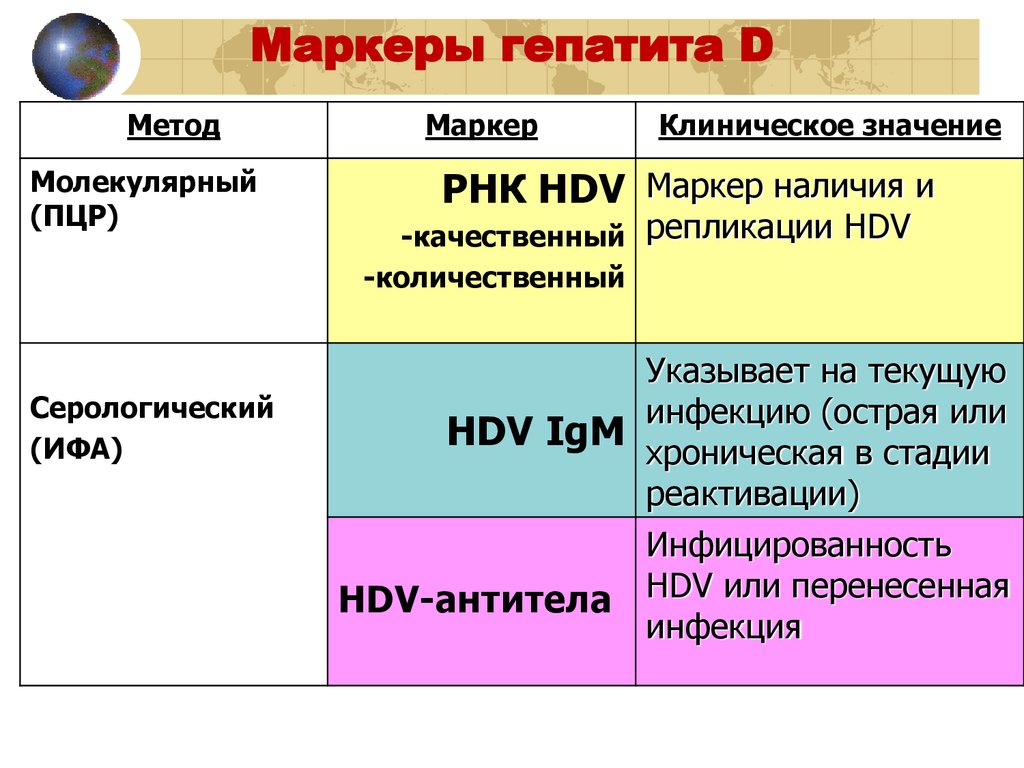
Маркеры гепатита DМетод
Молекулярный
(ПЦР)
Серологический
(ИФА)
Маркер
Клиническое значение
РНК HDV Маркер наличия и
-качественный репликации HDV
-количественный
Указывает на текущую
инфекцию (острая или
HDV IgM хроническая в стадии
реактивации)
Инфицированность
HDV-антитела HDV или перенесенная
инфекция
62.
Вирусный гепатит С (HCV инфекция)антропонозная инфекционная
болезнь с гемоконтактным
механизмом передачи возбудителя,
характеризуемая легким или
субклиническим течением острого
периода болезни, частым
формированием хронического
гепатита С, возможным развитием
цирроза и гепатоцеллюлярной
карциномы.
63.
Актуальность проблемы HCV-инфекцииВ мире зарегистрировано хронически-инфицированных
HCV около - 10% населения земного шара (500-700 млн.
человек).
По данным ВОЗ: к 2020 г. число инфицированных НСV
удвоится.
Смертность от цирроза на фоне HCV инфекции-1–5% в
год
Частота развития ГЦК у больных с циррозом -1–4%/год
Экономические потери (гигантские средства на лечение).
Россия относится к странам, в которых от 2 до 3%
населения инфицированы ВГС.
До сих пор отсутствует специфическая профилактик ВГС.
64.
Характеристика возбудителя HCVСемейство – Flaviviridae.
Имеет сферическую форму,
средний диаметр 50 нм,
содержит однонитевую линейную
молекулу РНК.
Нуклеокапсид окружен липидной
оболочкой и включенными в нее
белковыми структурами, которые
участвуют в проникновении вируса
в гепатоцит.
65.
Характеристика возбудителяРНК+ + капсид
кубического
типа симметрии
+
суперкапсид
(клеточного
происхождения)
содержит
gpE1, gpE2
Факторы патогенности:
Родоспецифичный нуклеопротеид С (капсид)
Структурные гликопротеиды E1, E2:
Е1 – обеспечивает адгезию к клетке;
Е2 – Аг инфекционной активности и токсичности
66.
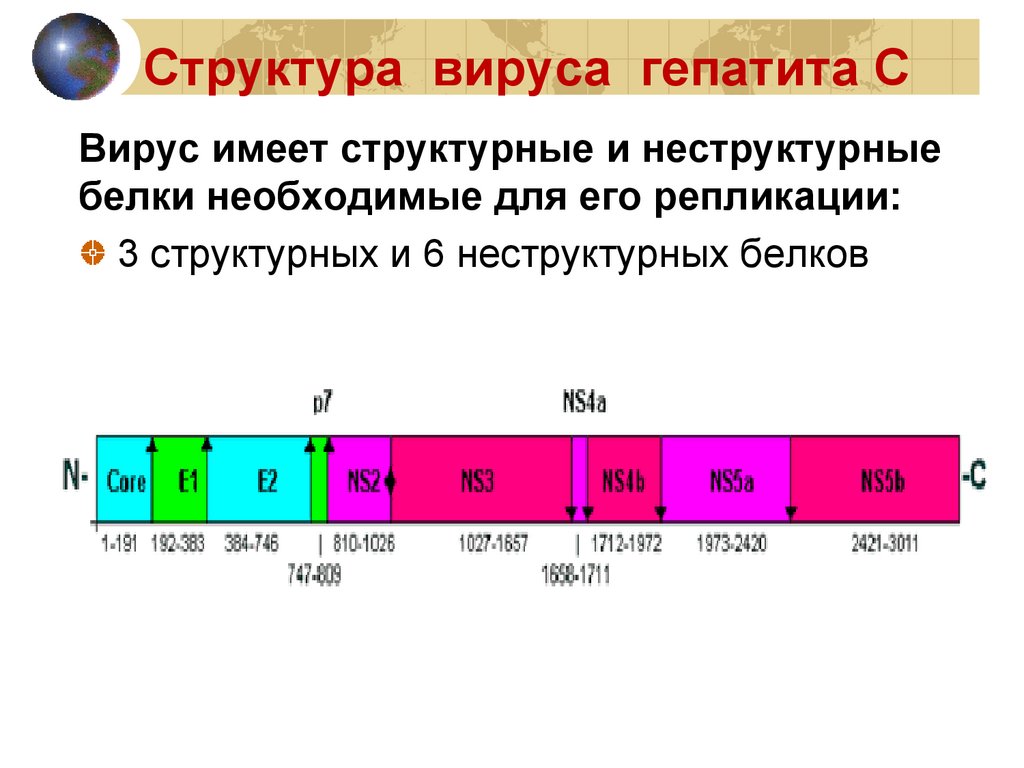
Структура вируса гепатита СВирус имеет структурные и неструктурные
белки необходимые для его репликации:
3 структурных и 6 неструктурных белков
67.
Особенность строения генома HCVего высокая мутационная изменчивость
и способность постоянно изменять свою
антигенную структуру (образуется
новый квазивид), что позволяет вирусу
избегать элиминации и длительно
персистировать в организме
Согласно классификации выделяют 6
генотипов вируса и свыше 100 субтипов
HCV.
68.
Генотипы ВГСВ мире 1а, 1в, 2а, 2с, 3а – 90%,
Россия: 1в, 2а, 3а
реже – 1а, 2в, 2с
Генотип 4 – Египет
Генотипы 5, 6 – Ю.Африка, Ю-В Азия
Генотип не влияет на исход инфекции!
Генотип позволяет предсказать
эффективность и длительность лечения
ПВ-препаратами
69.
Что надо ещё знать про ВГС?генотипирование проводится однократно
< 3% - генотип определить не удается
у 1-4 % больных возможна циркуляция
нескольких штаммов/генотипов
возможность репликации вне печени (в
макрофагах)
отсутствие защитного иммунитета
70.
Эпидемиология ВГСИсточник инфекции:
- больные острой формой опасны – 2-8 нед до
симптомов и 2-3 мес после манифестации
- больные хронической формой болезни –
эпид.опасны в течение всей жизни.
Механизм передачи – парентеральный
Пути передачи:
- гемоконтактный;
- половой;
- транспланцентарный;
- контактно-бытовой.
Восприимчивость всеобщая.
Сезонности заболевания нет.
71.
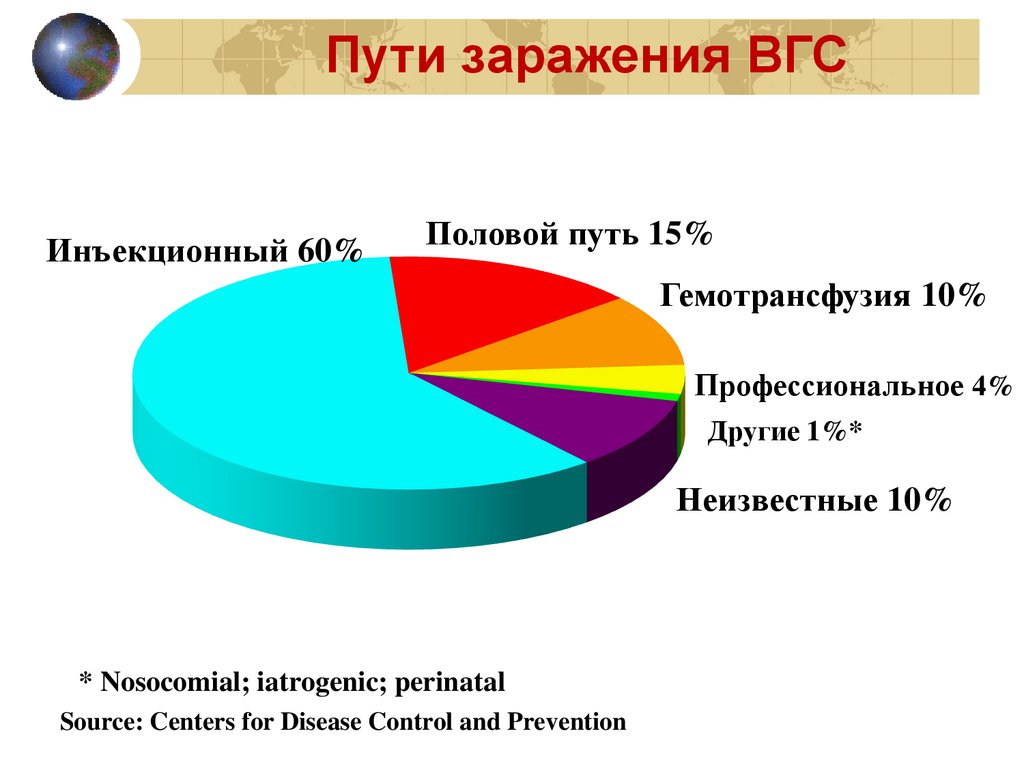
Пути заражения ВГСИнъекционный 60%
Половой путь 15%
Гемотрансфузия 10%
Профессиональное 4%
Другие 1%*
Неизвестные 10%
* Nosocomial; iatrogenic; perinatal
Source: Centers for Disease Control and Prevention
72.
Группы риска:Как для других
парентеральных
гепатитов.
73.
Патогенез ВГСПатогенез ВГС изучен недостаточно, многие его
положения являются гипотетическими.
Предполагают, что HCV прикрепляется к клетке
хозяина, далее его оболочка сливается с
клеточной мембраной, и вирус путем
эндоцитоза с помощью Е1 и Е2 HCV проникает в
гепатоцит;
далее в клетке происходит репликация;
синтез белков;
упаковка РНК;
выведение вируса из клетки печени.
74.
В процессе репликации и мутации HCV ворганизме образуются миллионы близких, но
отличающихся друг от друга вариантов одного и
того же изолята вируса (квазивиды).
Происходит непрерывное «соревнование»
между образованием новых антигенных
вариантов вируса и продукцией
нейтрализующих антител.
Поскольку иммунный ответ направлен на
предыдущие варианты возбудителя, он
запаздывает и поэтому является неадекватным.
75.
Клиническая картина ВГСИнкубационный период от 2 до 26 нед (среднем 6-8 нед)
Преджелтушный период длится несколько дней (2 нед)
может отсутствовать у 20% больных
- постепенное начало болезни;
- астеновегетативный синдром;
- диспепсический синдром;
- артралгический синдром (бывает редко).
Желтушный период протекает легче, чем при других
парентеральных гепатитах, но все же наблюдается
усиление интоксикации после появления желтухи;
выраженная гепатоспленомегалия.
Чаще преобладают безжелтушные формы (80%).
76.
Клиническая картина ВГСВ ОАК - лейкопения.
В ОАМ – желчные пигменты.
В БАК – редко билирубинемия за счет прямого,
значительное повышение активности АЛТ (более чем
в 10 раз).
В период реконвалесценции наблюдается медленная
обратная динамика симптомов.
ОВГС чаще протекает в легкой форме (70-80%), режев среднетяжелой форме (20-30%).
77.
Прогностически неблагоприятныепризнаки течения ВГС
инфицирование в возрасте 40 лет и старше
мужской пол
употребление алкоголя > 40- 50 г/дл
(в пересчете на чистый этанол)
коинфекция HBV и/или ВИЧ
далеко зашедший фиброз печени (стадия >2
по Scheuer)
избыточная масса тела
стеатоз печени
клиническое течение и профиль АЛТ (более
чем в 3-5 раз повышенный показатель)
78.
Исходы ВГСОстрый гепатит С
̴ 85%
Излечение
̴ 15%
Хронический гепатит С
̴ 20%
Цирроз
Стабильное
течение ̴ 80%
̴ 25%
Медленное
прогрессирование
̴ 75%
ГЦК / смерть,
трансплантация печени
79.
Хронический гепатит СМноголетнее латентное или малосимптомное
течение болезни, обычно без желтухи.
основные признаки ХГС:
- повышение акитивности АЛТ и АСТ
- выявление HCV-а/тел в крови не менее 6 мес
- выявление РНК HCV в крови не менее 6 мес
- внепеченочные проявления регистрируются в
30-75% случаев (телеангиэктазии, пальмарная
эритема, и иммуноопосредованные проявления:
криоглобулинемия, красный плоский лишай,
гломерулонефрит, ревматоидные симптомы,
тиреоидита, и др.).
80.
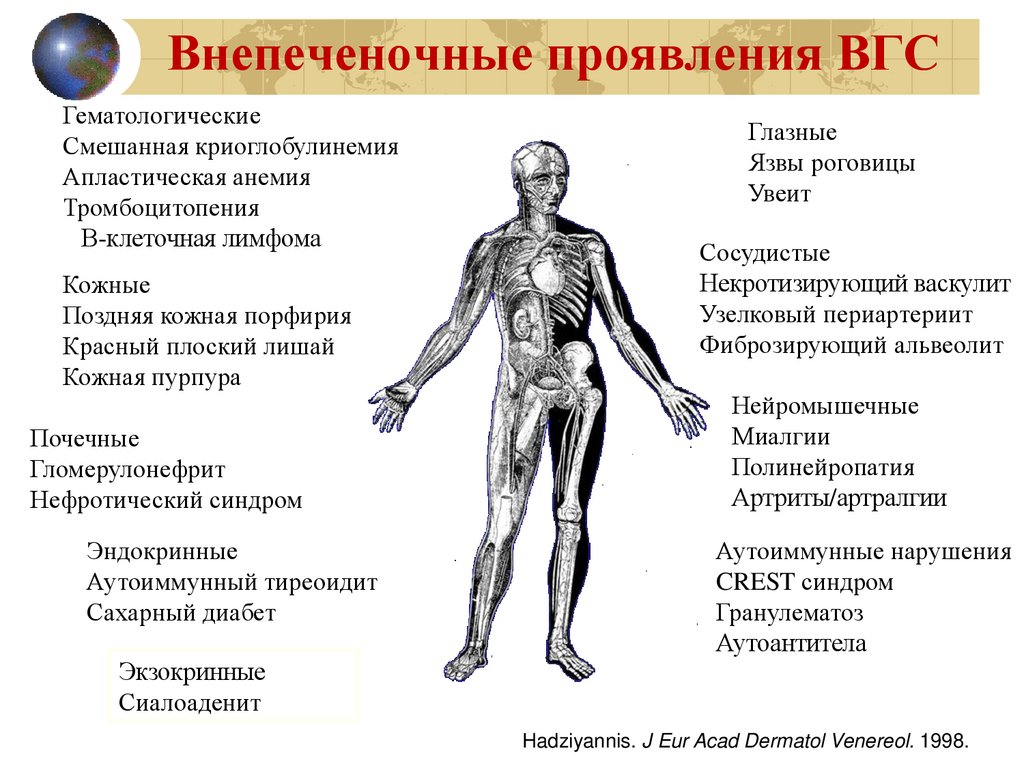
Внепеченочные проявления ВГСГематологические
Смешанная криоглобулинемия
Апластическая анемия
Тромбоцитопения
В-клеточная лимфома
Кожные
Поздняя кожная порфирия
Красный плоский лишай
Кожная пурпура
Почечные
Гломерулонефрит
Нефротический синдром
Эндокринные
Аутоиммунный тиреоидит
Сахарный диабет
Глазные
Язвы роговицы
Увеит
Сосудистые
Некротизирующий васкулит
Узелковый периартериит
Фиброзирующий альвеолит
Нейромышечные
Миалгии
Полинейропатия
Артриты/артралгии
Аутоиммунные нарушения
CREST синдром
Гранулематоз
Аутоантитела
Экзокринные
Сиалоаденит
Hadziyannis. J Eur Acad Dermatol Venereol. 1998.
81.
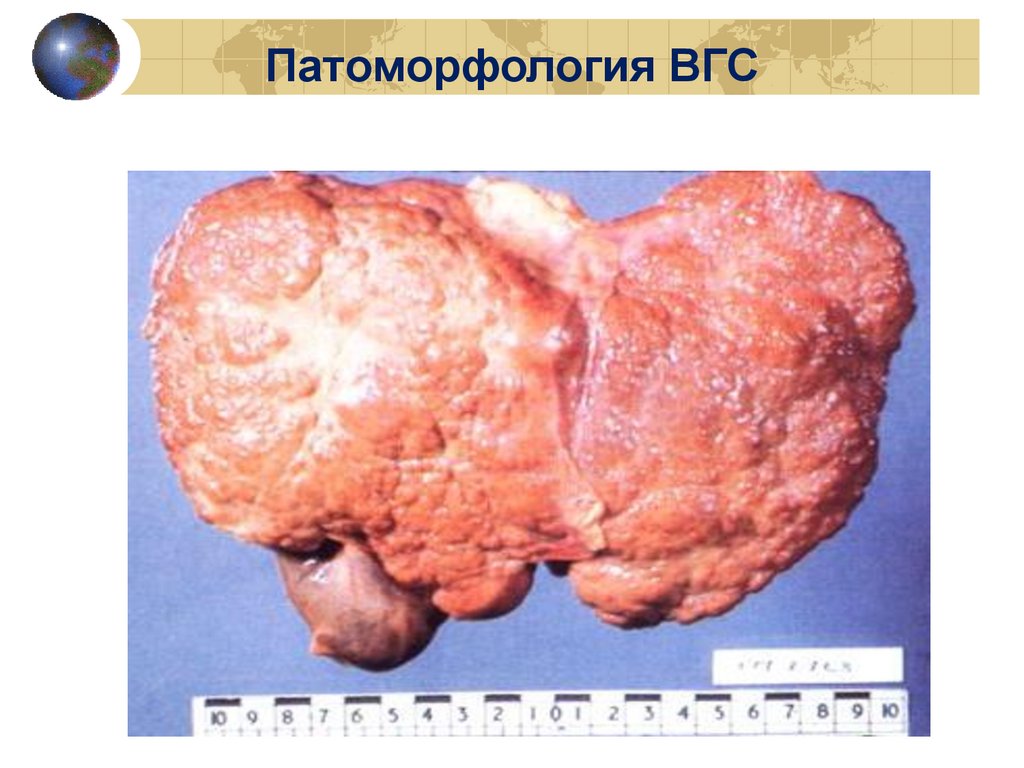
Патоморфология ВГС82.
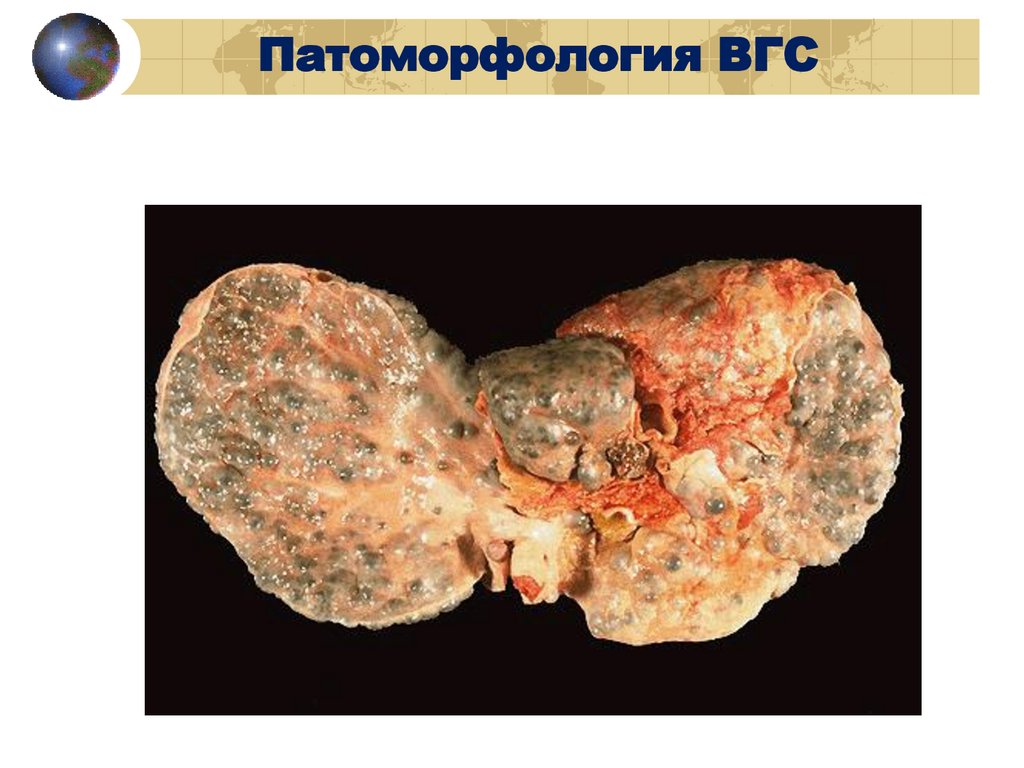
Патоморфология ВГС83.
Диагностика ВГСЭпидемиологический анамнез
Анамнез болезни
Данные объективного осмотра
Неспецифическая лабораторная
диагностика
Специфическая маркерная
диагностика
84.
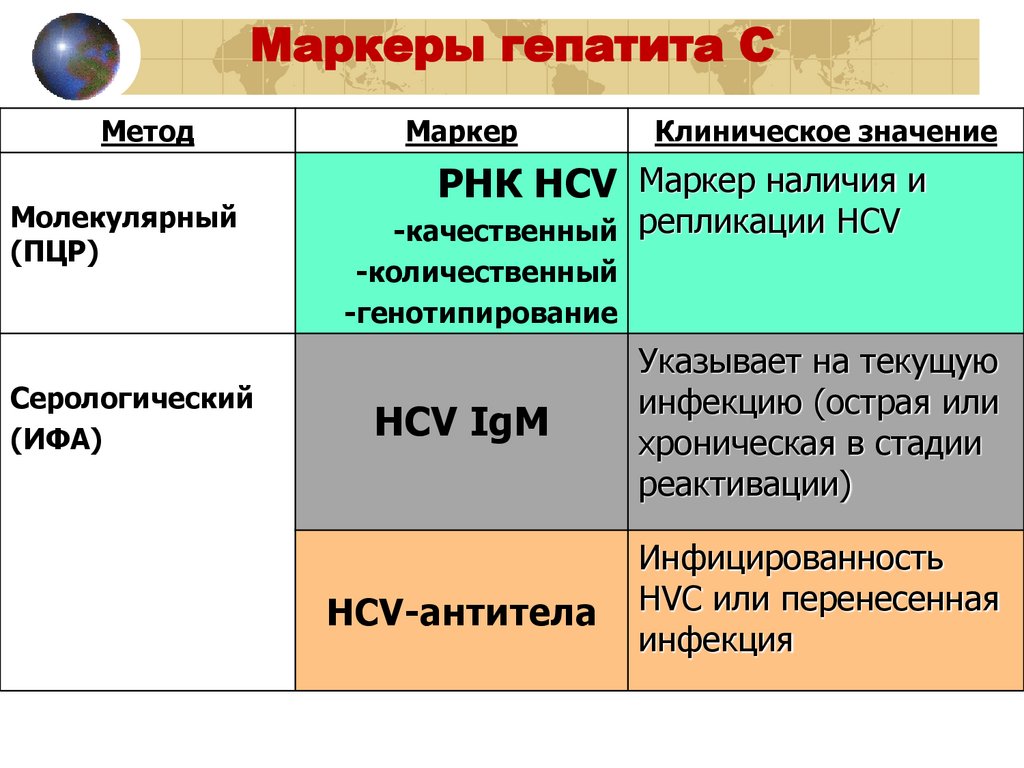
Маркеры гепатита СМетод
Молекулярный
(ПЦР)
Серологический
(ИФА)
Маркер
Клиническое значение
РНК HCV Маркер наличия и
-качественный репликации HCV
-количественный
-генотипирование
HCV IgM
Указывает на текущую
инфекцию (острая или
хроническая в стадии
реактивации)
HCV-антитела
Инфицированность
HVC или перенесенная
инфекция
85.
Лечение парентеральныхгепатитов
86.
Лечение больных острыми ВГГоспитализация в стационар-
обязательная
необходимо соблюдать принцип как
можно более раннего начала лечения
зависит от тяжести заболевания,
индивидуальных особенностей организма
87.
Патогенетическая терапиянаправлена на купирование основных
механизмов инициации, поддержания и
прогрессирования патологического процесса
в печени:
-базисная терапия (комплекс мероприятий,
несвязанных с применением медикаментов)
-неспецифическая лекарственная терапия
88.
Базисная терапия, основныекомпоненты
1. Охранительный режим:
соблюдение постельного режима в
острую фазу гепатита и при тяжелом
течении
ограничение физической активности
(снижает нагрузку на поврежденную
печень)
создание благоприятного
психологического климата
89.
2. Лечебное питание - стол 5 на весь периодболезни и реконвалесценции.
Диета сбалансированная с полноценным составом
белков, жиров и углеводов, удовлетворяющая
физиологическую потребность.
Механически, химически, термически щадящая.
Жареное исключается!
Разрешается только вареное, тушеное, запеченое.
Блюда готовят без соли, добавляют во время еды
(10г\сут).
Не рекомендуются мясные супы богатые
экстрактивными веществами.
Питание дробное 4 – 5 кратное.
90.
3. Дезинтоксикационная терапия:Пероральная дезинтоксикационная
терапия: дополнительная водная
нагрузка до 2 - 4 литров в сутки –
минеральные воды комнатной
температуры без газа, морсы, чаи,
компоты из свежих фруктов
По показаниям парентеральная
дезинтоксикация: 10% р-р глюкозы,
полиионные растворы до 1000-1200
мл/сут
91.
При тяжелом течении болезни:- Энтеральное питание
- Парентеральное питание (гепасол)
- Важно следить за полноценным опрожнением
кишечника: очистительная клизма и лактулоза
по 30 мл х 3-4 р/день
- Витамин К (викасол 1%) 3 мл х 1 р/д, в/м
- АБП (для профилактики генерализации
бактериальной инфекции) - ампициллин,
цефалоспорины 3-4 пок, фторхинолоны,
карбопенемы.
92.
Лечение ОПЭ:– интубация трахеи с проведением ИВЛ
- маннитол из расчета 0,5 – 1 г/кг
- спиронолактон 100-150 мг/сут (для мочегонного
эффекта)
- при психомоторном возбуждении:
* бензадиазепины - 0,5% р-р диазепама 2-5 мл в/м
* 20% р-р натрия оксибутират 70-120 мг/кг в сутки
- орнитин (гепамерц) 20 г/сут на 500 мл
инфузионного раствора (возможно повышение
дозы до 40 г/сут)
- ингибиторы протонной помпы (при высоком
риске ЖКК) – омепразол, лансопразол
93.
Лечение ОПЭ:– при геморрагическом синдроме:
свежезамороженная плазма, этамзилат
- ингибиторы протеаз для угнетения фибринолиза
и снижения аутолиза гепатоцитов (контрикал,
гордокс, трасилол)
- для поддержания внутрисосудистого объема –
коллоиды и кристаллоиды (20% раствор
альбумина, глюкозо-калиевые растворы с
инсулином)
- коррекция гемодинамических сдвигов – допамин,
адреналин
- экстракорпоральные методы гемокоррекции:
гемодиализ, плазмаферез
94.
Обоснование назначения гкс- детоксикационное
- противовоспалительное
- десенсибилизирующее
- противоотечное
- нормализующее влияние на все обменные
процессы и систему гомеостаза
- стабилизирует клеточные мембраны гепатоцитов
- иммуносупрессивное действие (важно при
развитии гипериммунных реакций, но опасно при
иммунологической толерантности, что
увеличивает риск хронизации ВГ)
95.
При ВГ с холестатическим компанентомПрепараты урсодезоксихолиевой кислоты –
урсофальк, урсосан (8-10 мг/кг Мт)
Сорбенты (полисорб, энтеродез, полифепан)
Абсорбенты желчных кислот – холестирамин по 4 г,
билигнин по 5 –10 г в порошке в виде суспензий 3 раза
в день за 30 – 40 минут до еды, одновременно с
витаминами А и Е
Препараты способствующие купированию зуда: 1)
холекинетики - сульфат магния, кукурузные рыльца,
фламин, холосас;
2) холеспазмолитики- сорбитол, циквалон,
ксилит
96.
Назначение медикаментов привирусных гепатитах
NB!
Следует учитывать, что наряду с
лечебным эффектом, они нередко
становятся дополнительной нагрузкой
на пораженную печень, т.к. метаболизм
многих препаратов происходит в печени.
При поражении печени опасна
полипрагмазия в назначении
лекарственных препаратов!














































































 Медицина
Медицина








