Похожие презентации:
Эпидемиология, этиология, патогенез туберкулеза
1.
ЛЕКЦИЯ 1Эпидемиология, этиология, патогенез
туберкулеза
Организация выявления лиц с
латентной туберкулезной инфекцией и
туберкулезом среди населения
ГОО ВПОДОННМУ ИМ.М.ГОРЬКОГО
кафедра фтизиатрии и пульмонологии
к. мед.н., доцент Шумляева Т.М.
2. Цель лекции:
Уметь• оценивать эпидемиологическую ситуацию и
выявлять больных с туберкулезом и
латентной туберкулезной инфекцией в ЛУ
ОЛС
3. План лекции
1. Туберкулез как глобальная проблема человечества2
Основные понятия эпидемиологии туберкулеза
3. Источники туберкулезной инфекции
4. Пути передачи возбудителя туберкулеза
5. Микобактерия туберкулеза и ее свойства
6. Патогенез первичного и вторичного туберкулеза
7. Основные подходы к выявлению в учреждениях общей лечебной
сети латентной туберкулезной инфекции
8. Способы и методы выявления туберкулеза в общей лечебной
сети
9. Выводы
4.
Туберкулез – инфекционное заболевание, вызываемоевозбудителем Micobacterium tuberculosis
Характеризуется образованием специфических гранулем в различных
органах и тканях в сочетании с неспецифическими реакциями
Клиническая картина зависит от формы, стадии, локализации и
распространенности патологического процесса
Главные проблемы фтизиатрии на сегодня:
Химиорезистентный туберкулез при котором пациент выделяет
МБТ, устойчивые к одному или большему количеству
противотуберкулезных препаратов
Ко-инфекция туберкулез/ВИЧ – сочетание туберкулеза с ВИЧ-
инфекцией. Вероятность развития туберкулеза выше в 26-31 раз, чем у
людей, не инфицированных ВИЧ. Туберкулез - 25 % причин смерти
людей с ВИЧ
5. Возбудитель туберкулеза
Микроорганизмы, вызывающиетуберкулез, были выявлены
и описаны в 1882 Робертом
Kохом, за что он получил
Нобелевскую премию
6. Геном МБТ
В 1998 г. завершена расшифровка гена микобактерийтуберкулеза, длина 4 411529 пар нуклеотидов, содержит
4 тысячи генов, из которых 60 кодируют
функциональные компоненты РНК
7.
Латентная туберкулезнаяинфекция (ЛТИ) ВОЗ,2015г
состояние стойкого иммунного
ответа на попавшие ранее в
организм антигены микобактерий
туберкулеза (Mycobacterium
tuberculosis) при отсутствии
клинических проявлений активной
формы туберкулеза(ТБ)
Во фтизиатрии в прошлом столетии
диагноз трактовался как ранний период
первичной туберкулезной инфекции
(вираж туберкулиновых проб,
гиперергическая реакция на
туберкулин, тубинфицирование)
8. Латентная туберкулезная инфекция у детей (клинические рекомендации, РФ 2016г)
Латентная туберкулезная инфекция (ЛТИ) –микобактерии туберкулеза (МБТ) присутствуют в организме
человека при отсутствии клинических и рентгенологических
признаков заболевания туберкулезом
Постановка диагноза
отсутствие признаков функциональных нарушений,
локальных изменений специфического характера (по КТ)
на фоне положительных тестов на высвобождение ИФН-g и/или
пробы с АТР
Ежегодное соотношение активный туберкулез / ЛТИ составляет
1:1000
9. Актуальность проблемы ЛТИ
• В мире одна треть населения планеты инфицированамикобактериями туберкулеза
• У инфицированных лиц нет признаков активного ТБ, но есть
риск его развития
• Эффективность профилактического лечения при
ЛТИ составляет 60-90%
• Риск развития активного ТБ - 5-10% случаев в течение первых
5 –и лет с момента первичного инфицирования ( в первый год5%, в дальгнейшем - еще 5%)
• При наличии ВИЧ-инфекции - ежегодный риск заболевания
туберкулезом на фоне ЛТИ составляет 10%, а пожизненный
риск – 50%
10. Эпидемиология туберкулеза
Эпидемиологическая обстановка характеризуетсяследующими основными показателями:
Инфицированность туберкулезом – процент лиц с положительной
пробой Манту, если она не имеет поствакцинального характера
Заболеваемость туберкулезом – количество новых случаев активного
туберкулеза, выявленных в течение года на определенной территории
и рассчитанных на 100 000 населения (в России в 2021г. показатель
составил 31,2 на 100тыс населения)
Распространенность туберкулеза – число больных активным
туберкулезом, состоящих на учете на конец года на 100 000 населения
Смертность от туберкулеза – число лиц, умерших от туберкулеза в
течение года на определенной территории, рассчитанное на 100 000
населения
11.
Основной источник МБТ – больные туберкулезом легких,которые выделяют возбудителя в окружающую среду при кашле,
разговоре, курении.
Источником инфекции может быть крупный рогатый скот, выделяющий
МБТ бычьего типа. Инфицирование - через молоко и молочные
продукты
Пути распространения МБТ:
Аэрогенный (наиболее частый) – воздушно-капельный
Алиментарный: с зараженными продуктами, водой
Прямой контактный: через поврежденные кожные покровы
Трансплацентарный : при поражении плаценты у матери
12.
Типы микобактерий туберкулеза, вызывающих заболевание у людей:Человеческий – M. Tuberculosis - у 95-97 % пациентов
Bovis - у 3-5 % пациентов
Бычий – M.
Нетуберкулезные микобактерии: М. avium, M. Intracellulare (МАСкомплекс), M. malmoense, M. fortuitum, M. chelonai и др. вызывают
микобактериозы
МБТ: кислотоустойчивы, аэробы, неподвижны, не образуют спор и
капсул, не выделяют экзотоксины и гистолитические ферменты
МБТ: тонкие палочки длиной 1-10 мкм, шириной 0,2-0,6 мкм,
гомогенные или зернистые со слегка закругленными концами.
Размножение - деление пополам в течение 12-20 часов
13.
Микобактерии туберкулеза (электронная микроскопия)14.
КУБ в мазке мокроты15.
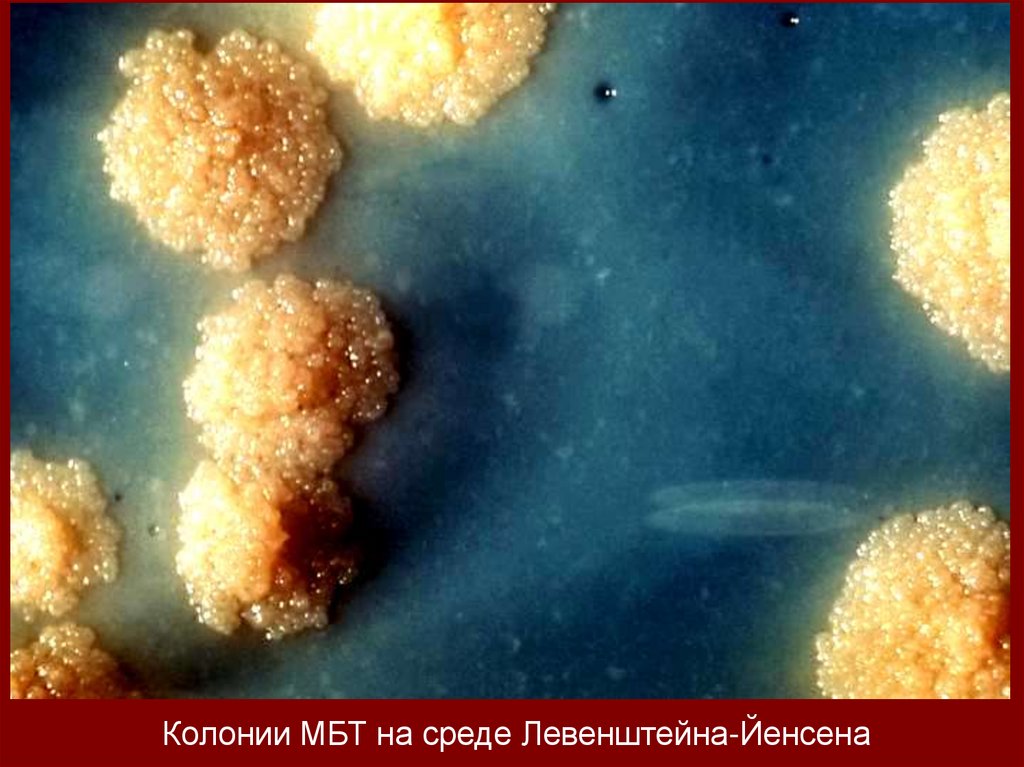
Колонии МБТ на среде Левенштейна-Йенсена16.
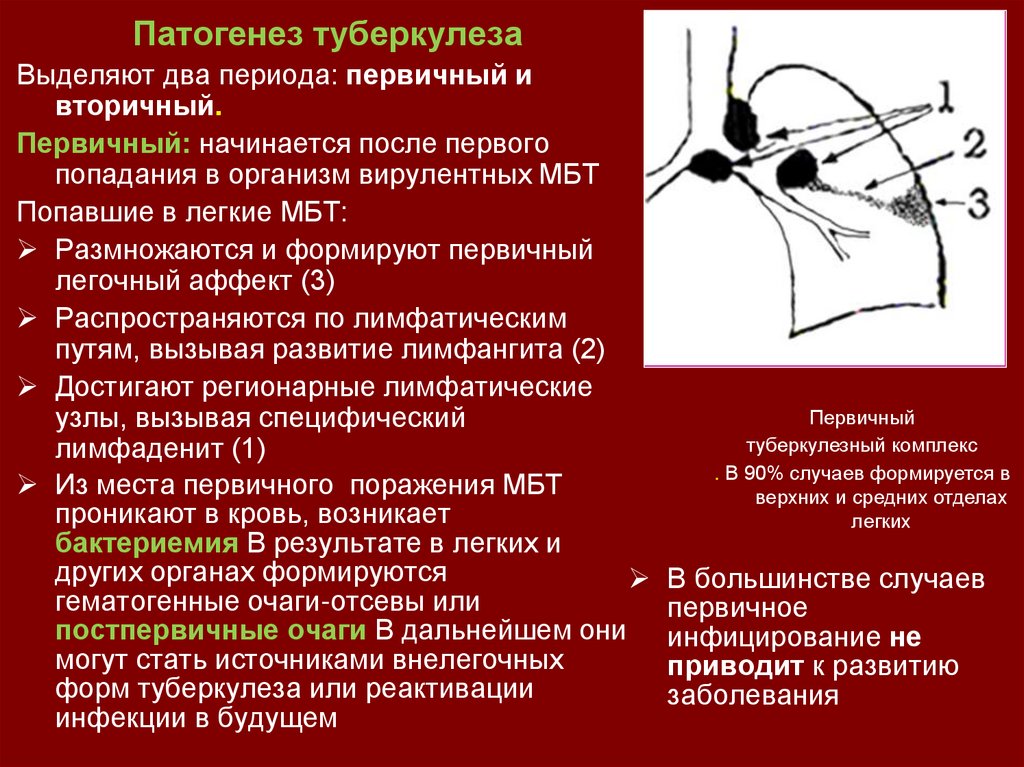
Патогенез туберкулезаВыделяют два периода: первичный и
вторичный.
Первичный: начинается после первого
попадания в организм вирулентных МБТ
Попавшие в легкие МБТ:
Размножаются и формируют первичный
легочный аффект (3)
Распространяются по лимфатическим
путям, вызывая развитие лимфангита (2)
Достигают регионарные лимфатические
Первичный
узлы, вызывая специфический
туберкулезный комплекс
лимфаденит (1)
. В 90% случаев формируется в
Из места первичного поражения МБТ
верхних и средних отделах
проникают в кровь, возникает
легких
бактериемия В результате в легких и
других органах формируются
В большинстве случаев
гематогенные очаги-отсевы или
первичное
постпервичные очаги В дальнейшем они инфицирование не
могут стать источниками внелегочных
приводит к развитию
форм туберкулеза или реактивации
заболевания
инфекции в будущем
17.
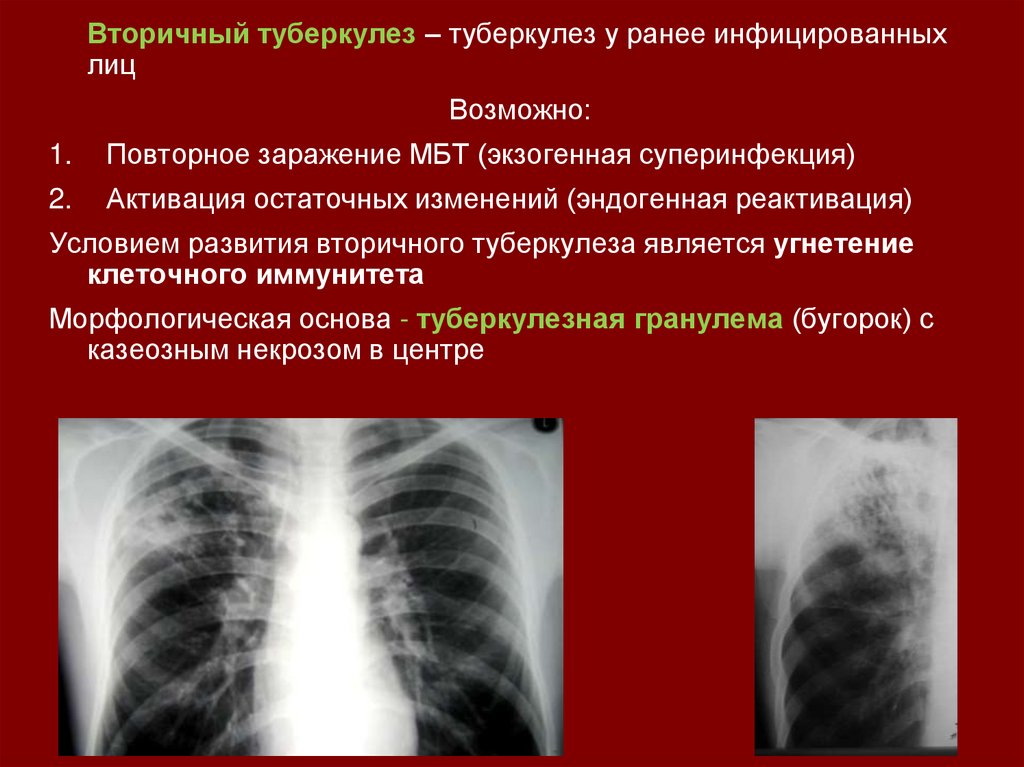
Вторичный туберкулез – туберкулез у ранее инфицированныхлиц
Возможно:
1.
Повторное заражение МБТ (экзогенная суперинфекция)
2.
Активация остаточных изменений (эндогенная реактивация)
Условием развития вторичного туберкулеза является угнетение
клеточного иммунитета
Морфологическая основа - туберкулезная гранулема (бугорок) с
казеозным некрозом в центре
18. Выявление ТБ в ЛУ ОЛС
• У взрослых по данным микроскопии мазка мокроты илучевых методов
• У детей по данным иммунологических методов:
туберкулиновая диагностика, диаскинтест
19. Способы выявления туберкулеза
Активный (инициатива со стороны медицинской службы,осуществляется в ходе различных видов скрининговых
(профилактических)обследованийнаселения (групп населения) на
ТБ и при обращении больных за медицинской помощью с
жалобами и смптомами, не связанными с заболеванием ТБ
Методы обследования активного выявления:
Клинический скрининг населения методом опроса
Лучевая диагностика (флюорография) с 15 лет
Туберкулинодиагностика у детей от 1 до 14 лет
Пассивный (инициатива со стороны пациентов) - метод «По
обращаемости»
20. Выявление туберкулеза может быть
Ранним - выявление заболевания при первичном инфицировании,без клинических проявлений путем проведения
профилактических осмотров
Своевременным – при малосимптомном течении, процесс без
деструкции и бактериовыделения в пределах 3 сегментов.
Практически всегда излечиваются, не формируются большие
остаточные изменения
Несвоевременным – процесс с наличием полостей распада и
бактериовыделения. Эффективность лечения 65-85%,
формируются большие остаточные изменения в т.ч в виде
полостей распада
Поздним – выявление практически неизлечимых форм: фибрознокавернозного и цирротического ТБ. Эффективность лечения
низкая, стойкая потеря трудоспособности
21. Профилактические осмотры у детей
Проба Манту с 2 ТЕ – выявление изменений реактивностиорганизма человека, возникших в результате инфицирования
или вакцинации БЦЖ.
В ДНР–с 12-месячного возраста до 14 лет (включительно в
группах риска) 1 раз в год проведение пробы Манту с 2ТЕ
В РФ Приказ МЗ РФ №951 от 24.12.2014г. «Об утверждении
методических рекомендаций по совершенствованию
диагностики и лечения туберкулеза органов дыхания»
Проба Манту с 2ТЕ ППД-Л - 1 раз в год всем детям с 12
месячного возраста до 7 лет включительно, при отсутствии
вакцинации БЦЖ - с 6 месячного возраста 2 раза в год.
Проба с аллергеном туберкулезным рекомбинантным (АТР) в
стандартном разведении), (белок ESAT-6, 2мкг и CFР-10)
(диаскинтест) - 1 раз в год с 8 лет до 17 включительно, детям с
12 месяцев до 7 лет по показаниям
22. Выявление латентной туберкулезной инфекции на территории РФ
• Туберкулиновая диагностика• Диаскинтест
• IGRA- тесты -иммунологические методы, - стимуляция Тлимфоцитов пептидными антигенами (ESAT-6/CFР-10), и
выработка интерферона g, секретируемого клетками крови
инфицированного МБТ человека.
• T-SPOT TB - in vitro - высвобождение Т-лимфоцитами
интерферона-гамма (ИФН-g) под влиянием специфических
антигенов, основан на методе энзимсвязывающего
иммуноспотинга ELISPOT. Зарегистрирован в РФ с 2012г.
Метод выбора при ВИЧ-инфекции
23. Выявление латентной туберкулезной инфекции
• IGRA- тесты, тестs in vitro ( квантифероновый тест и ELISPOT)• Quanti FERON (QFT),зарегистрирован в РФ с 2010 г. Оценка
продукции интерферона –g после стимуляции
сенсибилизированных клеток смесью специфических
пептидов ESAT-6 и CFР-10 ТВ7.7. Проводится
количественное определение интерферона методом ИФА
(ELISA). Тест высокоинформативный, рекомендован для
диагностики ЛТИ.
• тесты -высокоспецифичны (87-99,1%), высоко чувствительные
()
24. Туберкулинодиагностика
Проба Манту – выявление изменений реактивности организмачеловека, возникших в результате инфицирования или
вакцинации БЦЖ.
Проводится практически здоровым детям ежегодно в возрасте от
1 до 14 лет, в первую очередь, в группах риска заболевания
туберкулезом
Используется туберкулин ППД - очищенный белковый дериват
культуры МБТ и продуктов их жизнедеятельности (Purified
Protein Derivative)
Применяется единая туберкулиновая проба Манту с 2 ТЕ
(туберкулиновыми единицами)
Цель :
1. Выявление групп риска (вираж туберкулиновых реакций,
нарастание туберкулиновой чувствительности, гиперергические
реакции)
2. Отбор контингентов для ревакцинации БЦЖ
25. Группы риска детей, подлежащих иммунодиагностике 2раза в год (клинические рекомендации «Латентная туберкулезная инфекция у
детей» РФ, 2016)• Детям при отсутствии вакцинации (с 6мес)
• С сахарным диабетом, язвенной болезнью
• Хроническими неспецифическимизаболеваниями (бронхолегочная патология, заболевания мочевыводящих путей)
• ВИЧ-инфекция
• Длительный прием глюкокортикоидов, цитостатиков (более1
мес)
• Прием генно-инженерных биологических препаратов(блокада
факторов некроза опухоли)
26.
Клинический скрининг.Проводят метом опроса.
Подлежат:
Обязательно: все лица, которые обращаются в учреждения
здравоохранения за любой медицинской помощью или услугой
Рекомендовано: все население (взрослые и дети) – не реже 1
раза в год с учетом ранее проведенного скрининга
27.
Опросный лист для проведения клинического скрининга№
п/п
Вопросы
1
Есть ли у Вас кашель или покашливание более 2-х недель?
2
Заметили Вы в последнее время повышенную утомляемость и слабость?
3
Есть ли у Вас повышенная потливость, особенно ночью?
4
Уменьшился вес Вашего тела по неопределенным причинам?
5
Есть ли у Вас в последнее время повышение температуры тела (имеет значение
даже незначительное повышение – до 37,0-37,2 °С)?
6
Есть ли у Вас одышка при незначительной физической нагрузке?
7
Беспокоит Вас иногда боль в грудной клетке?
8
Имели Вы контакт с больным туберкулезом в течение последних 6-ти месяцев?
9
У Вас есть хроническое заболевание желудочно-кишечного тракта, диабет или
другое заболевание, которое приводит к снижению иммунитета?
10
Имели Вы в течение последних 3-х месяцев серьезный стресс
(смерть близкого человека, развод, потеря работы и т.д.)
Да
Нет
28.
Если получен ответ «да» на любой из вопросов 1-7, то больногоследует направить на первичную диагностику туберкулеза
Если получен ответ «да» на вопросы 8-10, то такого человека
следует направить на профосмотр
29.
Категории населения с повышенным риском заболеваниятуберкулезом
Социальные группы риска
Отбывающие наказание в
учреждениях
пенитенциарной службы (не
реже 1 раза в год)
Освобождающиеся из мест лишения
свободы (в течение 1 мес. после
регистрации в структурах МВД ДНР по
м/ж и через 6 месяцев)
Лица, пребывающие в СИЗО (при
поступлении, в дальнейшем - не реже 1
раза в год)
Клиенты социальных учреждений и
структур для временного пребывания, в
т.ч. БОМЖи (при поступлении, в
дальнейшем - не реже 1 раза в год)
Клиенты социальных учреждений и
структур для постоянного длительного
проживания (интернаты для взрослых);
Проживающие в общежитиях всех
типов
Медицинские группы риска
ВИЧ-инфицированные
Больные сахарным диабетом
Больные, постоянно принимающие
системные глюкокортикоиды, цитостатики
Пациенты с профессиональными
заболеваниями легких
Больные ХОЗЛ
Переболевшие пневмониями и
плевритами (в течение года после
выздоровления)
Лица, состоящие на диспансерном учете
у нарколога
Взрослые, состоящие на диспансерном
учете у фтизиатра
(после излечения туберкулеза или как
контактные кат.5.1 или 5.2)
Родильницы до выписки из родильных
отделений
Подростки 15-17 лет
Пациенты психиатрических стационаров
30.
ФлюорографияПроводят с 15 лет
Обязательные контингенты: лица, контактирующие с детьми и
подростками; работники с вредными условиями труда, пищевых
предприятий, торговли, фармацевтической отрасли, медицинские,
животноводческих ферм, коммунально-бытовых услуг. Учебные
коллективы ( 1 раз в год)
2 раза в год флюорографию проходят: лица, контактирующие с
больными активным туберкулезом. Лица, находящиеся в
следственных изоляторах
1 раз в год флюорографию проходят: лица из групп риска
заболеваемости туберкулезом( обязательный контингент,
медицинская и социальная гр.риска).
1 раз в 2 года флюорография проводится неорганизованным
контингентам
31. Изменения на флюорограмме, характерные для туберкулеза
Очаговые, инфильтративные тени разной интенсивности в легкихПолостные образования в легких
Диссеминированные, диффузные изменения в легких
Жидкость в плевральной полости
Увеличенные внутригрудные лимфоузлы.
Людей, у которых выявлены такие изменения, необходимо направить на
первичную диагностику туберкулеза
32. Методы выявления по обращаемости
Сбор жалоб, анамнеза, объективное обследование пациентаЕсли кашель с мокротой и другие жалобы сохраняются больше 2-3
недель, то такой больной должен быть направлен на
первичную диагностику туберкулеза
Итого на первичную диагностику туберкулеза должны быть
направлены лица с подозрением на туберкулез:
1.
По результатам клинического скрининга
2.
С изменениями на флюорограмме
3.
Дети и подростки по результатам пробы Манту
4.
С длительным кашлем и симптомами интоксикации
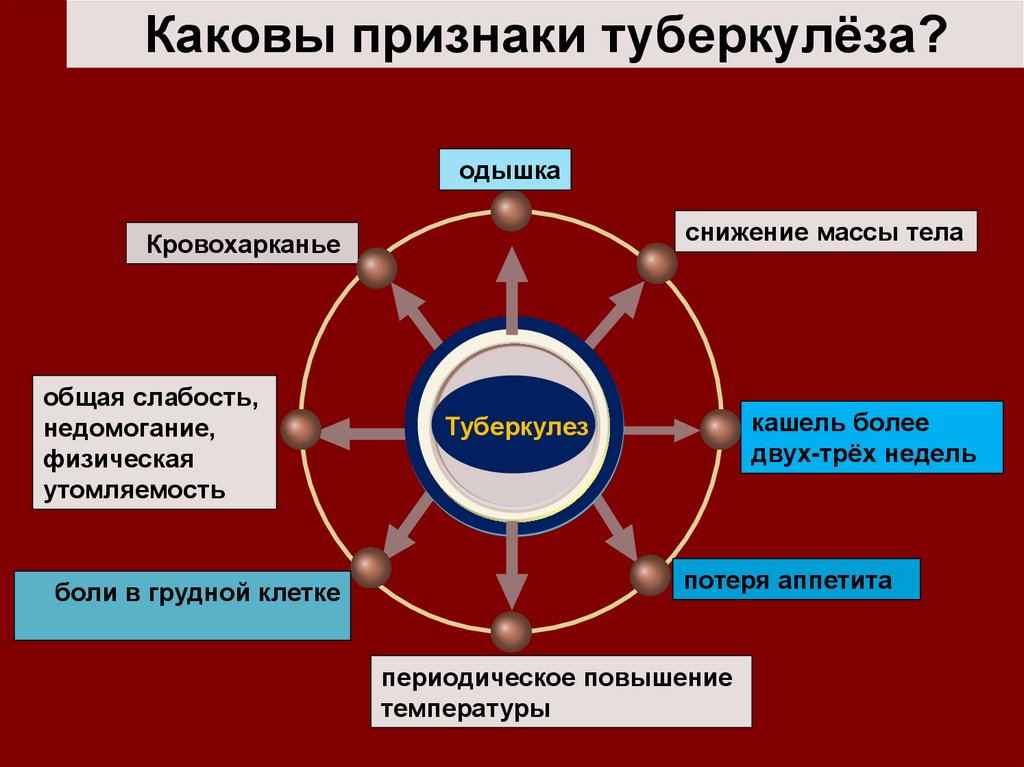
33. Каковы признаки туберкулёза?
одышкаснижение массы тела
Кровохарканье
общая слабость,
недомогание,
физическая
утомляемость
боли в грудной клетке
кашель более
двух-трёх недель
Туберкулез
потеря аппетита
периодическое повышение
температуры
34. Первичная диагностика туберкулеза проводится
Детям с виражом туберкулиновой пробы,
• нарастанием чувствительности к туберкулину( на 6мм и более)
• гиперчувствительностью к туберкулину или высокой
чувствительностью (папула 15мм и более)
• Лицам с ВИЧ-инфекцией при наличии у них одного из
симптомов(кашель, лихорадка, потливость, снижение массы
тела)
• Лицам с хроническими заболеваниями у которых сохраняются
клинические признаки не исключающие туберкулез
35.
Первичная диагностика туберкулеза – обследование наналичие (отсутствие) туберкулеза
Проводится во всех лечебных учреждениях
1. Двукратная микроскопия мазка мокроты на КУБ (при выделении
мокроты)
2. Рентгенография органов грудной клетки
! Для сбора мокроты у детей используют промывные воды желудка,
реже - промывные воды бронхов
Одновременно назначают:
Общий анализ крови
Исследование крови на антитела к ВИЧ
Детям - пробу Манту (диаскинтест)
Всех ВИЧ-инфицированных лиц направляют на консультацию
инфекциониста
36. Тактика врача при выявлении
• Очагов в легких и петрификатов во внутригрудныхлимфатических узлах (ВГЛУ) без признаков активностисравнить с рентгенархивом. Изменения без динамики рекомендовано наблюдение.
• Инфильтративных изменений на рентенограмме в легких двукратное исследование мокроты на КУБ, Rg по локализации и
специальные методы обследования
• При отсутствии КУБ назначается тест –терапия
внегоспитальной пневмонии.
Тест терапия включает курс лечения антибиотиками на
протяжении 2 недель
Посев мокроты на патогенную и условно патогенную флору с
антибиотикограммой
Не применяют препараты с туберкулостатическим действием:
рифампицины, аминогликозиды, фторхинолоны
37.
Тактика врачаЕсли на контрольной рентгенограмме изменения в легких исчезли,
то у больного была пневмония
Если изменения сохраняются –направить больного к фтизиатру
Если КУБ обнаружены, то больного в хирургической маске доставляют
в противотуберкулезный стационар санитарным транспортом
Если на Rg –легких патология в виде деструкции, диссеминации или
увеличения ВГЛУ проводить диагностику как при пассивном
выявлении: мокрота на КУБ(2-кратно), Rg по локализации и
специальные методы обследования
При отсутствии КУБ дополнительное рентгенологическое исследование,
специальные методики: эндоскопические, УЗИ, доставка
биоматериала в ТБЛ 2-3 ур. Направить на
Консультацию к инфекционисту,онкологу (дифференциальная
диагностика ВИЧ/СПИД без туберкулеза, онкологии, ХОЗЛ)
Окончательное подтверждение диагноза туберкулеза проводится в
специализированных противотуберкулезных учреждениях путем
более расширенного обследования
38. Выводы
Основная роль в выявлении туберкулеза принадлежит лечебнопрофилактическим учреждениям первичной медицинской помощи.Методы выявления туберкулеза у взрослых:
двукратная микроскопия мазка мокроты и рентгенографическое
(флюорографическое) обследование
Основным методом активного выявления туберкулеза среди
детей и подростков является туберкулинодиагностика и другие
иммунологические тесты


































 Медицина
Медицина