Похожие презентации:
Травматология и ортопедия. Политравма (лекция № 7)
1. Лекция № 7 для студентов 5 курса по дисциплине «травматология и ортопедия» по специальности 31.05.01 Лечебное дело
д.м.н. Федоров В.Г.2020 г.
Политравма.
Геморрагический и травматический шок,
принципы лечения.
Травматическая болезнь.
Вариант для системы дистанционного обучения с
вопросами для самоподготовки к экзамену.
ЛЕКЦИЯ № 7 ДЛЯ СТУДЕНТОВ 5 КУРСА ПО
ДИСЦИПЛИНЕ «ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ»
ПО СПЕЦИАЛЬНОСТИ 31.05.01 ЛЕЧЕБНОЕ ДЕЛО
вопросы по теме лекции можно задать через сайт:
http://doctorfvg.wix.com/travm
сайт: травматология и ортопедия для всех
2. Вопросы для самоподготовки к экзамену по теме: Политравма
1.Определение понятия термина «политравма» (множественные, сочетанные и
комбинированные); термин «монотравма» (изолированная).
2. Клиническое течение политравмы (особенности) - синдром взаимного отягощения,
несовместимость медикаментозной терапии, быстрое развитие тяжелых осложнений,
трудность диагностики, стертость клинических симптомов, летальность.
3.
Особенности оказания помощи на догоспитальном этапе (выявление жизнеугрожающих
нарушений, проведение реанимационных мероприятий, диагностика, обезболивание
(блокады - вагосимпатическая, паранефральная, по Белеру, по Школьникову), инфузионная
и ингаляционная терапия.
4. Госпитальный этап. Реанимационный период (борьба с шоком, диагностика, борьба с
полиорганной недостаточностью, операции по жизненным показаниям).
5.
Лечебный период (группа с повреждениями, которые быстро приводят к смерти, группа без
профузного кровотечения и глубоких расстройств дыхания, группа с тяжелыми,
доминирующими травмами опорно-двигательного аппарата без массивного кровотечения,
группа больных с повреждениями нескольких сегментов конечностей без травматического
шока).
6. Иммобилизация и остеосинтез для облегчения ухода за оперированными, возможности
скелетного вытяжения.
7.
Реабилитационный период.
8. Шкала ISS.
3. За 13 декабря 2012 года на территории Удмуртской Республики зарегистрировано 145 ДТП без пострадавших, из них - 110 в г.
Ижевске; 3 ДТП с пострадавшими участниками дорожного движения,в их числе: по одному случаю наезда на пешехода, столкновения и
опрокидывания транспортных средств.
Индустриальный район г. Ижевска
13.12.2012 года, около 14-16 часов, напротив дома № 40 по ул. 10
лет Октября, водитель автомобиля «Рено-дастер» - мужчина, 1985
г.р. (водительский стаж управления 3 года), не справившись с
управлением, совершил выезд на сторону дороги,
предназначенную для встречного движения, с последующим
столкновением с автомобилем «Иж-2717» под управлением
мужчины, 1964 г.р. После чего водитель автомобиля «Рено»
совершил столкновение с автомобилем «ВАЗ-21099» под
управлением мужчины, 1965 г.р. В результате водитель
автомобиля «Иж-2717» получил травмы, госпитализирован.
Водитель автомобиля «ВАЗ-21099» отпущен домой.
4.
5.
Диагноз: ДТП. Сочетанная травма, множественная скелетная травма. Закрытыйвывих головки левой бедренной кости с отрывом заднего края вертлужной
впадины, краевой перелом головки левого бедра со смещением отломков.
Закрытый чрезвертельный перелом без смешения отломков правого бедра и
закрытый с/3 диафиза правого бедра со смещением отломков.
Закрытый перелом правого надколенника без смещения отломков, гемартроз.
Закрытый перелом левого надколенника со смещения отломков, гемартроз
Закрытый многооскольчатый, внутрисуставной перелом дистального эпиметафиза
правой большеберцовой кости со смещением отломков, закрытый оскольчатый
перелом с/3-н/3 правой м/берцовой кости со смещением отломков.
Открытый многооскольчатый, внутрисуставной перелом дистального эпиметафиза
левой большеберцовой кости со смещением отломков, закрытый оскольчатый
перелом с/3-н/3 правой м/берцовой кости со смещением отломков.
Закрытый многооскольчатый перелом обеих костей правого предплечья в н/3 со
смещением отломков. Рваная рана тыльной поверхности правой кисти.
Закрытый двойной перелом локтевой кости в в/3 и н/3 со смещением отломков и
многооскольчатый перелом и вывих головки лучевой кости левого предплечья.
Зарытый перелом грудинного конца правой ключицы без смещения отломков.
Закрытый подголовчатый перелом 2 плюсневой кости с небольшим смещением
отломков.
Множественные переломы верхней и нижней челюстей со смещением отломков.
Перелом правой скуловой кости.
Травматический шок 3-4 ст.
6. ПОЛИТРАВМА
Политравма – это сложный патологическийпроцесс, обусловленный повреждением
нескольких анатомических областей или
сегментов конечностей с выраженным
проявлением синдрома взаимного
отягощения (СВО), который включает в себя
одновременное начало и развитие
нескольких патологических состояний и
характеризуется глубокими нарушениями
всех видов обмена веществ, изменениями со
стороны центральной нервной (ЦНС),
сердечнососудистой, дыхательной и
гипофизарно-надпочечниковой систем.
7. ПОЛИТРАВМА
Механическая травма систем и органов делится на две группы:1. монотравма (изолированную) – травма одного органа (в
пределах одного анатомо-функционального сегмента [кости,
сустава], применительно к внутреннему органу –
повреждение одного органа в пределах одной полости
[печень]
2.
политравма
В каждой группе повреждения могут быть:
- моно- или полифокальными - для опорно-двигательного
аппарата — повреждение одной кости в нескольких местах
(двойные, тройные переломы); для внутренних органов –
ранение одного органа в нескольких местах.
- осложненные травмы - повреждения опорно-двигательного
аппарата, сопровождающиеся травмой магистральных
сосудов и нервных стволов
Термин «политравма» является собирательным понятием,
включающим следующие виды механических повреждений:
множественные, сочетанные и комбинированные.
8. ПОЛИТРАВМА
Множественная травма -применительно к механическимтравмам - повреждения двух или более анатомофункциональных образований (сегментов) опорнодвигательного аппарата, например, перелом бедра и
предплечья.
Сочетанная травма- одновременное повреждение
внутренних органов и опорно-двигательного аппарата,
например, перелом костей конечностей, черепно-мозговая
травма и повреждение тазовых костей.
Комбинированная травма - травма, полученная
вследствие различных травмирующих факторов:
механического, термического, радиационного. Например,
перелом бедра и ожог любой области тела называют
комбинированной травмой.
9. ПОЛИТРАВМА
Сочетанная травма- повреждение одним или болеемеханическим травмирующим агентом в пределах двух или
более из 6 анатомических областей тела человека (голова,
шея, грудь, живот, конечности, кожный покров), одно из
которых обязательно является опасным для жизни и оценивается
по шкале AIS в 4 балла. Тяжесть сочетанной травмы
определяется суммированием значений трех наиболее тяжелых
повреждений, возведенных в квадрат. Политравмой принято
считать сочетанную травму с суммарным баллом по шкале ISS
более 17.
[Соколов В. А. Множественные и сочетанные травмы. М. : Медицина, 2006. 509 с.]
AIS - Abbreviated Index Severity = СОКРАЩЕННАЯ ШКАЛА ПОВРЕЖДЕНИЙ
ISS Injury Severity Score = ОЦЕНКА ТЯЖЕСТИ ТРАВМЫ
10. Шкалы оценки степени тяжести травмы
Вид поврежденияБаллы по шкале Баллы по шкале
AIS
ISS
Черепно-мозговая травма
Раны мягких тканей головы
Закрытые переломы костей носа
Множественные одно- и двусторонние переломы лицевого скелета
Сотрясение головного мозга
Переломы челюстей
Ушиб головного мозга легкой степени
Ушиб головного мозга средней степени
Тяжелый ушиб головного мозга
Сдавление головного мозга на фоне нетяжелых ушибов
Тяжелый ушиб головного мозга с повреждением верхних отделов ствола
Внутричерепная гематома
Раздавливание - обширное разрушение черепа и мозга
1
1
3
1
2
2
3
4
5
5
5
6
1
1
9
1
4
4
9
16
25
25
25
75
2
2
3
4
4
9
4
5
16
25
Переломы позвоночника
Переломы остистых и поперечных отростков позвонков
Компрессионный стабильный перелом тела одного позвонка
Компрессионные стабильные переломы тел двух и более позвонков или одного с
подвывихом
Осложненные (кроме верхнешейных)
Осложненные верхнешейные с тяжелыми нарушениями витальных функций
11.
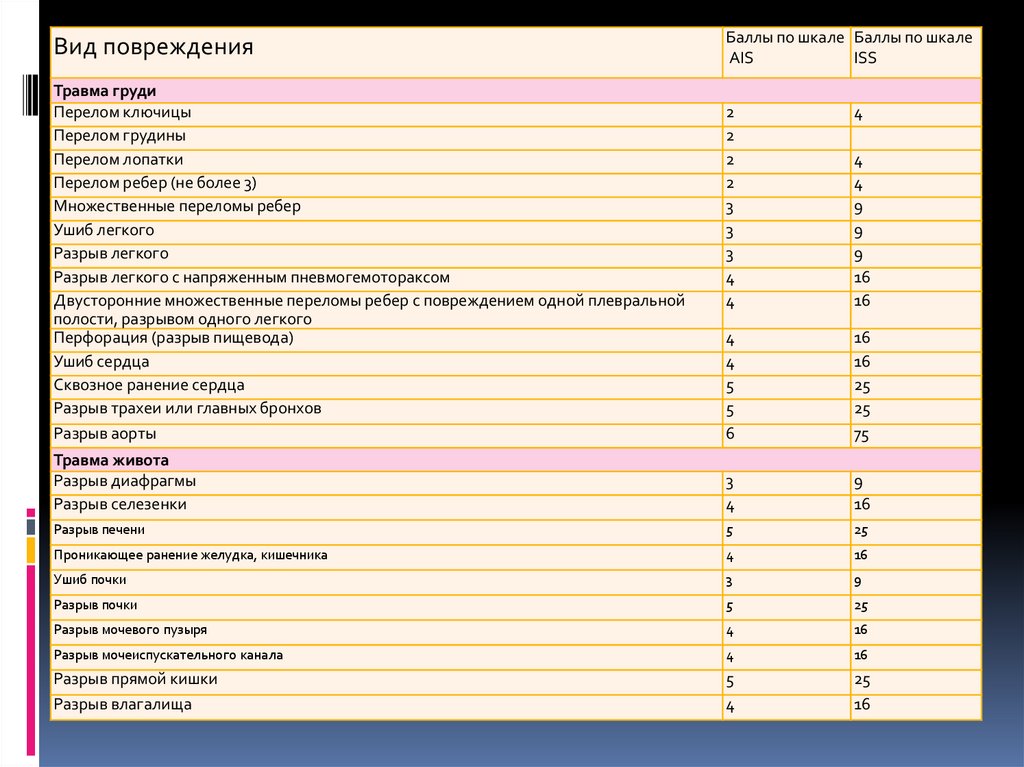
Вид поврежденияТравма груди
Перелом ключицы
Перелом грудины
Перелом лопатки
Перелом ребер (не более 3)
Множественные переломы ребер
Ушиб легкого
Разрыв легкого
Разрыв легкого с напряженным пневмогемотораксом
Двусторонние множественные переломы ребер с повреждением одной плевральной
полости, разрывом одного легкого
Перфорация (разрыв пищевода)
Ушиб сердца
Сквозное ранение сердца
Разрыв трахеи или главных бронхов
Разрыв аорты
Баллы по шкале Баллы по шкале
AIS
ISS
2
2
2
2
3
3
3
4
4
4
4
4
5
5
6
16
16
25
25
75
Травма живота
Разрыв диафрагмы
Разрыв селезенки
3
4
9
16
Разрыв печени
5
25
Проникающее ранение желудка, кишечника
4
16
Ушиб почки
3
9
Разрыв почки
5
25
Разрыв мочевого пузыря
4
16
Разрыв мочеиспускательного канала
4
16
Разрыв прямой кишки
Разрыв влагалища
5
4
25
16
4
4
9
9
9
16
16
12.
Вид поврежденияБаллы по шкале Баллы по шкале
AIS
ISS
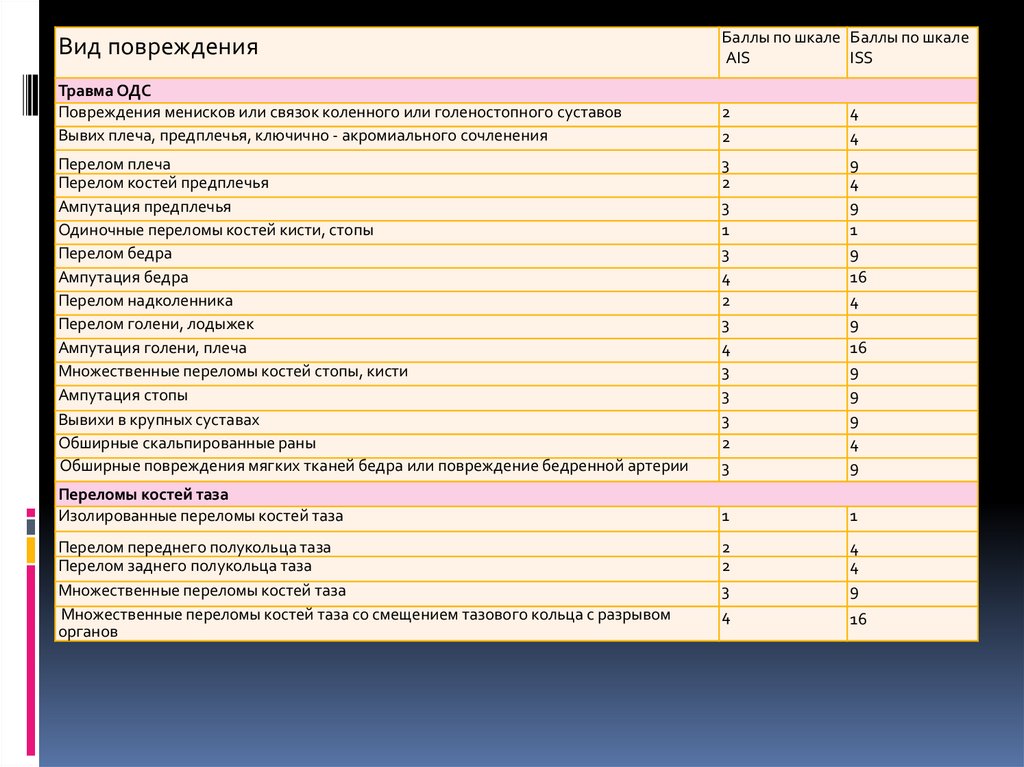
Травма ОДС
Повреждения менисков или связок коленного или голеностопного суставов
Вывих плеча, предплечья, ключично - акромиального сочленения
2
2
4
4
Перелом плеча
Перелом костей предплечья
Ампутация предплечья
Одиночные переломы костей кисти, стопы
Перелом бедра
Ампутация бедра
Перелом надколенника
Перелом голени, лодыжек
Ампутация голени, плеча
Множественные переломы костей стопы, кисти
Ампутация стопы
Вывихи в крупных суставах
Обширные скальпированные раны
Обширные повреждения мягких тканей бедра или повреждение бедренной артерии
3
2
3
1
3
4
2
3
4
3
3
3
2
3
9
4
9
1
9
16
4
9
16
9
9
9
4
9
Переломы костей таза
Изолированные переломы костей таза
1
1
2
2
3
4
4
4
9
Перелом переднего полукольца таза
Перелом заднего полукольца таза
Множественные переломы костей таза
Множественные переломы костей таза со смещением тазового кольца с разрывом
органов
16
13.
При анализе тяжести повреждения используетсятолько максимальная оценка повреждений каждой
области тела.
Для суммарной оценки по шкале ISS берутся три
наиболее пострадавших области тела, после чего
выделяются самые тяжелые повреждения в этих
областях и их оценки возводятся в квадрат. Общая
оценка по шкале ISS равна сумме квадратов оценок
наиболее тяжелых повреждений
Оценки по ISS ранжированы от 1 до 75.
Оценку 75 можно получить двумя путями: или три
кода по 5 или один код 6.
Любая травма, имеющая 6 баллов по AIS
автоматически получает 75 баллов по ISS.
14.
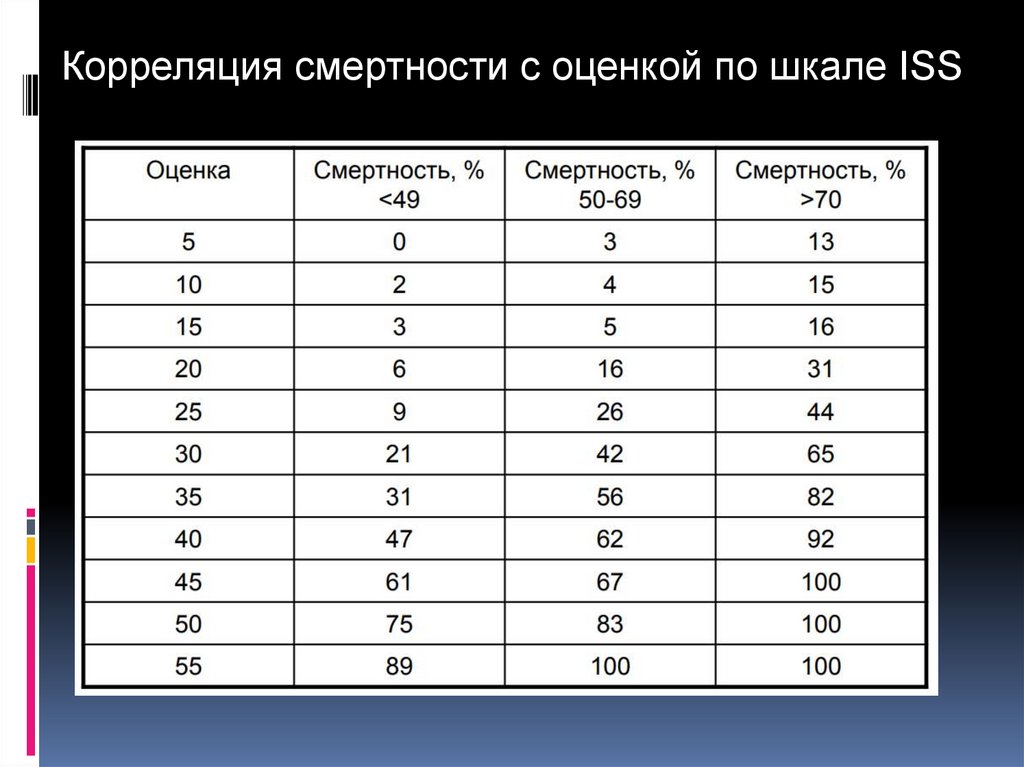
Анализ шкалы ISS1-9 балла – повреждение легкой степени
10-15 баллов – средней степени тяжести
16-24 балла – тяжелое Свыше 24 – крайне
тяжелое
Летальность:
16-24 балла – 5-7%
>24 баллов – свыше 30%
15.
Корреляция смертности с оценкой по шкале ISS16. ПОЛИТРАВМА
Характеризуется:особой тяжестью клинических проявлений,
сопровождающихся значительным расстройством жизненно
важных функций организма,
трудностью диагностики,
сложностью лечения,
большим процентом инвалидности,
высокой летальностью (при изолированных переломах -
2%, при множественной травме повышается до 16%, а при
сочетанной достигает 50 % и более (при сочетании
повреждения опорно-двигательного аппарата с травмой
органов груди и живота).
17. ПОЛИТРАВМА
В клиническом течении политравмы имеются следующие особенности1.
Наблюдается синдром взаимного отягощения (СВО). Например,
кровопотеря, поскольку при политравме она более или менее
значительна, способствует развитию шока, причем в более тяжелой
форме, что ухудшает течение травмы и прогноз.
2.
На фоне СВО учащается развитие тяжелых осложнений, приводящих
к критическому состоянию - массивная кровопотеря, шок, токсемия,
острая почечная недостаточность, жировая эмболия, тромбоэмболия.
3.
Наблюдается стертость проявлений клинических симптомов при
краниоабдоминальной травме, повреждении позвоночника и живота
и другой сочетанной травме. Это приводит к диагностическим ошибкам и
просмотру повреждений внутренних органов живота.
4.
Нередко сочетание повреждений создает ситуацию
несовместимости терапии. Например, при травме опорнодвигательного аппарата для оказания помощи и лечения показаны
наркотические анальгетики, однако при сочетании повреждения
конечности с черепно-мозговой травмой введение их противопоказано.
Или, например, сочетание повреждения грудной клетки и перелома
плеча не позволяет наложить отводящую шину или торакобрахиальную
гипсовую повязку.
18. ПОЛИТРАВМА
Наиболеечастой
причиной
политравмы
являются
автодорожные и железнодорожные аварии (столкновения,
наезды на пешехода), падение с высоты.
Лечение, начатое, на догоспитальном этапе, продолжают в
стационарных условиях. Так, у доставленных попутным
транспортом хорошие исходы составляют лишь 47%, в то
время, как при адекватной помощи они могут достигать 80% и
более.
При поступлении больного с политравмой в приемный покой
необходимо провести:
1. тщательное и быстрое обследование с оказанием
квалифицированной помощи;
2. проверку повязок, иммобилизации, правильности
наложенных жгутов и исправление выявленных недостатков,
катетеризция вен и мочевого пузыря.
При тяжелой сочетанной травме лечение условно можно
разделить на три периода: 1) реанимационный; 2) лечебный;
3) реабилитационный.
19. ПОЛИТРАВМА реанимационный период
Борьба с шоком: комплексную терапию по стабилизациигемодинамики, адекватное обезболивание, полноценная
иммобилизация, кислородотерапия
Диагноз (еще в приемном покое) уточняют консультациями
необходимых специалистов и различными методами
исследования: УЗИ, рентгенологическим, СКТ, МРТ, по
возможности без перекладывания больного.
В этом периоде важными моментами являются - борьба с
полиорганной недостаточностью, ликвидация нарушений
внешнего дыхания и гипоксии тканей, борьба с
гиперкоагуляцией и склонностью к агрегации эритроцитов,
нормализация белковообразующей функции печени, контроль
и борьба с почечной недостаточностью, борьба с вторичным
иммунодефицитом.
На основании диагноза проводят оперативное вмешательство,
коррекцию всех нарушенных функций организма:
1. - дренирование плевральной полости,
2. - лапароцентез,
3. - лапароскопия.
20. ПОЛИТРАВМА лечебный период
Главной проблемой при политравме является выбор оптимального срока и объемахирургических вмешательств. По степени срочности проведения операции и ее объему
выделяют четыре группы пострадавших.
Первую группу составляют больные с повреждениями, которые быстро приводят к
смерти, если не оказана неотложная помощь. Кровотечение при разрывах
паренхиматозных органов (печень, селезенка), тампонада сердца, обширное
повреждение легкого, «клапанные» переломы ребер и др. При наружном артериальном
кровотечении проводят только временный гемостаз: наложение зажимов, жгута. Если
выявлены переломы конечностей, осуществляют транспортную иммобилизацию.
Во вторую группу входят больные с политравмой без профузного кровотечения и
глубоких расстройств дыхания . Повреждения полых органов живота, клапанный
пневмоторакс, внутричерепные гематомамы, открытые и закрытые тяжелые
повреждениями конечностей. Операции обычно проводят в первые часы после
поступления.
Третью группу составляют больные с тяжелыми, доминирующими травмами опорнодвигательного аппарата без массивного кровотечения. Хирургические вмешательства
проводят только после выведения пострадавших из травматического шока.
В четвертую группу входят больные с повреждениями нескольких сегментов
конечностей без травматического шока. При наличии открытых повреждений проводят
ПХО, лечебную иммобилизацию конечностей. Остеосинтез производят наиболее
щадящими способами с применением компрессионно-дистракционного аппарата.
21. ПОЛИТРАВМА лечебный период
При выборе тактики лечения множественных переломовнужно стремиться не только к восстановлению анатомофункциональных взаимоотношений, но и облегчить уход за
пострадавшим, обеспечить возможно более раннюю его
активизацию. Более чем 40 % больных с закрытыми
множественными переломами проводят консервативное
лечение: скелетное вытяжение, наложение гипсовых
повязок и только после полной компенсации для скорейшей
активизации больного проводят оперативное лечение.
Остеосинтез с помощью компрессионно-дистракционных
аппаратов облегчает уход за оперированными, позволяет
провести его раннюю активизацию и нагрузку на
конечность. При повреждении двух соседних сегментов
обычно используют комбинацию нескольких методов
стабильного остеосинтеза. Например, при переломе бедра
и большеберцовой кости проводят интрамедуллярный
стабильный остеосинтез бедра массивным штифтом и
наложение компрессионно-дистракционного аппарата на
голень.
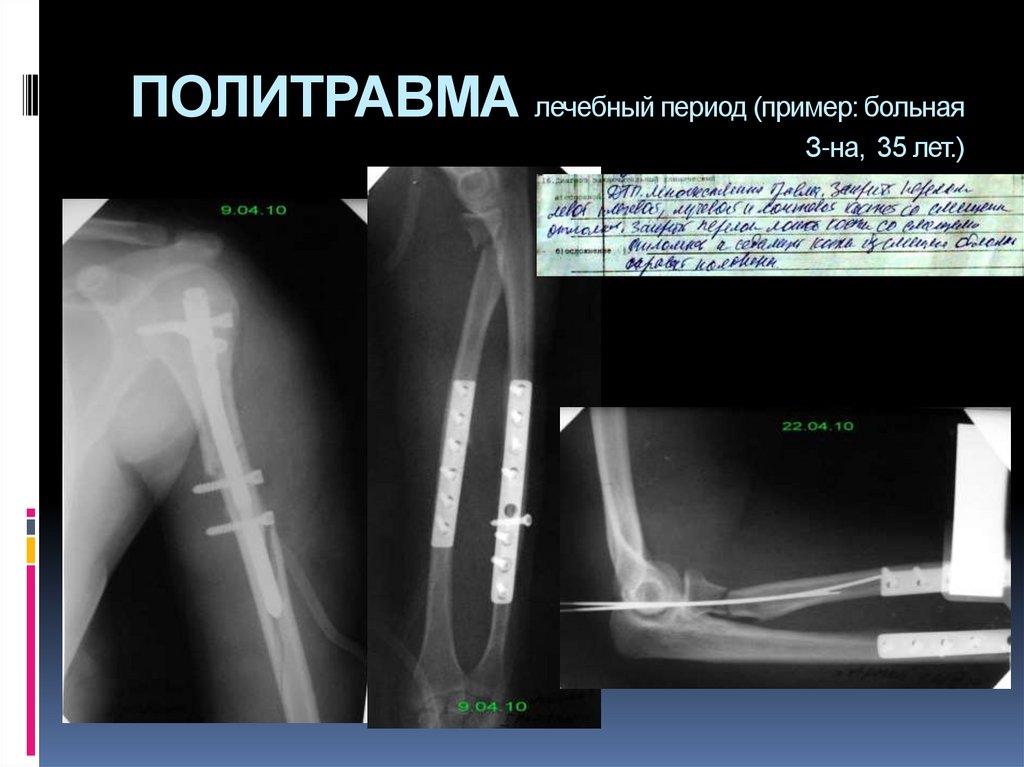
22. ПОЛИТРАВМА лечебный период (пример: больная З-на, 35 лет.)
23. ПОЛИТРАВМА лечебный период (пример: больная З-на, 35 лет.)
24. ПОЛИТРАВМА реабилитационный период
В этот период после прекращения лечебнойиммобилизации необходимо настойчиво
добиваться восстановления функции суставов
путем проведения ЛФК, физиотерапевтического и
санитарно-курортного лечения, плавания.
Кроме того, проводят лечение осложнений,
связанных с политравмой.
25. Вопросы для самоподготовки к экзамену по теме: травматический шок, принципы лечения
Травматический шок: определение, современные взгляды и представления о патогенезетравматического шока.
Классификация, клиника, диагностика травматического шока. Определение величины
кровопотери.
Принципы лечения травматического шока.
Содержание медицинской помощи пострадавшим в состоянии травматического шока на
этапах эвакуации (противошоковые мероприятия, сортировка, эвакуация.).
Содержание медицинской помощи на госпитальном этапе.
Принципы инфузионной терапии травматического шока.
26. Ш о к
27. Травматический шок
С точки зрения патофизиологии - острый нейрогенный фазныйпатологический процесс, развивающийся при действии чрезвычайного
травмирующего агента и характеризующийся развитием
недостаточности периферического кровообращения, гормонального
дисбаланса, комплекса функциональных и метаболических
расстройств.
Согласно указаниям по ВПХ, это состояние, возникающее
рефлекторным путем от тяжелых повреждений и проявляющихся
расстройством координации и понижением функции нервной системы,
кровообращения, обмена веществ и других жизненных функций.
В условиях ракетно-ядерной войны частота шока при повреждениях и
ранениях может наблюдаться у 25 -30% раненых.
28. Травматический шок
Для объяснения процессов, происходящих при травматическом шоке,наиболее часто используют теорию адаптации Ганса Селье и теорию
функциональных систем П.К.Анохина. Согласно основным
положениям этих теорий в ответ на повреждение тотчас включаются
программированные механизмы срочной адаптации, направленные на
компенсацию возникших нарушений.
В патогенезе шока целесообазно выделять следующие ведущие
механизмы с целью знать как предотвратить возникающие вслед за
ними осложнения:
1/ нервный (смерть от болевого шока),
2/гемодинамический (ДВС сидром),
3/ дыхательный (шоковое легкое, отек легкого, тромбоэмболия
легочной артерии и жировая эмболия, дистресс-синдром) ,
4/ метаболический (полиорганная недостаточность)
29. Травматический шок
При истощении вышеописанных механизмов компенсации расстройствамикроциркуляции прогрессируют. Интенсивное выделение
поврежденными и испытывающее кислородное голодание тканями
гистамина, брадикинина (гормоны – сигналы повреждения тканей),
молочной кислоты, обладающих сосудорасширяющим действием;
поступление из кишечника микробных токсинов (при длительном
кислородном голодании стенка кишечника перестает быть барьером
между живущими в ее просвете бактериями и кровью); снижение из-за
гипоксии и закисления организма чувствительности сосудов к нервным
влияниям и гормонам приводят к тому, что фаза сужения сосудов
сменяется фазой расширения. Происходит патологическое накопление
крови в потерявших тонус артериолах и расширенных капиллярах. Изза влияния эндотоксинов и гипоксии самой сосудистой стенки
увеличивается ее проницаемость, жидкая часть крови уходит в
межклеточное пространство, возникает феномен «внутреннего
кровотечения». Наступает отек тканей.
30. Травматический шок нервный механизм
Начало шока - эректильная фазы - мощная болевая и неболевая афферентнаяимпульсация из поврежденных тканей. Афферентная импульсация достигает
ретикулярной формации ствола мозга и приводит ее в сильное возбуждение.
Отсюда процесс возбуждения иррадиирует в кору, подкорковые центры,
продолговатый мозг и спинной мозг, приводя к дезинтеграции деятельности
центральной нервной системы, вызывая чрезмерную активацию
симпатоадреналовой и гипоталамо-гипофизарно-надпочечниковой систем.
Наблюдается массивный выброс адреналина, АКТГ, вазопрессина,
глюкокортикоидов и других гормонов. Избыточное освобождение
катехоламинов вызывает спазм артериол, в которых преобладают αадренорецепторы, в частности, в сосудах кожи, мышц, кишечника, печени,
почек, т. е. органов, которые для выживания организма во время действия
шокогенного фактора имеют меньшее значение.
Схема:
Боль → афферентная импульсация → возбуждение ретикулярной
формации → возбуждение коры и подкорковых центров → активация
симпатоадреналовой и гипоталамо-гипофизарно-надпочечниковой систем
→ выброс активных веществ приводящих к спазму артериол для компенсации
голодания мозга и сердца
31. Травматический шок гемодинамический механизм
Одновременно с периферической вазоконстрикцией возникает выраженнаяцентрализация кровообращения (1 фаза носящая адаптационных характер) с
одной стороны за счет спазма прекапилярных сфинктеров, с другой стороны за счет
дилатации сосудов сердца, мозга, гипофиза. Централизация кровообращения в
начальной фазе шока носит адаптационный характер, обеспечивая в достаточном
объеме, почти близком к обычному, кровоток в сосудах сердца и головного мозга.
Однако если в дальнейшем не происходит быстрой нормализации объема
циркулирующей крови, то она приводит к выраженной гипоксии в тех органах, в
которых наступает продолжительное ограничение кровотока, приводящее к
прогрессирующему расстройству гемодинамики, гипоксия ( 2 фаза истощение
защитно-приспособительных и компенсаторных механизмов) и характеризуется
децентрализацией и патологическим депонированием /секвестрацией/ крови,
стазом и агрегацией эритроцитов в капиллярах и, наконец, тромбозом сосудов,
обеспечивающих микроциркуляцию. Объем циркулирующей крови уменьшается на
25-30%. Организм питается компенсировать уменьшение ОЦК за счет учащения
дыхания, частоты сердечных сокращений. Увеличение нагрузки на сердечную
мышцу ведет к быстрому истощению энергоресурсов сердца и его
недостаточности.
Спазм артериол - вазоконстрикция → централизация кровообращения →
дилатация сосудов сердца, мозга, гипофиза → уменьшение ОЦК
32. Травматический шок дыхательный механизм
Нарастающую гипоксию тканей и сопутствующий ей метаболическийацидоз организм стремится компенсировать за счет углубления и
учащения дыхания. Частое дыхание приводит к нарушению сократимости
дыхательных мышц возникает несоответствие между функцией лёгких и
возросшими требованиями к вентиляции (тахипноэ создаёт
компенсаторный дыхательный алкалоз в ответ на избыточное образование
органических кислот и угольной кислоты). Гипервентиляция вскоре
приводит к гипоксии и резкому снижению возбудимости дыхательного и
вазомоторного центров. Дыхание становится поверхностным и редким, а
при капнии может совсем прекратиться.
Нарушение микроциркуляции → уменьшение ОЦК → гипоксия тканей
→ учащенное дыхание тахипноэ → дыхательный алкалоз →
гипервентиляция → гипоксия, резкое снижение возбудимости
дыхательного и вазомоторного центров → поверхностное и редкое
дыхание → гиперкапния → остановка дыхания
33. Травматический шок метаболический механизм
Он является результирующей нарушений гемодинамики имикроциркуляции, внешнего дыхания, транспорта кислорода и гипоксией
тканей. Нарушение клеточного метаболизма при гипоксии характеризуется
анаэробного типа обмена веществ, истощением энергоресурсов клеток,
накоплением неокисленных продуктов обмена веществ. Нарушается
водно-солевой и электролитный обмен, что способствует еще большему
нарушению микроциркуляции в тканях. Понижение АД ниже 75 мм. рт.ст.
приводит к выключению почек, что ведет к быстрому накоплению
недоокисленных продуктов обмена веществ, клинически общее состояние
ухудшается, наступает терминальное состояние
Нарушение микроциркуляции → уменьшение ОЦК → гипоксия тканей
→ анаэробное дыхание → местный метаболический ацидоз →
декомпенсированный метаболический ацидоз → нарушение функции
всех органов и систем → смерть от полиорганной недостаточности X
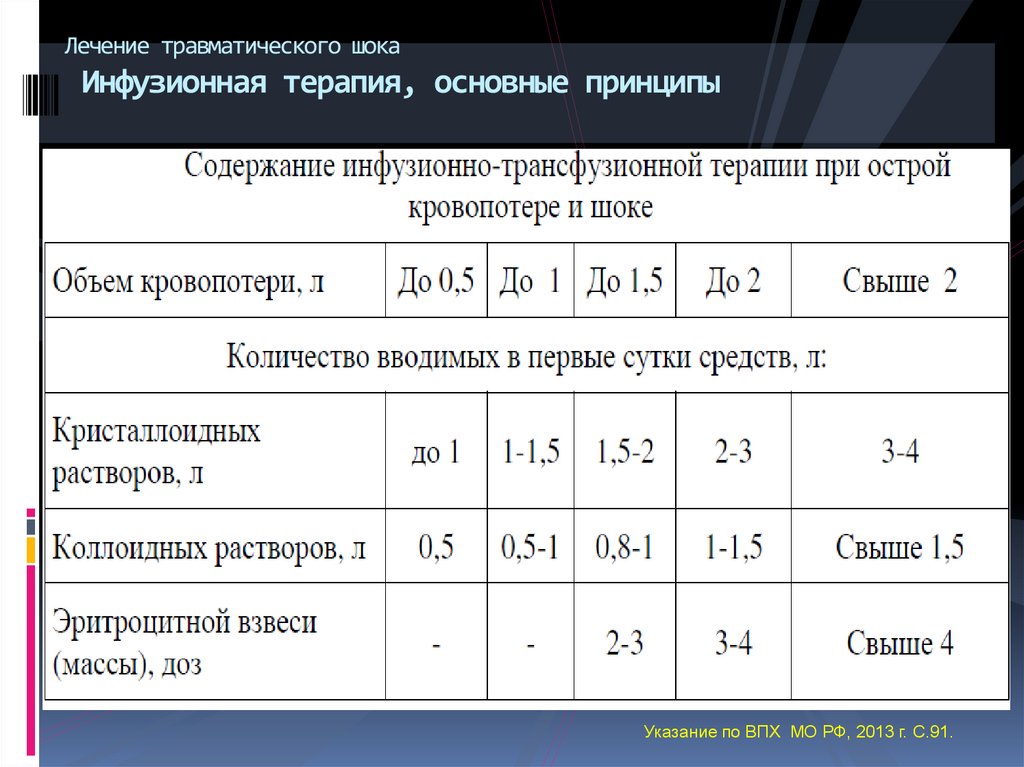
34. Лечение травматического шока Инфузионная терапия, основные принципы
Указание по ВПХ МО РФ, 2013 г. С.91.35. Травматический шок классификация
Степеньтяжести шока
Объем
кровопотери
(ОЦК)
Показатели
Показатели частоты
систолического АД пульса
1 ст.
до 20% ОЦК
(1000 мл).
до 100-90 мм.рт.ст.
до 100 уд/мин
2 ст.
20-40% ОЦК
(до 2000 мл).
До 90-75 мм.рт.ст.
100-120 уд/мин
3 ст.
40-60% ОЦК
(до 3000 мл).
Ниже 75 мм.рт.ст.
выше 120 уд/мин
Терминальное
состояние
Более 60% ОЦК
(более 3000 мл)
Не определяется
Только на магистральных
артериях
терминальное состояние делится на три стадии
1. предагональное состояние: АД не определяется, пульс только на сонных и
бедренных артериях;
2. агональное состяние: появляется аритмичное дыхание тип Чейн-Стокса,
выраженный цианоз, отсутствие сознания;
3. клиническая смерть: начинается с остановки сердца, дыхания продолжительность
5-7 мин.
36. Вопросы для самоподготовки к экзамену по теме: Травматическая болезнь
Травматическая болезнь как лечебно-тактическая концепция. Периоды травматическойболезни, типы течения.
Принципы лечения травматической болезни в разные периоды.
Летальность в разные периоды траматоической болезни
Первый период — острый — период острого нарушения жизненно важных функций.
Второй период — период относительной стабилизации жизненно важных функций
Третий период — период максимальной вероятности развития осложнений
Четвертый период — период полной стабилизации жизненно важных функций
37. Травматический шок Травматическая болезнь
Травматический шокболезнь
Травматическая
в 70-е годы XX столетия сформировался очевидный парадокс: чем
быстрее и эффективнее раненым с тяжелыми травмами оказывается
медицинская помощь на догоспитальном этапе и в противошоковых
отделениях специализированных центров, тем выше вероятность их
ближайшей выживаемости, т. е. по формальным показателям
(систолическое АД) они выводятся из состояния шока. Но этот факт
не означает выздоровления. Особенно это относится к раненым в
состоянии шока III степени - у 70% из них в последующем развивлись
тяжелые осложнения, лечение которых нередко сложнее, чем
выведение из шока.
Этот парадокс объясняется концепцией травматической болезни,
основоположниками которой являются российские ученые, прежде
всего, патофизиолог С. А. Селезнев и военно-полевой хирург И. И.
Дерябин.
38. Травматический шок Травматическая болезнь
Травматический шокболезнь
Травматическая
Травматический шок, как лечебно-тактическая концепция,
является методологией спасения жизни раненых в первые часы
после тяжелых ранений и травм, а травматическая болезнь —
методологией их лечения до окончательного исхода.
Первый период — острый — период острого нарушения жизненно
важных функций.
Второй период — период относительной стабилизации жизненно
важных функций
Третий период — период максимальной вероятности развития
осложнений
Четвертый период — период полной стабилизации жизненно
важных функций
39. Травматическая болезнь. Первый период — острый — период острого нарушения жизненно важных функций
Начинается сразу же после травмы – это шок; длительность 6-12 часов взависимости от тяжести травмы и эффективности лечебных мероприятий на всех
этапах эвакуации с поля боя и до противошокового отделения.
Задача этого периода - выявление причин нарушения жизненно важных функций;
активная, в т. ч. инструментальная, диагностика повреждений; выполнение
неотложных и срочных оперативных вмешательств и консервативных
реанимационных мероприятий: пункция и катетеризация крупных вен и даже
артерий, инфузионно-трансфузионная терапия, ИВЛ, мониторирование жизненно
важных функций и т. п.
Летальность этого периода 10% тяжелораненых или пострадавших.
Первый период завершается окончательной диагностикой повреждений,
устранением причин нарушений жизненно важных функций, возмещением
кровопотери и относительной стабилизацией основных показателей систем
дыхания и кровообращения.
40. Травматическая болезнь. Второй период — период относительной стабилизации жизненно важных функций
Этот период продолжается от 12 до 48 часов. В этот период формальныепоказатели жизненно важных функций (АД, пульс, напряжение кислорода в
крови, показатели крови) приближаются к нормальным значениям, именно в
это время создаются условия для профилактики тяжелых угрожающих жизни
осложнений преимущественно хирургическим путем: операции на
магистральных сосудах конечностей, длинных костях, костях и органах таза,
позвоночнике и спинном мозге. Оперативные вмешательства выполняются
часто одномоментно на нескольких областях тела многопрофильными
хирургическими бригадами, наркоз и интенсивная терапия проводятся
специально подготовленными анестезиологами с мониторированием
жизненно важных функций. Такая активная лечебная тактика получила
определение — хирургическая реанимация, оперативные вмешательства
относятся к отсроченным. Местом лечения раненых во втором периоде
являются отделения реанимации и интенсивной терапии.
Летальность этого периода 5% от полиорганной недостаточности.
41. Травматическая болезнь. Третий период — период максимальной вероятности развития осложнений
Начинается с третьих суток и завершается двенадцатыми сутками.Наиболее смертельными осложнениями являются со стороны дыхательной системы:
Ранние - на 3-4-е сутки развивается максимальное количество легочных
(висцеральных) осложнений;
Поздние - на 6—10-е сутки — максимальное количество гнойно-инфекционных
осложнений: менингоэнцефалиты, гнойные трахеобронхиты, перитониты,
многообразные формы местной инфекции различной локализации (абсцессы,
флегмоны, анаэробные целлюлиты, миозиты и т. п.).
В этот период создаются благоприятные условия для развития осложнений:
вследствие большой кровопотери, эндотоксикоза, ДВС-синдрома во внутренних
органах (легкие, сердце, селезенка, печень, кишечник, почки) в органах где
сформировались множественные очаги микротромбозов
Летальность этого периода 15% тяжелораненых.
42. Травматическая болезнь. Третий период — период максимальной вероятности развития осложнений
Ранние - на 3-4-е сутки легочные (висцеральных) осложнения.Тромбоэмболия мелких ветвей легочной артерии и жировая эмболия.
Микротромбы и жировые эмболы поражают легкие на уровне артериол, прекапилляров,
капилляров - летальность составляет до 50%.
Респираторный дистресс-синдром. Биологически активные вещества, жир, ферменты,
токсины, циркулирующие в крови, проходя через легочный капиллярно-альвеолярный
комплекс, воздействуют на базальную мембрану альвеол и вызывают в ней «химическое»
воспаление — повышается проницаемость стенки капилляров, белок проникает в базальную
мембрану и она становится непроницаемой для кислорода. Летальность до 90%.
Синдром «влажного» («мокрого», «шокового») легкого. Спазм легочных
посткапилляров приводит к повышению давления в системе легочной артерии. Гиповолемия,
перемещение ионов Na+ в клетки, клеточная гипергидратация, внутрисосудистая
дегидратация приводят к снижению осмотического давления в сосудистом секторе —
осмотический градиент направляется в сторону альвеол. В альвеолы пропотевает
жидкость из капилляров, происходит снижение активности сурфактанта, снижается
воздушность альвеол, затем они слипаются или заполняются жидкостью — формируются
микроателектазы. Летальность до 100%.
43. Травматическая болезнь. Третий период — период максимальной вероятности развития осложнений
Поздние - на 6—10-е сутки инфекционные осложнения.При микротромбообразовании в поврежденных внутренних органах, сегментах и
тканях опорно-двигательной системы защитная функция ослабевает, что
являются благоприятной средой для развития местных, висцеральных и
генерализованных инфекционных осложнений.
1 фактор возникновения таких осложнений является эндогенная микрофлора. При
глубоких нарушениях кровообращения и метаболизма в кишечнике естественный
барьер кишечной стенки нарушается, т. е. стенка кишечных капилляров
становится проницаемой для микроорганизмов, вегетирующих у здорового
человека (феномен гематогенной транслокацией микроорганизмов с
формированием нового метастатического микробиоценоза.
2 фактор - состояние очага повреждения. Существенной является и эффективность
лечебных мероприятий: полнота хирургической обработки, восстановление
адекватного кровообращения в поврежденном органе (сегменте), создание
условий для восстановления микроциркуляции в очаге повреждения и
регенерации тканей.
3 фактор является микробная инвазия при открытых повреждениях.
44. Травматическая болезнь. Четвертый период — период полной стабилизации жизненно важных функций
Объективным критерием перехода раненого в четвертый периодявляется стабилизация состояния. Лечение в специализированных
(нейрохирургическом, травматологическом и др.) отделениях в
соответствии с локализацией ведущего повреждения. Им
выполняются плановые оперативные вмешательства с целью
восстановления структуры и функции поврежденных тканей, органов
и систем, выполняются мероприятия медицинской реабилитации.
Средняя летальность раненых с тяжелыми и крайне тяжелыми
огнестрельными ранениями составляет до 10%, с тяжелыми и крайне
тяжелыми сочетанными травмами — до 20%, средняя
продолжительность их лечения длительная и превышает 50 суток
45. Травматический шок Общие принципы лечения при травматическом шоке транспортировка
Противошоковый костюм Каштан: Для экстренного использования в целях предотвращения и купированиягиповолемического шока у пострадавших с травмами опорно-двигательного аппарата и повреждениями органов
брюшной полости.
Основные характеристики: Время наложения на пострадавшего - 3-5 минут; Количество камер – 4;
Диапазон измеряемого давления - 0-100 мм рт.ст.; Аутотрансфузия крови к жизненно важным органам
пострадавшего - 1,5 – 2 л; Температура окружающего воздуха при эксплуатации - от – 30 до +40оС;
Габариты в упаковке - 600х320х210; Масса в упаковке - не более 8,0 кг
Диапазон применения по антрометрическим параметрам пострадавшего: рост 150 – 190 см, масса 49 – 130 кг.
Комплектация:
46. Травматический шок Общие принципы лечения при травматическом шоке
Лечение должно быть эитопатогенетическим и действовать всемеханизмы.
1/ нервный обезболивание: наркотики, анальгетики; новокаиновые
блокады, иммобилизация при переломах и обширных
повреждениях мягких тканей, лечебный наркоз закисью азота с
кислородом 1:1 по Тетровскому-Ефури),
2/гемодинамический: восстановление ОЦК и микроциркуляции,
остановка кровотечения,
3/ дыхательный: полноценное обеспечение организма кислородом,
в/в введение сердечных и дыхательных аналептиков,
4/ метаболический: коррекция ацидоза, дезинтоксикационная
терапия
47. Вопросы для самоподготовки к экзамену по теме: Геморрагический шок, принципы лечения
Кровотечение. Определение, значение проблемы.Классификация кровотечений.
Клиническая картина кровотечений, острой кровопотери. Способы определения величины
кровопотери. Геморрагический шок.
Определение кровопотери. «Индекс шока» (М. Альговер). Принципы определения
кровопотери по способу Г.А. Барашкова. Определение кровопотери по локализации травмы
и объему поврежденных тканей.
Способы временной (перечислить восемь способов) и окончательной остановки
кровотечения (перечислить пять способов). Полное/правильное их название.
Понятие «пустое сердце».
Принципы инфузионной терапии геморрагического шока.
48. Кровотечения и кровопотеря Терминология
КРОВОТЕЧЕНИЕ (геморрагия) — истечение крови из кровеносного сосуда.АРТЕРИАЛЬНОЕ из поврежденной артерии.
ВЕНОЗНОЕ из поврежденной вены.
КАПИЛЛЯРНОЕ из капилляров, при котором кровь сочится равномерно со всей
поверхности поврежденных
ВНУТРЕННЕЕ ПОЛОСТНОЕ в какую-либо из больших полостей тела — брюшинную,
плевральную или перикардиальную.
ВТОРИЧНОЕ — травматическое, возникающее не сразу, а через некоторое время после
повреждения сосуда.
ВТОРИЧНОЕ РАННЕЕ — возникающее через 1—3 дня после травмы в связи с
выталкиванием тромба из поврежденного сосуда в результате повышения кровяного
давления, например, при ликвидации шока, при недостаточной иммобилизации.
ВТОРИЧНОЕ ПОЗДНЕЕ — возникающее через 6 дней после травмы и позже,
обусловленное гнойным расплавлением тромбов или стенки формирующейся
травматической аневризмы.
ВТОРИЧНОЕ РЕЦИДИВИРУЮЩЕЕ (повторное) — многократно возникающее, например,
при опухолях, гнойно-некротических процессах.
49. Терминология
КРОВОПОТЕРЯ — утрата организмом части крови в результатекровотечения или кровопускания.
КОМПЕНСИРОВАННАЯ – нерезкая кровопотеря, гемодинамические
показатели остаются относительно удовлетворительными.
ДЕКОМПЕНСИРОВАННАЯ — значительная, приводящая к резкому
снижению объема циркулирующей крови и острой гипоксии мозга.
50. Классификация кровотечений
Острая кровопотеря потеря 20 и более % объема циркулирующей крови (ОЦК)Острая массивная кровопотеря потеря 30% ОЦК и более.
Необратимая потеря 60% ОЦК
Острая кровопотеря является причиной смерти 50% погибших на поле боя и 30% раненых,
умерших на передовых этапах медицинской эвакуации.
Важно помнить, что кровопотеря может наблюдаться не только при ранениях, но и при
закрытой травме.
Кровотечения различают:
а/ по месту излияния крови (локализации) – наружное и внутреннее,
внутренние - скрытое и явное.
б/ по виду повреждения сосуда и характеру кровотечения - артериальное,
венозное, смешанное, капиллярное /паренхиматозное/
в/ по времени возникновения - первичные /тотчас/,
- ранние вторичные / 3-5 сутки/ вследствие выталкивания тромба,
ослабления лигатуры, разрыва неполностью поврежденного сосуда ,
- поздние вторичные /10-15 сутки/ при расплавлении тромба, эрозии стенки
сосуда, нагноения
г/ по частоте - однократные и повторные.
51. ПАТОФИЗИОЛОГИЯ Кровопотеря – это состояние организма, возникающее вслед за кровотечением и характеризуется развитием
первоначально приспособительных, а затем принеадекватной терапии патологических реакций.
Кровопотеря уменьшается ОЦК уменьшается возврат венозной
крови к сердцу уменьшается коронарный кровоток нарушается
кровоснабжение миокарда уменьшается функция сердца.
При сильном кровотечении резко повышается тонус симпатической
нервной системы за счет центральных импульсов и выброса в кровоток
гормонов надпочечников — адреналина и норадреналина
развивается спазм периферических сосудов (артериол и венул)
происходит «централизация кровообращения» - поступившая из
периферических органов и тканей организма кровь поступает в
центральные сосуды и поддерживает кровоснабжение головного мозга и
сердца — органов, не переносящих гипоксии.
52. ПАТОФИЗИОЛОГИЯ на периферии параллельно с «централизация кровообращения» происходит
Длительный спазм периферических сосудовишемия клеточных структур
метаболизм клеток переходит на анаэробный путь выработки энергии
с образованием молочной, пировиноградной кислот и других
метаболитов
развивается метаболический ацидоз
нарушается функция жизненно важных органов
pH смещается в кислую сторону (в норме pH = 7,6).
Длительные сроки массивного обескровливания (свыше 1,5—2 часов)
приводят к необратимым изменениям тканей, к гибели клеток.
53. *?* «Пустое сердце».
Важное значение в обеспечении сердечной деятельности имеетобъем крови, притекающей в камеры сердца (венозный возврат).
Значительное уменьшение венозного возврата крови к сердцу критическая гиповолемия - вызывает асистолию на фоне высоких
цифр гемоглобина и гематокрита, удовлетворительного
содержания кислорода в крови. Приводит к остановке сердечной
деятельности и смерти.
54. Ориентировочное определение степени кровопотери (3 способа)
1 способ. По локализации травмы и объему поврежденных тканей(перелом костей таза — 2-3 л; бедра -1,5 л; плечо, голень - 0,5 л ).
2 способ. По гемодинамическим показателям = «Индекс шока» (М.
Альговер). Соотношение частоты пульса к уровню сАД.
Норма «индекс шока» 0,5 = ЧСС:сАД = 60:120; Каждое последующее
увеличение индекса на 0,1 соответствует потере 200 мл крови или 4%
ОЦК.
1 степень (легкая) «индекс шока» до 1,0 соответствует потере крови в
объеме 20% ОЦК (1000 мл),
2 степень средняя тяжесть «индекс шока» до 1,5 - 30% ОЦК (1500 мл),
3 степень тяжелая «индекс шока» до 2,0 - 40% ОЦК (2000 мл) и т. д.
55. Ориентировочное определение степени кровопотери (3 способа)
2 способ информативен в экстремальных ситуациях, но допускает занижениеистинной величины кровопотери на 15%. Так же метод менее информативен
при медленном кровотечении и у раненных с различной массой тела.
Индекс
Шока
А/Д
систол.
ОЦК
%
60кг
70кг
80кг
1,0
90
18
0,8л
1,0
1,1
1,5
75
30
1,6
1,9
2,1
2,0
60
40
1,9
2,2
2,5
2,5
40
50
2,2
2,5
2,8
3,0
0
55
2,3
2,7
3,1
Кровопотеря
56. Ориентировочное определение степени кровопотери (3 способа)
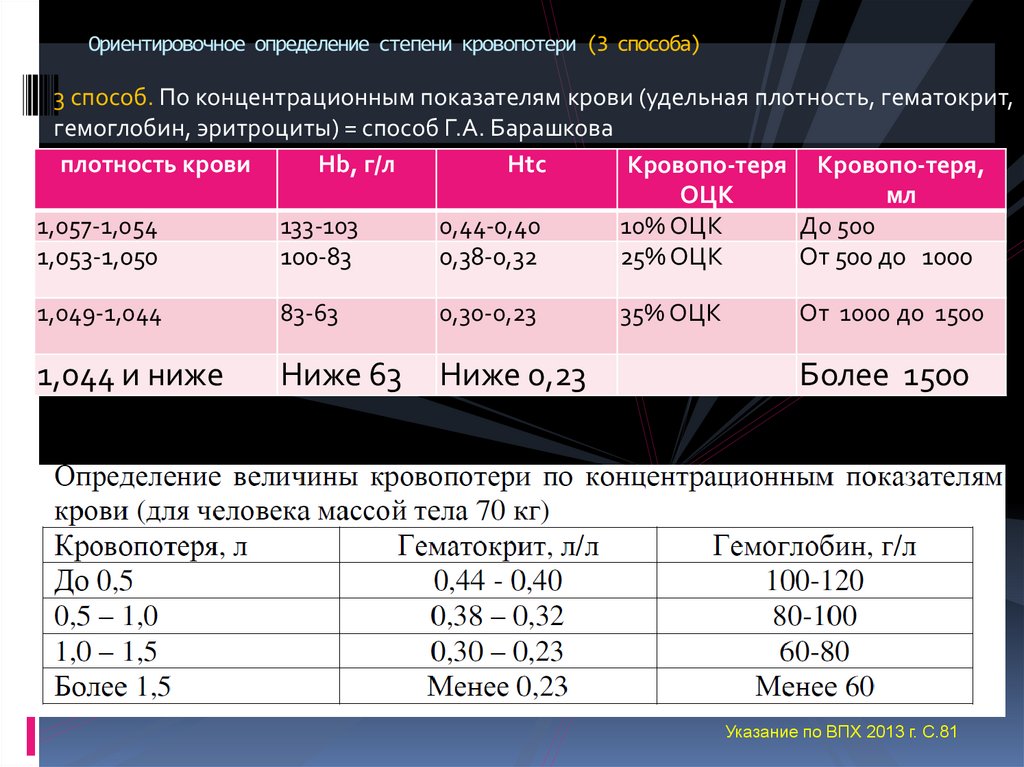
3 способ. По концентрационным показателям крови (удельная плотность, гематокрит,гемоглобин, эритроциты) = способ Г.А. Барашкова
плотность крови
Hb, г/л
Htc
Кровопо-теря Кровопо-теря,
ОЦК
мл
1,057-1,054
133-103
0,44-0,40
10% ОЦК
До 500
1,053-1,050
100-83
0,38-0,32
25% ОЦК
От 500 до 1000
1,049-1,044
83-63
0,30-0,23
1,044 и ниже
Ниже 63
Ниже 0,23
35% ОЦК
От 1000 до 1500
Более 1500
Указание по ВПХ 2013 г. С.81
57. Ориентировочное определение степени кровопотери
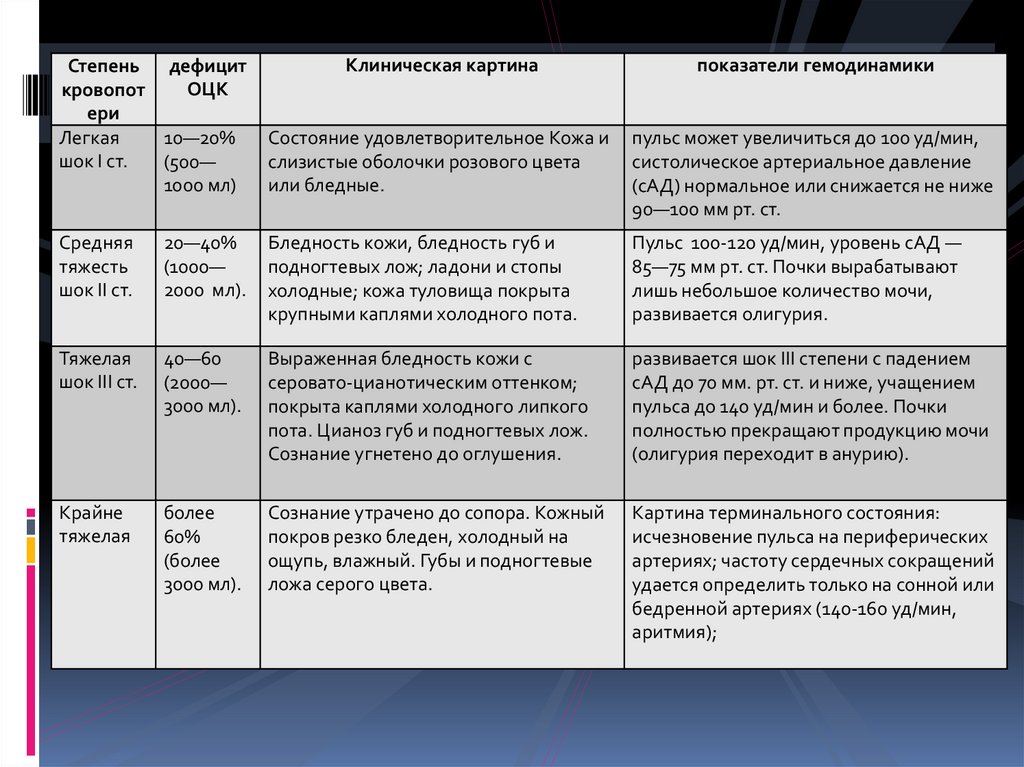
Указание по ВПХ 2013 г. С.80-8158.
Степень дефицитОЦК
кровопот
ери
Легкая
10—20%
шок I ст.
(500—
1000 мл)
Клиническая картина
показатели гемодинамики
Состояние удовлетворительное Кожа и
слизистые оболочки розового цвета
или бледные.
пульс может увеличиться до 100 уд/мин,
систолическое артериальное давление
(сАД) нормальное или снижается не ниже
90—100 мм рт. ст.
Cредняя
тяжесть
шок II ст.
20—40%
(1000—
2000 мл).
Бледность кожи, бледность губ и
подногтевых лож; ладони и стопы
холодные; кожа туловища покрыта
крупными каплями холодного пота.
Пульс 100-120 уд/мин, уровень сАД —
85—75 мм рт. ст. Почки вырабатывают
лишь небольшое количество мочи,
развивается олигурия.
Тяжелая
шок III ст.
40—60
(2000—
3000 мл).
Выраженная бледность кожи с
серовато-цианотическим оттенком;
покрыта каплями холодного липкого
пота. Цианоз губ и подногтевых лож.
Сознание угнетено до оглушения.
развивается шок III степени с падением
сАД до 70 мм. рт. ст. и ниже, учащением
пульса до 140 уд/мин и более. Почки
полностью прекращают продукцию мочи
(олигурия переходит в анурию).
Крайне
тяжелая
более
60%
(более
3000 мл).
Сознание утрачено до сопора. Кожный
покров резко бледен, холодный на
ощупь, влажный. Губы и подногтевые
ложа серого цвета.
Картина терминального состояния:
исчезновение пульса на периферических
артериях; частоту сердечных сокращений
удается определить только на сонной или
бедренной артериях (140-160 уд/мин,
аритмия);
59. Лечение кровотечения. Способы остановки кровотечения.
Временные :Окончательные:
временную
остановку
наружного производят при оказании первой
кровотечения производят при оказании врачебной, квалифицированной
первой медицинской, доврачебной и и специализированной помощи
первой врачебной помощи:
- возвышенное положение конечности
- лигирование сосуда в ране
- пальцевое прижатие кровоточащего - перевязка
сосуда
на
сосуда
протяжении
- сдавление (пальцевое прижатие) сосуда - сосудистый шов
- сосудистая пластика.
на протяжении
- форсированное сгибание конечности
- наложение давящей повязки
- наложение
кровоостанавливающего
жгута
- тампонада раны
- зажим в ране.
60. Лечение кровотечения. Особенности использования кровоостанавливающего жгута
1. Под жгут помещают прокладку из одежды или другой мягкой ткани так,чтобы она не образовывала складок.
2. Кровотечение должно быть остановлено первым же натянутым туром
резинового жгута.
3. Максимальное время обескровливания, безопасное для
жизнеспособности дистальных отделов, составляет 2 часа в теплое время
и 1,5 часа в холодное. Поэтому необходимо прикрепить записку с
указанием времени его наложения.
4. Жгут должен быть хорошо виден и надежно закреплен, а конечность
иммобилизированна.
5. При недостаточном затягивании жгута появляется эффект «венозного
жгута», когда вены сдавлены, а по артерии кровь продолжает поступать в
конечность.
6. Чрезмерное затягивание жгута (особенно жгута-закрутки из ремня,
одежды или другого материала) может привести к раздавливанию
мягких тканей (мышц, сосудисто-нервных пучков).
61. Лечение кровотечения. Особенности использования кровоостанавливающего жгута
В случаях большого количества пострадавших, многоэтапной эвакуации возможнаопасность запоздалого снятия жгута.
Среднее время поступления пострадавших на МПП - этап где производится снятие
жгута и остановка кровотечения другим методом (4 часа) .
Если время нахождения жгута приближается к максимально допустимому,
необходимо на этапе доврачебной помощи жгут переложить на 4-5 см выше
предыдущего уровня (на это время метод остановки кровотечения пальцевое
прижатие сосуда на протяжении). Время для восстановления коллатерального
кровообращения в дистальных отделах составляет 3-5 мин.
При каждом последующем перекладывании жгута максимальное время его
нахождения на конечности не должно превышать половины предыдущего срока.
Т.е. после первого перекладывания жгута, время обескровливания составляет 1 час
летом и 45 мин зимой, после второго перекладывания 30 мин летом и 22 мин зимой.
Суммарно обескровливать конечность в летнее время возможно в течении 3 ч 30
мин плюс два раза по 5 мин ослабления жгута для восстановления периферического
кровообращения. Из этих расчетов и складывается время поступления
пострадавших на МПП с передовой.
62. Лечение кровопотери. Необходимая информация:
Объем циркулирующей крови (ОЦК) составляет 6,5% от массытела у женщин и 7,5% от массы тела у мужчин. В венах циркулирует 70-75% крови, в артериях - 15-20% и в капиллярах - 5-7%.
В целом в сердечно-сосудистой системе циркулирует 80%, а в
паренхиматозных органах-20% ОЦК. Средний ОЦК взрослого
человека с массой 70кг составляет 5 л из которых 2л приходится на
клеточные элементы (глобулярный объем) и 3 л на плазму
(плазматический объем).
Общий объем внеклеточной жидкости составляет 2% от массы
тела (у человека с массой тела 70 кг – 1,4 л). Ударный объем сердца у
здорового = 55-90 мл. Минутный объем сердца в норме = 4,0-6,0
л/мин. ОЦК составляет в норме 82-75 мл/кг.
63. Лечение кровопотери. Принципы восполнения кровопотери.
«Порог смерти» определяется не столько величинойкровотечения, сколько количеством оставшихся эритроцитов.
Критический резерв = 30% объема эритроцитов и 70% объема
плазмы.
Таким образом, организм может выжить при потере 2/3 объема
эритроцитов, но не перенесет утрату 1/3 объема плазмы, поэтому
одновременно с остановкой кровотечения необходимо как можно
быстрее восстановить внутрисосудистый объем жидкости, чтобы
не допустить остановки «пустого сердца».
Вводить жидкость НЕОБХОДИМО не менее чем в две
периферические вены (при возможности — в центральную вену:
подключичную, бедренную). Нагнетают под давлением с помощью
резинового баллона раствор плазмозаменителя.
64. Лечение кровопотери. Принципы восполнения кровопотери.
Темп инфузии, по показаниям, должен составлять 250 мл и болееза 1 мин, и в наиболее критических ситуациях приближаться к 400—
500 мл за тот же срок.
Если в организме раненого не произошло необратимых изменений
в результате глубокого длительного обескровливания, то в ответ на
активную инфузию через 5 мин начинает определяться сАД, а еще
через 10—15 мин достигается уровень «относительной
безопасности» сАД (примерно 70 мм рт. ст.).
Тем временем врачи завершают процесс определения групп
крови, резус-фактора, тестирования донорской крови, и начинается
струйная гемотрансфузия.
65. Лечение кровопотери. Принципы восполнения кровопотери.
Важнейшим компонентом спасения раненых спродолжающимся внутренним кровотечением является
неотложная операция!!!
Переливание крови начинают только после временного или
окончательного гемостаза, достигаемого хирургическим путем.
Главным при острой массивной кровопотере (более 30% ОЦК)
является быстрое восполнение объема потерянной жидкости,
поэтому следует вводить любой плазмозаменитель, имеющийся
в наличии.
66. Лечение кровопотери. Организация инфузионно-трансфузионной терапии на этапах мед. эвакуации.
Соответствие объема и содержания виду и объемупомощи, установленному для данного этапа;
Раннее начало проведения;
Дифференцированного применение гемотрансфузионных
средств и плазмозаменителей;
Постоянный контроль над основными показателями
гомеостаза у раненого;
Сочетание инфузионно-трнсфузионной терапии с
другими лечебными методами т средствами
патогенетической терапии
67. Жидкости инфузионно-трансфузионной терапии
1. Плазмозаменители кристаллоидные (солевые) возмещаютпотерю жидкости в сосудистом русле, быстро
восстанавливают ОЦК: лактосол (рингер-лактат),
изотонический раствор 0,9% хлорида натрия 5% раствор
глюкозы
2. Плазмозаменители коллоидные обладают :
A. волемическими свойствами, т.е. удерживают в
сосудистом русле жидкость, более длительное
время чем солевые растворы: полиглюкин,
желатиноль, полифер
B. восстанавливают реологические свойства, т.е.
восстанавливают микроциркуляцию, улучшая
диурез: реополиглкин, реоглюман
3. Гемотрансфузионные средства обладают способностью
переносить кислород и углекислый газ: эритроцитарная
масса, отмытые эр., плазма
68.
Указание по ВПХ МО РФ, 2013 г. С.89.69.
Указание по ВПХ МО РФ, 2013 г. С.89.70.
Указание по ВПХ МО РФ, 2013 г. С.89.71. Лечение кровопотери. Инфузионная терапия, основные принципы
1.Суточная доза вводимых растворов зависит от степени кровопотери
(ОЦК) и вводится примерно в 2-2,5 раза больше потери ОЦК.
2.
В первые 6 часов вводят 60—70% суточной дозы указанных средств.
3.
При травмах головы объем солевых растворов уменьшают в 2 раза;
при повреждениях органов живота количество кровезаменителей
увеличивают на 30-40%; при тяжелых переломах таза объем
гемотрансфузий повышают на 20-30%.
4.
При невозможности переливания крови объем введения
плазмозаменителей увеличивают в 2 раза
5.
Об эффективности инфузионно-трансфузионной терапии при острой
кровопотере говорит:
адекватный диурез это 50-60 мл/час (1 мл на 1 кг/час)
стабилизация гемодинамики на безопасном для жизни уровне
– сАД 90 мм рт ст, пульс 100 в 1 мин.
72. Лечение кровопотери. Инфузионная терапия, основные принципы
Указание по ВПХ МО РФ, 2013 г. С.91.73. выводы
Ведущим звеном в патогенезе травматического шока является острая кровопотеря. Безкровопотери шока не бывает: при отсутствии наружного кровотечения необходимо искать
другие источники (внутриполостное - в брюшную или плевральную полость, внутритканевое).
Ранние клинические признаки шока - тахикардия, артериальная гипотония, нарушение
сознания (заторможенность).
Ацидоз, гипотермия и коагулопатия - составляют порочный круг при шоке.
Наряду с травматическим шоком существуют и другие формы острого периода травматической
болезни: острая дыхательная недостаточность, острая сердечная недостаточность,
травматическая кома. Возможен и смешанный тип течения острого периода травматической
болезни, когда сочетаются признаки разных клинических форм.
Помощь при травматическом шоке начинается с остановки продолжающегося кровотечения.
Это приоритет любого этапа медицинской эвакуации. Восполнение кровопотери должно
начинаться как можно раньше.
Нормализация газообмена, полноценное обезболивание, транспортная иммобилизация важные звенья лечения травматического шока.
Внешняя фиксация нестабильных переломов костей таза и тяжелых переломов длинных костей
конечностей является противошоковым мероприятиям и должна выполняться как можно
раньше.
Травматическая болезнь - это не нозологическая единица, а лечебно-тактическая концепция
при тяжелой травме. Понимание концепции травматической болезни помогает организовать
лечение раненого от поступления до выздоровления.
Указание по ВПХ МО РФ, 2013 г. С.86


































































 Медицина
Медицина








