Похожие презентации:
Гемобластозы. Лейкозы
1.
ГЕМОБЛАСТОЗЫЛЕЙКОЗЫ
2.
Задачи патофизиологииИзучение этиологии заболеваний и
патологических процессов
Изучение патогенеза заболеваний и
патологических процессов
Оценка исходов заболеваний и
патологических процессов
Разработка методов лечения заболеваний
и патологических процессов
Разработка методов профилактики
3.
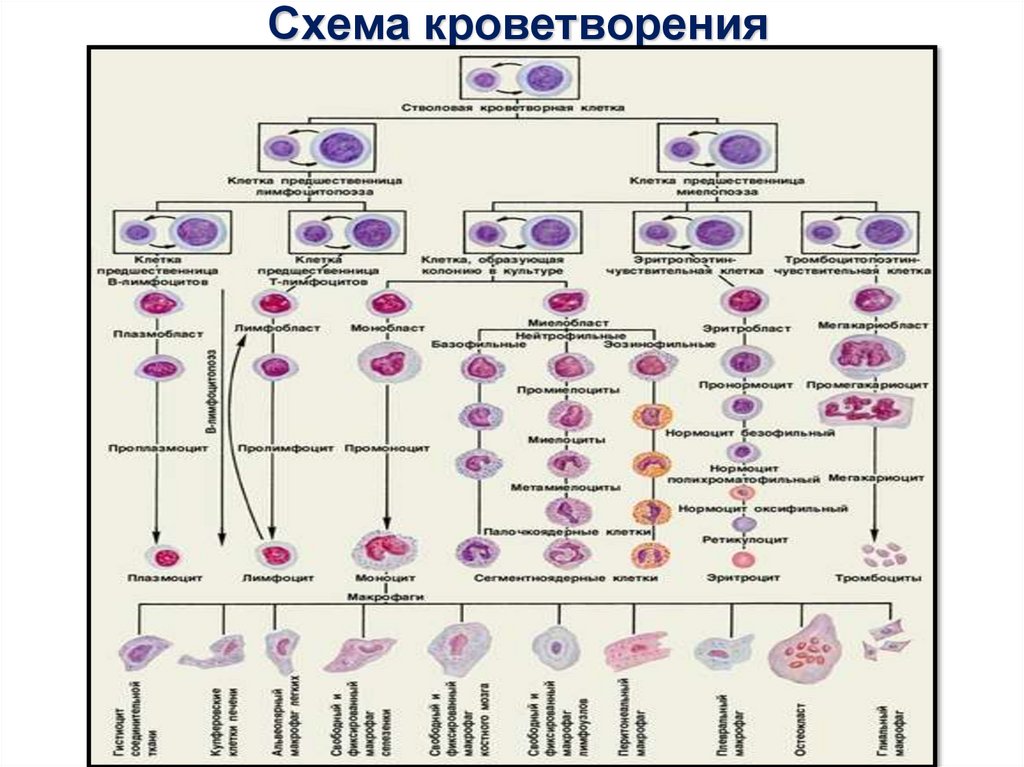
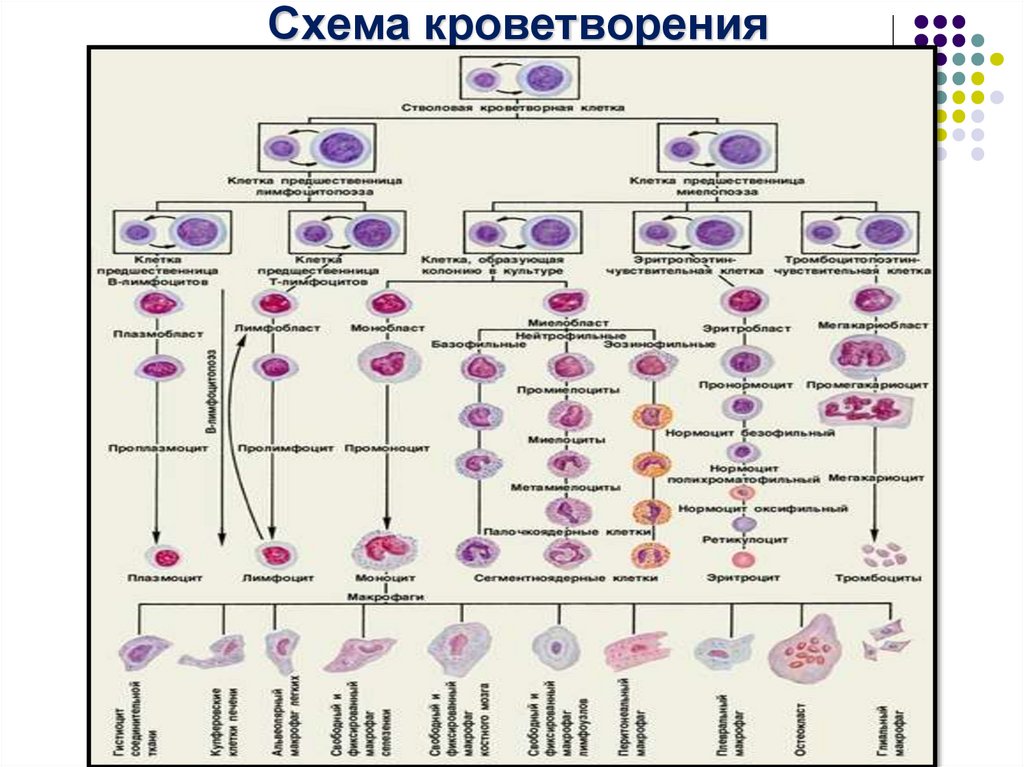
Схема кроветворения4.
5.
LEr -Hb Гранулоциты
Э
Агранулоциты
Б
Нейтрофилы
М
Ю
П
С
Л
М
6.
L – 4-9*109 /лEr -
Hb Гранулоциты
Э
Агранулоциты
Б
Нейтрофилы
М
Ю
П
С
Л
М
7.
L – 4-9*109 /лEr – 3-5*1012 /л
Hb Гранулоциты
Э
Агранулоциты
Б
Нейтрофилы
М
Ю
П
С
Л
М
8.
L – 4-9*109 /лEr – 3-5*1012 /л
Hb - 120-160 г/л
Гранулоциты
Э
Агранулоциты
Б
Нейтрофилы
М
Ю
П
С
Л
М
9.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Э
Агранулоциты
Б
Нейтрофилы
М
Ю
П
С
Л
М
10.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Э
Агранулоциты
60%
Б
Нейтрофилы
М
Ю
П
С
Л
М
11.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Э
2-4
Агранулоциты
60%
Б
Нейтрофилы
М
Ю
П
С
Л
М
12.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Агранулоциты
60%
Э
Б
2-4
0-1
Нейтрофилы
М
Ю
П
С
Л
М
13.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Агранулоциты
60%
Э
Б
2-4
0-1
Нейтрофилы
М
Ю
П
С
---
---
3-6
51-67
Л
М
14.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Агранулоциты
60%
Э
Б
2-4
0-1
Нейтрофилы
М
Ю
П
С
---
---
3-6
51-67
Л
23-40
М
15.
L – 4-9*109 /лEr – 3-5*1012 /л
ЦП – 0,9-1,1
Hb - 120-160 г/л
Гранулоциты
Агранулоциты
60%
Э
Б
2-4
0-1
Нейтрофилы
М
Ю
П
С
---
---
3-6
51-67
Л
М
23-40
4-8
16.
ГЕМОБЛАСТОЗЫГемобластозы - это опухолевые
заболевания органов кроветворения с
выходом или без выхода опухолевых
клеток в периферическую кровь.
Лейкозы - одна из разновидностей
гемобластозов с выходом опухолевых
клеток из костного мозга в
периферическую кровь.
17.
Этиология лейкозовТеории этиологии:
1.Физического (радиационного) лейкогенеза
2.Химического лейкогенеза
3.Вирусного лейкогенеза
4.Генетическая теория лейкогенеза
18.
Этиология лейкозовУсловия развития лейкозов
1. Применение цитостатиков - интервал до
появления лейкоза после облучения
составляет 5—10 лет, а после химиотерапии
— 2 года с максимумом в течение 6—10 лет
2.Пол - частота острых лейкозов 13,2:100 000
среди мужчин и 7,7:100 000 среди женщин
3.Возраст - ОЛЛ чаще развивается в детском
возрасте и после 40 лет. Пики
заболеваемости: 3-4 года, 60-69 лет
4.Генетическая предрасположенность
19.
Патогенез лейкозовЛейкоз – это заболевание системы крови
опухолевой природы, с выходом
опухолевых клеток из костного мозга в
периферическую кровь, которое
характеризуется тремя признаками:
1. Гиперплазией
2. Анаплазией
3. Метаплазией
20.
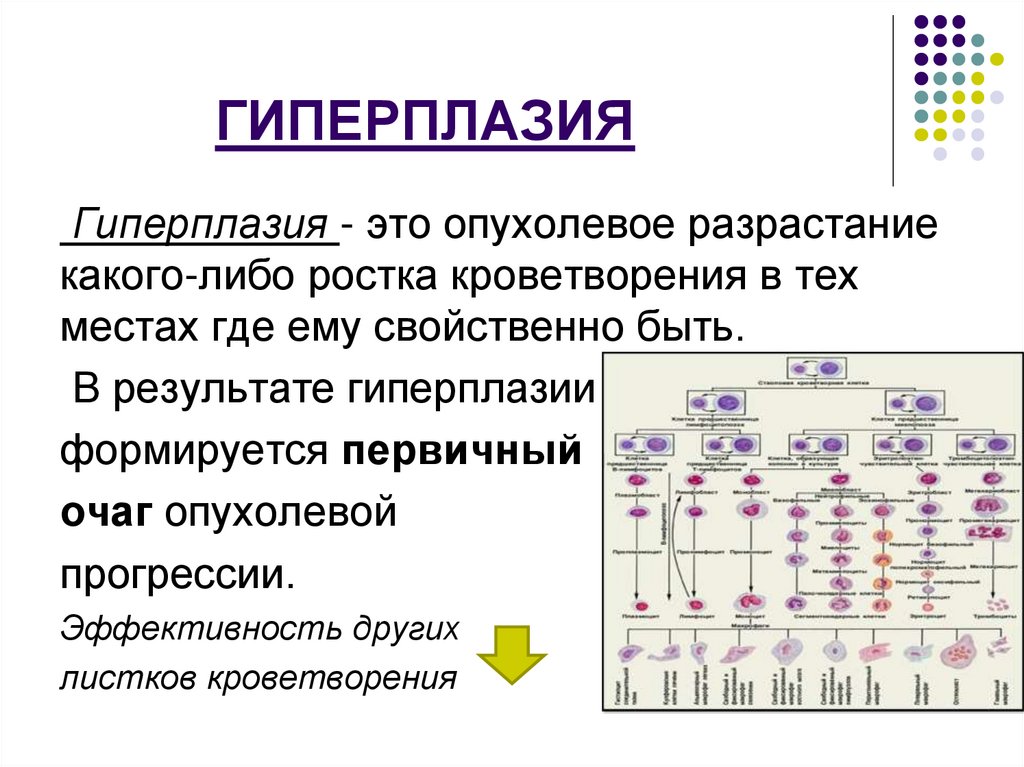
ГИПЕРПЛАЗИЯГиперплазия - это опухолевое разрастание
какого-либо ростка кроветворения в тех
местах где ему свойственно быть.
В результате гиперплазии
формируется первичный
очаг опухолевой
прогрессии.
Эффективность других
листков кроветворения
21.
АНАПЛАЗИЯАнаплазия – это преобладание
пролиферации над созреванием клеток.
В результате анаплазии растет
количество недифференцированных
клеток, характерных для вида лейкоза
22.
МЕТАПЛАЗИЯМетаплазия возникает в результате выхода
опухолевых клеток из костного мозга в периферическую
кровь.
Метаплазия- это опухолевое разрастание того же
самого ростка кроветворения только в тех местах где
ему не свойственно быть, при этом происходит
вытеснение местных клеточных элементов и
замещение их разрастающимся опухолевым ростком
кроветворения.
В результате метаплазии развивается вторичный очаг
опухолевой прогрессии - метастаз
23.
Схема кроветворения24.
Теория патогенеза - теориясоматической мутации:
1. Причинный фактор вызывает мутацию генов
родоначальных кроветворных клеток II, III, IV
классов
(реже-1класса)
2.В результате мутации нарушается механизм
апоптоза одной из этих клеток: клетка перестаёт
созревать (анаплазия), перестаёт умирать и
получает возможность беспредельно
размножаться (гиперплазия, метаплазия) и жить.
Появляется лейкозный клон клеток,
моноклоновое потомство одной пораженной
клетки.
25.
Теории патогенеза:З. В результате вторичных мутаций
делящихся клеток появляется атипизм
(морфологический,биохимический,функциональный) клеток, возникает поликлоновое
потомство клеток.
4. Происходит селекция (отбор) наиболее
устойчивых клеток в ответ на лечение и
защитные механизмы организма.
(ФНО-а, NK, эозинофилы, макрофаги).
26.
Теории патогенеза:5.Клетки приобретают автономность
(независимость) и злокачественность.
6.Возможны последующие мутации,
которые усиливают атипизм и
автономность клеток, увеличивается
опухолевая прогрессия (злокачественость
опухоли).
27.
Методы изученияКлинические и лабораторные
Морфологические (микроскопия
окрашенных мазков крови и пунктатов
костного мозга)
Цитохимические (для изучения острых
лейкозов)
Иммунологические (для изучения острых
лейкозов)
Экспериментальные методы изучения
острых лейкозов и их диагностики
28.
Классификация лейкозовпо морфогенетическому
признаку (по виду
разрастания ростка
кроветворения)
(Воробьев, Лорие)
29.
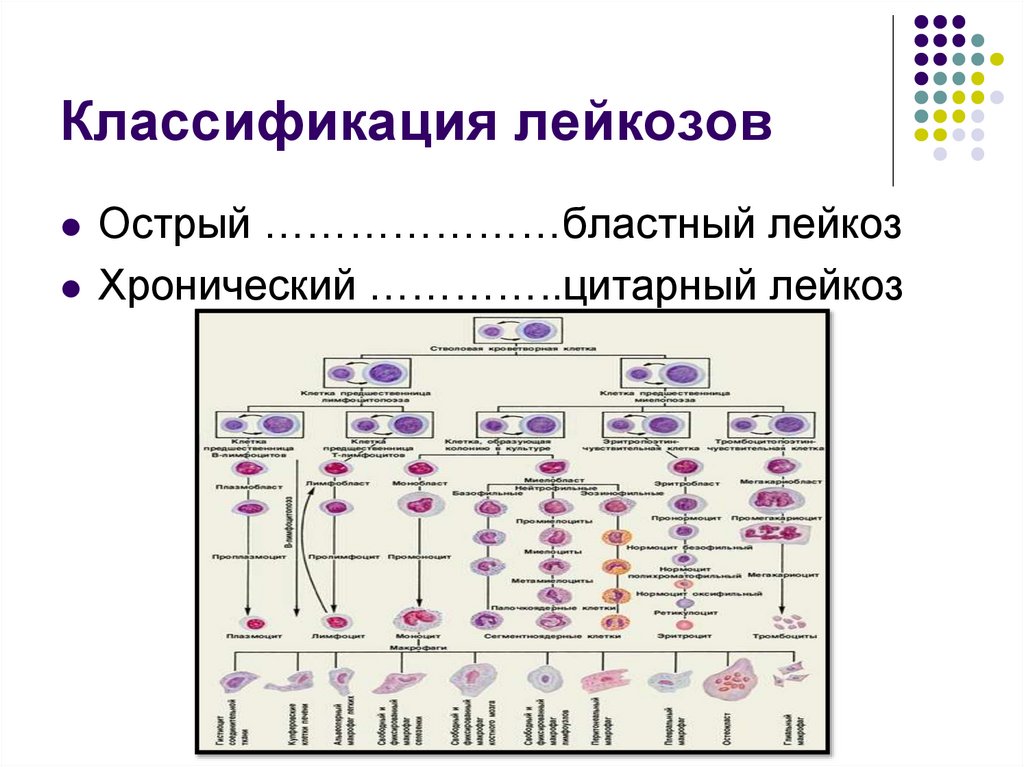
Классификация лейкозовОстрый …………………бластный лейкоз
Хронический …………..цитарный лейкоз
30.
1. Острый плазмобластный лейкоз,хронический плазмоцитарный лейкоз:
разрастаются плазмобласты,
проплазмоциты, плазмоциты.
2. Острый лимфобластный лейкоз,
хронический лимфолейкоз:
лимфобласты, пролимфоциты,
лимфоциты
3. Острый гистиомонобластный лейкоз,
хронический моноцитарный лейкоз:
монобласты, промоноциты, моноциты,
гистиоциты.
31.
4. Острый миелобластный лейкоз,хронический миелолейкоз: миелобласты,
промиелоциты, миелоциты, юные,
палочкоядерные, сегментоядерные.
5. Острый эритробластный лейкоз,
хронический эритролейкоз:
эритробласты, пронормоноциты,
нормоциты, ретикулоциты, эритроциты
(болезнь Вакеза).
6. Острый и хронический эритромиелолейкоз:
разрастаются вместе два предыдущих ростка
(зернистый и красный).
32.
7. Острый мегакариобластный лейкоз ихронический мегакариоцитарный лейкоз:
разрастаются мегакариобласты,
промегакариоциты, мегакариоциты,
тромбоциты.
8. Острый лейкоз с морфологически
недифференцированными клетками:
разрастаются клетки I класса (стволовые),
или II класса (полустволовые), или III
класса (унипотентные). Обозначаются как
«НК - клетки»
33.
Классификация лейкозов по количествулейкоцитов в крови (Дамешек)
1. Лейкопенический лейкоз (L < 4 гиг/л);
2. Алейкемический лейкоз (L= 4-9 гиг/л);
3. Сублейкемический лейкоз
(L > 9 гиг/л до 100 гиг/л);
4. Лейкемический лейкоз (L > 100 гиг/л)
Норма L = 4-9 гиг/л
34.
Классификация лейкозов поклиническому течению (по количеству
бластных форм в периферической крови)
1. Острый лейкоз: злокачественное течение;
в лейкограмме – десятки процентов
бластных форм, может быть отсутствие
промежуточных форм развития клеток.
2. Хронический лейкоз: более
доброкачественное течение, в
лейкограмме – единицы процентов
бластных форм, преобладают зрелые и
созревающие формы клеток.
35.
Типичные черты течения иклинической картины острых и
хронических лейкозов
Острые лейкозы.
1.Встречаются в молодом возрасте и у
детей(М).
2.Начинаются с высокого подъема
температуры и некротической ангины,
припухания подчелюстных лимфатических
узлов, болей в костях, увеличения печени и
селезенки (гиперплазия, метаплазия).
36.
Острые лейкозы(продолжение)
3.На высоте болезни – АНЕМИЯ
(метапластическая)
4.На высоте болезни геморрагический
синдром (метапластическая
тромбоцитопения)
5.Продолжительность жизни от нескольких
дней до нескольких недель в нелеченых
случаях
37.
Специфические признакиострых лейкозов
Болезненность костей. В трубчатых костях и позвоночнике,
обусловлена опухолевой гиперплазией костномозговой гемопоэтической
ткани.
Лимфаденопатия. Возможно увеличение любой группы лимфатических
узлов в связи с пролиферацией в них лейкозных лимфоидных клеток.
Лимфоузлы плотные, эластичные, округлые, спаяны друг с другом,
размером от 1 до 8 см; при пальпации безболезненны.
Печень и селезёнка увеличены. Связано с метастазированием
лейкозных клеток в эти органы и образованием очагов гемопоэза в них.
Нейролейкемия. Поражение ЦНС возникает особенно часто при ОЛЛ и
значительно ухудшает прогноз. Обусловлено метастазированием
лейкозных клеток в оболочки головного и спинного мозга или в вещество
мозга. Головная боль, головокружение, нарушение сознания, снижение
остроты зрения, дискоординация движений.
Лейкемиды кожи (специфические узелки) чаще возникают при
миеломонобластном и монобластном типах острого лейкоза.
38.
Типичные черты течения иклинической картины лейкозов
Хронические лейкозы
1. Болеют люди зрелого и пожилого
возраста (чаще мужчины)
2. Заболевание начинается незаметно:
периодические подъемы температуры тела,
ангины некротического характера,
припухание лимфатических узлов и желез,
боли в костях, постепенное увеличение
печени и селезенки
39.
Хронические лейкозы(продолжение)
3.На высоте болезни развивается
анемический синдром (барометр течения
лейкоза)
4.На высоте болезни геморрагический
синдром (но не при всех лейкозах)
5.Продолжительность жизни в нелеченых
случаях от 2 до 10 лет, в леченых- 20 - 30
лет и более.
40.
Синдромы недостаточностикостного мозга
Анемический (гипоксический) синдром: бледность, одышка,
сердцебиение, сонливость.
Снижение резистентности к инфекциям (бактериальным,
грибковым и вирусным). У пациентов с лейкозами выявляют как
лёгкие (локальные) формы инфекций (например, кандидозные
стоматиты, гингивиты, поражения слизистых оболочек, вызванные
вирусом простого герпеса), так и тяжёлые генерализованные
процессы (пневмонии, сепсис).
Геморрагический синдром. При осмотре пациентов обнаруживают
петехии и экхимозы на коже (самопроизвольные, в местах инъекций
или механического трения). Возможны тяжёлые носовые и
внутренние кровотечения.
ДВС-синдром.
Интоксикация. Проявляется лихорадкой, снижением массы тела и
аппетита, слабостью, повышенной потливостью.
41.
Причины смерти при острыхи хронических лейкозах
Анемический синдром (гипоксия)
Геморрагический синдром (кровотечения)
Интоксикационный синдром (распад
опухолевых клеток)
Инфекционный синдром (снижение
иммунитета)
Метастатический синдром (метастазы в
различных внутренних органах)
42.
КАРТИНЫ КРОВИПРИ НАИБОЛЕЕ
ЧАСТО
ВСТРЕЧАЮЩИХСЯ
ЛЕЙКОЗАХ
43.
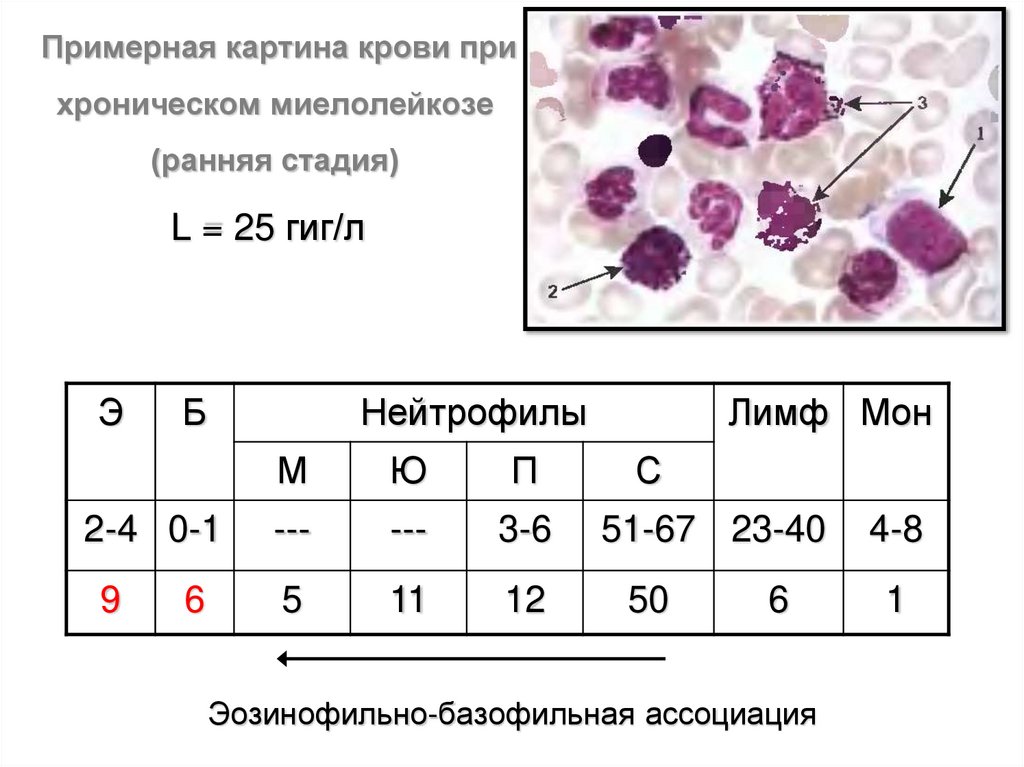
Примерная картина крови прихроническом миелолейкозе
(ранняя стадия)
L = 25 гиг/л
Э
Б
Нейтрофилы
М
Ю
П
2-4 0-1
---
---
3-6
9
5
11
12
6
Лимф Мон
С
51-67 23-40
50
6
Эозинофильно-базофильная ассоциация
4-8
1
44.
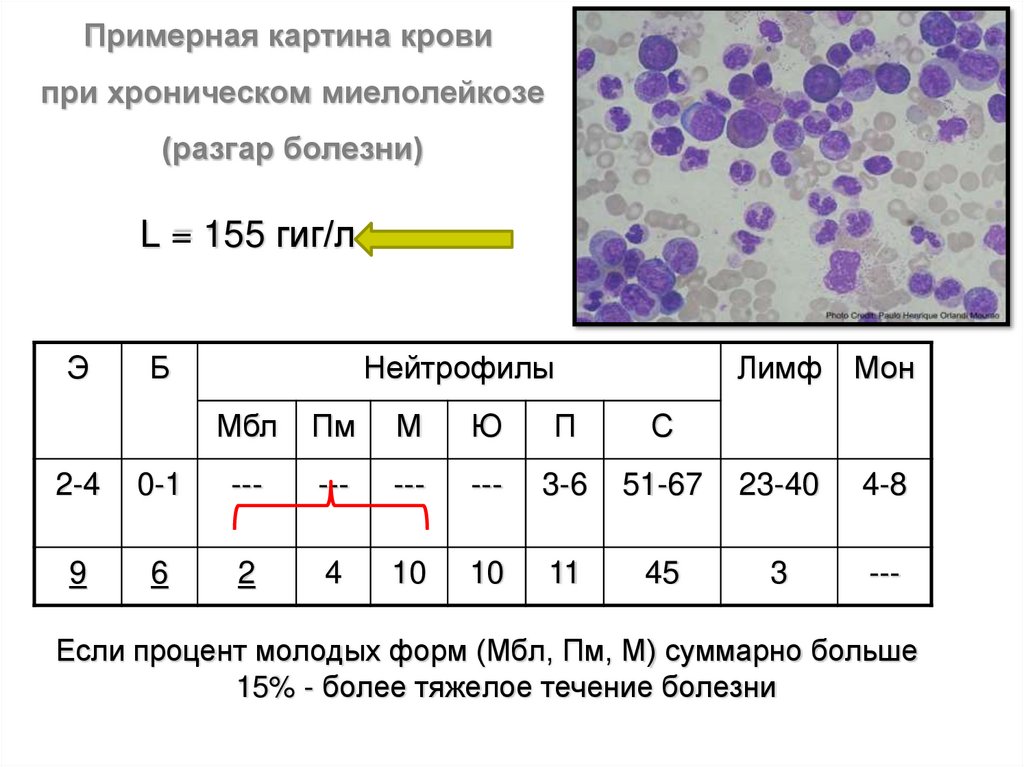
Примерная картина кровипри хроническом миелолейкозе
(разгар болезни)
L = 155 гиг/л
Э
Б
Нейтрофилы
Мбл
Пм
М
Ю
П
С
Лимф
Мон
2-4
0-1
---
---
---
---
3-6
51-67
23-40
4-8
9
6
2
4
10
10
11
45
3
---
Если процент молодых форм (Мбл, Пм, М) суммарно больше
15% - более тяжелое течение болезни
45.
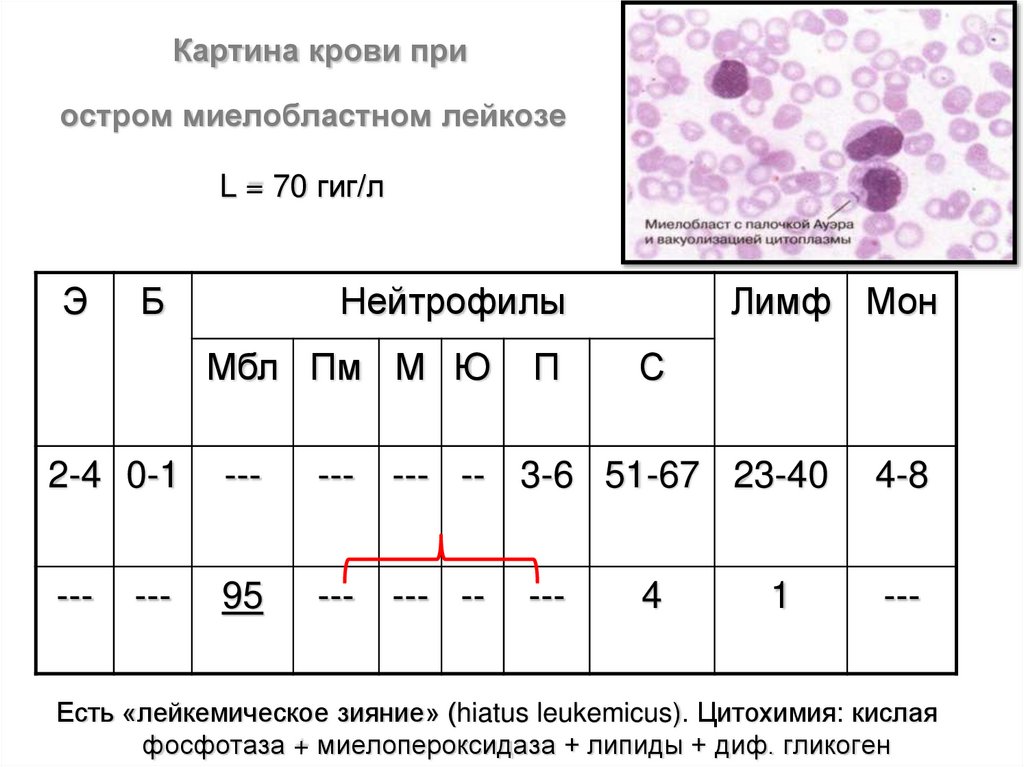
Картина крови приостром миелобластном лейкозе
L = 70 гиг/л
Э
Б
Нейтрофилы
Мбл Пм М Ю
П
Лимф Мон
С
2-4 0-1
---
--- --- -- 3-6 51-67 23-40
4-8
---
95
--- --- --
---
---
---
4
1
Есть «лейкемическое зияние» (hiatus leukemicus). Цитохимия: кислая
фосфотаза + миелопероксидаза + липиды + диф. гликоген
46.
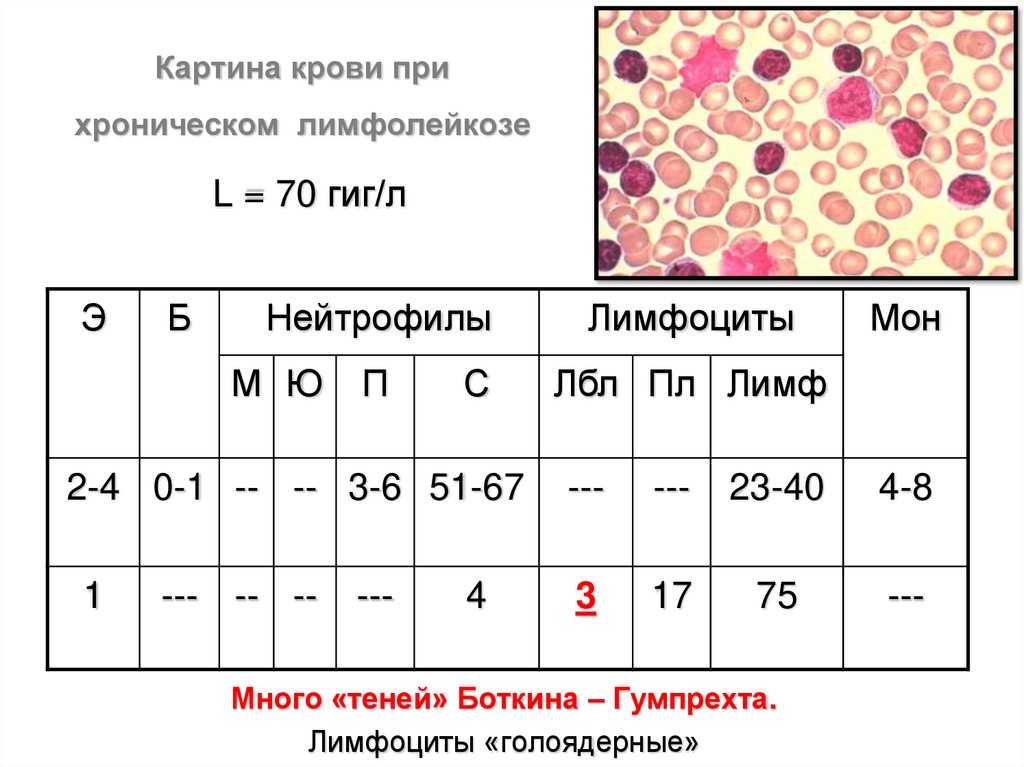
Картина крови прихроническом лимфолейкозе
L = 70 гиг/л
Э
Б
Нейтрофилы
М Ю
П
С
Лимфоциты
Мон
Лбл Пл Лимф
2-4 0-1 -- -- 3-6 51-67
---
---
23-40
4-8
1
3
17
75
---
--- -- --
---
4
Много «теней» Боткина – Гумпрехта.
Лимфоциты «голоядерные»
47.
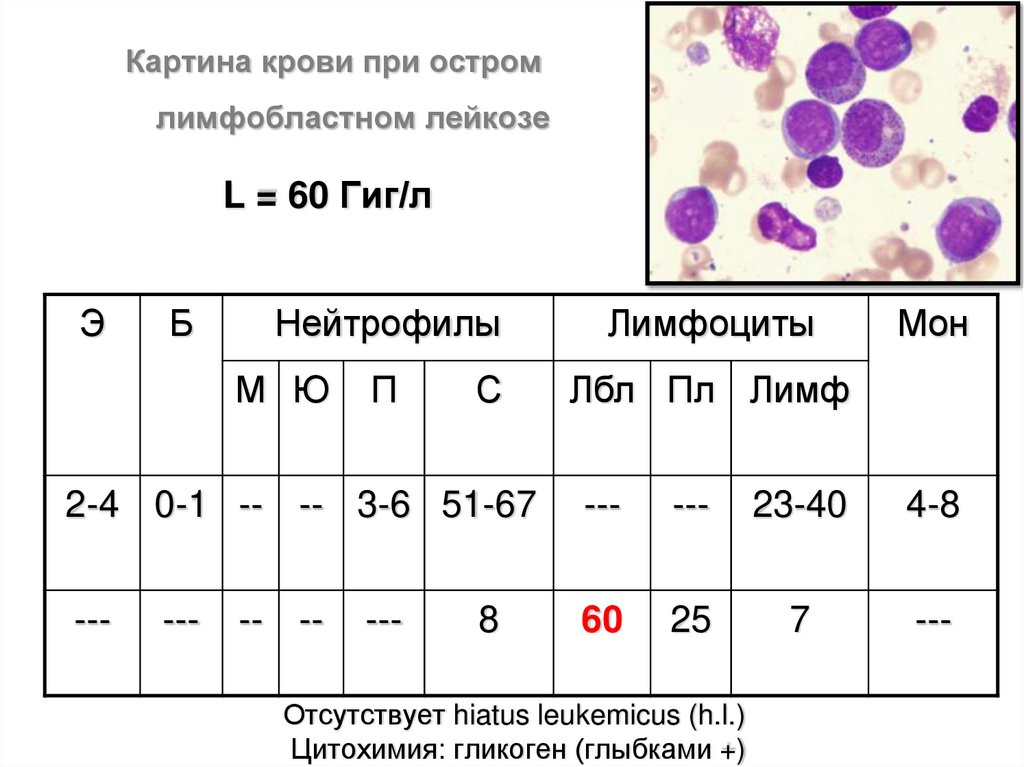
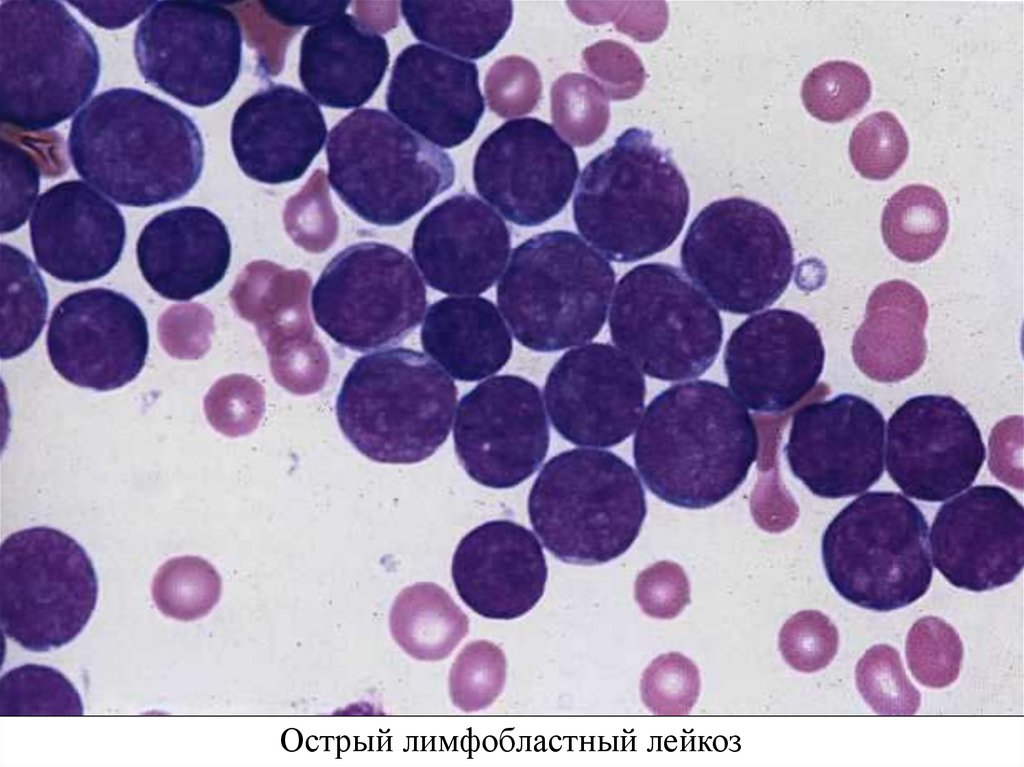
Картина крови при остромлимфобластном лейкозе
L = 60 Гиг/л
Э
Б
Нейтрофилы
М Ю
П
С
Лимфоциты
Мон
Лбл Пл Лимф
2-4 0-1 -- -- 3-6 51-67
---
---
23-40
4-8
---
60
25
7
---
---
-- --
---
8
Отсутствует hiatus leukemicus (h.l.)
Цитохимия: гликоген (глыбками +)
48.
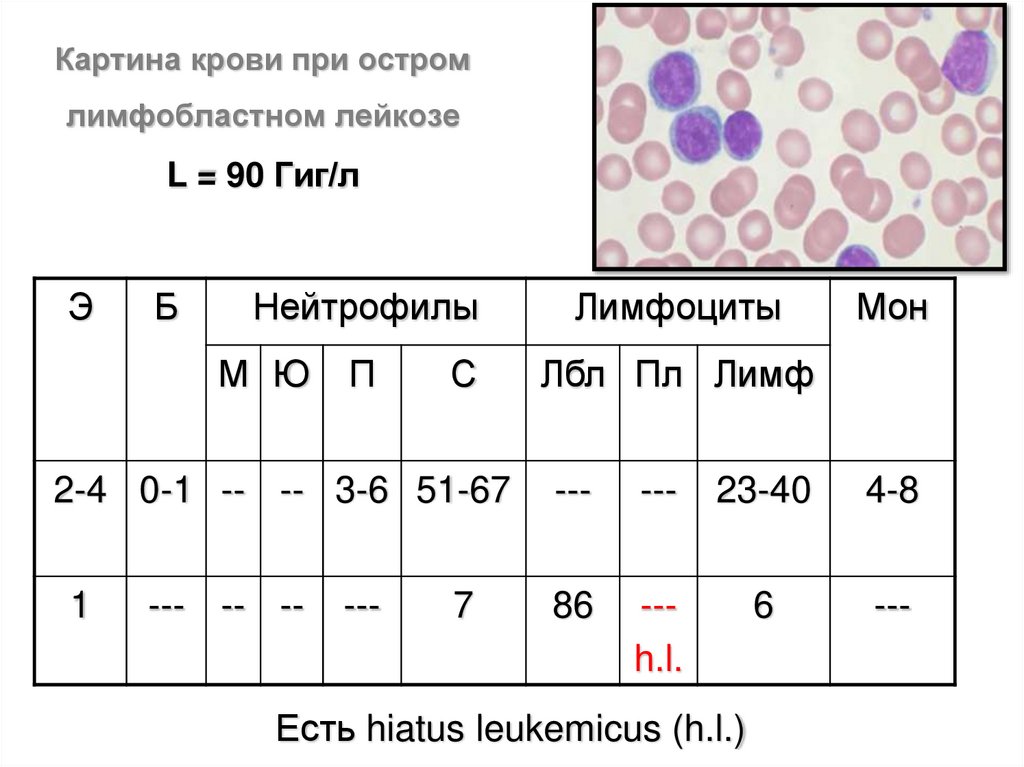
Картина крови при остромлимфобластном лейкозе
L = 90 Гиг/л
Э
Б
Нейтрофилы
М Ю
П
С
Лимфоциты
Мон
Лбл Пл Лимф
2-4 0-1 -- -- 3-6 51-67
---
---
23-40
4-8
1
86
--h.l.
6
---
--- -- --
---
7
Есть hiatus leukemicus (h.l.)
49.
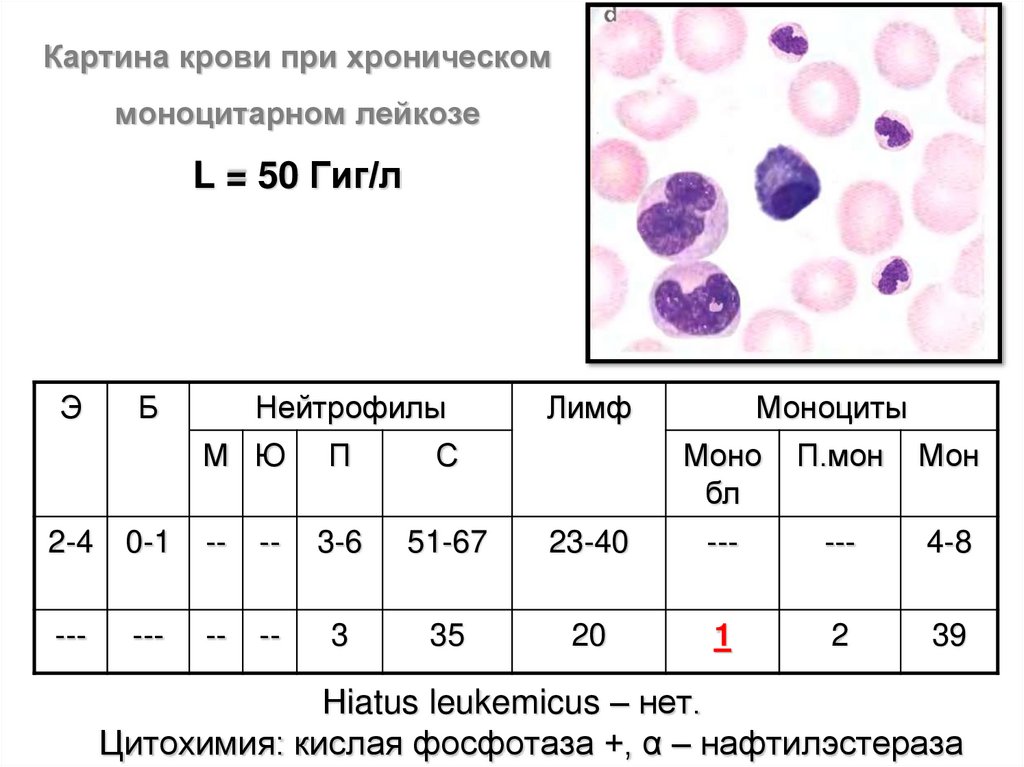
Картина крови при хроническоммоноцитарном лейкозе
L = 50 Гиг/л
Э
Б
Нейтрофилы
М Ю
П
С
Лимф
Моноциты
Моно
бл
П.мон
Мон
2-4
0-1
--
--
3-6
51-67
23-40
---
---
4-8
---
---
--
--
3
35
20
1
2
39
Нiatus leukemicus – нет.
Цитохимия: кислая фосфотаза +, α – нафтилэстераза
50.
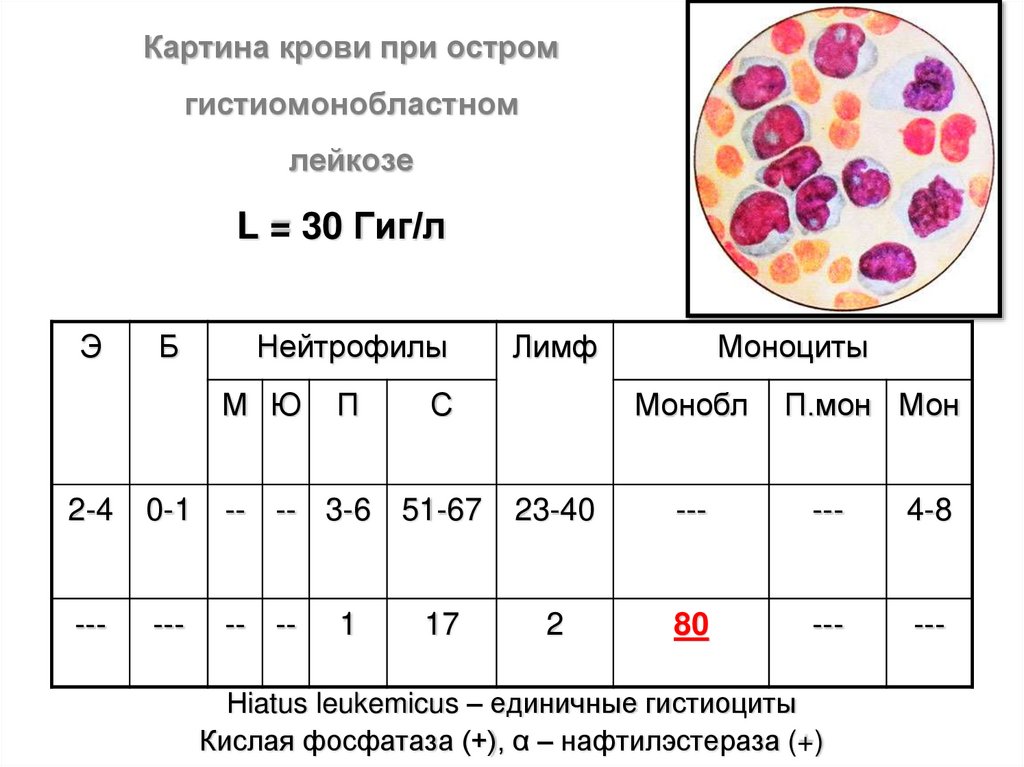
Картина крови при остромгистиомонобластном
лейкозе
L = 30 Гиг/л
Э
Б
Нейтрофилы
М Ю
П
С
2-4
0-1
-- -- 3-6 51-67
---
---
-- --
1
Лимф
17
Моноциты
Монобл
П.мон Мон
23-40
---
---
4-8
2
80
---
---
Нiatus leukemicus – единичные гистиоциты
Кислая фосфатаза (+), α – нафтилэстераза (+)
51.
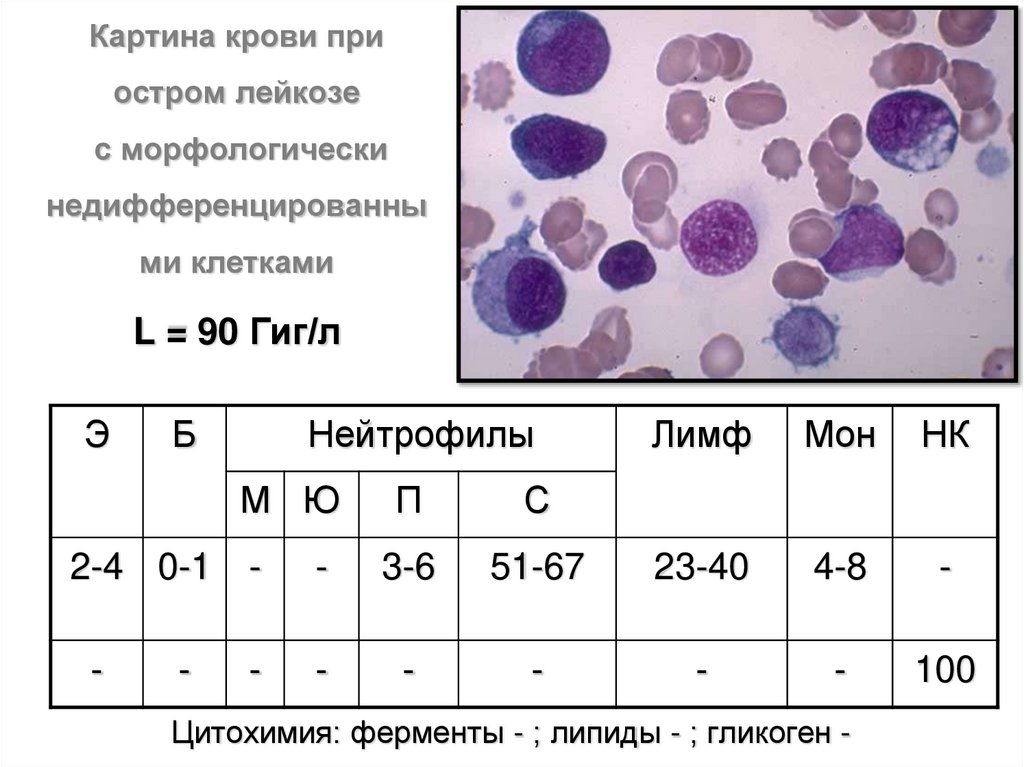
Картина крови приостром лейкозе
с морфологически
недифференцированны
ми клетками
L = 90 Гиг/л
Э
Б
Нейтрофилы
Лимф
Мон
НК
М Ю
П
С
2-4 0-1
-
-
3-6
51-67
23-40
4-8
-
-
-
-
-
-
-
-
100
-
Цитохимия: ферменты - ; липиды - ; гликоген -
52.
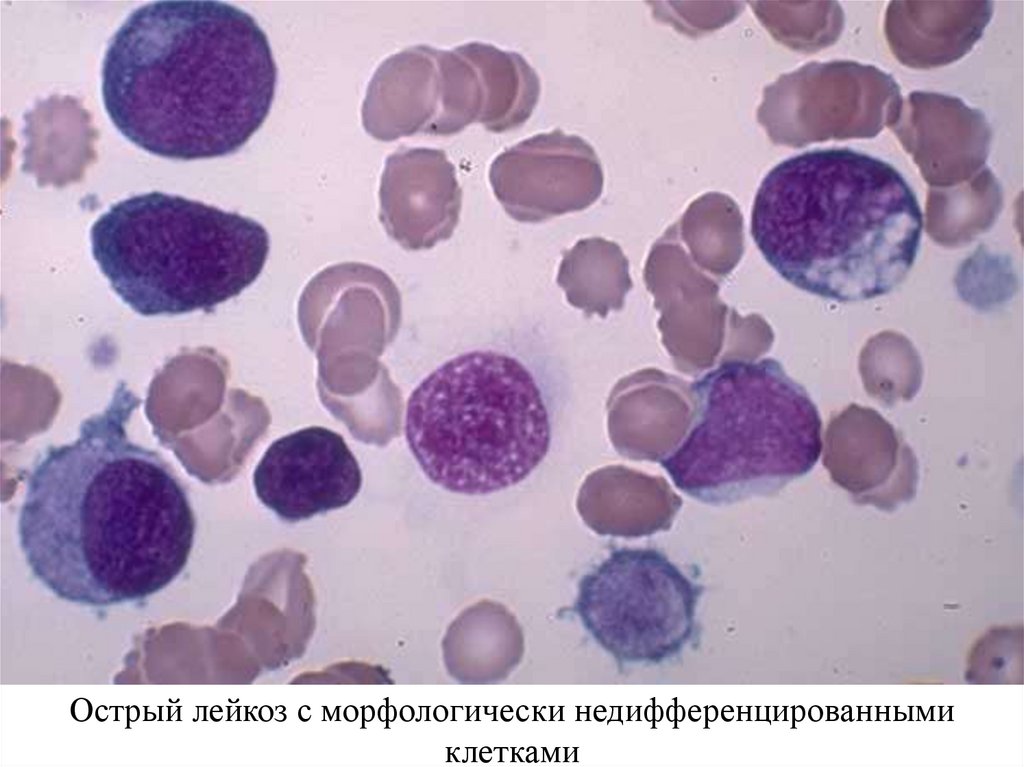
Острый лейкоз с морфологически недифференцированнымиклетками
53.
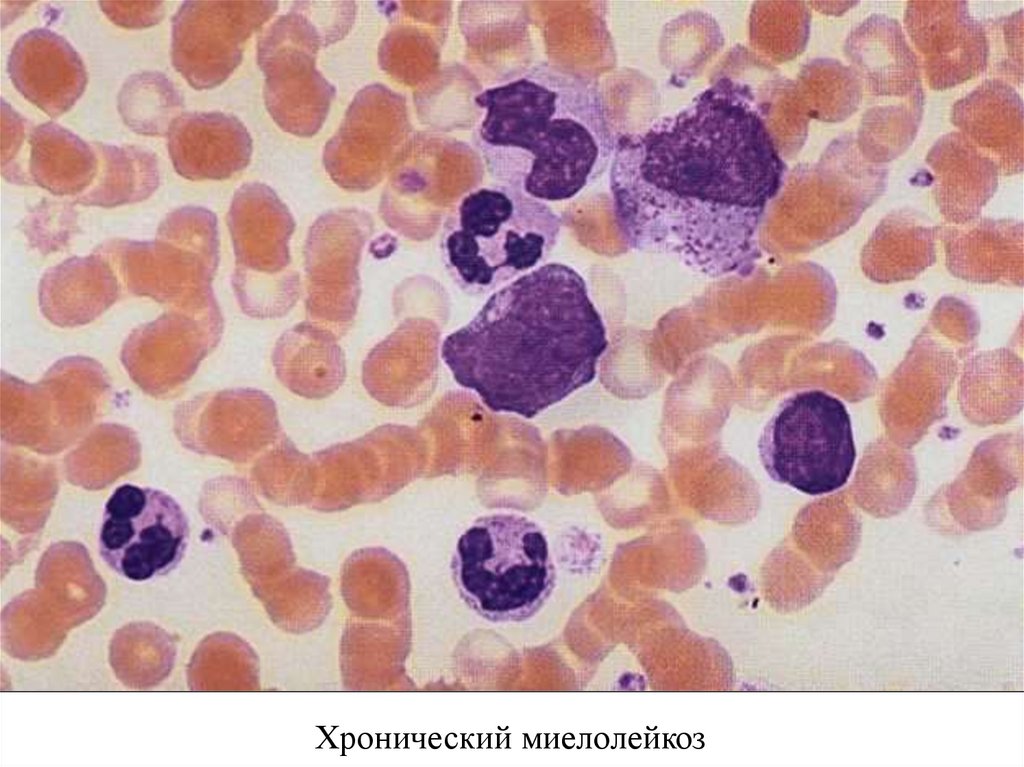
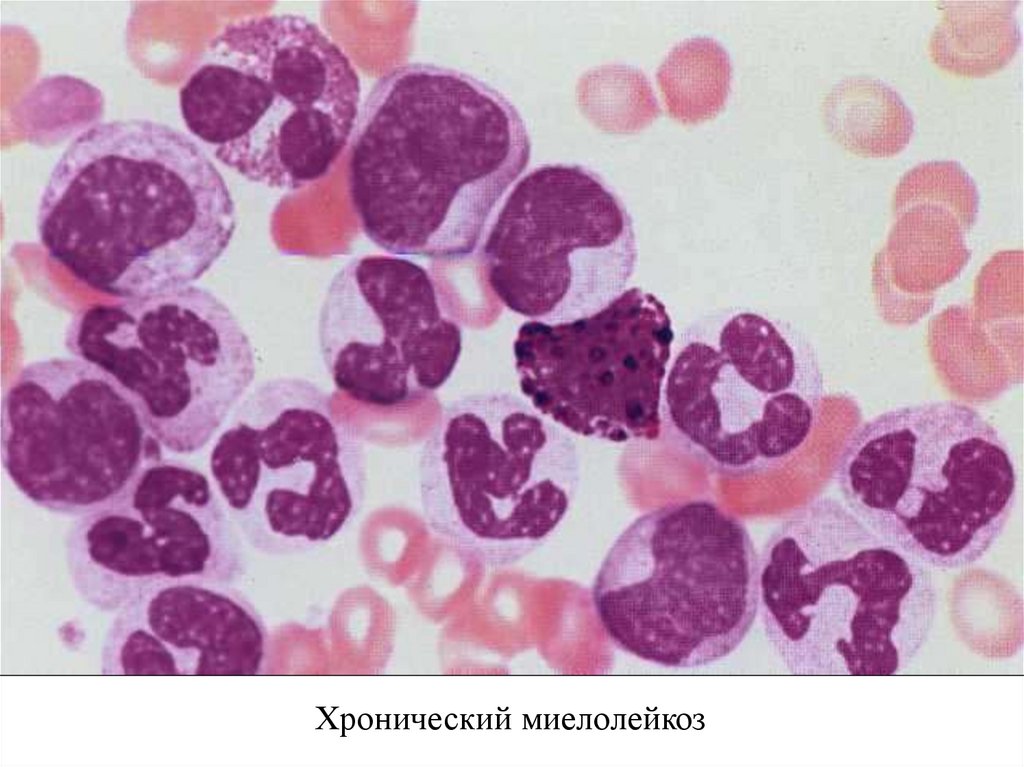
Хронический миелолейкоз54.
Хронический миелолейкоз55.
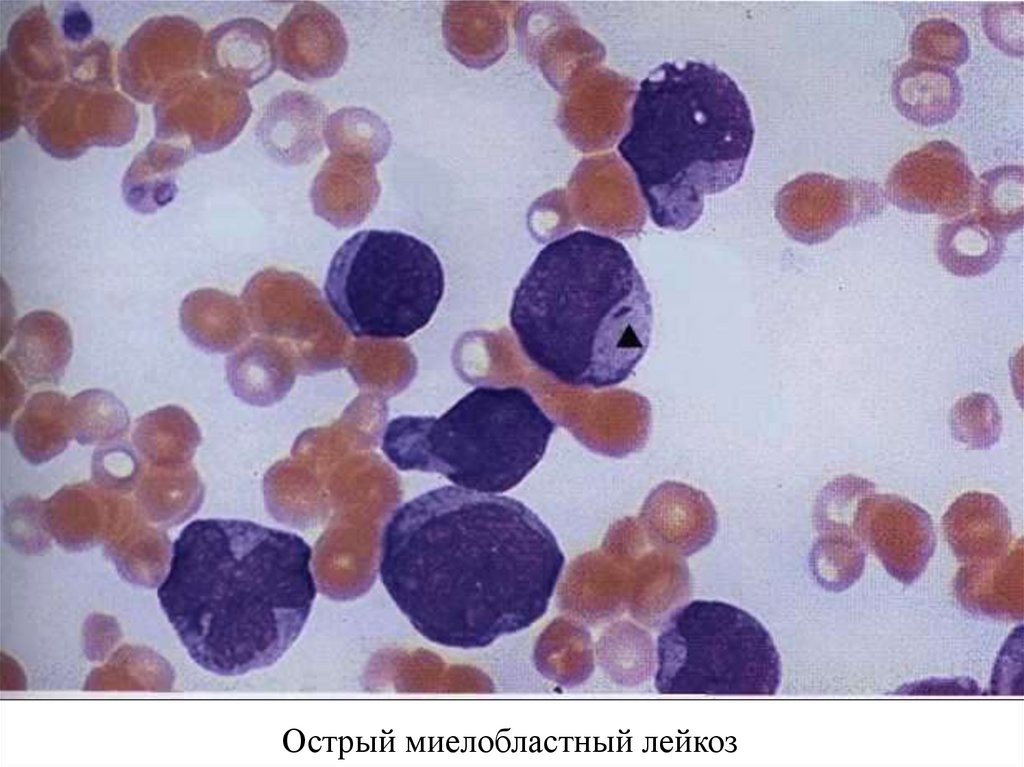
Острый миелобластный лейкоз56.
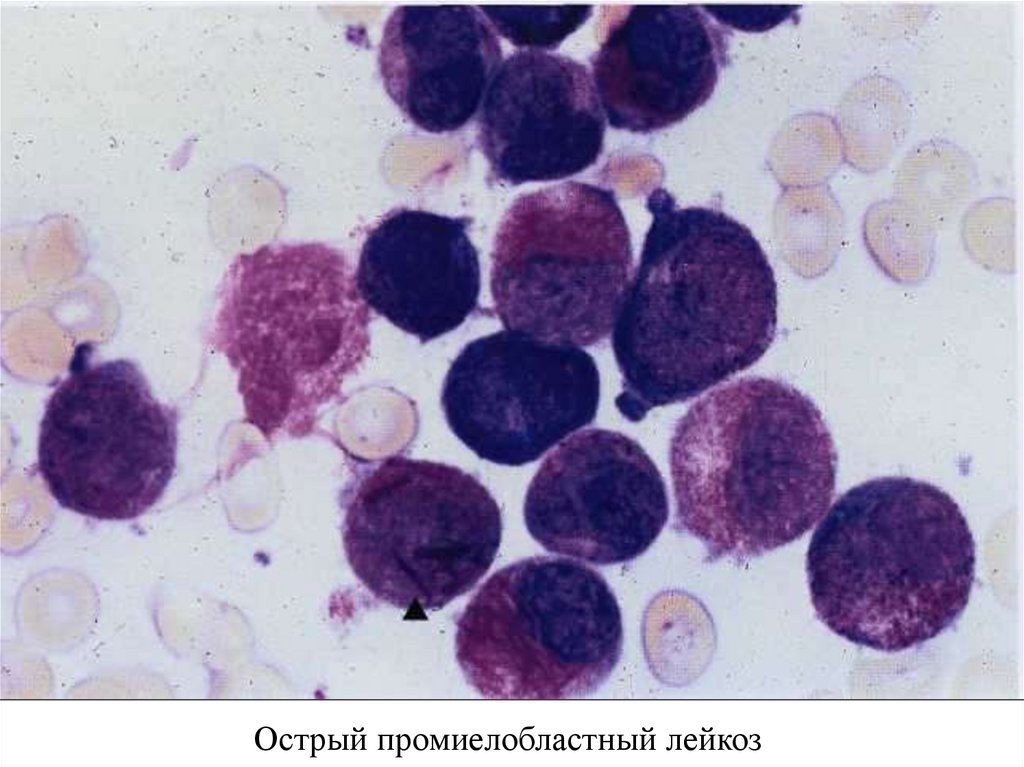
Острый промиелобластный лейкоз57.
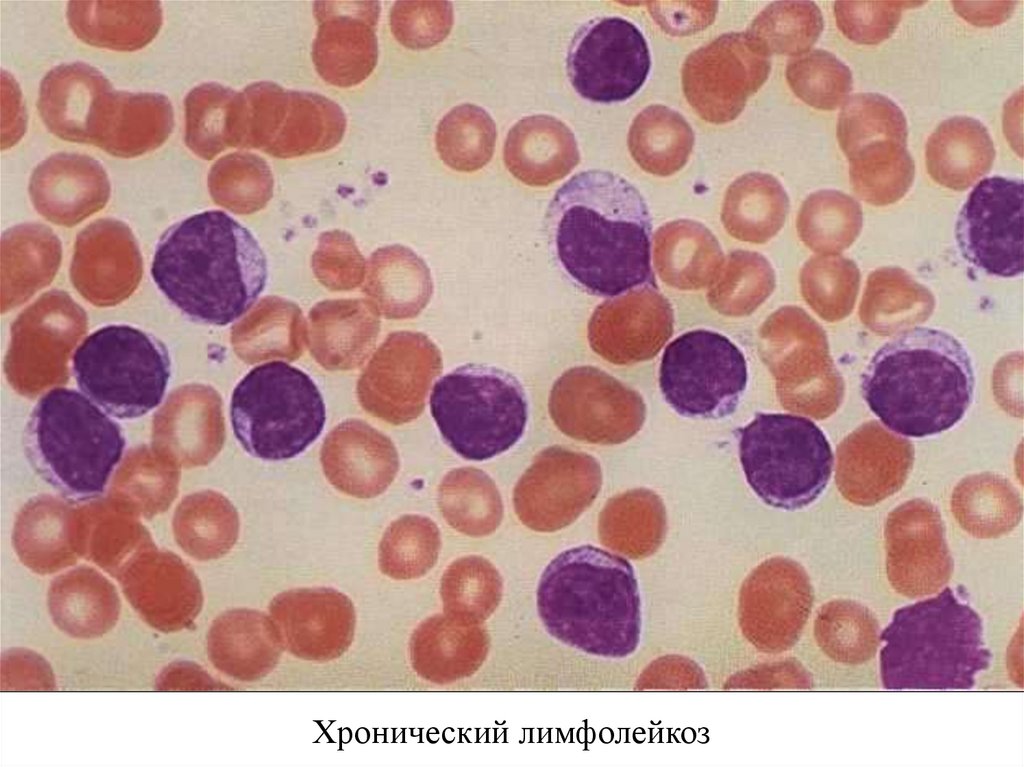
Хронический лимфолейкоз58.
Острый лимфобластный лейкоз59.
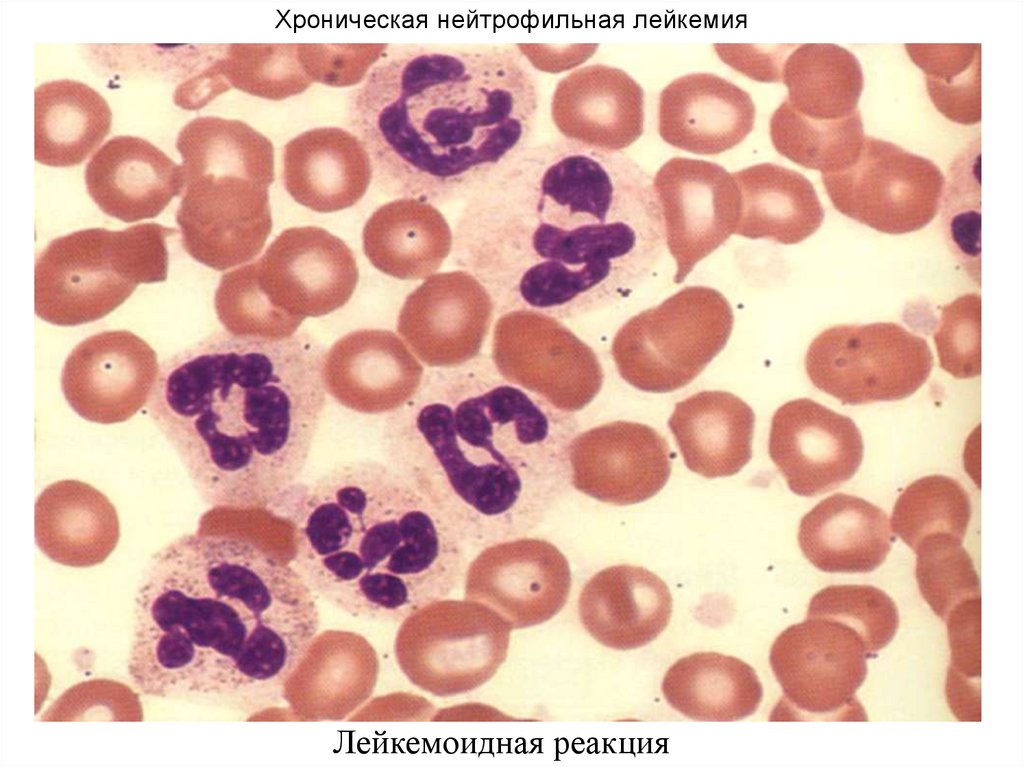
Хроническая нейтрофильная лейкемияЛейкемоидная реакция
60.
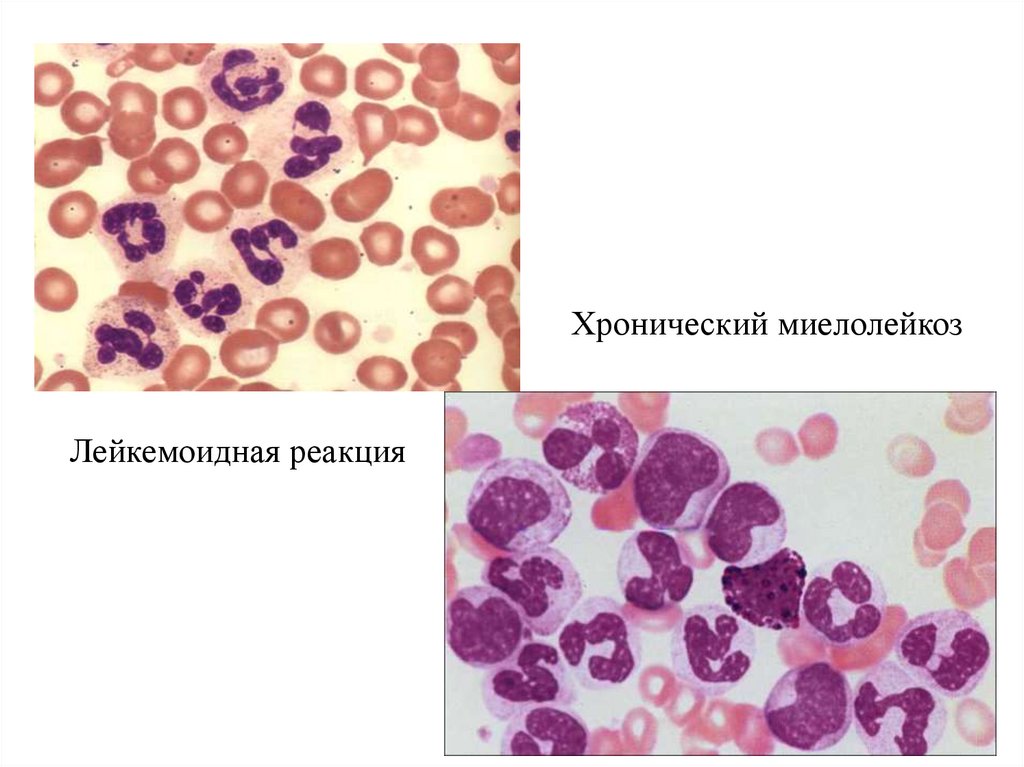
Хронический миелолейкозЛейкемоидная реакция
61.
Прогноз при остром лейкозеОстрый лимфобластный лейкоз
У детей в 95% и более случаев наступает полная
ремиссия.
У 70—80% больных детей болезнь не проявляется в
течение 5 лет, их считают здоровыми. При
возникновении рецидива в большинстве случаев
можно достичь второй полной ремиссии.
Больные со второй ремиссией — кандидаты на
трансплантацию костного мозга с вероятностью
долговременного выживания 35-65%. Взрослые редко
болеют ОЛЛ. Длительной ремиссии (более 5 лет)
удаётся достичь в 15-25% случаев.
62.
Прогноз при остром лейкозеОстрый миелобластный лейкоз
Полной ремиссии при большинстве вариантов острого
миелобластного лейкоза удаётся добиться у 60—70%
больных.
При различных постиндукционных схемах средняя
длительность ремиссии — 12-15 мес; у 25-35%
больных нет рецидивов в течение 24 мес, часть из них
достигает стойкой ремиссии («излечивается»).
63.
Принципы терапииЭтиотропный принцип невозможен («Мавр
сделал свое дело, Мавр может уходить»).
Патогенетическая – цитостатическая
терапия (химиотерапия, рентгенотерапия).
Саногенетическая – трансплантации
костного мозга, стволовых клеток,
стимуляторы иммунитета, переливание
крови, БЦЖ-терапия.
Симптоматическая терапия
(посиндромная).
64.
1. Адо А.Д., Патологическая физиология,учебник, М., 2000г.
2. Новицкий В.В.,Гольдберг Е.Д.,
Патофизиология, учебник, М.,Томск, 2001г.
3. Литвицкий П.Ф., Патофизиология, учебник,
М., 2008г.
4. Зайко К.Н., Быць Ю.Б. Патологическая
физиология, учебник, М., 2002г.
65.
1. Зайчик А.Ш., Чурилов Л.П. Механизмыразвития болезни и симптомов, учебник том 2,
Санкт – Петербург, 2002г.
2. Воложин А.И., Порядин Г.В. Патофизиология,
учебник том 2-3, М., 2007г.
3. Адо А.Д., Патологическая физиология,
учебное пособие для студентов медицинских
вузов, М., 2010г.
66.
СПАСИБО ЗАВНИМАНИЕ!











































 Медицина
Медицина








