Похожие презентации:
Сучасні аспекти лікування раку легень
1. Сучасні аспекти лікування раку легень
Зав. торакальним відділенням ПРЦО, к.м.н. ПритулякС.М.
м. Вінниця, 2019
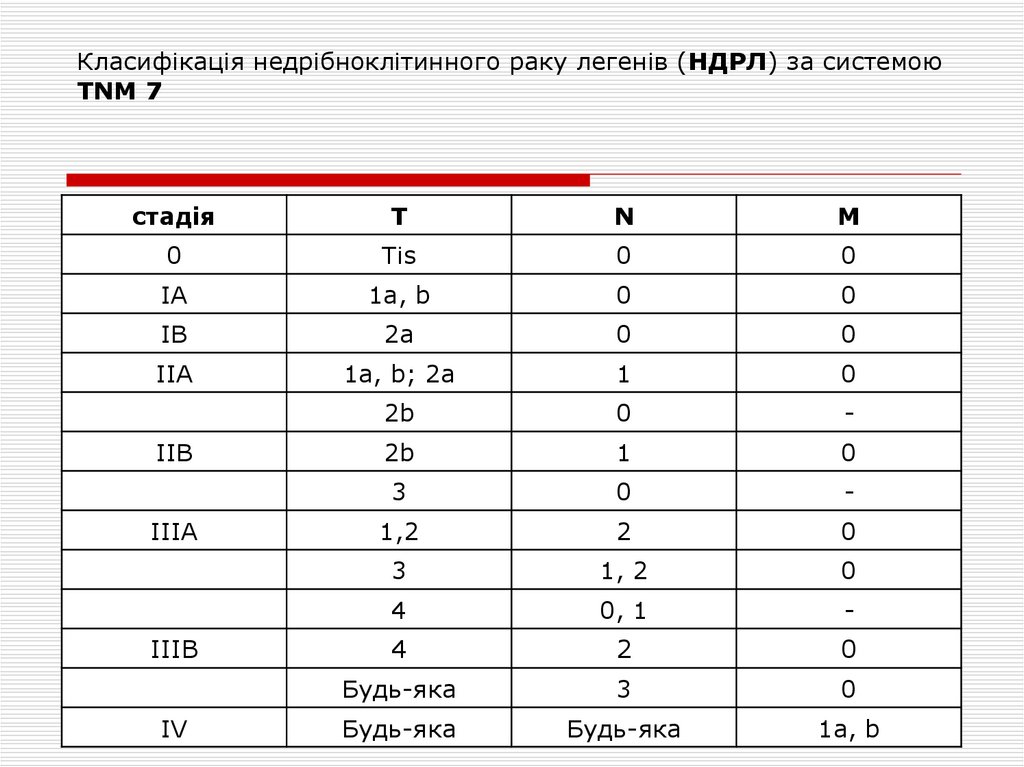
2. Класифікація недрібноклітинного раку легенів (НДРЛ) за системою TNM 7
стадіяТ
N
M
0
Tis
0
0
IA
1a, b
0
0
IB
2a
0
0
IIA
1a, b; 2a
1
0
2b
0
-
2b
1
0
3
0
-
1,2
2
0
3
1, 2
0
4
0, 1
-
4
2
0
Будь-яка
3
0
Будь-яка
Будь-яка
1a, b
IIB
IIIA
IIIB
IV
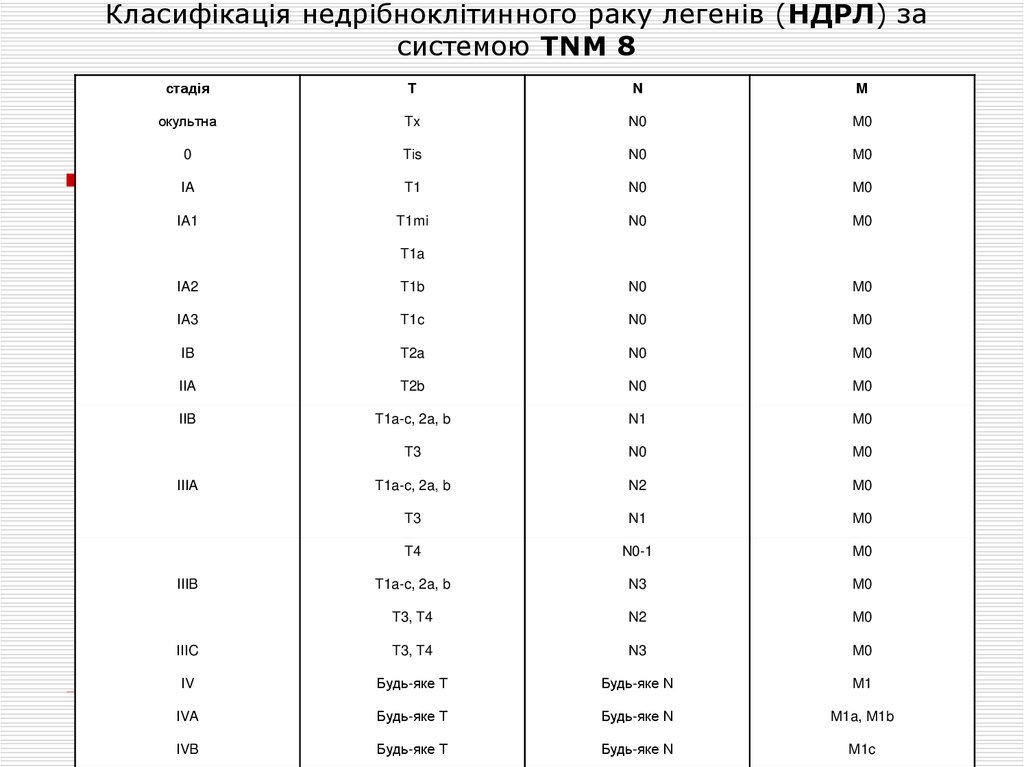
3. Класифікація недрібноклітинного раку легенів (НДРЛ) за системою TNM 8
стадіяT
N
M
окультна
Tx
N0
M0
0
Tis
N0
M0
IA
T1
N0
M0
IA1
T1mi
N0
M0
T1a
IA2
T1b
N0
M0
IA3
T1c
N0
M0
IB
T2a
N0
M0
IIA
T2b
N0
M0
IIB
T1a-c, 2a, b
N1
M0
T3
N0
M0
T1a-c, 2a, b
N2
M0
T3
N1
M0
T4
N0-1
M0
T1a-c, 2a, b
N3
M0
T3, T4
N2
M0
IIIC
T3, T4
N3
M0
IV
Будь-яке T
Будь-яке N
M1
IVA
Будь-яке T
Будь-яке N
M1a, M1b
IVB
Будь-яке T
Будь-яке N
M1c
IIIA
IIIB
4.
Tis передінвазивний рак (in situ)T1(mi)мінімально інвазивна аденокарцинома
T1a пухлина з максимальним розміром ≤1 см
T1b пухлина з максимальним розміром >1 см, однак ≤2 см
T1c пухлина з максимальним розміром >2 cm, однак ≤3 см
T2a пухлина з максимальним розміром >3 см, однак ≤4 см
T2b пухлина з максимальним розміром >4 см, однак ≤5 см
T3 пухлина з максимальним розміром >5 см, однак ≤7 см або
з ≥1 з нижчевказаними ознаками: безпосередньо інфільтрує
парієтальну плевру, стінку грудної клітки (у т. ч., пухлина верхівки
легені), діафрагмальний нерв або перикард– пухлина з окремими
вогнищами раку у межах тієї ж частки легені;
T4 пухлина з максимальним розміром >7 см або з ≥1-ю
з нижчевказаних ознак:– інфільтрує діафрагму, середостіння,
серце, великі судини, трахею, зворотний гортанний нерв,
стравохід, біфуркацію трахеї або тіло хребця– пухлина з окремими
вогнищами раку у іншій частцы цієї ж легені
Mx не можна встановити наявність віддалених метастазів
M0 не виявлено віддалених метастазів
M1a окреме вогнище або вогнища раку у іншій легені– вогнища
раку в плеврі чи перикарді або випіт пухлинного походження
у плевральній порожнині чи порожнині перикардаг
M1b одинарні віддалені метастази (за межами грудної клітки)
M1c множинні віддалені метастази (за межами грудної клітки)
в одному або багатьох органах
5. Постулат 1
План лікарської терапії повиненбути розглянутий консиліумом
фахівців за участю хірурга,
хіміотерапевта і радіолога, а також
морфолога і / або онкогенетика.
6. Постулат 2 Основний метод лікування хворих на НДРЛ - хірургічний
ЛобектоміяБілобектомія
Пульмонектомія
VATS – лобектомія
Обов'язкова медіастинальна лімфодиссекція
Сегментектомія або атипова резекція можлива у
хворих, яким протипоказано видалення великого
масиву легені.
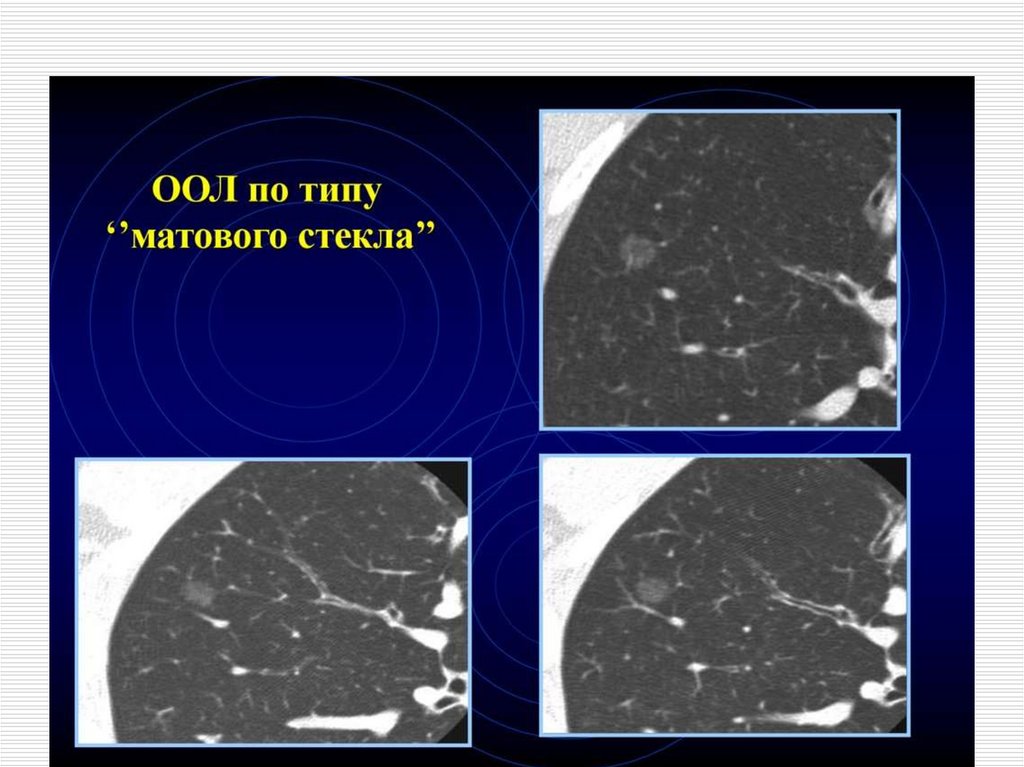
Також Lepidic –аденокарцинома (пухлина матового
скла по КТ) має гарний прогноз та може бути
кандидатом на сублобарну резекцію замість
стандартної лобектомії
7.
8. Постулат 3 Має перевагу гістологічна верифікація діагнозу !
анамнез, оглядрезультати інструментальних методів
обстеження
патоморфологічний висновок,
встановлений на підставі морфологічного
дослідження, матеріал для якого
отримано при біопсії або аспіраті з
первинної пухлини або метастатичного
вогнища (або ексудату)
9. Постулат 4 Слід прагнути до уточнення морфологічної форми раку легенів!
Аденокарциномаплоскоклітинний
крупноклітинний
при можливості з використанням ІГХ
дослідження.
10. Постулат 5 При виявленні неплоскоклітинного (в тому числі, диморфного) НМРЛ:
рекомендовано проведення молекулярногенетичних досліджень (гістологічний абоцитологічний матеріал) на наявність
активуючих мутацій гена EGFR (19-21
екзонів), транслокації ALK, транслокації
ROS1 і мутації BRAF V600E.
11. Постулат 6
З урахуванням гетерогенностіпухлини і можливості виявлення
нових мутацій доцільні повторні
біопсії з метою зміни лікувальної
тактики.
Для призначення імунотерапії
пембролізумабом необхідно
дослідження експресії PD-L1
пухлинними клітинами будь-яким
валідованим методом.
12. Постулат 7
В рідкісних ситуаціях відсутностігістологічного матеріалу і неможливості його
отримання, при наявності вагомих підтверджень
пухлинної природи (наприклад: хірургічне
лікування в анамнезі з гістологічним
підтвердженням і подальшої втрати гістологічних
препаратів), наявного неоперабельного
захворювання можливе виконання молекулярногенетичного дослідження циркулюючої
пухлинної ДНК.
Негативний результат циркулюючої пухлинної ДНК
при молекулярно-генетичному дослідженні не
дозволяє виключити наявність активуючих мутацій
у 22% пацієнтів.
13. ОБСТЕЖЕННЯ
збір анамнезу та оглядклінічний аналіз крові
біохімічний аналіз крові
коагулограмму
загальний аналіз сечі
ЕКГ
R-графію органів грудної клітини
оптимально - КТ органів грудної клітини з в / в контрастуванням;
ФБС
УЗД органів черевної порожнини і заочеревинного простору, шийно-надключичних зон (КТ виконується для уточнення змін,
виявлених при УЗД)
радіонуклідної діагностику кісток скелета з R-логічним контролем
виявлених змін
КТ / МРТ головного мозку з контрастним посиленням
біопсію пухлини з визначенням морфологічного типу НДРЛ
в окремих випадках показана ПЕТ / КТ
14. Постулат 8
при підозрі на N2 необхіднаморфологічна верифікація
(трансбронхіальна /
трансезофагеальна пункція,
медіастіноскопія, торакоскопія);
при неможливості отримання
біопсійного матеріалу показана ПЕТ
/ КТ для оцінки поширеності
пухлинного процесу
15. Постулат 9
бажане молекулярно-генетичнедослідження і визначення біомаркерів в
пухлині: наявність активуючих мутацій
EGFR, транслокації гена ALK, транслокації
ROS1 і мутації BRAF V600E, експресії PDL1;
для EGFR-позитивних хворих при
прогресуванні на таргетній терапії
тирозинкиназними інгібіторами 1 і 2
поколінь показано виконання
повторних біопсій з визначенням
вторинної мутації резистентності Т790М
за допомогою молекулярно-генетичного
дослідження
16. Постулат 10
Після радикальних операцій,починаючи з IB стадії НДРЛ,
показано проведення ад'ювантної
ХТ, яка покращує безрецидивну і
загальну 5-річну виживаність.
Ад'ювантну ХТ починають не
пізніше 8 тижнів після операції при
нормалізації загального стану
пацієнта (за шкалою ECOG 0-1 бал).
17. Постулат 11
Післяопераційна ПТ у хворих з R0резекцією не проводиться.
У разі неможливості проведення /
відмови від хірургічного лікування і
/ або ХТ паліативну ПТ
застосовують як самостійний вид
18. IA СТАДІЯ
Ад'ювантна ХТ не показана.19. IB СТАДІЯ
Показано спостереження абоад'ювантна ХТ для хворих групи
високого ризику у віці молодше 75
років: пухлина> 4 cм, залучення
вісцеральної плеври, судинна
інвазія, низький ступінь
диференціювання, хірургічне
лікування в обсязі атипової резекції,
Nх.
20. II-IIIА СТАДІЇ
Показана ад'ювантна хіміотерапія.При II стадії захворювання в разі
неможливості хірургічного лікування
проводиться ХПТ або ПТ та ХТ.
При початково нерезектабельних
пухлини у хворих в задовільному
загальному стані (за шкалою ECOG 0-1
бал) на першому етапі проводиться ХПТ
21. Постулат 12
Неоад'ювантна ХТ (2 курси) можерозглядатися у пацієнтів з IIIA стадією за
рахунок N2 (доведеного морфологічно
або при ПЕТ / КТ) в якості етапу
комбінованого лікування.
Операцію необхідно виконувати не
пізніше 3-4 тижнів від останнього
введення хіміопрепаратів.
Ад'ювантна ХТ призначається у всіх
випадках N + при відсутності
протипоказань.
Слід враховувати ослаблений стан хворих
після операції.
22. Лікування місцевопоширеного раку (ІІІВ ст)
ХПТ терапія є стандартним підходом прилікуванні хворих місцевопоширеним
(неоперабельним) НДРЛ і дає кращі
результати в порівнянні з послідовним
використанням цих методів
проте більш токсична і проводиться тільки
хворим в задовільному загальному
стані (за шкалою ECOG 0-1 бал).
При стані за шкалою ECOG 2 бали краще
послідовне застосування ХТ і ПТ (2-4 курсів
ХТ, потім - ПТ).
Планована СОД повинна становити не
менше 60 Гр.
23. Метастатична (IV) стадія
Лікування хворих c IV стадією НДРЛ слідрозцінювати тільки як паліативне.
Воно може збільшувати тривалість
життя, поліпшувати її якість і ефективно
контролювати симптоми хвороби.
Ранній початок підтримуючої і
супровідної симптоматичної терапії
збільшує тривалість життя.
Лікування призначається з урахуванням
прогностичних факторів.
24. Лікування дрібноклітинного раку легень
Локальна стадія хвороби (0-II)T1-2N0 (при морфологічному
підтвердженні N0) - хірургічне
лікування
- при підтвердженні після операції N0 ХТ (4-6 циклів) ± профілактичнне
опромінення головного мозку;
- при виявленні після операції N + - ХПТ
(з 4-6 циклами ХТ) ± профілактичне
опромінення головного мозку
25. При відсутності або неможливості морфологічного підтвердження N0
T1-2N0 - загальний стан за шкалоюECOG 0-2 бали - ХПТ (синхронна або
послідовна) з 4-6 циклами ХТ +
профілактичне опромінення головного
мозку;
- загальний стан за шкалою ECOG 3-4
бали (пов'язано з пухлинним процесом) ХТ 4-6 циклів ± послідовна ПТ;
- загальний стан за шкалою ECOG 3-4
бали (не пов'язане з пухлинним
процесом) - симптоматична терапія
26. Поширена стадія хвороби (III-IV)
Поширена стадія хвороби (IIIIV)Без метастазів в головному мозку і симптомів з
боку метастатичних вогнищ
Загальний стан за шкалою ECOG 0-2 бали або 3-4
бали внаслідок пухлинного процесу - ХТ (4-6
циклів). При досягненні повної (або близької до
повної) клінічної відповіді можливе проведення
опромінення первинної пухлини і зон залучених
лімфовузлів, РВД 3 Гр, СВД 30 Гр.
В деяких випадках застосовується методика в
прискореному режимі (по 1,5 Гр двічі на добу з
інтервалом 6 годин до 51-54 Гр). Профілактичне
опромінення головного мозку не показано.
Загальний стан 3-4 (з інших причин) симптоматична терапія.
27. Симптоми з боку метастатичних вогнищ
Синдром стиснення верхньої порожнистоївени, задишка внаслідок ателектазу
легені, метастази в кістках: ХТ (4-6
циклів) ± паліативна ПТ з метою
зменшення симптомів
при переломах кісток - хірургічне
лікування та ПТ.
Компресія спинного мозку: ПТ
(оптимальні терміни початку опромінення
-перші 24 години після виникнення
симптомів, на тлі гормонотерапії
дексаметазоном 16-32 мг /добу) з
подальшою ХТ (4-6 циклів).
28. Метастази в головному мозку
Безсимптомні: ХТ (4-6 циклів) зподальшим опроміненням головного
мозку.
Неврологічні симптоми:
опромінення головного мозку з
подальшою ХТ (4-6 циклів) (в разі
симптомів, що загрожують життю ХТ).
29. Прогресування
випадку прогресування процесупроводиться терапія другої лінії
Залежно від загального стану
хворого і часу до прогресування (до
6 міс. - друга лінія, більше 6 місяців
- відновлення початкової схеми).
При загальному стані 3-4 паліативне опромінення
симптоматичних вогнищ.



























 Медицина
Медицина








