Похожие презентации:
Трофобластические болезни
1.
Кафедра перинатологии им.А.А. КозбагароваТема:
Трофобластические болезни
2021 г.
2.
Трофобластическая болезнь – 1.это опухоль, происходящая из трофобласта,
которая окружает бластоцисту и
распространяется в хорион и амнион.
2. Это связанные между собой формы
патологического состояния трофобласта
Болезнь развивается во время или после
маточной или эктопической беременности.
3.
Классификация:Гистологическая классификация TH (FIGO,
2000):
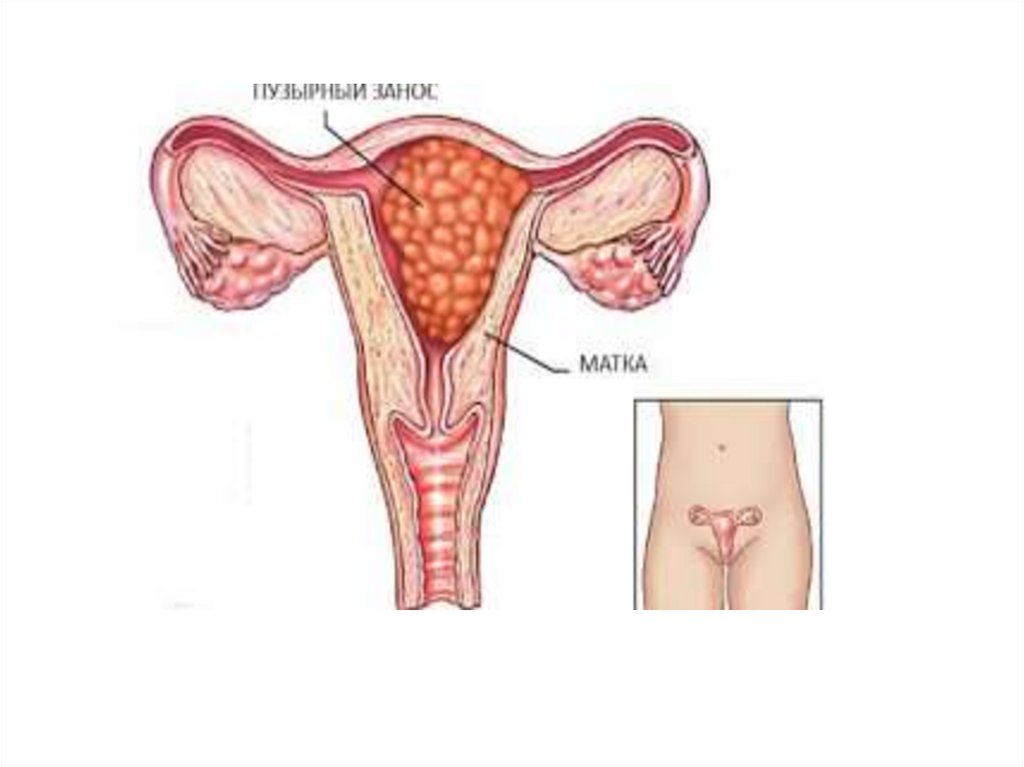
• Пузырный занос
- полный пузырный занос
- частичный пузырный занос
4.
Классификация:- Полный пузырный занос: выявляют в сроки 11-25
нед беременности , он чаще оказывается
диплоидным – содержит 46 ХХ хромосомный
набор,обе хромосомы отцовские. Характеризуется
отсутствием признаков зародышевого и
эмбрионального развития. Злокачественная
трансформация возникает в 20% случаев, при наборе
хромосом 46ХУ разв-ся метастаическая опухоль.
- 1-й клинический признак – несоответствие размеров
матки сроку беременности(превышают).
Макроскопически: отечные хориальные
ворсинки,пузырьки.
5.
Классификация:- Частичный пузырный занос: в 25-74% случаях
всех пузырных заносов, в сроки от 9 до 34 нед
беременности. Клетки всегда триплоидны, при
этом диплоидный набор-от отца,гаплоидный-от
матери.(чаще 69ХХУ,69ХХХ). Возможно развитие
фрагментов нормальной плаценты и плода;
возможность злокачественной
транформации(5%).
- Клинически: размеры матки меньше или соотв.
сроку беременности
- Макроскопически: фрагменты плода,плаценты
и отечные хориальные ворсины.
6.
7.
Гистологическая классификация TH (FIGO, 2000), злокачественныетрофобластные опухоли:
• Инвазивный пузырный занос (происходит
локальная инвазия пузырного заноса в
миометрий)
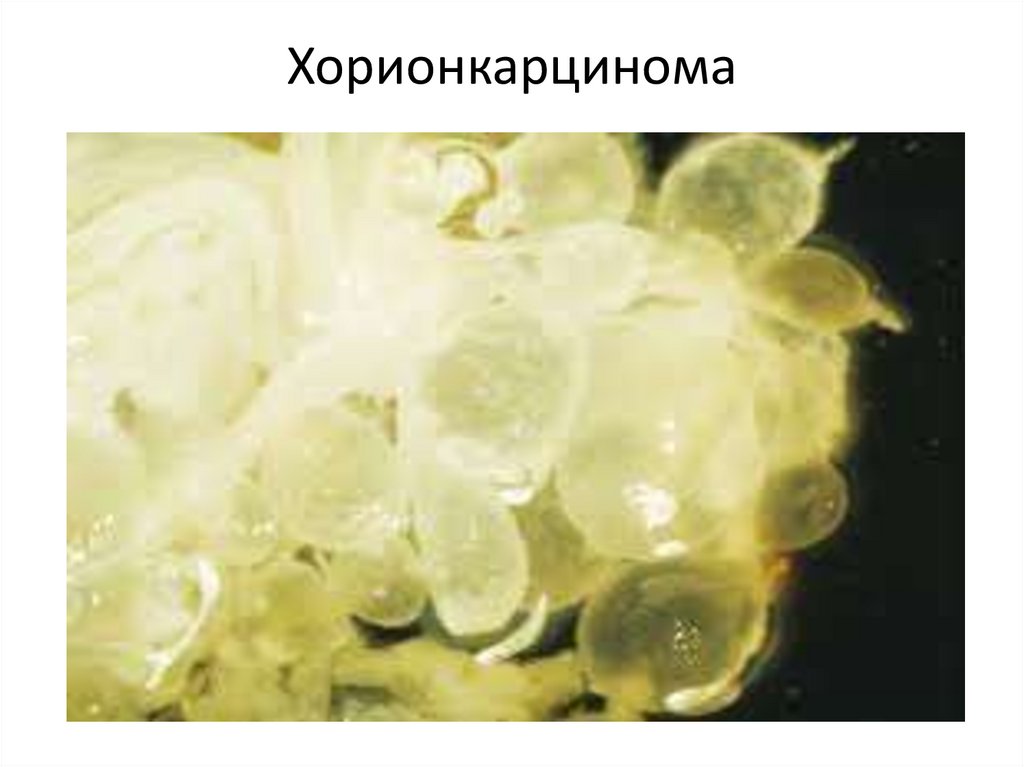
• Хорионкарцинома (инвазивная, обычно
широко метастазирующая опухоль,
состоящая из злокачественных клеток
трофобласта, но без отечных ворсин;
большинство этих опухолей развивается
после пузырного заноса).
8.
Хорионкарцинома9.
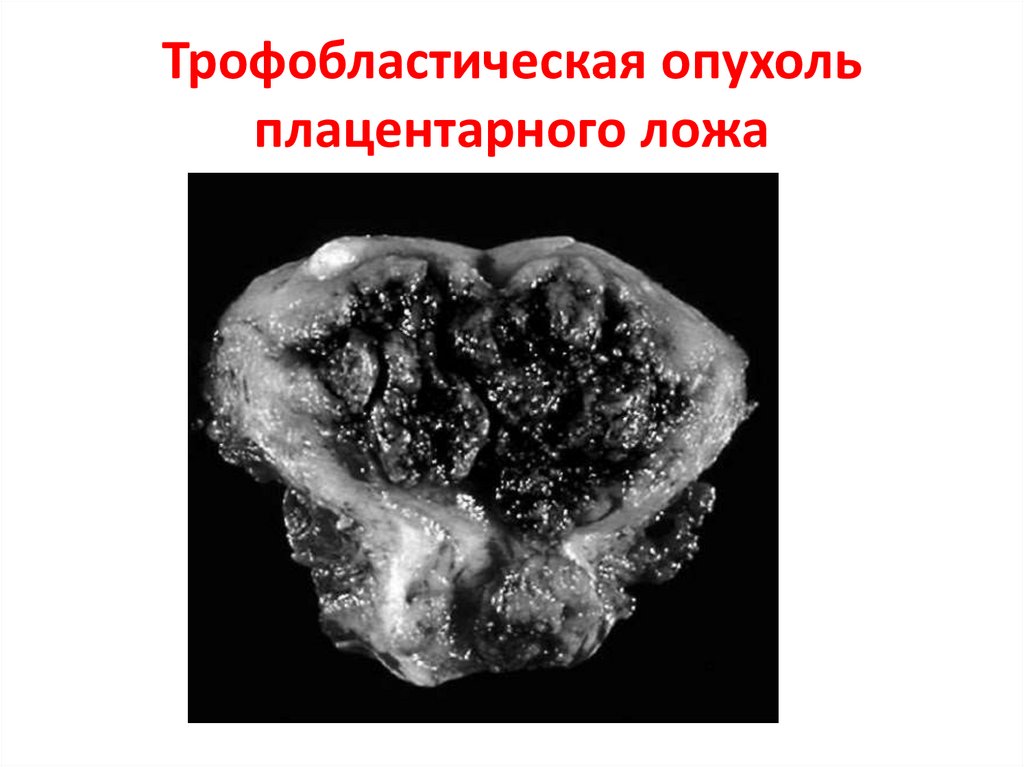
• Трофобластическая опухоль плацентарноголожа (редкая опухоль, состоит из
промежуточных трофобластических клеток,
которые персистируют после доношенной
беременности; может распространяться в
смежные ткани или метастазировать).
• Эпителиоидно-клеточная
трофобластическая опухоль (этот редкий
вариант трофобластической опухоли
плацентарного участка состоит из
промежуточных трофобластических клеток,
также может проникать в соседние ткани
или метастазировать).
10.
Трофобластическая опухольплацентарного ложа
11.
12.
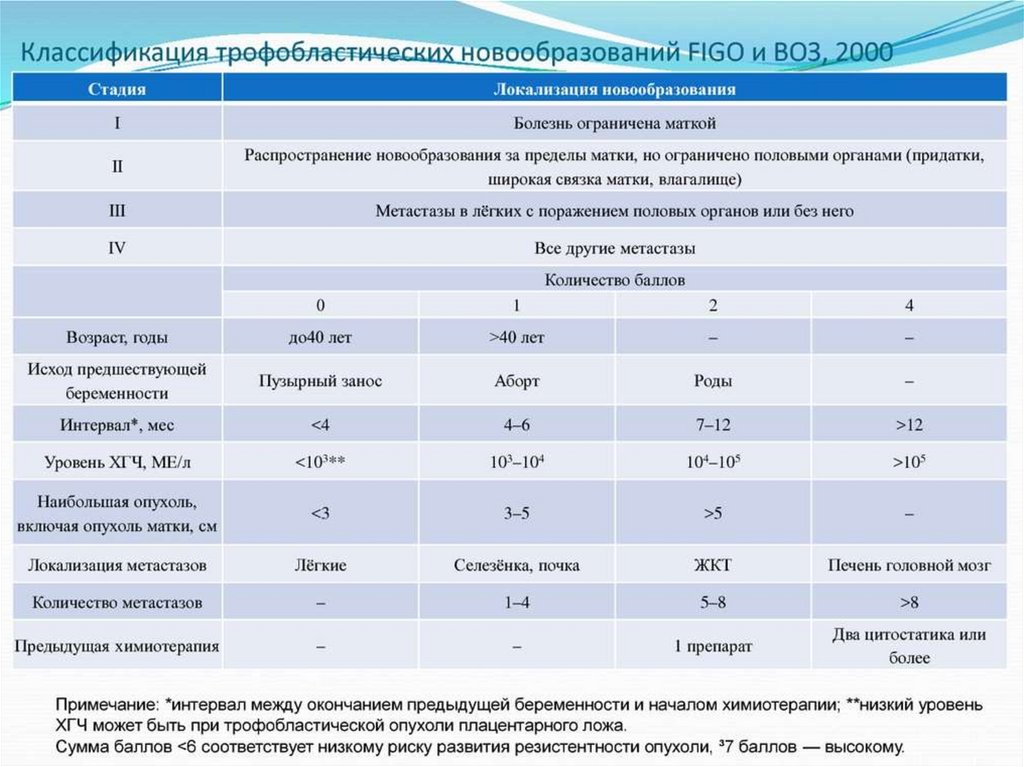
Сумма баллов меньше или равно 6– соответствует низкому риску
развития резистентности опухоли
Больше или равно 7 баллов –
высокому риску.
13.
• Гистологическая классификация ТН• 1. пузырный занос (полный МКБ-10 М9100/0;
частичный МКБ-10 М9103/0)
• 2. Инвазивный пузырный занос МКБ-10
М9100/1
• 3. Хориокарцинома МКБ-10 М9100/3
• 4. Трофобластическая опухоль плацентарного
ложа МКБ-10 М9104/1
• 5. Эпителиоидно-клеточная
трофобластическая опухоль МКБ-10 М9105/3
14.
Пузырный занос более благоприятный инаиболее часто встречаемый среди всех ТН
Полный- выявляют в сроки 11-25 нед. Зародыша
нет за место него отёкшие хориальные
ворсинки, пузырьки. (20% злокачественные) Харка: 1) большая матка 2) сильный токсикоз
3)кровянистые выделения
Частичный- от 9 до 34 нед. Может наблюдаться
частичные признаки зародыша. Матка либо
нормального размера либо незначительно
больше Наблюдаются отечные хориальные
ворсинки
15.
• По стадиям:• 1. Ограничена маткой
• 2. За пределы матки
• 3. Метастазы в лёгких
• 4. Метасазы в другие органы
16.
• Этиология:• Трофобластические опухоли являются
результатом генетических нарушений
беременности, при которых отсутствующее
или инактивированное ядро яйцеклетки
подвергается оплодотворению либо двумя
сперматозоидами (при этом образуется
набор хромосом 46ХХ или 46ХУ), либо
происходит дупликация отцовского
генетического материала.
17.
• Этиология может включать не толькохромосомные аномалии в развитии
эмбриона, но и нарушения
дифференцировки и пронуклеарного
расщепления, децидуальной имплантации
и инвазии миометрия, а также иммунную
толерантность организма матери.
18.
• Патогенез:-Дефицит белка в пище, что приводит к
дефекту генов в хромосомах
оплодотворенной яйцеклетки
-Вирусная трансформация трофобласта
-иммунологические факторы
-Возраст женщины
-Частые беременности и роды
-Многоплодная беременность
19.
• Клиника пузырного заноса:• влагалищное кровотечение (более
90%)
• размеры матки больше срока
беременности (в 50%)
• двухсторонние тека-лютеиновые
кисты 8 см и более (20-40%).
20.
• Клинические особенности хориокарциномы:• Характерны быстрый рост первичной опухоли,
глубокая инвазия в стенку матки с
разрушением последней; кровотечение.
• Высокая частота метастазирования в
отдаленные органы (легкие — 80%, влагалище
— 30%, органы малого таза — 20%, печень,
головной мозг — 10%, селезенка, желудок,
почки — 5%).
• Первые клинические симптомы —
кровотечение или обнаружение отдаленных
метастазов
21.
• Клинические особенноститрофобластической опухоли
плацентарного ложа:
• В 95% наблюдений возникает после родов
• Непредсказуемое клиническое течение: в
90% — либо регрессирует, либо поддается
лечению, в 10% наблюдений метастазирует
и слабо чувствительна к стандартной
химиотерапии.
22.
• Клинические особенности эпителиоиднойтрофобластической опухоли:
• Опухоль чаще локализуется в дне матки,
перешейке или слизистой цервикального
канала
• Клинические проявления чаще развиваются в
репродуктивном возрасте, но возможно — в
более позднем возрастном периоде, спустя
годы от последней беременности.
• Возможно проявление болезни в виде
отдаленных метастазов (без признаков
первичного поражения матки)
23.
• Диагностика:При осмотре обнаруживается увеличение
матки, не соотвествующее сроку
беременности. Пальпируются опухолевидные
образования в стенке матки, в малом тазу, во
влагалище.
Патогномоничный признак –
текалютеиновые кисты яичников часто
больших размеров.
24.
• Лабораторные исследования:Определение концентрации ХГЧ в сыворотке
крови. Этот специфический маркер
вырабатывается клетками хориона после
имплантации зародыша в стенку матки, т.е. лишь
через несколько дней после оплодотворения и
достигает максимальной концентрации к 7-11
недели беременности, затем начинает
снижаться. Трофобластическая болезнь
подтверждается, если маркер не снижается
после 12 недели беременности или остается на
высоком уровне после ее завершения.
25.
Инструментальные исследования:• 1) Данные морфологического исследования
• 2) УЗИ
• 3) Ультразвуковая компьютерная
томография
26.
Данные морфологическогоисследования:
• Необходимо тщательное морфологическое
исследование удаленных тканей( при
выскабливании полости матки, иссечение
образований в стенке влагалища и др.) с
целью раннего выявления ТН. Следует
сохранять морф. материал в виде
парафиновых блоков, позволяющие
проводить дополнительные
(иммуногистохимические) исследования
при необходимости в уточнение диагноза.
27.
• Узи- проводят одним из первых, длявыявления, обнаружение опухоли.
• КТ- является высоко информативным
исследованием. Применение
высококачественных трансвагинальных
датчиков дает возможность выявить
опухоль трофобласта (от 4 мм) Позволяет
быстро и эффективно диагностировать
метастазы в органы малого таза, брюшной
полости и забрюшинного пространства.
28.
• Дифференциальный диагноз:-Самопроизвольный аборт
-Внематочная беременность
-Миома матки
-Рак шейки матки
-Рак тела матки
29.
30.
Цель лечения - устранение опухолевого процесса.Достичь излечения больных с сохранением молодым
пациенткам репродуктивной функции.
1. Химиотерапия
Показания к химиотерапии следующие:
- Гистологический диагноз хорионкарциномы.
- Наличие метастазов.
- Стабильный или повышающийся уровень
сывороточного (3-ХГ после удаления пузырного
заноса.
- Повышение уровня β-ХГ после
предварительного возвращения его к норме.
Активными химиопрепаратами против
злокачественной трофобластической болезни
являются:
1. метотрексат
2.дактиномицин
3 алкилирующие препараты
4.цисплатин и 5-фторурацил.
31.
• 2. Оперативное лечениеМетоды эвакуации пузырного заноса:
-выскабливание стенок полости матки или
вакуумэкскохлеация,
-надвлагалищная ампутация или экстирпация
матки.( в редких случаях) ----Гистерэктомия является важным компонентом в
лечении трофобластической болезни.
Показаниями к операции служат:
- Устойчивость к химиотерапии или токсичность при
заболевании, ограниченном пределами матки.
- Такие осложнения, как влагалищные
кровотечения, перфорация матки, инфекция.
- Пожилые, много раз рожавшие больные с
локальным процессом.
32.
3. Лучевая терапияПоследующее наблюдение:
Все больные должны наблюдаться
ежемесячно с исследованием уровня ХГ
по меньшей мере в течение первого года.
Через год больные с высокой степенью
риска должны обследоваться дважды в
год в течение 5 лет, а затем ежегодно.
Уровень β-ХГ проверяют при каждом
визите.
33.
• Лечение пузырного заноса-вакуум-экстракция с контрольным кюретажом
-гитологическое исследование материала
- пацинтки с резус- отрицательной кровью
должны получать анти-D IG
-в последующем тщательный мониторинг в
течние года
Мониторинг после удаления
-еженедельное определение ХГЧ в сыворотке
крови
-КТ органов малого таза
-рентгенография легких
34.
Лечение хорионкарциномы:1. Лечение больных всегда начинается
стандартной химиотерапией I линии, режим
которой определяется группой риска
возникновения резистентности опухоли по шкале
ФИГО, 2000.
2. Пациенткам, получавшим исходно
нестандартные режимы химиотерапии, после
оценки группы риска должна обязательно
проводиться стандартная химиотерапия.
3. Кровотечение из опухоли не является
противопоказанием к началу химиотерапии,
которую необходимо проводить параллельно с
интенсивной гемостатической терапией.
35.
• Пациентки с низким риском резистентностиопухоли (4-7 баллов но шкале ВОЗ)
1. Химиотерапия 1-й линии (режим Mtx/Lv):
- метотрексат 50 мг в/м, 1, 3, 5. 7 дни;
- лейковорин через 30 часов после метотрексата 6
мг в/м, 2, 4. 6, 8 дни с повторением курса с 14 дня +
3 профилактических курса;
- исследование XГ 1 раз в педелю до нормализации,
после нормализации 1 раз в 2 недели;
- УЗИ 1 раз в месяц, pентгенография легких 1 раз в
месяц;
2. Химиотерапия 2 линии: дактиномицнн 500 мкг
в/в струйно с ангиэметиками с 1 по 5 дни.
Повторение курса с 14 дня + 3 профилактических
курса.
36.
• Пациентки с низким риском резистентностиопухоли (4-7 баллов но шкале ВОЗ)
1. Химиотерапия 1-й линии (режим Mtx/Lv):
- метотрексат 50 мг в/м, 1, 3, 5. 7 дни;
- лейковорин через 30 часов после метотрексата 6
мг в/м, 2, 4. 6, 8 дни с повторением курса с 14 дня +
3 профилактических курса;
- исследование XГ 1 раз в педелю до нормализации,
после нормализации 1 раз в 2 недели;
- УЗИ 1 раз в месяц, pентгенография легких 1 раз в
месяц;
2. Химиотерапия 2 линии: дактиномицнн 500 мкг
в/в струйно с ангиэметиками с 1 по 5 дни.
Повторение курса с 14 дня + 3 профилактических
курса.
37.
• 8 день:1. Дексаметазон 8 мг в/в стр.+ 20.0 физ. рра.
2. Ондансетрон 8 мг в/в стр.+ 20.0 физ. р-ра.
3. Циклофосфан 600 мг/м2. в/в кап. + 400.0
физ.р-ра.
4. Винкристин 1 мг/м2 в/в стр. - 20.0 физ. рра.
Повторение курса с 14-го дня.
38.
Условия для хирургического лечения больныхтрофобластическими опухолями:
- хирургическое лечение должно выполняться в
специализированной онкологической клинике;
- пациентка должна быть тщательно
обследована, включая МРТ головного мозга (при
диссеминированной опухоли);
- в день операции следует определить уровень
ХГ (в последующем - еженедельно);
- в послеоперационном периоде в максимально
ранние сроки (7-е сутки) необходимо решить
вопрос о проведении современной химиотерапии
(с учетом уровня ХГ в послеоперационном
периоде и данных повторного обследования).
39.
• Контрацепция рекомендуется в течении 612 месяцев после наступления ремиссии• Оральные контрацептивы не влияют на
уровень ХГ, не увеличивают частоту
осложнений



































 Медицина
Медицина