Похожие презентации:
Острый и хронические гломерулонефриты
1.
Острый ихронические
гломерулонефриты
2.
Группа диффузных заболеванийпочек, развивающихся на
иммунной основе и
протекающая с двусторонним
поражением всех или почти
всех клубочков
3.
Первичный ГН – самостоятельноезаболевание
Вторичный ГН – возникает при других
заболеваниях, преимущественно при
диффузных болезнях соединительной
ткани (СКВ, ревматическая
лихорадка, ревматоидный артрит)
4.
Диффузный гломерулонефрит –поражены все клубочки обеих
почек (проявляется клинически!)
Очаговый гломерулонефрит –
поражены не все клубочки, часто
при вторичном ГН, обычно
изолированный мочевой синдром
5.
острое иммуновоспалительноезаболевание почек с
преимущественным поражением
клубочкового аппарата,
клинически проявляется
остронефритическим синдромом
(сочетание мочевого синдрома,
отечного синдрома и АГ)
6.
Β-гемолитический стрептококк группы А12 и 49 штаммы (в 60-80%). Заболевание
возникает через 2-3 недели после
перенесенной стрептококовой инфекции
(ангина, фарингит, рожистое воспаление)
Введение сывороток, вакцин,
лекарственных средств (заболевание
возникает после 2-3 инъекции)
Переохлаждение в условиях повышенной
влажности
7.
Стрептококковая инфекцияОбразование противострептокковых АТ, образование
комплексов АГ+АТ+комплемент
Фиксация иммунного комплекса на базальной
мембране сосудов почечного клубочка
Активация медиаторов воспаления
Повышение
проницаемости
капилляров
Расширение пор
базальной
мембраны
Тромбоз сосудов почечного
клубочка и отложение фибрина
на базальной мембране
8.
Повреждение клубочков с клеточнойпролиферацией или без нее
Клинические проявления болезни:
Отечный синдром
Мочевой синдром
Синдром артериальной гипертензии
9.
Нефритические (капиллярные) - повышениеактивности гиалуронидазы, что ведет к деполимеризации
мукополисахаридов стенки капилляров и повышению их
проницаемости, вследствие чего в ткани из сосудов
выходят жидкость и белок.
Нефротические (гипопротеинемические) –
протеинурия более 3-3,5 гр/сутки приводит к
гипопротеинемии и снижению онкотического давления
плазмы, нарушается взаимоотношение между
онкотическим и гидростатическим давлением и часть
жидкости задерживается в тканях.
10.
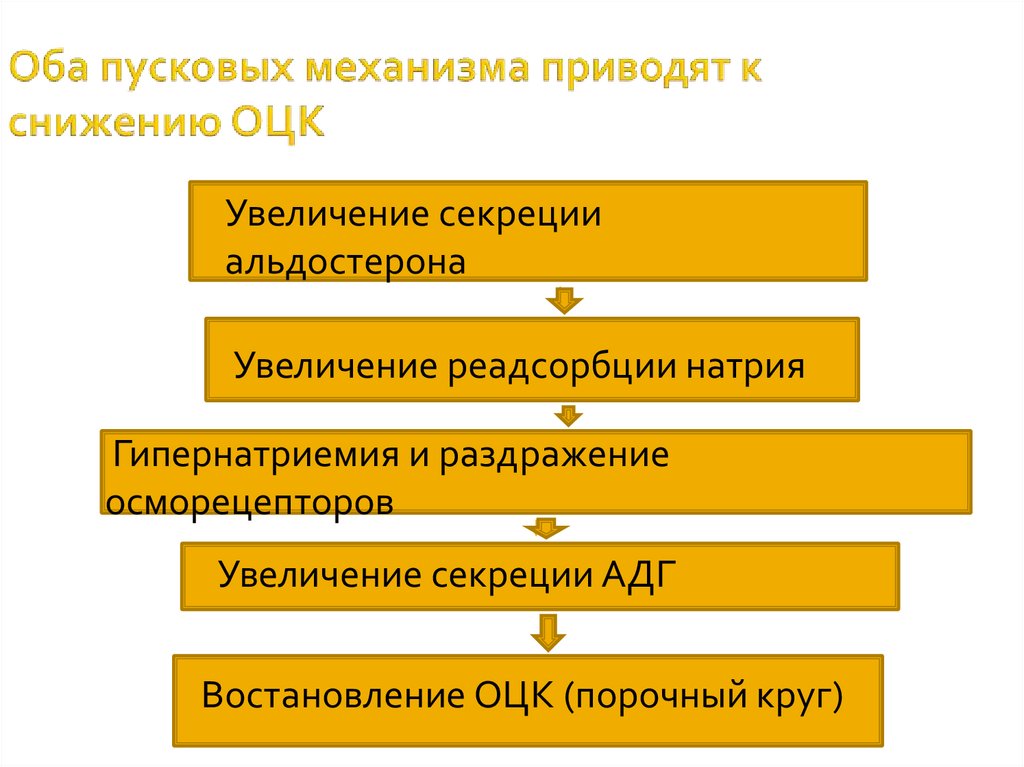
Увеличение секрецииальдостерона
Увеличение реадсорбции натрия
Гипернатриемия и раздражение
осморецепторов
Увеличение секреции АДГ
Востановление ОЦК (порочный круг)
11.
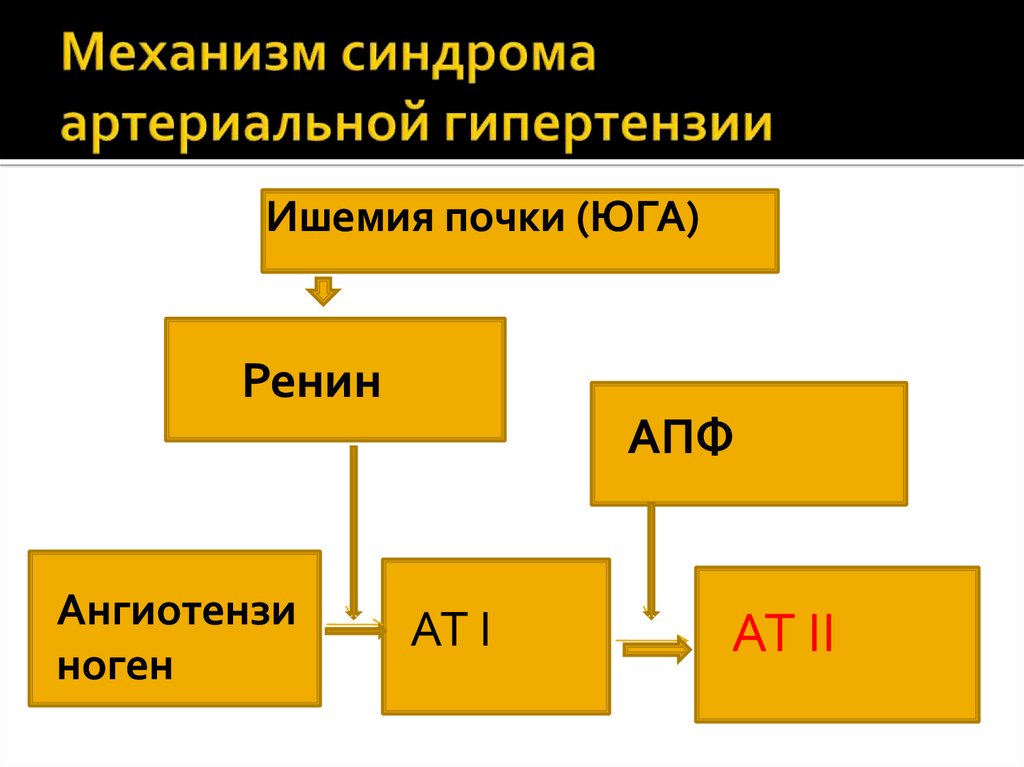
Ишемия почки (ЮГА)Ренин
АПФ
Ангиотензи
ноген
АТ I
АТ II
12.
головная боль, слабость, общее недомогание,снижение аппетита, одышка, сердцебиение, боли
в области сердца и поясницы, малое количество
и изменение цвета мочи, появление отеков.
Выраженность жалоб различна
Иногда боли в поясничной области могут быть
очень интенсивными, что обусловлено
набуханием почек, повышением
внутрипочечного давления и в результате
растяжением почечной капсулы, но в ряде
случаев они отсутствуют.
13.
больных отмечается бледность кожныхпокровов,
одутловатость лица(нефритические отеки)
в тяжелых случаях больные занимают
вынужденное сидячее или полусидячее
положение в постели вследствие явлений
острой (чаще левожелудочковой) сердечной
недостаточности; наблюдается цианоз губ,
акроцианоз; дыхание глубокое, учащенное и
затруднено.
14.
• боли в поясничной области с обеих сторон;• повышение температуры тела;
• олигурия;
• красноватый цвет мочи или цвет «мясных помоев» в
результате гематурии, которая является обязательным и
постоянным признаком острого гломерулонефрита (иногда
количество эритроцитов может превышать 10-15 в поле
зрения);
• протеинурия (количество белка в моче обычно колеблется
от 1 до 10 г/л, но нередко достигает 20 г/л и более, однако
высокое содержание белка в моче отмечается лишь в
первые 7-10 дней, поэтому при позднем исследовании мочи
протеинурия чаще оказывается невысокой - менее 1 г/л);
• появление в моче цилиндров (гиалиновых, зернистых,
эритроцитарных), эпителиальных клеток)
15.
артериальная гипертензия наблюдается у 70-90%больных, преимущественное повышение
диастолического АД, большинстве случаев не
достигает высоких цифр (180/120 мм рт. ст.)
Жалобы на головную боль, мелькание мушек перед
глазами, одышку смешанного характера
возможно развитием острой левожелудочковой
недостаточности с появлением картины сердечной
астмы и отека легких;
наклонностью к брадикардии;
изменением глазного дна - сужением артериол,
отеком соска зрительного нерва, точечными
кровоизлияниями.
16.
• «бледные» отеки преимущественно вобласти век, появляющимися утром;
• со временем вследствие массивной
протеинурии отеки становяться
массивными, рыхлыми, по всему телу, в
тяжелых случаях возможна анасарка;
• гидротораксом;
• гидроперикардом;
• асцитом.
17.
Протеинурия – в 100% случаев, степеньвыраженности разная, в основном от 1 до
3 г/л
Гематурия – в 100% случаев; эритроциты
выщелоченные , макрогематурия – моча в
виде «мясных помоев»
Цилиндрурия (гиалиновые цилиндры) –
приблизительно 90%
18.
Острая левожелудочковая сердечнаянедостаточность
Почечная эклампсия
19.
Наблюдается у больных с высокой артериальнойгипертензией вследствие перегрузки левого желудочка.
Этому способствует отечное пропитывание тканей, в том
числе миокарда.
При осмотре во время приступа удушья состояние больных
тяжелое, положение вынужденное – сидя с опущенными
ногами. Выражен диффузный (центральный) цианоз, дыхание
частое, поверхностное, в стадии отека легких – клокочущее.
Отмечается отхождение обильной, пенистой мокроты.
При аускультации в стадию интерстициального отека легких
дыхание жесткое, могут быть сухие хрипы, в стадии
альвеолярного отека дыхание ослабленное, разнокалиберные
влажные хрипы выслушиваются над всей поверхностью
легких.
20.
Возникает вследствие отека мозга. Проявляетсясудорожными эпилептиформными припадками. Основные
симптомы эклампсии: после вскрикивания или шумного
глубокого вздоха больной теряет сознание, появляются
вначале тонические, затем клонические судороги,
продолжительностью от нескольких минут до получаса.
При осмотре: цианоз лица и шеи, набухание шейных вен,
широкие зрачки, изо рта вытекает пена, окрашенная
кровью (прикус языка), дыхание шумное, хрипящее,
пульс редкий, напряженный; артериальное давление
высокое, ригидность мышц. Смерть может наступить
вследствие заклинивания продолговатого мозга в
большом затылочном отверстии.
21.
Сохранение протеинурии более 1 годаСохранение гематурии более 6
месяцев
Сохранение АГ более 3 месяцев
22.
Первично-хронический -85-90% (ванамнезе нет указания на перенесенный
острый ГН)
Вторично-хронический - 10-15%
23.
Антигенная стимуляция (бактерии, вирусы, микоплазмы)↓
Формирование иммунных комплексов (антиген, антитело, комплемент С3), которые
имеют разный электрический заряд
↓
Фиксация циркулирующих иммунных комплексов на структурных сегментах стенки
клубочков (формирование субэндотелиальных, интрамембранозних,
субэпителиальных, менингеальных депозитов) ↓Формирование цитокинов
↓
Хемотаксис полиморфно ядерных лейкоцитов, моноцитов, эозинофилов
Активация протеолитических ферментов
↓
Растворение генетически чужих фиксированных иммунных комплексов
↓
Повреждение капилляров клубочков (увеличение проницаемости их базальной
мембраны для компонентов плазмы);Схема хронизации процеса Контакт
тромбоцитов к поврежденному эндотелию
↓
Гиперагрегация тромбоцитов, функциональная активация
↓
Увеличение синтеза тромбоксана А2
↓
Нарушение регионарной гемодинамики и повышение проницаемости сосудистой
стенки
24.
Латентная – изолированный мочевойсиндром
Гипертоническая – мочевой синдром в
сочетании с АГ
Нефротическая – отечный и мочевой
синдромы (проявления нефротического
синдрома)
Смешанная – отечный, мочевой синдромы
и АГ (нефротический синдром+АГ)
25.
самая частая форма хронического ГН, протекает сизолированным мочевым синдромом. Проявляется
лишь изменениями мочи: протеинурия до 1-2-3
г/сут, небольшая эритроцитурия. Течение обычно
медленнопрогрессирующее, прогноз лучше при
изолированной протеинурии, хуже при сочетании
протеинурии с эритроцитурией, 10-летняя
выживаемость составляет 85-70%. Нередко диагноз
ставят случайно, при каком-либо обследовании или
при появлении признаков хронической почечной
недостаточности.
26.
Встречается в 10-20% случаевпротекает с нефротическим синдромом: протеинурия выше 3,5
г/сут, гипоальбуминемия, отеки, гиперхолестеринемия.
Нефротический синдром обычно носит рецидивирующий
характер, реже имеет персистирующее течение с постепенным
присоединением артериальной гипертонии и почечной
недостаточности.
Лицо у больных с нефротической формой ХГН одутловатое, на
конечностях, особенно нижних, в области поясницы, живота,
на половых органах появляются большие отеки тестоватой
консистенции, после надавливания пальцами на голенях,
пояснице долго сохраняются углубления (ямки). Кожные
покровы бледные, холодные на ощупь, сухие, часто
шелушащиеся; при массивных отеках на коже голеней, стоп и
реже в других местах образуются трещины.
Прогноз хуже при сочетании с выраженной эритроцитурией
27.
медленнопрогрессирующая форма нефрита, очень редкотребующая активной терапии.
минимальный мочевой синдромом (протеинурия обычно не
выше 1 г/сут, незначительная эритроцитурия) в сочетании с
выраженной артериальной гипертонией.
АД повышается уже в дебюте болезни; по мере увеличения
продолжительности заболевания давление становится все
более высоким и стойким. Артериальное давление чаще
повышается умеренно (до 160/100 мм рт. ст.), реже достигает
180/110 мм рт. ст., но в ряде случаев уже в ранние сроки
заболевания может значительно превышать этот уровень,
достигая 200/115-250/120 мм рт. ст. Гипертония носит
преимущественно диастолический характер.
28.
Больные жалуются на головные боли,головокружение, иногда на нарушение зрения, боли
в области сердца, часто по типу стенокардии.
При объективном исследовании рано выявляются
признаки гипертрофии левого желудочка: при
осмотре – смещение верхушечного толчка влево и
вниз. Он становится разлитым, усиленным.
Выслушивается акцент II тона над аортой.
На ЭКГ, особенно у больных с длительным
течением заболевания, помимо признаков
гипертрофии левого желудочка, обнаруживаются
явления ишемии миокарда, признаки перегрузки
левого желудочка.
29.
характеризуется сочетанием нефротическогосиндрома с артериальной гипертонией, неуклонно
прогрессирующим течением.
В некоторых случаях развитие одного синдрома
предшествует другому, но чаще они возникают
одновременно, причем клиническая картина
нефротического синдрома обычно выражена ярко, а
уровень артериального давления повышен
значительно.
Клинически неблагоприятная форма
Прогноз для жизни пациентов определяется
скоростью и выраженностью развития ХПН.
30.
прижизненное морфологическоеисследование почечной ткани с помощью
чрескожной пункции под контролем УЗИ.
Биопсия проводится с помощью длинной
тонкой иглы, которая проводится через кожу
и мышцы. На другом конце иглы обычно
бывает шприц, с помощью которого в иглу
собирается определенное количество ткани
почки.
31.
уточнение диагноза (гломерулонефрит,амилоидоз почек, диабетическая
нефропатия, онкологическая патология;
- для выбора оптимальной терапии;
- для динамического наблюдения за
эффективностью терапии, а также
контроля за состоянием трансплантата при
пересадке почки
32.
Абсолютные:единственная функционирующая
почка, аллергическая реакция на новокаин,
нарушение
свертываемости
крови
тромбоцитопении, геморрагические диатезы, прием
антикоагулянтов, аспирина), аневризма почечной
артерии, тромбоз почечных вен, гидронефроз,
кавернозный туберкулез почки, опухоль почки.
Относительные:
тяжелая
диастолическая
гипертония (выше 110 мм рт. ст.),выраженная
почечная недостаточность, далеко зашедшая стадия
общего атеросклероза, узелковый периартериит,
миеломная болезнь, нефроптоз, патологическая
подвижность почки
33.
Диффузный пролиферативныйГН с полулуниями
Мезангиопролиферативный
Мезангиокапиллярный
ГН с минимальными изменениями
Фокально-сегментарный
гломерулосклероз
Мембранозный
Фибропластический
































 Медицина
Медицина








