Похожие презентации:
Планирование и осуществление сестринского ухода за неврологическим пациентом в критическом состоянии. Лекция 9
1.
Планирование иосуществление сестринского
ухода за неврологическим
пациентом в критическом
состоянии
2.
• Наиболее часто критические состояния в клиническойпрактике наблюдаются при инсульте, черепно-мозговой
травме, опухолях мозга, менингитах и энцефалитах, при
отравлениях.
• Больные госпитализируются в отделения интенсивной
терапии.
• Сестринский процесс (СП) предполагает системный
подход в организации работы медицинской сестры,
который позволяет пациенту получить полноценный
уход, а медицинской сестре удовлетворение от своей
работы.
3.
• Сестринский процесс – научный методпрофессионального решения проблем пациента. Он
направлен на укрепление, сохранение здоровья и
предотвращение заболеваний, планирование и оказание
помощи во время болезни и реабилитации с учетом всех
составляющих здоровья для обеспечения максимальной
физической, психической и социальной независимости
человека.
• Цель СП – так организовать сестринскую помощь,
включить в план своей работы такие мероприятия и так
выполнить их, чтобы, несмотря на болезнь, человек и его
семья могли реализовать себя, повысить качество жизни.
4.
• Для успешного использования сестринского процесса в неврологической практикемедицинская сестра должна:
• владеть основными манипуляциями постовой, процедурной, палатной медсестры и
медсестры приемного покоя
• понимать и знать сущность сестринского процесса, его цели, этапы и правила
реализации
• знать основные нозологические формы неврологических заболеваний,
особенности их течения, осложнения, проблемы, возникающие у пациентов,
страдающих этими заболеваниями
• знать алгоритмы неотложных состояний, встречающихся в неврологической
практике, обладать навыками их выполнения
• знать основные лекарственные средства, использующиеся в неврологической
практике (дозы, пути, скорость, правила их введения, побочные действия), для
предотвращения развития рецидива основного или сопутствующего заболевания
• основные ограничения по видам диет (для воспрепятствования ухудшения
состояния пациента из-за возможного осложнения основного либо сопутствующего
заболевания)
• владеть навыком специфических манипуляций (ассистирование при проведении
блокад, люмбальных пункций)
• владеть этико-деонтологическим подходом с учетом особенностей течения
неврологических заболеваний
• знать особенности работы в гериатрической практике
5.
• 1 ЭТАП – ОЦЕНКА СОСТОЯНИЯ ПАЦИЕНТА Цель 1 этапа – определениепотребности пациента в уходе. При оценке источниками информации
являются: сам пациент, его семья, медицинский персонал,
медицинская документация.
• 2 ЭТАП – СЕСТРИНСКИЙ ДИАГНОЗ Цель 2 этапа – выявление проблем
пациента и их идентификация (настоящая или потенциальная
проблема).
• 3 ЭТАП – ПЛАНИРОВАНИЯ Цель 3 этапа – составление плана ухода
совместно с пациентом для решения его проблем. План ухода состоит
из целей, которые должны быть индивидуальным, реалистическим,
измеряемым, с конкретными сроками достижениями.
• 4 ЭТАП - ВЫПОЛНЕНИЕ Цель 4 этапа – провести сестринское
вмешательство, предназначенное для достижения цели. Виды
сестринских вмешательств: · независимые · зависимые ·
взаимозависимые При работе в отделении достижение цели
осуществляется совместно с другими специалистами.
• 5 ЭТАП – ОЦЕНКА ЭФФЕКТИВНОСТИ УХОДА Оценивает сама медсестра,
учитывая мнение пациента. Цель может быть достигнута полностью,
достигнута частично или не достигнута. Важно указать причину, по
которой не достигла цели.
6.
• ОСНОВНЫЕ ПРИНЦИПЫ УХОДА ЗА БОЛЬНЫМИ В КРИТИЧЕСКИХ СОСТОЯНИЯХ• Основными являются две категории мероприятий - проведение
интенсивной терапии и специализированный уход за больными.
• Интенсивная терапия направлена на поддержание и коррекцию расстройств
жизненно важных функций - дыхания и кровообращения. Ответственная
задача медицинского персонала - мониторинг состояния пациента.
Для этого применяют:
• - специфическое лечение;
• - систематический контроль уровня сознания;
• - контроль величины зрачков;
• - контроль и поддержание на оптимальном уровне показателей
электролитного, газового состава крови и кислотно-щелочного баланса;
• - контроль достаточного поступления жидкости в организм;
• - адекватное питание;
• предупреждение развития осложнений основного заболевания;
• - предупреждение инфекционных осложнений.
7.
Специализированный уход за больным в стационаре:• уход за кожей,
• профилактика пролежней,
• Уменьшение риска развития пневмонии и аспирации,
• питание,
• гидратация,
• Уход при нарушении функции тазовых органов.
8.
• Необходимо:• предупреждение и организация лечения осложнений, связанных
с неподвижностью и сопутствующими заболеваниями;
• определение функционального дефицита и сохранных
возможностей пациента;
• улучшение общего физического состояния пациента;
• выявление и лечение психоэмоциональных расстройств;
• предупреждение обострения заболевания.
• Неподвижность неврологического пациента служит причиной
развития многих осложнений – пролежней, тромбоза глубоких
вен, пневмонии, депрессии. Правильный уход и ранняя
активизация больного во многом способствуют предупреждению
этих явлений
9.
Роль медицинской сестры в осуществлении сестринского процесса:• выполнение врачебных назначений;
• функциональная оценка и динамическое наблюдение за состоянием
пациента;
• удовлетворение потребностей пациента в адекватном питании и
потреблении жидкости;
• ведение к минимуму физического и эмоционального дистресса;
• снижение риска вторичных осложнений
• коррекция нарушений дыхания
• контроль терморегуляции
• поддержание гемодинамики
• коррекция нарушений психики
• снижение риска вторичных осложнений
• Профилактика тромбоза глубоких вен нижних конечностей
• Профилактика пролежней
• Лечение боли и отека в парализованных конечностях.
10.
Коррекция нарушений дыхания.Обеспечение проходимости дыхательных путей путем предупреждения
обструкции является приоритетной задачей у больных с неврологическими
заболеваниями:
• находящихся в коме
• при рвоте.
Основные причины обструкции дыхательных путей:
• западание корня языка
• аспирация рвотных масс
• участие кашлевого рефлекса и
• накопление мокроты в трахеобронхиальном дереве.
Профилактика обструкции дыхательных путей:
• удаление съемных зубных протезов
• регулярная санация ротоглотки
• контроль положения пациента
• изменение положение тела
• пассивная дыхательная гимнастика
11.
Уход за полостью рта• Неврологический больной, особенно находящийся в тяжелом или
бессознательном состоянии, нуждается в тщательном уходе за
полостью рта. При ослаблении защитных сил организма даже
обычная флора полости рта может стать патогенной и вызвать
гингивит, стоматит и воспаление околоушной железы (паротит).
Необходимо протирать полость рта 2—3 раза в сутки 2—4%-ным
раствором борной кислоты, 3%-ным раствором перекиси
водорода, слизистую оболочку увлажнять щелочной водой,
удалять остатки пищи. Это можно сделать ватным тампоном,
смоченным в вышеуказанных растворах. Влажный тампон можно
удерживать хирургическим инструментом — корнцангом или
длинным пинцетом. Если у больного плохо открывается рот,
можно надеть перчатку на одну руку, на указательный палец
намотать чистую салфетку, смоченную в растворе, и хорошенько
обработать ротовую полость вручную.
12.
• - Регулярная санация ротоносоглотки: используют вакуумныйотсос с последующим промыванием полости рта мягким
антисептическим раствором (например, 5% настой ромашки).
Аналогично при искусственной вентиляции легких с помощью
мягкого силиконового катетера и вакуумного отсоса санируют
трахеобронхиальное дерево.
• - Предупреждение развития контрактур у больных с резко
угнетенным сознанием - фиксация конечностей в определенном
положении.
• - Контроль за состоянием инфузионных систем, зондов и
катетеров.
• - Контроль адекватности диуреза и функций кишечника.
Лекарственные средства пациентам с угнетенным сознанием
лучше вводить внутривенно через системы длительного введения
жидкостей, во избежание абсцессов в месте внутримышечной
инъекции.
13.
• При некоторых состояниях, например, при черепно-мозговыхтравмах, геморрагическом инсульте, часто нарушается сознание,
а в ряде случаев бывает нарушение внешнего дыхания; в таких
случаях накладывают трахеостому. Вдыхаемый через
трахеостомическую трубку воздух или неувлажненный кислород
сушит слизистую оболочку трахеи и бронхов, что может повлечь
за собой развитие трахеита, бронхита, пневмонии. Поэтому
необходимо строго следить за тем, чтобы вдыхаемая через
трахеостомическую трубку газовая смесь была теплой и
увлажненной. Через каждые 1—2 ч выходную часть
трахеостомической трубки необходимо промывать, закапывать в
трахею 2—3 капли 5%-ного раствора соды с антибиотиками и не
менее 5—6 раз в сутки с помощью мягкой полиэтиленовой
трубки отсасывать слизь из трахеи через трахеостому. Повязка
вокруг трахеостомической трубки должна быть сухой и чистой.
Эти мероприятия улучшают легочную вентиляцию и повышают
содержание кислорода в крови.
14.
Адекватное питание пациентаПитание пациента должно осуществляться с учетом следующих
требований:
• общая калорийность 2000-3000 Ккал в сутки
• бесшлаковое, гомогенное с повышенным содержанием белка
• с повышенным содержанием витаминов
• с учетом диетических рекомендаций по основному и сопутствующим
заболеваниям.
Метод кормления зависит от степени угнетения сознания и сохранения
глотательного рефлекса.
Расширение рациона питания производится за счет молочнорастительной пищи с содержанием клетчатки.
Пациент принимает пищу сначала в кровати (высокое положение
Фаулера и специальный столик), по мере расширения двигательного
режима сидя за столом. Максимальное количество действий должен
выполнять сам больной для раннего восстановления бытовых навыков.
15.
Кормление неврологических больных• Больным в коматозном состоянии в первые сутки пищи можно не давать.
Если больной глотает, с помощью поильника следует вводить жидкость (чай,
соки) небольшими порциями.
• При нарушениях глотания возможно попадание пищи и жидкости в бронхи.
Поэтому кормление проводят через зонд, вводимый в желудок через рот
или нижний носовой ход.
• Если больной в течение нескольких суток находится в бессознательном
состоянии, его также кормят через зонд. При введении зонда можно
воспользоваться ларингоскопом. Прежде чем вводить через зонд
питательную смесь, необходимо убедиться, что зонд находится в желудке.
Если во время кормления возникает рвота, то голову больного необходимо
повернуть в сторону, очистить ротовую полость от рвотных масс. При
поперхивании больного следует кормить «киселеобразной» пищей —
киселем, жидкой манной кашей, кефиром.
• Следует помнить, что тяжелого неврологического больного нужно кормить
чаще, небольшими порциями, с перерывами. Надо следить, чтобы больной
не поперхнулся, не утомился, иначе он может отказаться от еды. Поить
больного можно из поильника или чайной ложки, чай не должен быть
горячим. Пища должна быть калорийной, богатой витаминами, содержать
мясные, молочные продукты, овощи, фрукты.
16.
• Необходимо помнить, что у лиц в коматозном состоянии при кормлениичерез зонд очень часто может случаться аспирация, следовательно, в первые
дни коматозного состояния необходимо применять только парентеральное
питание.
• Исключительно при парентеральном питании больные быстро истощаются,
и кормление через зонд начинают на третьи сутки. В качестве
парентерального питания используют введение изотонического раствора
хлорида натрия внутривенно или подкожно в бедро, медленно, не более
500—600 мл за один сеанс. Для лучшего всасывания на место введения
ненадолго прикладывают теплую грелку через пеленку. Общее количество
вводимой жидкости в первый день не должно превышать 1 л, а в
последующие, при назначении дегидратационной терапии, вводят не менее
2—3 л.
• Кроме того, внутривенно вводят 300 мл 40%-ной глюкозы, в которую
добавляют 8—10 ЕД инсулина и 500 мл витамина С, витамины группы В,
(50—100 мл внутримышечно). У больных в коматозном состоянии
происходит угнетение соковыделительной и кислотообразующей функций
желудка и пищеварительных желез, поэтому можно применять желудочный
сок и экстрактивные сокогенные вещества. Учитывая, что больные могут
истощаться, на пятый день, по усмотрению врача, могут быть назначены
анаболические стероидные гормоны (метил-андростендиол, неробол).
Питание больных должно быть высококалорийным: 3000 —4000 ккал в
сутки, из них 95—120 г белка, 550—700 г углеводов, 40—60 г жиров. В случае
пареза мышц глотки и гортани накладывают гастростому.
17.
Контроль терморегуляции.Для поддержания функции терморегуляции необходимо
соблюдать следующие требования ухода:
• температура воздуха в помещении должна придерживаться в
пределах 18-20С
• необходимо проводить проветривание палаты
• недопустимо использование перин и толстых одеял на постели
больного.
18.
Уход при гипертермии• У больных с черепно-мозговой травмой при серьезных
нарушениях сознания часты случаи повышения
температуры. Поэтому для охлаждения тела используют
пузыри со льдом, завернутые в салфетку, их кладут на
область сердца и крупных магистральных сосудов, в
подмышечные впадины, паховые и подколенные
области, область локтевого сгиба. Пузыри со льдом
кладут и на голову больного. Гипотермия уменьшает
интенсивность клеточного метаболизма, явления отека
мозга и внутричерепной гипертензии, а также уменьшает
потребность вещества мозга в кислороде.
19.
Коррекция нарушений психики.• Любые психические нарушения сопровождаются нарушениями
памяти, внимания, эмоциональной неустойчивостью, утратой
контроля над психической деятельностью.
• Психоэмоциональные расстройства могут существенно нарушать
мотивации и адекватность поведения больного, значительно
затрудняя тем самым процесс реабилитации.
• Медицинская сестра должна: объяснить природу нарушений
родственникам по согласованию с врачом ограничить общение
пациента при выраженной эмоциональной лабильности и
утомляемости
• при необходимости многократно повторять инструкции и отвечать на
вопросы пациента подключить к лечению и реабилитации лиц,
вызывающих положительные эмоции не торопить пациента при
нарушении познавательных функций напоминать пациенту о времени,
месте, значимых лицах мотивировать пациента к выздоровлению.
20.
Боль и отек в парализованных конечностях.• Боль и отек в парализованных конечностях лечатся:
• полным исключением свисания конечностей
• применение пневматической компрессии или
• бинтованием специальными бинтами
• поддержанием достаточного объема пассивных движений
• периодическим приданием парализованным конечностям
приподнятого положения.
21.
Профилактика тромбоза глубоких венТромбоз глубоких вен нижних конечностей и связанная с ним
тромбоэмболия легочной артерии представляют серьезную проблему
ухода при ОНМК и других неврологических заболеваниях.
Больные с ОНМК относятся чаще всего к группе высокого риска, что
делает профилактику тромбоза обязательной.
У лежачих больных замедляется скорость кровотока по сосудам, что
способствует повышению свертываемости крови и развитию тромбоза
вен ног. Чаще такое происходит в парализованной конечности [8,9].
Медицинская сестра должна:
• забинтовать больную ногу эластичным бинтом,
• если у больного есть варикозное расширение вен проводить ручной
массаж (поглаживание и разминание) от стопы к бедру
• придать вынужденное положение в постели (лежа на спине,
приподнять ноги на 30-40 с помощью подушек и валиков).
22.
• Уход за кожными покровами• Очень важно при уходе за больными, находящимися в
бессознательном состоянии, следить за состоянием кожных покровов.
У лежачих больных, как правило, страдает питание кожи.
Неподвижное положение в постели в течение нескольких часов
вызывает местное нарушение кровообращения, приводит к ишемии
тканей и образованию пролежней.
• Первыми признаками появления пролежней являются покраснения и
мацерация. Чаще всего пролежни образуются в области затылка,
лопаток, крестца, ягодиц, пяток. В качестве профилактических мер
появления пролежней больного необходимо каждые 2—3 часа
переворачивать в постели, осторожно массировать кожу и протирать
ее 33%-ным раствором спирта или камфорным спиртом, регулярно на
несколько часов укладывать больного на резиновый круг, покрытый
пеленкой. Чтобы на простыне не было складок, ее углы привязывают к
ножкам кровати. При мацерации кожи назначают ультрафиолетовое
облучение, смазывание 2%-ным раствором марганца. Пролежни могут
образоваться у парализованных больных (при инсульте, миелите,
опухолях, травматическом поражении спинного мозга и др.) после
нескольких часов пребывания в одном положении в неблагоприятных
условиях (мокрая постель, складки)
23.
Профилактика пролежней.• Пролежни относятся к наиболее частой проблеме, с которой сталкиваются
при восстановительном лечении больных неврологического профиля.
• Возникновение пролежней сопровождается обычно такими осложнениями,
как боль, депрессии, инфекции. Речь идет о повреждении мягких тканей в
результате неправильного ухода: длительном сдавливании мягких тканей и
травмах их при различных перемещениях пациента .
• Если обездвиженный пациент длительно находится в одном и том же
положении (лежит в постели, сидит в кресле-каталке), то в мягких тканях,
которые сдавлены между поверхностью опоры и костными выступами
ухудшается крово- и лимфообращение, травмируется нервная ткань. Это
приводит к дистрофическим, а позднее - некротическим изменениям кожи,
подкожно - жировой клетчатки и даже мышц. Образованию пролежней
способствует влажная, неопрятная постель со складками и крошками.
• Избежать образования пролежней у пациента позволят частые
перекладывания его в различные положения в постели. Эти перемещения
осуществляют с учетом правил биомеханики тела каждые 2 часа.
24.
• Чтобы придать пациенту удобное, физиологическое положение,необходимы:
• функциональная кровать,
• противопролежневый матрац,
• специальные приспособления.
• К специальным приспособлениям относятся:
• достаточное количество подушек подходящего размера,
• валики из простыней, пеленок и одеял,
• специальные подставки для стоп, предотвращающие
подошвенное сгибание.
• Существующие положения пациента в постели: положение
Фаулера, положение "на спине«, положение "на животе«,
положение "на боку" , положение Симса
25.
Различают четыре стадии пролежней:
• некроз;
• образование грануляций;
• эпителизация;
• образование трофической язвы.
При некрозе медицинская сестра должна освободить раны от
некротических масс, устранить затеки и «карманы». Для этого местно
применяют антисептики (растворы риванола — 1:1000; 1:500; раствор
фурацилина — 1:4200), антибиотики и ультрафиолетовое облучение
раны.
• В стадии образования грануляций необходимо создать условия,
которые помогут заполнению раны грануляционной тканью. При этом
проводят аппликации озокерита, грязи.
• При тяжелых неврологических заболеваниях, параличах и парезах
нельзя применять грелки, гак как при нарушенной чувствительности
они могут привести к ожогу. Ожоги у этих больных заживают плохо, от
них может развиться септический процесс и появиться сгибательная
контрактура (тугоподвижность) в парализованной нижней конечности.
26.
• Медсестра обязана следить за чистотой и частотой сменыпостельного белья. Простыни надо менять часто. Смену
постельного белья у тяжелобольных проводят следующим
образом: больного кладут на край кровати или осторожно
поворачивают, или осторожно сдвигают на край, со свободной
части кровати убирают грязную простыню и протирают клеенку.
Чистую простыню, свернутую в рулон, раскатывают на свободной
части кровати. Больного переворачивают на застеленную
половину, убирают полностью грязную простыню и расстилают до
конца чистую. Менять белье нужно быстро, не причиняя, но
возможности, больному никаких неудобств.
27.
• Нарушения функции мочевого пузыря чаще всего развиваются в результатетравмы спинного мозга, реже при других его поражениях – рассеянном
склерозе, опухолях, дискогенной миелопатии, спинной сухотке.
• Основные задачи лечения при нейрогенной дисфункции мочевого пузыря
• 1. Снизить объем остаточной мочи и уменьшить пузырно-мочеточниковый
рефлюкс с тем, чтобы предупредить гидронефроз и мочевую инфекцию.
• 2. Уменьшить недержание мочи.
• 3. Повысить функциональную емкость пузыря так, чтобы опорожнение
мочевого пузыря происходило не чаще 4–6 раз в сутки.
• 5. Постоянной установки мочевого катетера следует по возможности
избегать.
• 6. Мочеприемник нельзя поднимать выше уровня мочевого пузыря (иначе
возможен пузырный рефлюкс). Иногда в мочеприемник добавляют
дезинфицирующее вещество.
• Отток мочи можно улучшить с помощью:
• 1) Ранней активизации больного (ходьба или перемещение с помощью
кресла-каталки). 2) Частой смены положения тела. 3) Приподнимания
головной части кровати.
• Обильное питье уменьшает риск мочевой инфекции и камнеобразования. В
отсутствие противопоказаний все больные с постоянным катетером должны
пить 3–4 л в сутки.
28.
Уход при катетеризации мочевого пузыря• При некоторых заболеваниях центральной нервной системы
(нарушение мозгового кровообращения, опухоли головного и
спинного мозга, миелит, травма позвоночника и спинного мозга)
возникают расстройства тазовых органов — задержка или недержание
мочи и кала.
• У больного в бессознательном состоянии при задержке мочи
необходимо определить наполнение мочевого пузыря. Путем
пальпации и перкуссии выявляют контуры мочевого пузыря, верхняя
граница которого может доходить до пупка, если он переполнен. При
анурии мочевой пузырь пуст. При задержке мочи прибегают к
катетеризации, которую проводят стерильным катетером (лучше
резиновым). Половые органы предварительно обрабатывают
растворами антисептиков. При повторных ка-тетеризациях для
профилактики мочевой инфекции мочевой пузырь необходимо
промывать антисептиками или антибиотиками. Если больному
показана постоянная катетеризация, катетер вводят в мочевой пузырь,
и свободный конец опускают в банку с антисептиком.
29.
Помощь при тошноте и рвотеТошнота и рвота – частые проявления неврологических расстройств.
Тошнота с рвотой наблюдается при раздражении вестибулярных
центров ствола мозга и блуждающего нерва. Рвота без тошноты –
следствие внутричерепной гипертензии.
Помощь:
• Регулярное применение противорвотных лекарственных препаратов
• Кормить и поить понемногу, но часто, исключить продукты,
усиливающие тошноту и рвоту
• Давать пить слабощелочную негазированную воду, избегать кислых
напитков
• Расположить рядом емкость для рвотных масс, обеспечить пациента
чистыми салфетками и водой для полоскания рта
• Своевременно выявлять признаки дегидратации
30.
Использование противорвотных препаратов:• Диазепам – уменьшает возбудимость стволового рвотного центра
• Галоперидол и тиэтилперазин – подавляют рвотный центр
• Метоклопрамид (церукал), домперидон (мотилиум) –
нормализуют моторику ЖКТ
• Антацидные и обволакивающие средства малоэффективны при
церебральной тошноте и рвоте
31.
Помощь при нарушении дефекацииЗадержка стула возможна у обездвиженных пациентов.
Рекомендуются:
• Ежедневные клизмы и применение ректальных свечей
• Регулярные попытки дефекации, совершаемые пациентом
• Использование широкой сдавливающей повязки на область
живота при дряблых мышцах передней брюшной стенки
• Использование желудочно-толстокишечного рефлекса (попытка
дефекации предпринимается непосредственно после еды)
• Обильное питье для смягчения каловых масс
• Включение в рацион чернослива, кураги, отрубей
• Использование слабительных средств
32.
Уход при острых расстройствах мозговогокровообращения
• Независимо от характера мозгового инсульта, медицинскому персоналу
необходимо соблюдать несколько правил:
• • следить, чтобы больной лежал на спине;
• • из ротовой полости по возможности извлечь съемные зубы;
• • в случае рвоты больного следует повернуть на бок и очищать ротовую
полость от рвотных масс во избежание их аспирации и последующего
развития аспирационной пневмонии;
• • при ухудшении состояния обеспечить прием необходимых лекарственных
препаратов, вдыхание кислорода, систематически отсасывать слизь из
полости рта и носоглотки;
• • проводить профилактику пневмоний, пролежней;
• • при непроизвольном мочеиспускании нужно проводить катетеризацию
мочевого пузыря;
• • при чрезмерном возбуждении больного следует сделать клизму с
хлоралгидратом (30—40 мл 4%-ного раствора);
• • перевозка больных в крайне тяжелом состоянии допускается только в
исключительных случаях, так как это может ухудшить их состояние.
33.
• При локализованных церебральных кризах очаговаясимптоматика превалирует над общемозговой, и это проявляется
парезами или параличами, расстройствами речи, парестезиями.
В таких случаях больного необходимо уложить, создать ему
условия покоя.
• При повышении артериального давления применяют
спазмолитические и гипотензивные средства: 2 мл 2%-ного
раствора папаверина в 10—20 мл 40%-ного раствора глюкозы
внутривенно, дибазол 2—5 мл 1%-ного раствора подкожно; 10 мл
25%-ного раствора магния сульфата на 0,25%-ном растворе
новокаина внутримышечно;
• при артериальной гипотонии — сердечные средства: кордиамин,
камфора, раствор мезатона, коргликона 0,06%-ный в 20%-ном
растворе глюкозы внутривенно.
• При головной боли — анальгетики.
34.
• Геморрагический инсульт. Появляется сильная головная боль,гиперемия кожи лица и слизистых, рвота, повышение АД и
температуры тела, сопор, кома, психомоторное возбуждение,
признаки очагового поражения (гемипарез и гемиплегия), может
появиться кровь в ликворе. Характерны расстройства дыхания и
сердечно-сосудистой деятельности.
• В таких случаях необходимо на голову положить пузырь со льдом
на несколько часов с перерывами на 1—2 ч.
• При наличии повышенного АД — дибазол, папаверин,
гипотиазид; вводят литическую смесь — аминазин 2,5%-ный — 2
мл; димедрол 1%-ный — 2 мл; промедол 2%-ный — 1 мл;
новокаин 0,5%-ный — 50 мл, глюкоза 10%-ная — 300 мл.
Дегидратирующие средства: глицерин, лазикс, новурит;
внутримышечно — магнезия.
• При расстройствах дыхания — трахеостомия.
35.
• Ишемический инсульт.• В первые часы возникновения инсульта при наличии слабой
сердечной деятельности применяют сердечные средства: камфору,
кордиамин, коргликон;
• для снятия спазма сосудов головного мозга — внутривенное введение
10 мл 2,4%-ного раствора эуфиллина в 10 мл 40%-ного раствора
глюкозы.
• Назначают вдыхание карбогена, с целью уменьшения образования
тромба — дикумарил, синкумар, гепарин, фибринолизин.
• При наличии парезов или параличей целесообразен массаж, лечебная
физкультура: первоначально — пассивные движения в
парализованных конечностях, а по мере восстановления мышечной
силы — активные движения.
• ЛФК сочетают с легким массажем.
• При повышении мышечного тонуса применяют мидокалм.
• Спустя две недели применяют рассасывающую терапию: растворы
йодида калия (0,5—2%-ный раствор по 1 ст. л. 2—3 раза в день после
еды в течение 3—4 недель); внутримышечно алоэ (1—2 мл через день
№ 15-20).
36.
Отек головного мозга• Возникает при тяжелом течении инсульта, черепно-мозговой травмы,
менингитах, энцефалитах, опухолях мозга. Это угрожающее жизни
состояние. Симптомы:
1. Нарушение сознания
2. Тошнота и рвота, не связанные с приемом пищи
3. Бради – или тахикардия
4. Гипо- или гипертанзия
5. Нарушение ритма дыхания (тахи – или апноэ)
6. Изменение реакции зрачков на свет
7. Изменение величины зрачков
8. Сходящееся косоглазие и диплопия
9. Разностояние глазных яблок по вертикали
10. Эпилептические приступы
11. Приступы децеребрационной ригидности
37.
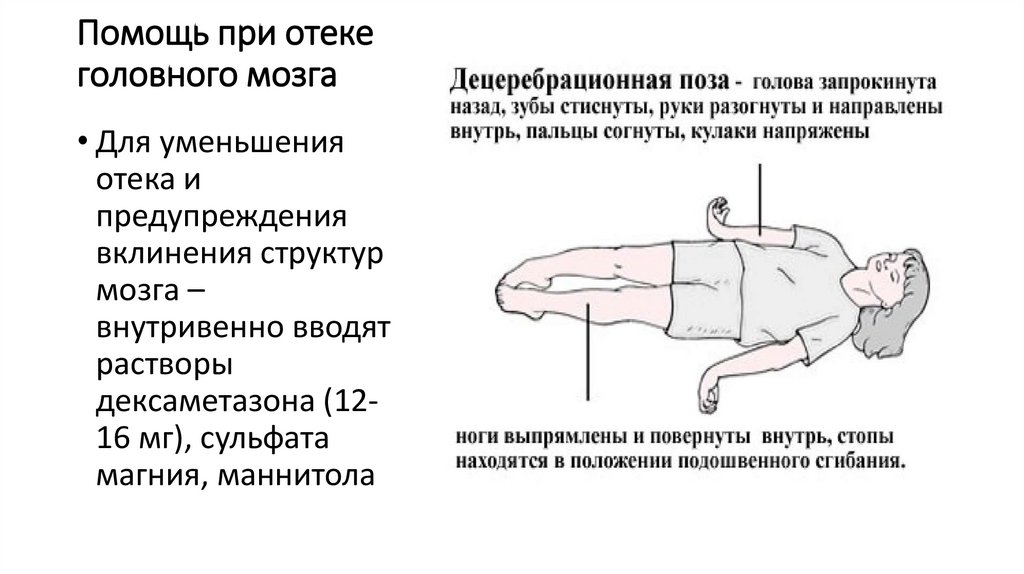
Помощь при отекеголовного мозга
• Для уменьшения
отека и
предупреждения
вклинения структур
мозга –
внутривенно вводят
растворы
дексаметазона (1216 мг), сульфата
магния, маннитола
38.
Обморок• Обмороком называется внезапная кратковременная потеря сознания, при
которой происходит резкое снижение мышечного тонуса, ослабляется
деятельность сердечно-сосудистой и дыхательной систем. Обморок
представляет собой легкую форму острой недостаточности мозгового
кровообращения и обусловлен малокровием головного мозга. Чаще он
происходит у женщин. Для людей, которые подвержены обморокам,
характерны худощавое телосложение, непостоянство пульса, низкое
артериальное давление.
Причины:
• Спровоцировать обморок могут психическая травма, вид крови, болевое
раздражение, длительное пребывание в душном помещении, интоксикация
при различных неинфекционных и инфекционных заболеваниях, а также
голодное состояние.
• Симптоматический обморок, как правило, развивается на фоне хронических
заболеваний, которые приводят к кислородному голоданию. Больные могут
терять сознание во время приступов кашля. Это связано с тем, что при
длительном приступе кашля повышается давление в грудной клетке и
затрудняется венозный отток из головного мозга. В таких случаях
необходимо контролировать частоту пульса, сделать электрокардиограмму
для исключения заболеваний сердца.
39.
Симптомы• При обмороке вначале появляются затуманивание сознания, легкое
головокружение. Затем происходит полная потеря сознания с
выключением тонуса мышц, больной начинает медленно оседать. На
пике обморока утрачиваются глубокие рефлексы, пульс становится
очень слабым, дыхание – поверхностным, артериальное давление
снижается. Продолжительность такого приступа составляет несколько
десятков секунд, а затем происходит быстрое и полное
восстановление сознания без явлений потери памяти. Иногда обморок
может длиться несколько минут.
• Очень редко появляются обильное слюнотечение, непроизвольные
мочеиспускание и дефекация. По окончании обморока некоторое
время сохраняется общая слабость, больного тошнит, появляются
неприятные ощущения в животе.
• Когда развиваются тяжелые обмороки, сопровождающиеся
судорогами, их надо отличать от приступов эпилепсии, для чего
учитывать состояние больного после приступа и данные
электроэнцефалографии. После обычного обморока в отличие от
эпилепсии редко отмечается сонливость, не развивается потеря
памяти.
40.
Неотложная помощь• Пострадавшего необходимо положить на спину (при этом голова
должна быть несколько опущена относительно ног), расстегнуть
ворот верхней одежды, обеспечить доступ свежего воздуха (или
кислорода).
• К носу нужно поднести вату, смоченную нашатырным спиртом, и
обрызгать лицо холодной водой. В более тяжелом состоянии
пострадавшему подкожно вводят 10 %-ный раствор кофеина или
кордиамин, возможно применение сердечно-сосудистых средств
(0,5–1 мл 5%-ного раствора эфедрина гидрохлорида, 0,5–1 мл 15
%-ного раствора мезатона) подкожно или внутривенно.
• Госпитализации в большинстве случаев не требуется. Обмороки
на фоне хронических заболеваний не предполагают каких-либо
особых лечебных мероприятий. В первую очередь проводят
лечение основного заболевания, которое провоцирует их
развитие.
41.
Травмы позвоночника• Компрессионные переломы характеризуются снижением высоты тел
позвонков, их клиновидной деформацией, т. е. происходит
сплющивание тела позвонка. Травматические деформации
затрагивают тела, дужки позвонков, межпозвоночные диски. В
результате происходят нарушение функции позвоночного столба и
деформация просвета позвоночного канала. Осколки тел, дужек
позвонков, выпавшие межпозвоночные диски оказываются в просвете
позвоночного канала и сдавливают спинной мозг, спинно-мозговые
корешки. Сдавление спинного мозга способно вызывать и
кровоизлияние в просвет позвоночного канала во время травмы. При
грубых травмах позвоночника может происходить полный или
частичный разрыв спинного мозга. Это, в свою очередь, приводит к
неврологическим расстройствам различной степени выраженности.
• По принципу наличия или отсутствия повреждения спинного мозга
травмы позвоночника соответственно разделяют на осложненные и
неосложненные.
42.
Среди травм спинного мозга выделяют следующие:• – сотрясение спинного мозга – обратимое состояние, при котором
неврологическая симптоматика повреждения спинного мозга при
лечении проходит в течение нескольких часов;
• – ушибы спинного мозг характеризуются более грубыми
неврологическими нарушениями, которые лечат в течение
длительного времени; они способны частично сохраняться долгие
годы или до конца жизни, а также и нарастать до определенного
уровня; сюда же можно отнести и сдавление спинного мозга
гематомами или костными отломками;
• разрыв спинного мозга с повреждением проходящих в нем
проводящих путей и нервных клеток; бывает частичным или полным.
• Повреждение позвоночника в сочетании с нарушением целостности
кожи – открытая травма; при повреждении твердой мозговой
оболочки говорят о проникающей травме позвоночника.
• Заподозрить наличие травмы позвоночника и спинного мозга
позволяет уточнение деталей механизма травмы.
43.
Причины• Травмы позвоночника могут происходить при прямом
воздействии травмирующего фактора (прямой сильный удар в
область спины).
• При воздействии сверхнормальной нагрузки на позвоночник в
продольном направлении, например при прыжках с большой
высоты, возникают компрессионные переломы тел позвонков.
Они случаются и при чрезмерном сгибании или разгибании
позвоночника.
• Высока вероятность травмы позвоночника при падениях с
высоты, дорожно-транспортных происшествиях, падении на
голову тяжестей, нырянии в водоемах.
44.
Симптомы• Пострадавшие предъявляют жалобы на боли в области позвоночника. Наиболее
часто травмам с переломами подвержены поясничный и нижнегрудной отделы
позвоночника. Различные вывихи, подвывихи, переломовывихи позвонков нередко
встречаются в шейном отделе позвоночника. Выраженной неврологической
симптоматикой сопровождаются осложненные травмы шейного и грудного отделов
позвоночника.
• Неврологическая симптоматика повреждения спинного мозга проявляется
нарушением разных видов чувствительности, движений, функций тазовых органов,
т. е. можно наблюдать снижение силы в конечностях или полное отсутствие
движений, снижение или полное выпадение чувствительности кожи на туловище,
конечностях. Сперва после травмы отмечаются задержка мочи и непроизвольная
дефекация. При грубом повреждении спинного мозга у мужчин появляется
длительная эрекция. Конкретные проявления неврологической симптоматики
зависят от уровня повреждения позвоночника. Место нарушенной
чувствительности на теле служит ориентиром для определения уровня
повреждения спинного мозга.
• При повреждении спинного мозга на уровне шейного отдела позвоночника в
результате развития восходящего отека могут появиться нарушения дыхания и
сердечно-сосудистой деятельности, что приводит к смерти. При повреждениях
поясничного отдела позвоночника возникают нарушения функций тазовых органов
(дефекации, мочеиспускания), парезы нижних конечностей.
45.
Неотложная помощь• При травмах позвоночника и спинного мозга необходима
немедленная госпитализация в специализированный стационар.
• Неосложненная травма позвоночника при неправильной
транспортировке и недостаточном обездвижении пострадавшего
способна стать осложненной за счет смещения костных отломков
позвонков и повреждения спинного мозга, поэтому важно правильно
оказать первую помощь пострадавшему. При подозрении на травму
позвоночника нельзя изменять положения больного. Если это и
производится, то очень осторожно, с участием нескольких человек.
Нельзя пытаться разогнуть или «поправить» позвоночник. Перевозка
пострадавшего осуществляется на щите или жестких носилках.
• При выраженном болевом синдроме применяют анальгетики: до 4 мл
50 %-ного раствора метамизола натрия внутримышечно или
внутривенно, 2 мл (30 мг в 1 мл) кеторолака внутримышечно и др. Для
предотвращения отека спинного мозга внутримышечно вводят 20–40
мг фуросемида, но при обязательной катетеризации мочевого пузыря.
Дальнейшее лечение проводят в специализированном стационаре.
46.
Черепно-мозговые травмы• Черепно-мозговые – это травмы черепа и головного мозга. В
настоящее время они составляют около половины всех травм.
Нередко черепно-мозговые травмы сочетаются с другими
повреждениями организма и становятся причиной смерти
пострадавшего. Поэтому очень важно правильно распознать
черепно-мозговую травму и оказать соответствующую помощь.
• Травмы головного мозга сложны по своему механизму. Кости
черепа образуют достаточно прочную защиту для мозга. Это
обусловлено как строением самого вещества костей черепа, так и
их формой. Шарообразная форма черепа в определенной мере
позволяет снижать силовое воздействие травмирующего фактора.
Головной мозг же является очень нежной для механического
воздействия структурой. В черепе он находится как бы
погруженным в жидкость, что обеспечивает его фиксацию и в
какой-то мере предохраняет от грубого повреждения.
47.
• Такое строение черепа, головного мозга, наличие жидкости вчерепе обусловливают и особенности возникновения
повреждения головного мозга под действием травмирующего
агента. Во время механического воздействия на голову в черепе
возникает гидродинамическая волна, ударяющая по головному
мозгу и вызывающая повреждение его структур. Возникновение
этой волны в замкнутом пространстве (черепе) предопределяет
ее разнонаправленность за счет отражения от стенок черепа. В
дополнение инерция удара передается на головной мозг,
который противоположным полюсом может удариться о стенку
черепа, так как пространство в нем ограничено. Этим объясняется
возникновение в головном мозге нескольких контузионных
очагов различного расположения после однократного
воздействия механического фактора.
48.
• При механическом повреждении головного мозга образуетсяучасток размозженных клеток – контузионный очаг. Естественно,
функция головного мозга, обеспечиваемая данным участком,
частично или полностью выпадает. Если этот участок головного
мозга отвечает за движение, то выпадает функция
соответствующей конечности. Нередко при травмах
повреждаются лобные доли головного мозга, что приводит к
снижению способности к критике и психическим расстройствам.
• После травмы вокруг контузионного очага развивается
нарастающий отек головного мозга, что является реакцией ткани
на повреждение. В результате нарастания отека возникает
увеличение головного мозга в объеме. В ограниченном
пространстве черепа это приводит к сдавлению других структур
головного мозга и смещению его ствола. Смещение ствола
головного мозга и его защемление ведет к тяжелым сердечнососудистым и дыхательным расстройствам. Отек головного мозга
достигает своего пика на 3–4 сутки после травмы, потому обычно
в этот срок наступает значительное ухудшение состояния.
49.
• Следующий фактор, обусловливающий тяжесть травмы, – этовнутричерепные кровоизлияния.
• Внутримозговые гематомы создают дополнительный объем, что тоже
приводит к сдавлению мозговых структур, а также к развитию вокруг
них отека вещества головного мозга.
• При определенном виде механического воздействия на головной мозг
возможно повреждение его аксонов. В результате резкого ускорения
тела или его остановки после ускорения, вращательных воздействий
на голову нежные структуры аксонов головного мозга разрываются,
что способствует нарушению проведения нервных импульсов в
головном мозге, а следовательно расстройству взаимодействия его
структур. Наиболее подвержены повреждению аксоны мозолистого
тела, которое обеспечивает взаимодействие между полушариями
головного мозга. Повреждение его аксонов приводит к коматозному
состоянию с последующим переходом пострадавшего в вегетативное
состояние.
• Таким образом, механизм развития травм головного мозга достаточно
разнообразен. Это послужило основой для классификации, в которой
учитывается и вероятность развития инфекционных осложнений.
50.
• Различают открытые и закрытые черепно-мозговые травмы.• Открытыми считаются травмы черепа с повреждением кожи головы и
апоневротического шлема – соединительно-тканной оболочки черепа. То
есть ушибы, кровоподтеки на голове при отсутствии повреждения кожи – это
закрытые травмы. Раны, при которых повреждена целостность кожи, в ране
зияет кость или надкостница, относят к открытым черепно-мозговым
травмам.
• К открытым травмам относят черепно-мозговые травмы с кровотечением из
ушного прохода при исключении прямой травмы уха. Это бывает при
переломе основания черепа и говорит о тяжелой травме головного мозга.
• Открытые травмы делят на проникающие и непроникающие. О
проникающих открытых травмах говорят, когда есть повреждение твердой
мозговой оболочки, возникающее при разрушении травмирующим агентом
кости черепа. Проникающие травмы характеризуются истечением спинномозговой жидкости из носовых и ушных ходов, что случается при переломе
основания черепа. Проникающая черепно-мозговая травма всегда является
признаком тяжелой травмы головного мозга. Открытые, а особенно
проникающие травмы несут высокий риск развития инфекционных
осложнений. Иногда повреждение черепа имеется, а травмы головного
мозга не происходит. Обычно это случается при травматизации кожи головы
острыми предметами без проникновения в полость черепа.
51.
По характеру повреждения головного мозга закрытые и открытыечерепно-мозговые травмы классифицируют следующим образом:
• – сотрясение головного мозга – диффузное проникновение без грубого
структурного повреждения вещества головного мозга, при этой травме
создаются обратимые изменения в головном мозге;
• – ушиб головного мозга – это повреждение, при котором происходит
формирование контузионного очага в головном мозге; в зависимости
от количества, объема, местоположения, степени разрушения ткани
головного мозга определяют степень тяжести ушиба – легкую,
среднюю и тяжелую;
• – сдавление головного мозга субдуральными или эпидуральными
гематомами; тяжесть состояния определяется степенью сдавления
головного мозга, что в основном зависит от объема гематомы и в
меньшей степени – от ее местоположения; в большинстве случаев
протекает в тяжелой форме, но иногда бывает бессимптомным или
малосимптомным с последующим ухудшением состояния или
переходом в хроническую форму;
52.
• диффузное аксональное повреждение возникает при поврежденииаксонов головного мозга, это всегда тяжелая форма черепно-мозговой
травмы;
• – сдавление головы – достаточно специфическая травма, возникающая
при сдавлении головы чем-либо; встречается при землетрясениях,
когда голова сдавливается обломками строений; отмечается
сдавление и нарушение кровообращения кожных покровов черепа с
последующим некрозом и развитием интоксикации организма.
• Переломы костей черепа подразделяют на линейные и вдавленные.
Линейные переломы черепа – трещины костей черепа. О вдавленном
переломе свидетельствуют участки кости черепа, которые в результате
повреждения вдавились в его полость. Линейные переломы костей
черепа обычно не опасны, но характеризуют степень силы
травмирующего фактора, что важно для определения тяжести
повреждения головного мозга. При вдавленных переломах осколки
кости могут сдавливать вещество головного мозга. И те, и другие
переломы способны стать причиной развития эпидуральной
гематомы, которая порой приводит к сдавлению головного мозга.
53.
Причины• Черепно-мозговые травмы происходят при воздействии на голову механических
факторов (удары тупыми и острыми предметами), падениях, дорожных авариях,
завалах. Они нередко связаны со взрывной волной (при терактах, боевых
действиях).
Симптомы
• Признаки черепно-мозговой травмы могут быть достаточно полными и
специфическими, что не вызывает трудностей при диагностике. Но бывают случаи,
когда нелегко заподозрить наличие черепно-мозговой травмы или ее ведущую
роль в патологическом процессе.
• Установление диагноза черепно-мозговой травмы начинается с досконального
сбора анамнеза от самого пострадавшего либо сопровождающих его лиц или
очевидцев. Тщательный расспрос позволяет установить механизм травмы и
оценить ее возможный вред. Например, если травмирующим агентом служил
тяжелый предмет с малой площадью приложения и удар был достаточно сильным,
можно заподозрить вдавленный перелом костей черепа. При анализе механизма
травмирующего фактора важна логическая оценка возможного повреждения
черепа и головного мозга. В анамнезе необходимо установить факт угнетения
сознания в момент травмы, наличие потери памяти на события, предшествовавшие
травме или последовавшие после нее. При оценке этого эпизода нужно учитывать
наличие или отсутствие, а также выраженность алкогольного опьянения. После
уточнения деталей механизма травмы осматривают ее следы, которые также
важны для определения степени тяжести черепно-мозговой травмы.
54.
• Учитываются распространенность отека, кровоподтека мягкихтканей, их месторасположение, характер ран. Иногда можно
увидеть вытекающий из них детрит, сломанные кости, что
указывает на тяжелую черепно-мозговую травму. Истечение
крови из наружного слухового прохода или прозрачной жидкости
из носа – признак перелома основания черепа и соответственно –
тяжелой черепно-мозговой травмы. Сильное кровоизлияние
вокруг глаз, пучеглазие сразу после травмы или появление
кровоподтеков под глазами через 1–2 дня после травмы также
указывают на перелом основания черепа.
• Но не стоит забывать, что переломы носа и ушибы мягких тканей
в области лба тоже могут давать образование кровоподтеков под
глазами через несколько дней после травмы.
55.
• Следующим важным симптомом черепно-мозговой травмыявляется нарушение сознания. Это определяется по возможности
пострадавшего осознавать себя, ориентироваться в пространстве
и времени, выполнять команды, отвечать на вопросы,
реагировать на боль. Соответственно, чем сильнее угнетено
сознание, тем тяжелее черепно-мозговая травма. Однако надо
учитывать вероятное наличие алкогольного опьянения, на фоне
которого может быть угнетено сознание. Точно установить
причину в таких ситуациях сложно, поэтому угнетение сознания –
это признак, указывающий на необходимость срочного
обращения в специализированный стационар. Если
пострадавший в сознании, то следует уточнить жалобы.
56.
• Различают общемозговую и очаговую неврологическуюсимптоматику.
• Общемозговая неврологическая симптоматика представлена
жалобами на головную боль, тошноту, наличие однократной или
многократной рвоты, головокружение. Она может сопровождать как
легкую, так и тяжелую формы черепно-мозговой травмы.
• Иногда прослеживается менингеальная симптоматика,
проявляющаяся ощутимым напряжением мышц затылка и спины при
попытке пассивно привести к груди подбородок пострадавшего.
Наличие менингеальной симптоматики – это симптом среднетяжелой
или тяжелой черепно-мозговой травмы
• Очаговая неврологическая симптоматика характеризуется выпадением
различных функций: движения, чувствительности, речи, – появлением
судорог и т. д.
• Она всегда указывает на среднетяжелую или тяжелую черепномозговую травму.
57.
• Бывают случаи, когда после травмы человек ощущает себявполне удовлетворительно, но через 5–6 ч наступает резкое
ухудшение состояния. Такая картина характерна для сдавления
головного мозга эпидуральной гематомой или для травмы у
детей. Любое ухудшение состояния, особенно с нарастанием
угнетения сознания, является признаком осложнений и в
большинстве случаев требует оперативного вмешательства.
• Иногда случается, что явных данных о травме нет, отсутствуют ее
следы, но есть угнетение сознания или другая неврологическая
симптоматика. В этом случае тоже нельзя однозначно исключать
черепно-мозговую травму.
58.
Неотложная помощь• При любом подозрении на травму черепа или головного мозга надо
срочно доставить пострадавшего в специализированный стационар.
• Следует помочь пострадавшему занять положение лежа на боку для
предотвращения попадания рвотных масс в дыхательные пути. В
случае рвоты требуется освободить полость рта от рвотных масс,
помочь прополоскать рот, обеспечить доступ свежего воздуха в
помещение.
• При травмах мягких тканей черепа необходимо наложение стерильной
повязки. Иногда при нетяжелых травмах головы повреждаются мелкие
артерии, что может привести к массивной кровопотере. В этом случае
надо остановить кровотечение. Обычно это хорошо удается сделать
прижиманием пальцами кожи к черепу в зоне кровоточащего сосуда,
после чего следует наложить на это место тугую стерильную повязку с
валиком. В некоторых случаях производится обездвижение шейного
отдела позвоночника жестким воротником или подручным
материалом. Это связано с тем, что травмы головы нередко могут
сочетаться с повреждением шейного отдела позвоночника.
59.
• При интенсивной головной боли применяют анальгетики: до 4 мл 50%-ного раствора метамизола натрия внутримышечно или
внутривенно, 2 мл кеторолака (30 мг в 1 мл) внутримышечно и др.
• Давать таблетированные формы анальгетиков допустимо при
отсутствии тошноты и рвоты. Не рекомендуется использовать для
обезболивания наркотические анальгетики, так как они способны
угнетать дыхание. Применение анальгетиков недопустимо при
наличии сопутствующей травмы живота (затрудняет диагностику),
нецелесообразно – у больных с глубоким угнетением сознания.
• При рвоте и сильной тошноте вводят 2 мл раствора метоклопрамида
внутримышечно. Его применение неоправданно при тяжелой травме,
так как он угнетает дыхательный центр. В качестве противорвотного
средства можно использовать 2 мл 2%-ного раствора платифиллина
гидротартрата внутримышечно.
• По возможности пострадавшему делают кислородные ингаляции, что
предотвращает кислородное голодание головного мозга и его отек.
60.
Судороги• Под общим понятием «судороги» объединяют состояния, проявляющиеся
непроизвольными сокращениями скелетных мышц. Несмотря на то что
судорожный синдром у большинства людей проявляется почти одинаково, он
может развиваться под действием разных причин и быть симптомом различных
заболеваний.
Причины
• Судороги способны возникнуть под действием нескольких десятков
провоцирующих факторов. Среди них – эпилепсия, нарушение обмена
электролитов (при инфекционных болезнях, нехватке кальция и магния в
организме), раздражение оболочек головного мозга (менингит), повышение
температуры тела, снижение уровня глюкозы в крови, нехватка кислорода,
повреждения центральной нервной системы.
• Эпилепсия – это заболевание, при котором в каком-то участке головного мозга
спонтанно возникает очаг возбуждения. В зависимости от того, где именно
находится этот участок, болезнь может проявляться по-разному – от заикания до
классических судорожных припадков с потерей сознания.
• Судороги, развивающиеся при лихорадке, носят название фебрильных. Как
правило, они бывают в тех случаях, когда температура тела повышается быстро и
достигает 38–39 °C (у детей они возможны уже при 37,5 °C). В их возникновении
играет роль не только сам факт повышения температуры тела, но и отравляющее
действие на организм продуктов жизни микробов (чаще такая лихорадка
сопровождает инфекционные заболевания).
61.
• Существует такая разновидность судорог, как аффективнореспираторные. Это особая форма судорог, которая можетвозникнуть даже у внешне здорового человека. Как правило, ей
предшествует какой-то стресс – сильная боль (после травмы,
ожога, болезненной медицинской манипуляции) или чувство
страха в экстремальных ситуациях (например, дорожнотранспортном происшествии).
• Механизм их возникновения следующий: в стрессовой ситуации
усиливается выработка адреналина и других биологически
активных веществ, сходных с ним по действию. Они вызывают
учащение дыхания, что ведет к снижению в крови уровня
углекислого газа. Последнее и становится причиной мышечных
сокращений. У ребенка такие судороги могут наступить тогда,
когда он долго плачет; при этом он совершает глубокие вдохи.
62.
• Судорогами способны сопровождаться многие другие состояния:черепно-мозговая травма, инсульт, истерия.
Симптомы
• Для того чтобы правильно оказать неотложную помощь, нужно
уметь по симптомам определить или предположить причину
судорог.
• При эпилепсии, если это классическая ее форма, перед
судорожным приступом может быть так называемая аура –
изменение самочувствия больного, по которому он в состоянии
определить его приближение. У каждого человека аура
проявляется по-разному: в виде тревоги, чувства ползания
мурашек по телу, тяжести в голове и т. д. Эти ощущения очень
важны для диагностики, так как, сказав о них окружающим,
больной тем самым может предупредить о скором начале
судорожного приступа, что и определит алгоритм оказания ему
неотложной помощи.
63.
• Судороги, развивающиеся из-за нарушения обмена электролитов,чаще случаются при недостатке кальция в организме. У детей
дефицит этого макроэлемента носит название спазмофилия и
может проявляться тяжелыми симптомами. У взрослых людей
обычно бывает небольшая нехватка кальция, проявляющаяся
болезненными сокращениями икроножных мышц. Более
серьезные формы дефицита кальция, а следовательно, и более
тяжелые симптомы возможны, например, после неудачной
операции на щитовидной железе. В этом случае судорожные
приступы могут быть очень сильными и многократно
повторяться.
64.
• При фебрильных судорогах среди симптомов на первый планвыходят признаки основного заболевания (как правило,
инфекционного) и собственно лихорадки: покраснение кожи,
озноб (в начале стадии подъема температуры тела) или чувство
жара (когда температура тела достигла максимальных цифр),
слабость, головная боль, тошнота. Сами судороги могут носить
разнообразный характер: быть похожими на крупную дрожь,
распространяясь лишь по конечностям или на все тело,
проявляться в виде преходящего напряжения той или иной
группы мышц и т. д. Иногда они сопровождаются утратой
сознания. Как правило, повторяются они многократно до тех пор,
пока не снизится температура тела, однако способны возникать и
в виде одиночного непродолжительного судорожного приступа.
65.
• Определить судороги, причиной которых стал менингит илименингоэнцефалит, несложно, если знать об особенностях этих
заболеваний.
• При менингите отмечаются следующие симптомы:
предшествующая заболеванию острая респираторная инфекция,
значительное повышение температуры тела, мелкая сыпь на коже
в виде кровоизлияний, жалобы на сильную головную боль,
расстройства сознания, заторможенность пациента.
66.
• Аффективно-респираторныесудороги легко перепутать сэпилептическим припадком. Важным моментом в правильном
определении диагноза служат сведения о том, что незадолго до
приступа человек перенес какой-то сильный стресс. По характеру такие
судороги обычно клонические (беспорядочное сокращение различных
групп мышц) или смешанные, т. е. тонико-клонические. Во время них,
так же как и при эпилепсии, могут отсутствовать дыхание и угнетаться
сознание. Однако непроизвольные мочеиспускание и опорожнение
кишечника при таких судорогах довольно редки, приступ не переходит
в сон и в нем отсутствует четкое деление на фазы, как у эпилептиков.
Кроме того, если больной не один и есть возможность расспросить его
спутников, то тот факт, что ранее таких приступов не было, тоже
говорит в пользу стрессовых судорог.
• Если причиной судорог стала черепно-мозговая травма, то правильная
доврачебная диагностика возможна в двух случаях – если больной сам
о ней сообщит либо если на его голове заметны повреждения –
ссадины, кровоизлияния. По характеру они могут быть совершенно
разными.
67.
Неотложная помощь• Оказывая помощь, надо иметь в виду, что существуют как общие мероприятия при
судорогах любого происхождения, так и важные частности, при которых следует
учитывать причину возникшего состояния.
• Если у человека возник судорожный приступ (особенно большое значение это
имеет при сильных клонических и тонико-клонических судорогах), действовать
нужно очень быстро. Он опасен для больного несколькими моментами: вероятны
травмы при падении и во время судорог (иногда сильные сокращения мышц могут
вызвать даже переломы костей, а падение с высоты собственного роста или удар
головой о твердый предмет способны привести к внутричерепному
кровоизлиянию) и западание языка. Последнее в некоторых случаях даже приводит
к гибели больного: язык перекрывает дыхательные пути и прекращает доступ
кислорода к легким.
• Итак, в начале судорог, если человек падает, необходимо попытаться подхватить
его и при возможности уложить на мягкую горизонтальную поверхность. Это не
обязательно должна быть кровать – можно использовать постеленные на пол
матрац или одеяло. Зачастую, когда приступ случается на улице или в транспорте,
обеспечить подобное невозможно. В таком случае во время судорожного припадка
нужно изолировать больного от предметов, способных нанести ему повреждения, и
постараться ограничить движения его тела, чтобы не было сильных травм. Для чего
обычно приходится привлекать к помощи нескольких людей: сокращения мышц
очень сильные и резкие, и удержать человека в одиночку, если это не ребенок,
практически невозможно.
68.
• Для того чтобы предотвратить кислородное голодание, надо освободитьшею и грудь от стесняющей одежды и повернуть голову набок для
профилактики попадания в дыхательные пути содержимого желудка.
• Чтобы предупредить западание языка, в зубы больному следует вставить
шпатель и по возможности надавить им на корень языка. Можно
удерживать язык специальным инструментом – языкодержателем. При этом
больной не сможет полностью сомкнуть челюсти и язык не будет прокушен,
а также не перекроет дыхательные пути. При выполнении таких
манипуляций часто совершают множество ошибок. Во-первых, иногда
неправильно определяют время, когда нужно действовать. Обеспечивать
проходимость дыхательных путей требуется как можно быстрее от начала
судорожного приступа. Конечно, порой это бывает очень сложно – для того
чтобы преодолеть спазм челюстных мышц, необходимо приложить большую
силу. Но это надо сделать в короткое время, а не дожидаться окончания
припадка или хотя бы ослабления судорог – на этот момент возможно
отсутствие дыхания уже несколько минут, что способен оказаться
фатальным. Во-вторых, при вставлении шпателя в рот нужно соблюдать
технику безопасности: человек, оказывающий помощь, не должен вставлять
в рот свои пальцы, открывая челюсть больному, – последний может
непроизвольно сомкнуть зубы, что приведет к ненужным травмам.
69.
• Третья ошибка состоит в выборе предмета для удержания челюстей вразомкнутом состоянии. Шпатель и языкодержатель доступны далеко
не всегда, лишь в единичных случаях. В экстремальной ситуации
шпатель можно заменить другими предметами, например
металлической ложкой, обернутой салфеткой или тканью для
предотвращения ранения слизистой рта и повреждения зубов, или
туго свернутым рулоном бинта. Нельзя использовать для этой цели
деревянные предметы или ручку для письма: сжимая зубы, больной
способен с легкостью их перекусить. Это не позволит добиться цели и
приведет к ранению острыми осколками слизистой рта, глотки, к
попаданию инородных тел в дыхательные пути. Наконец, четвертый
важный момент состоит в том, как именно вставлять шпатель (ложку) в
зубы. Шпатель нельзя помещать между резцами так, как берется в рот
вилка во время еды или, например, сигарета. Это не мешает
западанию языка, кроме того, несложно повредить дно ротовой
полости, что вызовет сильное кровотечение. Предмет нужно вложить
между коренных зубов – так, как берет палку собака, когда несет ее
хозяину.
70.
• Медикаментозная помощь при судорогах не может бытьосуществлена при помощи обычных, широко доступных
лекарственных препаратов. Необходимые медикаменты
несложно найти, например, в медпункте, если судорожный
приступ произошел на работе. В качестве противосудорожного
средства следует вводить в мышцу или вену раствор диазепама в
дозе 0,3 мг на 1 кг веса. При слабом эффекте инъекцию можно
повторить через 10–15 мин.
• После оказания неотложных мероприятий всех больных,
перенесших судорожный приступ, следует госпитализировать для
подробного обследования и лечения.
• Для каждого состояния, ведущего к развитию судорог, есть свои
особенности при оказании неотложной помощи.
• При эпилептическом припадке,кроме раствора диазепама,
больным вводят 10 мл 25 %-ного раствора магния сульфата
внутривенно либо раствор фуросемида в дозе 60–80 мг в вену
или мышцу.
71.
• При фебрильных судорогах необходимо прежде всего обеспечитьснижение температуры тела. Надо помнить о том, что различают так
называемую «красную» и «белую» лихорадки. «Красная» лихорадка
реже сопровождается судорогами, кожа при ней розового цвета, у
больного повышено потоотделение, он жалуется на жажду. Такой тип
лихорадки более благоприятен и требует следующих мер: спиртового
растирания, наложения холодных компрессов на участки тела, где
близко расположены крупные кровеносные сосуды, – голову, шею,
грудь. Нужно давать больному пить больше жидкости.
• «Белая» лихорадка является сигналом того, что организм переносит
слишком большую нагрузку и не может справиться с ростом
температуры. Пациент бледен, руки и ноги прохладные из-за спазма
кровеносных сосудов, потоотделение минимальное, сознание часто
замутненное или утрачено. При этом единственной мерой помощи
будет растирание кожи руками или грубой тканью, чтобы расширить
кровеносные сосуды и повысить отдачу тепла организмом.
• Для того чтобы избежать повторения приступа фебрильных можно
использовать жаропонижающие средства. Наиболее безопасным из
них, разрешенным к применению даже детям, является парацетамол,
который дают в дозе 200–500 мг.
72.
Нейротоксикоз• – воспалительное и токсическое поражение оболочек головного мозга
с явлениями его отека.
Причины
• Нейротоксикоз развивается при гипертоксических формах гриппа,
инфекционных заболеваниях и токсикоинфекциях.
Симптомы
• Состояние больного резко ухудшается, появляются быстро
нарастающая головная боль, головокружение, тошнота и многократная
рвота, не приносящая облегчения, развивается нарушение сознания
вплоть до комы. Больной находится в типичной позе: голова
запрокинута назад, ноги приведены к животу – поза легавой собаки.
При осмотре выявляется покраснение лица, сочетающееся с общей
синюшностью кожи, обильное потоотделение. Температура тела – от
39 °C. Иногда могут быть судороги, патологические типы дыхания.
73.
Неотложная помощь• Необходимо обеспечить приток свежего воздуха в помещение.
Следует охладить голову с помощью пузыря со льдом. При
судорогах надо придерживать больного, чтобы он не ударился,
повернуть его голову набок для профилактики попадания
содержимого желудка в дыхательные пути.
• Нужна немедленная госпитализация в реанимационное
отделение больницы. Перед транспортировкой больному вводят
внутримышечно и внутривенно 60–80 мг фуросемида, 120 мг
преднизолона, 1–2 мл 1%-ного раствора дифенгидрамина. Для
устранения судорог вводят 20–60 мг диазепама.
• Для понижения температуры тела используют растворы
ацетилсалициловой кислоты, метамизола натрия внутримышечно
и внутривенно (по 0,5–2 мл).
74.
Миастенический криз• Миастения нередко протекает с вовлечением бульбарной мускулатуры,
межреберных и диафрагмальных мышц.
• Острая дисфункция этих мышц расценивается как миастенический криз. Данное
состояние следует отличать от холинергического криза, вызванного
передозировкой антихолинэстеразных препаратов и проявляющегося
гиперсаливацией, слезотечением, потливостью, тошнотой, миозом наряду с
мышечной слабостью и фасцикуляциями.
• Миастенический криз может развиться на любой стадии миастении — как у
больных с развернутой картиной заболевания, так и в дебюте. В последнем случае
вначале следует обеспечить в полном объеме реанимационные мероприятия,
включая устранение дыхательной недостаточности, и после этого устанавливать
причину заболевания.
• Наличие дыхательных расстройств, не соответствующих выраженности имеющейся
бронхолегочной патологии (даже если у пациента имеется инфекционное
поражение дыхательного тракта), минимальные указания на признаки бульбарных
нарушений или мышечной слабости любой локализации, в особенности у молодых
женщин, должны вызвать подозрение на наличие миастенического криза.
• Раннее начало лечения, включающее обеспечение проходимости дыхательных
путей, искусственную вентиляцию легких, плазмаферез или внутривенное введение
иммуноглобулина, способно обеспечить благоприятный исход заболевания.
75.
Психомоторное возбуждение• При психомоторном возбуждении усиливается психическая и
двигательная активность, наблюдается неадекватное поведение, могут
быть нарушения сознания с бредом и галлюцинациями.
Причины
• Психомоторное возбуждение способно возникнуть у практически
здоровых людей при острой психической травме (тяжелом стрессе).
Чаще это связано с автокатастрофами и другими чрезвычайными
ситуациями. Причинами психомоторного возбуждения бывают
токсические поражения центральной нервной системы на фоне острых
инфекционных заболеваний, черепно-мозговых травм, эпилепсии,
острых отравлений, в том числе алкогольных. Общее возбуждение
возможно при кислородном голодании и токсическом поражении
головного мозга в прекоматозных состояниях на фоне различных
заболеваний. Оно может быть признаком истерии, когда реакция
человека на внешний раздражитель чрезмерна. Отмечается
психомоторное возбуждение и при психических заболеваниях
(маниакально-депрессивном психозе, шизофрении, биполярных
аффективных расстройствах).
76.
СимптомыПсихомоторное возбуждение способно проявляться в различных формах.
• При кататонической форме больной ведет себя вычурно, совершает
импульсивные действия, манерничает, его движения могут быть
раскоординированными или ритмичными и однообразными. Этот вариант
психомоторного возбуждения характерен для шизофрении и
шизофреноподобных синдромов.
• Гебефреническое возбуждение сопровождается у пациента дурашливостью,
бессмысленными порывистыми действиями, которые часто носят
агрессивный характер. Встречается также при шизофрении.
• При галлюцинациях психомоторное возбуждение сопровождается
напряжением и сосредоточенностью больного. Его мимика изменчива, речь
состоит из несвязанных между собой фраз. Движения отличаются
порывистостью, могут быть защитные или угрожающие жесты и поступки,
интонации в голосе. Такое возбуждение встречается при алкоголизме,
поражении головного мозга на фоне органических изменений или
интоксикаций. При бреде пациенты злобны, подозрительны, агрессивны.
Могут неожиданно наносить вред себе и окружающим. Чаще это происходит
при шизофрении.
77.
• Маниакальная форма возбуждения сопровождается повышеннымнастроением, непоследовательностью мышления и поступков,
стремлением к деятельности. Больные в таком состоянии отличаются
ассоциативным мышлением. Может быть при этом и бред с
галлюцинациями. Чаще встречается при шизофрении.
• Психомоторное возбуждение в тревожной форме сопровождает
депрессивные состояния. Оно проявляется беспокойным поведением
пациента – передвижением по комнате, раскачиванием туловища в
положении сидя, перебиранием пальцев рук или тереблением
одежды. Больной иногда издает стоны или говорит короткие фразы.
Внезапно возбуждение может усилиться – он начинает метаться,
кричать, проявлять агрессию по отношению к окружению или себе
самому.
• При дисфории психомоторное возбуждение проявляется негативными
эмоциями – пациент напряжен, мрачен, угрюм. Он может быть
злобным и недоверчивым, совершать агрессивные действия. Этот вид
возбуждения характерен для эпилепсии.
78.
• Эпилептиформное возбуждение сопровождается выраженнымдвигательным проявлением с агрессией. Больной мечется в
страхе, стремится убежать. У него отмечаются бред и
галлюцинации, потеря ориентации во времени и окружающей
обстановке. Характерно при органических поражениях головного
мозга и эпилепсии.
• Психомоторное возбуждение, связанное с психической травмой,
сопровождается сужением сознания. У человека отмечаются
страх, паника, он бессмысленно мечется.
• Эретическое возбуждение при олигофрении проявляется
действиями разрушающего характера, с криком.
79.
Неотложная помощь• В связи с тем что больные в состоянии возбуждения способны нанести
телесные повреждения себе и другим, им необходимо оказать неотложную
помощь. Больной при этом, как правило, оказывает сопротивление.
• Нужно уменьшить проявления агрессии со стороны пациента уговорами,
отвлечь внимание (разговором или своим поведением), удержать его от
побега или опасных действий. Причем надо показать пациенту уверенность
и проявить самообладание, одновременно сочувствуя ему и показывая
желание помочь. Необходимо уговорить его принять успокаивающее
средство или ввести его инъекционно. Для удержания больного, который
вооружен или очень агрессивен, до прибытия психиатрической бригады
«скорой медицинской помощи» можно привлекать сотрудников полиции,
которые обязаны оказывать содействие.
• Больных с психомоторным возбуждением лечат в психиатрических
клиниках. Перед транспортировкой им вводят внутримышечно или
внутривенно нейролептики (50–75 мг аминазина, 50–75 мг
левомепромазина, 50 мг клозапида). Если пациент ранее получал
нейролептики, дозы препаратов увеличивают в 2 раза. Для устранения
возбуждения можно использовать 0,25 %-ный раствор дроперидола (2 мл
внутримышечно) или 20 %-ный раствор натрия оксибутирата (20 мл с 20 мл
40 %-ного раствора глюкозы внутривенно).
80.
• Обязателен контроль уровня артериального давления послевведения лекарств. Для людей пожилого возраста или
ослабленных больных предпочтительнее для устранения
психомоторного возбуждения использовать внутривенно,
внутримышечно диазепам (до 30 мг), мидазолам (до 15 мг).
• До появления эффекта от введения успокаивающих препаратов
можно фиксировать пациента мягким способом (простынями,
ремнями из материи). Руки, а иногда и ноги фиксируют по
отдельности. Причем нельзя допустить нарушения
кровообращения – не пережимать кровеносные сосуды и
крупные нервы тугими завязками. Больной даже в
фиксированном состоянии нуждается в постоянном наблюдении.
Эти действия отмечают в сопроводительной документации.
81.
Алкогольный абстинентный синдром• Алкогольный абстинентный синдром представляет собой
вегетативные расстройства, изменения работы внутренних
органов и психики.
Причины
• Синдром является последствием алкогольного отравления. При
нем происходят не только функциональные, но и органические
изменения жизненно важных органов. В организме возникают
обменные и регуляторные нарушения.
Симптомы
• Опустошенное состояние, значительное обеднение эмоций,
примитивные вспышки злобы и жестокости. Настроение
изменчиво, волевая сфера снижена. Часто отмечается бред
ревности. Выявляются признаки поражения головного мозга,
сердца, печени.
82.
• Больные с абстинентным синдромом обычно выглядятстарше своих лет. У них отечное красноватое лицо,
неряшливый вид. В период воздержания от приема
алкоголя лицо бледнеет, на нем, шее и верхней части
туловища проступают сосудистые звездочки. Кожа
дряблая, после приема алкоголя повышается тонус
мышц. Поведению таких больных свойственны
легкомысленность, беззаботность, неадекватность
общения.
• Возможно развитие психоза и судорог.
• Нарушения сердечно-сосудистой деятельности
представлены различно (повышение или понижение
артериального давления, учащение пульса). Может быть
длительная бессонница.
83.
Неотложная помощь• Для уменьшения интоксикации необходимо сделать очистительную
клизму Внутрь дают активированный уголь или полифепан.
• Внутривенно капельно вливают лекарственные растворы.
Рекомендуются 400 мл гемодеза или 500 мл 0,9 %-ного раствора
натрия хлорида, 500 мл 5%-ного раствора глюкозы, по 2 мл растворов
аскорбиновой кислоты и пиридоксина гидрохлорида, 15 мл 20 %-ного
раствора тиосульфата натрия, 5 мл панангина.
• В зависимости от степени возбуждения вводят 2–4 мл раствора
диазепама.
• Для понижения артериального давления внутривенно вводят 2 мл 2%ного раствора дротаверина гидрохлорида или 2 %-ного раствора
папаверина гидрохлорида. При пониженном артериальном давлении
вводят 2 мл кордиамина. Эти растворы вводят 1–2 раза в сутки.
• При наличии отеков, одышки, высокого артериального давления
внутримышечно вводят 40–80 мг фуросемида и 1 мл 0,06 %-ного
коргликона.
84.
• Для устранения бессонницы внутрь дают нитразепам, дизепам, апри стойком отсутствии сна дополнительно назначают тизерцин.
• Для усиления снотворного эффекта и профилактики судорог
внутрь дают больному до 2 мг клоназепама или до 0,05—0,1 мг
фенобарбитала. Если бессонница длилась долго, то
внутримышечно вводят 2–4 мл 0,5 %-ного раствора диазепама
или 40 мг амитриптилина.
• Далее проводят лечение абстинентного синдрома в
специализированной больнице (наркологической,
психиатрической). После чего можно приступать к лечению
алкоголизма в целом.



















































































 Медицина
Медицина








