Похожие презентации:
Антибактериальная терапия нижних дыхательных путей в современных условиях: соотношение польза/риск
1. «Антибактериальная терапия нижних дыхательных путей в современных условиях: соотношение польза/риск»
Профессор Демко Ирина Владимировна13.03.2017г.
2. Инфекции нижних дыхательных путей1
Острый бронхит (ОБ) – ежегоднаязаболеваемость в структуре респираторных
инфекций - от 20 до 40 %2
J.20 -Острый бронхит
J.21 -Острый бронхиолит
J.40-J.42 - Обострение ХБ
J 44.0 - ХОБЛ в стадии обострения
вирусной этиологии (кроме вируса гриппа)
J 44.1 - ХОБЛ в стадии обострения без
уточнения причины обострения.
J.47 - Бронхоэктатическая болезнь
J.13-J.18 - Пневмонии
J.85 - Абсцесс легкого
J.86 - Эмпиема плевры
1.
2.
МКБ-10
Синопальников А.И, Козлов Р.С., Внебольничные инфекции
дыхательных путей Руководство для врачей – Мю: Премьер VN,
Наш город, 2007, - 352с.
SUM-RU-00030-DOK-01092016
3. Острый бронхит
Острый бронхит (ОБ) – остро/подостровозникшее заболевание преимущественно
вирусной этиологии, ведущим клиническим
симптомом которого является кашель,
продолжающийся не более 2–3 нед. и, как
правило, сопровождающийся
конституциональными симптомами и
симптомами инфекции верхних дыхательных
путей1
Диагностические критерии ОБ
Австралийского общества врачей2:
остро возникший кашель,
продолжающийся менее 14 дней, в
сочетании, по крайней мере, с одним из
таких симптомов:
отделение мокроты,
одышка,
свистящие хрипы в легких или
Пульмонология. Национальное
руководство.
Краткое издание / Под ред. А.Г. Чучалина. М.: ГЭОТАР-Медиа, 2013.
дискомфорт
в груди
1.
2.
Falsey A.R., Griddle M.M., Kolassa J.E. et al. Evaluation of a handwashing intervention to reduce respiratory illness rates in
senior day-care centers // Infect. Control Hosp. Epidemiol. 1999. Vol. 20. Р. 200–202.
SUM-RU-00030-DOK-01092016
4. Стадии Острого Бронхита1
В патогенезе ОБ выделяется несколько стадийОстрая стадия
обусловлена прямым воздействием возбудителя заболевания
на эпителий слизистой воздухоносных путей, что приводит к
высвобождению провосполительных цитокинов и активации
клеток воспаления. Данная стадия характеризуется
появлением через 1–5 дней после «инфекционной агрессии»
таких системных симптомов, как лихорадка, недомогание и
мышечные боли.
Затяжная стадия
характеризуется формированием транзиторной
гиперчувствительности (гиперреактивности) эпителия
трахеобронхиального дерева. Обсуждаются и другие
механизмы формирования бронхиальной
гиперчувствительности, например нарушение баланса между
тонусом адренергической и холинергической систем.
Клинически бронхиальная гиперчувствительность
проявляется на протяжении от 1 до 3 нед. и манифестируется
кашлевым синдромом и наличием 1.сухих
хрипов
при диагностика,
Лещенко
И.В. Острый бронхит:
дифференциальная диагностика, рациональная терапия, РМЖ,
аускультации.
Клиническая фармакология, 04 ноября 2013 г, № 26, 1249
SUM-RU-00030-DOK-01092016
5. Формы острого бронхита1
По характеру воспаления слизистой оболочкибронхов выделяют следующие формы острого
бронхита :
катаральную (поверхностное воспаление)
отечную (с отеком слизистой оболчки
бронхов)
гнойную (гнойное воспаление)
1.
SUM-RU-00030-DOK-01092016
Лещенко И.В. Острый бронхит: диагностика,
дифференциальная диагностика, рациональная терапия, РМЖ,
Клиническая фармакология, 04 ноября 2013 г, № 26, 1249
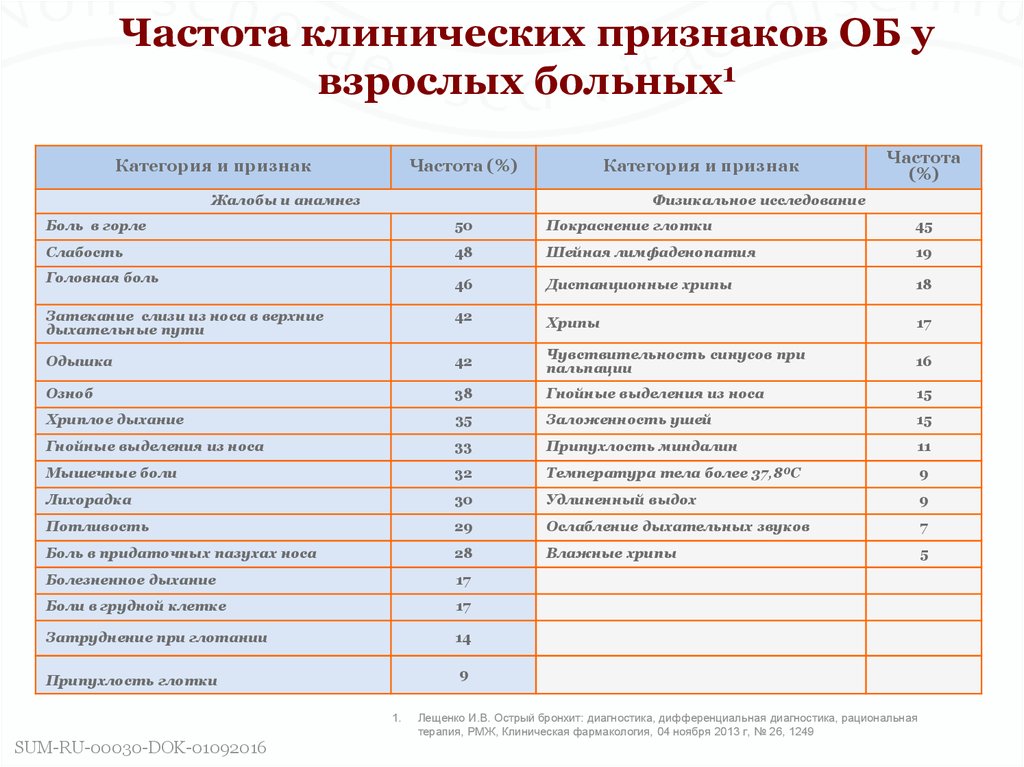
6. Частота клинических признаков ОБ у взрослых больных1
Категория и признакЧастота (%)
Категория и признак
Жалобы и анамнез
Частота
(%)
Физикальное исследование
Боль в горле
50
Покраснение глотки
45
Слабость
48
Шейная лимфаденопатия
19
Головная боль
46
Дистанционные хрипы
18
Затекание слизи из носа в верхние
дыхательные пути
42
Хрипы
17
Одышка
42
Чувствительность синусов при
пальпации
16
Озноб
38
Гнойные выделения из носа
15
Хриплое дыхание
35
Заложенность ушей
15
Гнойные выделения из носа
33
Припухлость миндалин
11
Мышечные боли
32
Температура тела более 37,8⁰С
9
Лихорадка
30
Удлиненный выдох
9
Потливость
29
Ослабление дыхательных звуков
7
Боль в придаточных пазухах носа
28
Влажные хрипы
5
Болезненное дыхание
17
Боли в грудной клетке
17
Затруднение при глотании
14
Припухлость глотки
9
1.
SUM-RU-00030-DOK-01092016
Лещенко И.В. Острый бронхит: диагностика, дифференциальная диагностика, рациональная
терапия, РМЖ, Клиническая фармакология, 04 ноября 2013 г, № 26, 1249
7. Дифференциальная диагностика ОБ1
1.Лещенко И.В. Острый бронхит: диагностика, дифференциальная диагностика, рациональная терапия,РМЖ, Клиническая фармакология, 04 ноября 2013 г, № 26, 1249
SUM-RU-00030-DOK-01092016
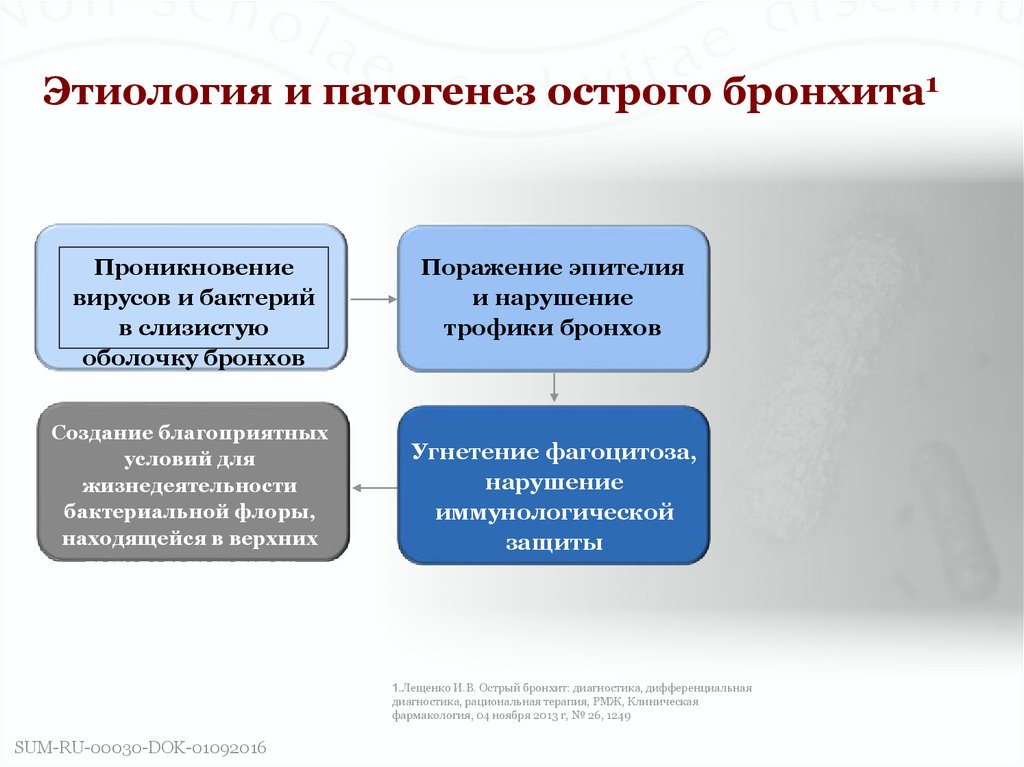
8. Этиология и патогенез острого бронхита1
Проникновениевирусов и бактерий
в слизистую
оболочку бронхов
Создание благоприятных
условий для
жизнедеятельности
бактериальной флоры,
находящейся в верхних
дыхательных путях
Поражение эпителия
и нарушение
трофики бронхов
Угнетение фагоцитоза,
нарушение
иммунологической
защиты
1.Лещенко И.В. Острый бронхит: диагностика, дифференциальная
диагностика, рациональная терапия, РМЖ, Клиническая
фармакология, 04 ноября 2013 г, № 26, 1249
SUM-RU-00030-DOK-01092016
9. Этиология острого бактериального бронхита(ОББ)
Возможные возбудители острогобронхита:
Mycoplasma pneumoniae
Clamydophila pneumoniae
Bordetella pertussis
Bortadella parapertusis
Высказываемое ранее суждение о
возможности ряда возбудителей
пневмонии (пневмококк, гемофильная
палочка, золотистый стафилококк, грамм
отрицательные аэробные энтеробактерии )
вызывать развитие острого бронхита не
получило в последующем
подтверждения1
1. Синопальников А.И., Козлов Р.С. Внебольничные инфекции
дыхательных путей. Руководство для врачей, Москва, 2007,
352с.
SUM-RU-00030-DOK-01092016
10. Терапия острого бронхита
Основные цели лечения ОБ1,2:облегчение тяжести кашля
уменьшение его продолжительности
возвращение пациента к трудовой
деятельности и повседневной жизни
Госпитализация больных с ОБ не показана
1.
2.
Пульмонология. Национальное руководство. Краткое издание / Под ред. А.Г. Чучалина. М.:
ГЭОТАР-Медиа, 2013.
Falsey A.R., Griddle M.M., Kolassa J.E. et al. Evaluation of a handwashing intervention to reduce
respiratory illness rates in senior day-care centers // Infect. Control Hosp. Epidemiol. 1999. Vol. 20. Р.
200–202.
SUM-RU-00030-DOK-01092016
11. Немедикаментозное лечение1
РежимОблегчение выделения мокроты:
инструктировать пациента о
необходимости поддержания
адекватной гидратации;
о пользе увлажненного воздуха
(особенно в сухую жаркую погоду и
зимой в любую погоду);
обратить внимание на необходимость
устранения воздействия на больного
факторов окружающей среды,
вызывающих кашель (пыль,
химические компоненты и
др.)(уровень доказательности С).
1.
Nakagawa N.K., Macchione M., Petrolino H.M. et al. Effects of a heat and moisture exchange and a
heated humidifier on respiratory mucus in patients undergoing mechanical ventilation // Crit. Care Med.
2000. Vol. 28. Р. 312–317.
SUM-RU-00030-DOK-01092016
12. Медикаментозное лечение1
ЛС, подавляющие кашель, назначаютсятолько при изнуряющем кашле
Бронходилататоры при изнуряющем
кашле (уровень доказательности А)
Фиксированная комбинация активных
веществ: сальбутамола, гвайфенезина и
бромгексина
Антибактериальная терапия не показана
при неосложненном течении ОБ2
1.
2.
Лещенко И.В. Острый бронхит: диагностика, дифференциальная диагностика, рациональная
терапия, РМЖ, Клиническая фармакология, 04 ноября 2013 г, № 26, 1249
Gonzales R., Steiner J.F., Lum A., Barrett P.H. Decreasing antibiotic use in ambulatory practice: impact of
a multidimensional intervention on the treatment of uncomplicated acute bronchitis in adults // JAMA.
1999. Vol. 281. Р. 1512.
SUM-RU-00030-DOK-01092016
13. Антибактериальные препараты для лечения ИДП1
Три основные группы АБП*β-лактамы
Макролид
ы
Респираторные
фторхинолоны**
Амоксициллин
Цефалоспорины
Азитромицин
Каритромицин
Левофлоксацин
Моксифлоксацин
* АБП – антибактериальные препараты
**Применение запрещено у детей до 18 лет
и во время беременности
1.Справочник по антимикробной терапии. Выпуск 3. Под редакцией Р.С. Козлова, А.В. Дехнича. –
Смоленск:МАКМАХ, 2013. – 480с., 156с.
SUM-RU-00030-DOK-01092016
14.
15.
Пневмония XXI век• Заболеваемость увеличилась на 20 %
• Смертность достигает 12 %
• Расхождение клинического и
патологанатомического диагноза – 11,6 %
А.Г.Чучалин, 2016
16. Тяжелая внебольничная пневмония - терминология
Тяжелая внебольничная пневмония терминологияТермин «тяжелая внебольничная пневмония» принят
для обозначения группы пациентов с осложненным
течением заболевания и плохим прогнозом,
требующих более высоких уровней оказываемой
медицинской помощи (как правило, в ОИТ)
MI Restrepo & A Anzueto. Infect Dis Clin N Amer 2009; 23: 503-520
17. Ведение больных с тяжелой внебольничной пневмонией
Оценка прогноза / выбор места лечения / критериигоспитализации в ОИТ
Антибактериальная терапия
Неантибактериальная терапия
Индикаторы качества медицинской помощи
18. «Инструменты» оптимизации исходов ВП
Время до определения SaO2 (пульсоксиметрия) < 3 чВремя до взятия образца артериальной крови (РаО2) <3 ч
Взятие образцов крови для бактериологического исследования
(до введения первой дозы антибиотика)
Время до введения первой дозы антибиотика (ов) – 4ч., при
шоке 1 ч.
Антимикробная терапия в соответствии с существующими
рекомендациями
Использование доступных шкал оценки прогноза для всех
госпитализированных больных ВП
Оценка распространенности вакцинопрофилактики среди
пациентов групп риска
TP Meehan, et al. JAMA 1997; 278: 2080-2084
19. Диагностические исследования при тяжелой пневмонии [A,B,C,D] уровни доказательности
• Обзорная рентгенография органов грудной полости впрямой передней и боковой проекциях [В]
• Пульсоксиметрия, а при SрO2 < 90% - исследование газов
артериальной крови (PO2, PCO2, pH, бикарбонаты) [B]
• Развернутый общий анализ крови с определением уровня
эритроцитов, гематокрита, лейкоцитов, тромбоцитов,
лейкоцитарной формулы [В]
• Биохимический анализ крови (мочевина, креатинин,
электролиты, печеночные ферменты, билирубин, глюкоза,
альбумин) [С]
• ЭКГ в стандартных отведениях [D]
Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной
пневмонии у взрослых. М.; 2014. – 81 стр.
20. Рентгенография
• Значение при подозрении напневмонию:
– Подтверждение/исключение заболевания;
– Локализация и распространенность;
– Осложнения (плеврит, абсцесс,
пневмоторакс);
– Выявление другой патологии (рак, абсцесс,
др);
– Оценка динамики на фоне лечения
Katz DS, Leung AN. Radiology of pneumonia. Clin Chest Med. 1999;20:549-62
21. Рентгенография при пневмонии
• При подозрении / невозможности клиническиисключить пневмонию
– В ближайшем рентгеновском кабинете
– ДОСТУПНОСТЬ. Вне очереди, по экстренным показаниям
– Если рентгенография невозможна в АПУ, больной должен быть
доставлен в приемный покой стационара
• Заключение немедленно (есть/нет пневмония,
количество пораженных сегментов/долей, выпот в
плевр. полости)
– В эпидемический период сомнения при рентгенографии
трактуются как возможная пневмония
– сомнения при рентгенографии являются ПРЯМЫМ
показанием к экстренной КТ легких
22. Ограничения рентгенографии
Ограничения рентгенографии
Первичное исследование обязательно
для подтверждения/исключения
Пневмонии, но:
‒
Средняя чувствительность и специфичность
‒
Большая вариабельность заключений
– Можно пропустить даже крупные инфильтраты,
мелкие очаги, «матовое стекло»
– Разграничение с неинфекционными процессами
основано на клинических данных (и не всегда
возможно)
Niederman MS, Mandell LA, Anzueto A, Bass JB, Broughton WA, Campbell G, et al. American Thoracic Society
Guidelines for the management of adults with community-acquired pneumonia. Am J Respir Crit Care Med.
2001;163:1730-54
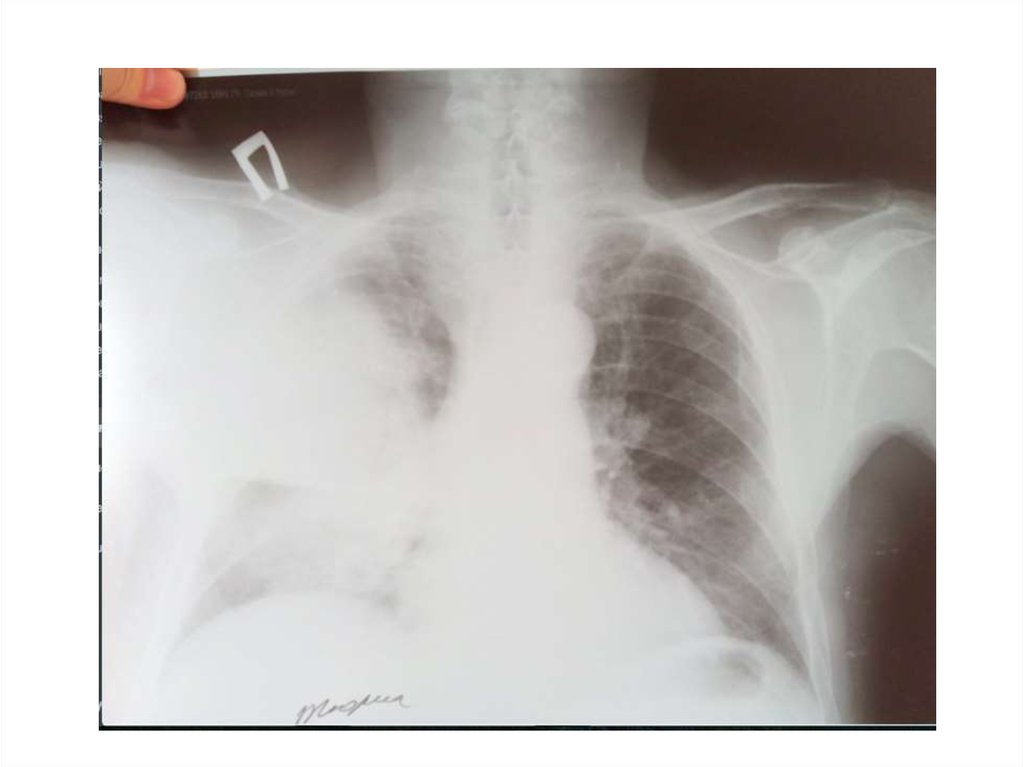
23. Пневмония ?
24. H. Influenza внебольничная пневмония
Изменения могут быть пропущена при • Интерпозиция анатомических структур• Небольшие размеры инфильтрата
рентгенографии:
• Сочетание с матовым стеклом
H. Influenza внебольничная пневмония
25. Другие методики
• Рентгеноскопия - при подозрении наплевральный выпот.
– Если есть техническая возможность.
– Альтернатива - латерография или УЗИ
• Линейная томография – не рекомендована,
но возможна на цифровых аппаратах.
– Не теряйте время - если есть сомнения, делайте КТ
(и/или УЗИ)
26. Ультразвук
• Выявление скоплений жидкости (плевра,перикард, брюшина)
– вместо рентгеноскопии и латерографии
• Дифференциальная диагностика консолидации в
легком и плеврального выпота
– обычно не выявляет междолевой плеврит
• Выявление и оценка динамики пневмоторакса
• Пункция и дренирование под
контролем УЗ
Lichtenstein D, Goldstein D, Mourgeon E, et al. Comparative diagnostic performances of auscultation, chest
radiography, and lung ultrasonography in acute respiratory distress syndrome. Anestesthesiology 2004; 100: 9–15.
Gardelli G, Feletti F, Nanni A, et al. Chest ultrasonography in ICU. Respir Care 2012; 57: 773–781.
27. Компьютерная томография
Показания:1. Сомнительные данные рентгенографии
2. Несоответствие данных рентгенографии и
клинической картины заболевания
3. Дифференциальная диагностика (абсцесс, отек
легких, ТЭЛА, острый туберкулез и др.)
4. Осложнения (пневмоторакс, осумкованный
плеврит, ателектаз, кровотечение и др.)
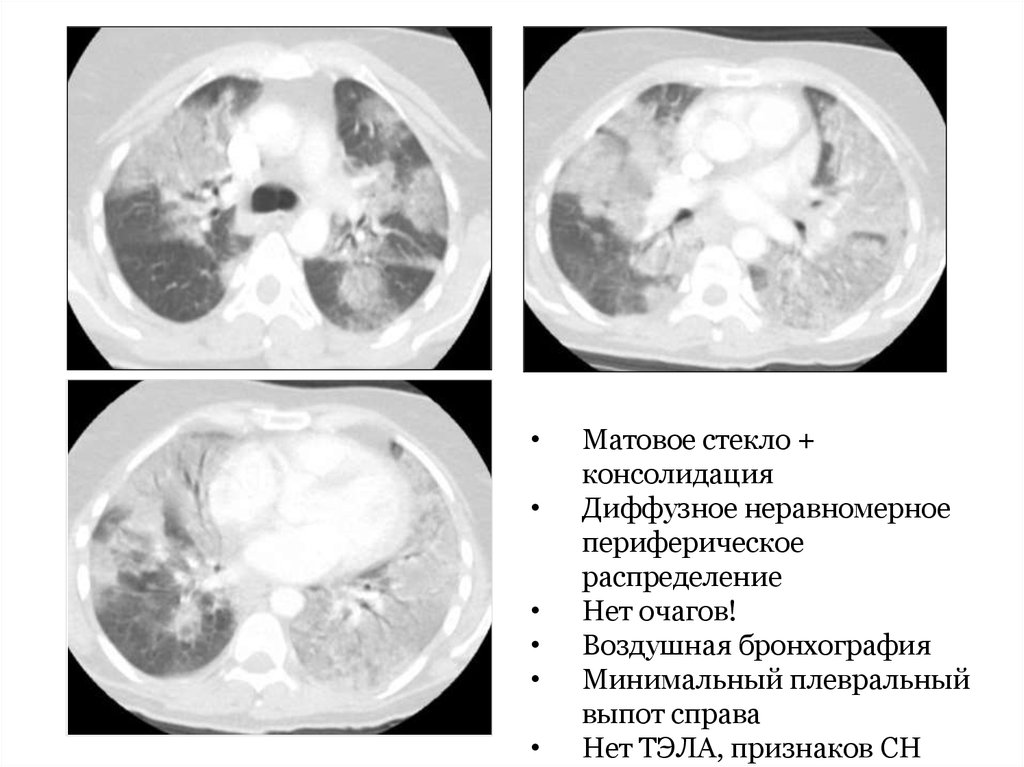
28. «Матовое стекло» как признак пневмонии
Трудности диагностики:• Нет убедительных физикальных симптомов
• Рентгенография:
– изменения могут отсутствовать
– «усиление легочного рисунка»
– диффузное матовое стекло и/или консолидация
• Выявление: КТ >>> рентгенография
– В определенных клинических ситуациях КТ может
быть методом выбора (напр.: лихорадка +
иммунодефицит)
29.
ДД: синдром матового стеклаКлиническое течение заболевания
Острое
Подострое / хроническое
• Пневмония (ПЦП, Mycoplasma,
вирусы)
• Отек легких, ОРДС
• Легочное кровотечение /
кровоизлияние / аспирация
• Острая интерстициальная
пневмония
• Острая эозинофильная
пневмония
• Другие
• Гиперчувствительный пневмонит
• Идиопатические интерстициальные
пневмонии (кроме ИЛФ)
• Хроническая эозинофильная
пневмония
• Аденокарцинома (бывший БАР)
• Жировая (липоидная) пневмония
• Альвеолярный протеиноз
• Другие
30.
ПЦП пневмонияКровоизлияние / кровотечение
/аспирация крови
Аденовирусная
пневмония
Franquet T. Imaging of Pulmonary Viral Pneumonia.
Radiology: Volume 260: Number 1—July 2011
31. Вирусные пневмонии
Все вирусные ВБП имеют сходные проявленияТри основных типа изменений:
• Нет признаков при графии / КТ
1/3
– Изменения только на морфологическом уровне
• Трахеобронхит / бронхиолит
1/3
• Многофокусная пневмония
1/4
– Часто напоминает аспирационную пневмонию
• Любые другие проявления
PENN study (CAV LRTI)
1/20
32. Вирусная пневмония
• Наиболее важными гистологическимипризнаками являются диффузный бронхиолит и
бронхопневмония
– Симптом «дерева в почках», матового стекла, и
центрилобулярные микроочаги
– Бронхиолит может приводит к частичной (обратимой)
бронхиальной обструкции симптом «воздушных
ловушек» (air trapping) and вздутие
– Развитие воспаление может приводить к появлению
альвеолярных очагов и участков консолидации
de Roux A . Chest 2004; 125:1343–1351. Lim WS. Thorax 2001; 56:296-301. Marston BJ. Arch Int Med 1997; 157:1709-1718.
JenningsLC. Thorax 2008; 63:42-48. Diaz A. Chest 2007; 131:779-787.
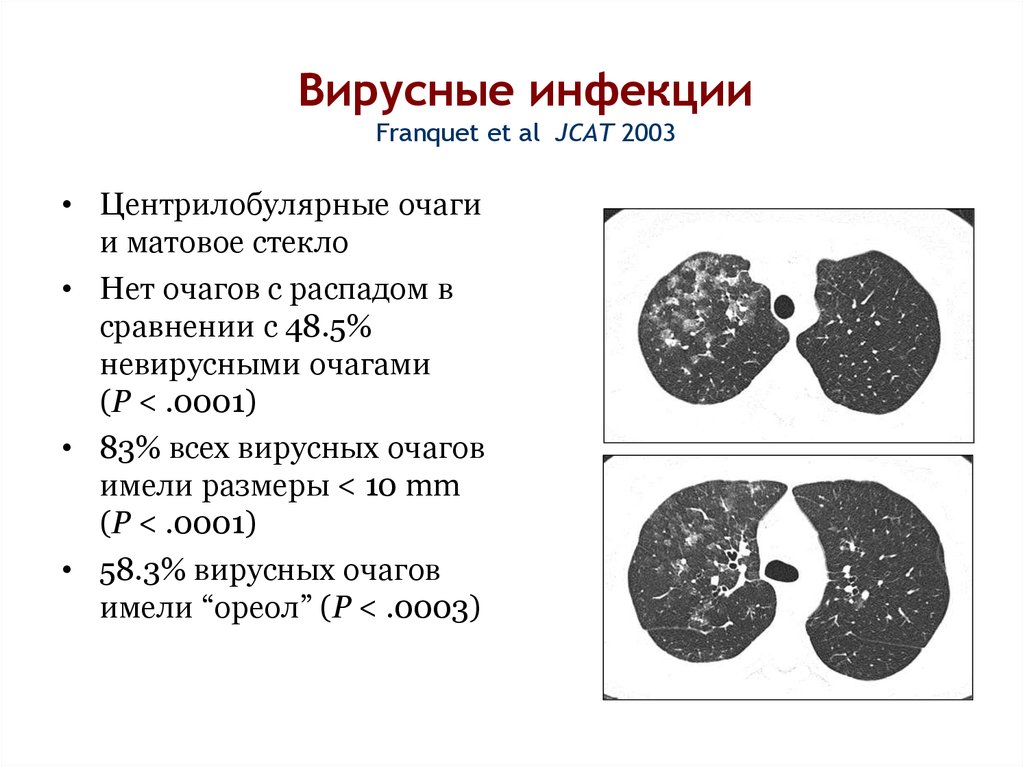
33. Вирусные инфекции Franquet et al JCAT 2003
• Центрилобулярные очагии матовое стекло
• Нет очагов с распадом в
сравнении с 48.5%
невирусными очагами
(P < .0001)
• 83% всех вирусных очагов
имели размеры < 10 mm
(P < .0001)
• 58.3% вирусных очагов
имели “ореол” (P < .0003)
34.
Вирусная пневмонияH1N1
35.
36. Грипп, осложненное течение, 6-е сутки заболевания
Заключение: картина 2-х сторонней полисегментарной пневмонии, малогоосумкованного гидроторакса слева?
Матовое стекло? ОРДС??
37.
Матовое стекло +
консолидация
Диффузное неравномерное
периферическое
распределение
Нет очагов!
Воздушная бронхография
Минимальный плевральный
выпот справа
Нет ТЭЛА, признаков СН
38.
От чего зависит тяжесть пневмонии?39.
Летальность от внебольничной пневмонии:основные причины
Ранняя
летальность
Поздняя
летальность
57
131
ОДН
66.6
48.8.
Септический шок/ ПОН
24.6
16.8
ЗСН или аритмии
7.0
12.2
Диабетический кетоацидоз
1.7
0
Нозокомиальные инфекции
0
6.1
Другие
0
16.0
Причины смерти
Пациенты
Garcia-Vidal et al. Eur Respir J 2008; 32: 733–739
40. Критерии тяжелой внебольничной пневмонии
Mалые критерии, оцениваемые при госпитализации• Частота дыхания > 30 мин-1
• РаО2/FiO2 <250 мм рт.ст.
• Мультилобарные инфильтраты (по данным рентгенограммы
грудной клетки)
• Спутанность сознания/дезориентированность
• Уремия (азот мочевины крови 20 мг/дл)
• Лейкопения (лейкоциты крови < 4000/мм3)
• Тромбоцитопения (тромбоциты крови < 100/мм3)
• Гипотермия (t тела < 360C)
• Гипотензия (cистолическое АД < 90 мм рт.ст. или
диастолическое АД < 60 мм рт.ст.), требующая массивного
введения растворов
ОДН
Сепсис
Большие критерии, оцениваемые при госпитализации
или в течение всего периода болезни
• Потребность в ИВЛ
• Септический шок с потребностью в вазопрессорах
*Как минимум, 1 большой или 3 малых критерия
IDSA/ATS consensus guidelines.
Clin Infect Dis 2007; 44: Suppl. 2, S27–S72
41.
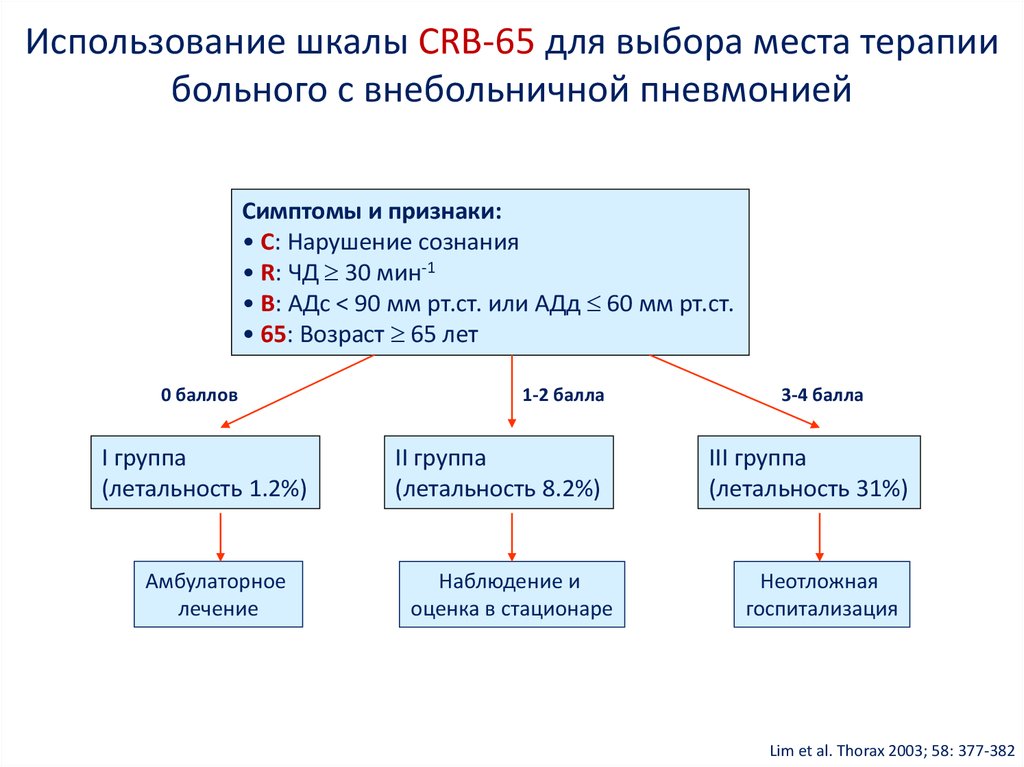
Использование шкалы CRB-65 для выбора места терапиибольного с внебольничной пневмонией
Симптомы и признаки:
• C: Нарушение сознания
• R: ЧД 30 мин-1
• B: АДс < 90 мм рт.ст. или АДд 60 мм рт.ст.
• 65: Возраст 65 лет
0 баллов
I группа
(летальность 1.2%)
Амбулаторное
лечение
1-2 балла
II группа
(летальность 8.2%)
Наблюдение и
оценка в стационаре
3-4 балла
III группа
(летальность 31%)
Неотложная
госпитализация
Lim et al. Thorax 2003; 58: 377-382
42.
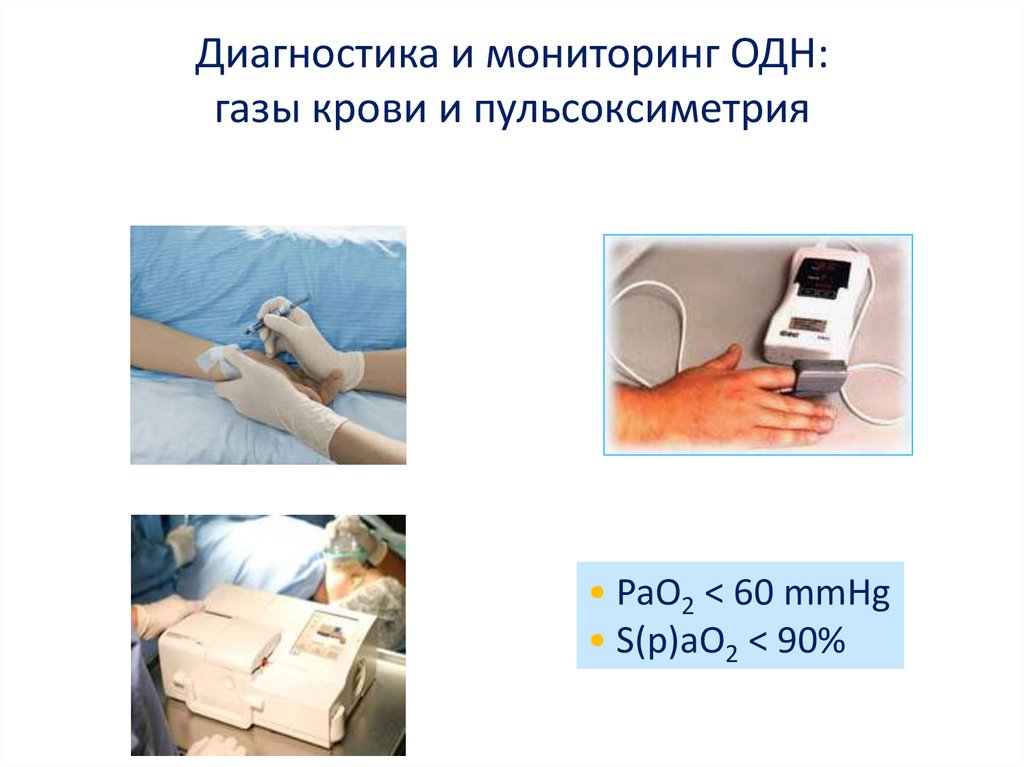
Диагностика и мониторинг ОДН:газы крови и пульсоксиметрия
• PaO2 < 60 mmHg
• S(p)aO2 < 90%
43.
44.
Механизмы повреждения паренхимы легкихпри ОРДС
45.
Континуум сепсисаСептический шок
Тяжелый сепсис
Сепсис
ССВР
Органная гипоперфузия и
артериальная гипотония, не
устраняющаяся с помощью
инфузионной терапии и требующая
назначения катехоламинов
Органная дисфункция, гипотензия,
нарушения тканевой перфузии
(повышение концентрации лактата,
олигурия, острое нарушение сознания
ССВР + очаг инфекции
Dellinger RP, et al. Critical Care Medicine 2013; 41: 580-637
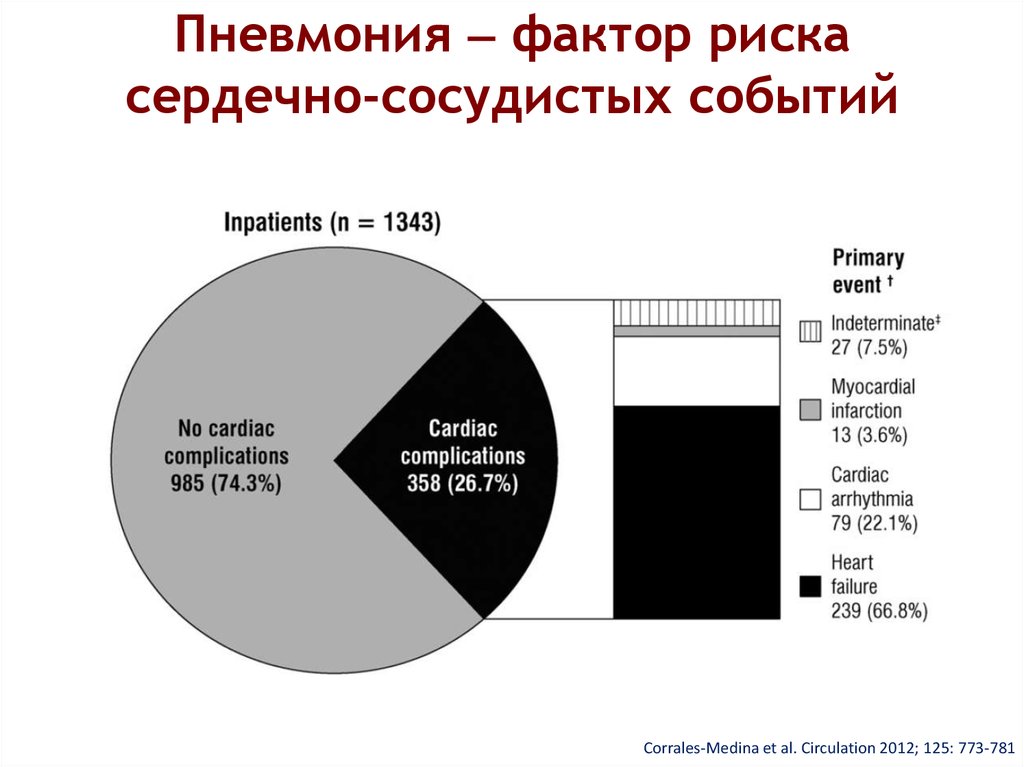
46. Пневмония фактор риска сердечно-сосудистых событий
Пневмония фактор рискасердечно-сосудистых событий
Corrales-Medina et al. Circulation 2012; 125: 773-781
47.
Возможные механизмы развития острого коронарногосиндрома/острых сосудистых событий при ВП
Singanayagam et al. Eur Respir J 2012; 39: 187–196
48. Пневмония = ОКС …?
49.
Этиология внебольничных пневмонийПоликлиника
(%)
Стационар,
ОРИТ
не в ОРИТ (%)
(%)
S. pneumoniae
38
27
28
M. pneumoniae
8
5
2
H. influenzae
13
6
7
C. pneumoniae
21
11
4
S. aureus
1,5
3
9
Enterobacteriaceae
0
4
9
P. aeruginosa
1
3
4
Legionella spp.
0
5
12
C. burnetii
1
4
7
RS-вирусы
17
12
3
«неизвестно»
50
41
45
Welte T, et al. Clinical and economic burden of pneumonia among adults in Europe. Thorax.
50.
План терапии тяжелой пневмонии• Антибактериальная (антивирусная) терапия
• Респираторная поддержка
• Терапия сепсиса/септического шока
• Дополнительная (адъювантная терапия)
51.
Эмпирическая АБТ тяжелой ВП у взрослыхПациенты без факторов риска инфицирования P. aeruginosa1 и аспирации
Цефтриаксон, цефотаксим , амоксициллин/клавуланат, ампициллин/сульбактам, цефепим,
цефтаролин, эртапенем в/в + азитромицин или кларитромицин в/в
или
Моксифлоксацин, левофлоксацин в/в + цефтриаксон, цефотаксим в/в
Пациенты с факторами риска инфицирования P. aeruginosa1
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в +
+ ципрофлоксацин или левофлоксацин в/в2
или
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в
+ аминогликозид II-III поколения3 в/в + азитромицин или кларитромицин в/в
или
Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в
+ аминогликозид II-III поколения3 в/в + моксифлоксацин или левофлоксацин в/в
Пациенты с подтвержденной/предполагаемой аспирацией
Амоксициллин/клавуланат, ампициллин/сульбактам, пиперациллин/тазобактам,
эртапенем, меропенем, имипенем/циластатин в/в
или
Цефтриаксон, цефотаксим в/в + клиндамицин или метронидазол в/в
При наличии показаний всем пациентам дополнительно к антибактериальной терапии могут назначаться
оселтамивир4 внутрь или занамивир ингаляционно
1 длительная терапия системными ГКС в фармакодинамических дозах, муковисцидоз, вторичные бронхоэктазы, недавний прием
системных АМП
2 левофлоксацин назначается в дозе 500 мг/2 раза в сутки
3 могут использоваться гентамицин, амикацин, тобрамицин; выбор препарата зависит от региональных / локальных данных
чувствительности P.aeruginosa
4у пациентов, нуждающихся в ИВЛ, при наличии бронхообструктивных заболеваний предпочтение следует отдавать оселтамивиру
Рекомендации РРО и МАКМАХ, 2014
52.
Респираторная поддержка при ОДНОстрая
дыхательная
недостаточност
ь
неудача
Кислород
Неинвазивная ВЛ
успех
Интубация и ИВЛ
Улучшение
ЭКМО
53.
Показания к О2-терапии при ОДН• SpO2 < 90% при FiО2 = 0.21
или
• РаО2 < 60 мм рт.ст.
Доза кислорода!!!
54.
Surviving Sepsis Campaign Bundles(План действий )
Выполнить в течение 3-х часов
1) Измерить лактат сыворотки
2) Выполнить забор крови на анализа культуру до назначения антибиотиков
3) Назначить антибиотики широкого спектра
4) Назначить кристаллоиды 30 мл/кг в/в при гипотензии или лактате > 4 ммоль/л
Выполнить в течение 6-х часов
5) Назначить вазопрессоры (при гипотензии, не разрешаемой при введении
растворов) для поддержания MAP ≥ 65 мм рт.ст.
6) При персистирущей артериальной гипотензии несмотря на назначение растворов
(септический шок) или исходном лактате ≥ 4 mmol/L (36 мг/дл):
- измерить центральное венозное давление (CVP)*
- измерить насыщение центральной венозной крови (ScvO2)*
7) Измерить вновь лактат, если исходно был повышен*
*Задачи терапии: CVP ≥ 8 мм рт.ст., ScvO2 ≥ 70%, и нормализация лактата
Dellinger RP, Levy MM, Rhodes A, et al. Critical Care Medicine 2013; 41: 580-637
55.
Дополнительная (неантибактериальная)терапия при тяжелой пневмонии
• ГКС и др.
• Иммуноглобулины
• N-ацетилцистеин
56. ГКС при тяжелой пневмонии
Польза или Риск?57. Обоснование применения системных ГКС при тяжелой пневмонии
• Локальная и системная воспалительные реакцииусилены при ВП
• Персистирующий воспалительный ответ
ассоциирован с повышенной летальностью
• При тяжелых ВП высокий риск развития
надпочечниковой недостаточности
• ГКС уменьшают выраженность локального и
системного воспалительного ответа
58.
Неантибактериальная терапия при тяжелойпневмонии
• ГКС и др.
• Иммуноглобулины
• N-ацетилцистеин
59.
Неантибактериальная терапия при тяжелойпневмонии
• ГКС и др.
• Иммуноглобулины
• N-ацетилцистеин
60.
Основные шаги ведения больных с ВП в стационареОценка риска
Раннее назначение растворов
Быстрое улучшение оксигенации
Немедленная комбинированная АБТ
Рассмотреть показания к переводу в ОРИТ
61. Пневмония = ОКС …?
1.Врачи должны осознавать значимость этого объединения для
соответствующей клинической настороженности и лучшей
информированности пациентов с ВП о риске сердечнососудистых осложнений.
2.
Врачи и работники здравоохранения должны активизировать
усилия по оптимизации вакцинации против гриппа и
пневмококковой инфекции среди пожилых людей и лиц с
хроническими сердечно-сосудистыми заболеваниями.
3.
Внимание должно быть направлено на потенциальное
воздействие
сердечных
осложнений
на
затраты
здравоохранения.
4.
Научное сообщество должно направить больше усилий по
изучению этой области.
62.
ВЗАИМОДЕЙСТВИЕ СО СКОРОЙ ПОМОЩЬЮ62
63.
63
64. региональная телемедицинская система (РТС) подсистема мониторинга пневмоний
65.
РТС – СИСТЕМА МОНИТОРИНГА ПНЕВМОНИЙ66. Сводная таблица (возможность выбора параметров)
СВОДНАЯ ТАБЛИЦА (ВОЗМОЖНОСТЬ ВЫБОРА ПАРАМЕТРОВ)67. Сводная таблица (фильтры)
СВОДНАЯ ТАБЛИЦА (ФИЛЬТРЫ)68. Карточка пациента
КАРТОЧКА ПАЦИЕНТА69. Карточка пациента
КАРТОЧКА ПАЦИЕНТА70.
7071.
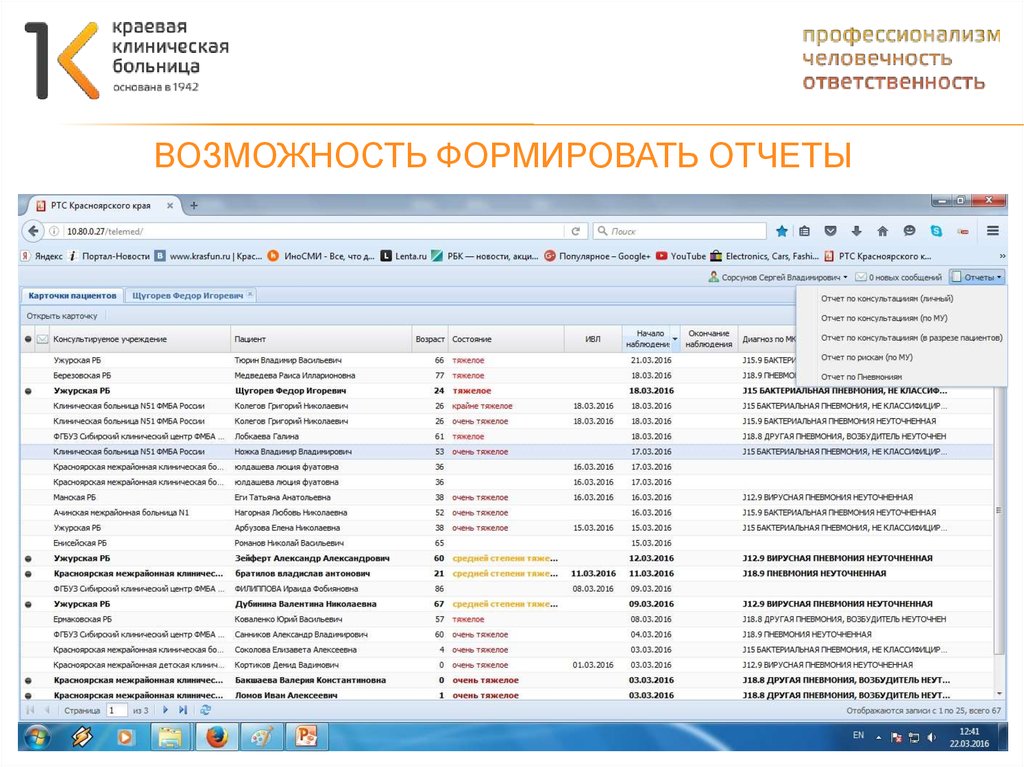
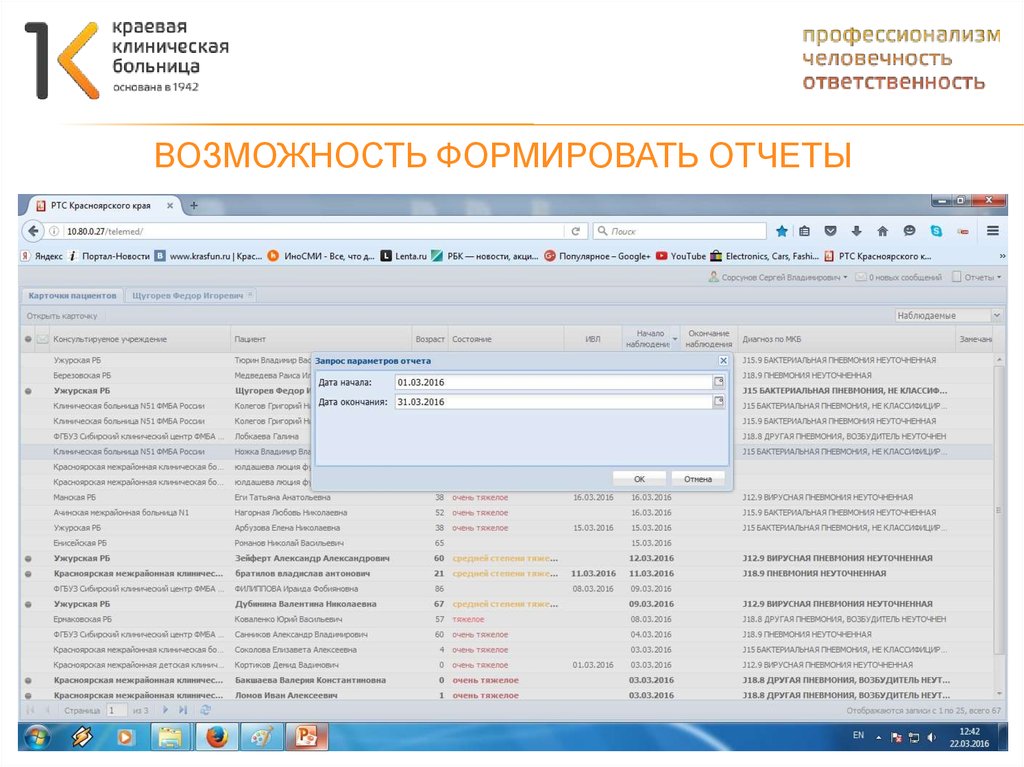
7172. Возможность формировать отчеты
ВОЗМОЖНОСТЬ ФОРМИРОВАТЬ ОТЧЕТЫ73. Возможность формировать отчеты
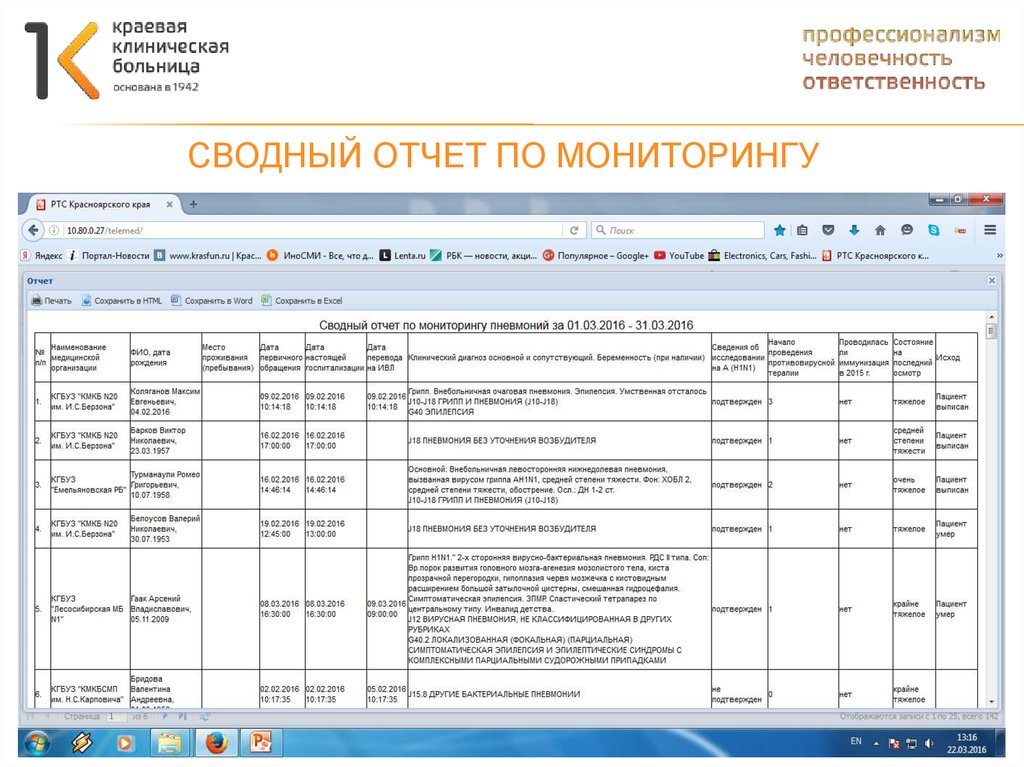
ВОЗМОЖНОСТЬ ФОРМИРОВАТЬ ОТЧЕТЫ74. Сводный отчет по мониторингу
СВОДНЫЙ ОТЧЕТ ПО МОНИТОРИНГУ75. отчеты
ОТЧЕТЫ76.
77.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯК РАС Н О Я Р С К О Г О К РАЯ
Смертность от пневмоний на дому и в стационаре за 10 месяцев 2016 года
77
78.
Министерство здравоохранения Красноярского краяФедеральное государственное бюджетное образовательное учреждение
высшего образования "Красноярский государственный медицинский
университет имени профессора В.Ф.Войно-Ясенецкого"
Министерства здравоохранения Российской Федерации
Артюхов И.П., Демко И.В., Корчагин Е.Е., Грицан А.И., Головина Н.И.,
Гордеева Н.В., Сорсунов С.В., Крапошина А.Ю., Соловьева И.А.
ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ
ВНЕБОЛЬНИЧНЫХ ПНЕВМОНИЯХ, СВЯЗАННЫХ С
ЭПИДЕМИЧЕСКИМ ПОДЪЕМОМ
ЗАБОЛЕВАЕМОСТИ ГРИППОМ И ОРВИ
Методические рекомендации для врачей
Под редакцией
Акад. РАМН А.Г. Чучалина
Красноярск
2016
79.
Министерство здравоохранения Красноярского краяФедеральное государственное бюджетное образовательное учреждение
высшего образования "Красноярский государственный медицинский
университет имени профессора В.Ф.Войно-Ясенецкого"
Министерства здравоохранения Российской Федерации
Артюхов И.П., Демко И.В., Корчагин Е.Е., Головина Н.И.,
Гордеева Н.В., Николаева Н.М., Грицан А.И., Крапошина А.Ю.,
Соловьева И.А., Зеленый С.В, Сорсунов С.В.
АЛГОРИТМЫ ДИАГНОСТИКИ И ОСНОВНЫЕ
ПРИНЦИПЫ ОКАЗАНИЯ МЕДИЦИНСКОЙ
ПОМОЩИ ПРИ ТЯЖЕЛОЙ ПНЕВМОНИИ
Методические рекомендации для врачей
Под редакцией
Акад. РАМН А.Г. Чучалина
Красноярск
2016
80. Дефекты оказания медицинской помощи при анализе историй болезни
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯК РАС Н О Я Р С К О Г О К РАЯ
Дефекты оказания медицинской помощи
при анализе историй болезни
1. Поздняя диагностика и госпитализация
2. Поздняя оценка эффективности а\б терапии на 5,
7,8,10 сутки
3. Несоответствие фармакотерапии , не адекватная
замена а\б препаратов.
4. Пациенты с тяжелыми пневмониями и наличием
ДН своевременно не переводятся на ИВЛ
5. Нет исследования мокроты по Граму
80
81. Алгоритм выбора препарата при ВП
Высоковероятная и подтвержденнаямикоплазменная или хламидиная
пневмония (вспышка)
Клинические, рентгенологические,
бактериоскопические
признаки пневмококковой пневмонии
Пневмония тяжелого течения
(подозрение или подтверждение
легионеллеза - BinaxNow)
Бета-лактамы
±
Нет эффекта
Респираторные фторхинолоны
Макролиды
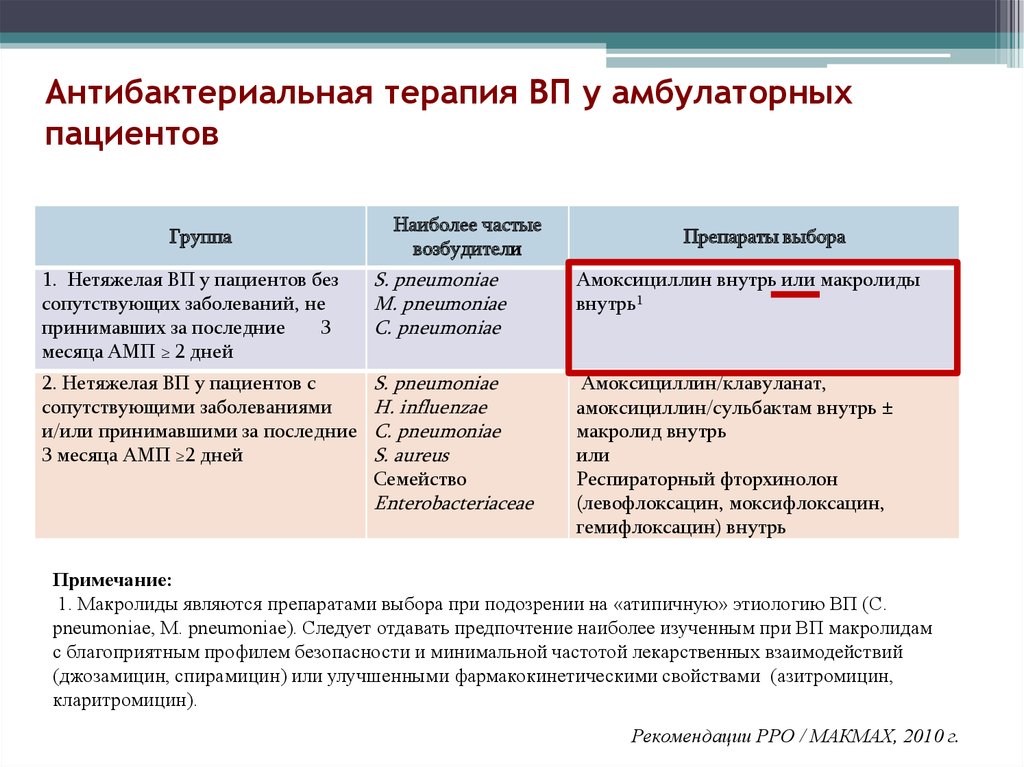
82. Антибактериальная терапия ВП у амбулаторных пациентов
ГруппаНаиболее частые
возбудители
Препараты выбора
1. Нетяжелая ВП у пациентов без
сопутствующих заболеваний, не
принимавших за последние
3
месяца АМП ≥ 2 дней
S. pneumoniae
M. pneumoniae
C. pneumoniae
Амоксициллин внутрь или макролиды
внутрь1
2. Нетяжелая ВП у пациентов с
сопутствующими заболеваниями
и/или принимавшими за последние
3 месяца АМП ≥2 дней
S. pneumoniae
H. influenzae
C. pneumoniae
S. aureus
Амоксициллин/клавуланат,
амоксициллин/сульбактам внутрь ±
макролид внутрь
или
Респираторный фторхинолон
(левофлоксацин, моксифлоксацин,
гемифлоксацин) внутрь
Семейство
Enterobacteriaceae
Примечание:
1. Макролиды являются препаратами выбора при подозрении на «атипичную» этиологию ВП (C.
pneumoniae, M. pneumoniae). Следует отдавать предпочтение наиболее изученным при ВП макролидам
с благоприятным профилем безопасности и минимальной частотой лекарственных взаимодействий
(джозамицин, спирамицин) или улучшенными фармакокинетическими свойствами (азитромицин,
кларитромицин).
Рекомендации РРО / МАКМАХ, 2010 г.
83. Обострение ХБ/ХОБЛ
84. Обострение ХОБЛ
Острое событие, характеризующееся ухудшениемреспираторных симптомов, выходящим за границы
их обычных ежедневных вариаций, и требующее
изменения терапии.
Наиболее частые причины обострения – вирусные
инфекции верхних дыхательных путей и инфекция
трахеобронхиального дерева.
Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких (пересмотр 2016 г.)
Global Initiative for Chronic Obstructive Pulmonary Disease (GOLD). Global Strategy for Diagnosis, Management and Prevention of COPD. 2016
85.
Antibiotic Therapy inExacerbations of Chronic
Obstructive
Pulmonary Disease
N. R. ANTHONISEN,
J. MANFREDA,
C. P. W. WARREN,
E. S. HERSHFIELD,
G. K. M. HARDING,
N. A. NELSON.
Nick R. Anthonisen
«The effects of broad-spectrum antibiotic and placebo therapy in patients with chronic
obstructive pulmonary disease in exacerbation were compared in a randomized, doubleblinded, crossover trial.»
Ann Intern Med. 1 February 1987;106(2):196
86.
Обострение ХОБЛ:Anthonisen’s критерии
Увеличение объема
мокроты, усиление
одышки,
гнойности мокроты
Тип I
Все три признака,
АМТ рекомендуется
Тип II
Два признака из
трех, АМТ
рекомендуется при
гнойной мокроте
Тип III
Один признак из
трех, АМТ не
рекомендуется
NR Antonisen, et al. Ann Intern Med 1987 [Adapted from Woodhead et al. ERJ 2005
ATS/ERS task force. ERJ 2004;23:932-946
87. Инфекционные обострения ХОБЛ
Частовстречающиеся
(70-85%)
Менее часто
встречающиеся
(15-30%)
Decramer M. et al. Lancet 2012; 379:1341-1351
• H. Influenzae (˃30%)
• S. pneumoniae
• M. catarrhalis
• Вирусы гриппа и
парагриппа, риновирусы,
коронавирусы
• P. aeruginosa
• Грам-отрицательные
бактерии
• S. aureus
• C. pneumoniae
• M. pneumoniae
88.
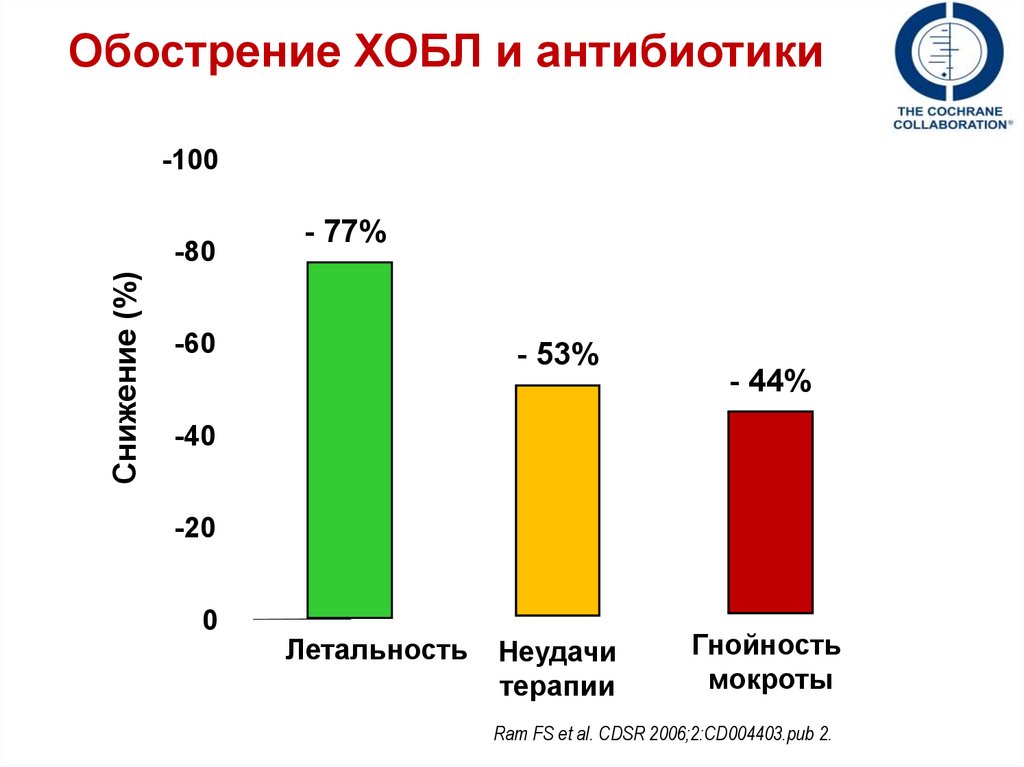
Обострение ХОБЛ и антибиотики-100
Снижение (%)
-80
- 77%
-60
- 53%
- 44%
-40
-20
0
Летальность
Неудачи
терапии
Гнойность
мокроты
Ram FS et al. CDSR 2006;2:CD004403.pub 2.
89. Возбудители инфекционного обострения ХОБЛ
Характеристикабольных
GOLD I-II, без факторов
риска*
GOLD I-II, с факторами
риска*
GOLD III
GOLD IV
postОФВ1
Вероятные возбудители
> 50%
Haemophilus influenzae
Moraxella catarrhalis
Streptococcus pneumoniae
Chlamydophila pneumoniae
Mycoplasma pneumoniae
> 50%
Haemophilus influenzae
Moraxella catarrhalis
PRSP
30 – 50%
Haemophilus influenzae
Moraxella catarrhalis
PRSP
Гр(-) энтеробактерии
< 30%
Haemophilus influenzae
PRSP
Гр(-) энтеробактерии
Pseudomonas aeruginosa
* Возраст > 65 лет; сопутствующие сердечно-сосудистые заболевания,
частые обострения за предшествующий год (≥ 2/12 мес)
M Miravitlles, A Anzueto. AJRCCM 2013; 188: 1052-1057
90. Принятие решения об антибиотикотерапии при обострении ХОБЛ
Антибиотик выбора:цефалоспорины III-го поколения
(цефиксим и др.)
аминопенициллины
(± клавулановая кислота)
либо макролиды
либо тетрациклины
Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких (пересмотр 2014 г.)/Пер. с англ. Под ред. А.С. Белевского.
– М.: Российское респираторное общество, 2014. – 92 с., ил.
91. Антибактериальная терапии при обострении ХОБЛ
Характеристикабольных
GOLD I-II, без факторов
риска*
GOLD I-II, с факторами
риска*
GOLD III
GOLD IV
postОФВ1
Вероятные возбудители
> 50%
Амоксициллин
«Новые» макролиды
(кларитромицин, азитромицин)
Цефалоспорины III
> 50%
«Респираторные» фторхинолоны
(левофлоксацин** и др.)
Амоксициллин/клавуланат,
ампициллин/сульбактам
30 – 50%
«Респираторные» фторхинолоны
(левофлоксацин** и др.)
Амоксициллин/клавуланат
< 30%
Фторхинолоны (ципрофлоксацин)/
«респираторные» фторхинолоны
(левофлоксацин**) ±
антисинегнойные β-лактамы
* Возраст > 65 лет; сопутствующие сердечно-сосудистые заболевания,
частые обострения за предшествующий год (≥ 2/12 мес)
** Таваник
M Miravitlles, A Anzueto. AJRCCM 2013; 188: 1052-1057
92.
GOLD, 2016REVISED 2015
Группа
Основное
Рекомендованное
пациентов
A
Прекращение курения
B, C, D
Прекращение курения
Легочная реабилитация
На основании локальных
рекомендаций
Физическая активность
Вакцинация против гриппа
Вакцинация против
пневмококковой инфекции
Физическая активность
Вакцинация против гриппа
Вакцинация против
пневмококковой инфекции
















![Диагностические исследования при тяжелой пневмонии [A,B,C,D] уровни доказательности Диагностические исследования при тяжелой пневмонии [A,B,C,D] уровни доказательности](https://cf.ppt-online.org/files/slide/v/VZBt3dX2lhmy0EHFzIWOUkPnv9S1Lsg5xNjiqG/slide-18.jpg)































































 Медицина
Медицина