Похожие презентации:
Послеродовые инфекционные заболевания
1. Послеродовые инфекционные заболевания
2. Определение
Болезни, наблюдаемые у женщин впослеродовом периоде (от момента
выделения последа и до конца 6-й
недели) непосредственно связаны с
беременностью и родами и обусловлены
инфекцией
3. Факторы риска
ОжирениеСахарный диабет
Анемия и расстройства питания;
Инфекции органов малого таза в
анамнезе
Длительно существующий спонтанный
разрыв плодных оболочек
Травмы мягких тканей родовых путей
4.
Нарушение правил асептикиПролонгирование беременности при
мертвом плоде, задержка частей
плаценты в полости матки
Затяжные роды
Частые вагинальные исследования в
родах
Кесарево сечение или другие
оперативные роды
Послеродовые кровотечения;
5. Возбудители
Неспецифическая микрофлораСпецифическая микрофлора
6. Пути передачи
Из окружающей среды (госпитальнаяинфекция) – 10%
Активизация собственной микрофлоры
– 90%
7. Послеродовая язва
Предрасполагающий фактор: травмыкожи, слизистой оболочки влагалища,
шейки матки.
Клиника: боль, жжение, гиперемия,
отечность тканей, гнойное отделяемое,
рана легко кровоточит, симптомы
интоксикации
8. Лечение
По принципам гнойной хирургии:Снятие швов
Промывание (H2O2)
Дренирование (гипертонический раствор
NaCl)
Использование некролитических
ферментов
После очищения раны накладывают
вторичные швы
9. Инфицирование послеоперационной раны
Клиника: общие и местные проявления,изменения со стороны крови.
Лечение: снять швы для обеспечения
оттока раневого отделяемого, гнойные
полости дренировать
Антибактериальная терапия
10. Послеродовой эндометрит
Наиболее распространенная формапослеродовой инфекции. В соответствии
с СанПиН 2.1.3.2630-10 «Санитарноэпидемиологические требования к
организациям, осуществляющим
медицинскую деятельность» (2010)
эндометрит считается послеродовым и
внутрибольничным, и подлежит учету за
акушерским стационаром в течение 30
дней после родов.
11. Критерии диагноза послеродового эндометрита
Повышение температуры тела (38°С ивыше).
Болезненная матка при пальпации.
Выделения из половых путей с
неприятным запахом.
Возможно умеренное кровотечение из
половых путей.
12.
Температура тела до 38° С в течение 24часов после родоразрешения (в том
числе после кесарева сечения)
допустима. Чаще всего причиной
является дегидратация.
Тактика ведения
Обильное питье
Инфузионная терапия (по показаниям).
Назначение противовоспалительной
терапии не показано.
13.
При субфебрильной температуре до37,5° С в течение более 24 часов
со 2-х суток послеродового периода при
отсутствии клинических признаков
эндометрита показано:
Контроль температуры тела каждые 3
часа.
14. Классическая форма эндометрита
Возникает на 1-5 сутки. Температура тела38-39°С, пульс 80-100 уд. в минуту.
Угнетение общего состояния, озноб,
гиперемия кожных покровов,
субинволюция и болезненность тела
матки, гнойные с запахом выделения.
Изменена клиническая картина крови:
лейкоцитоз с нейтрофильным сдвигом
влево, СОЭ до 45 мм/ч.
15. Абортивная форма
Проявляется на 2-4 сутки, однако, сначалом адекватного лечения
симптоматика исчезает.
16. Стертая форма
Возникает на 5-7 сутки, развивается вяло.Температура не превышает 38°С, нет
озноба. У большинства родильниц
отсутствуют изменения лейкоцитарной
формулы. Местная симптоматика
выражена слабо (незначительная
болезненность матки при пальпации). В
20% случаев приобретает волнообразное
течение, рецидив возникает на 3-12 сутки
после «выздоровления».
17. Профилактика
- Рациональный режим физическойнагрузки
- Достаточный отдых (желательно с
приподнятыми ногами)
- Пешие прогулки или ходьба на месте
- Использование лечебного трикотажа
(чулки, колготки) 1 -2-го класса
компрессии
- Бинтование ног эластичным бинтом.
18. Септический шок
Особая реакция организма, связанна снарушением кровообращения в тканях
и органах, наступает в ответ на
внедрение микроорганизмов или их
токсинов в кровеносное русло.
19. Факторы риска
- Послеабортные и послеродовыеинфекционных заболеваний
- Хорионамнионит в родах
- Пиелонефрит беременной
- Гнойный мастит
20. Этиология
- Грамотрицательная флора (кишечнаяпалочка, протей, клебсиела,
синегнойная палочка)
- Грамположительная флора (энтерококк,
стафилококк, стрептококк)
- Анаэробы
- Простейшие, грибы
21. Предрасполагающие факторы
- Снижение общей резистентностиорганизма больной
- Наличие возможности для массивного
прорыва возбудителя, токсинов
22.
Фазы септического шока23. Первая – ранняя, «теплая»
- Температура до 380 - 400 С- Ознобы
- Тахикардия
- Снижение САД 95 – 85 мм. рт. ст.
- Длится несколько часов
24. Поздняя «холодная» фаза
- Снижение температуры на 2 - 4 градуса- Бледность, липкий холодный пот
- Гипотензия САД 70 и ниже мм. рт. ст.
- Акроцианоз
- Расстройство сознания
- Частый нитевидный пульс
- Гемморагии
- Олигурия
25. Финальная фаза (необратимая)
- Анурия- Падение АД
- Респираторный дистресс – синдром
- Кома
26. Тактика
Адекватный венозный доступКатетеризация мочевого пузыря,
почасовой контроль диуреза
Инфузионная терапия
При отсутствии эффекта
вазопрессоры: - допмин 5-20 мкг/кг/мин.
27.
В ситуации, когда после проведенияинфузионной терапии и введения
вазопрессоров не происходит
стабилизации гемодинамики, вводятся
кортикостероиды: только
водорастворимый гидрокортизон в/в в
дозе не более 300 мг/сутки
Внутривенная антибактериальная
терапия
28.
Перитонит - воспаление брюшины.29. Факторы риска:
Дооперационное инфицированиеполости матки
Длительный безводный промежуток.
Массивная кровопотеря
Плохая санация матки (наличие
остатков плацентарной ткани и
оболочек)
Погрешности оперативной техники.
30. Клиника
Перитонит, развившийся после кесаревасечения, произведенного на фоне
хориоамнионита, характеризуется ранним
началом заболевания (1-3 сутки). Поздний
перитонит (4 -7 сутки) развивается на фоне
метроэндометрита и несостоятельности
швов на матке.
31. Клинические проявления
Локальная или разлитая болезненностьСимптомы раздражения брюшины
Нарушение перистальтики, метеоризм
Сухость во рту, тошнота, рвота
Отсутствие отхождения газов, стула
Выраженный лейкоцитоз в
периферической крови с резким
сдвигом лейкоцитарной формулы влево
32. По клиническому течению различают 3 варианта
Перитонит с классическими признакамиИнтоксикация
Выраженность пареза кишечника
Перитонеальные симптомы
33.
Перитонит со стертой клиническойкартиной
Протекает без симптомов пареза
кишечника
Характерен стойкий болевой синдром
различной интенсивности
Лихорадка, прогрессирующая анемия
Несоответствие изменений в
периферической крови тяжести общей
интоксикации.
34.
Перитонит с затяжным течением характеризуетсяНаличием обострений, связанных с
образованием абсцессов в брюшной
полости.
35. Принципы лечения
Оперативное вмешательствоАдекватная антибактериальная
терапия.
Инфузионная терапия, направленная
на ликвидацию гиповолемии, коррекцию
водного, электролитного и белкового
баланса, детоксикацию организма.
36.
Сепсис — патологическое состояние,характеризующееся постоянным или
периодическим поступлением в
кровоток микробов из септического
очага (очага инфекции), наличием
токсемии, иногда — образованием
гнойных метастазов.
37. Классификация
- Сепсис без метастазов — септицемия- Сепсис с метастазами —
септикопиемия.
38. Септицемия
Выраженная интоксикация (лихорадкадо 40 °С, ознобы)
Тахикардия (110 –120)
Слабость, адинамия, апатия,
сонливость, головные боли, диарея.
Кожа землистого оттенка с мелкими или
крупными кровоизлияниями
Язык сухой, обложен, отмечаются
отечность и болезненность суставов.
39. Септикопиемия
Образование гнойных метастатическихочагов в отдаленных органах и тканях
(легочная ткань, печень, эндокард)
Лихорадка, ознобы (заканчивающиеся
проливным потом)
Пульс частый, слабый
Кожа бледная или желтушная
Язык сухой, обложен
Селезенка увеличена, мягкая.
40. Мастит
Воспалительное заболеваниемолочной железы, вызываемое
бактериями, развивается после
родов и сопряжено с процессом
лактации
41. Частота
Колеблется в широких пределах — от 1до 16%, составляя; в среднем 3—5%.
В 80—85% случаев возникает у
первородящих.
42. Возбудители
- Золотистый стафилококк- Эпидермальный стафилококк
- Стрептококки групп А и В
- Энтерококки
- Эшерихии
- Синегнойная палочка
43. Пути проникновения инфекции
- Лимфогенный - через трещины сосков- Галактогенный - через молочные
протоки
- Гематогенный - из имеющихся в
организме очагов инфекции
44. Предрасполагающие факторы
- Лактостаз- Трещины и аномалии развития сосков
(плоские, втянутые)
- Снижение иммунологической
реактивности
- Нарушение гигиены и правил грудного
вскармливания
45. Классификация
СерозныйИнфильтративный
Гнойный
46. Клиника серозного мастита
- Острое начало- Повышение температуры тела
- Озноб
- Головная боль, слабость
- Молочная железа увеличивается в
объеме (лактостаз), болезненная
особенно при кормлении и сцеживании.
- Появляются уплотнения без четких
контуров в различных участках
молочной железы.
47. Клиника инфильтративного мастита
- Выраженная интоксикация- Пальпируется плотный инфильтрат с
четкими контурами.
48. Клиника гнойного мастита
- Плотный с четкими контурамиинфильтрат с участками размягчения,
- Выраженный отек, гиперемия кожи
- Увеличение регионарных подмышечных
лимфатических узлов
49. ЛЕЧЕНИЕ
- Ликвидация очага инфекции- Антибактериальная терапия
- Детоксикационная терапия
- Иммунокоррегирующая терапия
- Десенсибилизирующая терапия
- Общеукрепляющая терапия
50. Профилактика мастита
-Грудное вскармливание
-
Раннее прикладывание ребенка к груди
-
Совместное пребывание матери и ребенка в
одной палате
-
Кормить ребенка по требованию без ночных
перерывов
-
Продолжительность кормления по желанию
ребенка: не следует отрывать ребенка от
груди раньше, чем он сам отпустит сосок
51.
- Не мыть груди и соски передкормлением, достаточно обычных
гигиенический процедур
- Кормить ребенка исключительно грудью
от 0 до 6 месяцев
- Полный отказ от сосок, пустышек и
бутылочного кормления
- Полноценное кормление каждой грудью
- Правильное прикладывание ребенка к
груди
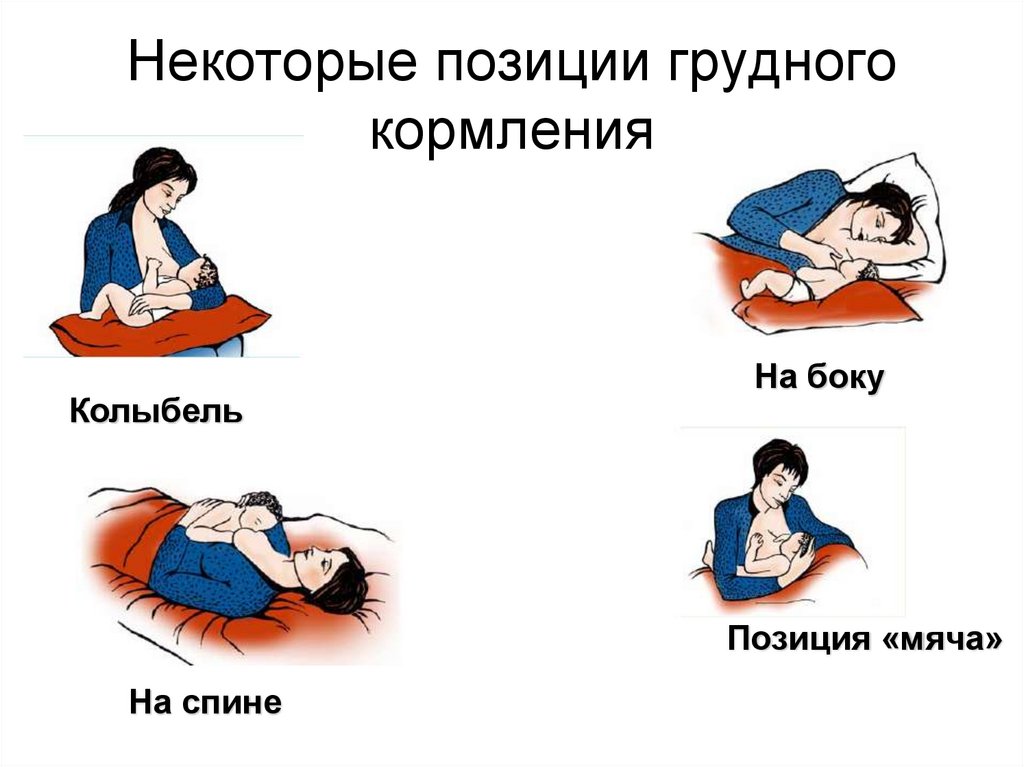
52. Некоторые позиции грудного кормления
КолыбельНа боку
Позиция «мяча»
На спине
53. Признаки правильного прикладывания ребенка к груди
- Рот ребенка широко открыт- Губы ребенка вывернуты наружу
- При правильном прикладывании
ребенок обхватывает ртом ареолу
верхняя часть ареолы видна больше,
чем нижняя
- Подбородок ребенка прижат к груди
- Язык ребенка может быть виден




















































 Медицина
Медицина








