Похожие презентации:
Лейшманиоз. Лепра. Витилиго. Занятие №7
1. Ташкентский педиатрический медицинский институт Кафедра дерматовенерологии, детской дерматовенерологии и СПИДа.
5510100 - Медицинская педагогика и лечебное дело.4-курс
“ Лейшманиоз. Лепра. Витилиго.”
Занятие № 7
Исполнитель:
асс. Ходжаева Сабри Махмудовна
Ташкент - 2020
2.
Цель занятия: Обучить студента диагностике лешманиоза, лепры и витилиго с
использованием анамнеза и клинико-лабораторного исследования, определить
эффективную лечебную тактику и профилактические мероприятия.
Задачи занятия:
Постановке клинического диагноза лейшманиоза, лепры, витилиго.
Терапевтической тактике прилейшманиозе, лепре, витилиго;
Профилактике лейшманиоза и лепры.
План занятия
Устная оценка теоретических знаний студентов.
Разбор истории болезни дерматологических больных.
Проверка и анализ листа «Клинического мышления студента» во время занятия,
решение ситуационных задач.
Оценка итогового уровня знаний студента.
Подведение итогов занятия.
Изложение нового материала. Домашнее задание на следующей урок.
3.
Требования к студенту в процессе освоения темы
В результате проведенного занятия студент должен уметь:
Собрать жалобы больного, анамнез заболевания;
Клинически обследовать больного и описать основное заболевание;
Провести дифференциальную диагностику;
Выделить опорные симптомы анамнеза и клиники для формирования предварительного
диагноза;
Составить план лабораторного обследования больного;
Интерпретировать результаты лабораторного исследования;
Определить терапевтическую тактику;
Провести профилактические мероприятия.
Студент должен овладеть следующими практическими навыками:
Проведение диагностического метода определения возбутилей лейшманиоза и лепры,
проведение лепроминовой и гистаминовой проб с интерпретацией результатов,
проведение пробы Минора в диагностике лепры (см. методич. рекомендации «Методы
диагностики применяемые в дерматологии»);
4. ЛЕЙШМАНИОЗ
Лейшманиоз кожи (болезнь Боровского)хронически протекающее эндемическоезаболевание кожи.
Возбудитель - Leishmania tropica.
Клинические формы:
а) городской тип (антропонозный, поздноизъязвляющийся), возбудитель Leishmania
tropica minor
б) сельский тип ( зоонозный,
остронекротизирующийся), возбудитель
Leishmania tropica major
5. Факторы приводящие к развитию заболевания:
Передача болезни отукусов москитов в
эпедимических зонах.
Источник заражения: при зоонозном
- грызуны, при антропонозном человек
6. ой формы, дно зернистое. Наблюдается гиперемированный ободок, рубцевания, лимфангит, лимфадениты. Leshmania tropica major
Leshmania tropica minor (городской тип)ой формы, дно зернистое. Наблюдается гиперемированный ободок,
рубцевания,
лимфангит,
лимфадениты.
Leshmania
tropica
major
(сельский
тип)
наблюдается островоспалительный инфильтрат красного цвета,
инфильтративный участок образуют глубокую язву, дно язвы
неровное,дно язвы выполняется грануляциями делающими его
зернистым (симптом “рыбьей икры ”) дно язвы покрыто сероватожёлтым некротическим рубцом, гной выделяется большим
количеством, болезненно, после себя оставляет рубец, наблюдается
лимфангит, лимфаденит.
7. Дифференциальная диагностика лейшманиоза и хронической язвенной пиодермии
• Мощного инфильтрата нет и приисследовании зондом обнаруживаются
глубокие, сообщающиеся между собой
гнойные полости, из которых выделяются
капли густого, зелёного гноя, чего не
наблюдается при лейшманиозе. При нем
имеется ограниченный инфильтрат вокруг,
напоминает “ватрушку”
8.
Хроническаяязвенная пиодермия
Лейшманиоз кожи
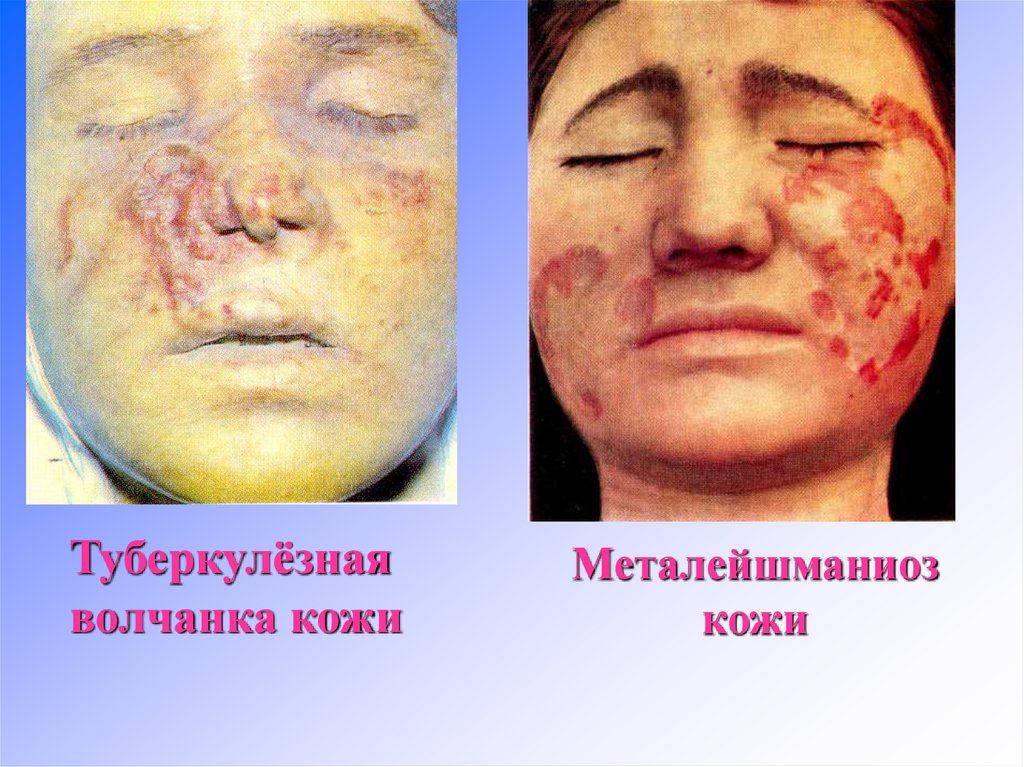
9. Дифференциальная диагностика лейшманиоза и туберкулезной волчанки
• Большое значение имеет анамнез больного.Туберкулезный лейшманиоз никогда не возникает
первично. Он этиологически и патогенетически
связан с антропонозным кожным лейшманиозом
появляясь или в процессе его заживление или через
некоторое время после заживления. Часто
развивается по краю рубца или на рубце первичной
бывшей лейшманиомы.. Следует учитывать и более
медленное течение лейшманиоза по сравнению с
туберкулезной волчанкой. При гистологическом
исследовании обнаруживаются гигантские клетки
Лангханса, микобактерии туберкулеза.
10.
Туберкулёзнаяволчанка кожи
Металейшманиоз
кожи
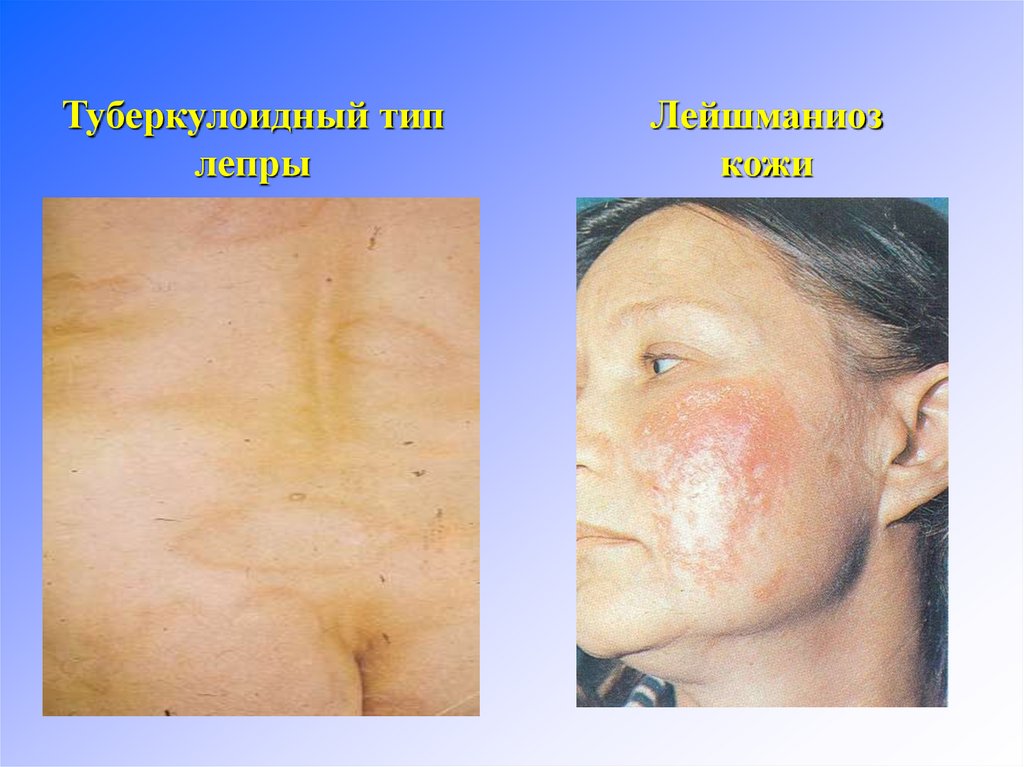
11. Дифференциальная диагностика туберкулоидного типа лепры и лейшманиоза
При дифференциальной диагностике не обходимоучитывать, что лейшманиомы располагаются
как правило на открытых участках кожи тела и
не имеют склонности группероваться в фигурные
элементы. Обычно спустя 4-6 месяцев после
появления лейшманиомы изъязвляются и
течение процесса заканчивается рубцеванием, в
то время как течение лепры много летнее. Кроме
того при лейшманиозе не бывает расстройств
чувствительности.
12.
Туберкулоидный типлепры
Лейшманиоз
кожи
13. Диагностические критерии
• Сбор эпидемического анамнеза• Бактериоскопический (лейшмании
округлой формы, располагается
внутри и с наружи клеток - в
макрофагах).
14. Лечение лейшманиоза
• Доксициклин-0,1 в день, 1 капсула 2р. в день, 10 дней
• аминохинол по 0,15-0,2 г на прием,
0,45-0,6 в день, 25-30 дней
• хиналгин по 0,25 на прием, 8-10 г в
сутки, 10-12 дней
15. Длительный и тесный контакт с больным (семейный, бытовой). Снижение реактивности и общего состояния организма в момент
Факторы, приводящие кразвитию заболевания:
Длительный и тесный контакт с больным
(семейный, бытовой).
Снижение реактивности и общего
состояния организма в момент заражения
16. Лепра - хроническое инфекционное заболевание, вызываемое палочкой Ганзена (Mycobacterium leprae Hansen), открытой в 1871г.
Классификация:1. Лепроматозный (злокачественный, тяжелый)
тип
2. Туберкулоидный (доброкачественный,
легкий) тип
3. Недифференциированный (нехарактерный,
неопределеный) тип
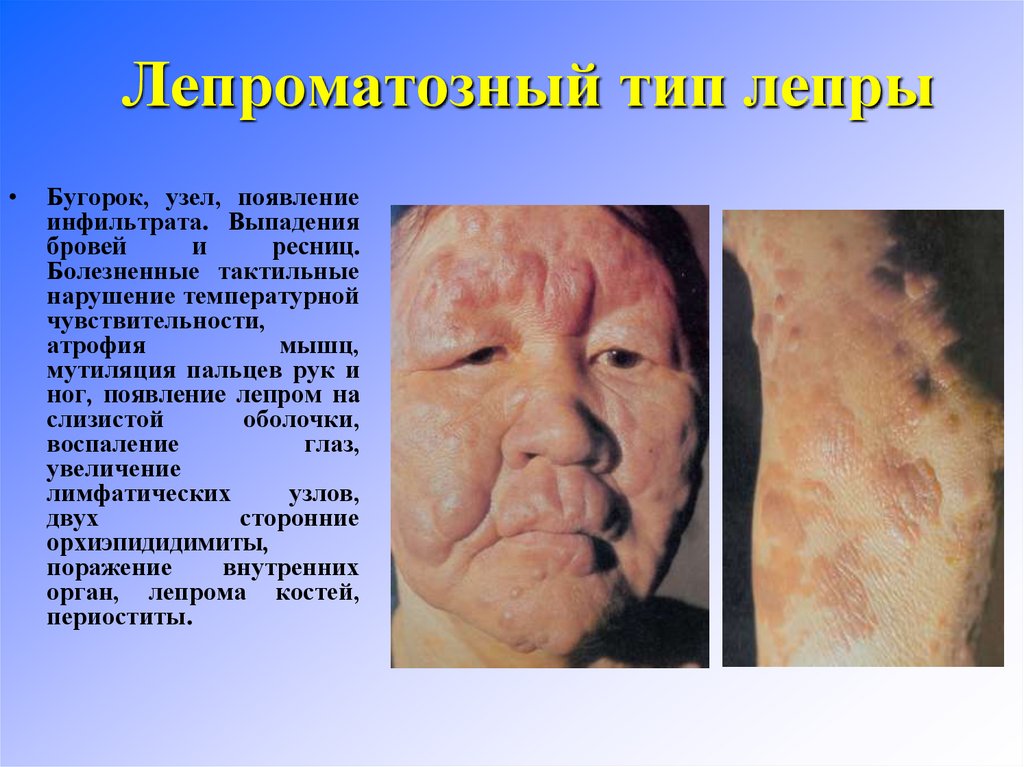
17. Лепроматозный тип лепры
Бугорок, узел, появление
инфильтрата. Выпадения
бровей
и
ресниц.
Болезненные тактильные
нарушение температурной
чувствительности,
атрофия
мышц,
мутиляция пальцев рук и
ног, появление лепром на
слизистой
оболочки,
воспаление
глаз,
увеличение
лимфатических
узлов,
двух
сторонние
орхиэпидидимиты,
поражение
внутренних
орган, лепрома костей,
периоститы.
18. Туберкулоидный тип лепры
эритематозные
пятна, мелкие
папулёзные бляшки
невриты,
болезненные,
тактильные,
нарушение
потоотделения,
увеличение
лимфатических
узлов,
орхиэпидедимиты.
19. Недифференциированный тип лепры
• Определенные границы на которых появляются эритемо-сквамозныеи дисхромические пятна, нарушение потоотделения, выпадение
бровей и ресниц, атрофии ногтей, вокруг суставах пузыри, язвы,
секвестрация мелких костей, мутиляция, амиотрофия лицевых
мышц, невриты, парестезия, болезненность тактильная, нарушение
температурной чувствительности.
20. Методы исследования и лечение лепры
• Исследованиеневрологического
статуса.
• Проводятся
функциональные
пробы.
• Проводится
бактериоскопия
• Гистологическое
исследование.
• Сульфоновые
препараты:
Диаминодифенилсульф
он (ДДС)
• и его производные
• Антибиотики из групп
фторхинолонов,
макролидов,
тетрациклинов
• Витамины групп В, С,
никотиновая кистота
• Гепатопротекторы
21. Витилиго - хронический дерматоз, который характеризуется появлением белых резко ограниченных пятен, чаще всего окруженных более
или менее распространенной зоной гиперпигментациии склонных к периферическому росту.
Классификация:
Ограниченная (не более 3%) а)фокальная
б)сегментарная
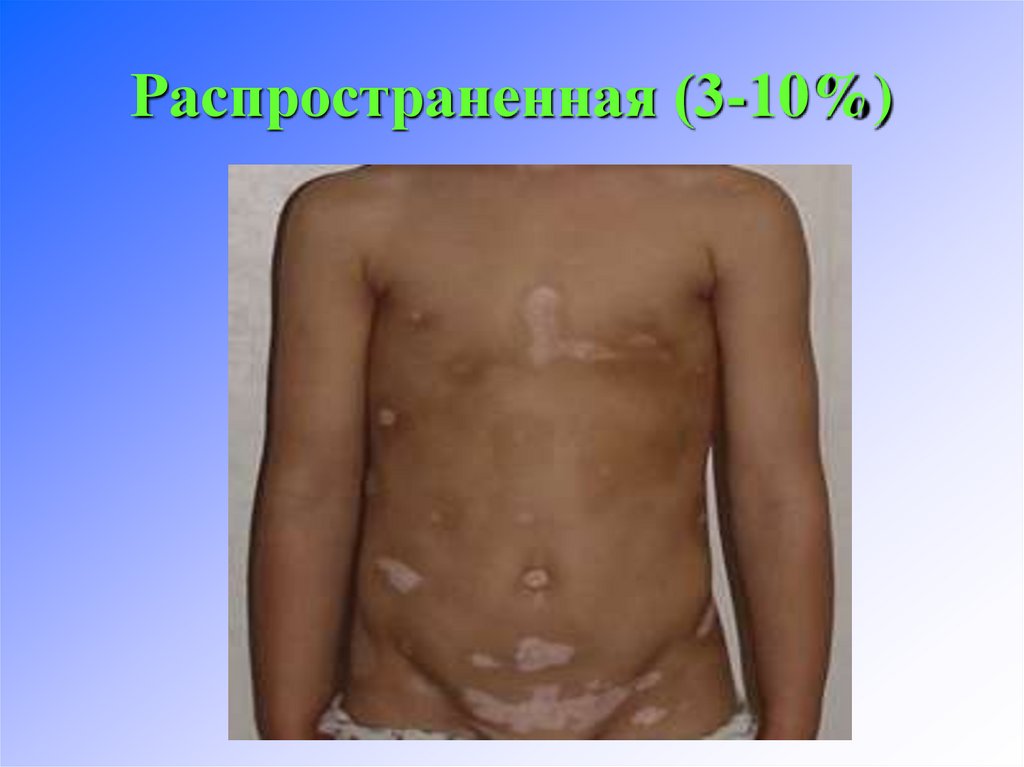
Распространенная (3-10%)
Генерализованная (более 10%)
Болезнь Сеттона.
22. Ограниченная (не более 3%) а)фокальная б)сегментарная
23. Распространенная (3-10%)
24. Генерализованная (более 10%)
25. Болезнь Сеттона.
26. Факторы приводящие к началу заболевания:
СтрессИнтоксикации различной этиологии
Заболевания печени
Заболевания органов эндокринной
системы
5. Иммунодефицитные состояния
6. Отягощенная наследственность
1.
2.
3.
4.
27. Активность заболевания оценивается по индексу VIDA (Vitiligo Desease Acnivity) баллах
• Для витилигинозных очагов характернычеткие границы. Сами пятна имеют
округлые или фестончатые очертания,
молочно-белый цвет, не шелушаться, не
сопровождаются атрофией. Может
наблюдаться поседение волос в области
витилигипозных пятен. Чаще всего пятна
локализуются в области подвздощных
костей, запястьях, тыле стоп, кистей, груди и
т.д.
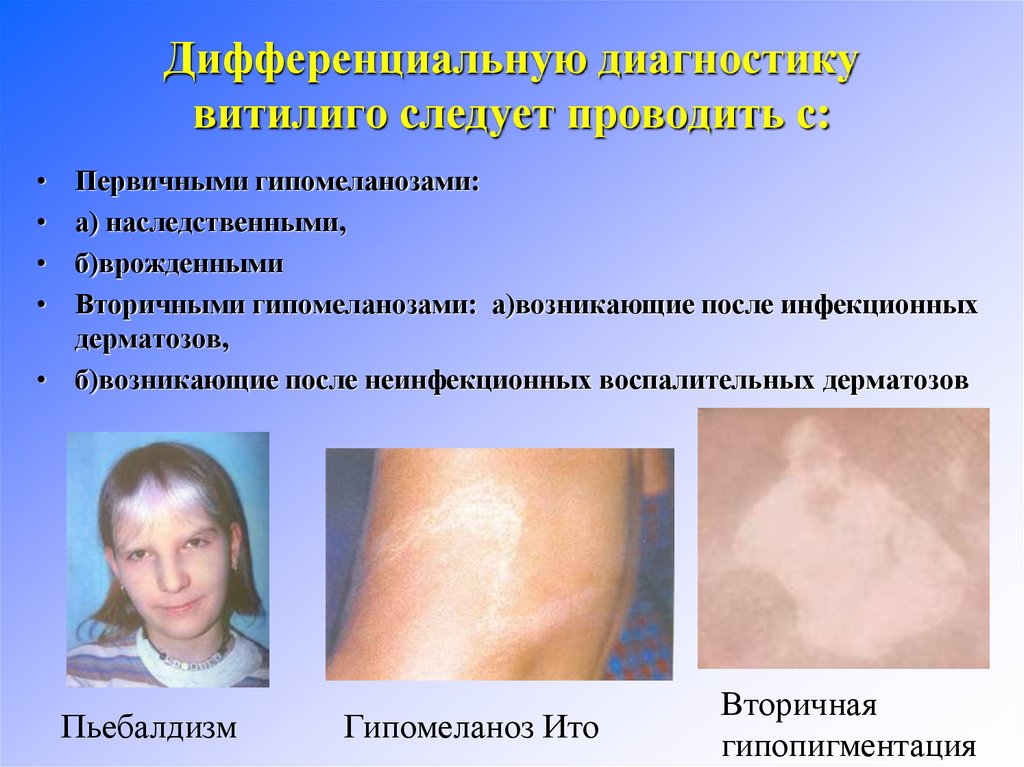
28. Дифференциальную диагностику витилиго следует проводить с:
Первичными гипомеланозами:
а) наследственными,
б)врожденными
Вторичными гипомеланозами: а)возникающие после инфекционных
дерматозов,
• б)возникающие после неинфекционных воспалительных дерматозов
Пьебалдизм
Гипомеланоз Ито
Вторичная
гипопигментация
29. Методы обследования и лечение больных витилиго:
1.2.
3.
4.
5.
6.
7.
8.
Тщательное обследование на наличие сопутствующих
заболеваний и лечение у соответствующего
специалиста
Гепатопротекторы
Витамины групп В, С, никотиновую кислоту
Седативные препараты
Эубиотики
Антигистаминные препараты
Ферменты
УФО (при 2-3 ст. активности процесса не назначают)
30. Практические навыки.
Практические навыки.
Дермографизм. Дермографизмом определяется процесс реакции нервной и сосудистой структуры
кожи на внешние механические воздействия. Метод дерматографзм проверяется проведением
деревянного шпателя, тупого предмета или рукоятки молотка по поверхности кожи в области груди,
плечевого пояса, запястий и бедер. Когда такое обследование проводится на коже здорового
человека, через 15-20 секунд вдоль линии образуется красная отметка, а примерно через 25-40
секунд эта отметка расширяется и наблюдается негерметичный выпуклый путь посередине. Этот
вид бесследно исчезает через 2-3 минуты. Этот вид дермографизма называется нормальным
дермографизмом.
Метод осветления рогового слоя. При некоторых кожных заболеваниях патологические
изменения подкожного слоя четко не видны на поверхности кожи, поэтому для уточнения уровня
высыпания поверхность высыпания очищается от роговых клеток такими веществами, как
подсолнечное масло или вазелин. Например, при болезни красного плоского железа разрастание
зернистого слоя в своеобразной форме и его проявление на основе формы ретикулярного облика
называется «сеткой Уикхема».
Метод использования зонда. Этот метод основан на определении твердости и мягкости
(эластичности) элементов сыпи и степени болезненности. При туберкулезе кожи, когда
непроницаемый зонд помещается на неровную сыпь, наблюдается, что он погружается в сыпь под
собственным весом.
Кожная реакция в виде изоморфной сыпи. При некоторых заболеваниях в результате внешних
воздействий на поверхности здоровой кожи появляются новые высыпания в виде кожных реакций,
характерных для этих заболеваний. Эта реакция кожи называется изоморфной или сыпной
реакцией. После внешних воздействий реакция может наблюдаться сразу, через несколько часов
или даже через несколько дней.
31. Практические навыки.
Практические навыки.
Дермографизм. Дермографизмом определяется процесс реакции нервной и сосудистой структуры
кожи на внешние механические воздействия. Метод дерматографзм проверяется проведением
деревянного шпателя, тупого предмета или рукоятки молотка по поверхности кожи в области груди,
плечевого пояса, запястий и бедер. Когда такое обследование проводится на коже здорового
человека, через 15-20 секунд вдоль линии образуется красная отметка, а примерно через 25-40
секунд эта отметка расширяется и наблюдается негерметичный выпуклый путь посередине. Этот
вид бесследно исчезает через 2-3 минуты. Этот вид дермографизма называется нормальным
дермографизмом.
Метод использования зонда. Этот метод основан на определении твердости и мягкости
(эластичности) элементов сыпи и степени болезненности. При туберкулезе кожи, когда
непроницаемый зонд помещается на неровную сыпь, наблюдается, что он погружается в сыпь под
собственным весом.
Проба Минора, лепроминовая.гистоминовая проба.
32.
Раздаточный материал.1. Тематические пациенты.
2. Листок “Клинического мышления студента”.
3. Таблицы « Лейшманиоз. Лепра. Витилиго.».
4. Слайды «Лейшманиоз. Лепра. Витилиго.».
5. Ситуационные задачи.
Список литературы в учебной программе.
I. основной:
1. Маннанов А.М., Хаитов Қ.Н. Болалар тери ва таносил касалликлари.- Дарслик. Тошкент: IqtisodMoliy, 2016.- 560 б. (кирилл ва лотин имлосида)
[ТашПМИ доступен в электронном виде в фонде АРМ.]
2. Горланов И.А. Детская дерматовенерология. Учебник. М: ГЭОТАР-Медиа, 2017. –с. 512.
[ТашПМИ доступен в электронном виде в фонде АРМ.]
3.Шадиев Х.К., Ахмедов. Тери-таносил касалликлари.Т:, 2009. (лотин имлосида).
4. Ваисов А.Ш. Тери ва таносил касалликлари. Тошкент., 2004 й.–316 б.
5. :Скрипкин Ю.К. Кожные и венерические болезни. М.Медицина: 2005
II.Дополнительный :
6. Арифов С.С., Набиев Т.А., Сабиров У.Ю. Жинсий йул билан юкувчи
инфекциялар. Т., 2004. - 159 б.
7. Арифов С.С., Абидова З.М. Терининг замбуругли касалликлари.Т. 2004 й. - 135 б.
8. Мукаррамов М.А. Кожные и венерические болезни. Тошкент. 2002. – 132 б.
9. Скрипкин Ю.К., Мордовцев В.Н. Кожные и венерические болезни. 1999. М:, в 2-х томах.
10. Арифов С.С. Умумий амалиёт шифокорлари учун дерматавенерологиядан кулланма. Т:, 2004.
33.
• Контрольные вопросы• Устные вопросы:
Этиология и патогенетические звенья развития лейшманиоза.
Этиология и патогенез лепры.
Этиология и патогенез витилиго;
Классификация лейшманиоза,
Классификация лепры
Классификация витилиго;
Клинические проявления, характер начала заболевания, характеристика
кожно-патологического процесса, характерные симптомы, формы,
осложнения;
• Дифференциальная диагностика лейшманиоза, лепры и витилиго;
• Принципы лечения больных с краевой патологией кожи;
• Профилактика.
34.
Тестовые вопросы:1. Возбудитель лейшманиоза:
А. Палочка Коха.
Б. Палочка Ганзена.
В. Тельца Боровского.
Г. Бледная трепонема
Д. Коринебактерия
2. Лепра относится к следующей группе заболеваний:
А. Дерматофитии
Б. Генодерматозам
В. Инфекционным дерматозам
Г. Вирусным дерматозам
Д. Паразитарным дерматозам
3. Палочки Ганзена вызывает:
А.лепра
В.туберкулез кожи
С.трихофития
Д.лейшманиоз
Е.кандидоз
4.Лепрома это:
А.Узел
В.Пятно
С.Рубец
Д.Пузырь
Е.Вольдырь
5. На каких участках волосы не выпадают при лепре?
А.на волосистой части головы
В.на коже
С.на руках и ногах
Д.шетинистые волосы
Е.на поверхности высыпаний
35.
Тестовые вопросы:6 Комары являются переносчиками заболевания:
А.Лейшманиоз
В.Туберкулез
С.Лепра
Д Контагиозный моллюск
Е.все перечисленные
7 Основной препарат применяющий при местном лечение лейшманиоза:
А.Лейшмацин
В.Дерматол
С.Ксераформ
Д.Бензилбензоат
С.Эритромицин
8. Установите последовательность эволюции элементов при лейшманиозе:
А. Рубец
Б. Бугорок
В.Язва
Г. Грануляции
9. Нарушение чувствительности кожи характерна::
А.Лепра
В.Витилиго
С.Туберкулез кожи
Д.Рубцовый эритематоз
С.Дерматомиозит
10. Проба Минора применяется:
А.Лепра
В.Лейшманиоз
С. Туберкулез кожи
Д. Рубцовый эритематоз
Е.Аллергодерматозы






























 Медицина
Медицина








