Похожие презентации:
Наблюдение и уход за больными с заболеваниями органов кровообращения
1.
ЧАСТНОЕ УЧРЕЖДЕНИЕ ОБРАЗОВАТЕЛЬНАЯ ОРГАНИЗАЦИЯ ВЫСШЕГО ОБРАЗОВАНИЯ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ «РЕАВИЗ»Презентация по дисциплине «Общий уход за больными, первичная медико-санитарная помощь»
на тему:
Наблюдение и уход за больными с
заболеваниями органов
кровообращения
Подготовил Хасанов Комрон Абдурахманович
факультет Стоматология
Группа 23-2107
Самара 2023
2.
Понятие об основных патологических симптомах призаболеваниях органов кровообращения
Тахикардия
Цианоз
Отеки
Одышка(Удушье)
Боль в области сердца
Головокружение
3.
ТахикардияВ норме частота сердечных сокращений
(ЧСС) у взрослого человека составляет от
60 до 100 ударов в минуту, а при
тахикардии она превышает 100 ударов в
минуту. Это достаточно
распространенная форма нарушения
ритма сердца. Тахикардия может быть
как самостоятельным заболеванием, так
и развиваться на фоне какого-либо
патологического состояния, например,
анемии, гипертиреоза, кровотечения,
сердечной недостаточности и т.д.
4.
ЦианозЦианоз (посинение отдельных
участков кожи, губ или кончиков
пальцев) — симптом, который
указывает на то, что ткани
получают недостаточно кислорода.
Такое состояние может говорить о
сердечно-сосудистых, лёгочных
или аутоиммунных патологиях
5.
Отекипри заболеваниях сердца начинают появляться в
случаях, когда сердце перестает справляться с
возросшей на него нагрузкой и наступает
декомпенсация. Расположение отеков зависит от того
положения, в котором находится больной: у ходячих
больных отеки располагаются на ступнях ног и в
области голеней, у лежачих — в области поясницы и
спины. Основной причиной возникновения отеков
является повышение давления в венозных капиллярах.
Это приводит к тому, что в то время как из
артериального колена кровь усиленно просачивается в
ткани, обратное ее всасывание из тканей затруднено
вследствие повышенного давления в венозном колене
капилляров. Возникновению сердечных отеков также
способствуют:
-Плохое выделение почками поваренной соли, которая
обильно откладывается в тканях.
-Повышение проницаемости сосудистой стенки.
-Повышение обратного всасывания воды канальцами
почек.
6.
ОдышкаПри заболеваниях сердца одышка является
одним из наиболее ранних симптомов. В
легких случаях она беспокоит больного
только в состоянии физической нагрузки,
при заболеваниях средней тяжести — при
выполнении обычной работы, а в тяжелых
случаях появляется даже в состоянии покоя.
Появление одышки при заболеваниях
сердечнососудистой системы можно
объяснить несколькими причинами:
-Застой в малом круге кровообращения.
-Расстройство мозгового кровоснабжения и
гипоксия (недостаточное снабжение
кислородом мозга).
7.
Боль в области сердцаУ здорового человека боль в области сердца
тоже может возникнуть при повышенной
возбудимости нервной системы, но чаще она
является результатом патологического процесса.
Боль — сторож нашего организма, а когда
сторож подает сигнал, значит, где-то есть сбои.
Если боли возникают в результате спазма
коронарных сосудов, то они называются
стенокардическими. В этих случаях развивается
острое малокровие миокарда, и боль является
«криком голодающего миокарда».
Стенокардические боли носят жгучий,
сжимающий или давящий характер.При
воспалении оболочек сердца боль может носить
постоянный тупой характер. При болезнях аорты
она также носит тупой постоянный характер и
ощущается за грудиной.
8.
ГоловокружениеГоловокружение и головные боли
часто являются спутниками
неправильного кровообращения.
Объясняется это недостаточным
кровоснабжением мозга
кислородом и раздражением его
нервных окончаний продуктами
распада..
9.
Понятие об артериальной гипертензииАртериальная гипертензия – это
стойкое повышение систолического
артериального давления в покое (≥ 130
мм рт. ст.) и/или диастолического
артериального давления (≥ 80 мм рт.
ст.).
Длительное течение гипертонической
болезни приводит к нарушению
функций сердца, почек, головного
мозга.
10.
Сосудистая недостаточностьСосудистая недостаточность – это явление,
которое связано с патологией состояния
кровеносной системы из-за ухудшения тонуса,
эластичности кровеносных сосудов, а также из-за
проблем с проходимостью крови по ним и
непосредственно с количеством самой крови. В
результате падения скорости кровотока
нарушается перенос кислорода и питательных
веществ через клеточные мембраны. Развивается
гипоксия и нарушается функционирование клеток
и тканей.
Чистая сосудистая недостаточность встречается
редко, чаще всего одновременно с симптомами
сосудистой недостаточности проявляется
недостаточность сердечной мышцы.
11.
Сердечная недостаточностьСердечная недостаточность – это ослабление насосной функции
сердца. Как правило, поражается либо правая сторона сердца
(правосторонняя сердечная недостаточность), либо левая сторона
сердца (левосторонняя сердечная недостаточность). При
прогрессирующей сердечной недостаточности могут быть
затронуты обе стороны сердца (глобальная сердечная
недостаточность). Сердечная недостаточность также может быть
хронической или острой по своей природе.
12.
13.
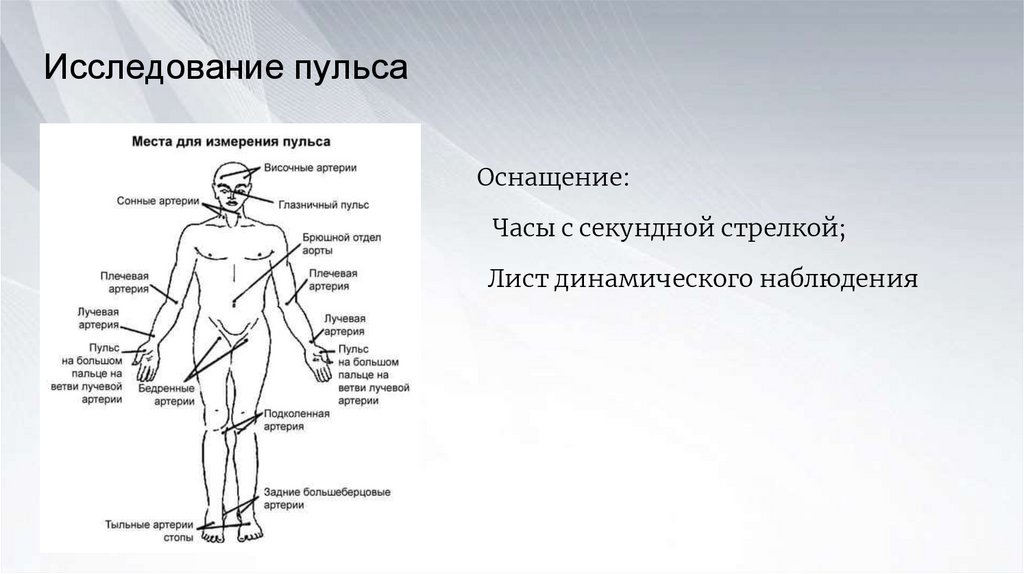
Исследование пульсаОснащение:
Часы с секундной стрелкой;
Лист динамического наблюдения
14.
Алгоритм действий:1. Охватить пальцами правой руки кисть пациента в области
лучезапястного сустава
2. Расположить 1-ый палец на тыльной стороне предплечья. 2,
3, 4 пальцами нащупать лучевую артерию
3. Прижать артерию к лучевой кости и прощупайте пульс
4. Определить:
·
Симметричность пульса
·
Ритмичность пульса
·
Частоту пульса
·
Напряжение и наполнение пульса
5. Провести регистрацию свойств пульса в температурном
листе графическим, а в листе наблюдения - цифровым
способом.
Частота пульса
подсчитывается в
течение в течение 1 мин
(или 30 сек. и результат
умножается на 2) в норме
пульс 60-80 ударов в
минуту
Тахикардия: увеличение
пульса больше 90 ударов в
минуту
Брадикардия: пульс
меньше чем 60 ударов в
минуту
15.
Техника измерения артериального давленияМанжета тонометра надевается
на предплечье, нижний ее край
должен находиться на расстоянии
1-2 см от локтевого сгиба. Рука, на
которой измеряется АД, свободно
лежит на столе, манжета на ней
должна находиться на уровне
сердца. Проводить манипуляцию
можно как на правой, так и на
левой руках – существенной
разницы нет.
16.
Создание удобного положения в постелиПри активном положении больной может самостоятельно вставать с постели,
сидеть и ходить. Надо помнить, что активное положение еще не говорит о легком
лечении заболевания.
При пассивном положении больной лежит в постели, встать, повернуться,
изменить положение тела самостоятельно не может. Чаще это больные в
бессознательном состоянии или неврологические больные с двигательным
параличом.
Вынужденное положение больной принимает сам для облегчения своего
состояния. Так, при резкой одышке больной находится в положении сидя, при
воспалении плевры (плеврит) – на больном боку. Положение больного в постели
может в известной мере характеризовать состояние больного.
17.
Создание удобного положения в постелиДля создания удобного положения больного
в постели используют функциональную
кровать. С помощью ручек, расположенных
в головном и ножном концах кровати, можно
придавать ему удобное функциональное
положение, улучшающее функцию того или
иного органа или системы. Например, при
выраженной
одышке
приподнимают
головной конец кровати, создавая больному
полусидячее положение, и опускают его до
горизонтального уровня при падении
артериального давления, одновременно
поднимая ножной конец кровати.
18.
Смена белья лежачему больномуВыполнение манипуляции:
- скатать чистую простыню до половины в продольном направлении;
- убрать подушку;
- повернуть пациента на бок, передвинув его к краю кровати (помощник
придерживает пациента, чтобы тот не упал);
- свободный край грязной простыни скатать по направлению к больному;
- на освободившейся части матраца расстелить чистую простыню;
- повернуть больного на спину, а затем на другой бок, на чистую простыню
(застилающий кровать и придерживающий пациента меняются ролями);
- удалить грязную простыню и на её место расправить чистую;
- заправить края простыни под матрац;
- под голову положить подушку, сменив на ней наволочку;
- удобно уложить пациента на постель, накрыть одеялом, предварительно сменив
пододеяльник;
- убрать грязное бельё;
- вымыть руки.
19.
Смена нательного бельяВыполнение манипуляции:
- приподнять верхнюю половину туловища больного;
- осторожно скатать грязную рубашку до затылка; - поднять обе руки больного и скатанную у
шеи рубашку перевести через голову пациента;
- снять рукава. Если у больного повреждена рука, то рубашку сначала снять со здоровой руки,
а затем с больной. Одевают больного в обратном порядке: вначале необходимо одеть рукава
(сначала на больную руку, затем на здоровую, если одна рука повреждена), потом перекинуть
рубашку через голову и расправить под телом больного.
20.
21.
Кормление больныхТяжелобольных кормят в наиболее удобном для них
положении, голова пациента должна быть немного
приподнята во избежание аспирации пищи.
Ослабленных больных кормят с ложки.
Ухаживающий находится справа от кровати
больного. Левой рукой он приподнимает голову
пациента вместе с подушкой, а правой подносит
ему ко рту ложку.
Пищу следует давать небольшими порциями в
протёртом или измельченном виде. Для питья и
приема жидкой пищи используют специальные
поильники
22.
Питание больных с патологией сердечно-сосуд системыПоказания: атеросклероз с поражением сосудов сердца, головного мозга или других органов;
ишемическая болезнь сердца, обусловленная атеросклерозом; гипертоническая болезнь на фоне
атеросклероза.
Общая характеристика: в диете уменьшено содержание животного жира и легкоусвояемых углеводов.
Белки соответствуют физиологической норме. Ограничены поваренная соль, свободная жидкость,
экстрактивные вещества, холестерин. Увеличено содержание витаминов С и группы В, линолевой
кислоты, липотропных веществ, пищевых волокон, калия, магния, микроэлементов (растительные
масла, овощи и плоды, морепродукты, творог). Блюда готовят без соли, пищу подсаливают за столом.
Мясо и рыбу отваривают, овощи и плоды с грубой клетчаткой измельчают и разваривают. Температура
пищи обычная. Свободная жидкость - 1,2 л. Поваренная соль - 8-10 г, холестерин - 0,3 г. Режим питания:
5 раз в день небольшими порциями.
Примерное меню диеты № 10с.
1-й завтрак: пудинг из нежирного творога, каша гречневая рассыпчатая, чай.
2-й завтрак: яблоко свежее. Обед: суп перловый с овощами на растительном масле, биточки мясные
паровые, морковь тушёная, компот.
Полдник: отвар шиповника.
Ужин: салат овощной с морской капустой и растительным маслом, рыба, запечённая под молочным
соусом, и отварной картофель, чай.
На ночь: кефир.
23.
Наблюдение за водным балансомЦели: выявление скрытых отёков, определение количества выделенной за сутки мочи, оценка адекватности
терапии, в первую очередь мочегонной (диуретической).
Оснащение: медицинские весы, чистая сухая 2-3-литровая банка, два градуированных сосуда, лист учёта
водного баланса, температурный лист.
1. Накануне предупредить больного о предстоящей процедуре и правилах сбора мочи, дать ему подробную
информацию о порядке записей в листе учёта водного баланса.
2. В 6 ч утра разбудить пациента, чтобы он помочился самостоятельно в унитаз, либо выпустить ему мочу
катетером; эту порцию мочи не учитывают.
3. Все последующие порции мочи до 6 ч утра следующего дня включительно пациент должен собирать в банку.
4. В течение дня больной или медсестра ведут учёт введённой в организм жидкости в миллилитрах, включая
выпитую (первые блюда - 75% жидкости) и введённую парентерально.
5. С помощью градуированного сосуда подсчитать количество выделенной за сутки мочи.
6. Данные измерений занести в специальную графу температурного листа.
24.
Взвешивание больныхПорядок выполнения процедуры.
1. Подложить на площадку весов (под ноги пациента)
сменную салфетку.
2. Открыть затвор весов и отрегулировать их: уровень
коромысла весов, на котором все
гири находятся в «нулевом положении», должен
совпадать с контрольной отметкой – «носиком»
весов в правой части весов.
3. Закрыть затвор весов и предложить больному встать
(без обуви) в центр площадки весов.
4. Открыть затвор и определить массу больного,
передвигая гири на двух планках коромысла до тех пор,
пока коромысло не встанет вровень с контрольной
отметкой медицинских весов.
5. Закрыть затвор.
6. Помочь больному сойти с весов и убрать салфетку.
7. Записать данные измерения
25.
Доврачебная помощь при боли в сердце1. Немедленно вызвать врача.
2. Придать больному положение сидя (ортопноэ).
3. Дать пациенту нитроглицерин, если систолическое АД у больного не менее 100 мм рт.ст.
4. Начать оксигенотерапию с пеногасителем через маску или носовой катетер.
5. Начать активную аспирацию (отсасывание) пенистой мокроты электроотсосом.
6. После придания больному положения сидя наложить на обе ноги на 15 см ниже паховой складки венозные
жгуты (резиновые трубки или манжеты от тонометра) с целью депонирования крови в большом круге
кровообращения и задержки притока её к лёгким (венозные жгуты можно наложить дополнительно также и на
руки).
7. Снятие жгутов необходимо проводить последовательно в медленном режиме (сначала с одной конечности,
через некоторое время с другой и т.д.).
8. С целью удаления части циркулирующей жидкости из кровотока и разгрузки малого круга кровообращения
возможно кровопускание; допустимо использование горячих ножных ванн.
9. По назначению врача вводят внутривенно наркотические анальгетики, мочегонные средства, ингибиторы АПФ,
сердечные гликозиды и другие необходимые лекарственные средства.
26.
Доврачебная помощь при одышке( удушье)Заключается в обеспечении покоя, придании больному положения
сидя или полусидя (ортопноэ), освобождении от стесняющей одежды,
обеспечении доступа свежего воздуха, приёме нитроглицерина (при
отсутствии противопоказаний) или антигипертензивных средств в
случае повышенного АД по назначению врача.
27.
Доврачебная помощь при повышенном АДобеспечить максимальный физический и эмоциональный покой, устранить все
внешние раздражители (яркий свет, шум, сильные запахи);
• измерить артериальное давление, сосчитать частоту сердечных сокращений;
• снять тесную одежду, обеспечить приток свежего воздуха;
• больному необходимо лечь в постель в положении полусидя и постараться
расслабиться, сделать глубокий вдох, задержать дыхание и затем сделать медленный
выдох, повторить это несколько раз;
• к стопам положить грелку или поставить горчичники на икры;
• принять успокаивающее и препараты, снижающие артериальное давление.
28.
Доврачебная помощь при обморокеЗаключается в придании горизонтального положения с приподнятыми ногами
(для обеспечения притока крови к голове), освобождении от стесняющей одежды,
обеспечении доступа свежего воздуха. Можно растереть виски и грудь больного,
побрызгать на лицо холодной водой, поднести к носу вату, смоченную в
нашатырном спирте (для активации дыхательного центра)
29.
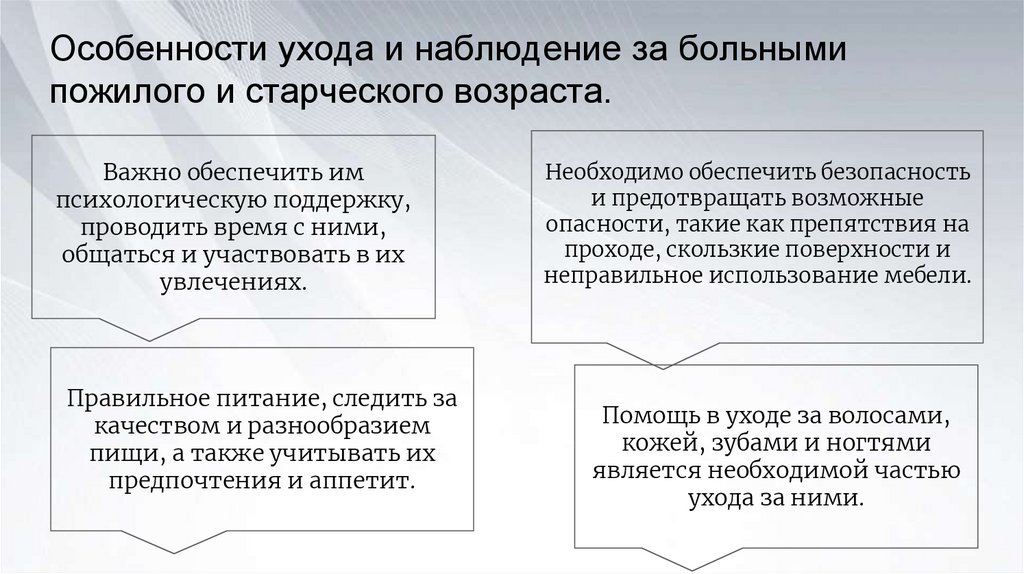
Особенности ухода и наблюдение за больнымипожилого и старческого возраста.
Важно обеспечить им
психологическую поддержку,
проводить время с ними,
общаться и участвовать в их
увлечениях.
Правильное питание, следить за
качеством и разнообразием
пищи, а также учитывать их
предпочтения и аппетит.
Необходимо обеспечить безопасность
и предотвращать возможные
опасности, такие как препятствия на
проходе, скользкие поверхности и
неправильное использование мебели.
Помощь в уходе за волосами,
кожей, зубами и ногтями
является необходимой частью
ухода за ними.
30.
Анализ качества оказания медицинской помощисредним и младшим медицинским персоналом,
постановка задач по их повышению.
Одним из основных факторов, влияющих на качество оказания медицинской помощи
средним и младшим персоналом, является уровень их подготовки и компетенции.
Недостаточные знания и навыки могут привести к ошибкам в диагностике, лечении и
обращении с пациентами. Поэтому одной из главных задач по повышению качества
оказания медицинской помощи является обучение и повышение квалификации
младшего и среднего медицинского персонала. Это может включать в себя проведение
тематических семинаров, курсов повышения квалификации и участие в научных
конференциях.
Другим аспектом, который необходимо учесть при анализе качества оказания
медицинской помощи, является организационная структура и эффективность работы
медицинского учреждения. Недостаточная координация, отсутствие своевременного
информационного обмена и недостаточное обеспечение ресурсами могут негативно
сказываться на качестве оказания помощи. Посему, необходимо разработать и внедрить
эффективные системы управления, которые помогут оптимизировать рабочие процессы
и снизить количество ошибок.
31.
Анализ качества оказания медицинской помощисредним и младшим медицинским персоналом,
постановка задач по их повышению.
Также, важно отметить, что часто проблемы в качестве оказания медицинской
помощи связаны с коммуникацией и взаимодействием между персоналом и
пациентами. Недостаточное внимание, некорректное общение и отсутствие
эмпатии могут создавать негативный опыт для пациентов. Поэтому задача по
повышению качества оказания медицинской помощи также включает в себя
развитие навыков межличностного взаимодействия и обучение эффективной
коммуникации.
В целом, анализ качества оказания медицинской помощи средним и младшим
медицинским персоналом выявляет проблемы и слабые места, которые затем
могут быть устранены путем повышения подготовки и компетенции персонала,
оптимизации организационной структуры и улучшения коммуникации с
пациентами. Это поможет обеспечить высокое качество оказания медицинской
помощи и повысить удовлетворенность пациентов.
32.
Список литературыОбщий уход за больными в терапевтической клинике. Ослопов В.Н., Богоявленская О.В.
www.studmed.ru
www.aupam.ru
Общий уход за больными. Туркина Н.В., Филенко А.Б.






























 Медицина
Медицина








