Похожие презентации:
Врожденные пороки сердца у новорожденных детей. Клинические синдромы
1. Врожденные пороки сердца у новорожденных детей. Клинические синдромы
Проф. Б.А.Безкаравайный2. Эпидемиология впс
В настоящее время в общей структуре пороковразвития регистрируется увеличение до 22% ВПС,
которые играют важную роль в формировании
младенческой смертности и инвалидизации. Частота
ВПС колеблется от 8 до 10 на 1000 родов, с
тенденцией к нарастанию в последнее десятилетие.
Существует более 90 вариантов и множество их
сочетаний. Без радикальной коррекции 50-60% детей
умирают на первом году жизни.
3. Причины врождённых пороков сердца
1.Материнские заболевания:Инфицирование краснухой
СКВ
Сахарный диабет
2.Приём лекарственных и наркотических
препаратов матерью:
Терапия варфарином
- Фетальный алкогольный синдром .
3.Хромосомные аномалии:
- Синдром Дауна (трисомия 21)
- Синдром Эдвардса (трисомия 18)
- Синдром Патау (трисомия 13)
- Синдром Тернера (45X0)
Делеция хромосомы 22q11.2
Синдром Вильямса (микроделеция
хромосомы 7
4. КЛИНИЧЕСКИЕ СИНДРОМЫ У НОВОРОЖДЕННЫХ С РАЗЛИЧНЫМИ ВПС
шумы над областью сердца;изменения артериального давления;
отклонения на ЭКГ;
отклонения на рентгенограмме ОГК;
цианоз или артериальная гипоксемия;
сердечная недостаточность;
аритмии
5. ПРИНЦИПИАЛЬНЫЕ ОСОБЕННОСТИ диагностики ВПС у новорожденных
клинические: значительный процент сложныхВПС,которые практически не встречаются в
более старшем возрасте (высокая
летальность при естественном течении или
своевременная коррекция порока)
морфологические: частое сочетание с
аномалиями других органов и систем
(синдромальные формы ВПС)
физиологические: особенности
гемодинамики периода новорожденности
6. Осмотр ребенка с предполагаемым ВПС
ЧД и одышкаЧСС и ритм сердца
Цвет кожи
Перфузия кожи
Размер и локализация печени
Ментальный статус
Пульсация
Аускультация сердца
Пальпация прекардиальной области
7. Аускультация сердца
NB! Отсутствие шума при аускультациисердца не означает отсутствие у ребенка
ВПС
Шум в сердце может не являться признаком
наличия ВПС
Шум свидетельствует о патологии, если
сочетается:
с центральным цианозом
с респираторным дистрессом
интенсивность шума 3/6 и выше
8. Первичная оценка новорожденного ребенка с предполагаемым ВПС
Анамнез• физикальная оценка с измерением АД и
SaPO2 на четырех конечностях
рентгенография органов грудной
клетки
электрокардиография
тест на гипероксию
эхокардиография
9. Частота возникновения ВПС
ДМЖП- 28%
ОАП
- 7,2%
ТМА
- 6,4%
ДМПП
- 6,3%
Тетрада Фалло – 6,3%
Коарктация аорты- 5,8%
Стеноз ЛА
-5,1%
Синдром гипоплазии
левого сердца-4,7%
Стеноз аорты – 3,7%
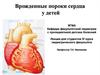
10. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
11. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
Наиболее распространенный ВПСПо анатомическому расположению
принято выделять дефекты:
над- и подгребешковые передние,
задние
мембранозной части перегородки
мышечной части перегородки
полное ее отсутствие
12. Дефекты МЖП
Размеры их варьируют от несколькихмиллиметров до 3-4 см в диаметре.
При дефекте, составляющем около 1/4
площади поперечного сечения аорты, сброс
крови из левого желудочка в правый
небольшой. Такой дефект иногда может
самопроизвольно закрыться. Спонтанное
закрытие его отмечается преимущественно в
первые 3-5 лет жизни и лишь в единичных
случаях - в более старшем возрасте
13. Основные клинические признаки
Систолический шуму у левого нижнегокрая грудины, расщепление II тона на
легочной артерии, систолический шум на
верхушке сердца
Гипертрофия левого желудочка,
кардиомегалия
Тахипноэ, одышка, влажные хрипы в
легких
Частые респираторные инфекции
Гепатомегалия
14. Лечение ДМЖП
У детей с большим дефектом межжелудочковойперегородки в течение первых месяцев жизни
развивается сердечная недостаточность почти с 50%
вероятностью летального исхода в грудном возрасте.
При этом значительная легочная гипертензия
является определяющим фактором нарушения
гемодинамики. В таких случаях хирургическое
лечение необходимо проводить как можно раньше.
Детям с дефектом межжелудочковой перегородки и
давлением в легочной артерии, равным
артериальному или превышающим таковое,
хирургическое лечение противопоказано. При
дефекте межжелудочковой перегородки выполняют
паллиативную и радикальную операции.
.
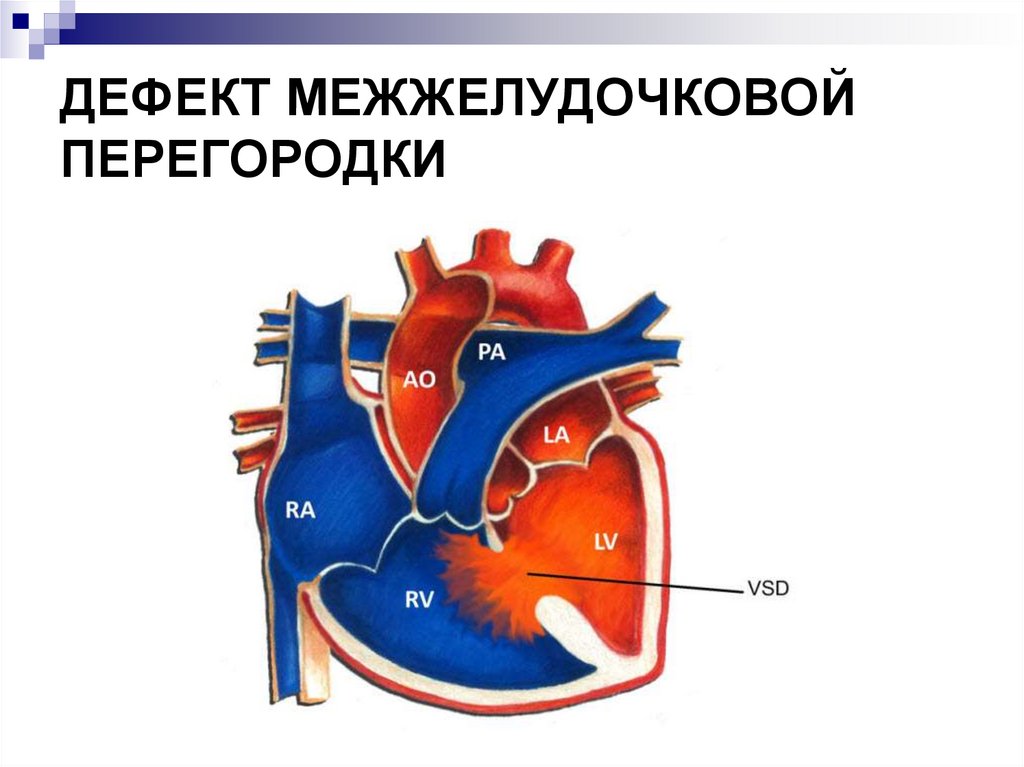
15. Открытый артериальный проток
-Элемент фетальногокровообращения
-Как правило
перестает
функционировать в
течение первых суток
жизни
- Наиболее тяжело
протекает у
недоношенных
новорожденных
16. четыре степени давления в легочной артерии
не превышает сорок процентов от артериального;от сорока до семидесяти пяти процентов —
умеренная легочная гипертензия;
более семидесяти пяти процентов с сохранением
лево-правого тока крови — выраженная легочная
гипертензия;
давление в легочной артерии превышает
артериальное или равняется ему. Сброс крови
меняется на право-левый и проявляется тяжелая
степень легочной гипертензии.
17. Клиническое течение
ОАП у недоношенных новорожденных- Гиперволемия малого круга кровообращения
(невозможность смягчения параметров ИВЛ и
перевода на спонтанное дыхания)
- Системная гипоперфузия (угроза развития
некротического энтероколита, преренальной
почечной недостаточности, нарушение мозгового
кровообращения)
синдром обкрадывания большого круга
кровообращения
открытый артериальный проток у недоношенных
детей является одной из главных причин
госпитальных пневмоний и вентиляторной
зависимости, а позже - бронхолегочной
дисплазии.
ОАП у доношенного новорожденного
- Гиперволемия малого круга кровообращения
18. Клинические признаки
Тахипноэ, респираторный дистрессСистоло-диастолический «машинный»
шум, лучше всего выслушивается во
втором межреберьи слева
«Подпрыгивающий пульс»
Большая систоло-диастолическая разница
АД
19. Варианты лечения
Внутривенное введение ингибиторовпростагландина (индометацин,
ибупрофен)
Cхема введения индометацина: 0,2 мг/кг0,1 мг/кг-0,2 мг/кг каждые 12 ч
Применяется у недоношенных
новорожденных
Эффективность лечения более 80%
В случае неэффективности хирургическое
лечение – клипирование ОАП
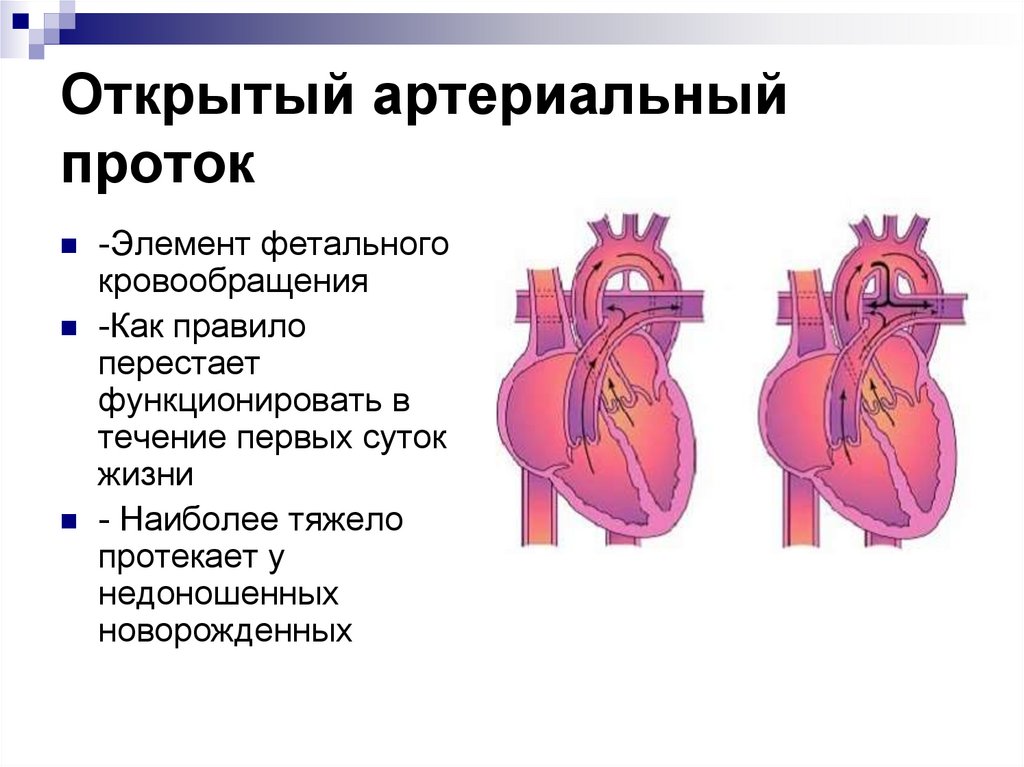
20. Траспозиция магистральных артерий
21. Траспозиция магистральных артерий
Аорта отходит от правого желудочка и несет венозную кровь, алегочная артерия – от левого желудочка и несет артериальную
кровь к легким.Часто счетается с другими ВПС.
Клиника.
При рождении выраженный цианоз, одышка, тахикардия.
Шум выслушивается редко.
Развивается сердечная недостаточность т.к.в коронарные
артерии поступает венозная кровь.
Лечение
Дигоксин, диуретики.
Оксигенотерапия не эффективна.
Простагландины группы Е для функционирования ОАП.
Оперативное лечение.
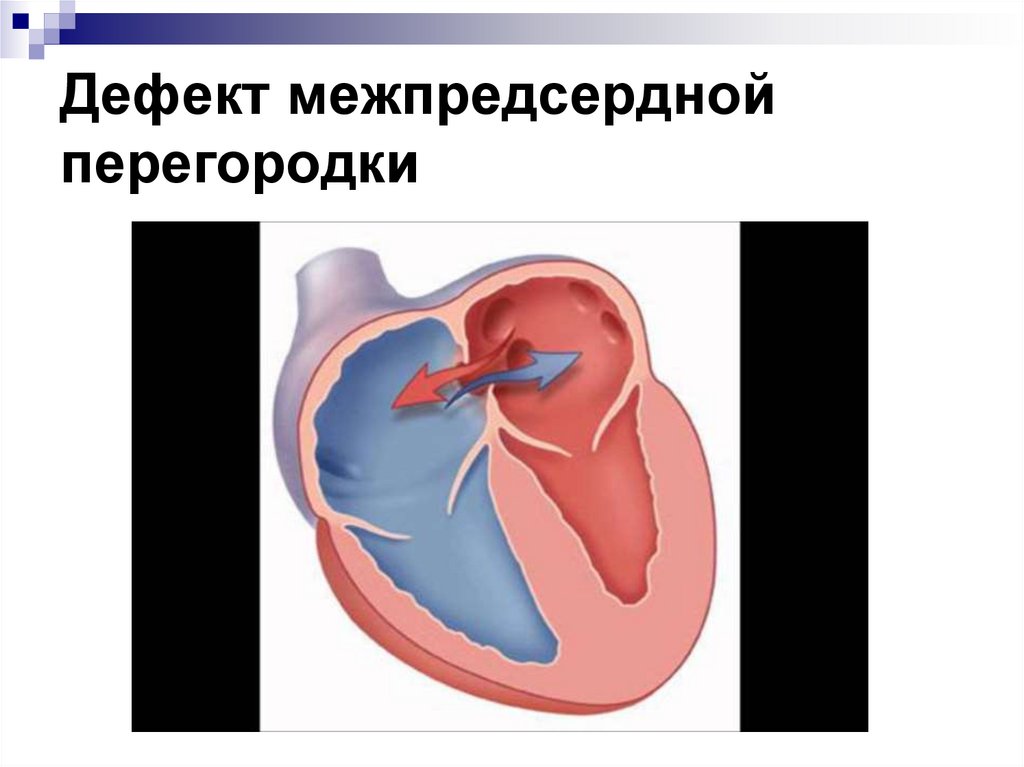
22. Дефект межпредсердной перегородки
23. Формы ДМПП
Порок бывает первичным и вторичным.Первичный врожденный дефект – это
большое (3-5см) отверстие, локализующееся
в нижней части перегородки. Данный тип
дефектов часто является сочетанным.
Вторичный дефект расположен в верхней или
центральной части перегородки. Размеры его
небольшие (1-2см). Он часто сочетается с
неправильным впадением легочных сосудов
в правое предсердие
24. Дефект межпредсердной перегородки
Часто проявляется только бессимптомнымсердечным шумом
Симптомы сердечной недостаточности как
правило не проявляются в течение первых 10
лет жизни.
При аускультации выслушивается
систолический шум во 2-3 межреберье слева,
расщепление 2 тона над артерией.
У новорожденных шум может не
выслушиваться
25. Дефект межпредсердной перегородки
Клинические симптомы зависят от локализациидефекта и от его величины
Гиперволемия малого круга кровообращения
- Частые бронхиты
- Парадоксальная эмболия сосудов головного
мозга и других органов
- Недостаточность правого желудочка
- Аритмии
26. Варианты лечения
Эндоваскулярное закрытие дефектаокклюзионной системой
Открытая операция на сердце с ИК
- Ушивание дефекта
- Пластика дефекта заплатой
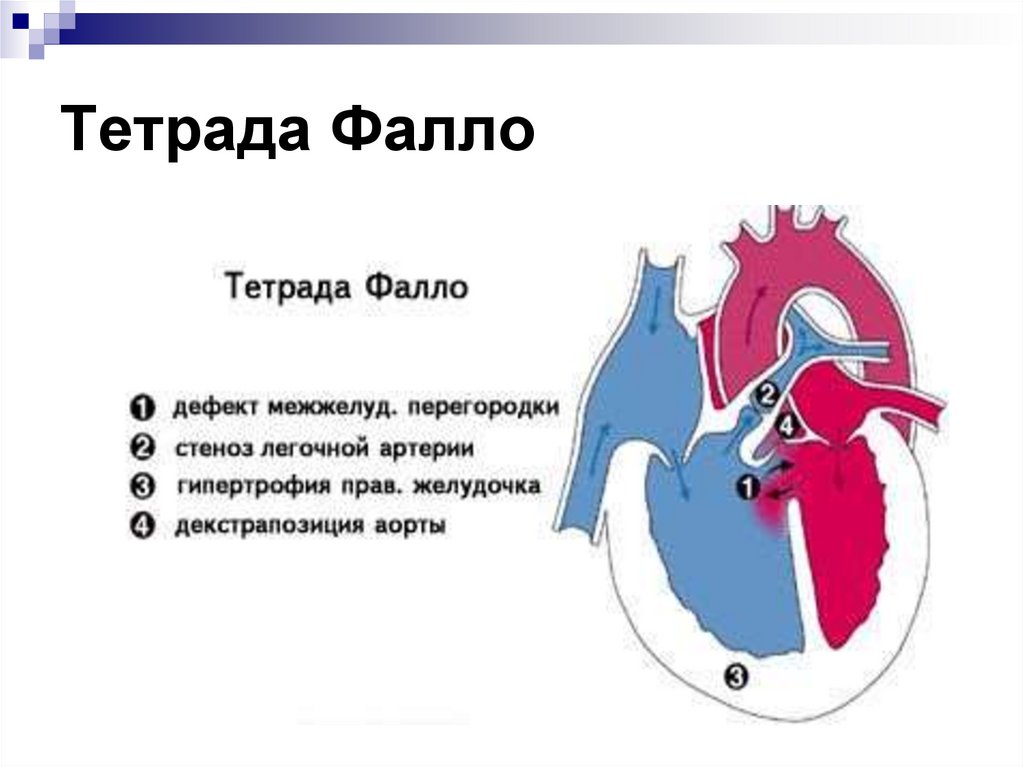
27. Тетрада Фалло
28. Тетрада фалло
29. Основные клинические признаки
Как правило цианоз проявляется после неонатальногопериода
Если цианоз проявляется через несколько часов после
рождения:
- порок может быть дуктус-зависимым
- может сочетаться с атрезией легочной артерии.
Клинические признаки напрямую связаны со степенью
обструкции выходного тракта правого желудочка.
- Систолический шум слева от грудины на основании
сердца
(уменьшается по мере прогрессирования порока).
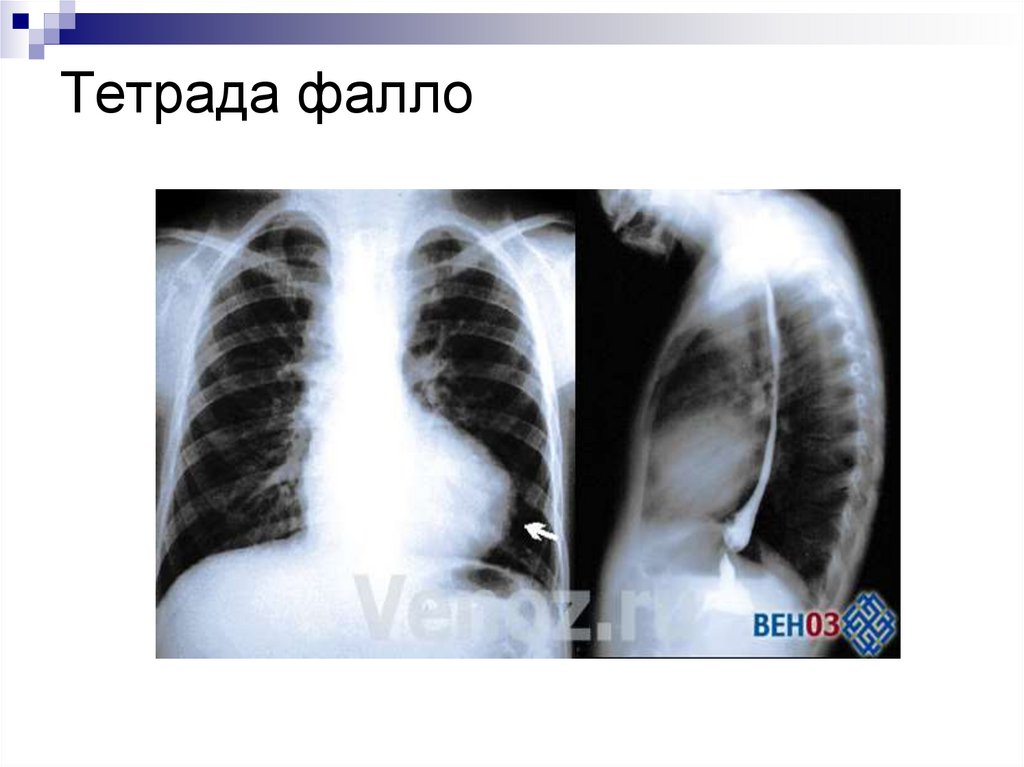
- На рентгенограмме органов грудной клетки сердце в виде
башмачка (гипоплазия легочной артерии, гипертрофия
правого желудочка), обедненный легочной рисунок.
- На ЭКГ выявляется отклонение оси сердца вправо,
30. цианотический приступ
Причины развития:- Спазм выходного отдела правого желудочка
- Снижение системного сосудистого сопротивления
(провоцируется гиповолемией, дегидратацией)
Приступ часто возникает во время беспокойства
ребенка, после еды, после акта дефекации
Возникшая гипоксемия стимулирует дыхательный
центр, вызывает развитие гиперпноэ (частые,
глубокие вдохи), что приводит к увеличению
присасывающего действия грудной клетки,
увеличению системного возврата в правые отделы
сердца и увеличивает сброс крови справа-налево
через ДМЖП
Терапия направлена на снижение сосудистого
сопротивления в малом круге кровообращения и
31. Лечение цианотического приступа
Успокоить ребенка, желательно без назначенияфармакалогических препаратов (мидазолам, морфин)
Обеспечить подачу кислорода через назальные
канюли или лицевую маску, во время тяжелого
продолжительного приступа может потребоваться
вспомогательная вентиляция легких мешком AMBU
Knee-chest position (увеличивает системное
сосудистое сопротивление, уменьшает право-левый
сброс крови через ДМЖП)
Волемическая нагрузка 10-20 мл/кг кристаллоидного
или коллоидного раствора
Вазопрессор – фенилэфрин 1-10 мкг/кг
Для профилактики возникновения одышечного
цианотического приступа назначаются бетаблокаторы (пропранолол, начальная доза 1 мг/кг/сут
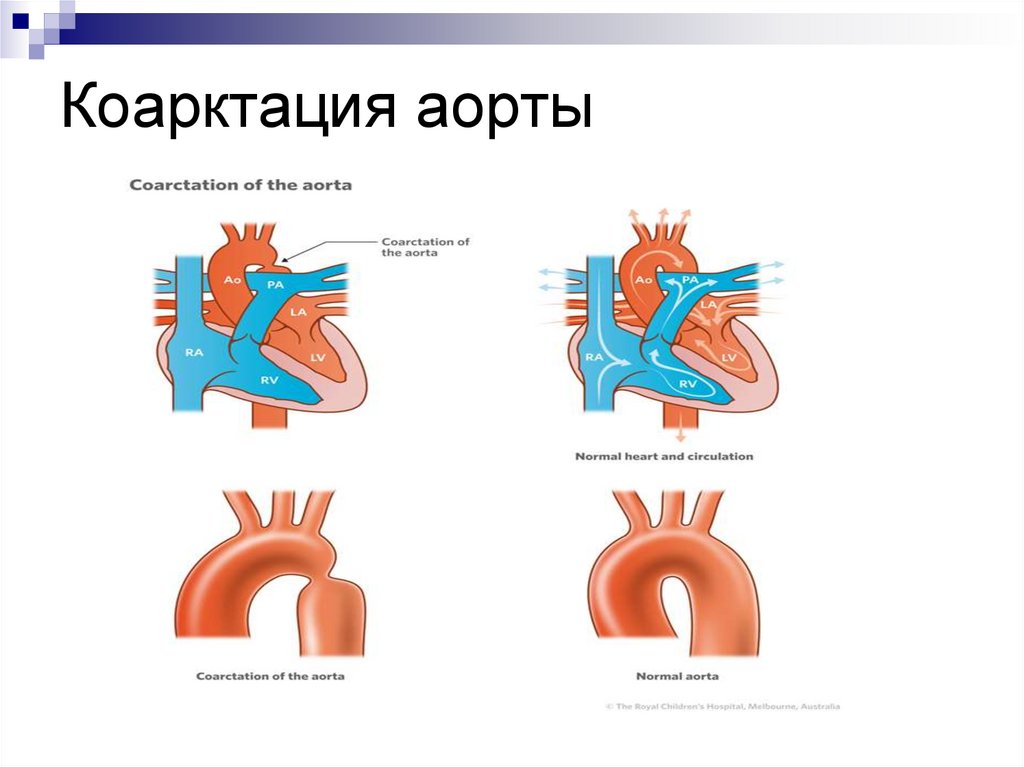
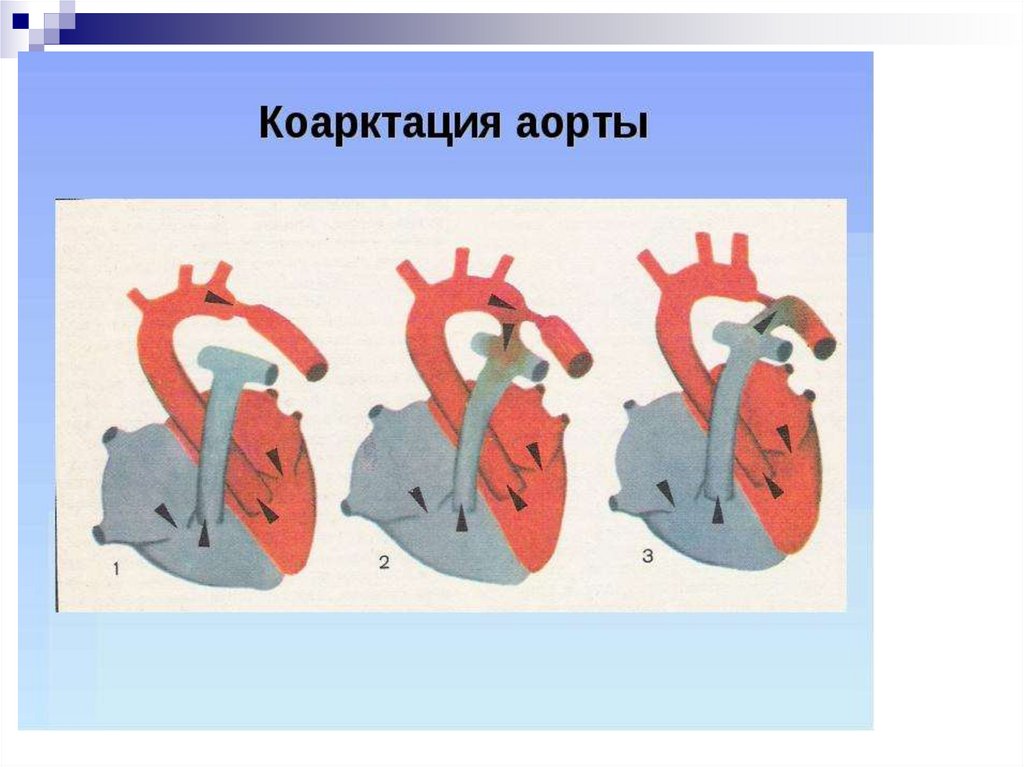
32. Коарктация аорты
33.
34. Типы коарктации аорты
1 тип — изолированная коарктацияаорты (73%);
2 тип – сочетание коарктации аорты с
ОАП; с артериальным или венозным
сбросом крови (5%);
3 тип – сочетание коарктации аорты с
другими гемодинамически значимыми
аномалиями сосудов и ВПС (12%).
35. Виды коарктации аорты
Восходящей аорты.Нисходящей аорты.
Перешейка аорты.
Брюшной части аорты.
Грудной части аорты.
36. Коарктация аорты
Может проявляться в разные сроки жизниУ новорожденных часто проявляется
критической обструкцией (дуктус-зависимый
порок)
Клинически проявляется ослабленным
пульсом на бедренных артериях,
гипертензией верхней части туловища,
дифференцированным цианозом
37. клиника
Границы сердца обычно не отличаются от нормы, иногданемного смещена кнаружи и (или) вниз левая граница за
счет гипертрофии левого желудочка.
Сердечный толчок может быть усиленным, во II-III
межреберьях слева ощущается систолическое дрожание
(кошачье мурлыканье).
Наиболее частым физическим признаком коарктации
аорты является систолический шум средней силы и
громкости с эпицентром на основании сердца во II-III,
изредка в IV межреберьях слева у края грудины. Он
хорошо слышен также в яремной ямке и над сосудами
шеи, распространяется книзу вдоль левого края грудины и
далее к верхушке, где он по силе такой же, как и на
основании сердца, или даже сильнее
.Важной характеристикой шума коарктации аорты
является четкое его выслушивание на спине между
лопатками, а иногда на всей задней поверхности грудной
клетки
38. клиника
Одним из важных клинических признаков коарктацииаорты является разница в характеристике пульса на
верхних (нормальный или более полного
наполнения, напряженный, иногда подскакивающий)
и нижних (сниженный, малого наполнения и
напряжения) конечностях. Пульс может быть
неодинаковым на обеих руках. До правой
подключичной артерии ток крови доходит с большей
силой. Артериальное давление на верхних
конечностях повышено, на нижних - снижено. Если в
норме разница в давлении, измеряемом в положении
больного лежа на спине на локтевой артерии и в
положении больного лежа на животе на подколенной
артерии, равна 10-20 мм рт. ст., то при коарктации
она достигает иногда 100 мм рт. ст.
39. Критическая коарктация аорты у новорожденных
Это дуктус-зависимый порокКровоток в нижний части тела осуществляется
через ОАП, его закрытие приводит к быстрому
развитию метаболического ацидоза, почечной
недостаточности, органной гипоперфузии и
гибели ребенка.
Лечение
Требуется титрование простагландина для
обеспечения адекватного системного кровотока
с последующим экстренным оперативным
лечением порока
Оперативное лечение заключается в резекции
участка коарктации и наложения анастомоза
конец-в-конец
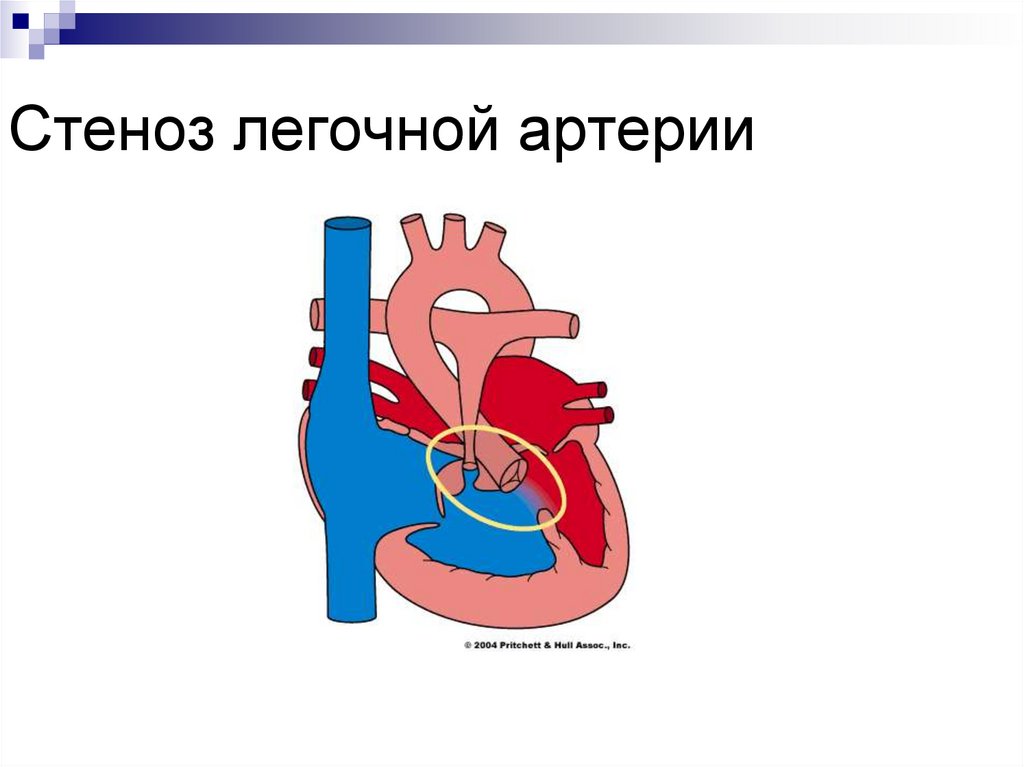
40. Стеноз легочной артерии
41. Клинические симптомы СЛА
стенотические шумы в точке аускультациилегочной артерии, проводящиеся, в левую
подключичную область, на верхушку сердца
и спину
пульсация сосудов шеи
ослабление II тона на легочной артерии,
«кошачье мурлыканье» в период систолы у
верхнего края грудины слева
увеличение печени
рано развивается правожелудочковая
недостаточность
центральный цианоз, одышка
42. Лечение СЛА
Эффективным может быть толькооперативное лечение. Проводится
корректирующая вальвулопластика, в том
числе и баллонная дилатация узкого места с
его расширением примерно на 60 %, без
полостных разрезов и травм грудной клетки.
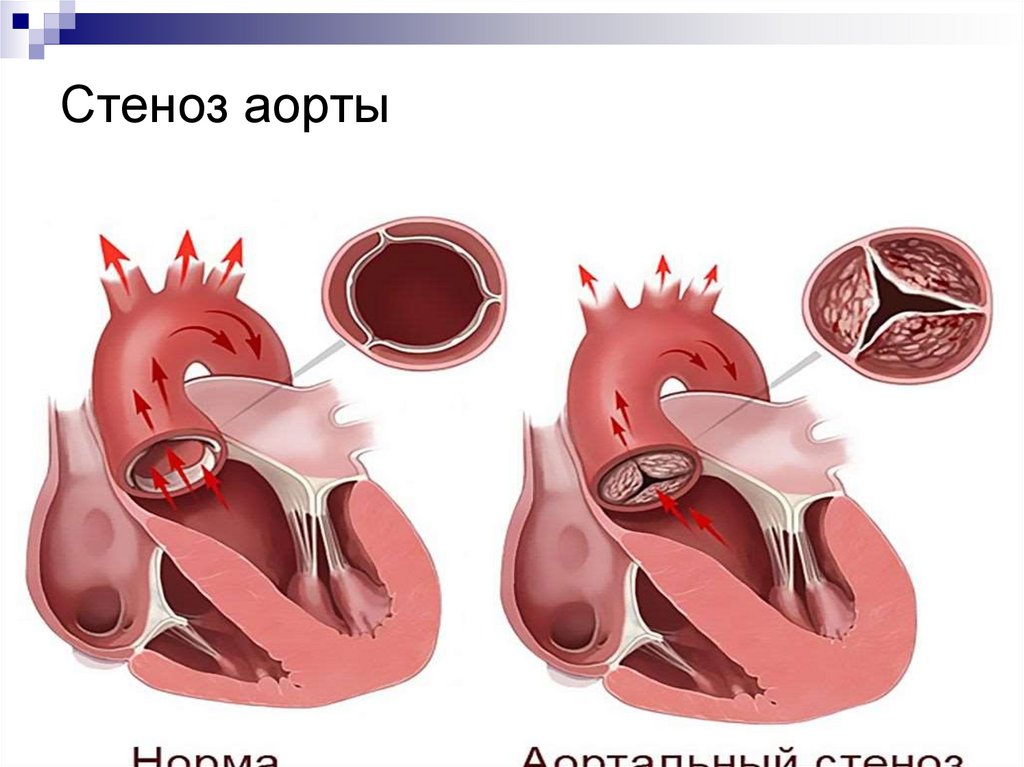
43. Стеноз аорты
44. Клинические проявления СА
Бледность кожных покрововТахикардия, тахипноэ
Низкий пульс на периферических артериях
При небольшом стенозе может выслушиваться
систолический шум, который хорошо проводится на
сосуды шеи
Систолическое АД и пульсовое давление тем
меньше, чем выражение стеноз
Лечение
ИВЛ, допамин 6-8 мкг/кг/мин, диуретики
простагландин группы Е при дуктус зависимом
пороке
Балонная дилятация стеноза
45. Медикаментозное лечение
Направлено на уменьшение-
патологических эффектов
гиперволемии малого круга
кровообращения
Диуретики
Ингибиторы АПФ
Дигоксин
46. Хирургическое лечение
--
Срок оперативного вмешательства
определяется размером и локализацией
дефекта
Большие нерестриктивные дефекты
оперируются, как правило, в течение первых 6
мес жизни
Паллиативная операция – бандирование
легочной артерии
Радикальная коррекция – пластика дефекта
заплатой
Возможно эндоваскулярное закрытие дефекта





































 Медицина
Медицина