Похожие презентации:
Врожденные пороки сердца у детей
1. ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА У ДЕТЕЙ
Донецкий национальный медицинский университетКраматорск, Украина
Кафедра педиатрии, неонатологии и детских инфекций
ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА
У ДЕТЕЙ
2. ВРОДЖЕННЫЕ ПОРОКИ СЕРДЦА
Врожденные пороки сердца - это группазаболеваний сердечнососудистой
системы, которые возникают в результате
анатомических дефектов в структуре
сердца, его перегородок или клапанов,
либо при нарушении проходимости
главных сосудов: аорты и легочной
артерии.
3. ВРОДЖЕННЫЕ ПОРОКИ СЕРДЦА
ВПС считаются врожденные изменениястроения клапанного аппарата,
перегородок или стенок сердца и
отходящих от него магистральных
сосудов, которые изменяют условия
внутрисердечной гемодинамики и могут
привести к развитию недостаточности
кровообращения
4.
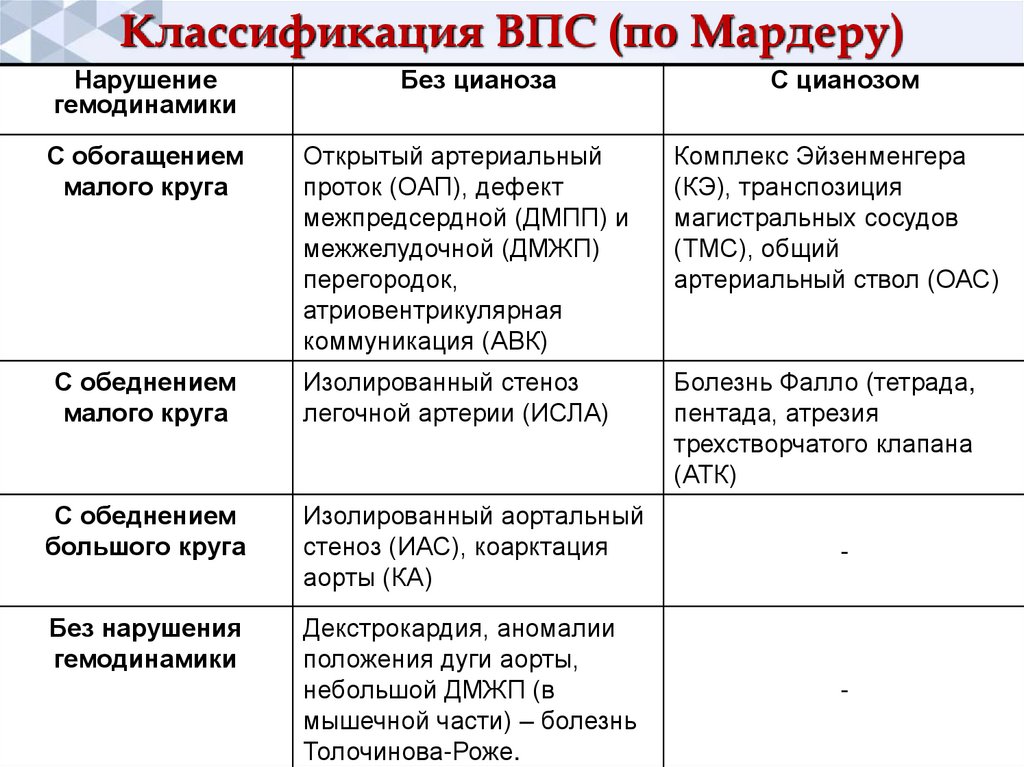
Классификация ВПС (по Мардеру)Нарушение
гемодинамики
С обогащением
малого круга
С обеднением
малого круга
Без цианоза
С цианозом
Открытый артериальный
проток (ОАП), дефект
межпредсердной (ДМПП) и
межжелудочной (ДМЖП)
перегородок,
атриовентрикулярная
коммуникация (АВК)
Комплекс Эйзенменгера
(КЭ), транспозиция
магистральных сосудов
(ТМС), общий
артериальный ствол (ОАС)
Изолированный стеноз
легочной артерии (ИСЛА)
Болезнь Фалло (тетрада,
пентада, атрезия
трехстворчатого клапана
(АТК)
С обеднением
большого круга
Изолированный аортальный
стеноз (ИАС), коарктация
аорты (КА)
-
Без нарушения
гемодинамики
Декстрокардия, аномалии
положения дуги аорты,
небольшой ДМЖП (в
мышечной части) – болезнь
Толочинова-Роже.
-
5. КРИТИЧЕСКИЕ ПОРОКИ СЕРДЦА У НОВОРОЖДЕННЫХ
Группа врожденных пороков сердца,которые требуют хирургической
коррекции в первые дни, часы жизни:
Критический стеноз аорты,
Транспозиция магистральных сосудов,
Тотальный аномальный дренаж
легочных вен.
6. Классификация степени тяжести недостаточности кровообращения
Степень НК1
Симптоматика
Признаки в покое отсутствуют, после физ. нагрузки:
одышка, бледность, перерывы в сосании
2а
Признаки в покое: одышка (ЧДД ↑ не чем на 50%),
тахикардия (ЧСС ↑ на 10-15%), печень ↑ не более 3-х
см, на рентгенограмме: умеренное расширение тени
сердца
2б
ЧДД ↑ на 50-70%, ЧСС ↑ на 15-25%, печень ↑ 3-х см из
под края реберной дуги, расширение границ сердца,
беспокойство, снижение аппетита, рвота
3
ЧДД ↑ на 70-100%, ЧСС ↑ на 30-40% , печень
большая, плотная, влажные хрипы в легких, пульс
слабого наполнения, асцит, отеки, вялость
7. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ (ДМЖП)
ДМЖП – порок сердца, представляющий собойврожденное отверстие в межжелудочковой
перегородке. Наиболее распространенный порок
(15-20% от всех ВПС).
Варианты ДМЖП:
перимембранозный (наиболее частый, до 80% всех
ДМЖП))
мышечный (болезнь Толочинова –Роже)
инфундибулярный (ниже клапана легочной артерии)
приливной (дефект позади септальной створки
трикуспидального клапана, встречается редко)
8.
Схематическое изображение ДМЖП9.
Гемодинамика ДМЖПНаправление сброса крови и его величина определяются размером
дефекта межжелудочковой перегородки и разницей давления
между левым и правым желудочками. Последняя зависит от
соотношения общего легочного и общего периферического
сопротивлений, растяжимости желудочков, венозного возврата в
них. В связи с этим при прочих равных условиях можно выделить
разные фазы развития заболевания:
1. Сразу после рождения из-за высокого ОЛС и «жесткого» правого
желудочка сброс крови слева направо может отсутствовать или
быть перекрестным. Объемная нагрузка на левый желудочек
повышена незначительно. Размеры сердца в пределах возрастных
колебаний.
2. После обычного эволюционного снижения ОЛС оно становится в
несколько раз ниже ОПС. Это приводит к нарастанию лево-правого
сброса и объемного кровотока через малый круг кровообращения
(гиперволемия малого круга кровообращения).
10.
Гемодинамика ДМЖППри этом кровь, протекающая через легкие, делится на
неэффективную и эффективную части. Эффективную часть
легочного кровотока представляет кровь, попадающая из легких в
левые отделы сердца и далее в системные сосуды. Кровь,
рециркулирующая через легкие — неэффективная доля кровотока.
В связи с повышенным возвратом крови в левые отделы
развивается объемная перегрузка левого предсердия и левого
желудочка. Размеры сердца увеличиваются. В случаях большого
шунта появляется также умеренная систолическая перегрузка
правого желудочка.
Если нарастает перераспределение кровотока в пользу
неэффективного легочного и становится невозможным обеспечить
потребности периферических органов и тканей, возникает
сердечная недостаточность.
Давление в легочных сосудах в этот период зависит от объема
шунта и обычно определяется тем или иным уровнем их
компенсаторного спазма («сбросовая» гипертензия).
11. КЛИНИКА ДМЖП
Одышка, тахипноэЗатруднение кормления, снижение прибавки массы
тела
Рецидивирующие пневмонии и застойная сердечная
недостаточность к 6-8 неделе жизни
Пальпаторно: верхушечный толчок– разлитой,
усиленный, смещен влево и книзу. В III — IV межреберье
слева от грудины определяется систолическое дрожание.
Перкуторно границы сердца смещены в обе стороны,
больше влево.
При аускультации выслушивается продолжительный
систолический шум над всей сердечной областью. Над
ЛА - протодиастолический шум (шум Грехема-Стила). II
тон над ЛА усилен и расщеплен. Иногда на верхушке
сердца выслушивается короткий диастолический шум
наполнения левого желудочка.
12. ДИАГНОСТИКА ДМЖП
Рентген исследование выявляет:усиление сосудистого рисунка легких
тень сердца увеличена
расширение левого предсердия и легочной артерии,
при большом ДМЖП – левого и правого желудочка
На ЭКГ:
при малом дефекте – в пределах возрастной нормы,
при большом – признаки гипертрофии левого
желудочка,
при синдроме Эйзенменгера – гипертрофия правого
желудочка.
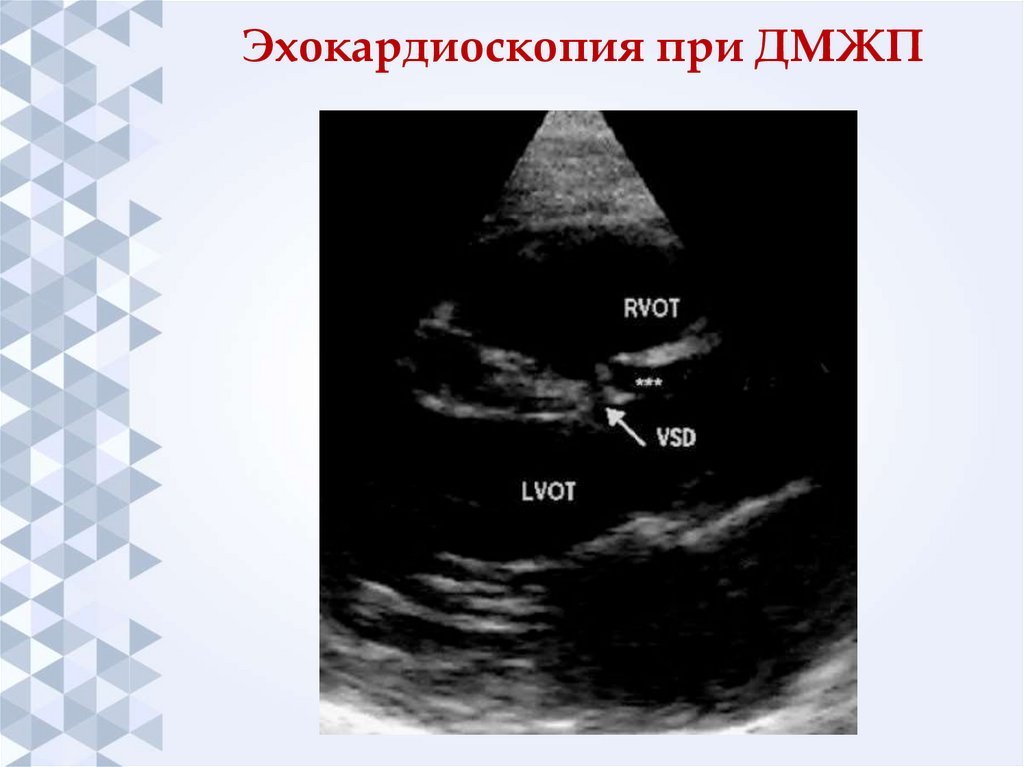
ЭхоКГ: размер, локализация дефекта, градиент давления
в магистральных сосудах
13. Эхокардиоскопия при ДМЖП
14. ЛЕЧЕНИЕ ДМЖП
Дефекты малых размеров (до 0,5 см2 ), расположенные внижней мышечной части перегородки, имеют тенденцию к
спонтанному закрытию.
У 25 – 60% детей малые дефекты закрываются к 1 – 4 годам
жизни, возможно спонтанное закрытие и в старшем возрасте.
Хирургическое лечение малых и мышечных ДМЖП зачастую
не требуется. Проводится наблюдение в динамике и
профилактика бактериального эндокардита.
Хирургическое лечение необходимо, если давление в
легочной артерии составляет половину от системного. В
возрасте от 6 месяцев до 3 лет проводится пластика дефекта.
Выраженная легочная гипертензия и развитие комплекса
Эйзенменгера является противопоказанием к операции.
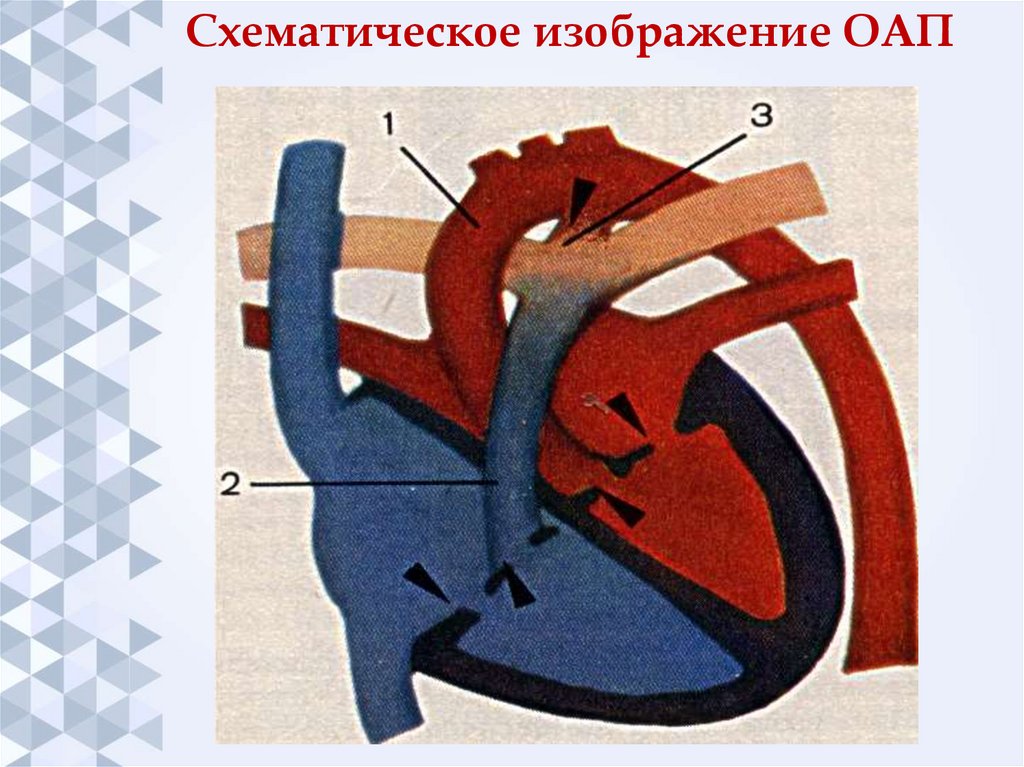
15. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛОВ) ПРОТОК (ОАП)
ОАП – врожденный порок сердца, которыйхарактеризуется сохранением коммуникации между
левой ветвью легочной артерии и нисходящей
аортой.
В норме при первом крике ребенка происходит
функциональный спазм ОАП, а анатомическое
закрытие наступает на 6 – 8 неделе жизни.
Персистенция ОАП после рождения обуславливает
сброс крови из системной циркуляции в легочную
под градиентом давления.
16.
Схематическое изображение ОАП17.
Гемодинамика при ОАПВо внутриутробном периоде открытый артериальный проток
является нормальной физиологической коммуникацией, через
которую течет кровь из легочного ствола в нисходящую аорту. После
рождения ребенка направление потока крови через проток и его
величина определяются разницей давления между аортой и
легочной артерией и диаметром протока. Обычный для
внутриутробного периода сброс крови справа налево значительно
уменьшается после окклюзии пуповины. По мере падения ОЛС
возникает двунаправленный, а затем лево-правый поток крови
через открытый артериальный проток. В первые недели жизни в
связи с высокой резистентностью легочных сосудов кровь течет в
них преимущественно в систолу. В последующем, когда
диастолическое давление в аорте начинает превышать давление в
легочной артерии, сброс слева направо приобретает постоянный
систолодиастолический характер. Возникает та или иная степень
легочной гиперволемии. У недоношенных детей в связи с плохим
развитием гладких мышц в стенке легочных сосудов и слабым их
сопротивлением гиперволемия быстро достигает значительной
степени, что приводит к застойной сердечной недостаточности и
хроническому поражению легких.
18.
Гемодинамика при ОАПОбратный, право-левый сброс при изолированном пороке
возможен в двух ситуациях:
1) в период высокого ОЛС у новорожденных, когда возникает любое
дополнительное повышение давления в системе легочной артерии
(крик ребенка, натуживание, пневмония); это сопровождается
кратковременной артериальной гипоксемией;
2) в случаях длительного существования большого ОАП и развития
высокой легочной гипертензии (в старшем возрасте). При этом
можно отметить первоначальное уменьшение лево-правого сброса
с последующим переходом его в право-левый и развитием стойкой
артериальной гипоксемии. Усиленный легочный кровоток приводит
к повышенному венозному возврату в левое предсердие и левый
желудочек, их перегрузке и дилатации.
19. КЛИНИКА ОАП
Рецидивирующие бронхиты и пневмонииОдышка при физической нагрузке
Пальпаторно: верхушечный толчок
усиленный, смещен влево и книзу. Пульс
высокий, частый, иногда – асимметрия пульса
на руках.
Перкуторно: границы расширены влево и
вверх.
Аускультативно: II тон на ЛА акцентированный
и часто раздвоенный, во ІІ - ІІІ межреберье
слева от грудины - систолический, а затем
систолодиастолический («машинный») шум,
который проводится на спину.
20. ДИАГНОСТИКА ОАП
На рентгенограмме:•кардиомегалия и увеличение размеров левых
отделов сердца,
•застойный сосудистый рисунок легких.
•выбухание дуги легочной артерии,
•расширение восходящей части дуги аорты.
На ЭКГ:
•гипертрофия левого или обоих желудочков,
•увеличение амплитуды зубца R и появление Q в
отведениях V5-V6.
ЭхоКГ с допплерографией: оценка размеров
шунта, определение градиента давления и
гемодинамической значимости.
21. ЛЕЧЕНИЕ ОАП
Консервативное лечение: у детей первых 2х недельжизни иногда проводится лечение ОАП при помощи
индометацина. Внутривенно медленно вводят 3 дозы
препарата с интервалом в 12-24 часа. Однако у этот
метод применяют редко ввиду ограничений и
противопоказаний.
Оперативное лечение: оптимально проводить
операцию в возрасте от 6 месяцев до 2х лет. Показанием
к операции до 6 месяцев является тяжелая гипотрофия и
рецидивирующие пневмонии. Осуществляется
хирургическое лигирование протока, катетерная
окклюзия или наложение окклюзионных колец.
Вторичная профилактика инфекционного эндокардита
проводится на протяжении 6 месяцев после операции.
22. ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ (ДМПП)
ДМПП – врожденное отверстие между двумя предсердиями(в т. ч. овальное окно), которое длительно сохраняется после
рождения.
По локализации различают:
1. первичный ДМПП (в нижней части перегородки);
2. вторичный ДМПП (расположен центрально или в области
овального окна);
3. ДМПП венозного синуса;
4. ДМПП коронарного синуса и общее предсердие.
NB! У здоровых детей овальное окно эпизодически функционирует
до 1 года, у многих – до 5 лет, а у некоторых здоровых людей
овальное отверстие сохраняется и во взрослом возрасте.
Клинические проявления зависят от размера окна и разницы
давлений в предсердиях.
23.
Схематическое изображение ДМПП24.
Гемодинамика при ДМППУвеличенный легочный кровоток приводит к объемной
диастолической перегрузке правых отделов сердца.
При неосложненном дефекте межпредсердной
перегородки нет заметного увеличения давления в
правом предсердии.
При большом сбросе крови слева направо и отсутствии
морфологических изменений легочных сосудов
давление в легочной артерии остается нормальным на
фоне нормальных цифр легочно-сосудистого
сопротивления за счет дилатации легочных артерий и
артериол и открытия новых артериол в зонах
«физиологических ателектазов».
25.
Гемодинамика при ДМППУ ряда больных гиперволемия малого круга
кровообращения при длительном течении заболевания
может сопровождаться обычно начальной и реже
умеренной легочной гипертензией.
У больных с дефектом межпредсердной перегородки
чаще наблюдается при значительной гиперволемии
снижение минутного объема большого круга
кровообращения. При этом компенсаторно возрастает
периферическое сопротивление. В дальнейшем
повышение давления в легочной артерии идет
параллельно развитию морфологических необратимых
изменений легочных сосудов. При длительном течении
заболевания, обычно в третьей декаде жизни,
развиваются необратимые склеротические поражения
сосудов малого круга кровообращения, приводящие к
увеличению общелегочного сопротивления и давления.
26. КЛИНИКА ДМПП
Возможно отставание в физическом развитииЧастые респираторные заболевания
Перкуторно: границы сердца расширены вверх и
вправо, смещение сосудистого пучка влево за счет
увеличения основного ствола и левой ветви легочной
артерии.
Аускультативно: выслушивается негрубый
систолический шум во 2—3 межреберье слева от
грудины (возникает в результате функционального
стеноза ЛА по отношению к увеличенной полости
правого желудочка), II тон на ЛА усилен и расщеплен.
В дальнейшем появляются усиленный I тон в области
трехстворчатого клапана и короткий
мезодиастолический шум Грехема — Стилла (за счет
развития недостаточности клапана легочной артерии).
27. ДИАГНОСТИКА ДМПП
Рентгенограмма: поперечник тени сердцаувеличен за счет правых отделов и легочной
артерии.
ЭКГ:
признаки гипертрофии правого предсердия и
правого желудочка,
часто неполная блокада правой ножки пучка
Гиса,
нередко нарушения ритма.
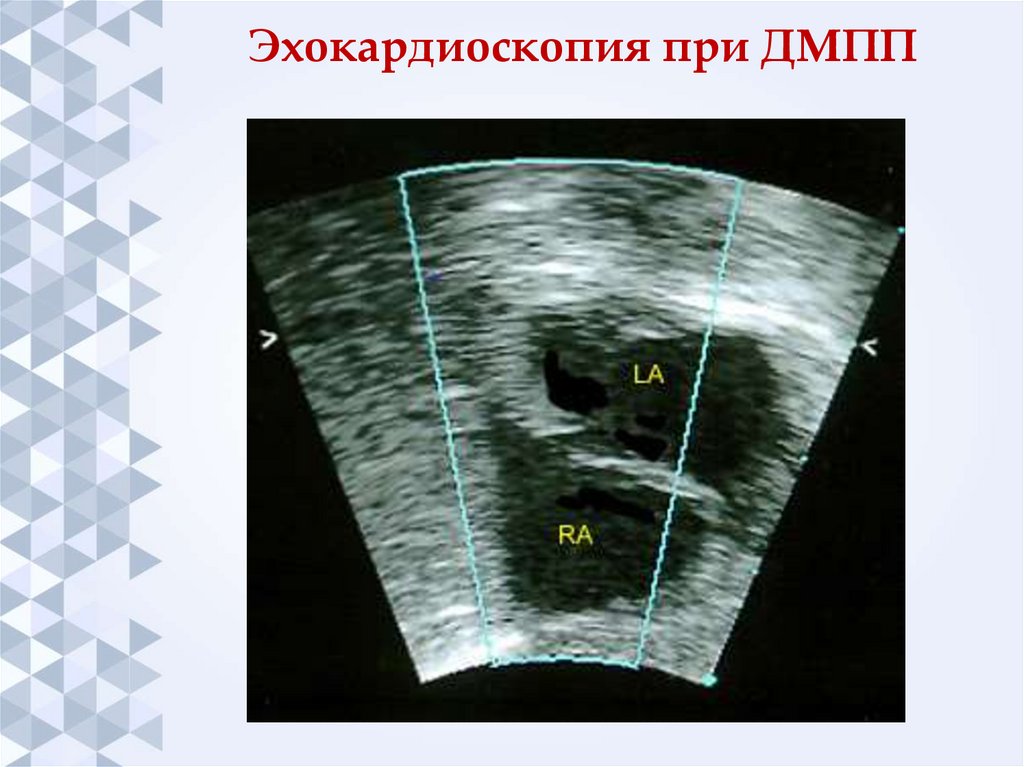
ЭхоКГ: локализация, размер ДМПП,
выраженность лево-правого сброса
28. Эхокардиоскопия при ДМПП
29. ЛЕЧЕНИЕ ДМПП
Спонтанное закрытие: При первичном ДМППзакрытие невозможно. Вторичный ДМПП
закрывается до 1,5 лет практически всегда при
размерах менее 3 мм, в 80% случаев при размере
дефекта от 3 до 8 мм. При размере дефекта более 8
мм самопроизвольное закрытие происходит крайне
редко.
Оперативное лечение: наиболее часто
хирургическое вмешательство проводится в
возрасте от 2 до 4 лет.
Вторичная профилактика инфекционного
эндокардита при изолированном вторичном ДМПП
не проводится.
30. ЛЕЧЕНИЕ ВПС БЕЗ ЦИАНОЗА
Диетотерапия:У детей до 1 года:
• НК 0 – суточный объем и количество кормлений
соответственно возрасту.
• НК 1 и НК 2а – суточный объем 2/3 от нормы.
Число кормлений увеличивают на 1.
• НК 2б и НК 3 – суточный объем 1/2 от нормы.
Число кормлений увеличивают на 2.
Для детей старше 1 года:
• НК 0 – стол №5
• НК 1 и НК 2а – стол №10
• НК 2б и НК 3 – диета по Каррелю 3 дня, после –
стол №10
31. ЛЕЧЕНИЕ ВПС БЕЗ ЦИАНОЗА
Медикаментозное лечение:Ингибиторы АПФ: эналаприл, каптоприл внутрь
1 – 5 мг/кг при НК 2а и выше.
Диуретики:
НК 2а - фуросемид 1 – 5 мг/кг 2 р/д или
верошпирон 5 – 6 мг/кг 3 р/д внутрь,
НК 2б и выше - лазикс в/в 1 – 5 мг/кг 1 р/с и
верошпирон 5 – 6 мг/кг внутрь 3 р/д.
Сердечные гликозиды: дигоксин в/в, а после –
внутрь 0,03- 0,05 мг/кг при НК 2а и выше.
Кардиотрофические препараты: панангин,
аспаркам, неотон, карнитин, кокарбоксилаза.
32. ТЕТРАДА ФАЛЛО
Болезнь Фалло (триада, тетрада, пентада) –это сложный порок сердца протекающий
с цианозом.
Наиболее распространенной формой
является тетрада Фалло:
стеноз легочной артерии,
гипертрофия правого желудочка,
высокий ДМЖП,
декстрапозиция аорты.
33.
Схематическое изображениететрады Фалло
34.
Гемодинамика при тетраде ФаллоИз-за обструкции выносящего тракта правого желудочка часть
системного венозного возврата через дефект межжелудочковой
перегородки поступает в аорту, что ведет к цианозу. Давление в
легочной артерии и легочный кровоток снижены. Клинические
проявления определяются величиной легочного кровотока,
который, в свою очередь, зависит от степени обструкции
выносящего тракта правого желудочка, соотношения легочного
сосудистого сопротивления и ОПСС и величины сброса крови слева
направо через бронхиальные артерии и, редко, открытый
артериальный проток.
За счет большого дефекта межжелудочковой перегородки
систолическое давление в правом желудочке при тетраде Фалло
такое же, как в левом желудочке и аорте; вообще, кривые давления
в правом и левом желудочках при тетраде Фалло весьма схожи. В
редких случаях дефект межжелудочковой перегородки оказывается
рестриктивным за счет малых размеров самого дефекта или
прилегания к нему створки трехстворчатого клапана. В таком случае
давление в правом желудочке становится выше, чем в левом.
35.
Гемодинамика при тетраде ФаллоЦианотические кризы при тетраде Фалло,
представляющие собой эпизоды резкого усиления
одышки и цианоза, отражают острое снижение
легочного кровотока. Эти кризы могут возникать даже в
отсутствие цианоза в покое. Факторы, провоцирующие
криз, разнообразны: длительный плач может уменьшать
легочный кровоток из-за удлинения выдоха;
уменьшение преднагрузки правого желудочка и
снижение ОПСС, а следовательно, увеличение сброса
справа налево и снижение легочного кровотока может
происходить во сне, при лихорадке или в результате
других причин, изменяющих сосудистый тонус; кроме
того, легочный кровоток может снижаться при
сокращении выносящего тракта правого желудочка,
однако, происходит ли это на самом деле, не известно.
36.
КЛИНИКА ТЕТРАДЫ ФАЛЛОЦианоз, возникающий на 2-3м месяце жизни во
время крика и кормления, а потом и в покое
Одышка при физической нагрузке
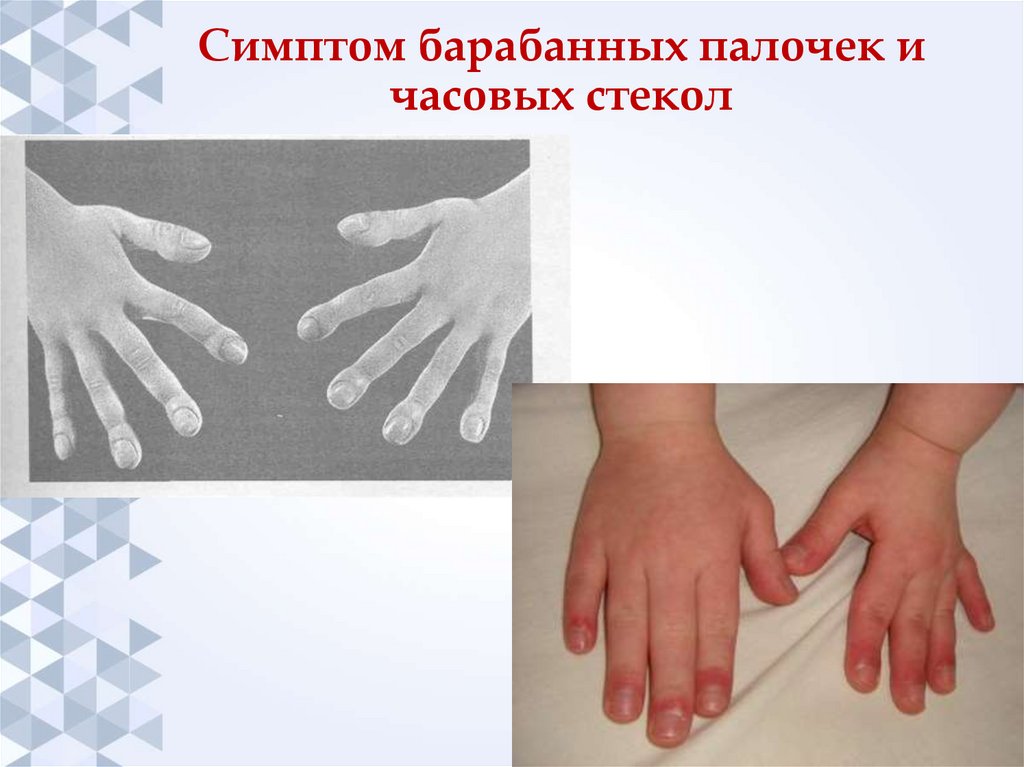
Признаки хронической гипоксемии: гипостатура,
пальцы в виде «барабанных палочек» и ногти в виде
«часовых стекол».
Пальпаторно: во 2 - 3 межреберье слева от грудины
определяется систолическое дрожание в 60% случаев.
Аускультативно: во 2 - 3 межреберье слева от
грудины выслушивается грубый систолический шум
изгнания, который проводится на сосуды шеи и спину,
II тон на ЛА ослаблен.
37. Симптом барабанных палочек и часовых стекол
38. ДИАГНОСТИКА ТЕТРАДЫ ФАЛЛО
ОАК: полицитемия с повышенным разрушениемлейкоцитов.
ЭКГ: признаки гипертрофии ПЖ и гипоксии миокарда.
ЭхоКГ: величина смещения аорты вправо, размер
ДМЖП, степень легочного стеноза и гипертрофии ПЖ.
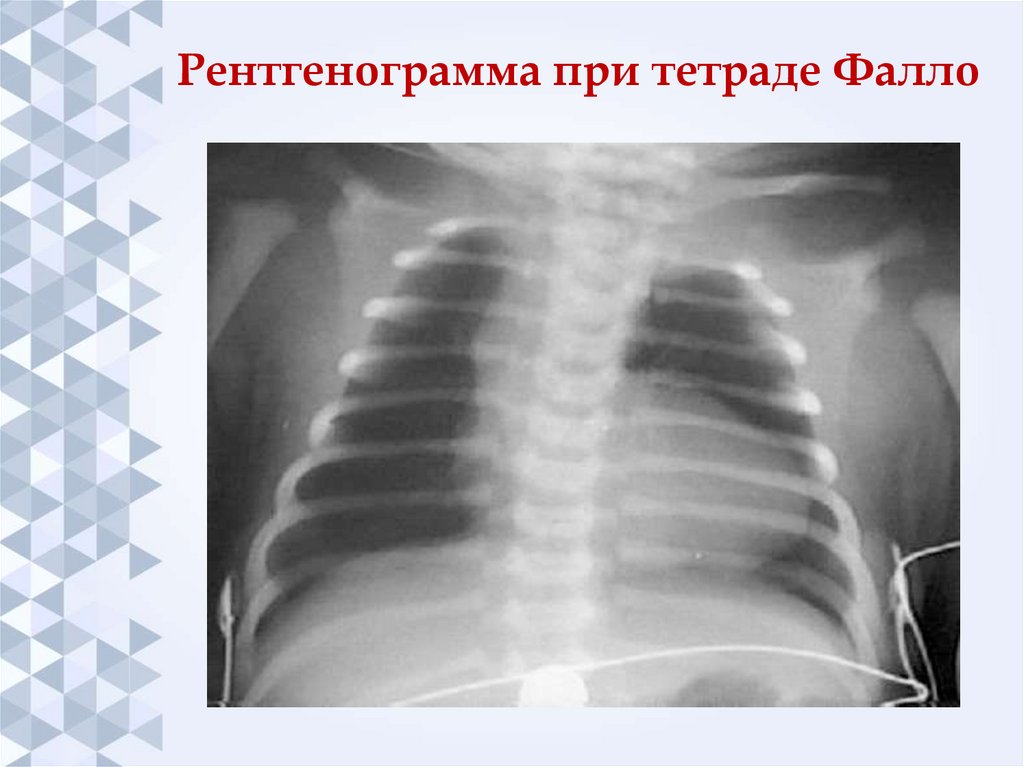
Рентгенография грудной клетки:
Размеры сердца нормальные.
Верхушка приподнята, имеется западение дуги ЛА,
что придает сердцу вид деревянного башмачка.
Легочный сосудистый рисунок обеднен в
соответствии с тяжестью обструкции выходного тракта
правого желудочка.
В 25-30% случаев дуга аорты изгибается вправо.
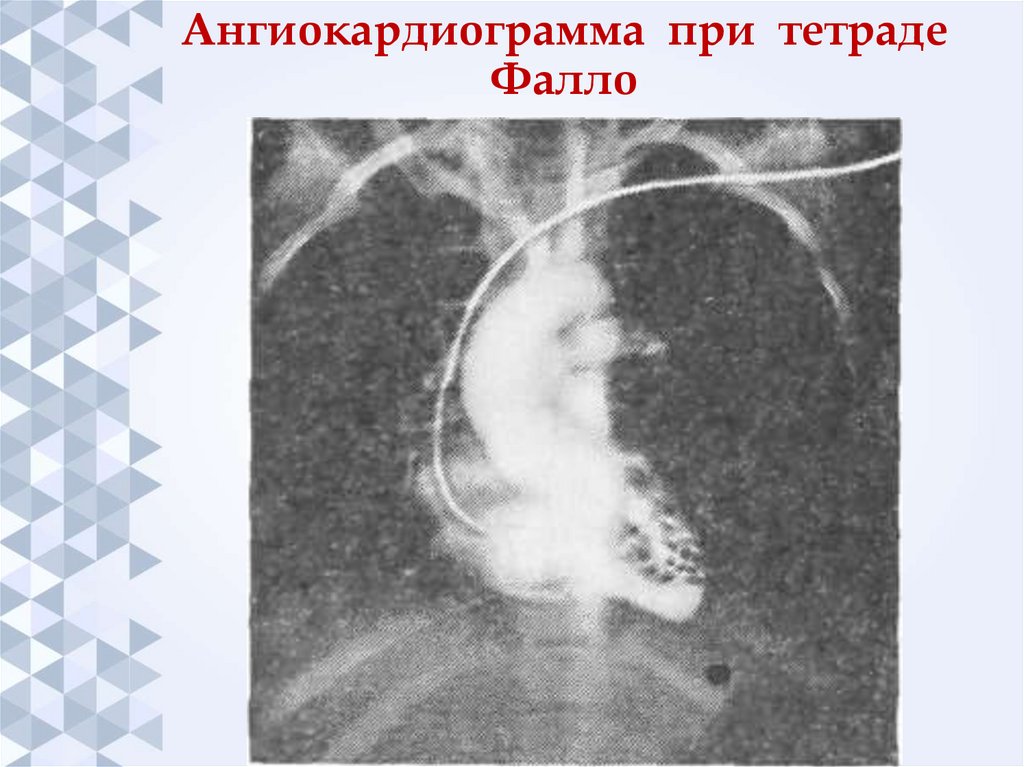
39. Ангиокардиограмма при тетраде Фалло
40. Рентгенограмма при тетраде Фалло
41.
Одышечно-цианотический приступ (ОЦП)• Одышечно-цианотический приступ является
клиническим проявлением порока серца – тетрады
Фалло
• Появление признаков ОЦП зависит от размера
обструкции правожелудочкового выносящего тракта.
• При высокой степени обструкции симптомы его
возникают уже в течение первых 24-48 ч, в чем может
играть роль закрытие артериального протока.
• Если он остается открытым и формируется
аортопульмональный шунт, это может привести даже к
увеличенному легочному кровотоку.
• В большинстве случаев цианоз развивается только в
грудном возрасте. Впервые его можно заметить у
ребенка во время крика, а у старших детей только при
физической нагрузке.
42.
Клиника ОЦПБеспокойство ребенка, усиление цианоза, появление
бледно-цианотичной окраски кожи, возможны судороги.
Приступы нередко возникают после приема пищи или
после крика и могут длиться от нескольких минут до 1 часа.
Во время приступа ребенок принимает вынужденное
положение, лежит с притянутыми к животу ногами.
Старшие дети во время бега или игр часто присаживаются
на корточки. Вследствие перегиба бедренной артерии
возрастает давление в аорте и уменьшается право-левый
сброс. Тот же эффект может быть достигнут при сдавливании
бедренной артерии.
Короткий приступ не вызывает обморока, затяжной –
сопровождается коматозным состоянием, нарушением
мозгового кровообращения. Возникает резкая слабость,
цианоз слизистых оболочек и кожных покровов, тахикардия,
частое и глубокое дыхание. Исчезает шум стеноза легочной
артерии, падает АД.
43.
Дети в момент одышечно –цианотическогоприступа
44.
Лечение ОЦП1)Неотложная помощь на догоспитальном этапе:
Обеспечить свободное дыхание – снять
сдавливающую одежду, проветрить помещение.
Провести ингаляцию кислорода.
Успокоить ребенка, назначить седативные
препараты – диазепам, прометазин и др.
При необходимости ввести п/к тримеперидин 1%
раствор 0,1 мл/год жизни.
При частых и длительных приступах показана
госпитализация.
45.
Лечение ОЦП2)Неотложная помощь на госпитальном этапе:
Назначить ингаляции кислорода.
Если на догоспитальном этапе не были введены,
ввести никетамид или тримеперидин.
Для коррекции полицитемии назначить декстран по
5-10 мл/кг в/в капельно.
Спазм легочной артерии купируют 0,1% раствором
пропранолола 0,1-0,2 мг/кг в/в в 10 мл 20% раствора
глюкозы медленно со скоростью 1 мл/мин или 0,005
мг/мин.
При судорогах ввести 20% раствор натрия
оксибутирата в дозе 50-100 мг/кг массы в/в струйно
медленно.
Если приступ продолжается и возникает
гипоксическая кома, перевести на ИВЛ.
46. ЛЕЧЕНИЕ ТЕТРАДЫ ФАЛЛО
Диета:Детям до 1 года – объем кормлений соответственно возрасту,
число кормлений увеличено на 1.
Детям старше 1 года – стол №5
Медикаментозное лечение: проводится поддержка
функционирования артериального протока с помощью
простагландина Е1.
Оперативное лечение: радикальную операцию проводят в
возрасте до 6 месяцев. Резецируют инфундибулярный стеноз,
проводят пластику ДМЖП, реконструкцию выводного тракта
правого желудочка. Если радикальная операция невозможна по
противопоказаниям, то проводят паллиативное вмешательство с
наложением системно – легочных анастомозов, а уже в возрасте
4 – 6 лет - радикальную операцию
Вторичная профилактика инфекционного эндокардита
проводится в обязательном порядке.
47. КОАРКТАЦИЯ АОРТЫ (КОА)
Коарктация аорты – это врожденноесужение аорты в области ее перешейка,
реже в нижней грудной или брюшной
части.
Сужение участка аорты приводит к
возникновению двух режимов
кровообращения в большом круге:
выше места сужения – гипертензии, а
ниже места сужения – гипотензии.
48.
Гемодинамика при КоАГемодинамические сдвиги при коарктации аорты определяются
препятствием кровотоку в аорте. Основным следствием этого является
высокое давление в левом желудочке и верхней половине туловища. В
нижней половине тела перфузионное давление резко снижено, и
кровоснабжение зависит либо от проходимости ОАП, через который
поступает кровь из легочной артерии (дуктус-зависимое кровообращение),
либо от наличия коллатералей. К главным сосудам, участвующим в
развитии коллатеральной сети, относятся подключичные артерии с их
ветвями, внутренние грудные артерии, межреберные артерии, сосуды
лопатки, позвоночные артерии. При коарктации, расположенной
предуктально, кровоток в нисходящую аорту может долгое время
осуществляться через ОАП, и стимулы для развития коллатералей
отсутствуют. налево обращают на себя внимание симптомы артериальной
гипоксемии.
В период внутриутробного развития основную нагрузку несет правый
желудочек, в значительной мере осуществляющий системное
кровообращение. После рождения ребенка эта функция полностью
переходит к левому желудочку, который при коарктации аорты должен
быстро гипертрофироваться. Если нарастание массы миокарда не
сопровождается достаточным увеличением его кровоснабжения, это ведет
к кислородному голоданию мышцы сердца, развитию зон ишемии,
мелкоочаговых некрозов, фиброэластоза.
49.
Гемодинамика при КоАФракция выброса желудочка снижается как вследствие механического
препятствия, так и последующей миокардиальной недостаточности; это
сопровождается падением сердечного выброса. Изменения легочного
кровотока обычно связаны с наличием ОАП и других ВПС. Кровоток через
ОАП может быть направлен как в сторону нисходящей аорты (у
новорожденных с предуктальной коарктацией), так и в сторону легочной
артерии. В первом случае он поддерживает кровообращение в бассейне
нисходящей аорты, во втором приводит к гиперволемии малого круга
кровообращения. Сброс слева направо через сопутствующий ДМЖП в
течение некоторого времени «разгружает» левый желудочек, позволяя
адаптироваться к нагрузке давлением, но быстро приводит к
дополнительной объемной нагрузке. Кроме того, большой ДМЖП
сопровождается быстрым развитием высокой легочной гипертензии, так
как через него на легочные сосуды передается значительно повышенное
давление из левого желудочка. При изолированной коарктации в связи с
повышением левопредсердного давления возможны застой в малом круге
кровообращения и шунтирование крови в правое предсердие через
открытое овальное окно. При пороках со сбросом крови справа
50.
КЛИНИКА КОАКоА у грудных детей:
Одышка при кормлении;
Задержка роста;
Частые респираторные заболевания.
КоА у детей старшего возраста:
Головная боль, ухудшение памяти и зрения,
носовые кровотечения (симптомы артериальной
гипертензии);
Мускулатура верхней части тела намного более
развита, чем нижней (гиперстенический тип статуры);
АД на руках выше нормы, а на ногах – ниже;
Быстрая утомляемость при беге и ходьбе;
Боль слабость и похолодание в нижних
конечностях;
Сердцебиение, одышка и боль в области сердца
при физической нагрузке.
51.
КЛИНИКА КОАПальпаторно:
• Пульс на верхних конечностях – высокий и
напряженный;
• Пульс на бедренной и артериях стопы слабый
или отсутствует.
Перкуторно: границы сердца умеренно
расширены влево и вверх.
Аускультативно:
• Усиленный II тон на аорте;
• Систолический шум коллатералей меж
лопатками, на уровне VII шейного позвонка, на
аорте и в V точке.
52. ДИАГНОСТИКА КОА
Ренгенография:определяются увеличение тени сердца в
поперечнике за счет левых отделов сердца,
узуры III-VIII ребер в задних отделах за счет
расширенных анастомозирующих
межреберных артерий.
ЭКГ: признаки гипертрофии левого желудочка
ЭхоКГ: место и степень сужения аорты, оценка
сократительной способности левого желудочка.
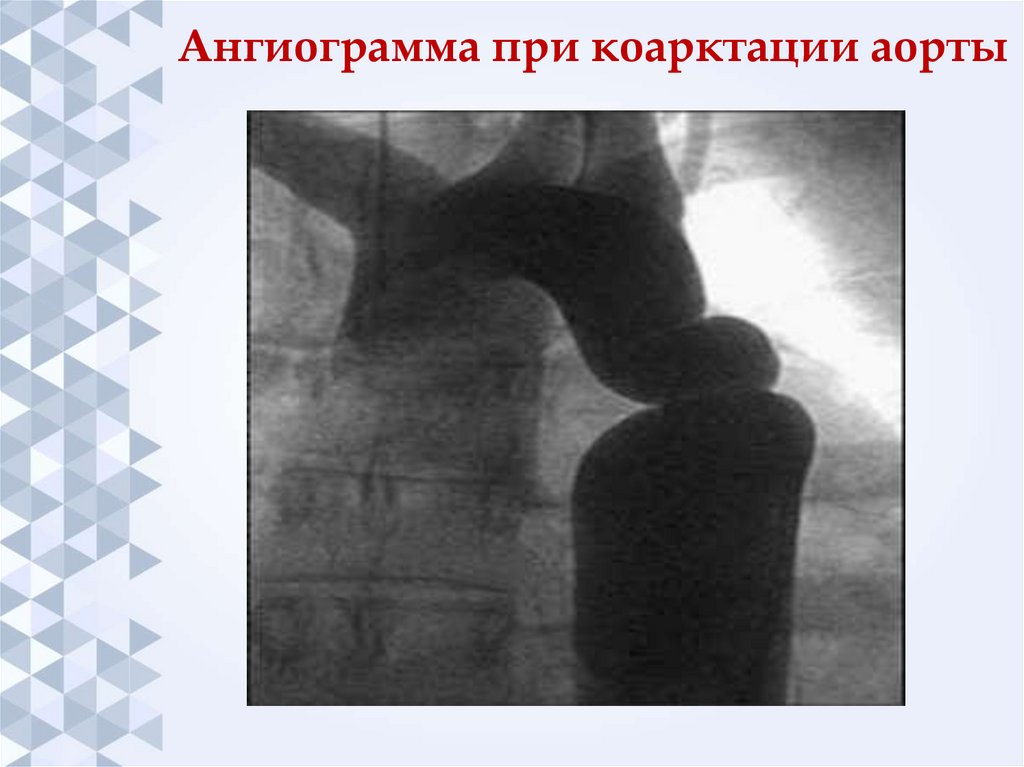
53. Ангиограмма при коарктации аорты
54. ЛЕЧЕНИЕ КОА
Диета:Детям до 1 года – объем кормлений соответственно
возрасту, число кормлений увеличено на 1.
Детям старше 1 года – стол №5
Медикаментозное лечение: возможно
использование простагландина Е1, при выраженной
гипертензии применяют ингибиторы АПФ, при СН –
сердечные гликозиды.
Оперативное лечение: проводится при разнице САД
на верхних и нижних конечностях более 50 мм.рт.ст.
Оптимальный возраст для операции – 5 лет.
Проводится аортопластика или накладывание
анастомоза «конец в конец».















































 Медицина
Медицина