Похожие презентации:
Хронические лимфопролиферативные заболевания
1. Хронические лимфопролиферативные заболевания
2.
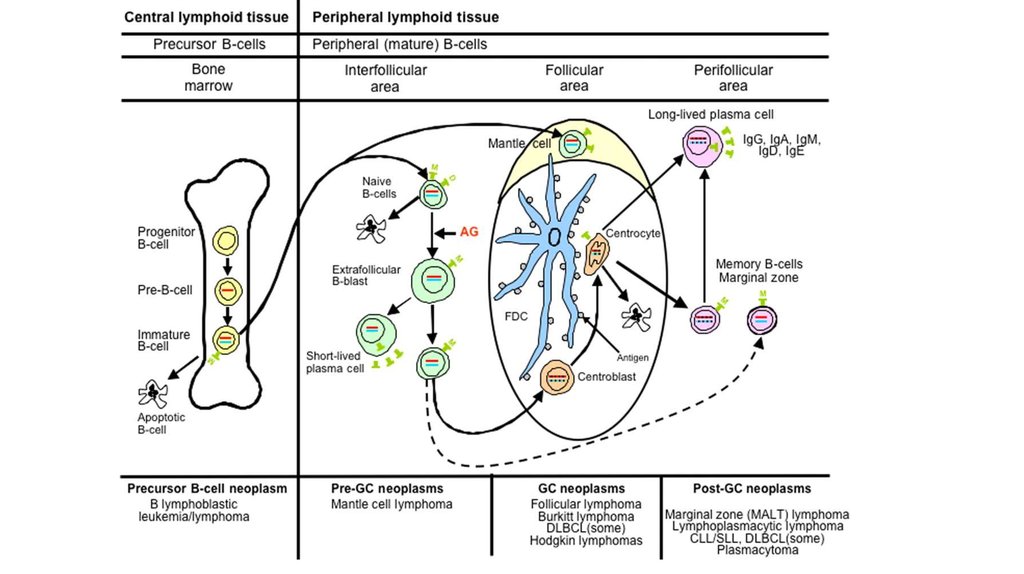
• Неоплазии из B,T и NK клеток – клональное заболевание,опухольиз незрелых или зрелых клеток на различных стадиях их
дифференцировки. Поскольку они походят по фенотипу и
функциональным особенностям на свои нормальные аналоги, это
сходство является базисом их классифирации
3. ВОЗ –классификация опухолей гемопоэтической и лимфоидной ткани
• Миелопролиферативные заболевания• Миелоидные и лимфоидные неоплазии с аномалиями PDGFRA, PDGFRB, FGFR1
• Миелодиспластические/миелопролиферативные заболевания
• Миелодиспластический синдром
• Острая миелоидная лейкемия
• Зрелые В-клеточные неоплазии
• Лимфоидные неоплазии из клеток-предшественников
• Зрелые Т и NK-клеточные неоплазии
• Лимфома Ходжкина
• Лимопролиферативные заболевания, ассоциированные с
иммунодефицитом
• Гистиоцитарные и дендритноклеточные неоплазии
4.
5.
6.
7.
8.
World: Both sexesEstimated number of cancer cases, all ages (total: 12 662 554)
Prostate 7,1
Liver 5,9
Stomach 7,8
Cervix uteri 4,2
Oesophagus 3,8
Colorectum 9,8
Bladder 3,0
Non-Hodgkin lymphoma
2,8
Breast 10,9
Other
12%
Endometrium 2,3
Pancreas 2,2
Kidney 2,2
Lip, oral cavity 2,1
Lung 12,7
Testis 0,4
Hodgkin lymphoma 0,5
Nasopharynx 0,7
Multiple myeloma 0,8
Other pharynx 1,1
Gallbladder 1,1
GLOBOCAN 2008
Brain, nervous system 1,9
Ovary 1,8
Thyroid 1,7
Melanoma of skin 1,6
Larynx 1,2
1%
CLL
34%
AML
29%
ALL
13%
CML
12%
New leukemia cases in 2012 (prognosis for USA)
9. Хронический В-лимфолейкоз/лимфома из малых лимфоцитов
• Неоплазия из зрелых, мономофных, округлых В-лимфоцитов впериферической крови, костном мозге, лимфатических узлах,
печени и селезенке.
• Имеет как правило фенотип CD19+CD23+CD5+
• >5*10/9/л моноклональных В-клеток
• Заболеваемость 2-6 случаев на 100 000 в год, самая
распространенная гемопоэтическая неоплазия с пиком
заболеваемости после 65 лет
10. Схема лабораторного обследования при ХЛЛ
• Клинический анализ крови – абсолютный лимфоцитоз, можетбыть анемия, тромбоцитопения
• Миелограмма – абсолютный лимфоцитоз
• Иммуннофенотипирование периферической крови
• Цитогенетическое исследование : del13,tris12,del11, del17
• Молекулярная биология –мутированный и немутированный
вариант
• Гистологическое исследование – в сомнительных случаях
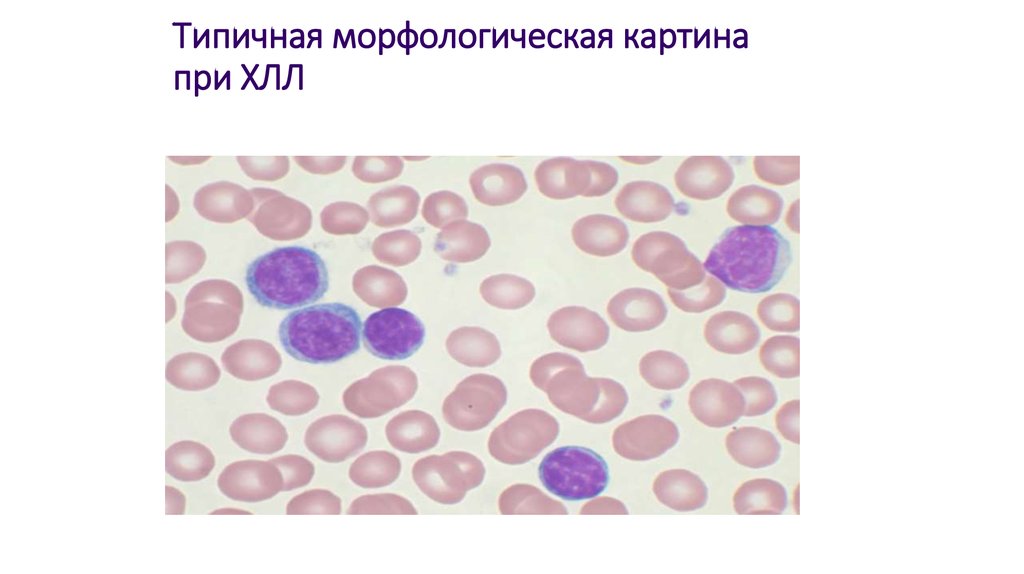
11. Типичная морфологическая картина при ХЛЛ
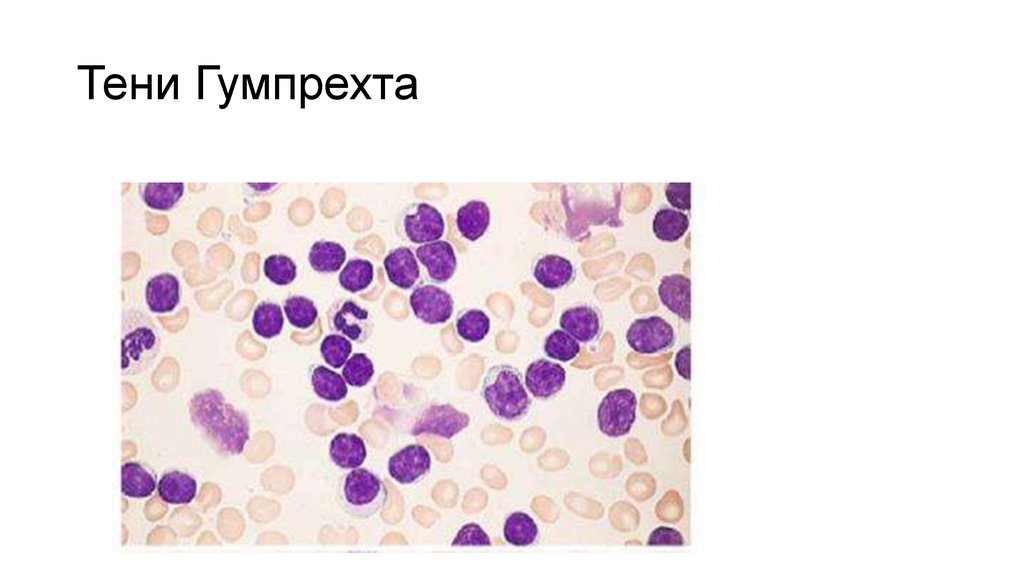
12. Тени Гумпрехта
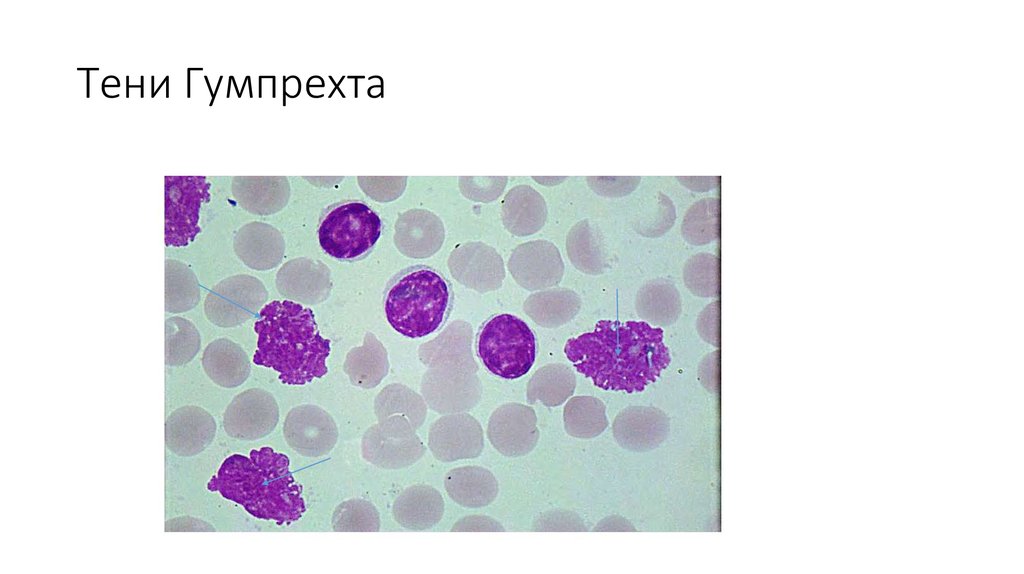
13. Тени Гумпрехта
14.
Могутвстречаться
пролимфоциты,
обычно 1-2%
иногда больше
15. Клиническое течение
• Инфекции• Гемолитическая анемия, тромбоцитопения
• Гепатоспленомегалия
• Лимфаденопатия
• Трансформация в злокачественную лимфому – ДВККЛ –синдром
Рихтера -2-8%
16. Терапия
• Химиотерапия• Стероиды
• Таргетная терапия – моноклональные антитела – ритуксимаб
( анти-СD 20)
• Ингибиторы тирозинкиназ
• Прогноз зависит от факторов прогноза (8-25 лет)
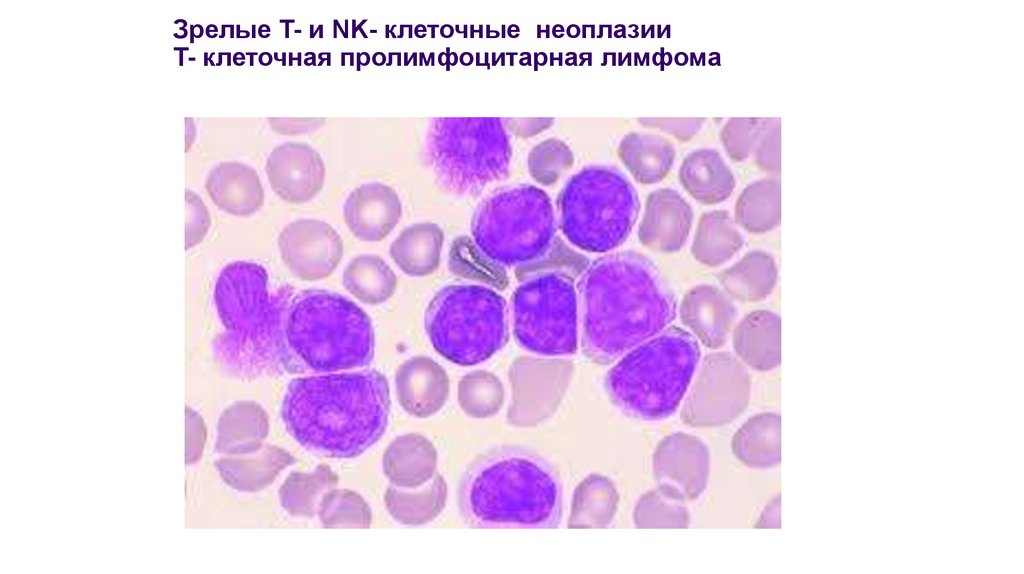
17. B-пролимфоцитарный лейкоз Пролимфоциты составляют более 55% лимфоидных клеток крови
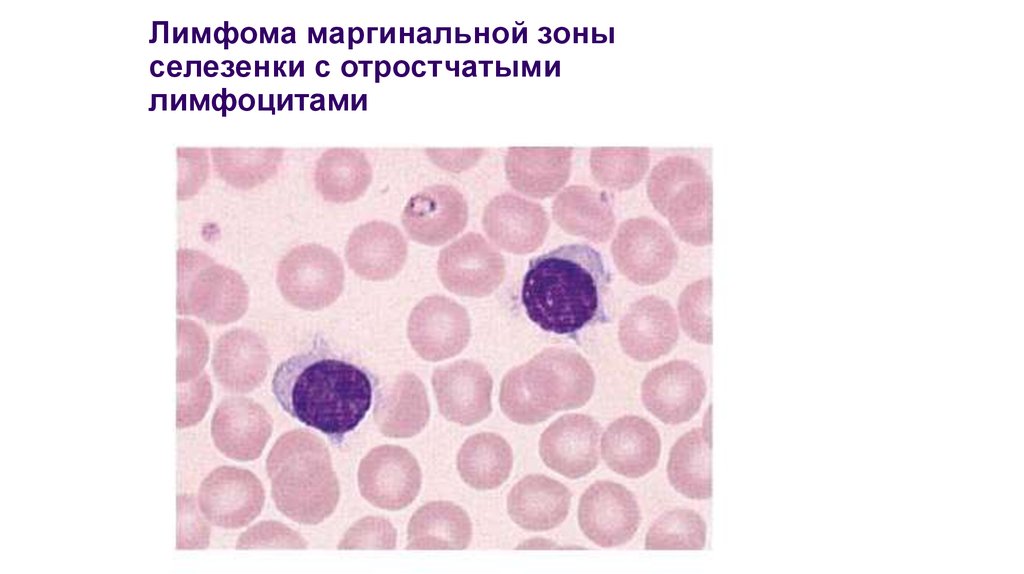
18. Лимфома маргинальной зоны селезенки с отростчатыми лимфоцитами
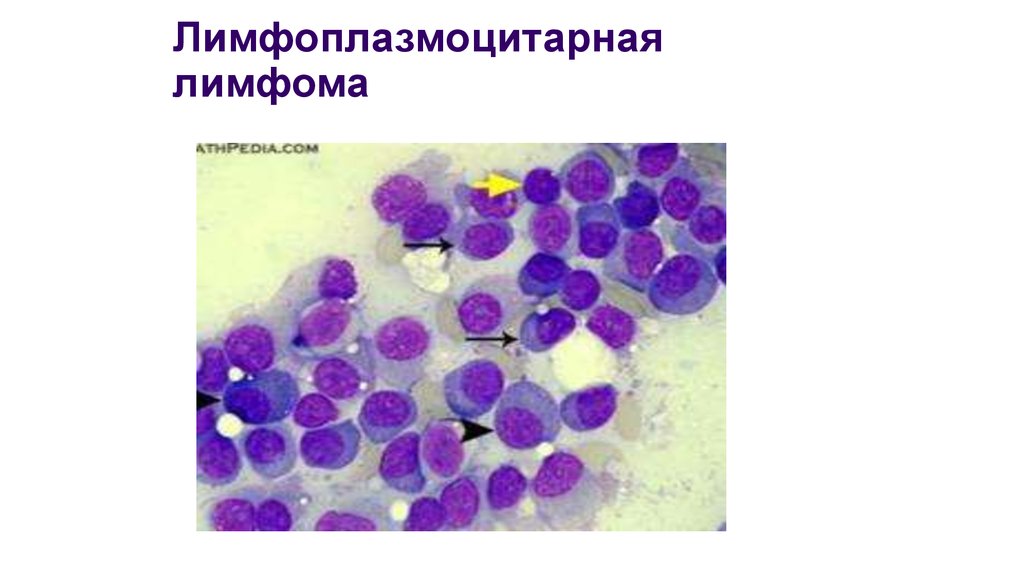
19. Лимфоплазмоцитарная лимфома
20. Волосатоклеточный лейкоз
21. Волосатоклеточный лейкоз
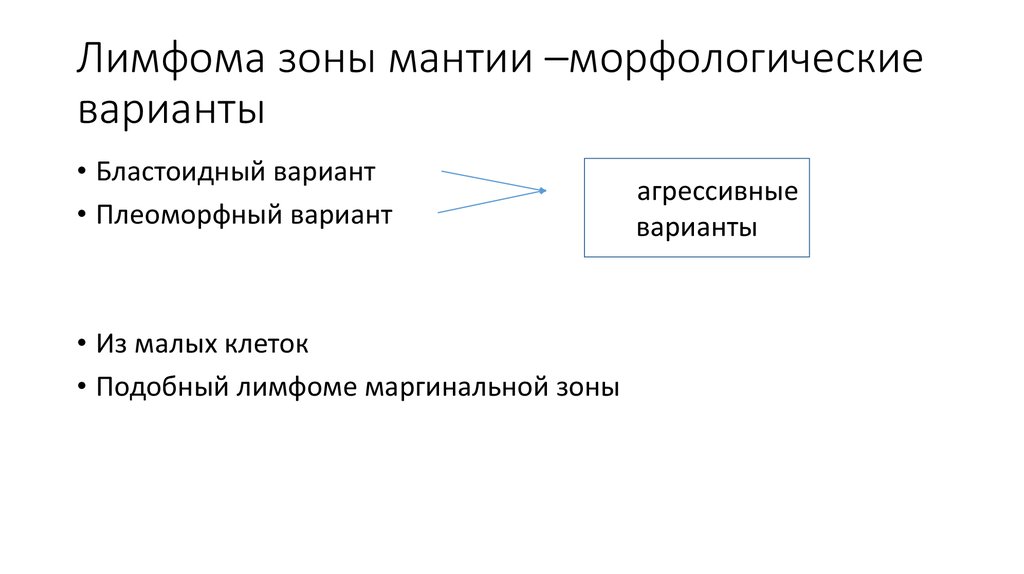
22. Лимфома зоны мантии –морфологические варианты
• Бластоидный вариант• Плеоморфный вариант
Агаагрессивные
варианты
• Из малых клеток
• Подобный лимфоме маргинальной зоны
23. Лимфома мантийной зоны
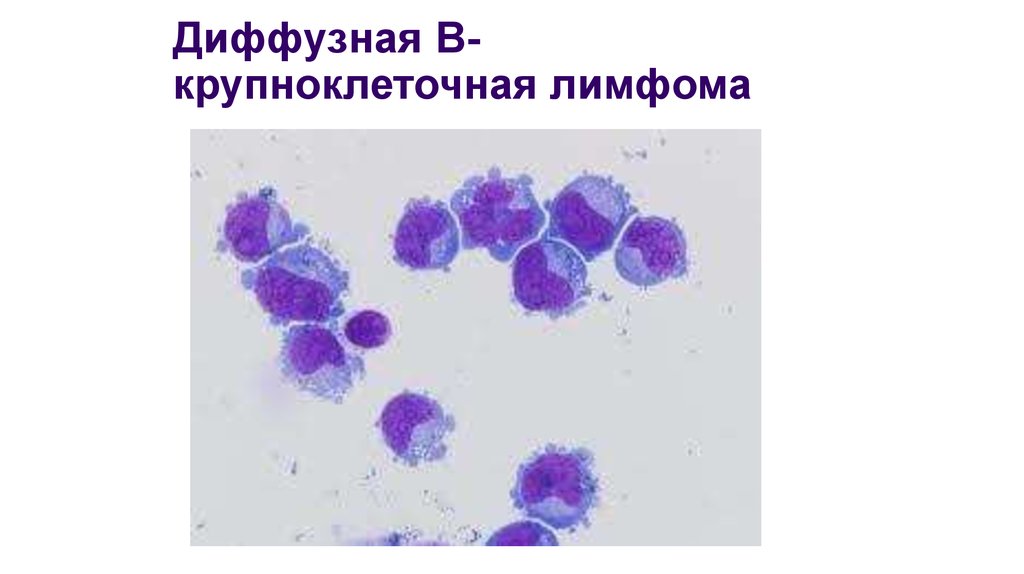
24. Диффузная В-крупноклеточная лимфома
Диффузная Вкрупноклеточная лимфома25. Иммунофенотип при зрелых В-клеточных неоплазиях
ХЛЛЛИМФОМА
ЗОНЫ МАНТИИ
ПРОЛИМФОЦИТАРНЫЙ
ЛЕЙКОЗ
ЛИМФОМА ИЗ
ВОЛОСАТОКЛЕТОК
КЛЕТОЧНЫЙ
МАРГИНАЛЬНОЙ ЛЕЙКОЗ
ЗОНЫ
ФОЛЛИКУЛЯРНАЯ
ЛИМФОМА
CD19
+
+
+
+
+
+/-
CD5
+
+
-
-
-
-
CD20
+
++
++
++
++
++
CD23
++
-
-
-
-
+/-
CD22
+/-
+
+
+
++
+
CD43
+
+/-
+
+/-
-
-
CD200
+
-
+
+
++
+
CD10
-
-
-
-
-
+
CD103
-
-
-
-
+
-
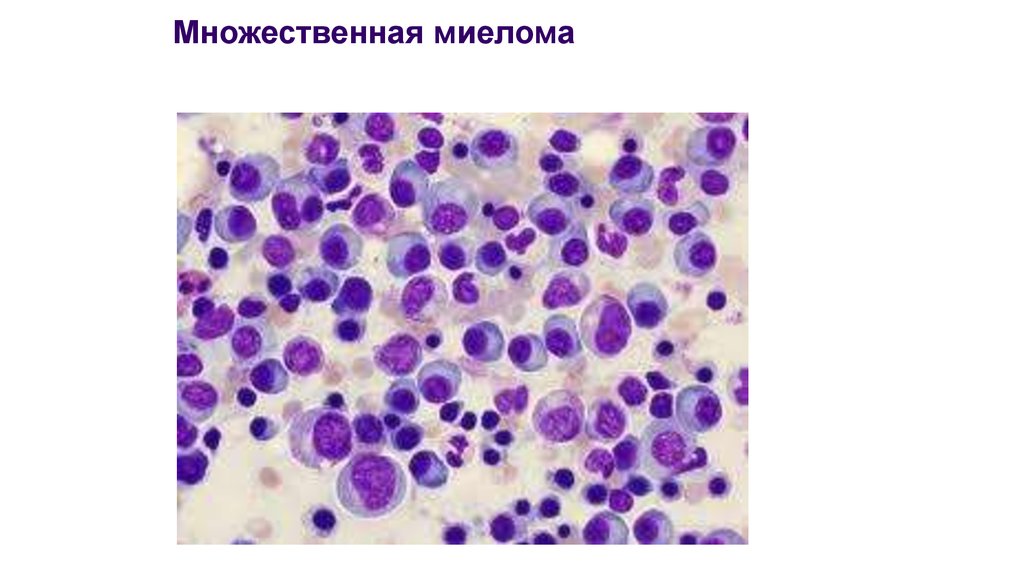
26. Множественная миелома
27. Множественная миелома
• Клинический анализ крови• проявления синдрома гипервязкости
- эритроциты в «монетных столбиках»
- высокое СОЭ
• Плазматические клетки в КАК редко повышены
• Миелограмма –пролиферация плазматических клеток
• Биохимические показатели
• Белок БЕН-ДЖОНСА в моче
• Наличие М-протеина
• Наличие остеодеструкций
28. Множественная миелома
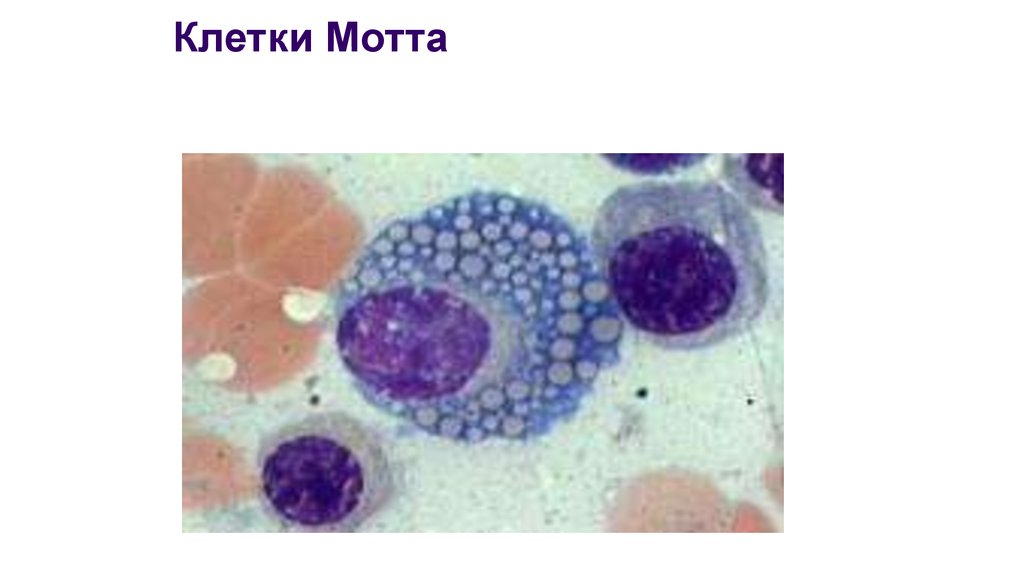
29. Клетки Мотта
30. Тельца Русселя
31. Пламенеющие клетки
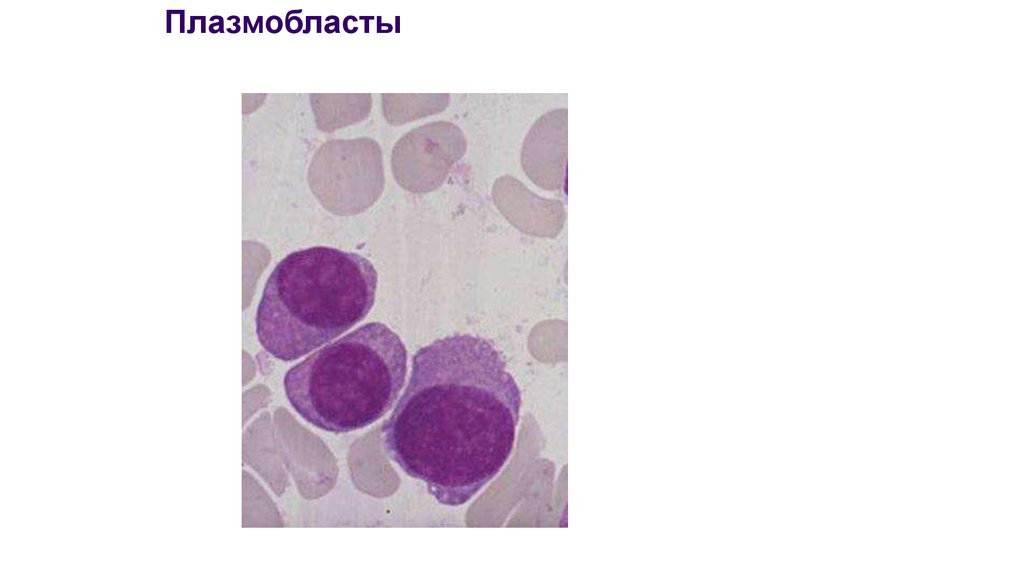
32. Плазмобласты
33.
*Provisional entities# change from 2008
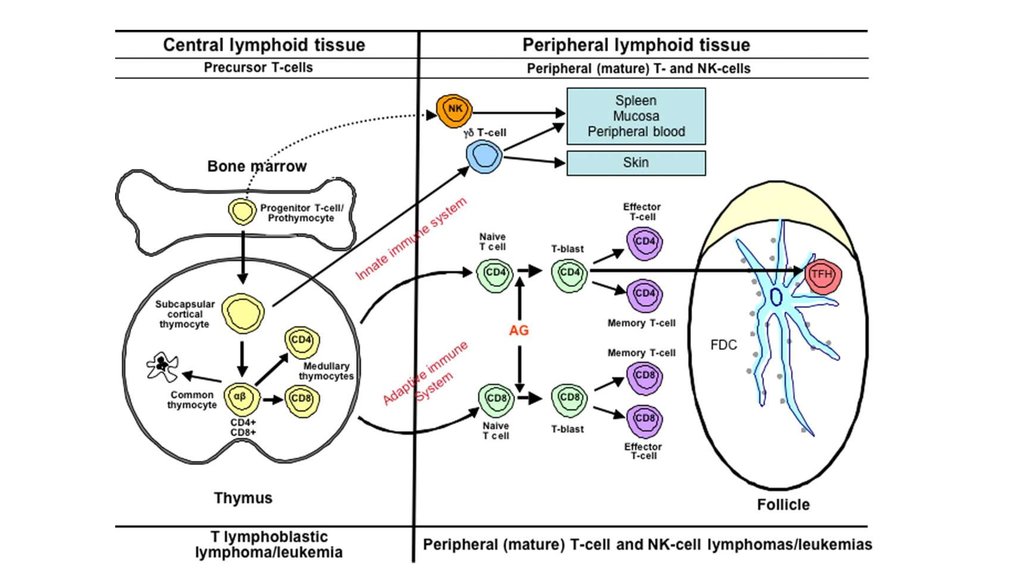
Mature T- and NK-cell Neoplasms
WHO classification 2016
Mature T-cell Leukemias (leukemic/disseminated)
Nodal T-cell Lymphomas
T-cell prolymphocytic leukemia (T-PLL)
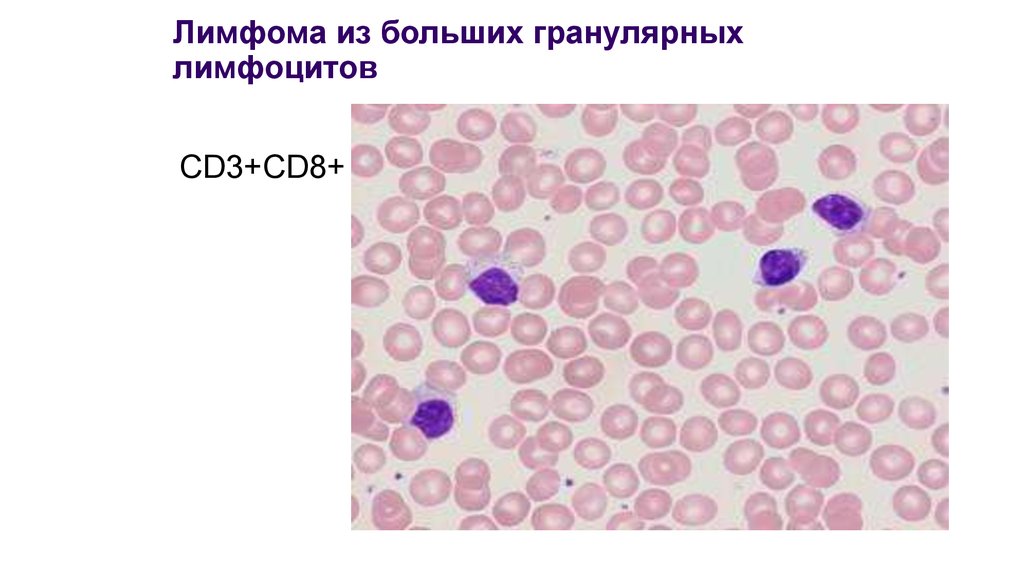
T-cell LGL leukemia (T-LGL)
Chronic LPD of NK cells*
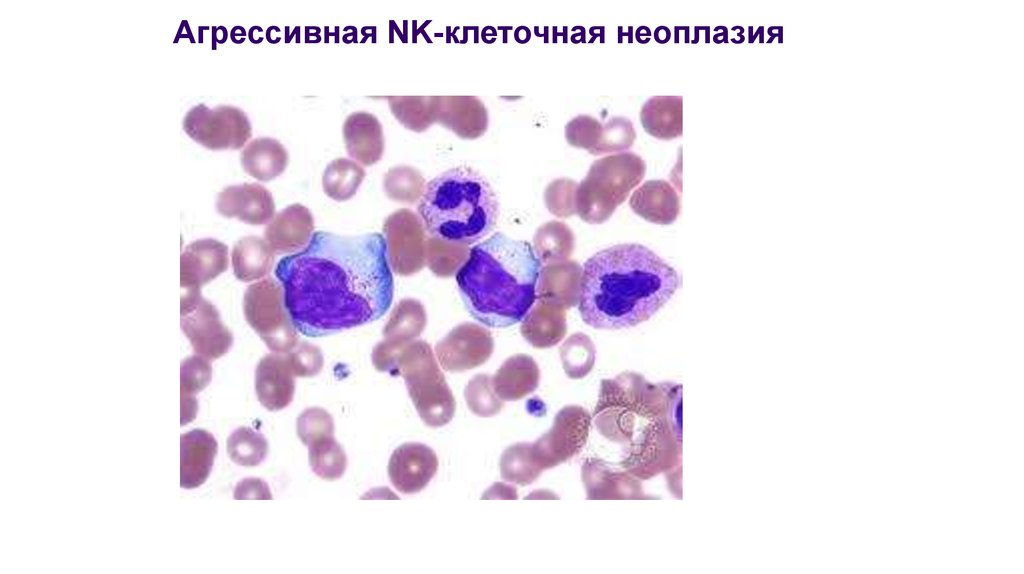
Aggressive NK-cell leukemia
# Systemic EBV+ T-cell lymphoma of childhood
Adult T-cell lymphoma/leukemia (HTLV1+) (ATLL)
Peripheral T-cell lymphoma, NOS (PTCL-NOS)
# Nodal peripheral T-cell lymphoma w. TFH phenotype *
Angioimmunoblastic T-cell lymphoma (AITL)
# Follicular T-cell lymphoma*
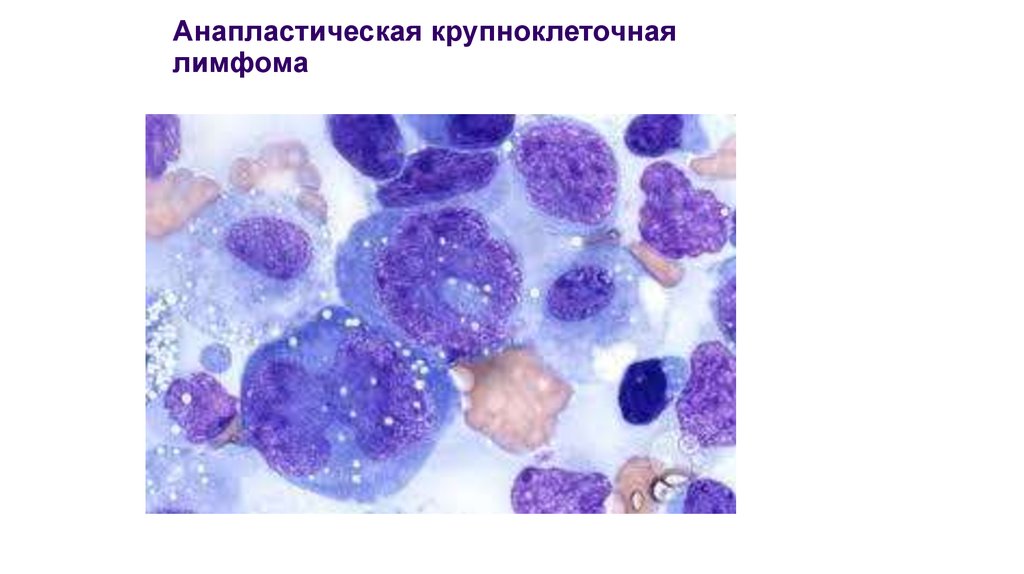
Anaplastic large cell lymphoma, ALK+ (ALK+ALCL)
# Anaplastic large cell lymphoma, ALK- (ALK-ACLCL)
Extranodal T-cell Lymphomas
Cutaneous T-cell Lymphomas (extranodal)
Extranodal NK/T-cell lymphoma, nasal type
Enteropathy-associated T-cell lymphoma (former
EATL type I)
# Monomorphic epitheliotropic intestinal lymphoma
(former EATL type II, now MEITL)
# Indolent LPD of GI-tract*
Hepatosplenic T-cell lymphoma (HSTL)
# Breast-implant-associated anaplastic large cell
lymphoma*
Subcutaneous panniculitis-like T-cell lymphoma
(SPTCL)
LPD: lymphoproliferative disorder; TFH: T follicular helper
Sézary syndrome (SS)
Mycosis fungoides (MF)
Primary cutaneous CD30+ T-LPD
• Lymphomatoid papulosis
• Primary cuteanous ALCL
Primary cutaneous gd T-cell lymphoma
# Primary cutaneous aggressive epidermotropic
cytotoxic T-cell lymphoma*
# Primary cutaneous acral CD8+ T-cell lymphoma*
# Primary cutaneous CD4+ small/medium LPD*
# Hydroa-vacciniforme-like LPD























 Медицина
Медицина








